Боль в коленном суставе периодически испытывает каждый человек. Это может быть следствием резкого движения или симптомом прогрессирующей патологии. Коленный сустав — самый большой и анатомически сложный элемент опорно-двигательного аппарата. На его долю приходится до 80% физического веса, что обуславливает повышенные физические нагрузки и риски травмирования. Большое количество капилляров, нервных волокон и мышечных тканей каждое повреждение, даже незначительное, делают крайне болезненным. Травмированные нервы, вызывают инфекционно-воспалительный процесс, который сопровождается припухлостью, изменением цвета кожи и повышенной местной температурой.
По мере прогресса, в патологическое состояние втягивается сам сустав, внутрисуставная жидкость и соединительные ткани, что может иметь серьезные последствия — развитие артритных заболеваний. Общее представление об анатомическом строении коленного сустава поможет понять, какой именно элемент может вызывать болевой синдром, и какие меры следует предпринять для устранения болей.
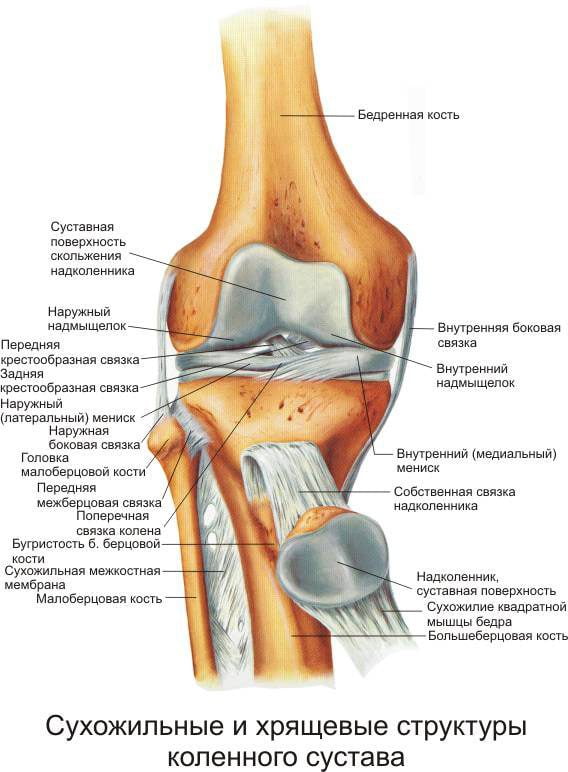
Передняя зона сустава образуется надколенником, более простым языком — коленная чашечка. Он связан с четырёхглавой (пучковой) мышцей бедра жилой, продолжающейся в надколенной связке и, в общей комбинации, образующий связочный аппарат, который состоит из следующих типов фасций:
- Боковые ответвления от берцовых костей (малой и большой);
- задние поддерживающие узлы — серповидные, тыльные, срединные и боковые;
- суставные поперечные и крестообразные связки колена.
Крестообразные связки более всего подвержены травмам — резкое передвижение, большое градус вращения, падение с подвывихом приводят к порывам межминисковых соединений.
Связки разделяются на два вида:
- Передние — на них лежит функция стабилизации сустава голеностопа, в частности предупреждения чрезмерного смещения вперед. Берут начало от задней части большой бедровой кости, пересекаются с задними связками в полости колена и прикрепляются к выемке между передними выступами большеберцовой кости.
- Задние — сдерживают голень от смещения назад. Начинаются от передней верхней части бедровой кости, пересекают полость сустава и заканчиваются между тыльными выступами берцовой кости.
На поверхности суставных костей находится хрящевая ткань. В местах соединения большеберцовой и бедровой костей расположены мениски — своеобразные прокладки сустава, выполняющие амортизирующую и стабилизирующую роль.
В суставе колена находятся несколько синовиальных сумок (от трех до пяти), обеспечивающих естественную смазку:
- над коленной чашечкой;
- подколенная глубокая;
- между сухожилиями в длинной бедровой мышце;
- гиподермальная надколенная;
- в выемке под коленным суставом.
В колене синовиальные капсулы не имеют строго определенного положения и количества, локализация зависит от индивидуальных анатомических особенностей. В каждой сумке находится синовиальная мембрана, которая в совокупности с остальными, покрывает всю внутреннюю часть сустава и крестообразных связок. Она обеспечивает обмен веществ и амортизирующие свойства колена, за счет жирового тела, которое находится в складках мембраны.
Таким образом, коленный сустав — многосложная анатомическая структура, состоящая из трех костей, с несколькими суставными поверхностями, сложным связывающим аппаратом и крупным соединением, с капсулой, хрящевой тканью, синовиальными сумками. Это обеспечивает нормальный функционал в условиях сложных нагрузок.
Благодаря колену, человек может осуществлять шаг, сгибание, разгибание в пределах, обозначенных связками.
Природой заложено вращение в пределах 35 градусов — в пассивном состоянии и не более 15 градусов — в активном. Все что сверх нормы — вызывает перегруз не только сустава, но и всех связывающих элементов. Поэтому спортсмены, танцоры автоматически оказываются в группе риска.
По данным медицинской статистики, основанных на клинических картинах болевого синдрома в коленном суставе, большинство случаев патологического состояния связаны с воспалением. Все, без исключения, анатомические единицы сочленения могут быть втянуты в болезненные процессы.
Воспаление может развиваться в следующих структурах:
- хрящевая ткань;
- оболочка сустава;
- синовиальная жидкость;
- берцовые кости;
- окружающие сустав мышцы и сухожилия;
- связочный аппарат;
- кровеносные сосуды, вены, артерии;
- подкожная жировая прослойка;
- эпидермис.
Поскольку, воспаление является главной причиной дискомфорта, в медицинской практике принято классифицировать боль в коленном суставе по месту локализации и виду воспалительного процесса. Существует множество патологий, которые поражают различные суставные части.
Самые распространённые причины болей в коленных суставах:
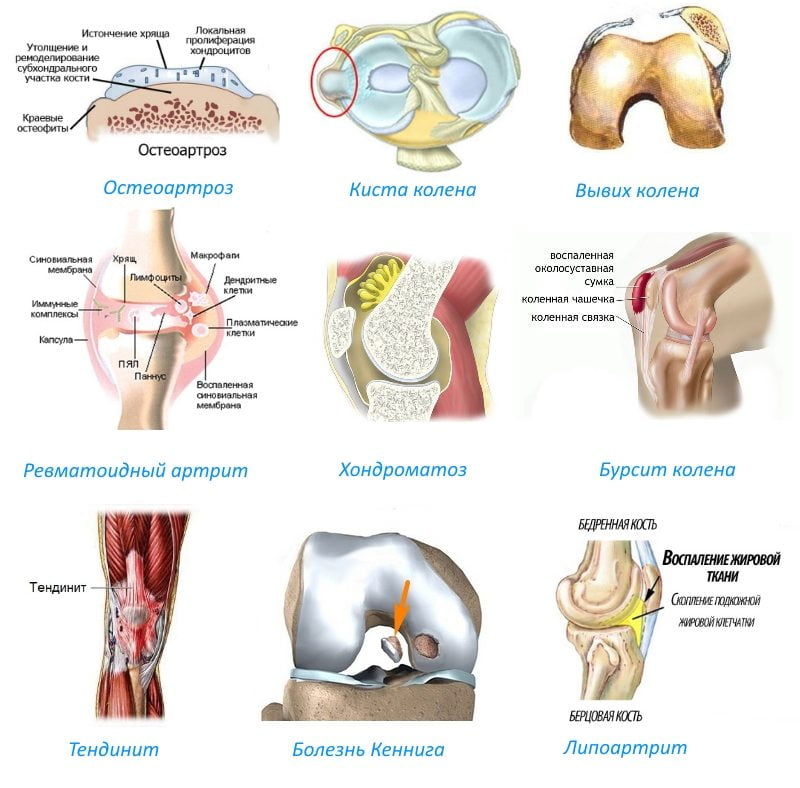
- Артроз — является причиной в более 50% случаев болей в коленях. Характеризуется медленным, постепенным разрушением гиалинового хряща. Долгое время может протекать бессимптомно и резко обостриться во второй стадии. Боль в коленном суставе возникает из-за разрастающихся остеофитов, которые затрагивают нервные окончания;
- Артрит — воспалительная патология, протекающая в острой форме. Может быть как самостоятельным заболеванием — спондилит, так и осложнением других суставных патологий — артроз, ревматизм и т.д. Артриту свойственна интенсивная боль, сопровождающаяся припухлостью и покраснением;
- Остеохондрит — суставной хрящ воспаляется со временем при дегенеративном артрозе, механических травмах;
- Периартрит — заболевание, возникающее на фоне ожирения (чаще у женщин). Патология поражает сухожилия, мышцы и впоследствии переходит на оболочку коленного сустава. Боль умеренная, тянущая (как при растяжении связок).
- Хондроматоз — образование узлов на ткани гиалинового хряща, которые со временем рапространяются по всей капсуле коленного сустава. При этом происходит защемление мягких тканей с большим количеством нервных клеток. Из-за этого колено болит постоянно, даже в период отдыха.
- Бурсит — синовиальная капсула коленного сустава самостоятельно воспаляется редко, только в следствие травм или осложнений побочных суставных заболеваний, отсюда и боль.
- Целлюлит — подкожная жировая клетчатка может вызывать болевой синдром только в случае близко расположенных очагов сопутствующих заболеваний. Гнойный артрит, абсцесс мягких тканей могут вызвать воспалительно-болевые процессы в защитной прослойке.
- Дерматит — эпидермис поражается в случае инфекционных патологий (экзема, рожа, псориаз) или аллергических реакций на внешние раздражители.
- Остеомиелит — костный мозг воспаляется из-за бактерий, попавших в желеобразное тело вместе с лимфотоком. Также может стать следствием открытых травм или осложнением хирургических операций.
- Синовит — капсула коленного сустава поражается, чаще всего, у пожилых людей в возрасте от 55 лет, в следствии ревматизма или других хронических патологий. В молодом возрасте можно заболеть из-за тяжелой травмы.
Характер патологических состояний полностью зависит от места локализации. Боль — главный индикатор, с показаний которого начинаются первичные предположения о причинах возникновения дискомфорта в коленном суставе.
Заболевания, которые провоцируют развитие негативных процессов, формируют и тип боли:
- Интенсивная, мучительная боль — реактивный артрит, разрыв менисков и сухожилий, бурсит в стадии обострения;
- Терпимая, но постоянная боль — синовит, бурсит в начальной степени;
- Щемящая боль — гонартроз, артроз;
- Вибрирующая — дегенеративный артроз, в стадии деформации суставов;
- Острая, жгучая боль — сдавливание седалищного нерва, костный туберкулез;
- Жалящая — остеопороз, прогресс воспаления синовиальной сумки, обострение застарелой травмы менисков;
- Схваткообразная — воспаление в мягких тканях коленного сустава, мышцах и сухожилиях;
- Стреляющая боль — поражение нервных корешков.
При возникновении интенсивных болей в коленных суставах, не стоит откладывать визит к врачу, надеясь, что «все пройдет». Диагностика на ранних стадиях обеспечивает успешное лечение и предупреждает развитие более серьёзных процессов, способных нанести непоправимый урон здоровью и качеству жизни. Для первичной консультации следует обращаться к терапевту. После проведения стандартного осмотра, он принимает решение о назначении лечения (что происходит в 70% случаев обращений с жалобами на боли в коленях) или назначает комплексное лабораторное и аппаратное обследование, с привлечением узкопрофильных специалистов.
Запущенные, подозрительные боли изучаются в разных направлениях:
Травматология: При подозрениях на артроз, врожденную или приобретенную дисплазию, суставной перелом, вывих, смещение назначается рентгенография, МРТ, УЗИ, биопсия жидкости в синовиальной сумке, чтобы выяснить откуда берется боль в коленном суставе.
Хирургия: Киста под коленной чашечкой, тромбоз, артриты с гнойными образованиями, разрывы в сухожилиях, менисках, связках, камни внутри сустава, гемартроз, абсцессы диагностируются методами УЗИ, рентгеноскопии, КТ или МРТ, анализами крови, общим и на ревматоидный фактор, пункцией гиалинового хряща в коленном суставе и т.д.
Ревматология: Исключение системных заболеваний (красной волчанки, ревматоидного артрита, подагры) осуществляется при помощи лабораторных исследований. Общий анализ крови, на гематологию, ревматоидный белок, ДНК-тест, уровень мочевой кислоты.
Неврология и психиатрия: Защемление седалищного нерва не требует долгой диагностики. Уже на УЗИ будет виден тонус мышц и места воспаления. В случае психических отклонений, когда боль в коленном суставе не подтверждена ни единым фактом, но пациент продолжает испытывать мучения (так называемые соматические боли), назначаются специфические исследования на предмет умственных отклонений.
Самыми популярными способами быстрой и точной диагностики болей в коленных суставах являются:
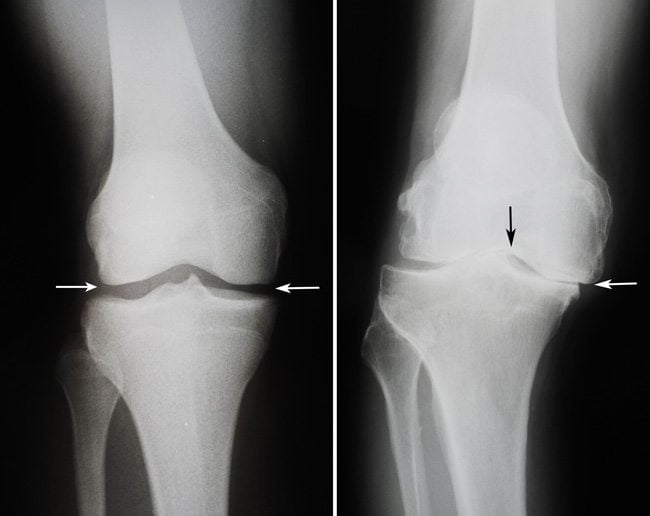
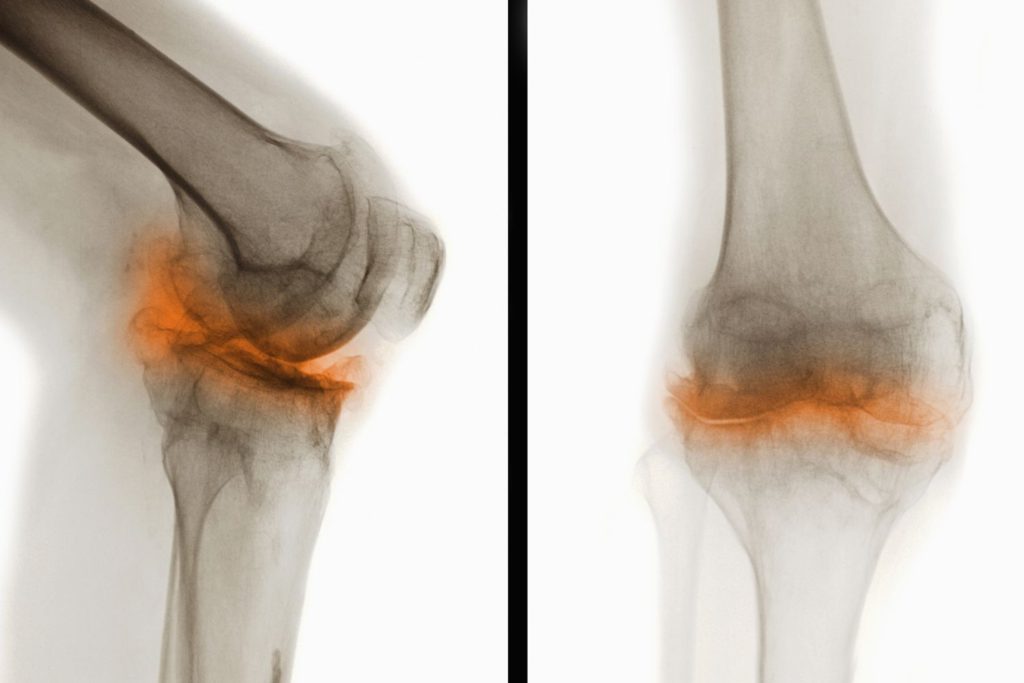
- Рентген — позволяет увидеть коленный сустав в нескольких проекциях и определить место поражения. На снимках видны поражения уже на ранних стадиях, в частности изменения в кости, синовиальной сумке или появление остеофитов.
- Ультразвуковое исследование — современное, высокоточное исследование определяет толщину оболочки сустава, состояние связочной структуры, наличие воспалений любого типа и общие изменения в колене.
- Доплерография — исследование вен и артерий на предмет аневризмы, бляшек и закупорки. Быстро и эффективно определяет в процентах возможные риски и состояние внутренних стенок сосудов.
- МРТ — в настоящий момент является самым точным способом диагностирования. Позволяет увидеть четкую, трехмерную картинку коленного сустава, патологические изменения в синовиальной жидкости, даже небольшую деформацию костной ткани и т.д. Назначается редко, в связи с высокой, для многих, стоимостью и противопоказаниями. Запрещено проходить обследование больным с имплантами, металлическими протезами и весом более 150 кг.
- КТ — принцип работы основан на рентгене, только более современным способом. Снимки выполняются в круговой проекции, что позволяет получить более точную картину коленного сустава и тем самым определить характер и степень поражения.
- Ангиография — метод исследования кровеносных сосудов на проходимость, путем введения контрастной жидкости. Определяет функционал обменных процессов и позволяет диагностировать суставную недостаточность на ранних стадиях.
- Общий анализ крови — назначается с целью выявления воспалительных процессов и болей. Совокупность показателей может даже вывести на след особенных заболеваний и определить суставные патологии только в самом начале прогрессирования.
- Кровь на ревматоидные антитела — также указывает на присутствие воспаления, но специфического, системного или наследственного характера. Например для установления диагноза ревматоидный артрит, этот анализ берётся за основу.
- Мочевая кислота — важный анализ для определения причин болей и стадии обострения подагры или инфекционного артрита. Повышенный уровень указывает на скопление в суставах солевых отложений.
- Реакция Вассермана — назначается при подозрении на половые инфекции, сифилис, гонорею, хламидиоз и т.д. Развитие суставных заболеваний на фоне специфических болезней или как их осложнения встречаются очень часто. Поэтому положительная проба, даст возможность назначить правильное лечение, с учетом вида инфекции.
- Онкомаркеры — помогают выявить в крови особые вещества, которые выделяет раковое новообразование или его метастазы. Так, для саркомы синовиальной сумки свойственно наличие маркеров виментина, клеточный наружный антиген и панцитокератина.
Как правило, перечисленных методов вполне достаточно для постановки достоверного диагноза. В особо серьезных случаях, назначаются дополнительные пробы и анализы. К примеру, биопсия синовиальной оболочки, пробы печени и почек, пункция спинномозговой жидкости, иммунологический анализ и на ВИЧ-инфекцию и т.д.
Боли в коленях можно условно разделить на те, которые требуют скорой медицинской помощи. И те, которые предварительно диагностируются. К срочным состояниям относятся все травмы, переломы, вывихи, абсцессы, гнойные воспаления, гемартроз (кровоизлияние в сустав). Симптомы во всех случаях идентичны — нестерпимая боль, отечность, покраснение, невозможность осуществлять движение, повышение температуры в коленном суставе и лихорадочное состояние.
Лечение сводится к оказанию первичной помощи до приезда бригады скорой помощи:
- ногу следует приподнять — подложить скатанный валик или твердую подушку;
- на колено наложить повязку со льдом и менять её каждые 5-10 минут;
- принять доступное обезболивающее (анальгин, кетанов, аспирин, парацетамол и т.д.).
Во всех остальных случаях лечение осуществляется после проведения комплексных исследований и установления причин. Согласно составленного анамнеза, назначается медикаментозная терапия, физиопроцедуры, ЛФК, массаж, лечение гомеомапатией, местными аппликациями, санаторно-курортный отдых и, в крайних случаях, хирургическая операция.
Консервативная терапия
Традиционное медикаментозное лечение болей включает следующие группы препаратов:
- Анестетики. Для снятия первичных симптомов и облегчения болезненного состояния, можно принимать простые обезболивающие средства, доступные без рецепта — «Кетанов«, «Кеторолак«, «Ксефокам«, «Ларфикс«. Тяжелые случаи, связанные с потерей подвижности и невыносимыми болями, требуют более серьёзных препаратов, которые назначаются только врачом и отпускаются по рецепту.
- НПВС. Помогут быстро снять воспаление и отечность. «Аспирин«, популярный «Диклофенак«, «Ибупрофен» хорошо справляются с поставленными задачами.
- Хондропротекторы. Современные препараты, несмотря на длительный курс приема, обеспечивают регенерацию хрящевой ткани. Эффект накопительный и длительный (до 10 лет суставные боли могут не беспокоить после шестимесячного курса, при условии лечения на ранних стадиях). Популярностью пользуются «Терафлекс«, «Румалом«, «Дона«, «Структум«.
- Глюкокортикостероиды. Показаны для больных с аутоиммуными патологиями, чтобы снизить выработку гормона кортизола и приостановить прогресс заболевания. «Преднизолон«, «Целестон«, «Кенакорт«, «Метипред«, «Лемод» — новые препараты для лечения болезней опорно-двигательного аппарата. Дозы и схема приема назначается врачом в строго индивидуальном порядке.
- Иммунодепрессанты. Подавляют аномальное действие защитной системы, тем самым стабилизируется прогресс таких опасных заболеваний, как ревматоидный артрит, красная волчанка, васкулит. Назначаются редко, только в случае постановки точного диагноза и отсутствия возможности устранить боль в колене другими способами. «Азатиоприн«, «Циклоспорин«, «Диклизума» — лучшие препараты серии, имеющие минимальный набор побочных эффектов.
- Инъекции гиалуроновой кислоты. Вводятся непосредственно в полость коленного сустава и устраняют боль и дефицит синовиальной жидкости. Также способствуют восстановлению гиалинового хряща, тем самым восстанавливая подвижность колена.
Народные рецепты
Большинство людей, у которых начинает болеть коленный сустав, пробуют устранить неприятные ощущения народными методами. Можно делать примочки, компрессы и ночные аппликации на основе домашних мазей или настоек. Отвар трав, спиртовые настойки для местного применения помогут предотвратить период обострения и снять навязчивую боль.
Противовоспалительными действиями обладают следующие растения и вещества:
- Мать-и-мачеха;
- Зверобой;
- Дубовая кора;
- Корень лопуха;
- Лавровый лист;
- Цветки ромашки;
- Календула;
- Белая и черная каолиновая глина;
- Раствор соли и соды;
- Медовые продукты.
Например, смешать 10 таблеток аспирина, предварительно истолченных, и стакан жидкого меда. Толстым слоем нанести на колено в области локализации боли. Покрыть пищевой пленкой и замотать шерстяным материалом (шарфом), желательно оставить на ночь. Боль устраняется уже после первого применения.
Таким же образом можно нанести глиняную аппликацию, где проявляется боль. В смесь глины с водой добавляется немного оливкового масла, для предотвращения застывания и сильного стягивания кожи.
Эффективен рецепт, в составе которого мед, соль и сода. По 1 чайной ложки соли и соды смешать с медом, в количестве достаточном для обильного покрытия коленного сустава. Этот способ выполняет сразу три действия — отводит лишнюю жидкость, снимает воспаление и боль, обогащает питательными элементами.
Дубовая кора в виде отвара или спиртовой настойки хорошо укрепляет сосуды, способствует нормальному кровообращению. Для отвара, 1 столовую ложку высушенной коры залить 1 стаканом кипяченной воды, готовить на водяной бане в течение 20 минут. Пропитать отваром марлю и наложить на колено в теплом (не горячем) виде на 30-50 минут для устранения болевых ощущений в коленном суставе. Для спиртовой настойки использовать те же пропорции, только воду заменить водкой. Настаивать в темном прохладном месте 10-14 дней. Применять так же.
Чередуя различные средства и способы можно надолго законсервировать болезнь, забыть о боли и отечности. Эффективность альтернативной медицины не доказана, несмотря на устранение первичных симптомов — болевого синдрома в коленях.
Массаж и лечебная гимнастика от болей в коленных суставах
Комплексное традиционное лечение обязательно включает в себя ЛФК и массаж. Упражнения рекомендуются делать всем людям, у которых были, или есть, травмы коленей, диагностировался артрит, артроз и другие суставные заболевания, ведущим малоактивный образ жизни (сидячая статическая работа, инвалидность 1-2 группы, домохозяйки и т.д.).
Гимнастику можно выполнять самостоятельно, в медленном темпе и посильном режиме. Количество упражнений постепенно увеличивать или, наоборот, сокращать, в зависимости от самочувствия.
- Из положения лежа или сидя на стуле, медленно сгибать и разгибать ноги, делать до тех пор пока не появится состояние незначительной усталости.
- Согнув ногу в колене, выполнять вращательные движения по небольшой амплитуде, то же самое повторить на второй ноге.
- Лежа на спине, аккуратно подтягивать согнутые в коленях ноги к животу.
- Подложить на стул подушку и сесть, чтобы ноги «болтались», выполнять круговые движения по часовой стрелке и обратно.
- Сидя на стуле, медлено вытянуть ногу и удержать в этом положении 2-5 секунд, так же медленно опустить, повторить на второй ноге.
- Встать прямо, выпрямить спину, медлено сгибать ногу в колене и задерживаться в позе «цапли» несколько секунд. По возможности, каждые 2 дня, увеличивать время задержки.
- Если не существует противопоказаний и здоровье позволяет, можно усложнить комплекс. Положить гимнастическую палку на максимальном уровне, до которого можно достать согнутой в колене ногой. Перекидавать ногу через «барьер» 10-15 раз, потом поменять положение.
- Небольшой комплекс на растяжку голени, также способствует быстрому восстановлению коленного сустава. Ладонями опереться на стену, правую ногу согнуть в колене, левую отставить назад. Стопы полностью упираются в пол. Задержаться в позе на 30 секунд. Поменять ноги.
Регулярное выполнение несложной, доступной для любого человека гимнастики, уже через месяц даст видимые результаты — боль в коленном суставе перестанет беспокоить, улучшится подвижность сустава, пропадет отечность.
Эффективность гимнастики существенно увеличится, если совместить её с курсом массажа. Это может быть как традиционный метод воздействия, так и мануальная терапия от болей. Только следует помнить, что доверять проводить подобные процедуры надо только опытным специалистам, имеющих хорошие рекомендации. В противном случае, ручные манипуляции, в лучшем случае, не окажут ни малейшего эффекта, в худшем — спровоцируют смещение сустава и усугубление патологического состояния. Массаж должен проводиться периодически, не более 10 сеансов, по 25-30 минут, в месяц. Ежедневные процедуры категорически противопоказаны. Во время сеанса, в колене не должно возникать болевых ощущений. Если дискомфорт ощущается, следует прекратить процедуры.
Лечение в домашних условиях
Лечение боли в коленях дома — обязательное условие амбулаторной терапии. Больной всеми разрешенными методами должен помочь самому себе снять болевые ощущения и выздороветь как можно быстрее.
Поэтому для этих целей необходимо придерживаться некоторых правил, для лечения всех видов болей:
- Выполнять все рекомендации лечащего врача — не пропускать прием назначенных препаратов, делать посильную гимнастику, приходить вовремя на физиопроцедуры.
- Пересмотреть режим питания. Добавить в рацион много свежих овощей, зелени и фруктов. Исключить жирное мясо, жареные блюда и производственные полуфабрикаты.
- При необходимости, использовать вспомогательные средства для снятия нагрузки с коленного сустава — трость, костыль и другие специальные приспособления.
- Не применять, без предварительной консультации с врачом, рецепты народной медицины, даже проверенные временем и соседями. То, что помогает одному человеку, может быть категорически противопоказано другому.
- В период лечения, по возможности, избегать физической активности и обеспечить постельный режим, чтобы не возвращалась боль (лечебная гимнастика — исключение).
- Обеспечить комфортное место для сна и отдыха — ортопедические матрасы, удобные стулья и кресла, желательно с небольшими подставками, чтобы можно было удобно приподнять больные ноги.
- Допускается легкий самомассаж. Поглаживание, растирания способствуют циркуляции крови, тем самым обогащая ткани кислородом. Таким образом, снимается мышечный спазм и болевые ощущения становятся менее интенсивными.
Полностью застраховаться от получения травм, растяжений или вывихов самого нагруженного сустава в организме практически невозможно. Повседневная жизнь обязывает выполнять свои домашние дела, ходить на работу и т.д. В ходе обычных действий вполне возможно получить неожиданную травму. Но снизить риск развития суставных заболеваний вполне по силам каждому человеку. Ведущие ревматологи разработали ряд рекомендаций, которые помогут уберечься от опасных патологий:
- Установить и строго придерживаться рационального режима — работа-отдых. Особенно это касается людей, чья деятельность связана с повышенными физическими нагрузками (спортсмены, строители, продавцы, металлурги, шахтеры и т.д.).
- Своевременно лечить и проходить реабилитацию после любых инфекционных заболеваний. Это правило касается даже таких «безобидных», как ОРЗ или сезонные ОРВИ.
- Избегать нахождения в условиях низких температур, сквозняков. Одеваться по погоде, чтобы не допустить переохлаждения.
- По достижению 35-летнего возраста желательно проходить курс лечения хондропротекторами.
- Тщательно следить за своим весом. Повышение массы тела неизбежно увеличит нагрузку на колени, об этом стоит помнить, съедая очередную булочку.
- Для того чтобы держать вес в норме, придерживаться принципов здорового питания. Побольше овощей и кисломолочных продуктов — поменьше сладкого, острого, соленого, жирного и мучного.
- Пересмотреть свой образ жизни — отказ от курения, алкогольных напитков и других токсических пристрастий, окажет положительное влияние не только на коленные суставы, но и на жизнь в целом. Для преодоления пагубных привычек можно обратиться за помощью к родным — тяжелый этап пройдет гораздо быстрее и проще.
Боли в коленных суставах испытывал каждый человек, вне зависимости от возраста, пола или социального статуса. С первых шагов, сустав подвергается всевозможным испытаниям — падения, ушибы, травмы, занятия спортом, переохлаждения. Несмотря на это, многим людям удается до самой старости сохранить подвижность, здоровье и функциональность главного соединения.
источник
Боль в колене – широко распространенный симптом, сигнализирующий о неблагополучии в организме – возникновении заболевания суставов или просто повышенной нагрузки на ноги.
Трудно найти человека, ни разу не испытывавшего болевых ощущений в коленях в определенном периоде жизни. Дискомфорт, щелчки либо боли разной интенсивности в коленных суставах возникают как у взрослых, так и у детей вследствие множества причин. Чем старше становится человек, тем выше вероятность возникновения различных болезней, первым признаком которых является боль в коленях. Это происходит из-за возрастных особенностей организма: замедления обменных процессов, износа хрящевой ткани суставов, присоединения других проблем с опорно-двигательным аппаратом, сосудами, нервами.
Из-за сложного анатомического строения, множества структур и испытываемых значительных нагрузках, а нередко и перегрузках, коленные суставы очень уязвимы. Повреждение любого элемента структуры, например, синовиальной сумки, ведет к нарушению двигательной функции колена и, соответственно, болевому синдрому. Связки и мениски считаются самыми уязвимыми, они травмируются в 80–85% случаев.
Колено состоит из коленного сустава, дистального конца бедренной кости с двумя мыщелками и подмыщелками, большеберцовой трубчатой кости, мышц, нервов, сосудов, связочного аппарата, надколенника (коленной чашечки), суставных сумок и менисков.
Коленный сустав – один из крупных суставов организма. Сверху к нему подходит бедренная кость. Суставные поверхности ее латерального (наружного) и медиального (внутреннего) мыщелков сочленяются с надколенником и большеберцовой костью. Мениски, представляющие собой соединительнотканные хрящи, служат амортизаторами сустава. Благодаря им происходит рациональное распределение веса человека на большеберцовое плато и увеличивается стабильность сустава. Тонкая, двуглавая, полуперепончатая и другие мышцы синхронизируют капсульно-связочные структуры, обеспечивая двигательную активность коленного сустава.
Элементы колена соединены между собой множеством связок. Внутри сустава есть две крестообразные связки – задняя и передняя. Подмыщелки бедерной кости соединены с малоберцовой и большеберцовой костями коллатеральными связками. Косая подколенная связка располагается в задней части бурсы коленного сустава. Из ряда суставных полостей выделяют главную – синовиальную капсулу, не сообщающаяся с суставом. Кровоснабжение элементов колена осуществляется благородя сети кровеносных сосудов, а иннервация – нервным волокнам.
Насчитывается множество причин болезненности суставов коленей, которые можно условно разделить на несколько групп.
- Ушиб колена. В результате разрыва сосудов происходит локальное кровоизлияние в мягкие ткани сустава. Покраснение, отек, поражение нервных окончаний приводит к болезненности, затруднению движения.
- Полный либо частичный разрыв связок. Чаще диагностируется частичное нарушение целостности внутренней боковой связки, возникающее от чрезмерного выворачивания голени наружу.
Наружная связка рвется реже по сравнению с внутренней. Это происходит из-за сильного отклонения голени внутрь, при подворачивании ноги например. Разрыв крестообразных связок неминуемо сопровождается гемартрозом.
Полный разрыв обеих связок часто сочетается с повреждением суставной сумки, разрыванием внутреннего мениска. Такая травма приводит к избыточной подвижности коленного сустава, сопровождающейся сильными болями, интенсивность которых зависит от степени разрыва.
- Гемартроз коленного сустава – излитие крови в полость сустава. Бывает травматического и нетравматического характера. Травматический гемартроз наблюдается при разрывах менисков, полных или неполных разрывах связок, внутрисуставных переломах, ушибах области колена. Нетравматический вариант является одним из симптомов заболеваний, характеризующихся повышенной хрупкостью стенок сосудов или нарушением системы свертывания крови. К ним относятся гемофилия, цинга, тяжелые формы геморрагических диатезов. Скопившаяся в полости сустава кровь сдавливает ткани, нарушая кровообращение в них. Особый пигмент – гемосидерин – отрицательно влияет на связки, гиалиновый хрящ, синовиальную сумку, приводя к потере их эластичности. Результатом поражения суставной бурсы является набухание ее ворсинок и усиленная выработка суставной жидкости. Итогом повторных кровоизлияний становится дистрофия и разрушение сустава.
- Коленная менископатия – нарушение целостности менисков коленного сустава. При латеральной форме повреждается наружный мениск, при медиальной – внутренний. Это одно из самых частых, но трудно диагностируемых повреждений коленного сустава. В зоне риска заболевания находятся не только спортсмены, занимающиеся интенсивными тренировками, но и простые люди. Разрыв мениска может произойти от резкого необычного движения при повороте туловища, подворачивании ноги, сильном ударе по колену.
- Вывих коленной чашечки – патологическое смещение надколенника. Травма диагностируется не более чем в 0,7% случаях от общего числа вывихов. Чаще возникает наружный вывих, реже – внутренний, очень редко – вертикальный или торсионный. При неполном вывихе коленная чашечка определяется над латеральным (наружным) мыщелком, при полном – снаружи от латерального мыщелка.
- Закрытые или открытые переломы коленного сустава, верхнего участка костей голени либо нижнего отдела бедерной кости.Такие травмы часто сочетаются с поражением мягких тканей колена, вызывая массивные кровоизлияния, чрезмерную подвижность в области колена, его деформацию.
- Артрит – воспалительное поражение сустава колена. Схожий механизм развития патологии наблюдается при остеоартрите, болезни Бехтерева, ревматоидном артрите, подагре (с отложением уратов в суставы).
- Остеоартроз (гонартроз)с поражением коленного сустава невоспалительного характера, затрагивающее все его структуры и приводящее к серьезным дегенеративным изменениям.
- Бурсит с воспалением синовиальных бурс приводит к болезненности при сгибательно-разгибательных движениях в колене.
- Периартрит сухожилий коленного сустава – воспаление капсулы гусиной лапки, коленных сухожилий, а также мышц и связок, окружающих сустав. При этом боль возникает в основном во время спуска по лестнице, особенно с тяжелым грузом, а сосредотачивается на внутренней поверхности колена.
- Хондропатия надколенника – дегенеративно-некротические изменения хряща суставной (задней) поверхности надколенника. Степень разрушения может быть разной: от участков легкого размягчения до трещин и полного истирания.
- Хондроматоз– серьезная хроническая болезнь, обусловленная диспластическим процессом с островковым перерождением участков мембраны суставной оболочки в хрящи – хондром. Не исключено окостенение отдельных хрящевых тел.
- Киста Бейкера – формирование плотного эластичного округлого опухолевидного образования в подколенной ямке, расположенной на противоположной стороне от надколенника. Киста отчетливо видна в разогнутом состоянии колена. Вызывает дискомфорт, боль в подколенной области. При значительных размерах сдавливает сосуды и нервы, приводя к нарушению иннервации и кровообращения.
- Болезнь Гоффа – заболевание, сопровождающееся поражением и дальнейшим перерождением жировой ткани, располагающейся вокруг коленного сустава. Защемление, отек и другие повреждения жировых клеток – адипоцитов – заканчиваются их замещением плотной фиброзной тканью. В итоге буферная функция «жировой подушки» нарушается, сама жировая ткань становится не способна выполнять роль амортизатора.
- Болезнь Осгуда–Шлаттера – патология, характеризующаяся омертвением бугристой части большеберцовой кости. Диагностируется у подростков от 10 до 18 лет, занимающихся спортом. Ниже надколенника появляется болезненная шишка, при отсутствии лечения приводящая к ограничению движения ноги или полному обездвиживанию, а также гипотрофии мышц.
- Коксартроз тазобедренного сустава – хроническое поражение тазобедренного сустава, сопровождающееся прогрессирующей дегенерацией и дистрофическими изменениями в нем. Часто боль распространяется вниз по наружной поверхности бедра до колена или ниже.
- Невропатия седалищного нерва – невоспалительное поражение нерва в результате компрессионного сдавливания либо спазмирования кровеносных сосудов. Этот нерв доходит до ступней, начинаясь в области поясницы и проходя через копчик и таз. Блокада в какой-то одной точке на его протяжении приводит к нарушению чувствительности или пульсирующей боли.
- Фибромиалгия– внесуставное поражение мягких тканей невоспалительного характера с совокупностью симптомов в виде артралгии, мышечной слабости, депрессии и т. д.
- Остеопороз – заболевание костной системы хронически прогрессирующего течения, изменяющее минеральный состав и плотность костной ткани. «Вымывание» кальция из костей приводит к их хрупкости. Процесс сопровождается ломотой или ноющими болями в конечностях.
- Туберкулез костей. Туберкулезное поражение участка кости приводит к постоянным сильным болям.
- Остеомиелит – заболевание инфекционно-воспалительного характера, поражающее все структурные элементы костей. Результатом как специфического, например, туберкулезного, так и неспецифического, чаще коккового, остеомиелита становится гиперемия кожи, отек, локальные острые боли в костях и мышцах, фебрильная температура.
- Некоторые инфекционные болезни. При синдроме Рейтера, кроме вовлечения в процесс урогенитального тракта и слизистой глаз, поражаются суставы. Одним из проявлений болезни Лайма является артралгия.
В зависимости от этиологии характер и интенсивность боли могут быть разными.
- Ноющая. При артрите, остеоартрозе.
- Острая, сильная. При переломах элементов колена, разрыве связок, остром бурсите, ушибе колена, обострении менископатии, деформирующем остеоартрозе.
- Пульсирующая. При запущенном деформирующем артрозе, травме мениска.
- Сверлящая. При остеомиелите.
- Тупая. При бурсите, хроническом остеохондрите.
- Жгучая. При компрессии седалищного нерва, туберкулезном процессе в кости.
- Простреливающая. При защемлении нервного ствола.
- Боль при ходьбе. При кисте Бейкера, бурсите, артрите, гонартрозе, периартрите.
- Боль в покое. При подагре, артритах.
- сбор анамнеза и жалоб;
- визуальный осмотр с пальпацией колена.
- биохимический и клинический анализы крови;
- серологическое исследование крови;
- иммунологический анализ крови;
- ревматологические пробы;
- бактериологический анализ синовиальной жидкости.
Инвазивные инструментальные методы:
- артроскопия;
- пункция суставной сумки;
- пункционная биопсия кости.
Неинвазивная инструментальная диагностика:
- рентгенография коленного сустава;
- денситометрия;
- ультразвуковое исследование сустава;
- МРТ или КТ.
Если боль в одном или обоих коленях нетравматической природы возникновения, то следует обратиться сначала к терапевту, который, исходя из жалоб пациента и результатов объективного осмотра, направит к узкому специалисту – ортопеду, ревматологу, флебологу или неврологу. При любой травме колена необходимо обратиться к хирургу либо травматологу-ортопеду.
Лечение в каждом случае разное, зависит от причины боли, то есть от вида травмы или заболевания. Для каждой болезни существует своя схема лечения. Но для начала пациент должен соблюдать несколько общих правил:
- значительно сократить длительность пеших прогулок и нахождения на ногах в течение дня;
- спортсменам временно (до выздоровления) отказаться от тренировок, а обычным людям от бега или прыжков;
- при усилении болей полностью отказаться от движений, наложить на колено фиксирующую повязку из эластичного бинта;
- носить бандаж или повязку для иммобилизации коленного сустава;
- при ушибе холод на место травмирующего воздействия.
Ревматоидный, псориатический артрит, системные аутоиммунные заболевания нуждаются в серьезном комплексном лечении, проводимом на протяжении многих месяцев. Базисная терапия состоит из иммуносупрессоров, нестероидных противовоспалительных и гормональных лекарств, препаратов золота и т. д.
При лечении бурсита применяют обезболивающие и противовоспалительные лекарства. Если выявлена инфекция, то курс антибиотиков. Лечебная пункция сумки проводится для удаления избыточной жидкости из синовиальной полости и/или введения одного их кортикостероидов. От хронического воспаления бурсы помогает избавиться операция – хирургическое иссечение синовиальной сумки.
При деформирующем остеоартрозе эффективны внутрисуставные инъекции глюкокортикостероидов, длительный прием НПВС и хондропротекторов. Для снятия болевого синдрома местно назначают компрессы с димексидом или бишофитом, мази и гели с противовоспалительным действием. Помогает массаж, физиопроцедуры, лечебная гимнастика. Тяжелые поражения коленного сустава требуют хирургического вмешательства – эндопротезирования сустава.
Лечение остеопороза заключается в курсовом приеме бисфосфонатов, кальцитонинов, препаратов кальция, витамина D и т. д.
Лечение разрыва мениска может быть консервативным или хирургическим. Консервативная терапия состоит из применения анальгетиков, НПВС, гиалуроновой кислоты, хондропротекторов. Но вначале производят репозицию сустава.
Виды оперативного вмешательства:
- менискэктомия;
- парциальная (неполная) менискэктомия;
- трансплантация мениска;
- артроскопия;
- артроскопическое сшивание разрыва мениска.
При любой травме колена после лечения очень важен период реабилитации, который должен проходить под контролем реабилитолога или ортопеда. Врач составит оптимальную программу восстановления функции сустава. Главными методами послеоперационной реабилитации считаются массаж и лечебная гимнастика. Также эффективны занятия на специальных тренажерах, постепенно разрабатывающие коленный сустав.
источник
Различные поражения коленного сустава — частые патологии опорно-двигательного аппарата. Около 15% пациентов ортопедо-травматологических стационаров попадают туда именно из-за проблем с коленями. Давайте посмотрим, какие бывают болезни коленного сустава.
При отсутствии лечения некоторые травмы и заболевания колена могут приводить к снижению трудоспособности и даже инвалидности. Если вас беспокоят боли, скованность или другие неприятные симптомы – немедленно идите к врачу! Своевременная медицинская помощь поможет вам избежать тяжелых последствий.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
В зависимости от причин возникновения все болезни коленных суставов можно разделить на несколько больших групп. Для каждой из них характерны свой механизм развития и симптоматика.
Виды заболеваний коленных суставов:
- воспалительные. Характеризуются развитием инфекционного или асептического воспаления различных структур коленного сустава. Могут возникать в любом возрасте. Причины патологии — занесение инфекции в сустав или наличие воспалительного процесса в организме. Воспаление может быть как острым, так и хроническим. Воспалительные процессы также могут развиваться на фоне длительного течения остеоартроза;
- дегенеративно-дистрофические. Чаще встречаются у пожилых людей и лиц, которые постоянно выполняют тяжелую физическую работу. Дегенеративные процессы — это следствие старения организма, которое сопровождается замедлением метаболизма и кровообращения в суставах. Под действием провоцирующих факторов (физические нагрузки, нехватка кальция, обменные нарушения) суставные хрящи начинают разрушаться, что приводит к развитию патологии. Дегенеративно-дистрофические заболевания имеют хроническое, медленно прогрессирующее течение;
- травматические. Возникают сразу после травмы или позже, в более отдаленном периоде. Причиной может быть падение, ушиб, удар по колену или сдавление ноги тяжелым предметом. Травматические заболевания могут приводить к нарушению функционирования коленных суставов, трудностям при ходьбе и даже инвалидности. Их своевременное лечение помогает избежать нежелательных последствий;
- опухолевые. Новообразования в области колена могут быть доброкачественными и злокачественными. К первым относят остеому и остеохондрому, которые хорошо поддаются лечению. Ко вторым относятся множественная миелома, хондросаркома, остеогенная саркома. Как и любые злокачественных опухоли лечить их сложно. Развиваются они редко.
Не совсем правильно относить травмы к группе заболеваний, поскольку они таковыми не являются. Травматической болезнью называют совокупность симптомов, возникающих в ответ на множественные переломы костей или тяжелое повреждение внутренних органов.
По длительности течения и выраженности клинической картины врачи выделяют острые и хронические болезни колена. Для первых характерно внезапное начало, ярко выраженная симптоматика, хорошая реакция на лечение. Вторые развиваются постепенно, длительное время протекают бессимптомно, плохо поддаются консервативной терапии, нередко приводят к инвалидности.
Таблица 1. Наиболее распространенные болезни коленей и их симптомы
| Группа | Заболевание | Отличительные признаки |
| Воспалительные | Синовит | Скопление патологического выпота в суставной полости, баллотирование надколенника и появление симптома флюктуации |
| Бурсит | Выраженная отечность, покраснение кожи, локальное повышение температуры, снижение амплитуды движений в колене | |
| Киста Бейкера | Появление опухолевидного образования в подколенной ямке. Легкий дискомфорт, незначительные трудности при ходьбе и сгибании конечности | |
| Артрит | Болезненные ощущения, незначительный отек и покраснение кожи. Снижение амплитуды движений, хруст при сгибании и разгибании колена | |
| Периартрит | Боль, легкая припухлость, узлообразные уплотнения в области колена, которые выявляются при пальпации | |
| Тендинит | Тупые боли в передней части колена, усиливающиеся при движениях и надавливании на связку надколенника | |
| Дегенеративные | Гонартроз | Стартовые боли, возникающие непосредственно при вставании. Легкая отечность и прогрессирующее нарушение подвижности суставов |
| Болезнь Кенига | Периодические артралгии, которые со временем появляются все чаще и становятся более выраженными | |
| Болезнь Осгуда-Шляттера | Боль в нижней части колена спереди, возникающая при надавливании на большеберцовую кость. Болезненные ощущения усиливаются при сильном сгибании и разгибании конечности, приседании | |
| Травматические | Разрывы менисков | Резкая локальная боль в колене, возникающая сразу после травмы.Трудности при ходьбе, ограничение подвижности в суставе |
| Повреждения связок | Болезненные ощущения, местное повышение температуры и отек в области колена с внешней или внутренней стороны, сзади под коленом или спереди | |
| Гемартроз | Выраженная гиперемия, увеличение объема сустава, сильная боль, положительный симптом флюктуации | |
| Последствия и осложнения травм | Дискомфорт, боли и неприятные ощущения в колене, возникающие через какое-то время после перенесенной травмы |
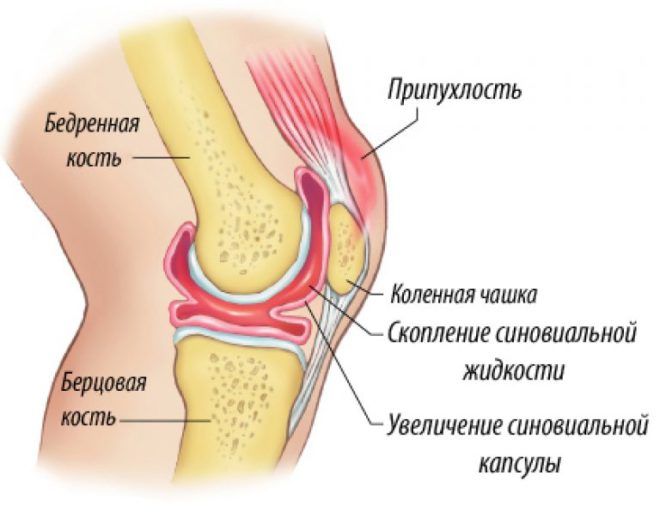
Синовит — острое воспаление синовиальной оболочки сустава, которое сопровождается скоплением жидкости в суставной полости. Собравшийся транссудат или экссудат вызывает чувство распирания, сильные боли, ограничение подвижности колена. Из-за всего этого больному становится трудно ходить.
Характерными симптомами заболевания являются баллотирование надколенника и наличие флюктуации при пальпации коленного сустава. Выявить и идентифицировать эти признаки может опытный врач. Для этого ему нужно лишь осмотреть и ощупать больное колено.
- серозный. Характеризуется скоплением невоспалительного транссудата. Развивается после легких травм, ушибов, падений на колено. Может иметь аллергическую природу или возникать на фоне хронических дегенеративно-деструктивных заболеваний суставов;
- гнойный. Сопровождается скоплением в суставной полости воспалительного экссудата. Причина гнойного синовита — занесение инфекции (чаще из внешней среды). Спровоцировать развитие патологии могут проникающие ранения колена, воспалительные заболевания кожи и мягких тканей нижних конечностей;
- серозно-фибринозный. Сопровождается образованием серозного выпота, в котором находятся фибриновые нити. Развивается после сильных ушибов, гемартрозов, вывихов, подвывихов коленного сустава;
- пигментно-виллезный. Возникает вследствие незначительных травм, приводит к пролиферативно-диспластическим изменениям синовиальной оболочки. В суставной полости может собираться до 200 мл выпота.
При скоплении небольшого количества невоспалительной жидкости синовит лечат консервативно. Больной сустав туго бинтуют, а нижнюю конечность иммобилизируют, придают ей возвышенное положение. Пациенту назначают УВЧ, электрофорез с новокаином или УФ-облучение. Если в суставной полости находится много выпота, человеку выполняют лечебную пункцию для его удаления.
При затяжном течении синовита больным назначают электрофорез с гиалуронидазой или фонофорез с кортикостероидами. Если патология имеет хроническую форму и доставляет человеку массу страданий, выполняют синовэктомию. В ходе операции врачи удаляют воспаленную синовиальную оболочку.
Бурсит – это острая, подострая или хроническая болезнь, для которой характерно воспаление суставных сумок коленного сустава. Поражаться может подкожная, подфасциальная или подсухожильная сумка. По характеру выпота бурсит бывает гнойным, серозным, геморрагическим и фибринозным. Клиническая картина заболевания зависит от его причины, формы и характера скопившейся жидкости.
- боль в области коленной чашечки, усиливающаяся при движениях;
- боли при сгибании и разгибании колена;
- отечность, покраснение кожи, повышение температуры в области коленного сустава;
- снижение трудоспособности, ухудшение сна;
- головная боль, лихорадка, слабость, апатия, потеря аппетита и другие признаки интоксикации (при гнойном бурсите).
Какова тактика лечения бурсита? При легком течении болезни на колено накладывают давящую повязку, а нижней конечности обеспечивают полный покой. Вместе с этим могут применять медикаментозное лечение и физиотерапию.
При остром гнойном и тяжелом хроническом бурситах выполняют лечебную пункцию. В ходе манипуляции скопившийся выпот удаляют, а суставную полость промывают растворами антисептиков и антибиотиков. После операции человек проходит непродолжительную реабилитацию.
Среди всех бурситов выделяют кисту Бейкера. Патология развивается на фоне воспалительных болезней коленных суставов. Причинами могут быть травмы, гонартроз, ревматоидный артрит, хронический синовит. У людей с кистой Бейкера в подколенной ямке формируется большое опухолевидное образование. Оно вызывает дискомфорт и некоторые трудности при ходьбе. Заболевание имеет хроническое течение.
Для патологии характерно воспаление околосуставных тканей (сухожилий, связок, мышц, капсулы) без вовлечения в процесс самого сустава. Патология чаще встречается у людей старше 50 лет. Заболевание нередко сопровождается отложением солей кальция в связках и мышечных сухожилиях.
Факторы, способствующие развитию периартрита:
- постоянные переохлаждения;
- тяжелая физическая работа;
- длительное ежедневное пребывание на ногах;
- частая травматизация коленей;
- малоподвижный образ жизни;
- эндокринные и гормональные нарушения;
- атеросклероз;
- хронические артриты, артрозы.
Для данного заболевания коленного сустава более характерно хроническое течение. Лечат патологию с помощью медикаментозных средств, тепловых и физиотерапевтических процедур. При тяжелом течении болезни показано хирургическое вмешательство. В ходе операции врачи удаляют спайки и кальцификаты, ограничивающие подвижность сустава.
Не путайте термины периатрит и полиартрит. Это разные понятия. При периартрите воспаляются околосуставные ткани, при полиартрите – сразу несколько суставов разной локализации.
Термин «артрит» объединяет обширную группу воспалительных поражений коленного сустава. Изолированные гонартриты встречаются довольно редко. Они развиваются после травматических повреждений или на фоне других заболеваний суставов колена. Они могут быть следствием синовита, гемартроза, разрыва мениска, деформирующего остеоартроза и т. д.
Чаще всего гонартриты возникают у лиц с полиартритом – множественным поражением суставов различной локализации. К острому воспалению могут приводить перенесенные инфекционные заболевания и ИППП (хламидиоз, уреаплазмоз, микоплазмоз). Хронические воспалительные процессы обычно развиваются на фоне ревматоидного артрита, подагры, остеоартрита, некоторых других патологий.
Основные симптомы данной группы болезней коленных суставов:
- ограничение подвижности колена;
- боли, интенсивность которых зависит от тяжести патологии;
- легкая отечность мягких тканей;
- покраснение кожных покровов вокруг колена;
- локальное повышение температуры,
- неприятный хруст в колене при движениях.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В зависимости от причины и механизма развития выделяют несколько видов гонартрита.
Возникает из-за проникновения патогенных микроорганизмов в суставную полость. Микробы могут заноситься из внешней среды при травмах или оперативных вмешательствах. Также они могут попадать туда из очагов инфекции в организме гематогенным или лимфогенным путем. Инфекционный артрит обычно сопровождается скоплением гноя, удалить который можно с помощью пункции.
Обычно развивается после перенесенных урогенитальных и кишечных инфекций. Патология чаще всего поражает мужчин в возрасте 20-40 лет. Причина реактивного артрита — повреждение тканей сустава иммунными комплексами. В суставной полости скапливается негнойный транссудат. Реактивный гонартрит обычно хорошо поддается консервативному лечению.
Поражает в основном женщин, которые более 10 лет страдают ревматоидным артритом мелких суставов кисти. Такой гонартрит имеет хроническое, медленно прогрессирующее течение. Медикаментозная терапия позволяет облегчить самочувствие больной и замедлить развитие болезни. Однако полностью вылечить болезнь невозможно.
Для подагры характерен острый рецидивирующий артрит пястно-фалангового сустава большого пальца стопы. В некоторых случаях может развиваться гонартрит. Причина — отложение солей мочевой кислоты в тканях суставов. Для успешной борьбы с подагрической формой требуется специальная диета и медикаментозная терапия.
Воспаление коленного сустава возникает вследствие кровоизлияний в синовиальную полость, разрывов связок, отрывов менисков, повреждений хрящей или суставной капсулы. Непосредственная причина развития патологии — занесение инфекции или механическая травматизация сустава.
Тендинитом называют воспалительное поражение сухожилий с их последующей дегенерацией. В процесс вовлекается собственная связка надколенника. Патологией страдают в основном спортсмены и лица, ведущие активный образ жизни. Тендинит считается профессиональным заболеванием футболистов, теннисистов, баскетболистов, легкоатлетов и т. д.
- боли, которые усиливаются при активных движениях и исчезают после отдыха;
- неприятные ощущения при надавливании на пателлярную связку;
- локальная отечность, покраснение кожи;
- незначительное ограничение движений в колене.
Чтобы избавиться от тендинита, больному требуется на время отказаться от физических нагрузок и занятий спортом. Человеку рекомендуют покой, а пораженный сустав иммобилизируют с помощью гипсовой или пластиковой лангеты. Из лекарственных препаратов обычно назначают нестероидные противовоспалительные средства (Диклофенак, Ибупрофен) в мазях или таблетках. После затихания воспалительных процессов к лечению добавляют ЛФК, массаж, физиотерапию.
Если болезнь сопровождается нестерпимыми болями в коленном суставе, пациенту выполняют лекарственную блокаду. Ее суть заключается в инъекционном введении стероидных гормонов (Гидрокортизон, Дипроспан). Кортикостероиды оказывают мощное противовоспалительное и обезболивающее действие, помогая быстро победить болезнь.
Наиболее распространенная болезнь коленных суставов. По статистике, каждый третий человек, имеющий проблемы с коленями, страдает именно от этой патологии. Деформирующий остеоатроз обычно развивается в возрасте более 40 лет. Чаще всего страдают женщины, спортсмены, лица с избыточной массой тела и люди, выполняющие тяжелую физическую работу.
Деформирующий гонартроз – это хроническое дегенеративно-дистрофическое заболевание, ведущее к постепенному разрушению внутрисуставных хрящей. При отсутствии адекватной терапии патология ведет к прогрессирующему снижению работоспособности и даже инвалидности. Но правильное своевременное лечение не позволяет избавиться от остеоартроза, а всего лишь замедляет его развитие.
На начальных стадиях симптомы этой болезни коленного сустава слабо выражены или вовсе отсутствуют. Со временем больного начинают беспокоить ноющие боли в суставе, возникающие после резкого вставания со стула, во время ходьбы, при подъеме по лестнице. Вскоре заболевание приводит к выраженному нарушению подвижности колена.
Таблица 2. Степени развития гонартроза
| Степень | Клиническая картина | Лечение | Течение и прогноз |
| I | Периодические несильные боли, исчезающие после отдыха. Незначительная, быстропроходящая отечность. Отсутствие деформации | Коррекция образа жизни, лечебная физкультура, ношение ортопедической обуви. Обезболивающие мази, хондропротекторы в виде таблеток | Не мешает человеку вести привычный образ жизни. Вызывает некоторый дискомфорт при физических нагрузках. При адекватном лечении не прогрессирует и не приводит к осложнениям |
| II | Частые выраженные боли, характерный хруст. Появление скованности, затрудненности при движениях. Начальная деформация коленных суставов | ЛФК, физиотерапия, массаж. Применение обезболивающих, противовоспалительных средств, хондропротекторов, препаратов кальция. Фонофорез с гидрокортизоном или внутрисуставное введение кортикостероидов | Затрудняет выполнение простых действий и мешает человеку вести привычный образ жизни. Правильное консервативное лечение улучшает состояние больного, приостанавливает разрушение суставных хрящей |
| III | Постоянные сильные боли при ходьбе, резкое ухудшение подвижности колена. Заметное увеличение объема, деформация сустава | Лекарства, ЛФК, медикаментозная терапия малоэффективны. Они незначительно облегчают самочувствие человека, но не помогают полностью избавиться от неприятных симптомов | Вызывает резкое снижение трудоспособности. Чтобы избавиться от постоянных болей, снова начать нормально ходить, человеку требуется операция |
Особенность патологии — ее развитие в молодом возрасте. Болезнью Кенига страдают мужчины 15-30 лет. Считается, что заболевание возникает из-за локального нарушения кровообращения в костях, вызванного тяжелыми физическими нагрузками или травмами. Это приводит к появлению зоны некроза (омертвения) в суставном хряще. В последующем поврежденный участок хряща отрывается и начинает мигрировать по синовиальной полости.
Основной симптом болезни коленных суставов — артралгия. Поначалу боль появляется периодически, имеет ноющий характер. Со временем она усиливается, а вскоре становится постоянной. При отсутствии лечения у человека развиваются синовит и деформирующий остеоартрит.
Наиболее современным эффективным методом лечения болезни Кенига является артроскопия коленного сустава. С помощью этой операции можно удалить фрагменты хряща, провести ревизию суставной полости.
Патология относится к остеохондропатиям – заболеваниям коленного сустава, которые сопровождаются асептическим разрушением костной ткани. Повреждается ядро большеберцовой кости. Причина — частая травматизация нижних конечностей в период активного роста скелета. Болезнью Осгуда-Шляттера страдают в основном мальчики и парни в возрасте 10-18 лет. Поражаться может одно или сразу оба колена.
- резкая боль в колене при крайнем сгибании/разгибании ноги;
- неприятные ощущения при надавливании на бугристость большеберцовой кости;
- легкая отечность мягких тканей, локальное повышение температуры;
- трудности при поднятии по лестнице, приседании, езде на велосипеде.
Заболевание в большинстве случаев проходит самостоятельно спустя 1-2 года. Дети выздоравливают, как только у них завершается формирование скелета — к 17-19 годам. В некоторых случаях ребенку требуется лечение. При выраженной деструкции большеберцовой кости показано хирургическое вмешательство. Во время операции врачи удаляют разрушенные костные фрагменты.
Травматические повреждения менисков, связок или других структур нельзя отнести к болезням суставов коленей. Как мы уже выяснили, «травма» и «заболевание» являются разными понятиями. Однако первые могут приводить ко вторым. К примеру, после ушиба или падения у человека может развиваться синовит, тендинит, бурсит, артрит, остеоартроз и т. д. У лиц молодого возраста регулярная травматизация коленей может приводить к развитию болезни Кенига или Осгуда-Шляттера.
Прежде чем приступать к лечению каких-либо заболеваний коленных суставов, необходимо поставить правильный диагноз. Сделать это может только врач (травматолог, ортопед или хирург) после тщательного осмотра и обследования. В большинстве случаев выяснить причину болей в колене можно лишь с помощью инструментальных методов исследования.
Методы, которые используют для диагностики болезней коленных суставов:
- осмотр и пальпация. Позволяют выявить гиперемию, отечность мягких тканей, болезненность в тех или иных местах. Особенности болевого синдрома позволяют заподозрить определенную патологию, поставить предварительный диагноз;
- рентгенография. Информативна при переломах костей, хронических артритах, остеоартрозе и т. д. Дает возможность выявить нарушение целостности или очаги деструкции в костях, формирующих коленный сустав;
- КТ и МРТ. Наиболее информативные визуализирующие методы исследования. Позволяют выявить практически любые патологические изменения в костях, суставной капсуле, связках, менисках и т. д.;
- лечебно-диагностическая пункция. Показана при наличии выпота в синовиальной полости. Исследование удалённой жидкости помогает получить представление о характере воспалительного процесса;
- артроскопия. Дает возможность увидеть повреждение внутрисуставных структур. В ходе вмешательства врачи обычно устраняют обнаруженную проблему. Операция является малоинвазивной, то есть проходит с минимальной травматизацией тканей.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник