Если вы сюда зашли значит, у вас или у кого-то из ваших близких заболело колено. Ребенок ли упал с велосипеда или вы сами ощущаете дискомфорт после тренировки в спортзале, а может быть, бабушка пожаловалась, что нога ноет уже несколько дней. Колени и коленные суставы «бойцы невидимого фронта»: пока они не беспокоят, мы о них не думаем, а потом становится уже поздно. Или не поздно? Давайте поговорим о боли: в чем ее причины, каковы ее лечение и профилактика.
Причины болей могут быть как внешними, так и внутренними. Внешние — это прежде всего травмы, возникающие при скручивании, ударе, падении или других механических воздействиях на коленный сустав. Внутренние причины чаще всего связаны с воспалительными или дегенеративными процессами: это артрозы, артриты, повреждения мениска, проблемы с кровоснабжением.
Колено сложнейший аппарат. В нем работают и кости, и мышцы, и нервные окончания, и хрящи, и сухожилия. Каждая из этих тканей может быть повреждена. При ходьбе и других активностях сустав постоянно нагружается. Даже слабые болевые ощущения быстро становятся сильными, и вот уже ноющая боль в колене ваш постоянный спутник. Иногда проблема очевидна, и тогда возможно самолечение, но сильный дискомфорт при ходьбе, сгибании и разгибании повод как можно скорее обратиться в клинику.
Самая распространенная причина это проблемы с суставами. В старшем возрасте от них страдают четыре человека из пяти. Что касается заболеваний именно коленного сустава они, по разным подсчетам, составляют от трети до половины всех болезней суставов. Боль в колене при ходьбе преследует большинство пожилых людей, так как с возрастом ткани становятся менее эластичными, регенерируют не так быстро. Воспалительные процессы, часто сопровождающие старение, тоже не добавляют суставам жизнеспособности. Заболевания, которые могут проявлять себя болями в коленях, это:
- Артрит. Воспалительное поражение суставов, затрагивающее весь организм, которое проявляется в том числе и болью в коленях. Страдает соединительная ткань. Сперва особого дискомфорта нет, но со временем приступы боли становятся всё более сильными и длительными.
- Артроз (гонартроз). Следствие артрита или же самостоятельная болезнь, возникшая из-за травмы или после инфекции. Сустав деформируется, и если вначале неприятные ощущения возникают лишь при ходьбе, сгибании и разгибании, то с развитием болезни колено будет болеть постоянно.
- Менископатия. Для повреждения мениска характерна резкая сильная боль в коленном суставе, которая потом постепенно затихает. Не стоит обольщаться то, что болезнь «молчит», еще не означает, что она исчезла. Часто она возвращается в виде хронического артроза. Как и при артрозе, при менископатии необходимо лечение у специалиста. Самостоятельное назначение терапии опасно, лучше идите к врачу.
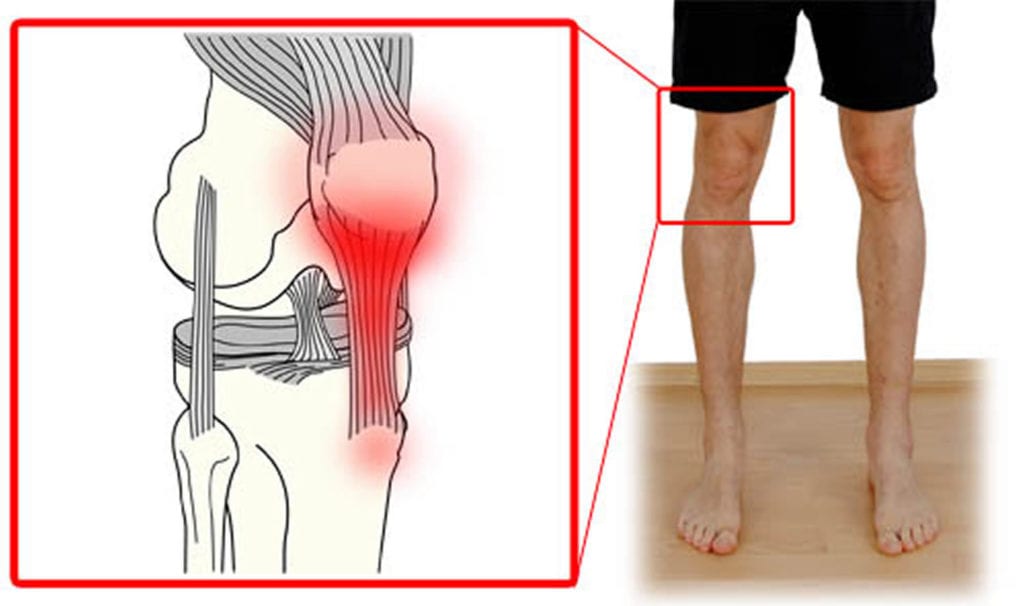
- Тендинит коленного сустава. Он поражает связки, и боль чаще всего ощущается при сгибании и разгибании колена. Этим заболеванием часто страдают спортсмены.
- Болезнь Кёнига. При этом заболевании кусочек хряща покидает свое законное место и начинает двигаться внутри сустава. Боль наблюдается чаще всего при движении: сгибании колена, ходьбе.
- Грыжа или киста Бейкера. Колено опухает и мешает при ходьбе, а при сгибании и разгибании возникает дискомфорт.
- Периартрит. Воспаление суставных тканей возникает как само по себе, так и в качестве осложнения других заболеваний, например, гормональных нарушений. Колено отекает, боль в коленном суставе имеет ноющий характер.
Здесь приведен далеко не полный список болезней, и симптомы разных патологий могут быть схожи. Врач определит, почему болит при ходьбе, сгибании или разгибании, откуда взялась ноющая боль в колене, почему оно могло так резко заболеть, а также направит к какому-либо узкопрофильному специалисту.
Какие именно боли вас беспокоят? Они возникают при ходьбе? Беге? В состоянии покоя? Расскажите об этом доктору. Травма или системный воспалительный процесс ощущаются по-разному, боль в колене при ходьбе имеет одни причины, при сгибании и разгибании другие; острые болевые ощущения отличаются от хронических. Помните: нормальное здоровое колено не болит. Любые отклонения от этого состояния повод для визита к специалисту.
- Острая боль это повод обратиться к врачу немедленно. Чаще всего она вызвана травматическими поражениями тот самый велосипед в детстве, помните? Менископатия, артроз, остеомиелит (некротическое поражение тканей) проявляются так же. Даже из-за небольшой травмы сустав или окружающие его ткани часто воспаляются, так что в этом случае тоже стоит получить медицинскую консультацию иначе вскоре болеть будет всегда, а не только при ходьбе или других нагрузках.
- Периодически возникающие неудобства например, при смене погоды. На это часто жалуются пожилые люди: вчера был дождь, сегодня выглянуло солнышко и сильно потеплело, вроде бы и хорошо, а вроде бы и не очень, потому что все болит. Возможно, это тендинит, ревматоидный артрит, артроз. Точнее скажет врач. Можно начать лечение дома, накупить обезболивающих гелей и доставать их из аптечки каждый раз, когда погода будет меняться. Но лучше все же лечить причины болезни, а не следствия.
- Тянущие, ноющие ощущения в коленном суставе. Причины такой боли варьируются от травмы, которую вы не заметили, до дегенеративных процессов в тканях. Самодиагностика может быть опасна.
Интенсивность ощущений это знак того, как скоро нужно обратиться к врачу. Если болит нечасто и несильно лучше бы найти время и сходить к специалисту, пока не стало хуже. Болит часто или сильно однозначно стоит прийти на прием поскорее. Боль постоянная и острая записывайтесь на ближайшее время, потому что в суставе могли начаться необратимые изменения. Врач необходим здесь и сейчас, если:
- повысилась температура;
- боль резкая и неожиданная;
- больное колено деформировано.
А стоит ли это делать? При боли в коленях важны точная клиническая диагностика и лечение. На дому нельзя взять пункцию или сделать МРТ. В некоторых случаях нужен рентген, в некоторых других достаточно простого осмотра, но осматривать должен врач. Он знает, на какие признаки нужно обратить внимание, какие болезни вызывают неприятные ощущения при сгибании, ходьбе, изменении погодных условий. В нашей клинике специалисты имеют большой опыт в диагностике проблем коленей и коленных суставов и помогут вам подобрать оптимальное лечение.
Небольшому проценту пациентов требуется хирургическое лечение, но чаще всего используется массаж, лечебная гимнастика, физиотерапия, прогревание суставов. Иногда показано ограничение физической нагрузки. Лечиться лучше под наблюдением врача он точно определит, какие средства помогут быстрее и безопаснее всего. Точечный массаж в комплексе с прогреваниями это то, на чем специализируется восточная медицина.
В нашей клинике применяется опыт, накопленный поколениями специалистов по восточной медицине. Благодаря иглоукалыванию вы будете свободнее двигаться уже после первых процедур, а микроинъекции гомеопатических средств поддержат иммунную реакцию организма и справятся с воспалительными процессами. Отек и боль снимут прогревания полынными сигарами, подвижность суставам вернут точечный массаж и мануальная терапия. Поддерживать нормальное состояние сустава поможет специальная гимнастика. Операций не потребуется, побочных эффектов не будет.
Лечение боли в коленях в домашних условиях возможно, только если слабая боль возникает эпизодически. В этом случае попробуйте массаж или наложение согревающего компресса, а также обезболивающую согревающую мазь или гель. Но если колени стали болеть чаще или сильнее обязательно обратитесь к врачу. Помните: болезни прогрессируют, и лучше заняться собственным здоровьем сейчас, чем потом, потому что «потом» может наступить слишком поздно и сопровождаться уймой осложнений.
Врачи рекомендуют правильное питание, разумные физические нагрузки. Лишний вес фактор риска. Что касается спорта, то такие его виды, как футбол или баскетбол, повышают вероятность получения травмы. Безопаснее заниматься плаванием или йогой. Ну а если вы не видите жизни без мяча носите защиту для ног, специальные щитки. Перед тренировками нужен разогрев, а после них лучше посидеть и подождать, пока организм придет в себя. Не стоит сразу идти на улицу переохлаждение вредно для суставов.
источник
Гнойный бурсит очень опасен, при появление первых симптомах незамедлительно поспешите к врачу
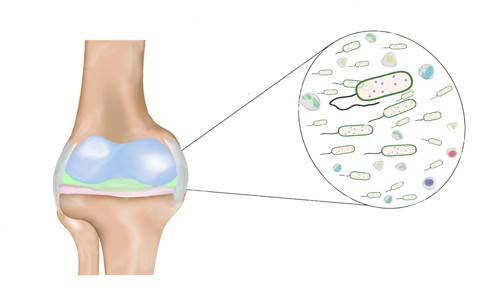
Среди всех форм бурсита самым опасным является гнойный вид. Данное заболевание диагностируется при проникновении в синовиальную сумку патогенных микроорганизмов, способных запустить развитие воспалительного процесса, сопровождающегося скоплением гнойного экссудата. При постоянном воздействии внешних и внутренних негативных факторов сумка повреждается, начинается воспалительный процесс, который позднее приводит к образованию гноя из-за повреждения кожного покрова и пренебрежения лечением. Гнойный бурсит коленного сустава может образоваться в любом синовиальном кармане.
Формирование гнойного бурсита коленного сустава происходит по различным причинам. Бактериальная инфекция проникает в полость синовиальной сумки в результате:
- механического повреждения бурсы с нарушением целостности кожных покровов вблизи синовиального кармана или непосредственно его месте расположения;
- чаще всего возбудителями заболевания являются стрептококки и стафилококки;
- сильная физическая нагрузка на ноги, особенно при занятиях спорта приводит к повреждению целостности синовиального кармана, начинается воспалительный процесс, в дальнейшем достигающий образований гнойного содержимого;
- другие заболевания инфекционного характера могут спровоцировать развитие гнойного бурсита, например, острый тонзиллит, бронхит и другие патологические состояния, при которых вредоносные бактерии способны проникать в системный кровоток и перемещаться по всему организму пациента;
- появление гнойного бурсита может быть связано с аллергической реакцией, при которой возбудитель проникает в синовиальную сумку, а ввиду непринятия его организм начинается воспаление и выделение гноя;
- ранее перенесенные заболевания, ослабившие иммунитет пациента.
Гнойный бурсит необязательно возникает при порезе или ранах в области коленного сустава. Он может начаться при травмировании без нарушения целостности кожных покровов. При падении на колени происходит повреждение кровеносных сосудов, их питание ухудшается, в колено не поступает достаточное количество витаминов и элементов, поэтому они способны воспаляться и быстро поддаются воздействию любых микроорганизмов, которые в какой-то степени все равно находятся в организме здорового человека.
Клиническая картина гнойного бурсита коленного сустава яркая и сильно выраженная. Сначала над коленом появляется еле заметная опухоль, которая может быстро охватить практически весь сустав, перейти на голеностопную область или подниматься вверх по бедренной кости, также припухлость может не распространяться, а лишь немного покраснеет и поболит, а позже сама исчезнет без медицинского вмешательства. Однако, чаще всего происходит быстрое увеличение колена в объеме, сопровождающееся сильной болью. Симптомы гнойного бурсита коленного сустава следующие:
- пораженная область краснеет, что говорит о наличии воспалительного процесса;
- на ощупь поврежденная бурса становится горячей;
- поднимается общая температура тела;
- из царапины или открытой раны, послужившей началом воспалительного процесса, может сочиться гной;
- пациент жалуется на появление болевых ощущений, когда начинает передвигаться.
В начале повреждения синовиальной сумки, жидкость находящаяся в ней, имеет серозное или катаральное воспаление. Отсутствие лечения приводит к образованию гнойного экссудата. При пальпации пострадавшего участка пациент ощущает сильную боль, она может быть острого или дергающего характера.
При первом осмотре пациента врач уточняет где больше всего пострадавший чувствуют боль, как давно возникла отечность и что послужило ее формированию. Данные вопросы важны, зная причину таких симптомов врачу проще поставить диагноз и назначить лечение. Обнаружив выделение гнойного содержимого доктор отправляет пациента на проведение пункции, при которой с помощью шприца и иглы берут образец жидкости, отправляют в лабораторию для определения возбудителя. Также пострадавшему потребуется сдать анализ крови и мочи, если причина развития гнойного бурсита коленного сустава остается неизвестна.
В большинстве случаев визуального осмотра коленки пациента вполне достаточно, чтобы поставить диагноз и назначить лечение. Если опухоль достигла больших размеров потребуется провести рентгенографию или ультразвуковое исследование, чтобы определить какая именно бурса пострадала. После полученных данных обследования, лечащий доктор может назначить более эффективное лечение либо подкорректировать уже назначенную терапию, если у пациента обнаружили сахарный диабет или другое заболевание, одновременно протекающее с гнойным бурситом.
Первое, что должен сделать доктор, это зафиксировать больное колено, затем проводится откачивание гнойного экссудата. В полость синовиальной сумки вводится антисептическое средство и антибактериальные препараты. После чего пациенту назначают лечение нестероидными противовоспалительными средствами, антибиотиками и применение физиопроцедур. НПВС следует принимать исключительно по инструкции или назначению врача. Эти препараты негативно сказываются на желудочно-кишечном тракте пациента и могут вызвать кровотечение. Медики рекомендуют использовать следующие препараты в целях лечения гнойного бурсита, способные купировать боль и снять воспаление, также они помогают устранить гиперемию (покраснение кожных покровов):
Рекомендуется использовать мази и крема, обладающие противовоспалительным эффектов и обезболивающие из группы нестероидных препаратов. Также прибегают к использованию мазей, обладающих антисептическими свойствами, их втирают непосредственно в место воспаления. Достаточно часто используют мазь «Вишневского» и «Левомеколь». Не помешают пациенту иммуномодуляторы, эти препараты способны повысить естественные защитные силы организма, чтобы он смог бороться с инфекцией самостоятельно. В период лечения пациенту необходим покой, нельзя нагружать ногу и выполнять упражнения, пока воспаление полностью не пройдет. Одновременно с приемом медикаментов рекомендуется пройти курс физиотерапии, например, походить на различные прогревания, которые улучшают кровообращение.
Применение антибактериальных медикаментов является обязательным. Антибиотики за короткий срок способны убить патогенные микроорганизмы, они препятствуют их размножению. Если возникновение бурсита вызвала микробная флора, назначают такие медикаменты:
Антибактериальные препараты можно принимать перорально, вводить внутривенно или внутримышечно. Если происходит заражение всего организма, наблюдается проникновение бактерий в другие бурсы потребуется ставить капельницы, чтобы лекарства быстрее начали действовать и не допустили размножение вредоносных микроорганизмов.
Воспаление колена может возникать по разным причинам. Иногда подобная патология обуславливается воздействием различных микроорганизмов, тогда заболевание называют гнойный артрит коленного сустава.Благодаря замкнутой полости внутри сустава создается благоприятная среда для гнойных скоплений, а наличие связей с кровеносной и лимфатической системой приводит к обширному распространению инфекционного процесса.
Крайне важно своевременно принимать меры по лечению артрита, поскольку игнорирование патологии может привести лишь к хронизации воспалительного процесса, что только усугубит течение патологии.
Чаще всего развитию коленного артрита способствуют микроорганизмы, проникшие в суставные ткани. Также инфекционный агент может проникнуть и при травме либо по лимфопутям. В итоге развивается воспалительная реакция. Внешне подобные факторы проявляются припухлостью и гиперемией, также больной может испытывать болевую симптоматику. Иногда гнойно-воспалительные реакции являются следствием осложнения после гриппозных патологий, пневмонии и пр.
Среди артритов гнойного характера встречаются первичные формы и вторичные. Первичный гнойный артрит коленного сустава возникает по причине проникновения патогенного микроорганизма в суставные ткани в процессе оперативного вмешательства или диагностических процедур, при ранении или травме. Довольно часто врачи сталкиваются с гнойным артритом, возникшим в результате проведения суставной пункции, когда в колено вводились гормональные препараты вроде гидрокортизона и пр.
Артрит вторичного происхождения встречается чаще и характеризуется проникновением инфекции из других очагов. Инфекционные агенты способны проникнуть в сустав гематогенным либо лимфогенным способом на фоне сепсиса. Также вторичная гнойно-воспалительная реакция в суставе может возникнуть вследствие бактериемических патологий вроде гонореи, рожи, пневмонии, гриппа или тифа и пр.
Итак, артриты колена гнойного характера могут развиться:
- При травмах, оперативных вмешательствах, ранениях или пункции;
- При инфицировании метастатического характера, происходящего из удаленных очагов поражения (например, отит, фурункулез, пневмония или вагинит и пр.);
- При прорыве гнойного скопления в близлежащих тканях (например, при флегмонах или остеомиелитах).
Достаточно часто диагностика показывает септическое происхождение гнойного артрита, когда патология развилась вследствие заражения крови. Подобная картина зачастую имеет место у грудных младенцев до полугода.
Для подобного заболевания характерно весьма острое начало, когда состояние больного резко ухудшается, поднимается высокая температура. На долю коленного артрита гнойного характера приходится более 70% случаев их всех артритов подобной природы. Для заболевания характерно:
- Изменение формы сустава;
- Ярко выраженная болевая симптоматика, локализующаяся в больном суставе, и часто носящая внезапный характер. Кроме того, боль может усиливаться при совершении движений больной конечностью;
- Сильное покраснение зоны поражения, припухлость суставов и близлежащих тканей;
- Состояние лихорадки, когда пациента мучают головные боли, гиперпотливость, ощущение озноба, повышенная температура;
- Септические процессы;
- Пациент пытается держать больную ногу в полусогнутом виде, чтобы болевой синдром был менее выраженным;
- С развитием патологических процессов состояние больного стремительно ухудшается.
Воспалительная суставная инфильтрация с выпотом в суставную полость приводит к заметным изменениям формы колена. На фоне подобных изменений воспаляются близлежащие лимфоузлы, развивается лимфаденит регионарного характера. Если примерно за 2-3 недели до данного состояния у пациента была инфекция, проведение пункции, гнойная патология или травматизация колена, то подобный факт значительно упрощает процедуру диагностики.
Зачастую обнаружить возбудителя гнойного артрита суставов колена очень сложно, хотя симптомы отличаются яркостью и характерностью. Поэтому от врачей требуется профессиональное проведение дифференциальной диагностики, поскольку гнойный артрит нуждается в незамедлительном терапевтическом вмешательстве. Промедление или неправильная терапия может привести к инвалидности.
Для выявления патологических причин пациенту полагается пройти тщательное обследование. Ему назначают лабораторное исследование крови и рентгенографию. Хотя на начальных этапах гнойного воспаления заметных отклонений рентгенография не показывает. Сначала происходит утолщение оболочки сустава, затем возникает остеопороз с последующим сужением суставной щели.
Больным при гнойном воспалении коленного сустава необходима обязательная госпитализация с последующим назначением необходимой терапии.
Основу медикаментозного лечения гнойного воспаления суставных тканей составляет антибиотикотерапия. Препараты антибиотического действия в начале лечения используют в очень большой дозировке. Предпочтение отдается внутримышечному или внутривенному способу введения лекарств, благодаря чему достигается более скорый и эффективный результат. Чтобы добиться максимально высокой эффективности допускается применение сразу нескольких антибиотических препаратов на основе сульфамидов и нитрофуранов. После проведения промывающей процедуры и удаления гноя из суставной полости в нее вводят подобные антибиотики.
Отличным средством против гнойного артрита являются препараты пенициллинового ряда вроде Метициллина, Оксациллина. Также применяются препараты цефалоспориновой группы, Линкомицин.
Гнойный коленный артрит может привести к весьма плачевным последствиям, поэтому пораженная нога должна быть максимально защищена от внешних неблагоприятных факторов. С этой целью пациентам назначается ношение коленного бандажа. Во время острого периода болезни на пораженный сустав необходимо наложить лонгету или шину с целью обездвиживания колена. А с наступлением периода ремиссии специалисты настоятельно советуют больше времени гулять, только область поражения должна быть утеплена, поскольку при переохлаждении колена снова может наступить рецидив.
Внимание! Использование компрессов, примочек, прогреваний и прочих процедур подобного характера при гнойной природе суставного воспаления категорически противопоказано.
Гнойное воспаление коленных суставов требует своевременной терапии, поскольку промедление чревато инвалидностью пациента. Если лечение начато на начальной стадии, когда симптоматика только начала набирать интенсивность, то опасных последствий в большинстве случаев удается избежать. Адекватно подобранный список медикаментов, ЛФК, скорректированное питание обеспечит скорое выздоровление и отсутствие осложнений.
После снятия острой стадии необходимо приступать к курсу занятий ЛФК. Специально разработанные движения помогут укрепить мышечные ткани и вернут былые двигательные возможности больному колену. Основным принципом лечебно-гимнастической терапии в данной ситуации является регулярность тренировок и отсутствие в процессе занятий болевых ощущений.
При возникновении дискомфорта или боли необходимо прекратить тренировки, поскольку чрезмерная перегрузка пораженного сустава способна спровоцировать рецидив болезни или вызвать ее осложнения. Поэтому занятия гимнастикой необходимо проводить вместе с профессиональным инструктором, имеющим соответствующее образование.
Лечебные процессы при гнойно-воспалительных суставных процессах обязательно включают диетическое питание, принципы которого основываются на потреблении блюд, богатых на содержание жирных омега-3 кислот. Подобные вещества в больших объемах присутствуют в растительных маслах и морских дарах. Рекомендуется обогатить ежедневное меню оранжево-желтыми продуктами вроде морковки и апельсинов, ананасов, перца.
Категорически запрещено при гнойной и любой другой артритной форме употреблять солености, алкогольную продукцию, копчености, острые специи и блюда, жирное мясо. Доказана особенная польза гранатового сока для пациентов, страдающих коленным гнойным артритом. Сок граната способен сокращать интенсивность развития воспалительных процессов.
Иногда возникает необходимость в операции. Обычно к ней прибегают, когда антибиотикотерапия оказывается бесполезной и не дает необходимых терапевтических результатов. Суть оперативного вмешательства заключается в удалении из полости коленного сустава гнойных масс и фиброзных тканей, после чего ее дренируют с помощью специальных растворов, промывают антисептиками.
Специфической профилактики против гнойного артрита не существует, но при соблюдении некоторых мер можно избежать подобного заболевания. Необходимо правильно осуществлять очищение открытых переломов или случайных ранений, адекватно лечить инфекционные процессы (особенно гонорею и пр.), вовремя вскрывать абсцессы и проводить оперативное устранение остеомиелита. При появлении открытого повреждения необходимо обеспечить первую помощь в самые кратчайшие сроки: обработать йодом, смыть грязь, наложить стерильную повязку. Пациента необходимо срочно определить в медучреждение.
источник
Боль в коленном суставе является общим симптомом. Он может возникнуть во время болезней или под влиянием других травмирующих факторов, которые влияют на колено как снаружи, так и изнутри.
Колено, из-за сложности анатомических структур, которые его образуют, и кропотливой работы (поддержание ортостатического положения тела при ходьбе), является предметом многочисленных и разнородных травм. Основным симптомом травмы является боль.
Причин боли в колене много: от простой усталости, до слишком интенсивных занятий спортом, от травм различного характера, до болезней, которые затрагивают одну из многочисленных структур коленного сустава.
К счастью, в подавляющем большинстве случаев, боли в коленном суставе – это преходящее расстройство, не имеет в основе патологии и быстро регрессирует под влиянием домашних средств лечения или вовсе без лечения.
Однако, если симптом становится выраженным, боль невыносимой или появляется отёк и покраснение, следует проконсультироваться с врачом, потому нелеченные патологии или серьёзные травмы влияют на функцию сустава и конечности.
Поскольку боль в колене не является заболеванием, а только симптомом, то более уместно говорить о симптомах, связанных с болью в колене. Эти симптомы могут быть разнообразными и иметь разнородные причины, которые определяют общую клиническую картину.
Наиболее распространенными являются:
- Отёк.
- Покраснение и синяки.
- Анатомические деформации сустава.
- Тугоподвижность.
- Снижение амплитуды сгиба и разгиба ноги.
- Слабость и трудности в выполнении физиологических движений.
- Потрескивания и щелчки во время движения.
- Блокировка сустава.
- Невозможность переноса веса тела на колено при ходьбе.
- Лихорадка.
Некоторые из перечисленных симптомов, если они связаны с болью в колене, являются основанием для быстрого обращения к врачу, потому что они могут быть следствием тяжёлой патологии или травмы.
Перейдем к анализу патологических и непатологических причин, и факторов риска, которые могут способствовать появлению боли в коленном суставе ноги.
Могут повлиять на любую из структур, составляющих коленный сустав:
- Растяжений связок. Когда повреждается одна или несколько связок. В случае коленного сустава – 2 боковых (медиальная и боковая) и 2 крестообразных (передняя и задняя). Связки можно «растянуть» или, в тяжелых случаях, оторвать.
- Травмы менисков. Повреждения хрящевых прокладок внутри сустава, которые называются медиальный и боковой мениск. Повреждение мениска может быть острым, в результате травмы, удара в колено, а также следствием банального движения, например, приседа. У пожилых людей вместо разрыва мениска чаще наблюдается дегенеративное истончение хряща.
- Разрывы фасций в мышцах, которые поддерживают колено. Мышцы, которые могут быть затронуты: квадрицепсные подколенные сухожилия, приводящие мышцы. Разрывы представляют собой разрыв группы волокон, которые образуют структуру мышцы. Очевидно, разрыв приведёт к кровотечению и появлению гематомы. Наиболее часто появляется при работе с чрезмерной нагрузкой.
- Разрыв одного из трёх сухожилий, которые удерживают колено. Могут быть повреждено подколенное сухожилие, сухожилие четырехглавой мышцы и связки надколенника.
- Переломы костей, которые вносят вклад в образование сустава: бедренная кость, кость голени и коленная чашечка.
- Вывихи. То есть выход суставной головки за пределы суставной чашечки.
Они могут иметь различные причины: чрезмерная нагрузка, повторяющиеся движения, некоторые инфекции.
Наиболее распространенными являются:
- Тендинит. Воспаление сухожилий, которые связывают колено. Подразделяется на подколенный тендинит, тендинит четырехглавой мышцы и тендинит надколенника.
- Бурсит. Воспаление серозных коленных мешков. Где серозные мешки представляют собой небольшие полости, содержащие синовиальную жидкости. Их назначение – уменьшить трение поверхностей скольжения.
Некоторые заболевания имеют одним из симптомов боли в коленях.
Наиболее распространенными являются:
- Артроз коленного сустава. Дегенеративное заболевание, которое поражает структуры сустава, в частности, хрящи. Следствием такой ситуации является затруднения в движениях, которые связаны с болью и прогрессирующей атрофией структуры сустава.
- Киста Бейкера. Это узелок, содержащий синовиальную жидкость, которая образуется в подколенной полости. Часто достигает таких размеров, что ограничивает движения и вызывает боль.
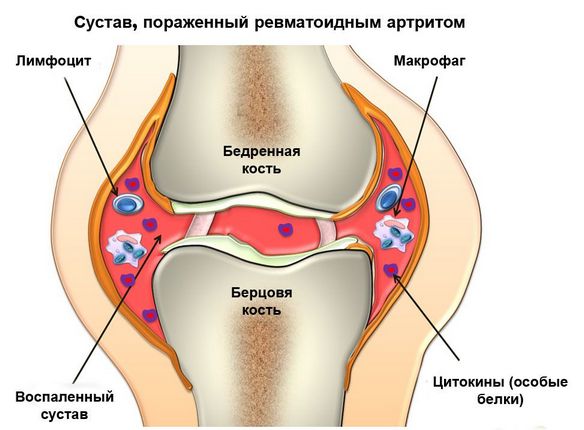
- Ревматоидный артрит коленного сустава. Хроническое системное воспалительное заболевание (может влиять на несколько органов и тканей одновременно). Его излюбленной мишенью является синовиальная мембрана. При таком воспалительном процессе образуется слишком много синовиальной жидкости, происходит разрастание фиброзной ткани и постепенное разрушение суставного хряща.
- Хондропатия / хондромаляция коленной чашечки. Это боль в хрящевой ткани, которая покрывает коленную чашечку. В некоторых случаях происходит её разрушение, тогда говорят о хондромаляции. Причины разнообразны, но наиболее распространенной является функциональная перегрузка сустава, вызванная ожирением или спортивными нагрузками.
- Остеохондроз. Представляют собой группу дегенеративных заболеваний, которые влияют на головки костей и хрящи, покрывающие концы длинных костей. Если дегенерация приводит к некрозу суставных поверхностей, тогда говорят об остеохондрозе. Это серьёзное функциональное нарушение в суставе с интенсивной болью.
- Подагра. Болезнь обмена веществ, которая определяет воспаление в суставах из-за отложения кристаллов мочевой кислоты. Симптомы, которые сопровождают боль в колене при подагре: отёк и покраснение, лихорадка, усталость.
- Артрит туберкулезный. Воспаление суставов и, в частности, коленного сустава, вызванное туберкулезом (заражение бактерией Mycobacterium tubercolosis). Симптомы, которые характеризуют такую клиническую картину: боли, атрофия мышц, которые удерживают сустав, лихорадка.
- Септический артрит. Инфекции в суставе развивается, когда туда проникает бактерия. У взрослых наиболее подвержено такой проблеме колено. Симптомы, которые сопровождают боль: набухание и отёк коленного сустава, слабость в суставе, лихорадка.
- Остеомиелит. То есть воспаление костного мозга. Также вызвано бактериями: обычно – золотистым стафилококком, а также кишечной палочкой и энтеробактерией. В некоторых случаях инфекцию могут вызвать вирусы или паразиты. Симптомы, сопутствующие боли в коленях: некроз и лизис костной ткани, абсцессы надкостницы (мембрана, которая выстилает кости), температура, деформация структуры костной ткани.
Некоторые врожденные пороки развития коленного сустава делают сустав нестабильным и подверженным травмированию. В частности, такую проблему могут вызвать следующие пороки: вальгусное колено, варусное колено, двудольный надколенник (коленная чашечка разделена на две отдельных кости).
Существуют также типы боли в колене, которые не имеют патологического характера, т.е. не зависят от болезни, травм или пороков развития.
Наиболее распространенными непатологическими причинами являются:
- Холод. Колени очень чувствительны к холоду. Когда температура становится слишком низкой, они легко становятся «добычей» болевых синдромов. Многочисленные исследования в этом направлении только подтверждают такую взаимосвязь.
- Физическая активность. Работа, которая заставляет сидеть в течение многих часов, ослабляет мышцы. Это делает сустав уязвимым к развитию болевого синдрома.
- Неправильное положение. Подвергание колена чрезмерной нагрузке может причинить боль.
Некоторые условия делают более вероятным возникновение боли в коленном суставе:
- Ожирение. Избыточный вес подвергает сустав большому стрессу даже во время выполнения рядовых действий, таких как ходьба или подъём по лестнице. Из этого следует большая вероятность того, что хрящи в суставах выродятся и появиться боль.
- Плохой мышечный тонус фасций, которые стабилизируют сустав. Это условие, которое ослабляет необходимую поддержку коленного сустава. Появляется нестабильность и, как следствие, увеличивается риск дегенерации структур в суставах.
- Спорт, который подвергает колени перенапряжению.
- Аномалии в сочленении (пороки развития) и/или проблемы осанки.