Боль в коленном суставе периодически испытывает каждый человек. Это может быть следствием резкого движения или симптомом прогрессирующей патологии. Коленный сустав — самый большой и анатомически сложный элемент опорно-двигательного аппарата. На его долю приходится до 80% физического веса, что обуславливает повышенные физические нагрузки и риски травмирования. Большое количество капилляров, нервных волокон и мышечных тканей каждое повреждение, даже незначительное, делают крайне болезненным. Травмированные нервы, вызывают инфекционно-воспалительный процесс, который сопровождается припухлостью, изменением цвета кожи и повышенной местной температурой.
По мере прогресса, в патологическое состояние втягивается сам сустав, внутрисуставная жидкость и соединительные ткани, что может иметь серьезные последствия — развитие артритных заболеваний. Общее представление об анатомическом строении коленного сустава поможет понять, какой именно элемент может вызывать болевой синдром, и какие меры следует предпринять для устранения болей.
Передняя зона сустава образуется надколенником, более простым языком — коленная чашечка. Он связан с четырёхглавой (пучковой) мышцей бедра жилой, продолжающейся в надколенной связке и, в общей комбинации, образующий связочный аппарат, который состоит из следующих типов фасций:
- Боковые ответвления от берцовых костей (малой и большой);
- задние поддерживающие узлы — серповидные, тыльные, срединные и боковые;
- суставные поперечные и крестообразные связки колена.
Крестообразные связки более всего подвержены травмам — резкое передвижение, большое градус вращения, падение с подвывихом приводят к порывам межминисковых соединений.
Связки разделяются на два вида:
- Передние — на них лежит функция стабилизации сустава голеностопа, в частности предупреждения чрезмерного смещения вперед. Берут начало от задней части большой бедровой кости, пересекаются с задними связками в полости колена и прикрепляются к выемке между передними выступами большеберцовой кости.
- Задние — сдерживают голень от смещения назад. Начинаются от передней верхней части бедровой кости, пересекают полость сустава и заканчиваются между тыльными выступами берцовой кости.
На поверхности суставных костей находится хрящевая ткань. В местах соединения большеберцовой и бедровой костей расположены мениски — своеобразные прокладки сустава, выполняющие амортизирующую и стабилизирующую роль.
В суставе колена находятся несколько синовиальных сумок (от трех до пяти), обеспечивающих естественную смазку:
- над коленной чашечкой;
- подколенная глубокая;
- между сухожилиями в длинной бедровой мышце;
- гиподермальная надколенная;
- в выемке под коленным суставом.
В колене синовиальные капсулы не имеют строго определенного положения и количества, локализация зависит от индивидуальных анатомических особенностей. В каждой сумке находится синовиальная мембрана, которая в совокупности с остальными, покрывает всю внутреннюю часть сустава и крестообразных связок. Она обеспечивает обмен веществ и амортизирующие свойства колена, за счет жирового тела, которое находится в складках мембраны.
Таким образом, коленный сустав — многосложная анатомическая структура, состоящая из трех костей, с несколькими суставными поверхностями, сложным связывающим аппаратом и крупным соединением, с капсулой, хрящевой тканью, синовиальными сумками. Это обеспечивает нормальный функционал в условиях сложных нагрузок.
Благодаря колену, человек может осуществлять шаг, сгибание, разгибание в пределах, обозначенных связками.
Природой заложено вращение в пределах 35 градусов — в пассивном состоянии и не более 15 градусов — в активном. Все что сверх нормы — вызывает перегруз не только сустава, но и всех связывающих элементов. Поэтому спортсмены, танцоры автоматически оказываются в группе риска.
По данным медицинской статистики, основанных на клинических картинах болевого синдрома в коленном суставе, большинство случаев патологического состояния связаны с воспалением. Все, без исключения, анатомические единицы сочленения могут быть втянуты в болезненные процессы.
Воспаление может развиваться в следующих структурах:
- хрящевая ткань;
- оболочка сустава;
- синовиальная жидкость;
- берцовые кости;
- окружающие сустав мышцы и сухожилия;
- связочный аппарат;
- кровеносные сосуды, вены, артерии;
- подкожная жировая прослойка;
- эпидермис.
Поскольку, воспаление является главной причиной дискомфорта, в медицинской практике принято классифицировать боль в коленном суставе по месту локализации и виду воспалительного процесса. Существует множество патологий, которые поражают различные суставные части.
Самые распространённые причины болей в коленных суставах:
- Артроз — является причиной в более 50% случаев болей в коленях. Характеризуется медленным, постепенным разрушением гиалинового хряща. Долгое время может протекать бессимптомно и резко обостриться во второй стадии. Боль в коленном суставе возникает из-за разрастающихся остеофитов, которые затрагивают нервные окончания;
- Артрит — воспалительная патология, протекающая в острой форме. Может быть как самостоятельным заболеванием — спондилит, так и осложнением других суставных патологий — артроз, ревматизм и т.д. Артриту свойственна интенсивная боль, сопровождающаяся припухлостью и покраснением;
- Остеохондрит — суставной хрящ воспаляется со временем при дегенеративном артрозе, механических травмах;
- Периартрит — заболевание, возникающее на фоне ожирения (чаще у женщин). Патология поражает сухожилия, мышцы и впоследствии переходит на оболочку коленного сустава. Боль умеренная, тянущая (как при растяжении связок).
- Хондроматоз — образование узлов на ткани гиалинового хряща, которые со временем рапространяются по всей капсуле коленного сустава. При этом происходит защемление мягких тканей с большим количеством нервных клеток. Из-за этого колено болит постоянно, даже в период отдыха.
- Бурсит — синовиальная капсула коленного сустава самостоятельно воспаляется редко, только в следствие травм или осложнений побочных суставных заболеваний, отсюда и боль.
- Целлюлит — подкожная жировая клетчатка может вызывать болевой синдром только в случае близко расположенных очагов сопутствующих заболеваний. Гнойный артрит, абсцесс мягких тканей могут вызвать воспалительно-болевые процессы в защитной прослойке.
- Дерматит — эпидермис поражается в случае инфекционных патологий (экзема, рожа, псориаз) или аллергических реакций на внешние раздражители.
- Остеомиелит — костный мозг воспаляется из-за бактерий, попавших в желеобразное тело вместе с лимфотоком. Также может стать следствием открытых травм или осложнением хирургических операций.
- Синовит — капсула коленного сустава поражается, чаще всего, у пожилых людей в возрасте от 55 лет, в следствии ревматизма или других хронических патологий. В молодом возрасте можно заболеть из-за тяжелой травмы.
Характер патологических состояний полностью зависит от места локализации. Боль — главный индикатор, с показаний которого начинаются первичные предположения о причинах возникновения дискомфорта в коленном суставе.
Заболевания, которые провоцируют развитие негативных процессов, формируют и тип боли:
- Интенсивная, мучительная боль — реактивный артрит, разрыв менисков и сухожилий, бурсит в стадии обострения;
- Терпимая, но постоянная боль — синовит, бурсит в начальной степени;
- Щемящая боль — гонартроз, артроз;
- Вибрирующая — дегенеративный артроз, в стадии деформации суставов;
- Острая, жгучая боль — сдавливание седалищного нерва, костный туберкулез;
- Жалящая — остеопороз, прогресс воспаления синовиальной сумки, обострение застарелой травмы менисков;
- Схваткообразная — воспаление в мягких тканях коленного сустава, мышцах и сухожилиях;
- Стреляющая боль — поражение нервных корешков.
При возникновении интенсивных болей в коленных суставах, не стоит откладывать визит к врачу, надеясь, что «все пройдет». Диагностика на ранних стадиях обеспечивает успешное лечение и предупреждает развитие более серьёзных процессов, способных нанести непоправимый урон здоровью и качеству жизни. Для первичной консультации следует обращаться к терапевту. После проведения стандартного осмотра, он принимает решение о назначении лечения (что происходит в 70% случаев обращений с жалобами на боли в коленях) или назначает комплексное лабораторное и аппаратное обследование, с привлечением узкопрофильных специалистов.
Запущенные, подозрительные боли изучаются в разных направлениях:
Травматология: При подозрениях на артроз, врожденную или приобретенную дисплазию, суставной перелом, вывих, смещение назначается рентгенография, МРТ, УЗИ, биопсия жидкости в синовиальной сумке, чтобы выяснить откуда берется боль в коленном суставе.
Хирургия: Киста под коленной чашечкой, тромбоз, артриты с гнойными образованиями, разрывы в сухожилиях, менисках, связках, камни внутри сустава, гемартроз, абсцессы диагностируются методами УЗИ, рентгеноскопии, КТ или МРТ, анализами крови, общим и на ревматоидный фактор, пункцией гиалинового хряща в коленном суставе и т.д.
Ревматология: Исключение системных заболеваний (красной волчанки, ревматоидного артрита, подагры) осуществляется при помощи лабораторных исследований. Общий анализ крови, на гематологию, ревматоидный белок, ДНК-тест, уровень мочевой кислоты.
Неврология и психиатрия: Защемление седалищного нерва не требует долгой диагностики. Уже на УЗИ будет виден тонус мышц и места воспаления. В случае психических отклонений, когда боль в коленном суставе не подтверждена ни единым фактом, но пациент продолжает испытывать мучения (так называемые соматические боли), назначаются специфические исследования на предмет умственных отклонений.
Самыми популярными способами быстрой и точной диагностики болей в коленных суставах являются:
- Рентген — позволяет увидеть коленный сустав в нескольких проекциях и определить место поражения. На снимках видны поражения уже на ранних стадиях, в частности изменения в кости, синовиальной сумке или появление остеофитов.
- Ультразвуковое исследование — современное, высокоточное исследование определяет толщину оболочки сустава, состояние связочной структуры, наличие воспалений любого типа и общие изменения в колене.
- Доплерография — исследование вен и артерий на предмет аневризмы, бляшек и закупорки. Быстро и эффективно определяет в процентах возможные риски и состояние внутренних стенок сосудов.
- МРТ — в настоящий момент является самым точным способом диагностирования. Позволяет увидеть четкую, трехмерную картинку коленного сустава, патологические изменения в синовиальной жидкости, даже небольшую деформацию костной ткани и т.д. Назначается редко, в связи с высокой, для многих, стоимостью и противопоказаниями. Запрещено проходить обследование больным с имплантами, металлическими протезами и весом более 150 кг.
- КТ — принцип работы основан на рентгене, только более современным способом. Снимки выполняются в круговой проекции, что позволяет получить более точную картину коленного сустава и тем самым определить характер и степень поражения.
- Ангиография — метод исследования кровеносных сосудов на проходимость, путем введения контрастной жидкости. Определяет функционал обменных процессов и позволяет диагностировать суставную недостаточность на ранних стадиях.
- Общий анализ крови — назначается с целью выявления воспалительных процессов и болей. Совокупность показателей может даже вывести на след особенных заболеваний и определить суставные патологии только в самом начале прогрессирования.
- Кровь на ревматоидные антитела — также указывает на присутствие воспаления, но специфического, системного или наследственного характера. Например для установления диагноза ревматоидный артрит, этот анализ берётся за основу.
- Мочевая кислота — важный анализ для определения причин болей и стадии обострения подагры или инфекционного артрита. Повышенный уровень указывает на скопление в суставах солевых отложений.
- Реакция Вассермана — назначается при подозрении на половые инфекции, сифилис, гонорею, хламидиоз и т.д. Развитие суставных заболеваний на фоне специфических болезней или как их осложнения встречаются очень часто. Поэтому положительная проба, даст возможность назначить правильное лечение, с учетом вида инфекции.
- Онкомаркеры — помогают выявить в крови особые вещества, которые выделяет раковое новообразование или его метастазы. Так, для саркомы синовиальной сумки свойственно наличие маркеров виментина, клеточный наружный антиген и панцитокератина.
Как правило, перечисленных методов вполне достаточно для постановки достоверного диагноза. В особо серьезных случаях, назначаются дополнительные пробы и анализы. К примеру, биопсия синовиальной оболочки, пробы печени и почек, пункция спинномозговой жидкости, иммунологический анализ и на ВИЧ-инфекцию и т.д.
Боли в коленях можно условно разделить на те, которые требуют скорой медицинской помощи. И те, которые предварительно диагностируются. К срочным состояниям относятся все травмы, переломы, вывихи, абсцессы, гнойные воспаления, гемартроз (кровоизлияние в сустав). Симптомы во всех случаях идентичны — нестерпимая боль, отечность, покраснение, невозможность осуществлять движение, повышение температуры в коленном суставе и лихорадочное состояние.
Лечение сводится к оказанию первичной помощи до приезда бригады скорой помощи:
- ногу следует приподнять — подложить скатанный валик или твердую подушку;
- на колено наложить повязку со льдом и менять её каждые 5-10 минут;
- принять доступное обезболивающее (анальгин, кетанов, аспирин, парацетамол и т.д.).
Во всех остальных случаях лечение осуществляется после проведения комплексных исследований и установления причин. Согласно составленного анамнеза, назначается медикаментозная терапия, физиопроцедуры, ЛФК, массаж, лечение гомеомапатией, местными аппликациями, санаторно-курортный отдых и, в крайних случаях, хирургическая операция.
Консервативная терапия
Традиционное медикаментозное лечение болей включает следующие группы препаратов:
- Анестетики. Для снятия первичных симптомов и облегчения болезненного состояния, можно принимать простые обезболивающие средства, доступные без рецепта — «Кетанов«, «Кеторолак«, «Ксефокам«, «Ларфикс«. Тяжелые случаи, связанные с потерей подвижности и невыносимыми болями, требуют более серьёзных препаратов, которые назначаются только врачом и отпускаются по рецепту.
- НПВС. Помогут быстро снять воспаление и отечность. «Аспирин«, популярный «Диклофенак«, «Ибупрофен» хорошо справляются с поставленными задачами.
- Хондропротекторы. Современные препараты, несмотря на длительный курс приема, обеспечивают регенерацию хрящевой ткани. Эффект накопительный и длительный (до 10 лет суставные боли могут не беспокоить после шестимесячного курса, при условии лечения на ранних стадиях). Популярностью пользуются «Терафлекс«, «Румалом«, «Дона«, «Структум«.
- Глюкокортикостероиды. Показаны для больных с аутоиммуными патологиями, чтобы снизить выработку гормона кортизола и приостановить прогресс заболевания. «Преднизолон«, «Целестон«, «Кенакорт«, «Метипред«, «Лемод» — новые препараты для лечения болезней опорно-двигательного аппарата. Дозы и схема приема назначается врачом в строго индивидуальном порядке.
- Иммунодепрессанты. Подавляют аномальное действие защитной системы, тем самым стабилизируется прогресс таких опасных заболеваний, как ревматоидный артрит, красная волчанка, васкулит. Назначаются редко, только в случае постановки точного диагноза и отсутствия возможности устранить боль в колене другими способами. «Азатиоприн«, «Циклоспорин«, «Диклизума» — лучшие препараты серии, имеющие минимальный набор побочных эффектов.
- Инъекции гиалуроновой кислоты. Вводятся непосредственно в полость коленного сустава и устраняют боль и дефицит синовиальной жидкости. Также способствуют восстановлению гиалинового хряща, тем самым восстанавливая подвижность колена.
Народные рецепты
Большинство людей, у которых начинает болеть коленный сустав, пробуют устранить неприятные ощущения народными методами. Можно делать примочки, компрессы и ночные аппликации на основе домашних мазей или настоек. Отвар трав, спиртовые настойки для местного применения помогут предотвратить период обострения и снять навязчивую боль.
Противовоспалительными действиями обладают следующие растения и вещества:
- Мать-и-мачеха;
- Зверобой;
- Дубовая кора;
- Корень лопуха;
- Лавровый лист;
- Цветки ромашки;
- Календула;
- Белая и черная каолиновая глина;
- Раствор соли и соды;
- Медовые продукты.
Например, смешать 10 таблеток аспирина, предварительно истолченных, и стакан жидкого меда. Толстым слоем нанести на колено в области локализации боли. Покрыть пищевой пленкой и замотать шерстяным материалом (шарфом), желательно оставить на ночь. Боль устраняется уже после первого применения.
Таким же образом можно нанести глиняную аппликацию, где проявляется боль. В смесь глины с водой добавляется немного оливкового масла, для предотвращения застывания и сильного стягивания кожи.
Эффективен рецепт, в составе которого мед, соль и сода. По 1 чайной ложки соли и соды смешать с медом, в количестве достаточном для обильного покрытия коленного сустава. Этот способ выполняет сразу три действия — отводит лишнюю жидкость, снимает воспаление и боль, обогащает питательными элементами.
Дубовая кора в виде отвара или спиртовой настойки хорошо укрепляет сосуды, способствует нормальному кровообращению. Для отвара, 1 столовую ложку высушенной коры залить 1 стаканом кипяченной воды, готовить на водяной бане в течение 20 минут. Пропитать отваром марлю и наложить на колено в теплом (не горячем) виде на 30-50 минут для устранения болевых ощущений в коленном суставе. Для спиртовой настойки использовать те же пропорции, только воду заменить водкой. Настаивать в темном прохладном месте 10-14 дней. Применять так же.
Чередуя различные средства и способы можно надолго законсервировать болезнь, забыть о боли и отечности. Эффективность альтернативной медицины не доказана, несмотря на устранение первичных симптомов — болевого синдрома в коленях.
Массаж и лечебная гимнастика от болей в коленных суставах
Комплексное традиционное лечение обязательно включает в себя ЛФК и массаж. Упражнения рекомендуются делать всем людям, у которых были, или есть, травмы коленей, диагностировался артрит, артроз и другие суставные заболевания, ведущим малоактивный образ жизни (сидячая статическая работа, инвалидность 1-2 группы, домохозяйки и т.д.).
Гимнастику можно выполнять самостоятельно, в медленном темпе и посильном режиме. Количество упражнений постепенно увеличивать или, наоборот, сокращать, в зависимости от самочувствия.
- Из положения лежа или сидя на стуле, медленно сгибать и разгибать ноги, делать до тех пор пока не появится состояние незначительной усталости.
- Согнув ногу в колене, выполнять вращательные движения по небольшой амплитуде, то же самое повторить на второй ноге.
- Лежа на спине, аккуратно подтягивать согнутые в коленях ноги к животу.
- Подложить на стул подушку и сесть, чтобы ноги «болтались», выполнять круговые движения по часовой стрелке и обратно.
- Сидя на стуле, медлено вытянуть ногу и удержать в этом положении 2-5 секунд, так же медленно опустить, повторить на второй ноге.
- Встать прямо, выпрямить спину, медлено сгибать ногу в колене и задерживаться в позе «цапли» несколько секунд. По возможности, каждые 2 дня, увеличивать время задержки.
- Если не существует противопоказаний и здоровье позволяет, можно усложнить комплекс. Положить гимнастическую палку на максимальном уровне, до которого можно достать согнутой в колене ногой. Перекидавать ногу через «барьер» 10-15 раз, потом поменять положение.
- Небольшой комплекс на растяжку голени, также способствует быстрому восстановлению коленного сустава. Ладонями опереться на стену, правую ногу согнуть в колене, левую отставить назад. Стопы полностью упираются в пол. Задержаться в позе на 30 секунд. Поменять ноги.
Регулярное выполнение несложной, доступной для любого человека гимнастики, уже через месяц даст видимые результаты — боль в коленном суставе перестанет беспокоить, улучшится подвижность сустава, пропадет отечность.
Эффективность гимнастики существенно увеличится, если совместить её с курсом массажа. Это может быть как традиционный метод воздействия, так и мануальная терапия от болей. Только следует помнить, что доверять проводить подобные процедуры надо только опытным специалистам, имеющих хорошие рекомендации. В противном случае, ручные манипуляции, в лучшем случае, не окажут ни малейшего эффекта, в худшем — спровоцируют смещение сустава и усугубление патологического состояния. Массаж должен проводиться периодически, не более 10 сеансов, по 25-30 минут, в месяц. Ежедневные процедуры категорически противопоказаны. Во время сеанса, в колене не должно возникать болевых ощущений. Если дискомфорт ощущается, следует прекратить процедуры.
Лечение в домашних условиях
Лечение боли в коленях дома — обязательное условие амбулаторной терапии. Больной всеми разрешенными методами должен помочь самому себе снять болевые ощущения и выздороветь как можно быстрее.
Поэтому для этих целей необходимо придерживаться некоторых правил, для лечения всех видов болей:
- Выполнять все рекомендации лечащего врача — не пропускать прием назначенных препаратов, делать посильную гимнастику, приходить вовремя на физиопроцедуры.
- Пересмотреть режим питания. Добавить в рацион много свежих овощей, зелени и фруктов. Исключить жирное мясо, жареные блюда и производственные полуфабрикаты.
- При необходимости, использовать вспомогательные средства для снятия нагрузки с коленного сустава — трость, костыль и другие специальные приспособления.
- Не применять, без предварительной консультации с врачом, рецепты народной медицины, даже проверенные временем и соседями. То, что помогает одному человеку, может быть категорически противопоказано другому.
- В период лечения, по возможности, избегать физической активности и обеспечить постельный режим, чтобы не возвращалась боль (лечебная гимнастика — исключение).
- Обеспечить комфортное место для сна и отдыха — ортопедические матрасы, удобные стулья и кресла, желательно с небольшими подставками, чтобы можно было удобно приподнять больные ноги.
- Допускается легкий самомассаж. Поглаживание, растирания способствуют циркуляции крови, тем самым обогащая ткани кислородом. Таким образом, снимается мышечный спазм и болевые ощущения становятся менее интенсивными.
Полностью застраховаться от получения травм, растяжений или вывихов самого нагруженного сустава в организме практически невозможно. Повседневная жизнь обязывает выполнять свои домашние дела, ходить на работу и т.д. В ходе обычных действий вполне возможно получить неожиданную травму. Но снизить риск развития суставных заболеваний вполне по силам каждому человеку. Ведущие ревматологи разработали ряд рекомендаций, которые помогут уберечься от опасных патологий:
- Установить и строго придерживаться рационального режима — работа-отдых. Особенно это касается людей, чья деятельность связана с повышенными физическими нагрузками (спортсмены, строители, продавцы, металлурги, шахтеры и т.д.).
- Своевременно лечить и проходить реабилитацию после любых инфекционных заболеваний. Это правило касается даже таких «безобидных», как ОРЗ или сезонные ОРВИ.
- Избегать нахождения в условиях низких температур, сквозняков. Одеваться по погоде, чтобы не допустить переохлаждения.
- По достижению 35-летнего возраста желательно проходить курс лечения хондропротекторами.
- Тщательно следить за своим весом. Повышение массы тела неизбежно увеличит нагрузку на колени, об этом стоит помнить, съедая очередную булочку.
- Для того чтобы держать вес в норме, придерживаться принципов здорового питания. Побольше овощей и кисломолочных продуктов — поменьше сладкого, острого, соленого, жирного и мучного.
- Пересмотреть свой образ жизни — отказ от курения, алкогольных напитков и других токсических пристрастий, окажет положительное влияние не только на коленные суставы, но и на жизнь в целом. Для преодоления пагубных привычек можно обратиться за помощью к родным — тяжелый этап пройдет гораздо быстрее и проще.
Боли в коленных суставах испытывал каждый человек, вне зависимости от возраста, пола или социального статуса. С первых шагов, сустав подвергается всевозможным испытаниям — падения, ушибы, травмы, занятия спортом, переохлаждения. Несмотря на это, многим людям удается до самой старости сохранить подвижность, здоровье и функциональность главного соединения.
источник
Резкая боль в колене может появиться в результате суставных болезней либо травмы. Она имеет различный характер: колющий, режущий, стреляющий. Любой тип неприятных ощущений свидетельствует о травме или патологии. Это повод для визита к врачу и своевременной терапии.
Болевой синдром в коленном суставе может быть спровоцирован травмой либо иметь патологическую природу. Иногда это признак серьезной болезни, определить которую можно лишь с помощью современной диагностики.
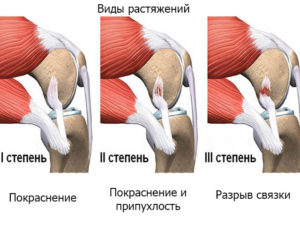
Повреждение связок происходит у активных людей. Оно может возникать в результате перегрузок, ударов.
Существует три степени травматического воздействия на связки:
Основные признаки: сильная боль в состоянии покоя и при движении, стремительная отечность и покраснение. При небольшом повреждении болезненные ощущения появляются только во время прощупывания или увеличения нагрузки. Надрыв или разрыв вызывает ощущение распадающегося колена, при ходьбе слышен хруст.
При повреждении мениска человек ощущает сильную боль с ограничением движения: формируется блокада сустава.
Зачастую травма мениска совмещается с переломами мыщелков большой берцовой кости или разрывом передней крестообразной связки. Это состояние сопровождает адская боль, оно требует незамедлительной помощи.
Смещение и перелом надколенника практически всегда вызывает сильнейшую боль, деформацию, ненормальное положение или излишнюю подвижность ноги. Поражение часто сопровождается травмированием мягких тканей с кровотечениями в сустав, отеком, болью при движении ногой.
Вывих коленного сустава возникает при падении, неправильном выполнении физических упражнений, ударе либо аварии. Целостность костей не нарушается, но они меняют положение.
Признаки вывиха обнаруживаются непосредственно при травме:
- резкая боль под коленкой, в области чашечки либо всего сустава;
- хруст, треск или щелчок;
- невозможность движения;
- нарушение чувствительности ноги ниже колена;
- отсутствие пульса на этом участке.
При вывихе коленного сустава требуется неотложная госпитализация и его вправление под местной анестезией.
Киста Бейкера – плотное эластичное образование, формирующееся сзади коленного сустава. Оно не спаяно с окружающими тканями. Киста заметна при разогнутом колене, вызывает давящую боль в подколенной области. Может проявляться не только вследствие травмирования, но и как осложнение воспалительных заболеваний.
Болезнь Осгуда–Шлаттера часто возникает после излишней физической нагрузки или травмы, при натяжении связки надколенника. Она поражает в основном подростков мужского пола, увлекающихся спортом. Симптомами являются боль, припухлость в области бугристости большеберцовой кости.
Бывают острыми и хроническими. О воспалении часто говорит такой характер болезненных ощущений, как прострел. Это связано с вовлечением в патологический процесс нервных окончаний.
Тендинит — воспаление сухожилий — чаще замечается у людей, занимающихся спортом, особенно у прыгунов. Непрерывные нагрузки способствуют возникновению микротрещин. Обычно они заживают сами, но при множественности повреждений человек ощущает сильную боль в области коленной чашечки и в окружающих тканях.
Этому недугу свойственно ощущение, когда дергает колено. Болезненность повышается при движениях, пальпации коленного сустава и во время изменения погоды. Происходит небольшое опухание сустава, ограничение передвижения, при сгибании слышится хруст. Если боль появилась при быстром поднятии со стула или восхождении вверх по лестнице внезапно, это тоже характерный признак тендинита.
Причиной бурсита — воспаления суставной сумки — может стать маленькая ранка, ушиб или ссадина. Но иногда недуг развивается без травмы как последствие подагры или остеоартроза.
При бурсите колени болят очень сильно, движения невозможны. Над местом воспалительной реакции образуется красноватая и горячая на ощупь припухлость округлой формы, достигающая до 10 сантиметров в диаметре. Болезненные ощущения усиливаются ночью.
Частыми причинами воспаления синовиальной оболочки, синовита, являются травмы, аутоиммунные процессы, нарушения метаболизма. Заболевание сопровождается тупой болью и неприятным распирающим чувством изнутри. В случае присоединения инфекции в синовиальной жидкости появляется гной. Речь идет уже о гнойном синовите, который требует госпитализации.
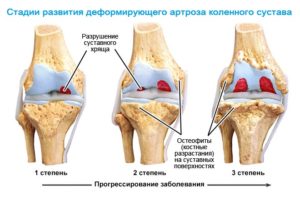
Артроз – хроническая дегенерация суставных тканей. Она может появляться при хроническом воспалении (артрите), а также в результате возрастных изменений и постоянных травм. Боль возникает вначале только при нагрузках, а потом и в состоянии покоя.
Недостаточное кровоснабжение тканей может стать причиной неприятных ощущений в коленном суставе. Но основное отличие болей сосудистого генеза от других патологий – не пропадает подвижность. Пациент жалуется, что у него «крутит колени» при перемене погоды, простудных болезнях и физической нагрузке.
Для сосудистых нарушений свойственен симметричный характер боли в правом или левом колене.
Резкое нарушение кровообращения приводит к асептическому некрозу. Часть твердой ткани при этом отмирает, что сопровождается нестерпимой болью.
При артрозе тазобедренного сустава возникает поражение периферийной нервной системы, что приводит к отраженным болям в колене, «отдающим» из тазобедренного сустава. Сами колени не страдают, объем движений в них не снижается, на рентгеновских снимках не видно никаких изменений.
Лечение любой боли необходимо начинать с постановки диагноза, позволяющего выяснить ее истинное происхождение. Универсального способа терапии болезней коленных суставов не существует. Но если знать, что делать при появлении негативной симптоматики, можно оказать экстренную первую помощь больному до обращения к врачу.
Прежде всего, нужно обеспечить травмированной ноге покой и зафиксировать сустав. Для этого можно воспользоваться эластичным бинтом или бандажом. Иммобилизация сустава поможет предотвратить смещение поврежденных отломков, нестабильность сустава и другие осложнения.
При резких болях нельзя вставать, нога должна находиться в приподнятом состоянии с подложенными под нее подушками. Такое положение обеспечивает отток крови от травмированного участка, что позволит избежать возникновения гемартроза и отечности.
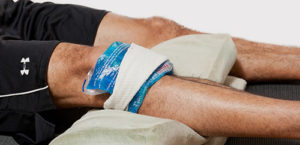
Для облегчения состояния рекомендуют использовать компрессы со льдом. Помогают грелки, заполненные охлажденной жидкостью или лед, обернутый тканью. Подобные компрессы необходимо периодически сменять, держа их на ноге не более 3 минут. Это поможет стабилизировать кровообращение, что снизит болевые ощущения.
При сильных болях пациенту дают обезболивающий препарат из группы анальгетиков:
Возможно применение нестероидных противовоспалительных медикаментов – «Ибупрофена» или «Диклофенака».
Артроскопия коленного сустава – эндоскопический метод диагностики. Исследование заключается в том, что производится несколько маленьких надрезов, и через них в полость коленного сустава вводятся камера и дополнительные инструменты. Этот способ наиболее точен, но назначают его далеко не всегда. Иногда достаточно приборных методов диагностики. Артроскопия необходима для подтверждения следующих патологий:
- серьезных разрывов связок;
- повреждений менисков и синовиальной оболочки;
- новообразований;
- бурсита;
- деформирующего артрита;
- ревматизма;
- костных патологий.
Артроскопия способствует обнаружению патологий на начальных этапах. Она позволяет удалить из полости сустава мельчайшие фрагменты хрящевых и костных структур и взять образцы тканей для исследований. Восстановление после вмешательства очень быстрое.
При резких болях в колене поставить диагноз помогают лабораторные и инструментальные методики:
- КТ и МРТ коленного сустава;
- исследование ультразвуком;
- рентгенография;
- анализ крови.
При подозрении на опухолевый процесс проводят пункционную биопсию.
Причины и эффективное лечение заболеваний, вызывающих резкие боли в коленных суставах, тесно связаны. Терапевтический курс индивидуален для каждого пациента. Его способен разработать только специалист, который провел диагностические мероприятия. Но общие моменты существуют при всех типах заболеваний.
Какой бы ни была причина болей в коленях, первое, что необходимо сделать – снять нагрузку на суставы. В период острейших болей пациенту необходим постельный режим с дальнейшей стимуляцией конечности.
Далее рекомендуется ходить с тростью или применять костыли, носить мягкую и удобную обувь. В отдельных случаях врач может назначить ортопедические стельки.
Медикаментозное лечение состоит в пресечении боли и снятии отечности при острых приступах, после чего восстанавливают подвижность сустава и его устойчивость. Обычно используют нестероидные противовоспалительные и обезболивающие препараты:
При очень сильных болях назначают их введение непосредственно в сустав. Это позволяет снять болезненные ощущения на продолжительное время и сохранить подвижность колена.
Иногда, если возникают боли в колене при сгибании, эффективно применение местных медсредств для аппликаций. Это может быть:
Для восстановления целостности и эластичности хряща и других тканей сустава используют заменители синовиальной жидкости и хондропротекторы: «Дона», «Артра», «Диацереин», «Артро-Актив». После этого назначают физиотерапевтические процедуры и лечебную физкультуру.
В более серьезных случаях необходимо хирургическое вмешательство. Сначала применяют медсредства для снятия отека и частичного восстановления подвижности сустава, после чего проводят операцию.
Иногда хирургический метод – наиболее результативный или даже единственный способ лечения травматических повреждений колена.
При таких операциях заменяют поврежденный сустав на эндопротез.
Врачи выделяют группу людей, более подверженных возникновению острой боли. В нее входят:
- спортсмены;
- люди, занимающиеся тяжелым физическим трудом;
- пенсионеры.
К самой большой группе риска причисляются те, кто не бережет здоровье и не считает необходимым профилактические мероприятия и обследования у врача.
Если при острой боли в колене медицинская помощь оказана вовремя, и больной соблюдает все рекомендации доктора, он справится с недугом быстро и без осложнений.
источник
Многие периодически ощущают неприятные покалывания, ноющие боли или резкие прострелы в коленном суставе. Нередко они возникают после тренировки в спортивном зале, а иногда ночью или в состоянии покоя. Болевой синдром может сопровождать не только людей преклонного возраста, но и периодически появляться у молодых лиц и детей.
Частые травмы и быстрое развитие заболеваний коленного сустава обусловлены высокой нагрузкой на нижние конечности и сложным строением коленного сочленения костей.
Сустав образован 3-мя костями: бедренной, большеберцовой и надколенником, или коленной чашечкой. Обе крупные кости имеют по паре расширяющихся выступов (мыщелков) – наружный (латеральный) и внутренний (медиальный).
Все соприкасающиеся поверхности костей покрыты гиалиновыми хрящами, служащими амортизаторами и обеспечивающими стабильность коленного сустава. Из хрящевой ткани состоят и «прокладки» для костей сустава – мениски. Вокруг сочленения расположена плотная оболочка (капсула), внутренняя часть которой выстлана синовиальной прослойкой. Наполняет суставную капсулу синовиальная жидкость, питающая ткани хрящей.
С внешней стороны сустав укреплен передней, задней крестообразными связками, большеберцовой и малоберцовой коллатеральными связками. Надколенник крепится к мышцам бедра при помощи сухожилий, а к остальным костям сустава – за счет собственной связки. Функционирование всех структуры сустава облегчают и 6 синовиальных сумок. Иннервация и кровоснабжение колена осуществляется через расположенные в мягких тканях сосуды и нервные корешки.
Все состояния организма, приводящие к болевому синдрому в коленях, могут быть взаимосвязаны или являются следствием друг друга.
Существует несколько групп заболеваний, вызывающих боль в левом или в правом колене:
Особенности строения сустава, воспалительные или дегенеративные болезни:
- Гонартроз. Составляет около половины всех случаев болей в коленях, развивается медленно (в течение многих лет). В начале течения артроза человека беспокоят боли при подъеме по лестнице, при длительной ходьбе или другой нагрузке, вставании из положения сидя на корточках. Боль в покое, как правило, отсутствует. Заболевание сопровождается хрустом в колене, чувством сжатия сустава, снижением его подвижности и прогрессирует с возрастом. Со временем ткани гиалиновых хрящей изнашиваются, расстояние между костями уменьшается, вследствие чего происходит разрастание костных остеофитов, сдавливание нервов и сосудов.
- Менископатии, кисты менисков. Как правило, боли появляются в одном коленном суставе. Болезни менисков развиваются после застарелой травмы или хронического повреждения колена, протекая по хроническому типу. Во время обострений боли носят сильный, резкий, пульсирующий характер и могут быть довольно сильными. Менископатии и кисты мениска не опасны деформацией костей сустава, но могут провоцировать воспалительные явления в синовиальных сумках или постепенное присоединение гонартроза.
- Артрит. Изолированное воспалительное поражение коленного сустава – довольно редкое явление, чаще наблюдающееся среди молодых пациентов. В большинстве случаев разные виды артрита колена (псориатический, ревматоидный, инфекционный, ювенильный, реактивный) становятся первым этапом в развитии полиартрита нескольких суставных групп. Характерная особенность этой разновидности болезней – опухание и покраснение сустава, усиление боли ночью, при смене погоды, в покое.
- Нарушения кровообращения коленного сустава. Могут появляться у подростков в период быстрого роста. Со временем интенсивность «сосудистых» болей снижается. Такие ощущения, как правило, не распространяются на всю зону сустава, а имеют конкретную точку локализации, усиливаются при переохлаждении или после нагрузок, устраняются после легкого массажа колен.
- Периартриты, тендиниты (воспаления сухожилий). Периодическая боль появляется при подъеме вверх по лестнице, ношении тяжестей. Обычно неприятные ощущения наблюдаются под коленом или с задней стороны конечности в области колена. Со временем развивается тугоподвижность сустава, повышение чувствительности зоны к пальпации.
- Бурсит коленного сустава. Воспаление одной или нескольких суставных сумок приводит к покраснению колена, отеку и снижению двигательной активности.
- Синовит. Воспалительные процессы в синовиальной оболочке – нередкое осложнение артритов, бурситов или гонартроза. Синовит может быть асептическим и гнойным и сопровождаться жгущей болью, припухлостью сустава.
- Хондропатия надколенника. Болезнь, при которой протекают дегенеративные изменения хряща надколенника, связанные с его некротизированием. Причиной подобного состояния становится давняя травма или хронические повреждения надколенника (например, в силу особенности профессии). Боли усиливаются при любой активности колена, отчетливо слышны хруст, щелчки, треск в области сустава. Опора на колено становится практически невозможной.
- Хондроматоз. При этой болезни формируется множество хрящевых узелков в оболочке суставной сумки. Хондроматоз приводит к ограничению активности сустава, его обезображиванию, сильным болям вследствие защемления тканей.
- Остеохондрит коленной чашечки. В этом случае гиалиновый хрящ отслаивается от суставных поверхностей. Интенсивность болей в колене на начальном этапе низка. При развитии болезни присоединяются воспалительные явления, усиление болей; полное отделение тканей хряща приводит к блокаде сустава.
- Опухоли костей (злокачественные и доброкачественные). Причина неприятных ощущений в суставе в этом случае – разрастание образования и сдавливание им мягких тканей.
Боли могут быть следствием патологии других органов, при этом иррадиируя в область коленного сустава:
- Невропатия седалищного нерва вследствие остеохондроза или грыжи межпозвоночного диска пояснично-крестцового сегмента позвоночника. Возникает при защемлении поврежденными позвонками нервного ствола. При этом пульсирующая боль может отдавать в колено, переднюю часть бедра.
- Коксартроз, дисплазия тазобедренного сустава. Боль при этих болезнях часто охватывает всю поверхность конечности.
- Фибромиалгия. Боли в мышцах могут иррадиировать в суставы, расположенные вблизи пораженных мягких тканей.
Системные болезни организма, приводящие к болям в коленном суставе:
- Туберкулез костей. Инфекционное заболевание может протекать во внелегочной форме, поражая костную ткань и вызывая омертвение суставов, сопровождаемое сильными, резкими болями.
- Остеопороз. Нарушение структуры костей приводят к их хрупкости, а также ноющим, тянущим болям в суставах, судорогам в нижних конечностях, подверженности переломам.
- Остеомиелит. Бактериальное заболевание, способное вызвать острые, сверлящие боли в мышцах, суставах, костях, интенсивность которых при движении повышается, а также лихорадку, гипертермию кожи в области суставов. Последствия остеомиелита – некротические поражения костного мозга
- Полиартрит различной этиологии, подагра, системная красная волчанка. Дискомфорт в колене становится частью общего болевого синдрома, охватывающего несколько групп суставов.
- Некоторые инфекционные заболевания организма, проявляющиеся болями в коленных суставах, как правило, прекращающимися после курса антибактериальной терапии (синдром Рейтера, болезнь Лайма).
Повреждения колен встречаются довольно часто.
При этом патологические процессы могут развиваться как сразу после травмы, так и с течением времени (например, при хронических ушибах сустава).
Основные виды травматических нарушений функции коленного сустава, вызывающих острые болевые ощущения:
- Растяжение, разрыв, отрыв связок. Если боль локализуется с внутренней стороны колена – повреждена внутренняя боковая связка, что может произойти при резком выгибании конечности во внешнюю сторону. Аналогично, отклонение колена от естественной амплитуды движения вовнутрь приводит к травме внешней связки. Растяжение крестообразных связок приводит к возникновению боли с передней стороны колена и синдрому «выдвигания» сустава. Полный разрыв связочных волокон нередко сопровождается надломом кости. Больной ощущает сильную боль, как при сгибании сустава, так и в состоянии покоя. Клинику дополняет отек, гемартроз коленного сустава, нередко – нестабильность сочленения костей.
- Разрыв мениска. Возникает из-за ушиба передней части колена. После стихания острых симптомов человека беспокоят боли при приседании с внешней стороны колена или по его центру, затруднение подъема по лестнице, сгибания колена, а также небольшой отек сустава.
- Ушиб. Как правило, низкая степень повреждающей силы не приводит к серьезным последствиям для сустава. Отечность и гематома колена могут самостоятельно исчезать через 7-14 дней.
- Перелом в области мыщелков, надколенника, верхней части большеберцовой кости, нижней зоны бедренной кости. Наблюдаются при сильном ударе, падении с большой высоты. Сопровождаются сильной режущей болью, кровоподтеками, отечностью колена, бледностью кожных покровов, покалываниями, нередко – видимыми вмятинами или бугристостью в области сустава. При открытом переломе кость прорывает кожу, приводя к появлению раны.
- Разрыв сухожилия. Довольно редкая травма, при которой острые боли позже сменяются хроническими ноющими ощущениями и усилением боли при ходьбе, после бега и т.д.
- Вывих сустава. В этом случае кость смещается из суставного сочленения. Полные вывихи происходят только с сопутствующими переломами и разрывами связок и причиняют сильнейшую резкую боль человеку. Подвывихи при отсутствии лечения способствуют развитию привычного вывиха колена, когда любая травма или ушиб вызывают смещение костей из сустава.
В зависимости от признаков болезненных ощущений в области колена можно сделать предположительные выводы об их причине:
| Характер боли в коленном суставе | |
| Острая, резкая | Разрыв связок, мениска, перелом, обострение подагрического, ревматоидного, реактивного артритов, острый бурсит |
| Ноющая | Гонартроз, артрит вне фазы обострения |
| Тупая | Хронический синовит, бурсит, остеохондрит |
| Пульсирующая | Травма мениска, запущенные стадии деформирующего артроза |
| Жгущая | Туберкулез костей, компрессия седалищного нерва |
| Покалывающая | Кисты синовиальных сумок, остеопороз, компрессия сосудов, нервов костными остеофитами, застарелая травма мениска |
| Сильная | Подагра, менископатии (обострение) |
| Сверлящая | Остеомиелит костей |
| Периодическая | Воспаление сухожилий коленного сустава, фибромиалгия |
| Простреливающая | Защемление нервных стволов |
| Отраженная | Коксартроз, нарушения развития стопы, остеохондроз поясничного отдела позвоночника |
| Боль в состоянии покоя | Артриты, подагра |
| Боль при ходьбе | Гонартроз, подколенная киста, остеохондрит |
| Боль при сгибании и разгибании колена | Частичный разрыв волокон сухожилий, подвывих, хронический и острый бурситы, тендиниты, хондропатия надколенника |
| Боль при (после) физической нагрузки | Артрит, артроз, перегрузка сустава, сосудистые боли, хондропатия |
После осмотра специалистом, проведения двигательных тестов и тщательного сбора анамнеза для постановки точного диагноза могут назначаться следующие виды обследований:
- инструментальные (рентгенография, УЗИ, КТ, МРТ, денситометрия);
- инвазивные (артроскопия);
- лабораторные (общий, биохимический анализ, мазки и анализы крови на бактериальную микрофлору, серологическое исследование, пункция костного мозга, суставной жидкости).
В первую очередь, снижается или исключается нагрузка на коленный сустав: ограничиваются спортивные занятия, длительная ходьба, предотвращаются резкие движения, обеспечивается полный покой сустава несколько раз в день (хотя бы на 15 минут).
При любом виде болей в колене нужно принять таблетку обезболивающего средства – анальгина, аспирина, ибупрофена, ацетаминофена, пенталгина, напроксена. Если болевой синдром вызван артрозом сустава, снять его поможет согревающий компресс, нанесение мази с НПВП, ядами (пчелиным, змеиным), теплые ванны, гидромассаж. Необходимо помнить, что подобные действия при воспалительных процессах в суставе способны привести к усилению болевых ощущений и прогрессированию патологических процессов.
После травмы боль снимут холодные компрессы, прикладывание льда, расположение ноги на возвышенности и ее иммобилизация. Раны и ссадины в области колена обрабатываются растворами антисептиков.
Все эти меры предпринимаются до срочного и обязательного обращения к врачу.
Травматические повреждения сустава вызывают необходимость вправления костей, накладывания гипса, фиксирующих повязок, ортезов, а иногда и оперативного вмешательства по поводу извлечения обломков костей, открытого вправления, устранения последствий переломов, защемления менисков, разрыва связок, сухожилий.
В реабилитационный период после снятия гипса выполняются занятия ЛФК, курсовое лечение у мануального терапевта, массаж, физиопроцедуры (лазеро-, магнитотерапия, электрофорез).
Воспалительные заболевания суставов (бурситы, синовиты, инфекционные артриты) подвергаются терапии:
- антибиотики;
- НПВП;
- наложение давящей повязки;
- аспирация накапливающейся жидкости;
- удаление кистозных образований или их блокада растворами дипроспана, гидрокортизона.
Ревматоидный, реактивный, псориатический артриты требуют серьезного комплексного лечения, включающего базисную терапия иммуносупрессорами, препаратами золота, противовоспалительными средствами, глюкокортикостероидами.
Деформирующий гонартроз лечат при помощи внутрисуставных инъекций кортикостероидных препаратов, физиотерапевтических мер, хондропротекторов, НПВП, лечебной физкультуры, массажа, а также местных средств – компрессов с димексидом, бишофитом и т.д. Сильная степень сужения суставной щели и повреждения костей вызывает необходимость замены сустава (эндопротезирования).
При спазме мышц, сосудистых болях назначают курсы лечения миорелаксантами, средствами для улучшения трофики тканей, сосудорасширяющими препаратами, втирание разогревающих мазей, массаж. Терапия остеопороза включает препараты кальция и витамина Д3, гормонов щитовидной железы, витамины.
В случае, если боль является следствием травмы, необходимо срочно посетить травматолога или хирурга.
Хронические заболевания суставов лечат ортопеды, остеопаты, ревматологи. При подозрении на любое новообразование нужно обратиться к онкологу.
Многие народные рецепты способны уменьшить дискомфорт в суставах не хуже, чем препараты традиционной медицины:
- Заварить в 0,5 л. кипятка 2 ложки травы сабельника, дать настояться. Такое средство принимать внутрь (по 100 мл. дважды в день), использовать для примочек на больное колено.
- Прокипятить в литре воды 1 стакан овса, оставить на ночь. На следующий день принять 2 стакана отвара за несколько приемов, добавив немного меда. Пить курсом в 14 дней.
- Натереть корень хрена и сырой картофель (в равных частях), перемешать, нанести на колено, сверху покрыть тряпочкой. Время выдерживания – 15 минут, курс – 10 процедур.
- На ночь можно делать компрессы из 1 ложки столовой горчицы и того же количества меда и соды. Наутро боли в суставе значительно уменьшатся.
При воспалительных и дегенеративных заболеваниях суставов необходимо снизить потребление насыщенных животных жиров, рафинированной пищи, белого хлеба, сладких продуктов, особенно – выпечки с избытком крема.
Обогащение рациона пищей, содержащей витамины группы В, растительную клетчатку, омега-3,6 кислоты позволит снизить интенсивность воспаления, повысит скорость регенерации тканей и питания клеток суставных хрящей. Продуктами, которые стоит добавить в меню, являются: куркума, имбирь, лосось, растительные масла, любые овощи и фрукты. Они способны снизить концентрацию С – реактивного белка (медиатора воспаления) в крови и укрепить суставные хрящи.
Меры профилактики заболеваний опорно-двигательного аппарата включают:
- Уменьшение нагрузок на суставы.
- Разумное сочетание работы и отдыха.
- Снижение соли и животных жиров в меню.
- Нормализация массы тела.
- Защита колен во время занятий спортом.
- Курсовой прием хондропротекторов.
- Предохранение конечностей от переохлаждений.
- Своевременное лечение инфекций.
Суставы ног на протяжении всей жизни испытывают огромную нагрузку, так как именно они отвечают за способность человека безболезненно передвигаться, стоять, заниматься спортом или работать. Однако некоторые заболевания и патологические состояния способны причинить сильную боль и лишить суставы подвижности на какое-то время, либо навсегда. Поэтому так важно своевременно диагностировать причины болей в коленях и не допустить развития патологии или серьезных осложнений.
Возникновение болевого синдрома в коленном суставе обусловлено поражением соединительных и мягких тканей. Это происходит вследствие травм, их осложнений, а также из-за хронических и некоторых других заболеваний.
Первые ощущения дискомфорта появляются, когда избыток воспалительной, внутрисуставной жидкости, либо кровь при гемартрозе начинают сдавливать нервные окончания, пронизывающие ткани сустава. При диагностике болевого синдрома учитываются следующие особенности:
- Внезапная боль – это явный признак свежей травмы или повреждения мениска. Также она возникает при внедрении острого костного разрастания в ткани;
- Стреляющая боль – встречается в том случае, когда воспалительный процесс затрагивает нервные окончания, а также на одной из последних стадий артроза;
- Пульсирующая боль – возникает при ревматоидном артрите, тромбофлебите и острых воспалениях мягких тканей;
- Ноющая боль – говорит о протекании хронических процессов в суставе. Причинами ноющей боли в колене являются воспаления и начальные стадии артроза, а также проявление метеозависимости при нарушениях в сосудистой системе;
- Тянущая боль – наблюдается при разных патологиях коленного сустава на определенных стадиях развития;
- Режущая боль при попытках движения – обусловлена разрывом мениска или защемлением нерва, причем не только в самом колене, но и в области позвоночника;
- Постоянная боль – возникает при спазмировании близлежащих мышц, фиброзе капсулы, реактивном синовите и невропатиях.
Травматизация суставов – самая распространенная причина острой боли в колене. Последствия неудачного прыжка или удара обычно видны очень явно, но вот понять, какая часть сустава повреждена, можно не всегда. Чтобы выбрать верный метод лечения, необходима правильная диагностика. Существуют следующие возможные варианты травм коленного сустава:
- Растяжение или разрыв связок. Обычно сопровождаются сильной внезапной болью и характерным треском при повреждении волокон, а также появляется ощущение вывиха конечности. Если травма достаточно сильная, то может возникнуть нестабильность сустава;
- Переломы костей бедра и надколенника. В этом случае причиной болей в коленях является травма мягких тканей из-за деформации и неестественного положения конечности;
- Повреждение мениска. Резкие болезненные ощущения проходят через несколько секунд после травматизации, но спустя 10-20 минут, когда проходит местный шок, неприятная боль в суставе становится ноющей, так как поражаются сосуды, и распирающей из-за развивающегося синовита. Иногда при разрыве хряща появляется блокада: между костями защемляется оторванная часть мениска, что вызывает резкую боль при любой попытке движения.
Очень часто причиной ноющей боли в коленях являются воспалительные заболевания, протекающие в острой или хронической форме. К основным болезням коленных суставов этого происхождения относятся:
- Артриты – группа воспалительных заболеваний с похожими симптомами, но разного происхождения: липоартрит, подагра, остеоартрит, ревматоидный артрит. Характерными признаками являются повышение местной температуры и покраснение, припухлость сустава и боль в коленях, усиливающаяся при движении;
- Бурситы – поражения сухожильной или суставной капсулы. Они сопровождаются постоянной болью, которая ярко выражена и не зависит от двигательной активности. Бурситы возникают, когда капсула растягивается под действием гноя и давит на нервные окончания;
- Киста Беккера – при активной стадии появляется боль в подколенной области, распространяющаяся по икроножной мышце в подошву и мешающая сгибать сустав;
- Тендиниты – это воспаления сухожилий и связок, которые характеризуются видимым отеком и неприятными ощущениями в конкретной области. При сгибании и разгибании коленей, а также сокращении мышц чувствительность усиливается, и боль отдает в мышцы бедра и голени.
Другой причиной боли в суставах коленей являются заболевания невоспалительного характера – тендопатии, менископатии и хондропатии. При этих патологиях поражается, как правило, какой-то один вид соединительной ткани – мениск, хрящ, связки или сухожилия. Для таких дистрофических заболеваний характерны боль в коленях при ходьбе, сгибании и разгибании конечности, хруст в суставе, а иногда и непроизвольное подкашивание ноги.
Около 5-10% всех болей в коленях составляют сосудистые, которые вызваны нарушением кровообращения. Обычно они возникают в период активного роста, совпадающего с подростковым возрастом, и связаны с тем, что за ускоренным развитием костей не всегда успевают расти кровеносные сосуды.
Подобные боли иногда преследуют человека на протяжении всей жизни, но их интенсивность обычно уменьшается после 18-20 лет. Это резко отличает их от артроза, усиливающегося с возрастом и вызывающего снижение подвижности суставов.
Возникновение болевых ощущений обычно связано с переменой погоды, простудными заболеваниям или физическими нагрузками.
Если причина болей в коленях установлена и это – нарушение кровообращения, назначается массаж, согревающие мази или сосудорасширяющие препараты. Специальной терапии при таких состояниях не требуется.
При резком нарушении кровообращения возникает асептический некроз костей коленного сустава, который сопровождается сильнейшей болью, а само отмирание твердых тканей происходит очень быстро – всего за несколько дней.
Иногда причиной болей в коленях являются не травмы или патологии, протекающие в суставах, а общие заболевания, при которых болезненные ощущения в описываемой области являются одним из характерных признаков. Самые частые из них:
- Ревматизм;
- Подагра;
- Остеомиелит;
- Плоскостопие;
- Системная красная волчанка;
- Онкологические заболевания;
- Артроз тазобедренного сустава.
В группе риска по возникновению болей в коленях также находятся пожилые люди (общее старение организма), женщины (склонность к разрыву передних крестовых связок), подростки (предрасположенность к болезни Осгуда-Шлаттера) и лица, страдающие от лишнего веса (перегрузка и повреждение суставов).
Независимо от причины боль в коленях должна насторожить и заставить принять меры. До постановки окончательного диагноза опасно заниматься самолечением, так как терапия подбирается индивидуально, да и методы исцеления при разных видах поражения могут быть прямо противоположными.
Видео с YouTube по теме статьи:
Многие из нас периодически испытывают боль в колене. Ничего странного в этом нет. Каждый день наши колени подвергаются испытанию большими нагрузками, и травмы при этом не исключены. Да, самая большая группа риска в этом вопросе, конечно же, спортсмены. Но травму можно получить и во время активного отдыха, и во время работы, ради выполнения которой необходимо приложить физические усилия.
В нашем теле самым сложным по строению, самым крупным и при этом самым уязвимым является именно коленный сустав. Он необходим, чтобы соединить бедренную кость и две параллельные кости голени (большая и малая берцовые). Скрепление возможно при помощи мышц, связок и сухожилий. Хрящевые прокладки в форме полумесяца называются менисками, они исполняют роль амортизаторов. Коленная чашечка закрывает сустав, а суставный хрящ нужен для защиты поверхности кости от ударных нагрузок. Колено — поистине сложный и совершенный механизм. Но почему же случаются сбои в его работе?
О чем говорит боль в колене
Боль в коленном суставе возникает при повреждении одной из его составляющих. Как правило, появляется боль в колене при сгибании или других движениях, что доставляет массу неудобств. При более серьезных нарушениях наблюдается появление припухлости в месте поражения, а также локальное повышение температуры.
Наибольшее число повреждений колена происходит в результате травм. Они случаются внезапно. Сильный удар по колену, удар колена о твердый предмет или падение на колени приводит к травме. Влечет за собой повреждение и чрезмерное, нехарактерное для естественного положения изгибание сустава.
О полученной травме тут же свидетельствует появление боли, кровоподтека и отечности сустава. Из-за сдавливания нервных окончаний пострадавший может ощущать онемение или чувство покалывания в самом колене или голени.
Сильная боль в колене появляется при травмировании связок и сухожилий коленного сустава, повреждении менисков, разрывов связок, открытых и закрытых переломах, вывихах, как самого колена, так и наколенника.
Боль по причине больших нагрузок
Одноразовое сильное воздействие на колено, которое приводит к его травмированию, является распространенным явлением. Но боли в коленях причины могут иметь различные. Например, постоянно повторяющиеся нагрузки. Такие нагрузки подразумевают занятия велоспортом, бегом или прыжками. Для профессиональных спортсменов травма колена — обычное дело. Однако заболевания в результате нагрузки и перегрузки весьма разнообразны.
Чаще всех встречается бурсит коленного сустава. Он отличается воспалением, которому подвержена слизистая сумки коленного сустава. При воспалении или дистрофическом поражении сухожилий появляется тендинит и тендиоз. Боль под коленом, а также появление складок и утолщений в суставных связках говорят о возникновении синдрома фибринозной пленки.
Нарушения, вызванные не только перегрузками, но и наличием излишнего веса могут привести к развитию надколенно-бедренного болевого синдрома. Боль ощущается в передней части коленного сустава.
Воспалением подвздошно-большеберцовой связки называется процесс поражения фиброзной ткани, которая является основой устойчивости тазобедренного и коленного сустава.
Определение причины по месту боли
Место дислокации коленной боли само может подсказать причину своего возникновения. Например, боль под коленом сзади, скорее всего, говорит о повреждении мениска или о разрыве связок. Обе травмы опасны и могут привести к инвалидности. Также такая боль может появиться при наличии подколенной опухоли, которую еще называют не иначе как болезнь Бейкера. Это заболевание хитрое и не проявляет себя на первых стадиях. Может появляться легкая боль в колене при разгибании и в этом же положении киста прощупывается.
Боль ниже колена при ходьбе нередко возникает у тех, кто неправильно подобрал себе обувь. Также такой вид боли может быть связан с повреждениями сухожилий, менисков, коленной чашечки, травмой или вывихом. Если боль в ногах ниже колена ощущается после активных занятий спортом, включающих бег, прыжки и приседания, то это сигнал того, что нагрузка была слишком большой.
В результате больших физических нагрузок может появиться и боль выше колена. Но если нагрузок не было, а боль возникла, то так себя иногда проявляет патология позвоночника, а именно межпозвонковая грыжа.
Болезни, из-за которых болят колени
Можно быть аккуратным и не получать травмы колен, чрезмерно их не нагружать, и все-таки столкнуться с этой проблемой. Болевые ощущения могут сигнализировать о серьезных заболеваниях.
Разрушение суставных структур, возможно, из-за старых травм, называется остеоартрозом. Заболевание вызывает боль в колене при ходьбе и любых других движениях. Более интенсивно колено болит по утрам, а к вечеру боль понемногу утихает.
Мальчики в возрасте 11-15 лет подвержены некрозу бугристости, что провоцирует появление хронических болей. Также возникает небольшая опухоль, которая размещается ниже надколенника на передней части сустава.
Артрит инфекционного генеза, остеомиелит, бурсит септического типа являются причиной воспаления, в результате которого появляется боль в суставах колен.
Как говорилось ранее, боль в ноге под коленом — симптом наличия кисты Бейкера.
Боли в коленях могут носить иррадиирущий характер. Из-за сдавливания нерва или других невралгических патологий боль попросту переходит со спины или бедра.
Как избавиться от боли в коленях
Если вы ощущаете сильную боль в колене при приседании, сгибании или других действиях, при этом появились припухлости и уменьшилась подвижность, то без помощи специалиста не обойтись.
Чтобы быстро унять боль в колене, лечение должно быть назначено соответствующим врачом. К травматологу надо идти при острых повреждениях (травмах), при невралгических нарушениях — к неврологу, в остальных случаях — к ревматологу или ортопеду. А для снятия болевого синдрома можно навестить мануального терапевта, физиотерапевта или массажиста.
Помощь каких специалистов может потребоваться при возникновении боли в колене?
- Ревматолог.
- Травматолог или ортопед.
- Физиотерапевт.
- Массажист или мануальный терапевт.
Дискомфортные ощущения в области колена – достаточно распространенная жалоба пациентов травматологов. Иногда такие явления развиваются в результате травмирования и относительно легко излечиваются, при своевременном обращении к специалисту.
Однако чаще они являются следствием заболеваний, протекающих в скрытой форме, требуют тщательной диагностики и адекватного медикаментозного и хирургического лечения. Разберемся, какая болезнь может выступить в качестве причины боли в коленном суставе, и какие симптомы могут сигнализировать о различных патологиях.
В результате преобладания скорости разрушения костей над процессами их формирования происходит постепенное снижение их плотности, такое заболевание получило название остеопороз (см. симптомы и лечение остеопороза).
- Наряду с сильной болью в колене наблюдаются болевые ощущения в области других суставов: запястья, предплечья, бедра, по ходу позвоночного столба, поясницы, между лопаток.
- Особенностью болевого синдрома является его усиление при длительном механическом напряжении, нахождении в неудобном положении тела.
- Дополнительными признаками можно назвать: изменение осанки, приостановка в росте, сутулость, разрушение ткани зубов, частые переломы, судороги.
Диагноз может быть поставлен после тщательного осмотра и результатов специализированных исследований, включающих рентгенографию (врач может заподозрить патологию после длительного течения болезни), магнитно-резонансную и компьютерную томографию, двухэнергетическую рентгеновскую абсорбциометрию.
Среди биохимических методов могут быть использованы исследования кальций-фосфорного метаболизма, маркеров формирования и деградации костной ткани, количество кальций-регулирующих гормонов.
Так называется патология развития стопы, выражающаяся в изменении ее формы (уплощение свода), результатом становится утрата ее главной функции – амортизирующей способности.
- Боль в коленном суставе при сгибании имеет ярко выраженный характер (человеку проще согнуться, чтобы дотронуться до пола, чем присесть).
- Присутствует болевой синдром в области бедер, стоп, спины.
- Главным признаком является визуально заметная деформация костей стоп (неестественно широкая стопа, выступающая кость в области большого пальца на ноге, плоская стопа, очень длинные пальцы ног).
- При более детальном обследовании обнаруживается изменение в расположении коленных суставов, непропорционально сформированные мышцы голени, по сравнению с другими мышечными тканями ноги, неестественная осанка, «косолапость», «тяжесть» в походке.
Диагностика проводится по снимкам под рентгеновскими лучами стоп в вертикальном положении тела (необходимо изучить 2 проекции – прямая и боковая). Предварительный диагноз может устанавливаться по результатам визуального и инструментального осмотра (подоскопии).
Боль возникает как результат затруднительного кровообращения, проблема актуальна для подростков и не является серьезной патологией. Связана с недостаточно быстрым ростом сосудов и их пропускной способности по сравнению с ускоренным формированием костной ткани.
Отмечается преимущественно ноющая боль одновременно на обоих суставах, не приводящая к нарушению подвижности и ограничению движений. Постепенно дискомфорт ослабевает и к возрасту 19-ти лет сводится к нулю. Может сопровождаться ноющей болью в других суставах (тазобедренные, плечевые, лучезапястные и др.).
При атеросклерозе сосудов нижних конечностей наблюдается отложение холестерина на их поверхности (см. как снизить холестерин). В последующем происходит кальцификация данного участка сосуда и разрастание соединительной ткани, физиологически это проявляется в значительном уменьшении его просвета (до полной закупорки).
Если поражение сосудов произошло в области около колена, то боль может быть локализована под коленным суставом либо располагаться над ним. Кроме локальных ноющих болей вне физической нагрузки наблюдаются боли по всей поверхности ноги, похолодание одной конечности, быстрая утомляемость мышечных тканей. Зачастую пораженная конечность склонна к онемению после напряжения и нагрузки. На более поздних этапах, когда просвет сосуда полностью перекрыт, может происходить некроз тканей (гангрена).
Для постановки диагноза необходимо провести доплерографическое исследование сосудов нижних конечностей, ультразвуковую дуплексную диагностику сосудов. Показательным может быть ангиорежим исследования при помощи аппаратов КТ и МРТ.
При воспалении сосудов, находящихся вблизи колена, боли сопряжены с гипертермией локализованного участка (при обширном поражении – общее повышение температуры тела), покраснением кожи, отечностью. Характерной чертой флебита венозных сосудов является стихание болевого синдрома в процессе подъема ноги, в случае воспаления сосудов, несущих артериальную кровь – боль ослабевает при опускании конечности.
Ультразвук – наиболее информативное исследование.
Заболевание развивается у детей, выражается в форме некроза головки бедренной кости неинфекционной природы, обусловленное нарушением кровоснабжения хряща.
- Наблюдается болевой синдром в области тазобедренного сустава и на всей протяженности ноги.
- Нередко первичным очагом болезненных ощущений является коленный сустав (боль в колене при ходьбе).
- Имеет место прогрессирующая хромота, возможно подволакивание пораженной ноги, припадание на нее.
- В последующем тазобедренный сустав отекает, ослабевают ягодичные мышцы.
- Определенное затруднение вызывает выворачивание ноги наружу, разгибательные и вращательные движения сустава.
- Наблюдается морщинистость и бледность кожи на стопе, обильное потоотделение и похолодание.
- Температура тела может повыситься до 37,5 градусов.
- Заболевание чаще поражает только один сустав.
Диагноз может быть поставлен после расшифровки результатов компьютерной томографии, ультразвукового исследования или рентгенографии. Клинические проявления болезни специфичны, трудности могут возникнуть только в обнаружении первой стадии заболевания.
Во время заболевания происходит хроническое воспаление соединительной внутрисуставной ткани. Предполагается, что ревматоидный артрит развивается в результате аутоиммунных патологий в организме.
- Болезнь поражает не только коленные суставы, может распространиться и на другие области соединения костей.
- Характерной чертой течения ревматоидного артрита является симметричность (поражается сразу два колена, одинаковые суставы на областях правой и левой половины тела и т.д.).
- Совместно с болью наблюдается скованность движений, преимущественно после 2-3 часов ночи и в утреннее время (порой невозможно двигать суставом до получаса и более).
- Дополнительно отмечаются жалобы пациента на мышечные боли, быстрая утомляемость, хроническая слабость, недомогания, похожие на гриппозное состояние.
- Зачастую происходит потеря желания кушать, постепенное падение веса, недостаток слезной жидкости и слюны, повышенная потливость ступней и ладоней.
- При пальпации отмечается небольшая припухлость колена, гипертермия кожи и болезненность.
Диагностика проводится методами рентгенографии и исследования крови, в том числе на наличие специфического ревматоидного фактора.
Читайте подробнее о симптомах артрита коленного сустава.
Больше заболеванию подвержены дети до 10-летнего возраста. Возбудитель туберкулеза из первичной зоны распространения попадает суставные ткани, где начинает интенсивно развиваться, вызывая болезнь.
Отмечается отечность, боль при разгибании сустава. Дискомфорт в колене усиливается в вечернее и ночное время (ребенок может вскрикивать ночью), постепенно ослабевая к утру. Также отмечается прогрессирование атрофии мышц ноги. Изменяется походка, ребенок неправильно ставит ногу, часто спотыкается.
Для проведения диагностики делают ряд рентгенологических снимков, а также получают заключение тубдиспансера о состоянии легких пациента.
При артрозе у человека изнашиваются ткани хряща, следствием чего становится запуск дегенеративно-дистрофических поражений сустава.
- При поражении колена остеоартрозом (гонартрозом) сильная боль начинает беспокоить не сразу, вначале она появляется при движении (особенно подъеме или спуске с лестницы).
- Боль с внутренней стороны колена напоминает стягивание.
- Отличительной чертой артроза является проявление симптомов непосредственно в начале движения (спустя пару шагов они стихают) и при длительной нагрузке.
- С развитием остеоартроза дискомфорт беспокоит в основном кпереди от колена во время любого движения, отмечается ограничение в активности сустава (когда человек пытается сгибать ногу «на полную силу», появляется острая боль в колене).
- На более поздних этапах боль практически не унимается, а движения сопровождаются грубым хрустом (подробнее о том почему хрустят суставы). Сгибательно-разгибательные движения сильно ограничиваются, сам сустав распухает, и человек практически лишается способности двигаться без опоры (трости или костылей).
- Возможно появление болей, отдающих в колено, при поражении остеоартрозом тазобедренных суставов (коксартроз). При этом болевой синдром редко отмечается в области ниже коленной чашечки, чаще он наблюдается в области от паха по всей протяженности бедра. В случае коксартроза нарушается двигательная активность таза с симптомами гонартроза в этой области.
В диагностике используются снимки под рентгеновскими лучами, однако на первых этапах течения остеоартроза изменения сустава могут отсутствовать. Наряду с безинструментальным осмотром врач может прибегнуть к изучению результатов КТ и МРТ (см. артроз коленного сустава).
Болезнь локализуется во внутреннем или внешнем мениске (редко поражает сразу оба) и характеризуется образованием в его толще полости, заполненной жидкостью.
Боль в колене отмечается после нагрузки, локализуется в зоне суставной щели. При поражении внешнего мениска отмечается опухолевидное образование, которое выходит за боковую поверхность сустава (мелкие кисты могут остаться не замеченными). Поражение внутреннего мениска, в силу анатомических особенностей строения, снаружи коленного сустава не отмечается. Дискомфорт усиливается при разгибании колена и немного ослабевает при его сгибательном движении.
Полости в менисках отчетливо видны на снимках МРТ, на экране аппарата ультразвукового исследования. Применяется также артроскопия, позволяющая диагностировать кисты небольшого размера.
У половины людей в области подколенной ямки имеется межсухожильные сумки (это вариант нормальной физиологии), при воспалении их слизистой наблюдается приток внутрисуставной жидкости. Такая жидкость растягивает сумку изнутри, в результате формируется киста (см. киста Бейкера).
На начальных этапах киста практически никак себя не проявляет, лишь с увеличением давления жидкости происходит ее разрастание, и она может образовывать выпячивание в подколенной ямке. Такое образование слабоболезненное при пальпации. При сдавливании кистой нервных окончаний боли распространяются на область всего колена, а при сгибании или длительном пребывании в вертикальном положении отмечается их усиливание. Последствием сдавливания сосудов нередко становится онемение нижней части конечности и чувство покалывания.
Диагностировать кисту можно при помощи исследования ультразвуком или аппаратом МРТ. Нередко приходится прибегнуть к артроскопии сустава.
Проявляется в виде воспалительного процесса в связке из-за возрастных изменений (у людей старше 40 лет) или у спортсменов (до 40 лет).
При тендините колено болит книзу от надколенника. Вначале дискомфорт появляется после нагрузки, потом начинает отмечаться в любое время, но усиливаться непосредственно во время работы сустава. Сложность представляют разгибательные движения, отмечается общая скованность в колене.
Диагностируется методами рентгенографии, томографии (компьютерной и магнитно-резонансной). Достаточно информативным оказывается ультразвуковое исследование.
Появление в суставной полости отслоений участка хряща (на поздних стадиях полностью отделенного от кости) называется рассекающим остеохондритом (болезнью Кёнига).
Болезненные ощущения усиливаются при движении и даже незначительной нагрузке, боль характеризуется как ноющая или тупая. Следствием оголения кости становится синовит (сопровождается накоплением жидкости внутри сустава и воспалением синовиальной оболочки). Также могут возникать непроизвольные блоки движений, появляющиеся одновременно с резкой болью, вызванные «блужданием» участка хрящевой ткани. Нередко человек изменяет свою походку, чтобы облегчить движение – разворачивает поврежденную ногу наружу. Возможно развитие хромоты и, как следствие, атрофии мышц бедра (визуально отмечается, как уменьшение размеров бедра). Может развиваться синхронно на обоих суставов коленей.
В диагностике применяются методы компьютерной и магнитно-резонансной томографии, исследования в рентгеновских лучах.
Заболевание проявляется в виде воспаления бурсы (внутрисуставной сумки сустава).
Околосуставные ткани сильно отекают, краснеют, на ощупь теплее окружающих, при нажатии на них отмечается болезненность. При движении суставом отмечается скованность. Возможно общее увеличение температуры тела, мышечная слабость.
Для постановки диагноза достаточно визуального осмотра врача, может понадобиться пункция жидкости, находящейся внутри суставной сумки, для определения характера заболевания (гнойный бурсит, серозный бурсит и пр. см. бурсит коленного сустава).
Болезнь характеризуется разрушением бугристых тканей большеберцовой кости в подростковом возрасте.
Боль беспокоит при физической нагрузке на сустав: приседания, в том числе малоамплитудные, подъемы и спуски по лестнице, прыжки и т.д. Позже дискомфорт проявляется даже при ходьбе, может носить характер рези внизу колена. Нередко ткани около сустава отекают, гиперемии и гипертермии не наблюдается.
Диагностика базируется на данных рентгенографии, КТ и МРТ исследований.
К лечению боли в колене необходимо обязательно привлекать специалистов – травматологов-ортопедов. Не следует самостоятельно выбирать средства от боли, они только приглушают симптомы заболевания и приводят к временному облегчению состояния. А в это время патология коленного сустава прогрессирует, что может повлечь переход болезни в более запущенные стадии, которые зачастую являются необратимыми. Своевременное обращение к врачу и назначение им лекарственных препаратов поможет не только снять боль в коленном суставе, но и остановить дегенеративные процессы (значительно их замедлить).
источник