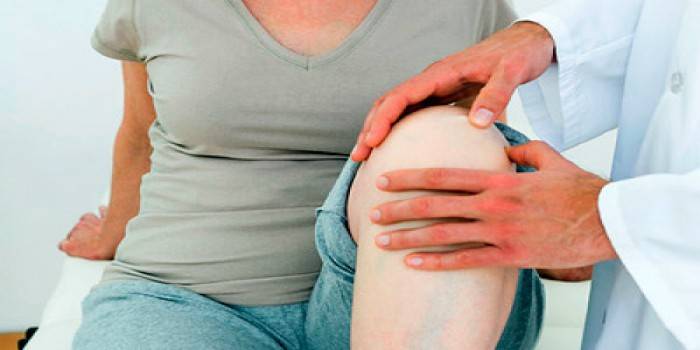
Болит и щелкает колено по разным причинам, и эта проблема тревожит и доставляет неприятные ощущения в любом возрасте. Подобная симптоматика может быть, как сигналом о переутомлении, так и признаком серьезной патологии. Почему щелкают колени?
Щелчки и хруст в коленном суставе при разгибании могут возникать как при наличии серьезных заболеваний, так и при обыкновенном перенапряжении мышц. Основными причинами этого симптома считаются следующие:
- ожирение;
- проблемы с суставами;
- гормональный дисбаланс;
- чрезмерная физическая нагрузка.
Чтобы выяснить конкретную причину, почему щелкают коленные суставы, нужно понять, в каких условиях и как часто появляется недомогание.
Заболеваний и проблемных состояний, среди симптомов которых значится и щелканье коленного сустава, немало. Но в основной список входят несколько наиболее вероятных:
- суставные болезни;
- травмы;
- эндокринные заболевания;
- болезни печени, почек;
- ожирение;
- проблемы обмена веществ.
Иногда пациента беспокоит щелканье коленного сустава в послеоперационный период (на протяжении двух месяцев), это нормально. При этом сустав может болеть и отекать.
Если при выполнении упражнений, в частности при приседании, слышен хруст и щелчки в коленях – это повод пересмотреть программу тренировок и проконсультироваться у врача. Здоровый сустав может щелкнуть, но такое случается редко, а вот постоянные щелчки говорят о деструкции хрящевой ткани.
Совет! Для уменьшения нагрузки на колено спортсменам рекомендуется носить спортивные бандажи или эластичный бинт.
Если щелчки в колене появились после травмы или ушиба, это может сигнализировать о повреждении хрящей. Спровоцировать возникновение хруста могут стрессовые ситуации или даже ношение неудобной обуви.
Когда болят и щелкают колени, невозможно самостоятельно поставить точный диагноз, следует обратиться к врачу. Первичный прием может провести терапевт, и он же при необходимости направит на дополнительные консультации к специалистам:
- невропатологу;
- травматологу;
- ревматологу;
- ортопеду;
- эндокринологу.
Если щелчки в коленном суставе возникают у младенцев или детей младшего возраста, обращаться нужно к педиатру.
Среди дополнительных исследований, помогающих понять, почему болит и щелкает колено, следующие мероприятия:
- УЗИ сустава;
- анализы;
- рентгеновский снимок.
Поскольку щелканье в коленях может сигнализировать о различных заболеваниях, назначение лечебных процедур может изменяться в зависимости от состояния пациента и его жалоб.
Неприятные ощущения в колене при сгибании лечатся различными способами. Начинают терапию с консервативного лечения, в тяжелых случаях показано оперативное вмешательство. Без него не обойтись, когда у пациента диагностированы следующие особенности заболевания суставов:
- характеризуются сильными повреждениями и разрывами связок;
- имеют III степень тяжести;
- не лечатся медикаментами.
Консервативное медикаментозное лечение показано, когда диагностированы
болезни суставов I-II степени, в том числе и посттравматического характера. В период восстановления после вмешательства хирургов медикаменты не отменяются.
При ушибах, бурсите и вывихах достаточно использовать различные фиксирующие повязки и согревающие компрессы, дополненные лечебной гимнастикой.
На любой стадии заболевания, когда колено болит и щелкает, крайне не рекомендуется заниматься самолечением. При своевременном и компетентном лечении прогноз благоприятен, во всяком случае, внимательное отношение к здоровью уже при первых проблемных признаках позволит избежать неприятных осложнений.
Чтобы избавиться от хруста в колене, мало соблюдения лечебных рекомендаций и приема лекарственных препаратов. Когда щелкает коленный сустав, профилактические меры должны стать нормой повседневной жизни. Что делать? Следует изменить свои привычки на здоровые:
- правильное питание;
- режим дня;
- физическая активность;
- удобная обувь;
- увеличение потребления жидкости.
Для того, чтобы улучшить общее состояние организма, сгибательные и разгибательные функции суставов, рекомендуется ввести в свой распорядок:
- занятия йогой;
- плавание;
- водные процедуры;
- физкультуру и аэробику.
Эти меры помогут укрепить здоровье и снять эмоциональное напряжение.
Нужно помнить, что стресс — главный враг здоровья, поражающий и коленные суставы, поэтому необходимо избегать стрессовых ситуаций. И если вдруг пациент замечает, что при разгибании и сгибании щелкает колено, не стоит медлить с консультацией врача.
источник
При ходьбе, подъемам по лестницам, можно долго не замечать проблем, пока они не начнут сопровождаться сильными болями. Хруст в коленях при движениях является сигналом – в суставе при повышенных нагрузках начинаются опасные трансформации. Важно знать, почему они происходят, что становится причиной, как устранить патологические изменения. Это поможет вовремя обратиться за помощью, избежать проблем.
От давления массы тела, постоянного движения – ходьбы, приседаний, бега – коленные суставы организма испытывают перегрузки. В здоровом состоянии они являются амортизаторами, благодаря наличию синовиальной жидкости, хрящевой ткани. Хруст в коленях – это признак происходящих изменений. Его возникновение считается безопасным по физиологическим причинам, когда:
- проявляется врожденное ослабление связок;
- в полости лопаются пузырьки внутри синовиальной жидкости;
- происходит быстрый рост костей, задевающих за связки.
Опасной проблемой становятся поражения суставов, когда у них появляется нехватка питательных веществ. Нарушается взаимодействие между структурами – надколенником, большеберцовой костью, имеющей плоскую поверхность для скольжения, бедренной. При хрусте наблюдается:
- растяжение оболочки синовиальной сумки;
- повреждение клеток хрящей;
- отсутствие суставной смазки;
- растяжение связок.
Причины, при которых может появляться хруст в коленных суставах, – ожирение, резкие перемещения при наличии малоподвижного образа жизни. Патологии способны вызывать болезни. Хрустят колени в случае:
- подъема тяжестей;
- употребления вредной пищи – острой, соленой;
- хождения на высоких каблуках – изменяется свод стопы;
- ритмических нагрузок;
- нервного напряжения;
- стресса;
- ревматоидного артрита;
- повреждения мениска;
- гонартроза;
- опухолей;
- переломов, вывихов;
- нарушений выработки гормонов;
- дефицита кальция;
- слабых связок;
- недостатка витаминов.
Хруст при сгибании суставов коленей – признак воспалений, изменений хрящевой ткани. В больной области происходит увеличение нагрузки, начинаются дистрофические процессы. Причины, вследствие которых хрустят колени при сгибании, связаны с болезнями, образом жизни. С поражением структур:
- возникает трение суставных поверхностей;
- утрачивается возможность удерживать влагу;
- начинается воспаление синовиальной сумки;
- прогрессирует деформация хряща;
- уменьшается количество смазки.
Появление хруста при выполнении такого движения характерно для людей пожилого возраста. Происходит это вследствие физиологических изменений сустава. Возможная причина хруста – наследственные заболевания органов движения. Не исключены нарушения обменных процессов, плохая экология. Нередко у спортсменов хрустят колени при приседании при выполнении упражнения под нагрузкой. При этом может:
- воспаляться синовиальная оболочка;
- разрушаться хрящевая ткань;
- изменяться питание;
- увеличиваться сила трения поверхностей.
Важно обратить внимание на проблемы с суставами у подростков. Для этого возраста характерны изменения организма, его активный рост. Хруст может свидетельствовать о сильной растяжимости связок. Возможно отставание роста мышц от костей. Если хрустят колени при приседании и вставании у подростка, ситуация нормализуется по мере формирования связочного аппарата. Для профилактики хруста становятся важными задачи:
- сокращать физические нагрузки;
- обеспечивать правильное питание;
- употреблять комплексы витаминов;
- исключать перенапряжение.
Встречаются случаи, когда хруст возникает без появления болевых ощущений. Одна из причин явления – особенность функционирования синовиальной сумки колена. Среди компонентов ее жидкости – газ диоксид углерода. Во время движения:
- изменяется давление в суставной сумке;
- увеличивается количество пузырьков;
- они лопаются со щелкающим звуком.
Хруст в коленях при разгибании без боли встречается при изменениях тканей костей и мышц в пожилом возрасте. Характерен он для гимнастов, акробатов, демонстрирующих гибкость и растяжку. Связки, которые поддерживают работоспособное состояние здорового сустава, у них позволяют производить увеличенную амплитуду движений. Это состояние имеет врожденную причину. Для таких людей характерной является:
- слабость суставов, связок колена;
- нарушения соединительной ткани.
Первый врач, к которому приходит пациент с жалобой на щелчки в коленном суставе при разгибании – терапевт. Он занимается лечением легкого реактивного артрита, остеоартроза в пожилом возрасте. После опроса, сбора анализов, ставится предварительный диагноз причины хруста. При необходимости, после дополнительных аппаратных исследований, больного отправляют на консультацию к врачам другого профиля.
К кому обратиться при хрусте, скрипе или треске в коленях? Это зависит от предварительного диагноза и симптомов болезни:
- Ревматолог проводит лечение воспалений сустава, соединительной ткани. К нему обращаются при опуханиях, покраснениях, болях коленей, наличия патологии по результатам анализов.
- Травматолог оказывает помощь при деформации костей, поражении хрящей колена.
- Диетолог дает рекомендации по изменению рациона при отклонении веса от нормы.
Процесс определения заболевания колена начинается с опроса больного. Врач выслушивает жалобы, уточняет наличие прошлых травм. Важные моменты – условия работы, занятия спортом, физическая активность. Главные задачи доктора при диагностике хруста:
- уточнение сопутствующих заболеваний;
- выяснение наследственных факторов;
- направление на анализы крови, мочи;
- предварительная постановка диагноза.
При необходимости, для уточнения состояния пациента, проводятся дополнительные аппаратные обследования колена. Они определяют наличие жидкости в суставе, изменения костей, тканей. Диагностика причин хруста в колене включает:
- рентген;
- ультразвуковое исследование;
- артроскопию колена;
- компьютерную томографию;
- анализ синовиальной жидкости;
- магнитно-резонансную томографию;
- радионуклидные исследования.
Чтобы тревожные симптомы не доставляли неприятностей, необходим комплекс мероприятий. При этом важно устранить причины, по которым коленный сустав хрустит и болит, восстановить двигательные функции после проведенного лечения. Для оздоровления потребуется:
- соблюдать диету, которая будет своей при ожирении, подагре, нарушениях обмена кальция и фосфора;
- вылечить диагноз, вызвавший поражение коленного сустава;
- обеспечить покой.
Помочь пациенту избавиться от хруста в коленях, улучшить состояние способно выполнение комплекса мер:
- прием лекарственных препаратов;
- местное использование мазей, компрессов;
- употребление витаминов;
- массаж;
- лечебная физкультура;
- физиопроцедуры – магнитотерапия, лазер, ультразвук;
- снижение нагрузок на суставы;
- грязелечение;
- занятие плаванием;
- инъекция с заменителями суставной жидкости;
- хирургические операции;
- меры профилактики.
Можно улучшить движение коленного сустава, уменьшить болевой синдром, хруст, если использовать при лечении мази. Врачи назначают препараты, имеющие свое целебное действие. Хруст в колене при сгибании уменьшится, если использовать нестероидные противовоспалительные средства. Важно учесть противопоказания к применению. Эти мази уменьшают отек, снимают воспаление, купируют боль. Популярные средства:
Мази от хруста в коленях имеют и другой механизм действия:
- согревающие – улучшают кровоток, питание хрящей, костных тканей, расширяют сосуды, активизируют обменные процессы – Випросал, Апизартрон, Эспол, Наятокс;
- способствуют гибкости суставов, восстановлению хрящей средства, содержащие глюкозамин, хондроитин, коллаген – Хондроитин, Хондроксид, Артрин.
Выполнение комплекса упражнений помогает поддержать тонус мышц, которые не дают деформироваться, перетираться коленному суставу. Есть рекомендации начинать гимнастику утром, находясь в кровати. Для этого следует:
- потянуться руками, ногами;
- лежа на спине сгибать колени, осуществлять скольжение, не отрываясь от матраса, не менее 20 раз;
- медленно, не торопясь, выполнить упражнение «велосипед» вперед и назад.
Хорошо, если комплекс лечебной физкультуры будет проходить под наблюдением инструктора. Самостоятельное выполнение упражнений можно продолжить дома. Удобно делать их с помощью стула:
- сесть, руки положить свободно, потрясти суставами коленей, считая до двадцати;
- держась за спинку, присесть 10 раз, задерживаясь внизу на 2 секунды;
- опираясь на стул, делать вращение коленями в обе стороны по 8 раз.
Хруст в коленном суставе не доставит неприятностей, если регулярно проводить массаж. При его помощи усилится кровообращение, улучшится подвижность. Хорошо, если процедуру сделает специалист, но и осуществление ее своими руками даст не менее эффективный результат. При самомассаже коленного сустава каждое движение нужно выполнять по 7 раз. Действенность усилится, если дополнительно использовать:
- согревающие мази;
- крема с пчелиным, змеиным ядом.
Начинается и заканчивается процедура легкими поглаживающими движениями, которые выполняются сначала над суставом, а потом на нем. Массаж от хруста включает приемы:
- круговые вращения ладонями в обе стороны;
- нажимания с передвижением по кругу выступом согнутого большого пальца;
- постукивания подушечками пальцев;
- поступательные движения ребром ладони по ходу часов и обратно.
Комплекс мероприятий для лечения хруста суставов может включать рецепты народной медицины. Важно выполнение процедур согласовать с доктором. Если скрипят колени, можно втереть состав из одинаковых частей помидора, оливкового масла, или сделать домашнюю мазь. Вещества во время приготовления смешиваются, настаиваются несколько часов. По рецепту в мази содержатся равные пропорции:
В лечении хруста в коленях народными средствами можно применить компресс из пяти ложек растительного масла и одной лимонного сока. Состав на салфетке накладывают на сустав, выдерживают час. Процедуру проводят перед сном, на ночь укутывают теплом. Рекомендуют от хруста пить в течение недели лесной напиток. Приготовленный состав используется за два раза – утром и вечером. По рецепту следует:
- вымыть еловую шишку;
- опустить в стакан кипяченой воды;
- оставить на ночь.
Можно избежать появления неприятных симптомов, если внимательно отнестись к здоровью своих суставов. Простой способ – снизить на них нагрузку. Для этого есть несколько методов:
- избавиться от лишнего веса;
- женщинам не злоупотреблять ношением обуви с каблуками;
- периодически отдыхать при физических нагрузках на работе, в спорте;
- при опоре на колени пользоваться наколенниками;
- чаще активно двигаться при сидячей работе.
Необходимые мероприятия для профилактики хруста в коленях:
- исключение переохлаждений;
- при усталости – применение массажа, компрессов;
- регулирование рациона полезными продуктами;
- прием витаминов;
- контроль веса;
- лечение инфекций, эндокринных заболеваний;
- проведение физиопроцедур;
- утренняя суставная гимнастика;
- занятия плаванием;
- увеличение количества выпиваемой воды;
- лечебная физкультура;
- пешие прогулки.
источник
Нередко человек жалуется на постоянные или периодические боли в колене, пытается лечить заболевание с помощью народных средств, но проблема усугубляется. Если болит колено, к кому идти, к какому врачу обращаться должен знать каждый. Коленный сустав является наиболее крупным в организме человека.
Соединяет он бедренную и 2 берцовых кости: большую и малую. Хрящевая прослойка служит, чтобы смягчить толчки при сгибании, способствует уменьшению нагрузки на позвоночник, ослабляет трение суставных костей. Помощь ноге при сгибании оказывают кости сочленения, соединенные прикрепленными к ним мышцами, сухожилиями и связками, которые прикрывает коленная чашечка. Травмам подвергаются одинаково часто все составляющие сочленения.
Нередко боли в колене, хруст, щелканье в коленном суставе объясняют переменой погоды, простудой, упадком жизненных сил. В патологии коленного сустава имеют место функциональные нарушения. Но в подавляющем большинстве случаев имеет место дегенеративный или воспалительный процесс.
Очень часто, когда болят колени, диагностируются артрозы, причиной развития которых является недостаток необходимых веществ, чтобы обеспечить нормальное функционирование коленного сустава. Артрозы – патология пожилого возраста, они являются признаком изнашивания организма. От артрита артроз отличается необратимостью структурных изменений.
При характерных симптомах патологии коленного сустава: болях в колене, хрусте, щелканьи, повышении местной температуры, невозможности до конца согнуть колено – следует срочно обратиться к врачу, который окажет помощь или даст совет, к врачу какого профиля обратиться.
Патологиями коленного сустава занимаются:
Врач, который лечит суставы, на первом приеме направит больного на исследования для подтверждения или исключения присутствия травматических повреждений. При рентгенографии определяется, присутствует ли узурация поверхностей хряща, что указывает на ревматологическую патологию. Рентгенологическое исследование покажет, есть ли нарушения целостности костного аппарата, толщину межсуставной щели.
МРТ позволит диагностировать патологию в самом начале ее развития, дает возможность выявить патологию повреждения структуры тканей, оценить стадию артрита и артроза. Проведение исследования МРТ обязательно при спортивной травме, когда существуют подозрения на переломы, вывихи, присутствие различных новообразований.
Если болят колени, врач-травматолог прописывает обезболивающие противовоспалительные нестероидные препараты: Диклофенак, Ибупрофен, Кетопрофен. Ушибы в большинстве случаев лечатся дома. Если обнаруживается ушиб легкой степени, необходимо обеспечить иммобилизацию пораженного сустава при помощи эластичной повязки.
Когда сильно повреждены мениски и присутствуют надрывы связок, доктор накладывает по всей длине ноги гипсовую шину или тутор. Если повреждения привели к гемартрозу или синовиту, сначала необходимо извлечение крови или синовиальной жидкости из пораженной области с последующим введением в нее Новокаина.
Ревматолог – терапевт, специализирующийся на диагностике и терапии болезней ревматологического профиля, включающего иммунные нарушения и воспалительные процессы. Значительная часть ревматологических патологий проявляется воспалительным процессом в суставах. Боли в коленном суставе, а также под коленом могут вызываться ревматическим артритом, вызванным инфекционным агентом.
Ревматоидный артрит – хроническая патология, разрушающая поверхности хрящей. Во время приема лечащий врач назначает исследования, помогающие определить вид ревматологической болезни, при котором болят ноги в коленях. При лабораторном исследовании крови наблюдается повышение скорости оседания эритроцитов (СОЭ), лейкоцитоз.
Анализ на антистрептолизин дает возможность подтвердить или опровергнуть наличие ревматизма. РФ (ревматоидный фактор) подтверждает присутствие ревматоидного артрита. Терапия ревматизма коленного сустава включает комплекс лечебных мероприятий. Лечебное воздействие направляется на устранение причины болезни и ее симптомов. Медикаментозная терапия проводится включением :
- Антибактериальных препаратов.
- Нестероидных противовоспалительных средств.
- Иммуносупрессоров.
- Глюкокортикоидов.
- Поливитаминов.
Когда проходит обострение, ревматолог назначает физиопроцедуры: инфракрасные прогревания, электрофорез, парафинные аппликации. Народная медицина применяет для терапии ревматизма коленного сустава прогревание песком и глиной спереди и сзади
У многих людей профессия хирурга вызывает только ассоциации с неотвратимыми оперативными вмешательствами. По этой причине на прием к хирургу идут, когда другого выхода нет. Это является заблуждением: врач лечит суставы различными методами. Преобладающая часть работы хирурга заключается в консервативной терапии, и только в крайнем случае прибегают к хирургическому вмешательству.
Хирург-ортопед, прибегая к оперативному методу, осуществляет лечение различных нарушений в коленном суставе. После удаления кисты Бейкера коленного сустава при адекватной терапии пациент возвращается к нормальной жизни через 10 дней. В запущенных случаях при артрозе коленного сустава происходит сращение костей, колено прекращает сгибаться. В таких случаях применяют эндопротезирование сустава, замену пораженного органа трансплантатом.
Врач-остеопат использует новые подходы при терапии коленного сустава. В начале обследования врач проводит полное тестирования ног, выявляя все сбои функций составляющих частей конечности. Учитывается следующее:
- положение ступни,
- повреждения внутри кости,
- положение суставов колена,
- мышечный тонус сгибателей и разгибателей,
- состояние связок,
- положение бедренной кости.
После тестирования конечности врач исследует кости таза, крестец, выявляет, как они соотносятся с ногами и позвоночником. Особое внимание врач обращает на баланс левой и правой конечности, присутствие мышечной дистонии. Проведя тестирования, остеопат составляет точную картину наличия дисфункций, вызывающих болевые ощущения в колене.
Лечение после диагностики базируется на биомеханических принципах: расслабление перенапряженных мышц, укорочение связок убирается методом растягивания. В результате достигается баланс частей системы нижних конечностей. После расслабления колена происходит заметное улучшение его функций, что приводит к исчезновению болевых ощущений.
Врач-невропатолог лечит коленный сустав при обнаружении неврологических нарушений. Болевые ощущения под кожным покровом колена, частичное онемение в области коленного сустава, покалывание под кожей получило название парестезии. Обычно эти симптомы проявляются при повреждениях периферических нервов. Подобные симптомы проявляются при движении.
Боль в колене может возникнуть при защемлении нерва при невропатии, рассеянном склерозе, диабетической невропатии. Болевые ощущения в коленном суставе в таких случаях требуют точной диагностики и адекватного лечения у невролога. Болевые ощущения в коленном суставе, хруст и щелканье в колене не являются симптомами, от которых можно избавиться самостоятельно, не прилагая особых усилий. Полноценная жизнь с поврежденным коленом невозможна.
В случаях затягивания с посещением врача больной поддается опасности стать инвалидом. Каждый врач лечит коленные суставы при помощи специфических методов, характерных для его специализации. Обладая информацией о том, к какому врачу идти, если болит колено, следует безотлагательно отправляться на прием к специалисту. В случаях, когда пациент попадает не по адресу, врач направит больного на прием в соответствии с представленными жалобами.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Боли в коленях являются частой причиной для обращения к врачу. Они появляются у каждого четвертого человека в возрасте старше 55 лет. И это неудивительно, ведь коленный сустав выполняет опорную функцию, испытывая на себе не только вес всего тела, но и сопутствующие нагрузки. Хотя функционально он достаточно стабилен, но при длительном или резком воздействии механического фактора происходит повреждение структурных компонентов сочленения. А метаболические и возрастные изменения только ускоряют развитие патологии коленного сустава. И тогда возникает вопрос: к какому врачу обращаться, когда это лучше делать и в чем заключается лечение?
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если беспокоят боли в колене, то идти к врачу однозначно нужно. Но к какому именно, знают далеко не все. Оказанием медицинской помощи при заболеваниях опорно-двигательной системы занимаются различные специалисты, профиль которых определяется причиной патологии. Но первичный этап, включающий диагностику, зачастую проводится врачом общей практики – терапевтом. Именно к нему в основном обращаются, когда болит колено.
Если требуется дополнительная консультация, то привлекается ревматолог или ортопед-травматолог. Эти же специалисты ведут собственный прием в поликлинических учреждениях, занимаясь более узкими вопросами. Осмотр ревматолога показан в тех случаях, когда предполагается артрит, а при механических повреждениях или остеоартрозе нужно посетить травматолога. Но прийти к такому врачу можно и сразу, пока причина неприятностей с коленом еще не установлена. Иногда это даже предпочтительнее, поскольку сокращаются временные затраты.
Колени могут болеть из-за различных заболеваний. Поэтому сначала нужно проконсультироваться у семейного врача или терапевта. А он уже направит к другому специалисту — травматологу или ревматологу.
Наверное, все понимают, что лечить любую болезнь легче тогда, когда она только начинает развиваться. И патология коленного сустава не исключение. Чтобы получить максимальный эффект, следует обращаться к врачу при первых же симптомах. Каждый человек может понять, когда с коленом происходит что-то неладное. Зачастую это сопровождается не только болью, но и другими признаками:
- Усталостью после нагрузки.
- Хрустом, щелчками в колене.
- Ограничением подвижности.
Если предполагается развитие артрита, то возникают местные признаки воспаления: отечность, покраснение кожи, повышение локальной температуры. Острые проявления трудно не заметить, но гораздо сложнее обстоит дело с хроническими заболеваниями. Тогда клиническая картина развивается постепенно, и первые симптомы зачастую остаются нераспознанными. Но в любом случае за медицинской помощью следует обращаться как можно раньше. А лечение начинается после врачебного осмотра и получения результатов дополнительного обследования:
- Анализов крови и мочи.
- Рентгенографии сустава.
- УЗИ колена.
- Томографии (магнитно-резонансной или компьютерной).
Это основные моменты, которые предшествуют лечебным мероприятиям. Более точную информацию можно получить непосредственно во время консультации врача.
Лечение заболеваний коленного сустава следует начинать при первых же симптомах. Своевременно обратившись к врачу и пройдя соответствующее обследование, можно быть уверенным в эффективности дальнейшей терапии.
Следом за диагностическими мероприятиями начинаются лечебные. Если болят колени, то в терапевтический процесс вовлекаются многие врачи. Все зависит от применяемого метода. Всегда используется комплексный подход, когда не ограничиваются лишь устранением симптомов, а воздействуют на причины и механизм развития патологии. Поэтому лечение боли в колене включает:
- Ортопедическую коррекцию.
- Медикаментозную терапию.
- Физиотерапию.
- Лечебную физкультуру.
- Массаж.
- Операцию.
Каждая методика имеет свои особенности и требует квалифицированного применения. Поэтому лечить колени нужно у опытных специалистов.
Независимо от причины боли, сначала необходимо обеспечить покой суставу. А при острых артритах это особенно важно. Проводят фиксацию колена ортезом или даже накладывают гипсовую повязку. Чтобы снизить нагрузку, рекомендуют использование трости. Ортопедические мероприятия необходимы в острый период заболевания, а также после хирургической коррекции. Об этом важно помнить и в плане профилактики.
Назначить медикаменты при суставной патологии может любой врач лечебного профиля: терапевт, ревматолог, травматолог. Более того, список препаратов при одном и том же заболевании у разных специалистов мало чем отличается. Это обусловлено использованием общепринятых стандартов терапии. Чаще всего рекомендуют принимать следующие лекарственные средства:
- Нестероидные противовоспалительные (Диклоберл, Ксефокам, Нимесил).
- Хондропротекторы (Терафлекс, Мукосат).
- Гормоны (Метипред, Дипроспан, Кеналог).
При инфекционном характере воспаления обязательно назначают антибиотики, а системные аутоиммунные реакции требуют применения цитостатиков. После ликвидации острых явлений инъекционные формы препаратов заменяют таблетированными или местными (мазь, гель, крем).
Лечение медикаментами показано для любой суставной патологии, оно проводится в строгом соответствии с рекомендациями специалиста.
Устранить острые признаки заболевания поможет физиотерапевт. Он подберет пациенту оптимальные процедуры, которые улучшат состояние костно-суставной системы. С помощью физических методов можно уменьшить боль и воспаление, стимулировать кровообращение и активизировать биохимические процессы в пораженных тканях. Как правило, назначают следующие процедуры:
- Электрофорез.
- УВЧ-терапия.
- УФ-облучение.
- Магнитотерапия.
- Лазерное лечение.
- Парафинотерапия.
- Бальнеотерапия.
Если у пациента есть какая-либо сопутствующая патология, то применяют исключительно те методы физиотерапии, которые не оказывают на нее неблагоприятного влияния.
Большое значение в консервативной терапии опорно-двигательной патологии имеет лечебная физкультура. Известно, что суставы не могут нормально функционировать без адекватной нагрузки и двигательной активности. Но если присутствует острая боль, то гимнастика применяется только после предварительной медикаментозной коррекции. Упражнения для коленного сустава разрабатываются врачом ЛФК и должны выполняться под его контролем. Сначала их выполняют в облегченном режиме – лежа и сидя, а потом стоя и с утяжелением. Стараются добиться повышения тонуса мышц, особенно четырехглавой, поскольку это стабилизирует коленный сустав.
При выполнении упражнений нужно избегать резких движений, которые могут спровоцировать появление боли. При этом врач следит за четким дозированием нагрузки.
Среди консервативных мероприятий при болях в суставах следует отметить массаж. С помощью ручного воздействия достигается расслабление мышц и усиливается кровоток в тканях, что способствует заживлению повреждений и улучшению двигательной функции. Массажист использует такие классические элементы:
При этом специалист воздействует не только на область сустава, но также на бедро и голень. Пациенту рекомендовано пройти 7–12 сеансов, а также обучиться самомассажу, который можно выполнять в домашних условиях.
Если нет должного эффекта от консервативных мероприятий, то следует обращаться за помощью к хирургам.
к правило, так происходит при травмах, выраженном остеоартрозе или деструктивных артритах. Производят удаление патологических образований и нежизнеспособных тканей, если необходимо – протезируют коленный сустав. Большинство операций выполняется артроскопически, что сокращает восстановительный период. Но после хирургического вмешательства все же потребуются иммобилизация и услуги врача-реабилитолога.
Когда появляются боли в коленях, нужно скорее проконсультироваться у врача. Не зная, к какому специалисту обратиться, можно идти к терапевту, а он укажет дальнейшее направление. В процессе лечения придется побывать у физиотерапевта, врача ЛФК, массажиста. А чтобы не доводить ситуацию до операционного стола, от болезни лучше избавиться на ранних стадиях.
Ежедневно человек выполняет немыслимое количество движений руками, ногами, головой, много ходит. Именно поэтому наши ноги испытывают большие нагрузки, часто подвержены травмам.
Очень часто в кабинете врача оказываются пациенты, жалующиеся на то, что болит коленный сустав, и не знающие, что в таких ситуациях делать, какое начать лечение, к какому врачу обращаться. Колено подвергается травмам чаще по сравнению с другими суставами. Связана такая статистика со сложностью строения колена, частыми падениями, при которых оно страдает первым.
Коленный сустав – самый крупный в организме человека. Он соединяет собой три кости: бедренную и две берцовых (малую и большую). Для смягчения толчков при сгибании/разгибании, амортизации, уменьшения нагрузки на позвоночник, снижения силы трения между костями сочленения есть хрящевая прослойка, по форме напоминающая полумесяц и носящая название «мениск». Кости сочленения соединены при помощи прикрепленных к ним мышц, сухожилий, связок, которые прикрыты коленной чашечкой — именно они помогают ноге при ее сгибании. Все составляющие сочленения равноценно подвержены травмам.
Когда болят колени, жизнь уж точно не будет казаться прекрасной. Часто болевые ощущения приобретают изнуряющий характер: не утихают ни днем, ни ночью, а принимаемые обезболивающие если и помогают, то ненадолго.
Боль в коленном суставе может возникать по разным причинам, по-разному она может проявлять себя, различен и ее характер.
Частые причины болезненности в коленном суставе:
- излишняя нагрузка на колено;
- механические повреждения (травмы, ушибы, переломы, трещины);
- воспалительные заболевания (артрозы, артриты);
- разрыв мениска;
- разрыв заднего рога медиального мениска;
- деформация сустава.
Стоит ли сразу бить тревогу и идти к врачу? Решать вам, но лучше не откладывать визит. А к какому именно специалисту обращаться, если болят коленные суставы, разберемся дальше.
Бывают случаи, когда болезненность в коленном сочленении возникает эпизодично. Угрозы здоровью она не несет, определенных неудобств тоже. Причинами ее кратковременного появления могут быть неудобная поза, слишком тесная одежда. В таких случаях стоит устранить неудобство и некоторое время понаблюдать. Если ощущения не вернулись, то можно вздохнуть с облегчением.
Иногда бывают признаки, на которые нельзя не обратить внимание.
- Боль возникает регулярно в конце рабочего дня.
- Появляется при сгибании или разгибании коленного сустава, поворотах, ходьбе, беге, в состоянии покоя.
- Нарушилась двигательная способность.
- Появились отек, покраснение, колено горячее на ощупь.
- На суставе заметны наросты, есть деформация, набухания, выпирание.
- Наблюдается повышение температуры тела, озноб или даже лихорадка.
- Перед тем как начал болеть сустав, была получена травма.
Если возник хотя бы один симптом из списка, стоит немедленно обратиться к врачу, чтобы начать лечение.
Боль может быть различной по характеру, длительности, частоте появления, возникать при определенных условиях. От того, как она себя проявляет, будут зависеть диагноз и лечение.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- При сгибании или разгибании коленного сочленения.
- Во время присаживания на корточки.
- В состоянии покоя.
- Только во время резких движений: при прыжке, беге.
- прострелами или пульсацией;
- хрустом в коленном суставе;
- покалыванием, онемением;
- посинением кожных покровов;
- обширной гематомой;
- внутренними или наружными кровотечениями.
Если болит коленное сочленение, неважно, при каких условиях возникает боль (при сгибании, во время ходьбы или в состоянии покоя). Стоит немедленно обратиться к врачу, который назначит лечение в соответствии с поставленным диагнозом.
Кто будет лечить больное коленное сочленение, определяется тем, что стало причиной неприятных ощущений. Чаще всего вопросами терапии занимаются следующие врачи:
- Ортопед – занимается лечением коленных сочленений, если они болят из-за неправильно сформированной стопы (плоскостопие, косолапость), деформаций или недоразвитости суставов (дисплазия).
- Остеопат – занимается проблемами неправильной осанки, повлекшими возникновение неприятных ощущений в ногах. Если болят колени из-за спазма мышц, связок и сухожилий, то остеопат – именно тот врач, который своими руками вылечит это состояние и к которому придется обратиться.
- Мануальный терапевт – врач, который продолжит начатый другими специалистами курс терапии при помощи лечебного массажа для профилактики возникновения различных заболеваний.
- Невролог или невропатолог – врач, который возьмется за лечение коленного сочленения при неврологических нарушениях.
- Терапевт – исключит возможные заболевания, поставит верный диагноз, назначит правильное лечение или отправит при необходимости к докторам более узкой специализации.
- Травматолог – займется лечением ноги, если болезненности предшествовали полученные травмы, ушибы, растяжения, переломы. Этому врачу придется разбираться, почему болит нога при разгибании или сгибании, раздается хруст при сгибании. В его же компетенцию входит наложение гипса или лангеты при трещинах и переломах.
- Хирург – врач, к которому придется обратиться, если лечение коленного сочленения у вышеперечисленных специалистов не принесло результата и требуется операция. Операцию могут проводить по замене сустава, сшивании мениска, введению хондропротекторов.
Неприятные ощущения, хруст в коленях при сгибании и разгибании – далеко не безобидный симптом, который можно проигнорировать. Поскольку коленное сочленение – самое подвижное и травмоопасное место человеческого тела, а с поврежденным коленом вряд ли получится полноценно жить, то затягивать с лечением не стоит. На вопрос, к какому врачу стоит обратиться, если болит колено при сгибании и разгибании, ходьбе по лестнице или в состоянии покоя, можно ответить так: обратиться лучше всего сначала к терапевту. Он разберется в причинах, диагнозе и либо сам назначит лечение, либо предоставит сделать это другим специалистам, прекрасно разбирающимся в суставных патологиях.
Если синдром возник спонтанно во время ношения тесной одежды или обуви, при неудачном повороте туловища, но прошел так же быстро, как возник, то причин для беспокойства нет. Если же неприятные ощущения возникают при сгибании или разгибании колена или, что хуже, в состоянии покоя — это верный признак воспаления тканей и связок сустава. В данном случае без полноценного лечения не обойтись.
( 0 голосов, рейтинг статьи: 0 из 5)
источник
Из-за прямохождения нижние конечности человека испытывают постоянно колоссальные нагрузки. От этого, в первую очередь, страдают суставные структуры. Коленное сочленение представляет собой соединение бедренной кости с большеберцовой и надколенником.
Костные образования в этом месте покрыты гладкой хрящевидной тканью, которая обуславливает мягкое скольжение поверхностей, и заключены в синовиальную оболочку.
Коленный аппарат имеет несколько суставных сумок, заполненных небольшим количеством вязкой субстанции (синовиальной жидкости) и две хрящевые «подушки» (мениски), которые выполняют амортизирующую роль и служат для равномерного распределения нагрузок. Все это надежно скреплено связками, сухожилиями и нервами.
Эта сложная конструкция позволяет совершать сгибательно-разгибательные, а также вращательные движения в колене. Иногда даже у здорового человека эти действия сопровождаются характерным хрустом.
Это шумовое сопровождение может быть вызвано физиологическими причинами:
✔ Сустав становится слишком подвижным из-за избыточной эластичности связочного аппарата – это наследственный фактор.
✔ Газообразные соединения, присутствующие в синовии, образуют пузырьки, которые при совершении движений в суставе лопаются.
✔ Костная ткань активно растет, в результате чего при движении эпифизы могут задевать связки (характерно для детей и подростков).
Но хруст может раздаваться и из-за более опасного положения вещей. Это может быть связано с травмами, недостаточным питанием сустава или с зарождающимися заболеваниями. Вот почему не следует легкомысленно относиться к появлению похрустываний.
— перерастяжение суставной оболочки;
— дефицит синовиальной субстанции, которая играет роль смазочного материала;
— растяжение связочного аппарата;
— хрящевые повреждения, дегенерацию хрящевой ткани.
Хрустящий звук может возникать из-за воздействия различных факторов. Следует иметь в виду, что раннее выявление наличия патологии и грамотный подход к ее устранению является залогом успешного преодоления проблемы. Ведь суставные болезни развиваются достаточно стремительно и быстро принимают хроническую форму.
К наиболее распространенным причинам появления хруста в коленных суставах причисляют следующие.
- Избыточная масса тела, создающая постоянную дополнительную нагрузку на коленные сочленения.
- Поднятие тяжестей.
- Тяжелый физический труд.
- Спортивные перегрузки. Проблемы с коленями, начинающиеся с казалось бы безобидного хрустения, характерны для бегунов, футболистов, штангистов, велогонщиков, любителей паркура и т. п.
- Неправильный рацион, изобилующий соленьями, копченостями, жареной пищей и вредными напитками, но обедненный пищевыми волокнами, витаминами, микроэлементами.
- Недостаточный объем выпиваемой жидкости. Регулярное недополучение воды на первый взгляд не особо заметно, но вызывает серьезные сбои в работе организма и проблемы с суставами.
- Нервное или эмоциональное перенапряжение, хроническое переутомление.
- Травматические повреждения, спортивные травмы.
- Врожденная либо приобретенная ослабленность связок.
- Гормональные сбои.
- Состаривание организма, естественный износ суставов, ухудшение обмена веществ.
- Появление опухолей.
- Инфекционные поражения, скопление нагноений или жидкости.
- Наличие суставных заболеваний.
Треск, хруст или скрип может наблюдаться во время сгибания колена или попытке присесть. Происходить это может как в одном из коленей, так и в обоих сразу. Это может свидетельствовать о дистрофических изменениях хрящевой структуры или же о наличии воспалительного процесса.
Подобные аномалии возникают вследствие болезни или особенностей образа жизни. Так, при малой подвижности организм перестает вырабатывать синовиальную жидкость в нужном объеме. Потому и слышится хруст в коленном суставе при сгибании и разгибании, ведь внутренняя смазка на исходе.
✔ Трению гиалиновых хрящей друг о друга.
✔ Воспалению суставной сумки или других суставных элементов и прилегающих тканей.
✔ Потере способности удерживать влагу.
✔ Деформациям хрящей.
✔ Нехватке синовиальной субстанции.
Это часто наблюдается у представителей старшего поколения. Как уже отмечалось, с возрастом обмен веществ значительно притормаживается. Суставы начинают испытывать резкую нехватку питательных веществ.
Потому происходит дегенерация хрящевой ткани – без нужных стройматериалов она не может восстанавливаться и обновляться. Кроме того, у пожилых людей уменьшается выработка синовиальной жидкости. Из-за этого хрящи стираются еще быстрее.
В детском возрасте тоже можно столкнуться с проблемой хрустящих при приседании коленных сочленений. Это связано с активным и не всегда пропорциональным, недостаточно слаженным ростом различных частей тела. Кости могут расти слишком быстро.
В результате при совершении движений их концы могут краями слегка задевать упругие связки, что и вызывает появление характерного звука.
Но случается и так, что связки недостаточно крепко фиксируют коленное сочленение. Из-за этого сустав как бы «гуляет». Он чересчур подвижен, но это, как правило, временное явление. Нужные пропорции вскоре восстановятся и хруст прекратится.
Чаще всего этому подвержены подростки. Хотя фаза активного роста может начаться раньше и продолжаться несколько дольше. Родителям детей, у которых слышится хруст во время попыток присесть, нужно придерживаться ряда рекомендаций.
- Старайтесь исключать значительные нагрузки. Есть высокая вероятность получения травмы.
- Насытьте пищу ребенка большим объемом натуральных витаминов. В зимне-весенний период нехватку витаминных и минеральных соединений можно восполнить при помощи аптечных комплексных препаратов.
- Следите за правильным питанием подростка. Нельзя злоупотреблять вредными сладостями, пересоленными закусками (семечками, сухариками, чипсами и т. п.), фаст-фудом.
- Помогайте детям правильно организовывать рабочий день, чтобы было достаточно времени для отдыха и не возникало переутомления.
Нередко хруст в коленях раздается в спортзалах, когда спортсмены выполняют приседания с грузом. Примером могут послужить штангисты. Большая тяжесть вызывает перегрузку и компрессию суставных образований. При этом больше всего достается именно коленям.
Если хруст раздается при совершении разгибательных движений, то это может быть физиологически обусловленным явлением. Но только в том случае, если процесс не сопровождается болевыми ощущениями.
В суставе, как и в любой живой структуре, происходит газообмен. При этом газы попадают в суставную жидкость, образовывая газовые пузырьки. Во время совершения действия меняется показатель давления во внутрисуставных полостях, увеличивается количество газообразных пузырей либо концентрация уменьшается вследствие их разрыва – они лопаются, издавая хрустящие звуки.
При разгибании колена или желании встать на ноги хруст часто слышится у пожилых людей. Их хрящи претерпевают изменения, мышцы и связки становятся более дряблыми.
У любителей йоги и профессиональных спортсменов, отличающихся хорошей растяжкой, подвижность суставов несколько увеличена.
В этом случае шумовые эффекты, не сопровождаемые болью в коленях, не являются поводом для беспокойства. Скорее всего, с суставами все в порядке.
Нередко хрустение коленей сопровождается выраженной болезненностью. И это не единственно возможный дополнительный симптом.
✔ Покраснение кожи.
✔ Припухлость.
✔ Повышение температуры в околоколенной области.
✔ Уменьшение амплитуды движений в суставе.
✔ Выраженная деформация колена.
Если вы заботитесь о своем здоровье, то регулярное потрескивание суставов должно вас сразу же насторожить и стать поводом для обращения за медицинской консультацией. Не знаете к какому врачу отправиться на прием? Идите к терапевту. Если вы намереваетесь посетить частую клинику, то можете избрать артролога.
Врач проведет осмотр, прощупает коленных сустав, задаст ряд вопросов. На основании этого можно будет поставить предварительный диагноз. Для получения его окончательного варианта могут понадобиться вспомогательные исследования.
Врач может назначить прохождение рентгена, компьютерной либо резонансно-магнитной томографии (КТ, МРТ), ультразвукового исследования (УЗИ), пробы суставной жидкости, артроскопии. В случае необходимости вас направят к более узкому специалисту.
Проблемы с суставами могут подпасть под «юрисдикцию»:
✔ Травматолога.
✔ Ревматолога.
✔ Невролога.
✔ Диетолога.
Если в результате проведенного обследования будут выявлены патологии, то вам назначат определенное лечение.
Оно будет зависеть от конкретного диагноза, факторов, спровоцировавших появление патологии, проявляемой симптоматики, сопутствующих недугов, наличия осложнений, персональных особенностей вашего организма. Далеко не всегда достаточно простого медикаментозного воздействия.
Наилучшие результаты дает системный подход, который может включать в себя:
✔ Диетическое питание.
✔ Коррекцию образа жизни.
✔ Контроль веса тела.
✔ Временное обездвиживание сустава.
✔ Вспомогательное использование трости или костылей.
✔ Комплекс лечебной гимнастики.
✔ Физиотерапевтические меры.
✔ Применение витаминных и минеральных добавок.
✔ Пероральный прием лекарств.
✔ Наружное местное воздействие на суставы с использованием мазей и средств нетрадиционной медицины.
✔ Оперативное вмешательство.
✔ Эндопротезирование.
✔ Иглоукалывание.
✔ Посещение общественного бассейна.
✔ Профилактическое воздействие.
Если патологии не были обнаружены и врач вас заверил, что с вашими коленями полный порядок, то к самолечению прибегать не нужно. Если у вас есть сомнения в верности поставленного диагноза (его отсутствия), в компетентности доктора и его профпригодности, то ничто не мешает посетить другого врача для получения так называемого «второго мнения».
Для лечения болезней суставов назначаются различные мази, кремы, гели.
- Противовоспалительные – флексен, нимесулид, найз.
- Согревающие – випросал в, капсаицин, апизартрон.
- Ходропротекторные – хондроксид, хондроитин, артрин.
Для улучшения подвижности коленного сочленения назначается лечебная гимнастика. Этот метод используют для лечения, реабилитации после операции или травмы, для профилактики. Лучше прибегать к помощи ЛФК под присмотром опытного инструктора.
Нагрузка должна быть дозированной и подбираться в индивидуальном порядке. Выполнять небольшой комплекс оздоровительной зарядки нужно регулярно, желательно ежедневно. Но перегружать сустав нельзя.
При возникновении болей или сильного дискомфорта может быть рекомендовано уменьшение числа повторов упражнения или его замена.
- Мазь из смеси растительного масла и лимонного сока, взятых в соотношении 5:1, нужно наносить на больное колено перед сном. Состав втирают в кожу и утепляют коленный сустав повязкой. Лимон можно заменить кислым помидором.
- Для приготовления компресса используют такой состав. В спирт добавляют йод, глицерин и мед в равных долях. Массу вымешивают, наносят на ткань и прикладывают к ноге на несколько часов, примотав повязкой.
- Настой из еловой шишки нужно пить ежедневно по половине стакана. Для его приготовления понадобится одна шишка с семенами. Ее моют и заливают кружкой кипятка. Теперь нужно выждать 8 часов – и целебный напиток готов.
Для того чтобы колени не выходили из строя, следует избегать суставных перегрузок. Для этого нужно носить удобную обувь, отказавшись от высоких каблуков, правильно распределять спортивные нагрузки и не брезговать наколенниками, периодически отдыхать от физической работы, похудеть при наличии ненужных килограммов.
Надо учитывать, что продолжительное бездействие сказывается на коленном сочленении не менее пагубно. Потому полезен вечерний моцион, утренняя зарядка, увлечение плаванием.
- Не переохлаждайтесь.
- После трудового дня массируйте ноги.
- Распроститесь с вредными привычками.
- Не забывайте о пользе пеших прогулок.
- Следите за питанием.
- Не запускайте простудные и другие инфекционные болезни.
- Выпивайте за день побольше воды, если для этого у вас нет особых противопоказаний. Индивидуальную норму жидкости можно рассчитать самостоятельно. Для этого достаточно умножить свой вес на 20. Полученный объем (в мл) вам нужно употребить в течение суток.
Какие мази помогают от боли в суставах. Список эффективных мазей.
Как снять воспаление суставов при артрите и боль.
Лечебная физкультура при шейном остеохондрозе в домашних условиях.
Что делать, если возникает хруст в суставах без боли — причины лечение.
Обострение остеохондроза — симптомы, лечение, что делать при болях.
Средства от боли в суставах. Лекарства, мази, народные средства.
Болят колени при приседании и вставании. Чем лечить, к какому врачу обратиться.
Как лечить остеохондроз в домашних условиях — народными средствами и лекарствами.
Как развивается остеохондроз шейного отдела позвоночника — причины и первые признаки.
Упражнения для грудного отдела позвоночника при остеохондрозе. Лечебный массаж.
Лучшие средства от боли при остеохондрозе.
Как лечить остеохондроз поясничного отдела позвоночника.
источник
Иногда при активных движениях тела суставы начинают издавать малоприятные звуки – трещать, скрежетать, щелкать. Насколько опасен хруст в суставах, и обязательно ли бежать к врачу при первом появлении тревожного симптома?
Возникновение неприятного скрежета при сгибании конечностей – физиологический механизм, который вполне можно считать пределом нормы для человеческого организма. Чтобы в этом убедиться, следует немного познакомиться со строением суставов и особенностями их функционирования.
Сустав – это подвижный соединительный орган, находящийся между частями костного скелета человека. Он состоит из хрящей, покрывающей кости, образующейся между ними суставной сумки с синовиальной жидкостью, заполняющей сумку. Будучи сочленениями костей, плечевые, бедренные, челюстные и прочие суставы играют роль своеобразного амортизатора, снижающего силу трения между частями скелета.
При любом движении конечностей в суставном органе происходит смещение всех его компонентов. В результате подобного механического процесса и возникает своеобразный шум – скрежет, треск, хруст. В медицине для этого явления существует специальный термин – крепитация.
Крепитация наиболее характерна для коленей, кистей рук, позвоночника, шеи и голеностопного сустава. В подростковом возрасте при усиленном и неравномерном росте костного скелета сочленения хрустят особенно активно. Существуют и другие безобидные причины крепитации.
К физиологическим причинам крепитации относят следующие факторы:
- генетическая предрасположенность;
- особенности строения связочного аппарата;
- скопление пузырьков газа;
- повышенные физические нагрузки.
Слабый связочный аппарат – норма для некоторых людей. Как правило, с такой особенностью организма сталкиваются молодые женщины. В составе их хрящевых тканей образуется несколько видоизмененный коллаген, который способствует повышенной растяжимости соединительных органов, и как следствие, появляется гипермобильность суставов. С возрастом амплитуда движений сочленения становится меньше и хруст почти пропадает.
Подобная генетическая патология считается безопасной и в лечении не нуждается.
Хруст в коленном суставе – характерное звуковое сопровождение при движении тех людей, у которых в соединительной ткани между бедром и берцовыми костями присутствует большое количество связок. Подобное строение тела является врожденным, оно способствует повышенной растяжимости и не угрожает здоровью человека.
В суставной сумке находится особая синовиальная жидкость, выполняющая роль смазки для хрящевых тканей. При движении конечностей происходит растяжение сумки, что вызывает изменение давления внутри жидкости. В результате образуются пузырьки газа, которые лопаются с уже знакомым треском.
Активный образ жизни способствует быстрому расходу синовиальной жидкости, что, в конечном счете, приводит к уменьшению ее в объеме. Тогда итогом усиленных физических тренировок становится хруст в суставах без боли. Смазка связочного аппарата восстанавливается, но на этот процесс уходит время. Чтобы спорт не привел к патологии суставных органов, чрезмерные нагрузки важно чередовать с отдыхом.
К сожалению, крепитация не всегда оказывается безобидной. О естественных причинах появления скрежета между костями можно говорить тогда, когда при каждом повторении движения конечностями хруст не возникает вновь на протяжении 20 минут. В противном случае постоянно проступающие щелчки свидетельствуют о развитии патологии.
Чтобы определить, является ли хруст нормальным явлением или симптомом недуга, требующего незамедлительного лечения под присмотром специалиста, следует исключить самые распространенные заболевания.
Эта причина, признанная самой распространенной патологией сочленения, результатом которой становится ноющая боль и хруст в суставах. Выражаясь доступным языком, треск при движении возникает при разрушении соединительных органов. Исчезновение смазки и постепенное оголение костей под хрящами ведет к артрозам и остеохондрозам.
Артрит – это не всегда следствие дегенерации суставного органа. Иногда воспаление появляется по причине развития инфекции в хрящевых тканях или становится результатом аллергических реакций. Потрескивание при артрите обычно сопровождается болями, отеками и скованностью в движениях.
Артрит нельзя назвать безобидным или временным явлением. Случается, что подобное воспаление, оставленное без внимания, приводит к хронической форме – артрозу, который в свою очередь способствует потере мобильности конечностей или к необратимой инвалидности.
Иногда в сочленении могут образовываться некоторые вещества, оседающие в виде солей в суставной сумке и связках. Изначальными причинами расстройства минерального обмена являются нарушение метаболизма, заболевания эндокринной системы.
Избыточные минеральные соли в суставном соединении могут быть признаками подагры, остеохондропатии и прочих неприятных патологий, осложняющих жизнь больному.
Как правило, артриты и артрозы преследует людей в возрасте после 60 лет, чьи органы изнашиваются по естественным причинам – от старости. Но проблемы случаются и в более молодом возрасте, начиная от 12-14 лет. Прогрессированию остеоартрозных изменений способствуют различные факторы. Перечислим самые распространенные.
- избыточный вес;
- нарушение работы печени и поджелудочной железы;
- пренебрежительное отношение к пищевым привычкам, сну и отдыху;
- привычка носить неправильную обувь – слишком тесную, неудобную и на высоком каблуке;
- прием гормональных препаратов;
- плоскостопие;
- чрезмерные физические нагрузки, профессиональный спорт;
- недостаточная физическая активность.
Если для образа жизни человека характерным является хотя бы один из факторов риска, хруст в тазобедренном суставе, голеностопе или любом другом сочленении говорит о высоком риске развития заболевания.
Чтобы исключить риск образования патологии в суставном соединении, следует обратиться к ревматологу или ортопеду для проведения профессиональной диагностики.
Как правило, для установления точного диагноза проводятся следующие мероприятия:
- внешний осмотр специалиста;
- рентген конечности или участка спины/шеи;
- УЗИ проблемного органа и прилегающих тканей;
- компьютерная томография (КТ) или магнитно-резонансная томография (МРТ);
- лабораторная диагностика;
- проба пунктата суставной жидкости.
Лабораторные исследования обычно сводятся к общим анализам, но при подозрении на инфекционную причину развития воспаления список исследований может быть расширен.
Патологическая крепитация преимущественно свидетельствует о развитии артрита. Поэтому, современная медицина предлагает единую комплексную схему лечения, которая может видоизменяться в зависимости от индивидуальных особенностей пациента.
Обычно врачи предлагают проведение медикаментозной терапии и немедикаментозного лечения.
Лечение медикаментами предполагает использование противовоспалительных препаратов для снятия отека и устранения болевого синдрома. Для этого в современных аптеках можно найти широкий ассортимент лекарств для наружного и внутреннего применения – таблетки, мази, гели, растирки.
Курс лечения продолжается от 5 до 10 дней. Для усиления эффекта врач может назначить витаминные комплексы и биологически активные добавки. Для восстановления хрящевых тканей и синовиальной жидкости также используют препараты с гиалоурановой кислотой и хондропротекторы – новейшие разработки современной медицины.
Основу немедикаментозной терапии составляют физиотерапевтические методы восстановления сочленений, а также использование ортопедических изделий. Кроме того, специалист может прописать соблюдение строгой диеты. Некоторые пациенты проявляют инициативу и увлекаются народными рецептами, эффективность которых сегодня остается под сомнением.
В качестве физиотерапевтических методов применяется магнитотерапия, УВЧ, УВТ. В зависимости от степени развития заболевания применяется один или несколько типов манипуляций. Также больному назначают сеансы лечебной или расслабляющей мануальной терапии, баночный массаж, иглоукалывание.
В число эффективных средств немедикаментозного лечения следует отнести велопрогулки, плавание или сеансы лечебной физкультуры. В тяжелых случаях больному может потребоваться местная иммобилизация поврежденного сочленения с помощью бандажей или повязок.
Немедикаментозные средства на этом не заканчиваются. Отличным дополнением к традиционной терапии становится диета, которая предполагает исключение из рациона жирной, жареной, соленой пищи, а также консервантов и копченостей.
Времена, когда при артрите врачи рекомендовали есть побольше хрящей, мармелада и желе ушли в прошлое. Сегодня специалисты делают упор на здоровую пищу, напоминая пациентам о необходимости употребления овощей и фруктов, молочных продуктов, орехов и зелени.
Чтобы неприятный скрежет в пальцах или в коленях не привел к патологии и не испортил жизнь бесконечными артритами, не стоит оставлять болезням ни шанса. Первым делом, следует исключить факторы риска развития заболеваний, применив простые профилактические советы специалистов:
- вести активный образ жизни, но не злоупотреблять спортом;
- носить удобную обувь, не увлекаться каблуками;
- правильно питаться;
- следить за здоровьем, проходить периодический профосмотр у специалистов;
- применять медикаментозные препараты строго в соответствии с предписаниями врачей.
Если есть возможность, следует избегать однообразной малоподвижной работы либо менять виды деятельности в течение трудового дня. Также важно избегать травм и тяжелых нагрузок. Главное помнить: наше здоровье находится в наших же руках.
Каждый день человек выполняет огромное количество движений ногами, руками, головой, а также много ходит. Ноги испытывают постоянную нагрузку и часто получают травмы.
Часто к врачу приходят люди, сообщающие, что болит коленный сустав. Пациенты не знают, что делать в такой ситуации, какое лечение необходимо. Более того, не каждый человек может вовремя сориентироваться и определить правильно, какой врач лечит коленный сустав.
Коленный сустав подвергается травмам очень часто. Такая негативная статистика объясняется тем, что на колено часто падают, и оно имеет сложное анатомическое строение.
В группе риска находятся спортсмены, люди с ожирением, а также работники, которые часто переносят тяжести.
Коленный сустав один из крупных суставов тела, он соединяет в себе три кости: большую, малую берцовые и бедренную. Хрящевая прослойка в форме полумесяца, называется «мениск», она служит для:
- смягчения толчков при разгибании/сгибании,
- амортизации,
- снижения нагрузки на позвоночник,
Помимо этого, кости колена соединяются с помощью прикрепленных мышц, сухожилий и связок, покрытых коленной чашечкой. Именно такая структура обеспечивает сгибательную и подвижную функцию колена. Все элементы сочленения колена в равной степени подвержены травмам.
Когда болит колено, это существенно затрудняет выполнение привычных действий. Если у болей изнуряющий и продолжительный характер, и они не проходят ни днем, ни ночью, то врач необходим.
Коленный сустав болит по самым разным причинам, кроме этого дискомфортные ощущения могут быть разного характера и интенсивности.
К самым распространенным причинам боли в коленном суставе относят:
- Слишком большая нагрузка на колено,
- Деформация сустава,
- Разрыв мениска,
- Механические повреждения: трещины, ушибы, переломы, травмы,
- Воспалительные заболевания: артрозы, артриты,
- Разрыв заднего рога мениска коленного сустава.
Каждый решает сам, стоит ли идти к врачу, если имеются вышеперечисленные явления. Однако, лучше всего не затягивать с этим визитом. Важно разобраться к какому именно врачу следует обращаться.
Иногда боль в коленном суставе появляется эпизодично, нет угроз здоровью и потенциальных неудобств. Причины кратковременного появления боли – неудобная одежда или поза. В этих случаях нужно убрать неудобство и понаблюдать за своим состоянием некоторое время, при этом, не обращаясь к врачу, который лечит коленные суставы.
На следующие признаки нужно обращать внимание в любом случае:
- Боль появляется ежедневно после рабочего дня,
- Боль начинается при разгибании или сгибании коленного сустава, а также при ходьбе, поворотах, беге и покое,
- Нарушается двигательная способность,
- Появляется покраснение и отек, температура сустава повышается,
- На суставе есть наросты, он выпирает, набухает, деформируется,
- Температура тела повышается, возникает лихорадка и озноб,
- Перед возникновением боли, человек получил травму.
Необходимо отметить, что если у человека есть хотя бы один симптом из перечня выше, то обращаться к врачу стоит незамедлительно, поскольку требуется лечение.
Боль может возникать лишь при некоторых условиях, быть разной силы в зависимости от определенных факторов. От того, как себя проявляет боль, зависит лечение и диагноз.
- При разгибании и сгибании колена,
- В процесс присаживания на корточки,
- В спокойном состоянии,
- Только при резких движениях – беге или прыжке.
- Болит колено при ходьбе.
Дискомфорт может сопровождаться:
- Пульсацией и прострелами,
- Судорогами и хрустом коленного сустава,
- Онемением и покалыванием,
- Обширной гематомой,
- Посинением кожи,
- Наружными и внутренними кровотечениями.
Если болит колено, то вне зависимости от условий ее возникновения (в спокойном состоянии, во время движения, при разгибании и т.д.), важно обращаться к врачу и не решать проблему самостоятельно, чтобы не получить необратимые осложнения.
Профиль врача, к которому человек обращается для лечения колена, определяет тем, что стало причиной дискомфорта. В большинстве случаев сустав лечит:
- Остеопат – врач, который лечит проблемы неправильной осанки, которая повлекла боль в конечностях. Если болят коленные суставы вследствие спазма мышц, сухожилий или связок, то остеопат решит проблему.
- Ортопед – врач, лечащий проблемы коленных сочленений, которые появились вследствие неправильно развитой стопы, то есть при плоскостопии или косолапости. Также боль появляется из-за недоразвитости суставов (дисплазии) или деформации.
- Мануальный терапевт продолжает начатое другими врачами. Такой врач применяет различные варианты лечебного массажа для лечения заболеваний позвоночника, связок и суставов. Массаж может применяться и в профилактических целях.
- Невропатолог – врач, который лечит сочленение при неврологических нарушениях.
- Терапевт исключает возможные заболевания, ставит определенный диагноз, назначает правильное лечение. Если возникает необходимость, врач направляет человека к узкоспециализированным врачам.
- Травматолог лечит нижние конечности, если они болят вследствие растяжений, травм, ушибов, переломов и других нарушений. Врач разбирается в причинах болей ног при сгибании и разгибании, в том, почему возникает хруст и снижение мышечной силы ног. В компетенцию этого врача входит наложение лонгеты и гипса при разнообразных переломах и трещинах.
- Хирург это врач, к которому нужно обратиться, если у вышеперечисленных специалистов лечение не принесло результатов. Хирургическое вмешательство может осуществляться при сшивании мениска, замене коленного сустава и введении хондропротекторов.
Дискомфортные ощущения в коленях при разгибании и разгибании совсем не безобидное явление, их нельзя игнорировать и пускать проблему на самотек.
Коленное сочленение является наиболее травмоопасным местом человеческого тела, более того, оно и самое подвижное. С поврежденной конечностью человек никак не сможет вести нормальную полноценную жизнь, поскольку этот дефект будет существенно ограничивать движения.
На вопрос, к какому врачу следует обратиться при болях в колене, можно ответить таким образом: обращаться сначала всегда лучше к терапевту. Этот врач профессионально разберется в причинах и диагнозе. Часто терапевт никуда далее не направляет пациента, а сам назначает лечение. В других случаях терапевт направляет пациента к врачу более узкой специализации, например, к ревматологу.
Если болевой синдром начинается спонтанно, во время ношения тесной обуви или одежды, неудачном повороте тела, и проходит быстро, то, скорее всего, нет причин для беспокойства.
Если дискомфортные ощущения появляются при разгибании и сгибании колена, особенно в спокойном состоянии ног, то это достоверный и характерный симптом воспаления связок и тканей. В этом случае не обойтись без квалифицированного лечения, о чем и говорят специалисты в видео в этой статье.
Хруст суставов знаком достаточно большому количеству людей. Одни отмечают его в пальцах, другие в ногах, третьи – в позвоночнике. Надо ли бояться этого неприятного звука? Оказывается, не каждый такой случай – это проявление болезни!
- Когда надо бояться хруста?
- Какая диагностика необходима, если хрустят суставы?
- Медикаментозное лечение при хрусте суставов
- Профилактика проблем суставов
- различные травмы,
- почечная недостаточность,
- заболевания печени и желчного пузыря,
- малоподвижный образ жизни,
- кавитация (образование газовых полостей в суставе),
- повышенная физическая нагрузка.
Если при хрусте нет никаких болевых ощущений, припухлости и покраснения, то волноваться не стоит. Звуки могут сопровождать растяжение суставной сумки. Сам по себе процесс этот не опасен. В этом случае необходимо суставу снизить нагрузку. Для этого применяют различные ортопедические приспособления, которые представляют собой манжетку, фиксирующуюся на теле плотными ремнями.
Гораздо опаснее, когда хруст сопровождает наличие:
- артроза,
- воспаления,
- накопления солей,
- образования неровностей поверхности сустава,
- нарушение обмена веществ.
В этом случае лучше не затягивать с началом лечения.
Случаи, когда суставы, издающие резкие звуки, являются нормой, очень редки. Гораздо чаще это показатель какой-либо суставной патологии. Стоит отметить, что это проявление все же не так безобидно. И если оно регулярно слышно при сгибании-разгибании, то есть повод обратиться к врачу. Самым распространенным заболеванием суставов является остеоартроз. Он проявляется изнашиванием и истончением хрящевых поверхностей. И упускать драгоценное время в этом случае недопустимо – лечиться нужно начинать сразу же.
Обратившись к врачу, вы получите направления на следующие диагностические процедуры:
- УЗИ почек (для исключения почечной недостаточности, отвечающей за синовиальную жидкость),
- УЗИ печени и желчного пузыря (для исключения недостаточности синтеза коллагена),
- УЗИ суставов,
- рентген,
- компьютерная томография,
- магнитно-резонансная томография (наиболее точная диагностика),
- анализ крови на ревматоидный фактор.
Когда хрустят суставы – лечение назначает врач. После всех необходимых обследований рекомендуются препараты, которые купируют болевые ощущения и тормозят процесс разрушения суставов.
- В первую очередь это так называемые хондопротекторы. В состав таких лекарств входят глюкоза и хондроитин. По статистическим данным, эти препараты обладают хорошим лечебным эффектом, способствуя наращиванию хрящевой ткани в суставах. Лечение хондропротекторами необходимо проводить длительными курсами для достижения стойкой ремиссии. Наиболее высокий процент выздоровления наблюдается у больных, обратившихся на ранних сроках заболевания.
- Для улучшения питания в больных суставах назначают сосудорасширяющие препараты, что усиливает процесс кровообращения в суставных тканях.
- В особо сложных случаях применяется гормональная противовоспалительная терапия. Купированию болевого синдрома способствуют также противовоспалительные мази: Диклофенак-Акри, Нурофен, Диклоран Плюс, Эспол, Индометацин, Хондроксит.
- Для комплексного лечения успешно применяются физиопроцедуры, грязелечение, солевые ванны, массаж.
Хирургическое вмешательство показано только в случаях, когда сустав полностью разрушен.
Так как при заболевании костной системы необходимо уделять внимание поддержанию кальциево-фосфорного обмена, то и продукты нужно подбирать в соответствии с потребностями организма, регулирующие этот обмен. Диета при данном заболевании предусматривает питание легкой, сбалансированной пищей. Рекомендуется включать в ежедневное меню продукты богатые желатином: желе, мармелад, холодец, морепродукты. Очень важно включать продукты с большим содержанием кальция, фосфора. Людям с избыточным весом не следует переедать, так как каждый лишний килограмм отразится болью в суставах.
Накопленные веками народные знания также способствуют лечению хруста в суставах. Лечение народными средствами способствует скорейшему выздоровлению. Вот наиболее распространенные рецепты:
- Почки березы (10г) +0,5 л. водки настаивать в темном месте 2 месяца. Принимать во 1 ст.л. 2 раза в день, за полчаса до еды.
- Истолченные березовые почки смешать с топленным сливочным маслом (1:1), потомить в горячей духовке 12-14 часов, затем положить туда порошок камфары (1/4 объема). Втирать полученную мазь в больные места несколько раз в день.
- Полезно на ночь делать на больные суставы компрессы из тертой редьки.
- Измельченные корни шиповника (100 г) залить 0,5 л. водки. Настаивать три недели. Пить данную настойку по 20-30 капель 3 раза в день перед едой и натирать больные суставы.
- Стакан пчелиного подмора залить одним литром водки, настоять в теплом, темном месте в течение месяца. Процедить. Смазать больной сустав любым животным жиром, а сверху наложить льняную ткань, пропитанную приготовленной настойкой. Укутать шерстяной тканью на 2 часа.
Пользоваться средствами народной медицины целесообразно только после консультации с лечащим врачом и правильной постановки диагноза!
Любое заболевание легче предотвратить, чем лечить, поэтому необходимо заботиться о своих суставах заранее. Необходимы дозированные занятия спортом, особенно рекомендуются такие виды, как плавание, йога. Правильно подобранные упражнения способствуют улучшению кровоснабжения мышц и околосуставных тканей. Важно избегать травм, тяжелых физических нагрузок, выполнение долгой, однообразной работы. В течение дня необходимо делать легкую разминку, следить за своим весом. Главное – помнить: ваше здоровье в ваших руках!
Хруст в суставах представляет собой явление, которое ощущают на себе не только взрослые люди, но также и дети. Он возникает и в пальцах рук, и в тазобедренном, и в локтевом, и в плечевом и прочих сочленениях. Многие пациенты также жалуются, что хрустят суставы в коленях. Частично, это явление действительно является обычным и не несет вреда организму человека – тогда он называется физиологическим хрустом.
Тем не менее он может быть и патологическим, который говорит о возникновении проблем в здоровье суставов и нередко предвещает развитие какого-то серьезного заболевания. Обычно патологический процесс такого плана возникает при малейшем движении и проявляется довольно часто. Помимо того, что колени хрустят, патологический тип нередко сопровождают такие дополнительные симптомы, как:
- отечность;
- покраснение;
- скопление в суставе жидкости;
- ноющая/острая/тупая боль;
- скованность движений и др.
Физиологический тип дискомфорта, при котором что-то хрустит в колене, может быть вызван такими причинами:
- В результате скопления газа диоксида углерода в полости суставов, после обратного спадания возникает хлопающий звук – именно он воспринимается, как хруст. При выполнении резких движений к выступающему участку кости возможно прикосновение связки, что дает такой же звук.
- Гипермобильность. Чересчур высокая подвижность суставов является нормой исключительно в детском/подростковом возрасте. Если в процессе формирования хрящевой/костной и суставной тканей не произойдет замена на менее подвижные и более крепкие — стоит посетить врача. Потому что в некоторых ситуациях, если в колене что-то хрустит, это может указывать на генетическую предрасположенность к подобным патологиям, что в результате нередко приводит к развитию в дальнейшем болезней.
Хруст и боль в суставах причины возникновения которых перечислены ниже, является патологическим. В основном, он говорит о наличии проблем со здоровьем и возникает по следующим причинам:
- В результате развития воспалительных процессов в этой области, а также заболеваний, которые связаны с ними. Самым распространенным воспалительным заболеванием, при котором сочленения в колене хрустят, является бурсит. Он представляет собой патологию, возникающую из-за инфекции или травмы и поражающую синовиальную сумку. Кроме того, часто встречаются и прочие воспалительные заболевания, к примеру, тендинит, поражающий сухожилия, а также системные патологии – инфекционные/ревматоидные/подагрические артриты. Из-за воспалительных процессов хруст появляется потому, что связки сустава в связи с припухлостью пораженных тканей, цепляются за определенные выпуклости костей в процессе движения — это образовывает щелкающий звук. О патологической природе данного явления говорят болевые ощущения, сопровождающие при малейшей активности каждый щелчок.
- Артроз — заболевание такого плана начинает развиваться или после перенесения травмы, или в результате старения организма. В результате нарушается функционирование межсуставных хрящей, в связи с чем в процессе движения возникают щелчки, в колене что-то хрустит. В большинстве случаев артроз поражает пальцы рук, колени, бедра и локти.
- В результате солевых отложений в синовиальной (т.е. околосуставной) сумке. Причиной данной патологии может быть микрокристалический артрит. Прежде всего, связано это с тем, что в связи с воспалением и раздражением поверхность сустава трансформируется и становится более шершавой, что в результате приводит к тому, что колено хрустит.
- Травмы. При неоднократном суставном повреждении или при однократной, но достаточно серьезной травме, развиться могут самые разные патологии. Зачастую, речь идет о микротрещинах, мениске и других проблемах, являющихся причиной хруста, а также предпосылкой для развития серьезных болезней в дальнейшем, к примеру, посттравматического артроза.
Когда хрустят суставы чем лечить конкретно на протяжении какого срока и в каких дозах должен решать обязательно специалист! В целом современное лечение такого рода предполагает комплексную терапию. Преимущественно это явление — симптом артрозов или артритов. Медицина сегодня предлагает общую схему того, как как лечить хруст в суставах, состоящую из медикаментозной и немедикаментозной терапии.
Такое лечение хруста в коленях включает прием нижеприведенных лекарственных средств:
- Нестероидных противовоспалительных препаратов для внутреннего/наружного использования в форме таблеток/мазей/гелей. Курс лечения ими составляет от 10 до 15 дней, но при необходимости может специалистом продлеваться.
- Хондопротекторов – этодин из самых новейших медикаментозных методов действия на процесс восстановление хрящевых тканей. Эффективность лечения достигается после использования препарата в течении 4-5 курсов, каждый из которых 10 дней.
- Витаминного комплекса и полезных микроэлементов – они стимулируют регенерацию хрящевых/костных тканей, т.е. кальций, фосфор, цинк, витамины группы А/Е/В.
- Препаратов, содержащие гиалоурановую кислоту – вещество, которое может заменить натуральную синовиальную жидкость.
Если в колене что-то хрустит, основу лечения составит физиотерапия, а также такие вспомогательные приспособления, как бандажи, костыли и т.д. кроме того, сюда относится мануальная терапия (т.е. лечебный и расслабляющий массаж), рефлексотерапия, вакуумная терапия, а также лечебная физкультура, плавание и велопрогулки.
хруста и щелчков в коленных суставах наиболее часто жалуются пациенты в возрасте старше 50 лет. У молодых людей такие жалобы встречаются более редко и обычно связаны со спортивными
, длительными изнурительными тренировками. В медицинской терминологии хруст в суставах называют крепитацией. Крепитация в колене может возникнуть из-за разрыва пузырьков воздуха, которые образуются в синовиальной жидкости при выполнении движений в коленном суставе, и связана обычно с малоподвижным образом жизни. Такое состояние является преходящим и не считается патологией. При возникновении патологий колена механизм формирования хруста состоит в трении друг об друга суставных поверхностей или других элементов сустава. Крепитация в колене может быть как изолированным симптомом, так и сопровождаться такими симптомами как
Одной из самых распространенных причин возникновения хруста и щелчков в колене является травматизм. Также частой причиной появления хруста в коленном суставе является ожирение, при котором оказывается чрезмерная нагрузка на коленный сустав, структуры которого начинают постепенно разрушаться. Нередко к хрусту в коленном суставе приводит неправильно подобранная обувь, особенно на плоской подошве или высоких каблуках, которая способствует тому, что на коленный сустав оказывается увеличенная нагрузка. В результате происходит постепенная деформация суставного хряща.
Колено представляет собой отдел нижней конечности, который находит между бедром и голенью. Верхней границей области колена является горизонтальная линия, проведенная на 4 – 6 см выше надколенника (
). Нижней границей области колена является горизонтальная линия, проведенная на уровне бугристости большеберцовой кости. Вертикальные линии, проведенные через задние края мыщелков бедренной кости, отграничивают переднюю и заднюю области колена. Основу области колена составляет коленный сустав.
Внешними ориентирами передней области колена являются надколенник, бугристость большеберцовой кости, надмыщелки бедренной кости, мыщелки большеберцовой кости и головка малоберцовой кости.
В передней области колена расположены следующие структуры:
- кожа и подкожно-жировая клетчатка;
- фасции;
- сухожилия мышц бедра;
- надколенник.
Кожа и подкожно-жировая клетчатка Кожа передней области колена является плотной и подвижной, через нее хорошо прощупывается надколенник. Кожа этой области отличается богатым кровоснабжением. Жировые отложения развиты слабо, в них проходят поверхностные кровеносные и лимфатические сосуды, нервы. Медиальный (серединный) отдел области колена иннервируется подкожным нервом, центральная часть колена иннервируется кожными ветвями бедренного нерва, латеральный кожный нерв бедра иннервирует латеральный (боковой) отдел передней области колена.
Фасции Фасция – это оболочка из соединительной ткани. Область колена покрыта собственной и поверхностной фасциями. Собственная фасция является продолжением широкой фасции бедра. Под ней расположена сосудистая сеть (коленная суставная сеть), которая обеспечивает кровоснабжение передних отделов коленного сустава. Поверхностная фасция состоит из двух листков, между которыми расположены подкожные сумки (полости, которые выстланы синовиальной оболочкой и заполнены синовиальной жидкостью).
Сухожилия мышц бедра Через область колена проходит сухожилие четырехглавой мышцы бедра. Оно перекидывается через надколенник и прикрепляется к большеберцовой кости и, в то же время, служит связкой надколенника.
Надколенник Надколенник является самой большой сесамовидной костью (расположенной в толще сухожилия) скелета человека. Он расположен в толще сухожилия четырехглавой мышцы бедра. В надколеннике различают верхушку и основу. Задней поверхностью надколенник прилежит к надколенниковой поверхности бедренной кости.
Внешними ориентирами задней области колена являются контуры полуперепончатой, полусухожильной и двуглавой мышц бедра. В центре задней области колена расположена подколенная ямка.
В задней области колена расположены следующие структуры:
- кожа и подкожно-жировая клетчатка;
- фасции;
- сухожилия;
- подколенная ямка.
Кожа и подкожно-жировая клетчатка Кожа задней области колена является тонкой и подвижной. Жировые отложения хорошо развиты, в них проходят поверхностные нервы и сосуды.
Фасции Подколенная фасция является продолжением широкой фасции бедра. Она является плотной, в ней имеются отверстия для прохождения нервов и сосудов.
Сухожилия Сухожилие двуглавой мышцы бедра прикрепляется к головке малоберцовой кости, сухожилие полусухожильной мышцы прикрепляется к большеберцовой кости. Сухожилие полуперепончатой мышцы прикрепляется частично к медиальному мыщелку большеберцовой кости и частично к капсуле коленного сустава.
Подколенная ямка Подколенная ямка имеет ромбовидную форму и ограничена сухожилиями. Дном подколенной ямки является капсула коленного сустава.
Подколенная ямка ограничена сухожилиями следующих мышц:
- полуперепончатая и полусухожильная мышцы;
- двуглавая мышца бедра;
- латеральная и медиальная головки икроножной мышцы.
В подколенной ямке расположен сосудисто-нервный пучок, общий малоберцовый нерв, глубокие лимфатические узлы и синовиальные сумки. Сосудисто-нервный пучок образован подколенной артерией, подколенной веной и большеберцовым нервом. Наиболее поверхностно в нем расположен нерв, немного кнутри от него находится вена, и наиболее глубоко расположена артерия.
Коленный сустав
Коленный сустав является самым крупным и сложно устроенным суставом человеческого организма. Его образуют бедренная кость, надколенник и большеберцовая кость. Малоберцовая кость, несмотря на то, что ее головка расположена в области колена, в образовании коленного сустава не участвует. Суставные поверхности мыщелков бедренной кости соединяются с покрытыми хрящевой тканью суставными площадками большеберцовой кости. Хрящевая ткань обеспечивает скольжение суставных поверхностей по отношению друг к другу. Между суставными поверхностями, образующими данный сустав, расположены мениски, которые обеспечивают конгруэнтность сустава (
взаимное соответствие формы суставных поверхностей
) и играют роль амортизатора (
смягчение ударов и защита от перегрузок
). Наружные края менисков являются утолщенными, к ним прикрепляется суставная капсула. В зависимости от интенсивности кровоснабжения, в менисках различают три зоны – красная (
с интенсивным кровоснабжением
со слабым кровоснабжением
Связками, укрепляющими коленный сустав, являются:
- связка надколенника;
- малоберцовая коллатеральная связка;
- большеберцовая коллатеральная связка;
- косая подколенная связка;
- дугообразная подколенная связка;
- поперечная связка колена;
- передняя и задняя крестообразные связки;
- задняя мениско-бедренная связка.
Главной функцией связок коленного сустава является участие в осуществлении движений и обеспечение стабильности коленного сустава.
В коленном суставе возможны следующие виды движений:
- сгибание;
- разгибание;
- наружная и внутренняя ротация (вращение).
Поверхность суставной полости покрыта синовиальной оболочкой. Синовиальная оболочка образует завороты коленного сустава, за счет которых обеспечивается увеличение полости коленного сустава, а при развитии воспалительных процессов в них скапливается жидкость. Верхние и передние завороты являются удобным местом для пункции коленного сустава. Синовиальная оболочка коленного сустава также образует полости, которые содержат синовиальную жидкость – синовиальные сумки. Они являются вспомогательными структурами сустава, которые амортизируют удары, предотвращая повреждение коленного сустава. Воспалительный процесс, возникший в синовиальных сумках (бурсит), может привести к поражению всего сустава.
Какие структуры могут хрустеть в колене?
Как правило, колено хрустит и щелкает при поражении твердых структур. При поражении мягких структур сустава хруст может появиться в результате нарушения конгруэнтности суставных поверхностей.
Структурами, поражение которых может привести к появлению хруста в колене, являются:
- дистальный отдел бедренной кости;
- проксимальный отдел большеберцовой кости;
- надколенник;
- мениски;
- суставной хрящ;
- суставная капсула.
Хруст может появиться при поражении одной из перечисленных структур или как следствие поражения нескольких структур одновременно.
Основные причины хруста в колене Наиболее часто хруст появляется из-за поражения одной или нескольких структур области колена. Однако в некоторых случаях такой симптом может появиться и при заболеваниях, которые поражают организм в целом и приводят к увеличенной нагрузке на коленный сустав (ожирение).
Основными причинами хруста в колене являются:
- гонартроз;
- повреждение менисков;
- ревматоидный артрит коленного сустава;
- подагрический артрит коленного сустава;
- гипермобильность коленного сустава;
- нарушение фосфорно-кальциевого обмена;
- ожирение;
- хондроматоз коленного сустава;
- бурсит коленного сустава;
- рассекающий остеохондрит;
- остеофиты коленного сустава;
- вывих коленного сустава;
- перелом костей, формирующих коленный сустав;
- поражение связок коленного сустава;
- поражение сухожилий;
- хондромаляция надколенника.
Гонартроз как причина хруста в колене Гонартроз – это заболевание коленного сустава, характеризующееся дистрофическими изменениями (нарушение питания тканей сустава), постепенным изнашиванием суставного хряща и деформацией сустава. Данное заболевание обладает высоким риском инвалидизации, то есть может привести к инвалидности разной степени. Гонартроз встречается в два раза чаще у женщин, чем у мужчин. С возрастом риск появления гонартроза становится выше.
Главной причиной возникновения гонартроза является дисбаланс между механическим давлением, действующим на сустав и регенерационными (
Существуют следующие виды гонартроза:
- Первичный гонартроз, который может возникнуть вследствие гормонального дисбаланса, генетических и метаболических нарушений, нарушений кровообращения и др.
- Вторичный гонартроз возникает из-за действия внутрисуставных и внесуставных причин. К внутрисуставным причинам относятся внутрисуставные травмы (перелом), поражение менисков, менискэктомия (операция по удалению менисков коленного сустава). Внесуставной причиной может быть поражение коленного сустава при патологиях тазобедренного сустава – вывих, неправильно выполненный артродез (операция, которая выполняется с целью обеспечения полной неподвижности сустава).
С прогрессированием заболевания поражение суставных структур становится более выраженным, что отражается на клинической картине.
В течении гонартроза различают пять стадий:
- 1 стадия. Происходит первичное поражение гиалинового хряща. Клетки хрящевой ткани дегенерируют (разрушаются) и не могут выполнять свои функции (рост и регенерация хряща).
- 2 стадия. Появляются трещины в хряще, которые могут распространиться до субхондральной хрящевой пластинки (слой кости, расположенный непосредственно под хрящом). Появляются фрагменты хряща, которые раздражают синовиальную оболочку и ведут к ее воспалению (синовит).
- 3 стадия. Синовиальная оболочка гиперплазируется (увеличивается в размерах), появляются краевые остеофиты (наросты на поверхности кости).
- 4 стадия. Субхондральная хрящевая пластинка разрушается, что может сопровождаться образованием кист и утолщением суставной капсулы.
- 5 стадия. Характерно появление грануляционной ткани (ткань, которая появляется при заживлении воспалительных очагов) в области поражения кости. Суставные поверхности на этом этапе значительно деформированы.
Первым симптомом гонартроза является боль в коленном суставе. Боль усиливается при подъеме по лестнице, ходьбе, приседании, переохлаждении и зависит от метеорологических условий (в сырую и холодную погоду боль усиливается). В начальных стадиях заболевания боль беспокоит преимущественно утром, а в течение дня постепенно проходит. При движении в коленном суставе слышен хруст, связанный с трением пораженных суставных поверхностей друг об друга и нередко сопровождаемый ограничением движений в суставе, что возникает из-за ущемления суставными поверхностями гипертрофированных (увеличенных в объеме и массе) ворсинок синовиальной оболочки. Также для гонартроза характерно развитие контрактуры (ограничение движений, сопровождаемое неспособностью полностью согнуть или разогнуть ногу в коленном суставе), припухлости сустава. На последних стадиях гонартроза больные с трудом ходят.
Повреждение менисков как причина хруста в колене
Повреждение менисков является травмой коленного сустава, которая встречается очень часто. Повреждения внутреннего мениска встречаются намного чаще (
) в связи с особенностями анатомического строения (
он является малоподвижным
). Повреждение наружного мениска, несмотря на то, что встречается реже, протекает более трудно, так как стабильность сустава поражается больше.
Мениски могут быть повреждены при прямом или непрямом действии повреждающего фактора на них. Наиболее частыми причинами являются резкое разгибание коленного сустава, прыжки, резкий поворот голени кнутри или кнаружи.
Основными клиническими проявлениями повреждения менисков коленного сустава являются:
- Блокада сустава – это сопротивление, которое появляется при попытке разгибания. Блокада является временным явлением и часто появляется при приседании, ходьбе.
- Боли в области коленного сустава, которые часто появляются при ходьбе, увеличенной нагрузке на сустав. Особенно выраженными являются боли при спускании и подъеме по лестнице.
- Симптом «щелчка» появляется обычно при ходьбе и связан с «перекатыванием» голени через препятствие (пораженный мениск).
- Выпот (скопление синовиальной жидкости) в полости коленного сустава. Его появление связано с воспалением синовиальной оболочки.
- Гемартроз (скопление крови в полости коленного сустава).
Заживление после повреждения мениска возможно, только если оно произошло в паракапсулярной (красной) зоне, которая является хорошо кровоснабженной. Если произошло повреждение аваскулярной (белой) зоны мениска, заживление невозможно. В таком случае требуется хирургическое вмешательство.
Ревматоидный артрит коленного сустава
Ревматоидный артрит – это аутоиммунное заболевание (
нарушение иммунной системы с выработкой антител, которые разрушают собственные ткани организма
), которое характеризуется хроническим воспалением сустава с преимущественным поражением синовиальной оболочки. Данное заболевание диагностируется примерно в два раза чаще у женщин и может поражать все возрастные группы. Ревматоидный артрит может проявляться как моноартрит (
поражение нескольких суставов одновременно
Причины появления ревматоидного артрита неизвестны. Считается, что провоцирующими факторами могут быть травмы, переохлаждение, физическое перенапряжение и др.
На первых стадиях ревматоидного артрита коленного сустава пациенты могут выполнять ежедневные нагрузки, а на последних стадиях движения являются ограниченными либо их выполнение полностью невозможно.
Основными симптомами ревматоидного артрита коленного сустава являются:
- Боль, которая появляется как при движении, так и при пальпации (ощупывание).
- Припухлость колена, связанная со скоплением жидкости в полости сустава, а также отечностью околосуставных тканей.
- Утренняя скованность в суставах, выраженность которой зависит от степени тяжести заболевания.
- Деформация (нарушение формы) коленных суставов.
- Контрактура коленного сустава – это ограничение движений в коленном суставе вследствие его воспаления, которое проявляется сопротивлением при попытке сделать движения.
- Атрофия четырехглавой мышцы бедра (нарушение питания, структуры и функций мышечных клеток).
Подагрический артрит коленного сустава Подагрический артрит коленного сустава – это заболевание, которое возникает в связи с нарушением обмена мочевой кислоты, соли которой накапливаются в тканях и вызывают соответствующую клиническую симптоматику. Накопление уратов (солей мочевой кислоты) может быть связано с их чрезмерным образованием или нарушением выделения из организма. Это заболевание чаще всего поражает мужчин в возрасте старше 40 – 50 лет. Локализация подагрического артрита в коленной области встречается довольно редко.
Подагрический артрит может иметь много клинических форм. Наиболее распространенными формами данного заболевания являются острый и хронический подагрический артрит. Данное заболевание в основном проявляется в виде приступов, которые чаще всего появляются ночью и сопровождаются очень интенсивной (
. В межприступный период симптомы стихают. При попытке осуществить движения в коленном суставе появляется хруст, движения являются ограниченными. В области пораженного сустава появляется припухлость, гиперемия (
Синдром гипермобильности коленных суставов
Синдром гипермобильности коленных суставов (
) – это заболевание, для которого характерна повышенная гибкость и чрезмерная подвижность коленного сустава. Гипермобильный синдром наиболее часто является следствием генетических нарушений (
первичный гипермобильный синдром
). Также чрезмерная подвижность может быть вторичной, когда она возникает как следствие воспалительных заболеваний суставов или неврологических и гормональных нарушений. Данное заболевание связано с нарушением синтеза коллагена, вследствие чего при этом заболевании часто происходит
, вывихи и подвывихи, быстрое изнашивание суставного хряща.
Хруст в колене является основным симптомом данного заболевания. Часто этот симптом сопровождается болью в суставе. Боль, как правило, появляется при выполнении физических упражнений. В области коленного сустава может появиться припухлость в связи с развитием воспаления синовиальной оболочки. При клиническом осмотре выявляется один из основных симптомов заболевания – избыточная подвижность.
Нарушение фосфорно-кальциевого обмена как причина хруста в колене
Кальций и фосфор являются элементами, для которых костная ткань является своеобразным депо. Недостаток кальция и фосфора или нарушение их соотношения, в первую очередь, сказывается на состоянии скелета.
Основными симптомами нарушения фосфорно-кальциевого обмена являются:
- хруст и щелчки в колене при движении;
- ограничение подвижности;
- боль при движениях, а при выраженных нарушениях и в покое;
- деформация сустава.
Нарушение фосфорно-кальциевого обмена может быть связано с врожденными аномалиями или нерациональным питанием (недостаточное содержание кальция и фосфора в рационе).
Ожирение
Ожирение – это увеличение массы тела за счет чрезмерного отложения жировой ткани. Ожирение очень часто сопровождается поражением колена с появлением хруста при движениях. Механизм появления хруста достаточно прост и связан с тем, что при увеличенном весе на коленный сустав оказывается большая нагрузка, которая способствует его постепенному разрушению. Своевременная борьба с ожирением помогает предотвратить проблемы с суставами.
Ожирение может быть следствием гиподинамии (
), переедания, генетической предрасположенности, гормонального сбоя.
Выделяют 4 степени ожирения:
- 1 степень. Нормальная масса тела превышена на 20 – 30%.
- 2 степень. Избыточная масса составляет 30 – 40%.
- 3 степень. Масса тела превышает норму на 50 – 99%.
- 4 степень. Превышение идеальной массы тела на 100% и более.
Чем выше степень ожирения, тем выше риск поражения суставных структур и появления крепитации в колене при движениях.
Хондроматоз коленного сустава
Хондроматоз коленного сустава – это заболевание, при котором происходит метаплазия (
замещение одного вида клеток клетками другого вида
) хрящевой ткани сустава с образованием хрящевых (
) тел. Хондромные тела являются свободными внутрисуставными образованиями, которые приводят к блокаде сустава. Хондроматоз может быть врожденным (
когда происходят нарушения при эмбриональном развитии суставов
реакция на внешние причины
). Врожденная форма хондроматоза встречается крайне редко. В редких случаях происходит озлокачествление патологического процесса (
Хондроматоз может протекать в виде стабильной и прогрессирующей формы. При стабильной форме продуцируется 10 – 25 хрящевых тел, и на этом патологический процесс останавливается. Для прогрессирующей формы характерно постоянное образование хрящевых тел, которые накапливаются в суставе и могут полностью покрыть синовиальную мембрану.
Для хондроматоза коленного сустава характерно одностороннее поражение. Поражение обоих коленных суставов встречается редко.
Симптомами хондроматоза коленного сустава являются:
- боль в коленном суставе;
- хруст при движении в коленном суставе;
- ограниченность движений;
- частые блокады;
- припухлость области коленного сустава.
Первым симптомом данного заболевания является боль, а затем появляется хруст в колене при движении. Далее, с появлением более крупных хондромных тел, хруст и боль становятся более выраженными. Визуально отмечается деформация коленного сустава.
Бурсит коленного сустава
Бурсит – это воспаление синовиальных сумок. Существует несколько типов бурсита коленного сустава в зависимости от локализации воспалительного процесса. Бурситы могут быть поверхностными и глубокими. Наиболее часто поражается препателлярная сумка, расположенная над надколенником. Пусковым фактором для развития бурсита обычно являются травмы коленного сустава. Также распространенной причиной бурсита являются чрезмерные физические нагрузки. В некоторых случаях бурсит является инфекционным (
), то есть развивается вследствие действия патогенных микроорганизмов, попавших в синовиальную сумку с током крови или при открытых травмах коленного сустава.
Основными клиническими проявлениями бурсита коленного сустава являются:
- боль в области колена;
- припухлость;
- ограниченность движений;
- хруст при попытке осуществить движения.
Хруст при бурсите появляется как следствие воспаления синовиальных сумок. Точный диагноз зачастую можно установить при клиническом осмотре. Разновидностью бурсита коленного сустава является киста Бейкера, которую также называют бурситом подколенной ямки. Данное заболевание проявляется припухлостью задней области колена, ограничением движений в суставе, болевыми ощущениями при движении.
Рассекающий остеохондрит как причина хруста в колене
) – это патологическое состояние, при котором происходит постепенное отслаивание хрящевой пластинки, покрывающей кость. В финальной стадии заболевания отслаивание может быть полным. Почти в 95% случаев рассекающий остеохондрит локализуется в коленном суставе.
Чаще данное заболевание поражает взрослых (
), преимущественно мужчин. Причины появления рассекающего остеохондрита не выяснены окончательно. Основными факторами, которые могут привести к развитию данного заболевания, считаются травмы, нарушение кровоснабжения области колена, постоянные чрезмерные нагрузки.
В развитии рассекающего остеохондрита коленного сустава различают 3 стадии:
- 1 стадия. Характерно воспаление синовиальной оболочки, сопровождаемое болью и припухлостью сустава, которые обычно появляются после нагрузки и исчезают после отдыха.
- 2 стадия. Боль становится более выраженной и сохраняется длительное время.
- 3 стадия. Боль становится постоянной. При полном отслаивании хрящевого фрагмента он может превратиться в свободное тело и привести к блокаде сустава и появлению хруста при движении.
Все симптомы после проведения соответствующего лечения, как правило, исчезают.
Остеофиты коленного сустава
Остеофит – это патологическое разрастание костной ткани. Остеофиты выглядят как наросты на кости. Наиболее часто такие наросты появляются при длительных нагрузках на коленный сустав, нарушении обмена веществ (
особенно фосфорно-кальциевого обмена
. Также может быть наследственная предрасположенность к образованию остеофитов. Все эти причины ведут к нарушению питания суставного хряща. Из-за воспалительных процессов или травмирования, пораженный суставной хрящ истончается. В ответ на это в местах, где патологический процесс более интенсивный, начинает разрастаться хрящевая ткань, которая изначально является эластичной, затем происходит ее увеличение в размерах и окостенение (
формирование костной ткани
). Как правило, образование остеофитов протекает бессимптомно, однако при увеличении их размеров возможно травмирование сустава. Клиническая картина представлена хрустом в колене, появляющимся во время движения, болью, ограничением движений в суставе.
Вывихи колена встречаются несколько реже, чем вывихи других суставов в связи с тем, что он прочно укреплен связками и является стабильным. Вывих коленного сустава может быть полным или неполным (
). При вывихе или подвывихе нарушается функциональность коленного сустава. В момент вывиха слышен щелчок, который формируется из-за смещения суставных поверхностей относительно друг друга.
К вывихам коленного сустава относятся:
- Вывих голени. Вывих голени – это заболевание, которое встречается довольно редко и сопровождается смещением костей голени относительно бедренной кости. Данное заболевание имеет очень тяжелое течение, так как кроме вывиха костей голени происходит разрыв суставной капсулы, повреждение связок и суставных поверхностей, менисков, нервов и сосудов. При вывихе голени направление ее смещения может быть передним, задним, боковым (латеральным и медиальным), смешанным. Наиболее распространенным является передненаружное направление смещения голени. Сразу после травмы появляется резкая боль, сустав деформируется. Выполнение активных движений является невозможным, а пассивные движения выполнять опасно, так как можно повредить сосуды или нервы колена. При полном вывихе нога остается в выпрямленном положении и укорочена. При подвывихе нога остается в положении сгибания и не укорочена.
- Вывих головки малоберцовой кости встречается очень редко при разрыве межберцового синдесмоза (место соединения большеберцовой и малоберцовой кости друг с другом). Самой распространенной причиной является падение на согнутую в коленном суставе ногу. Вывих головки малоберцовой кости может осложниться повреждением малоберцового нерва.
- Вывих надколенника. Вывих надколенника, как правило, вызван травмами или дисплазией (нарушение развития органа или ткани на этапе внутриутробного развития или после рождения) надколенника. Дисплазия надколенника приводит к его латеропозиции (расположение надколенника на наружном мыщелке), которая проявляется недоразвитием наружного мыщелка бедра и надколенника, деформацией коленного сустава. Различают травматический и привычный вывих надколенника. Травматический вывих может быть боковым, ротационным (поворот надколенника вокруг вертикальной оси) и вертикальным (поворот надколенника вокруг горизонтальной оси с его внедрением в суставную щель). Привычный вывих – это вывих, который возникает повторно. К его возникновению может привести даже незначительная травма. Вывих надколенника сопровождается сильной болью. Положение конечности зависит от направления смещения надколенника. Так, при боковом вывихе нога находится в согнутом положении, при ротационном вывихе нога выпрямлена. Движения в коленном суставе являются ограниченными.
Переломы костей, формирующих коленный сустав К переломам, которые сопровождаются хрустом в колене, относятся переломы дистального отдела бедренной кости, проксимального отдела голени и надколенника. Хруст в данном случае слышен в момент перелома, а также при попытке осуществить движения в коленном суставе.
Перелом проксимального отдела большеберцовой кости встречается примерно в пять раз чаще, чем переломы других костей, формирующих коленный сустав. Практически всегда при переломах происходит повреждение мягких тканей, суставной капсулы. Смещение костных отломков может привести к поражению большеберцового нерва или сосудисто-нервного пучка колена.
Перелом дистального отдела бедренной кости подразумевает перелом мыщелков. Чаще всего причиной является падение с высоты, ДТП (
снижение плотности костной ткани
). Перелом мыщелков может быть внутрисуставным или внесуставным, в зависимости от расположения линии перелома.
Наиболее частой причиной перелома надколенника является падение на согнутое колено или прямой удар по передней области колена. Чаще всего встречается горизонтальный перелом надколенника, что связано с тем, что сухожилие четырехглавой мышцы бедра прикрепляется к верхней его части и при действии травмирующего фактора оно тянет надколенник вверх. Как правило, происходит смещение отломков. Реже встречаются вертикальные и многооскольчатые переломы надколенника.
Поражение связок коленного сустава
Наиболее тяжело протекает поражение коллатеральных и крестообразных связок коленного сустава, которое сопровождается их растяжением или полным разрывом. Поражение связок возникает из-за больших нагрузок на коленный сустав или выполнения резких движений.
Повреждение связок может привести к передней, задней, медиальной или латеральной нестабильности сустава. Вид нестабильности зависит от локализации поврежденной связки. В некоторых случаях встречается ротационная нестабильность, которая возникает обычно при повреждении нескольких связок одновременно.
Поражение связок является непрямой причиной возникновения хруста в колене. Хруст и щелчки появляются из-за того, что нарушается нормальная анатомия сустава, и нагрузка, оказываемая на разные части сустава, является неравномерной. При разрыве связок сустав изнашивается, происходит его повреждение и деформация.
Поражение сухожилий коленного сустава
Поражение сухожилий, как и поражение связок коленного сустава, является непрямой причиной возникновения хруста. Особенно выражены клинические проявления при поражении сухожилия четырехглавой мышцы бедра, которая обеспечивает разгибание в коленном суставе. При полном разрыве сухожилия может произойти кровоизлияние в полость сустава. Хруст при такой патологии особенно выражен при разрыве сухожилия в месте прикрепления надколенника. Причинами поражения сухожилий, как правило, являются травмы колена.
Хондромаляция надколенника как причина хруста в колене
Хондромаляция надколенника – это патология, для которой характерно разрушение хряща, расположенного на задней поверхности надколенника. Хрящ постепенно истончается, причем истончение может быть очаговым или диффузным. На хряще могут появиться трещины. С прогрессированием заболевания дегенеративный процесс распространяется на надколенник, мыщелки бедренной кости. Это заболевание часто встречается у спортсменов. Причиной возникновения хондромаляции надколенника может быть травма коленного сустава, хроническая чрезмерная нагрузка на сустав, аномалия развития надколенника. Основным симптомом является боль, которая усиливается при малейших нагрузках на сустав. При осуществлении движений в коленном суставе зачастую слышен хруст или щелчки.
К какому врачу обратиться, если хрустит колено?
Основными специалистами, которые занимаются диагностикой причин хруста в колене, являются травматолог, ортопед и ревматолог. Это связано с тем, что наиболее распространенными причинами данного явления являются заболевания и травмы опорно-двигательного аппарата. Специалисты проводят полный осмотр пациента, обращая особое внимание на жалобы, объективные клинические симптомы, которые, в свою очередь, наводят врача на правильный диагноз. Для подтверждения или, наоборот, исключения какого-либо диагноза назначаются лабораторные и инструментальные методы исследования. Располагая результатами клинического обследования пациента, данными лабораторных и инструментальных исследований, врач может поставить точный диагноз и назначить соответствующее лечение.
При появлении хруста в колене можно также обратиться к следующим специалистам:
Семейный врач диагностирует хруст, связанный чаще с хроническими, медленно прогрессирующими заболеваниями коленного сустава. Терапевт диагностирует причины хруста в колене, связанного с воспалительными заболеваниями (артрит). К диетологу следует обратиться при ожирении, которое зачастую способствует появлению проблем с коленными суставами.
Диагностика причин хруста в колене
Диагностика патологий, сопровождающихся хрустом и щелчками в колене, включает большое количество методов исследования (
клинические, лабораторные, инструментальные
Основными методами диагностики причин хруста в колене являются:
- клиническое обследование;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- УЗИ (ультразвуковое исследование) коленного сустава;
- рентгенологическое исследование коленного сустава;
- исследование синовиальной жидкости;
- артроскопия коленного сустава;
- КТ (компьютерная томография) коленного сустава;
- МРТ (магнитно-резонансная томография) коленного сустава;
- сцинтиграфия.
Клиническое обследование Клиническое обследование пациента включает в себя выслушивание жалоб пациента, сбор анамнеза (сведения, получаемые при расспросе пациента), осмотр и физикальное обследование, которое включает пальпацию (ощупывание) и аускультацию (выслушивание), определение объема движений в коленных суставах.
Обследование начинается с анализа жалоб пациента. Жалобы на хруст в колене обычно представляют пациенты в возрасте старше 40 лет, что связано с возрастными дегенеративными изменениями в структурах сустава. Наряду с жалобой на хруст в коленном суставе пациенты жалуются на боль, дискомфорт, ограниченную подвижность, утреннюю скованность в коленном суставе.
При сборе анамнеза особенное внимание следует обратить на наличие травм и заболеваний опорно-двигательного аппарата. Врач выясняет, при выполнении каких движений появляется хруст в колене (
сгибание, разгибание, приседание, бег, ходьба
). Также важен анализ профессиональной деятельности обследуемого пациента, так как очень распространена данная проблема у спортсменов и представителей других профессий, связанных с большими нагрузками на нижние конечности. Необходимо выяснить, не является ли хруст в колене признаком наследственного заболевания (
наличие таких же симптомов у близких родственников
При осмотре могут быть выявлены следующие симптомы патологии колена:
- припухлость области колена;
- гематома (ограниченное скопление крови в подкожной клетчатке);
- деформация колена;
- симметричность патологических изменений;
- поражение кожных покровов и мягких тканей.
Отчетливо чувствуется крепитация в колене при пальпации, если приложить ладонь к передней области колена и в это время осуществлять движения в коленном суставе. Также при пальпации можно определить наличие жидкости в полости сустава, деформацию или патологическую подвижность кости. Прощупываются внешние ориентиры сустава, которые при вывихе или переломе являются смещенными.
Аускультация в данном случае проводится непосредственная (
), во время которой пациент выполняет активные или пассивные движения конечностью и выслушивается хруст или щелчки.
При определении объема движений в коленном суставе сначала оценивают активные движения (
выполняемые самим пациентом
выполняемые с помощью врача
). Объем движений определяется с помощью специального инструмента (
). При измерении объема движений в коленном суставе изначально нога находится в выпрямленном положении.
Общий анализ крови – это лабораторный анализ клеточного состава крови. Для выполнения анализа проводится забор венозной крови (
). Исследование проводится с помощью специальных аппаратов. Результаты исследований могут быть получены в течение нескольких часов. В общем анализе крови отмечаются изменения, характерные для наличия воспалительного или инфекционного процесса в организме. При данном исследовании не определяются изменения, характерные только для хруста в колене, то есть оно не является специфичным. Наиболее информативными показателями общего анализа крови являются уровень
, который указывает на наличие инфекции и степень ее выраженности,
СОЭ (скорость оседания эритроцитов)
, повышение которой свидетельствует о развитии воспалительного процесса. Лейкоциты могут быть повышены при
гнойный процесс в костном мозге
), который может быть осложнением перелома костей. Воспалительный процесс, при котором повышается СОЭ, может быть вызван поражением мягких тканей области колена при различных травмах, при ревматоидном поражении коленного сустава.
Биохимический анализ крови
Биохимический анализ крови подразумевает под собой исследование показателей крови, характеризующих состояние определенных органов или тканей. Для выполнения анализа необходима венозная кровь. Результаты биохимического анализа крови получают в течение одного дня. Основными показателями биохимического анализа крови, которые изменяются при наличии патологии колена, являются
. Ревмопробы – это исследование венозной крови, с целью диагностирования воспалительных заболеваний. Для этого определяются следующие параметры – ревматоидный фактор, АСЛ-О (
). Также информативным показателем является мочевая кислота, уровень которой повышается при подагрическом артрите.
Общий анализ мочи назначается в качестве рутинного метода. Результаты исследования можно получить в течение дня. В общем анализе мочи нет специфичных показателей для патологии колена, однако косвенным показателем может быть гиперурикурия при подагрическом артрите (
повышенный уровень мочевой кислоты в моче
УЗИ – это диагностический метод, основанный на способности ультразвуковых волн проходить через ткани с различной интенсивностью и отражаться. Отраженные сигналы фиксируются ультразвуковым датчиком и отображаются на экране. УЗИ коленного сустава – это высокоинформативный метод диагностики патологий колена. Данный метод наиболее информативен при исследовании мягких тканей. УЗИ коленного сустава является доступным, его можно провести практически в любом медицинском учреждении. Также его преимуществами являются безвредность и невысокая стоимость. Специальной подготовки перед проведением УЗИ коленного сустава не требуется.
При визуализации передних и боковых отделов сустава, пациент лежит на спине, а чтобы лучше визуализировать мениски врач просит пациента согнуть ноги в коленях. Для визуализации задних отделов коленного сустава пациента просят лечь на живот.
Признаками патологии колена, которые можно обнаружить при УЗИ, являются:
- Наличие выпота в полости сустава.
- Воспаление синовиальной оболочки, которое сопровождается ее утолщением, пролиферацией (разрастанием) синовиальных ворсинок.
- Разрывы сухожилий и связок отображаются как нарушение их анатомической целостности связки и разрыв волокон.
- Поражение менисков. При поражении менисков отмечается нарушение линии контура менисков, наличие деформации менисков, их фрагментация и дегенерация.
- Наличие инородных тел в полости сустава может быть при проникающих ранениях, переломах.
- Наличие кисты Беккера, которая выглядит как полость, заполненная жидкостью.
- Сужение суставной щели может говорить о синовите, остеоартрозе, ревматоидном артрите.
- Неровные контуры сустава (при воспалительных и дегенеративных заболеваниях).
- Истончение гиалинового хряща обычно встречается при остеоартрозе.
- Воспаление синовиальных сумок проявляется наличием анэхогенных (черного цвета) или гиперэхогенных (белого цвета) зон.
Рентгенологическое исследование коленного сустава Рентгенологическое исследование назначается часто при диагностике патологий колена, так как является информативным, доступным и недорогим методом. Недостатком данного метода диагностики является лучевая нагрузка на организм.
Рентгенологическими признаками патологии колена являются:
- Изменение положения костей наблюдается при вывихах коленного сустава, переломах бедренной кости и костей голени, а также врожденных аномалиях опорно-двигательного аппарата.
- Изменение костной структуры возникает, как правило, при переломах костей и выражается в прерывании контакта между костными балками (участки губчатого вещества кости). К изменениям костной структуры относится также ее перестройка – остеопороз (снижение плотности костной ткани), остеосклероз (повышение плотности костной ткани).
- Сужение суставной щели наблюдается при дистрофических и воспалительных поражениях коленного сустава. Сужение может быть равномерным и неравномерным. Неравномерное сужение суставной щели обычно наблюдается при артритах.
- Очаги деструкции выглядят на рентгеновском снимке как затемненные или просветленные участки.
- Линия перелома. Линия перелома выглядит как светлая полоса с неровными краями. По линии перелома можно судить о точной локализации перелома (внутрисуставной, внесуставной). Также оценивают направление и протяженность линии перелома.
- Смещение костных отломков может быть поперечным, продольным, боковым, угловым.
- Хрящевые включения и хондромные тела различной формы и размеров наблюдаются при хондроматозе.
Следует учитывать, что на рентгенограмме не отображается или отображается слабо поражение мягких тканей опорно-двигательного аппарата, поэтому рекомендуется проведение и других современных методов диагностики (КТ, МРТ, сцинтиграфия).
Рентгенологическое исследование также проводится после вправления вывихов, лечения переломов с целью контроля эффективности лечения.
Исследование синовиальной жидкости
Исследование синовиальной жидкости проводится в лабораторных условиях. Проводится макроскопическая оценка, микроскопическое и микробиологическое исследование, исследование физико-химических свойств синовиальной жидкости. Образцы синовиальной жидкости для анализа получают при пункции коленного сустава.
При патологии колена могут быть выявлены изменения следующих показателей:
- Цвет. Желтый цвет синовиальной жидкости может быть при остеоартрозе, кровянистая окраска характерна для травматических поражений коленного сустава. При воспалительных заболеваниях коленного сустава цвет синовиальной жидкости может варьировать от желтого до коричневого.
- Прозрачность. При остеоартрозе синовиальная жидкость является полупрозрачной, при воспалительных заболеваниях – мутная, полупрозрачная.
- Осадок. При ревматоидном артрите часто обнаруживается осадок в синовиальной жидкости, образованный из некротизированных участков синовиальной оболочки и напоминающих рисовые зерна («рисовые тельца»).
- Цитоз (количество клеточных элементов). В норме цитоз составляет 0,1 – 0,5х109/л. При дегенеративных заболеваниях и травматических поражениях коленного сустава данный показатель может достигнуть 2 – 3х109/л, а при воспалительных заболеваниях до 80х109/л.
- Микроскопическое исследование. При микроскопическом исследовании нативного (неокрашенного) мазка могут быть обнаружены рагоциты (зернистые клетки), количество которых при ревматоидном артрите может достигать половины всего клеточного состава синовиальной жидкости. При подагрическом артрите в нативном мазке могут быть обнаружении кристаллы мочевой кислоты.
- Неклеточные элементы. При травматических поражениях в синовиальной жидкости могут быть обнаружены фрагменты хряща, поврежденных связок.
- Клеточный состав. Преобладание того или иного клеточного элемента в синовиальной жидкости помогает в уточнении диагноза и определении степени выраженности патологии. При воспалительных заболеваниях в синовиальной жидкости преобладают нейтрофилы, при дегенеративных заболеваниях – лимфоциты. Таким образом, при ревматоидном артрите количество нейтрофилов может достигнуть 90%, при остеоартрозе количество лимфоцитов может достигнуть 70%.
Артроскопия коленного сустава Артроскопия коленного сустава – это хирургическое вмешательство, которое может быть проведено как с диагностической, так и с лечебной целью. Артроскопия проводится под анестезией. Вмешательство проводится с помощью артроскопа, который представляет собой инструмент, который вводится в полость сустава. При этом делаются два разреза – один для артроскопа, а второй для различных инструментов. Ход процедуры прослеживается на мониторе. В целях улучшения обзора в полость сустава вводится специальная жидкость. От классического хирургического вмешательства артроскопия отличается тем, что при ее проведении повреждение тканей, а также сроки излечения и восстановления являются минимальными.
Патологическими изменениями, которые можно выявить при артроскопии коленного сустава, являются:
- разрыв мениска;
- наличие хондромных тел;
- повреждение хряща;
- рассекающий остеохондрит;
- повреждение крестообразных связок;
- воспаление синовиальной оболочки.
При обнаружении патологий колена при артроскопии зачастую проводится сразу их артроскопическое лечение.
КТ коленного сустава
КТ – это высокоинформативный метод послойного исследования состояния костных и суставных структур области колена. Состояние мягких тканей на КТ визуализируется слабо.
При компьютерной томографии осуществляются послойные снимки исследуемой области, что позволяет провести полную оценку состояния области колена.
С помощью КТ коленного сустава можно выявить следующие патологические состояния:
- перелом костей;
- воспаление синовиальной оболочки;
- наличие выпота в полости сустава;
- артрит;
- остеоартроз;
- наличие инородных тел в полости сустава;
- аномалии развития сустава;
- рассекающий остеохондрит.
Специальной подготовки перед проведением компьютерной томографии коленного сустава не требуется. Процедура противопоказана беременным. Результаты исследования можно получить немедленно после проведения процедуры.
КТ коленного сустава может быть проведена с использованием контрастных веществ, с помощью которых улучшается визуализация состояния кровоснабжения исследуемой области.
Магнитно-резонансная томография коленного сустава также обладает высокой информативностью. В отличие от компьютерной томографии, на МРТ качественно визуализируются мягкие ткани.
Специальной подготовки перед проведением МРТ коленного сустава не требуется. Пациенту могут дать
боязнь закрытого пространства
), так как во время проведения процедуры исследуемого помещают в тоннель томографа. МРТ противопоказана пациентам с протезами и имплантатами с металлическими деталями.
МРТ коленного сустава позволяет диагностировать следующие патологические состояния:
- отек околосуставных тканей;
- наличие выпота в полости сустава;
- растяжение связок и сухожилий;
- повреждения надколенника;
- киста Бейкера;
- гемартроз;
- синовит;
- бурсит.
Сцинтиграфия Сцинтиграфия – это метод диагностики, который основывается на внутривенном введении специальных соединений, меченых технецием, которые называются РФП (радиофармацевтический препарат). РФП накапливаются в различных тканях с различной интенсивностью. Результат отображается на экране в виде сцинтиграммы. В норме накопление РФП является равномерным. Диагностическое значение имеют как участки как с увеличенным, так и слабым накоплением РФП. Слабое накопление (так называемые холодные очаги) РФП наблюдается при некрозе участков костной ткани, нарушении обмена веществ. Увеличенное накопление РФП наблюдается при артритах, переломах костей, опухолевых процессах. Таким образом, при сцинтиграфии наличие участков с увеличенным или слабым накоплением РФП свидетельствует о наличии патологии колена, однако точный диагноз установить невозможно (высокая чувствительность и низкая специфичность). В связи с этим назначаются и другие инструментальные методы, которые дополняют друг друга и позволяют установить точный диагноз.
Что делать, чтобы колени не хрустели?
Для того чтобы избавиться от хруста в колене, необходимо лечить патологии, которые являются причинами появления хруста. Терапия должна быть комплексной и направленной как на непосредственно лечение причины хруста в колене, так и на восстановление функции сустава после лечения. Хирургические и медикаментозные методы являются основой лечения.
При травматических поражениях колена необходимо обездвижить конечность, то есть осуществить транспортную иммобилизацию с помощью специальных шин для фиксации конечности или других импровизированных конструкций.
Лечение патологий, приводящих к хрусту в колене, должно включать следующие основные компоненты:
- соблюдение диеты;
- медикаментозное лечение;
- хирургическое лечение;
- восстановительное лечение.
Соблюдение диеты при хрусте в колене Диета в некоторых случаях (ожирение, подагра) играет ключевую роль в лечении. В случае подагры, для того чтобы предотвратить или остановить накопление солей мочевой кислоты в тканях, рекомендуется ограничить употребление продуктов, богатых пуринами (соединения, конечным продуктом обмена которых является мочевая кислота). К таким продуктам относятся мясо и мясные продукты, рыбные продукты, некоторые фрукты и овощи (брокколи, цветная капуста, финики).
При борьбе с ожирением диета играет важнейшую роль. В каждом случае диета должна подбираться индивидуально диетологом. Наряду с диетой для успешных результатов необходимо прибегать к физическим упражнениям. Соблюдение диеты без предварительной консультации с врачом чревато осложнениями.
Для нормализации фосфорно-кальциевого обмена необходимо увеличить в рационе количество продуктов, богатых легкоусвояемым кальцием и фосфором. Такими продуктами являются сыр, молоко, творог, рыбные продукты.
Медикаментозное лечение хруста в колене
Медикаментозное лечение назначается практически при всех патологиях, сопровождаемых хрустом в колене. Оно может быть как основой лечения, так и быть в комплексе с хирургическим вмешательством. Медикаментозное лечение может быть местным или общим.
В связи с тем, что причин возникновения хруста в колене много, при лечении могут быть использованы разные группы медикаментов.
Медикаментозное лечение причин хруста в колене
| Группа препаратов | Представители группы | Механизм действия | Способ применения |
| Нестероидные противовоспалительные средства (НПВС) |
| Оказывают обезболивающее действие, снимают отек и воспаление. |
|
| Кортикостероиды |
| Обладают выраженным противовоспалительным эффектом. |
|
| Противоподагрические препараты |
| Угнетают образование мочевой кислоты, стимулируют выведение мочевой кислоты, купируют приступы подагрического артрита. |
|
| БПВП (базисные противовоспалительные препараты) |
| Замедляют разрушительные процессы в суставе, ускоряют восстановительные процессы. |
|
| Витаминно-минеральные комплексы |
| Восстанавливают нормальную структуру костной и хрящевой ткани, помогают в борьбе с рахитом. |
|
| Хондропротекторы |
| Питают хрящевую ткань, замедляют дегенеративные процессы в хрящевой ткани, стимулируют регенерацию (восстановление). |
|
Хирургическое лечение хруста в колене
Хирургическое лечение назначается, когда консервативные методы не могут обеспечить выздоровление пациента.
Основными видами хирургических вмешательств, которые проводятся для лечения патологий колена, являются:
- артротомия коленного сустава;
- тенорафия;
- артропластика коленного сустава;
- лечебная пункция коленного сустава;
- синовэктомия;
- синовкапсулэктомия;
- артроскопия;
- остеосинтез;
- менискэктомия;
- лечение повреждения связок.
Артротомия коленного сустава Артротомия коленного сустава проводится как отдельная операция для вскрытия полости сустава с целью эвакуации патологического содержимого, а также для удаления инородных тел из полости сустава. Данное хирургическое вмешательство является более травматичным, чем артроскопия коленного сустава.
Коленный сустав практически не прикрыт мышцами, поэтому доступ к нему не представляет никакой трудности. Доступ может быть передним, задним и парапателлярным (
). Наиболее щадящим является парапателлярный разрез, при котором минимально повреждается связочный аппарат.
Тенорафия Тенорафия – это оперативное вмешательство, которое проводится с целью сшивания сухожилий. Операция показана при резаных, колотых ранах с повреждением сухожилий. Во время операции накладываются сухожильные швы, а затем проводится иммобилизация конечности, для того чтобы обеспечить условия для нормального срастания. Иммобилизационный период длится обычно 4 – 6 недель. Швы должны быть надежными, не способствовать нарушению кровоснабжения сухожилия, сохранять гладкую поверхность сухожилий.
Артропластика коленного сустава Артропластика – это вид хирургического вмешательства, направленный на восстановление структуры и функций сустава. Артропластика коленного сустава часто назначается при патологиях колена, сопровождаемых контрактурой.
Артропластика коленного сустава проводится в несколько этапов:
- артротомия коленного сустава;
- разъединение суставных поверхностей
- моделирование сустава (заново формируется конфигурация суставных поверхностей);
- обездвиживание конечности с помощью гипсовой лонгеты или скелетного вытяжения;
- разработка сустава с помощью комплекса упражнений.
Разновидностью артропластики является эндопротезирование коленного сустава. Суть данной операции состоит в замене поврежденного сустава эндопротезом (искусственный сустав). Протезы подбираются в каждом случае индивидуально и представляют собой «копию» собственного сустава человека. При этом сохраняется естественная биомеханика коленного сустава, пациенты могут выполнить полный объем движений в суставе.
Лечебная пункция коленного сустава Лечебная пункция коленного сустава назначается для введения лекарств в полость сустава, а также для эвакуации патологического содержимого из суставной полости (при длительно заживающих гематомах, гемартрозе), которая способствует снижению внутрисуставного давления.
Перед проведением пункции необходимо удостовериться, что патологическая жидкость находится в полости сустава, а не в околосуставных структурах (
). Во время пункции пациент находится в положении лежа на спине с разогнутой в коленном суставе конечностью. Иглу вводят у внутреннего или наружного края основания надколенника на глубину 3 – 4 см. Для лучшей аспирации содержимого сустава надавливают на надколенник. После пункции на коленный сустав накладывают асептическую (
Синовэктомия Синовэктомия – это хирургическое вмешательство, при котором проводится удаление синовиальной оболочки коленного сустава. Данная операция назначается обычно при ревматоидном артрите, когда воспаление синовиальной оболочки не проходит с помощью медикаментозного лечения. Удаленная синовиальная оболочка заменяется синтетической. Операция проводится при выраженном воспалении синовиальной оболочки с разрастанием ее ворсинок. Синовэктомия противопоказана при обострении и высокой степени активности патологического процесса.
Синовкапсулэктомия Синовкапсулэктомия – это операция, во время которой проводится удаление синовиальной оболочки и капсулы коленного сустава. Данная операция назначается на поздних стадиях артрита коленного сустава с тотальным выраженным поражением синовиальной оболочки, вовлечением в патологический процесс суставной капсулы.
Артроскопия коленного сустава Артроскопия коленного сустава является одной из самых часто выполняемых операций на коленном суставе. Это эффективный метод эндоскопической хирургии. Операция выполняется с помощью артроскопа, видеосистемы, различных инструментов. Анестезия может быть местная, спинномозговая или общая. Выбор метода обезболивания лечащий врач осуществляет совместно с анестезиологом, исходя из состояния пациента, степени тяжести заболевания. В зависимости от расположения патологического участка выбирают место артроскопического доступа (латеральный, медиальный, парапателлярный).
Артроскопия может быть проведена при поражениях менисков, остеоартрозе, поражении связок коленного сустава. Во время операции в сустав постоянно подается физиологический раствор из резервуара, который обеспечивает лучшую визуализацию суставной полости благодаря изменению внутрисуставного давления, а также постоянное промывание суставной полости. Операция является минимально травматичной, восстановление происходит максимально быстро.
Остеосинтез Остеосинтез – это хирургическое вмешательство, которое выполняется с целью репозиции (сопоставление) костных отломков при переломе. Операция выполняется с помощью различных фиксирующих устройств (шурупы, пластины). Фиксация может быть осуществлена с помощью шинирования и компрессии. При шинировании фиксация отломков осуществляется благодаря переносу нагрузки на шину. Компрессия проводится с помощью специальных стягивающих шурупов. Отломки фиксируются в правильном положении. Фиксация костных отломков продолжается до их полного сращения. Остеосинтез может быть внутрикостным, накостным и чрескостным.
Менискэктомия Менискэктомия – это хирургическое удаление менисков коленного сустава. Менискэктомия может быть полной или частичной. Данная операция может быть выполнена при открытом доступе к коленному суставу или с помощью эндоскопического доступа. При открытой операции выполняется послойное вскрытие суставной полости, мениск удаляется, а затем ткани послойно зашиваются. Открытая менискэктомия выполняется довольно редко в связи с тем, что она является более травматичной. Наиболее часто проводится эндоскопическая менискэктомия, которая является менее травматичной и не требует выполнения большого разреза. В области колена делаются маленькие разрезы (до 0,5 см). Через один разрез вводится миниатюрная видеокамера, подключенная к монитору. Через второй разрез вводятся инструменты, необходимые для проведения операции. Во время операции в полость сустава вводится жидкость, обеспечивающая визуализацию полости сустава.
Лечение повреждения связок Оперативное лечение проводится при полном разрыве связок коленного сустава. На разорванную связку накладываются швы. В тяжелых случаях проводится аутопластика (с помощью трансплантатов из собственных тканей пациента) или аллопластика (с помощью трансплантатов из синтетических тканей) связок. После проведения операции конечность иммобилизуется на 4 – 6 недель.
Восстановительное лечение при хрусте в колене
Восстановительный этап в лечении причин хруста в колене является завершающим. После лечения медикаментозными и хирургическими методами, которые направлены на восстановление структуры элементов сустава, на восстановительном и реабилитационном этапе проводятся мероприятия с целью восстановления функций сустава. Особенно важен этот период после операций на коленном суставе.
Для восстановления функций сустава назначаются следующие методы:
- ЛФК. Лечебная физкультура – это неотъемлемый этап лечения патологий колена, однако ее применение должно быть рациональным и своевременным, так как слишком раннее начало физических нагрузок может привести к еще большему повреждению тканей, а позднее начало выполнения упражнений чревато проблемами с восстановлением функций коленного сустава.
- Физиотерапия. Физиотерапия – это использование действия физических факторов в лечебных целях. К физиотерапевтическим методам, применяемым при борьбе с причинами хруста в колене, относятся электрофорез (введение лекарств с помощью электрического тока), массаж, тепловые процедуры. Применение данных методов в комплексе позволяет достигнуть хороших результатов.
- Плавание влияет позитивно на обменные процессы в организме. Неоспоримым преимуществом плавания при патологиях колена является отсутствие нагрузки на коленный сустав, в отличие от других видов спорта.
Особенности хруста в колене Хруст в колене – это симптом, который, как правило, беспокоит при выполнении определенных движений в коленном суставе. Наиболее часто колено хрустит при разгибании и сгибании ноги в коленном суставе, приседании. Механизм возникновения хруста при выполнении различных движений отличается незначительно. Как правило, хруст в колене сопровождается болью.
Почему хрустят колени при разгибании и сгибании?
Сгибание и разгибание в коленном суставе являются наиболее часто осуществляемыми движениями. В сгибании и разгибании участвуют структуры, которые ограничивают чрезмерные движения (
) – внутрисуставные связки, суставная капсула, суставной хрящ, мышцы. Сгибание и разгибание выполняются как при различных упражнениях, так и при ходьбе. Хруст в коленном суставе при сгибании и разгибании часто является первым симптомом поражения структур колена.
Такой хруст может быть физиологическим (
при малоподвижном образе жизни
). Патологический хруст при сгибании и при разгибании образуется из-за того, что происходит трение пораженных суставных поверхностей. Обычно это связано с деформацией суставного хряща, воспалением синовиальных сумок коленного сустава.
Почему хрустит колено при приседании?
Особенно часто такая проблема встречается у спортсменов. Это связано с тем, что приседание является одним из базовых спортивных упражнений. При выполнении данного упражнения основная нагрузка приходится на мышцы бедра и голени, коленный сустав, поэтому симптомы патологии колена при приседании ярко выражены.
При наличии патологии колена выполнение данного упражнения приводит к механическому раздражению компонентов сустава, что ведет к воспалению синовиальной оболочки, в результате чего нарушается питание суставного хряща. В результате происходит разрушение хряща, поражение суставных поверхностей и их трение друг об друга. Патологиями, которые сопровождаются хрустом при приседании, являются поражение связок, остеоартроз, артрит, травмы менисков.
Почему хрустит и болит колено?
Хруст и боль в колене практически всегда сопровождают друг друга. Это связано с тем, что, как правило, они вызваны одними и теми же причинами. Причины возникновения хруста и боли в колене могут быть острыми и хроническими. К острым причинам относят травмы коленного сустава. Хронические причины действуют медленно и к ним относятся возрастные и дегенеративные изменения структур сустава (
Механизм возникновения боли и хруста в колене, как правило, состоит в нарушении конгруэнтности коленного сустава, истончении гиалинового хряща, вследствие чего происходит трение суставных поверхностей друг об друга, что сопровождается хрустом и болевыми и ощущениями. Хруст и боль обычно появляются при выполнении различных движений. Эти симптомы могут появляться по утрам сразу после пробуждения или к вечеру после длительных нагрузок на сустав.
Почему хрустит колено у ребенка? Хруст в колене у ребенка может возникнуть как следствие травм или патологий колена, а также чрезмерных нагрузок на коленный сустав. Опорно-двигательный аппарат ребенка находится на стадии развития, поэтому любая травма или патология может привести к серьезному поражению структур колена и появлению хруста. В связи с анатомическими особенностями костей у детей (низкое содержание минеральных веществ), они являются очень гибкими и эластичными. С другой стороны, из-за такой особенности кости являются более тонкими и менее прочными.
Хруст в колене у ребенка может появиться как следствие следующих патологических состояний:
- Врожденные патологии. Врожденными патологиями, при которых может появиться хруст в колене могут быть нарушения развития костей и суставов, нарушение синтеза коллагена, варусная (О-образная) и вальгусная (Х-образная) деформация нижних конечностей.
- Травмы коленного сустава в детском возрасте могут привести к его серьезному повреждению с деформацией в связи с тем, что в детском возрасте кости и суставы являются более хрупкими. Наиболее часто травмы коленного сустава у детей происходят при падении. У новорожденных травмы могут быть родовыми, то есть произойти во время родов.
- Недостаточность некоторых элементов в питании. Большую роль в поддержании нормального состояния костей и суставов играют такие элементы как кальций, фосфор, витамин Д. Недостаточность витамина Д приводит к развитию рахита, который проявляется поражением костей, суставов, нервной системы, мышц. Нарушение фосфорно-кальциевого обмена приводит к повышенной хрупкости костей, нарушению их развития.
- Ювенильный ревматоидный артрит – это заболевание суставов, которое поражает детей. Причины возникновения данного заболевания не выяснены. Механизм развития ювенильного ревматоидного артрита состоит в поражении иммунной системы, которая начинает воспринимать собственные ткани организма как чужеродные, повреждая их. Заболевание характеризуется воспалением синовиальной оболочки сустава, чрезмерным скоплением синовиальной жидкости в полости сустава, разрушением суставного хряща. Основными клиническими симптомами является боль в суставах, хруст и щелчки при движениях, отечность области колена.
- Остеопороз – это патологическое состояние, которое для которого характерно снижение плотности костной ткани, в результате чего кости становятся очень хрупкими. Остеопороз у детей может быть врожденным как следствие нарушений внутриутробного развития и приобретенным из-за неправильного питания ребенка, приема некоторых лекарственных средств.
Хруст в колене у новорожденных детей и младенцев зачастую связан с врожденными заболеваниями. У подростков хруст чаще появляется как следствие травм коленного сустава, погрешностей в питании.
Почему хрустят колени при подъеме по лестнице?
При подъеме по лестнице хруст в коленях появляется часто. Это связано с тем, что движения, выполняемые в коленном суставе при подъеме, имеют некоторые особенности. На коленный сустав приходится основная нагрузка при выполнении этих движений. Основная нагрузка при подъеме по лестнице приходится на коленный сустав. Причем при каждом шаге попеременно нагрузка оказывается на каждый сустав в отдельности, способствуя появлению хруста. Хруст при подъеме по лестнице может появиться как следствие гиподинамии, когда человек ведет малоподвижный образ жизни. Самой распространенной причиной хруста в колене при подъеме по лестнице являются патологии колена.
Основными патологиями, при которых появляется хруст в колене при подъеме по лестнице, являются:
- Гонартроз – это дегенеративное заболевание, которое с возрастом встречается все чаще. При гонартрозе происходит нарушение в синтезе синовиальной жидкости, в результате чего суставной хрящ становится не в состоянии противостоять механической нагрузке. Постепенно происходит разрушение гиалинового хряща коленного сустава, затем поражаются и кости. Хруст появляется как следствие разрушения структур сустава.
- Повреждение менисков. Повреждение менисков – это одна из самых распространенных травм коленного сустава. В большинстве случаев происходит поражение внутреннего мениска, что связано с тем, что он является малоподвижным. При разрыве мениска его часть может свободно перемещаться в полости коленного сустава и ущемляться между суставными поверхностями, вызывая хруст, боль и блокаду (сильное сопротивление при попытке осуществить движения в суставе), а также способствуя разрушению суставного хряща.
- Ревматоидный артрит сопровождается воспалением синовиальной оболочки с увеличенной секрецией синовиальной жидкости. Постепенно происходит разрушение гиалинового хряща. Основными симптомами ревматоидного артрита являются боли и утренняя скованность в коленных суставах, отек колена, хруст и щелчки при движении.
- Поражение связок коленного сустава. При повреждении связок коленного сустава нагрузка, оказываемая на сустав, становится неравномерной (особенно при одностороннем повреждении связок). Поражение связок сопровождается щелчками и хрустом при движении, болью при пальпации и движении. Также может возникнуть нестабильность коленного сустава, что часто встречается при полном разрыве связок.
Если при подъеме по лестнице колено хрустит и щелкает, необходимо обратиться к врачу для выяснения причин появления таких симптомов. Самолечением заниматься не рекомендуется, так как это может привести к необратимым патологическим изменениям в структурах коленного сустава и способствовать еще большему их разрушению.
Почему опухают и хрустят колени?
Появление припухлости и хруста в колене, как правило, является признаком развития воспалительного процесса в коленном суставе. Припухлость и хруст могут появиться при поражении практически любой из анатомических структур в области колена. Обычно такие симптомы являются следствием скопления патологической жидкости (
кровь, гной чрезмерное образование синовиальной жидкости
) в полости сустава или околосуставных тканях. Крепитация появляется из-за механического сдавливания структур сустава. Наиболее часто эти симптомы появляются как следствие травм коленного сустава.
Наиболее часто колени опухают и хрустят при следующих патологических состояниях:
- Артрит коленного сустава. Артрит – это воспалительное заболевание суставов, для которого характерны боли в колене, отек и покраснение области колена. Происходит нарушение функций сустава, движения сопровождаются болью и хрустом в колене. Наиболее часто колено поражает ревматоидный артрит.
- Поражение менисков коленного сустава. Наиболее часто происходит разрыв менисков. Разрыв мениска может произойти на уровне переднего или заднего рога, тела мениска. При этом происходит отрыв участка мениска, который может привести к блокаде сустава. Наиболее часто диагностируют хронические повреждения менисков, сопровождаемые разрушением суставного хряща.
- Бурсит коленного сустава. При воспалении синовиальных сумок коленного сустава, движения становятся затрудненными. Бурсит может появиться как следствие травм или воспалительных заболеваний колена (ревматоидный артрит, подагрический артрит). Наиболее часто встречается препателлярный бурсит, который проявляется отеком чуть выше надколенника, болью и хрустом при попытке сделать движения в коленном суставе.
- Гонартроз. При гонартрозе происходят возрастные дегенеративные изменения в коленном суставе, то есть происходит постепенное разрушение структур сустава. Риск развития гонартроза становится выше с возрастом. Данное заболевание часто сопровождается хрустом в колене и болью, которые изначально появляются при больших нагрузках на сустав, а затем и в покое.
При появлении припухлости и хруста в колене следует провести обследование для выяснения причин появления данных симптомов и назначения соответствующего лечения. Лечение может быть как консервативным, так и хирургическим.
Почему хрустят колени после бега?
При беге на коленный сустав оказывается большая нагрузка, особенно если человек занимается бегом неправильно. При беге важно, чтобы ритм, скорость и дистанция увеличивались постепенно, а непосредственно перед бегом была проведена разминка. Это позволит подготовить организм к предстоящей нагрузке и предотвратить травмы. Хруст после бега может быть вызван также неправильно подобранной обувью. При выборе несоответствующей обуви нагрузка, оказываемая на коленный сустав выше, чем обычно.
Во время бега хруст может появиться из-за низкого уровня тренированности организма. После бега хруст обычно появляется из-за большой нагрузки, оказанной на сустав. Если хруст в колене появляется каждый раз после бега и сопровождается болью, то необходимо обратиться к врачу для исключения патологии колена.
Хруст в колене после бега может быть вызван следующими патологиями:
- Остеоартроз коленного сустава (гонартроз). При гонартрозе происходит постепенное разрушение суставного хряща и других структур коленного сустава. При этом заболевании бег не рекомендован, так как это может способствовать ускорению дегенеративных процессов.
- Растяжение связок. На микроскопическом уровне растяжение связок выглядит как полный или частичный разрыв волокон. Растяжение связок происходит очень часто, если человек бегает без предварительной разминки.
- Повреждение менисков – это распространенное патологическое состояние, которое сопровождается хрустом в суставе во время и после бега.
- Бурсит коленного сустава. Бурсит – это воспаление синовиальных сумок коленного сустава. Бурсит может появиться в результате чрезмерной нагрузки на коленный сустав при беге.
- Внутрисуставные свободные тела. Внутрисуставными свободными телами называют структуры, которые свободно перемещаются в полости сустава. Такими структурами могут быть фрагменты суставного хряща, менисков, разорванных связок, ворсинки синовиальной оболочки. Некоторые свободные тела могут достигать более 1 см в размерах. Эти структуры приводят к блокаде сустава, ограничению подвижности. Хруст и щелчки появляются как следствие поражения хряща.
При появлении хруста в колене после бега следует обратиться к врачу, так как это может быть первым симптомом заболевания или травмы колена. Рекомендуется прекратить занятия бегом или заменить их другими видами спорта, при которых нагрузка на коленный сустав минимальна (плавание).
нет! был визуальный осмотр и пальпация. Так же врач расспросил, были-ли в анамнезе травмы, переломы (не было). Согнула ноги в коленях, разогнула. (но, у меня, как назло, не было обычного сильного хруста/щелчка. :gy: Одно колено чуток щелкнуло, но врач увидел все, что ему надо).
Было в 33 больнице. Фамилию хирурга не помню.
Ничего не назначал, сказал, что это часто бывает и не страшно. Типа, для некоторых норма.
Более того, у меня в это же время коллега (младше меня) к хирургу в другом мед. центре с такой же проблемой обращалась. В это же время, потому что нам мед. страховку открыли на работе, и мы все первое время к врачам чуть-ли не по первому чиху бежали. По всякой ерунде, короче.
Так вот, другой хирург в другом мед центре точно также ей сказал, как и мне. В общем, чтобы не заморачивалась.
Ну, может, у Вас, конечно, что-то другое. Я так, рассказываю, чтобы успокоить немного.
Очень часто можно встретить людей, которые хрустят костяшками пальцев. Одних это нервирует, и они сразу просят прекратить, а другие не обращают на него никакого внимания и относятся, абсолютно спокойно. Почему же возникает хруст в суставах пальцев? Вредно ли хрустеть ими? И главный вопрос… К чему приводит такой синдром?
Есть несколько основных причин.
Первая. Хруст в суставах пальцев – это результат трения суставной жидкости. Многие считают, что это результат травмы самого сустава, но это не так. Если причиной хруста является именно это, то это не является патологией и вы здоровы.
Вторая причина. В организме человека за движения отвечают не только суставы, а еще сухожилия и связки. Так вот, если сухожилие немного смещено, то это может послужить причиной хруста в суставах.
Третья причина. Она свойственна растущим и еще несформировавшимся до конца детским организмам. Это происходит потому, что в этот период развития происходит формирование суставной и хрящевой тканей. Встречается и такое, что хруст продолжатся на протяжении нескольких лет у ребенка – это уже идет генетическая патология, но они встречаются крайне редко.
У одних хрустеть суставами – это уже привычка. Вторые, таким образом, снимают психическое напряжение и синдром усталости. А третьи, просто, таким образом, делают подобие упражнений. Врачи категорично не настроены против такого образа обращения с суставами, но и не поддерживают его.
Некоторые специалисты уверены в том, что хруст суставов у детей ничего страшного не принесет, а другие, наоборот, уверены в том, что таким способом сустав расшатывается, так как давление в суставной сумке все время изменяется.
Если присмотреться к человеку, который любит хрустеть суставами, то можно заметить, что пальцы в районе суставов немного увеличены. Вот именно это и является итогом привычки «похрустеть».
Где же тут заключается опасность? Такая привычка приводит к частым вывихам, воспалениям суставов и защемлению нервных окончаний, что вызывает болевой синдром и дискомфорт. Это не пустые слова врачей, а подтвержденный факт. В свое время докторами наук в области хирургии и ортопедии проводились исследования.
Причиной хрустов суставов могут быть и заболевания, такие как бурсит, артрит, тендинит и артроз, а также это может быть основным показателем того, что в ваших суставах идет отложение солей или это результат травм.
Когда же стоит обращаться к специалистам?
Первое. Если вы испытываете болевой синдром, дискомфорт и все это проявляется без каких либо причин.
Второе. Суставы пальцев рук стали менее функциональны, и любое напряжение пальцев вызывает боль.
Пройдя полный курс обследования, вам назначат курс лечения, которое может быть четырех направлений.
Медикаментозное, которое включает в себя инъекции без содержания стероидов – они оказывают противовоспалительное действие. Также назначают гормоны в таблетированном виде и целы комплексы препаратов, которые восстанавливают хрящевую ткань. Если же воспаление сустава вызвано инфекцией, то в этом случае дополнительно назначают препараты, которые борются с образованием новых микробов и инфекций. В дополнение ко всему назначается курс витаминов.
Физиотерапевтическое направление лечение суставов. Такая терапия позволяет улучшить процессы, которые обеспечивают обмен между тканями и хрящами. К курсу физиотерапии относятся следующие процедуры: применение грязевых и радоновых ванн, а также прогревание парафином. Также врач может назначить специальный массаж или гимнастические упражнения.
Хруст в суставах можно лечить и в домашних условиях, но к этому процессу нужно подходить максимально аккуратно. И лучше всего сначала проконсультироваться со специалистом. Так как в этом случае самолечение может только усугубить ситуацию.
Есть еще одно правило. При некоторых заболеваниях суставов не желательно применять процедуры прогревания.
Суставы обеспечивают наше комфортное передвижение. Лучше не заниматься самолечением, а сразу обратиться за помощью к врачу.
источник