Боль в суставах может быть размытой, неясной, когда человек не может точно определить ее локализацию. Такие ощущения способны вызывать дегенеративные процессы (артроз), либо воспалительные заболевания аутоиммунной, инфекционной, реактивной и аллергенной сущности, которые группируются под общим названием «артрит». Но иногда местонахождение виновника наших страданий точно известно, достаточно только, вооружившись анатомией и современной диагностикой, вытащить его на свет божий.
Иногда возникают локальные боли в колене: с внутренней, наружной сторон; над и под коленом; в коленной чашечке. О чем могут говорить такие симптомы?
Если только причина этого явления — не травма, локализация постоянной боли в таком месте бывает достаточно редко.
Боль в колене сбоку с внутренней стороны может быть по причине глубокого бурсита «гусиной лапки» (синоним: анзериновый бурсит). Такое название бурсит получил из-за разветвления сухожилия полуперепончатой мышцы, прикрепленной к медиальному мыщелку большеберцовой кости:
одна ветка связана с косой подколенной связкой, другая — с фасцией подколенной мышцы.
Сутью бурсита является скопление жидкости в воспаленной сумке сухожилия полуперепончатой мышцы.
Бурсит сухожилий часто дополняет общую клиническую картину при остеоартрозе или инфекционном артрите. Он также может быть следствием чрезмерных нагрузок или травмы.
Появление бурсита «гусиной лапки» чаще происходит у женщин в возрасте, или у чрезмерно полных людей.
Если болит колено с внутренней стороны у беременной женщины на позднем сроке, то причина здесь, возможно, именно в глубоком бурсите «гусиной лапки».
Иные возможные причины бурсита «гусиной лапки»:
- плоскостопие;
- травма мениска или дегенеративный возрастной разрыв мениска;
- тендинит сухожилий;
- слабость связок и сухожилий;
- диабет.
- Появление небольшой припухлости с внутренней стороны колена.
- Боль в колене с внутренней стороны при ходьбе, с усилением при спуске/подъеме;
- При надавливании на щель возле медиального мыщелка возникает боль, которая может отдавать в задней подколенной области.
- режим покоя;
- ледяные компрессы;
- обезболивание при помощи НПВС и ГКС (при острых болях и сильных отеках).
Боль с внутренней стороны колена при его травматическом поражении чаще всего говорит о разрыве медиального мениска. Симптомы при этом могут быть и не очень выраженными, если произошел незначительный внутренний надрыв:
- Боль внутренняя часть колена лишь в моменты хождения по лестнице или при глубокой ротации голени наружу (симптом Фуше).
- Отека сбоку колена может не быть.
При значительном повреждении в области наружного края мениска:
- Болит колено сбоку с внутренней стороны так, что даже ступить уверенно на ногу трудно.
- Отечность в колене резко выражены.
- При пункции коленного сустава в экссудате обнаруживают кровь.
- При отрыве части хрящевой прокладки возможно ограничение подвижности в суставе, вплоть до полной блокировки.
Лечение должно производиться у травматолога-ортопеда со всем комплексом необходимого исследования (рентген, артроскопия, анализ синовии и пр.).
Чаще всего причиной такой боли являются:
- травма или дегенерация латерального мениска;
- дисковидный мениск;
- бурсит поверхностной «гусиной лапки»;
- энтезит бугра большеберцовой кости.
При повреждении латерального мениска болевые признаки такие же, как и при повреждении медиального внутреннего. Однако здесь уже наружная болевая локализация, а функциональный тест выявляет боль в колене с внешней стороны колена во время глубокой ротации голени внутрь.
Дисковидный мениск — это возрастное или врожденное изменение формы хрящевой прокладки колена (по трем типам), при котором она начинает покрывать всю суставную поверхность. Такой трансформации подвержены, в основном, латеральные наружные мениски.
Симптомы латерального дисковидного мениска:
- боль и крепитация в колене во время ходьбы, сгибания и разгибания;
- трудность определенных движений;
- периодическое заклинивание коленного сустава.
Дисковидный мениск почти всегда сочетается с другими деформациями и аномалиями костей нижних конечностей.
После точной диагностики (МРТ) — коррекция мениска при помощи пластической операции.
Боль в колене с внешней стороны также возникает по вине бурсита «гусиной лапки», только не глубокого, а поверхностного. Это — воспаление бурсы полусухожильной мышцы, проходящей через заднюю поверхность бедра. Данная мышца крепится к наружному бугру большеберцовой кости (будем иногда называть ее просто б/б костью). Поверхностный бурсит сопровождается:
- болью при двигательных нагрузках, с отдачей в заднюю бедренную поверхность;
- ярко выраженной припухлости в области бугристости б/б кости.
Все те же симптомы, но без отека — признаки энтезита бугорка б/б кости.
Боль сзади колена- показатель воспалительных и иных патологий в мягких тканях коленного сустава и близлежащих тканях.
Болит под коленом сзади по причинам:
- Синовита с выпотом в заднюю область суставной капсулы.
- Бурсита сухожилий икроножной или подколенной мышцы.
- Разрыва заднего рога мениска.
- Образования кисты в заднем роге мениска.
- Абсцесса в подколенной ямке.
- Тромбоза вен или аневризмы артерий.
Результатом скопления избытка жидкости при синовите или бурсите может быть киста Бейкера — образование карманчика на синовиальной оболочке или бурсе, выступающего под коленом в виде шарика.
Симптомы подколенной кисты:
- боль под коленом сзади при сгибании;
- отечность;
- нарушения кровообращения в больной ноге.
- резкое увеличение боли и отечности, вплоть до того, что может опухнуть вся голень;
- покраснение, жжение под коленом;
- повышение температуры.
При умеренных симптомах возможно консервативное лечение:
нестероидные и гормональные противовоспалительные средства (диклофенак, мовалис, кетонал, гидрокортизон, дексаметозон).
Если такое лечение не помогает, рекомендуется:
- Пункция с промывкой полости антисептическими препаратами.
- Выработка схемы противоинфекционной или противовоспалительной терапии на основании анализа синовии.
- Лазерная коагуляция кисты.
Лечить разрыв кисты Бейкера необходимо только операционным путем, методом удаления части синовиальной оболочки коленного сустава.
Киста или разрыв, расположенные в задних рогах мениска, может приводить к сильным болям во время движения, при разгибании или сгибании колена.
Не всегда нужно прибегать в этих случаях к операции — можно ограничиться:
- противовоспалительной терапией во время болевых приступов;
- ношением эластичной повязки при нагрузках.
К операции нужно прибегать:
- при существенном ограничении движения или блокировке сустава,
- прогрессирующем росте кисты;
- наличии большого выпота.
Абсцесс в подколенной ямке вызывается прямым инфицированием из близлежащих ран, либо отдаленной инфекцией, путешествующей по лимфатическим и кровеносным сосудам.
Здесь выход один — немедленное удаления гнойника с установкой дренажа.
Аневризма и тромбоз внешне могут практически не проявляться, в чем их и опасность. При этих патологиях может наблюдаться:
- пульсация подколенной артерии;
- тянущая боль сзади под коленом;
- голени сильно отекают — симптом тромбоза подколенной вены;
- начинаются трофические нарушения на коже ног.
Woman having leg injury Колено спереди укреплено надколенником и передней крестообразной связкой. Кроме того, здесь проходит четырехглавая мышца бедра, и есть суставные сумки:
- поверхностные и глубокие;
- залегающие под сухожилиями;
- под коленной чашечкой и над ней;
- перед большеберцовой костью.
Поэтому источников боли в передней части колено особенно много. Это вообще самая травмируемая часть ноги.
Боль под коленом спереди может появиться в результате травмы колена, с последующим развитием бурсита сумки предбольшеберцовой мышцы — прокладки между б/б костью и подкожный слоем. Такие удары в переднюю часть колена часто испытывают на себе футболисты. Так как сумка расположена поверхностно, то отек в сумке всегда проявляется внешне в виде бугорка ниже коленной чашечки, примерно на уровне бугра б/б кости.
Иногда при сильном ударе в надколенник развивается инфрапателлярный бурсит сумки, расположенной под коленной чашечкой:
- Отек располагается пол связкой надколенника и может быть невидимым внешне.
- При сильной отечности он выступает чуть ниже колена, а при надавливании уходит во глубь жирового слоя, то есть как бы свободно плавает в коленном пространстве. Это называется флуктуацией.
Болит нога под коленом и при растяжении передней крестообразной связки (ПКС). Если же происходит разрыв ПКС, то боль усугубляется симптомами переднего выдвижения голени, то есть нарушенной стабильностью колена. При этом появляется ощущение свободы коленного сустава, быстро проходящее в случае попадания между поверхностями скольжения бедренной и б/б костью кусочка связки.
Часто при ушибах возникают поверхностные отеки и боль выше коленной чашечки. Их вызывает воспаление подкожной и подфасциальной сумок колена. Данный вид бурсита называется препателлярным.
Препателлярный бурсит не доставляет обычно больших проблем, если только не происходит, из-за прямого инфицирования, перехода в гнойную форму.
Более серьезное воспаление происходит там, где проходит сухожилие четырехглавой мышцы. В сумке, расположенной под этим сухожилием, способно скапливаться много жидкости в супрапателлярном завороте. Над коленом возникает мягкая опухоль большого размера, она при пальпации безболезненна, но возникают неприятные симптомы:
- Бедро тянет.
- Движения в колене скованны.
- В периоды обострения повышается температура.
- Возможно отложение кальцинатов в опухоли и ее затвердение, если рассасывания не происходит, и супрапателлярный бурсит переходит в хроническую форму.
Всякая боль в колене, связанная в бурсите лечится, в основном, консервативно:
- лед и покой в первые дни;
- НПВС;
- если есть признаки сепсиса, то пункция с дренажем + антибиотики.
К хирургии прибегают при сильных болях и отсутствии скольжения в суставе.
Болит коленная чашечка чаше всего опять-таки из-за трав. Назначение этой самой крупной сесамовидной кости — защита колена. Вот и приходится ей чаще всего страдать.
Среди спортивных и бытовых травм коленного сустава первенство удерживает вывих надколенника. Он часто происходит по вине крутящих движений и ударов в область коленной чашечки.
Сигнал о вывихе поступает в мозг в виде внезапной сильной боли. Сам вывих можно определить:
- по смещению надколенника на уровень латерального мыщелка или даже дальше;
- отечности колена;
- расхлябанности коленной чашечки (она свободно ходит туда-сюда).
Еще одна причина боли в коленной чашечке — хондромаляция.
Задняя поверхность надколенника подвергается дегенеративному процессу:
- Хрящ на ней разрушается.
- На поверхности появляются участки размягчения и деструктивных разрушений вплоть до обнаженной кости.
Симптомы хондромаляции надколенника:
- тупая тянущая боль, усиливающаяся при движениях и при сохранении долгого согнутого положения в ногах;
- коленный сустав может отекать;
- при ходьбе, сгибании и разгибании слышится хруст в коленной чашечке.
Для диагностики используют артроскопию, КТ или МР.
В лечении на первых порах ограничиваются приемом противовоспалительных средств и реабилитацией:
- Упражнения на укрепление мышц-разгибателей, связок надколенника, мышц задней поверхности бедра, четырехглавой мышцы.
- Применение бандажей, эластичных бинтов для колена
К хирургии прибегают лишь при выраженных анатомических суставных нарушений и значительном повреждении хряща.
- Локальные боли в коленях чаще всего происходят по причинам травматических и постравматических дегенеративных поражений.
- Чаще всего боль с наружных и внутренних сторон колена вызывают повреждения менисков.
- Боль в передней области колена часто связана с вывихов надколенника или с его дегенерацией.
- Воспаления мягких тканей (бурсит, синовит, тендинит) способны вызвать локальные боли во всех областях колена. Именно они в большинстве случаев провоцируют обострения в коленном суставе, вызывая в нем боль, отеки и даже порой нагноения.
Чтобы убедиться в этом, нужно посчитать, сколько раз было употреблено в статье слово «бурсит».
Кстати, боли в коленях могут вызывать… таблетки от давления:
источник
Суставы нижних конечностей способны выдерживать колоссальные нагрузки. Вес человеческого тела многократно увеличивается при ходьбе, беге, прыжках и преодолении лестничных пролетов. Давление на суставы измеряется сотнями килограммов, и эта цифра зачастую приближается к тонне.
Однако у каждого сустава есть предел прочности. Негативное воздействие оказывает чрезмерное увлечение бегом, особенно по пересеченной или каменистой местности, неправильная техника бега, неподходящая обувь. Установлено, что каждый лишний килограмм увеличивает нагрузку на колени в среднем на четыре килограмма. Причем эта нагрузка динамическая, то есть с каждым шагом вес тела буквально обрушивается на суставы.
Развитию патологий коленного сустава способствуют каждодневные нагрузки на нижние конечности, травмы, возрастные изменения и нарушение обмена веществ. У молодых людей чаще всего регистрируются травматические повреждения связочного аппарата, пожилые страдают преимущественно артрозом и остеопорозом.
Большое влияние на функцию колена оказывают врожденные аномалии: неполное соответствие суставных поверхностей костей друг другу и разная длина конечностей. В результате неправильного распределения нагрузки и постоянного трения костей сустав изнашивается раньше времени, и в нем появляются дегенеративные изменения.
Наиболее часто боль в колене сбоку с внутренней стороны вызывают повреждения связок и менисков – хрящевых прокладок сустава. Основной функцией коленных связок является ограничение амплитуды движений таким образом, чтобы не допустить вывихов.
В области колена имеются внешние и внутренние, полостные связки. Некоторые внешние связки переплетаются с синовиальной капсулой, увеличивая тем самым ее прочность. Чаще всего травмируются задние и передние крестообразные связки.
Несколько реже растягиваются и разрываются боковые связки. При повреждении боковой внутренней связки болит внутренняя сторона колена, нарушение целостности внешней боковой связки проявляется болезненностью наружной части ноги.
Если болит колено с внутренней стороны, причиной могут быть следующие заболевания:
- Травмы – ушибы, растяжения и разрывы связок.
- Тендинит – воспаление связочной системы.
- Ишиас – защемление седалищного нерва.
- Болезни вен и сосудов: варикоз, тромбоз, аневризма подколенной артерии.
- Артрит.
- Болезнь Гоффа.
Травмы связочного аппарата чаще всего диагностируются у активных молодых людей. Повредить связки можно как в быту, так и на спортивной тренировке. Растяжения и разрывы происходят вследствие превышения допустимой амплитуды движений в суставе: переразгибания, скручивания ноги по оси, резкого приведения или отведения голени. Зачастую такую травму получают в результате прямого удара по колену или чрезмерного давления на голень.
Разрыв связок классифицируется по степеням:
- 1 степень – частичный разрыв. Его часто называют растяжением, однако связки неэластичны и растянуться не могут. В данном случае разрываются отдельные волокна.
- 2 степень – надрыв или неполный разрыв;
- 3 степень – полный разрыв. Как правило, сочетается с повреждением других суставных элементов: менисков, хрящей или капсулы.
Повреждение внутренней боковой (коллатеральной) связки проявляется тем, что болит колено сбоку с внутренней стороны. Коленка отекает и становится болезненной на ощупь, ногу больно разгибать, движения ограничиваются. Кроме этого, при разрыве кровеносных сосудов кровь попадает в суставную полость и возникает гемартроз. Полный разрыв связок сопровождается патологической подвижностью в суставе.
Стоит отметить, что именно внутренняя боковая связка травмируется чаще, чем наружная. Повреждение происходит при сильном отклонении голени кнаружи и почти всегда затрагивает внутренний мениск и капсулу сустава.
В отличие от разрывов внешней коллатеральной связки, которые восстанавливаются оперативным путем, повреждения внутренней связки лечатся только консервативно. Сначала пораженный участок обезболивают раствором Новокаина, затем накладывают гипс на ногу от щиколотки до половины бедра. Если в суставе есть большое количество крови (гемартроз), делают пункцию.
После сращивания связка зачастую укорачивается за счет рубцовой ткани. Из-за этого ее укрепляющая функция заметно снижается, и сочленение становится нестабильным, «разбалтывается». Другие элементы сустава – капсула и крестообразные связки – могут компенсировать эту нестабильность, в противном случае проводят операцию.
В ходе вмешательства возможны 2 варианта: перемещение места прикрепления связок (реконструкция) или сухожильно-мышечная пластика. Данная методика является аналогом эндопротезирования и позволяет зафиксировать поврежденные сухожилия к здоровым тканям.
Тенинит – воспаление сухожилия – может развиваться при интенсивных занятиях спортом или на фоне воспалительной патологии суставов (артрит). Фактором риска является аномальное строение сухожилий или их ослабление.
При тендините боль ощущается во внутренней части ноги, причем только во время активных движений. Пассивные движения остаются безболезненными. Именно этот симптом является важным диагностическим критерием, позволяющим отличить тендинит от артрита.
В колене воспаляется обычно надколенная связка, которая соединяет берцовую кость с коленной чашечкой. Систематические физические нагрузки приводят к тому, что воспаление прогрессирует, болевой синдром усиливается. При сгибании или разгибании ноги можно услышать характерный звук, напоминающий скрежет. Возможно покраснение и повышение локальной температуры кожи над суставом.
Для устранения воспаления требуется прекратить тренировки и обеспечить больной ноге покой. При сильном воспалении конечность фиксируют гипсом и назначают обезболивающие средства – Напроксен, Ибупрофен. Если болевой синдром не купируется анальгетиками, проводят лечебные блокады с кортикостероидами.
Отсутствие эффекта консервативной терапии в течение 1–3 месяцев является показанием к хирургическому удалению патологически измененных тканей. При больших надрывах и полных разрывах производят реконструкцию надколенной связки. В реабилитационном периоде выписывают антибиотики, противовоспалительные препараты, а также направляют на ЛФК и физиопроцедуры.
Ишиас – это пояснично-крестцовый радикулит, при котором возникает боль по ходу седалищного нерва. Причиной его возникновения является компрессия (защемление) корешков спинного мозга, расположенных на уровне поясницы. Данный синдром почти никогда не встречается среди людей до 30 лет, все пациенты – представители старшего поколения.
Многие спрашивают: почему болит колено, если нерв зажат в области спины? Седалищный нерв – самый крупный в человеческом организме. В нем есть много чувствительных и двигательных волокон, а проходит он по задней ягодичной и бедренной поверхности, затем спускается ниже колена и разветвляется на больше- и малоберцовый нерв.
Причины ишиаса весьма многообразны, поскольку ряд заболеваний приводит к сдавлению нерва либо на уровне поясничного отдела, либо в ноге на стороне поражения. Наиболее распространенной причиной является осложнение остеохондроза – грыжа: если межпозвоночный диск смещается влево, то и защемление нерва происходит слева. В противном случае при сдвиге диска вправо, страдает правая сторона.
Поражение при ишиасе в подавляющем большинстве случаев одностороннее, крайне редко характерная симптоматика появляется в обеих ногах.
Если колено заболело из-за защемления нервного корешка, возникают такие симптомы:
- Боль нарастает при резких движениях нижней части спины, подъеме тяжестей и других нагрузках на поясничный отдел.
- Нога начинает сильнее болеть при напряжении мышц живота, кашле или чихании.
- Скованность движений: трудно наклоняться и поворачивать туловище в стороны.
- Характерный признак – неспособность встать на пальцы ног или согнуть их.
Чтобы лечить ишиас, применяют несколько методик:
- Ортопедические устройства для фиксации позвоночника – корсеты, бандажи.
- Медикаменты – противовоспалительные средства и миорелаксанты, снимающие мышечные спазмы.
- Физиолечение.
- Тракционное вытяжение позвоночника.
- Лечебную гимнастику для укрепления мышечного корсета.
В острой фазе заболевания рекомендуется соблюдать постельный режим. Если болевой синдром сохраняется в течение нескольких месяцев, а также в случае выраженных неврологических симптомов (например, дисфункции органов таза) проводится оперативное вмешательство.
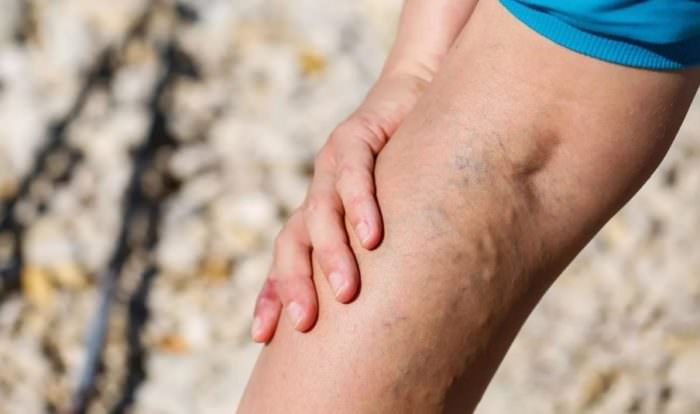
Варикозное расширение вен может развиваться годами, а иногда и десятилетиями. На ранних стадиях болезнь проявляется тяжестью и ощущением распирания в ногах, особенно в вечернее время или после длительного стояния. Очень часто расширенные вены появляются на внутреннем сгибе левого или правого колена, при этом боль может долго отсутствовать. Варикозная болезнь сама по себе неопасна, угрозу представляет ее осложнение – тромбоз.
Тромбозом может осложняться и аневризма подколенной артерии, возникающая в результате травм, оперативных вмешательств или атеросклероза. Подколенная ямка – это типичное место локализации аневризмы, диагностируемой в 96% случаев у лиц мужского пола. Диаметр расширения варьируется от 1 до 7 см, однако в среднем составляет не более 3 см.
Одной из особенностей аневризмы подколенной артерии является возникновение в месте активных движений, чем объясняется ее довольно быстрый рост. Данное образование проявляется ноющей болью, онемением и покалыванием, а также сухостью и бледностью кожных покровов. К характерным признакам относится также утомляемость ног при ходьбе, ощущение холода в конечностях и судорожные подергивания мышц.
При формировании кровяных сгустков, постепенно или внезапно перекрывающих кровоток, развивается тромбоз, нога сильно болит и немеет. Боль не купируется анальгетиками, а только нарастает. Пациенты с тромбозом проходят лечение в стационаре, им показан строгий постельный режим.
Варикозная болезнь лечится как консервативно, так и хирургически. Основой консервативного лечения являются препараты-флеботоники, улучшающие отток крови и лимфы. В терапевтическую схему обязательно входит лечебная гимнастика, ношение компрессионного трикотажа. Всем пациентам рекомендуется снизить статическую нагрузку, поскольку после сидения или стояния в течение длительного времени состояние ухудшается.
Аневризма подколенной артерии в большинстве случаев удаляется оперативным путем, чтобы не допустить развития острого тромбоза.
Воспаление коленного сустава при артрите проявляется отеком и болью, которая усиливается после ночного сна или долгого отдыха. Из-за отечности нога не может полностью согнуться, поэтому по утрам пациентам приходится некоторое время «расхаживаться». Это так называемая «стартовая боль» – характерный признак артрита.
Воспалительный процесс может приводить к скоплению значительного объема внутрисуставной жидкости и баллотированию надколенника: если выпрямить ногу и надавить на коленную чашечку, она погружается вниз до упора в кость. После прекращения воздействия надколенник возвращается на свое место.
Поскольку коленный сустав является одним из наиболее крупных в организме, в нем находится большое количество синовиальной жидкости. При попадании в нее болезнетворных организмов воспаление приобретает бурный характер, поэтому очень важно начинать лечение как можно раньше. В противном случае риск осложнений очень высок.
На первом месте среди причин развития артрита находится физическая перегрузка. Например, вследствие трения переднего отдела при длительном стоянии на коленях (колено домохозяйки). Спровоцировать воспаление могут травмы, врожденные аномалии строения коленного сустава, аллергия, перенесенные инфекции и вакцинация.
Наиболее тяжелой формой заболевания является острый флегмонозный артрит, при котором гнойное содержимое сустава прорывается в ткани бедра и голени.
Терапия артрита направлена в первую очередь на снятие боли и воспаления, для чего назначаются нестероидные противовоспалительные препараты. Для нормализации обменных процессов применяются хондропротекторы, иммуностимуляторы и витаминные комплексы.
Для разгрузки коленей используются различные приспособления: костыли, трости, наколенники и ортезы. При необходимости конечность фиксируют гипсом или тутором, изготовленным по индивидуальному гипсовому слепку.
Если причиной артрита является системное заболевание (красная волчанка, псориаз), выписывают препараты базисной терапии: Метотрексат, сульфаниламидные и противомалярийные средства. Лечение инфекционного артрита обязательно включает антибиотики широкого спектра действия.
При сильных болях в полость сустава вводятся кортикостероиды – суспензия Гидрокортизона, Кеналог, Трасилол, Апротинин или Дипроспан. Для снижения воспаления могут также использоваться средства местного действия: мази Финалгон, Апизартрон, Гисталгон и др.
Болезнь Гоффа представляет собой воспаление жировой ткани рядом с коленным суставом. Она возникает в результате однократной (острой) травмы или систематической микротравматизации в ходе спортивных тренировок или выполнения тяжелой работы.
Боль, отечность и тугоподвижность – это основные признаки липоартрита. По мере развития болезни снижается функциональность четырехглавой (бедренной) мышцы, с обеих сторон колена появляются крепитирующие образования. При надавливании на эти образования слышится характерный треск. В дальнейшем сустав становится нестабильным, начинает подкашиваться.
На ранних стадиях болезнь Гоффа лечится консервативно и включает такие методы, как оксигенотерапия, внутрисуставные инъекции гормонов и противовоспалительных средств, электростимуляция мышц. Эффективны и другие физиотерапевтические методы – электрофорез с йодом, лазер, индуктометрия, ультразвук, облучение лампой Соллюкс, парафиновые и грязевые аппликации, радоновые и сероводородные ванны.
Если эффект терапии недостаточный или отсутствует, назначают операцию, в ходе которой иссекается гипертрофированная жировая клетчатка и разросшаяся соединительная ткань.
Появление болей в колене – это чаще всего сигнал о физическом перенапряжении. Поэтому необходимо в первую очередь дать ногам отдых. Особенно это касается тех, кто занимается спортом или работает на тяжелом производстве. Всем известно, что ходьба и различные упражнения являются лучшей профилактикой проблем с суставами. Однако в данном случае это может усугубить ситуацию и усилить боль.
Если диагноз пока неизвестен, нельзя делать любые согревающие процедуры, массировать колено. Облегчить состояние поможет правильная обувь, желательно, ортопедическая. Можно использовать специальные вкладыши-стельки – эффект будет не хуже. При травмах рекомендуется прикладывать лед в первые сутки и фиксировать колено эластичной повязкой.
источник
Если вас беспокоит боль с внутренней стороны колена (или сбоку с внутренней стороны) – требуется консультация врача с развернутой диагностикой, т. к. «заочно» невозможно точно определить причину болей.
Какие могут быть причины такой проблемы:
При растяжении или разрыве связки либо сухожилия острая боль обычно возникает сбоку коленного сустава.
Болевой синдром разной интенсивности именно в подколенной ямке бывает при субхондральной, синовиальной, параменисковой кисте мениска, поражении большеберцового нерва, аневризме подколенной артерии.
В остальных случаях причины болей сзади или сбоку колена одинаковы. Существует много системных заболеваний и болезней суставов, симптомом которых является боль в любой области колена (в том числе сзади и (или) сбоку). Например, это гонартрит.
(если таблица видна не полностью – листайте ее вправо)
| Причины болей сзади и (или) сбоку колена | Заболевания, патологии |
|---|---|
| Общие методы лечения | Препараты, уточнения |
|---|---|