Болят колени, хрустят колени – неприятные ощущения, возникновение которых может быть спровоцировано физиологическими или патологическими факторами. Если подобная симптоматика регулярна и причиняет дискомфорт, следует обратиться к врачу для прохождения комплексного обследования и определения причин.
Ежедневно коленные суставы подвергаются серьезным нагрузкам: сгибаются, разгибаются, вращаются. В норме их работа не сопровождается какими-либо звуками или болезненными ощущениями.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Хруст в коленях и боль – эти признаки могут появляться при вытягивании конечностей, разгибании, сгибании или во время движения. Не стоит сразу впадать в панику, так как причины могут быть совершенно безобидными. В некоторых случаях колени хрустят, но не болят. Глухой хруст при приседании сопровождает зацеп связок о костную ткань. Если хруст напоминает вакуумный хлопок, это, скорее всего, лопаются пузырьки в синовиальной жидкости. Болезненные ощущения при подобных проявлениях слабые и кратковременные, не доставляют человеку дискомфорта, не препятствуют нормальному движению.
Спровоцировать возникновение неприятной симптоматики могут травмы, растяжение связок, ушибы, системные и суставные болезни. Боль и хруст в колене появляются по таким причинам:
- избыточный вес;
- тяжёлая физическая работа;
- малоподвижный образ жизни;
- нарушение гормонального баланса;
- воздействие на организм высоких или низких температур;
- развитие инфекционного или воспалительного процесса;
- аномальное строение сустава;
- отложение солей вследствие употребления вредной пищи;
- наследственная предрасположенность;
- дефицит кальция и коллагена;
- естественные возрастные изменения.
Из-за воздействия различных факторов в коленном суставе могут происходить патологические изменения. Хруст появляется чаще, болезненные ощущения становятся более интенсивными.
Почему хрустят колени и болят? Причиной может стать развитие артрита. Термин используют для обозначения воспалений, которые возникают в коленном суставе и сопровождаются разрушением хрящевой ткани. Чаще всего диагностируют реактивный артрит. Развитие патологии может быть спровоцировано переохлаждением, травмами. Самой тяжелой формой заболевания считается ревматоидный артрит, возникающий на фоне некорректной работы иммунной системы. Это состояние очень опасное, так как приводит к разрушительным процессам в суставах.
Хруст и боль в колене – не единственные признаки артрита. Клиническая картина дополняется такими симптомами:
- характерные щелчки при изменении положения;
- отечность;
- появление красных пятен на коже;
- гипертермия.
Заболевание сопровождается расслаиванием, истончением хрящей коленного сустава. К причинам его развития относят нарушение кровоснабжения тканей. При гонартрозе возникает сильная боль, которая сковывает движения, а хруст вызван трением костей. Сочленение сустава деформируется, формируются остеофиты, шишки и выросты.
Основа терапии при этой болезни – препараты, действие которых направлено на восстановление и укрепление хрящевой ткани (хондропротекторы). В качестве вспомогательных средств назначают мази и гели с разогревающим эффектом.
Пирофосфат кальция и другие вещества необходимы для формирования хрящевой ткани. При нарушении обменных процессов, чрезмерном употреблении солёной, острой пищи на поверхности хрящей скапливаются кристаллы кальция. Больные жалуются на такие симптомы:
При кальцинозе необходимо откорректировать дневной рацион, свести к минимуму количество вредной пищи, включить продукты, богатые витаминами и минералами. Терапия может предусматривать прием противовоспалительных лекарств, введение заменителей синовиальной жидкости, ударно-волновое воздействие.
Мениски – элементы коленного сустава, обладающие амортизационными свойствами. При ушибах, падениях они могут повредиться, разорваться. В группе риска — спортсмены, люди, у которых уже диагностированы заболевания опорно-двигательного аппарата (саркоматоз, артроз, артриты). Понять, что произошел разрыв мениска, можно, если в колене резко хрустнуло, потом появилась интенсивная боль, которая усиливается при попытке смены положения.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Консервативное лечение менископатии может дать результат, если разрыв незначительный. Пациенту назначают препараты с противовоспалительными свойствами, хондропротекторы. Физиотерапевтические методики стимулируют кровообращение в этой области, улучшая снабжение тканей кислородом и питательными веществами. В тяжелых случаях назначают артроскопию. В ходе операции удаляют поврежденные ткани, делают инъекции заменителя синовиальной жидкости.
Суть патологии — в нарушении кровоснабжения мягких тканей коленного сустава. Хрящи, которые получают из крови питательные вещества и кислород, деградируют, истончаются. Ситуация усугубляется, если колено травмировать, периодически сдавливать или запустить воспаление. Клиническая картина при субхондральном склерозе характерна для многих патологий опорно-двигательного аппарата. Болят и хрустят колени, в суставе происходят деформационные процессы, сочленение утрачивает подвижность. Для облегчения состояния пациенту назначают:
- средства с обезболивающим действием;
- препараты, стимулирующие формирование хрящевой ткани;
- лечебную физкультуру;
- электрофорез;
- массаж.
С заболеванием часто сталкиваются люди преклонного возраста, в организме которых не хватает гиалина, принимающего участие в образование хрящевой ткани.
При первичном обращении врач собирает анамнез, анализирует клиническую картину. Значение имеют разные факторы: образ жизни, питание, вид деятельности, хронические заболевания, наследственность. На основании полученных данных специалист ставит предварительный диагноз, для уточнения которого назначают ряд диагностических мероприятий:
Если колено хрустнуло и болит, следует обратиться к терапевту. Он занимается лечением реактивного артрита на начальной стадии, остеохондроза у пожилых пациентов. При прогрессировании воспалительного процесса в суставе понадобится консультация ревматолога. В случаях, когда возникновение неприятной симптоматики связано с растяжениями, травмами, забоями, ушибами, нужно посетить травматолога. Если же боль и хруст в коленном суставе появились на фоне избыточного веса, не обойтись без помощи диетолога.
Часто пациенты принимают подобные симптомы за норму, а ведь нужно знать, когда болят и хрустят колени, чем лечить и как устранить неприятные признаки. Для снятия болезненных ощущений используют подручные приспособления, народные средства либо самостоятельно покупают какие-то лекарственные препараты в аптеке. Самолечение опасно для здоровья. Несвоевременное обращение к врачу и, как следствие, отсутствие правильного лечения могут привести к ограничению подвижности и инвалидности.
Терапия определяется индивидуально в зависимости от интенсивности болезненных ощущений, характеристик звука, других симптомов, сопутствующих заболеваний. Результатов можно добиться только при комплексном подходе к лечению патологий опорно-двигательного аппарата. Терапия может включать:
Коленному суставу нужно обеспечить покой. Избегайте лишних нагрузок на нижние конечности, применяйте для фиксации нетугие, эластичные повязки, не допускайте переохлаждения или перегревания организма. Использовать народные средства для домашнего лечения можно только после консультации со специалистом. Важно сначала выяснить, почему болят и хрустят колени, а потом уже принимать меры для устранения неприятной симптоматики.
Если колени хрустят и болят, это не значит, что можно все время лежать или сидеть. Наоборот, следует обеспечить все условия для восстановления подвижности суставов. Чрезмерные нагрузки могут навредить, а вот специальные упражнения и регулярное их выполнение повысят эффективность терапии и быстрее избавят от болезненных ощущений и хруста, предупредят осложнения. Комплекс лечебной физкультуры определяется врачом. Он включает упражнения, направленные на разминание коленного сустава.
В народной медицине тоже найдутся средства, помогающие вылечить хруст и боль в коленях. Они усиливают действие лекарственных препаратов, стимулируют кровообращение в этой области, снимают болезненные ощущения. Компрессы, лечебные ванны, примочки оказывают положительное действие в составе комплексной терапии:
- питательный компресс. Измельчить пшеничные отруби, залить их горячим перекипяченным молоком, перемешать до образования однородной кашицы. Компресс наложить на больной сустав, сверху укрыть пищевой пленкой, держать в тепле на протяжении часа. Остатки средства удалить, промыть кожу теплой водой и смазать кремом;
- компресс из цитрусовых. Выжать сок из лимона и апельсина, добавить немного подсолнечного масла, тщательно перемешать. В полученную смесь окунуть марлю, отжать и приложить к колену, укутав теплым полотенцем или шарфом. Оставить компресс на несколько часов, а лучше – на ночь;
- лечебная ванна. Когда колени хрустят и болят, улучшить самочувствие можно при помощи водных процедур. Горячая ванна с добавлением отваров лекарственных растений, хвои или березовых веток расслабляет, снимает болезненные ощущения, улучшает кровоснабжение тканей;
- примочки из пищевой соды. Столовую ложку основного ингредиента развести в теплой воде, перемешать. В средстве смочить марлевую повязку, приложить к больному колену на 15 минут. После примочки кожу обработать питательным кремом с добавлением масляного раствора витамина А;
- желатиновый напиток. 20 г желатина развести в 1 л теплой воды, перемешать до однородности. Средство принимать по стакану каждое утро натощак. Оно способствует укреплению связок и менисков;
- общеукрепляющий настой. В равных пропорциях смешать измельченную траву тысячелистника, багульника, эвкалипта и зверобоя. Залить смесь кипятком, варить на маленьком огне 10 минут. Готовый настой процедить, остудить, пить по 100 мл 3 раза в день.
Средства, приготовленные по народным рецептам, помогут ускорить выздоровление, насытить организм питательными микроэлементами. Они доступны, безопасны, имеют ограниченный перечень противопоказаний, практически не вызывают побочных эффектов. Если болят и хрустят колени, что делать, подскажет лечащий врач. Без его ведома использовать средства народной медицины не рекомендуется, ведь есть риск усугубить течение заболевания и спровоцировать прогрессирование патологии.
При патологиях, когда хрустят и болят колени, нужна специальная диета. Правильное питание поможет вывести из организма вредные вещества, насытить его витаминами и минералами. Особенно это актуально, если хруст и боль в коленном суставе связаны с лишним весом пациента. Часто причиной появления подобной симптоматики является дефицит синовиальной жидкости. Чтобы повысить продуцирование этого вещества, следует отказаться от вредных привычек, ввести в рацион такие продукты:
- молочные (козье молоко, творог, сыворотка);
- свежие овощи и фрукты;
- хлеб с добавлением отрубей;
- морепродукты и жирная рыба (тунец, лосось, семга);
- мясо (курятина, говядина, баранина).
Если вы не знаете, когда хрустят и болят колени, что делать, как питаться, обратитесь к диетологу. Исходя из состояния вашего здоровья, симптоматики, причин появления подобных признаков, он составит правильную, эффективную диету. Для восстановления нормального функционирования коленного сустава нужно обогатить рацион продуктами, богатыми витаминами В2, В5, В9, С, коллагеном.
Жирная, жареная, соленая пища в избытке — причина образования отложений на поверхности хрящевой ткани. Ограничьте употребление таких блюд, при готовке отдавая предпочтение запеканию, варке, тушению.
Заболевания, при которых хрустят суставы и болят, встречаются довольно часто у пациентов разного возраста. Им подвержены дети и подростки, взрослые и пожилые. В категории риска — спортсмены, люди, чья деятельность связана с чрезмерными физическими нагрузками на нижние конечности, пациенты с лишним весом, заболеваниями эндокринной системы, органов пищеварения. Игнорирование симптомов может привести к развитию опасных осложнений, частичному или полному ограничению подвижности.
Если колено хрустнуло и болит, следует пересмотреть свой рацион, отказаться от использования обуви на высоких каблуках, вести активный образ жизни, нормализовать вес, снизить физические нагрузки на суставы. Отличной профилактикой осложнений является плавание, йога или аэробика. Своевременное лечение заболеваний опорно-двигательного аппарата – основное условие успешного выздоровления. Соблюдайте рекомендации врача, правильно питайтесь, не занимайтесь самолечением, тогда быстро и легко удастся избавиться от хруста и болезненных ощущений в коленях.
источник
При ходьбе, подъемам по лестницам, можно долго не замечать проблем, пока они не начнут сопровождаться сильными болями. Хруст в коленях при движениях является сигналом – в суставе при повышенных нагрузках начинаются опасные трансформации. Важно знать, почему они происходят, что становится причиной, как устранить патологические изменения. Это поможет вовремя обратиться за помощью, избежать проблем.
От давления массы тела, постоянного движения – ходьбы, приседаний, бега – коленные суставы организма испытывают перегрузки. В здоровом состоянии они являются амортизаторами, благодаря наличию синовиальной жидкости, хрящевой ткани. Хруст в коленях – это признак происходящих изменений. Его возникновение считается безопасным по физиологическим причинам, когда:
- проявляется врожденное ослабление связок;
- в полости лопаются пузырьки внутри синовиальной жидкости;
- происходит быстрый рост костей, задевающих за связки.
Опасной проблемой становятся поражения суставов, когда у них появляется нехватка питательных веществ. Нарушается взаимодействие между структурами – надколенником, большеберцовой костью, имеющей плоскую поверхность для скольжения, бедренной. При хрусте наблюдается:
- растяжение оболочки синовиальной сумки;
- повреждение клеток хрящей;
- отсутствие суставной смазки;
- растяжение связок.
Причины, при которых может появляться хруст в коленных суставах, – ожирение, резкие перемещения при наличии малоподвижного образа жизни. Патологии способны вызывать болезни. Хрустят колени в случае:
- подъема тяжестей;
- употребления вредной пищи – острой, соленой;
- хождения на высоких каблуках – изменяется свод стопы;
- ритмических нагрузок;
- нервного напряжения;
- стресса;
- ревматоидного артрита;
- повреждения мениска;
- гонартроза;
- опухолей;
- переломов, вывихов;
- нарушений выработки гормонов;
- дефицита кальция;
- слабых связок;
- недостатка витаминов.
Хруст при сгибании суставов коленей – признак воспалений, изменений хрящевой ткани. В больной области происходит увеличение нагрузки, начинаются дистрофические процессы. Причины, вследствие которых хрустят колени при сгибании, связаны с болезнями, образом жизни. С поражением структур:
- возникает трение суставных поверхностей;
- утрачивается возможность удерживать влагу;
- начинается воспаление синовиальной сумки;
- прогрессирует деформация хряща;
- уменьшается количество смазки.
Появление хруста при выполнении такого движения характерно для людей пожилого возраста. Происходит это вследствие физиологических изменений сустава. Возможная причина хруста – наследственные заболевания органов движения. Не исключены нарушения обменных процессов, плохая экология. Нередко у спортсменов хрустят колени при приседании при выполнении упражнения под нагрузкой. При этом может:
- воспаляться синовиальная оболочка;
- разрушаться хрящевая ткань;
- изменяться питание;
- увеличиваться сила трения поверхностей.
Важно обратить внимание на проблемы с суставами у подростков. Для этого возраста характерны изменения организма, его активный рост. Хруст может свидетельствовать о сильной растяжимости связок. Возможно отставание роста мышц от костей. Если хрустят колени при приседании и вставании у подростка, ситуация нормализуется по мере формирования связочного аппарата. Для профилактики хруста становятся важными задачи:
- сокращать физические нагрузки;
- обеспечивать правильное питание;
- употреблять комплексы витаминов;
- исключать перенапряжение.
Встречаются случаи, когда хруст возникает без появления болевых ощущений. Одна из причин явления – особенность функционирования синовиальной сумки колена. Среди компонентов ее жидкости – газ диоксид углерода. Во время движения:
- изменяется давление в суставной сумке;
- увеличивается количество пузырьков;
- они лопаются со щелкающим звуком.
Хруст в коленях при разгибании без боли встречается при изменениях тканей костей и мышц в пожилом возрасте. Характерен он для гимнастов, акробатов, демонстрирующих гибкость и растяжку. Связки, которые поддерживают работоспособное состояние здорового сустава, у них позволяют производить увеличенную амплитуду движений. Это состояние имеет врожденную причину. Для таких людей характерной является:
- слабость суставов, связок колена;
- нарушения соединительной ткани.
Первый врач, к которому приходит пациент с жалобой на щелчки в коленном суставе при разгибании – терапевт. Он занимается лечением легкого реактивного артрита, остеоартроза в пожилом возрасте. После опроса, сбора анализов, ставится предварительный диагноз причины хруста. При необходимости, после дополнительных аппаратных исследований, больного отправляют на консультацию к врачам другого профиля.
К кому обратиться при хрусте, скрипе или треске в коленях? Это зависит от предварительного диагноза и симптомов болезни:
- Ревматолог проводит лечение воспалений сустава, соединительной ткани. К нему обращаются при опуханиях, покраснениях, болях коленей, наличия патологии по результатам анализов.
- Травматолог оказывает помощь при деформации костей, поражении хрящей колена.
- Диетолог дает рекомендации по изменению рациона при отклонении веса от нормы.
Процесс определения заболевания колена начинается с опроса больного. Врач выслушивает жалобы, уточняет наличие прошлых травм. Важные моменты – условия работы, занятия спортом, физическая активность. Главные задачи доктора при диагностике хруста:
- уточнение сопутствующих заболеваний;
- выяснение наследственных факторов;
- направление на анализы крови, мочи;
- предварительная постановка диагноза.
При необходимости, для уточнения состояния пациента, проводятся дополнительные аппаратные обследования колена. Они определяют наличие жидкости в суставе, изменения костей, тканей. Диагностика причин хруста в колене включает:
- рентген;
- ультразвуковое исследование;
- артроскопию колена;
- компьютерную томографию;
- анализ синовиальной жидкости;
- магнитно-резонансную томографию;
- радионуклидные исследования.
Чтобы тревожные симптомы не доставляли неприятностей, необходим комплекс мероприятий. При этом важно устранить причины, по которым коленный сустав хрустит и болит, восстановить двигательные функции после проведенного лечения. Для оздоровления потребуется:
- соблюдать диету, которая будет своей при ожирении, подагре, нарушениях обмена кальция и фосфора;
- вылечить диагноз, вызвавший поражение коленного сустава;
- обеспечить покой.
Помочь пациенту избавиться от хруста в коленях, улучшить состояние способно выполнение комплекса мер:
- прием лекарственных препаратов;
- местное использование мазей, компрессов;
- употребление витаминов;
- массаж;
- лечебная физкультура;
- физиопроцедуры – магнитотерапия, лазер, ультразвук;
- снижение нагрузок на суставы;
- грязелечение;
- занятие плаванием;
- инъекция с заменителями суставной жидкости;
- хирургические операции;
- меры профилактики.
Можно улучшить движение коленного сустава, уменьшить болевой синдром, хруст, если использовать при лечении мази. Врачи назначают препараты, имеющие свое целебное действие. Хруст в колене при сгибании уменьшится, если использовать нестероидные противовоспалительные средства. Важно учесть противопоказания к применению. Эти мази уменьшают отек, снимают воспаление, купируют боль. Популярные средства:
Мази от хруста в коленях имеют и другой механизм действия:
- согревающие – улучшают кровоток, питание хрящей, костных тканей, расширяют сосуды, активизируют обменные процессы – Випросал, Апизартрон, Эспол, Наятокс;
- способствуют гибкости суставов, восстановлению хрящей средства, содержащие глюкозамин, хондроитин, коллаген – Хондроитин, Хондроксид, Артрин.
Выполнение комплекса упражнений помогает поддержать тонус мышц, которые не дают деформироваться, перетираться коленному суставу. Есть рекомендации начинать гимнастику утром, находясь в кровати. Для этого следует:
- потянуться руками, ногами;
- лежа на спине сгибать колени, осуществлять скольжение, не отрываясь от матраса, не менее 20 раз;
- медленно, не торопясь, выполнить упражнение «велосипед» вперед и назад.
Хорошо, если комплекс лечебной физкультуры будет проходить под наблюдением инструктора. Самостоятельное выполнение упражнений можно продолжить дома. Удобно делать их с помощью стула:
- сесть, руки положить свободно, потрясти суставами коленей, считая до двадцати;
- держась за спинку, присесть 10 раз, задерживаясь внизу на 2 секунды;
- опираясь на стул, делать вращение коленями в обе стороны по 8 раз.
Хруст в коленном суставе не доставит неприятностей, если регулярно проводить массаж. При его помощи усилится кровообращение, улучшится подвижность. Хорошо, если процедуру сделает специалист, но и осуществление ее своими руками даст не менее эффективный результат. При самомассаже коленного сустава каждое движение нужно выполнять по 7 раз. Действенность усилится, если дополнительно использовать:
- согревающие мази;
- крема с пчелиным, змеиным ядом.
Начинается и заканчивается процедура легкими поглаживающими движениями, которые выполняются сначала над суставом, а потом на нем. Массаж от хруста включает приемы:
- круговые вращения ладонями в обе стороны;
- нажимания с передвижением по кругу выступом согнутого большого пальца;
- постукивания подушечками пальцев;
- поступательные движения ребром ладони по ходу часов и обратно.
Комплекс мероприятий для лечения хруста суставов может включать рецепты народной медицины. Важно выполнение процедур согласовать с доктором. Если скрипят колени, можно втереть состав из одинаковых частей помидора, оливкового масла, или сделать домашнюю мазь. Вещества во время приготовления смешиваются, настаиваются несколько часов. По рецепту в мази содержатся равные пропорции:
В лечении хруста в коленях народными средствами можно применить компресс из пяти ложек растительного масла и одной лимонного сока. Состав на салфетке накладывают на сустав, выдерживают час. Процедуру проводят перед сном, на ночь укутывают теплом. Рекомендуют от хруста пить в течение недели лесной напиток. Приготовленный состав используется за два раза – утром и вечером. По рецепту следует:
- вымыть еловую шишку;
- опустить в стакан кипяченой воды;
- оставить на ночь.
Можно избежать появления неприятных симптомов, если внимательно отнестись к здоровью своих суставов. Простой способ – снизить на них нагрузку. Для этого есть несколько методов:
- избавиться от лишнего веса;
- женщинам не злоупотреблять ношением обуви с каблуками;
- периодически отдыхать при физических нагрузках на работе, в спорте;
- при опоре на колени пользоваться наколенниками;
- чаще активно двигаться при сидячей работе.
Необходимые мероприятия для профилактики хруста в коленях:
- исключение переохлаждений;
- при усталости – применение массажа, компрессов;
- регулирование рациона полезными продуктами;
- прием витаминов;
- контроль веса;
- лечение инфекций, эндокринных заболеваний;
- проведение физиопроцедур;
- утренняя суставная гимнастика;
- занятия плаванием;
- увеличение количества выпиваемой воды;
- лечебная физкультура;
- пешие прогулки.
источник
В теле человека более 360-ти суставов. Именно они позволяют человеку свободно двигаться: ходить, садиться, поворачивать голову и многое другое. В норме суставы двигаются беззвучно и безболезненно. Коленный сустав несет наиболее значительную нагрузку и выполняет напряженную работу.
Хруст и боль в коленном суставе свидетельствуют об износе хрящевой ткани и потере ею эластичности.

Каждый из суставных элементов колена выполняет свою функцию, в результате чего повреждение одной из его составляющих частей приводит к нарушению работы всего сочленения. Боль и хруст в колене являются тревожными сигналами, которые свидетельствуют о развитии патологических процессов в суставе.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Почему болят суставы? Появление патологических признаков функционирования коленного сочленения может быть вызвано несколькими причинами, такими как:
- малоподвижный образ жизни;
- травмы колена;
- недостаток коллагена, кальция и витаминов в организме, в результате чего развивается дистрофия соединительной ткани;
- гормональные нарушения;
- чрезмерные физические нагрузки;
- постоянные переохлаждения, которые в комплексе с инфекцией могут спровоцировать воспалительный процесс в суставе;
- избыточная масса тела.

В результате воздействия данных факторов в суставе могут происходить различные дегенеративные изменения. Если колено болит и хрустит несколько дней подряд или же подобные симптомы пропадают и вновь проявляются через некоторое время, то следует пройти обязательное обследование. Эти признаки свидетельствуют о развитии различных заболеваний.
Артрит – это общее обозначение различных болезней суставов воспалительного характера, при которых происходит разрушение хрящевой ткани. Поражение коленного сустава называют «гонит». Наиболее распространенная его разновидность – реактивный артрит, проявляющийся отеком коленного сочленения в результате травмы, переохлаждения или инфекции. Наиболее редкая и тяжелая форма заболевания – ревматоидный артрит, при котором дефект в работе иммунной системы приводит к необратимому разрушению сустава.
При появлении симптомов ревматоидного артрита (повышение температуры тела, сильная боль в суставах, слабость, потеря веса) необходимо немедленно обратиться к врачу и как можно скорее начать лечение.
Симптоматика
Признаки заболевания напрямую зависят от конкретной разновидности артрита. Однако существуют общие симптомы, характерные для всех форм болезни:
- Боль в суставе. Носит ноющий, довольно интенсивный характер.
- Из-за разрушения хряща большеберцовая и бедренная кость начинают тереться друг об друга, из-за чего болят и щелкают колени при попытке человека изменить положение тела или согнуть ногу.
- Отек.
- Покраснение кожи в области колена.
- Снижение подвижности сустава в результате развившегося отека и недостатка хрящевой ткани.
- Повышение температуры тела также является распространенным симптомом артрита.
Диагностика
Диагностика артрита проводится тщательно и комплексно, так как заболевание имеет большое количество подвидов. Постановкой диагноза занимается ревматолог и, при необходимости, инфекционист. Врач осматривает пациента и собирает анамнез, чтобы выявить потенциальную причину болезни, после чего назначает ряд исследований:
- Клинический анализ крови и мочи.
- Инструментальные способы обследования: УЗИ, рентгенография. В некоторых случаях проводится МРТ – магнитно-резонансная томография.
- Анализ крови на наличие ревматоидного фактора.
- Биопсия — назначается при отсутствии результата других методов диагностики. Пациенту в суставную щель вводится игла и производится забор синовиальной жидкости. Это позволяет установить возбудителя заболевания.
Чем лечить артрит, решает врач. Тактика терапии во многом зависит от разновидности болезни. Она обязательно включает использование противовоспалительных препаратов, глюкокортикостероидов, обезболивающих и поддерживающих средств, таких как коллаген, витамины, минеральные комплексы.
Одновременно с использованием фармакологических средств необходимо проводить электрофорез, лечебную гимнастику, соблюдать здоровый образ жизни и употреблять в пищу достаточное количество мяса, фруктов, овощей и молочных продуктов.
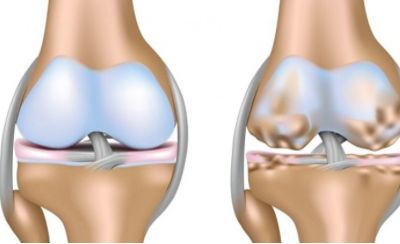
Гонартроз развивается вследствие нарушения кровоснабжения сустава, в результате чего хрящ не получает необходимое количество питательных веществ и начинает разрушаться: истончается, трескается, расслаивается. Колено теряет способность выдерживать привычную нагрузку.
Суставные поверхности костей частично разрушаются и начинают разрастаться в стороны – образуются остеофиты.
Симптоматика
Заболевание протекает в 3 стадии. Чем дольше оно развивается, тем более тяжелыми и выраженными становятся его признаки:
- Болевой синдром носит стягивающий, сковывающий характер. По мере развития гонартроза болевой синдром заметно усиливается и поражает, как правило, внутреннюю поверхность колена.
- Хруст в суставе из-за истончения хрящевой поверхности. Это наиболее характерный признак артроза. Любую попытку согнуть колено сопровождает щелчок и чувство сильного дискомфорта, вызванное трением костей друг об друга.
- Изменение формы сустава происходит при артрозе очень быстро. При агрессивной форме заболевания деформация сочленения может произойти за несколько месяцев.
- Синовиальный выпот. Он скапливается в полости сустава как реакция на постоянную травматизацию колена и вызывает появление шишек и выростов.
Диагностика
Лечением заболевания занимаются ревматолог и ортопед. Опытный специалист без труда определит гонартроз, основываясь на характерных признаках и результатах анализов. Методы диагностики включают в себя:
- Осмотр пациента: пальпация пораженного сустава, сравнительное измерение обоих коленей, проверка подвижности сочленения.
- Клинический анализ крови и мочи.
- Рентгенография и УЗИ сустава.
При терапии гонартроза используют нестероидные противовоспалительные средства и хондропротекторы для восстановления хрящевой ткани. Вспомогательное лечение включает:
- Разогревающие гели и мази. Они стимулируют кровоснабжение, в результате чего усиливается питание хряща.
- Миорелаксанты – препараты для уменьшения напряжения мышц в пораженной области.
- ЛФК и физиопроцедуры для возвращения двигательной активности суставу.
- Инъекции заменителей синовиальной жидкости. Синтезированный компонент суставного хряща смягчает движения сустава и минимизирует болевой синдром.
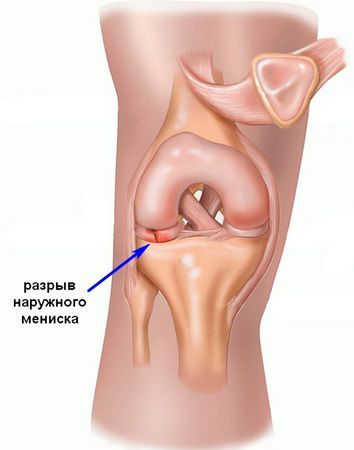
Данному заболеванию особенно подвержены люди, уже страдающие артритом, артрозом или саркоматозом. Кроме того, в группу риска входят профессиональные спортсмены.
Рекомендуем посмотреть видео на эту тему
Симптоматика
Заболевание может протекать как в острой, так и в хронической форме. В последнем случае диагностика затрудняется, так как к симптомам менископатии присоединяется отечность сустава, характерная для большинства заболеваний коленного сочленения.
Наиболее типичными признаками разрыва мениска являются:
- Болевой синдром, локализованный исключительно в области пораженной суставной щели. Если в результате резкого движения у вас хрустнуло в колене, а затем появилась острая, интенсивная боль, то велика вероятность того, что вы повредили мениск.
- Ограничение подвижности. Любая попытка изменить положение тела вызывает крайне неприятные ощущения.
- Появление синовиального выпота. Имеет вид четко ограниченного отека или шишки.
Диагностика
Терапией менископатии занимается хирург-ортопед. Врач осматривает поврежденный сустав, одновременно проводя ряд тестов. При совершении пассивных движений колено щелкает, а мениски скользят и свободно сдвигаются. Для точного установления диагноза проводят следующие исследования:
- Артроскопия – введение эндоскопа в сустав через небольшой разрез.
- Рентгенография.
- УЗИ сустава.
После получения диагностических данных врач должен решить, что делать дальше. Если травма мениска незначительная и получена впервые, то назначается консервативное лечение: противовоспалительные средства, хондропротекторы, физиотерапия для улучшения циркуляции крови в травмированной области.
При несостоятельности медикаментозной терапии прибегают к хирургическому вмешательству – лечебной артроскопии. При помощи эндоскопа через два микроотверстия удаляются пораженные ткани и вводится заменитель синовиальной жидкости.
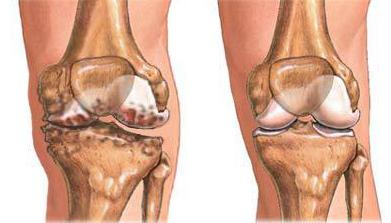
Хрящи не имеют собственных кровеносных сосудов и получают необходимые вещества из близлежащих тканей. Длительные воспалительные процессы, травмы, сдавливание и другие причины приводят к тому, что хрящевая ткань истончается, деградирует и со временем заменяется соединительной – костной.
Особенно данная проблема актуальна для людей пожилого возраста, у которых количество гиалина – основного строительного компонента хряща – в организме является недостаточным.
Симтоматика
Синдром имеет общую клиническую картину, характерную для многих заболеваний суставов. У пациента болят и хрустят колени, при отсутствии лечения появляется скованность движений и резкие неприятные ощущения при попытке разогнуть конечность.
При дальнейшем прогрессировании склероза формируются остеофиты – разрастания костной ткани. Сустав сильно деформируется и практически утрачивает подвижность.
Диагностика
Диагностика заболевания должна проводиться комплексно, чтобы выявить основное заболевание. Она включает в себя:
- Денситометрию – ультразвуковое исследование для определения плотности костной ткани.
- Клинический анализ крови и мочи.
- Компьютерную томографию.
- УЗИ.
Помимо терапии основного заболевания, пациенту назначается также симптоматическое лечение:
- Мануальная и физиотерапия: массажи, электрофорез, магнитно-волновая терапия.
- Обезболивающие препараты.
- Хондропротекторы.
- ЛФК.
- Местные лекарственные аппликации.
Если какие-либо процессы в организме человека происходят неправильно, то кристаллы кальция начинают накапливаться на поверхности хрящевой ткани колена.
Симптоматика
Для кальциноза коленного сустава характерны следующие симптомы:
- Болят и хрустят колени при движении. При разгибании сустава чётко слышен щелчок.
- Периодическое чувство жара в пораженной области.
- Онемение колена или всей конечности.
Диагностика
Диагностикой и лечением заболевания занимается ревматолог. Для обследования пациента используют УЗИ, компьютерную томографию и рентгенографию.
Терапия включает использование противовоспалительных препаратов, введение гормоносодержащих средств и искусственной синовиальной жидкости в полость сустава, правильное питание, ударно-волновую терапию.
Как можно скорее обратиться за медицинской помощью следует, если вы отмечаете у себя следующие симптомы:
- Острая или длительно сохраняющаяся боль в суставе.
- Колено щелкает или хрустит при каждой попытке изменить положение тела.
- Сустав опух и покраснел.
- Боль в колене сопровождается жаром, головной болью, чувством усталости и сонливости.
Что делать, если колено болит, а немедленно попасть на прием к врачу невозможно? В качестве первой помощи можно использовать следующие средства:
- Противовоспалительные мази и гели: Кетонал, Диклофенак, Ибупрофен и др.
- Анальгезирующие пластыри: Вольтарен, Кетонал, Нанопласт и т. д.
- Народные средства: местное применение отвара крапивы или одуванчика способно временно уменьшить боль в суставе.
- Обезболивающие таблетки: Анальгин, Кетанов, Аспирин и др.
- Физическое воздействие: если боль тупая и ноющая, можно осторожными круговыми движениями можно массировать колено.
Нельзя растирать или принудительно разогревать сустав без консультации с врачом. Это может привести к усилению воспалительного процесса.
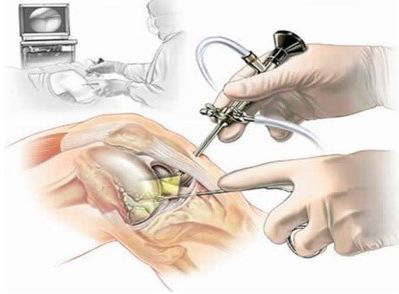
источник
Хруст и боли в колене при сгибании и разгибании — достаточно распространённое явление, которое может быть вызвано физиологическими и патологическими факторами. Нельзя пренебрегать подобным симптомом, ведь с каждым днём проблема усугубляется по причине большой нагрузки на коленный сустав.
Колено человека имеет сложный механизм, так как состоит из множества элементов: костных тканей, мышц, кровеносных сосудов, нервов, связок и хрящевых прослоев — менисков. Все эти элементы обеспечивают функциональность ноги, способность выдерживать ежедневные нагрузки. Обычно хруст вызывают поражения твёрдых структур колена. В редких случаях патологические процессы затрагивают мягкие ткани при условии нарушения конгруэнтности поверхностей сустава.
Боль и хруст колен — характерная проблема людей, возраст которых составляет не менее 50 лет. Несмотря на это, в медицинской практике подобные симптомы всё чаще встречается у молодых людей. Это связано с большой нагрузкой на ноги, неправильной техникой выполнения физических упражнений, а также с малоподвижностью в повседневной жизни. Хруст в суставе врачи называют крепитацией. Это состояние вызывают как патологические, так и естественные явления.
В зависимости от причины и сложности проблемы, крепитация может протекать без каких-либо дополнительных симптомов. Иногда во время разгибания и сгибания коленного сустава к хрусту присоединяются характерные признаки:
- боль
- отёк тканей
- затруднение или ограничение подвижности колена
Если хруст возникает из-за трения отдельных элементов сустава между собой, такое явление считается патологическим, и требует тщательного обследования.
Проблема хруста в колене при приседании вызвана нарушением функциональности одной или нескольких структур колена, а именно:
- нарушением качества или количества суставной жидкости
- нарушением структуры компонентов сустава
- ухудшением состояния связок и хрящей
При наличии одной из указанных проблем повышается риск получить травму колена на фоне:
- нарушения обмена веществ
- ухудшения качества питания
- наличия патологических состояний: воспалительных процессов инфекционного или неинфекционного происхождения
При отсутствии проблем в организме крепитация возникает из-за серьёзных травм: разрывов связок или повреждений хряща. В этом случае наблюдается ярко выраженная симптоматика: сильная боль и опухание тканей.
Синовиальная жидкость и хрящевые ткани обеспечивают амортизационные функции, благодаря которым ноги человека выдерживают серьёзные нагрузки во время бега или приседаний.
Наличие хруста может возникать по физиологическим причинам:
- разрыв пузырьков воздуха в синовиальной жидкости из-за малоподвижности
- ослабленные связки из-за врождённых особенностей организма
- задевание связок в период интенсивного роста костных тканей
Вызвать проблемы с суставами может нехватка питательных веществ. Нарушение обмена веществ между структурами колена провоцирует растяжение связок, оболочек синовиальной сумки, а также затруднение функциональности хрящей вследствие недостаточной выработки суставной смазки.
Первопричины хруста в колене бывают физиологические и патологические. Определить их самостоятельно невозможно, для этого понадобится консультация врача и медицинское обследование.
Физиологические причины крепитации не несут никакой опасности для здоровья человека, и проходят самостоятельно. В 90% случаев патологические факторы сопровождаются неприятными ощущениями в области колена и опуханием тканей.
Патологические причины крепитации:
- ревматоидный и псориатический артроз или артрит
- воспалительные процессы в суставе и околосуставных тканях
- травмы: растяжения, переломы, разрывы связок
Также нарушения функций коленного сустава вызывают явления, связанные с неправильной организацией режима питания и отдыха:
- чрезмерная масса тела
- недостаток движения
- избыток соли и сахара в рационе
- чрезмерная нагрузка на коленные суставы
- неправильная техника выполнения упражнений
Крепитация может развиться на фоне эндокринных заболеваний и острых респираторных инфекций, которые провоцируют изменение тканей связок и суставов.
Гонартрозом называется разрушение хрящевых тканей в результате чрезмерных нагрузок. Проявляется болью в колене по утрам, которая со временем приобретает постоянный характер. В запущенных случаях хруст в суставе сопровождается сильной болью и резким ограничением двигательной активности.
Часто хруст в коленях возникает при повреждении менисков. Проблему провоцирует резкий рывок или движение, в результате чего теряются амортизирующие функции хрящей. При повреждении менисков в полости сустава накапливается кровь и смазка. В зависимости от сложности разрыва, заживление может протекать самостоятельно, но чаще необходима серьёзная медицинская помощь вплоть до оперативного лечения.
Ревматоидным артритом называется тяжёлый недуг воспалительного характера, вызывающий боль и деформацию суставов. Первые симптомы — боль в колене и отёк мягких тканей. Неприятные ощущения усиливаются при сгибании сустава и надавливании на колено, особенно после сна. В запущенных случаях пациент полностью теряет двигательную активность колена.
Подагра — болезнь, которая возникает вследствие скопления чрезмерного количества солей мочевой кислоты в суставных тканях. В большинстве случаев вызывает потерю двигательной активности и инвалидизацию пациента в дальнейшем.
Симптомы подагрического артрита:
- ночные приступы боли, которые не уменьшаются после приёма обезболивающих препаратов
- резкое ограничение диапазона движений
- хруст при сгибании и разгибании колена
- покраснение и отёк колена
Заболевание чаще встречается у мужчин после 40 лет, но в женщин протекает намного тяжелее.
Прогрессирование синдрома гипермобильности наблюдается в результате неврологических, гормональных нарушений. Сопровождается болью и хрустом в коленях и встречается у людей с врождённой гибкостью суставов. Примечательно, что у женщин данное заболевание протекает с более выраженными симптомами, чем у мужчин, а, соответственно, чаще диагностируется.
Фосфорно-калиевый дефицит или остеопороз — патологическое изменение количества кальция и фосфора в костных тканях колена. Недуг развивается на фоне гормональных нарушений, заболеваниях желудка или кишечника, болезней внутренних органов и несбалансированного питания. Характерные признаки заболевания — потрескивание во время сгибания и разгибания сустава, уменьшение двигательной активности.
Патологическое увеличение массы тела сопровождается нарушением функциональности коленных суставов. Из-за большой нагрузки они постепенно разрушаются, появляется характерный хруст во время движения. Чем выше степень ожирения, тем хуже состояние суставов.
Хондроматозом называется хроническая болезнь, при которой синовиальная оболочка преобразуется в хрящ. В процессе патологических изменений возникают небольшие доброкачественные образования. В запущенных случаях больные участки полностью превращаются в кость. При этом ухудшается снабжение сустава кровью, и уменьшается образование синовиальной жидкости.
- хруст в колене
- скопление жидкости в суставах
- уменьшение двигательной активности
- местное увеличение температуры
- отёк тканей в области колена
Заболевание может протекать бессимптомно, пока образования не достигнут в размере 1 см.
Недуг, при котором воспаляется синовиальная сумка с жидкостью, называется бурситом. Может иметь инфекционное и неинфекционное происхождение.
- травмы колена
- неправильная нагрузка на суставы
- инфекционные заболевания
Симптомы бурсита — покраснение и отёчность в области колена, болезненные ощущения, дискомфорт в суставе во время движения и его увеличение. При инфекционном бурсите повышается температура тела, появляется тошнота, и наблюдается общее ухудшение состояния здоровья.
Рассекающий остеохондрит — недуг, при котором небольшая часть хряща отслаивается от кости в районе сустава. Симптоматика заболевания зависит от стадии:
- 1 этап — размягчение и отмирание кусочка хрящевой ткани, появление лёгких болей.
- 2,3 этапы — возникновение воспалительного процесса синовиальной оболочки, некротизированная ткань хряща смещается на поверхности сустава, не отрываясь. Появляется хруст в колене и длительная болезненность.
- 4 этап — отделившийся некротизированный кусочек хряща перемещается в его полость. Симптоматика становится ярко выраженной: увеличивается интенсивность болей, блокируется двигательная активность.
Самые действенные методы диагностики — рентгенографическое исследование, КТ, МРТ. В запущенных случаях может понадобиться оперативное вмешательство.
Остеофиты — костные образования из хрящевой ткани, которые возникают вследствие нарушения обменных процессов в организме, сильных нагрузок на суставы, а также хронических заболеваний хрящей и суставов невоспалительного происхождения.
Симптомы появления остеофитов в суставах коленей:
- хруст во время сгибания и разгибания колена
- неприятные ощущения в колене при перемене погоды
- боль в колене
- затруднение разгибания колена после пробуждения
Наиболее достоверные методы диагностики остеофитов — МРТ и КТ, с помощью которых проводится сканирование сустава, и определяется наличие наростов. Лечение производится консервативным или оперативным методами.
При полном или неполном вывихе сустава его функциональность нарушается. В момент получения травмы слышен характерный хруст и ощущается сильная боль. Так как коленный сустав надёжно укреплён связками, вывихи колена диагностируются нечасто. К ним относятся вывихи надколенника, голени, а также головки малоберцовой кости.
Хруст в колене может возникнуть вследствие перелома проксимальных отделов голени или надколенника, а также дистального отдела кости бедра. Во время получения травмы повреждаются суставные капсулы и мягкие ткани. Осколки кости могут вызвать разрыв нерва или сосуда колена.
Растяжение и разрыв крестообразных и коллатеральных связок коленного сустава возникает вследствие чрезмерных физических нагрузок и резких упражнений. Эта проблема может привести к нестабильности суставов в местах повреждения. Из-за нарушения анатомических особенностей сустава и неравномерно распределённой нагрузки в коленях возникают щелчки и хруст. Вследствие этих изменений ткани сустава изнашиваются и деформируются.
Из-за травм колена нередко возникают разрывы сухожилий, которые осложняются кровоизлияниями в полость сустава. Если разрыв сухожилий произошёл в месте крепления к надколеннику, можно услышать сильно выраженный хруст.
Разрушение хряща задней части надколенника называется хондромаляцией. Патология возникает из-за чрезмерного истончения хрящевых тканей и появления на них трещин. Постепенно недуг переходит на надколенник и мыщелки. Провоцирующие факторы — сильная нагрузка на суставы, травмы, аномалии развития надколенников. Главный симптом недуга — сильная боль, сопровождающаяся щелчками при движении.
Потрескивание и боль в суставе — повод насторожиться. Своевременное обращение к специалисту поможет предупредить серьёзные проблемы со здоровьем. Первым врачом, которого следует посетить с крепитацией, является терапевт. Он проведёт визуальный осмотр, назначит необходимые для диагностики лабораторные анализы и исследования.
После осмотра пациента, терапевт выдаст направление на консультацию с врачом узкой специализации:
- ортопедом
- остеопатом
- хирургом
- мануальным терапевтом
- травматологом
- неврологом
- ревматологом
- диетологом
Лечение назначается после прохождения всех необходимых исследований и специалистов.
Для диагностики заболевания понадобится комплексное медицинское обследование, которое включает анализ крови на выявление ревматоидного фактора, рентгенографию, УЗИ внутренних органов, МРТ или КТ. Направление выдаёт врач после визуального осмотра и опроса пациента. На основе полученных данных назначается дальнейшее лечение с помощью лекарственных препаратов, физиотерапевтических процедур, корректирования питания или хирургического вмешательства.
Первое, что стоит сделать для лечения крепитации — организовать правильное сбалансированное питание. Достаточное количество минеральных веществ и витаминов в организме способствуют выработке синовиальной жидкости. Для этого необходимо употреблять:
- витамины групп С и D
- витамины группы В (2,5,9)
- коллаген
- гиалуроновую кислоту
В ежедневное меню необходимо включить мясо курицы, баранину и говядину, а также достаточное количество овощей, фруктов и ягод. Улучшению функциональности суставов и хрящей колена способствуют орехи, растительное или оливковое масло, яйца и бобовые. В дополнение к диете рекомендуется делать лёгкие физические упражнения для улучшения обмена веществ. О том, какие движения допускается выполнять при боле в коленях, необходимо проконсультироваться с доктором.
Лекарства при хрусте в колене врач назначает на основании поставленного диагноза. Если были выявлены дегенеративные изменения на фоне артроза или артрита, то показаны препараты, направленные на восстановление хрящевых тканей и улучшение их функциональности. После получения травмы колена назначаются лекарства, способствующие снятию воспаления и снижения болевых симптомов. При необходимости пациенту на ногу накладывается гипс или тугая повязка, после чего обеспечивается покой до полного выздоровления.
- кортикостероиды и гормональные препараты
- обезболивающие средства в форме мазей, таблеток или капсул, уколов
- инъекции заменителя суставной жидкости
- препараты с содержанием хондроитина для восстановления хряща в форме мазей, капсул или таблеток
- нестероидные противовоспалительные средства — таблетки или мази
- хондропротекторы
В лечении хруста в коленном суставе помогают согревающие мази с содержанием змеиного яда, перца, камфары и перечной мяты.
Хирургические методы лечения хруста допустимо применять в случаях, когда консервативная терапия и физиотерапия не даёт результат.
Для профилактики хруста и боли в коленях необходимо снизить нагрузку на суставы. После активных движений и физических упражнений следует сделать растяжку, и дать суставам расслабиться.
Для профилактики крепитации рекомендуется:
- избегать переохлаждения
- пить достаточное количество воды
- во время длительного сидения на одном месте включать короткие периоды приседаний
- выбирать удобную обувь
- следовать правильной технике выполнения упражнений
- при наличии предрасположенности к воспалению суставов носить ортопедическую обувь с супинаторами
Ещё одно важное правило профилактики хруста в суставах — сбалансированное питание и отсутствие вредных привычек. Чрезмерное количество сахара и соли в рационе человека способствуют ухудшению состояния хрящевых тканей коленных суставов.
источник
Хрустит и щелкает колено. Причины появления хруста в колене. Хруст при ходьбе, сгибании и разгибании, приседании. Патологии, вызывающие хруст и щелканье в колене
Одной из самых распространенных причин возникновения хруста и щелчков в колене является травматизм. Также частой причиной появления хруста в коленном суставе является ожирение, при котором оказывается чрезмерная нагрузка на коленный сустав, структуры которого начинают постепенно разрушаться. Нередко к хрусту в коленном суставе приводит неправильно подобранная обувь, особенно на плоской подошве или высоких каблуках, которая способствует тому, что на коленный сустав оказывается увеличенная нагрузка. В результате происходит постепенная деформация суставного хряща.
Внешними ориентирами передней области колена являются надколенник, бугристость большеберцовой кости, надмыщелки бедренной кости, мыщелки большеберцовой кости и головка малоберцовой кости.
В передней области колена расположены следующие структуры:
- кожа и подкожно-жировая клетчатка;
- фасции;
- сухожилия мышц бедра;
- надколенник.
Кожа и подкожно-жировая клетчатка
Кожа передней области колена является плотной и подвижной, через нее хорошо прощупывается надколенник. Кожа этой области отличается богатым кровоснабжением. Жировые отложения развиты слабо, в них проходят поверхностные кровеносные и лимфатические сосуды, нервы. Медиальный (серединный) отдел области колена иннервируется подкожным нервом, центральная часть колена иннервируется кожными ветвями бедренного нерва, латеральный кожный нерв бедра иннервирует латеральный (боковой) отдел передней области колена.
Фасции
Фасция – это оболочка из соединительной ткани. Область колена покрыта собственной и поверхностной фасциями. Собственная фасция является продолжением широкой фасции бедра. Под ней расположена сосудистая сеть (коленная суставная сеть), которая обеспечивает кровоснабжение передних отделов коленного сустава. Поверхностная фасция состоит из двух листков, между которыми расположены подкожные сумки (полости, которые выстланы синовиальной оболочкой и заполнены синовиальной жидкостью).
Сухожилия мышц бедра
Через область колена проходит сухожилие четырехглавой мышцы бедра. Оно перекидывается через надколенник и прикрепляется к большеберцовой кости и, в то же время, служит связкой надколенника.
Надколенник
Надколенник является самой большой сесамовидной костью (расположенной в толще сухожилия) скелета человека. Он расположен в толще сухожилия четырехглавой мышцы бедра. В надколеннике различают верхушку и основу. Задней поверхностью надколенник прилежит к надколенниковой поверхности бедренной кости.
Внешними ориентирами задней области колена являются контуры полуперепончатой, полусухожильной и двуглавой мышц бедра. В центре задней области колена расположена подколенная ямка.
В задней области колена расположены следующие структуры:
- кожа и подкожно-жировая клетчатка;
- фасции;
- сухожилия;
- подколенная ямка.
Кожа и подкожно-жировая клетчатка
Кожа задней области колена является тонкой и подвижной. Жировые отложения хорошо развиты, в них проходят поверхностные нервы и сосуды.
Фасции
Подколенная фасция является продолжением широкой фасции бедра. Она является плотной, в ней имеются отверстия для прохождения нервов и сосудов.
Сухожилия
Сухожилие двуглавой мышцы бедра прикрепляется к головке малоберцовой кости, сухожилие полусухожильной мышцы прикрепляется к большеберцовой кости. Сухожилие полуперепончатой мышцы прикрепляется частично к медиальному мыщелку большеберцовой кости и частично к капсуле коленного сустава.
Подколенная ямка
Подколенная ямка имеет ромбовидную форму и ограничена сухожилиями. Дном подколенной ямки является капсула коленного сустава.
Подколенная ямка ограничена сухожилиями следующих мышц:
- полуперепончатая и полусухожильная мышцы;
- двуглавая мышца бедра;
- латеральная и медиальная головки икроножной мышцы.
В подколенной ямке расположен сосудисто-нервный пучок, общий малоберцовый нерв, глубокие лимфатические узлы и синовиальные сумки. Сосудисто-нервный пучок образован подколенной артерией, подколенной веной и большеберцовым нервом. Наиболее поверхностно в нем расположен нерв, немного кнутри от него находится вена, и наиболее глубоко расположена артерия.
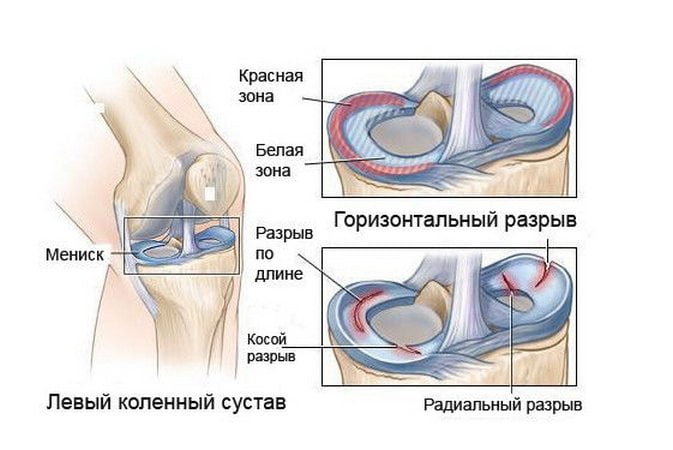
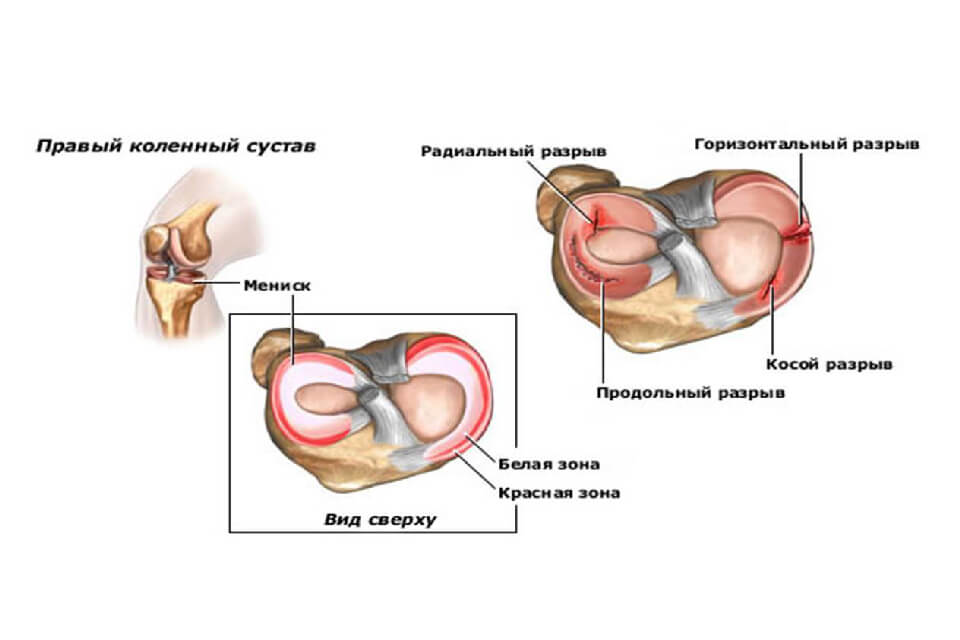
Коленный сустав является самым крупным и сложно устроенным суставом человеческого организма. Его образуют бедренная кость, надколенник и большеберцовая кость. Малоберцовая кость, несмотря на то, что ее головка расположена в области колена, в образовании коленного сустава не участвует. Суставные поверхности мыщелков бедренной кости соединяются с покрытыми хрящевой тканью суставными площадками большеберцовой кости. Хрящевая ткань обеспечивает скольжение суставных поверхностей по отношению друг к другу. Между суставными поверхностями, образующими данный сустав, расположены мениски, которые обеспечивают конгруэнтность сустава (взаимное соответствие формы суставных поверхностей) и играют роль амортизатора (смягчение ударов и защита от перегрузок). Наружные края менисков являются утолщенными, к ним прикрепляется суставная капсула. В зависимости от интенсивности кровоснабжения, в менисках различают три зоны – красная (с интенсивным кровоснабжением), красно-белая (переходная) и белая (со слабым кровоснабжением).
Связками, укрепляющими коленный сустав, являются:
- связка надколенника;
- малоберцовая коллатеральная связка;
- большеберцовая коллатеральная связка;
- косая подколенная связка;
- дугообразная подколенная связка;
- поперечная связка колена;
- передняя и задняя крестообразные связки;
- задняя мениско-бедренная связка.
Главной функцией связок коленного сустава является участие в осуществлении движений и обеспечение стабильности коленного сустава.
В коленном суставе возможны следующие виды движений:
- сгибание;
- разгибание;
- наружная и внутренняя ротация (вращение).
Поверхность суставной полости покрыта синовиальной оболочкой. Синовиальная оболочка образует завороты коленного сустава, за счет которых обеспечивается увеличение полости коленного сустава, а при развитии воспалительных процессов в них скапливается жидкость. Верхние и передние завороты являются удобным местом для пункции коленного сустава. Синовиальная оболочка коленного сустава также образует полости, которые содержат синовиальную жидкость – синовиальные сумки. Они являются вспомогательными структурами сустава, которые амортизируют удары, предотвращая повреждение коленного сустава. Воспалительный процесс, возникший в синовиальных сумках (бурсит), может привести к поражению всего сустава.
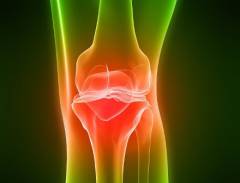
Структурами, поражение которых может привести к появлению хруста в колене, являются:
- дистальный отдел бедренной кости;
- проксимальный отдел большеберцовой кости;
- надколенник;
- мениски;
- суставной хрящ;
- суставная капсула.
Хруст может появиться при поражении одной из перечисленных структур или как следствие поражения нескольких структур одновременно.
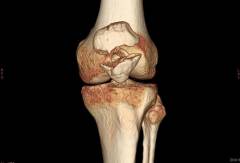
Основными причинами хруста в колене являются:
- гонартроз;
- повреждение менисков;
- ревматоидный артрит коленного сустава;
- подагрический артрит коленного сустава;
- гипермобильность коленного сустава;
- нарушение фосфорно-кальциевого обмена;
- ожирение;
- хондроматоз коленного сустава;
- бурсит коленного сустава;
- рассекающий остеохондрит;
- остеофиты коленного сустава;
- вывих коленного сустава;
- перелом костей, формирующих коленный сустав;
- поражение связок коленного сустава;
- поражение сухожилий;
- хондромаляция надколенника.
Гонартроз – это заболевание коленного сустава, характеризующееся дистрофическими изменениями (нарушение питания тканей сустава), постепенным изнашиванием суставного хряща и деформацией сустава. Данное заболевание обладает высоким риском инвалидизации, то есть может привести к инвалидности разной степени. Гонартроз встречается в два раза чаще у женщин, чем у мужчин. С возрастом риск появления гонартроза становится выше.
Главной причиной возникновения гонартроза является дисбаланс между механическим давлением, действующим на сустав и регенерационными (восстановительными) способностями тканей.
Существуют следующие виды гонартроза:
- Первичный гонартроз, который может возникнуть вследствие гормонального дисбаланса, генетических и метаболических нарушений, нарушений кровообращения и др.
- Вторичный гонартроз возникает из-за действия внутрисуставных и внесуставных причин. К внутрисуставным причинам относятся внутрисуставные травмы (перелом), поражение менисков, менискэктомия (операция по удалению менисков коленного сустава). Внесуставной причиной может быть поражение коленного сустава при патологиях тазобедренного сустава – вывих, неправильно выполненный артродез (операция, которая выполняется с целью обеспечения полной неподвижности сустава).
С прогрессированием заболевания поражение суставных структур становится более выраженным, что отражается на клинической картине.
В течении гонартроза различают пять стадий:
- 1 стадия. Происходит первичное поражение гиалинового хряща. Клетки хрящевой ткани дегенерируют (разрушаются) и не могут выполнять свои функции (рост и регенерация хряща).
- 2 стадия. Появляются трещины в хряще, которые могут распространиться до субхондральной хрящевой пластинки (слой кости, расположенный непосредственно под хрящом). Появляются фрагменты хряща, которые раздражают синовиальную оболочку и ведут к ее воспалению (синовит).
- 3 стадия. Синовиальная оболочка гиперплазируется (увеличивается в размерах), появляются краевые остеофиты (наросты на поверхности кости).
- 4 стадия. Субхондральная хрящевая пластинка разрушается, что может сопровождаться образованием кист и утолщением суставной капсулы.
- 5 стадия. Характерно появление грануляционной ткани (ткань, которая появляется при заживлении воспалительных очагов) в области поражения кости. Суставные поверхности на этом этапе значительно деформированы.
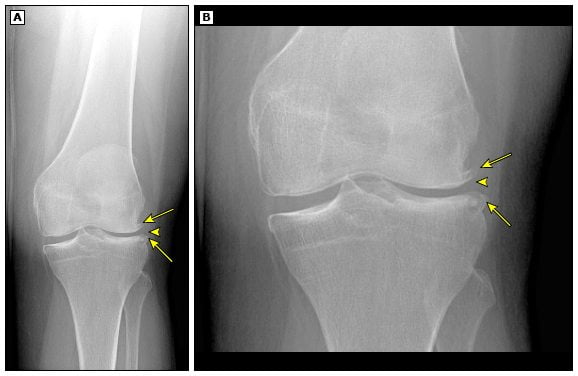
Повреждение менисков является травмой коленного сустава, которая встречается очень часто. Повреждения внутреннего мениска встречаются намного чаще (80 – 90% случаев) в связи с особенностями анатомического строения (он является малоподвижным). Повреждение наружного мениска, несмотря на то, что встречается реже, протекает более трудно, так как стабильность сустава поражается больше.
Мениски могут быть повреждены при прямом или непрямом действии повреждающего фактора на них. Наиболее частыми причинами являются резкое разгибание коленного сустава, прыжки, резкий поворот голени кнутри или кнаружи.
Основными клиническими проявлениями повреждения менисков коленного сустава являются:
- Блокада сустава – это сопротивление, которое появляется при попытке разгибания. Блокада является временным явлением и часто появляется при приседании, ходьбе.
- Боли в области коленного сустава, которые часто появляются при ходьбе, увеличенной нагрузке на сустав. Особенно выраженными являются боли при спускании и подъеме по лестнице.
- Симптом «щелчка» появляется обычно при ходьбе и связан с «перекатыванием» голени через препятствие (пораженный мениск).
- Выпот (скопление синовиальной жидкости) в полости коленного сустава. Его появление связано с воспалением синовиальной оболочки.
- Гемартроз (скопление крови в полости коленного сустава).
Заживление после повреждения мениска возможно, только если оно произошло в паракапсулярной (красной) зоне, которая является хорошо кровоснабженной. Если произошло повреждение аваскулярной (белой) зоны мениска, заживление невозможно. В таком случае требуется хирургическое вмешательство.
Ревматоидный артрит – это аутоиммунное заболевание (нарушение иммунной системы с выработкой антител, которые разрушают собственные ткани организма), которое характеризуется хроническим воспалением сустава с преимущественным поражением синовиальной оболочки. Данное заболевание диагностируется примерно в два раза чаще у женщин и может поражать все возрастные группы. Ревматоидный артрит может проявляться как моноартрит (поражение одного сустава) или полиартрит (поражение нескольких суставов одновременно).
Причины появления ревматоидного артрита неизвестны. Считается, что провоцирующими факторами могут быть травмы, переохлаждение, физическое перенапряжение и др.
На первых стадиях ревматоидного артрита коленного сустава пациенты могут выполнять ежедневные нагрузки, а на последних стадиях движения являются ограниченными либо их выполнение полностью невозможно.
Основными симптомами ревматоидного артрита коленного сустава являются:
- Боль, которая появляется как при движении, так и при пальпации (ощупывание).
- Припухлость колена, связанная со скоплением жидкости в полости сустава, а также отечностью околосуставных тканей.
- Утренняя скованность в суставах, выраженность которой зависит от степени тяжести заболевания.
- Деформация (нарушение формы) коленных суставов.
- Контрактура коленного сустава – это ограничение движений в коленном суставе вследствие его воспаления, которое проявляется сопротивлением при попытке сделать движения.
- Атрофия четырехглавой мышцы бедра (нарушение питания, структуры и функций мышечных клеток).
Подагрический артрит коленного сустава – это заболевание, которое возникает в связи с нарушением обмена мочевой кислоты, соли которой накапливаются в тканях и вызывают соответствующую клиническую симптоматику. Накопление уратов (солей мочевой кислоты) может быть связано с их чрезмерным образованием или нарушением выделения из организма. Это заболевание чаще всего поражает мужчин в возрасте старше 40 – 50 лет. Локализация подагрического артрита в коленной области встречается довольно редко.
Подагрический артрит может иметь много клинических форм. Наиболее распространенными формами данного заболевания являются острый и хронический подагрический артрит. Данное заболевание в основном проявляется в виде приступов, которые чаще всего появляются ночью и сопровождаются очень интенсивной (сильной) болью в суставе, которая не купируется обезболивающими препаратами. В межприступный период симптомы стихают. При попытке осуществить движения в коленном суставе появляется хруст, движения являются ограниченными. В области пораженного сустава появляется припухлость, гиперемия (покраснение), местное повышение температуры.
Синдром гипермобильности коленных суставов (гипермобильный синдром) – это заболевание, для которого характерна повышенная гибкость и чрезмерная подвижность коленного сустава. Гипермобильный синдром наиболее часто является следствием генетических нарушений (первичный гипермобильный синдром). Также чрезмерная подвижность может быть вторичной, когда она возникает как следствие воспалительных заболеваний суставов или неврологических и гормональных нарушений. Данное заболевание связано с нарушением синтеза коллагена, вследствие чего при этом заболевании часто происходит растяжение связок, вывихи и подвывихи, быстрое изнашивание суставного хряща.
Хруст в колене является основным симптомом данного заболевания. Часто этот симптом сопровождается болью в суставе. Боль, как правило, появляется при выполнении физических упражнений. В области коленного сустава может появиться припухлость в связи с развитием воспаления синовиальной оболочки. При клиническом осмотре выявляется один из основных симптомов заболевания – избыточная подвижность.
Кальций и фосфор являются элементами, для которых костная ткань является своеобразным депо. Недостаток кальция и фосфора или нарушение их соотношения, в первую очередь, сказывается на состоянии скелета.
Основными симптомами нарушения фосфорно-кальциевого обмена являются:
- хруст и щелчки в колене при движении;
- ограничение подвижности;
- боль при движениях, а при выраженных нарушениях и в покое;
- деформация сустава.
Нарушение фосфорно-кальциевого обмена может быть связано с врожденными аномалиями или нерациональным питанием (недостаточное содержание кальция и фосфора в рационе).
Ожирение – это увеличение массы тела за счет чрезмерного отложения жировой ткани. Ожирение очень часто сопровождается поражением колена с появлением хруста при движениях. Механизм появления хруста достаточно прост и связан с тем, что при увеличенном весе на коленный сустав оказывается большая нагрузка, которая способствует его постепенному разрушению. Своевременная борьба с ожирением помогает предотвратить проблемы с суставами.
Ожирение может быть следствием гиподинамии (малоподвижность), переедания, генетической предрасположенности, гормонального сбоя.
Выделяют 4 степени ожирения:
- 1 степень. Нормальная масса тела превышена на 20 – 30%.
- 2 степень. Избыточная масса составляет 30 – 40%.
- 3 степень. Масса тела превышает норму на 50 – 99%.
- 4 степень. Превышение идеальной массы тела на 100% и более.
Чем выше степень ожирения, тем выше риск поражения суставных структур и появления крепитации в колене при движениях.
Хондроматоз коленного сустава – это заболевание, при котором происходит метаплазия (замещение одного вида клеток клетками другого вида) хрящевой ткани сустава с образованием хрящевых (хондромных) тел. Хондромные тела являются свободными внутрисуставными образованиями, которые приводят к блокаде сустава. Хондроматоз может быть врожденным (когда происходят нарушения при эмбриональном развитии суставов) и приобретенным (реакция на внешние причины). Врожденная форма хондроматоза встречается крайне редко. В редких случаях происходит озлокачествление патологического процесса (он принимает вид опухоли).
Хондроматоз может протекать в виде стабильной и прогрессирующей формы. При стабильной форме продуцируется 10 – 25 хрящевых тел, и на этом патологический процесс останавливается. Для прогрессирующей формы характерно постоянное образование хрящевых тел, которые накапливаются в суставе и могут полностью покрыть синовиальную мембрану.
Для хондроматоза коленного сустава характерно одностороннее поражение. Поражение обоих коленных суставов встречается редко.
Симптомами хондроматоза коленного сустава являются:
- боль в коленном суставе;
- хруст при движении в коленном суставе;
- ограниченность движений;
- частые блокады;
- припухлость области коленного сустава.
Первым симптомом данного заболевания является боль, а затем появляется хруст в колене при движении. Далее, с появлением более крупных хондромных тел, хруст и боль становятся более выраженными. Визуально отмечается деформация коленного сустава.
Бурсит – это воспаление синовиальных сумок. Существует несколько типов бурсита коленного сустава в зависимости от локализации воспалительного процесса. Бурситы могут быть поверхностными и глубокими. Наиболее часто поражается препателлярная сумка, расположенная над надколенником. Пусковым фактором для развития бурсита обычно являются травмы коленного сустава. Также распространенной причиной бурсита являются чрезмерные физические нагрузки. В некоторых случаях бурсит является инфекционным (септическим), то есть развивается вследствие действия патогенных микроорганизмов, попавших в синовиальную сумку с током крови или при открытых травмах коленного сустава.
Основными клиническими проявлениями бурсита коленного сустава являются:
- боль в области колена;
- припухлость;
- ограниченность движений;
- хруст при попытке осуществить движения.
Хруст при бурсите появляется как следствие воспаления синовиальных сумок. Точный диагноз зачастую можно установить при клиническом осмотре. Разновидностью бурсита коленного сустава является киста Бейкера, которую также называют бурситом подколенной ямки. Данное заболевание проявляется припухлостью задней области колена, ограничением движений в суставе, болевыми ощущениями при движении.
Рассекающий остеохондрит (болезнь Кенига) – это патологическое состояние, при котором происходит постепенное отслаивание хрящевой пластинки, покрывающей кость. В финальной стадии заболевания отслаивание может быть полным. Почти в 95% случаев рассекающий остеохондрит локализуется в коленном суставе.
Чаще данное заболевание поражает взрослых (20 – 40 лет), преимущественно мужчин. Причины появления рассекающего остеохондрита не выяснены окончательно. Основными факторами, которые могут привести к развитию данного заболевания, считаются травмы, нарушение кровоснабжения области колена, постоянные чрезмерные нагрузки.
В развитии рассекающего остеохондрита коленного сустава различают 3 стадии:
- 1 стадия. Характерно воспаление синовиальной оболочки, сопровождаемое болью и припухлостью сустава, которые обычно появляются после нагрузки и исчезают после отдыха.
- 2 стадия. Боль становится более выраженной и сохраняется длительное время.
- 3 стадия. Боль становится постоянной. При полном отслаивании хрящевого фрагмента он может превратиться в свободное тело и привести к блокаде сустава и появлению хруста при движении.
Все симптомы после проведения соответствующего лечения, как правило, исчезают.
Вывихи колена встречаются несколько реже, чем вывихи других суставов в связи с тем, что он прочно укреплен связками и является стабильным. Вывих коленного сустава может быть полным или неполным (подвывих). При вывихе или подвывихе нарушается функциональность коленного сустава. В момент вывиха слышен щелчок, который формируется из-за смещения суставных поверхностей относительно друг друга.
К вывихам коленного сустава относятся:
- Вывих голени. Вывих голени – это заболевание, которое встречается довольно редко и сопровождается смещением костей голени относительно бедренной кости. Данное заболевание имеет очень тяжелое течение, так как кроме вывиха костей голени происходит разрыв суставной капсулы, повреждение связок и суставных поверхностей, менисков, нервов и сосудов. При вывихе голени направление ее смещения может быть передним, задним, боковым (латеральным и медиальным), смешанным. Наиболее распространенным является передненаружное направление смещения голени. Сразу после травмы появляется резкая боль, сустав деформируется. Выполнение активных движений является невозможным, а пассивные движения выполнять опасно, так как можно повредить сосуды или нервы колена. При полном вывихе нога остается в выпрямленном положении и укорочена. При подвывихе нога остается в положении сгибания и не укорочена.
- Вывих головки малоберцовой кости встречается очень редко при разрыве межберцового синдесмоза (место соединения большеберцовой и малоберцовой кости друг с другом). Самой распространенной причиной является падение на согнутую в коленном суставе ногу. Вывих головки малоберцовой кости может осложниться повреждением малоберцового нерва.
- Вывих надколенника. Вывих надколенника, как правило, вызван травмами или дисплазией (нарушение развития органа или ткани на этапе внутриутробного развития или после рождения) надколенника. Дисплазия надколенника приводит к его латеропозиции (расположение надколенника на наружном мыщелке), которая проявляется недоразвитием наружного мыщелка бедра и надколенника, деформацией коленного сустава. Различают травматический и привычный вывих надколенника. Травматический вывих может быть боковым, ротационным (поворот надколенника вокруг вертикальной оси) и вертикальным (поворот надколенника вокруг горизонтальной оси с его внедрением в суставную щель). Привычный вывих – это вывих, который возникает повторно. К его возникновению может привести даже незначительная травма. Вывих надколенника сопровождается сильной болью. Положение конечности зависит от направления смещения надколенника. Так, при боковом вывихе нога находится в согнутом положении, при ротационном вывихе нога выпрямлена. Движения в коленном суставе являются ограниченными.
К переломам, которые сопровождаются хрустом в колене, относятся переломы дистального отдела бедренной кости, проксимального отдела голени и надколенника. Хруст в данном случае слышен в момент перелома, а также при попытке осуществить движения в коленном суставе.
Перелом проксимального отдела большеберцовой кости встречается примерно в пять раз чаще, чем переломы других костей, формирующих коленный сустав. Практически всегда при переломах происходит повреждение мягких тканей, суставной капсулы. Смещение костных отломков может привести к поражению большеберцового нерва или сосудисто-нервного пучка колена.
Перелом дистального отдела бедренной кости подразумевает перелом мыщелков. Чаще всего причиной является падение с высоты, ДТП (дорожно-транспортное происшествие), остеопороз (снижение плотности костной ткани). Перелом мыщелков может быть внутрисуставным или внесуставным, в зависимости от расположения линии перелома.
Наиболее частой причиной перелома надколенника является падение на согнутое колено или прямой удар по передней области колена. Чаще всего встречается горизонтальный перелом надколенника, что связано с тем, что сухожилие четырехглавой мышцы бедра прикрепляется к верхней его части и при действии травмирующего фактора оно тянет надколенник вверх. Как правило, происходит смещение отломков. Реже встречаются вертикальные и многооскольчатые переломы надколенника.
Наиболее тяжело протекает поражение коллатеральных и крестообразных связок коленного сустава, которое сопровождается их растяжением или полным разрывом. Поражение связок возникает из-за больших нагрузок на коленный сустав или выполнения резких движений.
Повреждение связок может привести к передней, задней, медиальной или латеральной нестабильности сустава. Вид нестабильности зависит от локализации поврежденной связки. В некоторых случаях встречается ротационная нестабильность, которая возникает обычно при повреждении нескольких связок одновременно.
Поражение связок является непрямой причиной возникновения хруста в колене. Хруст и щелчки появляются из-за того, что нарушается нормальная анатомия сустава, и нагрузка, оказываемая на разные части сустава, является неравномерной. При разрыве связок сустав изнашивается, происходит его повреждение и деформация.

При появлении хруста в колене можно также обратиться к следующим специалистам:
- семейный врач;
- терапевт;
- диетолог.
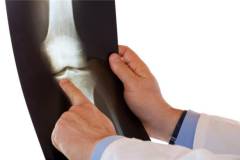
Основными методами диагностики причин хруста в колене являются:
- клиническое обследование;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- УЗИ (ультразвуковое исследование) коленного сустава;
- рентгенологическое исследование коленного сустава;
- исследование синовиальной жидкости;
- артроскопия коленного сустава;
- КТ (компьютерная томография) коленного сустава;
- МРТ (магнитно-резонансная томография) коленного сустава;
- сцинтиграфия.
Клиническое обследование пациента включает в себя выслушивание жалоб пациента, сбор анамнеза (сведения, получаемые при расспросе пациента), осмотр и физикальное обследование, которое включает пальпацию (ощупывание) и аускультацию (выслушивание), определение объема движений в коленных суставах.
Обследование начинается с анализа жалоб пациента. Жалобы на хруст в колене обычно представляют пациенты в возрасте старше 40 лет, что связано с возрастными дегенеративными изменениями в структурах сустава. Наряду с жалобой на хруст в коленном суставе пациенты жалуются на боль, дискомфорт, ограниченную подвижность, утреннюю скованность в коленном суставе.
При сборе анамнеза особенное внимание следует обратить на наличие травм и заболеваний опорно-двигательного аппарата. Врач выясняет, при выполнении каких движений появляется хруст в колене (сгибание, разгибание, приседание, бег, ходьба). Также важен анализ профессиональной деятельности обследуемого пациента, так как очень распространена данная проблема у спортсменов и представителей других профессий, связанных с большими нагрузками на нижние конечности. Необходимо выяснить, не является ли хруст в колене признаком наследственного заболевания (наличие таких же симптомов у близких родственников).
При осмотре могут быть выявлены следующие симптомы патологии колена:
- припухлость области колена;
- гематома (ограниченное скопление крови в подкожной клетчатке);
- деформация колена;
- симметричность патологических изменений;
- поражение кожных покровов и мягких тканей.
Отчетливо чувствуется крепитация в колене при пальпации, если приложить ладонь к передней области колена и в это время осуществлять движения в коленном суставе. Также при пальпации можно определить наличие жидкости в полости сустава, деформацию или патологическую подвижность кости. Прощупываются внешние ориентиры сустава, которые при вывихе или переломе являются смещенными.
Аускультация в данном случае проводится непосредственная (без помощи фонендоскопа), во время которой пациент выполняет активные или пассивные движения конечностью и выслушивается хруст или щелчки.
При определении объема движений в коленном суставе сначала оценивают активные движения (выполняемые самим пациентом), а затем пассивные (выполняемые с помощью врача). Объем движений определяется с помощью специального инструмента (гониометр). При измерении объема движений в коленном суставе изначально нога находится в выпрямленном положении.
УЗИ – это диагностический метод, основанный на способности ультразвуковых волн проходить через ткани с различной интенсивностью и отражаться. Отраженные сигналы фиксируются ультразвуковым датчиком и отображаются на экране. УЗИ коленного сустава – это высокоинформативный метод диагностики патологий колена. Данный метод наиболее информативен при исследовании мягких тканей. УЗИ коленного сустава является доступным, его можно провести практически в любом медицинском учреждении. Также его преимуществами являются безвредность и невысокая стоимость. Специальной подготовки перед проведением УЗИ коленного сустава не требуется.
При визуализации передних и боковых отделов сустава, пациент лежит на спине, а чтобы лучше визуализировать мениски врач просит пациента согнуть ноги в коленях. Для визуализации задних отделов коленного сустава пациента просят лечь на живот.
Признаками патологии колена, которые можно обнаружить при УЗИ, являются:
- Наличие выпота в полости сустава.
- Воспаление синовиальной оболочки, которое сопровождается ее утолщением, пролиферацией (разрастанием) синовиальных ворсинок.
- Разрывы сухожилий и связок отображаются как нарушение их анатомической целостности связки и разрыв волокон.
- Поражение менисков. При поражении менисков отмечается нарушение линии контура менисков, наличие деформации менисков, их фрагментация и дегенерация.
- Наличие инородных тел в полости сустава может быть при проникающих ранениях, переломах.
- Наличие кисты Беккера, которая выглядит как полость, заполненная жидкостью.
- Сужение суставной щели может говорить о синовите, остеоартрозе, ревматоидном артрите.
- Неровные контуры сустава (при воспалительных и дегенеративных заболеваниях).
- Истончение гиалинового хряща обычно встречается при остеоартрозе.
- Воспаление синовиальных сумок проявляется наличием анэхогенных (черного цвета) или гиперэхогенных (белого цвета) зон.
Рентгенологическое исследование назначается часто при диагностике патологий колена, так как является информативным, доступным и недорогим методом. Недостатком данного метода диагностики является лучевая нагрузка на организм.
Рентгенологическими признаками патологии колена являются:
- Изменение положения костей наблюдается при вывихах коленного сустава, переломах бедренной кости и костей голени, а также врожденных аномалиях опорно-двигательного аппарата.
- Изменение костной структуры возникает, как правило, при переломах костей и выражается в прерывании контакта между костными балками (участки губчатого вещества кости). К изменениям костной структуры относится также ее перестройка – остеопороз (снижение плотности костной ткани), остеосклероз (повышение плотности костной ткани).
- Сужение суставной щели наблюдается при дистрофических и воспалительных поражениях коленного сустава. Сужение может быть равномерным и неравномерным. Неравномерное сужение суставной щели обычно наблюдается при артритах.
- Очаги деструкции выглядят на рентгеновском снимке как затемненные или просветленные участки.
- Линия перелома. Линия перелома выглядит как светлая полоса с неровными краями. По линии перелома можно судить о точной локализации перелома (внутрисуставной, внесуставной). Также оценивают направление и протяженность линии перелома.
- Смещение костных отломков может быть поперечным, продольным, боковым, угловым.
- Хрящевые включения и хондромные тела различной формы и размеров наблюдаются при хондроматозе.
Следует учитывать, что на рентгенограмме не отображается или отображается слабо поражение мягких тканей опорно-двигательного аппарата, поэтому рекомендуется проведение и других современных методов диагностики (КТ, МРТ, сцинтиграфия).
Рентгенологическое исследование также проводится после вправления вывихов, лечения переломов с целью контроля эффективности лечения.
Исследование синовиальной жидкости проводится в лабораторных условиях. Проводится макроскопическая оценка, микроскопическое и микробиологическое исследование, исследование физико-химических свойств синовиальной жидкости. Образцы синовиальной жидкости для анализа получают при пункции коленного сустава.
При патологии колена могут быть выявлены изменения следующих показателей:
- Цвет. Желтый цвет синовиальной жидкости может быть при остеоартрозе, кровянистая окраска характерна для травматических поражений коленного сустава. При воспалительных заболеваниях коленного сустава цвет синовиальной жидкости может варьировать от желтого до коричневого.
- Прозрачность. При остеоартрозе синовиальная жидкость является полупрозрачной, при воспалительных заболеваниях – мутная, полупрозрачная.
- Осадок. При ревматоидном артрите часто обнаруживается осадок в синовиальной жидкости, образованный из некротизированных участков синовиальной оболочки и напоминающих рисовые зерна («рисовые тельца»).
- Цитоз (количество клеточных элементов). В норме цитоз составляет 0,1 – 0,5х10 9 /л. При дегенеративных заболеваниях и травматических поражениях коленного сустава данный показатель может достигнуть 2 – 3х10 9 /л, а при воспалительных заболеваниях до 80х10 9 /л.
- Микроскопическое исследование. При микроскопическом исследовании нативного (неокрашенного) мазка могут быть обнаружены рагоциты (зернистые клетки), количество которых при ревматоидном артрите может достигать половины всего клеточного состава синовиальной жидкости. При подагрическом артрите в нативном мазке могут быть обнаружении кристаллы мочевой кислоты.
- Неклеточные элементы. При травматических поражениях в синовиальной жидкости могут быть обнаружены фрагменты хряща, поврежденных связок.
- Клеточный состав. Преобладание того или иного клеточного элемента в синовиальной жидкости помогает в уточнении диагноза и определении степени выраженности патологии. При воспалительных заболеваниях в синовиальной жидкости преобладают нейтрофилы, при дегенеративных заболеваниях – лимфоциты. Таким образом, при ревматоидном артрите количество нейтрофилов может достигнуть 90%, при остеоартрозе количество лимфоцитов может достигнуть 70%.
Артроскопия коленного сустава – это хирургическое вмешательство, которое может быть проведено как с диагностической, так и с лечебной целью. Артроскопия проводится под анестезией. Вмешательство проводится с помощью артроскопа, который представляет собой инструмент, который вводится в полость сустава. При этом делаются два разреза – один для артроскопа, а второй для различных инструментов. Ход процедуры прослеживается на мониторе. В целях улучшения обзора в полость сустава вводится специальная жидкость. От классического хирургического вмешательства артроскопия отличается тем, что при ее проведении повреждение тканей, а также сроки излечения и восстановления являются минимальными.
Патологическими изменениями, которые можно выявить при артроскопии коленного сустава, являются:
- разрыв мениска;
- наличие хондромных тел;
- повреждение хряща;
- рассекающий остеохондрит;
- повреждение крестообразных связок;
- воспаление синовиальной оболочки.
При обнаружении патологий колена при артроскопии зачастую проводится сразу их артроскопическое лечение.
КТ – это высокоинформативный метод послойного исследования состояния костных и суставных структур области колена. Состояние мягких тканей на КТ визуализируется слабо.
При компьютерной томографии осуществляются послойные снимки исследуемой области, что позволяет провести полную оценку состояния области колена.
С помощью КТ коленного сустава можно выявить следующие патологические состояния:
- перелом костей;
- воспаление синовиальной оболочки;
- наличие выпота в полости сустава;
- артрит;
- остеоартроз;
- наличие инородных тел в полости сустава;
- аномалии развития сустава;
- рассекающий остеохондрит.
Специальной подготовки перед проведением компьютерной томографии коленного сустава не требуется. Процедура противопоказана беременным. Результаты исследования можно получить немедленно после проведения процедуры.
КТ коленного сустава может быть проведена с использованием контрастных веществ, с помощью которых улучшается визуализация состояния кровоснабжения исследуемой области.
Магнитно-резонансная томография коленного сустава также обладает высокой информативностью. В отличие от компьютерной томографии, на МРТ качественно визуализируются мягкие ткани.
Специальной подготовки перед проведением МРТ коленного сустава не требуется. Пациенту могут дать успокоительное средство, если он страдает клаустрофобией (боязнь закрытого пространства), так как во время проведения процедуры исследуемого помещают в тоннель томографа. МРТ противопоказана пациентам с протезами и имплантатами с металлическими деталями.
МРТ коленного сустава позволяет диагностировать следующие патологические состояния:
- отек околосуставных тканей;
- наличие выпота в полости сустава;
- растяжение связок и сухожилий;
- повреждения надколенника;
- киста Бейкера;
- гемартроз;
- синовит;
- бурсит.
При травматических поражениях колена необходимо обездвижить конечность, то есть осуществить транспортную иммобилизацию с помощью специальных шин для фиксации конечности или других импровизированных конструкций.
Лечение патологий, приводящих к хрусту в колене, должно включать следующие основные компоненты:
- соблюдение диеты;
- медикаментозное лечение;
- хирургическое лечение;
- восстановительное лечение.
Диета в некоторых случаях (ожирение, подагра) играет ключевую роль в лечении. В случае подагры, для того чтобы предотвратить или остановить накопление солей мочевой кислоты в тканях, рекомендуется ограничить употребление продуктов, богатых пуринами (соединения, конечным продуктом обмена которых является мочевая кислота). К таким продуктам относятся мясо и мясные продукты, рыбные продукты, некоторые фрукты и овощи (брокколи, цветная капуста, финики).
При борьбе с ожирением диета играет важнейшую роль. В каждом случае диета должна подбираться индивидуально диетологом. Наряду с диетой для успешных результатов необходимо прибегать к физическим упражнениям. Соблюдение диеты без предварительной консультации с врачом чревато осложнениями.
Для нормализации фосфорно-кальциевого обмена необходимо увеличить в рационе количество продуктов, богатых легкоусвояемым кальцием и фосфором. Такими продуктами являются сыр, молоко, творог, рыбные продукты.
Медикаментозное лечение назначается практически при всех патологиях, сопровождаемых хрустом в колене. Оно может быть как основой лечения, так и быть в комплексе с хирургическим вмешательством. Медикаментозное лечение может быть местным или общим.
В связи с тем, что причин возникновения хруста в колене много, при лечении могут быть использованы разные группы медикаментов.
| Группа препаратов | Представители группы | Механизм действия | Способ применения |
| Нестероидные противовоспалительные средства (НПВС) |
| Оказывают обезболивающее действие, снимают отек и воспаление. |
|
| Кортикостероиды |
| Обладают выраженным противовоспалительным эффектом. |
|
| Противоподагрические препараты |
| Угнетают образование мочевой кислоты, стимулируют выведение мочевой кислоты, купируют приступы подагрического артрита. |
|
| БПВП (базисные противовоспалительные препараты) |
| Замедляют разрушительные процессы в суставе, ускоряют восстановительные процессы. |
|
| Витаминно-минеральные комплексы |
| Восстанавливают нормальную структуру костной и хрящевой ткани, помогают в борьбе с рахитом. |
|
| Хондропротекторы |
| Питают хрящевую ткань, замедляют дегенеративные процессы в хрящевой ткани, стимулируют регенерацию (восстановление). |
|
Хирургическое лечение назначается, когда консервативные методы не могут обеспечить выздоровление пациента.
Основными видами хирургических вмешательств, которые проводятся для лечения патологий колена, являются:
- артротомия коленного сустава;
- тенорафия;
- артропластика коленного сустава;
- лечебная пункция коленного сустава;
- синовэктомия;
- синовкапсулэктомия;
- артроскопия;
- остеосинтез;
- менискэктомия;
- лечение повреждения связок.
Артротомия коленного сустава
Артротомия коленного сустава проводится как отдельная операция для вскрытия полости сустава с целью эвакуации патологического содержимого, а также для удаления инородных тел из полости сустава. Данное хирургическое вмешательство является более травматичным, чем артроскопия коленного сустава.
Коленный сустав практически не прикрыт мышцами, поэтому доступ к нему не представляет никакой трудности. Доступ может быть передним, задним и парапателлярным (сбоку от надколенника). Наиболее щадящим является парапателлярный разрез, при котором минимально повреждается связочный аппарат.
Тенорафия
Тенорафия – это оперативное вмешательство, которое проводится с целью сшивания сухожилий. Операция показана при резаных, колотых ранах с повреждением сухожилий. Во время операции накладываются сухожильные швы, а затем проводится иммобилизация конечности, для того чтобы обеспечить условия для нормального срастания. Иммобилизационный период длится обычно 4 – 6 недель. Швы должны быть надежными, не способствовать нарушению кровоснабжения сухожилия, сохранять гладкую поверхность сухожилий.
Артропластика коленного сустава
Артропластика – это вид хирургического вмешательства, направленный на восстановление структуры и функций сустава. Артропластика коленного сустава часто назначается при патологиях колена, сопровождаемых контрактурой.
Артропластика коленного сустава проводится в несколько этапов:
- артротомия коленного сустава;
- разъединение суставных поверхностей
- моделирование сустава (заново формируется конфигурация суставных поверхностей);
- обездвиживание конечности с помощью гипсовой лонгеты или скелетного вытяжения;
- разработка сустава с помощью комплекса упражнений.
Разновидностью артропластики является эндопротезирование коленного сустава. Суть данной операции состоит в замене поврежденного сустава эндопротезом (искусственный сустав). Протезы подбираются в каждом случае индивидуально и представляют собой «копию» собственного сустава человека. При этом сохраняется естественная биомеханика коленного сустава, пациенты могут выполнить полный объем движений в суставе.
Лечебная пункция коленного сустава
Лечебная пункция коленного сустава назначается для введения лекарств в полость сустава, а также для эвакуации патологического содержимого из суставной полости (при длительно заживающих гематомах, гемартрозе), которая способствует снижению внутрисуставного давления.
Перед проведением пункции необходимо удостовериться, что патологическая жидкость находится в полости сустава, а не в околосуставных структурах (бурсит). Во время пункции пациент находится в положении лежа на спине с разогнутой в коленном суставе конечностью. Иглу вводят у внутреннего или наружного края основания надколенника на глубину 3 – 4 см. Для лучшей аспирации содержимого сустава надавливают на надколенник. После пункции на коленный сустав накладывают асептическую (стерильную) повязку.
Синовэктомия
Синовэктомия – это хирургическое вмешательство, при котором проводится удаление синовиальной оболочки коленного сустава. Данная операция назначается обычно при ревматоидном артрите, когда воспаление синовиальной оболочки не проходит с помощью медикаментозного лечения. Удаленная синовиальная оболочка заменяется синтетической. Операция проводится при выраженном воспалении синовиальной оболочки с разрастанием ее ворсинок. Синовэктомия противопоказана при обострении и высокой степени активности патологического процесса.
Синовкапсулэктомия
Синовкапсулэктомия – это операция, во время которой проводится удаление синовиальной оболочки и капсулы коленного сустава. Данная операция назначается на поздних стадиях артрита коленного сустава с тотальным выраженным поражением синовиальной оболочки, вовлечением в патологический процесс суставной капсулы.
Артроскопия коленного сустава
Артроскопия коленного сустава является одной из самых часто выполняемых операций на коленном суставе. Это эффективный метод эндоскопической хирургии. Операция выполняется с помощью артроскопа, видеосистемы, различных инструментов. Анестезия может быть местная, спинномозговая или общая. Выбор метода обезболивания лечащий врач осуществляет совместно с анестезиологом, исходя из состояния пациента, степени тяжести заболевания. В зависимости от расположения патологического участка выбирают место артроскопического доступа (латеральный, медиальный, парапателлярный).
Артроскопия может быть проведена при поражениях менисков, остеоартрозе, поражении связок коленного сустава. Во время операции в сустав постоянно подается физиологический раствор из резервуара, который обеспечивает лучшую визуализацию суставной полости благодаря изменению внутрисуставного давления, а также постоянное промывание суставной полости. Операция является минимально травматичной, восстановление происходит максимально быстро.
Остеосинтез
Остеосинтез – это хирургическое вмешательство, которое выполняется с целью репозиции (сопоставление) костных отломков при переломе. Операция выполняется с помощью различных фиксирующих устройств (шурупы, пластины). Фиксация может быть осуществлена с помощью шинирования и компрессии. При шинировании фиксация отломков осуществляется благодаря переносу нагрузки на шину. Компрессия проводится с помощью специальных стягивающих шурупов. Отломки фиксируются в правильном положении. Фиксация костных отломков продолжается до их полного сращения. Остеосинтез может быть внутрикостным, накостным и чрескостным.
Менискэктомия
Менискэктомия – это хирургическое удаление менисков коленного сустава. Менискэктомия может быть полной или частичной. Данная операция может быть выполнена при открытом доступе к коленному суставу или с помощью эндоскопического доступа. При открытой операции выполняется послойное вскрытие суставной полости, мениск удаляется, а затем ткани послойно зашиваются. Открытая менискэктомия выполняется довольно редко в связи с тем, что она является более травматичной. Наиболее часто проводится эндоскопическая менискэктомия, которая является менее травматичной и не требует выполнения большого разреза. В области колена делаются маленькие разрезы (до 0,5 см). Через один разрез вводится миниатюрная видеокамера, подключенная к монитору. Через второй разрез вводятся инструменты, необходимые для проведения операции. Во время операции в полость сустава вводится жидкость, обеспечивающая визуализацию полости сустава.
Лечение повреждения связок
Оперативное лечение проводится при полном разрыве связок коленного сустава. На разорванную связку накладываются швы. В тяжелых случаях проводится аутопластика (с помощью трансплантатов из собственных тканей пациента) или аллопластика (с помощью трансплантатов из синтетических тканей) связок. После проведения операции конечность иммобилизуется на 4 – 6 недель.
Восстановительный этап в лечении причин хруста в колене является завершающим. После лечения медикаментозными и хирургическими методами, которые направлены на восстановление структуры элементов сустава, на восстановительном и реабилитационном этапе проводятся мероприятия с целью восстановления функций сустава. Особенно важен этот период после операций на коленном суставе.
Для восстановления функций сустава назначаются следующие методы:
- ЛФК. Лечебная физкультура – это неотъемлемый этап лечения патологий колена, однако ее применение должно быть рациональным и своевременным, так как слишком раннее начало физических нагрузок может привести к еще большему повреждению тканей, а позднее начало выполнения упражнений чревато проблемами с восстановлением функций коленного сустава.
- Физиотерапия. Физиотерапия – это использование действия физических факторов в лечебных целях. К физиотерапевтическим методам, применяемым при борьбе с причинами хруста в колене, относятся электрофорез (введение лекарств с помощью электрического тока), массаж, тепловые процедуры. Применение данных методов в комплексе позволяет достигнуть хороших результатов.
- Плавание влияет позитивно на обменные процессы в организме. Неоспоримым преимуществом плавания при патологиях колена является отсутствие нагрузки на коленный сустав, в отличие от других видов спорта.
Сгибание и разгибание в коленном суставе являются наиболее часто осуществляемыми движениями. В сгибании и разгибании участвуют структуры, которые ограничивают чрезмерные движения (переразгибание колена) – внутрисуставные связки, суставная капсула, суставной хрящ, мышцы. Сгибание и разгибание выполняются как при различных упражнениях, так и при ходьбе. Хруст в коленном суставе при сгибании и разгибании часто является первым симптомом поражения структур колена.
Такой хруст может быть физиологическим (при малоподвижном образе жизни) и патологическим (при заболеваниях колена). Патологический хруст при сгибании и при разгибании образуется из-за того, что происходит трение пораженных суставных поверхностей. Обычно это связано с деформацией суставного хряща, воспалением синовиальных сумок коленного сустава.
Особенно часто такая проблема встречается у спортсменов. Это связано с тем, что приседание является одним из базовых спортивных упражнений. При выполнении данного упражнения основная нагрузка приходится на мышцы бедра и голени, коленный сустав, поэтому симптомы патологии колена при приседании ярко выражены.
При наличии патологии колена выполнение данного упражнения приводит к механическому раздражению компонентов сустава, что ведет к воспалению синовиальной оболочки, в результате чего нарушается питание суставного хряща. В результате происходит разрушение хряща, поражение суставных поверхностей и их трение друг об друга. Патологиями, которые сопровождаются хрустом при приседании, являются поражение связок, остеоартроз, артрит, травмы менисков.
Хруст и боль в колене практически всегда сопровождают друг друга. Это связано с тем, что, как правило, они вызваны одними и теми же причинами. Причины возникновения хруста и боли в колене могут быть острыми и хроническими. К острым причинам относят травмы коленного сустава. Хронические причины действуют медленно и к ним относятся возрастные и дегенеративные изменения структур сустава (остеоартроз).
Механизм возникновения боли и хруста в колене, как правило, состоит в нарушении конгруэнтности коленного сустава, истончении гиалинового хряща, вследствие чего происходит трение суставных поверхностей друг об друга, что сопровождается хрустом и болевыми и ощущениями. Хруст и боль обычно появляются при выполнении различных движений. Эти симптомы могут появляться по утрам сразу после пробуждения или к вечеру после длительных нагрузок на сустав.
Хруст в колене у ребенка может появиться как следствие следующих патологических состояний:
- Врожденные патологии. Врожденными патологиями, при которых может появиться хруст в колене могут быть нарушения развития костей и суставов, нарушение синтеза коллагена, варусная (О-образная) и вальгусная (Х-образная) деформация нижних конечностей.
- Травмы коленного сустава в детском возрасте могут привести к его серьезному повреждению с деформацией в связи с тем, что в детском возрасте кости и суставы являются более хрупкими. Наиболее часто травмы коленного сустава у детей происходят при падении. У новорожденных травмы могут быть родовыми, то есть произойти во время родов.
- Недостаточность некоторых элементов в питании. Большую роль в поддержании нормального состояния костей и суставов играют такие элементы как кальций, фосфор, витамин Д. Недостаточность витамина Д приводит к развитию рахита, который проявляется поражением костей, суставов, нервной системы, мышц. Нарушение фосфорно-кальциевого обмена приводит к повышенной хрупкости костей, нарушению их развития.
- Ювенильный ревматоидный артрит – это заболевание суставов, которое поражает детей. Причины возникновения данного заболевания не выяснены. Механизм развития ювенильного ревматоидного артрита состоит в поражении иммунной системы, которая начинает воспринимать собственные ткани организма как чужеродные, повреждая их. Заболевание характеризуется воспалением синовиальной оболочки сустава, чрезмерным скоплением синовиальной жидкости в полости сустава, разрушением суставного хряща. Основными клиническими симптомами является боль в суставах, хруст и щелчки при движениях, отечность области колена.
- Остеопороз – это патологическое состояние, которое для которого характерно снижение плотности костной ткани, в результате чего кости становятся очень хрупкими. Остеопороз у детей может быть врожденным как следствие нарушений внутриутробного развития и приобретенным из-за неправильного питания ребенка, приема некоторых лекарственных средств.
Хруст в колене у новорожденных детей и младенцев зачастую связан с врожденными заболеваниями. У подростков хруст чаще появляется как следствие травм коленного сустава, погрешностей в питании.

Основными патологиями, при которых появляется хруст в колене при подъеме по лестнице, являются:
- Гонартроз – это дегенеративное заболевание, которое с возрастом встречается все чаще. При гонартрозе происходит нарушение в синтезе синовиальной жидкости, в результате чего суставной хрящ становится не в состоянии противостоять механической нагрузке. Постепенно происходит разрушение гиалинового хряща коленного сустава, затем поражаются и кости. Хруст появляется как следствие разрушения структур сустава.
- Повреждение менисков. Повреждение менисков – это одна из самых распространенных травм коленного сустава. В большинстве случаев происходит поражение внутреннего мениска, что связано с тем, что он является малоподвижным. При разрыве мениска его часть может свободно перемещаться в полости коленного сустава и ущемляться между суставными поверхностями, вызывая хруст, боль и блокаду (сильное сопротивление при попытке осуществить движения в суставе), а также способствуя разрушению суставного хряща.
- Ревматоидный артрит сопровождается воспалением синовиальной оболочки с увеличенной секрецией синовиальной жидкости. Постепенно происходит разрушение гиалинового хряща. Основными симптомами ревматоидного артрита являются боли и утренняя скованность в коленных суставах, отек колена, хруст и щелчки при движении.
- Поражение связок коленного сустава. При повреждении связок коленного сустава нагрузка, оказываемая на сустав, становится неравномерной (особенно при одностороннем повреждении связок). Поражение связок сопровождается щелчками и хрустом при движении, болью при пальпации и движении. Также может возникнуть нестабильность коленного сустава, что часто встречается при полном разрыве связок.
Если при подъеме по лестнице колено хрустит и щелкает, необходимо обратиться к врачу для выяснения причин появления таких симптомов. Самолечением заниматься не рекомендуется, так как это может привести к необратимым патологическим изменениям в структурах коленного сустава и способствовать еще большему их разрушению.
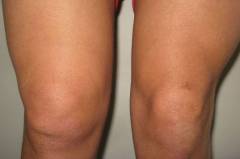
Наиболее часто колени опухают и хрустят при следующих патологических состояниях:
- Артрит коленного сустава. Артрит – это воспалительное заболевание суставов, для которого характерны боли в колене, отек и покраснение области колена. Происходит нарушение функций сустава, движения сопровождаются болью и хрустом в колене. Наиболее часто колено поражает ревматоидный артрит.
- Поражение менисков коленного сустава. Наиболее часто происходит разрыв менисков. Разрыв мениска может произойти на уровне переднего или заднего рога, тела мениска. При этом происходит отрыв участка мениска, который может привести к блокаде сустава. Наиболее часто диагностируют хронические повреждения менисков, сопровождаемые разрушением суставного хряща.
- Бурсит коленного сустава. При воспалении синовиальных сумок коленного сустава, движения становятся затрудненными. Бурсит может появиться как следствие травм или воспалительных заболеваний колена (ревматоидный артрит, подагрический артрит). Наиболее часто встречается препателлярный бурсит, который проявляется отеком чуть выше надколенника, болью и хрустом при попытке сделать движения в коленном суставе.
- Гонартроз. При гонартрозе происходят возрастные дегенеративные изменения в коленном суставе, то есть происходит постепенное разрушение структур сустава. Риск развития гонартроза становится выше с возрастом. Данное заболевание часто сопровождается хрустом в колене и болью, которые изначально появляются при больших нагрузках на сустав, а затем и в покое.
При появлении припухлости и хруста в колене следует провести обследование для выяснения причин появления данных симптомов и назначения соответствующего лечения. Лечение может быть как консервативным, так и хирургическим.

Во время бега хруст может появиться из-за низкого уровня тренированности организма. После бега хруст обычно появляется из-за большой нагрузки, оказанной на сустав. Если хруст в колене появляется каждый раз после бега и сопровождается болью, то необходимо обратиться к врачу для исключения патологии колена.
Хруст в колене после бега может быть вызван следующими патологиями:
- Остеоартроз коленного сустава (гонартроз). При гонартрозе происходит постепенное разрушение суставного хряща и других структур коленного сустава. При этом заболевании бег не рекомендован, так как это может способствовать ускорению дегенеративных процессов.
- Растяжение связок. На микроскопическом уровне растяжение связок выглядит как полный или частичный разрыв волокон. Растяжение связок происходит очень часто, если человек бегает без предварительной разминки.
- Повреждение менисков – это распространенное патологическое состояние, которое сопровождается хрустом в суставе во время и после бега.
- Бурсит коленного сустава. Бурсит – это воспаление синовиальных сумок коленного сустава. Бурсит может появиться в результате чрезмерной нагрузки на коленный сустав при беге.
- Внутрисуставные свободные тела. Внутрисуставными свободными телами называют структуры, которые свободно перемещаются в полости сустава. Такими структурами могут быть фрагменты суставного хряща, менисков, разорванных связок, ворсинки синовиальной оболочки. Некоторые свободные тела могут достигать более 1 см в размерах. Эти структуры приводят к блокаде сустава, ограничению подвижности. Хруст и щелчки появляются как следствие поражения хряща.
При появлении хруста в колене после бега следует обратиться к врачу, так как это может быть первым симптомом заболевания или травмы колена. Рекомендуется прекратить занятия бегом или заменить их другими видами спорта, при которых нагрузка на коленный сустав минимальна (плавание).
источник