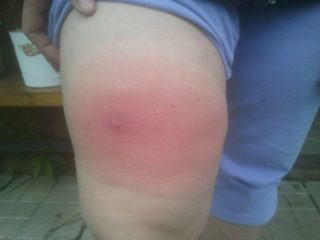
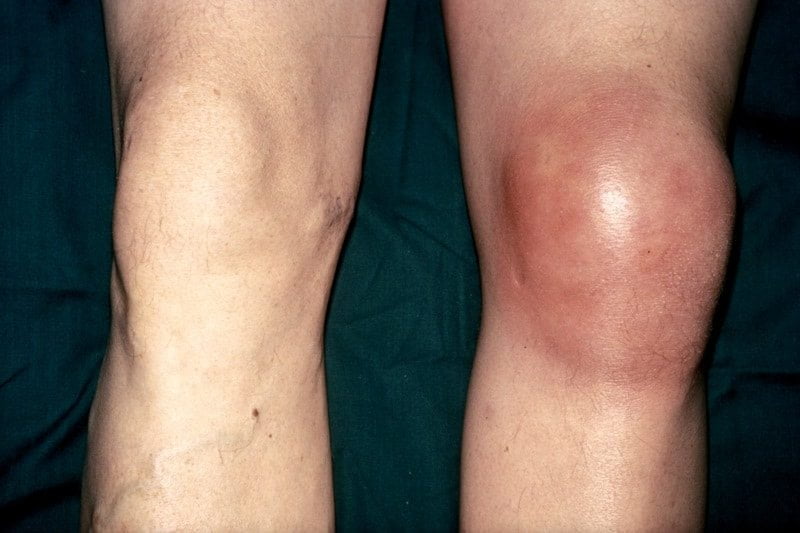
Говоря о причинах болей в коленях, можно сказать что их существует много. Боль может сопровождаться опухолью или болеть без видимых изменений, в любом случае, этот говорит о безусловных патологических изменениях.
В их числе травмы и ушибы, заболевания костной ткани или возникновение воспалительного процесса в мягких тканях коленных составов. Если опухло колено без ушиба, возможно это следствие травм полученных ранее.
Конечно, без внимания нельзя оставлять ни одну из перечисленных причин. Ведь без комфортного движения вы ограничены в своих действиях, а значит, ваша жизнь качественно начинает меняться в негативную сторону.
Если ваше колено припухло сбоку с внутренней стороны как лечить? Когда любое движение сопровождается болевыми ощущениями, то, скорее всего это травма в виде механического повреждения, тогда вы без труда вспомните, когда и где могли получить данный ушиб. Дискомфорт можно снять легко и без труда, зная его причину.
Гораздо труднее дело обстоит в случае, когда вдруг без каких-то видимых причин, на колене возникает отёк, и оно начинает сильно болеть. Здесь уже без врача не обойтись, так как выявить причину заболевания самостоятельно невозможно.
Если болит колено сбоку, а вы не ушибали и не травмировали его, значит можно предположить довольно опасную патологию, происходящую внутри коленной чашечки. Отёки могут иметь различную форму, и находится с разных сторон, по размеру и очагу воспаления, специалист может понять, чем может быть вызвано данное явление, однако без специального и глубокого обследования здесь не обойтись.
Отчего появляются опухоли на коленях, и что за болезни могут вызвать это негативное явление? Вот самые распространённые из причин:
Если человек сильно ушиб ногу, начинаются тянущие боли и происходит отёк. Это может произойти и без явных травм, от неловкого движения или вследствие большой физической нагрузки. Тогда возникает защемление мышцы, сухожилия или связок.
Часто такими недугами страдают люди долгое время находящиеся в одной позе, или если работа была сопряжена с чрезмерными нагрузками на суставы ног . В этом случае, для излечения от заболевания, потребуется покой и препараты против воспаления.
Причина может таиться в подагре. Она имеет хронический характер, так как мочевая кислота скапливается в коленях. Возникает воспаление, которое со временем при трении обостряется, колено становится красным, а сопровождается весь этот процесс довольно сильными болями, которые наиболее неотступны и сильны в ночное время.
Иногда острая боль настолько невыносима из-за воспалительного процесса, что может наблюдаться повышенная температура тела. Терпеть не смысла, так как дальше может быть намного хуже. Вам прямой путь к доктору, не дожидаясь острой и тяжёлой формы болезни.
не редко являются причиной, по которой нарушается нормальная работа колена. В нём может накапливаться жидкость, по этой причине и возникает припухлость. Инфекция может появиться по разным причинам, не соблюдение гигиены, не качественная еда, ослабленный иммунитет, важно, что её нужно вовремя остановить, а здесь могут помочь только антибиотики.
У спортсменов или людей ведущих активных образ жизни, часто происходит растяжение связок в коленях. Без отёка эти повреждения не обходятся. Боль настолько сильна в данном случае, что на ногу невозможно даже вступить, не то, что разогнуть или выпрямить. Только методом рентгенограммы можно установить причину болезни.
Возможно, это было вызвано резким рывком на скользкой поверхности или сильным толчком на тренировке. Здесь требуется немедленная фиксация и обезболивающие средства. В случае разрыва связок или сильной растяжки, иногда требуется оперативная помощь хирургов.
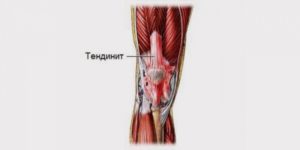
Существует поражение в виде тендинита, оно вызывается сбоем кальциевого обмена в тех мышечных и мягких тканевых структурах, которые расположены вокруг сухожилий. Этот недуг сопровождается обычно сильной отёчностью и резкой болью. В данном случае потребуется лечение анальгетиками и нестероидными препаратами.
Боль может быть причиной остеопороза. Это уменьшение плотности костей от недостатка кальция и фосфора в организме. Остеопороз опасен трещинами и даже переломами. Когда кости изнашиваются, они становятся ломкими и хрупкими.
Опасность представляет уязвимость, а симптоматика выявляется болями, опухолями, которые постепенно вынашиваются, и однажды поражают с большой силой. Данное заболевание чаще всего присуще пожилым людям.
Бурсит может себя обнаружить при воспалительном процессе в сумке сустава. Когда колени нагружаются сверх всякой меры, оно постепенно травмируется, появляются признаки артроза, появляется покраснение и болевые ощущения. Здесь важно своевременно разгрузить коленные суставы, заняться лечением в виде компрессов, противовоспалительных лекарств, физиопроцедурами, а иногда и оперативными действиями.
Боль в коленях обычно бывает при ревматоидном артрите. Становится трудно двигать ногами при любой амплитуде движения, так как воспалительные процессы проходят сразу в обоих коленях, суставные хрящи постепенно подвергаются разрушению, это очень тяжёлое заболевание, оно требует длительного и серьёзного лечения.
При кисте Бейкера возникающей после травмирования, сильного ушиба при падении, в опухоли скапливается жидкость. Обычно перед появлением кисты наблюдаются следующие симптомы: покалывание в области стопы, боль в икроножных мышцах.
сопровождает обычно болезнь Гоффа, когда повреждается жировая прослойка, окружающая сустав.
также происходит наполнение жидкостью и опухоль. Обычно только при хирургической помощи, посредством операции можно справиться с данной болезнью.
Опухло колено без ушиба и болит — как лечить до врачебной помощи?
Когда боль сковывает, колено распухшее и наблюдается отёк, самое время пойти в поликлинику и обратиться за помощью к хирургу для определения причины болезни. Чем быстрее вы это сделаете, тем больше вероятности скорейшего выздоровления.
Затягивать и заниматься самолечением не рекомендуется, так как вы не можете сами поставить правильный диагноз, а значит и лечение будет сомнительным.
Но, резкие и невыносимые симптомы можно на время постараться снять своими силами:
- Первое, что требуется сделать, перестать нагружать колено и сделать ему передышку в нагрузках.
- Можно приложить к опухшей части холодный компресс, это может несколько уменьшить боль и отёк, особенно если это связано с полученной травмой. Не стоит держать холод больше 20 минут. Для этих целей используют обычный пакет из морозильной камеры, обернув его полотенцем.
Не помешает в данном случае компресс, который можно приготовить несколькими способами.
- Настойка на каштане конском и водке. Для этого потребуется 50 г цветков растения, которые нужно залить спиртов или водкой м настоять в течение недели в тёмном месте.
- Полезно приготовить смесь из 10 таблеток анальгина, йода, спирта 70% в равных количествах. Нанести смесь на больное место в виде компресса.
Чтобы не вызвать осложнения или другие негативные явления, не стоит на долго откладывать визит к врачу, даже если удалось снять болезненные симптомы.
- Люди, которые имеют лишний вес, из-за этого нагрузка на суставы увеличивается в несколько раз.
- Чья работа связана с постоянными тяжёлыми физическими нагрузками.
- Вся женская половина, старше 45 лет, рискует быть поражённой остеопорозом.
- Люди мало двигающиеся, чьи мышечные ткани неподвижны и скованны.
- Те, у кого есть врождённые особенности анатомии, такие как плоскостопие или различная длина ног.
Будьте бдительны и следите за суставами, не давая им болеть, корректируя свой вес и нагрузки.
Если опухло колено, как лечить в домашних условиях?
Существует множество способов народного лечение, не требующего больших средств и сил, однако помните о рекомендациях по поводу врачебного осмотра, пренебрегать которым, значит совершить большую ошибку.
- Лечение салом может уменьшить боль в ногах. Нарежьте сало тоньше, и положите на больное место, замотав его сверху тёплым шерстяным платком. Это можно делать на ночь.
- Жёлтая глина поможет при сильных болях.
- Сабельник считается отличным средством против суставных заболеваний. Его можно настоять на водке в течение 10 дней, и делать компрессы на ночь, а можно применять в качестве отвара. Так же хороши ванночки или примочки из пихты, мяты, эвкалипта.
При отложении солей нужно употреблять тёртую чёрную редьку, она растворяет их и выводит из организма.
Полезно применять для ванночек или компрессов пищевую соду в количестве столовой ложки на литр тёплой воды, затем смазав оливковым маслом.
- Анальгетики Ибупрофен, Нурофен.
- Мази для местного использования против воспаления: Долобене, Хондроксид, Диклак гель и другие.
- Витамины для поддержания иммунитета.
- Десятидневный курс инъекций с гормональными средствами.
- При сильном воспалении с нагноениями, принимаются антибиотики.
- Правильное питание с обязательным включением морской рыбы, овощей, фруктов, ягод, орехов.
- Отказ от курения и алкоголя, газированной воды и чипсов, копчёностей и сильно солёной пищи.
- Удобная обувь, отказ от каблуков.
- Гимнастика для суставов, ЛФК, плавание и велосипед.
- Пешие прогулки и пребывание на море.
Все эти средства хороши после того, как вы убедились в правильности поставленного диагноза, потому что лечение зависит именно от него.
источник
Если колено опухло и болит – это уже повод бить тревогу и позаботиться о том, чтобы избежать инвалидности в дальнейшем, восстановить работоспособность и вернуть жизненную активность. Без понимания процесса и знания клинических симптомов сделать это невозможно. А запущенные формы патологий, могут спровоцировать развитие вторичных заболеваний, воспалительных процессов, лишить подвижности и ограничить физическую активность. Ниже предложены рекомендации, помогающие вовремя остановить развитие недуга, определить его характер на основе диагностических результатов и разработать продуктивную схему лечения.
Обычно подобные аномалии замечаются после падения на гололеде, попадания в аварийную ситуацию или ушиба ноги. Одновременно с тем такая болезнь может развиваться и как следствие первичных патологических процессов инфекционного или воспалительного характера.
Стоит ли обращать внимание на то, что опухает и болит колено? Возможно, это всего лишь временное осложнение, вызванное сильной перегрузкой, и оно пройдет само по себе? Ответ медиков неутешительный – по данным статистики именно эти признаки служат предвестником многих болезней коленных суставов. А значит – откладывать лечение просто опасно. Около трети людей в возрасте 45-60 лет подвержены патологиям со схожими признаками – артритам, подагре, артрозам, полиомиелитам в самых разных формах и стадиях.
Лица, старше 65 лет в 40% случаев страдают хроническими заболеваниями коленных суставов, причем в половине случаев – на обеих ногах.
Такие признаки, когда наблюдается припухлость и болезненность в колене, возникают вследствие деструктивных, анатомических, морфологических или атрофических изменений в тканях сустава. Это означает, что хрящ, сухожилия, кости, суставная мускулатура становится меньше в объеме, утрачивает прочность или эластичность. В таких обстоятельствах меры нужно принимать немедленно.
Причины травматического характера уже упоминались выше. Вместе с ними источником болезненности и припухлостей могут оказаться растяжения вследствие непомерных физических нагрузок, последствия вывихов и переломов, нарушения хряща из-за повреждений коленных связок.
Другими причинами при опухании и болей в коленях бывают:
- Заболевание бурситом – воспалением суставной сумки, поражающим хрящевую ткань всего сочленения;
- Артрит ревматоидного характера и остеопороз;
- Подагра, сахарный диабет и последствия артроза.
Проникшие в ткани колена микробы могут спровоцировать отечность и возникновение воспаления.
Источником таких симптомов могут являться избыточные килограммы собственного веса, а также частые переохлаждения, разлады обменных процессов – вследствие этого в ткани сочленения не поступает достаточный объем необходимых питательных компонентов.
Главные признаки – это болезненность и отечность. Чаще всего болевой синдром проявляет себя при сгибании ноги, во время ходьбы или поднятии тяжестей. Припухлости сопровождаются увеличением объема суставной сумки и как следствие этого – увеличением размеров самого колена. На ощупь оно становится плотным и горячим, местами могут прощупываться более твердые уплотнения и костные наросты.
Эти признаки устанавливаются во время клинического осмотра методом визуальной оценки и пальпации.
Одновременно с тем можно заметить, что колено опухает и болит одновременно с увеличивающейся хромотой. Боли могут носить самый разный характер. В зависимости от причин их появления, они могут быть стабильными, периодическими, сильными, умеренными, резкими, с отдачей в соседние ткани и части ноги.
- Болезненность тянущего характера проявляется в результате развития воспаления;
- Расплывчатые ощущения с дискомфортом появляются на фоне ревматизма;
- Острые внезапные боли сигнализируют о последствиях травм и повреждений, защемлениях нервных корешков в суставе;
- Пульсирующий характер болей – это следствие патологий кровеносных сосудов в области колена;
- Боли с прострелами – это сигнал о необходимости лечения воспаления и частичного ущемления нервов.
Точнее установить диагноз и определить, в результате чего опухает колено и болит нога в этом месте, помогут такие аппаратно-инструментальные методы, как МРТ, УЗИ, КТ, рентгенография, артроскопия, а также пункция в области коленной суставной сумки.
Наибольшего выраженного результата удается достичь на начальных стадиях болезней, при которых колено опухает и болит. Другим важным условием является комплексное применение рекомендаций лечащего врача. При выявлении подобных симптомов следует незамедлительно обратиться к специалистам – ортопеду, ревматологу, хирургу, невропатологу.
Общий курс лечения включает:
- Медикаментозные технологии;
- Физиотерапию;
- Лечебную физкультуру;
- Симптоматическое лечение.
При одобрении врачом могут быть также использованы средства и рецепты народной медицины. А начинать придется с устранения болей. Для этого могут быть использованы медикаменты из групп анестетиков, нестероидных препаратов:
- Ревмоксикам;
- Нимесулид;
- Олфен;
- Нимесулид;
- Диклофенак;
- Ибупрофен;
- Ортофен;
- Диклоберл.
Для улучшения структуры хряща и предотвращения его распада назначаются лекарства группы хондропротекторов – Дона, Структум, Артра, Пиаскледин. Они обычно показаны при диагностировании травм и повреждений, разладах в структуре хрящевой ткани.
Для восстановления суставных функций – подвижности, сгибания – показаны стероидные препараты, витамины, наружные средства – Фастум гель, Дипроспан, Колламин, Коллаген ультра, Хондроэтин форте, Антиоксикапс, Гидрокортизон.
Параллельно с медикаментозным лечением назначаются физиопроцедуры, призванные устранить болезненность, снять отечность и воздействовать на структуру хряща. Некоторые из них оказывают положительный эффект на устранение причин заболевания.
Обычно показаны такие процедуры, как:
- Электрофорез;
- Магнитная и лазерная терапия;
- Воздействие микротоками низкой частоты;
- Методы криотерапии – лечение холодом.
Отлично помогает при удалении боли и отечности каштановая настойка. Ее можно как приобрести в готовом виде в аптеках, так и изготовить самостоятельно, использовав 600 г каштанов и 1 литр медицинского спирта. Оба ингредиента смешиваются и настаиваются не меньше трех суток. После такой выдержки нужно втирать настойку в область, где колено опухло и болит.
Глина с 9% уксусом в равных пропорциях отлично снимает воспаление и отечность. Противоболевыми свойствами обладают спиртовая настойка корня аира в соотношении 1:3, а также свежие листья лопуха.
Жир животного происхождения эффективно борется с опухолью – его можно накладывать в виде компресса на ночь и рано утром на весь день. Лучше для этой цели подходит гусиный или барсучий вид в свежем виде. Таким же действием обладает лимонный сок.
Методы ЛФК лучше освоить под наблюдением медицинских специалистов. Главный принцип здесь – все упражнения нужно выполнять поэтапно, с нарастающей интенсивностью и последовательным повышением физической нагрузки. Большинство из них основаны на сгибании, вытягивании, круговых движениях колена.
Чтобы избежать обстоятельств, когда опухает колено и болит вся область этого сочленения, достаточно контролировать свою массу, следить за полноценностью и регулярностью поступления в организм с едой полезных ингредиентов.
Следует уделять внимание физической активности, но избегать при этом перегрузок. А соблюдение правил безопасности на работе и в быту позволит избежать травматизма.
По всем остальным вопросам профилактики, лечения и диагностики опухолей и болей колена можно получить компетентные консультации на приеме у врача-ортопеда. Во избежание подобных аномалий желательно посещать доктора два-три раза в год.
источник
Если опухло колено без боли, это не исключает опасности. Симптом часто указывает на нарушение обмена веществ, дисфункции внутренних органов, возможную аллергию. Оставлять без внимания такое проявление не стоит.
Колени в большой степени подвержены травмам и переохлаждению. Отек не всегда сопровождает боль, он самостоятельно может является симптомом приближающегося заболевания. Если коленка опухла, но не болит, а потом опухоль прошла так же без дискомфорта, начинающаяся патология могла уйти в хроническую форму. Какая именно болезнь затронула сустав, станет ясно при обострении.
Боль и отек могут наблюдаться в разное время, что составляет сложность для врача в оценке состояния пациента и постановке верного диагноза.
Причины, по которым колено опухло, но не болит:
- Если после травмы колено осталось недолеченным, как правило, появляется отек сочленения без болей. Он вызван постепенным скоплением жидкости в суставных пространствах.
- Постепенное развитие отека вызывает давно прошедшая травма. Если сначала возникают дискомфортные ощущения, затем формируется отек, значит, на месте застарелой травмы развивается новое заболевание, нашедшее наиболее «слабое» место в структуре колена.
- При незаметном переохлаждении колено в ответ отекает без боли. Чтобы снять опухоль, можно помассировать ногу с согревающими мазями, поставить на ночь компресс с любым из народных снадобий, если на них нет аллергии.
Убирая местную симптоматику, можно смазать картину начинающегося заболевания, или медленно купировать его первые признаки. В этом случае патология уйдет в хроническую форму и при малейшем внешнем воздействии даст быстрое и сильное обострение, вплоть до потери функциональности.
Опухоль в колене могут вызвать развивающиеся инфекционные заболевания:
Боли при таких заболеваниях не ощущаются, но инфекции поражают суставные ткани, из-за чего может развиться ревматоидный артрит.
Аллергические реакции поражают не только место контакта с аллергеном. На проникновение в организм реагента часто отзываеются колени: опухают и плохо сгибаются, но при этом не болят. Отличить суставной отек от аллергенного без дополнительного обследования очень сложно.
Если опухоль поднимается выше колена, делают рентгеновские снимки суставов, чтобы исключить патологию, ущемление нерва или сосудистые изменения.
От укусов насекомых часто развиваются сильные аллергические отеки без болей. Аллергия может сопровождаться зудом и жжением. Симптоматика исчезает после приема антигистаминного средства.
Если после прогулки на природе опухло колено, болей нет, но есть общее ухудшение состояния и возникают сложности при сгибании ноги, надо немедленно обратиться к травматологу. Укусы насекомых могут быть опасными. Порой они провоцируют инфекционное заболевание неясной этиологии, с которым сложно бороться. Эти поражения становятся первопричиной суставной патологии. Их нельзя оставлять без внимания.
Затруднение сгибания ноги в колене часто указывает на начинающийся тендинит. Это заболевание поражает связки, что заметно ограничивает двигательные функции.
Обычно при наличии отечности без боли врач назначает пункцию, чтобы по составу взятой жидкости определить форму болезни. На основании результатов одной только пункции лечение не назначается. Потребуется УЗИ суставов, рентгеновские снимки и КТ.
При повреждении костного мозга отек, протекающий без боли, всегда смазывает картину основного заболевания.
Лечить опухоль сложно, не зная причины ее развития. Снять отек можно местными мазями, народными средствами, но при этом основная патология на время купируется, а потом вернется.
источник
Причины болей и отеков суставов
Боли и отеки в суставах возникают из-за врожденных аномалий, различных травмы, воспалительных процессов, дегенеративных изменений (возрастных).
В связи с этим в медицине различают следующие основные заболевания суставов:
— артроз (износ и разрушение сустава в связи с возрастными изменениями);
— артрит (воспаление сустава) в связи с ревматическими изменениями или вызванные инфекцией;
— вторичный артроз, как последствие травмы;
— неправильное строение сустава, дисплазии (врожденные пороки развития суставов).
1. Артрозы (дегенеративные изменения суставов) часто возникают с возрастом и связаны с износом суставного хряща. В основном страдают коленные и тазобедренные суставы (гонартроз, коксартроз). Полные люди и спортсмены подвержены артрозу в связи с повышенной нагрузкой на суставы. Ношение узкой обуви также может привести к изменениям в суставах (вальгусная деформация стопы, когтеобразные пальцы).
Посттравматическому артрозу больше подвержены футболисты, лыжники. Чаще всего у данной группы спортсменов страдает коленный сустав. Травму плечевого сустава можно получить во время падения на руки, в результате чего могут возникнуть вывихи, разрывы капсулы, мышц, сухожилий, повреждения нервов.
Артроз является самым распространенным заболеванием суставов во всем мире. Он стоит на третьем месте после онкологии и сердечно-сосудистой патологии. Более 80% жителей всего мира в той или иной степени страдают от этого недуга. Артрозом одинаково страдают как мужчины, так и женщины. С возрастом вероятность развития заболевания возрастает.
Артроз — это заболевание, связанное с медленным разрушением хряща внутри сустава. В организме происходит нарушение обмена веществ, сустав хуже снабжается кровью, что приводит к потере эластичности хрящей.
На возникновение и развитие артроза могут повлиять следующие причины:
Воспалительный процесс в суставах – артрит.
Заболевания аутоиммунного характера – красная волчанка, ревматоидный артрит.
Общая интоксикация организма.
Частые простудные заболевания.
Специфические воспаления – сифилис, туберкулез, гонорея и др.
Нарушение свертываемости крови (гемофилия).
Боль. Резкая боль, возникающая во время движения сустава. Как только движение прекращается, боль стихает. На этапе прогрессирования артроза, боль начинает проявлять себя интенсивней — может появиться во сне ближе к утру, человеку все больше приходится находиться в состоянии покоя, не тревожить больной сустав. В дальнейшем, если болезнь запустить, боли будут мучить человека постоянно, превращая человека в инвалида.
Хруст. Хруст связан с тем, что кости в суставе, не защищенные хрящевой тканью, начинают тереться друг об друга, издавая характерный звук. Звук при этом «сухой», проявляется тем ярче, чем больше болезнь дает о себе знать. Хруст в данном случае всегда сочетается с болью.
Снижение подвижности в суставах. Симптом проявляется на поздних стадиях заболевания, т.к. прорастание костных новообразований приводит к спазмированию мышцы.
Деформация сустава. Симптом также характерен для поздней стадии. Деформация происходит из-за того, что на поверхности костей разрастаются остеофиты и прибывает синовиальная жидкость.
- Первая стадия артроза протекает почти бессимптомно.Иногда могут появляться незначительные боли при движении и нагрузке на сустав. В это время происходят патологические изменения в синовиальной оболочке и жидкости, состав которой меняется. Мышцы ослабляются, но не видоизменяются.
- Вторая стадия артроза более ощутима, с точки зрения наличия симптомов. На этой стадии сустав начинает разрушаться, появляются первые остеофиты. Боль становится острее, сопровождается отчетливым хрустом в пораженных суставах. Происходит нарушение мышечных функций.
- Третья стадия артроза — самая тяжелая, происходят значительное разрушение гиалинового хряща. Сустав становиться неподвижным. Боль и воспаления носят хронический характер. В конце третей стадии артроза происходит полное разрушение сустава. Если ситуация дошла до такой стадии, врачи ставят вопрос об эндопротезировании поврежденного сустава.
Методы и способы лечения артроза
Лечением артрозов занимаются врач-ревматолог, врач-травматолог-ортопед.
Как и любое заболевание, лечить артроз лучше на ранней стадии. Лечение направлено на устранение причин возникновения заболевания, снятие воспаления и восстановление утраченных функций.
Артроз лечат лекарственными средствами (нестероидные противовоспалительные средства, гормональные кортикостероиды, хондропротекторы, препараты гиалуроновой кислоты), физиопроцедурами, внутрисуставными инъекциями. Действенный результат дает санаторно-курортное лечение с применением грязей, минеральных ванн и др. Во время болезни суставам нужно дать отдых, избавить их от чрезмерной нагрузки. Вместо этого лучше заняться лечебной физкультурой. В комплексе стоит обратить внимание на правильное питание, особенно если имеется лишний вес, который дает дополнительную нагрузку на суставы. Рекомендуется употреблять в пищу холодец, хрящи — эта пища богата коллагеном — строительным материалом хрящевой ткани. Важно употребление витаминов группы В и С.
Лечение артроза должно носить комплексный характер. Не стоит бросать начатое лечение при появлении первых улучшений.
2. Артриты подразделяются на заболевания суставов аутоиммунно-воспалительной природы (ревматоидный артрит) и на воспалительные заболевания инфекционной природы.
2.1. На сегодняшний день одна из самых распространенных и тяжелых болезней, поражающих суставы — ревматоидный артрит (хроническое воспаление суставов). Поражаются, как правило, голеностопные суставы, суставы лодыжек, коленей и кистей рук. Ревматоидный артрит поражает людей самого разного возраста, но чаще тех, кому за 30. Болезнью чаще страдают женщины.
Медицине пока не удалось до конца выяснить, почему у человека внезапно начинают воспаляться суставы. Точно известно только то, что толчок к началу заболевания дает сбой в иммунной системе. Предпосылками к заболеванию могут стать переохлаждение, стрессы, инфекции и травмы суставов. ОРВИ, грипп, ангина могут дать осложнение на суставы и запустить механизм развития ревматоидного артрита. У 80% больных с данным заболеванием выявляются антитела к вирусу
Кроме того, воспаление носит стойкий характер — отечность и боль может держаться от нескольких месяцев до нескольких лет.
Боли при ревматоидном артрите усиливаются во второй половине ночи и утром. К вечеру боль стихает или проходит совсем. Утром на начальном этапе болезни боль может пройти после разминки сустава, в отличие, например, от артроза, когда боль только усиливается при любых нагрузках.
У многих больных образуются ревматоидные узелки размером с горошину, плотные на ощупь.
Перечисленные выше симптомы у больных ревматоидным артритом могут сопровождаются чувством слабости, ухудшением сна и аппетита, умеренным повышением температуры (до 37,2-38°С), ознобами. Иногда больные худеют, и значительно.
По мере развития болезни, возникает стойкая деформация пальцев рук и кистей. Резко снижается подвижность лучезапястных суставов, руки с трудом сгибаются и разгибаются в запястьях. Эти симптомы усиливаются при повышении активности заболевания.
Постепенно болезнью поражаются все новые суставы. Часто воспаляются колени, локти, голеностопные и плечевые суставы. Особенно сложно обстоит дело с коленными суставами. В коленном суставе начинает скапливаться большое количество патологической жидкости, растягивающей суставную капсулу (киста Бейкера), которая может разорваться.
Помимо воспаления суставов, в патологический процесс иногда вовлекаются и позвоночные сочленения. Чаще воспаляется шейный отдел позвоночника. Больной испытывает боли в шее и под затылком. Грубой ошибкой является лечение таких больных массажем, мануальной терапией или прогреванием. Все это приводят только к обострению заболевания.
Лечением ревматоидного артрита занимается врач-ревматолог. Только он сможет отличить ревматоидный артрит от других заболеваний суставов. Визит к врачу откладывать ни в коем случае нельзя. Врач назначит вам сдать анализы крови, выполнить рентгенографию, УЗИ или МРТ суставов.
К сожалению, таблеток, избавляющих пациентов от ревматоидного артрита навсегда нет. Но, в любом случае, лечить болезнь можно и нужно.
Современные препараты тормозят развитие болезни, снимают неприятные симптомы и предотвращают появление осложнений. Они бывают двух видов: противовоспалительные и иммуномодулирующие. Первые снимают воспаление и уменьшают боль . Вторые угнетают иммунные реакции и тем самым борются с самой болезнью. Все эти препараты придется пить очень долго, возможно даже всю жизнь.
Правильное лечение может приводить к длительным ремиссиям, а иногда даже к полному выздоровлению.
2.2. Артрит инфекционной природы протекает по другим механизмам. Вызывают болезнь вирусы, грибки или бактерии.
Инфекционным (септическим) артритом называют воспаление сустава, вызванное микроорганизмами, попавшими непосредственно в суставную полость с током крови (или лимфы) из очага инфекции внутри организма или из внешней среды при открытой травме сустава и врачебных вмешательствах на нем (пункция, артротомия).
Заболеванию подвержены люди разных возрастов, в том числе новорожденные. Поражается обычно один крупный сустав нижней или верхней конечности.
Основными возбудителями болезни являются:
— Гонококк (гонококковый артрит);
— Золотистый стафилококк;
— Стрептококк;
— Синегнойная палочка;
— Гемофильная палочка;
— Различные грибы — редкие возбудители болезни.
Симптомы острого артрита, не смотря на различную локализацию, идентичны:
— Повышение температуры тела (до 39°С)
— Сильно выраженный болевой синдром. Усиливается при движении.
— Изменения сустава с нарушением функции. Отек, покраснение кожи, сустав на ощупь горячий.
— Признаки общей интоксикации (головная боль, снижение аппетита, тошнота, вялость, апатия).
Иногда инфекционный артрит приобретает хроническое течение, тогда его симптомы будут отличными от острого периода:
— Субфебрильная температура тела (37,5°С), непостоянная.
— Боли низкой интенсивности.
— Отек слабый, практически незаметный.
— Функция сустава частично сохранена, движения возможны в ограниченном режиме.
— Интоксикация выражена слабостью, потливостью, снижением аппетита.
Лечение инфекционного артрита следует начинать как можно раньше, чтобы избежать осложнений и серьезных изменений сустава. Лечение медикаментозное (антибиотики, противовирусные препараты, противогрибковые — в зависимости от типа возбудителя). Также назначают жаропонижающие, обезболивающие, противовоспалительные препараты.
Иногда может потребоваться хирургическое лечение.
С целью диагностики изменений в суставах врач-специалист может назначить МРТ сустава, т.к. магнитно-резонасная томография является самым информативным методом исследования всех элементов и тканей суставных соединений. Уникальность процедуры заключается в получении детального изображения связок, сухожилий, хрящей, жировой ткани, костного мозга, сосудов и пр.
— плечевой сустав,
— тазобедренный сустав,
— коленный сустав,
— локтевой сустав,
— лучезапястный сустав,
— височнонижнечелюстной сустав,
— голеностопный сустав.
источник
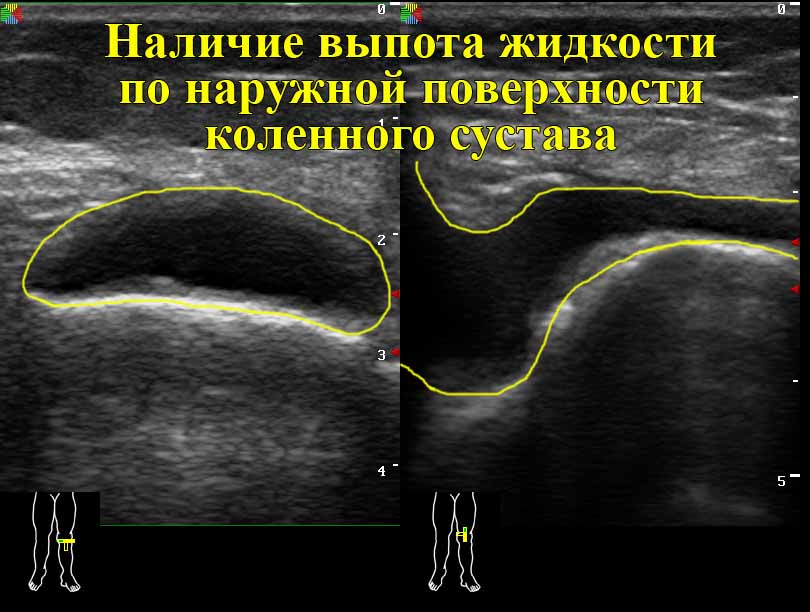
При отеке колена в мягких тканях или непосредственно полости сустава накапливается избыточное количество жидкости. Это один из ведущих симптомов развития воспалительной или дегенеративно-дистрофической патологии. Если отечность сустава сопровождается болью во время ходьбы, при его сгибании и разгибании, то следует обратиться к ортопеду. Чем раньше будет проведено лечение, тем больше у пациента шансов на полное выздоровление.
Врач установит причину нарушения оттока жидкости и болезненных ощущений с помощью ряда инструментальных исследований — рентгенографии, КТ, МРТ, артроскопии. После диагностирования патологии пациенту назначают местные, системные препараты с противовоспалительным, антиэкссудативным, анальгетическим действием. Устранить отек, снизить выраженность болевого синдрома помогают физиопроцедуры, массаж, лечебная физкультура.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Если колено опухло без ушиба, то следует как можно быстрее выявить спровоцировавший патологию фактор. Врачи не исключают аллергическую составляющую. Отеки мягких тканей формируются после употребления новых продуктов или приема фармакологических препаратов. Боль в этом случае возникает из-за сдавливания накопившейся жидкостью чувствительных нервных окончаний. Избавиться от припухлости легко — необходимо придерживаться привычного рациона питания, принимать менее токсичные лекарства или скорректировать режим дозирования.
Естественной причиной отека, боли в колене становится повышенная физическая нагрузка. Такое состояние возникает у нетренированных людей, решивших заняться спортом или совершившим длительную прогулку. Избавиться от припухлости и боли поможет продолжительный отдых, холодовой компресс. Но стоит записаться на прием к ортопеду, если дискомфорт в коленях ощущается чаще раза в месяц. Это уже признак вялотекущего воспалительного процесса, спровоцированного инфицированием сустава, разрушением гиалиновых хрящей или нарушением работы иммунной системы.
Дегенеративно-дистрофическое заболевание, опасное рецидивирующим течением. В отличие от артрита не сопровождается воспалительным процессом в коленном суставе. По мере развития остеоартроза разрушаются хрящевые ткани, которые выстилают костные головки, обеспечивают гладкость их скольжения. Для стабилизации сустава патологически разрастаются костные пластинки, формируются остеофиты. Они сдавливают мягкие ткани, связки и сухожилия, запуская воспалительный процесс. На этой стадии возникают первые клинические проявления — утренняя припухлость, скованность движений, боль, усиливающаяся при подъеме тяжелых предметом.
Заболевание может быть ревматоидным, подагрическим, псориатическим. Ювенильный артрит поражает суставы детей или подростков. Патологии носят системный характер, то есть отекают и болят не только колени, но и другие сочленения. При подагре чаще повреждаются мелкие суставы пальцев на ногах или руках. А псориатический артрит сопровождается внешними кожными проявлениями — папулами, бляшками. Заболевания быстро прогрессируют, распространяются на здоровые хрящевые, костные ткани. На стадии ремиссии человек страдает от постоянной припухлости колена, ограничивающей движения. А при рецидивах возникают острые пронизывающие боли.
Так называется воспаление синовиальной оболочки коленного сустава, а также расположенных рядом мягких тканей, связок, сухожилий. В нем накапливается патологический экссудат, провоцируя отек колена, боли в состоянии покоя, при ходьбе. Причины синовита разнообразны — рецидивы остеоартрозов, артритов, предшествующие травмы. Нередко воспаление развивается в ответ на проникновение в полость сустава болезнетворных бактерий из первичных очагов. Синовит может возникать после перенесенных кишечных или респираторных инфекций. Потребуется курсовой прием антибиотиков или применение глюкокортикостероидов, НПВС.
Следует насторожиться, если не только опухает и болит колено, но и появляются признаки общей интоксикации организма — повышается температура, расстраивается пищеварение и перистальтика. Такое состояние требует купирования воспалительного процесса, приема препаратов для восстановления водно-электролитного баланса.
Лечение синовита при помощи пункции:
Для этого заболевания, как и для синовита, характерно воспаление синовиальной оболочки. Но при бурсите патология локализована и не выходит за пределы суставной сумки. Ведущие симптомы — незначительный отек колена, покраснение кожи, боли при ходьбе, скованность движений. Но есть у заболевания и специфический признак. Если ощупать колено, то можно обнаружить небольшое уплотнение, при надавливании на которое ощущается перемещение в нем жидкости (флюктуация). Кожа над уплотнением разглаживается, становится чрезмерно упругой.
Бурсит колена может сопровождаться симптомами общей интоксикации. После диагностирования патологии ортопед сделает пункцию коленного сустава. Специальным инструментом он прокалывает синовиальную сумку и извлекает накопившийся экссудат. Затем промывает полость антисептическими растворами и накладывает фиксирующую повязку.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Это воспалительные патологии, поражающие соединительнотканные структуры коленного сочленения. При лигаментите повреждаются связки, а при тендините — сухожилия. Причинами патологии становятся инфицирование тканей, нарушения обмена веществ, рецидивы артритов, остеоартрозов. Колено выглядит отечным, кожа краснеет из-за прилившей к нему крови. Боль усиливается при попытке ощупать сустав, во время движения и в состоянии покоя. Она может принимать «грызущий» характер в ночное время, нарушая сон человека. К физическим проявлениям патологий присоединяются неврологические расстройства — усталость, слабость, апатия. Еще одним характерным признаком лигаментита и тендинита становится невозможность полноценно сгибать и разгибать сочленение.
Если колено опухло без ушиба, сильно болит, то необходимо сразу же записаться на прием к ортопеду для установления причины патологического состояния. Врачи не рекомендуют пациентам перед консультацией принимать анальгетики, НПВС, диуретики, пользоваться противовоспалительными мазями или гелями. Это существенно искажает клиническую картину и затрудняет диагностику. Улучшать самочувствие целесообразно при остром болевом синдроме или при отсутствии возможности быстрого обращения к врачу. Что нужно предпринять в таких случаях:
- прилечь, избегать любых статических или динамических нагрузок;
- приподнять больную ногу, разместив ее на валике или подушке;
- при сильной боли принять таблетку Найза, Кеторола, Ибупрофена.
Для устранения отека используются холодовые компрессы. Полиэтиленовый пакет нужно наполнить измельченным льдом, обернуть его плотной тканью, приложить к больному суставу на 10 минут. Процедуру следует проводить каждый час до рассасывания отека. Ортопеды рекомендуют наложить повязку на колено, обернув вокруг него несколько раз эластичный бинт. Сустав не должен быть чрезмерно сдавлен — это только усилит выраженность отека из-за пережатия кровеносных сосудов.
До установления причины появления боли и отека категорически запрещено проводить согревающие процедуры. Нельзя использовать грелки, перцовый пластырь, трансдермальные средства Кетонал и Нанопласт Форте, горчичники. Абсолютно противопоказаны любые разогревающие препараты с экстрактом красного перца, змеиным и пчелиным ядом, скипидаром, горчичным маслом. В эту группу включено и популярное средство для лечения суставов Меновазин. Отек формируется на фоне воспаления тканей. Под воздействием тепла он усиливается, распространяется на здоровые суставные структуры. Чего еще нельзя делать до обращения к врачу:
- массировать колено;
- пытаться убрать боль с помощью физических упражнений;
- поднимать тяжести, много ходить.
Запрещено использовать популярные народные средства от болей в суставах, например, спиртовую настойку из цветков каштана или сок черной редьки с медом. Под действием горчичного масла и этилового спирта в суставе повысится температура, провоцируя усиление отека, выраженности болей.
В зависимости от диагностированного заболевания пациенту будет назначено комплексное лечение. Оно заключается в приеме препаратов, применении физиотерапевтических манипуляций, регулярных занятиях физкультурой. Артриты и остеоартрозы пока не удается вылечить окончательно. Все усилия врачей направлены на достижение стойкой ремиссии, предупреждение дальнейшего разрушения гиалиновых хрящей.
В периоды рецидивов, после избыточных физических нагрузок, резкой перемены погоды, обострения других хронических патологий колено может опухать, болеть. Устранить эти симптомы помогают наружные нестероидные противовоспалительные средства:
С отеками хорошо справляются гели-венопротекторы — Лиотон, Троксевазин, Троксерутин. Хорошо зарекомендовали себя комбинированные наружные препараты Долобене (диметилсульфоксид, гепарин, декспантенол) и Индовазин (индометацин, троксерутин). Все мази наносятся 2-3 раза в день на область болей до полного исчезновения симптоматики. Если спустя 3-4 дня терапии самочувствие человека не улучшается, необходимо обратиться к врачу. Он заменит лекарственные средства аналогами с другими действующими веществами или скорректирует режим дозирования.
Существует способ предупредить болезненное опухание колена, одновременно улучшив его функционирование. Он заключается в постоянном приеме хондропротекторов (Артра, Терафлекс) на протяжении нескольких месяцев, а иногда и лет. Ортопеды рекомендуют использовать мази, например, Артро-Актив из синей линейки, бальзам Дикуля или Софья с хондроитином и глюкозамином, крем Терафлекс, мази Хондроксид, Хондроитин-Акос. Хондропротекторы накапливаются в суставных полостях, стимулируя регенерацию хрящей. Через 2-3 недели начинает проявляться их обезболивающая и противоотечная активность.
В большинстве случаев боль, отек колена возникают из-за развития суставных патологий. Это основные защитные реакции организма на воздействие негативных внутренних факторов. Их нельзя игнорировать, устраняя таблетками. Заболевание необходимо диагностировать, своевременно приступить к его лечению. Это позволит избежать потери работоспособности и инвалидизации.
источник
Боль и припухлость в области коленного сустава – довольно частое осложнение, которое связано преимущественно со спортивными травмами и возрастными изменениями опорно-двигательного аппарата.
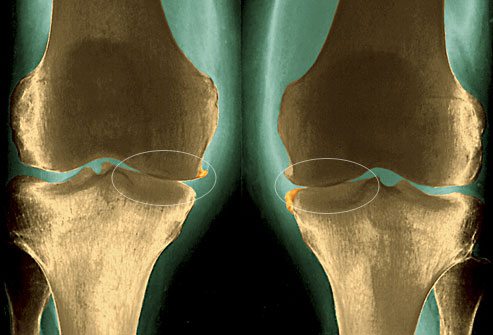
Ввиду особенностей своего строения коленный сустав очень уязвим перед некоторыми разновидностями физической нагрузки, в частности при резким вращении при фиксированной стопе. Для понимания предпосылок этого феномена, а также для выявления причин опухоли коленного сустава и особенностей его лечения чрезвычайно важно иметь хотя бы примерное представление о его анатомии.
Коленный сустав образован дистальным (нижним) концом бедренной кости, проксимальным (верхним) концом большеберцовой кости и надколенником. На концах обеих костей имеются парные мыщелки – медиальный (внутренний) и латеральный (наружный). Они представляют собой эллипсовидные образования, увеличивающие площадь суставных поверхностей.
Суставные поверхности бедренной и большеберцовой костей покрыты прочным хрящом, который обеспечивает гладкость и скольжение при сгибании. Особенностью строения коленного сустава является наличие в нем двух менисков – специальных полукруглых хрящевых колец, лежащих между концами бедренной и большеберцовой костей.
Коленный сустав имеет мощный связочный аппарат, обеспечивающий его прочность и устойчивость. Особое анатомическое и клиническое значение имеют крестообразные связки, которые, как видно из названия, пересекают полость сустава крест-накрест. Одна из них расположена спереди, другая – сзади. При травмах колена, обусловленных резким поворотом, в первую очередь повреждаются именно они.
Наконец, коленный сустав снабжен суставными сумками. Это специальные образования, которые выполняют амортизационную функцию и облегчают движения.
Причин, почему заболел и распух коленный сустав, достаточно много. Здесь перечислены лишь основные из них.
Наиболее частая причина повреждения коленного сустава – его травмирование во время занятий спортом и физкультурой. Это особенно характерно для хоккеистов, фигуристов и футболистов. Механизм травмы заключается в том, что тело вращается по инерции при фиксированной стопе. При этом в коленном суставе бедренная кость движется вокруг своей оси, а большеберцовая кость остается на месте. В результате происходит растяжение и даже разрыв связок с соответствующей клинической картиной:
- Резкая боль в колене как спереди, так и сзади.
- Нарастающий отек, пациент замечает, что коленный сустав опух.
- Затруднение или невозможность сгибаний в коленном суставе, поскольку они сопровождаются сильной болью.
- Может быть изменение цвета кожи от бледно-розового до багрово-синюшного (при повреждении кровеносных сосудов и возникновении подкожной гематомы).
Разумеется, спортивная травма – не единственная причина повреждений коленного сустава под действием внешних факторов. Удар в область колена (например, при падении) может закончиться переломом надколенника и разрывом сухожилий, что потребует более серьезного обследования и лечения.
Под термином «гонартроз» подразумевается дегенеративно-дистрофический процесс в тканях коленного сустава. Суставной хрящ истончается, обызвествляются связки, снижается прочность костной ткани, по краям костей образуются остеофиты (острые выросты). Как правило, гонартроз развивается у пожилых лиц, в особенности у женщин в период менопаузы.
Заболевание проявляется следующими симптомами:
- боль и отек в области коленного сустава.
- затруднения при сгибании ноги в колене и при ходьбе.
- чувство скованности в коленях.
- ощущение «щелчка» и «хруста» при движениях.
Значимым фактором риска развития гонартроза является ожирение. Избыточная масса тела повышает нагрузку на коленный сустав, что приводит к его более быстрому «износу».
При системных заболеваниях соединительной ткани, таких как ревматоидный артрит, ревматизм, системная красная волчанка и другие, может развиваться воспаление коленного сустава, или артрит. Это состояние тяжелее, чем артроз, требует длительного наблюдения у ревматолога и долгосрочного лечения гормональными препаратами, чтобы остановить патологический процесс. Кроме того, не исключен процесс, когда артроз сопровождается артритом.
Нередко поражение коленного сустава наблюдается при инфекционных заболеваниях. Теоретически любая заразная болезнь может привести к такому осложнению, особенно вирусная.
Однако при некоторой патологии изменения со стороны суставов, в том числе и коленного, выходят на первый план:
- Псевдотуберкулез, протекающий с желудочно-кишечными расстройствами, сыпью и артритами.
- Бруцеллез, профессиональное заболевание ветеринаров и лиц, общающихся с крупным рогатым скотом. Проявляется длительной лихорадкой, множественным поражением суставов, изменениями психики и бесплодием.
- Боррелиоз – болезнь, вызываемая бактериями и передаваемая с укусом клеща. Имеет чрезвычайно богатую клиническую картину с поражением головного мозга, кожи, сердца и суставов.
- Синдром Рейтера – одно из проявлений хламидийной инфекции, встречающееся преимущественно у мужчин. Характеризуется сочетанным поражением крупных суставов, патологией со стороны глаз и уретритом (воспалением мочеиспускательного канала).
- Костно-суставной туберкулез, при котором возможно развитие гонита – изолированного поражения коленного сустава с его прогрессирующим разрушением.
Иногда встречается бурсит, или воспаление околосуставной сумки, которых у коленного сустава достаточно много как спереди, так и сзади. Заболевание проявляется болью в области колена, его отеком, а также трудностями при движениях.
Для выявления причин боли и отека коленного сустава первым делом показано рентгенологическое исследование. Если оно окажется недостаточно информативным, рекомендуется провести МРТ, которое позволяет лучше оценить состояние мягких тканей и связок.
В трудных случаях, когда причина поражения коленного сустава остается неясной, показано проведение артроскопии. Этот метод заключается во введении в полость сустава специальной трубки через прокол и позволяет непосредственно осмотреть суставные поверхности. Только во время артроскопии врач может взять биопсию тканей сустава с возможностью обнаружения истинной причины заболевания.
Для всесторонней диагностики патологии коленного сустава грамотный специалист проводит следующие исследования:
- Общий и биохимический анализ крови для выявления воспалительного процесса.
- Анализ на ревматоидный фактор и антицитруллиновые антитела (диагностика ревматоидного артрита).
- Флюорография легких и реакция Манту (для исключения туберкулеза).
- Определение антител к иерсиниям, боррелиям, хламидиям, пробы на бруцеллез.
Лечение боли и отека коленного сустава зависит от причины, их вызвавшей. Однако некоторые принципы едины для любых клинических ситуаций.
Показано ношение ортезов – специальных приспособлений, которые позволяют несколько разгрузить коленный сустав. Они обеспечивают иммобилизацию конечности, что способствует восстановительным процессам.
Они могут назначаться как в таблетированной форме, так и в виде мазей. Следует помнить, что эти препараты следует применять только под наблюдением специалиста, поскольку при их неправильном употреблении возможно развитие различных побочных эффектов.
Также для снятия отечности можно прикладывать к колену пакет со льдом, обернутый полотенцем. После уменьшения воспалительных явлений полезным будут курсы физиотерапии, а также лечебная гимнастика.
источник
Коленный сустав считается самым уязвимым суставом – в первую очередь, из-за своей сложной структуры и возлагаемых на него нагрузок. Ортопедам и травматологам ежедневно приходится сталкиваться с большим количеством пациентов, жалующимся на боль в колене при разгибании, в состоянии покоя или при ходьбе.
Сосудистые боли в коленях возникают из-за ухудшения кровообращения коленных суставов. Обычно они начинаются в подростковом возрасте, в период активного роста — поскольку развитие сосудов у быстрорастущих подростков часто не успевает за ускоренным ростом костей. Но интенсивность их после 18—20 лет обычно уменьшается (а не увеличивается с возрастом, как это бывает при артрозах), не сопровождаются уменьшением подвижности коленных суставов. Болевые ощущения обычно симметричные.
Заболевания, при которых наблюдается боль в колене, очень разнообразны, что связано со сложностью строения и функции области колена. Повреждение колена может затронуть любую из связок, сухожилий или «мешочков», заполненных жидкостью (бурсит), которые окружают коленный сустав, так же как и кости, хрящи и связки, которые непосредственно формируют соединение.
Ушиб в зоне коленного сустава характеризуется ограниченным кровоизлиянием в мягкие ткани в области сустава, отёком и локальной болезненностью, затрудняющей движения. В результате ушиба в тканях нарушается микроциркуляция. Повреждения сосудов и нервных окончаний вызывает различной степени кровоизлияния, отеки и болезненность.
Травматический гемартроз коленного сустава, или кровоизлияние в полость сустава, развивается как при ушибах, так и при более тяжелых повреждениях сустава; как правило, сопровождает повреждения менисков, связок, капсулы, костной ткани. При гемартрозе излившаяся кровь воздействует на синовиальную оболочку, вызывая её набухание и отёк синовиальных ворсинок, которые в свою очередь начинают вырабатывать избыточное количество синовиальной жидкости. По характеру удаленного экссудата можно судить о локализации и тяжести повреждения внутрисуставных образований. Если в пунктате преобладает кровь, можно предположить разрыв синовиальной оболочки, крестообразных связок, повреждение внутреннего мениска в прикапсулярной зоне. При повреждении суставного хряща и трансхондральном разрыве менисков крови в суставе обычно нет. Для повреждения костной ткани характерно наличие в суставе крови с каплями жира. Удаление крови из сустава и промывание его рекомендуются для профилактики хронического серозно-фибриноидного синовита, когда в экссудате много фибрина, выпавшего в виде отдельных нитей и сгустков, которые могут прорастать сосудами с образованием полусвободных ворсин.
Разрыв связок (полный или частичный). Повреждение наружной боковой связки коленного сустава происходит реже, чем внутренней, и возникает при чрезмерном отклонении голени кнутри (например, при подворачивании ноги). Разрыв часто бывает полным, может сочетаться с отрывным переломом части головки малоберцовой кости. Больной жалуется на боли в области повреждения, которая усиливается при отклонении голени кнутри. Движения ограничены. Сустав отёчен, определяется гемартроз. Выраженность симптомов зависит от степени повреждения связок коленного сустава. При полном разрыве выявляется разболтанность (избыточная подвижность) в суставе.
Повреждение внутренней боковой связки коленного сустава происходит чаще, однако, обычно её повреждение бывает неполным. Травма возникает при чрезмерном отклонении голени кнаружи. Разрыв боковых связок нередко сочетается с разрывом внутреннего мениска и повреждением капсулы сустава, что может быть диагностировано при проведении магнитно-резонансной томографии коленного сустава. Больной жалуется на болезненность при прощупывании, движениях, отклонении голени кнаружи, сустав отёчен. Выявляется гемартроз. Движения ограничены. Полный разрыв сопровождается избыточной подвижностью в суставе.
При разрыве крестообразных связок, которые расположены внутри сустава, часто возникает гемартроз. Поэтому диагностика разрыва этих связок в остром периоде очень трудна, так как при гемартрозе бывает почти невозможно исследовать симптом «выдвижного ящика», характерный для повреждения крестообразных связок. К изучению этого симптома следует вернуться через 3-5 дней или после пункции сустава и удаления крови. Лечение разрыва крестообразных связок оперативное.
Повреждение мениска (менископатия) – самая частая из травм коленного сустава, иногда трудно диагностируемая. Резкое необычное движение в суставе с поворотом бедра при фиксированных стопе и голени иногда приводит к отрыву части мениска или к раздавливанию его между костями. Быстро возникает гемартроз; определяется важный симптом блокады – больной не может полностью выпрямить ногу в коленном суставе. Такое состояние требует немедленного направления к травматологу для устранения блокады. Часто блокада сустава самостоятельно разрешается, гемартроз также рассасывается через 5-7 дней и больной, не обращаясь за помощью, продолжает работу. Блокады повторяются, но с каждым разом боли после ущемления мениска и гемартроз становятся меньше. Однако это очень серьёзная ситуация, так как повторные ущемления мениска со временем (в течение 1 года) приводят к развитию деформирующего артроза и тогда уже менискэктомия (удаление мениска) оказывается неэффективной.
Даже при малейшем подозрении на разрыв мениска требуются консультация травматолога и рентгенография сустава. Последнее обусловлено нередким сочетанием травмы мениска с внутрисуставными переломами.
Хронический вывих надколенника (смещение коленной чашечки) встречается сравнительно редко (0,4 — 0,7% всех вывихов), однако часто рецидивирует в последующем. В случае развития привычного вывиха у детей, как правило, с возрастом формируется деформация коленного сустава в виде вальгусного (Х-образного) отклонения голени и прогрессирующее на¬рушение функции конечности. В большинстве случаев возни¬кает наружный вывих надколенника, реже – внутренний. Очень редко встречается вывих надколенника, называемый торсионным, при котором надколенник поворачивает¬ся вокруг своей оси. Пациентов с хронической нестабильностью надколенника беспокоят боли в области передней и внутренней поверхности коленного сустава. Они могут жаловаться на чувство неустойчивости, разболтанности в колене. При осмотре пациентов специальными методами определяют степень смещения надколенника. Уточняют диагноз при рентгенологическом исследовании.
Воспаление сухожилия (тендинит). Причинами развития тендинита являются:
— значительная физическая нагрузка на сустав в течение длительного промежутка времени.
— травмы;
— инфекции, вызванные бактериями, например, гонорея;
— наличие заболеваний ревматического характера (подагра или артрит);
— аллергическая реакция организма на лекарственные препараты;
— анатомические особенности строения тела: разная длина конечностей способствует развитию тендинита коленного сустава;
— ослабленные сухожилия или неправильное их развитие;
— несоблюдение правильной осанки.
Наиболее выраженными симптомами тендинита являются боль и ограничение подвижности. Болевые ощущения в месте воспаления и близлежащих участках упорные, длительно не проходящие. Боль может появиться внезапно, но иногда болезненность нарастает по мере того, как усиливается воспаление. Отмечается повышенная чувствительность при прощупывании поражённого сухожилия.
Бурсит – воспаление околосуставной сумки (бурсы), в которой содержится омывающая сустав жидкость. Обычные симптомы бурсита: покраснение, припухлость, боль и чувствительность над коленной чашкой, ограничение подвижности в суставе. Если бурситу позволить перейти в состояние хронического воспаления, существует вероятность возникновения спаек, от которых можно будет избавиться только хирургическим путём.
Синовит – это воспаление синовиальной оболочки, которая изнутри покрывает суставную полость. При этом образуется выпот, который скапливается в суставной сумке. Кроме травмы синовит может развиваться при различных аутоиммунных процессах, при обменных нарушениях, на фоне существующих болезней (гонартроз) коленного сустава воспаление может носить вторичный характер (реактивный синовит коленного сустава). Как правило, воспаление носит асептический характер (то есть нет инфицирования) и проявляется образованием серозного выпота. Если же присоединяется инфекция, характер синовиальной жидкости меняется, в ней появляется гной и развивается гнойный синовит. Симптомы появляются постепенно, в течении нескольких часов или даже суток после травмы. Сустав увеличивается в объёме. Жидкость как бы распирает внутрисуставные структуры, деформирует контуры колена. Ограничивается функция сустава, однако нарушение движения не всегда сопровождается болевым синдромом. Тем не менее, боль все же характерна для данной патологии, но она не резкая, а тупая, средней интенсивности. Кожа над суставом не гиперемирована, температура не повышена.
Киста Бейкера – мягкое плотное эластичное опухолевидное образование, развивающееся на задней поверхности коленного сустава (в подколенной ямке). Кожа над припухлостью нормальной окраски, не спаяна с подлежащими тканями. Киста Бейкера больше выступает при разогнутом колене. При сгибании уменьшается в размерах либо полностью исчезает. Появление кисты Бейкера является следствием каких-либо заболеваний коленного сустава, среди которых наиболее частыми являются: травма сустава, повреждения и дегенеративные изменения менисков, повреждение хрящей сустава, хронический синовит (воспаление синовиальной оболочки суставов), остеоартроз, пателлофеморальный артроз, остеоартрит, ревматоидный артрит. Визуально киста Бейкера представляет собой плотное эластичное округлое образование в подколенной ямке, которое может быть незаметно при согнутом колене и достаточно отчетливо выступает при разогнутом суставе. При этом в подколенной области может быть ощущение дискомфорта или давления (а иногда — и боли), затруднение или болезненность при движениях в колене. При значительных размерах кисты Бейкера из-за сдавливания соседних сосудов и/или нервных стволов может быть похолодание кожи ноги ниже колена, ощущение онемения, покалывания, «ползания мурашек», отёки и другие признаки нарушения кровообращения и иннервации. К возможным осложнениям кисты Бейкера относят развитие тромбофлебитов и тромбозов глубоких вен голени, развитие или усугубление уже существующего варикозного расширения подкожных вен, а также разрыв стенки кисты, проявляющийся резкой сильной болью, покраснением кожи задней поверхности голени, повышением местной температуры, припухлостью.
Болезнь Гоффа представляет собой повреждение и перерождение жировой ткани, окружающей коленный сустав. Это достаточно сложно диагностируемое состояние, которое часто путают с повреждением мениска, так называемой «суставной мышью» – обломком хряща или кости в теле сустава. Без грамотного лечения колена при болезни Гоффа «жировая подушка» прекращает исполнять свою буферную функцию – заболевание переходит в хроническую стадию, что повышает риск развития артроза колена, может провоцировать постоянные боли в коленном суставе на протяжении долгих лет. Чаще всего при травме колена происходит повреждение жировых долек, их защемление, кровоизлияние и отёк тканей. На месте повреждённых клеток разрастается фиброзная ткань, которая не может выполнять функций жировой ткани. В ряде ситуаций болезнь Гоффа может развиваться на фоне артроза колена или под воздействием гормональных изменений, например, у женщин в климактерический период. В острой стадии заболевания повреждения жирового тела может диагностироваться уже при осмотре. Помимо боли в колене, слабости четырехглавой мышцы, характерным признаком при пальпации является локализованная припухлость. А вот хроническая стадия не всегда легко определяется – может потребоваться МРТ, КТ или артроскопия при отсутствии реакции на консервативное лечение.
Болезнь Осгуда – Шлаттера (остеохондропатия бугристости большеберцовой кости). Часто возникает после повышенной физической нагрузки или травмы, при натяжении связки надколенника. Поражает преимущественно мальчиков-подростков в возрасте 13-15 лет, занимающихся спортом. Симптомами являются боль, припухлость в области бугристости большеберцовой кости.
Артрит– воспаление сустава, которое чаще всего происходит при таких заболевания как ревматоидный, реактивный, псориатический артрит, а также при болезни Бехтерева, ревматизме, подагре. Характерные особенности – суставная боль, скованность, ограничение подвижности сустава, припухлость, повышение температуры в области поражения, деформация сустава.
Отек мягких тканей при артрите
Деформирующий остеоартроз – это заболевание суставов, характеризующееся поражением (истончением и разрушением) хрящевой ткани суставов с одновременной деформацией и изменением структуры головок костей. На ранних стадиях развития артроз проявляет себя такими симптомами, как боли, обычно возникающие при начале движения после состояния покоя, причем эти боль довольно скоро проходят. По мере дальнейшего прогрессирования заболевания боли при движении усиливаются, появляются не только при движении, но и в покое, появляется чувство скованности суставов, ограничение их подвижности. При деформирующем артрозе коленного сустава происходит значительное искривление ноги, отклонение её оси от прямой линии, что приводит к затруднению и полной невозможности работы сустава. Наконец, на последних стадиях развития деформирующий артроз приводит к его полному разрушению. Для восстановления функции сустава, купирования боли, восстановление длины конечности проводят эндопротезирование коленного сустава.
Отек мягких тканей при артрите
Деформирующий остеоартроз – это заболевание суставов, характеризующееся поражением (истончением и разрушением) хрящевой ткани суставов с одновременной деформацией и изменением структуры головок костей. На ранних стадиях развития артроз проявляет себя такими симптомами, как боли, обычно возникающие при начале движения после состояния покоя, причем эти боль довольно скоро проходят. По мере дальнейшего прогрессирования заболевания боли при движении усиливаются, появляются не только при движении, но и в покое, появляется чувство скованности суставов, ограничение их подвижности. При деформирующем артрозе коленного сустава происходит значительное искривление ноги, отклонение её оси от прямой линии, что приводит к затруднению и полной невозможности работы сустава. Наконец, на последних стадиях развития деформирующий артроз приводит к его полному разрушению. Для восстановления функции сустава, купирования боли, восстановление длины конечности проводят эндопротезирование коленного сустава.
Тяжелый артроз коленных суставов с Х-образной деформацией конечностей
Хондропатия надколенника – патологическое состояние, характеризующееся дегенеративно-некротическими изменениями в суставном хряще надколенника. Возникает как непосредственно после травмы различной интенсивности, так и на фоне хронической травматизации и, особенно, при латеральных смещениях надколенника. Больные жалуются на боль в коленной чашечке, которая усиливается при физической активности. Стояние на коленях очень болезненно даже в течение непродолжительного времени. Нахождение нижней конечности в согнутом положении, например, при продолжительной езде в автомобиле, также может приводить к появлению боли в области надколенника. При движениях в коленном суставе может быть слышен треск или возникать щелкающие звуки.
Хондроматоз коленного сустава – длительное прогрессирующее заболевание неизвестной этиологии, заключающееся в образовании множественных хрящевых узлов внутри синовиальной оболочки суставной сумки. Хрящевые узлы могут иметь размеры от нескольких миллиметров до нескольких сантиметров, а число их колеблется от немногих отдельных образований до нескольких десятков. При значительном количестве хрящевых узлов или при образовании узлов крупных размеров появляются умеренные болевые ощущения, возникает хруст и ограничение подвижности конечности в поражённом суставе, припухлость, а при образовании «суставной мыши» — ущемление. Может наступть резкое обезображивание и значительное ограничение функции сустава.
Болезнь Кёнига или рассекающий (отсекающий) остеохондроз (остехондрит) — заболевание при котором участок хряща, покрывающий кости, постепенно отслаивается и может даже полностью отделиться от кости. В коленном суставе она поражает только мыщелки бедренной кости или надколенник (коленную чашечку). Симптомы зависят от стадии заболевания. В начале заболевания больной предъявляет жалобы на дискомфорт в суставе, незначительную боль. С прогрессированием процесса наблюдается усиление боли в суставе, появляется синовит. Может быть неполное отделение омертвевших участков хряща, возможна блокада сустава (возникает вследствие отрыва кусочка хряща, приводит к нарушению работы сустава). Далее омертвевшие участки хряща полностью отделяется от кости, возможна блокада сустава, прогрессирование боли и синовита. Если заболевание протекает длительно, то хромота приводит к снижению амплитуды движений в коленном суставе и атрофии четырехглавой мышцы бедра.
При остеопорозе происходит изменение структуры костной ткани, которое приводит к повышению их хрупкости и склонности к переломам. Для остеопороза характерно появление боли в суставах и костях, судороги в ногах, чаще в ночное время, ноющие боли в спине (позвоночнике), наличие переломов.
Остеофиты коленного сустава — костные образования, которые возникают в коленном суставе в случае развития в нем дегенеративно-дистрофических процессов или гонартроза. В народе считают, что остеофиты – это отложение солей в суставах, это не верно. На самом деле образование таких «наростов» происходит вследствие нарушения питания суставного хряща. Остеофит может отколоться, и тогда боль в суставе будет острой, часто этот процесс сопровождает воспаление.
Инфекционные заболевания, в том числе урогенитальные (такие, как хламидиоз, гонорея, уреаплазмоз и др.) и кишечные (дизентерия, иерсинеоз, сальмонеллёз), протекающие скрыто, могут приводить к реактивному артриту коленных суставов. При этом боли в коленных суставах возникают зачастую не только при ходьбе. Реактивный артрит коленного сустава плох тем, что поражается помимо сустава обычно так же и сухожилия вокруг. Кроме того, к воспалению коленных суставов нередко присоединяются воспаление ряда других суставов и глаз, а так же неприятные ощущения в области половых органов. Больные могут отмечать связь артрита с предшествующей мочеполовой или кишечной инфекцией.
Туберкулёз костный. Начинается болезнь либо с расплавления костного вещества кости, либо с омертвения значительных участков кожи, причем этот процесс со временем начинает распространяться на всё большую и большую площадь. Независимо от первоначальных проявлений, туберкулёз костей и суставов вызывает образование гнойного свища или полости, открывающейся наружу. Следует отметить, что спустя несколько недель воспалительный процесс может стабилизироваться, и у больного наступает стойкая ремиссия.
Остеомиелит кости – гнойно-некротический процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый бактериями. Вначале заболевания человек может жаловаться на слабость, боль в мышцах. Затем резко повышается температура до 39-40 градусов. Боль, чётко локализованная в пораженном участке кости, возникает почти сразу. Острая, сверлящая или распирающая изнутри, усиливающаяся при малейшем движении – такую боль сложно с чем-нибудь перепутать. Поражённое колено отёчно, кожа приобретает застойно-красную окраску, вены расширены.
Невропатия седалищного нерва – проявления зависят от уровня и объема повреждения нерва. Например, при повреждении L4 (4 поясничный позвонок) больные предъявляют жалобы на боли в передних отделах бедра, по внутренней поверхности коленного сустава и голени, нарушение кожной чувствительности по передней поверхности бедра и голени, слабость сгибателей голени и приведения бедра, коленный рефлекс снижается.
Значительно реже встречаются другие причины боли в колене, такие как опухоли костей и мягких тканей.
Заболеваний коленного сустава насчитывается великое множество: одни связаны с повреждениями связок, вторые – с деформацией хрящевых тканей, третьи – с дистрофическими изменениями самой кости или воспалительными процессами. Постановка правильного диагноза всегда начинается с опроса пациента и ручной пальпации. В зависимости от тех или иных признаков заболевания врач может назначить дополнительные методы обследования.
1. Общий анализ крови (возможна анемия, лейкоцитоз, увеличение СОЭ при ревматоидном артрите, болезни Бехтерева);
2. Биохимический анализ крови: увеличение мочевой кислоты при подагре;
3. Микробиологическое исследование (например, соскоб из уретры на хламидии при подозрении на реактивный артрит);
4. Рентгеновское исследование – один из основных методов обследования при болях в коленном суставе. Будут видны специфические изменения, характерные для конкретной патологии;
5. Серологический анализ: ревматоидный фактор при ревматоидном артрите;
6. Пункционная биопсия кости при подозрении на костный туберкулёз и остеомиелит: материал для посева получают с помощью аспирации гноя из кости или мягких тканей либо проводят биопсию кости;
7. Пункция сустава: иглу вводят в суставную полость и забирают часть экссудата для исследования на предмет прозрачности, содержания белка и кровяных телец, проводят посев на микроорганизмы.
8. Артроскопия – проводится как с диагностической, так и с лечебной целью, например, при травме мениска, крестообразных связок и др.
9. Денситометрия – измерение плотности костной ткани при остеопорозе.
10. Ультразвуковое исследование коленного сустава при подозрении на остеоартроз, травматические повреждения и заболевания менисков и др.
11. Магнитно-резонансная томография и компьютерная томография (например, при подозрении на хондроматоз).
Нет единого универсального способа лечения всех болезней колена. Какое лечение необходимо в каждом конкретном случае – зависит от точного определения причины боли, потому что все перечисленные выше заболевания требуют разного подхода к своему лечению. Однако необходимо соблюдать некоторые правила при возникновении боли в колене.
1. Снизить нагрузку до такой степени, чтобы не возникало неприятных ощущений. При острой боли полностью исключить нагрузку и наложить фиксирующую повязку, для того, чтобы обеспечить колену неподвижность.
2. Ношение бандажа или повязки эластичным бинтом для стабилизации сустава.
3. По рекомендации врача применение горячих компрессов для прогревания колена. Это выполняется для улучшения микроциркуляции тканей. Можно использовать разогревающие мази (например, финалгон).
При острой боли в первые двое суток – холодный компресс (пластиковый пакет со льдом или же бутыли с ледяной водой). Холодные компрессы следует прикладывать на 15 минут, а затем делать перерыв на час для того, чтобы в ноге восстанавливалось нормальное кровообращение.
4. Применение противовоспалительных препаратов (парацетамол, ибупрофен).
5. Тщательная разминка сустава перед бегом и другими тренировками с постепенным увеличением нагрузки, начиная с минимальных.
6. Применение препаратов хондропротекторов.
Если, несмотря на все предпринятые меры, боль в колене не проходит, возможно, что травма колена оказалась более сложной, чем вам показалось в начале. В этом случае, следует обязательно обратиться к специалисту-травматологу. К врачу следует обратиться и в том случае, если боль возникла спонтанно, без всяких видимых причин, при сильной, постоянной и длительно сохраняющейся боли, видимой деформации сустава, покраснении колена, изменении цвета ноги ниже колена и нарушении чувствительности. Помните, что часто именно от своевременности начатого лечения зависит здоровье и подвижность вашего колена.
В зависимости от того, имела ли место травма, это терапевт или травматолог. Может понадобится консультация врачей следующих специальностей: ортопед, остеопат, ревматолог, невролог.
Врач терапевт Клеткина Ю.В.
Коленные суставы относятся к наиболее крупным и наиболее сложным суставам тела человека. На их долю приходится более 80% массы тела, а в некоторых ситуациях нагрузка на них может значительно увеличиваться. Например, при беге или прыжках суставные хрящи и мениски деформируются в 5 — 10 раз сильнее, чем при ходьбе. В связи с этим фактом коленные суставы считаются наиболее подверженными различного рода повреждениям. Практически все элементы данного сустава хорошо иннервированы, поэтому их повреждение вызывает
боль , а также гамму других сопутствующих неприятных ощущений. Воспалительная реакция, развивающаяся в ответ на повреждение, приводит к усилению болей за счет
мягких тканей и повышения давления синовиальной жидкости в полости сустава.
Однако не только поражение коленного сустава может привести к болям в данной области. Зачастую причина кроется в патологии окружающих коленный сустав структур — кровеносных сосудов, нервных стволов, лимфатических узлов и мышц. Более редкой причиной болей является формирующееся в подколенной ямке объемное образование — киста, доброкачественная и злокачественная опухоль,
и др. В медицинской практике периодически встречаются психогенные боли в коленях, не имеющие под собой какого-либо реального субстрата (
Каждое заболевание обладает рядом внешних признаков, обнаруживаемых при осмотре и ощупывании области колена и остальной конечности. В совокупности с ощущениями больного (
характер боли, периодичность и давность ее появления и др.
) часто удается достаточно точно установить предварительный диагноз и начать соответствующее лечение. При неясной клинической картине прибегают к применению дополнительных инструментальных и лабораторных исследований, наиболее используемыми из которых являются рентгенография, ультразвуковое исследование и
Лечение всегда должно быть ориентировано на устранение причины болей. Если оно малоэффективно, то следует задуматься о достоверности установленного изначально диагноза. Спектр лекарственных препаратов для купирования болей в области колена огромен, поскольку причины болей могут быть крайне разнообразными. Наиболее часто используются противовоспалительные,
и противоаллергические препараты в виде мазей, компрессов, уколов, таблеток, свечей и др.
Знание анатомического строения коленного сустава и окружающих его структур имеет первостепенное значение в понимании причин и механизмов развития того или иного заболевания, проявляющегося болями в данной области.
Анатомия коленного сустава
Коленный сустав образован дистальным (
) концом бедренной кости, проксимальным (
) концом большеберцовой кости и надколенником.
Коленный сустав по форме относится к сложным мыщелковым (
) суставам, поэтому в нем возможны движения вокруг трех осей, а не вокруг одной или двух, как в классическом блоковидном суставе. Наиболее широкий диапазон движений регистрируется в сагиттальной плоскости (
) и у здоровых людей достигает более 140 градусов. Движения в боковой плоскости и вокруг своей оси могут осуществляться лишь в согнутом положении сустава. Боковое отведение и приведение голени осуществляется в пределах всего 5 — 7 градусов. Ротационные движения (
) осуществляются в пределах 20 — 25 градусов.
При ближайшем рассмотрении суставных поверхностей данного сочленения становится очевидным, что они не являются конгруэнтными. Иными словами, суставные поверхности соприкасаются не плотно и между ними остаются зазоры. При такой архитектонике стабильность сустава находилась бы под вопросом, однако, вместо этого, коленный сустав является одним из наиболее надежных суставов тела человека. Объяснение кроется в менисках – парных треугольных прослойках из хрящевой ткани, которые заполняют вышеуказанные зазоры, играя роль прокладки или уплотнителя.
Как мениски, так и поверхности соприкасающихся костей выстланы гиалиновым хрящом, обеспечивающим многократное снижение силы трения в суставе. Помимо этого, сила трения уменьшается за счет синовиальной жидкости, заполняющей все свободное пространство в суставе.
Капсула коленного сустава плотно прикрепляется ко всем костям, входящим в его состав. Как и все суставные капсулы, она является двухслойной. Наружный слой называется фиброзным и состоит из плотной оформленной соединительной ткани – одного из наиболее прочных видов тканей, присутствующих в организме. К тому же в укреплении суставной капсулы коленного сустава участвуют многочисленные внешние связки колена. Наибольший вклад в укрепление капсулы коленного сустава вносит сухожилие четырехглавой мышцы бедра, которое переплетается с волокнами капсулы и по выходу из нее формирует сухожилие надколенника. Внутренний слой капсулы коленного сустава называется синовиальным, поскольку состоит из многослойного цилиндрического эпителия. В силу структурных особенностей данный эпителий обеспечивает постоянную циркуляцию синовиальной жидкости, что крайне важно для питания хряща и поддержания работоспособности сустава.
Анатомия мышц и связок в области коленного сустава
Мышцы в области коленного сустава располагаются таким образом, что спереди колена они отсутствуют, а позади него формируют углубление ромбовидной формы, в котором проходит сосудисто-нервный пучок. С боков коленный сустав защищен небольшим мышечным массивом.
При ощупывании коленного сустава сзади четко определяется подколенная ямка, имеющая форму ромба. Верхней внутренней границей данного ромба является двуглавая мышца бедра. Верхней наружной границей является полуперепончатая мышца. Нижней внутренней границей является внутренняя головка икроножной мышцы и небольшая часть подошвенной мышцы. Нижней наружной границей подколенной ямки является наружная головка икроножной мышцы. Глубже, под обеими головками икроножных мышц, по задней поверхности капсулы коленного сустава проходит подколенная мышца.
С внутренней стороны капсула коленного сустава соприкасается с рудиментарной подошвенной мышцей. Более поверхностно располагается портняжная мышца. Некоторые мышцы не находятся в проекции коленного сустава, однако их сухожилия перекидываются через него и прикрепляются к бугристостям и мыщелкам большеберцовой, малоберцовой и бедренной костей. В числе таких сухожилий находится сухожилие тонкой мышцы бедра, полусухожильной мышцы, полуперепончатой мышцы.
Важнейшую роль в функционировании коленного сустава играет связочный аппарат. Основной его задачей является ограничение объема движений в коленном суставе таким образом, чтобы не происходило
. Связки коленного сустава подразделяются на внутренние (
находящиеся в полости сустава
находящиеся вне полости сустава
). Часть внешних связок переплетается с волокнами капсулы коленного сустава, значительно увеличивая ее прочность.
К наиболее важным внутрисуставным связкам относятся:
- боковые (внутренняя и наружная);
- крестообразные (передняя и задняя);
- менискобедренные (передняя и задняя);
- поперечная связка колена.
При травмах коленного сустава наиболее часто происходит растяжение или разрыв крестообразных связок. При растяжении передней крестообразной связки наблюдается патологическая подвижность голени вперед (симптом переднего выдвижного ящика). При растяжении задней крестообразной связки отмечается патологическое движение голени назад (симптом заднего выдвижного ящика).
При боковой травме коленного сустава часто страдают боковые связки. Повреждение поперечной связки колена встречается редко, поскольку чаще происходит разрыв одного из менисков, между которыми и находится данная связка.
К наиболее важным внесуставным связкам коленного сустава относятся:
- связка надколенника;
- коллатеральные связки.
Связка надколенника состоит из волокон, являющихся продолжением сухожилия четырехглавой мышцы бедра. Данное сухожилие переплетается с волокнами внешнего слоя капсулы коленного сустава, а при выходе из него представляет собой связку надколенника. Данная связка вносит наибольший вклад в удержание надколенника в физиологическом положении.
Коллатеральные связки находятся по бокам от сустава, предотвращая чрезмерное его отклонение от оси ноги во фронтальной плоскости (
). Травмы данных связок крайне болезненны и редко регенерируют полностью, поэтому после растяжения или разрыва наблюдаются повторяющиеся спонтанные вывихи.
Анатомия сосудов и нервов в области коленного сустава
В подколенной ямке проходит сосудисто-нервный пучок, включающий подколенную артерию, вену и седалищный нерв. У некоторых людей встречается один из вариантов кровоснабжения коленного сустава, при котором происходит разделение бедренной артерии на две ветви – более крупную заднюю большеберцовую артерию и менее крупную переднюю большеберцовую артерию. В то время, когда у большинства людей данное разветвление локализуется ниже коленного сустава, у небольшой части оно находится на уровне сустава или выше него. В таком случае вместо подколенной артерии в сосудисто-нервный пучок будет входить задняя большеберцовая артерия или даже обе (
передняя и задняя большеберцовая артерии
). Таким же образом встречаются разнообразные варианты венозных коллатералей (
) в области коленного сустава, причем их число превышает количество вариантов артериальных коллатералей.
Помимо вышеуказанных наиболее крупных кровеносных сосудов в области колена существует развитая сосудистая сеть, призванная обеспечивать жизнедеятельность капсулы сустава и околокапсульной части менисков. В образовании данной сети принимает участие не только подколенная артерия, но и некоторые ветви расположенной выше бедренной артерии. В частности речь идет о верхней и нижней медиальной артерии колена, нисходящей коленной артерии, верхней и нижней латеральной артерии колена и др.
Среди нервов, находящихся в области коленного сустава, следует отметить седалищный нерв и его ветви – большеберцовый и малоберцовый нерв, на которые он делится выше уровня колена. Также могут встречаться небольшие чувствительные кожные нервы.
Все элементы сосудисто-нервного пучка сверху прикрыты жировой клетчаткой с целью их защиты при травме.
Какие структуры могут воспаляться в колене?
Практически всегда причиной болей в коленях является воспалительный процесс. В зависимости от того, какая из структур сустава воспалена, проявляются те или иные виды нарушений его функционирования и боли, также носящие разнообразный характер.
В области коленного сустава могут воспаляться следующие структуры:
- суставной хрящ;
- артерии;
- вены;
- нервы;
- лимфатические узлы и сосуды;
- капсула сустава (фиброзный и синовиальный слой);
- кости (бедренная, большеберцовая, надколенник);
- мышцы и сухожилия;
- синовиальные сумки;
- подкожная жировая клетчатка;
- кожа.
Основные причины болей в колене Медицинская терминология для большинства непосвященных в данную область людей является сложной и непонятной. Тем не менее, ее использование необходимо в связи с высокой функциональной емкостью и точностью. Расположенная ниже таблица призвана улучшить понимание больными сути медицинских терминов и механизмов, по которым развивается то или иное заболевание.
Причины болей в колене
| Воспаленная структура | Название воспаления | Механизм развития воспаления |
| Суставной хрящ | Хондрит | Наиболее частой причиной воспаления суставного хряща является его дегенеративно-дистрофическое изменение при деформирующем артрозе. При данном заболевании происходит постепенное разрушение хряща, сопровождающееся прогрессирующим снижением его упругости. В результате, повреждения хряща увеличиваются. Кроме того происходит снижение его способности к восстановлению, что косвенно приводит к учащению воспалительных процессов. |
| Подколенная артерия | Артериит | Воспаление подколенной артерии в основном происходит в связи локальными нарушениями циркуляции крови. Наиболее распространенной причиной этого является оседание микробов на атеросклеротической бляшке, расположенной в данном сегменте кровеносного русла и разрушение ими внутренних слоев стенки артерии. |
| Подколенная вена | Флебит | Воспаление подкожной вены происходит чаще, чем воспаление подкожной артерии по той причине, что скорость кровотока в вене значительно ниже, чем в артерии, и вероятность оседания бактерий в связи с этим повышается. Кроме того, вены обладают системой клапанов, в области которых происходит завихрение потока крови, что предрасполагает к формированию тромба. Тромботические массы являются благоприятной средой для роста бактерий, которые и вызывают воспаление стенки данного сосуда. |
| Седалищный или большеберцовый нерв | Неврит | Основной причиной воспаления седалищного нерва является его механическое сдавление и растяжение вследствие травм или локальное охлаждение на сквозняке. Более редким является повреждение оболочки нерва собственными антителами при определенных аутоиммунных заболеваниях. |
| Лимфатический узел | Лимфаденит | Воспаление регионарного лимфатического узла может локализоваться в подколенной ямке в ответ на любое воспаление колена голени или стопы (остеомиелит, абсцесс, гангрена и др.). В данном случае лимфатический узел выступает в роли барьера, улавливающего бактерии, распространяющиеся из очага воспаления в остальной организм. При этом размеры узла увеличиваются из-за скопления в нем лимфоцитов (клеток иммунной системы), его капсула натягивается и вызывает боль. |
| Лимфатический сосуд | Лимфангит | Часто параллельно с лимфаденитом наблюдается и воспаление лимфатического сосуда (лимфангит), обычно расположенного несколько ниже самого узла. Данное воспаление выглядит как опухшая красная полоска, болезненная на ощупь. Причиной лимфангита является чрезмерное количество живых бактерий или медиаторов воспаления в лимфе. Также возможен механизм ретроградного (обратного) воспаления стенки лимфатического сосуда от воспаленного лимфатического узла. |
| Капсула коленного сустава | Синовит | Воспаление синовиальной оболочки капсулы сустава у молодых людей наиболее часто является следствием механической травмы. У людей среднего и пожилого возраста воспаление может возникать, в том числе, и по причине ревматизма. При ревматизме агрессивным фактором являются собственные антитела, выработанные организмом против стрептококковой инфекции, которые вследствие антигенной схожести ошибочно поражают синовиальный эпителий. |
| Костный мозг | Остеомиелит | Первичный остеомиелит чаще развивается у людей среднего и пожилого возраста (встречаются и исключения) из-за попадания в костный мозг бактерий вместе с током крови. Вторичный остеомиелит является травматическим, может развиться у пациентов любого возраста и всегда связан с попаданием микробов в костный мозг из окружающей среды при открытых переломах, хирургических операциях и др. |
| Мышцы и сухожилия | Миозит, тендинит | Воспаление мышечно-сухожильного аппарата коленного сустава в основном происходит вследствие механических травм, перерабатывания и локального переохлаждения (нахождение на сквозняке). Растяжение и разрыв сухожилий случается у спортсменов, стремительно набирающих мышечную массу и не заботящихся об укреплении сухожилий. |
| Синовиальная сумка | Бурсит | Коленный сустав содержит от 3 до 5 синовиальных сумок, большинство из которых расположено на передней поверхности капсулы в проекции надколенника. Они воспаляются достаточно редко и по этой причине их диагностика трудна. Основной причиной их воспаления является травма. Реже воспаление может распространиться на них с соседних структур. |
| Подкожная жировая клетчатка | Целлюлит | Воспаление подкожно-жировой клетчатки – явление достаточно редкое и чаще всего вызвано воспалением соседних структур (остеомиелит, гнойный артрит и др.). |
| Кожа | Дерматит | Воспаление кожных покровов колена может развиться вследствие бактериальной инфекции (рожистое воспаление), а также при аллергическом контактном дерматите. |
Диагностика причин болей в колене
По той причине, что боли в области колена могут быть следствием большого числа заболеваний, зачастую для постановки правильного диагноза необходимо использование дополнительных лабораторных и инструментальных исследований. Разумеется, не стоит преуменьшать роли анамнеза (
сбора сведений о развитии заболевания
), осмотра и общего обследования больного, поскольку тщательное выполнение этих стандартных методов сбора данных позволяет в 70% случаев установить диагноз.
К какому доктору обращаться?
В связи с многообразием причин болей в колене пациент не всегда знает, к какому доктору ему следует обратиться. Поэтому, для того чтобы внести конкретику, пациенту рекомендуется, в первую очередь, обратиться к семейному врачу, который проведет необходимые первичные исследования, позволяющие определить, к какой области относится конкретное заболевание.
Приблизительно 80% заболеваний колена способен лечить семейный доктор. В случае если существует подозрение на заболевание, не входящее в его компетенцию или которое он не способен лечить по причине запущенности, семейный врач направляет больного на консультацию к соответствующему специалисту. При необходимости семейный врач или соответствующий специалист направляет больного на плановое или срочное лечение в соответствующее отделение больницы.
Специалистами, занимающимися лечением заболеваний, вызывающих боли в области колена, являются:
- травматолог;
- ортопед;
- невропатолог;
- хирург;
- аллерголог/иммунолог;
- ревматолог;
- инфекционист;
- гастролог;
- онколог;
- психотерапевт и др.
Лабораторные и инструментальные исследования Для уточнения диагноза зачастую необходимо базироваться на данных дополнительных параклинических исследований, характерных для той или иной области медицины.
Методы диагностики причин болей в колене
| Область медицины | Заболевание | Методы диагностики |
| Травматология/ ортопедия |
|
|
| Неврология |
|
|
| Хирургия |
|
|
| Аллергология/ иммунология |
|
|
| Ревматология |
|
|
| Инфекционные болезни |
|
|
| Гастрология |
|
|
| Онкология |
|
|
| Психиатрия |
|
|
| Эндокринология |
|
|
Рентгенография/рентгеноскопия сустава в двух проекциях Рентгенография является инструментальным методом исследования, при котором с помощью рентгеновских лучей на пленке создается изображение костной структуры коленного сустава. Хрящевая ткань не отображается, поэтому вместо нее между дистальным концом бедра и проксимальным концом большеберцовой кости образуется так называемая суставная щель.
Рентгеноскопия является схожим инструментальным методом, однако в отличие от рентгенографии она осуществляется в реальном времени. Иными словами, врач-рентгенолог изучает костный скелет коленного сустава в динамике, поворачивая пациента под разными углами, а также прося его производить движения в суставе. Как правило, такое исследование назначается, когда результаты рентгенографии дают сомнительные данные для постановки диагноза.
При помощи рентгенографии/рентгеноскопии коленного сустава удается установить причину болей в его области. Наиболее распространенными из них являются деформирующий артроз, внутрисуставной перелом, остеомиелит и гнойный артрит.
Рентгенография грудной клетки в двух проекциях Рентгеновский снимок грудной клетки может назначаться врачом для исключения развития в легких метастазов опухоли хрящевой, костной, синовиальной и других тканей. Для их обнаружения и локализации рекомендуется выполнять рентгенографию грудной клетки в двух проекциях (задне-передней и боковой).
УЗИ (ультразвуковое исследование) сустава и околосуставной области УЗИ коленного сустава и околосуставного пространства является современным, доступным, неинвазивным (не травматичным), безвредным и высокоточным инструментальным методом исследования. Суть метода заключается в регистрации звуковых колебаний, отраженных от различных по плотности тканей. Современные УЗИ аппараты предоставляют трехмерное изображение структур сустава, позволяют определить толщину синовиальной оболочки, хряща, определяют состояние связочно-сухожильного аппарата, регистрируют наличие воспалительных изменений в синовиальной жидкости. Также при помощи данного исследования становится возможным детально изучить околосуставное пространство и структуру подколенной ямки. В частности, с помощью УЗИ удается определить наличие кисты подколенного пространства, сковывающей движения в нем и часто являющейся причиной болей.
При помощи УЗИ коленного сустава диагностируется большинство заболеваний, связанных с изменением его целостности, а также целостности его вспомогательного аппарата. Кроме того, в сравнении с КТ и МРТ данное исследование значительно дешевле. Однако, к сожалению, данное направление еще недостаточно изучено и специалистов в этой области немного, поэтому УЗИ суставов может осуществляться лишь в немногих клиниках.
УЗИ органов малого таза УЗИ органов малого таза осуществляется двумя способами — трансабдоминально (через переднюю брюшную стенку) и интравагинально (через влагалище). Наиболее точным считается изучение органов малого таза при интравагинальном исследовании. К данному методу прибегают при подозрении на эндокринную причину болей в коленях, при так называемых климактерических или посткастрационных (после удаления яичников) артритах.
Допплерография подколенной ямки Данное исследование ориентировано на изучение кровотока. При допплерографии подколенной ямки определяется проходимость подколенной артерии и вены, а также наличие в них дефектов стенки (аневризм), способных вызвать боли данной локализации. Преимуществами данного исследования являются неинвазивность, безвредность и относительная дешевизна. Для выяснения причин болей в колене выполняется исследование всех крупных сосудов нижних конечностей с указанием места и степени закупорки (в процентах).
Артроскопия с биопсией Артроскопия является эндоскопическим методом исследования, при котором в полость сустава вводится светодиодный проводник, соединенный с преобразующим устройством и монитором. Преимущества данного метода заключаются в том, что с его помощью удается визуализировать суставные поверхности, мениски, внутрисуставные связки и синовиальную оболочку такими, какие они есть на самом деле. Более того, при помощи артроскопа можно проводить малотравматичные операции по удалению инородных тел из коленного сустава и по восстановлению целостности менисков. При подозрении на объемное образование в полости сустава можно взять образец (биоптат) и исследовать его гистологическую структуру на предмет озлокачествления. Полученную из полости сустава синовиальную жидкость также можно исследовать цитологически на предмет наличия в ней атипических клеток, лейкоцитов, кристаллов мочевой кислоты и др.
МРТ МРТ на сегодняшний день является вторым по четкости получаемого изображения исследованием после ПЭТ (позитронно-эмиссионная томография). Суть данного метода заключается в регистрации фотонов, излучаемых человеческим телом в условиях переменного магнитного поля большой величины. Особенностью МРТ является более хорошая визуализация структур, богатых жидкостью (в частности, ионами водорода).
Следует отметить, что использование данного метода для диагностики заболеваний коленного сустава осуществляется крайне редко, в связи с высокой стоимостью исследования. Однако иногда, оно необходимо для диагностики системного заболевания, одним из проявлений которого является артрит.
Ограничением к использованию МРТ является наличие в теле больного металлических имплантов (
зубные коронки, спицы, штифты, протезы и др.
), а также вес больного более 160 кг.
КТ КТ является одним из наиболее современных рентгенологических методов исследования. Его сутью является круговое выполнение многочисленных рентгенологических снимков определенного сегмента тела с последующим их сопоставлением. В итоге, создается трехмерная виртуальная реконструкция необходимого сегмента тела, которую можно исследовать как целиком под любым ракурсом, так и послойно в любом необходимом сечении. Особенностью КТ является более качественная визуализация плотных структур (кости, металл и т. д.). Ограничением данного метода исследования является вес больного более 120 кг.
Использование КТ для диагностики причины болей в колене также ограничивается высокой стоимостью. Как и в случае с МРТ данный метод может использоваться при подозрении на системное заболевание, одним из проявлений которого является воспаление коленного сустава.
При необходимости выбора между КТ и МРТ руководствуются несколькими критериями. Наиболее важными критериями являются разрешающая способность томографов и их безвредность (
). Также одним из немаловажных факторов является компетентность доктора, описывающего результаты исследования.
Внутривенная ангиография Внутривенная ангиография является одним из наиболее специфических радиологических исследований. Его сутью является введение в определенную артерию (как правило, бедренную или подключичную) зонда, через который в определенный момент времени вводится рентгеноконтрастное вещество и параллельно осуществляется радиоскопия (визуализация внутренних структур организма в реальном времени). Таким образом, исследователь может следить за распространением контрастного вещества по сосудистому руслу и отмечать места стенозов (сужений) с аневризм (расширений), способных вызывать у пациента боль.
В частности, нарушение проходимости бедренной или подколенной артерии может вызвать острую сосудистую недостаточность нижерасположенной части ноги (
тромбоз, атеросклеротическая бляшка и др.
). Клиническими признаками острой артериальной недостаточности являются внезапно возникшая бледность кожных покровов, отсутствие пульса и выраженные боли ниже предполагаемого места сужения.
Сцинтиграфия Сцинтиграфия также является одним из специфических радиологических методов, особенностью которого является использование меченых радиофармпрепаратов, вводимых внутривенно. По мере распространения по организму радиофармпрепараты оседают в тканях, к которым проявляют тропизм (сродство). Таким образом, при выполнении рентгеновского снимка после внутривенного введения необходимого препарата на экране монитора визуализируются места его скопления. Основной областью применения сцинтиграфии является выявление злокачественных процессов, а также опухолевых метастазов, которые сложно поддаются визуализации другими методами. Для большинства злокачественных опухолей уже существуют специфические радиофармпрепараты.
Злокачественные опухоли суставных структур и околосуставного пространства могут являться причиной болей, однако такие случаи встречаются редко. Более того, в связи с тем, что коленный сустав хорошо визуализируется более простыми методами исследования, применение сцинтиграфии с целью диагностики опухоли в области коленного сустава носит лишь научный интерес и практически не применяется.
Колоноскопия Колоноскопия является инструментальным эндоскопическим методом диагностики патологии прямой, сигмовидной и толстой кишки. Некоторые колоноскопы способны преодолевать илеоцекальный клапан и визуализировать концевую часть подвздошной кишки. При данном исследовании в прямую кишку нагнетается воздух, после чего в нее вводится гибкий фиброволоконный проводник, постепенно продвигающийся вверх по кишечнику. Посредством фиброволокна осуществляется освещение определенного участка кишечника перед концевой частью аппарата, а также передается на экран изображение внутренней стенки толстого кишечника.
Колоноскопия может использоваться для диагностики таких заболеваний как болезнь Крона (
) и неспецифический язвенный колит. Обычно данные заболевания никак не влияют на опорно-двигательный аппарат, однако в редких случаях развиваются артриты, предположительно, посредством аутоиммунных механизмов. Наиболее часто при таких артритах поражаются тазобедренные, коленные и голеностопные суставы.
Общий анализ крови Общий анализ крови является скрининговым методом в любой области медицины. Вне всякого сомнения, данный анализ не укажет на точную причину болей в колене, однако он может значительно сузить круг поиска среди огромного их спектра. Некоторые особенности формы, диаметра, цветового индекса и количества эритроцитов могут натолкнуть доктора на мысль о редко встречающихся заболеваниях, в рамках которых может развиваться артрит. Особенности лейкограммы (процентное соотношение различных видов лейкоцитов в крови) могут указать на аутоиммунную (аллергическую), вирусную или бактериальную природу воспаления сустава.
Тимоловая проба Тимоловая проба является одним из биохимических анализов, указывающих на выраженность воспалительного процесса. Данный анализ является общим, и высокие его показатели могут свидетельствовать о произвольной локализации воспалительного процесса.
С-реактивный белок С-реактивный белок также является общим маркером воспалительного процесса в организме, однако, в отличие от тимоловой пробы, повышение его значений может также свидетельствовать о ревматической природе воспаления коленных суставов.
Определение уровня VIII и IX факторов свертывания крови Одним из проявлений гемофилии (врожденное заболевание, характеризующееся дефицитом свертываемости крови) является внутрисуставное кровотечение. Как правило, оно бывает обильным и трудно останавливается, в результате чего в полость сустава проникает большое количество крови. Вместе с кровью в суставную полость попадают биологически активные вещества, вызывающие воспалительный процесс и боль. Поскольку коленный сустав является одним из наиболее массивных суставов человека, а его травматизм по статистике является наиболее частым. Кровотечения в данный сустав у больных гемофилией наиболее вероятны и, как правило, наиболее выражены.
Диагностировать гемофилию помогает тщательно собранный семейный анамнез, соответствующая клиническая картина и определение в крови уровня VIII и IX фактора свертывания. Также полезными могут оказаться анализы, входящие в
протромбин, тромбиновое время, фибриноген и др.
ЦИК ЦИК представляют собой циркулирующие в крови комплексы антигена с атаковавшим его антителом. ЦИК обнаруживаются при аллергических реакциях третьего типа по Джеллу и Кумбсу (иммунокомплексные реакции). Когда данный комплекс осаждается на сосудистую стенку, в ней развивается воспалительная реакция, внешне проявляющаяся локальным покраснением и различной по степени выраженности болезненностью. Как правило, такие реакции носят системный характер и их проявления не ограничиваются поражением лишь определенных частей тела. Иными словами, поражение коленных суставов, обычно симметричное, развивается в рамках системного аллергического процесса в организме.
Фракции иммуноглобулинов Определение фракции иммуноглобулинов применяется в дифференциальной диагностике некоторых аллергологических и аутоиммунных заболеваний, способных проявиться болями в области колена.
АСЛ-О АСЛ-О (антистрептолизин-О) является видом антител против стрептолизина – протеолитического (разрушающего белки) фермента бактерии под названием бета-гемолитический стрептококк. У определенной категории больных данные антитела перекрестно поражают хрящевую ткань суставов. В связи с вышесказанным, высокий титр АСЛ-О является диагностическим критерием ревматизма.
Ревматоидный фактор Ревматоидный фактор также относится к числу анализов, необходимых для постановки диагноза острой ревматической лихорадки, которая, как известно, проявляется выраженными болями в области колен.
Мочевая кислота Увеличение уровня мочевой кислоты в крови является субстратом такого заболевания как подагра, при котором в суставах (чаще крупных) формируются отложения солей данной кислоты. В результате, развивается острый артрит, сопровождающийся повышением температуры тела и выраженными болями в колене, вплоть до отсутствия движений в данном суставе.
Антитела к ДНК Выявление данных антител является наиболее точным критерием лабораторной диагностики системной красной волчанки, одним из проявлений которой является боль в коленных суставах.
LE клетки LE клетки – определенные виды лейкоцитов, поглотивших ядра или фрагменты ядер других клеток организма. Данные клетки обнаруживаются у 70% детей, страдающих системной красной волчанкой, которая может вызывать приступы болей в колене.
Реакция Вассермана Данный анализ является положительным при таком известном венерическом заболевании как сифилис. Одним из осложнений данной инфекции является сифилитический артрит, развивающийся при прямом поражении синовиальной оболочки или конца кости бледной трепонемой (возбудитель сифилиса) или косвенно посредством аутоиммунных механизмов.
ИФА/ELISA При помощи ИФА (иммуноферментный анализ) осуществляется поиск в крови определенных видов антител. В частности, полезным может оказаться диагностика антител к хламидии и гонококку, вызывающему синдром Рейтера. При данном синдроме наблюдается триада поражения конъюнктивы глаза, уретры (а также простаты) и синовиальной оболочки суставов (чаще крупных). При выявлении антител к бледной трепонеме и болях в коленях с высокой вероятностью можно выставить диагноз сифилитического артрита.
Микроскопия и посев мазка уретры Микроскопия и посев мазка уретры позволяет выделить возбудителя венерических инфекций, которые напрямую или посредством аутоиммунных механизмов могут вызывать боли в коленях.
Микроскопия и посев мазка носоглотки Такие заболевания как корь, тиф, дифтерия или пневмококковая пневмония могут вызвать боли в коленях, опосредованные, как и в вышеупомянутых случаях, перекрестной иммунологической агрессией. При бактериальных заболеваниях (тиф, дифтерия, пневмококковая пневмония, коклюш и др.) часто удается диагностировать возбудителя при простой микроскопии с соответствующим окрашиванием мазков. При необходимости прибегают к специфическим диагностическим тестам и посеву на простые и обогащенные питательные среды. При вирусных заболеваниях (корь, краснуха и др.) выявить возбудителя намного сложнее. С этой целью применяют посев вируса на живые питательные среды или ПЦР (полимеразная цепная реакция), позволяющие выявить характерные для определенного вируса участки генома.
ASCA Антитела к сахаромицетам являются диагностическим критерием болезни Крона. Данные бактерии относятся к постоянной микрофлоре кишечника человека, поскольку участвуют в процессе ферментации пищи и даже выделяют ряд витаминов. Однако у некоторых пациентов к данным бактериям развивается усиленная иммунная реакция, из-за которой в кишечнике развивается специфический воспалительный процесс, являющийся субстратом (основой) болезни Крона.
В еще более редких случаях сформированные патологические антитела поражают не только ткани кишечника, но еще и синовиальную оболочку суставов, из-за чего у больных развиваются реактивные артриты. Наиболее частой их локализацией являются крупные суставы нижних конечностей (
бедренный, коленный, голеностопный
pANCA Антитела к цитоплазме нейтрофилов выявляются при ряде заболеваний, одним из которых является неспецифический язвенный колит. При данном заболевании также как и при болезни Крона могут развиваться аутоиммунные артриты, проявляющиеся болями в крупных суставах и, в частности, в коленном суставе.
Почечные пробы (креатинин, мочевина) Данные анализы выполняются с целью оценки выделительной функции почек. Их отклонения могут свидетельствовать об амилоидозе, системной красной волчанке, первичной опухоли, метастазах и др. Все перечисленные выше патологии могут оказывать влияние на функциональную целостность коленных суставов посредством различных механизмов. Таким образом, исследование функции почек может дополнить клиническую картину определенного заболевания, одним из проявлений которого является воспаление коленного сустава.
Печеночные пробы (общий билирубин и его фракции, АлАТ, АсАТ, щелочная фосфатаза, ГТП) Исследование функции печени осуществляется с той же целью, что и исследование функции почек. В связи с тем, что печень является фильтром для крови, собранной из кишечника и органов малого таза, именно в ней чаще всего обнаруживаются метастазы злокачественных опухолей данных органов. Злокачественные опухоли, помимо классической клинической картины способны провоцировать развитие паранеопластического синдрома, при котором антитела, выработанные организмом против опухоли, перекрестно атакуют ткани, схожие по антигенному строению. В результате, целью противоопухолевых антител могут стать почки, печень, легкие, головной мозг, синовиальная оболочка суставов и др. В частности, развитие паранеопластического артрита коленного сустава проявляется его отечностью, покраснением, болью и практически всегда является двусторонним.
Опухолевые маркеры (онкомаркеры) Находясь в организме, опухоли различных тканей практически всегда выделяют в кровь определенные вещества, которые в норме не встречаются. Такие вещества называют опухолевыми маркерами. Их обнаружение помогает в диагностике первичного очага злокачественного новообразования. К сожалению, на сегодняшний день открыты не все онкомаркеры, а их диагностическая ценность не всегда является абсолютной, поскольку для большинства из них существует определенный процент ошибки.
Негативное влияние опухоли на коленный сустав может быть опосредованно прямым и непрямым влиянием. Прямое влияние подразумевает рост опухоли непосредственно из хрящевой, костной или соединительной ткани самого сустава, приводящий к изменению конгруэнтности (
) его поверхностей и развитию воспаления. Непрямое влияние чаще бывает опосредовано паранеопластическим синдромом, описанным ранее.
Маркером специфичным для синовиальной саркомы является виментин, эпителиальный мембранный антиген и панцитокератин. Маркером злокачественной шванномы является виментин, S-100, CD99, индекс пролиферативной активности Ki-67. Маркером миосаркомы является высокий титр антител к десмину, миоглобину, специфическому актину HHF-35 и виментину. Маркеры остальных опухолей либо мало изучены, либо недостаточно информативны.
Определение уровня эстрогена и прогестерона в периферической крови Данное исследование актуально лишь для представительниц прекрасного пола, поскольку именно у них в норме наблюдается смена уровня гормонов яичников (эстрогена и прогестерона) на протяжении маточно-овариального цикла. Нарушения данного цикла или его отсутствие могут свидетельствовать об определенных соматических заболеваниях или о наступлении менопаузы. Помимо классических признаков менопаузы у некоторых женщин она может проявляться климактерическим артритом, природа которого, к сожалению, мало изучена. Предполагают, что эстрогены ускоряют регенераторные свойства суставного хряща, поэтому их отсутствие ведет к ускоренному его разрушению, сопровождающемуся воспалительным процессом и болями. Аналогичное состояние может развиваться после операции по удалению обоих яичников, и в данном случае оно называется посткастрационной артралгией.
Что делать при болях в колене?
Причины болей в колене условно подразделяются на срочные и несрочные. К срочным состояниям относятся те, которые представляют угрозу жизни или способны привести к существенному нарушению функции коленного сустава и всей нижней конечности. К несрочным относятся все остальные состояния.
Первая помощь при срочных состояниях, вызывающих боли в колене К срочным состояниям, приводящим к болям в колене/коленях, относятся:
- гемартроз (внутрисуставное кровоизлияние);
- гнойный артрит;
- растяжение связочно-сухожильного аппарата;
- заклинивание сустава;
- вывих/подвывих сустава;
- внутрисуставной перелом.
Все срочные состояния, перечисленные выше, за исключением гнойного артрита, как правило, травматической природы. Гнойный артрит также может развиваться вследствие травмы, однако чаще его причиной является попадание гнойных масс из прилежащих структур, например, при остеомиелите, целлюлите, лимфадените и др.
Практически всегда больной затрудняется самостоятельно установить диагноз, поскольку внешние признаки поражения коленного сустава всегда одни и те же (
боли, покраснение, отечность, локальное повышение температуры кожи
). Поэтому при всех неотложных состояниях, связанных с болями в колене, существуют некоторые общие мероприятия по оказанию первой медицинской помощи.
При срочных состояниях, связанных с болями в колене, рекомендуется:
- вызвать бригаду скорой помощи;
- придать ноге положение, в котором боль была бы минимальна;
- положить на опухшее колено пакет со льдом или холодную повязку (менять каждые 3 — 5 минут);
- принять любое доступное обезболивающее или противовоспалительное средство (кетанов, анальгин, ибупрофен, парацетамол и др.) в количестве одной дозы (см. инструкцию к препарату), если на него не наблюдалось аллергии ранее.
При срочных состояниях, сопровождающихся болями в колене, запрещается:
- массаж колена;
- наложение эластичного бинта.
Лечение несрочных состояний, связанных с болями в колене Как указывалось ранее, все заболевания, вызывающие боли в области колена, подразделяются на группы в соответствии с причиной их возникновения. Различные болезни лечатся у соответствующих специалистов. Каждая область медицина располагает определенным набором наиболее часто используемых методов и лекарственных средств.
Для лечения болей в колене травматической природы используется:
- хирургическое или нехирургическое восстановление целостности сустава;
- временная иммобилизация сустава (гипсовой лонгетой, ортезом, аппаратом Илизарова и др.);
- метод скелетного вытяжения;
- обезболивающие и противовоспалительные средства (в виде мазей (диклофенак), примочек (диметилсульфоксид), инъекций (трамадол) и внутрь (кеторолак));
- хондропротекторы (гидрохлорид глюкозамина, сульфат глюкозамина, сульфат хондроитина и др.);
- гормональные препараты (в виде мазей и инъекций – дексаметазон, бетаметазон, триамцинолон и др.).
Для лечения болей в колене неврогенной природы используются:
- обезболивающие препараты (внутрь, инъекционно или в виде блокад);
- противовоспалительные препараты (нимесулид, мелоксикам, целекоксиб и др.);
- противосудорожные препараты (карбамазепин, фенитоин, габапентин и др.);
- физиопроцедуры (УВЧ, электрофорез, магнитотерапия и др.);
- витамины группы В.
Для хирургического лечения болей в колене применяются:
- вскрытие гнойного очага с соответствующей обработкой раны антисептиками;
- восстановление целостности менисков, связок, сухожилий;
- удаление инородного тела, иссечение опухоли;
- склерозирование и удаление варикозно расширенных вен;
- удаление подколенной кисты (Бейкера);
- стентирование (искусственное расширение места сужения сосуда при помощи цилиндрического сетчатого импланта – стента) подколенной артерии;
- устранение аневризмы подколенной артерии
- применение тромболитиков и антиагрегантов (урокиназа, стрептокиназа, гепарин и др.).
Для лечения болей в колене аллергической природы используются:
- антигистаминные препараты (лоратадин, клемастин, цетиризин и др.);
- гормональные препараты (дексаметазон, преднизолон и др.);
- адсорбенты (активированный уголь, смекта и др.);
- стабилизаторы мембран мастоцитов (тучных клеток) (кетотифен, недокромил и др.);
- слабительные средства (лактулоза, бисакодил, глицерин и др.);
- промывание желудка.
Для лечения болей в колене ревматической природы используется:
- постельный режим 5 — 10 дней (во избежание осложнений со стороны сердечно-сосудистой системы);
- глюкокортикостероиды (преднизолон);
- НСПВ (нестероидные противовоспалительные средства) (индометацин).
Для лечения болей в колене при инфекционном заболевании используются:
- НСПВ;
- обезболивающие вещества (примочки диметилсульфоксидом, кеторолак и др.);
- жаропонижающие вещества (парацетамол, ибупрофен);
- антигистаминные препараты (лоратадин, клемастин и др.);
- препараты для лечения основного заболевания (антибиотики, противовирусные препараты).
Для лечения болей в колене, ассоциированных с заболеваниями пищеварительного тракта (болезнь Крона и неспецифический язвенный колит), применяются:
- глюкокортикостероиды (преднизолон – курсами небольшой и средней длительности);
- кишечные противовоспалительные препараты (месалазин, сульфасалазин);
- НСПВ;
- обезболивающие препараты.
Для лечения болей в колене, ассоциированных со злокачественной опухолью, используются:
- различные по силе обезболивающие средства (в том числе и опиаты (трамадол, морфин, фентанил и др.));
- противовоспалительные средства (усиливают эффект обезболивающих средств);
- лечение основного заболевания (хирургическое удаление опухоли, химиотерапия, радиотерапия).
Особенности болей в колене Поскольку понятие боли в колене является достаточно широким, многим пациентам бывает сложно детально описать беспокоящую их проблему. В связи с этим для внесения большей конкретики читателю предоставляется возможность самостоятельно выбрать наиболее подходящее описание мучающих его болей из списка, предложенного ниже.
Наиболее часто пациенты спрашивают:
- Почему болят колени после бега?
- Почему болит под коленом?
- Почему болит сзади колена?
- Почему возникли боли в колене при ходьбе?
- Почему колено болит и опухло?
Почему болят колени после бега? Наиболее частыми причинами болей в области колена после бега являются растяжение связочного аппарата, сухожилий мышц и разрушение суставного хряща при деформирующем артрозе.
Растяжение связочного аппарата Коленный сустав является одним из наиболее сложных суставов человеческого тела. Его стабильное функционирование обеспечивается системой внутрисуставных и внесуставных связок, препятствующих патологическому смещению суставных поверхностей. Во время бега происходит многократное увеличение вероятности подвывихов и вывихов по сравнению с прогулочным шагом. Причина кроется в возрастании силы удара при столкновении суставных поверхностей друг с другом. Небольшое отклонение ноги от привычной оси во время бега компенсируется прочностью связок, которые не дают произойти вывиху в суставе. При отклонении ноги от привычной оси в мере, превышающей предел прочности связки, происходит ее растяжение или полный разрыв.
Клинически травма связки или связок проявляется болью в соответствующей части колена. В случае если произошел разрыв одной из внутренних связок колена, часто присоединяется воспаление синовиальной капсулы, а боли приобретают диффузный характер. Разрыв межменисковой связки часто сопровождается разрывом одного из менисков со свободным блужданием оторванного фрагмента в пределах суставной полости. При попадании данного фрагмента между суставными поверхностями в крайних положениях может произойти заклинивание сустава. В покое боль чаще тянущая, а при попытке движения она резко усиливается. Полный разрыв связок требует хирургического восстановления их целостности.
Растяжение сухожилия Растяжение сухожилий является достаточно частой ошибкой начинающих спортсменов. Причина кроется в том, что набор мышечной массы, а соответственно и силы мышечного волокна, происходит быстрее, чем укрепление сухожилий. Таким образом, нагрузка на сухожилия и места их прикрепления к кости увеличивается без увеличения их прочности, что, в конечном итоге, приводит к их растяжению или разрыву. Для того чтобы избежать таких травм, рекомендуется вдобавок к динамическим нагрузкам (бег, плаванье, аэробика и др.) в конце тренировки выполнить несколько соловых статических упражнений. Статическая нагрузка скорее приводит к функциональной перестройке мышечного сухожилия, снижая вероятность его растяжения.
Боли при растяжении сухожилия в состоянии покоя, как правило, постоянные, тупые. При напряжении соответствующей мышцы боль усиливается. Разрыв сухожилия считается более тяжелой патологией, проявляющейся значительно более выраженными болями, гематомой (
), функциональной несостоятельностью соответствующей мышцы (
невозможность выполнить движение, за которое она ответственна
). При полном разрыве сухожилия необходимо восстановление его целостности хирургическим путем.
Разрушение суставного хряща при деформирующем артрозе Деформирующий артроз является дистрофическим дегенеративным заболеванием хрящевой ткани со сложным механизмом. Его сутью является смещение равновесия между процессами формирования хрящевой ткани и процессами ее разрушения. В результате, поверхностные слои хряща постепенно стираются, а нервные окончания, которые ранее находились в толще хряща, оголяются. Даже незначительное их раздражение при простом движении вызывает боль.
Во время отдыха оголенные нервные волокна покрывается незаметным слоем фибрина, защищающего их от раздражения. Однако при беге фибрин стирается, вновь оголяя нервные окончания. Таким образом, больной деформирующим артрозом может начать пробежку с хорошим самочувствием, а окончить ее, испытывая боль. Несколько часов после бега боли сохраняются или даже усиливаются за счет развития асептического воспаления в капсуле коленного сустава. Однако после нескольких дней отдыха боль постепенно исчезает, что объясняется формированием очередного защитного слоя фибрина на суставных поверхностях.
Боль при деформирующем артрозе проявляется преимущественно после увеличении нагрузки на поврежденный сустав и, как указано выше, проходит после отдыха. В более запущенных стадиях болезни боль отсутствует по утрам, появляется спустя несколько часов после пробуждения и достигает пика к вечеру, даже в отсутствии больших нагрузок на протяжении дня. Интенсивность боли зависит от тяжести патологических изменений в суставном хряще.
Боли в подколенном пространстве могут быть вызваны растяжением связочного аппарата, воспалением на уровне сосудисто-нервного пучка, а также ростом объемного образования.
Растяжение связочного аппарата Растяжение связочного аппарата коленного сустава, в частности, задней его части, может произойти при избыточном насильственном разгибании ноги. Часто травмы такого рода ассоциируются с внутрисуставными переломами, поскольку в момент растяжения вся нагрузка, которую несли связки, перераспределяется на боковые части суставных поверхностей обеих костей (бедренной и большеберцовой). Поскольку боковые части суставных поверхностей анатомически не приспособлены к нагрузкам, которые выпадают на долю центральных частей, происходит раскол в наиболее слабом месте с трещиной, уходящей вглубь параллельно с осью кости. Иными словами, формируется так называемый Т-образный вколоченный внутрисуставной перелом.
При растяжении связок и сухожилий позади колена происходит чрезмерное механическое раздражение проприоцептивных нервных окончаний, в норме ответственных за чувство смещения частей тела относительно друг друга. Развивающийся спустя некоторое время отек усиливает сдавление данных окончаний, вызывая ощущение боли. Восстановление целостности связок происходит в среднем по прошествии 2 — 3 недель, однако тонус пострадавшего сухожилия или связки практически никогда не восстанавливается полностью, в связи с чем даже спустя годы могут происходить повторные растяжения, вывихи и переломы с таким же механизмом.
Воспаление сосудисто-нервного пучка в области подколенной ямки Сосудисто-нервный пучок подколенной ямки чаще всего состоит из подколенной артерии, подколенной вены и большеберцового нерва.
Основной причиной воспаления подколенной артерии является формирование в ней тромба. Реже причиной воспаления служит аневризма и травматический фактор. При формировании или заносе тромба в области закупорки развивается острый дефицит кислорода, который проявляется выраженными локальными болями и побледнением пораженной области. В связи с тем, что подколенная артерия является основной сосудистой магистралью, доставляющей кровь к нижерасположенным частям ноги, ее закупорка сразу сказывается на функциональной состоятельности колена, голени и стопы. Однако, поскольку в области колена присутствует разветвленная сеть коллатералей, дефицит может быть не абсолютным, а относительным, что приведет к болям при физической нагрузке и их отсутствию в покое. Тем не менее, справедливости ради следует заметить, что в большинстве случаев данные анастомозы оказываются несостоятельными, а у больного в случае неоказания срочной медикаментозной или хирургической помощи развивается гангрена ноги ниже места закупорки, которая сопровождается чудовищными болями и выраженным синдромом общей интоксикации.
Воспаление подколенной вены развивается, как правило, при ее варикозном расширении. Ток крови в месте
замедляется, форменные элементы крови (
эритроциты, лейкоциты, тромбоциты
) оседают на микроскопические трещинки в стенке вены. Затем плотность и величина осадка возрастает, и он трансформируется в тромб. Закупорка кровотока в области подколенной артерии также как и закупорка подколенной артерии может привести к гангрене ноги, однако чаще этого не происходит по причине развитой системы поверхностных вен, по которым кровь отекает обратно к
. Боль в области тромба вызывается недостатком кровоснабжения, а также присоединением бактерий, которые постепенно разрушают сосудистую стенку. Интенсивность боли при тромбозе подколенной артерии, без сомнения, высокая, однако на порядок ниже болей при тромбозе подколенной артерии.
Воспаление большеберцового нерва (
) редко бывает изолировано на уровне колена. Обычно боли распространяются по ходу седалищного нерва и его наиболее крупной ветви – большеберцового нерва, от крестца вниз по задней поверхности бедра, колена и верхней трети голени. Причиной неврита является ущемление нерва в одном из костных каналов, ушиб, растяжение, а также локальное охлаждение в потоке холодного воздуха (
кондиционер, сквозняк и т. п.
). Реже встречается вирусное или аутоиммунное поражение вышеуказанных нервов, развивающееся, как правило, системно. Боли в покое носят умеренный, часто пульсирующий характер. Их усиление происходит при растяжении нерва (
положительный симптом натяжения Ласега
Рост объемного образования в подколенной ямке Среди объемных образований, обнаруживаемых в подколенной ямке, определяют кисту (Бейкера), аневризму подколенный артерии, увеличенный лимфатический узел и опухолевое образование.
Киста Бейкера является скоплением синовиальной жидкости в синовиальной сумке на задней поверхности коленного сустава. Данная киста может сообщаться с полостью сустава, а может быть и изолирована. В связи с этим ее консистенция может быть мягкой (
). Как правило, киста подвижна, не спаяна с окружающими тканями, незначительно болезненна и выступает при разгибании колена.
Аневризма подколенной артерии – явление достаточно редкое, однако периодически встречается в хирургической практике. Она представляет собой локальной расширение или добавочную полость, соединенную с основным стволом артерии. Стенки аневризмы истончены, в связи с чем постоянно присутствует риск ее разрыва и тяжелого внутритканевого кровотечения. Как правило, аневризма не спаяна с окружающими тканями, при пальпации пульсирует. Болезненность может ощущаться периодически в моменты роста данного образования и при высоком
занятие спортом, артериальная гипертония и др.
Лимфатические узлы подколенной ямки могут увеличиваться в результате локального их воспаления или воспаления нижерасположенных тканей ноги. Как правило, они болезненны, особенно при сгибании ноги в колене и при ощупывании. Также может отмечаться локальное покраснение и повышение температуры кожи. Воспаленный лимфатический узел слабо подвижен, эластичен, с ровными контурами.
Опухолевые процессы подколенной ямки встречаются не часто. Их характеристики (
плотность, эластичность, спаянность с окружающими тканями, болезненность и т. д.
Почему болит сзади колена?
Боли в задней части колена часто бывают вызваны растяжением связок и сухожилий, воспалением нервных и сосудистых структур, а также ростом объемного образования в данной области.
Растяжение связочно-сухожильного аппарата Как в связках, так и в сухожилиях располагаются проприоцептивные нервные окончания, которые передают в головной мозг информацию о том, насколько велико напряжение данных волокон в каждый момент времени. В головном мозге нервные импульсы, получаемые от всех проприоцептивных рецепторов, суммируются и обрабатываются, вследствие чего человек может ощущать свое положении в пространстве, даже с закрытыми глазами.
При растяжении волокон сухожилия или связки проприоцептивные рецепторы, расположенные между ними, испытывают раздражение в десятки раз большее, чем в норме, из-за чего посылаемые ими импульсы воспринимаются головным мозгом как болевые.
Растяжение связочно-сухожильного аппарата задней части коленного сустава может происходить при нанесении удара по нему в переднезаднем направлении, а также при падении с высоты на прямые ноги. Зачастую такие травмы ассоциированы с внутрисуставными вколоченными переломами большеберцовой или/и бедренной кости.
Воспаление нервных и сосудистых структур подколенной ямки Нервно-сосудистый пучок подколенной ямки состоит из подколенной артерии, вены и большеберцового (иногда седалищного) нерва. Воспаление сосудистых структур наиболее часто происходит из-за закупорки их просвета тромботическими массами. Формирующийся в результате этого дефицит кислорода в окружающих тканях и в самом сосуде приводит к острым ишемическим болям (вследствие недостатка их кровоснабжения). К непосредственному разрушению сосудистой стенки изнутри могут привести бактерии, которые осаждаются на тромботических массах и вызывают локальный воспалительный процесс. Боли, как правило, четко локализованы, остры. Их выраженность зависит от степени дефицита кислорода в окружающих тканях. Таким образом, при увеличении физической нагрузки на ноги соразмерно усиливается и боль.
Воспаление большеберцового нерва в большинстве случаев развивается после механической его травмы (
). Обморожение данного нерва также возможно, однако в тех его сегментах, которые расположены более поверхностно. В подколенной ямке данный нерв находится достаточно глубоко и покрывается слоем жировой клетчатки, поэтому переохлаждается редко. В некоторых случаях воспаление распространяется на него с окружающих тканей при гнойном артрите, остеомиелите,
, флегмоне мягких тканей и др. В редких случаях отмечается аутоиммунное повреждение нервного волокна собственными антителами организма. Боли при неврите являются острыми и, как правило, ярко выраженными. Характерно их ослабление при неподвижности и усиление, даже при незначительном движении ногой.
Объемное образование подколенной ямки Среди объемных образований, которые встречаются в области подколенной ямки, различают кисты, аневризмы, лимфатические узлы и опухолевые образования.
Кисты являются полостными жидкостными образованиями, которые могут быть изолированы или связаны с капсулой коленного сустава. От связи с синовиальной полостью зависит эластичность кисты. Таким образом, если киста мягкая, то, вероятнее всего, она связана с капсулой сустава и, наоборот, если киста плотная, значит, она развивается изолировано от капсулы. При попытке смещения киста достаточно мобильна, гладка на ощупь. В согнутом положении колена киста практически не ощущается, а при распрямлении ноги она выступает из подколенной ямки.
Аневризма представляет собой участок расширения артерии или мешкообразный вырост, соединенный с ней узким устьем. Боли при аневризме появляются, когда происходит растяжение ее стенок, из-за повышения системного артериального давления, например, при беге, приседаниях и др. Отличительной особенностью аневризмы является четкая пульсация, совпадающая с сердечными сокращениями. Ее поверхность гладкая, подвижность умеренная. Эластичность может быть различной в зависимости от уровня артериального давления на момент обследования.
Лимфатические узлы являются своего рода фильтрами, которые задерживают бактерии и вирусы, находящиеся в лимфе. При некоторых заболеваниях размеры регионарных лимфатических узлов могут увеличиваться в десятки раз по сравнению с нормой. При этом узел становится плотным, болезненным, гладким на ощупь и практически неподвижным. В отличие от аневризмы, пульсация отсутствует. Часто кожа над узлом полнокровна (
), локальная температура повышена. Часто к воспаленному лимфатическому узлу ведет красная болезненная полоска – воспаленный лимфатический проток (
Опухолевые образования подколенной ямки могут произрастать из практически любого типа ткани (
соединительная, мышечная, жировая, хрящевая, костная, нервная, эпителиальная и др.
). Опухоли данной локализации встречаются редко, однако это не является достаточным основанием для того, чтобы исключить данное заболевание из дифференциального диагноза. Плотность опухолей, как правило, высока. Доброкачественные опухоли обычно более подвижны, нежели злокачественные, поскольку они не обладают инфильтративным ростом. Поверхность бывает трудно определить. Только
обладают своей капсулой, поэтому при пальпации являются гладкими. Боли появляются, когда опухоль начинает сдавливать окружающие ткани или распадаться. При злокачественных опухолях присутствуют соответствующие клинические признаки (
похудение, отсутствие аппетита, анемия, метастатическое поражение других органов и систем
Почему возникли боли в колене при ходьбе?
Наиболее частой причиной болей в области коленного сустава при ходьбе является деформирующий артроз. Реже боли могут быть вызваны облитерирующим артериитом, варикозным расширением вен или аневризмой.
Боли при деформирующем артрозе Деформирующий артроз является сложным дистрофически-дегенеративным заболеванием суставных хрящей. В связи с тем, что коленные суставы относятся к наиболее крупным суставам человеческого организма, их поражение данным заболеванием является наиболее вероятным. Боли при деформирующем артрозе проявляются из-за того, что суставной хрящ коленного сустава постепенно спрессовывается и стирается, оголяя свободные нервные окончания. Даже при незначительном затрагивании данных окончаний, например, при простом движении или ходьбе, возникает острая боль, которая проходит после непродолжительного отдыха.
По мере прогрессии заболевания количество оголенных нервных окончаний возрастает, присоединяется воспалительный процесс, уменьшается амортизационная роль хряща и ухудшается его питание. В результате, боль проявляется чаще, становится более интенсивной и проходит лишь после длительного отдыха, совмещенного с приемом противовоспалительных препаратов и
Боли при облитерирующем артериите Облитерирующий артериит является воспалением артерии. Основным механизмом развития данной патологии является закупорка просвета артерии (в данном случае подколенной) атеросклеротической бляшкой. В результате, происходит острое нарушение кровообращения нижней конечности после места закупорки. Недополучающие кислород ткани выделяют биологически активные вещества и продукты анаэробного (бескислородного) обмена веществ, которые раздражают нервные окончания и вызывают боль в области колена. Практически всегда они сопровождаются болями в голени и стопе, являются крайне выраженными и не проходят пока не восстанавливается кровообращение.
При неполной закупорке просвета артерии боли проявляются лишь во время физической нагрузки, когда потребление кислорода возрастает, а его количества недостаточно. После отдыха боли проходят. В тяжелых случаях, когда просвет артерии перекрывается полностью и медикаментозная терапия не помогает, боли постоянно усиливаются из-за продолжающегося разрушения тканей и скопления в конечности продуктов их распада. При отсутствии соответствующего медикаментозного и эндоскопического лечения со временем развивается гангрена.
Боли при варикозном расширении вен При данной патологии происходит медленное растяжение поверхностных вен чаще подколенного пространства, вызывающее раздражение нервных окончаний, расположенных в их стенке. Чрезмерное раздражение данных рецепторов во время повышения венозного давления (при беременности, гипотиреозе, сердечной недостаточности и др.) проявляется умеренными локальными болями. Присоединение воспалительного процесса приводит к усилению болей и прогрессированию деформации вены.
Боли при аневризме Аневризмой называется расширение определенного участка артерии или формирование мешкообразного полостного образования, соединенного с данной артерией. Аневризма обладает тонкими стенками, в связи с чем многократно повышается риск ее разрыва с развитием выраженного внутритканевого кровотечения. Боли при аневризме проявляются из-за ее растяжения во время повышения артериального давления, и их интенсивность, как правило, не высока.
Почему колено болит и опухло?
Боль в области колена, сопряженная с его припухлостью, чаще всего свидетельствует о развитии острого артрита.
При остром артрите происходит воспаление всех структур, находящихся в синовиальной полости коленного сустава. В частности, воспаление затрагивает суставной хрящ, внутрисуставные связки, мениски и синовиальную оболочку. Причины воспаления разнообразны — аутоиммунное, вирусное, бактериальное поражение, механическая или термическая травма (
Воспаление синовиальной оболочки приводит к значительному ее отеку и утолщению. Помимо того, происходит нарушение циркуляции синовиальной жидкости, из-за чего ее продукция усиливается, а обратное всасывание замедляется. Таким образом, в суставной полости постепенно повышается давление жидкости, а больной ощущает в связи с этим боль и чувство распирания.
Повышение давления в коленном суставе также опасно тем, что между суставными поверхностями бедренной и большеберцовой кости образуется свободное пространство, которое в норме отсутствует. Из-за этого суставные поверхности перестают плотно соприкасаться друг с другом, и значительно возрастает риск вывиха или подвывиха.
Воспаление связок коленного сустава приводит к усилению болей во время сгибания или разгибания ноги. Воспаление суставных поверхностей также проявляется болями при движении, а их усиление отмечается при сдавлении суставных хрящей во время ходьбы. Таким образом, например, во время приступа подагры воспаление коленных суставов настолько выражено, что больной не в состоянии встать на ноги.
Почему болит колено при сгибании? Боли при сгибании ноги в колене чаще всего являются признаком деформирующего артроза, растяжения связочного аппарата колена или перелома надколенника.
Остеофиты при деформирующем артрозе Деформирующий артроз подразумевает повреждение суставного хряща. В ответ на повреждение развивается воспалительный процесс, при котором скорость деления клеток увеличивается. В первой фазе воспаления ускоряется деление клеток лейкоцитарного ряда (клетки иммунной системы). Во вторую и третью фазу воспалительного процесса происходит увеличение темпов деления клеток, восстанавливающих структуру разрушенных тканей (фибробластов, хондробластов, остеобластов и др.). В результате, синовиальная оболочка уплотняется, а по краям суставных поверхностей формируются хрящевые наросты. По прошествии некоторого времени данные наросты кальцифицируются, превращаясь в костные наросты – остеофиты. Таким образом, суставная поверхность, которая в норме должна быть гладкой и округлой, становится бугристой с костными наростами по краям. При приведении сустава в крайнее положение, например, при максимальном сгибании, данные наросты травмируют синовиальную оболочку и противоположный хрящ, из-за чего больной ощущает резкие боли.
Растяжение связочного аппарата Коленный сустав удерживается в стабильном положении при помощи системы внутренних и внешних связок. При их полной структурной и функциональной целостности движения в суставе происходят лишь до определенного предела. Если при помощи внешней силы согнуть или разогнуть сустав далее физиологического придела, развивается растяжение или разрыв удерживающих его сухожилий и связок.
Травмированные сухожилия формируют вокруг себя очаг воспаления, в который из периферической крови мигрируют лейкоциты, тромбоциты, тучные клетки и др. Данные клетки выделяют ряд биологически активных веществ, которые поддерживают воспалительный процесс настолько долго, насколько это необходимо для восстановления поврежденного сухожилия или связки. В частности, таким веществом является брадикинин, который, контактируя с нервными окончаниями, вызывает их раздражение, передающееся в головной мозг и вызывающее ощущение боли.
В состоянии покоя, когда сухожилие не натянуто, болевые ощущения минимальны. Они поддерживаются присутствием в воспалительном очаге вышеуказанного брадикинина, а также отеком мягких тканей. Когда пациент выполняет движение ногой, травмированная связка или сухожилие натягивается и вдобавок к вышеуказанным раздражителям присоединяется механический фактор.
Перелом надколенника Перелом надколенника является достаточно редкой травмой, несмотря на то, что данная кость не защищена спереди ничем кроме слоя соединительнотканных волокон и кожи. Причина редкого травмирования заключается в том, что надколенник не фиксирован к суставным поверхностям бедренной и большеберцовой кости плотно, а свободно баллотирует перед ними. Смещение надколенника вверх и вниз осуществляется при сокращении и расслаблении четырехглавой мышцы бедра, сухожилия которой вплетаются в капсулу коленного сустава спереди надколенника и выходят из нее ниже в виде связки надколенника.
Таким образом, перелом надколенника чаще может произойти при падении на согнутые колени. Если после травмы сформировалась трещина, то надколенник останется в физиологическом положении, однако любая попытка сгибания колена приведет к сильным болям из-за отдаления краев трещины друг от друга. Если после травмы сформировались два отломка, то они, как правило, всегда отдаляются друг от друга из-за того, что сухожилие четырехглавой мышцы бедра тянет верхний отломок вверх, а связка надколенника тянет нижний отломок вниз. Боли при таком переломе значительно более выражены. Часто присоединяется внутрисуставное кровотечение. Больной практически не может разогнуть ногу в колене. При любом подозрении на перелом надколенника рекомендуется незамедлительно вызвать скорую помощь, иммобилизировать бедро и голень в таком положении, при котором боль минимальна, и положить на колено пакет со льдом.
Почему болят колени у ребенка?
) у ребенка могут развиться вследствие многих причин. Наиболее частыми из них являются травмы, в которых дети часто не сознаются по тем или иным причинам. Также боли могут быть вызваны острой ревматической лихорадкой или быть проявлением врожденного ортопедического заболевания.
Травмы коленей у детей Травмы колен могут быть различной тяжести. Наиболее часто дети травмируют колени лишь поверхностно в связи с относительно небольшим их весом, а также более высокой гибкостью костной ткани. В таких случаях на их поверхности можно обнаружить ссадины и синяки, при касании к которым ребенок испытывает боль. Ссадины необходимо вовремя обнаружить и соответствующим образом обработать (проточная вода, перекись водорода, йод, зеленка и др.), иначе они могут загноиться и серьезно усугубить общее состояние ребенка.
Если коленный сустав отек, покраснел, слал горячим на ощупь и сильно болит, то необходимо как можно скорее вызвать семейного врача, скорую помощь или самостоятельно привести ребенка в ближайший травмпункт для осмотра его специалистами.
Острая ревматическая лихорадка Данное заболевание свойственно как для взрослых, так и для детей, часто болевших ангиной в прошлом. В их организме вырабатываются антитела против бета-гемолитического стрептококка группы А, которые перекрестно поражают схожие по антигенному составу ткани эндокарда (внутренней оболочки сердца), синовиальной оболочки и хрящей крупных суставов (коленный, бедренный, голеностопный). Таким образом, при острой ревматической лихорадке ребенок может предъявлять жалобы на боль и отечность коленей, выраженную общую слабость, повышенную утомляемость, сильное сердцебиение и чувство жара. Температура тела может достигать 38 — 40 градусов.
Данное состояние опасно своими осложнениями, поскольку при неправильном лечении часто оставляет после себя приобретенные
и стойкие изменения формы крупных суставов. В связи с вышесказанным рекомендуется, чтобы ребенка в таком состоянии осмотрел врач, причем желательно на дому, поскольку в острой фазе заболевания необходим полный физический покой и постельный режим во избежание излишней нагрузки на сердечную мышцу.
Ортопедическая патология Под ортопедическими заболеваниями подразумеваются различные нарушения правильного роста скелета. В число таких заболеваний входит сколиоз, дисплазия тазобедренных суставов, врожденная косолапость, варусная или вальгусная деформация коленных суставов и др.
В норме такие заболевания должны быть выявлены в возрасте ребенка до 2 — 3 лет во время плановых осмотров у травматолога-ортопеда. Вид лечения той или иной патологии зависит от того, насколько она прогрессировала и назначается индивидуально в каждом конкретном случае. В частности, практически любое отклонение роста нижней конечности от привычной оси представляет угрозу коленным суставам. Это происходит по той причине, что для сохранения равновесия ребенок бессознательно искривляет колени и изначально учится ходить неправильно. Нагрузка на коленные суставы получается неравномерной, то есть определенные участки суставных поверхностей испытывают на себе большее давление, чем то, на которое они рассчитаны. В результате, данные участки хрящевой ткани изнашиваются и истончаются. Оголяются нервные окончания, и ребенок испытывает боль, которая усиливается после бега, а позднее и после непродолжительной пешей прогулки. Лечение данных патологий может длиться весь период роста костей, то есть, теоретически, до 30 лет. Чем раньше оно начинается, тем более эффективным оно в итоге оказывается.
Эффективны ли народные рецепты от болей в колене?
Поскольку боли в колене практически всегда вызваны воспалительными явлениями, то в некоторой степени могут помочь народные рецепты. Основной задачей
в данном случае является местное снижение интенсивности воспалительного процесса.
Сразу следует отметить, что данные рецепты применимы лишь для хронических болей при деформирующем артрозе,
и т. п. Если боли возникли впервые, то в обязательном порядке следует выяснить их причину и не заниматься самолечением вслепую.
Для уменьшения воспалительного процесса используются преимущественно местные лекарственные формы, такие как компрессы, примочки и мази. Компресс подразумевает изготовление настоя (
) с последующим пропитыванием ими лоскута ткани или ваты. Пропитанный лекарственным раствором материал помещается на колено и заворачивается послойно клеенкой и сухой тканью. Компресс находится на колене от получаса до 6 — 8 часов и накладывается ежедневно или через день. Примочки подразумевают помещение пропитанной лекарством ткани на колено и ее смену через каждые 10 — 15 минут. Мази домашнего приготовления в качестве активного вещества содержат измельченные растения, грязи или концентрированные водные или спиртовые вытяжки из них. В качестве загустителя применяется мед, вазелин, кокосовое масло и даже растопленный пчелиный воск.
В интернете и бесчисленных книгах по народной медицине существует огромное количество разнообразных рецептов приготовления лекарств для снятия воспаления в области колена. Используемые в них ингредиенты бывают доступными или же встречаются редко и стоят столько, что за ту же цену можно было бы приобрести в аптеке более эффективный готовый препарат. В связи с этим фактом, для того чтобы облегчить жизнь больному, ранее были описаны основные методы изготовления и применения лекарственных форм для местного использования. В качестве основного ингредиента можно взять любое из доступных растений с противовоспалительными свойствами (
). Таким обрезом, можно создать свой собственный рецепт эффективного средства, используя при этом минимальное количество дешевых ингредиентов.
Веществами и растениями, обладающими противовоспалительными свойствами, являются:
- цветки сирени;
- голубая и желтая глина;
- цветки и плоды каштана;
- цветки и клубни картофеля;
- мед;
- оливковое масло;
- листья и цветки зверобоя;
- листья, цветки и корень тысячелистника;
- лавровый лист;
- цветки ромашки;
- цветки календулы;
- листья и стебли малины;
- корень хрена и др.
Вне сомнений, полученные лекарства будут обладать обезболивающим и противовоспалительным эффектом, однако следует отметить, что их эффективность может варьировать в зависимости от индивидуальных особенностей больного. Также не стоит увлекаться длительным использованием лишь одного рецепта. Оптимальной длительностью лечения одним рецептом является 2 недели, после чего основной ингредиент необходимо сменить. Помимо всего прочего настоятельно рекомендуется следовать рекомендациям врача по лечению основного заболевания и соблюдению соответствующего болезни образа жизни. Не стоит забывать, что народная медицина определенно эффективна, однако она является лишь подспорьем для основанной на доказательствах традиционной медицины.
Почему болят колени и высокая температура?
Боли в коленях и высокая температура тела может быть проявлением острой ревматической лихорадки или гнойного артрита. Также не следует исключать версию, при которой высокая температура не является следствием заболевания коленного сустава, например, при параллельном развитии артрита и любого другого воспалительного заболевания (
острый холецистит, аппендицит, ангина и т. п.
Острая ревматическая лихорадка Данное заболевание является следствием несовершенства иммунной системы, при котором антитела, созданные для борьбы с бета-гемолитическим стрептококком группы А, ошибочно атакуют схожие по антигенному строению ткани эндокарда (внутренняя оболочка сердца), суставных хрящей и синовиальной оболочки крупных суставов. При этом у больных наблюдается триада симптомов — нарушения со стороны сердечно-сосудистой системы (сильное и учащенное сердцебиение, одышка, выраженная слабость), воспаление коленей (отек, покраснение, скованность и боль при движениях) и повышение температуры тела до 38 градусов и более.
В острый период болезни, который соответствует появлению лихорадки, больному рекомендуется получать соответствующее лечение от семейного врача или ревматолога и соблюдать постельный режим, предусматривающий полное исключение любых физических нагрузок.
Гнойный артрит Гнойный артрит является, как правило, бактериальным воспалением сустава. Попадание патогенных микроорганизмов в его капсулу происходит либо прямым, либо гематогенным путем. Прямой путь подразумевает инфицирование полости коленного сустава при открытом переломе, хирургической операции или заносе инфекции во время укола. Гематогенный путь инфицирования подразумевает попадание патогенных микроорганизмов в полость коленного сустава вместе с током крови из другого находящегося в организме очага инфекции (гнойный отит, ангина, хронический остеомиелит и др.).
При данном заболевании отмечается выраженный отек и покраснение колена, локальное повышение температуры кожных покровов. Боль характерна как в покое, так и при попытке сгибания и разгибания ноги. Температура повышается соразмерно выраженности воспалительного процесса и может достигать 38 градусов и более.
Почему появляется боль в колене у беременных?
Боли в коленях у беременных, как правило, возникают из-за увеличения массы тела. Также не следует исключать возможности развития у них соматических заболеваний, характерных для всех остальных людей (
травмы, острая ревматическая лихорадка, аллергические артриты и др.
Во время беременности практически все женщины значительно поправляются. Считается, что нормальным является увеличение веса на 12 кг за все 40 недель вынашивания плода. Однако по статистике более половины будущих мам преодолевают данный рубеж, будучи еще на 5 — 6 месяце. Некоторые даже умудряются поправиться вдвое.
Причины увеличения веса бывают крайне разнообразными. Наиболее простой вариант, когда женщина просто начинает больше есть из-за усиленного аппетита или, что еще хуже, просто так. Сложнее, когда женщина питается так же, как раньше, а вес неуклонно растет. Обычно такое состояние вызвано заболеванием, под названием преэклампсия. У данного заболевания сложный механизм, но проявления его всегда одни и те же — медленно поднимающиеся отеки и повышение артериального давления. Данное состояние может привести к частичной или полной отслойке плаценты, что определенно опасно как для матери, так и для ребенка, и данной проблемой необходимо заниматься заблаговременно вместе с врачом, курирующим беременную.
Итак, как было упомянуто ранее, боли в коленях у беременной чаще всего возникают из-за избыточного веса, к которому ее костно-суставной аппарат не приспособлен. Усиливающееся давление на суставные хрящи коленных суставов ведет к их более выраженной деформации и спрессовыванию. При этом расположенные в подхрящевой основе капилляры сдавливаются, перекрывая кровоснабжение и питание самих хрящей. В результате, процессы разрушения хрящевой ткани начинают преобладать над процессами ее восстановления, толщина суставного хряща уменьшается, оголяются нервные окончания. Из-за избыточного трения развивается асептический воспалительный процесс, при котором оголенные нервные окончания раздражаются как механически (
посредством воздействия на них медиаторов воспаления
). Далее нервные импульсы суммируются, передаются в головной мозг и воспринимаются им как болевые ощущения.
Подобный механизм возникновения болей у беременных актуален не только для коленей. Часто ассоциированные с лишним весом боли также появляются в тазобедренных, голеностопных, межпозвоночных и других суставах.
Колено – самый большой сустав в организме человека. Благодаря своей подвижности, человек имеет способность нормально передвигаться. Появление любого дискомфорта в этой области нарушает нормальную жизнедеятельность. Поэтому, если колено опухло и болит при сгибании, лечение следует начинать незамедлительно. Но для начала требуется выявить причину появления этих неприятных ощущений.
Почему опухло колено и болит? Существует множество предпосылок такому дискомфорту. Наиболее распространенными предпосылками могут быть:
- Травмы коленных связок. Такие повреждения приводят к разрыву или растяжению связок. Колено начинает динамично опухать и появляется острая боль. Появляется неустойчивость в ногах, напрягать травмированную ногу становится невозможно.
- Воспаление сухожилий или суставной сумки. В таких ситуациях опухает колено без ушиба и болит. Раздражение этих соединительных тканей приводит к резкой боли и сильной опухлости.
- Смещение коленной чашечки. Вызывает трудности при ходьбе, после сгибания ногу выпрямить очень проблематично.
- Ушиб сустава. Помимо опухлости и болевых ощущений наблюдается резкое покраснение кожных покровов.
- Все виды артрита. Хроническая форма данного недуга может привести к воспалительному процессу в коленном суставе. Болезненные ощущения проявляются постепенно, опухлость возникает более выражено после сна.
Из возможных причин видно, что самостоятельно определить точное возникновение опухлости и боли в колене очень сложно. Поэтому при появлении данных симптомов требуется обратиться к специалисту. Он безошибочно определит фактор, способствующий появлению дискомфорта, и назначит эффективное лечение в каждом индивидуальном случае.
К какому врачу обратиться за помощью? Для начала следует пройти осмотр хирурга. При необходимости он направит на консультацию к травматологу.
Некоторые люди, по причине своего образа жизни, подвержены травмам или другим воздействиям на колени. Им следует более внимательно и бережно относиться к этому суставу. В группу риска входят:
- люди, страдающие ожирением, максимальная нагрузка в таких ситуациях идет на нижние конечности, под воздействием тяжести колени могут быть подвержены разрушению;
- люди, работа которых связана с ношением тяжестей, таковыми могут быть профессиональные спортсмены или грузчики;
- неподвижный образ жизни может привести человека к ослаблению мышечной системы, такие мышцы плохо держат коленный сустав;
- люди с аномальными врожденными анатомическими особенностями.
Те, кто находится в группе риска, должны более аккуратно относиться к своим суставам. Следует избегать чрезмерных нагрузок и ношения тяжелых предметов свыше 15 кг.
Чем лечить больное колено? После установления диагноза, а, соответственно, причины недомогания, требуется незамедлительно начинать лечение. Воздействовать на опухшее колено можно несколькими способами: медикаментами, хирургическим вмешательством и физиопроцедурами.
Данная терапия помогает остановить разрушительный процесс хрящей и тканей в колене. Медикаментозными препаратами можно проводить лечение после ушиба и артрита. Включает в себя прием таких препаратов:
- Нестероидные противовоспалительные средства. Способствуют борьбе с артритом, снимает воспаление. Наиболее распространенные препараты: Алмирал, Нимесулид, Ревмоксикам, Олфен, Вольтарен, Диклофенак и их аналоги. Помогают снять отечность.
- Гормональные препараты. Используются в качестве инъекций, которые вводятся непосредственно в больное колено. Наиболее эффективными являются: Диспроспан, Гидрокортизон.
- Хондропротекторы. Оказывают положительное действие на восстановление обмена веществ, а также на снятие неприятных симптомов. Производятся в форме таблеток, инъекций и мазей.
- Витаминные комплексы. Выпускаются в виде мазей или гелей. Способствуют укреплению хрящевых и костных тканей.
Важно помнить! Наиболее подходящее лекарство от боли в коленях и опухлости может подобрать только специалист!
Данный метод воздействия на сустав подходит при тяжелой форме ушиба или артрита. Применяется при разрыве связок, сухожилий и других серьезных повреждениях. Для восстановления пораженного или деформированного хряща применяется эндопротезирование. Его суть заключается в удалении поврежденного хряща с последующей заменой на протез. В некоторых случаях происходит полная замена коленного сустава. Благодаря современным технологиям, такая операция проходит успешно. После реабилитации пациент чувствует себя хорошо, болезненные ощущения уже не беспокоят.
Такие процедуры благотворно влияют не только на больное колено, но и на весь организм в целом. Наиболее применяемые способы физиотерапии:
- лечение лазером, благодаря действию светового луча снимается воспаление и нормализуется обмен веществ;
- криотерапия, пораженный сустав восстанавливается с помощью воздействия на него жидкого азота;
- магнитотерапия, благодаря бесконтактному воздействию помогает лечить опухшее колено с острой болью;
- ультразвук, очень эффективно снимает опухлость, а также способствует снижению болевых ощущений.
Важно помнить! В период прохождения курса процедур следует регулярно посещать доктора для оценки динамики выздоровления!
Нетрадиционная медицина предлагает лечение больного колена на основе натуральных ингредиентов. Существует множество рецептов, которые помогут снять опухлость и боль.
Для приготовления лекарства потребуется 0,5 л банка, которую следует до половины заполнить свежими цветками одуванчика, остальную половину залить медицинским спиртом или водкой. Настаивать в прохладном темном месте в течение месяца. По истечении времени настой процедить и применять в виде растирки больного колена.
Следует взять лист хрена, припустить крутым кипятком и приложить к пораженному месту. Сверху наложить кусок полиэтилена и плотно зафиксировать шерстяной тканью. Держать не больше 5 минут, чтобы избежать появления ожога.
С помощью соковыжималки или мясорубки извлечь из листьев капусты сок. Пропитать этим соком кусочек ткани. Использовать в качестве компресса для пораженного колена, держать в тепле. Длительность процедуры должна занимать около 1 часа.
Помогает ли лопух при болях в коленях? Да, это эффективное средство для снятия опухлостей и болезненных ощущений. Потребуется несколько штук листьев растения, хорошо промыть. Сложенные вместе листья слегка отбить кухонным молотком до появления сока. После чего всю стопку приложить на больное место, сверху положить полиэтилен и замотать шерстяной тканью. Держать до тех пор, пока боль не стихнет.
Такие народные средства можно использовать в качестве первой помощи перед обращением к доктору, а также как вспомогательная терапия при лечении больного колена. Люди, подверженные травмам колен могут использовать такие рецепты в профилактических целях.
Почти все недуги, связанные с коленом сопровождаются отёком, сильными болями. Причины такого положения вещей самостоятельно определить сложно, при обнаружении первых признаков болезни обратитесь к доктору.
Врач подберёт необходимый курс лечения, поможет купировать болевой синдром, который в большинстве случаев мешает пациенту нормально жить. Дополнительно разрешено использовать народные средства, особые лечебные упражнения (проведение манипуляций согласуйте со специалистом).
- Причины возникновения патологии
- Факторы риска
- Характерные симптомы
- Первая помощь при болевом синдроме
- Консервативные методы лечения
- Хирургическое вмешательство
- Профилактические рекомендации
Причины возникновения патологии
Боль, отёчность колена может сигнализировать о массе заболеваний, повреждений этой области. Медики выделяют несколько возможных причин возникновения характерной клинической картины:
- повреждение коленных связок. Растяжение или разрыв, другие повреждения связок сопровождаются сильным болевым синдромом. Повреждённое колено сильно опухает, пациент может жаловаться на чувство неустойчивости. Если причина кроется в этом, то наступать на больную ногу невозможно, боль очень сильная, иногда люди теряют сознание;
- смещение коленной чашечки. Дискомфорт сопровождает пациента всегда, колено сильно опухает, зачастую окончательно выпрямить ногу не удаётся;
- воспалительный процесс в сухожилиях (тендинит). Сухожилия представляют собой плотные волокна, полностью состоящие из соединительной ткани, они предназначены для соединения мышц и костей. Воспалительный процесс, травмы, раздражение в этой области приводит к припухлости колена, при ходьбе появляется сильный болевой синдром;
- бурсит. Представляет собой воспаление суставной сумки, заболевание приводит к опухлости колена, покраснению близлежащих тканей. Сгибание ноги доставляет пациенту сильную боль;
- ушиб коленного сустава сопровождается острым болевым синдромом;
- остеопороз. Часто диагностируется у пожилых людей, боли метеозависимы (возникают при резкой смене погоды). Отёчность неярко выраженная, но сопровождает пациента постоянно;
- ревматоидный артрит. Недуг спровоцирован нарушениями в работе иммунной системы. Заболевание считают хроническим, оно сопровождается приступами обострения и затишья, колено обычно болит по утрам, к обеду неприятные ощущения стихают;
- подагра характеризуется внезапно появившейся болью, которая проходит через несколько дней. Патология носит хронический характер, помимо болевого синдрома, отмечается возникновение припухлости вокруг больного колена, кожа заметно краснеет;
- септический артрит сопровождается сильной отёчностью, резкими болями, иногда лихорадкой. Заболевание требует немедленной врачебной помощи.
Узнайте о полезных свойствах и правилах применения крема Алезан для лечения суставов.
О характерных признаках и симптомах хронического трохантерита тазобедренного сустава прочтите на этой странице.
Только поставив правильный диагноз, назначив соответствующее лечение можно купировать болевой синдром, справиться с неприятной клинической картиной, вернуть работоспособность повреждённому колену.
Возникнуть недуг суставов может у любого человека, медики выделяют категории пациентов, у которых это риск намного выше, чем у остальных:
- избыточный вес. Лишние килограммы создают дополнительную нагрузку на колени даже при обычной ходьбе, со временем хрящевая ткань истощается, поддаётся деформации, разрушению;
- люди, ведущие сидячий и малоактивный образ жизни. Вследствие этого процесса гибкость мышц существенно снижается, поэтому сглаживать нагрузку на суставы они больше не в силах. Патология приводит к заболеваниям опорно-двигательной системы, часто страдают колени пациента;
- женщины после 40 лет больше всех подвержены развитию остеопороза. Недуг спровоцирован возрастными изменениями, сбоем в гормональном фоне (климакс). По статистике слабый пол страдает недугами опорно-двигательной системы намного больше, чем мужчины;
- люди, постоянно нагружающие себя тяжёлыми физическими упражнениями. К этой категории относят профессиональных спортсменов, людей, работающих на сложных производствах;
- пациенты с врождёнными или приобретёнными дефектами ног, например с конечностями разной длины/ампутированной ногой. Такие люди часто страдают сопутствующими недугами.
Если вы знаете о том, что находитесь в группе риска, старайтесь оградить колени от лишних травмирующих движений. Людям, страдающим ожирением необходимо задуматься о здоровом питании, изменении образа жизни. Лишние килограммы пагубно влияют не только на опорно-двигательный аппарат, на внутренние органы и системы человека.
На заметку пациентам! Любые неприятные ощущения в колене – повод к посещению специалиста. Самостоятельно предпринимать любые действия категорически запрещено. Вы не знаете, что стало причиной появления болей, как бороться с недугом. Неправильное лечение ведёт к серьёзным осложнениям, усугублению ситуации.
Характерная клиническая картина заболеваний колена всегда сопровождается отёчностью, покраснением кожных покровов вокруг поражённого сустава. Боль также играет большую роль, её характер может указывать на природу возникновения неприятных ощущений:
- боль остро ощущается при сгибании колена. Симптом характерен для свежих травм и ушибов;
- неприятные ощущения носят простреливающий характер. Вероятнее всего запущен воспалительный процесс, задеты нервы;
- ноющая боль характерная для артритов, заболеваний сосудов;
- острые приступы сильной боли сигнализируют о защемлении нервах, растяжении, травмах, имеющих серьёзный характер;
- тянущая. Может сигнализировать о многих воспалительных процессах;
- боль пульсирующая, возникает при поражениях сосудов, начале течения ревматоидного артрита;
- неприятные ощущения выше коленной чашечки свидетельствуют о разрывах, связок, сухожилий, ниже – патологии с кровеносными сосудами, позвоночником;
- расплывчатые боли характеризуют ревматоидный артрит.
Точный диагноз ставит опытный специалист, предварительно проведя ряд специфических анализов.
Первая помощь при болевом синдроме
Что делать, если колено опухло и болит? При обнаружении дискомфорта в колене, его припухлости можно оказать доврачебную помощь. Методы домашнего лечения:
- полностью расслабьте ногу, по возможности ограничьте передвижение на некоторое время. Уменьшить болевой синдром поможет запрокидывание ноги выше уровня сердца;
- на четверть часа приложите к больному месту пакет со льдом, если такового не оказалось под рукой, воспользуйтесь любым продуктом из морозилки (пакет пельменей, замороженное мясо);
- разрешено принять пилюлю анальгезирующего средства (Анальгин, Парацетамол). Можете приложить компресс из смеси йода и спирта, многие делают йодную сетку, утверждая, что такие манипуляции купируют болевой синдром.
Откладывать поход к доктору категорически запрещено. Даже если вы справились с болью, непременно посетите специалиста, выясните причину плохого самочувствия, начните необходимый курс терапии.
Консервативные методы лечения
В большинстве случаев с болью и припухлостью колена можно справиться без помощи скальпеля. Медики предлагают массу методов, которые оказывают противовоспалительный, анальгезирующий эффект, останавливают процесс разрушения суставов, возвращают двигательную активность колену. К консервативным методам лечения отёчности колена относят:
- нанесение мазей, кремов на основе нестероидных противовоспалительных веществ. Медикаменты купируют болевой синдром, справляются с отёками, положительно влияю на самочувствие пациента;
- местное обезболивание. Такой эффект оказывают предыдущие препараты, дополнительно использую средства народной медицины, которые усиливают эффективность лекарственных продуктов, благотворно сказываются на самочувствии пациента;
- используют препараты группы хондропротекторов, они направлены на восстановление повреждённых суставов, запуск регенерационных процессов. Медикаменты укрепляют опорно-двигательную систему, предотвращают поражение других суставов;
- дополнительно принимают поливитаминные препараты, укрепляющие иммунитет, питающие суставы, хрящевую ткань необходимыми микроэлементами.
Конкретный курс назначает опытный специалист. Медики также рекомендуют пройти курс физиотерапии (ультразвук, криотерапия, магнитотерапия и другие способы). Больным с хроническими недугами суставов показан ежегодный курс реабилитации в курортно-санаторных условиях.
Такой способ используется только в запущенных случаях, когда болезнь сильно прогрессирует, другие способы лечения не оказывают должного эффекта. Также оперативное вмешательство показано при сильных разрушениях колена, серьёзных деформациях. Медики часто прибегают к частичному или полному протезированию повреждённого сустава.
Только опытный специалист решит, нужно ли проводить такое радикальное лечение или можно ограничиться только консервативными методами устранения опухоли колена, сопровождающегося болями разной степени.
Что делать при защемлении плечевого нерва? Узнайте эффективные методы и общие правила лечения.
Правила выполнения лечебных упражнений и гимнастики при коксартрозе тазобедренного сустава 3 степени описаны в этой статье.
Перейдите по ссылке и прочтите о правилах применения Акульего жира для лечения суставных патологий.
Любой недуг опорно-двигательной системы можно попытаться предотвратить. Заболевания часто связаны с образом жизни человека, индивидуальными особенностями. Помочь предотвратить патологию помогут следующие полезные рекомендации:
- следите за своим весом. Запрещено ограничивать себя жёсткими диетами, недостаток питательных веществ резко негативно сказывается на здоровье суставов;
- регулярно занимайтесь спортом, делайте все упражнения в умеренном темпе. Перегрузки суставов чреваты резко негативными последствиями;
- правильное питание и отказ от вредных привычек – залог здоровья опорно-двигательного аппарата и других органов, систем человека;
- если вы находитесь в группе риска в обязательном порядке регулярно посещайте ортопеда, пейте профилактические медикаменты, которые восстанавливают суставы, питают их полезными веществами.
Припухлость колена, боли в нём – частая причина обращения к доктору. Необходимо выяснить причину возникновения дискомфорта, вовремя начать справляться с заболеванием. Самостоятельно не предпринимайте никаких действий, доверьтесь профессионалу.
В следующем видео показано простое и доступное упражнение для тех, у кого болят и опухают коленные суставы:
Пациенты нередко жалуются на то, что опухло колено без ушиба и болит. Когда болят и опухают колени довольно сложно сразу безошибочно установить точный диагноз.
Существует множество состояний, характеризующихся этими симптомами.
Подагра – это системное заболевание, при котором в тканях организма откладываются кристаллические соединения моноурата натрия. В результате этого у пациентов с повышенном содержанием мочевой кислоты в крови развивается воспаление в коленном суставе.
Посмотрите видео на эту тему
- Избыточное поступление с пищей пуриновых оснований (злоупотребление красным мясом)
- Снижение экскреции мочевой кислоты с мочой
- Алкоголизм
- Состояния шока
- Наследственность
Характер боли
Ночная или утренняя острая давящая боль в коленном суставе. В течение дня интенсивность боли снижается, к вечеру увеличивается.
Другие симптомы
Сустав воспален, колено распухло, кожа над областью сустава гиперемирована, наблюдается отечность, повышается температура кожного покрова над суставом. Приступ подагрического артрита длится от нескольких дней до нескольких недель. Капсула сустава постепенно разрушается, происходит его деформация, появляются «наросты» из откладывающегося моноурата натрия. Со временем наблюдается скованность движения и боль при активизации коленного сустава.
При появлении симптомов подагры необходимо обратиться за консультацией к врачу-ревматологу.
Диагностика
- Пункция коленного сустава: осуществляется забор синовиальной жидкости и определение в ней отложений кристаллов урата.
- Лабораторные исследования: в анализе крови наблюдается гиперурекемия (избыток мочевой кислоты).
- Рентгенографическое исследование: выявляются тофусы кристаллов, а также воспалительные изменения сустава.
Высокоэффективным методов признано считать использование ингибиторов интерлейкина-1 (анакинры и канакинумаба) при подагрическом артрите, устойчивом к другим методикам лечения. Недостатком этих препаратов является их высокая стоимость.
Извлечение из капсулы сустава синовиальной жидкости с последующим введением в полость сустава глюкокортикоидов пролонгированного действия весьма эффективно. Однако синдром отмены характерен для этой тактики. Чаще всего внутрисуставное введение препаратов применяют при моноартрите и при наличии противопоказаний к НПВП и колхицину.
Противогиперурикемическая терапия предназначена для пациентов с постоянной гиперурикемией и выраженными обострениями, изменениями суставов, тофусами или рентгенологическими нарушениями. Оптимальное пролонгированное антигиперурикемическое лечение на базе аллопуринола должно быть начато с минимальных доз (100 мг), далее дозировка должна увеличиваться на 100 мг каждые 2-3 недели.
В качестве альтернативы аллопуринолу целесообразно применять пробенецид или сульфинпиразон. Пациенты с умеренной почечной недостаточностью могут использовать бензбромарон, однако он негативно сказывается на работе печени. Профилактика подагрических атак за первый месяц антигиперурикемической терапии может быть достигнута колхицином или нестероидными противовоспалительными средствами. Если при подагре пациент принимает мочегонные препараты по поводу сопутствующих патологий, необходимо отменить их прием.
Лечение народными средствами не имеет доказанной эффективности. Иногда оно может не просто не принести результата, но и нанести вред.
Остеопороз представляет собой системную патологию скелета, выражающуюся в снижении костной массы. Это ведет к повышению ломкости костей от несущественной трамы.
- Генетические
- Гормональные
- Алиментарные
- Механические
Характер боли
Выделяют острые болевые атаки вследствие переломов ввиду повышенной хрупкости костей. Диффузная болезненность в костях, формирующих коленный сустав, увеличивается при поколачивании.
Хроническая ноющая боль объяснима перманентно усугубляющимися деформациями сустава.
Другие симптомы
По ходу прогрессирования процесса пациент отмечает трудности в совершении активных движений. Больной быстро утомляется, не может выдерживать длительную интенсивную физическую нагрузку. При появлении этих симптомов необходимо обратиться к травматологу.
Диагностика
- Рентгенографическое исследование: отмечается снижение плотности костей, атрофия костного рисунка.
- Костная денситометрия: применяется в качестве количественного метода диагностики. Определяется минеральная плотность костей посредством радиографии.
- Ультразвуковая денситометрия: определяется прочность и жесткость ткани.
Чем лечить остеопороз? Применяют препараты, снижающие резорбцию костей (эстрогены, кальцитонин, кальций). Также высокую эффективность демонстрируют стимуляторы костеобразования (анаболики, соединения фтора, соматотропин). Широко используются активные метаболиты витамина D, остеогенон. Назначается диета с высоким уровнем кальция и фосфора. В качестве симптоматического лечения купируют болевой синдром препаратами из группы НПВП, анальгетиками.
Целесообразно снижать мышечный гипертонус с помощью миорелаксантов.
Под тендинитом понимают воспаление сухожилий коленного сустава. Чаще всего этим заболеванием страдают спортсмены. При этом часто опухает колено и болит.
В качестве причин выделяют сильную нагрузку на сустав в течение долгого времени, травматические повреждения, инфекции, ношение неправильной обуви, аутоиммунные заболевания, побочные действия цитостатиков.
Характер боли
Для тендинита характерна внезапная резкая боль в зоне воспаления, приступы боли при изменении погодных условий. Боль чаще возникает при активных движения, нередко дебют появления болевого синдрома случается при подъеме по лестнице.
Другие симптомы
Подвижность в суставе колена при тендините ограничена, при пальпации отмечается высокая чувствительность. Наблюдаются гиперемия и отек в области сустава, кожа над очагом на ощупь теплее, чем в здоровых областях тела. При движение слышен скрип в колене.
Лечащий врач при данной патологии — травматолог.
Диагностика
- Лабораторная диагностика: признаки воспаления в общем анализе крови при инфекционной природе процесса (лейкоцитоз, увеличение СОЭ, белки острой фазы).
- Рентгенологические исследование: визуализируют изменения только при тяжелых формах патологии, отмечаются признаки воспаления.
- МРТ: дает возможность визуализировать дегенерацию сухожилий, места разрывов.
- УЗИ: демонстрируют изменения состояния сухожилий и их сократительной способности.
Необходимо снизить осевую нагрузку на сустав. Применяют ортезы, прибегаю к тейпирования колена. Для снятия симптомов используют нестероидные противовоспалительные средства, анальгетики. Эффективно вводить в полость сустава препараты кортикостериодов или тромбоцитарную массу.
В качестве физиопроцедур проводят УВЧ, магнитотерапию, электрофорез, ЛФК.
К оперативному вмешательству прибегают при тяжелом тендините. Чаще выполняется артроскопия сустава, реконструкция связочного аппарата, иссечение зон дегенерации.
Лечение народными средствами не дает результативности.
Чаще всего происходят разрывы крестообразных и коллатеральных связок колена. Причиной повреждения связок колена являются травмы, полученные при повышенных физических нагрузках.
Характер боли
Пациент ощущает резкую боль в момент травмы. Если разрыв связок застарельный, боль постоянная даже при обычной ходьбе, при повышении физической активности боль усиливается.
Другие симптомы
Отмечается хруст в колене в момент травмы, больной не может опираться на ногу. Может появиться кровоподтек в области повреждения (гемартроз).
Необходимо обратиться к травматологу.
Диагностика
- Рентгенологические исследование: расширение суставных щелей.
- УЗИ: определение области разрыва.
- МРТ: получение точной информации о степени повреждения.
- Перкутанный погружной шов
- Восстановление большеберцовой коллатеральной связки по Кемпбеллу
- Восстановление малоберцовой коллатеральной связки по Эдвардсу
- Открытое восстановление передней крестообразной связки по Силину
Хорошие результаты дает ЛФК, за счет укрепления мышечного аппарата происходит компенсация нестабильности связок.
Ушиб колена является одной из наиболее часто встречающихся травм. Он может как с повреждением кожного покрова, так и без него. Зачастую под ушибом может маскироваться перелом. Целесообразно обратиться к травматологу.
Характер боли
Для ушиба характерна резкая боль в момент столкновения с травмирующим объектом. Боль постепенно стихает при условии отсутствия существенных повреждений.
При наличии сочетанных повреждения интенсивность боли не будет снижаться.
Другие симптомы
Нередким симптомом является отек сустава, возможен геамартроз, гиперемия в области удара. Подвижность в сустава может быть ограничена за счёт отека. Кожный покров может быть локально поврежден.
Диагностика
- Чаще всего достаточно внешнего осмотра места ушиба.
- Рентгенологическое исследование: подтверждает наличие жидкости в суставе при осложнениях ушиба. Проводится для того, чтобы исключить более серьезные травмы.
Если колено опухло и болит при сгибании, лечение стоит начать незамедлительно. Необходимо приложить к месту ушиба лед, это позволит купировать боль и снизит отечность. При сильной боли показан прием анальгетиков и НПВП (найз, ибупрофен).
Рационально иммобилизировать сустав с использованием ортеза или эластичного бинта.
Ревматоидный артрит представляет тобой рецидивирующее системное воспалительное заболевание соединительной ткани. Процесс поражает периферические суставы. Это идиопатическое заболевание, существует теория об его инфекционной природе.
Стоит посетить врача-ревматолога при подозрении наличия данной патологии.
Характер боли
При остром начале заболевания отмечаются сильные боли в суставе, усугубляющиеся при движении.
Другие симптомы
Пациентов беспокоит то, что коленка опухла и болит, присутствует скованность при движениях, функциональные нарушения в суставе. Возможно повышение температуры тело до фебрильный значений. Пациенты за короткое время теряют трудоспособность.
Диагностика
- Лабораторная диагностика: увеличение СОЭ, анемия, тромбоцитоз в общем анализе крови.
- Рентгенологическое исследование: наблюдается остеопороз в околосуставной области, микрокистоз, уменьшение суставной щели.
- УЗИ, МРТ позволяют оценить состояние сустава.
- Артроскопия сустава дает возможность визульно оценить изменения сустава.
В качестве обезболивающей и противовоспалительной терапии применяют НПВП (диклофенак, ибупрофен). Также используют кризанол, пенилламин, делагил (хинолиновые препараты).
Шикорое применение имеет пульс-терапия метилпреднизолоном, лимфоцитаферез, плазмаферез, гемосорбцию.
Инфекционное воспаление коленного сустава вызывает бурсит (воспаление суставной капсулы) или тендинит. Часто эти процессы запускаются после травм колена. Бурсин часто потенцируется артритом, при этом инфекция из полости сустава внедряется в капсулу сустава. Необходимо обратиться за помощью к ревматологу.
Характер боли
Для инфекции коленного сустава типична резкая боль в зоне воспаления, приступы боли при изменении погодных условий. Боль усиливается при совершении активных движений, сокращении мышц, боль иррадиирует в бедренные мышцы.
Другие симптомы
Колено болит и опухло, сустав гиперимирован, температура кожного покрова сустава увеличена, функция нарушена из-за боли и отека в коленном суставе.
Диагностика
- Лабораторные исследования: в общем анализе крови – лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ, C-реактивный белок, белки острой фазы.
- Рентгенологическое исследование: наблюдается воспалительный выпот.
- Пункция сустава: анализ микрофлоры синовиальной жидкости.
Пациенту показана противовоспалительная терапия: НПВП (ибупрофен, диклофенак), анальгетики (кетонал).
Внутрисуставное введение медикаментов дает высокие результаты.
Остеоартрит – это дегенеративная патология с поражением хряща. По мере прогрессирования в процесс вовлекаются кости и мягкие ткани. Необходимо обратиться к травматологу для консультацией.
Характер боли
Пациенты предъявляют жалобы на ноющую боль в суставе, не имеющую четкой локализации. Боль характеризуется высокой интенсивностью, подвижность в суставе ограничена. Боль усиливается при физической активности, после отдыха она стихает.
При тяжелой стадии боль способна будить больного среди ночи.
Другие симптомы
Помимо того, что болят колени, характерна скованность движений, при начале ходьбы возникают стартовые боли, крепитация при начале движений. Сустав увеличен в размере за счет припухлости. Со временем происходит деформация сустава, разрастаются остеофиты (костные выросты).
Диагностика
- Рентгенологические исследования: сужение суставной цели, остеофиты, субхондральный склероз.
- УЗИ и МРТ: оценка состояния капсулы, менисков, связок.
- Пациенту показана разгрузка сустава, тракционная терапия (костное вытяжение).
- Медикаментозное лечение: анальгетики, амидопирин, НПВП (вольтарен, ибупрофен), протекторы синовиальной жидкости.
- Физиопроцедуры: УВЧ, магнитотерапия, грязелечение, ЛФК.
- Оперативное лечение: денервация сустава, декомпрессиионная миотомия, фенестрация илиотибиального тракта, внутрикостная декомпрессия, остеотомия, артородез, эндопротезирование.
Киста располагается под коленом, она представляет собой растяжение капсулы сустава. Образование имеет сообщение с полостью сустава, оно может увеличиваться по мере заполнения синовиальной жидкостью.
Лечение данной болезни занимаются травматологи.
Пациенты жалуются на ноющую боль в области под коленом. При увеличении размера кисты боль приобретает распирающий характер. Если киста имеет небольшие размеры, жалоб может вовсе не быть. Кроме того, что болит колено, другие симптомы не отмечаются.
Диагностика
Диагноз подтверждается с помощью УЗИ и МРТ. Методы позволяют визуализировать кисту, определить ее размер и состояние окружающих тканей.
Киста Беккера удаляется хирургическим путем.
При малых размерах образования показаний для операции нет.
Это некроз сегмента эпифиза, при его отделении в полости сустава находится свободный участок кости. Заболевание чаще встречается в возрасте 15-30 лет у представителей сильного пола. Необходимо обратить к травматологу для диагностики патологии.
Характер боли
Если участок эпифиза еще не отделился, боль будет слаба. По мере фрагментации сегмента боль режущего характера усиливается, особенно при надавливании.
Другие симптомы
Наблюдается развитие синовита, наличествует выпот в полости сустава.
Иногда происходит блокада сустава – невозможность активных движений.
Диагностика
- МРТ: определение уровня дегенерации.
- Артроскопия: оценка состояния сустава.
Купировать боль можно с помощью анальгетиков и НПВП. Необходимо снизить нагрузку на сустав. Когда колени опухли, необходимо иммобилизировать сустав, показана стимуляция кровообращения с помощью физиолечения.
Это остеохондропатия бугристости большеберцовой кости. Патологии больше подвержены мальчики 15 лет.
Эта патология входит в зону влияния врачей-травматологов.
Характер боли
В области бугристости большеберцовой кости наблюдаются спонтанные боли. Они усиливаются при пальпации и сгибании колена.
Другие симптомы
Отеченость мягких тканей, часто заболеванию сопутствует хондропатия позвоночного столба.
Диагностика
Рентгенологическое исследование: неправильные очертания бугристости, видна фрагментация.
Когда отмечается боль и припухлость, необходимо иммобилизировать сустав, показана стимуляция кровообращения с помощью физиолечения.
Из всех вышеперечисленных патологий немедленная консультация врача-травматолога требуется при повреждении коленных связок.
Купировать боль можно с помощью анальгетиков (кетонал, анальгин) и НПВП (найз, диклофенак, ибупрофен) в форме таблеток, мазей, инъекций. Необходимо снизить осевую нагрузку на сустав, иммобилизировать его бинтом, в состоянии покоя не возникнут осложенения и болевой синдром снизится. Лечение народными средствами работает как эффект плацебо, его эффективность не доказана.
Вышеперечисленные заболевания имеют схожую клиническую картину, для рационального лечения необходимо правильно поставить диагноз с помощью дополнительных методов исследования.
Купировать болевой синдром в домашних условиях вне зависимости от причины боли можно сходными способами.
Как забыть о болях в суставах и позвоночнике?
- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются… >>
источник