Краткое содержание: Боль в ноге от бедра до стопы называется ишиасом, так как возникает при защемлении седалищного нерва. В 95% случаев причиной данного состояния является грыжа диска поясничного отдела позвоночника. При появлении подобного симптома необходимо обратиться к врачу и сделать МРТ.
боль в ноге от бедра до стопы, ишиас.
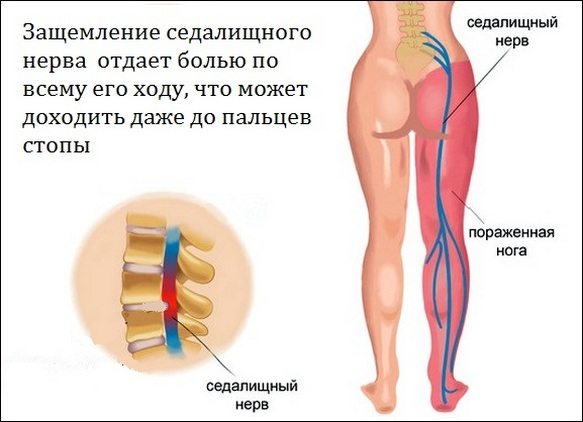
Боль в ноге, спускающаяся до самой стопы — симптом, который часто встречается у наших пациентов с диагностированными заболеваниями позвоночника. В медицинской литературе такое сочетание симптомов называется «ишиасом». Ишиас — это термин, включающий любую болевую симптоматику, вызванную раздражением седалищного нерва. Всё, что раздражает этот нерв, может стать причиной боли, по степени интенсивности варьирующейся от умеренной до сильной. Обычно боль в ноге связана со сдавлением нервного корешка в поясничном отделе позвоночника. Часто термин «ишиас» смешивают с болью в позвоночнике. Тем не менее, ишиас не ограничивается только позвоночником.
Седалищный нерв — самый длинный и самый широкий нерв нашего тела. Он начинается в пояснице, проходит через ягодицы и спускается к ногам, заканчиваясь чуть ниже колена. Этот нерв контролирует несколько мышц голени и обеспечивается чувствительность этой области.
На самом деле, ишиас — это не заболевание как таковое, а комплекс симптомов, указывающих на защемление седалищного нерва. Согласно английскому медицинскому словарю МедиЛексикон, ишиас означает «боль в пояснице и бедре, спускающаяся вниз по задней стороне бедра к ноге, которую изначально напрямую связывали с дисфункцией седалищного нерва (отсюда название: sciatic nerve (седалищный нерв), sciatica (ишиас)), но в настоящее время известно, что обычно такая боль вызвана межпозвонковой грыжей поясничного отдела позвоночника, сдавливающей нервный корешок, чаще всего, пятый поясничный (L5) или первый крестцовый (S1) корешки».
Различают два типа ишиаса:
Острый ишиас не всегда нуждается в профессиональном лечении. Симптомы могут быть облегчены безрецептурными обезболивающими препаратами, прикладыванием холода и тепла и упражнениями.
При хроническом ишиасе пациенту необходимо пройти диагностику и лечение. Сделайте МРТ поясничного отдела позвоночника, чтобы разобраться с тем, что вызывает ущемление седалищного нерва.
Острая форма ишиаса длится от 4 до 8 недель.
Ишиас является стандартным симптомом нескольких различных медицинских состояний, самым распространённым из которых является грыжа межпозвонкового диска.
Позвоночный столб состоит из трёх частей:
- позвонков (костей позвоночника, защищающих нервы);
- нервов;
- межпозвонковых дисков.
Грыжа межпозвонкового диска возникает в том случае, когда часть мягкого гелеобразного содержимого диска (пульпозного ядра) прорывается через фиброзную оболочку диска (фиброзное кольцо). Дисковое содержимое сдавливает седалищный нерв, что приводит к возникновению болевого синдрома.
Диск состоит из прочной эластичной ткани (хряща), выполняет функцию амортизатора трения, а также обеспечивает подвижность позвоночника. Между каждой парой позвонков расположен один межпозвонковый диск.
Другие причины ишиаса включают:
- стеноз позвоночного канала в поясничном отделе позвоночника — это сужение позвоночного канала в поясничного отделе, которое может привести к защемлению седалищного нерва;
- спондилолистез — состояние, при котором один из позвонков соскальзывает поверх другого, что может привести к защемлению седалищного нерва;
- опухоли позвоночника также могут привести к защемлению корешка седалищного нерва;
- инфекции позвоночника;
- травмы позвоночника;
- синдром конского хвоста — редкое опасное состояние, которое затрагивает нервы нижней части спинного мозга; требует немедленной медицинской помощи. Синдром конского хвоста может привести к перманентному повреждению нервов и даже параличу.
Во многих случаях выявить первопричину ишиаса не так уж и просто, так как всё, что потенциально может раздражать седалищный нерв, может быть причиной ишиаса.
Факторы риска — это те факторы, которые повышают вероятность развития определённого заболевания или состояния. Например, курение повышает риск развития многих видов рака, поэтому курение является фактором риска развития раковых заболеваний.
Основные факторы риска развития ишиаса включают:
- возраст. Из-за дегенеративных процессов в дисках люди в возрасте от 30 лет имеют повышенный риск развития ишиаса;
- профессия. Работа, требующая постоянной физической нагрузки, связанной с поднятием и переноской тяжёлых предметов;
- сидячий образ жизни. Люди, которые постоянно сидят и не получают необходимую физическую нагрузку, больше предрасположены к появлению ишиаса.
Основным симптомом ишиаса является стреляющая боль в любой области, иннервируемой седалищным нервом: от нижней поясничной области до пальцев стопы. Обычно боль ощущается только в одной ноге. Боль при ишиасе может варьироваться от умеренной болезненности до острой боли и сильного дискомфорта и ухудшается, если человек долго сидит.
Другие распространённые симптомы ишиаса включают:
- онемение в ноге по ходу нерва; Иногда онемение в одной части ноги может сопровождаться болью в другой;
- покалывания в ноге, стопе, пальцах стопы.
Ишиас всегда говорит о серьезной патологии, поэтому Вам необходимо обратиться к врачу.
Составление подробной истории болезни может помочь ускорить постановку диагноза. Врач может попросить Вас выполнить некоторые упражнения (уделяя пристальное внимание ногам, где проходит седалищный нерв). Если во время выполнения этих упражнений у Вас появляется стреляющая боль, отдающая в ногу, то это обычно указывает на ишиас.
Врач может назначить диагностические тесты, такие как рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Наиболее информативной диагностической процедурой является МРТ. С помощью МРТ можно создать детальные снимки не только костей позвоночника, но и его мягких тканей. Диагностические тесты применяются для определения причины ишиаса.
Давайте рассмотрим варианты лечения для острой и хронической форм ишиаса.
В большинстве случаев острый ишиас хорошо отвечает на домашнее лечение, которое может включать:
- обезболивающие безрецептурные препараты облегчают симптомы боли. Нестероидные противовоспалительные препараты также часто применяются для снижения воспаления. Обезболивающие и противовоспалительные лекарственные средства дают кратковременный эффект и могут вызвать различные побочные эффекты, поэтому мы не рекомендуем принимать их на постоянной основе;
- выполнение упражнений (ходьба, лёгкая растяжка);
- прикладывание холодных или тёплых компрессов для уменьшения боли.
Во время лечения старайтесь оставаться активными.
Лечение хронического ишиаса обычно включает комбинацию мер самопомощи и медицинского лечения:
- применение обезболивающих препаратов. Не стоит злоупотреблять лекарственными средствами и принимать их заранее. Старайтесь использовать обезболивающие только при острой боли;
- врач научит Вас упражнениям на укрепление мышц спины и улучшит её подвижность;
- вытяжение позвоночника. Безнагрузочное вытяжение позвоночника может быть рекомендовано людям с межпозвонковыми грыжами;
- различные виды массажа для снятия мышечного напряжения.
В некоторых случаях, если консервативные методы не принесли результата, или же пациенту угрожает стойкий неврологический дефицит, может быть показана операция на позвоночнике.
Самыми распространёнными типами операций являются:
- поясничная ламинэктомия (открытая декомпрессия) — это удаление небольшого фрагмента костной ткани позвонка над нервным корешком, а также части межпозвонкового диска;
- дискэктомия — частичное или полное удаление межпозвонковой грыжи.
В зависимости от причины ишиаса нейрохирург рассчитает соотношение риска и пользы в Вашем конкретном случае и предложит оптимальный вариант.
Не стоит забывать, что операции на позвоночнике нужно проводить только в крайнем случае, так как они часто лишь усугубляют заболевание и могут привести к необратимым осложнениям.
Предпочтение необходимо отдавать консервативному комплексному лечению. Например, мы отправляем на операцию не более 1% обратившихся к нам пациентов.
В некоторых случаях невозможно предотвратить развитие ишиаса. Тем не менее, изменение образа жизни может снизить шанс его развития. Например, регулярные упражнения, направленные на укрепление мышц поясницы и брюшной полости, необходимы для выработки правильной осанки. Держите спину прямо, когда стоите или сидите, поднимайте тяжёлые предметы правильно, а также выберите подушку и матрас, которые поддерживают позвоночник.
Статья добавлена в Яндекс Вебмастер 2016-07-26 , 16:41.
источник
Нервная система отвечает за чувствительную, двигательную активность и работу эндокринной и иммунной систем в организме человека. Развитие воспалительного процесса в нервных корешках вызывает болевой синдром, ограничение подвижности. Человеку трудно передвигаться, нарушается чувствительность суставов и мягких тканей. Воспаление нерва в ноге, симптомы которого приносят существенный дискомфорт, появляется чаще как сопутствующая патология на фоне других заболеваний позвоночника или вирусного поражения организма.
Ишиасом называется воспаление седалищного нерва, который является одним из самых крупных в организме. Он берет начало в спинном мозге, а его ветви проходят через ягодицы вдоль всей нижней конечности вплоть до пальцев стопы. Основные причины, вызывающие заболевание:
- длительное переохлаждение;
- компрессия нервных окончаний при смещении межпозвонкового диска;
- механические травмы поясничного отела позвоночника;
- тяжелые физические нагрузки;
- вирусные, инфекционные заболевания;
- травмы органов малого таза;
- синдром грушевидной мышцы;
- остеохондроз;
- костные шпоры на позвонках;
- сужение спинномозгового канала (стеноз);
- беременность;
- сахарный диабет;
- ревматоидный артрит;
- сдавливание нерва онкологическим новообразованием.
Основные симптомы ишиаса – это жжение и боль, которая появляется в нижнем отделе позвоночника и распространяется по нисходящему типу вниз к ноге. Дискомфортные ощущения усиливаются при малейшем движении, беспокоят даже в ночное время. Больной ограничен в движениях, нередко возникают трудности с работой тазобедренного и коленного суставов. При диагностике наблюдаются аномальные неврологические рефлексы.
Воспаление седалищного нерва чаще всего поражает одну конечность, при этом противоположная сторона может неметь, покалывать, появляться ощущение мурашек. Это связано с нарушением иннервации мышечных тканей. Встречается и двустороннее воспаление седалищного нерва, больной испытывает сильную боль при попытке встать или совершить какое-либо движение.
Самой распространенной причиной воспаления седалищного нерва является защемление нервных окончаний при выпячивании межпозвоночной грыжи.
Болевой синдром может быть разной степени интенсивности, сопровождаться покалываниями и онемением в ноге, потерей чувствительности мягких тканей.
Если не провести своевременное лечение, поражение седалищного нерва может привести к ограничению подвижности в колене, стопах, нарушению работы пищеварительной системы, возможно недержание мочи и кала, часто краснеет, отекает кожа на пояснице или в области бедра. Лечить заболевание необходимо у врача-невролога или невропатолога.
Неврит обычно имеет инфекционную природу. При этом заболевании наблюдается воспаление бедренного, седалищного, большеберцового или малоберцового нерва. К основным причинам патологии относятся такие состояния:
- переохлаждение;
- инфекционные заболевания;
- воспалительные заболевания мочеполовой системы;
- сосудистые нарушения;
- интоксикация организма;
- сдавливание нервного ствола;
- химическое, алкогольное отравление;
- гиповитаминоз;
- осложнения сахарного диабета.
При воспалении бедренного нерва боль, жжение и онемение возникает в наружной области бедра. Дискомфортные ощущения усиливаются во время ходьбы, при совершении резких движений. Кроме того, больному трудно сгибать ногу в колене.
Неврит седалищного нерва чаще всего бывает вызван травмами позвоночника, переломами костей таза или раковыми опухолями. Основные симптомы – нарушения чувствительности мышц голени, стопы, больной не может стоять на носочках и пятках, немеет задняя поверхность ягодиц, бедра. Боль может возникать спонтанно, иметь пульсирующий или ноющий характер.
Неврит большеберцового нерва проявляется трудностями при сгибании пальцев стопы, кожные покровы гиперемированы, горячие на ощупь. Вызывают симптомы патологии механические травмы, вирусные и инфекционные заболевания.
Невралгия наружного бедренного нерва проявляется болью с внешней стороны бедра, синдром усиливается в ночное время, вызывает бессонницу, ходьба и физическая нагрузка также приводят к значительному дискомфорту.
Вызывать резкую боль в ноге, колене может состояние, которое развивается на фоне защемления нерва. К основным симптомам патологии относятся такие:
- острая боль в колене;
- снижение чувствительности, онемение;
- чувство жжения, покалывания;
- непроизвольный нервный тик;
- ограничение двигательной активности в колене;
- мышечная атрофия различной степени.
Невралгия (боль в нерве) не является самостоятельным заболеванием, чаще всего она появляется при повреждении мениска, повышенных физических нагрузках, воспалении сустава, как следствие травм, переломов. В свою очередь, недостаточная подвижность, сидячий образ жизни, ожирение также могут приводить к защемлению нерва в колене. Если появляются онкологические опухоли в области сустава, происходит сдавливание нервных корешков по мере разрастания новообразования. Лечить такое состояние можно только хирургически.
Иногда воспаление нервных окончаний в колене вызывается ущемлением седалищного нерва в позвоночнике или при компрессии межпозвонковыми грыжами. По этой причине лечение должно проводиться комплексно.
Чтобы выявить симптомы воспаления седалищного, бедренного или большеберцового нерва, снять острую боль и провести лечение, необходимо проконсультироваться с врачом-невропатологом. Доктор проводит осмотр и опрашивает больного. Делаются рентгеновские снимки поврежденной конечности в разных проекциях, может понадобиться проведение магниторезонансной томографии.
В целях диагностики ишиаса, невралгии проводят тест Ласега или проверяют «симптом натяжения». Суть методики основана на выявлении спастических сокращений мышц при защемлении нервных корешков. Когда при сгибании выпрямленной ноги в тазобедренном суставе происходит натяжение седалищного, бедренного и большеберцового нерва, пациент ощущает острую боль в ноге, пояснице, бедре.
Выявить воспаление нервов помогают симптомы Леррея. Больного просят подняться из положения лежа с прямыми ногами. Резкий болевой синдром указывает на поражение бедренного, седалищного или большеберцового нерва. Защемление позвонков определяют методом Бехтерева. Больному поднимают здоровую ногу, при этом боль появляется в пораженной конечности.
Дополнительно пациенту может понадобиться консультация ревматолога, нейрохирурга, вертебролога, онколога, травматолога и сосудистого хирурга. Специалисты помогут правильно установить диагноз и назначить лечение.
Симптомы инфекционных невритов седалищного, большеберцового, бедренного и коленного нервов можно снять с помощью приема антибактериальных препаратов. Дополнительно назначается лечение нестероидными, противовоспалительными, противовирусными средствами, миорелаксантами, витаминотерапией.
Если симптомы невралгии вызваны расширением кровеносных сосудов, ишемией, тромбофлебитом, назначают лечение сосудорасширяющими препаратами. При травмах конечность фиксируют, если необходимо накладывают гипсовую или тугую повязку. Больному показан постельный режим, спать нужно на жестком матраце. Чтобы снять боль, отечность конечность следует лечить мазями и гелями, содержащими анестетики, прописывают также диуретики.
Если болевой синдром слишком сильный, купировать его приходится новокаиновой или гормональной блокадой.
После снятия острых симптомов пациенты проходят лечение физиотерапевтическими процедурами: массаж, электрофорез, ЛФК, УВЧ, электромиостимуляция, мануальная терапия. При тоннельном синдроме вводят лекарственные средства непосредственно в пораженный канал.
Когда лечение медикаментами, проведение физиотерапевтических процедур не помогает снять боль, состояние больного ухудшается, проводят хирургическое вмешательство. Таким образом выполняют декомпрессию защемленного бедренного или большеберцового нерва. При необратимых процессах в нервных волокнах нейрохирург выполняет сшивание или пластику тканей. Лечить хирургическим путем необходимо разрыв мениска в колене, переломы со смещением, грыжи позвоночного столба.
Воспаление седалищного, бедренного, большеберцового и малоберцового нерва у молодых людей хорошо поддается терапии, лечение имеет положительные прогнозы. У пациентов пожилого возраста, страдающих сахарным диабетом, заболевание носит прогрессирующий характер, возможно развитие паралича мышечных тканей, деформации суставов стопы.
источник
Нередко люди сталкиваются с такой проблемой, как защемление нерва в ноге. Симптомы и лечение подобной болезни требуют внимания специалиста, поскольку причины боли могут быть абсолютно разными.
Если обратиться к статистике, то можно узнать интересный факт: защемление нерва в ноге чаще всего происходит вследствие обострения остеохондроза. При данном заболевании могут образовываться наросты, которые способны оказывать давление на нервный корешок. И хотя место защемления находится в области поясницы, боль часто отдает в ногу.
Похожий эффект иногда происходит при воздействии на нерв протрузии или грыжи. Боль возникает и в тех случаях, когда уменьшается расстояние между позвонками. На нерв способны повлиять и мышцы, которые находятся в состоянии спазма: мышечные волокна сжимаются настолько сильно, что фактически пережимают его. Следствием подобного процесса являются болевые ощущения, при которых трудно находиться в состоянии покоя.
Есть ряд признаков, по которым можно определить факт сдавливания нервного корешка. В таком состоянии человек, как правило, ощущает колющую, резкую или ноющую боль в ноге. Причем болевой импульс может начинаться у поясницы и простреливать почти до стопы. Еще одним признаком защемления нерва является непостоянность ощущений: они быстро проявляются и могут через короткое время пройти, после чего снова дать о себе знать.
Если обратить внимание на локализацию болевых ощущений, то их можно разделить на несколько видов:
— Ишиалгия. Речь идет о боли в области крестца, ягодицы и задней части ноги.
— Люмбоишиалгия. Болевые ощущения сосредоточены в пояснице, задней части ноги и ягодице.
Защемление нерва в ноге иногда приводит к возникновению покраснений и отека кожи. В некоторых случаях появляется потливость, нарушается двигательная активность и возможна даже атрофия.
Если были замечены подобные симптомы, то нужно обратиться к врачу, поскольку бездействие только усугубит ситуацию.
Такая причина сильных болевых ощущений очень распространена. Сложность проблемы заключается в том, что этот нерв идет от поясницы и до пальцев ног. Соответственно, боль может чувствоваться по всей его длине.
Помимо вышеперечисленных причин факт защемления этого нерва может быть следствием сахарного диабета, переохлаждения, воспалительного процесса и травм позвоночника. Более того, сам седалищный нерв также способен воспаляться.
При таком заболевании болевые ощущения могут значительно усиливаться в положении сидя. Иногда присутствует ощущение окаменения. Боль в задней части ноги не проходит и беспокоит пациента на стабильной основе. Это очень тяжелое состояние, при котором практически невозможно отдыхать и приходится мириться с крайне суровым дискомфортом. Но терпеть такую боль не нужно, поскольку подобная проблема поддается лечению.
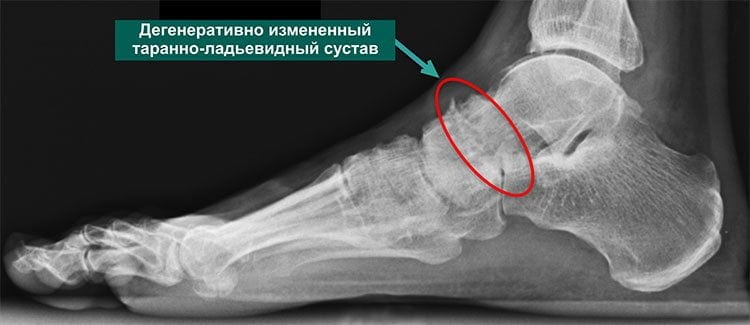
Как ишиас (ущемление седалищного нерва), так и другие нарушения нормальной работы мышц и нервов ноги можно обнаружить при помощи рентгена. Данная методика позволяет довольно точно выявить причину боли (остеохондроз, спондилолистез и др.). Но если к болевым ощущениям привела грыжа, то понадобится более сложное оборудование. Речь идет об использовании магнитно-резонансной и компьютерной томографии.
Помимо этого врач обязан провести неврологический осмотр больного для оценки работы функций нервной системы.
При такой проблеме первоначальная цель — это освободить нерв от защемления, которое фактически и является причиной всех бед. В зависимости от фактора, оказавшего влияние на нервное волокно, могут использоваться следующие методики:
Если причиной боли не является воздействие грыжи или протрузии в поясничном и крестцовом отделе, то защемление нерва в ноге лечится достаточно быстро.
Но когда пациент жалуется на слишком сильную боль, то для нормализации его состояния до окончания лечения могут назначаться новокаиновые блокады и обезболивающие препараты. Наряду с этими мерами больному прописывается постельный режим или спокойный образ жизни. То есть отсутствие резких движений, ощутимых нагрузок, в том числе и после завершения постельного лечения.
Определяясь с тем, как вылечить защемление нерва в ноге у конкретного пациента, врачи уделяют внимание и процессу восстановления функций нерва. Для достижения такой задачи часто используются витаминные составы, лекарственные препараты и комплексная терапия.
Практика многих специалистов показала, что получить ощутимый результат в относительно короткие сроки можно при помощи таких методик, как фонофорез, магнитотерапия, аппликации с использованием парафина, электрофорез с медикаментами и УВЧ-терапия.
Тем, кого беспокоит вопрос, что делать при защемлении нерва в ноге, нужно обратить внимание на физиотерапию в обязательном порядке. Этот комплекс лечебных мероприятий улучшает кровообращение, уменьшает болевые ощущения, способствует прогреванию проблемного участка ноги и снимает отеки.
К сожалению, в некоторых ситуациях даже таких методик оказывается недостаточно, и боль продолжает мучить пациента. В этом случае нужно обратить внимание на стероидные гормоны («Преднидазол» и др.), лечение которыми производится короткими курсами. Эти средства не являются желаемым вариантом, но в крайних случаях помогают быстро снять отек нерва, равно как и его воспаление.
Когда ощущается боль, указывающая на защемление нерва в ноге, иногда проблема на самом деле кроется в позвоночнике (грыжа, протрузия и т. п.). Если диагностика подтвердила данное предположение в случае с конкретным пациентом, то есть смысл использовать специальный защитный корсет, который помогает ощутимо снизить нагрузку на позвоночник.
И вот что важно знать: если проблема кроется в защемлении именно седалищного нерва, то стоит воздержаться от мануальной терапии и массажа, поскольку данные методики только усугубят и без того непростое состояние пациента.
В этот период в организме женщины происходят определенные изменения. И в силу определенных причин возможно появление такой проблемы, как защемление нерва в ноге при беременности.
В процессе вынашивания ребенка нагрузка на позвоночник женщины возрастает и это может привести к возникновению радикулита пояснично-крестцового отдела. Также к проблемам с седалищным приводит некомпетентная внутримышечная инъекция и переохлаждение. Не стоит исключать и травматическое воздействие.
Для того чтобы воздействовать на данную проблему, врачи прописывают беременной женщине постельный режим, но лежать нужно на грубой поверхности. Также при таком состоянии показан прием анальгетических средств и таких противовоспалительных препаратов, как «Кетонал», «Диклофенак», «Ортофен».
Не всегда медикаменты являются единственным решением при такой проблеме, как защемление нерва в ноге. Лечение в домашних условиях также может дать достаточно ощутимый эффект.
Первое, что можно сделать — использовать картофель. Для этого его нужно натереть, добавить керосина для образования кашицы и наложить ее на поясницу, предварительно смазанную растительным маслом.
Помочь может и апельсиновый чай. Для его приготовления понадобится трава мелиссы и апельсиновые корки. Эти ингредиенты нужно поместить в небольшую емкость с водой, которая доводится до кипения. Чай настаивается в течение 10 минут. Затем добавляется настойка валерианы. Пить его нужно с мёдом 3-4 раза в день.
Если было зафиксировано защемление нерва в ноге, лечение народными средствами может подразумевать и применение компресса, для приготовления которого используется хрен и картофель. При этом корень хрена нужно выбрать небольшой. В готовую кашицу добавляется ложка мёда. Накладывать измельченные овощи нужно на поясницу, смазанную растительным маслом. Сверху компресс фиксируется марлей. В течение часа болевые ощущения, как правило, стихают.
При такой проблеме, как защемление нерва в ноге, народные средства не должны быть единственным методом воздействия. Всегда нужно помнить о том, что качественное лечение во многом зависит от точной диагностики, которая может быть проведена только в условиях клиники. Поэтому визит врачу необходимо нанести в любом случае.
источник
Ни один человек, испытавший сильную боль, не хотел бы повторения подобных ощущений. Одна из самых частых причин болевого синдрома в области бедра – защемление нерва в ноге. Что делать, если случилась такая ситуация? Как облегчить состояние и снять боль при повреждении нерва?
Внезапная боль в ногах, возникшая без видимой причины, чаще всего говорит о защемлении седалищного нерва. Этот нерв выходит из крестцового сплетения и доходит до подколенной ямки, где распадается на мелкие ветви. Седалищный нерв отвечает за иннервацию мышц и кожи бедра, и только благодаря ему человек может шевелить ногой и ощущать все, что с ним происходит. Защемление или же воспаление седалищного нерва приводит к появлению болей в нижних конечностях, а также в области спины.
Почему развивается такая ситуация? Защемление седалищного нерва не происходит само собой, а сигнализирует о серьезных проблемах в организме. Боль и дискомфорт при этой патологии чаще всего связаны с заболеваниями позвоночника. Это может быть остеохондроз, межпозвоночная грыжа, опухоль или другие заболевания. Что делать, если болит спина и стреляет в бедро? Обратиться за помощью к неврологу и пройти обследование, необходимое для выяснения причины ущемления нерва.
Человек, испытавший на себе все признаки ущемления седалищного нерва, вряд ли сможет спутать эти симптомы с чем-то другим. Перечислим основные симптомы, характерные для этой патологии.
Болевой синдром всегда сопровождает ущемление седалищного нерва. Неприятные симптомы могут варьироваться от легкого дискомфорта до сильной стреляющей боли вдоль всей поверхности бедра и зависят от патологии, вызвавшей поражение нервного ствола. Весь спектр ощущений локализуется с одной стороны – защемление седалищного нерва практически никогда не бывает двусторонним. Боль усиливается при движениях и наклонах. Ночью болезнь также может проявлять себя внезапными сильными приступами. В редких случаях перед появлением боли возникает чувство легкого онемения и покалывания в нижней конечности.
Появилась боль в ноге? Обратитесь к врачу!
Что делать, если болезненные ощущения локализуются не только в ногах, но и в пояснице? Не нужно волноваться, все эти симптомы – проявления одного и того же состояния. Боль в спине обычно выражается несколько слабее, чем дискомфорт в области бедра, но также может доставить множество неприятных минут больному.
Онемение, чувство ползания мурашек, жжение или покалывание – все эти симптомы появляются при ущемлении нерва. Изменение чувствительности обычно касается бедер и ягодиц, но может распространяться на голень и стопу.
- Снижение двигательной активности
В момент ущемления седалищного нерва возникает нарушение подвижности коленного или тазобедренного сустава. Пациентам бывает весьма затруднительно даже просто согнуть или разогнуть ногу, не говоря уж о более сложных движениях.
Этот признак называется «перемежающаяся хромота» и возникает во время сильного приступа боли. Дискомфорт особенно заметен при попытке сделать шаг. При этом во время движения опора идет на здоровую ногу, тогда как поврежденную конечность пациент пытается подогнуть, чтобы уменьшить боль.
В том случае, если приступ затянулся, пациенты жалуются на отсутствие сил и скованность привычных движений.
Что делать, если вы обнаружили у себя все признаки защемления нерва? Прежде всего следует показаться квалифицированному врачу. Многие заболевания могут быть похожи друг на друга, и без помощи специалиста далеко не всегда удается распознать болезнь. Если боли в ноге действительно вызваны поражением нервного ствола, доктор назначит лечение, помогающее справиться с неприятными симптомами.
Для выставления диагноза не требуется особого обследования. В большинстве случаев врач уже после осмотра и опроса определяет симптомы защемления нерва и решает вопрос о том, как лечить пациента. Если на первом приеме не удается выяснить причину боли в ноге, доктор назначает рентгенографическое исследование. Этот метод позволяет быстро и безболезненно выявить заболевания позвоночника, а также опухоли, которые могли привести к развитию патологического процесса.
Что делать, если нога болит так, что нет сил терпеть? Прежде всего следует выяснить причину, которая привела к развитию боли. Даже если диагноз еще не ясен, можно облегчить состояние с помощью обезболивающих препаратов. Хороший эффект при ущемлении седалищного нерва замечен от применения НПВС (нестероидных противовоспалительных средств). Чаще всего внутрь в виде таблеток назначают препараты на основе ибупрофена. Эти средства быстро снимают боль и возвращают пациенту возможность активных движений. Лечение НПВС должно длиться не более 7 дней, иначе возрастает риск развития побочных эффектов.
Как лечить, если пациент страдает заболеваниями желудочно-кишечного тракта? Известно, что НПВС противопоказаны при язвенной болезни и некоторых патологиях печени, поскольку могут вызвать обострение заболеваний. В этом случае назначаются инъекционные противовоспалительные препараты (например, «Диклофенак»). Эти средства ставятся внутримышечно в течение 3 дней и дают достаточно быстрый эффект в лечении ущемления седалищного нерва.
Не применяйте противовоспалительные препараты без назначения врача!
Вместе с препаратами в таблетках и уколах для лечения заболевания активно применяются мази и гели на основе НПВС. «Финалгон», «Фастум-гель», «Випросал» – все они вызывают приток крови к месту ущемления нерва. Пациент наносит мазь или гель на область максимальной болезненности и уже через полчаса наслаждается отсутствием боли и возможностью активных движений. Не рекомендуется применять местные средства более 7 дней. Если вы собираетесь продолжать лечение более длительное время, не забудьте проконсультироваться с врачом.
Хирургическое лечение проводится в том случае, если причиной защемления нерва стала межпозвоночная грыжа или опухоль. В ходе операции хирург удаляет поврежденную часть позвонка и тем самым устраняет источник компрессии нерва. Спустя 2-4 недели после проведения процедуры пациент может вернуться к привычной жизни. Длительность реабилитации зависит от степени тяжести заболевания, а также от сложности проведенной хирургической операции.
Защемление нерва в ноге можно лечить не только противовоспалительными препаратами. Отличный результат замечен после прохождения сеанса массажа и лечебной физкультуры (ЛФК). И тот, и другой метод используется только после снятия болевого синдрома.
Курс массажа обычно составляет не менее 10 сеансов и позволяет на долгое время забыть о приступах боли. Даже если болевой синдром не возвращается, для профилактики рекомендуется пройти повторный сеанс массажа через полгода. Такое лечение отлично снимает мышечный спазм и способствует удлинению периода ремиссии. Кроме того, массаж вызывает прилив крови ко всем органам и тканям, а значит, улучшает их питание и снабжение кислородом. Таким образом, во время проведения лечения удается не только предотвратить новый приступ боли, но и восстановить все функции поврежденного нерва.
Отличный результат замечен от посещения бассейна или плавания в открытом водоеме. Нахождение в воде – это лучшее лечение любых заболеваний позвоночника. Плавание снимает нагрузку со спины, а значит, способствует устранению болевого синдрома. Рекомендуется посещать бассейн не менее одного раза в неделю.
ЛФК (лечебная гимнастика) может выполняться как в специально оборудованном зале, так и в домашних условиях. В первый раз выполнять упражнения следует под присмотром специалиста. Важно внимательно следить за своим состоянием во время тренировки. При возникновении боли или любого дискомфорта нужно немедленно прекратить занятия.
Выполнять упражнения следует в удобной одежде и обуви. Все действия должны быть медленными и плавными. Ни в коем случае не следует делать резких движений – это может ухудшить состояние и свести на нет весь эффект от терапии. Каждое упражнение выполняется по 6-8 раз.
Что делать, если во время тренировки вы почувствовали усталость? Не следует слишком перенапрягаться, особенно в первые дни после стихания болей. При возникновении усталости, одышки и прочих неприятных ощущений занятия стоит на время прекратить и вернуться к тренировке после улучшения состояния.
Комплекс упражнений, рекомендованных при ущемлении седалищного нерва
- ходьба с высоко поднятыми коленями;
- наклоны туловища;
- поднятие каждой ноги поочередно вверх;
- сгибание ноги в колене из положения стоя и лежа;
- рисование воображаемых кругов ногой в воздухе;
- круговые движения ногами из положения на спине;
- махи ногами из положения стоя на четвереньках;
- подтягивание ног к груди из положения лежа на боку.
Кроме привычной гимнастики лечить защемление нерва можно и с помощью йоги. Тренировка должна проходить под присмотром опытного инструктора, который объяснит новичку все непонятные позиции и проконтролирует правильность выполнения упражнений. Заниматься йогой следует только в период ремиссии.
Лечение защемления нерва не ограничивается использованием противовоспалительных средств, ЛФК и массажа. Этого будет недостаточно для того, чтобы на длительное время избавить пациента от болевого синдрома. Для профилактики новых приступов следует уделить внимание своему здоровью. Частые прогулки, занятия спортом или хотя бы ежедневная утренняя гимнастика позволят избежать появления болей. Женщинам следует отказаться от неустойчивой обуви на высоком каблуке. Не стоит без нужды таскать тяжелые вещи или длительное время находиться на холоде. Выполняя эти несложные рекомендации, можно с большой долей вероятности сохранить свое здоровье и избежать возникновения нового приступа боли.
источник
У каждого человека рано или поздно появляется такая проблема: болят ноги от колена до ступни. Причин этому может быть несколько — как совсем безобидных (усталость после тяжелого трудового дня), так и серьезных заболеваний суставов, с лечением которых нельзя медлить. Поэтому если боль в ногах, локализованная ниже колена, настораживает, нужно немедленно обращаться к врачу для дальнейшего обследования.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Причины в основном делятся на две большие категории: боли от переутомления, которые проходят после отдыха, и боли, вызванные серьезными патологиями, такими как артрит, болезни вен.
В большинстве случаев болят ноги ниже колен сбоку, сзади или спереди из-за усталости, сильной нагрузки на ноги после бега, или неправильно подобранной обуви, с высоким каблуком у женщин. Словом, такие факторы можно легко устранить, а боль снять с помощью терапии обезболивающими средствами, массажа или расслабления. Если есть хоть один из этих факторов, можно не беспокоиться о серьезном происхождении неприятных ощущений в ногах. Чтобы сократить их, можно прибегнуть к помощи народных средств.
Еще одна причина возникновения сильной боли — растяжение мышц и связок ниже коленного сустава. Конечно, такую проблему тоже нужно устранять, но она не несет в себе потенциальной опасности. Однако, если болят ноги ниже колен слишком долго, не стоит откладывать визит к врачу.
Голень состоит из большеберцовой и малоберцовой костей, коленного сустава сверху и голеностопного снизу. Кости окружены мышцами, многочисленными связками и нервами. Повреждение всех перечисленных тканей может стать причиной возникновения боли ниже колена. В большинстве случаев неприятные ощущения происходят из-за процесса разрушения сустава или его ослабления. Есть и еще одна серьезная причина — варикозное расширение вен. Это могут быть и нервные боли.
В некоторых ситуациях, например, если в ноге образовался тромб, медлить с записью к врачу нельзя, так как любой момент может обернуться мгновенным летальным исходом.
Главные причины возникновения неприятных ощущений в ногах:
- травмы и повреждения мышечной ткани ниже колена до ступни;
- неврогенные боли (ишиалгия);
- повреждение костей ноги, коленного сустава или костей ступни;
- венозный тромбоз;
- Артроз и артрит суставов;
- разрыв подколенной кисты (киста Бейкера);
- тромбоз поверхностных вен;
- посттромбофлебический синдром;
- ревматизм;
- лимфостаз;
- сдавливание мягких тканей ноги ниже колена и другие.
Почему может возникать боль в ногах, можно подробнее узнать из видео:
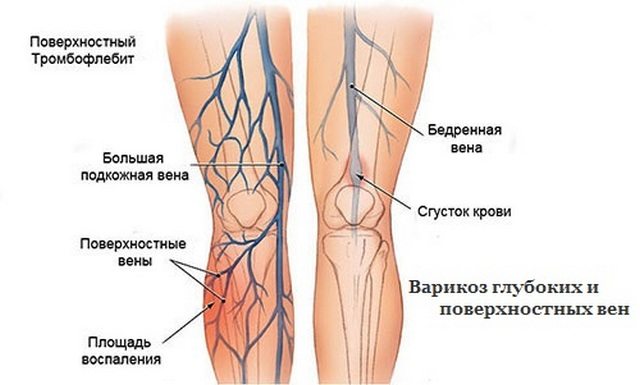
Эту болезнь довольно сложно диагностировать сразу, так как она дает о себе знать уже на поздних стадиях развития. Она вызывается чрезмерной работой кровеносной системы, при которой через сосуды проходит слишком большое количество жидкости, вены расширяются и приносят боль в ногах, часто ночью. Если заболевание не лечить, появляются так называемые сосудистые звездочки — отмершие вены и капилляры внутри мягких тканей, которые уже не функционируют. Часто варикоз путают с другими болезнями, например, с повышенным давлением. Основные симптомы варикоза таковы:
- тяжесть в ногах, которая усиливается к ступне;
- Судороги в голенях;
- боли в икрах и других мышцах ноги от колена до ступни;
- Отеки, появляющиеся к концу дня, особенно если он был проведен на ногах и в неудобной обуви. Проходят спустя время после отдыха, особенно в горизонтальном положении.
Одна из причин варикоза — беременность, когда нагрузка на ноги, в том числе на ступни, сильно увеличивается.
Эта болезнь развивается стремительно. В тяжелых случаях на ее фоне возникает венозный тромбоз — куда более опасное явление, которое требует безотлагательного визита в больницу. При нем заболевание начинает прогрессировать еще быстрее, развивается в течение пары суток. Ноги начинают нестерпимо болеть, неметь, ныть, и кожа на них очень сильно краснеет, а после — синеет. При этом ноги снизу, спереди и сзади сильно отекают, пульсируют, становятся горячими. Появляется острая боль, которая не дает возможности ходить.
Если такое состояние выпустить из-под контроля и не предпринимать никаких мер, спустя 3-4 суток наступает отмирание тканей, кожа на ногах белеет, так как в ней больше нет кровоснабжения. В лучшем случае человек лишается ноги, так как образовывается гангрена, в худшем наступает летальный исход.
Иногда боли в ноге носят неврогенный характер, появляются чаще всего в икрах и имеют определенные четкие симптомы. Чаще всего это происходит при поражениях и защемлении кожного или седалищного нерва. Болезнь такого происхождения очень легко отличить от остальных.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Седалищный нерв — самый большой и плотный в человеческом организме. Он проходит по коже, мышцам и другим мягким тканям ноги. Нерв вызывает боль при его разрушении, повреждении или защемлении в результате полученных травм. В этом случае ноги от колена до ступни у мужчин и женщин начинают болеть в основном на задней поверхности ноги. Неприятные ощущения могут быть локализованы с внутренней или внешней стороны ноги. Чувствуется жжение, покалывание, ноющая и стреляющая боль, локализованная как в одной, так и в обеих ногах сразу. Также наступает онемение или мурашки в нижних конечностях. Все эти симптомы могут распространяться на колено и ступню в том числе. Появляется слабость и судороги, человек не в состоянии выполнить элементарных действий из-за мешающей ему боли.
Голень воспринимается, как расстояние между двумя суставами — коленным и голеностопным. Они оба очень сильно подвержены различным травмам. На колено опирается огромная нагрузка, тяжесть всего тела человека. С ходом времени сочленение истирается, и ближе к пожилому возрасту начинаются проблемы с разрушением суставной ткани, артритом и артрозом коленного сустава, нога начинает болеть. Артрит часто поражает не только суставные узлы, но, зародившись в них, переходит на внутренние органы. Ситуация усугубляется, если человек имеет повышенную массу тела, так как в этом случае давление на левое колено и правое многократно возрастает.
Врач Людмила Ермоленко расскажет вам более подробно об артрозе голеностопного сустава:
Ступня — тоже очень травмоопасное место: из-за своего сложного строения она очень легко выходит из строя. Голеностоп часто подворачивается в процессе ходьбы, происходит растяжение связок голеностопа и стопы. Все это отражается на суставе негативным образом. На это сочленение опирается чуть менее сильна нагрузка, но поскольку оно очень тонкое, с годами оно теряет свою работоспособность и начинает болеть.
Симптомы нарушений работы суставов:
- Резкая и сильная боль при шевелении ногой, которая возникает в области сочленения и распространяется по нервам на всю конечность, возможна тупая боль. Этот симптом более выражен на ранних этапах; с начала заболевания многие пациенты не придают слабым болям значения.
- Хруст при движении говорит о процессах разрушения в суставе, которые восстанавливаются только путем долгого лечения.
- Чем больше прогрессирует заболевание, тем менее подвижным становится колено или голеностоп: боль и процессы разрушения мешают двигаться в полную силу.
- Возможен отек и другие виды деформации по мере развития патологии.
Всем известно огромное положительное значение микроэлементов, витаминов и минералов на организм человека и на все отдельные его части. Медицине известен довольно большой перечень болезней, которые развиваются именно благодаря недостатку в крови и тканях питательных веществ. Если болит нога ниже колена, возможно, причина кроется именно в этом.
В первую очередь, болевой синдром и дискомфорт может быть вызван недостатком кальция, который является строительным элементом для костей. Еще важен магний, поэтому наряду с болями могут возникать сильные продолжительные судороги в ногах, особенно в ночное время.
Если пациент задается вопросом, почему болят ноги ниже колен спереди, сзади или сбоку, возможно, стоит измерить уровень сахара в крови. Иногда неприятные чувства провоцируются сахарным диабетом. Это явление носит название полинейропатия нижних конечностей. Особенно часто тянущая боль в голенях возникает при диабете 2 стадии и выше, когда заболевание поражает не только внутренние органы, но и кости, нервы и мышечные волокна. Иногда может появляться сильное чувство жжения спереди ноги ниже колена в районе гребня большеберцовой кости; возникает онемение и синдром холодных конечностей, нога может сильно ныть. Это заболевание легко распознать, потому что нога начинает болеть независимо от физической нагрузки. Уровень боли меняется произвольно, но неприятные чувства присутствуют постоянно.
Существует патология под названием облитерирующий полиартрит, когда боли в ногах вызваны сужением сосудов и образованием бляшек на их стенках. Пациент чувствует сильную боль в ноге и находится не в состоянии ходить, не прихрамывая. Особенно заметно это становится при длительном стоянии или при пешей прогулке. Притом стоит дать ногам несколько минут отдыха, как боль в ступнях и голени проходит. Это не значит, что в этой ситуации не понадобится медицинская помощь. Если откладывать лечение, боли со временем усилятся, на коже появятся язвы, а боль будет сопровождать пациента даже в состоянии полного покоя.
Чтобы избавиться от дискомфорта в ногах, нужно прибегнуть к помощи врача. При поражении нервов или мягких тканей прибегают к терапии, которая поможет их восстановить. Это могут быть физиопроцедуры, принятие медикаментов, и так далее. К серьезному хирургическому вмешательству стоит прибегать лишь тогда, когда в ноге начался процесс гниения. Все остальное можно решить более лояльными способами. Некоторые болезни довольно сложно диагностируются на ранних этапах, так как не вызывают дискомфорта и боли. Стоит прислушиваться к своему здоровью и не игнорировать сигналы, которые посылает организм, ведь боль — явный признак того, что в какой-то из систем человеческого тела произошел сбой, который нуждается в устранении.
Профилактика болезней
Чтобы не пришлось испытывать неприятные болевые ощущения, нужно с вниманием относиться к своему телу. Прежде всего, стоит исключить обувь не по размеру, постоянные сильные физические нагрузки на ноги, а также нужно следить за питанием и соблюдать диету. Полезно заниматься лечебной физкультурой, спортом, плаваньем, и принимать витамины. Стоит ограничить курение и употребление алкоголя.
Врач-невроог М. М. Шперлинг рассказывает о часто встречающихся в неврологии болях в стопе и нижней части ноги:
источник
Ноющая боль в ногах знакома каждому человеку: после тяжелого трудового дня или активного отдыха с друзьями ступни и икры начинают болеть или отекать.
Причины, по которым болят ноги от колена до ступни, весьма разнообразны.
Так, если болевой синдром проявляется лишь изредка, и вы точно знаете причины его возникновения, то беспокоиться не о чем: достаточно дать полноценный отдых ногам, сделать расслабляющую ванночку и боль отступит. Но бывает так, что дискомфортные ноющие ощущения преследуют человека постоянно. В этом случае симптоматика является сигналом серьезного заболевания, которое нужно как можно быстрее диагностировать, чтобы начать своевременное комплексное лечение.
Участок ноги ниже колена называют голенью. Эта часть нижней конечности включает в себя костную структуру, множество мышц и связок, а также сосудов и нервных сплетений.
Поэтому причины, из-за которых болят ноги ниже колена, могут быть вызваны нарушениями в работе любой составляющей конечности.
Для того чтобы было легче диагностировать заболевание, медики условно разделили голень на 2 участка:
- Передний отдел, который располагается спереди ниже колена, заполнен тканью мышц;
- Задний отдел, в котором находятся связки, волокна нервов и сосуды.
Выделяют 5 основных причин, почему болят ноги ниже колен:
- Чрезмерные физические нагрузки или травмирование ног, которое произошло ранее.Если повреждения незначительные, то они не вызывают сильных болей. Однако их последствия в сочетании с чрезмерными силовыми нагрузками вызывают воспаление, которое проявляет себя в отеках переднего отдела голени.
- Заболевания, вызванные патологическими изменениями в позвоночнике, при которых сдавлен нервный корешок. Болевой синдром проявляется в заднем отделе во время поворотов туловища или пальпации.
- Бурсит – воспаление коленных чашечек. Возникает после артроза коленного сустава или травмы его мениска. В процессе болезни хрящевые структуры претерпевают изменения, в них скапливается воспалительная жидкость. Начинается ярко выраженный отек.
- Варикоз. Одна из самых опасных и коварных болезней, в процессе развития которой болит нога ниже колена. Кровь, которая плохо циркулирует по сосудам, застаивается в них, образуя тромбы. В этом случае голень ноет постоянно, при этом синдром усиливается к вечеру.
- Тромбоз сосудов. Опасное заболевание имеет две клинические картины развития: артериальную и венозную. При венозном тромбозе боль в конечностях нарастает в течение 3-5 дней. Ноги становятся горячими на ощупь, приобретают вначале бардовый, а после синий цвет. Артериальный тромбоз проявляется стремительно. За 3-4 часа появляется резкая боль в ногах, конечности бледнеют и немеют. В случае неоказания медицинской помощи ткани отмирают.
Существуют и другие причины проявления болевого синдрома в голени. Они кроются в таких заболеваниях:
В процессе развития ишемии ткани мышц наступает артериальная непроходимость. То есть, интенсивность кровотока и просвета в сосудах артерий значительно снижается – начинает болеть голень. Болевые ощущения усиливаются после физической активности. Чтобы боль прекратилась, ногам нужно дать отдых.
При отсутствии лечения заболевание переходит в патологическую форму: временные рамки проявления болевого синдрома увеличиваются, кожные покровы ног шелушатся, на них появляются язвы. В этом случае спасти жизнь пациенту может только хирургическое вмешательство.
- Физическое перенапряжение мышечной ткани.
Возникает из-за неравномерных и чрезмерных физических нагрузок. Чаще всего проявляются у людей с избыточным весом, так как нагрузка на мышечный и костный аппарат голени увеличивается.
Воспаление в связочном аппарате вызывает миозит, который проявляется из-за переохлаждения. Ноги болят в заднем отделе голени и носят равномерный и постоянный характер.
Боль в ноге ниже колена проявляется при нехватке кальция, магния и калия. Она локализуется в заднем отделе голени и сопровождается судорогами. Чаще всего такие проявления болевого синдрома диагностируются у женщин, которые длительное время придерживаются строгих диет. В этом случае несбалансированное питание приводит к тому, что нужные минералы плохо усваиваются и в ускоренном темпе выводятся из организма.
Эти заболевания поражают суставы, но боль может локализовываться в голени. Специфической особенностью данных болезней является реакция конечностей на смену погоды: суставы ломит и словно выкручивает.
Болезнь возникает вследствие нехватки кальция в организме. Из-за недостаточного количества этого нужного элемента, кости становятся хрупкими, подвержены частым переломам. При остеопорозе болят кости ног. Болезнь часто поражает женщин в момент наступления климакса.
Данная болезнь является следствием осложнений сахарного диабета. Болевой синдром резкий и постоянный, независящий от физических нагрузок. Пациент испытывает похолодание и онемение конечностей.
Заболевание инфекционного характера, поражающее костную ткань. Боль сильная, периодическая. Болезнь требует быстрого и квалифицированного лечения.
Есть еще несколько причин, почему болит нога в области голени:
- Длительный или бесконтрольный прием сильнодействующих медикаментозных средств;
- Болезни артерий;
- Заболевания, вызванные ревматизмом;
- Опухолевые процессы различной локализации;
- Болезнь Педжета;
- Грыжа поясничного отдела позвоночника.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль – один из самых неприятных симптомов множества заболеваний. Именно он лишает нас покоя, ухудшает работоспособность, окрашивает все вокруг в мрачные тона. И для того, чтобы даже самый радостный и солнечный день был окончательно испорчен, вовсе не обязательно должны болеть зубы, голова или сердце. Даже не очень сильная боль сзади ноги может выбить человека из колеи, ведь мало того, что это страшно неприятно, так еще и мысль не покидает, что же вызвало столь нежеланное ощущение.

Боли в ногах – это не столь редкое явление, ведь на эту часть тела приходится самая большая нагрузка, которую испытывают и кости, и суставы, и мышцы. Зачастую так трудно понять, что именно дало сбой.
Во многих случая причину искать не приходится, достаточно вспомнить, сколько километров было пройдено за день. Возможно, ноги с непривычки просто устали от длительной ходьбы. В принципе, появление боли сзади ноги можно связать не только с ходьбой, но и с обычным стоянием на месте. Ноги часто болят у тех, кто на работе вынужден долго стоять. В этом случае стоит присесть на несколько минут и приподнять ноги, как боль постепенно уходит.
Как ни странно, боли в ноге могут появиться и от сидячей работы. В этом случае наблюдается продолжительное сдавливание мышц и нервов, в результате чего возникаем мышечный спазм, проявлениями которого являются болевые ощущения и судороги. В принципе что-то подобное испытывает человек, попавший под завалы или тот, кто вследствие сильного отравления или иной ситуации впал в кому, и мягкие ткани его тела и конечностей длительное время находились под давлением собственного неподвижного тела.
Боль в ноге может появиться и от ушиба мягких тканей, чем тоже вряд ли кого удивишь. Этот же симптом сопровождает и другие травмы ног: раны, ожоги, переломы, вывихи, разрывы мышц, растяжение связок. В этом случае боль является нормальной физиологической реакцией организма на повреждение извне.
Иногда причиной боли становятся небольшие синяки (гематомы), появившиеся невесть откуда. Возможно человек попросту не почувствовал повреждение, но бывает что спонтанные гематомы появляются и как следствие прошлых травм.
Ноги могут болеть даже от нагрузки, оказываемой на них собственным телом. При нормальном весе такого явления не наблюдается. А вот пациенты с большой массой тела, особенно с ожирением, довольно часто жалуются на такой симптом, как боли в ногах.
Все вышеперечисленные моменты считаются факторами риска появления боли сзади ноги, не связанными с определенной патологией мышц, нервов, сосудов, суставов, костей и т.д. Однако появление болей в бедре, колене или голени, имеющих хронический характер, вероятнее всего указывает на некий патологический процесс в организме.

Патологии сосудов. Боль сзади ноги от усталости вряд ли является причиной для беспокойства, если только это не повторяется каждый день, что с большой вероятностью может указывать на хроническое заболевание вен, которое мы знаем как варикоз.
Но варикозное расширение вен является не единственной сосудистой патологией, при которой появляются боли в ногах. Хроническая артериальная недостаточность нижних конечностей проявляется болями, сходными с теми, что человек ощущает, пройдя несколько километров. Только в этом случае боли появляются намного раньше или даже ночью, когда человек находится в постели.
Возможной причиной болей в ногах является тромбофлебит. При этой патологии происходит воспаление венозной стенки с образованием на ней сгустка (тромба), ухудшающего проходимость сосуда. Такое явление может наблюдаться как в поверхностных венозных сосудах (при варикозе), так и глубоких. При этом сильная боль в икроножной мышце ноги появляется при сгибании стопы или надавливании на голень сзади.
Болезненные ощущения и отеки на ногах могут появляться и вследствие нарушения оттока лимфы (лимфостаз).
Воспаление мышц и связок. В эту группу патологий, характеризующихся болями в ногах сзади, входят:
- воспаление мышечной ткани (миозит) и другие миопатии (полимиозит, дерматомиозит и т.д.),
- воспалительный процесс в области «мышца-сухожилие» (миоэнтезиг),
- воспаление тканей вокруг сухожилия (паратенонит),
- воспаление в месте присоединения сухожилий к костям (инсерцит).
Частой причиной развития многих патологий этого плана является большая нагрузка на ноги в течение длительного времени. Однако внести свою лепту в развитие болезни могут также переохлаждение, инфекции, интоксикации и др. провоцирующие факторы. Однако некоторые миопатии и сами являются симптомом аутоиммунных патологий.
Болевые ощущения при воспалении мышц и суставов локализуются непосредственно в зоне, где идет воспалительный процесс.
Инфекционные заболевания. Боли в мышцах ног и их слабость нередко наблюдаются при вирусных патологиях, таких как грипп, ОРВИ и др. Однако этот симптом не является опасным и исчезает по мере выздоровления.
Но есть и другие инфекционные патологии, при которых боль в ногах сигнализирует о начале болезни. Например, патология, вызываемая стрептококковой инфекцией, с непривлекательным названием «рожа». Боль в ноге и головные боли в этом случае появляются раньше, чем первые внешние проявления.
При остеомиелите, который считается гнойной инфекцией, повреждающей преимущественно костные ткани, надкостницу и костный мозг, боли в ногах наблюдаются на 2 или 3 день вместе с отеком тканей. Причиной патологии становятся мико- и пиобактерии.
Болезни суставов. Речь идет о воспалительной патологии, поражающей суставы верхних и нижних конечностей (артрит). Болевые ощущения в области коленного и голеностопного суставов могут наблюдаться при остеоартрите, подагрической и ревматоидной разновидности артрита. Сильные боли возникают во время ходьбы или бега.
Невропатии нижних конечностей. Сильные боли в разных частях нижней конечности могут быть вызваны невралгией периферических нервов (обычно нижняя часть ноги) или остеохондрозом, поразившим пояснично-крестцовый отдел (верхняя часть ноги). Сильная боль сзади ноги в этом случае наблюдаются при резких движениях или поднятии тяжести, усиливаясь во время движения.
Сильнейшие боли в верхней части ноги можно чувствовать при поражении седалищного нерва.
Другие причины болей в ногах. Боли в нижних конечностях, отличающиеся по своему характеру и локализации, можно испытывать при заболеваниях обмена веществ. На болевые ощущения в мышцах ног жалуются люди, у которых имеется нарушение водно-электролитного баланса. Боль в ногах и стопах считается одним из симптомов такого осложнения сахарного диабета, как диабетическая полинейропатия. Недостаток витаминов и микроэлементов может стать причиной появления судорог и тянущих болей в ногах.
Боли в ногах отмечаются также при опухолевых процессах в тканях (боль локализуется в месте новообразования, имеет постоянный характер, усиливается ночью), при плоскостопии (отмечаются быстрая утомляемость, боль и тяжесть в мышцах ног), при туберкулезе суставов (боль в области крупных суставов нижних конечностей).
При воспалительных процессах в подкожно-жировой клетчатке в ней образуются узелки, которые сдавливают нервные волокна и сосуды. Вначале болезни наблюдаются мышечные боли и напряжение, острое течение характеризуется также болями в суставах.
Большое разнообразие причин патологического и непатологического характера, вызывающих боль сзади ноги, не позволяет определить общий механизм возникновения болевых ощущений. Даже то, что такие боли имеют разный характер (острые, колющие, тянущие, интенсивные, слабые и т.д.) говорит о том, что патогенез данного симптома нужно рассматривать относительно конкретной ситуации или патологии.
Например, при сильных нагрузках, сдавливании и переутомлении ног причиной болей является молочная кислота, которая перестает выводиться из мышц вследствие нарушения кровообращений и гипоксии тканей. При этом боли могут быть как ноющими, так и острыми, колющими.
При травмах нижних конечностей могут повреждаться и нервы, и сосуды, и сами мышцы, спазм которых мы ощущаем в виде боли.
При сосудистых патологиях мы имеем место с поражением кровеносных сосудов, которое всегда вызывает нарушение кровообращения и дефицит кислорода в тканях. При этом страдают не только сосуды, но также нервы мышцы, отсюда судороги и боли в ногах.
Неврологические заболевания характеризуются повреждением нервов, которые и обеспечивают телу чувствительность. Понятно, что любое негативное воздействие на нервные волокна будет отдаваться болью, локализованной по ходу их прохождения.
Воспалительные процессы в мышцах и суставах всегда сопровождаются их увеличением и уплотнением, из-за чего они начинают сдавливать проходящие поблизости нервы.
Как видим, в конечном итоге все сводится к нервам. Любое раздражение нервных окончаний, которых в конечностях великое множество, отзывается болью. И неважно, чем оно вызвано: травмами, гипоксией, механическим или термическим воздействием.
Несмотря на то, что боль является нервной реакцией, статистика настаивает на том, что в большинстве случаев боль сзади ноги связана все же с сосудистыми патологиями, при этом чаще болят все же обе ноги, а не одна. На втором месте стоят поражения нервов и мышц.
Болям в ногах сильнее подвержены взрослые люди, имеющие больший вес, чем дети, и дополнительный багаж в виде различных нарушений здоровья. Вероятность столкнуться с проблемой боли в нижних конечностях выше у людей, которые в силу профессиональных обязанностей вынуждены длительное время стоять или сидеть в одном положении.

В зависимости от локализации и характера болевых ощущений этот симптом может указывать на различные патологии. Стоит внимательно прислушаться к своим ощущениям, и они о многом смогут поведать.
Вот, например, боли в ноге сзади колена – одна из наиболее частых жалоб спортсменов и людей, страдающих скелетно-мышечными патологиями. Причин у такой боли может быть великое множество, но чаще всего она связана либо с травмой (повреждение менисков, растяжение, разрыв связок), либо с воспалительным процессом в сухожилиях коленного сустава. Отдельной строкой идет варикозное расширение вен, при котором боль имеет тянущий или пульсирующий характер и усиливается не во время движения, а в статическом положении.
Ноющая боль сзади колена с большой вероятностью указывает на воспалительный процесс в суставе (ревматоидный артрит, артроз) или доброкачественный опухолевый процесс (киста Беккера). Хотя иногда ноющая боль может стать причиной обыкновенного ушиба.
Неинтенсивная тянущая боль под коленом наблюдается также при сосудистых патологиях и остеохондрозе пояснично-крестцового отдела. Но в целом, если имеет место тянущая боль в ноге сзади, пациента в первую очередь направляют к неврологу, поскольку этот симптом более характерен для неврологических патологий. Боль при этом распространяется по направлению движения пораженного нерва.
Резкая боль характерна для большинства серьезных патологий травматического характера. Кстати, при разрыве кисты Беккера незначительная ноющая боль может также превратиться в сильную и резкую. Острая боль может являться симптомом разрыва менисков или корешкового синдрома.
При сосудистых патологиях боль под коленом сильнее ощущается при сидении или стоянии, остальные патологии характеризуются тем, что боль сзади ноги под коленом становится сильнее при ходьбе.
Сильная боль сзади колена при сгибании ноги с большой вероятностью указывает на то, что имеются некоторые повреждения структуры сустава, растяжение сухожилий, микроповреждения тканей. Если сгибание и разгибание ноги сопровождается хрустом, все указывает на дистрофию сустава (артрит, артроз).
Боль в ноге в бедре сзади чаще всего ассоциируют с пояснично-крестцовым остеохондрозом. Боль распространяется по ходу седалищного нерва (по задней поверхности бедра), зачастую возникая внезапно. Однако нельзя забывать и о сопутствующих симптомах.
Боль в ноге в икре сзади может быть вызвана большинством вышеперечисленных патологий. Острая боль в икре может наблюдаться при разрывах мышц и связок, при переломах. Пульсирующая боль в голенях характерна для варикоза. При воспалении мышц и связок отмечается ноющая боль.
Боль в ноге может ощущаться не в самой икре, а выше пятки сзади. В этом случае речь идет, скорее всего, о результате негативного воздействия на ахиллово сухожилие. На такие боли часто жалуются профессиональные спортсмены, пациенты с плоскостопием, а также женщины, предпочитающие обувь на высоких каблуках. Однако иногда боли в области ахиллова сухожилия могут быть спровоцированы ношением тесной обуви.
Боль в левой ноге сзади может быть первым признаком множества заболеваний: варикозное расширение вен и тромбофлебит, рожистое воспаление, воспалительный процесс в области седалищного нерва, мышц и сухожилий этой ноги, другие поражения периферических нервов (например, из-за проблем с позвоночником). Боли в левой ноге могут возникать вследствие травм, ношения неудобной обуви, большой нагрузки на ногу при занятиях спортом или как результат выполнения профессиональных обязанностей.
Боль в правой ноге сзади чаще всего имеет те же причины. При этом сосудистые заболевания (атеросклероз сосудов, варикозное расширение вен, тромбоз и т.д.) стоят на первом месте. Вторую позицию по распространенности занимают патологии позвоночника (остеохондроз в области поясницы, спондилолиз, спондилит, грыжа межпозвоночного диска, опухолевые процессы позвоночного столба). В этом случае боли могут локализоваться как сзади, так и сбоку ноги.
Далее идут воспалительные патологии мыщц и сухожилий, невралгии, болезни суставов, сахарный диабет и т.д. Сильные и продолжительные боли в ногах сзади могут быть симптомом остеомиелита или другого заболевания костной ткани.

Если такой симптом, как боль сзади ноги, не дает покоя несколько дней, вряд ли он является результатом переутомления (за исключением случаев, если сильная нагрузка на ноги является регулярной), а значит нужно искать причину болей в состоянии организма. Вероятнее всего боль вызвана некоей патологией, о которой человек может и не знать. Прояснить ситуацию в этом случае поможет врач. Другой вопрос, к какому врачу обратиться за консультацией и помощью?
Для начала, конечно же, стоит посетить терапевта или травматолога в зависимости от предполагаемой причины боли. Если боли предшествовала травма, травматолога нужно посетить обязательно. Терапевт в свою очередь после осмотра пациента, изучения его жалоб и некоторых специальных исследований направит на консультацию к одному из специалистов: неврологу, ревматологу, инфекционисту, хирургу, онкологу, сосудистому хирургу и т.д.
В большинстве случаев первым врачом, к которому обращаются пациенты за помощью, является все же терапевт, который внимательно выслушивает жалобы пациента, уточняет некоторые моменты, проводит физикальный осмотр и назначает диагностические исследования.
Вопросы, которые врач уточняет во время первичного приема:
- на каком участке ноги сзади ощущается боль,
- что предшествовало появлению боли сзади ноги,
- каков характер болей,
- симптом присутствует постоянно или только в определенных ситуациях,
- усиливаются ли боли при непогоде, в ночное время, при ходьбе или сгибании ноги,
- болевые ощущения локализуются лишь в области одной ноги или болят обе конечности,
- присутствуют ли еще какие-либо необычные симптомы (лихорадка, отек и гиперемия тканей, набухание вен, боли в других частях тела).
Врач осматривает больную конечность, проводит ее пальпацию, проверяет рефлексы и двигательную активность, используя постукивание и специальные тесты. Также пациенту назначают стандартные анализы крови и мочи, которые покажут наличие воспаления в организме, дадут сведения о свертываемости крови и предрасположенности к тромбозам, о состоянии почек (информация важна для безопасного назначения медикаментозных средств).
Инструментальная диагностика назначается либо терапевтом, либо специалистом, к которому направил терапевт по предварительно поставленному диагнозу.
Поскольку боли сзади ноги могут быть вызваны большим числом патологиях разнопланового характера, то для поиска истины могут применяться различные методы диагностики с использованием соответствующего оборудования:
- УЗИ нижних конечностей (назначают при подозрении на сосудистые патологии, опухолевые процессы), а при необходимости и органов малого таза.
- Рентгенография нижних конечностей (назначается обычно при травмах и патологиях суставов) и позвоночника в зависимости от предварительного диагноза.
- Вено- и артериография, дуплексное ангиосканирование показаны при патологиях сосудистой системы.
- МРТ расскажет о состоянии не только сосудов, но также хрящей и костей.
- Сцинтиография назначается при подозрении на болезни костной системы.

Дифференциальная диагностика должна проводиться на основании осмотра пациента терапевтом, результатов лабораторных и инструментальных исследований, заключения врачей узкого профиля. Увы, зачастую все ограничивается осмотром терапевта и невролога, которые назначают множество нужных и ненужный исследований, а затем ставят один из популярных предварительных диагнозов: варикоз, артроз, остеохондроз, облитерирующий атеросклероз и т.п., позволяющих перенаправить пациента к хирургам.

Как в диагностике, так и в лечении боли сзади ноги нет общей схемы, эффективной при различных заболеваниях и состояниях. Если боль вызвана усталостью ног, то самым лучшим способом избавиться от неприятных ощущений считается отдых. При этом ноги лучше всего приподнять.
Можно снять неприятную симптоматику и при помощи различных мазей от усталости ног, которые продают как в аптеках, так и в отделах косметики промтоварных магазинов. Есть такие средства среди продукции многих популярных косметических брендов.
Такое лечение поможет при болях непатологического характера. Если же данный симптом является признаком некоей болезни, то лечить надо не столько боль, сколько саму болезнь. И здесь уже нет общих рекомендаций.
Если речь идет о столь популярной патологии ног, как варикозное расширение вен, то на начальной стадии болезни терапия проводится с использованием наружных средств: кремы и мази, которые обладают рассасывающим действием (средства на основе гепарина), снимают боль и укрепляют сосуды («Венитал», «Троксевазин»), снимают воспаление и отеки («Вольтарен», «Фастум-гель», «Целестодерм и др.).
Для внутреннего приема и инъекций применяют лекарства, стимулирующие кровоток и повышающие сосудистых стенок (Ангистакс», «Детралекс»), антикоагулянты, снижающие вязкость крови и предупреждающие образование тромбов («Аспирин», «Венолайф»), противовоспалительные обезболивающие лекарства («Диклофенак», «Индометацин»).
Среди методов физиотерапии показана гидротерапия, лечение пиявками, лазеротерапия. Полезно ношение компрессионного белья.
Хирургическое лечение: флебэктомия и удаление тромбов.
Лечение при тромбозе вен идентично лечению варикозного расширения вен, однако здесь упор больше делается на прием тромболитических препаратов и лекарств, рассасывающих тромбы, а также препаратов, предупреждающих появление новых сгустков. Присоединение инфекции дополнительно требует назначения антибиотиков. Кроме этого показан постельный режим, снижающий нагрузку на больные ноги.
При атеросклерозе сосудов нижних конечностей перечень медикаментов, процедур и требований еще больше. Основными препаратами считаются секвестранты желчных кислот («Колестипол», «Кванталан»), статины («Симвастатин», «Правастатин»), фибраты («Клофибрат», «Безафибрат»), препараты никотиновой кислоты (витамин РР). Все эти лекарства снижают холестерин крови, правда, различными путями.
Дополнительно назначают тромболитики, сердства, улучшающие периферическое кровообращение (обычно «Пентоксифиллин»), антикоагулянты, разжижающие кровь, спазмолитики, снимающие спазмы и боль, сосудорасширяющие средства, лекарства, улучшающие трофику тканей. При появлении изъязвлений назначают мази с антибиотиками.
Хирургическое лечение: протезирование, шунтирование, эндартерэктомия, стентирование.
Больные суставы при атрозах лечат при помощи нестероидных (местно и в виде таблеток внутрь, например, «Нимесулид». «Ибупрофен») и гормональных (в виде инъекций: «Гидрокортизон», «Дипроспан» и др.) противовоспалительных средств, уменьшающих воспаление и боль. Кроме этого назначают хондропротекторы («Алфлутоп», «Остенил», «Мукосат», комплексный препарат «Терафлекс» и др.), препараты гиалуроновой кислоты.
- снятие боли – СУФ-облучение, магнитотерапия,
- купирование воспаления – лазеротерапия, УВЧ-процедуры, СМВ-терапия.
- Улучшение кровообращения и обменных процессов в суставе – воздействие ультразвуком, диадинамотерапия, интерференцтерапия, дарсонвализация, лечебные ванны (с отварами трав или бишофитом, радоновые, сероводородные, газо-грязевые).
Хирургическое лечение: артроскопия, остеотомия, эндопротезирование.
Лечение миозита, при котором одним из основных симптомов является боль сзади ноги, еще более сложный процесс, ведь данная патология зачастую развивается на фоне других заболеваний. Вот их и нужно лечить в первую очередь.
Основные принципы и препараты: снятие боли при помощи инъекций, таблеток или мазей («Кетонал», «Миолгин», «Анальгин», «Вольтарен», «Диклофенак», «Фастум-гель» и др.), купирование боли и воспаления согревающими мазями из группы НВПС («Долобене», «Диприлиф», «Эспол», «Диклак-гель») и препаратами для приема внутрь («Нимесулид», «Индометацин», «Мовалис»). Дополнительно при болях в икроножной мышце может быть назначен прием противосудорожных препаратов (например, «Феназепам»). При гнойных процессах показана антибиотикотерапия.
Параллельно с медикаментозной терапией проводится физиотерапевтическое лечение (парафин, амплипульс, электрофорез), рефлексотерапия, массаж.
Остеохондроз пояснично-крестцового отдела лечат при помощи НПВС для местного нанесения и перрорального приема («Вольтарен», «Диклофенак», «Индометацин») и стериодных препаратов («Преднизолон», «Гидрокортизон»), венотоников («Троксевазин», «Эскузан») и миорелаксантов («Баклофен», «Тизанидин»), хондропротекторов, инъекций гиалуроновой кислоты, средств для улучшения кровообращения и венозного оттока («Пентоксифиллин», «Спиронолактон»).
Дополнительно проводится рефлексотерапия, ударно-волновое лечение, магнито- и лазеротерапия, массах. Применяются приемы мануальной терапии, вытяжение позвоночника, лекарственный электро- и фонофорез, ЛФК (на заключительном этапе).
Хирургическое лечение: дискэктомия, опорный спондилодез, динамическая стабилизация позвоночного столба, лазерная нуклеотомия, освобождение спинномозговых корешков, подвергшихся сдавливанию видоизмененными или смещенными дисками.
Патологий, вызывающих боль сзади ноги различной локализации и интенсивности, великое множество. Описывать лечение всех в одной статье не имеет смысла, тем более что, изучив информацию о терапии некоторых из них, можно заметить определенное сходство в подходе к выбору обезболивающих препаратов, способных купировать боль в ногах. О них мы и поговорим далее.
Какой ты ни была патология, вызывающая боль сзади ноги, одним из направлений терапии является снятие болевых ощущений. А поскольку боль в подавляющем большинстве случаев возникает на фоне воспалительного процесса в мышцах, уставах, костях, то врачи предпочтение отдают препаратам с противовоспалительным и анальгезирующим действием.
«Нимесулид» — препарат из категории нестероидных противовоспалительных средств, которые к тому же снимают жар и болевые ощущения. Показан как при суставных болях, так и в случае острой боли в мышцах. Лекарство не оказывает влияния на развитие болезни, а лишь помогает убрать такие симптомы как воспаление и боль.
Принимать препарат нужно 2 раза в день по ½-1 таблетке массой 100 мг. Делать это желательно после еды, чтобы снизить раздражающее действие лекарства на слизистую ЖКТ. Врачи рекомендуют обходиться минимальными эффективными дозами.
Лекарственное средство не назначается пациентам с эрозиями и язвенными процессами в области ЖКТ, особенно если они сопровождаются кровотечениями, бронхиальной астмой, воспалительными патологиями кишечника, гемофилией и нарушениями свертываемости крови. Противопоказано применение лекарства при болезни Крона, полипозе носа с частыми рецидивами, при любых кровотечениях и гиперчувствительности к составляющим препарата и другим НПВС.
Врачи остерегаются назначать препарат при тяжелых заболеваниях печени и почек, особенно если нарушена их функция, при сердечной недостаточности в стадии декомпенсации, повышенном уровне калия в организме (гиперкалиемия), во время беременности и после проведения аортокоронарного шунтирования. В детском возрасте можно применять, начиная с 12 лет.
У лекарства довольно много побочных действий. Это повышенная тревожность и головные боли, гипергидроз и кожные высыпания, проблемы с мочевыделительной системой и риск кровотечений, бронхоспазм и нарушения зрения. Довольно часто страдает пищеварительный тракт: диспепсические явления, нарушения стула, сбои в работе печени, проявляющиеся желтушностью кожных покровов, боли и кровотечения в желудке и кишечнике. Иногда пациенты жалуются на понижение давления и температуры, приливы, сильное сердцебиение и слабость.
Препарат оказывает токсичное действие на печень, поэтому его не желательно применять одновременно с другими гепатотоксичными лекарствами. В качестве наружного средства применяются мази «Найз» и «Нимулид» с тем же действующим веществом.
«Диклофенак» — популярный НПВП, который назначают при многих патологиях, включая те, которые сопровождает боль сзади ноги. В аптеках лекарство можно найти в виде таблеток, ректальных свечей, инъекционного раствора, мази и геля, которые можно применять для снятия воспаления и боли в ногах.
Способ применения и дозы зависят от формы препарата.
- Таблетки. Их желательно принимать за полчаса до еды, но это не считаетя обязательным требованием. Суточная доза для пациентов старше 15 лет составляет 75-150 мг. Ее рекомендуется разделить на 2 или 3 приема. Поддерживающая доза – 50 мг.
- Раствор. Предназначен для внутримышечного глубокого введения. Разовая доза содержит 75 мг действующего вещества. Вводить лекарство нужно каждые 12 часов не более 2 суток, поле чего пациента переводят на таблетки.
- Суппозитории. Предусмотрено ректальное введение. Суточная доза от 100 до 150 мг. Вводить суппозитории рекомендуется 2 или 3 раза в сутки.
- Мазь и гель. Препарат наносится на неповрежденную кожу легкими втирающими движениями в количестве 2-4 г. Делать это нужно 3 или 4 раза в день.
Противопоказания к применению различных лекарственных форм довольно обширны.
Таблетки не назначают при тех же патологиях, что перечислены в описании к «Нимесулиду». При беременности запрещено принимать препарат в 3 триместре, до 6-месячного срока лекарство назначают в малых дозировках и только в крайнем случае. Детям таблетки можно давать с 6 лет.
Дополнительные противопоказания: нарушение усвояемости лактозы, избыток калия в организме.
Суппозитории имеют те же противопоказания плюс проктит. В детской возрасте их назначают с 14 лет (дозировка 50 мг).
Инъекционное введение не практикуют у пациентов с обострениями эрозивно-язвенных патологий ЖКТ, нарушениями кроветворения, при развитии аспириновой астмы. Не назначают препарат в растворе при беременности и грудном вскармливании. Детям инъекционное лечение показано с 15 лет.
Использование геля или мази не разрешается при аспириновой астме, а также в последние 3 месяца беременности. Детям мази и гели можно назначать с 6 лет. Наружное применение лекарства предусматривает его нанесение на неповрежденную кожу.
Любые форма препарата не применяют при непереносимости компонентов лекарства и других НПВС.
Среди побочных действий стоит упомянуть те, которые наблюдаются чаще всего. Это головокружения и головные боли, различные осложнения со стороны ЖКТ, развитие бронхоспазма, отеки, высыпания на коже, шум в ушах.
Аналогом «Диклофенака» с тем же действующим веществом является «Вольтарен-гель», который назначают пациентам с 12 лет.
«Индометацин» — еще один препарат из группы НПВС с анальгезирующим свойством, который назначают при уставных болях, миалгиях и невралгиях, болях в позвоночнике и на периферии, травматических поражениях с развитием воспаления. Выпускается лекарство в виде таблеток, свечей, мази и геля.
Способ применения и дозы в зависимости от формы выпуска:
- Таблетки: начальная разовая доза 25 мг при кратности приема 2 или 3 раза в день. В дальнейшем возможно увеличение дозировки до максимально возможной (200 мг в день). Принимать лекарство можно во время или после приема пищи.
- Суппозитории: в течение суток можно 3 раза использовать свечи по 50 мг или 1 раз 100 мг. Максимум в сутки – 200 мг при сильных болях. Применяются свечи ректально (вводятся в прямую кишку).
- Наружные средства: в зависимости от содержания основного вещества используют 2-3 (10-ти процентные препараты) или 3-4 раза в сутки (для 5-ти процентных средств). Дозировка зависит от зоны поражения (обычно полоска мази колеблется от 4 до 20 см).
Противопоказания к применению таблеток идентичны другим НПВС. Не применяется лекарство и при врожденных пороках сердца. При беременности и кормлении грудью его также не назначают. А в педиатрии применяют с 14 лет.
Свечи не применяют при тех же патологиях и состояниях. Дополнительными противопоказаниями служат геморрой, проктит, кровотечения из прямой кишки.
Наружные средства не применяют при ранах, царапинах и других повреждениях кожного покрова. Детям можно наносить на кожу с 1 года.
Начиная с 7 месяца беременности запрещено применение лекарства в любых формах. Единым важным противопоказанием для любых лекарственных форм является непереносимость составляющих лекарства и препаратов из группы НПВС.
Как и другие препараты из этой группы «Индометацин» славится множественными побочными действиями, характерными для НПВС.
Все нестероидные противовоспалительные средства имеют большое количество противопоказаний и побочных эффектов, поэтому без предварительной диагностики и назначения врача их использовать не рекомендуется. Ели причина боли сзади ноги неизвестна, лучше воспользоваться мазями на основе натуральных компонентов, которых сейчас немало.
Одним из таких эффективных средств от усталости и болей в ногах, которые с успехом применяют даже при различных патологиях мышц и суставов, считается крем компании Веда Ведика из Индии с разогревающим и расслабляющим действием.
Крем создан на основе многих полезных масел, экстрактов лекарственных растений и витамина Е. Его нужно наносить на кожу ног легкими массажными движениями. Хорошее средство для подготовки к лечебному массажу.
Мы упомянули о креме индийского производства, но есть не менее полезные средства и у отечественных производителей, а тем более у поклонников народной медицины.
Мышечную боль сзади ноги можно снять при помощи медового компресса. Для него нужен только натуральный мед, которым смазывают больные мета и укутывают на ночь. Днем опять смазывают ноги медом и оборачивают бинтом.
Суставные боли можно лечить при помощи состава на основе яблочного уксуса (1 ст.л.), скипидара (1 ч.л.) и яйца (1 желток).
При суставных и мышечных болях полезно лекарство на основе сока алоэ и эфирных масел. Для его приготовления берут масла ментола и эвкалипта, гвоздики и камфоры. Их можно использовать по одному, но лучше смешать. Сок алоэ и смесь масел берут в равных пропорциях, и этот состав наносят массажными движениями на ноги 2-3 раза в день. После процедуры ноги нужно тепло укутать.
Некоторые знатоки народной медицины советуют в качестве лекарства при болях в ногах использовать черную редьку, которую нужно натереть и накладывать на кожу в виде компрессов.
Популярно при боли сзади ноги и лечение травами. При болях в суставах показано питье чая из листьев облепихи (1 ст.л. на 1 ст. воды, кипятить 10 минут, выпить за 2 приема). Также при болях, причиной которых стал артрит, полезно принимать настой пижмы (сырье и воду берут в тех же пропорциях, настаивают 2 часа, принимать 2 или 3 раза в день по 1 ст.л.).
При сосудистых патологиях также полезными окажутся травы. Например, к больному месту можно на ночь приматывать свежие листочки растения мать- и мачеха или обычной капусты. А при варикозе можно принимать внутрь высушенный и измельченный корень одуванчика.
Говорят, что хорошим действием при сосудистых патологиях обладает и спиртовая настойка плодов конского каштана (50 г сырья на ½ л спирта, настоять в течение 14 дней). Принимают лекарство внутрь вместе с водой или используют в качестве растирки. Суточная доза – от 30 до 40 капель.
При болях в мышцах хорошо зарекомендовала себя трава ясменника (2 ст.л. сырья на 1 ст. кипятка, настаивать 4 часа, выпить за 2 раза в течение суток).
Полезны при боли сзади ноги и ванночки, которые готовят с использованием морской соли, сосновой хвои, мяты, подорожника, мать-и мачехи. Процедуру проводят в течение 15 минут, после чего ноги желательно укутать.

Есть определенная часть людей, которая доверяет не традиционному или народному лечению, а гомеопатии, которая считается терапией, наиболее безопасной для организма. Их можно понять, ведь у гомеопатических препаратов практически нет противопоказаний и побочных эффектов. К тому же гомеопатия способна помочь фактически при всех болезнях, при которых показано медикаментозное лечение.
Помогает она и в том случае, если человека мучает боль сзади ноги, спровоцированная переутомлением конечности или воздействием неблагоприятных погодных факторов, которые вызывают обострения хронических патологий котно-мышечной системы. Приведем несколько показательных в этом плане препаратов.
Аконит – гомеопатический препарат, который назначают, если боли в ногах возникают при переохлаждении, а также, если они развиваются на фоне нервного напряжения или простудных патологий. Важным моментом считается усиление боли по ночам и в лежачем положении, и ее снижение в покое. Помогает при мышечных и суставных болях.
Арника – гомеопатическое средство, применяемое при болях в мышцах и растяжениях, вызванных большой нагрузкой. Показателен такой момент: боли становятся сильнее от прикосновений, любого движения конечностью, воздействия холода, а уменьшаются в положении лежа. При этом боли ощущаются в основном по вечерам и в ночное время, сопровождаясь нарушением подвижности ноги, снижением ее чувствительности и появлением «мурашек» по телу.
Рус токсикодендрон – лекарство, применяемое в гомеопатии при болях в мышцах и суставах. Особенно показательно его применение при поражении сухожилий и связок. Назначают при сильных болях в области ахиллова сухожилия, по ходу седалищного нерва в бедре и т.д. Важный момент: усиление боли в начале движения и в состоянии покоя, при сгибании или напряжении ноги во время подъема или спуска, боль уходит при ходьбе и смене положения, в положении лежа и при воздействии массажа и тепла. Боли ощущаются сильнее по ночам и в вечернее время, а также в непогоду.
Рута – еще один препарат гомеопатии, которые оказывает положительное влияние на сухожилия и снимает неврологические боли. Показан и при ушибах. Важный момент: боли усиливаются от напряжения ноги, а также при нахождении в сырости и холоде, уменьшаются они во время движения и смены положения. Дополнительным симптомом выступает онемение ноги.
Все препараты рекомендуется применять в 6 разведении, предварительно проконсультировавшись с врачом-гомеопатом о дозировке и особенностях приема.
источник