Почему горят колени? Таким вопросом задавался, наверное, каждый человек. Такое состояние не является отдельной патологией, чаще всего оно проявляется на фоне какого-либо заболевания, независимо от возраста и образа жизни. При наличии такой проблемы достаточно сложно установить правильный диагноз.
Прежде всего, перед посещением врача необходимо вспомнить, что предшествовало наступлению жжения в коленях, возможно, была травма или переохлаждение. Также часто горят колени на фоне сосудистых заболеваний или из-за нехватки минералов и витаминов, из-за инфицирования или травмы позвоночного столба.
Травмы конечностей встречаются очень часто, можно просто оступиться, удариться или перенапрячься во время спортивной тренировки. Затем появляется отечность и начинается воспалительный процесс, часто сопровождающийся появлением ощущения, что горят колени, возможно, появление болей и дискомфорта.
Повреждения в области колена могут быть в виде вывиха, разрыва мениска или связочного аппарата, растяжения, и даже трещины.
В таких случаях рекомендуется сразу же приложить лед на место травмы, обеспечить покой и сделать легкий массаж. Не стоит забывать, что перед тем как положить лед, необходимо обмотать колено полотенцем, чтобы не было обморожения. Процедура не должна длиться более 20 минут, и повторять ее стоит не чаще 3-4 раз в сутки. Значительные травмы – это повод для обращения к врачу.
Это специфическое ощущение нельзя ни с чем спутать, человек всегда ясно осознает, когда у него горят колени. Боли в коленях, которые сопровождаются жжением, могут являться подтверждением наличия дисфункции позвоночного столба. Это может быть защемление нервных окончаний или проблемы в области сосудистых сплетений.
При наличии длительных дискомфортных ощущений, без серьезного обследования не обойтись. Прежде всего, необходимо пройти магнитно-резонансную томографию. Также потребуется рентгенологический снимок, чтобы определить степень тяжести заболевания.
Коленкам необходимо обеспечить покой, не допускать физических перегрузок и переохлаждения.
Помимо болевых ощущений и ощущения жжения, могут наблюдаться другие симптомы:
- онемение в конечностях;
- слабость;
- ощущение «мурашек» в больной конечности;
- иррадиация болей в бедро или, наоборот, в нижнюю часть ноги;
- снижение чувствительности.
Одновременно происходят изменения в области позвоночника, его изгиб может сглаживаться и ограничиваться подвижность. Такое состояние требует медицинского вмешательства.
В эту же категорию можно отнести и другие травмы позвоночника, которые также могут стать причиной жжения в коленях.
Горят колени? Скорее всего вам следует пересмотреть режим питания? Авитаминоз, вредные привычки, малоактивный образ жизни и постоянные стрессовые ситуации – все это может стать причиной дискомфорта в коленях.
Дефицит минералов и витаминов в организме негативно сказывается на связочном аппарате и порой ощущается жжение, особенно в утреннее время, а к вечеру ощущается тяжесть. Дискомфорт может сопровождаться покраснением в области сустава.
Такие симптомы достаточно просто устраняются. Необходимо активизировать физическую активность, заняться утренней гимнастикой. Рацион питания следует полностью пересмотреть и включить максимальное количество свежих фруктов и овощей. Зимой для пополнения минерального и витаминного запаса организма можно употреблять синтезированные добавки.
Если горят колени, возможно, это бактерии, которые уже попали в кровь и без должного лечения достаточно быстро разносятся по всему организму. Велика вероятность, что инфекционные агенты могут осесть в коленных суставах и активно там размножаться. Именно в таких ситуациях ощущается чувство жжения. Чтобы избежать такой ситуации, очень важно своевременно лечить любое, даже самое легкое простудное заболевание.
При обморожении, в области колен ощущается жжение. Дискомфорт может ощущаться даже если вы просто приходите с улицы, а в процессе согревания, начинают гореть колени. В данной ситуации ни в коем случае нельзя растирать коленки и ноги на холоде. По прибытии домой или в теплое помещение лучше всего укутать ноги в теплое одеяло и выпить горячий чай.
Варикозная болезнь, тромбофлебит, атеросклероз и ряд других сосудистых патологий могут вызывать множество неприятных симптомов в конечностях, включая и жжение в коленках.
В качестве домашней помощи можно использовать венотоники и принимать укрепляющие препараты и флеботоники. Также рекомендуется подобрать ортопедические стельки и обувь. Можно делать гимнастику и пройти курс массажа. И естественно, следует обратиться к флебологу, чтобы не запустить патологию до хирургического вмешательства.
Если выше колена горит кожа, то нельзя исключать бактериальную инфекцию и грибковые заболевания эпидермиса. Однако наряду с дискомфортом на коже могут появиться шелушения, корочка, скорее всего будет ощущаться зуд. В таких случаях только один выход – обратится к дерматологу, который поставит диагноз и назначит местное лечение.
Горят колени? Есть такие ситуации, когда причиной горения и жжения является редкий симптом или специфическое заболевание:
- Аллергические реакции. Чаще всего это происходит на фоне употребления определенных продуктов питания и медикаментов. При аллергии коленки сильно краснеют и появляется сильный зуд.
- Полинейропатия. Причиной появления такого заболевания может стать почечная недостаточность, интоксикация всего организма, сахарный диабет. Как правило, на фоне сбоя вегетативной, сенсорной или двигательной функции исчезает чувствительность в коленке и может ощущаться боль во всей конечности.
- Суставные заболевания часто являются причиной того, что колено горит и болит. Это может быть бурсит, остеоартроз, артроз, синовит.
Дискомфорт в области коленок должен стать поводом обращения к врачу. На сегодняшний день предусмотрен ряд манипуляций, нацеленных на выявления причины заболевания:
- МРТ, КТ;
- аллергопробы;
- общее исследование мочи и крови;
- рентгенологические исследования;
- УЗИ;
- биохимия кровяной жидкости.
После проведения диагностики, доктор назначает лечение, которое, как правило, состоит из медикаментозной терапии, физиотерапевтических процедур. В некоторых случаях избавиться от болей можно при помощи рецептов народной медицины.
Основное лечение нацеливается на устранение причины жжения. Параллельно назначаются обезболивающие медикаменты и препараты, нацеленные на восстановление нормального функционирования сустава. Чаще всего назначаются хондропротекторы и противовоспалительные средства. Наряду с этим назначаются курсы массажа или мануальной терапии, лечебная гимнастика и физкультура.
Если у пациента большой вес, то ему будет обязательно рекомендовано его снизить, так как у лиц с ожирением идет большая нагрузка на суставы, включая коленные.
Следует также понимать, что лечение патологий, связанных с тем, что горят ноги выше колен, ощущается жжение в самих коленях и ниже, происходит долго. Даже если в какой-то момент наступила ремиссия, курс лечения все равно нельзя прерывать.
В качестве дополнительного лечения может быть рекомендовано посещение бассейна, грязевые или радоновые ванны.
Основные методики лечения «от бабушек» нацелены на выведение солей и согревание. Чтобы вывести соли можно использовать содовые примочки на коленки, но их придется делать их ежедневно и достаточно долгое время. Вначале разводится сода в 1 литре воды, в этом составе смачивается марля или ткань и прикладывается к больному колену. Процедура должна длиться 15 минут. После в кожу рекомендуется втереть питательный крем. На ночь следует приложить шерстяную повязку.
Параллельно с местным лечением следует употреблять сок черной редьки. Кстати, она помогает даже от хруста в коленках. Редьку натирают на терке до получения сока, который пьют по несколько столовых ложек, 2-3 раза в сутки.
В некоторых рецептах можно увидеть упоминание меда и медицинской желчи, которые хорошо справляются с болями в коленях. Можно втирать говяжий жир. Также можно делать ванночки из лекарственных трав: ромашки, коры рябины, соломы или хмеля.
Главное помнить, чем раньше больной обратится за помощью, тем у него больше шансов добиться хорошо эффекта от лечения и не запустить тяжелой формы протекания патологии.
источник
Не всегда жжение и покраснение в области колена свидетельствует о наличии заболевания, иногда это неприятное ощущение является следствием чрезмерной нагрузки на ноги и проходит самостоятельно. Однако если человек испытывает дискомфорт в коленях на протяжении нескольких дней, то необходимо обратиться к врачу.
Установить причину данной патологии непросто, сделать это может только квалифицированный специалист на основе результатов анализов. Самыми распространенными причинами жжения и покраснения коленей являются:
- Травмы. Чаще всего горит колено от полученных травм: растяжение, трещины, повреждение связок, ушиб, вывих, перелом. Это происходит из-за действия медиаторов (особых веществ), которые провоцируют воспалительный процесс. При получении различных травм диагностировать состояние тканей довольно сложно, однако человеку необходимо оказать первую помощь. Требуется обездвижить конечности, использовать ортопедические приспособления (наколенники, эластичные бинты) и ледяные компрессы.
- Воспалительный процесс. Появление воспалительного процесса в колене также может являться причиной жжения, причем воспаляться могут любые части и ткани. Это происходит при таких заболеваниях, как артроз, артрит, бурсит, синовит, тендинит, киста Беккера. Для диагностики этих патологий необходимо сдать общий анализ крови, пройти рентгенографию, сдать пункцию суставной ткани.
- Заболевание сосудов. Варикозная болезнь, тромбофлебит, атеросклероз тоже могут способствовать тому, что колени начнут гореть. В таком случае жжение будет лишь дополнительным симптомом к основным проявлениям заболевания. Также гореть колени могут в подростковом возрасте из-за конфликта развития костных и сосудистых тканей.
- Дисфункция позвоночного столба. Если у человека не только горят колени, но и ощущается дискомфорт в области спины, это говорит о развитии заболеваний позвоночника. В таком случае необходимо сделать рентген и МРТ для определения нарушений и их тяжести.
- Обморожение. Появиться жжение в области коленей может и от долгого нахождения на морозе. В таком случае необходимо укутать ноги в шерстяную ткань и выпить теплого чая. При обморожении ни в коем случае нельзя растирать пораженные участки, чтобы не повредить кожу.
- Кожные заболевания. Бактерии и грибок также могут повлиять на появление жжения в коленях. При таких заболеваниях появляются специфические корочки на ногах.
- Дистрофические изменения. Причинами таких разрушений являются воспалительные травмы. При патологии сначала появляется хруст, боль и лишь в запущенных стадиях — жжение.
- Аллергия. Аллергическая реакция может возникнуть на медикаменты, продукты питания и другие факторы. Отличить ее от развития других заболеваний просто, поскольку помимо покраснения появляется сильный зуд.
- Полинейропатия. Это проявление различных интоксикаций таких, как алкогольная интоксикация, сахарный диабет. В таком случае кроме жжения появляется ломота в конечностях, понижается чувствительность.
- Недостаток витаминов в организме. Дисбаланс витаминов и минералов в организме также вызывает жжение в области колена, поскольку слабеют суставы и связки, нарушается питание суставов. К таким причинам можно отнести стресс, употребление алкоголя, курение, авитаминоз, сидячий образ жизни. Помимо жжения появляется скованность суставов, покраснение кожи.
Если горят колени, то необходимо незамедлительно обратиться к специалисту для выявления причины патологии. Поскольку при игнорировании симптомов возможно появление необратимых осложнений:
- Нестабильность сустава.
- Дистрофические изменения.
- Блокада колена.
- Поражение суставов.
- Потеря чувствительности.
- Паралич.
- Инвалидность.
При жжении в коленях требуется консультация врача-ревматолога. Он для определения первоначальной причины беспокойства, и в зависимости от общей клинической картины может назначить следующие виды обследования:
- Анамнез. Путем беседы врач составляет общую картину заболевания, выясняя о наличии травм, дополнительных симптомов.
- Рентгенограмма. Эффективна процедура только при артрите и повреждении связок. В остальных случаях может не дать результата, если повреждения тканей не столь заметны.
- Общий анализ крови и мочи. Таким способом определяют наличие воспалительного процесса в организме.
- Мазок. С помощью мазков слизистой оболочки определяют штамп инфекции.
- КТ и МРТ. Эти методы наиболее эффективны, поскольку дают полную картину изменений тканей и суставов в колене.
В зависимости от причин патологии и тяжести заболевания, ревматолог назначает такие методы лечения: медикаменты, физиотерапия, лечебная гимнастика, операция.
Если у пациента горят колени, то часто назначают следующие средства:
- Болеутоляющие. Данные препараты помогают снять болевой синдром, но саму патологию не лечат. Их применяют в начале лечения, во время приступов.
- Мази. Разогревающие средства применяют при хронических жжениях. Но такие препараты не рекомендуют использовать при наличии воспалительного процесса, поскольку это только усилит распространение инфекции.
- Противовоспалительные средства. Такие препараты нормализуют состояние тканей. Применяют их и при инфекционных заболеваниях, и при дистрофических изменениях. Не рекомендуют использовать при хронических заболеваниях желудка.
На основе результатов анализов и магнитно-резонансного обследования, врач подбирает индивидуальный курс процедур. Такие процедуры улучшают кровообращение, устраняют воспалительный процесс, способствуют восстановлению тканей. Часто применяют:
- Электрофорез. Его назначают при артрозе и артрите. Данная процедура расширяет сосуды, улучшает кровообращение, выводит токсины с организма. На электрофорез нельзя приходить с гнойными и дерматологическими заболеваниями.
- УВЧ. Данная процедура убирает отечность и ускоряет регенерирующие процессы. Запрещено использовать при проблемах с психикой и пониженном давлении.
- СУФ. Это облучение ультрафиолетом, которое активизирует биохимические процессы коленного сустава и купирует боль. Не рекомендуют применять при беременности, сердечной и почечной недостаточности.
ЛФК назначается в период реабилитации после травм и хирургического вмешательства. Комплекс упражнений определяет врач. Движения выполняют плавно. Начинают с простых упражнений, постепенно увеличивая нагрузку. Лечебную гимнастику необходимо выполнять ежедневно, однако при наличии болевого синдрома упражнения отменяют до исчезновения боли.
При жжении в коленях, нередко требуется хирургическое вмешательство, например, при артрозе и остеоартрозе. Операция проводится только после соответствующего обследования. В период реабилитации могут накладывать гипсовую повязку или фиксировать колено наколенником. Также назначается физиотерапия и ЛФК.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Краткое содержание: Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас — это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас — это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения. Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
Спазм — это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
«Колено прыгуна» — это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название «колена прыгуна» — тендинит надколенника. Основной причиной «колена прыгуна» является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
«Колено прыгуна» вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, когда мышца была растянута слишком сильно. Кроме того, мышца может полностью порваться. При полном разрыве сухожилия восстановление может занять несколько месяцев.
При повреждении подколенного сухожилия человек чувствует внезапную боль. Повреждение двуглавой мышцы бедра (тендинопатия двуглавой мышцы бедра) вызывает боль по задней стороне колена.
Другие симптомы растяжения подколенного сухожилия включают:
- отёк;
- гематомы;
- слабость по задней стороне ноги.
Этот тип травмы весьма распространён среди спортсменов, которые должны быстро бегать: футболистов, баскетболистов и теннисистов. Растяжка мышц перед игрой может помочь предотвратить травматизацию подколенного сухожилия.
Киста Бейкера — это заполненный жидкостью мешочек, который формируется позади колена. Жидкость в кисте — это синовиальная жидкость. В норме эта жидкость работает как смазка, но если Вы страдаете от артрита или травмы колена, Ваше колено может производить слишком много синовиальной жидкости. Лишняя жидкость может накапливаться и формировать кисту.
Симптомы кисты Бейкера включают:
- боль в колене и позади колена;
- отёк по задней стороне колена;
- скованность и проблемы со сгибанием колена.
Эти симптомы могут усиливаться, когда Вы активны. Если киста разорвётся, то Вы почувствуете острую боль в колене.
Иногда кисты Бейкера проходят сами по себе, но для лечения большой болезненной кисты Вам могут понадобиться стероидные инъекции, физиотерапия или высушивание кисты. В некоторых случаях причиной кисты Бейкера может быть другое заболевание, например, артрит. Если это так, то Вам необходимо заниматься лечением основного заболевания.
Икроножная и камбаловидная мышцы формируют голень. Эти мышцы участвуют в сгибании колена и движении пальцев ног.
Любой вид спорта, включающий резкий переход на бег из положения стоя — как теннис или сквош — может привести к растяжению или разрыву икроножной мышцы. Растяжение икроножной мышцы сопровождается острой внезапной болью по задней стороне ноги.
- боль и отёк в голени;
- гематому в области голени;
- проблемы при вставании на цыпочки.
Скорость заживления напрямую связана с величиной разрыва. Постельный режим и прикладывание льда к повреждённой области могут ускорить процесс восстановления.
Мениск — это клиновидный хрящ, который амортизирует и стабилизирует коленный сустав. В каждом колене есть два мениска, расположенных справа и слева.
Разрыв мениска — нередкая травма среди спортсменов. С возрастом мениск слабеет и изнашивается, что может привести к разрыву во время вращения.
Во время разрыва мениска Вы можете услышать треск. Сперва травма может не болеть, но через несколько дней боль появляется. Другие симптомы разрыва мениска включают:
- скованность в колене;
- отёк;
- слабость;
- «заклинивание» сустава.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. Если разрыв не заживает сам по себе, то может потребоваться операция.
Передняя крестообразная связка расположена с передней стороны коленного сустава. Она соединяет бедренную кость с большеберцовой и обеспечивает движение и стабильность колена.
Большинство травм передней крестообразной связки происходит, когда человек замедляется, останавливается или меняет направление во время бега. Растяжение или разрыв передней крестообразной связки также может произойти в результате неудачного приземления после прыжка или удара.
Травма передней крестообразной связки может сопровождаться хлопком. Позже колено становится болезненным и отекает.
Постельный режим и физиотерапия могут помочь залечить растяжение. Если связка порвалась, то Вам может потребоваться операция.
Задняя крестообразная связка — это ещё одна связка, соединяющая бедренную кость с большеберцовой костью. Задняя крестообразная связка травмируется не так часто, как передняя.
Травма задней крестообразной связки может произойти, если Вы сильно ударили колено, например, во время аварии. Иногда задняя крестообразная связка травмируется в результате пропуска шага во время прогулки.
Другие симптомы разрыва задней крестообразной связки включают:
- отёк;
- скованность;
- проблемы при ходьбе;
- слабость в колене.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. При повреждении нескольких связок, нестабильности колена или повреждении хряща Вам может понадобиться операция.
Хондромаляция — это разрушение суставного хряща. Хрящ представляет собой эластичный материл, который амортизирует трение между костями.
Причинами хондромаляции могут быть постепенное изнашивание хряща, артрит или чрезмерное использование. Наиболее часто хрящ изнашивается под коленной чашечкой.
Основным симптомом хондромаляции является тупая боль под коленной чашечкой. Боль может усиливаться, когда Вы поднимаетесь по лестнице, или же после длительного пребывания в сидячем положении.
- боль, которая усиливается во время физических нагрузок;
- отёк;
- отчётливый хруст в коленном суставе.
Прикладывание холода, приём обезболивающих препаратов и физиотерапия помогут справиться с болью. Тем не менее, хрящ невозможно восстановить консервативными методами.
Артрит — это дегенеративное заболевание, при котором происходит постепенное изнашивание хряща. Существует несколько типов артрита:
- остеоартрит — наиболее распространённый тип. Остеоартрит является следствием старения организма;
- ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система начинает разрушать суставы;
- системная красная волчанка — аутоиммунное заболевание, характеризующееся воспалением коленных и других суставов;
- псориатический артрит, болезнь Крона также может стать причиной боли в суставах.
Обычный артрит лечится при помощи упражнений, инъекций и обезболивающих препаратов. При воспалительных формах артрита пациентам прописывают противовоспалительные лекарства, а также средства, ослабляющие иммунный ответ.
Тромбоз глубоких вен — это формирование тромба в глубокой вене. При тромбозе глубоких вен пациент ощущает боль в ноге, особенно, когда он встаёт. Другие симптомы тромбоза включают:
- отекание ноги;
- повышение температуры в области возникновения тромба;
- покраснение кожи.
Лечение тромбоза глубоких вен должно происходить в экстренном режиме, так как тромб может оторваться и дойти до лёгкого. Если тромб попадёт в артерию лёгкого, то возникнет состояние, называемое лёгочной эмболией. Лёгочная эмболия может привести к смерти.
Тромбоз глубоких вен лечится с помощью препаратов, разжижающих кровь. При большом тромбе врач может дать пациенту тромболитик.
Статья добавлена в Яндекс Вебмастер 2018-06-07 , 17:56.
источник
Боли в пояснице, отдающие в ногу – одна из самых частых причин обращения к врачу. Они может идти не только из позвоночника, но и других частей тела и органов.
Нередко при этом боль может отдавать в левую или правую ногу, тогда становится непонятно, какого именно врача посетить.
В домашних условиях не всегда можно понять причины болей в пояснице, отдающих в ногу. Они лечатся только после постановки диагноза.
Существует множество разнообразных болевых ощущений, отдающих в ногу. Рассмотрим основные три типа.
К этому типу относятся спазмы, причиной которых является нарушение осанки. Они в той или иной мере ограничивают движения.
Обычно это поясничные грыжи, протрузии дисков и т. д. Они приводят к воспалениям и утолщениям нервных окончаний.
Ноющая поясничная боль, отдающая в нижнюю конечность, наблюдается постоянно, из-за чего больному приходится беречь ноги.
При вегетососудистом характере болевых ощущений возникает жжение и онемение в ногах. Эти симптомы сильно выражены при резком поднимании туловища. Кожа в области пораженного участка бледнеет и становится более холодной.

Нейродистрофия – это запущенная стадия болезни.
От этой причины кровеносные сосуды претерпевают большие изменения, нервные окончания в пояснице пережимаются и образуются воспаления в области позвоночника.
Чаще всего причиной дискомфорта служат болезни ортопедического характера. Среди них – спондилез, остеохондроз, различные дефекты межпозвонковых дисков.
Ощущение может возникнуть из-за образования кисты около крестца, точечных уплотнений ягодичных мышц и воспалением нерва.
Вероятно наличие синдрома грушевидного мускула, причина которого воспаление и защемление седалищного нерва.
Сильная боль, отдающая в ногу, концентрируется в грушевидной мышце, в месте выхода нерва. Очень болит все бедро до стопы.
Возможно образование атрофии в ягодицах, если причиной зажатия седалищного нерва послужила декомпрессия.
Коленный сустав и поясница болят, когда происходит ортопедическое нарушение в тазобедренном суставе. Такие ощущения наблюдаются при раке органов женской и мужской половой системы.
Перелом в тазовой кости приводит к онемению кожи и возникновению «мурашек» в области запирательного нерва.

Если боль отдает сверху ноги, а не внизу, то это говорит о протрузии поясничной грыжи или синдроме пролапса.
Причиной подобных ощущений являются опухоли спинного мозга и крестцового сплетения.
Симптом может быть признаком бурсита ягодичных мышц, если при этом будет наблюдаться нарушение потоотделения.
Боль, отдающая в переднюю часть ноги, может возникнуть после операции по удалению грыжи. Она появляется из-за поражения нерва в бедре и сопровождается слабостью мышц бедра, выступом рефлекса колена и чувствительной дисфункцией.
Интенсивная боль, отдающая в ногу, часто сопровождает атрофию мышц в бёдрах. Причиной может быть терапия с участием антикоагулянтов за счет накопления крови в пространстве за брюшиной.
Такая особенность может наблюдаться и при сахарном диабете.
| Наименование | Характеристика |
|---|---|
| Межпозвонковая грыжа | Возникает после травмы или воздействия статистической силы. |
| Спондилез | Появление выростов, которые вызывают смещение позвонков. |
| Остеопороз | Повреждения позвонков, возникшие в результате дефицита кальция. |
| Стеноз | Причиной его появления служит сужение канала в позвонке. |
| Люмбаго | Наблюдается острая и резкая боль, которая отдаёт в левую или правую ногу, из-за разрушительных изменений в позвоночнике |
| Ишиас | Наличие дефекта в седалищном нерве. |
| Фибромиалгия | Мышечное воспаление в спине, приводящее к воспалительному процессу в позвоночном покрове. |
| Радикулопатия | Возникает при давлении спинного мозга на окончания нерва. |
Часто низ спины ноет и болит из-за заболеваний сердца, легких, почек, органов пищеварения и малого таза. Гораздо реже дискомфорт возникает во время депрессии и длительного стресса. При подобных причинах боли в пояснице, отдающей в ногу, не наблюдается скованность в спине.
Чаще всего боль вызывают следующие заболевания:
- Опухоль двенадцатиперстной кишки, поджелудочной и желудка, они вызывают боль справа или слева верха спины.
- Колит, дивертикулит, опухоль толстого кишечника – при этих заболеваниях болит низ спины;
- Хронические заболевания органов малого таза.
- Заболевания почек сопровождается дискомфортными ощущениями в области реберно-позвоночного угла.
Причиной несильных болей в пояснице могут быть нефрологические заболевания и язвы.
Что делать, если болит поясница и правую или левую ногу при этом беспокоит — тянет или ломит?
Конечно же, обращаться к соответствующему специалисту. Это необходимо сделать даже при незначительной интенсивности боли. Даже малейшая ломота и тяжесть говорит о каком-либо нарушении в организме.

Среди них находятся такие специалисты, которые способны диагностировать заболевания, наиболее часто беспокоящие поясницу и спину.
Только грамотная диагностика поможет определить чем лечить боль, исходящую из поясницы. Симптомы всех заболеваний опорно-двигательной системы похожи между собой, поэтому используются различные методы.

- Рентгенография.
- Лабораторные исследования.
- Томография.
- Ультразвуковое сканирование.
- Артроскопия.
- Электромиография.
Во время беседы с врачом важно правильно описать природу болей, отдающих в ногу.
Они могут быть тянущие, ноющие или стреляющие. Локализоваться в боку, бедрах, сзади и спереди, выше или ниже. Иногда даже этого достаточно для постановки правильного диагноза.
Для купирования болей, которые отдают в ногу, независимо от причины необходимо создать соответствующие условия.
Обычно дискомфорт уходит после комплексного лечения включающего:
- Сон на жестком матрасе.
- Прогревание поясницы слева и справа.
- Прием медикаментов.
- Физиотерапия.
- Мануальная терапия.
- ЛФК.
Для успешного исхода заболевания во многих лечебных учреждения используются физиотерапевтические процедуры. Они ускоряют процесс реабилитации, восстанавливают поврежденные ткани и снимают напряжение.
Среди методов физиотерапевтические процедур можно выделить электрофорез, грязелечение и магнитотерапию.
Во время мануальной терапии спину лечат с помощью физического воздействия на позвоночник и внутренние органы.
Комплекс занятий лечебной физкультурой составляется врачом в зависимости от вида и стадии заболевания.
Среди медикаментов назначаются следующие группы препаратов:
- Антивоспалительные нестероидные.
- Анальгетики.
- Обезболивающие и противоотечные.
- Хондропротекторы.
- Витамины.
- Миорелаксанты.
В дополнение к аптечным средствам можно использовать рецепты народной медицины. В них частым компонентом является глина, мед, мумие, конский жир. Из них готовят мази, настои и компрессы.
Если своевременно не определить, почему болит нога и отдает в ногу, и не заняться лечением, то это может значительно усугубить ситуацию.
Заболевание перейдет в острую или хроническую форму и для его устранения потребуется хирургическое вмешательство.
Чтобы избежать заболеваний спины, ежегодно нужно посещать медосмотр.
источник
Боли в пояснице и в коленях — довольно распространенное явление. Часто неприятные ощущения возникают без видимых на то причин, но оставлять их без внимания нельзя. При первых симптомах стоит как можно скорее обратиться к врачу. В некоторых случаях может потребоваться помощь нескольких специалистов.
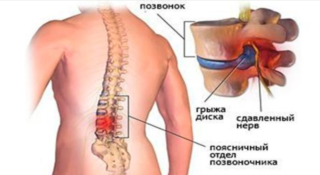
Опорой для всего тела является позвоночник, который состоит из позвонков, соединенных между собой дисками, мышцами, связками и суставами. Если нарушается хоть одна из этих составляющих, возникает острая боль, чувствуется дискомфорт и ломота.
Чтобы выяснить, по какой именно причине у пациента болят колени и поясница, нужно учесть несколько факторов: ситуацию, в которой возникла боль, интенсивность и продолжительность ощущений. Выделяют боли из-за неправильной осанки и ортопедических заболеваний: радикулита, остеохондроза. Если на позвоночнике есть грыжа, ощущения усиливаются многократно.
Поводом для болей в коленях может послужить васкулит седалищного нерва, поражение тазобедренных нервов, врожденные деформации и т.д. Иногда острая или тупая боль в позвоночнике возникает после травмы или переохлаждения. Ноющая боль в пояснице и колене может являться признаком онкологии внутренних половых органов.
Причин резей в пояснице, отдающих в колени, может быть много. Самые распространенные:
- остеохондроз — недуг, поражающий межпозвонковые диски и иные отделы позвоночного столба;
- спондилез или артроз фасеточных суставов;
- спондилит.
Порой у пациента болит спина и колени в результате сдавливания нервов в области крестца. Появляются неприятные ощущения в пояснице, после переходят на колени и ягодицы.
Остеохондроз возникает в результате изменений в структуре хрящей и костной ткани позвонков. Это заболевание может поразить любой из отделов позвоночника. Часто болезнь можно встретить у пожилых людей, но иногда ей страдают и пациенты помоложе. Причиной, как правило, является малоподвижный образ жизни — работа за компьютером, отсутствие регулярных занятий спортом.
Проявляется заболевание резью и болезненными ощущениями в пораженных частях спины. Симптомы могут не стихать длительное время.
Остеохондроз дает о себе знать уже на довольно запущенных стадиях своего развития. Заболевание на раннем этапе пациент может не ощущать. Если состояние запущено сильно, болевой синдром становится очень острым, появляется неприятная ломота в ногах или руках.
Лечение остеохондроза длительное, но необходимое. Игнорирование проблемы приводит к серьезным нарушениям в строении позвоночного столба и возникновению сопутствующих заболеваний опорно-двигательного аппарата — сколиоза, кифоза или лордоза. Неотъемлемая составляющая комплексной терапии — лечебная гимнастика.
Фасеточный артроз — это дегенеративное заболевание позвоночника, которое характеризуется обширным разрастанием костной ткани. Может быть поражен один сустав в позвонках или оба. Болезнь возникает вследствие спортивных и иных травм, чрезмерных физических нагрузок.
Острая боль может возникнуть в области поясницы и самого позвоночного столба. Пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области начинают хрустеть, ощутимо напрягаются мышцы. По утрам возникает ощущение тяжести в районе поясницы, нередко поднимается температура тела.
В медицине применяется большое количество методов лечения суставных заболеваний. Вначале проводится врачебный осмотр, где устанавливается локализация боли, выявляется причина, спровоцировавшая эту боль. Чтобы поставить точный диагноз, врач назначает анализы.
Если причины заболевания связаны с проблемами двигательного аппарата, назначают курс противовоспалительных лекарств, хондропротектеров, анальгетиков. После снятия болевого синдрома требуются регулярные курсы массажа, физиопроцедуры, лечебные ванны и физкультура.
Чтобы проблема не возвращалась вновь после лечения, нужно уделять особое внимание профилактике. Спать желательно на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и совершать конные прогулки, каждый день делать физические упражнения.
Чтобы предотвратить боль, уделяйте внимание своей осанке, постарайтесь не перенапрягать позвоночник и регулярно выполняйте упражнения, укрепляющие мышцы спины. Особенно полезны плавание и спортивная ходьба.
Чтобы сохранить здоровье спины, спите на матрасе средней жесткости. Подушка под головой не должна быть слишком большой. Желательно мыть пол шваброй и не поднимать большие тяжести. Вес всегда старайтесь распределять равномерно на обе руки.
Если одновременная боль в коленях и спине появилась вновь, как можно раньше обратитесь за медицинской помощью. Обезболивающий укол или мазь могут временно облегчить состояние, но не устранят причину проблемы.
источник
Причины появления чувства жжения в коленях связаны со многими заболеваниями. Иногда подобная симптоматика оказывается первой и даже единственной, свидетельствующей о наличии недуга. Подобрать эффективное лечение можно только после выяснения истинной причины жжения, так как подобное состояние вызывается отклонениями в работе многих систем.
Жжение в коленном суставе относится к своеобразному болевому синдрому, возникающему при воспалительных, деформирующих процессах, а также острых нарушениях кровотока. Чувство жжения может появиться как на поверхностных покровах, так и внутри самого сустава.
Поверхностное ощущение жжения над коленом связано с раздражением болевых рецепторов, которое может начаться по причине непосредственного патологического воздействия на кожные покровы. Подобные реакции наблюдаются при ожогах, обморожениях, повреждениях кожи, а также аллергических реакциях.
Однако чаще всего пациенты сталкиваются с ощущением жжения непосредственно в самом суставе и окружающих его тканях. Подобное возникает как ответ организма на раздражение нервных рецепторов. Патологическое воздействие на нервные волокна связано с любыми изменениями в суставе, как физиологического, так и морфологического характера. По сопутствующей симптоматике и виду болей можно определить тип патологии, вызвавшей боль и жжение, и определиться с направлением требуемой терапии.
Все причины появления жжения можно разделить на воспалительные, дистрофические, травматические, сосудистые и неврогенные группы. В зависимости от вида изменений в колене наблюдается различная сопутствующая симптоматика.
При получении любого вида травмы, как при прямом ударе, так и при косвенном воздействии, пациент ощущает жгучую боль. Повреждение может сопровождаться хрустом, треском или щелчком. Практически сразу после травмы возникают проблемы с двигательной активностью. Неприятные ощущения чувствуются при сгибании сустава. Человеку трудно безболезненно опереться на поврежденную конечность. Локация болей зависит от расположения повреждения. Жжение может ощущаться как внутри сустава, так и сзади или сбоку колена.
Определить вид повреждения без дополнительной диагностики по первичным признакам довольно проблематично. Но в любом случае при появлении жгучей боли после травмы необходимо оказать человеку первую помощь. В этот период необходимо обеспечить конечности полное обездвижение, для чего можно применять эластичные бинты, наколенники, ортезы и даже просто ткань. При подозрениях на перелом или разрыв мениска лишние движения могут спровоцировать защемление отломков, что блокирует сустав.
Можно воспользоваться ледяными компрессами, которые нужно менять на протяжении дня несколько раз. В последствие жгучая боль переходит в тянущие боли. Но при этом появляется отек и покраснение кожных покровов.
Если не начать своевременное лечение травматических повреждений колена,
Обычно лечение травматических повреждений заключается во временной иммобилизации колена, применения противовоспалительных, обезболивающих, сосудистых препаратов. При получении сложных травм может понадобиться оперативное вмешательство в виде артроскопии и даже эндопротезирования.
Возникновение воспалительных процессов в колене всегда сопровождается неприятными ощущениями. Они бывают острого и хронического характера. При обострении патологии сустав болит постоянно. Воспаляться в колене может любая часть или ткань. Первичная патология часто является причиной воспаления и носит септический, обменный, инфекционный, ревматоидный характер. Появление вторичных воспалительных процессов связано с травматическими повреждениями, а также дегенеративными изменениями.
- Различные виды артрита . Практически при любом артрите наблюдается хроническое течение недуга, которое периодически осложняется острыми рецидивами. Во время обострений жгучая боль измучивает пациента на протяжении всего дня. При этом наблюдается явный отек и покраснение. Довольно часто при артрите возникает синовит или воспаление других частей сустава. Лечение подобных болезней предусматривает применение симптоматических методов, а также базисной терапии. Для подбора базисных препаратов требуется выяснение причины, вызвавшей воспаление. Чтобы устранить скопление жидкости, которое вызывает синовит, прибегают к пункции сустава.
- Если колено горячее на ощупь и сильно опухло, можно предположить гнойное течение воспаления. При артрите септического вида наблюдается повышенная температура, а колено сильно болит. Терапия в таких случаях проводится антибактериальными препаратами.
- При воспалениях суставных сумок, таких как бурсит или синовит, наблюдается локальный отек . При этом сустав болит постоянно, независимо от времени дня и двигательной активности. Подобное воспаление устраняется путем применения противовоспалительных и сосудистых препаратов. При сильном скоплении жидкости проводится ее откачивание.
Жжение может быть признаком наличия кисты Беккера
Любые воспалительные процессы способны переходить в хронические заболевания и осложняться дистрофическими изменениями.
Разрушение суставных частей может быть связано как с возрастными изменениями, так и с рядом внешних факторов и внутренних раздражителей. Процесс деформации хрящевых, костных и других тканей в колене имеет вялотекущий характер и довольно часто оставляется пациентами без должного внимания. О наличии дистрофических изменений могут подсказать хруст, проблемы с двигательной активностью и периодические беспричинные боли. При запущенных стадиях болезней болезненные ощущения принимают характер жжения.
- артрите;
- гонартрозе;
- остеоартрите;
- менископатии;
- хондропатии;
- тендопатии.
Причинами появления дистрофических разрушений часто являются воспалительные патологии травмы.
Если при них колено опухло, горячее и сильно болит, можно предположить присоединение к болезни воспалительного фактора, при котором возникает синовит.
Терапия дистрофических патологий – процесс систематический. Так как болезням присуще постоянное прогрессирование, ведущее к полной утрате двигательных способностей. В таких случаях требуется проведение эндопротезирования, после чего появляется возможность вернуть функциональные способности колену. Проведение эндопротезирования предусматривает полную замену сустава или только его поврежденной части. Подобное вмешательство помогает человеку избежать инвалидности, но относится к довольно травматичным и дорогим операциям. После эндопротезирования могут появляться осложнения в виде воспалительных и гнойных течений, а также отторжения имплантатов.
Избежать прогресса дистрофических повреждений помогают лечебная гимнастика, достаточная двигательная активность, прием хондропротекторов, а также своевременный контроль над болезнью.
Ещё одна причина жжения: при нарушении кровотока в самом суставе у пациентов наблюдаются неприятные ощущения, не связанные с проблемами двигательных способностей. Такие аномальные процессы часто происходят в подростковом возрасте, что объясняется конфликтом развития сосудистых и костных частей.
Появления сильного жжения — симптом септического некроза, который связан с прогрессирующими нарушениями кровотока. При этом происходит отмирание тканей костного характера. Пациентов буквально измучивает жгучая боль, а гибель твердых тканей происходит за несколько дней.
Жжение может носить сосудистую или неврогенную этиологию. При подобных ситуациях болезненность обусловлена недугами, не имеющими отношения к самому суставу. Поэтому в таких случаях подбирается специфическая терапия, не направленная на улучшение состояния колена.
К появлению специфического жжения различной локации и продолжительности приводят болезни сосудов. Появление неприятных ощущений в виде жжения под коленом объясняется нарушением кровотока, который приводит к дисбалансу мышечной и нервной деятельности. При этом жжение, иногда сопровождается судорогами, а также онемением. Болезненность может только распространяться на область под коленом, а фактически место локации проблемы находиться значительно ниже.
Такие болезни требуют специфического лечения и постоянного контроля над состоянием сосудов.
При гомофелии – системном заболевании крови могут быть осложнения, проявляющиеся поражением суставов. В таких случаях жжение способно проявляться на много раньше любых других болезненных признаков.
Прежде всего, со жжением связаны местные невралгии.
- переохлаждении;
- механическом повреждении;
- интенсивной физической нагрузке;
- довольно длительном пребывании в статическом положении.
Такие воздействия на мягкие ткани не всегда могут проявляться специфической болью. Довольно часто к основной симптоматике относится жжение, которое локализуется как в колене, так и в окружающих его тканях.
К распространенной причине появления специфического жжения относятся и иррадиирущие ощущения, которые появляются из-за проблем с позвоночником. Любая патология нижних отделов позвоночного столба в виде остеохондроза, спондилеза, болезни Бехтерева, различных невралгий, компрессионного перелома, наличия протрузий или грыж сопровождается нарушением местного кровотока и корешковым синдромом. При этом симптоматика может появляться в соответствующих частях нижних конечностей. Нередко позвоночные патологии провоцируют жжение непосредственно в колене. К более серьезным осложнениям можно отнести полную потерю чувствительности, и даже парез или паралич.
В таких случаях лечить колено не имеет смысла. Здесь требуется квалифицированная помощь, направленная на устранение провоцирующего фактора непосредственно в позвоночнике.
Еще одно редкое заболевание, которое способно вызывать неприятное жжение – это полинейтропатия. Для болезни характерно поражение нервных волокон. Локация поражений при этом бывает абсолютно различная, в том числе затрагивать и колено.
Независимо от причин, спровоцировавших жжение в области колена, необходима грамотная диагностика, которая позволит определить круг проблем и подобрать правильные варианты терапевтических действий.
Видео — упражнение при болях в коленях
источник
Когда беспокоят неприятные ощущения и горят колени или кисти рук, то это может быть первым признаком развития заболевания. Но не всегда чувство жжения в коленных суставах свидетельствует о болезни, порой это следствие усиленной физической нагрузки. В таком случае неприятные проявления в коленке пройдут самостоятельно. Если же человек и дальше продолжает ощущать, будто коленки краснеют и изнутри горят огнем, следует обратиться к доктору и выяснить источник такого отклонения.
Ощущение жжения на ноге в области колена сигнализирует о нарушенной работе позвоночника. Нередко защемление нервных окончаний или сосудистых сплетений проявляется этой симптоматикой.
Если у человека постоянно горячая коленка, необходимо пройти магнитно-резонансную томографию или сделать снимок на рентгене для выяснения возможного нарушения и его тяжести. Чтобы жгучая боль в колене меньше беспокоила, необходимо ограничить двигательную активность и снизить нагрузку на поврежденную конечность. Также важно оградить коленные суставы от холода.
При повреждении позвоночного столба у пациента отмечается не только жар и боль в коленях, но и другие симптомы:
- иррадиация болезненности в бедренную область, голеностоп и ступню,
- ощущение онемения и «мурашек» в больной ноге,
- пониженная чувствительность,
- нарушенные рефлексы сухожилий,
- слабость в мускулатуре нижних конечностей.
Отклонение также приводит к переменам в области спины. У человека сглаживается изгиб позвоночника, ограничивается двигательная функция в районе поясницы, проявляются признаки напряжения мускулатуры. Необходимо обратиться к доктору и исключить развитие нарушений позвоночника в том случае, если у пациента сильно горит внутри коленного сустава и отмечаются неврологические патологии.
Если печет под коленкой, подвижные сочленения покраснели и болят, то это может быть последствием повреждения разной тяжести. Пекущая область ноги становится горячей на ощупь и появляется отек. Такая реакция является действием особых веществ — медиаторов воспалительной реакции, которые появляются после полученной травмы. Горят ноги под коленом после травмирования такого типа:
- растяжение связочного аппарата,
- разрыв связок или мышц,
- трещины в кости,
- ушиб колена,
- перелом,
- вывих либо подвывих.
Жжение в коленном суставе может проявиться при авитаминозе. В таком случае колени красные и пекут при вставании, во время нагрузок и когда подвижные сочленения находятся в покое. Причина нехватки витаминов и минералов кроется в следующих факторах:
- неправильный и несбалансированный рацион,
- вредные привычки,
- частые стрессы и психологические напряжения,
- недостаточно активный способ жизни.
Эти факторы негативно сказываются на состоянии суставов в области колена, связках и мышцах. У человека жжет и болит колено, проявляется скованность в утренние часы. Также наблюдаются красные кожные покровы в месте поражения. Снизить подобные проявления возможно, если меньше нагружать коленное подвижное сочленение, выполнять гимнастику и правильно питаться.
Если жжет в области коленного сустава — это первый симптом развития бактериальной или вирусной инфекции. Неприятные ощущения связаны с размножением патогенных микроорганизмов в суставной сумке и в районе возле подвижного сочленения. У пациента вскоре становятся горячие не только коленки, но и другие части ноги, что говорит о развитии артрита или иных суставных заболеваний. Из-за сильного зуда и боли человек не в состоянии нормально передвигаться и выполняться ежедневные привычные задания.
Горячее колено может быть по причине обморожения, когда человек после мороза заходит в теплое помещение и греется. Избежать ощущения жара в суставах возможно, если укутать часть ноги теплым шарфом и принять горячие напитки. Не рекомендуется применять обтирание обмороженной части нижней конечности или рук, поскольку велика вероятность повредить кожные покровы.
У женщин и мужчин горячий коленный сустав спереди или сзади бывает связан с иными отклонениями, которые требует незамедлительного лечения. К таковым относятся:
- Полинейропатия. Жжение в колене проявляется при сенсорных, двигательных и вегетативных аномалиях. Повлиять на патологические проявления могут сахарный диабет, почечная недостаточность, разная интоксикация организма. Помимо жгучих симптомов в коленке, отмечается пониженная чувствительность, боль в конечностях.
- Аллергия. Горячие колени возникают при аллергической реакции на медикаменты, продукты питания, эластичные фиксаторы и другие аллергены. Отличить аллергию от патологий возможно по красноте и сильном зуде в месте поражения.
- Суставные болезни. Провокаторами неприятных чувств в коленном суставе являются специфические заболевания, которые требуют лечения у ревматолога. К таким относят:
- бурсит,
- артрит,
- артроз,
- остеоартроз,
- синовит.
- Сосудистое нарушение. При патологиях в сосудистых сплетениях в нижних конечностях возможно жжение в коленках. Повлиять на появление симптоматики способны такие заболевания:
- варикозное расширение вен,
- атеросклероз,
- тромбофлебит,
- эндартериит облитерирующего типа.
- Болезни кожи. Грибковое или бактериальное заражение эпидермиса влияет на жжение в коленных суставах. Помимо горячих колен, пациента беспокоит сильный зуд, боль и появляются патологические корочки на ногах.
Если при сгибании или в состоянии покоя у человека ощущается жжение в коленке, то стоит показаться доктору, который осмотрит конечность и подберет лечение. Установить диагноз возможно по результатам лабораторных и инструментальных обследований. Основные диагностические манипуляции:
- общее лабораторное исследование крови и урины,
- биохимия кровяной жидкости на ревматический фактор, глюкозу, печеночные показатели, электролиты и другое,
- аллергические пробы,
- обследование коленного сустава и позвоночного столба рентгеном,
- МРТ и КТ,
- нейромиография с периферическим обследованием нервных сплетений ног,
- ультразвуковая диагностика с применением Допплера.
Если у человека жгут колени вечером или в утренние часы, то обращаются к невропатологу, вертебрологу, ортопеду-травматологу, эндокринологу и другим узкопрофильным специалистам.
По результатам обследования доктор подберет оптимальное лечение, которое направлено на устранение жжения и других патологических симптомов. Комплексная терапия обязательно включает применение медикаментов разных групп. Не менее эффективны физиотерапевтические процедуры, нормализующие ток крови в колене и устраняющие воспалительную реакцию. Когда будут устранены неприятные признаки, то прописывается лечебная гимнастика и массаж. Избавиться от жжения возможно средствами народной медицины, которые разрешены после согласования с доктором.
источник
