Краткое содержание: Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас — это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас — это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения. Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
Спазм — это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
«Колено прыгуна» — это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название «колена прыгуна» — тендинит надколенника. Основной причиной «колена прыгуна» является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
«Колено прыгуна» вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, когда мышца была растянута слишком сильно. Кроме того, мышца может полностью порваться. При полном разрыве сухожилия восстановление может занять несколько месяцев.
При повреждении подколенного сухожилия человек чувствует внезапную боль. Повреждение двуглавой мышцы бедра (тендинопатия двуглавой мышцы бедра) вызывает боль по задней стороне колена.
Другие симптомы растяжения подколенного сухожилия включают:
- отёк;
- гематомы;
- слабость по задней стороне ноги.
Этот тип травмы весьма распространён среди спортсменов, которые должны быстро бегать: футболистов, баскетболистов и теннисистов. Растяжка мышц перед игрой может помочь предотвратить травматизацию подколенного сухожилия.
Киста Бейкера — это заполненный жидкостью мешочек, который формируется позади колена. Жидкость в кисте — это синовиальная жидкость. В норме эта жидкость работает как смазка, но если Вы страдаете от артрита или травмы колена, Ваше колено может производить слишком много синовиальной жидкости. Лишняя жидкость может накапливаться и формировать кисту.
Симптомы кисты Бейкера включают:
- боль в колене и позади колена;
- отёк по задней стороне колена;
- скованность и проблемы со сгибанием колена.
Эти симптомы могут усиливаться, когда Вы активны. Если киста разорвётся, то Вы почувствуете острую боль в колене.
Иногда кисты Бейкера проходят сами по себе, но для лечения большой болезненной кисты Вам могут понадобиться стероидные инъекции, физиотерапия или высушивание кисты. В некоторых случаях причиной кисты Бейкера может быть другое заболевание, например, артрит. Если это так, то Вам необходимо заниматься лечением основного заболевания.
Икроножная и камбаловидная мышцы формируют голень. Эти мышцы участвуют в сгибании колена и движении пальцев ног.
Любой вид спорта, включающий резкий переход на бег из положения стоя — как теннис или сквош — может привести к растяжению или разрыву икроножной мышцы. Растяжение икроножной мышцы сопровождается острой внезапной болью по задней стороне ноги.
- боль и отёк в голени;
- гематому в области голени;
- проблемы при вставании на цыпочки.
Скорость заживления напрямую связана с величиной разрыва. Постельный режим и прикладывание льда к повреждённой области могут ускорить процесс восстановления.
Мениск — это клиновидный хрящ, который амортизирует и стабилизирует коленный сустав. В каждом колене есть два мениска, расположенных справа и слева.
Разрыв мениска — нередкая травма среди спортсменов. С возрастом мениск слабеет и изнашивается, что может привести к разрыву во время вращения.
Во время разрыва мениска Вы можете услышать треск. Сперва травма может не болеть, но через несколько дней боль появляется. Другие симптомы разрыва мениска включают:
- скованность в колене;
- отёк;
- слабость;
- «заклинивание» сустава.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. Если разрыв не заживает сам по себе, то может потребоваться операция.
Передняя крестообразная связка расположена с передней стороны коленного сустава. Она соединяет бедренную кость с большеберцовой и обеспечивает движение и стабильность колена.
Большинство травм передней крестообразной связки происходит, когда человек замедляется, останавливается или меняет направление во время бега. Растяжение или разрыв передней крестообразной связки также может произойти в результате неудачного приземления после прыжка или удара.
Травма передней крестообразной связки может сопровождаться хлопком. Позже колено становится болезненным и отекает.
Постельный режим и физиотерапия могут помочь залечить растяжение. Если связка порвалась, то Вам может потребоваться операция.
Задняя крестообразная связка — это ещё одна связка, соединяющая бедренную кость с большеберцовой костью. Задняя крестообразная связка травмируется не так часто, как передняя.
Травма задней крестообразной связки может произойти, если Вы сильно ударили колено, например, во время аварии. Иногда задняя крестообразная связка травмируется в результате пропуска шага во время прогулки.
Другие симптомы разрыва задней крестообразной связки включают:
- отёк;
- скованность;
- проблемы при ходьбе;
- слабость в колене.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. При повреждении нескольких связок, нестабильности колена или повреждении хряща Вам может понадобиться операция.
Хондромаляция — это разрушение суставного хряща. Хрящ представляет собой эластичный материл, который амортизирует трение между костями.
Причинами хондромаляции могут быть постепенное изнашивание хряща, артрит или чрезмерное использование. Наиболее часто хрящ изнашивается под коленной чашечкой.
Основным симптомом хондромаляции является тупая боль под коленной чашечкой. Боль может усиливаться, когда Вы поднимаетесь по лестнице, или же после длительного пребывания в сидячем положении.
- боль, которая усиливается во время физических нагрузок;
- отёк;
- отчётливый хруст в коленном суставе.
Прикладывание холода, приём обезболивающих препаратов и физиотерапия помогут справиться с болью. Тем не менее, хрящ невозможно восстановить консервативными методами.
Артрит — это дегенеративное заболевание, при котором происходит постепенное изнашивание хряща. Существует несколько типов артрита:
- остеоартрит — наиболее распространённый тип. Остеоартрит является следствием старения организма;
- ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система начинает разрушать суставы;
- системная красная волчанка — аутоиммунное заболевание, характеризующееся воспалением коленных и других суставов;
- псориатический артрит, болезнь Крона также может стать причиной боли в суставах.
Обычный артрит лечится при помощи упражнений, инъекций и обезболивающих препаратов. При воспалительных формах артрита пациентам прописывают противовоспалительные лекарства, а также средства, ослабляющие иммунный ответ.
Тромбоз глубоких вен — это формирование тромба в глубокой вене. При тромбозе глубоких вен пациент ощущает боль в ноге, особенно, когда он встаёт. Другие симптомы тромбоза включают:
- отекание ноги;
- повышение температуры в области возникновения тромба;
- покраснение кожи.
Лечение тромбоза глубоких вен должно происходить в экстренном режиме, так как тромб может оторваться и дойти до лёгкого. Если тромб попадёт в артерию лёгкого, то возникнет состояние, называемое лёгочной эмболией. Лёгочная эмболия может привести к смерти.
Тромбоз глубоких вен лечится с помощью препаратов, разжижающих кровь. При большом тромбе врач может дать пациенту тромболитик.
Статья добавлена в Яндекс Вебмастер 2018-06-07 , 17:56.
источник
Боль в спине, хоть и многолика, и крайне трудно порой определить истинные ее причины, все же возникают порой некоторые особенности, позволяющие сузить круг «подозреваемых» до нескольких. Не зря врач, принимая пациента, самым подробным образом расспрашивает его:
- В каком месте спины болит:
вверху, внизу, слева, справа - Какой именно болью:
тянущей, умеренной, острой, стреляющей, постоянной, приступообразной и др. - В покое или движении
- При каких движениях:
ходьбе, вставании, повороте, наклоне
Если боли в спине возникают при наклоне вперед или назад, то констатируют обычно пояснично-крестцовый радикулит, самая частая причина которому — миофасциальный синдром (мышечное напряжение). Болевой симптом при этом наблюдается в верхней поясничной области и внизу спины.
Мы больше привыкли к тому, что боль провоцируется корешковым синдромом, то есть воспаленным или защемленным в процессе позвоночных деформаций и смещений нервом. Но на самом деле такое бывает достаточно редко, при:
- дорзальной грыже
- смещении позвонков при спондилолистезе
- наклоне оси позвонка из-за подвывиха суставов
- спондилите с остеофитами по краям позвонков
- травмах со смещениями и оскольчатыми переломами
- прорастании опухоли в нерв
- стенозе межпозвоночного канала
Наклон вперед и вниз при таком синдроме крайне затруднителен, так как малейшее движение будет причинять невыносимую боль.
Признаки корешкового синдрома
Как определить, что заболевание так или иначе связано с позвоночником с вовлечением в процесс раздраженного нерва?
Заподозрить такое можно, если боль в пояснице возникает:
- при попытках достать подбородком грудь (симптом Нери)
- при смене горизонтального положения на вертикальное
- при напряжении пресса
- при прощупывании позвоночного столба
- при подъеме вытянутой ноги из лежачего положения вверх (симптом Ласега)
- болит не только в позвоночнике, но и отдается и в другие области спины, а также в конечности
Но если даже имеется раздражение нерва, то не это — главный и единственный источник боли в спине.
Корешковый синдром через несколько дней проходит, а болевые ощущения остаются еще достаточно долго и приобретают хроническую форму. И это происходит именно из-за мышц, в которых нервное раздражение вызвало ответную рефлекторную реакцию — в этом и есть суть миофасциального синдрома
Миофасциальный болевой синдром (МФБС) вызывается многими болезнями и факторами, которые можно условно поделить на первичные и вторичные.
Первичный МФБС — это все патологии позвоночника, нервов и мышечно-связочного аппарата.
К ним можно отнести:
Остеохондроз:
- При наклоне шеи вперед и назад или при повороте может возникать боль — это говорит о шейном остеохондрозе
- Возникновение боли внизу спины при сгибании и разгибании туловища — признак пояснично-крестцового остеохондроза
Боль при наклонах возникает только в период приступов.
Спондилоартроз
Болезненные ощущениях при наклоне вперед появляются поначалу в основном:
- по утрам после сна
- после длительного нахождения в вертикальном или сидячем положении
- после больших нагрузок на поясницу
Затем после небольшой разминки боли проходят
- Если низ поясницы начинает постоянно ныть и не помогают даже двигательные «разогревы», то это значит, что деформация суставов прогрессирует
- Трудность или невозможность согнуться вовсе может означать полную блокировку сустава, спондилит или болезнь Бехтерева
Болезнь Бехтерева
- Характеризуется сильными болями:
- начинает вначале болеть низ спины, особенно болит по ночам
- сгибаться и разгибаться крайне трудно
- Затем из-за постепенного поражения всех хрящей суставов и связок или сращивания позвонков происходит обездвиживание пояснично-крестцового отдела
- Наклоняться вперед, назад, осуществлять повороты туловища влево и вправо становится невозможно
Со временем болезнь Бехтерева (анкилозирующий спондилоартрит) переходит на остальные отделы, вплоть до шейного
Миозит (воспаление мышц)
Причинами его могут быть:
- физическое перенапряжение
- простудные явления
- инфекции
- врожденные аномалии
При остром миозите наклоны и повороты спины причиняют нешуточную боль, поэтому лучше соблюдать в этот период полный покой
Остеопороз
Это заболевание — прямой отголосок нарушенного внутреннего обмена. Из-за недостатка кальция в организме начинается разрушение костных тканей позвонков.Весь скелет (и позвоночник, и конечности) деформируются, из-за чего в спине постоянные ноющие боли, усиливающиеся при наклонах.
Это очень опасное заболевание — если при наклоне спины вдруг возникла резкая боль, то это может говорить о компрессионном переломе. Нужно в этом случае немедленно обратиться к ортопеду и ограничить себя от всяких движений и нагрузок
Травмы и смещения:
- Падение на спину может вызвать ушиб, повреждение связок, переломы, подвывихи
- Родовые травмы у женщин приводят к разрывам связок, подвывихов суставов пояснично-крестцового отдела и таза
- К подвывиху сустава может привести и резкий поворот туловища на 120 °
Появление боли в спине при наклоне после травмы — знак того, что нужно делать рентген позвоночника
Нарушения стабильности позвоночника:
- Сколиоз
- Увеличение кифоза или лордоза:
- постоянная сутулость при неправильной осанке
- поясничный лордоз у беременных
- Слабость мышц и связок
Мышечная слабость приводит к появлению горба на позвоночнике при наклоне. Это в свою очередь дает возможность раздражения спинномозговых нервов и возникновению боли в спине при наклонах.
Исправить этот недостаток достаточно легко: нужно укреплять мышцы спины и брюшного пресса
Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих.
Такими обстоятельствами могут быть:
- Онкологические заболевания
- Травмы и болезни внутренних органов:
почечнокаменная болезнь может давать боль при наклоне из-за повреждения камнем мочеточника - Инфекционные процессы тазовых органов:
- они бывают по вине гинекологических и урологических болезней
- при таких патологиях болят низ живота и поясницы
- Психоневрологические заболевания
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может.
В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
- Рентгенографию (возможно, контрастную)
- При необходимости, более точное исследование при помощи КТ и МРТ
- Дополнительные приборные исследования:
- электромиографическое
- денситометрическое
- кардиологическое
- Могут также понадобиться лабораторные анализы крови и мочи
При выявления остеохондроза лечение может вестись:
- При помощи стандартных способов приема НПВС в острый период:
- кетопрофена, ибупрофена, диклофенака, индометацина
- мышечных спазмолитиков:
мидокалма, сирдалуда
- В восстановительный период миофасциальный синдром лечится:
- иглотерапией, массажем
- лечебной физкультурой
Когда диагностируется спондилоартроз, болезнь Бехтерева и другие суставные заболевания, то обезболивание здесь тоже ведется при помощи НПВС, но по другим, более интенсивным схемам:
- Лекарство вводится прямо в сустав
- Часто используются костные новокаиновые блокады
- Применяются методы радиочастотной иннервации
- Ведется также борьба по восстановлению подвижности суставов и уменьшению мышечно-связочных контрактур:
- делаются инъекции с суставной жидкостью
- проводится электромиостимуляция
На первых стадиях болезни эффективен прием хондропротекторов:
Хондропротекторы крайне важно принимать при остеохондрозе для предотвращения его развития
При смещениях суставов, родовых травмах самую эффективную помощь может оказать остеопат (разновидность мануального терапевта)
Травмы позвоночника требуют особенно длительного лечение:
- Длительной иммобизизации поврежденного отдела
- Репозицию (вытяжку)
- Механотерапию, лечебную гимнастику и другие восстановительные методы
Остеопороз нуждается в комплексном лечении:
- Прием кальция и биофосфонатов
- Может понадобиться восстановление стабильности позвоночника:
- путем ношения корсетов
- кифопластики ивертебропластики — современных малоинвазивных методов, укрепляющих и восстанавливающих разрушенные позвонки
Вертебропластика также нередко применяется при лечении опухолей позвонков — гемангиом
Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания.
источник
Боли в пояснице и в коленях — довольно распространенное явление. Часто неприятные ощущения возникают без видимых на то причин, но оставлять их без внимания нельзя. При первых симптомах стоит как можно скорее обратиться к врачу. В некоторых случаях может потребоваться помощь нескольких специалистов.
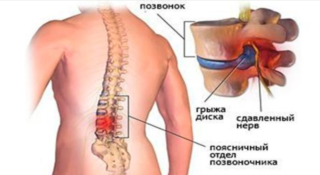
Опорой для всего тела является позвоночник, который состоит из позвонков, соединенных между собой дисками, мышцами, связками и суставами. Если нарушается хоть одна из этих составляющих, возникает острая боль, чувствуется дискомфорт и ломота.
Чтобы выяснить, по какой именно причине у пациента болят колени и поясница, нужно учесть несколько факторов: ситуацию, в которой возникла боль, интенсивность и продолжительность ощущений. Выделяют боли из-за неправильной осанки и ортопедических заболеваний: радикулита, остеохондроза. Если на позвоночнике есть грыжа, ощущения усиливаются многократно.
Поводом для болей в коленях может послужить васкулит седалищного нерва, поражение тазобедренных нервов, врожденные деформации и т.д. Иногда острая или тупая боль в позвоночнике возникает после травмы или переохлаждения. Ноющая боль в пояснице и колене может являться признаком онкологии внутренних половых органов.
Причин резей в пояснице, отдающих в колени, может быть много. Самые распространенные:
- остеохондроз — недуг, поражающий межпозвонковые диски и иные отделы позвоночного столба;
- спондилез или артроз фасеточных суставов;
- спондилит.
Порой у пациента болит спина и колени в результате сдавливания нервов в области крестца. Появляются неприятные ощущения в пояснице, после переходят на колени и ягодицы.
Остеохондроз возникает в результате изменений в структуре хрящей и костной ткани позвонков. Это заболевание может поразить любой из отделов позвоночника. Часто болезнь можно встретить у пожилых людей, но иногда ей страдают и пациенты помоложе. Причиной, как правило, является малоподвижный образ жизни — работа за компьютером, отсутствие регулярных занятий спортом.
Проявляется заболевание резью и болезненными ощущениями в пораженных частях спины. Симптомы могут не стихать длительное время.
Остеохондроз дает о себе знать уже на довольно запущенных стадиях своего развития. Заболевание на раннем этапе пациент может не ощущать. Если состояние запущено сильно, болевой синдром становится очень острым, появляется неприятная ломота в ногах или руках.
Лечение остеохондроза длительное, но необходимое. Игнорирование проблемы приводит к серьезным нарушениям в строении позвоночного столба и возникновению сопутствующих заболеваний опорно-двигательного аппарата — сколиоза, кифоза или лордоза. Неотъемлемая составляющая комплексной терапии — лечебная гимнастика.
Фасеточный артроз — это дегенеративное заболевание позвоночника, которое характеризуется обширным разрастанием костной ткани. Может быть поражен один сустав в позвонках или оба. Болезнь возникает вследствие спортивных и иных травм, чрезмерных физических нагрузок.
Острая боль может возникнуть в области поясницы и самого позвоночного столба. Пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области начинают хрустеть, ощутимо напрягаются мышцы. По утрам возникает ощущение тяжести в районе поясницы, нередко поднимается температура тела.
В медицине применяется большое количество методов лечения суставных заболеваний. Вначале проводится врачебный осмотр, где устанавливается локализация боли, выявляется причина, спровоцировавшая эту боль. Чтобы поставить точный диагноз, врач назначает анализы.
Если причины заболевания связаны с проблемами двигательного аппарата, назначают курс противовоспалительных лекарств, хондропротектеров, анальгетиков. После снятия болевого синдрома требуются регулярные курсы массажа, физиопроцедуры, лечебные ванны и физкультура.
Чтобы проблема не возвращалась вновь после лечения, нужно уделять особое внимание профилактике. Спать желательно на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и совершать конные прогулки, каждый день делать физические упражнения.
Чтобы предотвратить боль, уделяйте внимание своей осанке, постарайтесь не перенапрягать позвоночник и регулярно выполняйте упражнения, укрепляющие мышцы спины. Особенно полезны плавание и спортивная ходьба.
Чтобы сохранить здоровье спины, спите на матрасе средней жесткости. Подушка под головой не должна быть слишком большой. Желательно мыть пол шваброй и не поднимать большие тяжести. Вес всегда старайтесь распределять равномерно на обе руки.
Если одновременная боль в коленях и спине появилась вновь, как можно раньше обратитесь за медицинской помощью. Обезболивающий укол или мазь могут временно облегчить состояние, но не устранят причину проблемы.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице при движении и поворотах тела, на вдохе и выдохе — опасный симптом запущенности болезни. Неудивительно, что у женщин болевые ощущения в пояснице нередко сочетаются с нарушением менструального цикла, ведь репродуктивные органы и нижняя треть кишечника получают иннервацию из пояснично-крестцового отдела позвоночника.
Болевые ощущения в пояснице при ходьбе или на вдохе возникают из-за травмирования нервных волокон или их окончаний межпозвонковой грыжей, смещенными позвонками, воспалительными изменениями связок позвоночного столба, спазматическими сокращениями мышц спины .
Поскольку длительность и интенсивность мышечных сокращений контролируется нервной системой, любые патологические изменения спинномозговых нервов сказываются на функциональности скелетной мускулатуры.
На этом фоне чрезмерные физические нагрузки приводят к стойкому гипертонусу мышечных групп (пребывание в состоянии сокращения без расслабления). Человек не может наклоняться вперед, а также вставать на ноги с постели.
Почему возникает болевой синдром в пояснице:
- Поднятие слишком тяжелых предметов с разрывом мышечно-связочных апоневрозов;
- Резкие повороты тела на угол более 120 градусов при слабости позвоночных связок приводят к смещению позвонков;
- Напряженные занятия фитнесом без предварительного разогрева формируют микротрещины и разрывы мускулатуры;
- Длительное «сгорбленное» положение поясничного отдела позвоночника при сидении постепенно приводит к слабости мышечного корсета спины;
- Ношение на руках детей весом более 4 килограмм нередко сопровождается повреждением хрящевых межпозвонковых дисков (остеохондроз).
В общем, любая нагрузка на поясничный отдел позвоночника, что приводит к повреждению межпозвоночных дисков (остеохондроз, грыжа). В такой ситуации вероятно сдавление нервного корешка, который выходит из спинного мозга, поэтому болит спина.
Сильная боль в пояснице может говорить о серьезных заболеваниях.
При повреждении мускулатуры спины любая попытка совершить резкий поворот заканчивается сильной болью из-за сдавления нервов воспаленными или спазмированными мышцами (миофасциальный синдром). Вот почему врачи назначают миорелаксанты при грыже позвоночника.
Если на приеме у врача пациент жалуется: «не могу наклоняться, потому что возникает боль в пояснице при минимальном сгибании и разгибании спины», следует подозревать миофасциальный синдром. При нем болевая чувствительность усиливается при движении или на вдохе, так как увеличивается сила мышечного спазма.
Мышечные боли в пояснице могут быть вызваны «банальной» слабостью мышц брюшного пресса и спины. Признаком наличия данного состояния является наличие ноющих болей на вдохе, при долгом пребывании на ногах или частых наклонах туловища. При попытке наклона вперед у человека со слабым мышечным корсетом спины появляется «позвоночный горб».
В такой ситуации из-за слабости скелетной мускулатуры происходит растяжение мышц спины, поэтому сдавливаются спинномозговые нервы. Чтобы не было больно, достаточно укрепить мускулатуру брюшного пресса и патология исчезнет навсегда самостоятельно.
При смещении одного поясничного позвонка относительно другого (спондилолистез) формируется неустойчивое положение позвоночной оси. При резком повороте тела или подъеме тяжестей нервные корешки при спондилолистезе травмируются.
Чтобы выяснить по какой причине болит спина, следует дифференцировать между пятью наиболее частыми синдромами: патология позвоночника, миофасциальный синдром, слабость мышечного корсета спины, болезни почек, нарушения обмена веществ.
Тем не менее, наиболее часто боль в пояснице при ходьбе, а также на вдохе возникает из-за патологии позвоночника. Для подтверждения «позвоночной» причины болевого синдрома дома применяется ряд тестов:
- Коснитесь подбородком груди;
- Напрягите пресс;
- Примите вертикальное положение, поднимаясь с горизонтального положения, но не сгибая ноги;
- Поднимите вверх ноги, сначала одну, а затем другую;
- Прощупайте пальцами точки вдоль позвоночного столба.
Если при выполнении вышеописанных упражнений чувствуется усиление болевого синдрома в позвоночнике, вероятность наличия патологии позвоночника с раздражением нервных окончаний достаточно высока. Подтвердить предположение поможет рентгенография позвоночника, а также магнитно-резонансная томография.
Частой патологией почек, приводящей к болям справа и слева от позвоночника, является мочекаменная болезнь. Болевой синдром при ней возникает из-за раздражения нервных окончаний мочевыводящих путей крупным конкрементом (камнем).
К заболеваниям обмена веществ с болезненностью в пояснице можно отнести выраженный остеопороз (разрежение структуры костной ткани при нехватке кальция). Такое состояние приводит к деформации костно-суставной системы позвоночника и конечностей.
Учитывая серьезность вышеописанных заболеваний, приводящих к болям при ходьбе в области поясницы, рекомендуем не пробовать лечить их самостоятельно, а обратиться к врачу. При наличии патологии важно не только избавиться от неё, но и провести тщательную диагностику состояния человека, чтобы предотвратить грозные осложнения.
Грыжа позвоночника — частая причина болей спины
Разделить болевой синдром в спине можно на первичный и вторичный.
- Первичный болевой синдром возникает на фоне изменений позвоночного столба, нервных окончаний, связочно-мышечных структур.
По интенсивности первичная боль может быть накопительной или острой. Накопительная боль имеет ноющий характер и усиливается с течением времени при любом небрежном движении или резком повороте туловища. При остром болевом синдроме в пояснице человек чувствует резкую болезненность при вставании с постели или попытке одеть рубашку.
Если причина первичного синдрома заключается в узком позвоночном канале, человеку больно практически всегда. Он не может спокойно проводить время стоя, но при сидении симптомы патологии облегчаются.
- Вторично болит поясница при:
- Опухолях позвоночного столба;
- Инфекциях малого таза;
- Травмах позвоночника.
Вторичная боль в пояснице на вдохе является тревожным сигналом, требующим тщательной диагностики состояния здоровья. Если она усиливается при наклоне вперед, кратковременном стоянии, разгибании или сгибании верхних конечностей – это неблагоприятный признак раковых заболеваний.
Когда пациент говорит врачу: «стою на месте, но сильно болит поясница», скорее всего, причина данной ситуации – синдром слабости мускулатуры спины. При нем обычно не назначаются консервативные препараты, а лечение проводится с помощью лечебной физкультуры.
Совсем другое дело, когда ноющая боль резко усиливается при поворотах туловища, на вдохе или при выдохе. В такой ситуации врачи уже назначают местные или общесистемные противовоспалительные средства, так как высока вероятность миофасциального синдрома или повреждения хрящей позвоночника.
Если боль в пояснице появляется лежа на спине, в состоянии сгибания или разгибания, но исчезает на животе и при вставании с постели – признак патологии позвоночника легкой степени. Лечат ее консервативными методами.
Если боль вызвана не патологией позвоночника, а лишь мышечным спазмом (не исчезает лежа на животе), вертебрологи считают, что лучшим лечением является возвращение человека к умеренному физическому труду после внутримышечной инъекции миорелаксанта (мидокалм).
Если болевой синдром настолько сильный, что возникает при малейшем движении, не следует вставать с постели. Вероятна межпозвоночная грыжа, при которой человека необходимо транспортировать в стационарное медицинское учреждение в неподвижном состоянии. После выполнения рентгенографии врач самостоятельно наложит гипсовую лангету или пациенту будет проведена срочная операциия.
Мануальная терапия в качестве эффективного средства лечения поясничных миалгий имеет право на существование, но при терапии заболеваний позвоночника ее можно использовать лишь для стимуляции кровоснабжения вдоль позвоночного столба.
В основном при поясничных болях врачи назначают нестероидные препараты (диклофенак. кеторолак), хондропротекторы длительными курсами (терафлекс, алфлутоп) и симптоматические препараты.
В заключение совет читателям: когда у вас появляется болевой синдром в пояснице при вдохе, разгибании и вставании с постели, не лечите его самостоятельно. Скорее всего, у вас не простое растяжение мышц, а более серьезная патология.
источник

врач-невролог, гомеопат, стаж работы 22 года
✔ Статья проверена врачом
Известный японский ревматолог: «ЭТО ЧУДОВИЩНО! Российские методы лечения суставов и позвоночника вызывают лишь недоумение. Смотрите, чем врачи предлагают лечить спину и суставы в России: Вольтарен, Фастум гель, Диклофенак, Мильгамма, Дексалгин и другими подобными препаратами. Однако эти препараты НЕ ЛЕЧАТ СУСТАВЫ и СПИНУ, они лишь снимают симптомы заболевания — боль, воспаление, отёчность. Теперь представьте, что. » Читать интервью полностью»
По статистике у 75% всех работающих людей хотя бы раз в жизни появлялась боль в пояснице при наклоне вперёд. Причин, вызывающих неприятное ощущение, существует довольного много: начиная от травм спины, смещения позвонков и заканчивая заболеваниями внутренних органов.
К радости, серьёзные болезни вызывают резкую боль в поясничном отделе позвоночника всего лишь в 5% случаев. Самые частые причины – это растяжения мышц и заболевания опорно-двигательного аппарата. Например, если боль отдаёт в ногу, болит поясница при движении или наклоне головы – это межпозвоночная грыжа, радикулит или поясничный остеохондроз.

В любом случае обратитесь к врачу для выявления точной причины болевого синдрома и назначения правильной схемы лечения.
В статье подробно расскажем обо всех причинах боли в пояснице при наклоне вперёд, как лечить: таблетки, мази, уколы, пластыри, ЛФК, фото + видео. Обещаю, будет интересно!
Существует несколько типов характера боли в пояснице, которые являются специфическими симптомами отдельных заболеваний:
- Ноющая, тупая. Такое болевой синдром появляется из-за спазмов мышц. При отсутствии лечения заболевание может стать хроническим.
- Опоясывающая. В большинстве случаев такая боль появляется из-за болезней внутренних органов, либо воспалений отдельных групп мышц спины. Очень важно диагностировать заболевание на ранней стадии, иначе это может привести к серьёзным последствиям.
- Резкая. Этот тип боли причиняет человеку сильные страдания. Резкая боль образуется из-за сильного спазма мышц поясницы (это своеобразная защитная реакция организма). Человек замирает в одной и той же позе. По-другому такую боль называют люмбаго или прострел в пояснице.

По происхождению боль в пояснице бывает:
- Первичная. Болевой симптом вызван дегенеративно-дистрофическими изменениями в структурах позвоночника (мышцы, ткани, нервные окончания, позвонки).
- Вторичная. Боль провоцирует нарушение работы внутренних органов, травмы поясницы, воспалительные процессы.
- Острая – боль длится до 1,5 месяцев.
- Подострая – 1,5-3 месяца
- Хроническая – более 3 месяцев.
Такие заболевания можно диагностировать при помощи рентгенографии, КТ (компьютерной томографии) или МРТ (магнитно-резонансной томографии). Лечением болезней опорно-двигательных заболеванием занимается ортопед, невролог, вертебролог и остеопат.
Это заболевание позвоночника, при котором нарушается работа позвонков и межпозвонковых дисков. Характер боли – хронический ноющий. При смене позы боль слегка притупляется. При наклонах вперёд, долгой нагрузке или движении болевое ощущение усиливается.
При этом заболевании некоторые пациенты могут испытывать боль в пояснице при наклоне вперёд головы. Дополнительно остеохондроз сопровождается онемением в нижних конечностях, ощущением бегания мурашек по телу.
Характер боли – ноющий, как при остеохондрозе. Боль вызвана сдавливанием нервных корешков в спинном мозге выпирающей протрузией или грыжей.
Болевое ощущение ощущается на кожном покрове, чем в глубине спины. При чихании, смехе и громком разговоре боль становится интенсивнее. При наклоне вперёд или неудобной позе тела происходит сдавливание нерва и появляется прострел в ноге.
Для этого заболевания характерен прострел в пояснице – резкая внезапная боль, отдающая в одну ногу, при которой человек замирает в одной и той же позе. Боль может быть вызвана поднятием тяжестей, переохлаждением или вообще безо всякой причины.

В этом состоянии позвонки смещаются относительно своего естественного положения. Основная причина смещения – это травмы спины. Это очень опасно, потому что позвонки могут сколоться или сломаться при резких движениях туловищем.
Чаще всего страдают четыре нижних позвонка в позвоночном столбе. Боль – острая, которая может пересекать всю ногу.
Это воспаление межпозвонковых суставов и нервных корешков. Болевой синдром может отдавать в паховую область, крестец и бедро ноги. При поворотах и наклонах боль усиливается.

Острая боль может появиться по любой причине, в том числе и после физической активности. После отдыха болевой симптом уменьшается.
Это сдавливание спинномозгового канала и нервных окончаний (корешковый синдром). Опасность представляет такая патология как конский хвост, при которой защемляется много нервных окончаний в крестцовом отделе. Появляется нестерпимая боль в пояснице, которая может отдавать в ногу.
Болевой симптом распространяется вплоть до пальцев ног, усиливается в спокойном состоянии и движении, при наклоне вперёд становится меньше.
Это заболевание может вызвать смещение одного или нескольких позвонков. Как правило, спондилолистез появляется из-за наследственной предрасположенности, когда в позвоночнике отсутствуют кости, удерживающие позвонки на своих местах.

При постоянном смещении боль отсутствует, а при плавающем – болевой синдром проявляется в зависимости от позы. Специфические симптомы спондилолистеза – при ходьбе тянет ногу, поясница болит в лежачем положении и при наклонах. При нажатии пальцев на позвонок – он начинает смещаться относительно своего местоположения.
Такие травмы провоцируют появление боли при наклоне, потому что деформированные мышцы не в состоянии обеспечить нужное растяжение. Тянущее болевое ощущение появляется при наклоне вперёд в определённой области. В месте поражения появляется отёк и покраснение.
При этой патологии появляется болевой синдром в нерве по причине обострения инфекционного заболевания, стресса, переохлаждения. Также невралгия может появиться безо всякой причины. Сильная боль появляется при резких движениях или наклоне назад.
Боль может появиться сразу в нескольких местах. При хронической невралгии может быть назначена операция.
По-другому это заболевание звучит анкилозирующий спондилоартрит. Это очень медленно развивающаяся болезнь, которая поражает суставы позвоночника. Есть теория, что болезнь Бехтерева появляется из-за генетического отклонения, когда тело поражает свои сустава. В них образуется склеивание и затвердевание.
Боль чаще всего появляется в утреннее время, имеющая ноющий характер. После наклона болевой синдром становится острым, а после движения он может полностью уменьшиться. Действенного лечения на данный момент не существует.
Этим заболеванием называют воспаление отдельных мышц тканей спины. В начальной стадии миозита на такую боль человек может вообще не обращать внимание. В дальнейшем воспаление захватывает все большие площади мышц, и они начинают атрофироваться.

Характер боли – ноющий слабой силы. Появляется слабость в нижней части спины и ногах. В дальнейшем болевой синдром становится сильнее и острее. При наклоне вперёд появляется дискомфорт и спазм.
Важно! Миозит без своевременного лечения переходит в хроническую форму с обострениями при физической нагрузке или переохлаждении.
Это ухудшение состояния костной ткани, она разрушается быстрее, чем восстанавливается. При остеопорозе снижается количество кальция в костях. Это приводит к частым переломам, чаще двух раз в год.
Болезнь чаще всего появляется у женщин после климакса. Поэтому женщинам старше 55 лет необходимо ежегодно проходить такую диагностику, как денситометрия.
Искривлённый позвоночный столб при наклоне вперёд сдавливает нервный корешок позвонком. Появляется простреливающая боль. При смене позы боль исчезает.
Новообразования на позвоночнике может сжать нервное окончание либо проникнуть внутрь нерва. При сдавливании нерва симптомы такие же, как и при искривлении позвоночника. А при прорастании опухоли в нерв у человека быстро появляются сильные и острые боли. После физических занятий состояние ухудшается.
После травм со смещением позвонков или переломов с образованием осколков человек чувствует сильнейшую боль, которую невозможно снять обезболивающими препаратами и НПВС.

При наклоне вперёд и назад появляется болевой шок из-за повреждения нервов. В месте травмы появляется синяк, покраснение и припухлость. Всегда назначается оперативное вмешательство.
Это инфекционное заболевание, при котором боль при наклонах – один из первых симптомов. Лечение проводится при помощи антибиотиков.
Это нарушение работы мышц, которое появляется из-за переохлаждения, долгого нахождения в неправильной позе, заболеваний позвоночника с изменением высоты межпозвонковых дисков (остеохондроз, спондилолистез). В мышцах образуется спазм и боль. Особенности миофасциального болевого синдрома:
- боль образуется в конкретной точке;
- болевое ощущение человек ощущает глубоко под мышцами;
- при прощупывании мышцы можно обнаружить плотный участок, где боль особенно сильнее проявляется, особенно при надавливании;
- при растягивании мышцы болевое ощущение становится меньше.

Здесь хорошо работают согревающие мази или другие разогревающие методы, а также коврик Кузнецова. При очень сильной боли ставят уколы в триггерные точки.
Это инфекционное заболевание в эпидуральном пространстве, которое находится между позвоночным каналом и спинномозговой оболочкой. Эпидурит является хронической болезнью, причина которой – инфекция или аутоиммунная реакция.
- Пиелонефрит. При этой болезни почек боль в пояснице может появиться вне зависимости от движения. При постукивании по области почек болевое ощущение становится ярче.
При пиелонефрите появляется боль в области почек
- Мочекаменная болезнь. При этой болезни боль в пояснице появляется при наклоне вперёд или в сторону вследствие смещения камня в почечной лоханке.
- Болезни сердца.
- Болезни лёгочной системы.
- Нервные расстройства.
- Опухоли. Боль при этой патологии имеет слабую и среднюю силу, со временем увеличивая интенсивность. Болевое ощущение может появиться в спокойном состоянии, усиливаясь при наклонах назад и вперёд, сгибании и разгибании тела в сидячем положении. При этом заболевании болевые симптомы не снимаются анальгетиками и НПВС. При отсутствии лечения может развиться паралич позвоночника, поэтому важно обратиться к врачу при появлении постоянной боли в пояснице и спине.
Основные причины боли в пояснице, которые свойственны только женщинам:
- Менструация. За 2-3 дня перед ней у многих женщин тянет низ живота и болит поясница. Через несколько дней всё проходит само по себе.
- Воспаление яичников. При переохлаждении, инфекционном или вирусном заболевании могут воспалиться яичники. Основные симптомы – постоянная боль в тазовой области, тянущая боль, повышенная температура тела, нарушения менструального цикла и цвета мочи.
У женщин воспаление яичников — нередкая причина боли в пояснице
- Внематочная беременность. Дополнительные симптомы: боль в животе, дискомфорт в заднем проходе, кровянистые выделения.
- Беременность. Боль в пояснице при наклоне появляется ближе к концу беременности, которая проходит после рождения ребёнка самостоятельно. В любом случае об этих симптомах лучше рассказать лечащему врачу для исключения болезней внутренних органов.
Отличная статья в тему:
У мужчин боль в пояснице проявляется сильнее, чем у женского пола. Болевой синдром часто перемещается в паховую область, наблюдается ухудшение мочеиспускания и импотенции.
Частые причины боли в пояснице при наклоне вперёд у мужчин:
- Радикулит. Это наиболее частая причина, при которой защемляется нервный корешок в области поясницы.
Радикулит у мужчин — частая причина боли в спине и пояснице
- Воспаления мочевого пузыря.
- Воспаление предстательной железы.
- Высокая нагрузка на мышцы спины.
Прочитайте подробнее:
| Характер боли | Возможная причина |
|---|---|
| При сидении |
|
| При поднятии тяжестей |
|
| При движении |
|
| При наклоне назад |
|
| Нет возможности разогнуться |
|
Срочно обратиться к специалисту требуется в следующих случаях:
- Появилась боль после травм. Особенно это касается женщин старше 55 лет.
- Имеется предрасположенность к заболеваниям позвоночника или онкологии.
- Боль появляется одновременно с высокой температурой тела.
- Острая боль не проходит в течение 2-3 дней.
- Ноги начали отниматься, уменьшился объём движений.
- Появились нарушения мочеиспускания или опорожнения кишечника.

Если человек не знает, к какому узкому специалисту обратиться, то надо записаться к терапевту. Этот врач знает все симптомы многих болезней, поэтому он должен направить больного к нужному специалисту.
Врачи назначают следующие типы диагностики:
- Анализы крови и мочи.
- Рентгенография.
- МРТ – магнитно-резонансная томография.
- УЗИ внутренних органов.
Обязательно прочитайте хорошую статью:
При резкой боли в пояснице при наклоне вперёд рекомендуется провести следующую экстренную помощь:
- Примите 1-2 обезболивающие таблетки: Анальгин, Диклофенак, Кеторолак.
- Надо лечь на любую твёрдую поверхность, например, пол. Это поможет расслабить спазмированные мышцы поясницы.
- Поясницу рекомендуется жёстко зафиксировать ортопедическим поясом или шерстяной тканью.
- Разогревающую мазь можно применить при отсутствии воспалительных процессов в мягких тканях спины. В тех же случаях можно чередовать холодный и горячий компресс.
- Уменьшить болевой синдром помогут специальные противоболевые позы. Надо лечь на спину, ноги положить на возвышение под прямым углом. Или лечь на бок, ноги согнуть в коленях и между них расположить небольшую подушку.
Поза при острой боли в пояснице
- Попробуйте специальные упражнения от боли в пояснице при наклоне вперёд:
Более чем в 90% всех случаях резкая боль в пояснице при наклоне вперёд не несёт серьёзной угрозы для человека и лечится вполне успешно. Во многих случаях необходима медикаментозная терапия, которая направлена на снятие боли, воспаления и отёка.
Важно понимать, что самолечение разрешено лишь тогда, когда человек точно знает причину болей в пояснице. Какие лекарства чаще всего назначают врачи?
- Анальгетики. Чаще всего бывает достаточно обычного анальгетика, который снимает боль вне зависимости от причины её возникновения.
Анальгетики следует принять в первую очередь для снятия боли
- НПВП. Эффективнее всего будет приём нестероидных противовоспалительных препаратов в форме таблеток. Они снимают боль, воспаление и отёки. Их надо принимать вместе с Омепразолом для защиты слизистой желудка. Также лекарства выпускаются в форме уколов, мазей, свечей и пластырей.
- Миорелаксанты. Это лекарства, которые расслабляют мышцы поясницы. Их назначают в дополнение к НПВС, особенно когда последние не помогают.
- Витамины группы B. Если причина боли – защемление нервов, то эти лекарства помогут ускорить выздоровление пациента, улучшить обмен веществ в нервной ткани.
Дополнительно врачи назначают следующие виды лечения:
- Лечебная физкультура.
- Физиотерапевтические процедуры.
- Массаж.
- Мануальная терапия.
- Вытяжение позвоночника.
- Оперативное вмешательство.
- Иглоукалывание.
- Кинезиотерапия.
Часто врачи назначают несколько методов лечения вместе, чтобы достичь максимального результата и усилить положительный эффект. Расскажем о медикаментозных и немедикаментозных способах снятия боли.
Самые эффективные таблетки:
- Анальгин. Этот анальгетик снимает любую боль, независимо от её причины. Цена от 20 р.;
- Диклофенак (Вольтарен, Ортофен). Недорогой НПВП, хорошо снимает болевой синдром и воспаление. Цена от 25 р.;
- Ибупрофен. Хорошо переносится пациентами. Снимает слабую боль. Стоит от 60 р.;
- Кеторолак. Самый сильный препарат. Может уменьшить даже очень сильную боль. Цена от 40 р.;
Кеторолак — самые сильные таблетки при боли в пояснице
- Мидокалм и Сирдалуд. Это миорелаксанты, снимающие спазмы в мышцах. Стоят от 350 р.;
- Катадолон Форте. Миорелаксант, дополнительно уменьшающий болевой синдром. Стоит от 900 р.;
- Но-шпа. Всего 2 таблетки этого средства помогут уменьшить мышечные спазмы. Цена от 70 р.;
- Верошпирон (Диакарб). Это лекарство снимает отёк, выводя лишнюю жидкость из организма. Стоит от 100 р.
В дополнение к таблеткам на ночь можно поставить ректальные свечи, которые эффективно снимут боль и воспаление.
- Дикловит – от 150 р.;
Дикловит — хорошие обезболивающие свечи
- Кетонал – от 300 р.;
- Ибупрофен – от 100 р.
Эти наружные средства помогут уменьшить воспаление и боль, особенно они эффективны при переохлаждении поясницы.
Дополнительно можно нанести на поясницу йодную сетку и натереть камфорным спиртом. После чего укутать нижнюю часть спины шерстяной тканью. Спустя 3 часа можно применить обезболивающую мазь.
Мази с НПВС. Помогают снять воспалительные процессы, отёки и слабую боль. Некоторые мази могут производить охлаждающий эффект.
- Ибупрофен – от 40 р.;
- Диклофенак – от 60 р.;
Диклофенак — недорогая обезболивающая мазь
- Вольтарен эмульгель – от 270 р.;
- Нурофен – от 200 р.
Комбинированные мази. Хорошо помогают при травмах поясницы. Способствуют заживлению и обезболиванию.
- Долобене – от 420 р.;
- Гепариновая мазь – от 60 р.
Согревающие мази. Усиливают кровообращение, расширяют сосуды, обладают сильным разогревающим действием. Такие мази следует применять с осторожностью, иначе можно усилить воспалительный процесс. После нанесения мази поясницу надо обвязать тёплой вещью.
- Финалгон – от 370 р.;
- Фастум гель – от 290 р.;
- Капсикам – от 320 р.;
Капсикам — эффективная согревающая мазь
- Апизартрон – от 320 р.;
- Скипидарная мазь – от 35 р.;
- Випросал В – от 270р.
Мази-хондропротекторы. Улучшают состояние хрящевой ткани и суставов.
Эту форму препаратов назначают при очень сильной боли, которая не уменьшается после приёма таблеток. Список назначаемых уколов:
- Диклофенак – от 70 р.;
- Вольтарен – от 320 р.;
- Артрозан – от 370 р.;
- Мильгамма – от 260 р.;
- Комбилипен – от 150 р.;
- Кеналог (Дипроспан, Дексаметазон) – от 210 р.
В самых тяжёлых случаях показаны обезболивающие блокады – это укол в область боли и воспаления. Действует такая инъекция уже через 15 минут. Блокады ставят курсами.
Самый удобный метод лечения. Пластыри обеспечивают постоянный лечебный эффект, пока находятся на коже. Самые эффективные пластыри от резкой боли в пояснице при наклоне назад:
- Вольтарен. Содержат диклофенак натрия, обладающим противовоспалительным и обезболивающим эффектом. Уменьшает слабую боль. Может плохо держаться на коже. Нельзя применять более 2 недель. Действует 24 часа. Стоит от 230 р.
- Версатис. В составе местный анестетик – Лидокаин. Локально снимает болевой симптом. Плохо уменьшает воспаление. Его запрещено использовать более 5 суток. Действует пластырь не более 12 часов. Стоит от 830 р.
Этот эффективный метод лечения можно применять как в медицинских учреждениях, так и в домашних условиях. Для процедуры понадобятся силиконовые банки, из которых при помощи насоса откачивается воздух. Банки можно просто установить на больные области (на 30 минут), либо провести массаж.
Лечение банками боли в пояснице снимает спазмы, боль, улучшает кровообращение, выводит токсины.
Физиотерапевтические методы лечения дополняют медикаментозную терапию, усиливая действие препаратов и ускоряя процесс выздоровления. Самые назначаемые процедуры:
- Электрофорез.
Как проводят электрофорез
- Магнитотерапия,
- Парафинотерапия.
- Ударно-волновая терапия.
- Амплипульстерапия. В домашних условиях можно применять приборы Дэнас и Алмаг-01.
После устранения острой боли в пояснице необходимо начать заниматься специальной гимнастикой. Она поможет укрепить мышцы, улучшить объём движений и предотвратить повторные обострения заболевания.
ЛФК – важная составляющая эффективного лечения многих болезней спины и суставов.
Ели во время выполнения упражнений заболит поясница или ноги, то надо прекратить занятия. А через несколько дней можно начать с щадящих занятий. Если боли снова появляются, то лучше обратиться к врачу.

Упражнения, выполняемые из позы на четвереньках:
- По очереди выгибайте и прогибайте спину. При поднятии спины вверх – выдыхайте, а при опускании вниз – вдыхайте. Повторите 10-15 раз.
- Одновременно поднимайте левую руку и правую ногу, затем повторите с другими с противоположными конечностями. Держать надо как можно дольше. Повторите 10 раз
Упражнения, выполняемые лёжа на спине:
- Притягивайте согнутые ноги в коленях к груди, сначала по одной ноге, потом одновременно обе. Должно ощущаться натяжение мышц в пояснице. Упражнение выполняется плавно. Повторите 10-20 раз.
- Согните ноги в коленях. Выполняйте их опускания в каждую сторону. Следите за спиной – она не должна отрываться от пола. Повторите 20 раз.
Массаж полезен при восстановлении после обострения заболевания. При правильном массаже происходит улучшение кровообращения, улучшается обмен веществ и лимфоотток, проходят спазмы в мышцах.

Мануальный терапевт при помощи своих рук умело вправляется позвонок, убирает зажимы в мышцах, устраняет спазмы. Здесь главное – найти по-настоящему профессионального врача, иначе можно сильно навредить пациенту
Как предотвратить боль в пояснице при наклоне вперёд? Врачи советуют выполнять следующие профилактические мероприятия:
- Не поднимайте тяжести более 2 кг. А если этого не избежать, то распределяйте вес на обе руки. Поднимайте тяжести правильно!
Как правильно поднимать тяжести
- Спите только на ортопедическом матрасе средней жёсткости.
- При сидячей работе раз в 2 часа выполняйте разминку.
- Плавайте в бассейне 3 раза в неделю.
- Ежедневно гуляйте пешком на свежем воздухе не менее 30 минут.
- Обеспечьте правильное питание. Ограничьте потребление солёной, жирной, сладкой и копчёной пищи. Употребляйте больше свежих фруктов и овощей, нежирные виды мяса и рыбы, злаковые и молочные продукты, а также блюда, содержащие желатин.
- Регулярно посещайте невролога для наблюдения за развитием заболевания (2-3 раза в год)
- Регулярно занимайтесь лечебной гимнастикой.
- Носите удобную обувь без высоких каблуков.
- Всегда следите за осанкой, чтобы избежать искривления позвоночника.
Подведём итог. Такой специфический симптом, как резкая боль в пояснице при наклоне вперёд, могут спровоцировать многие заболевания. Но чаще всего в этом виновато банальное растяжение мышц или травма спины.
Также надо обращать внимание на дополнительные признаки, например, боль при движении, наклоне головы, также болевое ощущение может отдавать в ногу. В этом случае причина может быть посерьёзней – межпозвоночная грыжа, радикулит, смещение позвонков или другая болезнь поясничного отдела позвоночника.
В любом случае не откладывайте визит к врачу, чтобы узнать точный диагноз и начать своевременное лечение.
источник

 При пиелонефрите появляется боль в области почек
При пиелонефрите появляется боль в области почек У женщин воспаление яичников — нередкая причина боли в пояснице
У женщин воспаление яичников — нередкая причина боли в пояснице Радикулит у мужчин — частая причина боли в спине и пояснице
Радикулит у мужчин — частая причина боли в спине и пояснице Поза при острой боли в пояснице
Поза при острой боли в пояснице Анальгетики следует принять в первую очередь для снятия боли
Анальгетики следует принять в первую очередь для снятия боли Кеторолак — самые сильные таблетки при боли в пояснице
Кеторолак — самые сильные таблетки при боли в пояснице Дикловит — хорошие обезболивающие свечи
Дикловит — хорошие обезболивающие свечи Диклофенак — недорогая обезболивающая мазь
Диклофенак — недорогая обезболивающая мазь Капсикам — эффективная согревающая мазь
Капсикам — эффективная согревающая мазь Как проводят электрофорез
Как проводят электрофорез Как правильно поднимать тяжести
Как правильно поднимать тяжести