Болячки на ногах могут являться следствием врожденного или приобретенного заболевания. Это очень неприятное явление, с которым достаточно сложно справиться. Например, в соответствии с официальной статистикой, от трофических язв, страдает не менее 2 миллионов человек. Причиной может быть как ослабленный иммунитет, так и осложнение, вызванное сахарным диабетом.
Болячки на ногах, являющиеся трофической язвой, достаточно сложно распознать на ранней стадии. Например, если человек весь день проводит на ногах, то усталость нижних конечностей и тянущую боль он принимает за норму. Замеченное покраснение, небольшой участок белой кожи или припухлость – за укус насекомого или проявление аллергии. При этом основная часть населения начинает задумываться: чем мазать болячки на ногах, дабы устранить эстетический недочет? В ход идут зеленка, спирт, мазь и многое другое, что приводит лишь к усугублению болезни.
Как только начался процесс развития трофической язвы, нужно срочно идти на прием к флебологу. Речь идет о следующих симптомах:
- тяжесть и гудение в ногах;
- слабость, нарастающая к вечеру;
- неприятный зуд, вызывающий чуть заметное воспаление кожных покровов;
- отеки, появляющиеся после длительного сидения, употребления обильного количества жидкости или длительных прогулок;
- судороги икроножной мышцы, возникающие в тот момент времени, когда наступает полное расслабление (глубокая ночь или утро).
Больные сахарным диабетом со временем начинают замечать болячки на ногах – кожа грубая и заметно шелушится. Волосы становятся тусклыми, ладони и подошвы покрываются трещинами и мозолями, а кожный покров приобретает желтоватый оттенок. Также могут деформироваться и утолщаться ногти.
Многие виды болячек на ногах, а также дерматологические нарушения свидетельствуют о наличии сахарного диабета еще до того момента, как врач поставит диагноз.
Избежать кожного поражения можно посредством строгого соблюдения правил гигиенического ухода. Использование обычных косметических средств нужно свести к минимуму, так как, например, воздействие туалетного мыла способно привести к снижению кислотности кожи и ее способности противостоять микробам. Для мытья рук и ног, а также для умывания необходимо использовать рН-нейтральное мыло. Для очищения лица можно применять косметическое молочко или водный лосьон.
От язв на ногах страдает множество людей. Эта болезнь выглядит как глубокий дефект кожи или базальной мембраны и неизбежно вызывает воспаление. Причиной возникновения язвы является нарушение питания клеток, ухудшающее, в свою очередь, способность к восстановлению.
- артериальными;
- венозными;
- пиогенными;
- диабетическими;
- нейротрофическими.
Возникшая открытая болячка на ноге не заживает в течение длительного периода времени (2 месяца и более).
Причинами появления язв могут быть артериальная недостаточность, диабет и другие факторы.
Что касается заболеваний венозной недостаточности, то появление язв может быть вызвано варикозным расширением вен, тромбозом, несостоятельностью прободающих вен. Эти болезни приводят к застою крови в венах, нарушению питания тканей и их разрушению.
Артериальная недостаточность может привести к появлению язв ввиду облитерирующего тромбангиита и артериосклероза Менкеберга. Кроме того, причина развития трофических язв может таиться:
- грибковых (кокцидиоидоз, споротрихоз и т. д.);
- бактериальных (эктима, фурункулы и проч.);
- протозойных (лейшманиозы).
2. В нарушениях метаболизма:
- болезни Гоше;
- кальцинозе кожи;
- подагре;
- сахарном диабете;
- буллезном пемфиогоиде и т. д.
Лейкоз, саркома, меланома, метастазы и любое другое злокачественное новообразование может спровоцировать появление язвы.
Болячки на ногах также могут стать следствием обычных мозолей, ожогов, укусов насекомых, обморожения, лучевого дерматита и других факторов.
Процесс возникновения язвы сложно не заметить, так как симптомы являются достаточно явными. Начинается все с появления жжения, зуда и покраснения, а также небольшого огрубления на ощупь.
Появились пятна на ногах? Не нужно ждать шелушения кожи и возникновения долго не заживающих ранок, лучше сразу обратить к врачу, так как если оставить недуг без внимания и запустить, он может «зацепить» мышцы и даже надкостницу.
Человек, страдающий от варикозного расширения вен или другого заболевания, увеличивающего вероятность появления язв на ногах, должен придерживаться следующих рекомендаций:
- ношение компрессионного трикотажа и эластичного бинта;
- сведение к минимуму продолжительных нагрузок и гиподинамии;
- избегать перегрева и переохлаждения.
О том, что ногу поразила венозная язва, говорят следующие симптомы:
- отечность;
- сухость, зуд, утолщение, а иногда и коричневатый цвет (если имеет место тяжелый отек, то кожа выглядит растянутой и блестит);
- при развитии варикозной экземы наблюдается чешуйчатость и небольшие трещины;
- воспалительный процесс язвы может сопровождаться неприятным запахом и выделением бледной желтовато-зеленоватой жидкости.
Местом расположения венозной язвы обычно является внутренняя сторона ноги чуть выше лодыжки.
Венозную язву могут усугубить или спровоцировать следующие моменты:
- зажившая язва, повредившая венозную систему;
- перелом или какая-либо другая травма;
- тромб в глубокой вене;
- хирургическое вмешательство;
- условия работы, при которых человек сидит или стоит в течение длительного периода времени;
- воспаление глубоких вен;
- беременность;
- избыточный вес.
Чем лечить болячки на ногах? Все зависит от факторов, вызвавших язву или препятствующих ее заживлению. Как только каждый из них будет взят под контроль, например уровень сахара в крови, поражение кожи уйдет само собой.
Лечение обычно включает в себя очищение раны, применение противовоспалительных препаратов и использование перевязочных средств. При наличии здоровых артерий можно также пользоваться давящими повязками.
Положительного эффекта можно достичь посредством сосудистой хирургии. Вживление новой ножной артерии, или баллонная ангиопластика – процедура, расширяющая суженную артерию и ликвидирующая ее закупорку.
Иногда, для того чтобы скрыть язву, прибегают к пластической хирургии – пересаживают кожу с какого-либо незаметного участка на поверхность ранки.
К основным правилам лечения трофических язв можно отнести:
- Специальную диету: углеводы следует сократить, овощи и фрукты значительно увеличить, а специи и острые блюда полностью исключить.
- Постельный режим. Все время лежать в кровати, конечно, не стоит, но отдых должен быть ежедневным.
- Специальные упражнения регулярного характера, направленные на устранение застоя крови и улучшение обмена веществ: сгибание и разгибание ног в положении лежа, вращение стоп, скрещивание вытянутых вверх ног и т. д.
- Ношение специальной ортопедической обуви, уменьшающей риск наступления травмы.
Важно! Если домашний метод лечения, рекомендованный врачом, длительное время не приводит к желаемому результату, значит, без хирургического вмешательства вряд ли получится обойтись.
Несколько рецептов для лечения трофических язв:
- Довольно неплохо себя зарекомендовал татарник. Сухие листья верблюжьей колючки необходимо перемолоть до состояния трухи, а затем просеять, сложить в банку и разместить в темном месте. После обработки раны каким-нибудь аптечным средством (например, «Риванолом») нужно подуть на нее порошок и зафиксировать бинтом. Результат – язва подсыхает, а образовавшаяся корочка со временем отпадает.
- Средство на основе творожной сыворотки. Из домашнего молока нужно сначала сделать простоквашу, потом перелить полученный продукт в марлю и подвесить. Сыворотку рекомендуется использовать для смазывания язвочки, а творог – для прикладывания к пораженному участку.
- Стрептомицин. Несколько раздавленных таблеток могут не только избавить от боли, но и быстро заживить ранку.
Отеки на ногах являются патологическим процессом, вызывающим скопление в межклеточном пространстве различного объема жидкости. Внешне это явление похоже на припухлость.
- повышенная проницаемость стенок сосудов;
- нарушение лимфатического и венозного оттока жидкости, к которым приводит повышенное давление в этих сосудах;
- химический состав плазмы крови и тканевой жидкости не соответствует норме.
Отеки на ногах могут появиться ввиду нарушения гемодинамики в зоне осмотической регуляции. Местом расположения этих зон является предсердие, следовательно, результат их реакции на подобный сбой – значительное снижение кровотока в конечностях. Далее наблюдается реакция симпатической нервной системы, приводящая к повышению в крови уровня катехоламинов, снижающих выведение жидкости из тела и приводящих к сужению периферических сосудов.
Нельзя оставлять без внимания и роль эндокринной системы в процессе регуляции количества жидкости в организме. Если гипоталамус начинает вырабатывать антидиуретический гормон, то это неизбежно ведет к увеличению общего объема крови, циркулирующего по сосудам. Подобное изменение может привести к повышению давления, в том числе и гидростатического, что сильно усложняет эвакуацию из тканей лишнего количества жидкости. К тому же наличие большого объема крови растягивает сосудистые стенки, что ведет к повышению проницаемости и попаданию в ткани белковых молекул из кровеносного сусла. Результат – венозный застой, вызывающий спазм сосудов лимфатической системы, что еще больше затрудняет отток жидкости из тканей.
Пятно на ноге чешется – что делать? Для начала нужно выяснить причину его появления: определить, какое именно заболевание его вызвало. Первостепенное действие – это обращение к квалифицированному специалисту, который точно выяснит, почему кожный покров изменил цвет, и подберет необходимое лечение.
Гормональный сбой, заболевание какого-либо внутреннего органа или проявление аллергии – вот основные причины возникновения кожного высыпания. С появлением красных пятен периодически сталкивается каждый человек, но если они присутствуют на теле с рождения, то следует незамедлительно обратиться за помощью к сосудистому хирургу и флебологу.
Избавиться от пятен на теле можно посредством пересмотра собственного рациона питания. Исключение острых, копченых и жареных блюд может значительно освежить цвет кожи и улучшить ее состояние. Сухая болячка на ноге пройдет гораздо быстрее, если не расчесывать ее.
Ярко-розовая сыпь может быть спровоцирована недостатком витаминов. В данной ситуации рекомендуется: обильное питье, правильное питание (побольше свежих фруктов и овощей) и постельный режим.
Причиной недомогания может быть все что угодно, начиная от аллергической реакции на использование депиляционного крема или косметического средства и заканчивая неудобной обувью.
Болячки на ногах не проходят? Поврежденный участок тела заживет гораздо быстрее, если сразу же после того, как травма была получена, ее тщательно обработать. Особо тяжелые случаи требуют квалифицированной помощи со стороны медицинских работников, которые наложат швы в случае необходимости и помогут пострадавшему ценными советами и полезными рекомендациями.
Если квалифицированного специалиста поблизости нет, то для обработки поврежденного участка тела рекомендуется использовать любые антисептические средства, которые есть под рукой: зеленка, йод, перекись водорода и т. д. После обработки ранку следует покрыть временной стерильной повязкой. Перевязывать поврежденные участки нужно не реже 2 раз в день и помнить при этом, что для обработки влажных и сухих ран нужно использовать разные средства.
источник
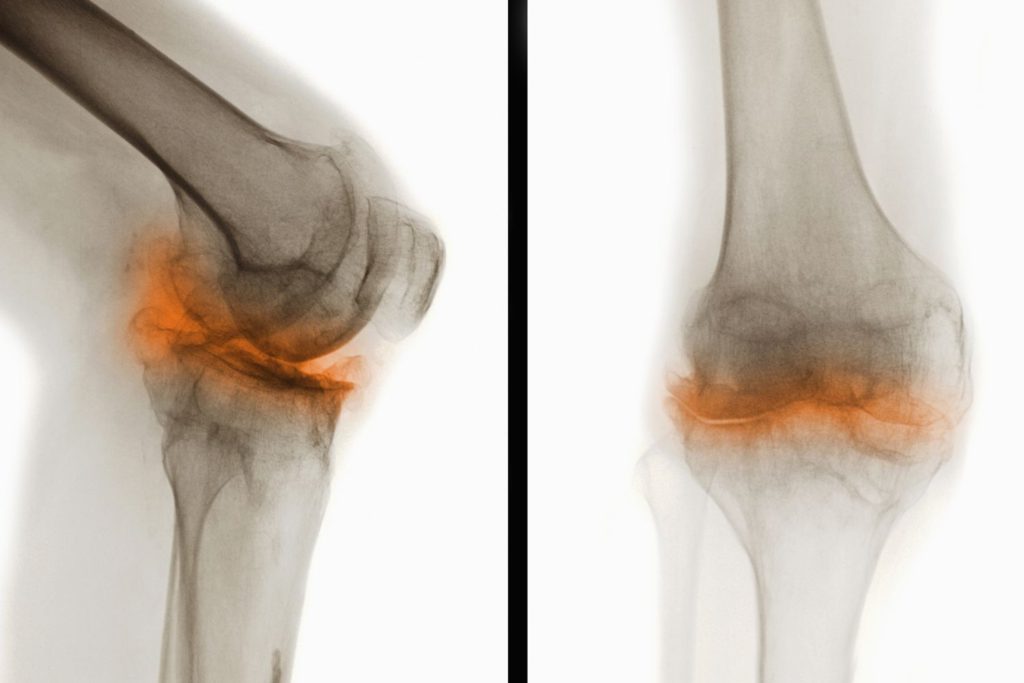
Различные поражения коленного сустава — частые патологии опорно-двигательного аппарата. Около 15% пациентов ортопедо-травматологических стационаров попадают туда именно из-за проблем с коленями. Давайте посмотрим, какие бывают болезни коленного сустава.
При отсутствии лечения некоторые травмы и заболевания колена могут приводить к снижению трудоспособности и даже инвалидности. Если вас беспокоят боли, скованность или другие неприятные симптомы – немедленно идите к врачу! Своевременная медицинская помощь поможет вам избежать тяжелых последствий.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
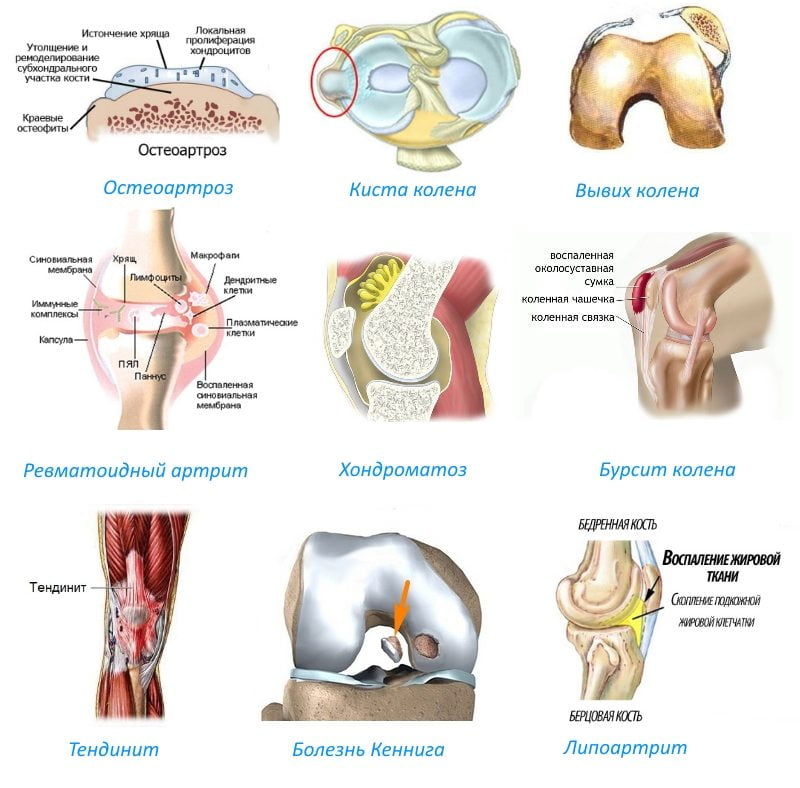
В зависимости от причин возникновения все болезни коленных суставов можно разделить на несколько больших групп. Для каждой из них характерны свой механизм развития и симптоматика.
Виды заболеваний коленных суставов:
- воспалительные. Характеризуются развитием инфекционного или асептического воспаления различных структур коленного сустава. Могут возникать в любом возрасте. Причины патологии — занесение инфекции в сустав или наличие воспалительного процесса в организме. Воспаление может быть как острым, так и хроническим. Воспалительные процессы также могут развиваться на фоне длительного течения остеоартроза;
- дегенеративно-дистрофические. Чаще встречаются у пожилых людей и лиц, которые постоянно выполняют тяжелую физическую работу. Дегенеративные процессы — это следствие старения организма, которое сопровождается замедлением метаболизма и кровообращения в суставах. Под действием провоцирующих факторов (физические нагрузки, нехватка кальция, обменные нарушения) суставные хрящи начинают разрушаться, что приводит к развитию патологии. Дегенеративно-дистрофические заболевания имеют хроническое, медленно прогрессирующее течение;
- травматические. Возникают сразу после травмы или позже, в более отдаленном периоде. Причиной может быть падение, ушиб, удар по колену или сдавление ноги тяжелым предметом. Травматические заболевания могут приводить к нарушению функционирования коленных суставов, трудностям при ходьбе и даже инвалидности. Их своевременное лечение помогает избежать нежелательных последствий;
- опухолевые. Новообразования в области колена могут быть доброкачественными и злокачественными. К первым относят остеому и остеохондрому, которые хорошо поддаются лечению. Ко вторым относятся множественная миелома, хондросаркома, остеогенная саркома. Как и любые злокачественных опухоли лечить их сложно. Развиваются они редко.
Не совсем правильно относить травмы к группе заболеваний, поскольку они таковыми не являются. Травматической болезнью называют совокупность симптомов, возникающих в ответ на множественные переломы костей или тяжелое повреждение внутренних органов.
По длительности течения и выраженности клинической картины врачи выделяют острые и хронические болезни колена. Для первых характерно внезапное начало, ярко выраженная симптоматика, хорошая реакция на лечение. Вторые развиваются постепенно, длительное время протекают бессимптомно, плохо поддаются консервативной терапии, нередко приводят к инвалидности.
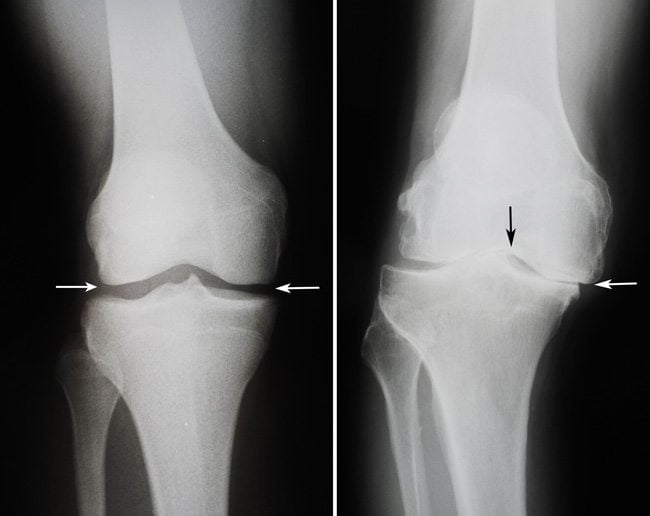
Таблица 1. Наиболее распространенные болезни коленей и их симптомы
| Группа | Заболевание | Отличительные признаки |
| Воспалительные | Синовит | Скопление патологического выпота в суставной полости, баллотирование надколенника и появление симптома флюктуации |
| Бурсит | Выраженная отечность, покраснение кожи, локальное повышение температуры, снижение амплитуды движений в колене | |
| Киста Бейкера | Появление опухолевидного образования в подколенной ямке. Легкий дискомфорт, незначительные трудности при ходьбе и сгибании конечности | |
| Артрит | Болезненные ощущения, незначительный отек и покраснение кожи. Снижение амплитуды движений, хруст при сгибании и разгибании колена | |
| Периартрит | Боль, легкая припухлость, узлообразные уплотнения в области колена, которые выявляются при пальпации | |
| Тендинит | Тупые боли в передней части колена, усиливающиеся при движениях и надавливании на связку надколенника | |
| Дегенеративные | Гонартроз | Стартовые боли, возникающие непосредственно при вставании. Легкая отечность и прогрессирующее нарушение подвижности суставов |
| Болезнь Кенига | Периодические артралгии, которые со временем появляются все чаще и становятся более выраженными | |
| Болезнь Осгуда-Шляттера | Боль в нижней части колена спереди, возникающая при надавливании на большеберцовую кость. Болезненные ощущения усиливаются при сильном сгибании и разгибании конечности, приседании | |
| Травматические | Разрывы менисков | Резкая локальная боль в колене, возникающая сразу после травмы.Трудности при ходьбе, ограничение подвижности в суставе |
| Повреждения связок | Болезненные ощущения, местное повышение температуры и отек в области колена с внешней или внутренней стороны, сзади под коленом или спереди | |
| Гемартроз | Выраженная гиперемия, увеличение объема сустава, сильная боль, положительный симптом флюктуации | |
| Последствия и осложнения травм | Дискомфорт, боли и неприятные ощущения в колене, возникающие через какое-то время после перенесенной травмы |
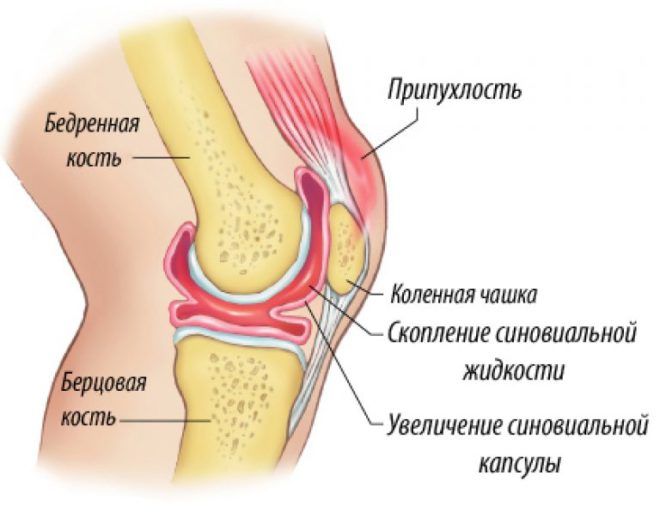
Синовит — острое воспаление синовиальной оболочки сустава, которое сопровождается скоплением жидкости в суставной полости. Собравшийся транссудат или экссудат вызывает чувство распирания, сильные боли, ограничение подвижности колена. Из-за всего этого больному становится трудно ходить.
Характерными симптомами заболевания являются баллотирование надколенника и наличие флюктуации при пальпации коленного сустава. Выявить и идентифицировать эти признаки может опытный врач. Для этого ему нужно лишь осмотреть и ощупать больное колено.
- серозный. Характеризуется скоплением невоспалительного транссудата. Развивается после легких травм, ушибов, падений на колено. Может иметь аллергическую природу или возникать на фоне хронических дегенеративно-деструктивных заболеваний суставов;
- гнойный. Сопровождается скоплением в суставной полости воспалительного экссудата. Причина гнойного синовита — занесение инфекции (чаще из внешней среды). Спровоцировать развитие патологии могут проникающие ранения колена, воспалительные заболевания кожи и мягких тканей нижних конечностей;
- серозно-фибринозный. Сопровождается образованием серозного выпота, в котором находятся фибриновые нити. Развивается после сильных ушибов, гемартрозов, вывихов, подвывихов коленного сустава;
- пигментно-виллезный. Возникает вследствие незначительных травм, приводит к пролиферативно-диспластическим изменениям синовиальной оболочки. В суставной полости может собираться до 200 мл выпота.
При скоплении небольшого количества невоспалительной жидкости синовит лечат консервативно. Больной сустав туго бинтуют, а нижнюю конечность иммобилизируют, придают ей возвышенное положение. Пациенту назначают УВЧ, электрофорез с новокаином или УФ-облучение. Если в суставной полости находится много выпота, человеку выполняют лечебную пункцию для его удаления.
При затяжном течении синовита больным назначают электрофорез с гиалуронидазой или фонофорез с кортикостероидами. Если патология имеет хроническую форму и доставляет человеку массу страданий, выполняют синовэктомию. В ходе операции врачи удаляют воспаленную синовиальную оболочку.
Бурсит – это острая, подострая или хроническая болезнь, для которой характерно воспаление суставных сумок коленного сустава. Поражаться может подкожная, подфасциальная или подсухожильная сумка. По характеру выпота бурсит бывает гнойным, серозным, геморрагическим и фибринозным. Клиническая картина заболевания зависит от его причины, формы и характера скопившейся жидкости.
- боль в области коленной чашечки, усиливающаяся при движениях;
- боли при сгибании и разгибании колена;
- отечность, покраснение кожи, повышение температуры в области коленного сустава;
- снижение трудоспособности, ухудшение сна;
- головная боль, лихорадка, слабость, апатия, потеря аппетита и другие признаки интоксикации (при гнойном бурсите).
Какова тактика лечения бурсита? При легком течении болезни на колено накладывают давящую повязку, а нижней конечности обеспечивают полный покой. Вместе с этим могут применять медикаментозное лечение и физиотерапию.
При остром гнойном и тяжелом хроническом бурситах выполняют лечебную пункцию. В ходе манипуляции скопившийся выпот удаляют, а суставную полость промывают растворами антисептиков и антибиотиков. После операции человек проходит непродолжительную реабилитацию.
Среди всех бурситов выделяют кисту Бейкера. Патология развивается на фоне воспалительных болезней коленных суставов. Причинами могут быть травмы, гонартроз, ревматоидный артрит, хронический синовит. У людей с кистой Бейкера в подколенной ямке формируется большое опухолевидное образование. Оно вызывает дискомфорт и некоторые трудности при ходьбе. Заболевание имеет хроническое течение.
Для патологии характерно воспаление околосуставных тканей (сухожилий, связок, мышц, капсулы) без вовлечения в процесс самого сустава. Патология чаще встречается у людей старше 50 лет. Заболевание нередко сопровождается отложением солей кальция в связках и мышечных сухожилиях.
Факторы, способствующие развитию периартрита:
- постоянные переохлаждения;
- тяжелая физическая работа;
- длительное ежедневное пребывание на ногах;
- частая травматизация коленей;
- малоподвижный образ жизни;
- эндокринные и гормональные нарушения;
- атеросклероз;
- хронические артриты, артрозы.
Для данного заболевания коленного сустава более характерно хроническое течение. Лечат патологию с помощью медикаментозных средств, тепловых и физиотерапевтических процедур. При тяжелом течении болезни показано хирургическое вмешательство. В ходе операции врачи удаляют спайки и кальцификаты, ограничивающие подвижность сустава.
Не путайте термины периатрит и полиартрит. Это разные понятия. При периартрите воспаляются околосуставные ткани, при полиартрите – сразу несколько суставов разной локализации.
Термин «артрит» объединяет обширную группу воспалительных поражений коленного сустава. Изолированные гонартриты встречаются довольно редко. Они развиваются после травматических повреждений или на фоне других заболеваний суставов колена. Они могут быть следствием синовита, гемартроза, разрыва мениска, деформирующего остеоартроза и т. д.
Чаще всего гонартриты возникают у лиц с полиартритом – множественным поражением суставов различной локализации. К острому воспалению могут приводить перенесенные инфекционные заболевания и ИППП (хламидиоз, уреаплазмоз, микоплазмоз). Хронические воспалительные процессы обычно развиваются на фоне ревматоидного артрита, подагры, остеоартрита, некоторых других патологий.
Основные симптомы данной группы болезней коленных суставов:
- ограничение подвижности колена;
- боли, интенсивность которых зависит от тяжести патологии;
- легкая отечность мягких тканей;
- покраснение кожных покровов вокруг колена;
- локальное повышение температуры,
- неприятный хруст в колене при движениях.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В зависимости от причины и механизма развития выделяют несколько видов гонартрита.
Возникает из-за проникновения патогенных микроорганизмов в суставную полость. Микробы могут заноситься из внешней среды при травмах или оперативных вмешательствах. Также они могут попадать туда из очагов инфекции в организме гематогенным или лимфогенным путем. Инфекционный артрит обычно сопровождается скоплением гноя, удалить который можно с помощью пункции.
Обычно развивается после перенесенных урогенитальных и кишечных инфекций. Патология чаще всего поражает мужчин в возрасте 20-40 лет. Причина реактивного артрита — повреждение тканей сустава иммунными комплексами. В суставной полости скапливается негнойный транссудат. Реактивный гонартрит обычно хорошо поддается консервативному лечению.
Поражает в основном женщин, которые более 10 лет страдают ревматоидным артритом мелких суставов кисти. Такой гонартрит имеет хроническое, медленно прогрессирующее течение. Медикаментозная терапия позволяет облегчить самочувствие больной и замедлить развитие болезни. Однако полностью вылечить болезнь невозможно.
Для подагры характерен острый рецидивирующий артрит пястно-фалангового сустава большого пальца стопы. В некоторых случаях может развиваться гонартрит. Причина — отложение солей мочевой кислоты в тканях суставов. Для успешной борьбы с подагрической формой требуется специальная диета и медикаментозная терапия.
Воспаление коленного сустава возникает вследствие кровоизлияний в синовиальную полость, разрывов связок, отрывов менисков, повреждений хрящей или суставной капсулы. Непосредственная причина развития патологии — занесение инфекции или механическая травматизация сустава.
Тендинитом называют воспалительное поражение сухожилий с их последующей дегенерацией. В процесс вовлекается собственная связка надколенника. Патологией страдают в основном спортсмены и лица, ведущие активный образ жизни. Тендинит считается профессиональным заболеванием футболистов, теннисистов, баскетболистов, легкоатлетов и т. д.
- боли, которые усиливаются при активных движениях и исчезают после отдыха;
- неприятные ощущения при надавливании на пателлярную связку;
- локальная отечность, покраснение кожи;
- незначительное ограничение движений в колене.
Чтобы избавиться от тендинита, больному требуется на время отказаться от физических нагрузок и занятий спортом. Человеку рекомендуют покой, а пораженный сустав иммобилизируют с помощью гипсовой или пластиковой лангеты. Из лекарственных препаратов обычно назначают нестероидные противовоспалительные средства (Диклофенак, Ибупрофен) в мазях или таблетках. После затихания воспалительных процессов к лечению добавляют ЛФК, массаж, физиотерапию.
Если болезнь сопровождается нестерпимыми болями в коленном суставе, пациенту выполняют лекарственную блокаду. Ее суть заключается в инъекционном введении стероидных гормонов (Гидрокортизон, Дипроспан). Кортикостероиды оказывают мощное противовоспалительное и обезболивающее действие, помогая быстро победить болезнь.
Наиболее распространенная болезнь коленных суставов. По статистике, каждый третий человек, имеющий проблемы с коленями, страдает именно от этой патологии. Деформирующий остеоатроз обычно развивается в возрасте более 40 лет. Чаще всего страдают женщины, спортсмены, лица с избыточной массой тела и люди, выполняющие тяжелую физическую работу.
Деформирующий гонартроз – это хроническое дегенеративно-дистрофическое заболевание, ведущее к постепенному разрушению внутрисуставных хрящей. При отсутствии адекватной терапии патология ведет к прогрессирующему снижению работоспособности и даже инвалидности. Но правильное своевременное лечение не позволяет избавиться от остеоартроза, а всего лишь замедляет его развитие.
На начальных стадиях симптомы этой болезни коленного сустава слабо выражены или вовсе отсутствуют. Со временем больного начинают беспокоить ноющие боли в суставе, возникающие после резкого вставания со стула, во время ходьбы, при подъеме по лестнице. Вскоре заболевание приводит к выраженному нарушению подвижности колена.
Таблица 2. Степени развития гонартроза
| Степень | Клиническая картина | Лечение | Течение и прогноз |
| I | Периодические несильные боли, исчезающие после отдыха. Незначительная, быстропроходящая отечность. Отсутствие деформации | Коррекция образа жизни, лечебная физкультура, ношение ортопедической обуви. Обезболивающие мази, хондропротекторы в виде таблеток | Не мешает человеку вести привычный образ жизни. Вызывает некоторый дискомфорт при физических нагрузках. При адекватном лечении не прогрессирует и не приводит к осложнениям |
| II | Частые выраженные боли, характерный хруст. Появление скованности, затрудненности при движениях. Начальная деформация коленных суставов | ЛФК, физиотерапия, массаж. Применение обезболивающих, противовоспалительных средств, хондропротекторов, препаратов кальция. Фонофорез с гидрокортизоном или внутрисуставное введение кортикостероидов | Затрудняет выполнение простых действий и мешает человеку вести привычный образ жизни. Правильное консервативное лечение улучшает состояние больного, приостанавливает разрушение суставных хрящей |
| III | Постоянные сильные боли при ходьбе, резкое ухудшение подвижности колена. Заметное увеличение объема, деформация сустава | Лекарства, ЛФК, медикаментозная терапия малоэффективны. Они незначительно облегчают самочувствие человека, но не помогают полностью избавиться от неприятных симптомов | Вызывает резкое снижение трудоспособности. Чтобы избавиться от постоянных болей, снова начать нормально ходить, человеку требуется операция |
Особенность патологии — ее развитие в молодом возрасте. Болезнью Кенига страдают мужчины 15-30 лет. Считается, что заболевание возникает из-за локального нарушения кровообращения в костях, вызванного тяжелыми физическими нагрузками или травмами. Это приводит к появлению зоны некроза (омертвения) в суставном хряще. В последующем поврежденный участок хряща отрывается и начинает мигрировать по синовиальной полости.
Основной симптом болезни коленных суставов — артралгия. Поначалу боль появляется периодически, имеет ноющий характер. Со временем она усиливается, а вскоре становится постоянной. При отсутствии лечения у человека развиваются синовит и деформирующий остеоартрит.
Наиболее современным эффективным методом лечения болезни Кенига является артроскопия коленного сустава. С помощью этой операции можно удалить фрагменты хряща, провести ревизию суставной полости.
Патология относится к остеохондропатиям – заболеваниям коленного сустава, которые сопровождаются асептическим разрушением костной ткани. Повреждается ядро большеберцовой кости. Причина — частая травматизация нижних конечностей в период активного роста скелета. Болезнью Осгуда-Шляттера страдают в основном мальчики и парни в возрасте 10-18 лет. Поражаться может одно или сразу оба колена.
- резкая боль в колене при крайнем сгибании/разгибании ноги;
- неприятные ощущения при надавливании на бугристость большеберцовой кости;
- легкая отечность мягких тканей, локальное повышение температуры;
- трудности при поднятии по лестнице, приседании, езде на велосипеде.
Заболевание в большинстве случаев проходит самостоятельно спустя 1-2 года. Дети выздоравливают, как только у них завершается формирование скелета — к 17-19 годам. В некоторых случаях ребенку требуется лечение. При выраженной деструкции большеберцовой кости показано хирургическое вмешательство. Во время операции врачи удаляют разрушенные костные фрагменты.
Травматические повреждения менисков, связок или других структур нельзя отнести к болезням суставов коленей. Как мы уже выяснили, «травма» и «заболевание» являются разными понятиями. Однако первые могут приводить ко вторым. К примеру, после ушиба или падения у человека может развиваться синовит, тендинит, бурсит, артрит, остеоартроз и т. д. У лиц молодого возраста регулярная травматизация коленей может приводить к развитию болезни Кенига или Осгуда-Шляттера.
Прежде чем приступать к лечению каких-либо заболеваний коленных суставов, необходимо поставить правильный диагноз. Сделать это может только врач (травматолог, ортопед или хирург) после тщательного осмотра и обследования. В большинстве случаев выяснить причину болей в колене можно лишь с помощью инструментальных методов исследования.
Методы, которые используют для диагностики болезней коленных суставов:
- осмотр и пальпация. Позволяют выявить гиперемию, отечность мягких тканей, болезненность в тех или иных местах. Особенности болевого синдрома позволяют заподозрить определенную патологию, поставить предварительный диагноз;
- рентгенография. Информативна при переломах костей, хронических артритах, остеоартрозе и т. д. Дает возможность выявить нарушение целостности или очаги деструкции в костях, формирующих коленный сустав;
- КТ и МРТ. Наиболее информативные визуализирующие методы исследования. Позволяют выявить практически любые патологические изменения в костях, суставной капсуле, связках, менисках и т. д.;
- лечебно-диагностическая пункция. Показана при наличии выпота в синовиальной полости. Исследование удалённой жидкости помогает получить представление о характере воспалительного процесса;
- артроскопия. Дает возможность увидеть повреждение внутрисуставных структур. В ходе вмешательства врачи обычно устраняют обнаруженную проблему. Операция является малоинвазивной, то есть проходит с минимальной травматизацией тканей.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
З дравствуйте, уважаемые читатели! С возрастом, все большее количество людей жалуется на х, эта проблема существует у всех народов, несмотря на национальность и социальное положение. Люди пытаются лечить такие заболевания различными способами, кто-то народными, кто-то медикаментозными.
Эффективных способов много, но прежде чем приступать к терапии, нужно разобраться с причинами возникновения этих недугов, их симптомами, посоветоваться с врачом. Главное, не приступать к процессу восстановления, без предварительной врачебной консультации, иначе есть угроза остаться инвалидом. Болезни коленного сустава, какие бывают, как их распознать, какие рекомендации по их лечению проверены временем?
Симптомы у таких «болячек» могут быть совершенно разными. Разные люди реагируют на дискомфорт в коленных суставах по-своему. Одни при малейшей травме или легкой боли тут же бегут к доктору, другие неделями терпят, надеются, что оно «само пройдет». Итог — вторая группа рискует оказаться на больничной койке и даже получить инвалидность. Как этого избежать и вовремя распознать угрозу? Давайте я помогу разобраться.
Первыми «ласточками» в симптомах суставных «болячек» бывают:
- Постоянные острые или ноющие боли в коленях. Они могут бытьт различной силы и продолжительности, но игнорировать их врачи не рекомендуют;
- Различные уплотнения или опухлости в районе коленей.
- Нарушение подвижности этой области, особенно по утрам. Ноги с трудом разгибаются или сгибаются, пока человек не «расходится».
Щелчки или хруст в области коленей. Чаще всего это можно слышать при больших нагрузках на ноги.
При своевременном обращении к врачу, можно выявить ранние стадии различных недугов, которые на этом этапе легче поддаются лечению. Некоторые из них могут быть врожденными, а некоторые — приобретенными. Получить такие «болячки», можно «благодаря» климату, особенностям географического положения места проживания или химическим особенностям местной воды. Еще причиной могут быть физические нагрузки и травмы, с ними связанные.
Врачами признаны две самые распространенные проблемы с коленями: артрит и артроз. Они очень похожи по симптоматике, но отличаются по природе происхождения.
Артрит. Не зависит от возраста человека, ему подвержены как молодежь, так и люди преклонного возраста. После 60-ти лет этой проблемой поражена половина всего населения. Возникает недуг из-за микроорганизмов, вызывающих воспаление коленного сустава. Этот процесс может длиться долго и перейти в гнойную форму.
Артроз . Проще говоря — это нарушение цельности коленного хряща, что приводит к его преждевременному стиранию и болезненным ощущениям. Больше всего ему подвержены люди после сорока лет, особенно женщины. Способствуют этому лишний вес, мениски. У молодых людей причиной возникновения такого недуга обычно бывают травмы или повышенные физические нагрузки.
Далее идут менее распространенные проблемы:
Бурсит . Это воспаление синовиальных сумок, сопровождающееся накоплением там жидкости. Причинами возникновения такого заболевания обычно бывают ссадины, мелкие травмы, ушибы, мелкие раны. Сначала жидкость потихоньку скапливается в синовиальных сумках. Потом возникает отечность, вызывающая болевые ощущения. В некоторых случаях для определения этого недуга требуется рентгеновское обследование.
Тендинит . Воспаление, возникающее в связках или сухожилиях. Ему подвержены не только люди, но и лошади, а также некоторый крупный рогатый скот. Причины возникновения нужно искать в микротравмах, неправильно сформировавшихся сухожилиях, неправильной осанке, последствия артрита.
Рассекающий остеохондрит . Омертвление участка кости возле хряща, если затронута бедренная часть, то заболевание называют болезнью Кенига, а если пострадал надколенник, то это называется болезнью Левена. Этому заболеванию более всего подвержены спортсмены.
Хондропатия, менископатия, тендопатия . Характеризуются посттравматическими или дистрофическими изменениями тканей колена без воспалительного процесса. Сопутствующая артрозам проблема, но может возникать самостоятельно. Обычно обнаруживается уже в запущенном состоянии, поэтому лечится долго.
Болезнь Осгуда-Шлаттера . Это поражение бугристости большеберцовой кости. Поражает детей и подростков, особенно активных спортсменов. Мальчики страдают намного чаще девочек. Болезнь часто проходит с окончанием процесса роста скелета.
Не стоит забывать о более редких проблемах:
После обследования и постановки правильного диагноза наступает фаза назначения метода эффективного лечения. Цель правильного лечения – это устранение причин, вызывающих болевые ощущения, и восстановление структуры и функциональности колена. Болезни коленного сустава, какие бывают методики лечения? Я постараюсь помочь в этом разобраться, быстро и в понятной форме.
Физиотерапия. Эффективная и наименее затратная методика восстановления, которая требует постоянства и упорства. Нужно постоянно выполнять специальные упражнения, прописанные доктором. Даже после выздоровления требуются профилактические занятия для потенциально больных мест.
Оперативное вмешательство. Если проблема обнаружена на той стадии, когда обычные методы лечения не помогают, прибегают к кардинальному способу – хирургическому вмешательству. Любое вмешательство в организм человека — это нежелательный процесс, но часто он является единственным средством, которое может помочь больному. Но операцию нельзя проводить пока не сойдут припухлости и отечности.
Я постарался привести наиболее распространенные недуги и причины их возникновения в этой статье. Надеюсь, данная информация кому-то будет полезна. Если да, то делитесь статьей с друзьями, подписывайтесь на обновления сайта, ведь впереди будет еще много полезной информации.
источник
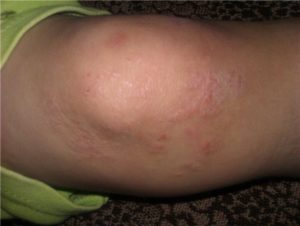
Болячки на коленках – распространенное явление, причиняющее не только определенные косметические и визуальные неудобства, ощущение уязвимости и неполноценности (особенно в летний период), но и болевые ощущения.
Состояние нижних конечностей – фактор, который влияет не только на психологическое состояние, но и на трудоспособность и жизненный тонус. Человеку трудно выполнять любую работу, связанную с физическими усилиями, если у него на локтях и на коленях есть болячки. При сидячем образе жизни – это не только источник психологического дискомфорта, но и обстоятельство, препятствующее умственной деятельности.
Единого ответа на вопрос о способе лечения не существует, потому что причиной появления могут быть поводы самой разной этиологии. В зависимости от того, простая ли это ссадина, полученная при падении, вирусная инфекция вроде герпетической, кожное или наследственное заболевание, и определяется дальнейшая врачебная тактика.
Герпес на колене потребует антибактериальных препаратов и иммуностимуляторов, трофическая язва будет появляться, если не устранить основную причину, а псориаз неизменно будет присутствовать, чем ни намазать больное место.
Даже посоветовать, к какому специалисту обращаться нельзя со 100% уверенностью, потому что может потребоваться терапевт, эндокринолог, дерматолог или иммунолог. Поэтому первое, с чего нужно начинать лечение болячки – тщательная диагностика и достоверная причина появления.
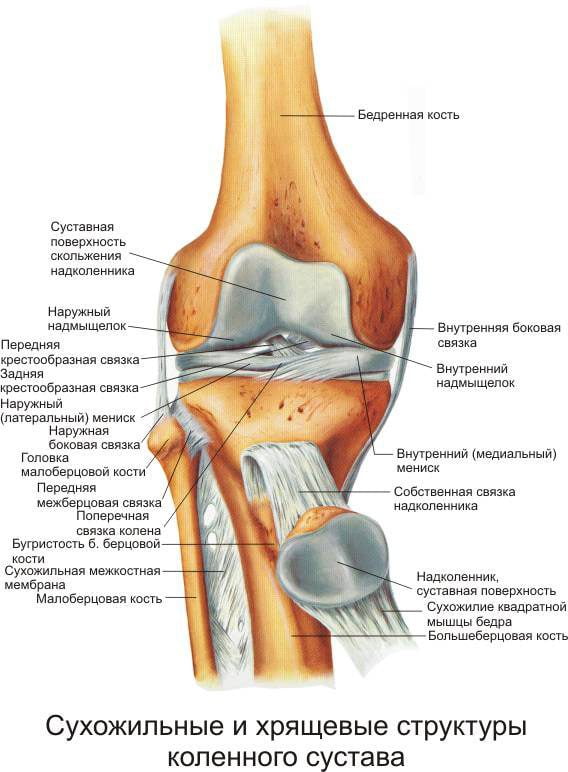
Колено и локоть – упрощенное название двух сложных суставов, от которых зависит функциональность верхней и нижней конечности. Функция сгибания и разгибания и практически полное отсутствие сальных желез, выступающие костные сегменты, предназначенные для защиты сустава от повреждения – все это причины, из-за которых на локтях и коленях кожные поражения появляются чаще, чем в других местах. И представляют опасность для здорового состояния организма.
Частое травмирование, падения, удары о выступающие поверхности, потертости от соприкосновения с одеждой во время работы сустава приводят не только к возникновению болезненных образований на коленках, но и к возникновению шрамов при неумелом или некорректном лечении. Но для того чтобы правильно лечить заболевание, и чтобы не образовался шрам, нужно определить тип повреждения кожи, его естественное или патологическое происхождение.
По характеру деформации естественного кожного покрова выделяют несколько самых распространенных:
- Ссадина или рана со стесанной поверхностью, полученная в результате травмирования. Патогенный агент присутствует только при занесении в ранку инфекции и вызывает нагноение или воспаление. При условии своевременно оказанной помощи (промывании, обработке дезинфицирующими средствами и наложенной, при необходимости, повязки) поврежденная поверхность быстро заживает. Намазать после такой болячки на коленке, чтобы не было шрамов, можно любой мазью с рассасывающими свойствами, подойдет и Медерма, и Ферменкол, и самая простая и дешевая Гепариновая. Если ссадина неглубокая и правильно обработана, не возникнет ни шрамов, ни нагноений.
- Аллергическая сыпь возникает в результате контакта с потенциальным аллергеном. При этом беспокоят только местные симптомы – зуд, покраснение, отечность пораженной ткани. В зависимости от степени развития аллергической реакции применяются антигистаминные препараты, противозудные мази местного назначения. Но если не устранен возможный провокатор, зуд будет усиливаться, сыпи увеличиваться в размерах и создавать визуальную бугристость, могут появиться волдыри. Появление болячки на коленке, зажившей с волдырями, в которые развилась аллергическая сыпь, требует не только сиюминутного лечения до устранения симптомов, но и гипоаллергенной пищи, диеты, осторожности в тактильных контактах.
- Потертость – характерное состояние кожи, возникающее от постоянного соприкосновения с синтетической или грубой тканью, раздражающими факторами на рабочем месте или характером профессиональной деятельности. Можно использовать средства для смягчения кожи и ее регенерации, но наилучший выход – устранение негативного контакта, иначе они могут так и не зажить. Для потертости кожи характерна гиперемия и загрубелость, но волдырь, зуд и отечность характерны для аллергии.
Эти причины возникновения могут болеть, чесаться и доставлять неприятные ощущения, но относятся к числу устранимых. Потертость и ссадину можно вылечить в домашних условиях, при появлении сыпи с подозрением на аллергию уже необходимо посоветоваться с врачом. Получить рекомендации по устранению предполагаемой аллергической реакции и исключить инфекционные заболевания, для которых сыпь – тоже характерный признак. Это может быть краснуха, корь, ветряная оспа, грибковая или бактериальная инфекция.
Намного сложнее обстоит дело, если причиной появления патологического состояния кожи на колене или локте стала хроническая, наследственная, или соматическая болезнь. К их числу относятся лишаи, трофические язвы, псориаз и экзема. У каждой из этих патологий своя этиология, но бывают очень схожие симптомы. Некоторые виды трофических поражений неспециалисту трудно отличить от внешних проявлений экземы или даже контактного дерматита.
Герпес–вирус, которым поражено значительное количество народонаселения планеты, но он спокойно существует в организме, пока не наступают благоприятные условия для его активизации. В значительных стадиях развития – это непросто безобидная язвочка на губе, это и опоясывающий лишай, который сопровождается обильными высыпаниями на коже с сильным болевым симптомом.
У большинства людей он проходит самопроизвольно, у некоторых способен перейти в постоянную форму, именуемую постгерпетической невралгией. Фото лишая под коленкой может дать приблизительное представление о негативных последствиях.
Трофическая язва – следствие определенных системных заболеваний, сопровождающихся нарушением питания кожного покрова, гипоксемией и застойными явлениями. Ее можно лечить и нужно это делать, но болезный процесс устраняется комплексным методом, от регуляции питания и наложения эластичной повязки, до местных лечебных повязок и кортикостероидной терапии, а таким систематическим лечением может заняться только врач.
Фото запущенной язвы может привести в ужас и человека с крепкими нервами. Иногда ее лечат трансплантацией кожи или хирургической коррекцией вен.
Экзема и псориаз – болезни до сих пор окончательно не выясненной этиологией. Псориаз иногда считают наследственной патологией, заложенной на генном уровне. Псориаз и экзема на локтях и коленях проявляются при запущенной форме заболевания, когда пациент долго не обращался к врачу. Сильно запущенная экзема приводит к болевому синдрому, нагноению и инфицированию, процесс распространяется и дальше. Чтобы вылечить запущенную форму, приходится лишать пациента многих факторов привычной жизни.
Лечение экземы и псориаза проводится только под врачебным контролем и требует тщательного и скрупулезного соблюдения всех рекомендаций.
Чтобы после повреждений кожных покровов не оставалось шрамов, применяемые мази должны сочетать противовоспалительные и антимикробные свойства. В них должны быть антисептические, антибактериальные и обезболивающие компоненты. Вот некоторые примеры.
В основе средства – депротеинизированный диализат, выделяемый из крови молочных телят. Этот компонент помогает активизировать обменные процессы в кожных покровах, улучшает качественные характеристик проницаемости тканей. Также в результате применения мази усиливается выработка собственных коллагеновых волокон, что, в свою очередь, способствует регенерации и восстановлению клеток.
Мазь способствует заживлению ран, глубоких порезов и других повреждений. Ранозаживляющие свойства обеспечиваются депротеинизированным диализатом, как и в предыдущем средстве.
Подобно Солкосерилу, Актовегин способствует активизации восстановлению поврежденных тканей, нормализует течение обменных процессов в тканях, что незаменимо для скорейшего восстановления целостности кожных покровов после повреждения.
Следует помнить, что Актовегин не рекомендован людям, склонным к развитию отеков, имеющие сердечную недостаточность, а также индивидуальную непереносимость компонентов.
Действующее вещество – декспантенол. Это вещество оказывает ярко выраженной смягчающее, регенерирующее и противовоспалительное действие. Активно применяется в практике лечения разнообразных ран у детей и беременных женщин. Безопасный состав позволяет использовать мазь длительное время.
Этот силиконовый гель активно применяется для рассасывания шрамов и рубцов, образовавшихся не только в результате травмы, но и после оперативного вмешательства. Средство следует наносить на кожу тонким слоем, чтобы оно полностью впитался.
Бюджетное средство для устранения рубцов. Главным компонентом мази является гепарин натрия, обладающий ярко выраженным обезболивающим и антикоагулянтными свойствами.
Если болячка на колене не проходит длительное время и причиняет беспокойство, без помощи медиков уже не обойтись.
источник
Сонник Болячки язвы на коленях приснилось, к чему снится во сне Болячки язвы на коленях? Для выбора толкования сна введите ключевое слово из вашего сновидения в поисковую форму или нажмите на начальную букву характеризующего сон образа (если вы хотите получить онлайн толкование снов на букву бесплатно по алфавиту).
Сейчас вы можете узнать, что означает видеть во сне Болячки язвы на коленях, прочитав ниже бесплатно толкования снов из лучших онлайн сонников Дома Солнца!
Скорая болезнь и ухудшение в делах.
Представьте, что вы обмываете болячки живой водой и язвы затягиваются и исчезают.
Стоять на коленях — к неприятностям.
Поранить колено — к помехам в профессиональной деятельности.
Наросты на коленях — к напрасным заботам.
Сидеть на коленях мужчины — для женщины к благополучию.
Держать на коленях мужчину — вы можете остаться без помощи.
Держать на коленях девушку, молодую женщину — для мужчины к успеху в делах.
Сидите у кого-то на коленях — такой сон означает комфортную безопасность от раздражающих вас дел.
Слишком велики ваши колени снятся вам — означает неудачу в делах.
Жесткие и болезненные колени — вас ожидают неприятности.
Стройные и гладкие собственные колени — для женщины такой сон обещает ей множество поклонников, но ни один из них не предложит ей руку и сердце.
Держать кого-то на коленях — для молодой женщины ее ожидает нечестная критика.
Змею на коленях — для женщины в реальной жизни она будет унижена врагами.
Кота у себя на коленях — для женщины может соблазнить враг.
Несчастливое предзнаменование. Стоять на коленях — к унижению. Подгибаются колени — напряжение последних дней приведет к обострению хронического заболевания. Любоваться коленями — напрасное ожидание взаимности, внимание противоположного пола к вам пустое. Сидеть у кого-то на коленях — вам будет отказано в поддержке влиятельного лица. У вас сидят на коленях — осуждение людей, чье мнение вам дорого. Быть раненым в колено — деловой партнер выйдет из дела. Ползать на коленях — потеря источника постоянного дохода. Колени болят — на смену радости и счастья придет боль и разочарование. Грязные — ваше поведение станет причиной семейного скандала.
Представьте, что вы поднимаетесь с колен и надеваете на них кожаные щитки.
Мужчина видит на себе язвы – к большим успехам.
Девушка видит на себе язвы – к замужеству.
Молодой человек видит у себя язвы – к знакомству с будущей невестой.
Больной видит у себя язвы – к скорому выздоровлению.
Преступник видит у себя язвы – к скорому освобождению.
Торговцу язвы предвещают беду.
Видеть, как лечишься от язвы, – к несчастью.
Если болячка на вашем теле, то вас ждут неприятности из-за наговора на вас.
Если болячка у другого — вы напрасно о ком-то думаете плохо, этот человек чист перед вами.
Если во сне вы опустились на колени перед кем-то – значит, наяву вам предстоит встреча с этим человеком, в ходе которой вам придется о чем-то его попросить. Ползать на коленях, собирая что-то на земле или на полу, означает вашу растерянность в трудной ситуации и необходимость обратиться за помощью к друзьям.
Сидеть у кого-то на коленях предвещает, что вас пригласят в гости к родственникам, которых вы не хотели бы видеть. Сажать на колени детей – вас ждут радостные события в семье.
Увидеть на своих коленях гадюку – наяву раскроете направленный против вас заговор. Если во сне к вам на колени запрыгнул кот – вам угрожает опасность быть соблазненной, если мышь – вы вскружите голову мужчине, который вам небезразличен.
Значение сна относится к тому человеку, на теле которого вы видите язвы. Нарывающие язвы — неприятности на работе. Сухие, заживающие — ваши проблемы скоро разрешатся. Кровоточащие язвы предвещают мелкие, но неприятные проблемы с родственниками; возможны раздоры в семье. Если язвы чешутся — о вас распускают несправедливые сплетни. Когда снятся язвы в виде стигматов, имитирующих раны Христа от гвоздей, это предвещает какое-то необычное событие, которое перевернет всю вашу жизнь.
Представьте, что вы мажете язвы целебным бальзамом и они затягиваются на глазах.
Увидеть кого-то сидящим на коленях — означает приятную безопасность от нежелательных встреч.
Если молодая девушка видит во сне, что она держит кого-то на коленях, она подвергнется резкому осуждению.
Если она увидит на своих коленях змею — это грозит ей унижением, которое причинят ей враги; если же она увидит на коленях кота; — ей грозит опасность быть соблазненной.
источник
Время от времени боль в колене во время его сгибания чувствуют многие люди. Иногда возникает и боль в колене при ходьбе. Это вполне логично, ведь на коленные суставы практически всегда приходится большая нагрузка. Следовательно, они — одни из наиболее уязвимых суставов в организме человека. Но все же следует знать, когда и по каким причинам возникает боль в колене, и как можно от нее избавиться.
Болевые ощущения в колене могут проявляться по-разному. Прежде всего, их интенсивность зависит от типа повреждения, а также от его серьезности. Иногда человек жалуется на то, что после интенсивных спортивных тренировок начала появляться ноющая боль в колене ночью, или незначительная боль развивается в процессе физического напряжения. Тем не менее, чуть позже человека может начать беспокоить уже постоянная сильная боль, как в колене, так и сзади. Поэтому важно определить причины ноющей боли на начальном этапе. Иногда для того, чтобы унять боль, достаточно только провести некоторые процедуры. Но в случае разрыва связок или сухожилий, как правило, не обойтись без хирургического лечения. В любом случае если человеку очень сильно болит колено, не следует ждать, что симптом исчезнет самостоятельно. Но прежде чем решать, что делать и чем лечить боль, следует провести правильную диагностику и рассказать доктору обо всех особенностях боли. В первую очередь, нужно сообщить, болит ли колено при сгибании, беспокоит ли боль или дискомфорт по ночам, проявляются ли болевые ощущения ниже колен и т.д.
Причины боли в коленном суставе могут быть разнообразными. Резкая боль в колене часто развивается после повреждения связок в результате серьезной травмы. Однако сильная боль в коленном суставе может проявляться по-разному, так как строение сустава очень сложное. В колене всего есть четыре связки, соединяющие бедренную кость с малоберцовой костью и костями голени. При разрыве одной из этих связок возникает острая боль в области, которая была травмирована. Это чаще всего случается у спортсменов. В таком случае боль на протяжении длительного времени беспокоит человека при ходьбе, а во время бега дискомфорт остается еще дольше.
Еще две связки пересеченно располагаются внутри колена. Эти две крестовидные связки, передняя и задняя, соединяются у передней части голени. При разрыве передней связки в колене происходит хруст. Далее возникает резкая и сильная боль, после чего в области колена развивается опухоль. После получения такой травмы необходимо сразу остановиться, так как поврежденные места настолько сильно болят, что колено теряет устойчивость.
Если рвется задняя крестовидная связка в суставе ноги, то боль, как правило, менее интенсивная. При такой травме проявляется боль в колене сбоку с задней стороны и ощущение неустойчивости.
Еще одна причина боли в колене — это повреждение мениска, то есть хряща, который сгибается в коленном суставе. Такое повреждение может произойти в разных частях мениска, но в любом случае у человека возникает опухоль.
Иногда при повреждении колена воспаляются мешочки с жидкостью, которые обеспечивают гладкое скольжение связок и сухожилий. В таком случае речь идет о бурсите, при котором может проявляться как боль под коленом спереди, так и сзади. При бурсите в области развития воспаления появляется припухлость, покраснение. Человек чувствует боль при приседании, при вставании на колени, а также при разгибании пораженного колена. Бурсит может развиваться под чашечкой колена (так называемый предчашечный бурсит), а при его заражении появляется очень сильная опухоль, общее недомогание и лихорадка. Если инфекция поражает зону под левым или под правым коленом сзади, то, боль с внутренней стороны колена становится интенсивной, когда человек идет вверх или вниз по лестнице.
При травмах, ранах или дегенерации хряща или кости их части могут отделяться и находиться свободно в чашечке. Человек не задумывается о том, как лечить это состояние, до тех пор, пока свободное тело не начинает мешать движению сустава. В этом случае и появляются болевые ощущения.
При смещении коленной чашечки человек отмечает ненормальное положение чашечки: она становится перпендикулярно к правильному положению. Симптомы этого явления — боль, вздутие в области поражения, сильный дискомфорт при вытягивании ног и при ходьбе. Смещение чашечки колена, которое случилось один раз, часто повторяется в будущем. Поэтому врачи советуют делать специальные упражнения, направленные на поддержку мышц.
При расширении коленного сустава вследствие травмы колено растягивается и может сгибаться в обратную сторону. Для такого повреждения характерно возникновение опухоли, также человека беспокоит боль с внутренней стороны колена. Эта травма опасна и тем, что ведет к частичному или полному разрыву в связках.
При остеопорозе, который принято называть дегенеративным артритом, боль под коленом сзади и спереди развивается вследствие износа хряща. Болезнь развивается постепенно, как правило, боль в колене изначально беспокоит при переменах погоды, утром. Позже состояние усугубляется. Поскольку это заболевание у мужчин развивается реже, то нередко причиной того, почему болит колено у женщин, является остеопороз.
В то же время причины острой боли в коленях могут состоять в развитии подагры. Этот недуг проявляется внезапно краснотой, опухолью и интенсивными болевыми ощущениями. Суставы в коленях пребывают в таком состоянии около 10 дней, а состояние дискомфорта отпускает только через несколько недель.
Впрочем, иногда боль в коленях является следствием обычного перенапряжения. Люди, которые не привыкли к спортивным тренировкам, могут отмечать, что болят ноги ниже колен и непосредственно колени после бега на длинные дистанции, а также при ходьбе, если человек уже сильно устал. Чтобы не допустить этого, нужно не допускать перегрузок и наращивать темп тренировок постепенно.
Кроме описанных заболеваний и состояний боль в передней части коленного сустава может сопровождать хондромаляцию коленной чашечки. Болезнь Осгуда-Шлаттера чаще всего диагностируется у молодых людей, которые активно занимаются спортом. В таком случае боль может быть разной интенсивности. Часто при этом человека беспокоит боль в ногах ниже колена.
Существует ряд общих рекомендаций, выполнение которых дает возможность уменьшить риск развития заболеваний и состояний, ведущих к боли в коленях. Одной из причин таких заболеваний является лишний вес. Ведь в таком случае напряжение на коленные суставы увеличивается при любом физическом усилии. У людей, склонных к полноте, чаще развивается остеопороз, ведущий к проблемам с хрящами.
Случается, что человеку болит колено сбоку при сгибании или в другой области после того, как он сильно напрягал мышцы при чрезмерной нагрузке. Это может быть и физический труд, и езда на велосипеде, и слишком интенсивные упражнения. В таком случае важно не только давать организму адекватные нагрузки, но и обеспечить достаточное количество отдыха, чтобы мышцы могли восстановиться.
Кроме того, боль в колене при сгибании и при ходьбе развивается при плоскостопии, в том случае, если одна нога короче, чем другая. Такие дефекты необходимо скорректировать с помощью специальной обуви, иначе со временем боль может перерасти в хроническую, и человеку будет не только больно сгибать ногу в колене, но и сложно ходить.
Не нужно рисковать и принимать участие в спортивных соревнованиях, в которых существует высокая вероятность перегрузок. Если человек занимается лыжным спортом, легкой атлетикой, баскетболом, а также другими видами спорта, где повышен риск падений, травм и перегрузок, он должен предельно правильно рассчитывать свои силы.
Риск травм также увеличивается, если когда-то колено уже было травмировано. Поэтому если после травмы ощущается боль выше колена, ниже колена или непосредственно в суставе, нужно сразу же обращаться к врачу.
При первых же проявлениях боли в коленном суставе нужно обязательно дать отдохнуть ногам как можно дольше. С помощью обезболивающих препаратов местного использования можно попробовать снять боль. Но если болевые ощущения не исчезают, то нужно обязательно обратиться к специалисту. Лечение боли в колене необходимо проводить, если появляются признаки, свидетельствующие о серьезных повреждениях или болезнях. Так, следует идти к врачу, если острая боль в колене не исчезает на протяжении нескольких дней, если отмечается опухоль и сосудистые боли, если присутствует деформация колена. Важно немедленно начать лечение больных коленей, если развивается покраснение и лихорадка, так как это свидетельствует об инфекции.
Но прежде, чем начать непосредственно лечение боли в коленном суставе, специалист обязательно проводит диагностику. Изначально осуществляется полный физический осмотр и детальный опрос пациента, применяются специальные тесты. Далее врач назначает проведение рентгеновского исследования, КТ или МРТ. При подозрении на инфекцию обязательно проводится анализ крови. Только имея на руках результаты всех исследований, врач может определить, как лечить больное колено.
При повреждении колена необходимо наложить повязку. Однако обычной повязки хватает только в том случае, если это был несильный ушиб. Если человеку больно вставать на колено, он не может без боли сгибать и разгибать его, то можно заподозрить более серьезную травму. При повреждении или растяжении связок часто требуется наложение специальных повязок или гипса.
Чтобы не допустить развития опухоли при травме, нужно прикладывать к месту ушиба лед. Держать лед можно не более 15 минут, а для предупреждения обморожения его нужно предварительно завернуть в ткань или в полотенце.
В качестве противовоспалительной терапии при боли в коленных суставах применяются обезболивающие препараты, иногда требуется курс антибиотиков.
Практикуется также физиотерапия. Некоторые упражнения можно делать в домашних условиях, однако в период интенсивного восстановления врач назначает посещение кабинета физиотерапии или спортзала в медицинском учреждении.
Иногда характер повреждения таков, что от боли в колене невозможно избавиться без хирургического вмешательства. С этой целью может применяться артроскопическая хирургия, использование которой позволяет провести операцию через минимальные разрезы. При значительных повреждениях иногда необходимо заменить некоторые части колена специальными протезами. Полная замена колена предполагает установление протезов из металла, полимеров и пластмасс. Также в современной медицине при лечении боли в колене применяются некоторые нехирургические методы, позволяющие относительно быстро получить желаемый эффект.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
источник