Пожилые люди страдают от проблем, связанных с коленными суставами. С возрастом хрящевая ткань изнашивается, что приводит к артрозу — самому распространенному заболеванию суставов в преклонном возрасте, но далеко не единственному.
Инфекционные и воспалительные процессы бывают аутоиммунными и аллергическими. Пожилые люди отмечают отечность в районе коленного сустава, ярко выраженный болевой синдром, симптоматика развивается быстро и впоследствии угасает.
Несмотря на то что симптомы проходят, болезнь остается и продолжает развиваться. После острого начала воспалительный процесс проходит скрыто, без явных признаков, при отсутствии лечения становится хроническим.
Артрит – одно из распространенных заболеваний коленных сочленений у пожилых людей. Также часто встречаются болезнь Бехтерева, подагра, болезнь Гоффа. Лечебный курс обязателен для гарантированного устранения симптоматики.
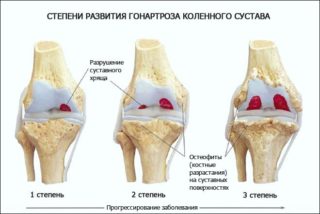
В большинстве случаев диагностируется артроз. Коленный сустав поражается и разрушается. Поражение начинается с хрящевой ткани, которая становится тонкой, в результате чего кости начинают тереться друг о друга, нарушается двигательная функция, проявляется болевой синдром. Структура суставов видоизменяется, колени теряют первоначальную подвижность.
Одно изменение влечет за собой остальные, вследствие чего разрушительный процесс затрагивает все ткани. Деформированное сочленение не способно создавать амортизацию при ходьбе и движении.
Дегенеративные изменения суставов наиболее опасны для полных людей преклонного возраста.
Изначально снимают болезненные ощущения, после чего устраняют причину и восстанавливают функциональные возможности коленного сустава. Для купирования боли используют медикаменты в таблетках, капсулах или в форме инъекций.
Методика лечения определяется после консультации с врачом с учетом степени поражения коленного сустава, интенсивности болевого синдрома.
- Таблетки и капсулы принимают в обязательном порядке. Основная задача – снятие болевого синдрома, к которому приводят травмы, инфекционные поражения, воспалительные процессы. В большинстве случаев принимают НПВС, анальгетики, опиоидные препараты. Медикаментозная терапия проводится после обследования и определения причины повреждения коленных суставов.
Чтобы избежать болезней коленных суставов или свести к минимуму дегенеративные процессы, рекомендуется предпринимать профилактические меры:
- Нормализация веса предотвращает лишнюю нагрузку на коленные суставы.
- Умеренная физическая активность: при занятиях спортом рекомендуется укреплять мышцы, необходимые для поддержки коленных суставов.
- Отказ от вредных привычек: курение и алкоголь негативно влияют на связки и прочие структуры суставов.
источник
Лекарства от болей в суставах для пожилых людей должны не только избавлять от неприятных ощущений, но и устранять причину патологии. После 50 лет часто обнаруживаются хронические заболевания, что также нужно учитывать при назначении препарата.
Боли в суставах у пациентов пожилого возраста возникают при таких нарушениях:
- дегенеративно-деструктивные процессы (остеоартроз);
- воспалительные процессы в суставах (ревматоидный, ревматический и инфекционный артриты);
- бурсит (воспаление суставных оболочек);
- остеомиелит (разрушение костных тканей);
- васкулит (воспалительный процесс в сосудах, питающих суставные ткани);
- посттравматические осложнения;
- остеопороз (снижение плотности костей).
Для устранения болей в суставах применяются следующие средства:
- Нестероидные противовоспалительные препараты. Лекарственные средства выпускаются в виде таблеток для приема внутрь, мазей и гелей для наружного применения, растворов для инъекций.
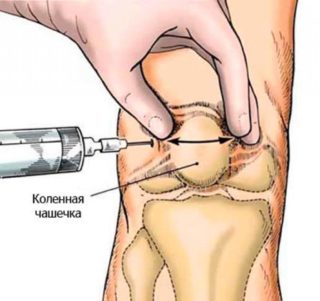
- Гормональные средства. Чаще всего применяются в виде инъекций. Наиболее эффективным считается внутрисуставное введение препаратов.
- Согревающие препараты. Выпускаются в виде мазей и гелей, восстанавливающих кровоснабжение и питание мягких и хрящевых тканей.
- Хондропротекторы. Препараты, способствующие восстановлению хряща, выпускаются как в виде таблеток, так и в форме растворов для инъекций. Последние считаются наиболее эффективными.
- Витаминные комплексы. Эти средства предназначены для приема внутрь.
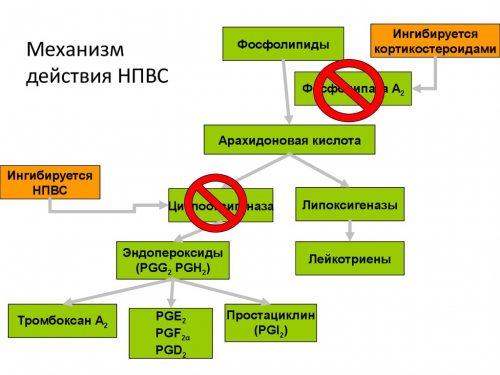
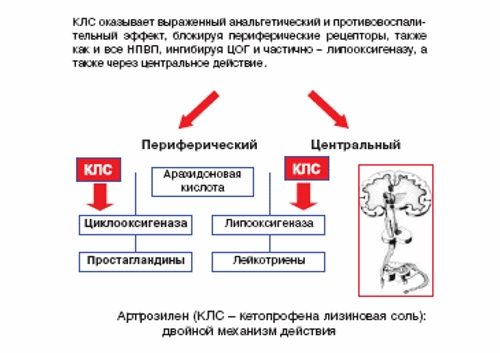
НПВС относятся к средствам первой помощи, помогающим быстро устранить болевые ощущения при воспалительных патологиях суставов. Таблетки воздействуют как на симптомы болезней, так и на механизмы появления нарушения.
НПВС эффективны в лечении воспалительных и дегенеративно-деструктивных патологий опорно-двигательного аппарата. Они обладают следующими действиями:
- снижают выраженность или полностью устраняют болевой синдром;
- уменьшают интенсивность течения воспалительного процесса, подавляя циклооксигеназу 2 типа (фермент поддерживает течение реакций, сопровождающихся выделением медиаторов воспаления);
- устраняют отечность окружающих сустав тканей (отек способствует сдавливанию нервных окончаний и сосудов, снижая подвижность пораженных областей и приводя к усилению болевых ощущений);
- улучшают реологические свойства крови, обеспечивая поступление большего количества активных веществ в кости и хрящи.
Показаниями к применению нестероидных противовоспалительных средств являются следующие заболевания:
- ревматические поражения суставов (ревматоидный артрит, ревматизм, анкилозирующий спондилоартрит, псориатический и подагрический артрит, синдром Рейтера);
- неревматические патологии опорно-двигательной системы (тендовагинит, ушибы, миозиты, растяжения, артрозы);
- поражения периферических нервных окончаний (радикулит, люмбаго, миалгии).
Нестероидные противовоспалительные средства не применяются при следующих состояниях:
- эрозивно-язвенные поражения органов пищеварительной системы;
- бронхиальная астма;
- болезнь Паркинсона;
- эпилепсия;
- психические расстройства;
- активные кровотечения;
- геморрагический синдром;
- снижение числа тромбоцитов;
- артериальная гипертония;
- острая сердечная недостаточность;
- непереносимость компонентов препарата.
Наиболее распространенными являются препараты на основе диклофенака и индометацина, выпускаемые в виде таблеток и уколов. Так как они обладают большим количеством побочных действий, предпочтение следует отдавать современным НПВС, обладающим избирательным действием. Препараты выпускаются под такими торговыми названиями:
- Мелоксикам, Мовалис, Ревмоксикам;
- Флогоксиб, Целекоксиб, Зицел;
- Денебол, Рефекоксиб;
- Аркоксия;
- Найз, Нимесулид, Нимесил.
Эффективные средства от боли оказывают менее выраженное негативное влияние на ЖКТ.
Гормональные препараты используются при неэффективности других средств для устранения боли. Их применяют кратковременными курсами.
Стероидные противовоспалительные средства обладают мощным действием, напоминающим эффект НПВС. Они могут использоваться и в случае длительного бесконтрольного применения негормональных болеутоляющих таблеток. Механизм устранения боли включает следующие действия:
- снижение интенсивности течения воспалительного процесса (стероиды уменьшают скорость деления иммунных клеток, снижая вероятность негативной реакции организма на некоторые факторы);
- устраняют отечность тканей (препараты способствуют выведению лишней жидкости из межклеточного пространства);
- подавляют активность иммунной системы, замедляя разрушение хряща при аутоиммунных заболеваниях (воспаление приводит к нарушению гематосиновиального барьера, в результате которого лейкоциты атакуют хрящевую ткань).
Стероиды применяются при ревматоидном и ревматическом артритах, остеоартрозе, анкилозирующем спондилоартрите, аутоиммунных патологиях соединительных тканей. Препараты могут использоваться в период восстановления после эндопротезирования суставов. Они повышают вероятность приживления импланта, препятствуя возникновению отторжения. Список противопоказаний к применению глюкокортикостероидов включает следующие патологии:
- декомпенсированный сахарный диабет;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- повышенная активность надпочечников;
- тромбоз и тромбоэмболия;
- артериальная гипертензия любого происхождения;
- острая почечная недостаточность;
- психические расстройства;
- генерализованные герпетические инфекции;
- туберкулез легких;
- нарушение функций печени;
- грибковые поражения кожи и внутренних органов;
- сифилис;
- перенесенная в недавнем времени вакцинация;
- вирусные поражения органов зрения;
- геморрагический синдром;
- гнойные инфекции;
- аллергические реакции на стероидные гормоны.
В лечении заболеваний суставов у пожилых пациентов чаще всего применяются следующие препараты:
- Преднизолон;
- Медрол;
- Метипред;
- Метилпреднизолон;
- Дексаметазон.
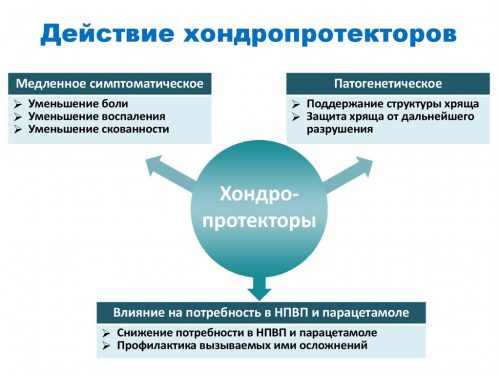
Хондропротекторы обладают накопительным действием, поэтому применять их нужно не менее полугода.
Хондропротекторы обладают следующими свойствами:
- восполняют дефицит веществ, необходимых для построения структур хрящевых тканей (хондроитина и глюкозамина);
- оказывают слабовыраженное противовоспалительное действие;
- стимулируют выработку коллагена, повышающего эластичность хряща;
- обновляют синовиальную жидкость, уменьшая трение костных поверхностей.
Лекарственные средства группы хондропротекторов назначаются после купирования проявлений острой фазы дегенеративно-деструктивных и воспалительных заболеваний опорно-двигательного аппарата (артроза, остеохондроза, артрита). Хондропротекторы не применяются при индивидуальной непереносимости компонентов препарата и при запущенных формах артроза, сопровождающихся сращением костей.
Наиболее эффективными считаются хондропротекторы, содержащие несколько действующих веществ. К ним относятся следующие препараты:
Эти препараты не влияют на причину возникновения заболеваний, обладая только симптоматическим действием. Для устранения болевого синдрома используются следующие средства:
Таблетки и уколы применяются при посттравматическом болевом синдроме, ревматоидном артрите, остеоартрозе и остеохондрозе. Противопоказаны они при язвенной болезни желудка и двенадцатиперстной кишки, патологиях кроветворной и сердечно-сосудистой систем, острой почечной недостаточности.
Витамины для суставов и хрящей применяют в сочетании с хондропротекторами. Пищевые добавки улучшают общее состояние организма и восполняют дефицит микроэлементов, часто возникающий в пожилом возрасте. Для нормального функционирования опорно-двигательного аппарата нужны витамины А, В, C, D, K. Они запускают процессы восстановления костных и мягких тканей, улучшают усвоение кальция. Врачи рекомендуют применять следующие препараты:
- Коллаген Ультра;
- Артривит;
- Артро Баланс Плюс;
- Ортомол Артро Плюс.
Положительно влияют на состояние суставов препараты кальция:
- Кальций Д3 Никомед;
- Альфакальдол;
- Кальцемин Адванс;
- Кальций Компливит.
Средства местного действия повышают эффективность системной терапии, накапливаясь в очаге воспаления.
Существует несколько групп подобных препаратов:
- Противовоспалительные мази. Обладают выраженным обезболивающим и противоотечным действиями. В состав входят: диклофенак, ибупрофен, кеторолак или нимесулид.
- Согревающие мази. Содержат экстракт красного перца, усиливающий приток крови к пораженным областям. Самыми востребованными среди пациентов являются Финалгон и Капсикам.
- Комбинированные средства. Содержат несколько активных веществ, обладающих разными действиями.
- Охлаждающие гели. Помогают избавиться от выраженного болевого синдрома. Гель быстро проникает в очаг воспаления, способствуя снижению локальной температуры и исчезновению боли в суставе.

- остеоартроз;
- подагрический и ревматоидный артриты;
- обострение остеохондроза.
Мазь наносится на пораженные участки тонким слоем. Препарат втирают легкими массирующими движениями до полного впитывания. Процедуру проводят 3 раза в сутки. Курс лечения не должен длиться более 3 недель.
Гель содержит кетопрофен, обладающий выраженным обезболивающим действием. Показаниями к применению препарата являются следующие заболевания:
- ревматоидный, реактивный и инфекционный артриты;
- посттравматические осложнения;
- деформирующий остеоартроз.
Средство наносят на область суставов, втирая до впитывания. Рекомендованная разовая доза — полоска геля длиной 5 см. Процедуру проводят 2–3 раза в день.
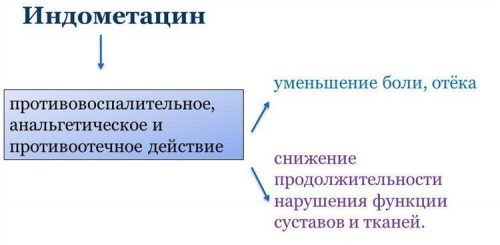
Препарат содержит негормональное противовоспалительное вещество — индометацин. Показаниями к применению средства являются следующие нарушения:
- воспалительные процессы, сопровождающиеся отечностью и болью в суставах;
- остеоартроз;
- псориатический и ревматоидный артриты;
- обострение подагры;
- анкилозирующий спондилоартрит.
Мазь втирают в пораженные области легкими массирующими движениями 3 раза в день. Не рекомендуется использовать более 15 г средства в сутки. Мазь противопоказана при наличии герпетических высыпаний, ожогов и открытых ран.
1 г крема содержит 50 мг ибупрофена, обладающего обезболивающим и противовоспалительным действиями. Средство имеет следующие свойства:
- снимает отечность;
- снижает интенсивность воспаления;
- восстанавливает подвижность сустава;
- устраняет чувство скованности, возникающее по утрам.
Препарат назначается при артрите, деформирующем артрозе, радикулите, обострении подагры. Крем наносят на воспаленные области тонким слоем 3 раза в день. Курс лечения длится не более месяца. Препарат противопоказан при дерматите и индивидуальной непереносимости компонентов.

Средство устраняет боль и отечность, не влияя на состояние суставного хряща. Показаниями к применению Кетонала являются следующие заболевания:
- ревматоидный артрит;
- анкилозирующий спондилоартрит;
- псориатические поражения суставов;
- остеоартроз;
- воспаление суставной сумки;
- невралгия.
3–5 г геля наносятся на сухую чистую кожу 1–2 раза в день. Длительность терапевтического курса составляет 2 недели. Препарат противопоказан при наличии открытых ран, при аллергических реакциях на НПВС, мокнущем дерматите.
Мария, 65 лет, Пермь: «Боли в суставах появились после 60 лет. Врач выявил деформирующий остеартроз, который часто возникает у пожилых людей. Были назначены таблетки Мелоксикам и индометациновая мазь. Эти средства применяла в течение 2 недель. Боли в суставах стали менее выраженными, исчезло неприятное чувство скованности, мешающее заниматься привычными делами по утрам. При нанесении мази ощущала незначительное жжение, которое исчезало через несколько секунд. Прием таблеток перенесла хорошо».
Ирина, 58 лет, Ставрополь: «Полученная в молодости травма привела к возникновению деформирующего артроза в зрелом возрасте. Со временем боль в колене стала мешать ходить, беспокоила она и по ночам. Острые проявления врач посоветовал снимать таблетками Найз и Фастум гелем. После затихания болей принимала Артру — хондропротектор, восстанавливающий хрящевую ткань. Такое лечение помогло избавиться от неприятных ощущений и замедлить развитие болезни».
Выбирая обезболивающие и противовоспалительные средства для пожилого пациента, нужно учитывать не только эффективность, но и безопасность препарата. Таблетки, уколы и мази должны использоваться по назначению врача.
Стероидные противовоспалительные средства желательно применять в условиях стационара.
источник
Вопросы, рассмотренные в материале:
- Почему в пожилом возрасте начинают болеть суставы
- По каким признакам можно заподозрить серьезную суставную болезнь
- Как правильно лечить боль в суставах у пожилых людей
- Какие народные рецепты помогут справиться с болями в суставах
Каждый человек ежедневно двигается, при этом основная нагрузка от веса тела и от самих передвижений приходится на ноги, в частности на суставы. В молодости, как правило, проблем со здоровьем не возникает, а вот боль в суставах у пожилых людей — уже не редкость. И если заболевание дало о себе знать, то к нему следует отнестись со всей серьезностью.
Дом престарелых в мкр Левобережный
Забронировать 10 дней
Дом престарелых в квартале Терехово
Забронировать 10 дней
Дом престарелых в Левобережном
Забронировать 10 дней
Сустав – своеобразный узел, в котором соединяются между собой отдельные кости. Именно благодаря этому механизму человек может выполнять движения. Между костями в суставе имеется небольшая полость, которую наполняет суставная жидкость.
В здоровом состоянии человек бодр, подвижен и не замечает, как работают его органы, боль в суставах возникает с течением времени у пожилых людей. Вот тогда приходит понимание ценности этой части организма.
Нередко болезненные ощущения при ходьбе у стариков переходят в хронические заболевания суставов, это во все времена было серьезной проблемой для людей. Еще древние медики искали способы избавления от данного недуга.
Современная медицина развивается очень стремительно, однако все еще не найдены пути решения проблемы, и треть людей на нашей планете рано или поздно сталкивается с болезнью суставов. Это никак не зависит от возраста, пола, уклада жизни или положения в обществе.
Боль в суставах у пожилых людей — явление весьма частое, согласно статистическим данным это практически все старики, возраст которых перевалил за 75-летний рубеж. И 70 % 65-летних людей уже чувствуют на себе проявления этого заболевания.
У престарелого человека суставы, как правило, теряют свою округлость, мышечные ткани организма с возрастом тоже видоизменяются, приобретают слабость, дряблость. И это далеко не все причины возникновения болей в суставах у пожилых людей. Развитию заболевания могут способствовать и другие факторы.
Проблему каждого человека следует рассматривать в индивидуальном порядке. Нередко причиной обострения может стать стрессовая ситуация, неверно подобранный рацион питания, либо неподходящая климатическая и экологическая обстановка.
Основные причины возникновения боли в суставах у пожилых людей:
1. Физиологические изменения, связанные с возрастом.
Причиной боли в суставах у пожилых людей могут стать серьезные изменения в опорно-двигательной системе.
Во-первых, с возрастом заметно атрофируется мышечная масса, из-за существенного снижения нагрузок.
Во-вторых, хрящи становятся тоньше и теряют свою прежнюю эластичность, их поверхность делается шероховатой, что затрудняет скольжение костей. В соединительных узлах накапливаются соли кальция, а это приводит к видоизменению не только суставных сумок, но и сухожилий.
В-третьих, к старости кости тоже истончаются, становятся совсем не такими крепкими, как раньше, повышается риск получения переломов. В целом возрастные изменения делают организм более уязвимым.
Как правило, спортсмены получают большое количество травм в течение жизни, но не только они одни. Это не может не отражаться на здоровье и зачастую является причиной боли в суставах у пожилых людей. Обычно под ударом оказываются суставы, связки, мышцы.
В процессе восстановления травмированные ткани претерпевают некоторые видоизменения, а если это повторяется довольно часто, то проблем в старости не избежать.
В группе риска оказываются не только профессиональные спортсмены, но и люди, которые в течение долгого времени выполняют однообразную тяжелую работу с повторяющимися однотипными движениями, дающими нагрузку на соединительные узлы костей.
Дом престарелых в мкр Левобережный
Подробнее
Дом престарелых в квартале Терехово
Подробнее
3. Инфекционные хронические заболевания.
Хронические инфекции, развивающиеся в организме, могут вызывать воспаление суставных соединений и синовиальной жидкости.
Нарушения в работе эндокринной системы — частая причина боли в суставах в пожилом возрасте. Почему так происходит? Гормональный сбой неизменно приводит к нарушению обмена веществ, в организме накапливаются и откладываются лишние соли. Это приводит к уменьшению плотности костных тканей, что не может не сказываться на подвижности соединительных узлов. Эндокринный артрит — не редкое явление у пожилых людей. Заболевание вызывается сбоем в работе эндокринной системы, за помощью в таких случаях следует обращаться к врачу эндокринологу.
Одна из причин появления болей в суставах у пожилых людей касается непосредственно женщин и связана с менопаузой. Инфекционные либо дистрофические заболевания узловых соединений костей могут возникать на фоне гормональной перестройки организма.
5. Неблагоприятные наследственные факторы.
Генетическая предрасположенность к заболеваниям может быть семейным недугом, передающимся из поколения в поколение. Это подтвержденный медицинскими исследованиями факт.
6. Низкие температуры и повышенная влажность.
Практика показывает, что холод и сырость — частые причины возникновения боли в суставах в пожилом возрасте.
В качестве примера можно привести скандинавские страны, например, Швецию. Отмечено, что на побережье, где влажность очень высокая, у людей встречается вдвое больше случаев заболеваний ревматоидным артритом, по сравнению с другими районами.
Это понятно даже без особых разъяснений. У тучных людей соединительные узлы подвергаются слишком большой нагрузке, что непременно приводит к их преждевременному износу и болезненным состояниям. Поэтому боль в суставах у пожилых людей с лишним весом — закономерное явление.
8. Уменьшение физических нагрузок.
Малая подвижность человека в первую очередь приводит к тому, что хрящевые ткани не получают достаточного количества питательных веществ (из-за ослабевающей циркуляции крови). Как следствие — нарушение обмена веществ в хрящах, постепенное разрушение блокированного соединительного узла и артроз.
Рекомендуемые статьи по данной теме:
Боли в суставах у пожилых людей могут быть очень разными. У одних они возникают при передвижениях, а у других могут появляться даже в состоянии полного покоя. Условно выделяют несколько групп жалоб на подобные болезненные проявления.
Первая, наиболее многочисленная группа — жалобы на боли в узловых соединениях. Поначалу они могут быть едва ощутимыми, однако со временем становятся сильнее и не ослабнут, если не заниматься лечением. Очень острые болезненные ощущения вызывает подагра и некоторые виды артрита.
Еще одна большая группа — жалобы на боль в суставах у пожилых людей при ходьбе по лестнице. Во время подъема или спуска у пациента появляются болезненные ощущения в коленях, это вызывает серьезные беспокойства о состоянии здоровья.
Частое явление — жалобы на некоторую «одеревенелость» суставных соединений с самого утра, после пробуждения. Проходит большой промежуток времени, прежде чем они включаются в нормальную работу. Подобных проявлений не стоит слишком пугаться, но и оставлять без внимания тоже нельзя, потому что это сигнал о зарождающейся болезни, которую следует лечить, не дожидаясь ее развития.
Нередки жалобы на боль в суставах у пожилых людей на фоне простуды и ОРВИ, причем пациенты не всегда понимают, что это может быть признаком зарождающегося ревматоидного артрита.
Отдельная категория — жалобы на ощутимый хруст при передвижении, поворотах головы или сгибании и разгибании локтей и коленей. Все это признаки приближающихся заболеваний в опорно-двигательной системе.
Следует с большим вниманием относиться к любым болезненным проявлениям, будь то хруст, боль, отечность или «одеревенелость». От боли в суставах у пожилых людей можно избавиться полностью либо остановить течение болезни, если вовремя начать лечение. В противном случае процесс разрушения хрящей может принять необратимый характер.
Болезненные ощущения в узловых соединениях костей являются признаками различных заболеваний, специфика возникновения которых тоже отличается. Это могут быть:
- Воспалительные заболевания. Проявляются в виде следующих симптомов: повышение температуры кожи в пораженных местах, боль, покраснение, отечность, снижение подвижности суставного соединения. К недугам воспалительного характера относят подагру, артроз, болезнь Бехтерева, всевозможные артриты (ревматический, реактивный, ревматоидный).
- Заболевания дегенеративного свойства, которым чаще подвержены крупные соединительные узлы организма: тазобедренный, коленный, голеностопный. К таким болезням относится артроз. Он характерен следующими проявлениями: к старости хрящи становятся тонкими, кости хрупкими, уменьшается количество синовиальной жидкости, и боль в суставах у пожилых людей вызывает буквально каждое движение. Нередко нарастают остеофиты. Случается, что одна из конечностей вовсе перестает двигаться, и приходится прибегать к эндопротезированию. Лечить артроз трудно, как правило, все мероприятия сводятся к тому, чтобы максимально снизить болевые ощущения и добиться увеличения периодов ремиссий.
Изучение клинического течения болезни очень важно для выяснения причин боли в суставах у пожилых людей. Общая картина складывается, исходя из всех имеющихся у человека жалоб, а также на основании данных осмотра и сведений о течении заболевания.
Обычно боли в суставных соединениях усиливаются непосредственно при выполнении движений. Патологию можно считать ярко выраженной, если даже в состоянии покоя боль не покидает пациента и в результате становится причиной нарушения мелкой моторики. Многие заболевания схожи по свои симптомам, поэтому необходимо использовать дифференцированный подход к их изучению, чтобы четко выявить причины возникновения патологии.
Выявление и группирование симптомов проводят в зависимости от характера боли в суставах у пожилых людей. Это может быть:
- Тянущая, резкая стреляющая или ноющая боль.
- Слабо, умеренно или сильно выраженная.
- Боль, которая чувствуется лишь в одном суставе, либо сразу в нескольких.
- Продолжительная или короткая по времени.
- Регулярная или появляющаяся лишь иногда.
Как правило, с местоположением пораженного болезнью сустава трудно бывает ошибиться, поэтому грамотный доктор даже без анализов и рентгена поставит верный диагноз.
К примеру, боли в суставах у пожилых людей в области плечевого пояса чаще всего свидетельствуют о развитии плечелопаточного периартрита и шейного остеохондроза. Это характерные заболевания стариков, которые на протяжении долгого времени выполняли тяжелую физическую работу.
Обычный недуг спортсменов-профессионалов — остеохондрит, эпикондилит, деформирующий остеоартроз. Чаще всего болезнь поражает локтевое узловое соединение и очень сильно снижает его подвижность.
Люди, профессия которых подразумевает особое напряжение кистей рук, как правило, в дальнейшем зарабатывают себе ревматоидный артрит. Обычно на боли в суставах в пожилом возрасте жалуются бывшие ювелиры, музыканты, граверы, машинистки и т. д.
Суставы кистей рук воспаляются настолько, что утром невозможно свободно выпрямить пальцы: их приходится аккуратно разминать в течение довольно продолжительного времени.
Очень серьезное заболевание тазобедренного узлового соединения костей — коксартроз. При остеопорозе значительно размягчается структура костной ткани кости бедра, это увеличивает риск возможных переломов, которые к тому же очень тяжело срастаются.
Воспаление коленей — участь не только стариков, но часто и молодых людей. Причиной разрушения коленного узлового соединения костей именно у пенсионеров чаще является гонартроз.
Боль в суставах у пожилых людей с избыточным весом и малой физической активностью возникает на фоне таких заболеваний, как голеностопный артроз, коксартроз и гонартроз. Пациент с подобной болезнью передвигается очень неуверенно, испытывает сильные болевые ощущения и очень боится упасть.
Безошибочная диагностика — очень важная составляющая в процессе выбора эффективного метода лечения. Ни в коем случае не нужно пытаться лечиться самостоятельно, это может ухудшить состояние, усилить боли в суставах в пожилом возрасте и ускорить разрушительный процесс.
Для начала следует посетить терапевта и получить у него направление к нужному специалисту: ревматологу, хирургу, ортопеду, массажисту или мануальному терапевту.
Когда пациент обращается с болями в суставах в пожилом возрасте, врач в первую очередь проводит внешний осмотр, пальпацию, следя при этом за реакциями человека. Затем с помощью гониометра определяет подвижность соединений. Просит пациента выполнить несколько специальных упражнений, чтобы измерить амплитуду движений. Обязательно выписывает направления на лабораторное исследование крови и мочи, что бы понять первопричины возникновения недуга. Рентген, компьютерная томография, МРТ или УЗИ помогут увидеть картину заболевания в деталях.
Врач может посчитать необходимым проведение артроскопического исследования, когда в полость узлового соединения вводят эндоскоп и наблюдают больное место изнутри. Часто для диагностики используют аппараты для МРТ, УЗИ, КТ, делают лабораторные анализы. Лечение болей в суставах в пожилом возрасте будет гораздо эффективнее, если собрать о болезни как можно больше сведений. Полученная информация поможет найти правильный подход к выбору лечебных мер.
Терапевтические меры в отношении дегенеративных заболеваний могут быть разными, так же, как и способы лечения артрита у стариков.
- Препараты для устранения причин.
Больным с диагнозами остеопороз и артроз прописывают хондропротекторные препараты (Артрогликан, Терафлекс, Артра), которые способствуют регенерации хрящей и синовита.
Проявления ревматоидного артрита лечат цитостатиками (Циклофосфан, Метотрескат) которые подавляют иммунные клетки.
Больным подагрой назначают, например, ФулФлекс, Аллопуринол. Это препараты, приводящие в норму мочекислый солевой баланс.
- Лекарства для облегчения симптомов.
Существует ряд нестероидных лекарственных средств, весьма эффективных для терапии воспалительных заболеваний. Они значительно снижают боли в суставах у пожилых людей, отеки и другие проявления артрита. Это, например, Пироксикам, Нимесулид, Диклофенак.
Обезболивающие средства назначают для приема больным с диагнозом артрит, для снижения болевого синдрома. Подобные препараты выпускаются в виде капсул, таблеток, гелей или мазей для наружного использования. Такие современные средства, как Найз, Финалгель, Кетонал чаще прописывают при болях в суставах у пожилых и престарелых людей.
Есть очень хорошие мази для больных артрозом, включающие в себя разогревающие компоненты, срабатывающие как отвлекающий момент. Это, например, Капсикам, Финалгон.
Выбор лекарственных средств для того или иного случая болей в суставах у пожилых людей зависит от характера течения болезни, сопутствующих заболеваний, возрастных показателей и других деталей.
- Витаминные комплексы.
Пожилым людям не обойтись без специальных витаминов. Они улучшают обменные процессы, способствуют восстановлению хрящей, замедляют вымывание кальция из организма.
Витаминный комплекс лучше выбирать по рекомендации врача. В последнее время пользуются популярностью такие препараты, как: Кальций Д3 Никомед, Кальцинова, Кальцемин Адванс, Артрон.
- Правильное питание.
Грамотно сбалансированный рацион питания играет не последнюю роль при лечении болей в суставах у пожилых людей.
Важное правило — потреблять как можно меньше соли, не более 3 грамм в течение суток. Обеспечить организм достаточным количеством жидкости. Имеет значение и то, что конкретно человек пьет. От крепкого кофе и чая лучше отказаться. А вот чай на травах, зеленый, фруктовый подойдет отлично. Хороши для питья овощные отвары, негазированная вода. В целом за сутки организм должен получать не менее двух литров жидкости.
Пациентам с диагнозом артроз или артрит нельзя есть жирные виды рыбы и мяса, маринованные, копченые, консервированные продукты, употреблять алкоголь. Категорически нельзя курить.
А вот нежирные кисломолочные продукты, постное мясо (говяжье и куриное), фрукты, овощи, бахчевые, ягоды, зелень (особенно петрушка) — отлично подходят для включения в рацион питания. Что касается круп, то лучше всего остановить свой выбор на рисе или овсяных хлопьях.
Вредные продукты при болях в суставах у пожилых людей — щавель, ревень. Они вызывают повышение уровня мочекислых солей, а это может привести к подагре.
Пожилым людям полагается пить много воды, следует об этом знать. Почему? Все довольно просто: недостаток воды тормозит обмен веществ, ухудшает нормальное кровообращение, что негативно сказывается на питании хрящей и тканей. Количество синовиальной жидкости тоже уменьшается, возникает болезненное трение, способное нарушить целостность хряща.
При болях в суставах у пожилых людей встречаются различные рекомендации по поводу оптимального количества потребления воды в течение суток. Средний объем — от полутора до двух литров, однако все очень индивидуально. В расчет нужно принимать вес и пол человека, меру физических нагрузок, влажность воздуха в регионе проживания, сезонность, возможные сопутствующие диагнозы. Лучше всего пить слегка теплую чистую воду без газов (примерная температура от 35 до 40 °С).
Количество выпиваемого кофе и чая нужно ограничить. При этом чай лучше делать не очень крепкий, заваривать на чашку пол чайной ложечки. А в кофе добавлять молоко и выпивать не больше двух чашек в день.
Великолепный напиток — имбирный чай, хотя его своеобразный пряный вкус нравится не всем. При болях в суставах у пожилых людей рекомендуется даже просто разжевывать небольшой кусочек имбиря и запивать его водой.
Следует упомянуть о том, что сладкая газировка и соки из пакетов — очень вредные напитки, потому что в них слишком много сахара. Если не хотите, что бы масса тела росла, как на дрожжах, не употребляйте их и даже свежевыжатые соки наполовину разбавляйте водой.
Современные физиотерапевтические процедуры весьма эффективны при лечении болей в суставах у пожилых людей, особенно в сочетании с правильно подобранными лекарственными препаратами. После курса лечения у пациента снижается воспаление пораженных участков, уменьшается отечность и боль, налаживается кровоснабжение. Вот процедуры, которые обычно назначают:
- Волновая терапия.
- Электрофорез, фонофорез.
- Теплолечение парафином.
- Лечение магнитом.
- Бальнеотерапия.
Согревающие процедуры применяют лишь в период ремиссии, но не в моменты острых воспалений. Физиотерапевтическое лечение при болях в суставах у пожилых людей прописывает доктор, на основании наблюдений за пациентом и сложности течения болезни.
- Лечебная физкультура.
Двигательная активность очень важна для поддержания здоровья в узловых костных соединениях. В периоды сильного обострения физкультурой лучше не заниматься: это вызовет болезненные ощущения.
Существует ряд упражнений, направленных на укрепление мышц и связок, восстановления подвижности, улучшение мелкой моторики.
Начинать занятия лучше вместе с инструктором, а поняв принципы выполнения упражнений, переходить к самостоятельному выполнению, даже дома.
Вернуть былую подвижность при болях в суставах у пожилых людей можно и с помощью народных способов лечения.
- Лечебные компрессы.
Компрессы дают заметный лечебный эффект, важно правильно их приготовить.
Вот шесть весьма действенных рецептов:
1. Смешать в равных долях цветы сирени, одуванчика и каштана. В стеклянную посуду влить 500 мл водки и добавить три ложки цветочной смеси. Настаивать неделю в закрытом виде. Применять дважды в день в виде бинтовой повязки, смоченной в настое, при острых болях.
2. Сделать кашицу из желтой глины, размочив ее теплой водой и прикладывать на колено. Хорошо укутать, сначала пленкой, сверху теплым пледом, оставить на ночь. Повторять две недели, ежедневно.
3. Смешать в равных долях соль и мед (по одной ложке) и приложить к воспаленному суставу. Накрыть куском натуральной ткани, закрутить теплым шерстяным пледом или платком и держать примерно шесть часов. Компресс снимает воспаление, улучшает кровоток и подвижность.
4. Растворить в воде желатин (2 ложки) и дать постоять несколько часов. Из получившейся массы делать компресс, держать его на колене примерно час.
5. Сделать кашицу из свежих огурцов и прикладывать к колену, укутав пленкой и теплой тканью. Компресс держать на воспаленном месте всю ночь.
6. Выжать сок из капусты, смачивать в нем салфетки или бинты, прикладывать к воспаленным местам. Такой двухчасовый компресс эффективно помогает снимать воспаление и боль у пожилых людей.
Мази, приготовленные по народным рецептам, не содержат вредных химических компонентов и очень хорошо снимают болевой синдром.
Вот пять проверенных вариантов приготовления:
1. Взять одну часть зверобоя и две части тысячелистника, измельчить и соединить с вазелином, хорошо вымешать. Средство втирают в пораженное место при болях в суставах у пожилых людей. Курс лечение должен длиться как минимум две недели.
2. Измельчить прополис и залить его оливковым маслом (1/4 литра). Получившуюся мазь хорошенько втирать в больное колено каждый день.
3. На масле пожарить луковицу, смешать с одной ложкой воска и все процедить. Применять при острых воспалениях.
4. Мелко порубить и растереть корень лопуха (купить в аптеке), смешать с тремя ложками свиного сала и запечь в духовке. Перед использованием капнуть несколько капель витаминов А и Е. Перед сном втирать в область поражения.
5. Приготовить смесь из 100 граммов меда, соли, соды и горчичного порошка (по одной ложке), использовать дважды в течение дня.
- Рецепты для растираний.
Растирания — весьма эффективное средство для лечения болей в суставах у пожилых людей. Они улучшают кровоток, согревают и снижают неприятные ощущения. Растирающие движения должны быть очень мягкими и плавными, не приносящими чувства дискомфорта.
Несколько рецептов для растираний:
1. Настаивать неделю в литре водки полкило каланхоэ. Затем процедить и растирать пораженные болезнью области.
2. Отличное средство — смесь подсолнечного масла и чеснока. Ее настаивают и после растирают колени.
3. Гриб мухомора залить водкой (500 мл) и дать настояться месяц. Растирать колени.
4. В 500 мл водки добавить одну ложку порошка горчица и один яичный белок, все тщательно перемешать. Через сутки можно растирать составом области с больными суставами.
- Пероральные средства.
Существуют и пероральные средства, которые тоже очень эффективно помогают снимать воспаление при болях в суставах у пожилых людей. Вот несколько народных рецептов:
1. Взять поровну сельдерея и лимона и смешать с 500 мл меда. Принимать трижды в течение дня по чайной ложке.
2. Заварить как чай листья малины и пить.
3. Заварить одну ложку брусничных листьев в горячей воде и принимать по 0,5 стакана.
4. Измельчить корень хрена, залить горячей водой. Дать настояться. Принимать по одной ложке.
Любой человек задумывается о том, каким он будет в старости, и каждый хочет как можно дольше чувствовать себя бодрым и здоровым. Хочется испытывать радость от движений, а не боль в суставах в пожилом возрасте.
Следует понимать, что все системы и органы человека тесно взаимосвязаны, и заболевание одного из них неизбежно ведет к патологии в другом, позже начинает влиять на здоровье третьего и т. д.
Один пожилой, но довольно бодрый 82-летний мужчина был приглашен на телепередачу о здоровом образе жизни. И там его спросили, как ему получается быть таким подвижным и активным в столь пожилом возрасте. В ответ он описал начало своего дня. Проснулся, и еще не вставая, сделал 20-минутную зарядку для суставов. Поднялся с постели, открыл форточку и в течение сорока минут делает зарядку для всего тела. Выпил стакан воды, вышел на улицу. Теперь — ходьба с палками, невзирая на погоду. И так каждый день.
На возглас ведущего о том, что нельзя так издеваться над собственным организмом, мужчина ответил, что если этого не делать в молодом возрасте, то в старости организм сам начнет над вами издеваться.
Мораль очевидна: будьте активны, ведите здоровый образ жизни. В этом вся суть профилактических мер против болей в суставах у пожилых людей. Вот восемь не сложных, но очень полезных правил, рекомендуемых к выполнению:
- Необходимо сформировать правильный рацион питания и потреблять достаточно жидкости.
- Обязательно нужно давать организму физическую нагрузку, подходящую для вашего возраста. Это может быть бег, ходьба с палками или на месте, круговые движения для разработки узловых соединений костей (руками, ногами, кистями рук). Регулярные занятия укрепляют связки, мышцы, улучшают кровоток, стимулируют обменные процессы и помогают избавиться от болей в суставах у пожилых людей.
- Разработано большое количество комплексов гимнастических упражнений, которые очень действенны в качестве профилактических мер против боли в суставах в пожилом возрасте, а также для восстановления организма после болезней. Лечебную физкультуру подбирает специалист в индивидуальном порядке, во время занятий не должно быть болевых ощущений, их длительность — не менее 30 минут.
- Нельзя слишком перегружать опорно-двигательный аппарат, причем не только в преклонных годах, но и в молодости. К старости травмированный много лет назад хрящ может начать разрушаться, даже если в свое время его удалось успешно залечить.
- Обязательно следить за весом тела. Боли в коленных суставах у тучных пожилых людей существенно снижаются, если им удается похудеть. Исследования американских ученых, к участию в которых было привлечено 506 человек с избыточной массой тела, показали, что у каждого из группы был риск развития остеоартрита. Разрушительный процесс останавливается, как только вес приходит в норму.
- В качестве профилактической меры очень хороши прогревания: они активизируют кровообращение, усиливая тем самым питание хрящевых тканей, расслабляют мышцы, прибавляют гибкости. Поэтому находите возможность сходить в сауну, баню, принять горячую ванну. Если узлы находятся в стадии обострения, то, прежде чем прогревать, следует проконсультироваться с врачом. Помните, что частый спутник суставных болезней — гипертония.
- Важная составляющая здорового образа жизни — качественный сон. Следует позаботиться о том, чтобы спать было удобно, это даст возможность полноценно отдохнуть опорно-двигательному аппарату и всему организму в целом. Лучше всего спится на ортопедическом матрасе и анатомической подушке. Для тучных людей следует выбирать матрас пожестче.
- Для профилактики болей в суставах у пожилых людей следует взять за привычку не подниматься резко из положения лежа. Лучше делать это постепенно: не спеша сесть, опустить с постели ноги, опереться руками на кровать или тумбочку и медленно встать.
Помните, что все системы организма тесно взаимосвязаны и не работают автономно друг от друга. Поэтому воспаленные суставы следует лечить с учетом других имеющихся заболеваний и возможных противопоказаний, чтобы не навредить самому себе.
Сеть пансионатов для пожилых людей предлагает дома для престарелых, которые являются одними из лучших в плане комфорта, уюта и расположены в красивейших местах Московской области.
- Комфортабельные пансионаты по уходу за пожилыми людьми в Москве и МО. Предложим все возможные варианты для размещения близкого Вам человека.
- Большую базу квалифицированного персонала по уходу за пожилыми людьми.
- Круглосуточный уход за престарелыми людьми профессиональными сиделками (весь персонал граждане РФ).
- Если Вы в поиске работы, мы предлагаем вакансии сиделок.
- 1-2-3-местное размещение в пансионатах для пожилых людей (для лежачих специализированные удобные кровати).
- 5-разовое полноценное и диетическое питание.
- Ежедневный досуг: игры, книги, просмотр кинофильмов, прогулки на свежем воздухе.
- Индивидуальную работу психологов: арт-терапия, музыкальные занятия, лепка.
- Еженедельный осмотр профильных врачей.
- Комфортные и безопасные условия: благоустроенные загородные дома, прекрасная природа, чистейший воздух.
В любое время дня и ночи пожилым людям всегда придут на помощь, какая бы проблема их не волновала. В этом доме все родные и близкие. Здесь царит атмосфера любви и дружбы.
Консультацию относительно приема в пансионат Вы можете получить по телефону:
источник
Боль в ногах – одна из самых частых жалоб пожилых людей. В той или иной форме заболеваниями ног страдает около 50% возрастных пациентов. Болевой синдром не только значительно ухудшает качество жизни, но и резко ограничивает двигательную активность пожилых людей, тем самым усугубляя течение сопутствующих болезней, затрудняет способность к самообслуживанию, нарушает его социальные взаимодействия.
Причины болей в ногах разнообразны и могут затрагивать как костно-мышечную систему, так и стать следствием сосудистых и нервных заболеваний.
Болезни сосудов
Болезни нервной системы
Раньше эта болезнь называлась «остеоартроз», но поскольку в ее развитии обязательно присутствует 
- наличие стартовой боли (возникающей в начале движения);
- ночные боли;
- усиление боли при длительной нагрузке на сустав;
- отсутствие или уменьшение болевых ощущений в покое и при пассивных движениях в суставе.
Наблюдается усиление болевого синдрома при смене погоды. При прогрессировании артроза развиваются деформации и контрактуры. Характерной особенностью является периодическое заклинивание в суставе.
Боль локализуется в области паховой складки, распространяется по переднебоковой поверхности бедра и отдает в коленный сустав и ягодицу. В начале заболевания болевые ощущения возникают лишь после значительной физической нагрузки и быстро проходят после отдыха, несколько затруднен подъем по лестнице.
По мере прогрессирования заболевания появляются стартовые боли при вставании, в начале ходьбы, резком изменении положения тела. Больные заметно прихрамывают, вынуждены использовать трость. Постепенно развивается ограничение подвижности в суставе — больному сложно отводить, сгибать ногу, выполнять вращательные движения.
Последняя стадия коксартроза сопровождается сильнейшей болью в тазобедренном суставе, усиливающейся при незначительных движениях. Из-за развившейся мышечной контрактуры возможны лишь качательные движения в суставе. Отмечается укорочение пораженной конечности, нога фиксирована в патологическом положении – приведена и развернута наружу.
В начале заболевания беспокоят периодические боли в коленном суставе различной интенсивности при ходьбе вниз по лестнице, при вставании со стула, в сырую и холодную погоду. При присоединении синовиита (воспаления суставной сумки) боли становятся острыми, развивается отек. Движения в суставе сопровождаются хрустом. Боль усиливается при пальпации и смещении надколенника, при ротации голени. Периодически развивается заклинивание в суставе – резкое ограничение его подвижности. Со временем сустав деформируется. Ходьба становится мучительной.
Артроз голеностопного сустава.
Для начальной стадии характерно появление небольшого отека и умеренной боли по передней поверхности сустава и в области лодыжек во второй половине дня, позднее боли становятся постоянными, при ходьбе слышен хруст, периодически сустав заклинивает. В исходе заболевания подвижность сустава резко ограничивается.
Лечение этой патологии начинают с нестероидных противовоспалительных: парацетамола, ибупрофена, нимесулида. Довольно часто рекомендуют и хондропротекторы: глюкозамин и хондроитин, как по отдельности, так и в комбинации. Но к этим препаратам отношение неоднозначное: в 2014 году они были удалены из европейских рекомендаций по лечению остеоартрита после пересмотра данных исследований, а в американские никогда не включались, так как эксперты США не сочли убедительными доказательства эффективности. Тем не менее, в российские клинические рекомендации хондропротекторы входят, стоит ли их принимать – вопрос взаимного доверия врача и пациента. Считается, что действие препарата развивается минимум в течение месяца, а курс лечения – 3 месяца с перерывом в полгода.
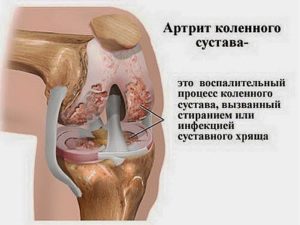
Артрит – воспаление сустава и околосуставных тканей.
Боль при воспалении постоянная, усиливается при активных и пассивных движениях в суставе. Болевой синдром сопровождается отеком, гиперемией (покраснением) и локальным повышением температуры над пораженным суставом.
У людей пожилого и старческого возраста среди воспалительных заболеваний суставов наиболее распространены ревматоидный артрит и подагра.
Ревматоидный артрит
Системное заболевание соединительной ткани с преимущественным поражением суставов. Чаще встречается у женщин.

Это аутоиммунная патология, при которой организм воспринимает собственные ткани как чужеродные. Возникает она после перенесенной ангины: антигены бета-гемолитического стрептококка, вызывающего эту болезнь сходы по структуре с белками соединительной ткани.
Для ревматоидного артрита характерно симметричное поражение суставов, при этом первыми в процесс вовлекаются мелкие суставы кистей и стоп. Больные отмечают утреннюю скованность, которая длится не менее часа. Воспаляются одновременно 3 и более суставных зон.
Лечение ревматоидного артрита пожизненное. Назначаются нестероидные противовоспалительные: диклофенак, ибупрофен, нимесулид.
Воспаление суставов, обусловленное отложением кристаллов мочевой кислоты. Страдают преимущественно мужчины. Это врожденное нарушение обмена веществ, передается по наследству, но может проявляться с разной степенью интенсивности.

Для подагры характерно развитие моноартритов, реже отмечается несимметричное воспаление нескольких суставов.
Классическая подагрическая атака протекает с воспалением плюснефалангового сустава большого пальца стопы, реже воспаление развивается в голеностопном, коленном, лучезапястном суставе. Вечером или ночью возникает острая нестерпимая боль в суставе, которая усиливается при малейшем движении, касании одеяла. Боль практически не реагирует на прием противовоспалительных препаратов. Кожа над суставом натянута, блестящая, ярко-красная, позже приобретает цианотичную (синюшную) окраску, отмечается умеренный отек мягких тканей. Первые приступы могут длиться несколько дней, потом их продолжительность увеличивается, порой до нескольких недель.
Приступ провоцируют погрешности в диете (употребление алкоголя, мяса, шоколада, кофе и других продуктов, богатых пуринами). Но вызвать обострение может и переутомление, эмоциональный стресс или простуда.
При хроническом течении подагры вокруг суставов формируются характерные подкожные узелки – тофусы. Они могут вскрываться с выделением меловидных кристаллов – отложений уратов.
Острый приступ снимают колхицином: по 1 мг внутрь каждые 2 часа до исчезновения симптомов или появления тошноты. Максимальная дозировка – 7 мг за 48 часов. Также рекомендуются нестероидные противовоспалительные – на 2 – 3 дня. Врач может провести аспирацию (откачивание) синовиальной жидкости, после чего в сустав вводятся кортикостероиды (преднизолон). Возможно, что дополнительно понадобятся рецептурные обезболивающие.
Во время приступа пациенту необходим покой и обильное питье. На время обострения отменяются средства для снижения концентрации мочевой кислоты в крови (о которых будет рассказано далее).
При подагре очень важна диета: исключается жирное мясо и субпродукты (мозги, печень, почки); мясные и рыбные бульоны, сыры, колбасы, мясные и рыбные консервы, икра, копчености. Запрещены также бобовые, малина, брусника, щавель, шпинат, хрен, горчица. черный перец, шоколад, какао, крепкий чай и кофе.
Осторожно нужно относиться и к лекарствам: категорически противопоказаны при подагре препараты кальция, спровоцировать приступ может прием мочегонного.
Рекомендуется обильное питье, в том числе щелочные минеральные воды.
Лекарственную терапию подагры должен назначать врач. Обычно применяются пробенецид, сульфинпиразон, аллопуринол. В первые недели после начала терапии, направленной на снижение количества мочевой кислоты в крови может возникать обострения – в этом случае прием препаратов не прекращается. Постоянная терапия не только предупреждает подагрические приступы, но и защищает почки от образований уратных камней, а также способствует рассасыванию тофусов (если они не успели сформировать плотную соединительнотканую оболочку).
Плоскостопие у пожилых людей в большинстве случаев связано со слабостью мышц стопы, связочного аппарата, костей.
Беспокоит боль в области свода стопы и в мышцах передней поверхности голени, которые возникают к концу дня или после длительной нагрузки.
У женщин частой патологией является поперечное плоскостопие с отклонением большого пальца стопы кнаружи (вальгусная деформация). Заболевание в большинстве случаев связано с ношением узкой обуви на высоком каблуке в подростковом и среднем возрасте.
Поперечный размер стопы при этом увеличивается, по внутреннему краю стопы отмечается значительное выпирание головки I плюсневой кости. В районе II и III пальцев формируется натоптыш. При ходьбе в области натоптыша возникает острая боль.
Чтобы облегчить состояние при плоскостопии можно использовать специальные ортопедические стельки для обуви.
Ревматическая полимиалгия — системное воспалительное заболевание неясной этиологии, встречающееся у людей пожилого возраста, характеризующееся болями и скованностью мышц. Пик заболевания приходится на возраст 65-75 лет. Значительная часть случаев ревматической полимиалгии связана со злокачественными новообразованиями внутренних органов, поэтому данную патологию часто рассматривают в рамках паранеопластического синдрома.
Заболевание характеризуется поражением синовиальной оболочки, суставной капсулы, фасций, сухожилий.
Симптомы возникают остро. Пациент ложится в постель здоровым, а утром не может подняться с кровати из-за сильной боли и скованности в суставах. Боль всегда двухсторонняя, режущего, тянущего характера, локализуется в тазобедренных суставах и мышцах бедра, обязательным условием является одновременное поражение шеи или плечевого пояса. Заболеванию часто предшествует лихорадка, которая сохраняется и к моменту появления боли. Болевые ощущения уходят в состоянии покоя, а при движениях усиливаются, по утрам отмечается скованность в суставах. Часто боль беспокоит и ночью, нарушая при этом сон.
Из общих симптомов наблюдается снижение веса вплоть до истощения, отсутствие аппетита, общая слабость, нередко развивается депрессия. Длительность заболевания не менее 2-х месяцев.
Лечение – длительный (не менее 8 месяцев) курс низкодозированных кортикостероидов (преднизона и т.д.). При необходимости крус лечения может быть продлен до 2 лет.
Эта патология может быть отнесена к болезная, поражающим костно-мышечную систему лишь косвенно. Миеломная болезнь – злокачественное заболевание крови, при котором отмечается избыточный рост плазмоцитов в костном мозге. В большинстве случаев множественная миелома развивается в пожилом возрасте, чаще у мужчин.

При этом заболевании в костях образуются участки деструкции, заполненные клетками миеломы, что проявляется болевым синдромом.
Боль локализуется в бедренных и тазовых костях. Она не постоянная, возникает самопроизвольно при движениях и пальпации, усиливается в положении лежа.
При поражении опухолью поясничного отдела позвоночника с ущемлением нервных корешков, болевой синдром развивается по типу люмбоишиалгии: боль в пояснице отдает по ходу ноги.
Кроме бедренных костей и позвоночника поражаются ключицы, грудина, ребра, лопатки, плечевые кости. При прогрессирующем течении возможны спонтанные переломы костей, при этом боли становятся постоянными.
Заболевание протекает с лихорадкой, выраженным интоксикационным синдромом. В анализе крови отмечается резкое ускорение СОЭ, увеличение уровня белка с нарушением соотношения его фракций. Появляется белок в моче.
На рентгенограмме появляются признаки остеопороза, заметны округлые дефекты костей.
Лечение миеломной болезни – прерогатива гематолога-онколога.
При хронических заболеваниях вен болевой синдром появляется рано и на начальных стадиях является единственным симптомом, что значительно затрудняет диагностику.
Боль в икрах появляется или усиливается к концу дня, после длительного пребывания на ногах, или сидя, носит распирающий характер. Воздействие тепла (горячие ванны, жаркая погода, баня, теплый пол) провоцирует боль. Болевой синдром часто сопровождается неприятными ощущениями «мурашек», неопределенным дискомфортом, ощущением жара в конечностях.
Боль при венозной недостаточности проходит после прогулки или гимнастики: работа мышц улучшает венозный отток.
Варикозная болезнь.
Боль в ногах при варикозном расширении вен, как правило, нарастает к вечеру, а также при длительном нахождении в вертикальном положении. Иногда пациенты описывают ее как тяжесть или чувство распирания. Ночью нередко беспокоят судороги в мышцах голеней.

На коже голеней и бедер расширенные вены выглядят как сосудистые «звездочки» или небольшие внутрикожные узелки, в тяжелых случаях под кожей отчетливо видны крупные извитые венозные стволы, выбухающие узлы.
Основной метод лечения варикозной болезни – постоянное ношение компрессионных гольфов или чулок (в зависимости от распространенности поражения вен). Компрессионный трикотаж становится своего рода протезом для венозной стенки, поддерживая сосуды в тонусе и не позволяя крови застаиваться. Как дополнительное средство могут быть полезны флеботоники — препараты для приема внутрь (детралекс, венотоник и др.). Обычно их назначают летом, когда многие пациенты отказываются от компрессионного белья, курсом в 1 – 3 месяца. Местные средства – кремы, мази – при варикозной болезни неэффективны, хотя могут приносить временное облегчение за счет охлаждающего действия.
Единственный способ окончательно избавиться от варикозных вен – удаление либо склерозирование пораженного сосуда. Восстановить уже измененную структуру венозной стенки невозможно.
Посттромбофлебитический синдром/
Развивается после перенесенного тромбоза глубоких вен. Боль в пораженной ноге неинтенсивная, тупая, тянущая, усиливается при длительном пребывании на ногах. Нередко ночью появляются судороги в икроножных мышцах. К концу дня нарастают отеки, которые уменьшаются, но полностью не проходят после ночного сна. Со временем могут появиться трофические язвы.
В зависимости от уровня поражения вен боль и отек могут локализоваться на стопе и голени или захватывать всю ногу. У 70 % пациентов развивается вторичное варикозное расширение вен.
Таким пациентам необходимо диспансерное наблюдение флеболога. Кроме компрессионного белья и лечебной физкультуры назначают флеботоники.
Довольно распространенное заболевание у лиц старшей возрастной группы, особенно при сопутствующей патологии системы кровообращения, при сахарном диабете, злокачественных опухолях, ожирении.
Тромбоз глубоких вен голени сопровождается возникновением резкой боли, чувства напряжения и распирания в конечности, выраженным отеком голени. Отмечается ухудшение общего состояния больного, повышается температура. При тромбозе бедренной вены отек распространяется выше коленного сустава. При илеофеморальном тромбозе боль и отек локализуются в области икры, на передневнутренней поверхности бедра и достигает паховой складки и переходит на ягодицу. Пораженная конечность увеличена в объеме, цвет кожи от бледного до синюшного, поверхностные вены расширены, набухшие.
Через 3-4 дня боль и отечность постепенно спадают. Из-за затруднения оттока крови по глубоким венам, происходит переполнение поверхностных вен, что проявляется усилением венозного рисунка на пораженной конечности.
В некоторых случаях тромбоз глубоких вен голени в первые двое суток протекает скрыто. Отмечаются лишь незначительные боли в икроножных мышцах, которые нарастают при движениях и пальпации. Наблюдается небольшой отек в нижней трети голени.
Характерным симптомом тромбоза глубоких вен является резкое усиление боли при тыльном сгибании стопы.
Необходима срочная госпитализация, постельный режим, курс антикоагулянтов (гепарин, варфарин), дозировки которых должен подбирать врач под контролем состояния свертывающей системы крови.
Развивается у мужчин старше 40 лет вследствие атеросклероза артерий.
Классическим симптомом болезни является «перемежающая хромота». Суть этого симптома заключается в том, что больной проходит определенную дистанцию, после чего в пораженной конечности развивается сильная боль, заставляющая его остановиться. После отдыха болевые ощущения уходят, и пациент продолжает движение до следующего приступа. Если в начале заболевания больной может пройти без остановки более 1000м, то по мере прогрессирования — это расстояние сокращается до 25м. На последних стадиях сильная боль беспокоит и в покое, для ее облегчения больные занимают вынужденное положение – лежа с опущенной ногой.
Кроме болей, беспокоит зябкость, судороги, парестезии в пораженной конечности. Кожа становится бледной или мраморной, холодной на ощупь, позже присоединяются трофические нарушения в виде сухости, шелушения, нарушением роста волос и ногтей. На поздних стадиях на пораженной ноге появляются глубокие болезненные трещины, язвы, постепенно развивается гангрена.
Чтобы замедлить прогрессирование болезни рекомендуют нормализовать питание, отказаться от курения и алкоголя. Назначаются препараты для коррекции артериального давления, средства для снижения уровня холестерина крови (статины). Для уменьшения вязкости крови рекомендуют антиагреганты (ацетилсалициловая кислота), для улучшения микроциркуляции – средства на основе никотиновой кислоты, спазмолитики.
Хирургическое лечение может быть направлено на восстановление просвета артерии (установка стента) либо создание обходных путей кровотока (шунтирование).
В результате закупорки просвета сосуда тромбом или эмболом нарушается проходимость артерий и развивается острая ишемия тканей. Чаще всего тромбозы встречаются у лиц с заболеваниями сердечно-сосудистой системы, сахарным диабетом, облитерирующим атеросклерозом, при переломах конечностей.
Боль острая, возникает внезапно в одной из конечностей, спустя 2-4 часа она несколько слабеет, а к болевым ощущениям присоединяется онемение, похолодание и выраженная слабость в ноге. Кожа на пораженной конечности мертвенно-бледная, по ходу вен из-за их запустевания отмечаются характерные впавшие бороздки, нарушается чувствительность. Больной не может встать на ногу. В тяжелых случаях развивается мышечная контрактура с резким ограничением пассивных движений в суставе.
Необходима срочная госпитализация и назначение тромболитических препаратов.
Болевой синдром, связанный с ущемлением нервов может развиваться на фоне остеохондроза, при межпозвонковых грыжах, синдроме грушевидной мышцы, компрессионных переломах, связанных с остеопорозом.
Отмечается глубинная тупая тянущая или ноющая боль в ноге и пояснице, которая усиливается при резких движениях, перемене положения туловища, при длительной вынужденной позе, и уменьшается в горизонтальном положении. В зависимости от уровня поражения боль может распространяться по задней поверхности бедра до подколенной ямки или захватывать всю ногу, достигая большого пальца стопы.
При ходьбе больной щадит ногу. Нередко из-за боли пациенты не могут сидеть.
Возникновению болевого синдрома часто предшествует подъем тяжестей, работа в согнутом положении.
При необходимости назначается постельный режим. Если это невозможно, облегчить состояние помогает ортопедический корсет. Назначаются нестероидные противовоспалительные, местно – согревающие мази.
Симптомы нарастают соответственно возрасту больного и стажу его заболевания. При сахарном диабете страдают мелкие сосуды, нарушение микроциркуляции приводит к нарушению питания нервных волокон и, в конечном счете – их гибели.

Поражаются в первую очередь дистальные отделы ног (пальцы, стопы, голени).
Беспокоит онемение, чувство ползания мурашек, жгучая боль в обеих ногах, которая усиливается во время ночного сна и при ходьбе. Больной перестает чувствовать прикосновения. Развивается мышечная слабость, нарушается походка. Возможны судороги.
Эффективное лечение диабетической полинейропатии невозможно без нормализации уровня сахара крови. Кроме этого назначают витамины группы B, антиоксиданты (альфа-липоевую кислоту), препараты магния и цинка.
Боли в ногах могут быть признаком множества совершенно различных заболеваний, и перечисленными патологиями возможные причины не исчерпываются. Поэтому не нужно ставить себе диагноз самостоятельно – необходимо обследоваться и только после определения причины боли начинать лечение.
источник