Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В практике врача нередко встречаются пациенты, которых беспокоят боли в костях и суставах. У одних это наблюдается лишь в области ног, другие отмечают распространение симптомов на все тело. Но так или иначе, проблема представляется достаточно серьезной. Если вовремя не установить причины подобного состояния и не определить, что нужно делать в такой ситуации, можно ожидать различных непредвиденных последствий.
Когда у пациентов болят суставы и кости, необходимо для начала установить, действительно ли есть связь симптомов с опорно-двигательной системой. Ведь такие ощущения могут иметь совершенно другой источник: мышцы или нервы. Более того, иногда и вовсе нет локальных патологических изменений в самих тканях, а жалобы становятся результатом общих нарушений в организме. Поэтому перед врачом стоит довольно сложная задача – определить происхождение боли в костях и суставах. Если это наблюдается во всем теле, то нужно рассмотреть вероятность развития таких состояний:
- Инфекционные болезни.
- Системные заболевания.
- Гемобластозы.
- Онкологическая патология.
- Интоксикации.
Представленная патология достаточно серьезна, она требует быстрой реакции врача и самого пациента, ведь в некоторых случаях даже существует определенная опасность для жизни. Кроме того, думая о происхождении симптомов, нужно исключить наиболее банальную причину – физическое переутомление, когда могут беспокоить мышцы всего тела после интенсивной нагрузки. Если же болят ноги, то необходимо иметь в виду следующие заболевания:
Делать предположение о том, почему пациентов беспокоят подобные жалобы, необходимо только после комплексной оценки риска для каждого из указанных состояний. Вполне вероятно, что у одного человека может быть несколько заболеваний, что затруднит выяснение причины. Однако, залогом правильного диагноза станет профессиональный подход к обследованию.
Почему возникают боли в ногах или во всем теле, сможет определить врач. Он проведет осмотр пациента и назначит необходимое обследование.
Выяснение причин боли должно начинаться с клинического обследования. Первым делом врач выясняет жалобы пациента. Как правило, они достаточно многочисленны и уже позволяют заподозрить истинную проблему. Если же боль в суставах и костях всего тела – главное, что беспокоит человека, то приходится активно выявлять и детализировать другие симптомы.
Ломота в костях и суставах часто наблюдается при различных инфекционных заболеваниях. Это является одним из проявлений интоксикационного синдрома, обусловленного воздействием микробного агента на различные системы организма. Подобные признаки появляются даже в случае известного всем ОРЗ, не говоря уже о более серьезных заболеваниях, таких как грипп, менингит, пневмония, бруцеллез, вирусный гепатит, геморрагические лихорадки. Учитывая характер патологии, кроме боли в костях или суставах, можно выявить следующие симптомы:
Некоторые заболевания при несвоевременно оказанной помощи могут осложняться инфекционным шоком, когда происходит резкое падение давления, головокружением и потерей сознания.
Нельзя медлить с обращением к врачу при инфекционных болезнях, ведь человек подвергает опасности не только себя, но и своих близких.
Распространенные боли, охватывающие не только суставы ног, но и других участков тела, наблюдаются при системных заболеваниях. Эта патология имеет аутоиммунную природу, из-за чего поражается соединительная ткань в различных органах и системах. Если беспокоят многие суставы, то врачу нужно делать упор на выявление красной волчанки, ревматоидного артрита, склеродермии. У пациентов могут присутствовать довольно яркие признаки, на которые сложно не обратить внимание:
- Высыпания на лице в виде бабочки.
- Симметричный артрит кистей с характерными деформациями («плавники моржа», «лебединая шея»).
- Уплотнение кожи, маскообразное лицо.
Когда болят ноги и руки в сочетании с прогрессирующей слабостью, стоит задуматься и о полимиозите. Поражение опорно-двигательного аппарата – не единственное проявление болезни, поскольку при системных процессах страдают и внутренние органы: сердце, почки, легкие, а также нервная система.
Под этим названием понимают патологию кроветворения, имеющую опухолевую природу. Она объединяет различные заболевания, среди которых следует выделить лейкозы. Все понимают, что это очень серьезная проблема для многих пациентов, прежде всего детей. О ней следует всегда помнить, особенно если появились следующие признаки:
- Увеличение лимфоузлов.
- Боли в костях.
- Анемия.
- Лихорадка.
- Кровоизлияния.
- Частые инфекции.
Страдают все форменные элементы крови, поскольку они вытесняются незрелыми клетками. Из-за этого угнетается функция иммунной и свертывающей системы. Очаги опухолевой прогрессии могут появляться в различных тканях, включая слизистые оболочки, кожу и нервную систему, что приводит к нарушению работы многих органов.
Делать окончательное заключение о заболеваниях крови можно лишь по результатам дополнительного обследования.
Если болят суставы ног, особенно у людей среднего или пожилого возраста, то нужно исключать дегенеративно-дистрофическую патологию, в частности, деформирующий остеоартроз. Более того, заболевание может иметь распространенный характер, поражая другие отделы скелета. Артрозные изменения проявляются такими симптомами:
- Щелканье, трение и хруст в суставах.
- Усталость в ногах, скованность по утрам.
- Боли во время нагрузки: при ходьбе, спуске или подъеме по лестнице.
- Деформации коленей, голеностопов, пальцев рук.
- Ограничение подвижности.
Проявления становятся более выраженными во время обострения, когда вполне вероятно появление ломоты в различных суставных группах. Если сначала боли возникают лишь при нагрузке, то в дальнейшем беспокоят и в покое, ночью, а также при перемене погоды.
Повышенное содержание глюкозы в организме со временем приводит к различным осложнениям, среди которых нельзя не отметить полинейропатию нижних конечностей. Вот почему у людей с сахарным диабетом могут болеть ноги. Делать подобное предположение позволяют признаки болезни:
- Жажда, сухость во рту.
- Усиленное выделение мочи.
- Похудание или набор веса.
Это клинические симптомы диабета, а нейропатия имеет свои характерные признаки. Помимо болевых ощущений, появляются онемение, жжение, ползание «мурашек», мышечная слабость. Можно заметить трофические нарушения в виде пятен, выпадения волос, вплоть до образования язв.
Полинейропатия встречается не только при сахарном диабете – боли в ногах могут появиться из-за почечной недостаточности или различных интоксикаций, в том числе алкогольной.
Если болят нижние конечности, то, как уже стало ясно, причина необязательно кроется в опорно-двигательной системе. Во время клинического обследования врачу необходимо проводить осмотр сосудистой системы ног, чтобы исключить нарушения артериального и венозного кровотока. Пациенты могут предъявлять следующие жалобы:
- Боли в мышцах голеней при ходьбе («перемежающаяся хромота»).
- Ощущение зябкости стоп.
- Чувство покалывания, онемения.
При осмотре несложно заметить бледность кожи, ослабление пульсации на различных участках магистральных артерий. Это позволяет заподозрить эндартериит или атеросклероз сосудов.
Чтобы клинический осмотр не завершался одними предположениями о той или иной патологии, следует делать дополнительные исследования. Это окончательно развеет любые сомнения и позволит сказать пациенту, почему его беспокоят боли в ногах или других участках тела. В зависимости от клинической ситуации, может потребоваться проведение следующих диагностических процедур:
- Общие анализы крови и мочи.
- Исследование биохимических показателей крови.
- Микробиологический анализ различных сред организма.
- Пункция костного мозга.
- Рентгенография.
- УЗИ сосудов с допплерографией.
- Компьютерная или магнитно-резонансная томография.
Соответственно, рассматривается необходимость консультации инфекциониста, гематолога, онколога, ревматолога, эндокринолога, невролога, ортопеда-травматолога, сосудистого хирурга. Учитывая разнообразие причин боли, для постановки окончательного диагноза пациенту следует пройти все исследования, назначенные врачом.
Только после всестороннего обследования можно говорить о дальнейших мероприятиях по лечению заболевания.
Заболевания, с которыми приходится сталкиваться врачу, настолько разнообразны, что единой терапевтической программы не существует. Все действия обязаны соответствовать стандартам лечения, которые существуют для каждой патологии. В свою очередь, любая методика должна учитывать индивидуальные особенности организма человека. Поэтому только врач может сказать, какое лечение показано в конкретном случае.
Если говорить в общем, то можно выделить наиболее используемые терапевтические методы. В подавляющем большинстве случаев показано медикаментозное лечение. Однако, для каждого заболевания нужны определенные препараты. Когда патология касается опорно-двигательной системы, хороший эффект оказывают лечебная гимнастика, физиопроцедуры и электрофорез. Опухолевые процессы требуют хирургического лечения, а при болезнях крови часто необходима трансплантация костного мозга.
Почему появляются боли в костях или суставах, можно узнать лишь после обращения к врачу. А на основании результатов обследования станет ясно, что делать в дальнейшем. При этом нужно понимать, что универсальных методов лечения не существует – каждая терапевтическая программа индивидуальна.
Ноги нас беспокоят достаточно редко, особенно в молодом возрасте. Мы воспринимаем это как что-то само собой разумеющееся и просто не обращаем внимания на них. Но стоит возникнуть какой-либо проблеме с ногами, как мы понимаем, насколько сильно зависит от них наша жизнь и настроение. И если проблемы суставов нам более-менее понятны, то почему болят пятки ног? Причем такая боль крайне неприятна и практически намертво выбивает нас из привычной жизненной колеи – даже небольшая прогулка становится целым испытанием на прочность.
Так почему же появляется боль в пятках? Ведь там, кажется, и болеть то нечему. На самом же деле причин появления такой боли может быть очень много. Для начала стоит обратить внимание, в какой обуви вы ходите (особенно этот вопрос касается женщин). Высокий каблук (а особенно – «шпилька») приводит к тому, что стопа оказывается «перегруженной», в результате чего и появляются интенсивные боли в пятке стреляющего характера.
Травма ноги, полученная при ходьбе, может отзываться жгучей болью в пятке. Обычно боль такого типа появляется при травмах связок голеностопных суставов. При этом может появиться ощущение, что в пятку воткнули иглу, и при каждом шаге она все сильнее вонзается в ногу.
Давайте представим, что вы не получали случайных травм и пользуетесь нормальной удобной обувью. Но при этом вас долгое время мучает боль в пятке, вам больно наступать на ногу. Логично предположить, что мы имеем дело с каким-то заболеванием, но с каким? При каких заболеваниях может появиться такая боль?
- Артрит. В этом случае воспалительный процесс «захватывает» ткань, которая идет вдоль стопы и соединяет пальцы с пяточной костью. Характерным является тот факт, что боль обычно нарастает постепенно, причем сильнее всего она по утрам. Боль стихает после небольшого массажа, но может вернуться при определенных нагрузках (например, после ходьбы по лестнице вверх).
- Подошвенный фасцит. Вообще фасция подошвы – это своеобразное плотное образование, которое проходит по всей подошве ступни и расположено в соединительной ткани. Если постоянно носить тесную неудобную обувь, то фасция может отреагировать воспалением. Кроме боли эта болезнь отличается тем, что приводит к появлению отложению солей в месте воспаления, что может спровоцировать появление пяточной шпоры.
- Пяточная шпора. По сути это тот же фасцит подошвы, но в хронической форме. Откладывающиеся под кожей соли образовывают на пятке своеобразный нарост, который причиняет серьезную боль при ходьбе, что и немудрено, ведь он, по сути, «втыкается» в мягкие ткани. При этом болевые ощущения наиболее сильны утром после сна. Потом человек «расходится» и боль ослабнет, но стоит немного посидеть, и вся история начинается снова, причем с увеличением интенсивности боли.
- Воспаление ахиллового сухожилия. Одним из признаков развития такого воспалительного процесса является боль во время движения. В этом случае боль локализуется либо под пяткой со стороны подошвы, либо над ней.
- Реактивный артрит. Болью в ступнях и в пятках могут сопровождаться даже некоторые инфекции. Обычно это венерические заболевания или хламидиоз. В этом случае скрытая инфекция провоцирует реактивное воспаление пяточного сухожилия. При таком заболевании пятки болят постоянно, а особенно сильна боль ночью.
- Прочие заболевания. Есть еще ряд болезней, которые могут выступать причиной появления боли в пятке. Это, например, подагра. В этом случае из-за хронического воспаления начинаются нарушения в обмене веществ в организме.
Стоит отметить, что эти заболевания не удастся вылечить самостоятельно, поэтому придется обращаться к врачу, чтобы он помог вам избавиться от боли. Стоит сходить к ревматологу или травматологу и получить квалифицированную консультацию.
По результатам консультации врач направит вас на более детальную диагностику, которой является магнитно-резонансная томография.
Стоит упомянуть, где можно пройти данную процедуру с максимальным удобством. В первую очередь, это «Европейский диагностический центр» – один из лидеров в проведении МРТ исследований. Здесь пациентов ждут отличные специалисты рентгенологии и высококвалифицированные врачи ортопеды. Обследование будет проведено на оборудовании эксперт класса (томограф HD 1.5 Тесла позволяет получить высочайшее разрешение снимков). Для диагностики требуется совсем немного времени – от 15 минут до часа, не считая длительности расшифровки томограммы.
Найти подробную информацию о центре можно на сайте edc.ru, где также доступна запись на процедуру. Другой вариант – позвонить по тел. 8 (495) 363-85-06. При записи через сайт вам вскоре перезвонит представитель центра. Сотрудник уточнит время проведения процедуры, особенности подготовки (при потребности), перечень документов, которые нужно принести.
Раз уж мы поняли, почему болят пятки ног, то что можно сделать, чтобы избежать развития таких проблем?
В первую очередь стоит отказаться от спортивной ходьбы или бега (эти виды спорта не слишком щадят ваши ноги) в пользу велосипедных прогулок или плавания. Не менее важным является и приведение в норму вашего веса. Ведь каждый ваш лишний килограмм вреден как для всего организма, так и для пяток, которые вынуждены эти килограммы выдерживать.
Если у вас есть хоть минимальные признаки плоскостопия, то стоит приобрести специальные ортопедические стельки. Они помогут поддерживать стопу, а точнее ее связки и мышцы, в нормальном состоянии, защищая при этом пятки.
Ну и разумеется, нужно отдать предпочтение удобной обуви на невысоком каблуке (до 5 см). Небольшой каблук позволит немного разгрузить пятку, не перенапрягая всю стопу. Также очень полезно будет заниматься на регулярной основе специальной лечебной гимнастикой для профилактики болезней ног.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У людей, которые начинают заниматься активно спортом, когда-то непременно появляется вопрос: как можно укрепить суставы и связки? Высокая нагрузка на опорно-двигательную систему при спортивных занятиях, так или иначе, приводит к необходимости использования дополнительных препаратов.
- Правильное питание для укрепления суставов и связок
- Продукты для диеты при занятиях спортом
- Витамины для суставов и связок спортсменов
- Медицинские препараты для суставов и сухожилий
- Биологические добавки
- Ходропротекторы
- Народные средства для укрепления связок и суставов
- Полезные мероприятия
- К какому врачу обращаться при проблемах со связками и суставами?
Потому врачи советуют правильное питание, а также дополнительно использовать биологические добавки, витамины, народные и медикаментозные средства для повышения эластичности и силы опорно-двигательного аппарата. Как продукты в рационе, так и используемые препараты имеют свойство накапливаться в организме. Поэтому нужно дозировать нагрузки, потихоньку увеличивая их силу и кратность, вместе с использованием ниже перечисленных препаратов, чтобы избежать травм.
Не забывайте, что любой используемый препарат имеет побочные явления, потому прием нужно согласовать с вашим врачом.
Проводить подготовку сухожилий, мышц, суставов и связок к высокой нагрузке необходимо с изменения режима питания и диеты. Именно от образа жизни будет зависеть количество веществ, энергетических запасов, для строительства тканей мышц, продуктов, которые обеспечивают эластичность и силу волокон.
Есть некоторые правила употребления пищи, повышающие ее эффективность переработки организмом:
- Нужно употреблять пищу в определенные часы, ежедневно, с кратностью 4–6 раз. Именно это дробное потребление пищи дает возможность распределить равномерно нагрузку на ЖКТ и обеспечить постоянное поступление активных элементов в организм.
- Углеводные и белковые коктейли необходимо принимать за 30 минут перед тренировкой и тут же после нее. До спортивных занятий находящиеся в продукте элементы будут для организма строительным материалом, а после тренировки эти вещества восстановят потраченную энергию.
- Обязательным элементом здорового питания является завтрак, одинаковый по калорийности и объему с остальными употреблениями пищи. Именно завтрак дает возможность восстановить затраченные за ночь энергетические запасы и подготовить организм к ежедневным нагрузкам.
- Не стоит плотно наедаться трудно усваиваемой или тяжелой пищей перед и после занятиями спортом. На переработку этих продуктов организм затрачивает очень много энергии, потому эти приемы пищи желательно перенести на время отдыха.
- Нужно комбинировать продукты, насыщенные углеводами и белком. Именно в этом виде происходит нормальное усвоение активных веществ.
Вышеперечисленные правила смогут помочь без особых усилий подготовить спортсмена к физическим нагрузкам.
Правильное употребление пищи – немаловажный компонент для подготовки организма, но самое важное – это употреблять рациональные продукты, помогающие укрепить связки и суставы.
Врачами разработан комплекс витаминов и микроэлементов, отвечающих за обменные процессы в тканях опорно-двигательной системы. Нужно для подготовки организма обогатить диету следующими продуктами:
- Орехи: фисташки, арахис, миндаль, грецкий орех нужно добавить в меню из-за присутствия в них марганца, который обеспечивает минеральный обмен в опорно-двигательном аппарате. Не забывайте, что потреблять орехи надо без соли.
- Морская рыба и иные морепродукты имеют в наличие жирные кислоты, укрепляющие соединительную ткань, которая является главным компонентом суставного аппарата.
- Зелень: морские водоросли, зеленый салат, шпинат – это полезный источник витаминов и клетчатки для нормальной работы суставов.
- Фрукты и овощи: апельсины, абрикосы, капуста, морковка, помидоры – данные продукты имеют бета-каротин, а также витамины B, C, A, без них энергетические обменные процессы перестанут нормально функционировать.
- Творог и иные кисломолочные продукты с низким количеством жиров – имеют фосфор, кальций и препятствуют развитию травм, укрепляют костный компонент суставной системы.
- Грудка курицы, яичные желтки – имеют белок, который помогает набрать массу мышц, а также подготавливает хрящи суставов к повышенным нагрузкам.
Для укрепления ткани суставов наилучшими продуктами являются те, которые имеют в наличие гиалуроновую кислоту. Ими являются:
- Креветки.
- Агар-агар.
- Кисели.
- Наваристый бульон и уха.
Добавление в меню этих продуктов непременно укрепит связки и суставы, даст возможность опорно-двигательному аппарату выдерживать повышенные нагрузки при занятиях спортом.
Соблюдать правила питания, употреблять определенный набор продуктов нужно в течение всего времени активных спортивных занятий. Но для любого спортсмена, а также людей, которые восстанавливаются после травм, требуется дополнительный источник полезных элементов, а именно – витамины.
Вначале необходимо определить, какие микроэлементы и витамины требуются организму для укрепления связок и суставов:
- Витамин E – ответственен за восстанавливающие процессы ткани в суставах, именно данное вещество дает возможность сохранять молодость опорно-двигательной системе при правильном приеме.
- Витамин A – участвует в усвоении фосфора и кальция, укрепляет волокна суставной капсулы и связок, а также является строительным материалом для новой ткани.
- Витамины группы B – это метаболиты, которые участвуют в процессах обмена всего организма, в том числе связок и суставов. Без необходимого количества данных веществ невозможно развитие, рост и регенерация тканей опорной системы.
- Витамин C – натуральный антиоксидант, активизирует иммунитет, препятствует появлению воспалительных процессов. При необходимом количестве посттравматические и инфекционные артриты развиваются с меньшей вероятностью.
- Селен – элемент, ответственный за работу мышечных и нервных синапсов, за регенерацию, естественный анальгетический элемент, нормализует обмен волокон и нервных импульсов.
- Кальций и витамин D – два элемента, без которых нельзя представить развитие и рост организма. Играют большую роль в формировании суставов и костей, поддерживают их опорную функцию и работу.
Во время выбора комплекса витаминов, для укрепления суставов и сухожилий, нужно обращать внимание на количество вышеперечисленных микроэлементов. Примерами правильных витаминов являются:
- Кальцемин.
- СустаНорм.
- АртриВит.
- Ортомол Артро Плюс.
- Коллаген Ультра.
У данных препаратов есть противопоказания. Нужно посоветоваться по поводу возможных побочных эффектов и правил приема с врачом.
Обычно изменения дневного меню и добавления витаминов не хватает, чтобы достичь требуемого эффекта укрепления опорно-двигательной системы у спортсменов. В данном случае могут помочь хондропротекторные средства и биологически активные добавки.
Перед использованием данных медикаментов нужно проконсультироваться с врачом.
БАДы – это комплексы веществ, которые используются для употребления вместе с пищей. Не считаются медицинскими препаратами и не нуждаются в рецептах от врача. Нужно осторожно относиться к этим добавкам и не использовать их без предварительной консультации с врачом.
Невзирая на многие споры, относительно безопасности и эффективности этих комплексов, профессиональные спортсмены положительно отзываются об использовании БАДов.
Добавки для связок и суставов в своем составе содержат натуральные вещества. Главными элементами добавок для укрепления опорно-двигательного аппарата являются хондропротекторы – это натуральные вещества, нормализующие обменные и восстановительные процессы, укрепляющие хрящевую ткань.
Добавки для сухожилий и суставов:
- Глюкозамин в комбинации с хондроитином.
- Метилсульфонилметан (МСМ).
- Хондроитин.
- Корраловый кальций.
- Целадрин.
Не забывайте трезво оценивать соотношение вреда и пользы от использования добавок. Доверьтесь выбору специалиста во время выбора БАДов.
Сегодня на рынке есть довольно узкий спектр медицинских препаратов, которые смогут помочь восстановить или укрепить поврежденные суставы и связки. Как правило, перечень средств ограничивается хондропротекторами, которые описаны выше.
В отличие от БАДов, лекарственные хондропротекторы имеют медицинскую сертификацию и показали свою терапевтическую эффективность. Данные мази, таблетки, уколы и гели воздействуют на хрящ сустава, нормализуют в его структурах обменные процессы.
Скопление вещества в суставной сумке дает возможность моментально восстановить утраченные ткани при микроповреждениях или получениях травм. Существуют препараты, выделенные из костной ткани телят, морских организмов. Средства, имеющие в своем составе глюкозамин, мукополисахариды, хондроитин либо комбинацию данных элементов.
Самыми эффективными и современными считаются препараты для сухожилий и связок в комбинации с нестероидными средствами, которые укрепляют хрящ, а также снимают симптоматику воспаления во время травм сочленения. Примеры препаратов:
- Хондролол.
- Хондроксид.
- Артропарон.
- Алфлутоп.
- Терафлекс.
- Артрон Флекс.
Препараты изготавливаются в гелях, мазях и таблетках, а также в форме инъекций.
Не забывайте, что результат от хондропротекторов можно достигнуть только после 3 месяцев постоянного использования таблеток.
Народные средства тоже могут помочь в проблеме укрепления связок и сухожилий. Использование натуральных компонентов, трав не только смогут подготовить ткани к предстоящим нагрузкам, но также снять напряжение после активных занятий.
Как и во время использования медикаментозных препаратов, нужно проконсультироваться с врачом для выявления противопоказаний к использованию определенного рецепта. Даже натуральные материалы имеют некоторые побочные эффекты, которые необходимо учитывать во время их применения.
Для восстановления поврежденных элементов, укрепления структуры волокон, повышения эластичности используются:
- Горчичные ванночки и компрессы.
- Ванна с мятой.
- Проросшая пшеница.
- Сухие песочные компрессы.
- Аппликации из листьев березы и редьки.
- Мумие.
- Сирень.
- Чесночный настой.
- Прополис.
Вышеперечисленные продукты повышают микроциркуляцию в месте использования, оказывают противовоспалительное воздействие. Иммуномодулирующий эффект позволяет не допустить развития болезней. Содержащиеся волокна в травах укрепляют в сочленении хрящи и связки.
Медицинские средства, пищевые добавки и правильное питание не позволяют начинающему спортсмену до предела нагружать опорно-двигательную систему. Не забывайте, что постепенная и дозированная нагрузка является основой гармоничного и правильного развития.
Всегда выполняйте полноценную и продолжительную разминку. Не нужно начинать интенсивные тренировки тут же после употребления укрепляющих средств, дайте организму впитать вышеперечисленные вещества.
Для улучшения и восстановления состояния связок, мышц и суставов чередуйте активные тренировки с сеансами йоги и лечебной гимнастики.
После значительных нагрузок, после консультации врача, пройдите курс физиотерапии и массажа, принимайте горячую ванну. Данные мероприятия восстановят после нагрузок структуры организма, снимут усталость.
Этим вопросом занимается врач-артролог. Если этого врача в вашей местности нет, то, для начала, нужно проконсультироваться с терапевтом. Он сможет определить, по какой причине появилась ваша проблема, чтобы затем направить для дальнейшего лечения к необходимому врачу.
Просто боли в суставах могут появляться по различным причинам, к примеру, из-за травм, инфекционных заболеваний и других причинах. Если дискомфортные ощущения появляются из-за полученной травмы, то терапевт направит вас к травматологу. Так или иначе, не нужно заниматься самолечением и ждать пока суставы и связки укрепятся сами.
источник
ТРАДИЦИОННО СЧИТАЕТСЯ, ЧТО ХРУСТ И БОЛЬ В СУСТАВАХ ЯВЛЯЮТСЯ НЕОТЪЕМЛЕМОЙ ЧАСТЬЮ ПРИБЛИЖАЮЩЕЙСЯ СТАРОСТИ. И ОЧЕНЬ ОБИДНО, КОГДА ЭТИ СИМПТОМЫ ДАЮТ О СЕБЕ ЗНАТЬ В САМОМ РАСЦВЕТЕ СИЛ — ЛЕТ В 30-35. ОТЧЕГО ОНИ ПОЯВЛЯЮТСЯ? О ЧЕМ СВИДЕТЕЛЬСТВУЮТ? И КАК МОЖНО ИХ УСТРАНИТЬ?
АНАТОМИЯ ДЛЯ ВСЕХ
Для того чтобы понять, почему сустав напоминает о собственном существовании болью, нужно знать, как он устроен. А «сконструирован» он из двух суставных поверхностей, покрытых совершенно особой хрящевой тканью. Она «гасит» резкие удары, амортизирует нагрузку при движениях. Между поверхностями расположена суставная жидкость, играющая роль поставщика питательных веществ и дополнительного буфера при перегрузках. Вокруг расположена суставная капсула (сумка), задача которой заключается в «производстве» и сохранении суставной жидкости. Следует заметить, что внутри сустава нет ни кровеносных сосудов, ни нервных окончаний. Ими пронизана лишь суставная сумка. Все питание хрящевой ткани осуществляется за счет проникновения необходимых веществ из суставной жидкости и со стороны надкостницы.
Отдельного внимания заслуживает и сама хрящевая ткань. Ее строение можно сравнить с железобетонной плитой, только иной консистенции. Роль стальных прутьев выполняют особые коллагеновые волокна. Между ними расположены клетки, которые продуцируют особое, так называемое основное вещество хрящевой ткани. Неправильная работа таких клеток существенно отражается на здоровье: хрящевая ткань истончается, становится рыхлой, изъязвляется. И в результате перестает справляться с нагрузками.
СОГЛАСНО МЕЖДУНАРОДНОЙ КЛАССИФИКАЦИИ БОЛЕЗНЕЙ, ОСТЕОАРТРОЗ И ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА ОТНОСЯТСЯ К БОЛЕЗНЯМ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ
НЕСКОЛЬКО ПРИЧИН «НЕДОМОГАНИЯ» СУСТАВОВ
ТРАВМЫ
Они вызывают разрывы и повреждения коллагеновых волокон. И хотя клетки хрящевой ткани могут восстанавливаться, их способности, увы, небезграничны.
Кроме привычных для нашего понимания ушибов, в этот раздел следует отнести и хронические травмы, возникающие из-за избыточной массы тела.
У людей, занимающихся спортом, риск развития остеоартроза выше. Поскольку кроме «бытовых» микротравм, суставам приходится функционировать в режиме «перегрузок».
НАСЛЕДСТВЕННОСТЬ
Есть целый перечень генетических факторов, которые создают предпосылки для нарушения глубинных процессов образования тканей суставов. И распространены они чаще, чем принято считать. Наверняка среди ваших знакомых есть семьи, в которых одновременно несколько членов семьи жалуются на проблемы с суставами. Очень часто они передаются из поколения в поколение.
ВОЗРАСТ
Очень важный фактор. По данным медицинской статистики, каждый второй человек старше 60 лет страдает остеоартрозом. И явление это закономерно, поскольку скорость процессов обмена веществ с каждым прожитым десятилетием снижается. Происходит разрыхление волокон, составляющих каркас хряща.
НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ
По мнению врачей, они могут быть связаны с любыми хроническими заболеваниями и даже с погрешностями режима питания, пристрастием к солененькому и остренькому. Особенно часто они развиваются в связи с патологией пищеварительного тракта — желчнокаменной болезнью, заболеваниями печени, поджелудочной железы. В особо негативном действии на суставы «замечены» заболевания, именуемые докторами «патология эндокринных желез». К ним относят болезни щитовидной железы, сахарный диабет.
Лечение подобных состояний предусматривает прием лекарств, что, безусловно, необходимо, но не безвредно для организма. Поэтому для того, чтобы поддержать его силы, в качестве средств «коррекции» назначаются биологически активные добавки и витамины.
СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ
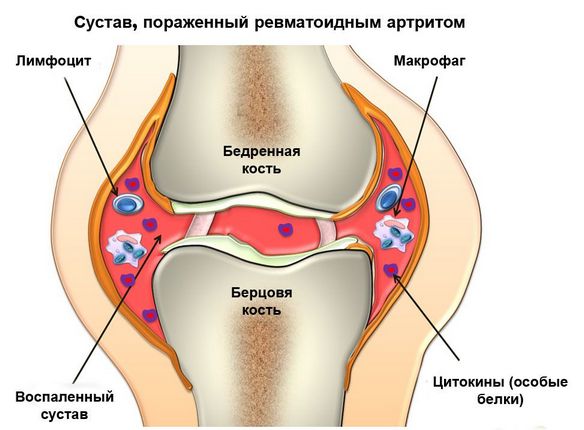
Их перечень весьма длинный: сахарный диабет, ревматоидный артрит, псориаз, инфекции (например, хла-мидиоз) и т.д. При данных заболеваниях в той или иной степени нарушается обмен веществ тканей сустава или увеличивается нагрузка на них.
«ЧТО ДЕЛАТЬ?»
Не надо забывать о том, что необходимо сбросить лишний вес, чтобы разгрузить сустав и помочь ему восстановиться. Также следует дополнить рацион морепродуктами, из которых организм сможет «черпать» ресурсы для восстановления хряща. Но, увы, мы потребляем их гораздо меньше, чем рекомендуют отечественные диетологи, и еще меньше, чем советуют зарубежные специалисты.
А ведь в них содержится два нужных и важных вещества: хондроитин и глюкозамин.
Хондроитин стимулирует синтез вещества, составляющего основу волокон соединительной ткани, в том числе и хряща. Он замедляет действие ферментов, разрушающих хрящ, нормализует обменные процессы в суставах.
Глюкозамин также активно влияет на процессы защиты соединительной ткани, обеспечивает восстановление хрящевой ткани.
Хондроитин и глюкозамин прекрасно дополняют и усиливают действие друг друга. И неслучайно в большинстве современных препаратов они соединены в один комплекс.
Поскольку наше повседневное питание не восполняет потребностей организма в глюкозамине и хондротине, то при проблемах с суставами возникает необходимость приема препаратов, восполняющих недостаток этих веществ.
Такие средства следует принимать несколькими курсами в течение года. Эффект проявляется не сразу. Поэтому даже стабилизацию состояния суставов при отсутствии ухудшения врачи расценивают как положительный результат. А к 4-5 неделе приема пациенты даже могут отказаться от приема, обезболивающих и противовоспалительных средств либо значительно уменьшить их дозу.
источник
Недостаток витамина D – достаточно распространенное явление, основной причиной которого является недостаточная инсоляция, использование солнцезащитных кремов и избегание солнечных лучей в качестве профилактических мер развития рака кожи.
• Молочные продукты;• Говяжья и свиная печень;• Куриное яйцо;• Жирные сорта рыбы.
Люди в возрасте испытывают авитаминоз витамина D вследствие нарушения работы почек, которые утрачивают способность перерабатывать данный элемент. Существуют также болезни кишечника, которые нарушают всасывание витамина D. У взрослых людей, страдающих ожирением, также наблюдается нехватка витамина D.
СПАСИБО ЗА ПОДПИСКУ! Полный перечень магазинов и интернет магазин, где можно приобрести продукцию: https://cmtsc…
То, что мы едим напрямую связано с тем, как мы себя чувствуем. Давно люди заметили, что при определенных ситуациях обычная еда способствует выздоровлению.
Артроз – это разрушение хрящевой ткани. Есть множество причин, возникновения болезни и одной из них является лишний вес. Это происходит по тому, что на суставы оказывается давление. Из-за постоянной перегрузки нарушается кровоснабжение и метаболизм, что приводит к истончению, а в последствии разрушению хрящевой ткани.
Больше всего от лишнего веса страдает опорно-двигательный аппарат. Ведь именно на него приходится вся нагрузка.
Что же делать если болезнь вас уже настигла, а вы так и не сели на диету? Ответ прост: постараться снизить вес, чтоб облегчить процесс выздоровления и дальнейшую вашу жизнь.
Для приготовления лекарственного средства подойдут ветви любого хвойного дерева. Хвою, 2 ст. ложки, разбавляют 200 мл крутого кипятка и оставляют на небольшом огне. Отвар готовят около 30 минут, далее остужают до теплого состояния, тщательно профильтровывают и смачивают в нем кусочек плотной ткани. Ткань прикладывают к пораженной артрозом конечности, укутывают пленкой из целлофана и выдерживают не менее часа.
Растение обладает противовоспалительным действием, снимает боли и способствует регенерации хрящевой ткани. Для приготовления лекарства, 1 ст. ложку высушенной травы сабельника заливают 1 стаканом крутой кипящей воды и оставляют на водяной бане (не больше 15 минут). По истечении времени отвар снимают, дают настояться пару часов и доводят до первоначального объема, разбавляя кипяченой водой. Лечатся по 1/4 стакана до 3 раз в сутки. Количество дней лечения — до появления положительных признаков.
Для приготовления целебного напитка необходима только луковая шелуха. С 2-3 больших головок лука счищают шелуху, измельчают ее, и вместе с луковицами опускают в литр кипящей воды. Время приготовления лекарства не менее 10 минут. Затем луковицы выбрасывают, отвар процеживают и выпивают за 3 раза до принятия пищи.
Березовые почки (5 г) заливают 1000 мл крутой кипящей воды и томят на водяной бане 15 минут. Затем средство рекомендуется выдержать около 2 часов, а после — тщательно профильтровать. Употреблять 1 раз за день по 150 мл напитка за час до принятия пищи.
- Отвар из стручковой фасоли
Стручки фасоли (20 г) мелко нашинковать и залить 1000 мл воды. Нагревать на огне до закипания, затем оставить томиться на 40 минут. Готовый отвар остужают, профильтровывают и принимают по пол стакана 3-4 раза за день перед принятием пищи.
Брусничные листья способствуют усилению обменных процессов в организме, снижают плохой холестерин в крови. 10-15 листьев брусники заливают стаканом крутой кипящей воды и настаивают 2 часа. Лекарство употребляют каждый раз перед принятием пищи.
По 2 ст. ложки высушенных листьев крапивы и календулы закладывают в термос и добавляют кипятка (1 л). Настаивать средство нужно на протяжении всей ночи. Пьют настой по полстакана 4 раза в сутки перед приемом пищи. Курс терапии должен длиться не менее 60 дней.
Специалисты утверждают, что население нашей страны недополучает с пищей витамин Д и некоторые другие витамины, фосфор, кальций и магний, белки растительного и животного происхождения, полиненасыщенные жирные кислоты. Зато избыточно употребляет углеводы, налегая на мучные изделия, а также рафинированные продукты, что не способствует укреплению костей.
Их наступление можно отсрочить, принимая комплекс витаминов для суставов и биодобавки, разработанные для укрепления костей.Мультивитаминный заряд бодрости для суставов:
- Хорошие витамины для суставов и костей — комплекс «Антиоксикапс». Обогащенный витаминами С, Е, А, препарат посодействует скорейшему восстановлению травмированных суставных тканей. Заживляющее действие обусловлено наличием аскорбиновой кислоты, «полномочиями» которой, помимо управления синтезом коллагена, является влияние на естественную выработку «обезболивающих» стероидных гормонов, благодаря чему рекомендованы эти витамины при болях в суставах и мышцах;
Антиоксикапс помогает тканям сустава восстановиться
Болевые ощущения в суставах могут возникать из-за разных причин. Они могут быть вызваны как инфекционными заболеваниями и дальнейшими осложнениями, так и какими-либо механическими повреждениями. Следовательно, существуют и разные группы препаратов, направленные на лечение суставов.
1) Нестероидные противовоспалительные средства (НПВС) – ибупрофен, аспирин, диклофенак и т. д.
2) Сосудорасширяющие препараты (при сжатии или сдавливании сосудов вследствие отёчности или деформации сустава)
3) Миорелаксанты (при скованности в суставе, что вызывает перенапряжение мышц, вследствие чего болевые ощущения более выражены)
5) Хондропротекторы (содержат глюкозамин)
• Болезни сосудистой системы;• Хроническая усталость;• Депрессия;• Головные боли;• Рассеянный склероз;• Гипертония;• Вторая степень диабета.
Некоторые специалисты утверждают, что ожирение и недостаток витамина D имеют между собой прочную связь. Даже небольшой авитаминоз способствует увеличению в организме жировой прослойки. Именно поэтому при возникновении желания похудеть следует употреблять как можно больше продуктов питания, в состав которых входит витамин D. Также рекомендуется больше гулять в солнечную погоду.
Недостаток витамина D (кальциферола) представляет собой серьезное состояние организма, которое характеризуется нарушением всасывания в организме фосфора и кальция из пищи. Данные элементы необходимы для формирования здоровой костной системы, гормональной регуляции, оптимального функционирования иммунной и нервной системы, а также для защиты организма от различных воспалительных процессов.
Вы можете сделать простой тест и посмотреть, если у вас недостаток витамина D. Надавите на грудную клетку и определите уровень давления, который приводит к боли. Если вы чувствуете боль почти сразу же, то вы должны обязательно увеличить употребление витамина D.
• Пятидесятилетний возраст;• Беременность и период грудного вскармливания;• Смуглая кожа;• Болезни почек и печени;• Применением антацидов;• Веганская и вегетарианская диета.
Для бодрости нужен витамин D, нам необходим кортизол – стрессовый адаптационный гормон. Выделяется он из холестерина при участии витамина D. И адреналин, который отвечает за нашу способность действовать в критических ситуациях, тоже нуждается в витамине D.
Вы можете обратиться за помощью к добавкам и таким образом, вам не нужно менять свой привычный рацион питания.
Такого рода добавки могут включать в себя до 5.000 МЕ этого витамина, а также пробиотики, которые отлично подходят для пищеварительной системы.
источник
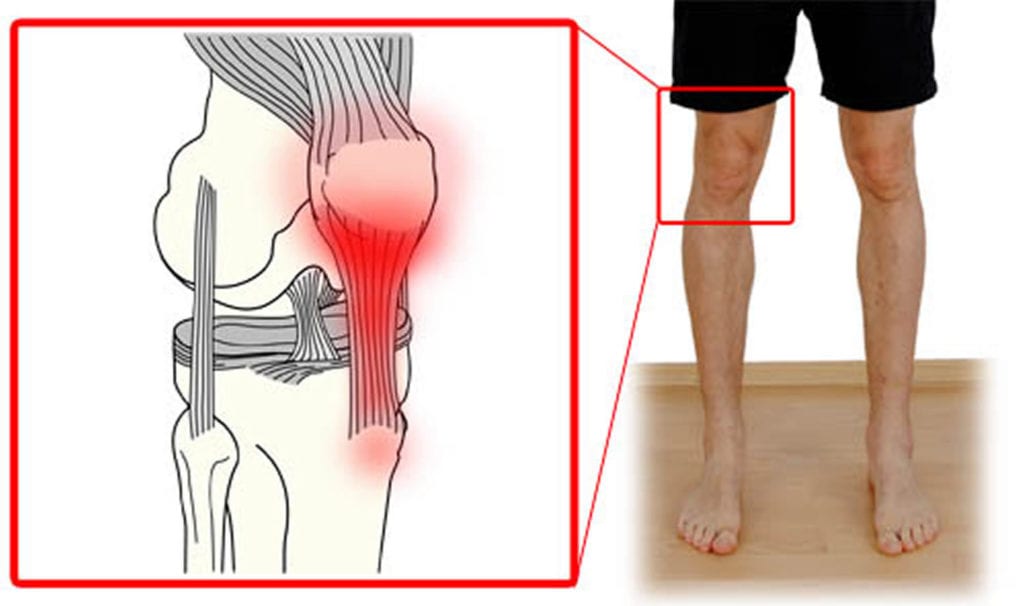
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;
- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.
Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- антибиотиков (когда дискомфорт вызван вирусной инфекцией);
- нестероидных противовоспалительных средств — Ибупрофен, Аспирин.
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
источник
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;