Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;
- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;
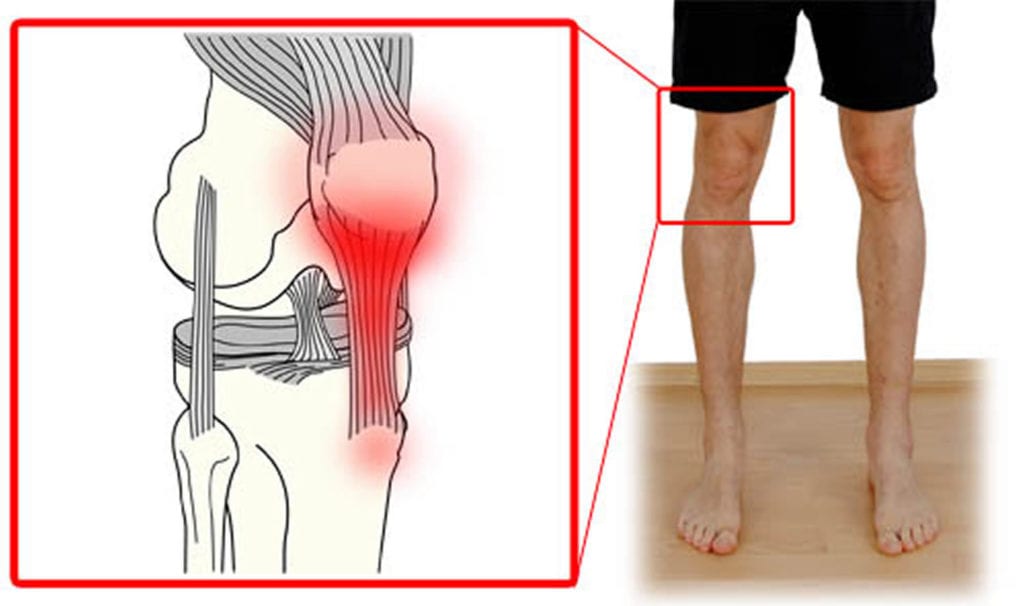
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
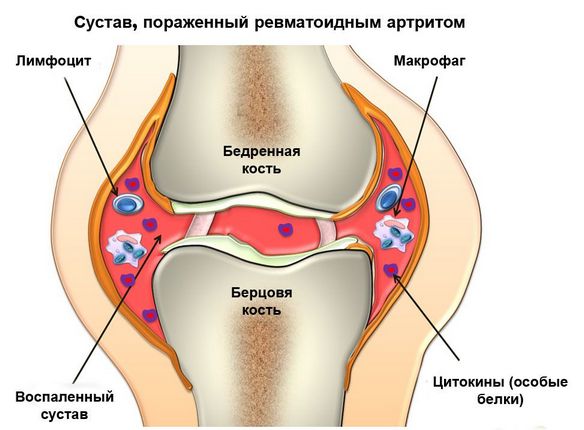
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.
Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- антибиотиков (когда дискомфорт вызван вирусной инфекцией);
- нестероидных противовоспалительных средств — Ибупрофен, Аспирин.
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Согласно данным ВОЗ, каждая третья женщина в мире рано или поздно испытывала боли при возбуждении. У мужчин тоже часто бывают такие проблемы. Каковы причины болей при возбуждении и что с этим делать?
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Поскольку дам, как правило, пропускают вперед, рассмотрим сначала характерные признаки боли у женщин во время возбуждения. Сразу нужно оговориться, что имеется в виду не только возбуждение во время полового акта – боли могут возникнуть и во время мастурбации, и просто при половом возбуждении. Итак, несколько заболеваний, при которых женщина мучается от болей, как только возбуждается.
Кисты на яичниках – это образования, которые возникают в виде мешочков, наполненных жидкостью, и могут лопнуть. Его относят к опухолям. Киста яичника может рассосаться сама по себе за 2-3 месяца, а может требовать оперативного или медикаментозного вмешательства.
Когда проходит половой акт, женщина может ощутить резкую боль в тазу – слева или справа. Такую же боль женщина может чувствовать во время месячных, которые, как известно, наделяют женщин повышенной возбудимостью.
Обязательно пройти УЗИ половых органов, особое внимание обратив на яичники. Чтобы убедиться в том, правда ли у вас киста яичника, нужно проконсультироваться с гинекологом и пройти курс лечения.
Как правило, от болей при возбуждении женщину с кистой яичников спасает ибупрофен (до 400 миллиграммов) примерно за 1-1,5 часа до сексуального контакта. К тому же, во время секса желательно контролировать процесс проникновения члена во влагалище, потому что глубокое проникновение может вызвать боле сильные боли, чем обычно.
Этим заболеванием хоть раз, но страдала практически каждая первая женщина. То есть – все женщины хоть раз проходили эти муки: боль во влагалище, белые высыпания на ее стенках, да еще и зуд донимает, хоть кричи. Это грибковое заболевание, которое не обязательно передается половым путем – его причины могут быть разными. Во время молочницы во влагалище женщины и на его стенках разрастаются противные грибки Candida, поэтому заболевание называют еще и кандидозом.
При кандидозе боль во время полового акта становится сильнее у каждой четвертой женщины.
При возбуждении во время секса боли во влагалище могут усиливаться, и зуд, кстати, тоже. Каждое прикосновение к стенкам влагалища вызывает сильные боли, дискомфорт, раздражительность. Если женщина все же выдерживает половой акт, ее влагалище воспаляется еще больше, боли во влагалище могут стать просто нетерпимыми и отдавать в область яичников – тогда болит низ живота. Как правило, боли имеют характер жжения.
Посетить гинеколога и пройти терапию против молочницы. Нужно обязательно отказаться от прокладок с сильными запахами (ароматизированными), тесного белья, синтетических трусиков, бесконтрольных медикаментов – все эти средства могут вызывать молочницу помимо заражения во время секса. Перед или после секса можно использовать мазь с гормоном кортизолом в составе – это уменьшит воспаление стенок влагалища и сделает боли потише.
Это образование в матке в виде опухоли, которую врачи считают доброкачественной. В этом образовании участвуют миома матки и ее фибромиома – то есть мышечная и соединительная ткань. Это заболевание берет в свои лапы более трети женщин после 35 лет. Фиброма может иметь размеры от горошинки (небольшой) до плода вроде апельсина.
При миоме или фибромиоме матки болит влагалище у самого его входа, как только партнер к нему дотрагивается. Там могут чувствоваться довольно плотные участки в виде горбиков под кожей. Боли могут возникать и в самом влагалище, в гениталиях. Во время секса боли могут приобретать довольно сильный характер.
Они пульсирующие, длительные, могут не проходить после секса в течение нескольких часов. Женщина так переживает из-за этих болей, особенно если причина не выяснена! Она даже может впасть в депрессию, если вовремя не обратится к врачу для диагностики.
Обратиться к гинекологу для уточнения диагноза, а также лечения. Для более точной картины заболевания понадобится УЗИ. Как правило, диагностика этого заболевания выявляет отклонения сразу. В качестве лечения применяют комплексную терапию, возможна операция.
Это воспаление нервов, их корешков, которые находятся в области вульвы. Причины – инфекции, которые затрагивают слизистые оболочки вагины, а также частые заболевания женских половых органов. В особенности грибковые, например, кандидоз.
При вульводинии женщина может испытывать боль внизу живота во время секса или возбуждения. Боли усиливаются, даже если женщина просто долго находится в одной позе или же сидит на твердой поверхности. Боли также усиливаются во время введения полового члена во влагалище.
Эти симптомы могут также сопровождать частые позывы к мочеиспусканию, боли могут отдавать в поясницу, а в период месячных у женщины могут быть выделения более обильные, чем раньше.
Посетить гинеколога и пройти тщательную диагностику. Особенностью вульводинии является то, что ее очень сложно отличить от других похожих заболеваний. Например, грибковых или венерических. А поэтому и лечить вульводинамию намного сложнее, чем остальные заболевания женских половых органов, которые легко диагностируются.
[10], [11], [12], [13], [14]
Бартолинит – это воспаление бартолиновых желез – органов, которые напоминают горошины и по размеру, и по форме. Они находятся на губах влагалища – по одной горошинке на каждой половой губке. Причина заболевания – кроме воспаления желез, еще и их закупорка в результате перенасыщения токсинами и плохого кровотока. Это предположительная причина, потому что истинных причин бартолинита пока ученые медики не выяснили. Это могут быть, по их предположениям, болезнетворные инфекции типа стафилококков, стрептококков и других гадких микробов.
При бартолините половые губы женщины увеличиваются, набухают, воспаляются и, конечно же, женщина испытывает боли при половом акте и до 5-6 часов после него. Это сложно выдержать, поэтому женщины употребляют болеутоляющие средства или вызывают скорую помощь. Боль эта пульсирующего характера. Кроме того, когда до свода влагалища дотрагиваются партнер или сама женщина, они могут ощущать под пальцами плотные участки тела.
Обратиться к гинекологу для обследования и лечения. Если стадия заболевания уже запущена, скорее всего, пациентке предложат операцию, придется удалять одну из желез – виновницу болей. Либо обе.
[15], [16], [17], [18], [19]
Это прорастание ткани оболочки матки (эндометрия) в тех областях тела, где его не должно быть. От разрастания эндометрия могут пострадать мочевой пузырь, маточные трубы, яичники, стенка матки, прямая кишка. Да мало ли в какие органы может прорасти эндометрий!
Результат один – боли при возбуждении, некачественная сексуальная жизнь женщины. Ее менструации могут приходить и уходить когда им вздумается, с какой угодно частотой. То есть это заболевание может усугубляться кровотечениями из матки. Подумать только – эндометриоз диагностируют у более чем трети женщин во всем мире! Это заболевание – одна из серьезных причин бесплодия.
Боли при возбуждении могут беспокоить любую женщину, если у нее эндометриоз. Боли имеют острый, режущий, резкий характер – такой, что впору скорую вызывать. Естественно, это не дает возможность женщине получить полноценный оргазм, она страдает от невозможности с удовольствием заниматься сексом.
Обратиться к гинекологу для обследования и при необходимости, если обычная комплексная терапия не помогает, прооперироваться.
…либо мочеполового тракта – сокращенно ИМТ. Инфекции мочеполовых органов часто поражают женщин потому, что уретра и вагина у них анатомически расположены очень близко друг к другу, поэтому инфекции очень быстро проходят путь от вагины до уретры, а из нее – в мочевой пузырь. От этого половые органы женщины могут воспалиться и, как следствие – боль при возбуждении или половом акте.
Женщина ощущает боль внизу живота, но точно не может определить. Где именно. Боль при инфекциях может быть блуждающей, неясной, неопределенного характера. Во время секса эта боль может усиливаться, становиться тягучей, тупой. При этом у женщины может постоянно возникать желание посетить туалет.
Не путать инфекцию мочеполового тракта с простудами и воспалениями и не заниматься самолечением. При возникновении болей внизу живота при сексе нужно обязательно посетить врача и пройти тщательную диагностику. В особенности показательными будут анализы мочи, по ним несложно вычислить, что женщину посетили болезнетворные вирусы и бактерии.
Лечиться она должна не одна. При этом виде заболевания нужно обязательно пройти курс лечения и половому партнеру, мужу.
[20], [21], [22], [23], [24]
Это заболевание, при котором во влагалище слишком мало смазки. Оно остается сухим, поэтому во время полового акта мужской член раздражает его. Возникают боли во время секса.
От сухости влагалища в любой период жизни может страдать каждая женщина. Этот симптом коснулся более четверти женщин во всем мире. Причиной может быть чрезмерное увлечение гормональными препаратами, в том числе и оральными средствами контрацепции. Среди причин сухости влагалища и болей при возбуждении могут быть период беременности, кормления грудью, период климакса.
Неприятный, резкий, раздражающий. Когда во время полового акта член партнера или его пальцы проникают во влагалище, оно может реагировать резкой болью. После того, как половой акт произошел, эта боль может не оставлять женщину еще 2-3 часа. Конечно же, сухость влагалища делает половой акт мучительным, поэтому нельзя терпеливо и молча переносить эту проблему.
Обратиться к гинекологу, чтобы он прописал оптимальное лечение. Если сухость влагалища вызвана гормональными отклонениями, нужно будет, прежде всего, наладить гормональный фон. Если виной – прием оральных контрацептивов, нужно пересмотреть их дозировки и назначение. Если женщина сама по себе не быстро возбуждается во время секса, нужно использовать лубриканты – специальные смазки для полового акта.
У мужчин – свои особенности боли при половом возбуждении. И продиктованы они особенностями мужской анатомии. Когда мужчина возбуждается, через 20-40 секунд кровь активно прибывает к органам таза, вены сужаются и обратного оттока крови не происходит. От этого половой член начинает расти, крепнуть, увеличиваться в длину и ширину.
Особенности эрекции мужчин в том, что фаллос у них увеличивается в три раза. Он также становится длиннее на 8 см, чем в спокойном состоянии. В переводе с латинского «эрекция» обозначает «поднимать». В этом состоянии фаллосу нужна разрядка, долго в таком положении он оставаться не может. Когда фаллос трется о стенки влагалища, возбуждение нарастает, все органы активизируют свою работу. Если во время полового возбуждения у мужчины что-то не в порядке с половыми органами, он может испытывать сильную боль от перенапряжения.
Прежде всего, это заболевания вирусного характера. Вирусы и бактерии могут вызвать воспаление половых органов, от этого они становятся более слабыми, уязвимыми, ткани перенапрягаются и болят.
Это воспалительный процесс в яичках мужчины. Он может возникнуть после того, как мужчина перенес паротит, в простонародье – свинку. Самыми характерными симптомами этого заболевания являются высокая температура тела, яичко становится опухшим, болезненным.
Боль в яичке может быть сильная и недлительная либо тянущая, тупая, которая не проходит на протяжении нескольких часов и даже дней – боль может держаться до недели. Во время полового акта боль может вообще не дать ему состояться, поскольку боль может стать невыносимой.
После недели страданий боль может отступить, но потом снова вернуться. Яичко в это время значительно уменьшается в размерах, в таком состоянии оно и остается, может даже атрофироваться. До двух месяцев после того, как заболевание проходит, боли еще могут возвращаться и не давать мужчине нормально жить половой жизнью. Сперма значительно уменьшается в количествах – та, которую производит больное яичко.
Прежде всего, обследоваться у врача-уролога. Он назначит курс лечения и мужчине нужно оставаться под медицинским надзором не менее двух месяцев после того, как боли во время возбуждения и полового акта перестанут его беспокоить.
[25], [26], [27], [28]
Это мучительное заболевание, во время которого воспаляются придатки мужских яичек. Мошонка увеличивается в размерах, у мужчины повышенная температура – до 38 градусов, а также частые позывы к мочеиспусканию Причиной патологии, как правило, является вирусная инфекция или грибковое заболевание. Причиной такого состояния может быть грибковое заболевание или простуда вирусной природы.
При возбуждении боль в яичках и мошонке особенно сильна. Мошонка становится намного больше, яички тоже увеличиваются, а кровь, которая в избытке поступает к половым органам во время возбуждения, делает половой акт просто невыносимым. Характер боли – резкий и острый.
Нужно немедленно обращаться к врачу-урологу и проходить курс лечения противогрибковыми, противовирусными препаратами. Комплексная терапия может включать также противовоспалительные средства. Если не спохватиться и не лечить заболевание в начальной его стадии, это может привести к бесплодию и отсутствию половой жизни вообще.
Это бич многих мужчин, которого они боятся, как огня. Страшное слово простатит – это воспаление тканей предстательной железы. Причинами могут быть вирусы, поразившие половые органы мужчины, простуды, неправильная половая жизнь (в том числе и ее полное отсутствие), гиподинамия, нарушение процесса мочеиспускания (например, ситуации, когда мужчина вынужден долго терпеть).
Простатит вызывает боли при половом акте, и это требует серьезного лечения. К слову: причиной простатита может быть даже элементарное переохлаждение, поэтому следует избегать подобных ситуаций.
У мужчины болит район промежности и мошонка, боли могут быть резкими и очень сильными. По типу ножевых. Они могут сопровождаться ознобом, повышенной температурой, увеличением яичек и мошонки. Мужчина не может из-за болей нормально помочиться, особенно они усиливаются при половом возбуждении.
Обратиться к урологу и устранить причины простатита, если это в силах врача. То есть избавиться от вирусов и бактерий, которые провоцируют заболевание, а также беречься от переохлаждения, напряженного графика физических нагрузок.
Заболевания, которые вызывают деформации и патологии яичек, могут провоцировать у мужчины очень сильные боли при возбуждении, не говоря уже о самом половом акте. Чтобы не страдать от неполноценной половой жизни. Нужно знать характер своего заболевания и его симптомы. Это поможет принять правильное решение о лечении.
[29], [30], [31], [32]
Это серьезная патология, при ней деформируется семенной канатик, через который проходит кровь с ее полезными веществами и который призван переносить сперму. При перекруте яичка семенной канатик сдавливается, перекручивается, сперма через него поступать уже не может, и мужчину мучают боли.
Острый, невыносимый, при возбуждении сильно увеличивается.
Нужна срочная операция, иначе можно потерять яичко в результате водянки яичка и его полного атрофирования.
Есть варикоз на ногах – это сложно и болезненно, а есть более серьезное заболевание – варикоцеле. При этом заболевании у мужчин увеличиваются в объеме вены семенного канатика, прикрепленного к яичку и поставляющего сперму от него.
Боль может быть очень сильной, при возбуждении увеличивается. Еще бы – перекрыта чуть ли не главная артерия мужского организма, поставляющая из яичка главную мужскую гордость – сперму! Варикоцеле опасно тем, что может лишить мужчину способности производить сперму вообще в результате атрофии яичка.
Обращаться к врачу-урологу после появления первых же признаков боли при возбуждении, во время полового акта и после него. Промедление может грозить более серьезным развитием варикоцеле, тогда положение сможет исправить только операция.
При этом заболевании у мужчины выпячивается брюшина. Она оказывается не в том месте, где ей нужно быть анатомически, а в паховом канале. Поэтому семенной канатик, идущий от яичка, пережимается, и в яичках возникают сильные боли.
Бывает, что заболевание протекает без симптомов, боли могут усиливаться при половом возбуждении, когда яички напряжены. Но чаще паховая грыжа сопровождается болями в области паха и яичек, болевые ощущения то слабеют, то становятся сильнее. Половой акт при таком отклонении в здоровье может проходить совершенно не так, как хотелось бы мужчине.
Обратиться к урологу и хирургу для обследования. Если у мужчины будет ущемление паховой грыжи, то очень часто только операция спасает ситуацию. И может вернуть мужчину нормальную половую жизнь.
Одним из наиболее распространенных ответов на вопрос, почему болят яички, является неудовлетворенное сексуальное возбуждение. Подобный симптом знаком большинству молодых мужчин. При эрекции полового члена в яичках также скапливается кровь, что приводит к их набуханию. Если в течение длительного времени не происходит семяизвержения, появляется тянущая боль в яичках. Подобные ощущения доставляют ощутимый дискомфорт, но не несут существенной угрозы здоровью мужчины.
Это анатомическое несовершенство может здорово помешать половой жизни мужчины. Надрыв уздечки, которая находится на головке пениса, может провоцировать сильную боль. Происходит это по разным причинам – травма, слишком сухое и маленькое влагалище женщины, неумелая партнерша, которая может травмировать член мужчины.
Резкая, жгучая, иногда трудно переносимая. Возникает во время полового напряжения, полового акта, мастурбации.
Идти к хирургу или урологу. Такую патологию можно исправить противовоспалительной терапией, а также применить ранозаживляющие средства, не забывая о бактерицидных препаратах.
И мужчинам, и женщинам не стоит терпеть боли при половом возбуждении, даже если они не очень сильны поначалу. Это не тот случай, когда «терпение и труд все перетрут». Терпение в результате может привести к очень длительному лечению, ухудшению активной сексуальной жизни и операции.
источник
Эксперт рассказал, когда можно обойтись без операции
27.02.2018 в 20:07, просмотров: 141874
Боль в колене — одна из наиболее частых причин обращения к врачам-травматологам. На самом деле ее причин может быть множество. И все же можно выделить пять основных ситуаций, при которых возникает болевой синдром в коленном суставе. О том, что может стоять за ними и как с этим справляться, «МК» рассказал кандидат медицинских наук, травматолог-ортопед, доктор по суставам Юрий Константинович Глазков.
Причина №1: гонартроз
Гонартроз – одна из наиболее частых причин обращения к врачу-ортопеду по поводу боли в коленном суставе (около 35% от всех случаев). Это заболевание связано с дегенерацией хряща. Оно медленно, но неуклонно прогрессирует, приводя к полному разрушению сустава.
Что делать? На начальной стадии болезни применяется консервативное лечение. Человек занимается лечебной физкультурой, контролирует вес, получает физиотерапевтическое лечение, принимает препараты-хондропротекторы и обезболивающие препараты.
Хороший эффект дает артротерапия – внутрисуставное введение гиалуроновой кислоты и обогащенной тромбоцитами плазмы. Такой способ лечения позволяет утихомирить боль и помогает восстановить суставный хрящ.
На поздних стадиях заболевания, когда человек не может нормально ходить и страдает от сильной боли, показано эндопротезирование. Собственный коленный сустав человека в ходе хирургического вмешательства заменяют искусственным протезом.
Причина № 2: повреждение менисков
Мениски – это хрящевые прокладки внутри коленного сустава, которые стабилизируют его и выполняют амортизирующую функцию. Их повреждение – одна из самых распространенных спортивных травм. Это вторая по частоте причина обращения к врачу-ортопеду по поводу боли в коленном суставе (около 30% случаев).
Что делать? Выбор метода лечения зависит от типа повреждения мениска. В 50% случаев это частичный его надрыв, в 40% случаев – защемление, а у 10% пациентов наблюдается отрыв фрагмента мениска. «Наиболее благоприятный прогноз – при частичном надрыве. Если он локализован недалеко от капсулы сустава, то успешно срастается при правильном подходе к лечению. В случае частичного надрыва или защемления используются разные методы лечения: ручные вправления, аппаратная тракция (вытяжение), физиотерапия. Назначаются препараты: нестероидные противовоспалительные средства, а при сильном отеке – глюкокортикоиды», — рассказывает Юрий Глазков.
Худшим прогнозом характеризуется полный отрыв фрагмента мениска. К сожалению, в этом случае без операции не обойтись. Она проводится артроскопическим методом – это минимально травмирующее оперативное вмешательство через проколы с коротким периодом восстановления. В некоторых случаях мениск приходится удалять полностью, если другими методами решить проблему не удается.
Причина № 3: периартрит
Периартрит – это воспаление коленных сухожилий. Данная патология является причиной обращения около 10% пациентов с болями в коленях. Страдают в основном женщины после 40 лет. Боли появляются или усиливаются при ходьбе вниз по ступенькам или подъеме тяжестей. Локализация боли – медиальная (внутренняя) поверхность колена. Подвижность сустава при этом не страдает.
Что делать? Заболевание лечится консервативными методами. В периоды обострения применяются обезболивающие препараты, ограничивается подвижность сустава. Рекомендована лечебная физкультура и физиотерапевтические процедуры.
Причина № 4: сосудистые боли в коленях
С болями в коленях сосудистого происхождения обращаются около 5% пациентов. Они более выражены в юношеском и молодом возрасте, а затем ослабевают. Это главное отличие от артроза, при котором боли с годами только усиливаются. Отличительной особенностью сосудистых болей является одновременное возникновение в обоих коленных суставах.
Что делать? Нельзя избавиться от сосудистых болей раз и навсегда. При их возникновении применяется консервативное лечение. Используются согревающие мази, массаж, прием внутрь сосудорасширяющих препаратов.
Причина № 5: Артрит
Артрит – это воспаление коленного сустава. Данный диагноз устанавливается 5% пациентов, обратившимся с жалобами на болевой синдром. Существует огромное количество патологий, которые могут спровоцировать артрит коленного сустава: ревматоидный артрит, синдром Рейтера, подагра, болезнь Бехтерева, псориаз и т. д. Сустав обычно краснеет и опухает. Периоды обострения чередуются с периодами затухания клинических проявлений.
Что делать? Необходимо лечение основного заболевания. Боль в коленях снимают нестероидными противовоспалительными средствами. При сильном воспалении применяются глюкокортикоиды внутрь. Иногда они вводятся внутрь сустава.
. Это далеко не все причины боли в коленях, а лишь наиболее частые из них. Ощутив этот симптом, обратитесь к врачу, чтобы выяснить происхождение заболевания и получить адекватное лечение.
источник
Многие испытывают неприятные ощущения в коленных суставах, однако некоторых подобная проблема беспокоит слишком часто, поэтому они задаются вопросом о том, как избавиться от ноющей боли в коленях и что делать, чтобы она не вернулась.
Коленный сустав имеет сложное строение, поскольку он формируется из нескольких костей: бедренной, большеберцовой и коленной чашечки. Своего рода амортизаторами служат мениски, находящиеся между костями. Они предотвращают трение костей друг о друга и обеспечивают сохранение целостности сустава при физической активности.
Помимо костей сустав включает в себя мышцы и сухожилия, находящиеся со стороны бедра и голени.
Повреждение любого из элементов коленного сустава может привести к боли, локализацию которой определить непросто. Однако любой дискомфорт в колене является тревожным сигналом и требует незамедлительного обращения к специалисту.
Образ жизни большинства людей не позволяет уделять должного внимания вопросам полноценного и правильного питания. Перекусы «на ходу» и употребление вредных продуктов негативно отражаются на работе всех систем организма и нарушают нормальный обмен веществ в суставах.
Помимо этого, недостаток питательных веществ сказывается на состоянии хрящевой ткани, защищающей сустав от чрезмерного трения и впоследствии разрушения.
Когда хрящевая ткань подвергается дистрофии, снижается поступление к суставам синовиальной жидкости, которая служит «смазкой», предохраняющей суставные поверхности кости от трения во время движения, и они травмируются, соприкасаясь друг с другом.
Оптимальный режим питания (4-5 раз в сутки) позволит насыщать кровь полезными веществами беспрерывно, тогда все органы и системы получат необходимые для полноценной работы компоненты вовремя.
Причин, по которым ноют колени, может быть несколько, и они могут болеть не только при физической активности, но и в состоянии покоя или ночью. В этом случае суставы нуждаются в безотлагательном лечении, однако ответить на вопрос, почему постоянно болят колени, может только врач.
Боль в суставах может сигнализировать о серьёзных заболеваниях, поэтому принятием обезболивающего в этом случае ограничиваться крайне нежелательно. Чтобы определиться с тактикой лечения следует первым делом найти причину боли. Рассмотрим каждую из них.
Одной из причин является воспалительный процесс в суставе. Он может быть следствием некоторых заболеваний:
- Бурсит. Это заболевание характеризуется воспалением суставной сумки (бурсы), защищающей сустав от механических повреждений и инфекций. При этом отмечается покраснение и отёк конечности.
- Артрит. Данная патология часто является первой стадией развития полиартрита, поражающего несколько групп суставов. Симптомы этой болезни могут быть следующими: покраснение и опухоль, усиливающиеся болевые ощущения ночью и при смене погоды.
- Тендинит. В этом случае происходит воспаление сухожилий и связок. Вследствие этого нога отекает и появляется дискомфорт при ходьбе или беге. Боль может отдавать в бедро или голень.
- Киста Беккера. Воспаление образуется на задней поверхности голени, чуть ниже подколенной ямки. Оно вызывает боль во время движения, причём она усиливается во время сгибания ноги.
ВНИМАНИЕ! Воспаление коленного сустава может быть следствием следующих заболеваний: гонорея, сифилис, туберкулёз, болезнь Рейтера, кокцидиомикоз.
Воспаление может возникнуть не только вследствие заболевания. Другими причинами воспалительного процесса могут быть:
- укусы насекомых и аллергическая реакция на них;
- переохлаждение;
- длительное пребывание на коленях или другие перегрузки.
Дегенеративные заболевания отличаются постоянным, непрекращающимся ухудшением структуры поражённых тканей и органов. Чаще всего дегенеративные процессы зарождаются в тканях, формирующих сочленения: суставных хрящах, связках, участках ткани костей, соприкасающихся с волокнами связок.
Симптомы болезни развиваются постепенно, сначала просто иногда ноют коленные суставы, но со временем боль и неприятные ощущения будут лишь усиливаться, нарушая ночной сон и обостряясь в состоянии покоя. Ноющая боль вскоре становится постоянной, не отпуская ни днём, ни ночью, поскольку заболевание начинает поражать всё больше соединительных тканей.
Причина постоянной ноющей боли в колене в состоянии покоя и ночью может крыться в артрозе. При артрозе начинают сильно болеть суставы, так как разрушается синовиальная оболочка и суставной хрящ.
Основные симптомы этого заболевания следующие:
- ноющая боль и хруст в коленях;
- быстрая утомляемость;
- на поздних стадиях – опухание и онемение коленей, возможно и полное их обездвиживание.
Итогом заболевания может стать смещение и деформация коленной чашечки.
Эта болезнь суставов проявляет себя изменением структуры тканей и образованием костных наростов.
Причины и особенности течения заболевания пока остаются малоизученными.
Известны лишь факторы, под влиянием которых деформирующий остеоартроз может развиваться:
- наследственность;
- гормональные изменения;
- нарушения кровообращения или обменных процессов;
- попадание в суставы протеогликанов.
На начальной стадии заболевание протекает бессимптомно, поскольку она поражает хрящи, которые не имеют ни кровеносных сосудов, ни нервных окончаний.
Данная болезнь является одним из подвидов остеохондроза. Она очень опасна и может привести к полной утрате подвижности ноги, поскольку поражает не только колено, но и всю берцовую кость.
Первым её симптомом является боль в коленном суставе при сгибании ноги. Болевые ощущения могут усиливаться при физических нагрузках и после них.
Очень часто причина болезненного ощущения в колене кроется в его повреждении. Травму можно получить при падении, ударе о твёрдый предмет или просто неудачном сгибе ноги.
Дискомфорт, причиной которого является травма ноги, усиливается при физической активности, болит колено в покое и ночью, не давая спокойно спать.
Ноющая боль в коленке свидетельствует о вывихе коленной чашечки, когда во время занятий спортом нога неестественно сгибается или скручивается, или об отслоении хрящевой либо костной ткани вследствие удара.
При получении травмы колена возможно и повреждение нервных окончаний и сосудов, тогда к ноющей боли присоединится покалывание в области сустава и онемение. При этом кожа сначала краснеет, а затем появляется синюшность.
ВНИМАНИЕ! Результатом травмы может стать посттравматический артрит, который способен проявиться через значительный промежуток времени после травмирования.Если ночное состояние покоя нарушает постоянная ноющая боль в колене из-за того, что ноют коленные суставы, то можно выпить обезболивающее, чтобы заснуть, но с утра следует обязательно показаться врачу. Ни в коем случае не стоит заниматься самолечением, лучше обратиться к специалисту, который определит источник боли и подберёт подходящие методы лечения.
На начальной стадии болезни суставов или в случае незначительной травмы справиться с ноющей болью помогут консервативные методы лечения, среди которых:
- соблюдение постельного режима с последующей постепенной активизацией конечности;
- использование костылей или трости при ходьбе;
- ношение мягкой удобной обуви, использование ортопедических стелек;
- накладывание давящей повязки или ношение бандажа;
- применение горячих компрессов.
Лечащий врач может посоветовать и медикаментозное лечение и назначить:
- противовоспалительные, хондропректорные, обезболивающие препараты;
- нанесение на больное колено специальной мази, геля или крема; они также могут быть противовоспалительными, согревающими или обезболивающими;
- инъекции.
Если колено ноет продолжительное время, то дополнительно рекомендуется пройти курс физиотерапии:
- лазерное лечение;
- магнитотерапию;
- лечение с помощью минеральных вод;
- грязевые ванны.
Тяжёлые заболеваниям (гнойный артрит в острой фазе, гонартроз последних степеней, тяжёлые поражения коленей при сифилисе и туберкулёзе) не поддаются лечению с помощью консервативных мероприятий, поэтому в таких ситуациях прибегают к оперативному вмешательству.
Хирургическое вмешательство считается радикальной мерой и назначается только в крайних случаях.
Операция может проводиться несколькими способами:
- Артроскопия. Такая операция позволяет удалить разрушенные элементы суставов через 2-3 маленьких надреза. Глобальных проблем решить с её помощью не удастся, поэтому при сильном разрушении сустава врачи прибегают к более серьёзным хирургическим вмешательствам.
- Частичная замена элементов сустава. Повреждённые элементы сустава заменяются в ходе такой операции на протезы.
- Полная замена сустава. При поражении сустава и прилегающих к нему костей проводится замена всего коленного сустава на протез.
После любой из описанных операций пациенту рекомендуется носить тугую давящую повязку.
ВАЖНО! Если причиной поражения суставов является ревматоидный или подагрический артрит либо остеоартроз, то операция не является конечным пунктом в лечении сустава: пациент должен на протяжении всей жизни соблюдать профилактические меры, чтобы болезнь не вернулась.
Болевые ощущения в можно устранить народными методами, однако перед их применением необходимо проконсультироваться с лечащим врачом.
Компрессы помогут снять ноющую боль и предотвратить повторное её появление. Ингредиенты для их изготовления доступны каждому.
- Компресс из жёлтой глины. Глину следует развести тёплой водой до получения консистенции густой сметаны. Смесь нанести перед сном на колено, замотать его плёнкой, сверху повязать шерстяной платок. Держать всю ночь. Курс лечения – одна неделя.
- Компресс из трав. Смешать каштан, одуванчики и сирень. Залить горячей водой и настаивать две недели. Прикладывать к больному участку марлевую повязку, смоченную в настое, следует также на ночь.
- Компресс из горчицы. Смешать по столовой ложке горчицы и растительного масла, нагреть на водяной бане и нанести на колено, сверху накрыть тканью.
Боль в колене ночью и в состоянии покоя усиливается, причиняя сильный дискомфорт. Снять острый приступ боли помогут растирки, которые можно приготовить в домашних условиях.
- Растирка на основе спирта и ростков картофеля. Горсточку ростков картошки залить водкой (500 мл). Настаивать три недели.
- Растирка из водки и лопуха. Отжать сок из измельчённых листьев лопуха и смешать его с водкой в соотношении 1:1.
Если ноет колено в состоянии покоя, то боль можно купировать, нанеся на больную область согревающую мазь. Домашние мази могут наноситься и в целях профилактики.
- Мазь на основе сока чёрной редьки. Смешать по 100 г водки и мёда, добавить 20 г соли, залить полученную смесь соком чёрной редьки (200 г). Втирать в воспалённый сустав до полного впитывания.
- Мазь из трав. Смешать по столовой ложке зверобоя и тысячелистника, добавить столько же вазелина, растопленного на водяной бане. Натирать колени полученным средством нужно перед сном.
Боль в коленях поможет победить курс ЛФК.
Необходимо соблюдать общие рекомендации по выполнению упражнений:
- Гимнастикой можно заниматься, только если пациент способен уверенно стоять на больной ноге, не испытывая острой боли.
- ЛФК предполагает плавное выполнение упражнений, не допускаются быстрые и резкие движения.
- Пациент не должен испытывать боли и дискомфорта, в случае их возникновения упражнения заменяются на более простые.
- Нагрузка на сустав увеличивается постепенно.
Упражнения, разрешённые к выполнению при болях в суставах, могут быть следующими:
- поочерёдное подтягивание коленей к животу в лежачем и сидячем положении;
- сгибания и разгибания конечностей;
- отвод ног в стороны;
- поочередные полуобороты.
Внимание! Боль в коленях часто провоцируем мы сами, небрежно относясь к собственному здоровью и забывая о профилактике заболеваний и банальной технике безопасности.
Чтобы не допустить заболевания суставов или не позволять им возвращаться вновь и вновь достаточно стараться соблюдать простые правила:
- правильно питаться и следить за своим весом;
- употреблять достаточное количество жидкости (не менее 1,5 – 2 л чистой воды в сутки);
- не допускать резких и чрезмерных физических нагрузок;
- заниматься спортом в умеренном режиме;
- не допускать переохлаждения;
- выполнять сложные упражнения только под присмотром инструктора или тренера.
источник
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;


 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9] 
 Многие испытывают неприятные ощущения в коленных суставах, однако некоторых подобная проблема беспокоит слишком часто, поэтому они задаются вопросом о том, как избавиться от ноющей боли в коленях и что делать, чтобы она не вернулась.
Многие испытывают неприятные ощущения в коленных суставах, однако некоторых подобная проблема беспокоит слишком часто, поэтому они задаются вопросом о том, как избавиться от ноющей боли в коленях и что делать, чтобы она не вернулась.
 Воспаление может возникнуть не только вследствие заболевания. Другими причинами воспалительного процесса могут быть:
Воспаление может возникнуть не только вследствие заболевания. Другими причинами воспалительного процесса могут быть: Причины и особенности течения заболевания пока остаются малоизученными.
Причины и особенности течения заболевания пока остаются малоизученными. 
