Боль в колене встречается при разных заболеваниях: хондромаляция, тендинит, менископатия, артритах и артрозах коленного сустава, разрыве крестообразных и коллатеральных связок.
Почему болит колено: давно установлено, что правильная работа коленного сустава, заключается в корректной работе окружающих его мышц. Если какая-то из этих мышц не работает по той или иной причине, то вся нагрузка будет ложиться на остальные, что вызывает неизбежное перенапряжение, боль, отек в суставе, ограничение его подвижности и даже деформацию суставных хрящей, что и приводит к заболеваниям.
Поэтому для того, чтобы избавиться от боли в колене, в первую очередь нужно убедиться, что все мышцы работают в должной мере.
Первое, на что нужно обратить внимание – с какой стороны болит колено.
Если снаружи, то проблема лежит в большой или средней ягодичной мышце, если с внутренней стороны – то в приводящих мышцах бедра, если сзади – то проблема в бицепсе, полусухожильной мышце, если где-то внутри, нет четкой локализации то скорее всего в надколеннике.
Также следует ответить на вопрос – когда возникает боль?
- При ходьбе или беге. Если это так, то в 90% случаев причина находится в стопе. Необходимо оценить работу мышц стопы, сводов. При выраженной недостаточности сводов с целью коррекции их и коленного сустава потребуется изготовление индивидуальных мягких ортопедические стелек и восстановление нормальной работы мышц стопы. Подробнее можно узнать в разделе кинезиологическое лечение.
- При ходьбе по лестнице. В таком случае кроме стопы обязательно нужно оценить стабильность мышц таза.
- Утром после сна. Если колени не беспокоят днем и вечером, а начинают болеть утром при первом сгибании – то здесь большое значение имеет поза сна, во время которой скручивается таз и травмируются колени. Во время кинезиологического сеанса помимо полной диагностики и лечения я также даю инструкции по коррекции позы сна.
- Колено болит после длительного сидения. В таком случае как правило происходит чрезмерное скручивание костей таза, что также легко устранить во время сеанса.
После этого необходимо перейти к кинезиологическому тестированию.
Кинезиологичекое тестирование — специальная процедура, во время которой происходит оценка тонуса мышц человеческого организма. Во время мануального мышечного теста проверяется способность мышцы сокращаться. Если мышца не сокращается в ответ на растяжение, то она слабая и не может выполнять возложенную на нее функцию в должной мере, а если сокращается – сильная.
Высокая точность кинезиологического теста позволяет выявить нарушения еще до возникновения органических изменений в суставе (которые диагностируются с помощью МРТ и рентгена) и даже до появления жалоб. По этой причине именно кинезиологическая диагностика и коррекция на раннем этапе позволяют своевременно выявить причину, почему болит колено, и предотвратить серьезные травмы в будущем.
Тестирование основных мышц создает целостную картину функциональных нарушений в заданном участке, что позволяет переходить к коррекции — кинезиологическому лечению. Целью кинезиологической коррекции является нормализация тонуса мышц, окружающих коленный сустав, и его работы, и как следствие этого — уменьшение болей, воспаления вплоть до полного излечения.
При отсутствии тонуса на одной или нескольких мышцах нагрузка перераспределяется на другие мышцы, что приводит к их перенапряжению и, соответственно, к болям, т.к. там, где перетружено, обычно и болит.
Когда такая перегрузка существует длительное время, связки коленного суства патологически укорачиваются.
А затем, по прошествии еще большего периода времени, если не лечить колено, происходит перераспределение хрящевой и костной ткани в суставе, что приводит к его деформации.
Основные причины слабости мышцы:
1. травма мышцы или ее какой-то порции;
2. сдавление нерва, идущего к этой мышце.
С помощью специальных техник в зависимости от причины, направленных непосредственно на слабую мышцу или на освобождение сдавленного нерва идущего к конкретной мышце коленного сустава кинезиолог восстанавливает природный тонус слабой мышцы.
В результате коррекции мышце возвращается ее природный тонус. А контроль достигнутого результата осуществляется с помощью повторного кинезиологичекого теста.
Кинезиолог, восстановив все мышцы вокруг коленного сустава, налаживает его правильную работу. При этом уже с первых сеансов уменьшается боль, восстанавливается нормальная подвижность колена. Сопутствующий заболеванию отек естественным образом спадает через некоторое время.
- Наглядность и убедительность лечения. Пациент с теста самых первых мышц способен даже сам четко увидеть и ощутить, какие мышцы слабые, а какие сильные.
- Уникальность кинезиологии. Кинезиологический тест есть только в кинезиологии, больше нигде. Его разработка и внедрение с 1965 года Джорждем Гудхартом и Дэвидом Лифом позволила сделать переворот в хиропрактике и остеопатии в США и во всем мире.
- Высокая точность кинезиологического теста позволяет выявить функциональные нарушения еще до возникновения органических изменений в суставе (которые диагностируются с помощью МРТ) и даже до появления жалоб. Поэтому кинезиологическая диагностика и коррекция на раннем этапе позволяет избежать серьезных повреждений колена в будущем.
- Применение мягких техник, в отличие от классической мануальной терапии, позволяет работать с пациентами без осложнений.
- Высокая эффективность позволяет восстановить работу коленного сустава в кратчайшие сроки. Эффект чувствуется сразу на первом сеансе с последующим быстрым восстановлением в течение 2-5 кинезиологических сеансов.
- Всем, у кого есть проблема с коленным суставом. Но ренген и МРТ ничего не показывают. Ни один специалист не может помочь, все только разводят руками.
- Кто перенес травму. Есть четкие жалобы. На МРТ имеются частичные повреждения анатомических структур колена: связок, менисков (чаще передней крестообразной и медиального мениска) и есть желание быстро и эффективно восстановиться.
- У кого болят или не слушаются колени, но он еще не обследовался у врача и не знает, что делать.
- У кого есть жалобы, выставлен четкий диагноз: артроз, артрит, тендинит, ходромаляция, менископатия и другие заболевания коленного сустава.
- Больным анкилозом коленного сустава и выраженным ограничением подвижности в колене (нога практически не сгибается в колене).
- Пациентам с полным разрывом связок, менисков.
В таких случаях показано оперативное лечение.
Заполните онлайн заявку на приём или позвоните по телефону 8 (903) 689-20-57 .
- Врач расспросит вас о симптомах.
- Расскажет про стоимость процедур.
- Запишет на бесплатную консультацию.
10-15 минут
1000 р. 0 р. (до 12 октября)
- Врач-кинезиолог проведет осмотр и опросит вас.
- Если у вас уже есть результаты МРТ, УЗИ или рентгена — проанализирует их.
- Поставит диагноз.
- Согласуйте с врачом удобный график посещения.
- Обращайтесь за консультацией врача в любое время.
- Закрепите достигнутый результат.
- Врач предоставит рекомендации по домашней гимнастике, предотвращающие рецидив заболевания.
Акция действует до 12 октября.
Выяснить настоящую причину, почему болит колено, путем точного кинезиологического тестирования можно во время:
консультации — стоимость 1000 рублей бесплатно — ( акция действует до 12 октября ), длительностью 10-15 минут, если по окончании консультации Вы захотите пройти лечение, то консультация может плавно перейти в кинезиологический сеанс — стоимость 5000 рублей. Продолжительность 30-35 минут.
Стоимость кинезиологического сеанса вне консультации – 6000 рублей, продолжительность 45 минут.
Эффект от сеанса коррекции всегда оценивается по его завершению, и как правило, он всегда есть. Для появления эффекта нет необходимости в нескольких сеансах, он должен быть виден сразу! Опухоль в колене спадает, восстанавливается подвижность коленного сустава и хорошее самочувствие.
Чтобы эффект закрепился окончательно, я рекомендую выполнять несложные домашние упражнения, это занимает от силы 10 минут ежедневно. Такой подход позволяет не только закрепить результат, но и значительно снизить общее количество необходимых сеансов, что существенно экономит ваши средства! Среднее количество сеансов обычно составляет 3-6. Частота — 1-2 раза в неделю.
Эффективность и качество применяемых на практике врачом кинезиологом методик подтверждено многочисленными положительными отзывами.
После неоднократного растяжения связок коленного сустава начались проблемы с коленом. Постоянные боли привели к изменениям в походке. Жена уговорил.
Обращался к Евгению Владимировичу с болями в коленях. После первого приёма мы выяснили что причины были не в повреждении сустава, а в неправильной.
Добрый день! Вышли с супругой на Евгения и познакомились с ним как-то случайно по отзыву и совету ортопеда, у которого некоторое время заказывали .
Два года не давало покоя больное колено. Были ограничения в колене при сгибании ноги, которые мешали полноценно двигаться в повседневной жизни и, .
Здравствуйте. Мне 22 года. Подскажите пожалуйста, боль в колене при хотьбе и в состоянии покоя. Последние 4 дня на работе приходилось стоять и ходить по 12 часов. Что это может быть?
Ростовцев Евгений Владимирович, кинезиолог, врач мануальный терапевт
Здравствуйте! В вашем случае я первое на что обратил внимание-это на продольный свод стопы , из-за недостаточности которого происходит скручивание большеберцовый кости и боли в колене.
Здравствуйте! Диагноз согласно рентгеновским снимкам- гонартроз 2-ой степени. Каждые полгода в коленный сустав хирург вводит гиалуроновую кислоту. Мази, грязи, таблетки,уколы, велотренажер, гимнастика. «Мерзнут колени и ступни ног. Хруст в обоих коленных суставах при приседании сохраняется.Ощущение при ходьбе , что коленный сустав справа «разъезжается». С внутренней стороны правого колена появилось уплотнение. При ходьбе боль не в самом суставе, а чуть ниже колена, в сухожилиях или мышце, непонятно.Покалывание под кожей от ягодиц до пяток. Ощущение что капилляры «умирают».Почему? Месяц назад расстояние между пальцами стопы увеличилось. К вечеру — покраснение кожи, отечность пальцев, жжение(горение) под кожей,как буд-то «ошпарены пальцы» или «пинала стенку».Мазь на ночь, утром отеки спадают,жжения нет. К вечеру опять тоже самое. Работа сидячая.Большой нагрузки нет. Плоскостопие обеих стоп. Отчего отеки и жжение в пальцах ступни? С уважением, Татьяна.
Ростовцев Евгений Владимирович, кинезиолог, врач мануальный терапевт
Здравствуйте! Жжение в стопах из-за сдавления нервов вследствие опущения сводов при плоскостопии, а отеки из-за нарушение оттока крови- чаще всего под паховой связкой. Уплотнение с внутренней стороны правого колена — тригеры в сухожилиях тонкой и портняжной мышц. Покалывание под кожей от ягодиц до пяток — сдавление чувствительных ветвей седалищного нерва.
Миобаланс
Безоперационное лечение болей в позвоночнике и суставах
г. Москва, м. Кузнецкий Мост,
Петровка 15/13 стр 5,
центр дерматологии «Петровка 15»
источник
Дискомфортные ощущения в области колена – достаточно распространенная жалоба пациентов травматологов. Иногда такие явления развиваются в результате травмирования и относительно легко излечиваются, при своевременном обращении к специалисту.
Однако чаще они являются следствием заболеваний, протекающих в скрытой форме, требуют тщательной диагностики и адекватного медикаментозного и хирургического лечения. Разберемся, какая болезнь может выступить в качестве причины боли в коленном суставе, и какие симптомы могут сигнализировать о различных патологиях.
В результате преобладания скорости разрушения костей над процессами их формирования происходит постепенное снижение их плотности, такое заболевание получило название остеопороз (см. симптомы и лечение остеопороза).
- Наряду с сильной болью в колене наблюдаются болевые ощущения в области других суставов: запястья, предплечья, бедра, по ходу позвоночного столба, поясницы, между лопаток.
- Особенностью болевого синдрома является его усиление при длительном механическом напряжении, нахождении в неудобном положении тела.
- Дополнительными признаками можно назвать: изменение осанки, приостановка в росте, сутулость, разрушение ткани зубов, частые переломы, судороги.
Диагноз может быть поставлен после тщательного осмотра и результатов специализированных исследований, включающих рентгенографию (врач может заподозрить патологию после длительного течения болезни), магнитно-резонансную и компьютерную томографию, двухэнергетическую рентгеновскую абсорбциометрию.
Среди биохимических методов могут быть использованы исследования кальций-фосфорного метаболизма, маркеров формирования и деградации костной ткани, количество кальций-регулирующих гормонов.
Так называется патология развития стопы, выражающаяся в изменении ее формы (уплощение свода), результатом становится утрата ее главной функции – амортизирующей способности.
- Боль в коленном суставе при сгибании имеет ярко выраженный характер (человеку проще согнуться, чтобы дотронуться до пола, чем присесть).
- Присутствует болевой синдром в области бедер, стоп, спины.
- Главным признаком является визуально заметная деформация костей стоп (неестественно широкая стопа, выступающая кость в области большого пальца на ноге, плоская стопа, очень длинные пальцы ног).
- При более детальном обследовании обнаруживается изменение в расположении коленных суставов, непропорционально сформированные мышцы голени, по сравнению с другими мышечными тканями ноги, неестественная осанка, «косолапость», «тяжесть» в походке.
Диагностика проводится по снимкам под рентгеновскими лучами стоп в вертикальном положении тела (необходимо изучить 2 проекции – прямая и боковая). Предварительный диагноз может устанавливаться по результатам визуального и инструментального осмотра (подоскопии).
Боль возникает как результат затруднительного кровообращения, проблема актуальна для подростков и не является серьезной патологией. Связана с недостаточно быстрым ростом сосудов и их пропускной способности по сравнению с ускоренным формированием костной ткани.
Отмечается преимущественно ноющая боль одновременно на обоих суставах, не приводящая к нарушению подвижности и ограничению движений. Постепенно дискомфорт ослабевает и к возрасту 19-ти лет сводится к нулю. Может сопровождаться ноющей болью в других суставах (тазобедренные, плечевые, лучезапястные и др.).
При атеросклерозе сосудов нижних конечностей наблюдается отложение холестерина на их поверхности (см. как снизить холестерин). В последующем происходит кальцификация данного участка сосуда и разрастание соединительной ткани, физиологически это проявляется в значительном уменьшении его просвета (до полной закупорки).
Если поражение сосудов произошло в области около колена, то боль может быть локализована под коленным суставом либо располагаться над ним. Кроме локальных ноющих болей вне физической нагрузки наблюдаются боли по всей поверхности ноги, похолодание одной конечности, быстрая утомляемость мышечных тканей. Зачастую пораженная конечность склонна к онемению после напряжения и нагрузки. На более поздних этапах, когда просвет сосуда полностью перекрыт, может происходить некроз тканей (гангрена).
Для постановки диагноза необходимо провести доплерографическое исследование сосудов нижних конечностей, ультразвуковую дуплексную диагностику сосудов. Показательным может быть ангиорежим исследования при помощи аппаратов КТ и МРТ.
При воспалении сосудов, находящихся вблизи колена, боли сопряжены с гипертермией локализованного участка (при обширном поражении – общее повышение температуры тела), покраснением кожи, отечностью. Характерной чертой флебита венозных сосудов является стихание болевого синдрома в процессе подъема ноги, в случае воспаления сосудов, несущих артериальную кровь – боль ослабевает при опускании конечности.
Ультразвук – наиболее информативное исследование.
Заболевание развивается у детей, выражается в форме некроза головки бедренной кости неинфекционной природы, обусловленное нарушением кровоснабжения хряща.
- Наблюдается болевой синдром в области тазобедренного сустава и на всей протяженности ноги.
- Нередко первичным очагом болезненных ощущений является коленный сустав (боль в колене при ходьбе).
- Имеет место прогрессирующая хромота, возможно подволакивание пораженной ноги, припадание на нее.
- В последующем тазобедренный сустав отекает, ослабевают ягодичные мышцы.
- Определенное затруднение вызывает выворачивание ноги наружу, разгибательные и вращательные движения сустава.
- Наблюдается морщинистость и бледность кожи на стопе, обильное потоотделение и похолодание.
- Температура тела может повыситься до 37,5 градусов.
- Заболевание чаще поражает только один сустав.
Диагноз может быть поставлен после расшифровки результатов компьютерной томографии, ультразвукового исследования или рентгенографии. Клинические проявления болезни специфичны, трудности могут возникнуть только в обнаружении первой стадии заболевания.
Во время заболевания происходит хроническое воспаление соединительной внутрисуставной ткани. Предполагается, что ревматоидный артрит развивается в результате аутоиммунных патологий в организме.
- Болезнь поражает не только коленные суставы, может распространиться и на другие области соединения костей.
- Характерной чертой течения ревматоидного артрита является симметричность (поражается сразу два колена, одинаковые суставы на областях правой и левой половины тела и т.д.).
- Совместно с болью наблюдается скованность движений, преимущественно после 2-3 часов ночи и в утреннее время (порой невозможно двигать суставом до получаса и более).
- Дополнительно отмечаются жалобы пациента на мышечные боли, быстрая утомляемость, хроническая слабость, недомогания, похожие на гриппозное состояние.
- Зачастую происходит потеря желания кушать, постепенное падение веса, недостаток слезной жидкости и слюны, повышенная потливость ступней и ладоней.
- При пальпации отмечается небольшая припухлость колена, гипертермия кожи и болезненность.
Диагностика проводится методами рентгенографии и исследования крови, в том числе на наличие специфического ревматоидного фактора.
Читайте подробнее о симптомах артрита коленного сустава.
Больше заболеванию подвержены дети до 10-летнего возраста. Возбудитель туберкулеза из первичной зоны распространения попадает суставные ткани, где начинает интенсивно развиваться, вызывая болезнь.
Отмечается отечность, боль при разгибании сустава. Дискомфорт в колене усиливается в вечернее и ночное время (ребенок может вскрикивать ночью), постепенно ослабевая к утру. Также отмечается прогрессирование атрофии мышц ноги. Изменяется походка, ребенок неправильно ставит ногу, часто спотыкается.
Для проведения диагностики делают ряд рентгенологических снимков, а также получают заключение тубдиспансера о состоянии легких пациента.
При артрозе у человека изнашиваются ткани хряща, следствием чего становится запуск дегенеративно-дистрофических поражений сустава.
- При поражении колена остеоартрозом (гонартрозом) сильная боль начинает беспокоить не сразу, вначале она появляется при движении (особенно подъеме или спуске с лестницы).
- Боль с внутренней стороны колена напоминает стягивание.
- Отличительной чертой артроза является проявление симптомов непосредственно в начале движения (спустя пару шагов они стихают) и при длительной нагрузке.
- С развитием остеоартроза дискомфорт беспокоит в основном кпереди от колена во время любого движения, отмечается ограничение в активности сустава (когда человек пытается сгибать ногу «на полную силу», появляется острая боль в колене).
- На более поздних этапах боль практически не унимается, а движения сопровождаются грубым хрустом (подробнее о том почему хрустят суставы). Сгибательно-разгибательные движения сильно ограничиваются, сам сустав распухает, и человек практически лишается способности двигаться без опоры (трости или костылей).
- Возможно появление болей, отдающих в колено, при поражении остеоартрозом тазобедренных суставов (коксартроз). При этом болевой синдром редко отмечается в области ниже коленной чашечки, чаще он наблюдается в области от паха по всей протяженности бедра. В случае коксартроза нарушается двигательная активность таза с симптомами гонартроза в этой области.
В диагностике используются снимки под рентгеновскими лучами, однако на первых этапах течения остеоартроза изменения сустава могут отсутствовать. Наряду с безинструментальным осмотром врач может прибегнуть к изучению результатов КТ и МРТ (см. артроз коленного сустава).
Болезнь локализуется во внутреннем или внешнем мениске (редко поражает сразу оба) и характеризуется образованием в его толще полости, заполненной жидкостью.
Боль в колене отмечается после нагрузки, локализуется в зоне суставной щели. При поражении внешнего мениска отмечается опухолевидное образование, которое выходит за боковую поверхность сустава (мелкие кисты могут остаться не замеченными). Поражение внутреннего мениска, в силу анатомических особенностей строения, снаружи коленного сустава не отмечается. Дискомфорт усиливается при разгибании колена и немного ослабевает при его сгибательном движении.
Полости в менисках отчетливо видны на снимках МРТ, на экране аппарата ультразвукового исследования. Применяется также артроскопия, позволяющая диагностировать кисты небольшого размера.
У половины людей в области подколенной ямки имеется межсухожильные сумки (это вариант нормальной физиологии), при воспалении их слизистой наблюдается приток внутрисуставной жидкости. Такая жидкость растягивает сумку изнутри, в результате формируется киста (см. киста Бейкера).
На начальных этапах киста практически никак себя не проявляет, лишь с увеличением давления жидкости происходит ее разрастание, и она может образовывать выпячивание в подколенной ямке. Такое образование слабоболезненное при пальпации. При сдавливании кистой нервных окончаний боли распространяются на область всего колена, а при сгибании или длительном пребывании в вертикальном положении отмечается их усиливание. Последствием сдавливания сосудов нередко становится онемение нижней части конечности и чувство покалывания.
Диагностировать кисту можно при помощи исследования ультразвуком или аппаратом МРТ. Нередко приходится прибегнуть к артроскопии сустава.
Проявляется в виде воспалительного процесса в связке из-за возрастных изменений (у людей старше 40 лет) или у спортсменов (до 40 лет).
При тендините колено болит книзу от надколенника. Вначале дискомфорт появляется после нагрузки, потом начинает отмечаться в любое время, но усиливаться непосредственно во время работы сустава. Сложность представляют разгибательные движения, отмечается общая скованность в колене.
Диагностируется методами рентгенографии, томографии (компьютерной и магнитно-резонансной). Достаточно информативным оказывается ультразвуковое исследование.
Появление в суставной полости отслоений участка хряща (на поздних стадиях полностью отделенного от кости) называется рассекающим остеохондритом (болезнью Кёнига).
Болезненные ощущения усиливаются при движении и даже незначительной нагрузке, боль характеризуется как ноющая или тупая. Следствием оголения кости становится синовит (сопровождается накоплением жидкости внутри сустава и воспалением синовиальной оболочки). Также могут возникать непроизвольные блоки движений, появляющиеся одновременно с резкой болью, вызванные «блужданием» участка хрящевой ткани. Нередко человек изменяет свою походку, чтобы облегчить движение – разворачивает поврежденную ногу наружу. Возможно развитие хромоты и, как следствие, атрофии мышц бедра (визуально отмечается, как уменьшение размеров бедра). Может развиваться синхронно на обоих суставов коленей.
В диагностике применяются методы компьютерной и магнитно-резонансной томографии, исследования в рентгеновских лучах.
Заболевание проявляется в виде воспаления бурсы (внутрисуставной сумки сустава).
Околосуставные ткани сильно отекают, краснеют, на ощупь теплее окружающих, при нажатии на них отмечается болезненность. При движении суставом отмечается скованность. Возможно общее увеличение температуры тела, мышечная слабость.
Для постановки диагноза достаточно визуального осмотра врача, может понадобиться пункция жидкости, находящейся внутри суставной сумки, для определения характера заболевания (гнойный бурсит, серозный бурсит и пр. см. бурсит коленного сустава).
Болезнь характеризуется разрушением бугристых тканей большеберцовой кости в подростковом возрасте.
Боль беспокоит при физической нагрузке на сустав: приседания, в том числе малоамплитудные, подъемы и спуски по лестнице, прыжки и т.д. Позже дискомфорт проявляется даже при ходьбе, может носить характер рези внизу колена. Нередко ткани около сустава отекают, гиперемии и гипертермии не наблюдается.
Диагностика базируется на данных рентгенографии, КТ и МРТ исследований.
К лечению боли в колене необходимо обязательно привлекать специалистов – травматологов-ортопедов. Не следует самостоятельно выбирать средства от боли, они только приглушают симптомы заболевания и приводят к временному облегчению состояния. А в это время патология коленного сустава прогрессирует, что может повлечь переход болезни в более запущенные стадии, которые зачастую являются необратимыми. Своевременное обращение к врачу и назначение им лекарственных препаратов поможет не только снять боль в коленном суставе, но и остановить дегенеративные процессы (значительно их замедлить).
источник
Коленный сустав представляет собой самое крупное и сложное сочленение скелета человека. Он выдерживает до 85% веса собственного тела при передвижениях, а бег и прыжки многократно увеличивают эту нагрузку. В связи с этим колени очень уязвимы для повреждений и травм, а под влиянием различных негативных факторов в суставе развиваются деструктивные процессы.
Боль в коленном суставе возникает при повреждении любого элемента, поскольку данная область прекрасно иннервирована. Воспалительная реакция, которая появляется в ответ на повреждение, усиливает боль за счет отечности мягких тканей и повышенного давления жидкости внутри сустава.
Боль в колене при ходьбе не всегда обусловлена поражением костно-хрящевых структур: зачастую ее источником являются мышцы, связки, сосуды, нервные окончания или лимфоузлы. Иногда болезненные ощущения в коленке вызывают новообразования – кисты, доброкачественные и злокачественные опухоли, аневризмы.
Каждая патология имеет свои характерные признаки, поэтому в большинстве случаев постановка диагноза не вызывает трудностей. Почти всегда основной причиной является воспалительный процесс, который затрагивает одну или несколько структур:
- хрящевую ткань, покрывающую суставные поверхности костей;
- вены, артерии или сосуды;
- нервные корешки;
- лимфоузлы и сосуды;
- синовиальную капсулу сустава;
- соединяющиеся кости и надколенник;
- мягкие ткани.
Если болит колено при ходьбе, наиболее вероятной причиной является деформирующий остеоартроз. Несколько реже болезненность появляется на фоне облитерирующего эндартериита, варикозной болезни или аневризмы.
При артрозе происходит постепенное разрушение хрящевой ткани, которая истончается и истирается, в результате чего кости оголяются. Патологические изменения происходят не только в самом суставе, но и в прилегающих структурах – капсуле, синовиальной оболочке, связочно-мышечном аппарате.
Чаще всего дистрофические изменения начинаются после травмы, когда нарушается соотношение костей в суставе. Суставные поверхности недостаточно плотно соприкасаются, что приводит к неравномерной нагрузке и преждевременному изнашиванию хрящей.
Разрушение хряща может в течение долгого периода никак не проявляться, и заболевание прогрессирует несколько лет практически бессимптомно. Затем появляется болезненность и дискомфорт после ходьбы или физической нагрузки. Но стоит немного отдохнуть – и все проходит. Это первая стадия артроза.
На второй стадии боли ощущаются даже при минимальной нагрузке. Боль беспокоит не только когда человек идет или двигается, но и когда отдыхает. Возникает новый симптом – скованность: колено плохо сгибается, при движении слышен хруст.
Третья стадия деформирующего остеоартроза отличается нестихающим болевым синдромом и существенной ограниченностью движений. Даже в состоянии покоя болят колени, и только в определенном положении ног становится немного легче. При отсутствии лечения хрящ полностью разрушается, и кости начинают срастаться. Это приводит к неподвижности сустава, и восстановить его функцию можно только с помощью операции.
Лекарства хондропротекторного действия – это структурные заменители хрящевой ткани, способствующие ее самовосстановлению и замедляющие разрушительный процесс. Особенно эффективны внутрисуставные инъекции, обеспечивающие максимальную доступность и высокую скорость воздействия.
Применение препаратов из группы хондропротекторов позволяет значительно снизить дозировку анальгетиков и НПВС. Стоит также отметить, что в современных лекарствах присутствуют не только хондроитин сульфат и глюкозамин, но и противовоспалительные вещества и витамины.
Одним их таких препаратов является Алфлутоп, содержащий биоактивный концентрат морских рыб, хондроитин, гиалуроновую кислоту и целый набор микроэлементов – натрий, калий, цинк, железо, медь, магний и кальций. Если болит колено, то делают не более 20 уколов, через полгода курс повторяют.
Хирургические операции могут выполняться как артроскопическим, так и классическим открытым способом. В ходе артроскопии удаляется часть деформированной хрящевой ткани с последующей шлифовкой костной поверхности. При необходимости иссекаются костные наросты (остеофиты) и фрагменты поврежденных связок. В запущенных случаях производят замену разрушенного сустава протезом.
Мениском называют хрящевую прокладку, выполняющую роль амортизатора и стабилизатора. Коленный сустав образован тремя костями – бедренной, большеберцовой и наколенником (коленной чашечкой). Мениски располагаются внутри сустава, разделяя между собой большеберцовую и бедренную кости.
Левое и правое колено имеет по 2 мениска – внутренний и наружный. Их укрепляют три связки:
- передняя мениско-бедренная;
- задняя мениско-бедренная;
- поперечная коленная.
Чаще всего мениски травмируются при занятиях спортом и активных видах деятельности. Разрыв мениска происходит при разгибании, когда из согнутого положения нога резко выпрямляется, или вследствие прямого удара по колену. При этом может пострадать как внешний, так и внутренний мениск.
Кроме травматических, бывают дегенеративные разрывы коленных менисков, которым подвержены пожилые люди после 50 лет. Непосредственной причиной, как правило, является физическая нагрузка. Дегенеративные изменения в хрящевой ткани происходят на фоне таких патологий, как подагрический и ревматический артриты.
Любое повреждение сопровождается острой болью, особенно сильной при значительном разрыве или раздавливании обоих менисков. Однако случается и так, что в районе поврежденного мениска никаких болей нет, но при ходьбе, подъеме и спуске по лестнице травма дает о себе знать.
Если получена травма мениска, необходимо в первую очередь зафиксировать колено в том положении, в котором заблокирован сустав. Для этого можно воспользоваться ортопедической шиной или сделать ее из плотного материала. Затем приложить к больному месту лед или холодный компресс, чтобы уменьшить отечность и не допустить излишнего скопления жидкости в полости сустава. Кроме того, холод поможет снизить боль.
Что делать дальше, будет решать врач-травматолог по результатам УЗИ или МРТ коленного сустава. Лечение может быть консервативным и хирургическим. Если в операции необходимости нет, то сначала устраняют блокаду, предварительно сделав пункцию. Скопившуюся жидкость или кровь удаляют, а после этого вводят раствор Новокаина или Прокаина.
Пациента просят сесть на стул и поставить ступни на пол. Когда подействует лекарство, выполняют снятие блокады. При правильном проведении всех манипуляций мениск становится на свое место, на ногу накладывают гипсовую лонгету на месяц-полтора.
В восстановительном периоде назначаются физиопроцедуры (УВЧ), массаж и ЛФК. Чтобы ускорить регенерацию хрящевой ткани, рекомендуется принимать хондропротекторы. Они эффективны как при травматическом, так и при дегенеративном повреждении. Хондропротекторы принимают в таблетках (Глюкозамин), инъекциях (Румалон) и мазях (Хондроитин).
Если снять блокаду в суставе не удается или заклинивание происходит повторно, а также при хронической менископатии прибегают к операции. Показания для хирургического вмешательства:
- раздробление мениска;
- гемартроз (кровоизлияние в суставную полость);
- разрывы мениска – простые и со смещением;
- повторная травма не более чем через месяц после первичной блокады.
Самой щадящей является операция по восстановлению мениска, которую проводят преимущественно молодым людям. При разрушении мениска вследствие дистрофических процессов его удаляют полностью либо частично. По показаниям возможно проведение трансплантации, однако этот метод очень дорогой и имеет ряд противопоказаний.
При бурсите воспаляется одна из околосуставных сумок, которые называются бурсами. Почему это происходит? Как правило, причина в перегрузке или травме сустава, инфицировании или имеющемся артрите.
При воспалении бурсы, расположенной под коленной чашечкой, ноги болят ниже колен спереди. Препателлярный, или надколенный, бурсит развивается вследствие прямого удара или падения на колено. Гусиный бурсит, или киста Бейкера, обусловлен повышенной нагрузкой на сустав из-за лишнего веса.
Стоит отметить, что при инфрапателлярном бурсите, когда воспаляется подколенная сумка, симптомы носят весьма размытый характер. Поэтому очень сложно понять, почему болят ноги ниже колен. Слабовыраженный болевой синдром появляется, как правило, после долгой ходьбы или стояния, сустав выглядит лишь слегка увеличенным в размерах.
Если в околосуставную сумку попадает инфекция, клиническая картина гораздо ярче и представлена следующими симптомами:
- колющая или дергающая боль;
- напряженность и распирание;
- шишка воспаленная и болезненная на ощупь;
- близлежащие ткани отечные, покрасневшие и горячие;
- местные лимфоузлы увеличены;
- нога не может согнуться в колене из-за резких болевых ощущений.
Гнойный бурсит может сочетаться с общей интоксикацией – лихорадкой, слабостью, головными болями и ломотой во всем теле.
Как и чем лечить бурсит, зависит от его вида. При асептическом бурсите рекомендованы холодные компрессы на пораженную область и ограничение любых нагрузок на ноги. Желательно почаще придавать конечности возвышенное положение. При выраженных болях назначаются нестероидные противовоспалительные препараты или анальгетики.
При остром бурсите помогают физиопроцедуры – ультразвук или электрофорез с Гидрокортизоном. После стихания острых симптомов пациента направляют на УВЧ. В случае хронического течения кисты Бейкера (гусиного бурсита) околосуставную сумку удаляют хирургическим путем.
Гнойный бурсит требует госпитализации и неотложного вскрытия бурсы. В ходе процедуры гнойное содержимое удаляется, затем проводится дренирование и промывание сумки. Обязательно назначается антибактериальная терапия, причем лекарство подбирают с учетом возбудителя, обнаруженного в патологической жидкости.
Воспаление коленного сустава при артрите сопровождается болью, отечностью и скованностью движений. Поскольку существует несколько видов артрита, симптомы могут отличаться. Однако всех их объединяют выраженные признаки прогрессирующего воспалительного процесса.
Определить причину артрита в конкретном случае не всегда возможно, поскольку воспаление развивается достаточно медленно, и типичные симптомы появляются не сразу. Наиболее тяжелым является острый флегмонозный артрит с распространением на близлежащие мягкие ткани и прорывом гнойного содержимого сустава в ткани бедра и голени.
Характерный симптом артрита коленного сустава – баллотирование надколенника вследствие скопления излишней жидкости (выпота). Если ногу выпрямить и слегка надавить на коленную чашечку, то она погружается внутрь сустава до упора в кость. После прекращения воздействия надколенник становится на свое место, «всплывая» на поверхность.
Еще одним отличительным признаком воспаления в суставе является так называемое «боннетовское положение»: из-за постоянно напряженных мышц нога принимает вынужденное полусогнутое положение под прямым углом. Больная нога принимает характерный вид веретена за счет отечности.
По мере прогрессирования заболевания появляются новые симптомы и усиливаются боли. Увеличивается время утренней скованности – необходимо не менее получаса, чтобы «заставить» ногу двигаться и нормально ходить. Возникает зависимость от погоды, и при резких температурных перепадах или выпадении осадков сустав крутит и ломит.
К концу дня увеличивается отек, особенно при употреблении большого количества жидкости. При сгибании или разгибании ноги слышится характерный треск. Если не предпринимать попыток вылечиться, артрит приводит к утрате трудоспособности.
Для снятия воспаления используются противовоспалительные средства в таблетках и инъекциях. При их низкой эффективности делают внутрисуставные уколы с Гидрокортизоном, Кеналогом, Трасилолом, Апротинином и Дипроспаном. Для лечения подагрического артрита назначают препараты, регулирующие пуриновый обмен (Аллопуринол, Колхицин). Специфическая терапия ревматоидного артрита обязательно включает применение базисных лекарств (Метотрексат, Сульфасалазин).
После снятия острой симптоматики назначаются физиопроцедуры, лечебная гимнастика и массаж. Рекомендуется также использовать ортопедические приспособления, помогающие разгрузить сустав – наколенники, специальную обувь и вкладыши, трости. Важное значение имеет нормализация массы тела.
Если консервативная терапия не приносит желаемого результата, проводится оперативное вмешательство. Наиболее радикальным методом является эндопротезирование. Для исправления костной деформации используют следующие методики:
- пересадка синовиальной мембраны или хряща;
- артроскопическое иссечение костных наростов;
- фиксация сустава в неподвижном, анатомически наиболее выгодном положении – артродез;
- артролиз – вскрытие коленного сустава для удаления фиброзных спаек;
- синовэктомия – тотальное удаление синовиальной оболочки;
- резекция поврежденной части мениска с последующим выравниванием;
- остеотомия – удаление части кости для снижения давления на сустав.
При болях в колене, возникающих при ходьбе, необходимо обследование. Поскольку боль может быть обусловлена сосудистыми патологиями или нарушением обмена веществ, примочки и компрессы использовать бесполезно. Выяснить причину болезненности нужно и для того, чтобы не допустить развития осложнений, которые бывают необратимыми. Ранняя диагностика – залог успешного лечения. Будьте здоровы!
источник
Согласно статистике, нет на планете человека, который хотя бы один раз в своей жизни не почувствовал боль в колене при ходьбе. И причины этого явления далеко не всегда травма или перелом. Что может стать причиной того, что болят колени при ходьбе, что делать в таких случаях, какое лечение предпринять и к кому обращаться? Обо всем этом вы прочитаете в данной статье.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Из всех суставов коленный является самым нагруженным, то есть ни одна часть тела не испытывает на себе такие нагрузки, какие испытывает колено. Даже при простом сгибании и разгибании на ноги приходится сильная нагрузка. Разбираясь в том, какие причины повлекли боль в колене, необходимо обратить внимание на несколько факторов:
- Как именно болит.
- В какой части ноги болит колено.
- С какого момента такое явление беспокоит.
- Насколько интенсивны ощущения в сочленении.
- Болит ли нога в состоянии покоя, отдает ли боль в другую часть ноги (выше или ниже).
Характер боли в коленном суставе может быть следующим:
- резкая, пронзающая;
- острая, возникающая неожиданно;
- тупая, ноющая.
Важный фактор для определения причины, почему возникает боль в колене при ходьбе — место локализации неприятных ощущений. Это помогает поставить правильный диагноз и определить, как лечить.
Боль в коленном суставе при ходьбе может возникать:
- Сзади, то есть боль под коленом с внутренней стороны.
- Спереди, иначе говоря, с внешней стороны.
- Выше или ниже колена.
- Внутри ноги в самом суставе.
- При сгибании или разгибании ноги.
Сильная боль в колене при ходьбе может возникать, если была перенесена травма: сильный ушиб, перелом, трещина. Обычно в таких случаях страдающий человек не может ходить, сильно хромает, суставная боль не проходит ни на минуту. Другая причина того, что болят колени при ходьбе – наличие воспалительных дегенеративных процессов, которые становятся впоследствии заболеванием коленного сустава. В таких случаях боль в сочленении имеет немного другой характер, чем при травме. Ощущения появляются при нагрузках: во время ходьбы, при сгибании или разгибании сустава, иногда возникают дополнительные симптомы: сустав щелкает или хрустит, отдает ниже или выше, спереди или сзади, тянет или ломит и т. д.
При падении первое, что страдает – нога, коленный сустав, поскольку на него человек приземляется. Последствия травмы сопровождаются признаками, которые не спутаешь ни с какими другими:
- возникновение отека через несколько минут после падения или удара;
- наличие кровоподтеков и гематом;
- кровотечение.
Если колено болит при ходьбе после падения или удара, и ощущения не проходят через несколько дней, а только усиливаются, нужно обратиться к врачу.
Если травм не было, но колено при ходьбе все равно болит, возможно, имеет место заболевание, прогрессирующее в суставе. Обычно заболевания колена сопровождаются не только болью, но и следующими симптомами:
- Покраснение и отек сустава.
- Повышение температуры тела.
- Хруст внутри сустава.
- Деформация.
- Жжение.
- Боль в состоянии покоя проходит.
- Сильнее болит ночью.
- Боль отдает в различные части ноги: болевые ощущения возможны спереди, сзади, ниже, выше.
- Ощущения в суставе возникают с внешней или внутренней стороны и усиливаются при сгибании или разгибании ноги, при повороте, наклоне, приседании, ходьбе по лестнице.
Только проанализировав симптомы, можно определить причины, почему болит колено при ходьбе.
Если сустав стал болеть после падения, удара или неудачного поворота, вероятные причины боли:
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если же боль появилась в сочленении при сгибании или разгибании с внутренней или внешней стороны (сзади или спереди), в ноге что-то щелкает, а видимых причин на это нет, то, скорее всего, причины – инфекционно-воспалительные заболевания хрящевой ткани сустава, выстилающей кости сочленения, или костей. Чаще всего это заболевания:
В большинстве случаев болит сустав при ходьбе, сгибании ноги, с внешней стороны или внутренней (сзади) стороны оттого, что нарушено питание тканей и выработка синовиальной жидкости в суставе. Повышенная ферментация приводит к разрушению хрящевой ткани, а недостаток влаги внутри сочленения приводит к разрастанию оболочек ткани, которая при сгибании попадает в щель сустава, чем вызывает все перечисленные выше симптомы.
Что делать, если колено болит при ходьбе? Вряд ли у страдающего болью останутся сомнения в том, что необходимо посетить врача, который проведет опрос, осмотрит и назначит адекватное лечение.
Во время опроса пациенту необходимо уточнить следующие детали:
- После каких действий появились беспокоящие симптомы, были ли падения, ушибы.
- Где именно болит: с внешней стороны или сзади, болит ли при сгибании сустава, отдает ли синдром ниже или выше колена. Стоит уточнить и характер боли: тупая, острая, ноющая или резкая.
- Если лечение сустава было предпринято ранее самостоятельно, то не стоит об этом умалчивать.
После пальпаторного обследования, опроса назначается сдача анализов, чтобы детально изучить состояние мышц, сочленения, связок и сухожилий, поставить верный диагноз и назначить лечение.
Если причины беспокоящих симптомов – заболевания тканей или костей, то лечение направлено на:
- устранение причин, повлекших возникновение воспаления;
- купирование боли и инфекционно-воспалительного процесса;
- восстановление структуры хряща и увеличение выработки синовиальной жидкости;
- восстановление питания тканей.
Лечение предполагает прием следующих препаратов:
- Нестероидных противовоспалительных препаратов (Диклофенак, Ибупрофен, Кетопрофен, Найз и другие), которые устраняют воспаление и обезболивают. Лечение сустава такими средствами не может быть слишком длительным, поскольку они негативно сказываются на желудке и печени.
- Кроме НПВП, для обезболивания сустава назначаются анальгетики (Баралгин, Анальгин, Темпалгин).
- Хондропротекторы, которые не только стимулируют выработку синовиальной жидкости внутри, но и улучшают его подвижность, амортизацию и способствуют регенерации хрящевой ткани. Лечение этой группой препаратов целесообразно на ранних стадиях развития болезни, когда разрушения суставных тканей еще не сильны, и их можно устранить.
Во время лечения сустав должен находиться в состоянии покоя, любые физические нагрузки, даже самые незначительные, исключены. Колено лучше зафиксировать специальным эластичным наколенником, закрепив его спереди или сзади колена (зависит от того, где локализуется боль). Когда воспаление будет купировано, назначаются физиопроцедуры, лечебный массаж и лечебная гимнастика.
Причин, почему болит колено — огромное количество. Чтобы их определить, необходимо тщательно проанализировать свой образ жизни, вспомнить, не было ли ушибов за последние несколько дней или недель.
При длительных и тяжелых физических нагрузках, неправильном образе жизни очень часто возникают неприятные ощущения ниже бедра, спереди или сзади колена. Такое явление – повод поскорее обратиться к врачу.
Условно можно выделить несколько групп причин, вызвавших неприятные ощущения сзади или спереди колена, выше или ниже коленной чашечки:
- Травмы, повреждения, ушибы, сопровождающиеся отеками, гематомами, ссадинами, затрудняющими движение и вызывающими боль.
- Инфекционно-воспалительные процессы, происходящие в тканях сустава. Это как раз те самые заболевания, приводящие к частичному, а иногда и полному разрушению хряща (артриты, артрозы, ревматизм).
- Разрастание оболочек тканей, которые попадают в суставную щель, вызывая боль сзади колена или сбоку.
- Нестабильность сустава или защемление нерва, которые вызывают острую, пронзающую боль, которая часто отдает ниже чашечки.
В зависимости от того, какое заболевание вызвало симптомы, назначается лечение. Если пациент вовремя обратился за помощью, лечение предстоит медикаментозное.
источник
Сильная боль в колене при ходьбе возникает вследствие множества причин. Она встречается у людей разных возрастов и может быть признаком различных заболеваний. Не стоит надеяться, что боль пройдет сама или заглушать ее обезболивающими, стоит разобраться с проблемой до того, как начались осложнения.
Причин боли в колене при ходьбе существует достаточно много. Но все они делятся на два типа:
Острые боли в колене при отсутствии должного лечения могут переходить в хронические.
Острые боли возникают после травмирования колена. Это может быть серьезная единичная травма, например, падение, которая приводит к разрыву мениска или перелому. Или постоянные микротравмы, как у спортсменов при беге с преградами.
В данном случае повреждены могут быть ткани коленного сустава, нервные волокна или кровеносные сосуды. Впоследствии возможно возникновение отека прилежащих тканей или гематомы, колено будет довольно длительное время сигнализировать о себе болью при ходьбе.
Кроме того, при регулярной микротравматизации коленного сустава происходит раздражение его различных составляющих, результатом которого может стать воспаление. В зависимости от того, какая часть повреждена, выделяют:
- тендовагинит – раздражение оболочек сухожилий;
- нестабильность коленного сустава;
- ухудшение структуры хрящей и связок.
Применение обезболивающих препаратов лишь ненадолго облегчит состояние человека, но не излечит его сустав. Для восстановления нормального функционирования сустава необходим целый комплекс медикаментов и процедур.
Почему дергается мышца на ноге? Читайте тут.
Случается так, что у человека не было никаких травм, но когда болит в коленном суставе при ходьбе, бывает, что ощущение становится все сильнее. В этом случае принято говорить о хронических причинах болей.
Зачастую они сопровождаются другими симптомами:
- колено становится горячим на ощупь, отёчным, красным;
- при ходьбе колено издает щелчки или похрустывания;
- в состоянии покоя болевые ощущения не беспокоят и проходят после небольшого отдыха.
Если такие симптомы обнаружены, необходимо выяснить, имеет ли причина инфекционно-воспалительный характер.
Причинами хронических болей, не имеющими инфекционно-воспалительного основания, могут быть следующие:
- Защемление нерва или недостаточно хорошее кровообращение сустава.
- Дефекты осанки и походки. Нагрузка распределяется неравномерно между суставами, и один из них оказывается перегруженным при ходьбе. Именно эта нога и будет болеть.
- Повреждение или отмирание части большеберцовой кости у подростков, занимающихся спортом, приводит к болезни Осгуда-Шляттера.
- Коленные или подколенные кисты.
- Скопление на суставах мочевой кислоты в виде кристаллов – подагрический артрит.
Отдельно следует выделить такую причину болей в коленном суставе при ходьбе, как разрастание костной ткани. Оно может произойти как вследствие перелома, так и из-за воспаления или опухоли костной ткани. Кроме того вызвать возникновение остеофитов (костных наростов) может неправильная работа эндокринной системы.
Важно! У людей пожилого возраста часто возникают резкие боли при ходьбе, так как их суставы к этому времени уже бывают разрушены и воспалены.
Инфекционно-воспалительные процессы в различных частях коленного сустава вызывают несколько заболеваний. К ним относятся следующие:
- Бурсит – воспалены околосуставные полости, в которых находится синовиальная жидкость. Болит колено при ходьбе по лестнице и при нахождении в положении «на корточках».
- Гонартроз – разрушение хряща коленного сустава, его деформация и нарушение двигательной способности.
- Тендинит – воспаление сухожилий коленного сустава.
- Остеомиелит – гнойная инфекция, которая поражает не только кость, но и костный мозг.
- Ревматизм – разрушение волокон, из которых образованы суставы.
Почему болят колени, может определить только врач после тщательного осмотра и обследования. Причин различных множество, а симптомы очень схожи. Заниматься самолечением крайне опасно!
Прежде чем начать лечение коленного сустава, необходимо выяснить, почему оно болит.
На приеме у врача стоит точно и подробно ответить на некоторые вопросы:
- Когда начались боли? После какого-то конкретного случая (удар, резкий поворот) или без видимой причины?
- Как можно охарактеризовать боль: острая или тупая, ноющая или режущая?
- Где конкретно болит, куда отдает боль при ходьбе?
- Если были попытки самостоятельно вылечить сустав, то чем именно? Какие препараты принимались, когда и в какой дозировке?
После осмотра врача необходимо сдать назначенные анализы и провести исследования (КТ, при необходимости МРТ). По полученным данным врач сможет сделать вывод о состоянии коленного сустава и его хрящевой ткани, поставит диагноз и назначит лечение.
Когда при ходьбе болит колено, лечение проходит в несколько этапов:
- Обезболивающие препараты купируют боль. Только после снятия болевого синдрома можно делать лечебную гимнастику и физиотерапию. Обычно назначается Парацетамол или Анальгин.
- Нестероидные противовоспалительные средства. Они снимают отек и воспаление сустава. НПВС существует большое количество, важно выбрать подходящее для каждого конкретного случая. Наиболее популярные среди них Индометацин и Диклофенак. У этих средств имеются аналоги, которые значительно отличаются друг от друга стоимостью, но, как правило, после них колено болеть перестает.
- Бандаж и гипсовые повязки. Иногда при необходимости зафиксировать сустав и обеспечить ему покой, прописывают гипсовую повязку на несколько недель, чаще всего это длится меньше месяца. При неустойчивых связках полезно носить специальный бандаж для колена. Они бывают разных видов и размеров, подобрать самостоятельно нужный вариант довольно сложно, но всегда можно обратиться за консультацией к специалисту.
Препараты-хондропротекторы, то есть те, что содержат хондроитина сульфат, стоит выделить в отдельную категорию. Они способствуют восстановлению хрящевой ткани. Благодаря чему улучшается амортизация сустава, его подвижность. К таким препаратам относятся, например, Хондроксид, Артра.
Схожим действием обладают препараты, содержащие гиалуроновую кислоту, такие как Терафлекс. Особенность этих лекарственных средств в том, что они выпускаются в разных формах.
Кроме таблеток и мазей, некоторые из хондропротекторов бывают в виде раствора для инъекций. Курс приема, когда болит колено при ходьбе, весьма длителен, может продолжаться до полугода. Кроме того нужно ежегодно повторять прием препаратов, содержащих хондроитин, для того, чтобы поддержать сустав в функциональном состоянии.
Из физиотерапевтических методов наиболее эффективными признаны лазеротерапия и терапия магнитными волнами. Массаж будет особенно полезен при защемлении нерва или плохом кровообращении. Однако проводить его, как и ЛФК, можно лишь после снятия боли и воспаления.
Комплекс упражнений для гимнастики должен быть подобран инструктором ЛФК, с учетом диагноза и тяжести повреждения колена. Не следует сразу сильно нагружать больной сустав, чтобы избежать излишней травматизации.
Лечение больных суставов, а тем более коленных, всегда требует много терпения и времени. Кроме лекарственных средств и физиопроцедур, полезно использовать и народные методы лечения.
Народная медицина не справится самостоятельно с большинством из причин, вызывающих боли в колене при ходьбе. Но она является отличным дополнением к методам традиционной медицины.
Уже много десятков, а то и сотен лет известно, что на отек или гематому нужно приложить холод. Но вопрос с согревающими компрессами до сих пор мучает многих.
Важно! Согревающий компресс можно делать лишь тогда, когда нет воспаления! Если нет уверенности в его отсутствии, то не стоит рисковать.
В основном для снятия боли и воспаления используют компрессы:
- Компресс из растопленного прополиса. Его необходимо закрепить на коленном суставе тканевой повязкой. Продолжать курс неделю.
- Компресс из листьев хрена. Лист растения нужно облить кипятком, приложить к колену, закрепить полиэтиленом и утеплить шарфом. Длительность такого компресса не должна превышать пяти минут, так как вещества, содержащиеся в листе хрена способны вызывать ожог кожных покровов.
- Компресс из листьев лопуха. Готовится так же, как и предыдущий, но листья надо еще немного отбить перед тем, как прикладывать к суставу. Держать такой компресс можно несколько часов.
- Компресс из меда с аспирином. 10 таблеток аспирина измельчить и смешать с 200гр жидкого меда. Оставить на 1,5 недели в теплом месте, регулярно перемешивать. Когда смесь будет готова, можно втирать ее в больное колено и закреплять пакетом и повязкой. Также ее используют для массажа.
Кроме компрессов для лечения коленного сустава часто применяют мази и растирки, приготовленные в домашних условиях:
- Мазь из золотого уса и вазелина. Зеленые части растения сильно измельчают, смешивают с растопленным вазелином в соотношении 2:3. Втирают на ночь.
- Растирка из острого перца. Необходимо измельчить перец вместе с семенами, наполнить им пол-литровую емкость до половины и залить до верха медицинским спиртом. Настоять в течение недели в затемненном месте.
Перед применением любых средств, содержащих части растений, обязательно нужно убедиться в отсутствии аллергических реакций на данный компонент.
Наиболее эффективным лечение будет при комплексном подходе, включающем медикаментозное лечение, ЛФК, массаж и средства народной медицины. Не стоит сильно нагружать суставы до их восстановления.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Колено – это крупный и весьма сложный сустав. Поэтому боль в колене может служить симптомом великого множества заболеваний, сигнализировать о нарушениях во всем организме или просто быть следствием перегрузки. Следует отличать боль в колене, требующую незамедлительного вмешательства врача от, например, сосудистой боли, возникающей и проходящей бесследно.
Попробуем разобраться в беспокоящих нас симптомах, выбрать правильную тактику образа жизни и понять — к какому врачу обращаться.
Примерно в 30% случаев болей в колене у людей старше 40 лет можно заподозрить гонартроз. При этом болеть может одно или сразу оба колена. Сначала заболевание развивается незаметно, беспокоя несильной болью в колене лишь иногда. Далее развиваются нижеприведенные симптомы.
Причины:
- внутрисуставные повреждения хрящей и костей коленного сустава;
- возрастные изменения в колене;
- различные костные опухоли, артрозы, ревматоидные артриты и др. повреждающие факторы.
Симптомы: скованность в суставе по утрам, хруст в колене при движении, ограничение подвижности в коленном суставе. Разрушающее действие артроза на колено, в конечном счете приводит к его деформации.
Колено болит:
- при ходьбе на короткие расстояния;
- вставании со стула;
- поднятии даже собственного веса с корточек;
- при спуске и подъеме по лестнице.
Колено не беспокоит только лишь в покое. Боль в колене отступает в положении сидя, лёжа, и практически не беспокоит во сне. Больные гонартрозом редко просыпаются от ночных болей в колене.
Внимание! В отличие от сосудистых болей, с возрастом боли при артрозе коленных суставов усиливаются.
Боль в колене при гонартрозе также следует отличать от боли в колене после длительных пеших прогулок или занятий бегом.
Диагностика: опрос больного, осмотр, проверка движения в суставе, рентгеновский снимок сустава, УЗИ сустава, артроскопия (осмотр сустава внутри с помощью специального аппарата, делается через прокол колена) по показаниям.
Лечение: медикаменты, физиотерапия, ванночки с солью на область сустава. Радикальным лечением гонартрозов (артрозов коленных суставов) является операция – эндопротезирование коленного сустава.
В народной медицине для снятия симптомов гонартроза на область больного сустава прикладывают красную или голубую глину, листья одуванчика, отвар из листьев топинамбура, чеснок, лимон и сельдерей, траву черных бобов, листья лопуха и капусты. Поскольку эти растения произрастают только летом, а некоторые из них нужно собирать только в определенный месяц, лекарство готовят на 3-5 литров объема и пользуются весь год во время обострений.
Артриты бывают разные. Наиболее часто встречающийся из них – остеоартрит. Реже встречается ревматоидный артрит и подагра.
Остеоартрит
Начинается с того, что суставы трутся друг о друга в процессе ходьбы. Это может быть связано с возрастным фактором, со снижением количества и качества внутрисуставной жидкости, в норме смазывающей сустав. Многолетнее трение приводит к истиранию поверхностей хрящей сустава. Остеоартрит встречается в 80% случаев у людей старше 45 лет. Причиной может служить не только возраст. Раннему изнашиванию суставов способствует избыточный вес человека, частые травмы суставов.
Симптомы: отёк колена, боль при движении, а впоследствии и невозможность опираться на повреждённую ногу. Симптомы нарастают постепенно, месяцами или даже годами. Поначалу беспокоит просто дискомфорт в колене, ощущение трения, несильная боль.
Диагностика
Рентгеновский снимок сустава, а при необходимости уточнения диагноза – пункция или артроскопия (осмотр сустава внутри через небольшой прокол с помощью эндоскопа).
Лечение
Консервативное (безоперационное) лечение не может гарантировать человеку прежний сустав, зато способно замедлить его дальнейшее разрушение, снизить боль и позволить человеку жить прежней жизнью.
Оно включает в себя:
- обязательный регулярный отдых, прерывающий физические нагрузки;
- специальные упражнения на укрепление мышц вокруг коленного сустава, и для хорошего кровоснабжения;
- обязательное восстановление веса пациента до нормы;
- физиотерапия на поврежденный сустав;
- контроль над болью (лекарственная терапия).
Важно! Если с первых признаков заболевания не встать под врачебный контроль, оно может привести к инвалидности и полному оставлению трудовой деятельности.
В некоторых запущенных случаях проводится операция – эндопротезирование коленного сустава, где поврежденные части ткани заменяются пластиковыми и металлическими протезами.
Ревматоидный артрит
Ревматоидный артрит возникает из-за неполадок в иммунной системе человека. Достоверные причины возникновения этой болезни до сих пор не известны. Ревматоидный артрит поражает не только колени, но и другие суставы (часто на руках).
Симптомы: сустав опухает, краснеет до багрового цвета и становится горячим на ощупь. Даже легкое прикосновение постельного белья к больному суставу во время обострения причиняет мучительную боль. Пораженные суставы меняют свою форму, иногда до заметной деформации.
Важно! При ревматоидном артрите отличительным признаком является летучесть болей. Они как бы «растекаются» по организму (отсюда название болезни, «реуматизмос» — на греческом языке означает «растекание»). Сначала поражаются крупные суставы, потом боль может отступать с одних суставов, и переходить на другие. Даже после приступа суставы остаются более чувствительными на перемены погоды, физические перегрузки или переохлаждения. Всё это провоцирует ноющие боли и ломоту в костях.
Характерна симметричность поражения суставов. Если ревматоидный артрит поражает левое колено, то непременно заболит и правое.
Если болезнь поражает много суставов – то говорят о полиартрите.
Диагностика
Осмотр врачом, расспрос больного о симптомах и жизни, анализ крови — в том числе проверка на наличие ревматоидного фактора, рентген сустава.
Лечение
Ревматоидный артрит полностью не излечивается. Современная терапия направлена на уменьшение боли, воспаления, сохранение функций сустава и работоспособности пациента.
Оно включает в себя:
- медикаментозная терапия (средства, подавляющие повышенную агрессию иммунных клеток на суставы);
- обезболивающие и противовоспалительные средства;
- операция, если сустав сильно деформирован и требуется хирургическое вмешательство;
- обязательна лечебная физкультура и обучение образу жизни при ревматоидном артрите.
Врач: ревматолог.
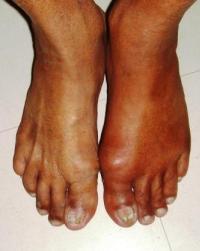
Причины
Если в норме мочевая кислота выводится с мочой, то в данном случае она либо плохо выводится, либо накапливается свыше допустимого. Избытки мочевой кислоты начинают откладываться в организме, в том числе в суставах.
Важно! Мочевая кислота образуется в организме при переработке определенной пищи, содержащей пурины. Также ее уровень может повышаться при приеме некоторых лекарственных препаратов, в том числе алкоголя.
Симптомы: при приступе подагры резко возникает острая боль и покраснение одного или сразу двух суставов. Такое состояние может длиться до нескольких недель, если не получать никакого лечения.
Важно! Приступ чаще возникает ночью, суставы становятся горячими и чувствительными к малейшему прикосновению. Поскольку соли мочевой кислоты откладываются не только в суставах, может наблюдаться параллельное воспаление связок (сухожилий).
При первых признаках приступа подагры следует незамедлительно обратиться к врачу. Правильно подобранное лечение снимает приступ уже на 1-2 день.
Диагностика
- осмотр врача;
- анализ крови на концентрацию мочевой кислоты (хотя повышение этого показателя и не всегда говорит о подагре, тем не менее, это поможет сузить круг других возможных заболеваний);
- анализ мочи;
- рентгеновский снимок — обнаружение отложений солей мочевой кислоты в суставе (тофусов);
- микроскопическое исследование тканей и обнаружение отложений солей мочевой кислоты в них;
- расспрос больного: были ли у него раньше резко возникающие боли в суставе, полностью проходящие через 1-2 недели.
Врач:эндокринолог, ревматолог, хирург.
Причины болей в колене, возникших вследствие физической нагрузки:
Развивается незаметно при нагрузках выше нормы, которую может выдержать организм конкретного человека. При продолжающихся повышенных нагрузках, в коленном суставе разрушается хрящ, и в нём начинаются воспалительные процессы.
Симптомы: боль в колене в обычном состоянии практически не ощущается, зато усиливается при беге или занятиях культуризмом.
Общие рекомендации: см. выше «Профилактика хронических заболеваний колена и их обострений»
Врач: артролог, травматолог, хирург.
Травма знакома, скорее, спортсменам и профессиональным танцорам.
Симптомы: сильная, резкая боль в колене, невозможность самостоятельно пошевелить ногой, затруднение и боль при пассивном перемещении больной ноги. Коленный сустав увеличивается в размере и заметно деформируется.
Первая помощь: прием обезболивающих препаратов, фиксация коленного сустава шиной от ягодичной ямки до голеностопного сустава; рекомендуется приложить лед, завернутый в ткань, на область травмы и обратиться к врачу.
Внимание! В некоторых случаях пострадавший может самостоятельно вправить свой надколенник, это делается обратно механизму предшествовавшей травмы. В данном случае обратиться к врачу также необходимо для проведения контроля вправления, массажа и физиопроцедур. В противном случае, если при вывихе произошли разрывы и повреждения связок, уже через несколько недель они дадут о себе знать, и тогда операция будет неизбежна.
Диагностика: рентгеновский снимок, осмотр врача.
Лечение: вправление надколенника, фиксация коленного сустава в неподвижном состоянии с наложением шины не менее чем на 4-6 недель. Обязательно назначают массаж четырехглавой мышцы бедра (эта мышца отвечает за стабильность коленного сустава) и электропроцедуры, что в дальнейшем предупредит частое повторение вывихов и переход заболевания в «привычный вывих надколенника».
Врач: травматолог, ортопед, хирург.
Симптомы: резкая боль внутри колена, невозможность движения, особенно разгибания. Постепенно нарастает отёк колена. Без своевременного лечения сустав может оказаться полностью неподвижным.
Первая помощь: прием обезболивающих препаратов, обездвиживание коленного сустава шиной; рекомендуется приложить лёд к колену и обратиться к врачу.
Диагностика: рентгеновский снимок (мениск на снимке не видно, зато можно исключить переломы и вывихи), УЗИ сустава, осмотр врача.
Лечение: при разрыве мениска — операция на коленном суставе и сшивание частей хряща; при вывихе мениска — вправление опытным травматологом, а затем наложение гипса на согнутое колено на 3 недели. Возвращение к активной жизни возможно после 3-4 недель лечебной гимнастики после снятия гипса.
Народные методы лечения боли в колене при травме мениска возможны только при незначительных его повреждениях, подтвержденных врачебным заключением. Разрывы и вывихи требуют обязательного лечения у доктора.
Врач: травматолог, ортопед, хирург.
Такое повреждение связок может быть следствием падения на колено, прямого удара, нанесенного по колену, неловкого или неудачного поворота ноги с приложением на колено большой силы (например, при столкновениях игроков большого спорта).
Симптомы: резкая боль в колене, увеличение сустава в объёме (отёк), тугоподвижность или полное отсутствие движения в колене, болезненность при прикосновении в области колена, возможно появление щелчков при движении ногой. Через несколько часов могут появиться «синяки» и опухоль коленного сустава.
Первая помощь: приложить лед, завернутый в ткань, на колено, дать обезболивающие препараты. Когда боль немного утихнет, согнуть колено под углом в 90 градусов и наложить эластичный бинт. Правильно наложенная бинтовая повязка не должна вызывать чувства онемения. И снова приложить лед. Это остановит внутрисуставное кровотечение из-за травмы связок, и снизит отек. Показаться врачу.
Внимание! На вторые и последующие сутки лед применять нельзя!
Диагностика: осмотр врача с проведением двигательных тестов для определения повреждённой связки. Для назначения правильного лечения понадобится еще рентгеновский снимок и/или МРТ, чтобы уточнить, есть ли переломы или другие повреждения, незамеченные при осмотре.
Лечение:
Что можно сделать самостоятельно, дома?
- обеспечить покой коленному суставу (не нагружать его в первые дни после травмы). Только после стихания боли можно будет начать его постепенно «разрабатывать» — т.е. сгибать и разгибать ногу в колене до уровня легкой болезненности.
- лед на больное колено в день травмы. Можно использовать продающийся в аптеке Пакет гипотермический (его в любое время можно привести в действие простым надавливанием, поэтому его удобно брать с собой, и всегда иметь под рукой), другие подручные замороженные продукты или кубики льда.
- эластичный бинт на колено. Повязка предотвратит смещение сустава, пока связки нуждаются в лечении. Менять повязку можно не чаще 1 раза в сутки. Вместо бинта можно использовать суппорт на коленный сустав – специальное медицинское приспособление, облегающее колено и берущее на себя часть нагрузки при движениях или ходьбе.
- возвышенное положение колена. Поместить ногу на подушку, чтобы колено было выше уровня сердца – это уменьшит припухлость и отек сустава.
В медицинском учреждении врач может назначить:
- нестероидные противовоспалительные средства (например, ибупрофен, кетанов, диклофенак). Препараты снимут боль, отёк, и помогут скорейшему выздоровлению.
- реабилитация (процедуры физиотерапии, специальные упражнения, которые впоследствии можно будет делать дома самостоятельно).
Внимание! К реабилитации можно будет приступать, только когда боль и отек начнут спадать.
Первыми с сосудистыми болями знакомятся подростки. В этом возрасте организм еще не успевает за ростом скелета, и сосуды могут недостаточно снабжать суставы кровью.
К совершеннолетию сосудистые боли в коленях стихают, хотя и могут продолжать сопровождать человека всю жизнь.
Симптомы:
- подвижность коленных суставов никак не страдает, не изменяется его форма, нет отёка;
- боли в колене беспокоят обычно оба сустава одновременно и одинаково по силе;
- боли в колене усиливаются при перемене погоды, простудных заболеваниях, пребывании на холоде, физической нагрузке;
- сами пациенты говорят, что у них «колени крутит».
Лечение:
Для снятия болей зачастую достаточно втирания согревающей мази, массажа (энергичного растирания коленей). Помогает также приём сосудорасширяющих препаратов.
Специальной терапии для сосудистых болей в коленях не требуется.
Это воспаление внутри сухожилий (связок), находящихся сзади в подколенной ямке.
Причины:
У половины здоровых людей в толще связок под коленом имеются слизистые сумки, которые никак не мешают движению. Если в сумках развивается воспаление, то они выпячиваются в верхний угол подколенной ямки, чуть внутрь от центра, и мешают движению, причиняя боль.
Симптомы:
Для начала заболевания характерны редкие неприятные ощущения под коленом. По мере увеличения размеров кисты начинаются болевые ощущения под коленом, чувство онемения и покалывания в области стопы пораженной конечности, затруднения при сгибании пальцев на ноге (это вызвано сдавливанием нервов под коленом).
В подколенной ямке можно прощупать плотное опухолевое образование, болезненное при нажатии.
Диагностика:
- осмотр врача;
- снимок МРТ;
- УЗИ подколенной ямки (более дешевый метод, и не менее точный);
- артроскопия коленного сустава (введение в полость коленного сустава специального эндоскопа и осмотр его изнутри);
- атрография коленного сустава (в полость коленного сустава вводится специальное, безопасное для пациента вещество, с помощью которого можно хорошо разглядеть сустав и околосуставное пространство на рентгеновском снимке).
Для справки: на обычном рентгеновском снимке видны только кости; чтобы увидеть мягкие ткани, их нужно заполнить специальным веществом, которое отобразится на рентгеновском снимке.
Лечение:
Если киста Беккера развилась недавно, то достаточно будет консервативного лечения. В полость кисты вводится игла, откачивается патологическая жидкость и вводится гормон (кортикостероид). Это снимает воспаление и ускоряет заживление. Параллельно проводится обязательное лечение основного заболевания коленного сустава, послужившее причиной образования кисты Беккера.
В запущенных случаях применяется оперативное лечение. Воспаленную слизистую сумку (кисту Беккера) полностью удаляют. Прогноз при оперативном вмешательстве также хороший.
Автор: Пашков М.К. Координатор проекта по контенту.
источник