Достаточно часто люди сталкиваются с болью в локтях и коленях. Причинами могут служить множество факторов и заболеваний, как незначительных, так и серьезных. Некоторые люди игнорируют симптомы и не спешат за помощью к врачу. Однако болевой синдром является симптомом порой достаточно серьезных заболеваний, которые способны привести к неблагоприятным осложнениям.
Причин достаточно много. Ведь многие заболевания и патологии могут стать причиной болевого синдрома.
Основными причинами появления боли в локтях и коленях являются:
- Воспалительный процесс. Способно развиться в результате переохлаждения.
- Травма. Появляется при чрезмерных нагрузках, травмах или авариях. Также сопутствующим признаком могут быть растяжения и переломы.
- Дегенеративные изменения. Наступают при изнашивании хряща. Этот процесс является естественным для пожилых людей. Также дегенеративные изменения могут наблюдаться при врожденных патологиях опорно-двигательного аппарата.
- Системные заболевания. При них поражается несколько крупных суставов (ими являются локтевой и коленный сустав).
- Злокачественные новообразования
- Ожирение. Лишний вес оказывает большое давление на суставы (преимущественно относится к коленным суставам). Под таким воздействием развиваются нарушения и преждевременный износ хрящевой ткани, что и приводит к болевому синдрому.
- Нарушение местного кровообращения. Происходит сдавление сосудов, что приводит к болевому синдрому.
- Эпикондилит (относится к локтевому суставу). Происходит воспаление связок, которое является итогом физических упражнений или ношения тяжестей.
- Артроз. Заболевание характеризуется не только болевым синдромом, но и другими признаками. На запущенных стадиях суставы деформируются.
- Артрит. Помимо боли характеризуется отечностью и покраснением, что должно насторожить пациента.
- Бурсит (воспаление синовиальной сумки).
- Диффузный фасциит (воспаление мышц).
- Поражение нервов.
Таким образом, болевой синдром в локтях и коленях может возникнуть по множеству причин. Важно обращать на это внимание, чтобы не запустить процесс. Для этого необходимо обратиться к врачу, чтобы узнать точный диагноз.
При заболеваниях суставов на начальных стадиях присутствует незначительный болевой синдром, обычно появляющийся после физических нагрузок. Если заболевание имеет запущенную стадию, то болезненность не прекращается даже ночью. В зависимости от заболеваний, боль может быть различного характера. Можно выделить болевые ощущения по характеру проявления:
- Отражающая — появляется при поражении других органов. Носит постоянный ноющий характер, временами может «простреливать». Особенностью такой боли является отсутствие других признаков (покраснения, отека).
- Проецируемая – появляется в результате травм.
- Невропатическая – часто бывает нестерпимая, характеризуется жжением и покалыванием.
- Острая – характерна для более серьезных травм (переломов, растяжений). Также появляется при ревматоидном артрите и бурсите.
- Жгучая – присутствует при подагре или воспалении нервов.
- Ноющие и тупые – являются сигналом артроза, а в некоторых случаях наличия новообразования.
- Постоянные – диагностируются при серьезных заболеваниях опорно-двигательного аппарата.
Также во многих случаях она характеризуется сопутствующими симптомами. Ими могут быть гиперемия, отечность, местное повышение температуры.
Локти и колени состоят из нескольких костных поверхностей. В таких местах малое количество мышечного слоя, что позволяет обеспечить хороший доступ для диагностики. Обычно опытному врачу постановка диагноза не составляет труда. Все диагнозы ставятся по результатам исследований.
Сначала врач проводит осмотр и ставит предварительный диагноз. Далее при болевом синдроме в коленях или локтях для определения диагноза используются следующие исследования:
- Рентгенография (назначается при травмах или подозрении на заболевания суставов).
- Неврологические тесты.
- УЗИ.
- МРТ и КТ (назначается при подозрении на злокачественную опухоль, а также для уточнения других диагнозов).
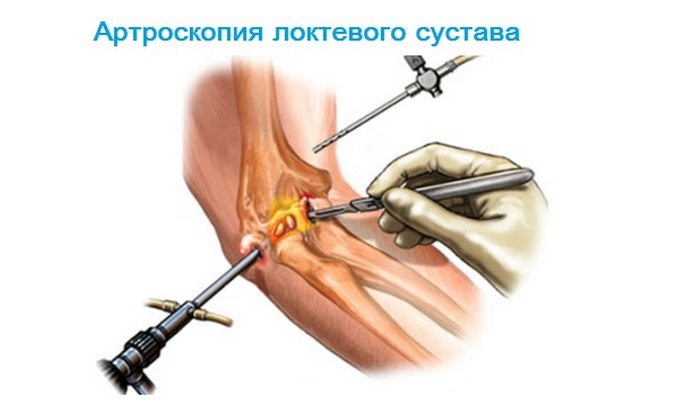
- Артроскопия (при подозрении на патологии суставов).
После проведения исследований по их результатам врач устанавливает диагноз и назначает лечение.
Конкретное лечение без постановки диагноза назначить нельзя. При болевом синдроме можно воспользоваться обезболивающими препаратами. Однако необходимо при первой же возможности обратиться к врачу, чтобы врач поставил правильный диагноз и назначил лечение.
Если боль периодическая и не интенсивная, то можно наложить холодный компресс. Не стоит прогревать пораженную область, так как при наличии инфекции это может усугубить состояние пациента. Также стоит принять обезболивающее средство.
Если имеются повреждения, то конечность нужно разгрузить и сделать фиксирующую повязку.
Порой незначительные боли в локтях и коленях могут стать предвестником серьезного заболевания. Часто люди игнорируют симптоматику и не спешат за помощью к врачу. Однако есть ряд признаков, при которых требуется срочная медицинская помощь. К ним относится следующее:
- Травма.
- Высокая температура тела.
- Нарушение подвижности суставов.
- Нестерпимые боли.
- Деформация суставов.
- Невозможность купировать боль обезболивающими препаратами.
В таких случаях не стоит заниматься самолечением, чтобы не заработать серьезных осложнений. Таким образом, казалось бы, безобидный симптом может стать признаком серьезных заболеваний, которые могут привести пациента к инвалидности. Однако не всегда боль в локтях или коленях является признаком серьезной патологии. Все же лучше обратиться к врачу и убедиться, что проблемы в организме отсутствуют, а при их наличии начать своевременное лечение.
источник
Причины болей в коленях и локтях, способы лечения, методы диагностики, профилактики и потенциальные осложнения
Боль в коленях и локтях – патологические признаки, которые могут указывать на заболевания различной этиологии. В статье мы разберем боли в локтях и коленях – причины и лечение.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ) расстройство обозначается кодом M25.5.
Многие спрашивают: почему болят сильно локтевые и коленные суставы? Локоть состоит из локтевого сустава, который соединяет плечевую кость с двумя костями предплечья. Благодаря локтевому суставу человек может сгибать и разгибать руку, а также поворачивать свое предплечье. В дополнение к костям локтевой сустав состоит из различных суставных структур:
- суставного хряща;
- синовиальной жидкости;
- сухожилия;
- синовиальной сумки (бурсы).
Они удерживают соединение вместе и обеспечивают плавное движение. При боли одна или несколько из этих структур обычно повреждаются.
Колено является самым крупным суставом человеческого тела и в то же время одним из самых сложных. Коленный сустав выдерживает огромные нагрузки и обеспечивает стабильность походки. Также он отвечает за повороты ногой, сгибание и разгибание.
Коленный сустав соединяет бедренную кость и голень. Между этими костями находятся два мениска – два кусочка хряща в форме полумесяца. Перед ним лежит коленная чашечка (надколенник). Коленный сустав удерживается вместе мышечными волокнами и связками, в том числе боковыми, а также крестообразными.
Боль в локте, как и в колене, может иметь различные причины. Локтевой сустав используется как в повседневной деятельности (например, в сумочке), так и во время физической активности (например, в теннисе или гольфе). Если нагрузка неправильная или слишком большая, могут возникать сильные болевые ощущения.
Основные причины, которые могут вызвать боль как в коленном, так и локтевом суставе:
- воспаление суставов (артрит);
- износ суставов (артроз);
- ревматоидный артрит;
- эпикондилит;
- бурсит локтевого или коленного сустава;
- повреждение сухожильной оболочки (тендовагинит);
- раздражение нерва;
- дислокация сустава;
- суставные травмы, повреждения связок и сухожилий;
- перенапряжение или повреждение мышц;
- повторяющаяся травма;
- ганглиома;
- перелом кости;
- потеря костной массы (остеопороз);
- контрактура Фолькмана (сокращения мышц вследствие снижения кровотока)
- неврологические заболевания с повреждением нервов и нарушением кровообращения.
А также боль в коленном либо локтевом суставе могут спровоцировать кожные заболевания, например, псориаз.
При любом болевом синдроме важно установить правильный диагноз и устранить причину. Часто дискомфорт исчезает через короткое время сам по себе. При длительной боли и воспалительном набухшем и перегретом суставе рекомендуется посещение врача.
Врач задаст вам несколько вопросов об интенсивности, характере и типе боли, а также узнает о предыдущих заболеваниях. А также врач спросит, где именно находится боль. Если пациент часто играет в теннис, гольф, или много работает с клавиатурой и мышью, это может указывать на возможную причину.
Если возникают подозрения на серьезные патологии, врач инициирует дополнительные обследования. Другие тесты, которые могут быть использованы для выявления основной причины:
- анализ крови (на концентрацию воспалительных клеток);
- ультразвуковое исследование (сонография);
- артроскопия;
- внутрисуставная пункция;
- магнитно-резонансная томография (МРТ).
Если подозревается повреждение кости, необходим рентгеновский снимок.
Методы лечения зависит от состояния здоровья пациента и основного заболевания, которое вызвало боль.
Острая боль в локте после кратковременной травмы или перегрузки часто исчезает сама по себе. При определенных обстоятельствах требуется использовать мази или гипсовые повязки. Иногда могут потребоваться противовоспалительные анальгетики:
- Ацетилсалициловая кислота;
- Диклофенак.
Данные препараты, главным образом, назначают в виде таблеток или мази. Внутрисуставные инъекции препаратами, содержащими кортизон или локальные анестетики, также могут устранить симптомы болезни.
Если консервативные (неоперативные) меры неэффективны, хирургическое вмешательство может быть решением. Во время артроскопии можно устранить различные причины боли. В случае артроза также может быть выполнена так называемая суставная остеотомия (перерезка или удаление кости). Если серьезное повреждение сустава не могут быть устранены иначе, можно рассмотреть возможность замены сустава протезом.
В основном, для лечения боли рассматриваются следующие поддерживающие терапевтические меры:
- физиотерапия;
- термотерапия;
- криотерапия;
- тренировка мышц (укрепление и растяжка);
- электротерапия и ультразвуковое лечение;
- ударно-волновая терапия;
- ортопедические средства (бинты, ортезы).
Для лечения болевых симптомов в медицине также используются инъекции ботулинического токсина – нейротоксина, который также применяется в эстетической медицине для временного удаления морщин. Инъекция помогает расслаблять перенапряженные мышцы.
В медицине терапия зависит от диагноза. Если есть основное заболевание, такое как подагра или ревматизм, симптомы обычно исчезают после назначения этиотропной терапии. При острой подагре, например, боль может быть устранена с помощью противовоспалительного лекарственного средства из группы нестероидных противовоспалительных препаратов (НПВП) или Колхицином. Против ревматических заболеваний, в дополнение к противовоспалительным препаратам, эффективно используются так называемые противоревматические препараты.
Локальные мази, крема, гели и пластыры с растительными или синтетическими активными ингредиентами применяют для терапии боли и отека. Физическая терапия с применением тепла или холода может помочь в облегчении боли.
В физиотерапии пациента лечат с помощью целевых методов массажа, а также упражнений на растяжку и укрепление мышц. Лечебная физкультура способствует восстановлению сухожилий, помогает справиться с дисбалансом мышц и помогает предотвратить дальнейшие травмы. Тяжелая опухшая бурса часто лечится удалением жидкости (пункцией); извлеченная жидкость может быть проверена в случае необходимости.
Иногда суставная функция может быть восстановлена только путем эндоскопического или хирургического вмешательства.
Возможные осложнения очень разнообразны. Расстройство может вызвать отек, который воспринимается как неприятный. Если есть воспаление, оно обычно вызывает ухудшение состояния пациента и приводит к эмоциональному стрессу. Лекарственные средства могут спровоцировать различные побочные эффекты:
- аллергические реакции;
- непереносимость.
В зависимости от выбора профессии может возникнуть временная профессиональная инвалидность. Дискомфорт затрудняет выполнение повседневных обязанностей, независимо от интенсивности. В тяжелых случаях боль не удаётся вылечить, что приводит к хроническому дискомфорту, которые требует хирургического вмешательства.
Если расстройство вызвано переломом или синяком, пораженная рука обездвиживается в течение нескольких недель. Это может привести к ограничению мобильности. Если анальгетики используются в случае дискомфорта, необходимо также выполнять физиотерапевтические упражнения. Длительное применение болеутоляющего средства может привести к зависимости. Кроме того, существует множество побочных эффектов, которые могут вызывать препараты (инфаркт миокарда, язва желудка).
В большинстве случаев расстройство является временным и не приводит к дальнейшим осложнениям. Особенно после легкого удара симптом обычно исчезает через несколько дней. Если он длится дольше, рекомендуется обратиться к врачу.
В некоторых случаях воспаление также может быть причиной появления болей. Лечение проводится с помощью антибиотиков или хирургического вмешательства. Чрезмерное напряжение также может привести к износу суставов, а в худшем случае к полному разрушению сустава.
После успешного лечения дискомфорт полностью исчезает в большинстве случаев, и рука или ноги пациента могут выполнять прежние действия.
Основные методы, которые помогут предотвратить расстройство:
- регулярная физическая активность;
- снижение массы тела (менее 25 пунктов по индексу массы тела);
- избегание тяжелых физических нагрузок;
- ношение мягкой подошвы (ортопедических стелек);
- избегание сильного сгибания сустава;
- занятия плаванием или велоспортом.
Сильные мышцы обеспечивают стабильность суставов, поэтому тренировка может помочь предотвратить неблагоприятный дискомфорт. Регулярные упражнения помогают укреплять как мышцы, так и качество жизни. Занятия спортом рекомендуется предварительно обговаривать с лечащим врачом, чтобы избежать потенциальных осложнений. Важно не переусердствовать и заниматься не слишком часто.
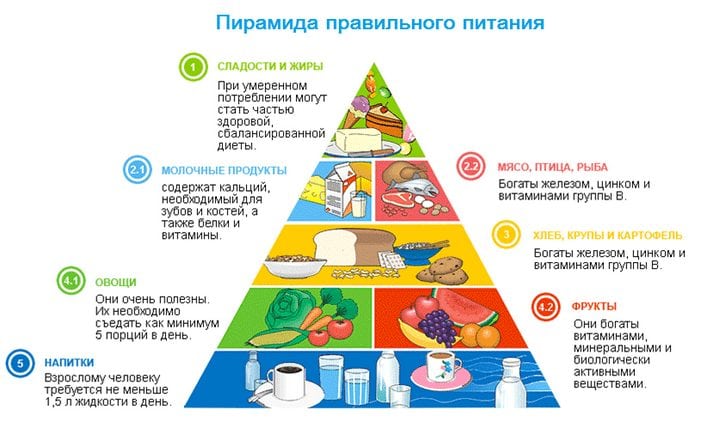
Правильное питание играет ключевую роль в предотвращении заболевания. Важно принимать достаточное количество омега-3-жирных кислот и меньше – омега-6. Однако достоверной связи между воспалением и приемом полиненасыщенных кислот не выявлено.
Совет! При выраженной болезненности сочленений рекомендуется обращаться за консультацией врача. Категорически запрещено применять народные средства, чтобы ускорить заживление патологий.
Делать самостоятельно упражнения также не рекомендуется без предварительной консультации. В начале лечебной физкультуры физиотерапевт должен следить, правильно ли выполняет больной упражнения. Неправильное выполнение сложных упражнений может привести к серьезной травме, которая способна существенно усугубить состояние пациента. При любых серьезных симптомах нужно вызвать скорую помощь.
источник
Систематические боли в суставах могут свидетельствовать о развитии различных суставных заболеваний (артрит, артроз, подагра, остеопороз и т.д.). При их лечении важным является обеспечение организма всеми необходимыми минералами и витаминами. И их требуется очень много. Необходимые витамины при болях суставах содержаться как синтетических препаратах, так и в обычных продуктах питания.
Для нормального функционирования суставов, требуются следующие витамины и минералы:
- Ретинол. Этот витамин обладает антиоксидантными свойствами и предотвращает разрушительные процессы в суставах. Кроме того, он способствует укреплению иммунитета, повышает сопротивляемость организма перед инфекциями и обеспечивает хороший рост хрящевой ткани.
- Витамины группы В. Эти витамины требуются для устранения болевого синдрома, повышения местного иммунитета и восстановления тканей.
- Аскорбиновая кислота. Производит синтез коллагена, помогает организму противостоять различным бактериям и вирусам.
- Витамин Е. Также является антиоксидантом, замедляет процессы старения клеток и способствует регенерации клеток.
- Селен. Этот элемент способствует устранению даже сильных болей, а также он повышает сопротивляемость организма и оказывает регенерирующее действие на сами суставы.
- Медь. Этот элемент обладает уникальным антибактериальным действием. Кроме того, он способствует снятию воспалительных процессов, насыщает клетки кислородом и препятствует образованию в них свободных радикалов.
- Глюкозамин. Является главным элементов в строении хрящевых тканей.
- Хондроитин. Обеспечивает рост клеток соединительных тканей.
- Мутилсульфонилметан. Восстанавливает суставные ткани, снимает болевой синдром и снижает воспалительные процессы.
- Кремний. Способствует улучшению структуру коллагена и повышает эластичность суставов.
Витамины при болях в суставах и мышцах находятся в обычных продуктах питания. Итак, витамина Е особенно много содержится в моркови, киви, яичном желтке и свекле. А витамина С в зелени, болгарском перце, шиповнике и томатах.
Витамины группы В можно получить, употребляя в пищу гречку, творог, морепродукты, рыбу, мясо и молоко. А витамина Д в избытке содержится в рыбе, куриных яйцах и сливочном масле. Бета-каротин, который так же принимает активное участие в строении суставных тканей, содержится в орехах, свекле, дыне, томатах и абрикосах. А марганец в оливках, грибах, огурцах и ревене.
Омега-3 жирные кислоты тоже требуются нашему организму для повышения эластичности и упругости связок. Их особенно много в орехах, морепродуктах, рыбе, чечевице и мороженом.
Можно попробовать специальные препараты с Омега-3, которые не только помогут суставам, но и укрепляют весь организм. Эффективными и действенными препаратами с Омега-3 являются:
При суставных заболеваниях важно обеспечить организм всеми известными минералами и витаминами. При этом важно устранить раздражающие факторы. Так, например, при артрите необходимо придерживаться специальной диеты. Она немного отличается от диеты при артрозе и подагре. При дефиците таких веществ, как глюкозамин, хондроитин и мутилсульфонилметан, требуется прием специальных лекарственных препаратов, так как получить их из обычных продуктов питания в необходимом количестве просто невозможно.
Отличной альтернативой являются различные витамины и их комплексы, которые в изобилии представлены на сайте iHerb. Здесь есть целый раздел, который посвящен здоровью суставов. Самыми популярными из них, благодаря своей действенности и эффективности, являются:
- Глюкозамин, гиалуроновая кислота, хондроитин и МСМ в таблетках от Solgar (120 штук). Благодаря своей уникальной формуле, этот комплекс помогает не только избавиться от боли в суставах, но и восстановить их здоровье. Препарат поможет с проблемой хруста и скрипа. Его также можно принимать в качестве профилактического средства. Наличие МСМ позволяет наладить выработку коллагена, который играет важную роль для суставов и хрящей.
- Комплекс глюкозамина и хондроитина плюс МСМ, улучшенная тройная сила в таблетках от 21st Century (120 штук). Эта добавка содержит необходимые вещества, которые содержаться в мягких хрящах, сухожилиях и синовиальной жидкости. Благодаря тройному действию, суставы быстро приходят в норму, пропадает боль и хруст.
- Комплекс Здоровье суставов Move Free. Глюкозамин и хондроитин плюс от МСМ Schiff. Эти витамины содержат уникальный комплекс Унифлекс, который обеспечивает комфорт суставам, устраняет боль и дискомфорт всего за две недели. Эффект препарата доказан клинически.
Обязательно перед применением какого-либо препарата ознакомьтесь с инструкцией. Главными противопоказаниями являются индивидуальная непереносимость компонентов. Беременным и кормящим мама необходима дополнительная консультация лечащего гинеколога.
Если у вас болят суставы и вы уже знаете точный диагноз, то лучше обратитесь за помощью к своему врачу и уточните у него, какие витамины вам необходимы, чтобы продлить стадию ремиссии.
источник
Боль в локтевом суставе правой или левой руки не считается редкой патологией и не зависит от возраста. Скорее главным фактором, провоцирующим ее развитие, является травма или профессиональная деятельность. Данное сочленение ежедневно испытывает двигательные нагрузки (сгибание-разгибание), поддается влиянию различных тяжестей, которые переносит человек.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Итак, его анатомия не так уж и проста. Левый или правый локоть включает в себя несколько сочленений: плечелучевое, плечелоктевое, проксимальное лучелоктевое. Все вместе они создают сложный механизм.
Сгибание и разгибание локтевого сустава обеспечивают мышцы. Они крепятся к сочленению при помощи сухожилий. Для фиксации суставной сумки служат 4 связки. В состав этого «механизма» входят кровеносные сосуды, обеспечивающие приток и отток крови, а также лимфатические узлы. Также в локте присутствует сеть нервов, при помощи которых осуществляется его иннервация.
Болеть может и левый, и правый локоть. Причем причины бывают совершенно разными. Естественно, чтобы начать лечить это патологическое состояние, нужно рассмотреть их подробнее. Причиной развития болевого синдрома в локтевом суставе является:
- Удар, ушиб, микротравмы вследствие неправильного сгибания или разгибания руки, повышенная нагрузка (ношение тяжелых сумок).
- Нарушение местного кровообращения. Тут причиной патологии является сдавливание кровеносных сосудов, причем как мелких, так и крупных.
- Возрастное дегенеративное изменение хряща, а также преждевременный износ тканей, спровоцированный воспалительными процессами в синовиальной сумке.
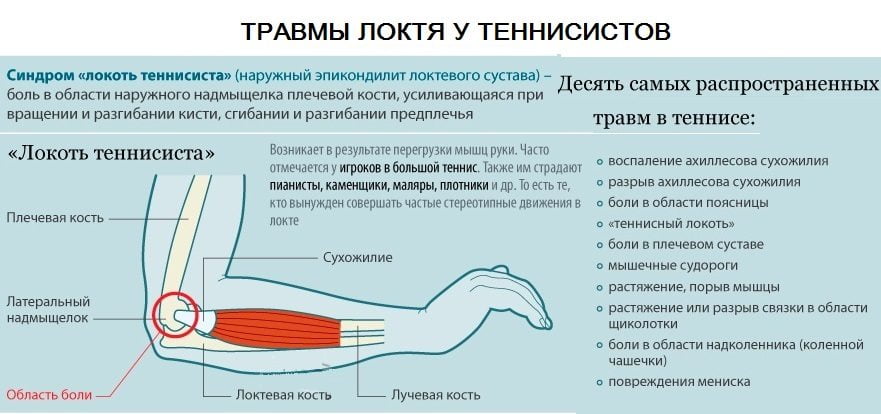
- Эпикондилит (он бывает наружный и внутренний) – воспаление связок локтевого сустава. Эта причина является наиболее частой. Данное заболевание вызывает боль после выполнения физических упражнений, ношения тяжестей, длительных однотипных вращений руки в правую или левую сторону. Нагрузка приводит к микротравме связок. В состоянии покоя неприятные ощущения не проявляются.
- Шейный остеохондроз. Внешний вид локтя в этом случае практически не меняется. При этом болеть может не только сустав, неприятные ощущения распространяются на всю правую или левую руку. Усиление боли происходит вследствие переохлаждения. Кроме того, рука может неметь.
- Артроз. Это заболевание характеризуется не только болевым синдромом. При сгибании или разгибании локтевого сустава слышится хруст. Если лечение не было назначено, то сочленение деформируется и внешне видоизменяется.
- Артрит. Данная патология не развивается самостоятельно. В основном она имеет системный характер. Кроме боли, которую чувствует пациент, у него появляется покраснение с наружной или внутренней стороны сустава, он становится опухлым.
- Бурсит (заболевание синовиальной сумки).
Боли в локтевом суставе также провоцируются некоторыми сердечно-сосудистыми или нейрогенными патологиями:
- Воспалительная патология нервных корешков. Возникает она вследствие травмирования сустава.
- Синдром кубитального канала. Он обусловлен генетической предрасположенностью или врожденным нарушением анатомии локтя.
- Инфаркт миокарда. Это патологическое состояние провоцирует боль в сочленении, его онемение.
- Онкологические и системные патологии.
Спровоцировать болевые ощущения в указанной области могут также травмы: вывихи, переломы, ушибы. Иногда локоть может болеть вследствие поражения внутренних органов, поэтому нужно обращать внимание на малейшие нарушения в работе сустава.
О причинах недуга подробнее расскажет врач-ревматолог и психофизиолог, академик РАМТН Евдокименко Павел Валерьевич:
Ее можно сделать в зависимости от места локализации дискомфорта и времени его возникновения:
- При сгибании он появляется вследствие деформирующего артроза, бурсита, артрита, травмы или патологического новообразования. Такой тип боли вызывает медиальный эпикондилит, разрыв сухожилий.
- При разгибании локоть болит вследствие всех перечисленных выше патологий, а также остеоартроза, латерального эпикондилита. В этом случае человек не в состоянии удержать предмет на вытянутой руке, сжимать кисть в кулак.
- На внутренней стороне боль появляется вследствие опять-таки медиального эпикондилита, ушиба или других травматических повреждений.
- Из-за тренировки. Тут причиной развития неприятных ощущений считается травма или сильное напряжение мышц. Провоцирует дискомфорт также неправильное выполнение физических упражнений.
- Появления неприятных ощущений во время рукопожатия может говорить о серьезной травме локтевого сустава.
- Если указанная часть руки начала болеть после поднятия тяжести, значит, у человека развивается подострый эпикондилит.
- В состоянии покоя патология способна развиваться вследствие воспалительных или дегенеративных заболеваний сустава.
- Если локоть болит у ребенка, то он, скорее всего, получил травму. Кроме того, такой симптом свидетельствует о развитии реактивного артрита, спровоцированного вирусными или бактериальными инфекциями. Если такая патология возникла у ребенка, ни в коем случае нельзя запускать ее, так как это может привести к существенным нарушениям здоровья в будущем.
Можно еще классифицировать болевые ощущения по характеру их проявления:
- Отраженные. Они появляются вследствие поражения внутренних органов или других частей тела. Тут внешних изменений локтя не происходит.
- Проецируемые. Их причиной считается травма или сдавливание спинномозгового канала.
- Невропатические. Тут боль может быть сильной, сопровождаться жжением и покалыванием.
- Острые. Они характерны для серьезной травмы локтевого сустава: перелома, растяжения, разрыва связок. Острая боль также сопровождает реактивный и ревматоидный артрит, бурсит.
- Жгучие. Причиной такого состояния является воспаление нервов, подагра.
- Ноющие и тупые. Провоцирует такие ощущения артроз, и даже злокачественное образование.
- Резкие (спровоцированные травмой).
- Постоянные. Появляются они из-за развития серьезных заболеваний опорной системы.
Как видно, сразу определить какая патология вызвала боли в локтевом суставе невозможно. Для этого следует сразу же обратиться к доктору (ортопеду, травматологу, неврологу, терапевту, ревматологу) и пройти тщательное обследование.
Обследование пациента предусматривает применение следующих процедур:
- Беседы доктора с больным, в ходе которой выясняется место локализации болевых ощущений, их характер, время, когда они проявляются сильнее всего. Также специалист пытается выяснить, что спровоцировало боль.
- Внешнего осмотра и пальпации пораженного левого или правого локтя. В ходе этой процедуры доктор может обнаружить изменения в строении сустава.
- Рентгенографии (назначается в случае травмы или подозрения на развитие дегенеративного заболевания).
- Неврологических тестов.
- КТ или МРТ. Такие процедуры чаще рекомендуются при подозрении на злокачественную опухоль (в области сустава появилась шишка), остеохондроз.
Какую процедуру диагностики из двух лучше выбрать и в чем их отличие рассказывает опытный врач-невролог Михаил Моисеевич Шперлинг:
- Общего анализа крови, способного подтвердить или опровергнуть наличие воспалительного процесса в организме.
- ЭКГ. Кардиограмма назначается в том случае, если у пациента боль в локте имеет жгучий характер.
- УЗИ локтя.
- Специфических тестов.
- Ревматической пробы.
- Артроскопии.
Такое комплексное обследование левого или правого локтевого сустава позволит определить, отчего он болит, какая нагрузка на него разрешена, какое лечение будет максимально эффективным.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Лечить эту патологию обязательно нужно, проконсультировавшись с врачом. Однако если срочно посетить поликлинику не получается, можно оказать пострадавшему первую помощь. Если больной получил травму локтя, повреждение мышц или кости, необходимо произвести следующие действия:
- Полностью снять всю нагрузку с пострадавшей (левой или правой) руки и обездвижить ее. Для устранения сильной боли можно положить на сустав холодный компресс. Если локоть слишком опухлый, то такая процедура поможет уменьшить отек.
- Так как при травме локтевой сустав болит очень сильно, больному могут потребоваться обезболивающие препараты: «Ибупрофен», «Вольтарен». Разрешается использование мази с анестезирующим эффектом.
Если после падения или удара локтевого сочленения послышался хруст, это может свидетельствовать о переломе кости. Самостоятельно вылечить такое повреждение не получится, поэтому нужно срочно обратиться в травматологию.
Если больной не может сжимать руку в кулак, при движении локоть у него начинает хрустеть, а сбоку (слева или справа) появилась шишка, которая сильно болит, то ему нужно не затягивать с лечением.
В зависимости от того, какая патология спровоцировала патологическое состояние, человеку назначаются такие медикаментозные препараты:
- НПВС в форме таблеток или стероидные инъекции: «Колхицин». Они позволяют устранить болевой синдром и снизить интенсивность воспалительного процесса. Если у больного локоть сильно болит вследствие подагры, то дополнительно ему назначается мочегонное средство «Аллопуринол».
- Хондропротекторы: «Артра», «Хондроитин». Они применяются для лечения повреждений хрящевой ткани суставов.
- Витамины группы В: «Мильгамма». Они помогают бороться с неврологическими причинами боли.
- Местные согревающие и обезболивающие мази: «Вольтарен», «Фастум-гель».
- Антибактериальные препараты для устранения признаков гнойного артрита и бурсита. Они прописываются пациенту в виде инъекций.
- Сосудорасширяющие лекарства, способствующие восстановлению кровообращения в сочленении.
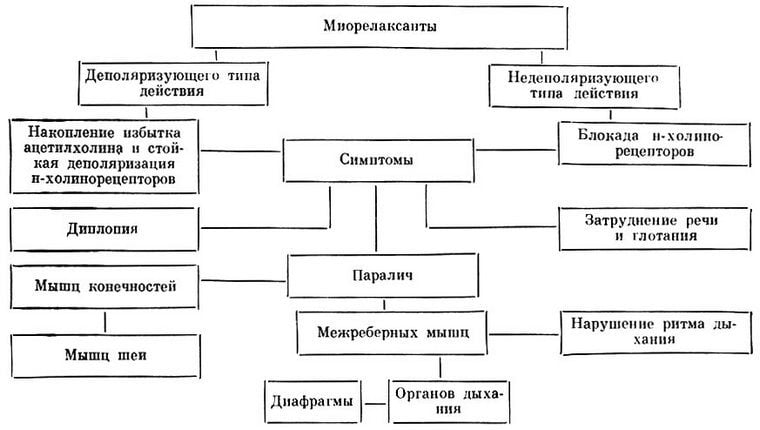
- Миорелаксанты для устранения спазмов мышц.
Медикаментозная терапия является лишь частью комплексного лечения. Она дополняется другими способами и методами борьбы с патологией.
Если сгиб руки и сжимание кулака пациенту дается с трудом, локоть начал хрустеть, сильно болеть и даже неметь, тут можно использовать следующие методы восстановления функциональности сочленения:
- Снижение нагрузки на левый или правый локтевой сустав с использованием ортопедических приспособлений: ортезов, бандажей.
- Физиотерапевтические процедуры: УВЧ, электрофорез с димексидом, лазерная и магнитная терапия, грязевые или парафиновые аппликации, озокерит.
- Аспирация суставной жидкости, а также дренаж синовиальной сумки (если внутри её скапливается жидкость).
Как проходит процедура дренажа вы можете наглядно увидеть в данном видео:
- Ударно-волновая терапия.
- Профессиональный массаж с использованием лечебной мази.
- Лечебная физкультура, мануальная терапия, а также рентгенологическое лечение.
- Несложные лечебные тренировки.
В самых крайних случаях лечить боль в локте разрешается при помощи хирургической операции. Она предусматривает замену поврежденной при травме кости, устранение ее осколков. Если локоть болит сильно, пациенту будет показан постельный режим. Сустав в то время может быть заключен в гипс. Несмотря на то что некоторые дистрофические болезни полностью вылечить не удастся, борьбу с ними нужно продолжать.
Несмотря на то, во внутренней части сочленения локализуется боль, сбоку или сверху, лечить ее нужно в любом случае. Для этого в комплексе с остальными методами терапии можно применять народные средства. Если сжимание кулака или сгиб руки дается с трудом, полезными будут такие рецепты:
- Свежие листья капусты или лопуха помогут устранить отечность. Их нужно немного побить молоточком и привязать к пораженному локтю на ночь. Лечить таким способом больной локоть нужно до тех пор, пока неприятные ощущения не утихнут.
- Кожу вокруг пораженного сустава можно мазать и растирать спиртовыми настойками горчицы, меда или скипидара. В некоторых случаях больной может иметь чувство жжения. Если оно выражено сильно, то лучше отказаться от применения таких средств.
- Устранить боль и онемение локтя позволит аппликация с глиной. Сырье необходимо нагреть до 45 градусов, обработать сустав водкой, а далее наложить на него марлю и слой глины (1 см). Для улучшения эффекта компресс нужно укутать шерстяной тканью. Держится он всего час, однако, несколько таких процедур помогут улучшить сжатие кулака, избавиться от болевого синдрома. Возможно, рука перестанет неметь.
- Компресс с теплой морской солью. Ее температура должна составлять 65 градусов.
- Масло лавра, обладающее согревающим эффектом. Мазать им нужно кожу непосредственно над пораженным сочленением.
- Если болит локоть, побороть дискомфорт поможет такое народное средство, как свежий сок сельдерея, который можно втирать в сустав или принимать внутрь. Лечение производится на протяжении 14 дней.
Народные средства, также как и препараты, не могут полностью вылечить системные или дегенеративные заболевания опорного аппарата. Однако они помогают существенно улучшить жизнь больному.
Елена Малышева дает отличные советы что делать при ушибах в интересующей нас области:
Для того чтобы сжатие пальцев происходило нормально, тренировка не доставляла дискомфорта, а при сгибе локтя он не немел, необходимо своевременно устранить все те факторы, которые могут спровоцировать патологическое состояние. Тут огромную роль играет профилактика. Она предусматривает выполнение таких правил:
- Спортсменам или людям, выполняющим сложную работу, требуется выполнять ежедневную лечебную гимнастику на сгиб и разгибание сустава.
- Не следует длительное время опираться на локоть во время работы за компьютером, чтения книг. Это провоцирует синдром кубитального канала.
- Важно правильно питаться.
- Желательно предотвращать любые травмы локтевого сустава.
- Следует избегать переохлаждений, посещать сауны или бани.
- Осуществлять быстрое и эффективное лечение всех воспалительных и инфекционных процессов в организме.
- Если в руке чувствуется онемение, нужно срочно обратиться к неврологу.
Как бы там ни было, если болит локоть, человек не может полноценно работать, отдыхать. Желательно избегать всех тех факторов, которые могут спровоцировать такое патологическое состояние. Активный и правильный образ жизни – главный метод профилактики болезни.
Полезную информацию о проведении гимнастики рассказывает врач-ревматолог и психофизиолог, академик РАМТН Евдокименко Павел Валерьевич:
источник
Боль в локтях, коленях, прочих суставах или позвоночнике – это признак многих патологий опорно-двигательного аппарата. Человеку рекомендуется пройти комплексное обследование, чтобы установить истинные факторы, спровоцировавшие появление этого симптома, и пролечиться по правильно подобранной тактике.
Содержание статьи:
Полиартрит
Периартрит и полиартроз
Болезни позвоночника
Диагностика
Болевой синдром часто фигурирует при развитии суставных, костно-мышечных, околосуставных патологиях. Реже причиной становятся другие заболевания.
Если у человека воспалились 2 или больше двух суставов, то ему диагностируют не артрит, а полиартрит. Приставка «поли» означает «множественное поражение». В крупных и/или мелких сочленениях воспаляется суставная капсула (фиброзная оболочка). Позже вовлекается в патологический процесс прилегающие ткани (мышцы, сухожилия, связки, подкожная клетчатка), может ухудшиться состав синовиальной жидкости, структура хряща, костей.
Общие симптомы полиартрита:
- ноющая, тянущая боль в локтях и коленях либо других группах сочленений;
- припухлость или отёк в области поражения;
- покраснение кожи;
- местное возрастание температуры;
- ухудшение подвижности сустава.
Болевой синдром возникает резко, долго держится, не проходит в состоянии покоя. Реактивный и инфекционный артрит также сопровождается ухудшением общего самочувствия (слабость, повышение температуры, воспаление конъюнктивы, тошнота). Причиной боли зачастую бывает инфекция, которая попала в суставную полость.
Симптомом псориатического артрита является наличие псориаза, бляшки которого появились задолго до воспаления тканей сочленения. Кристаллическая форма патологии развивается на фоне подагры или нарушении метаболизма. Она сопровождается болью из-за отложения солей натрия на поверхности сустава или накопления мочевой кислоты внутри полости.
Полиартрит также возникает из-за переохлаждения организма, аллергенов. У детей младше 16 лет суставная боль появляется после чрезмерных физических нагрузок. Но чаще ювенильный полиартрит развивается из-за нарушений работы иммунной системы.
В отличие от артритов, при периартритах вначале воспаляются околосуставные ткани связочно-сухожильного аппарата, которые прикреплены в области сочленения. Позже поражение может коснуться фиброзной оболочки сустава, прилегающих мышц. Периартрит нередко возникает на фоне микроповреждений, включая спортивные травмы, артроза, остеохондроза, генетической предрасположенности, переохлаждения.
- Увеличение боли в сочленении, где развивается патология, при определённом движении рукой, ногой (подъём, мах назад, подобное).
- По ночам появляется постоянный дискомфорт в области повреждения.
- Периодическое блокирование сустава (замороженное плечо, колено и так далее).
- Температура не повышается и общее состояние организма также соответствует нормам.
Обычно боль при периартрите ощущается на обширном участке тела рядом с сочленением, а по мере прогрессирования она становиться резкой, постоянно усиливается.
При генерализованном артрозе (остеоартрозе) разрушается суставная поверхность, хрящ, нарастают остеофиты и сужается щель между костями, что приводит к деформации многих сочленений.
- медленное развитие деформирующих процессов;
- хруст, щелчки в сочленении при выполнении работы, упражнений, во время ходьбы;
- постепенное нарастание ноющей боли;
- возможно появление припухлости, прочих симптомов артрита;
- ухудшение подвижности суставов (на последних стадиях она уже полностью исчезает и человек становиться инвалидом);
- периодическое развитие синовита.
Частой причиной полиартроза стают травмы, патологии эндокринной, сосудистой системы, а также возрастные изменения костей и прочих тканей организма.
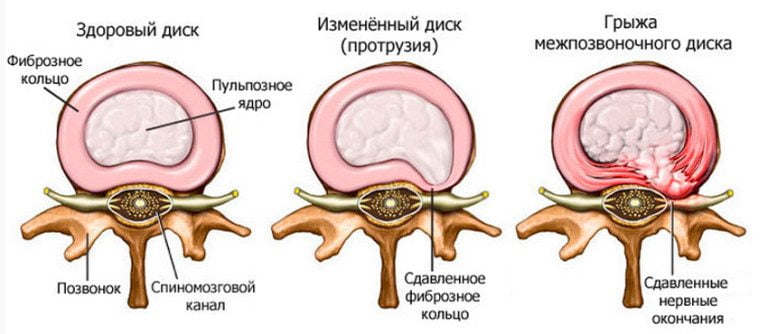
Нередко болят колени и локти из-за протрузии (выпячивания) межпозвонкового диска и распространённого остеохондроза. Грыжа, деформация позвонка начинают давить на спинномозговой канал, рядом расположенные нервы. Это провоцирует жгучую, острую либо тупую боль в одном либо нескольких суставах конечностей, но снижения их подвижности не будет. Человек также ощущает в руке, ноге или другом участке тела онемение, покалывание. На фоне патологий позвоночника может развиться неврит – воспаление нерва, ганглий, при котором боль иррадиирует в область локтей, коленей, таза, шеи.
Если врачи исключили боль вследствие травмы суставов, чрезмерной нагрузки или возрастной трансформации тканей, то нужно проконсультироваться у невропатолога и других специалистов. Она может появиться вследствие образования гигромы, опухолей, раковых метастаз. Боль присутствует и при локальном воспалении околосуставных тканей. Чаще всего её провоцирует бурсит, синовит, тендинит, фасцит. Когда начинает болеть много сочленений, это может быть одно из наследственных или системных патологий – ревматизм, гемофилия и так далее.
Причину появления симптома должен установить доктор. Если при боли в позвоночнике, коленях, локтях заниматься самолечением, не зная диагноза, упускается время и возникают осложнения.
Неодинаково проходит механизм развития воспалительных и деструктивных болезней. При артритах вначале поражается фиброзная капсула. Потом воспаление приводит к отёку ткани, что нарушает микроциркуляцию крови, лимфы, ухудшает отток синовиальной жидкости. По мере реагирования иммунной системы на патогены – в суставе возникает боль, повышается температура, краснеет кожа, увеличивается объём жидкости. При отсутствии лечения далее у человека появляются симптомы общей интоксикации организма.
Патогенез остеоартроза проходит в 3 этапа:
- Истончается хрящ вследствие нагрузки на сустав. Но он также начинает высыхать из-за ухудшения клеточного питания.
- Разрушение хряща. В ткани суставов меняется размер хондроцитов, снижается синтез клеток, гиалуроновой кислоты, образуются антитела, выделяются ферменты, возникает боль.
- Деградация хряща. Он становиться тонким, неполноценным, исчезает его амортизационная функция, начинается воспаление синовиальной оболочки, разрушение суставной поверхности, образование остеофитов.
Механизм развития протрузии и остеохондроза похожи. Межпозвоночный диск вначале теряет влагу, на фиброзном кольце появляются микротрещинки. Сквозь разрывы оболочки выпячивается студенистое ядро, возникает боль. Далее при остеохондрозе крошиться хрящ, деформируется поверхность прилегающих к диску позвонков, а протрузия перерастает в межпозвоночную грыжу.
Чтобы выздороветь – нужно установить точные причины болевого синдрома и направить терапевтические методы на их устранение.
Пациенту обязательно делают рентген и УЗИ, могут порекомендовать МРТ либо КТ. При артритах проводят термографию, артрографию, исследуют состав синовиальной жидкости, кровь, урину на ревматоидный агент, мочевую кислоту.
Существует общий протокол лечения воспалительных и деструктивных патологий опорно-двигательного аппарата. При болях в позвоночнике, локтевых, коленных или других суставах показана диета, ЛФК, использование ортопедических изделий, физиопроцедуры, массаж, приём анальгетиков и нестероидных противовоспалительных препаратов (НПВП).
Но каждый метод имеет свои особенности применения. Различается также список других используемых лекарств.
Тактику лечения подбирают, учитывая причину и стадию болезни, степень повреждения коленей, локтей, других сочленений. Сочетание методов официальной, альтернативной и народной медицины под наблюдением врача улучшает прогноз консервативной терапии, отдаляя необходимость операции.
При суставных болях обязательно используют медикаменты. Среди анальгетиков чаще применяют Катадолон, Реопирин. Для быстрого обезболивания и устранения воспаления могут назначать Преднизолон либо иные кортикостероиды. Используют наружно, внутрь или в виде уколов Нимелисулид, Мелоксикам, Диклофенак, другие НПВП.
Антибиотики и противомикробные препараты уничтожают бактериальные инфекции, вирусы, спровоцировавшие воспаление и боль суставов. Назначают Спирамицин, Офлоксацин, Кларитромицин, прочие лекарства.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если началось разрушение хряща, то для его восстановления нужно принимать хондропротекторы (Терафлекс, Артро-комплекс, подобные средства). Зачастую вызывает боль мышечное напряжение. Его снимают миорелаксантами Транксен, Сирдалуд, Мидокалм.
При ревматоидном артрите применяют противоревматические препараты, иммунодепрессанты (Метотрексат, Азатиоприн). Для блокировки фактора некроза опухоли назначают внутривенно либо в/мышечно Инфликсимаб, Этанерцепт, прочие медикаменты группы анти-ФНО.
Физиопроцедуры при полиартритах назначают после снятия острых симптомов:
- фонофорез;
- УВЧ;
- воздействие магнитными полями, лазером;
- парафиновые аппликации;
- нанесение лечебной глины, чёрного воска, грязи;
- массаж.
Сильно повреждённое сочленение лечат хирурги-ортопеды. Обычно проводят артроскопию, применяют методы лазерной хирургии. При болях суставов средства народной медицины используют только в комплексе с лекарствами и диетой. Хорошо себя зарекомендовали ванны с добавлением отвара сабельника, полыни, нескольких капель эвкалиптового масла.
При воспалении и болях в околосуставных тканях локтей, коленей, позвоночника и прочих сочленениях используют такие же базисные лекарства, что и при артритах не ревматоидного характера. Назначаются противовоспалительные средства нестероидной или гормональной группы, анальгетики, миорелаксанты.
Аналогичны лечению полиартритов и методы физиотерапии, упражнения ЛФК, диета, средства народной медицины. Используют препараты наружного применения с разогревающим эффектом. Домашние снадобья для внутреннего приёма должны иметь обезболивающее, антимикробное, противовоспалительное свойство.
Медики при болях и деформациях суставов делают упор на лекарства, ЛФК, мануальную терапию, чтобы разработать сочленение. Параллельно используют диету, ортопедические ортезы, корсеты, наколенники, налокотники, прочие изделия, способствующие снижению нагрузки на повреждённые сочленения.
Медикаментозная терапия при суставных болях вследствие артрозов или остеохондроза:
- Применение анальгетиков, хондропротекторов с глюкозамином и хондроитином (Терафлекс, Структум), НПВП (Финалгон, Ибупрофен, Долобене).
- Нанесение на больное сочленение мазей, кремов, гелей с охлаждающим эффектом. Если есть неострое воспаление – то применяют средство с разогревающим действием.
- Внутрисуставные уколы кортикостероидов (Дипроспан, Гидрокортизон), хондропротекторов, гиалуроновой кислоты. Первая группа способствует быстрому устранению симптомов болезни. С помощью комбинированных хондропротекторов улучшают состояние хряща, предотвращают трение суставных поверхностей.
Среди методов физиотерапии лучший эффект при боли оказывает электрофорез, ванны с грязями, бишофитом, растирание лечебной глиной, воздействие ультразвуком, лазером, массажи.
При артрозах 3─4 степени врачи проводят операцию суставная остеотомия, артроскопический дебридмент. Полностью разрушенное колено, голеностоп или другое сочленение заменяют эндопротезом. Если сильно повредился хрящ, то делают артропластику для вставки искусственной прокладки.
Принципы лечебного питания разработал М. И. Певзнер. При болях локтей, коленей, позвоночника, вызванных воспалительными или дегенеративно-дистрофическими процессами, нужно использовать его диету № 15.
Особенности лечебного питания:
- полноценный рацион;
- 4-хразовый пищевой режим;
- употребление большого количества блюд, в составе которых есть желатин.
Диеты Певзнера №1─14 используют по рекомендации лечащего врача. При необходимости пациенту назначают приём витаминно-минерального комплекса, чтобы быстрее восполнить дефицит полезных веществ.
Начинают занятия лечебной гимнастики не раньше, чем через 3 дня после снятия острой боли. Комплекс упражнений и темп, амплитудность их выполнения должен подобрать специалист ЛФК. Всегда используются круговые, маховые, сгибательно-разгибательные движения.
Следует помнить, что ни одно упражнение не должно вызывать сильную боль в суставах. Пациент вначале делает общую разминочную гимнастику, а затем приступает к разработке повреждённых сочленений.
Человеку с заболеваниями позвоночника, костно-мышечной системы, суставными либо околосуставными патологиями рекомендуется ежегодно посещать санаторно-курортные центры. Они должны специализироваться на лечении и восстановлении структур опорно-двигательного аппарата. Однако в здравницы надо ехать, если нет обострения, а также инвалидности, при которой пациент не может самостоятельно передвигаться.
Методы санаторной терапии остеохондроза и артрозов:
- ванны (радоновые, азотные, углекислые, сероводородные, грязевые);
- нанесение на тело целебных веществ (глина, грязь, озокерит, подобное);
- воздействие на ткани лазерными лучами, токами;
- массаж спины проводят только при отсутствии межпозвоночных грыж.
При воспалительных болях в суставах (артрит и/или периартрит локтей, коленей, голеностопа, пальцев рук, ног, других сочленений) упор делают на физиотерапию с прогревающим действием. Используют рапу, грязевые, парафиновые обёртывания, хлоридно-натриевые и йодо-бромные ванны, термальные минеральные или грязевые источники, УВЧ, электростимуляцию и другие физиопроцедуры.
При болях крупных, мелких сочленений в здравницах могут также предложить стоунотерапию (массаж камнями разной температуры), лечение пчелиным ядом, пиявками, акупунктуру.
Уважаемый читатель! В данной статье изложены основные, но далеко не все причины боли суставов. Такой симптом есть у патологий, которые очень часто приводят к инвалидности, смерти. Поэтому, если возник болевой синдром в одном или нескольких сочленениях – пройдите обследование у ортопеда, ревматолога, вертебролога, и начните лечение под наблюдением специалиста.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если человек здоров, то и его опорно-двигательный аппарат тоже функционирует без проблем. Но иногда, при некоторых действиях, человек слышит хруст суставов. Наиболее часто это происходит при приседании, наклонах или даже просто при ходьбе.
Многие не считают хруст костей проблемой и просто не обращают на него внимания. Но в действительности это не такая уж безобидная ситуация. Хруст может стать сигналом к более серьезным заболеваниям опорно-двигательного аппарата.
Хруст костей может свидетельствовать об изношенности суставов. Среди множества причин, которые вызывают хруст, отдельно можно отметить возрастные и физиологические изменения в человеческом организме, например, увеличение массы тела или беременность.
Если суставы находятся в нормальном состоянии, то они сгибаются и разгибаются абсолютно бесшумно. Однако даже легкий хруст или скрип костей говорит о том, что произошли нарушения в хрящевой ткани.
Три основных составляющих, которые обеспечивают бесшумное движение сустава, это хрящ, сумка и специальная жидкость. При нормальном функционировании все три составляющих работают слажено, но стоит произойти, например, нарушению целостности хряща, как сустав начинает скрипеть.
Дело в том, что при нарушении хряща уменьшается производство синовиальной жидкости и как следствие при движении суставов увеличивается их трение друг об друга. Это приводит к преждевременному изнашиванию хрящевой ткани, а позже и увеличению давления на кости.
Если несвоевременно предпринять меры и не начать лечение, то в будущем это может привести к более серьезным проблемам, таким как заболевания суставов различной формы.
Врачи озвучивают разные причины, почему хрустят кости. Среди них основной причиной является анатомическое строение сустава. Именно такая особенность строения может привести к истиранию хряща и нарушению биомеханики сустава.
Если хруст сопровождается болью в ногах, то необходимо обратится к врачу. Но когда хруст не вызывает болевых ощущений, то в большинстве случаев люди игнорируют этот факт и обращаются к врачу уже при обострении заболевания.
Чем позже обнаружено заболевание и поставлен диагноз, тем оно тяжелее поддается лечению.
Первым симптомом, свидетельствующем о возникших проблемах с суставами, является отек в области подвижного соединения. Причиной отека может стать самокомпенсация организмом недостающей суставной жидкости, которая предотвращает деформацию суставного хряща.
Организм производит избыточное количество синовиальной жидкости, которая смазывает хрящ и уменьшает болевые ощущения в суставе. Однако избыток жидкости накапливается в суставах, отчего возникают заметные отеки.
Причины появления хруста костей:
- особенности строения суставов;
- отеки, которые провоцирует излишняя выработка синовиальной жидкости. Если на начальных стадиях заболевания хруст и боль в суставе уменьшается, то при дальнейшей избыточной выработки жидкости в суставе образуется слизь. Именно она влияет на хрящевую ткань, делая ее мягкой и желтой;
- возрастные изменения во всем теле человека;
- вредные привычки в питании, прием пищи с низким содержанием витаминов;
- увеличение массы тела вследствие нарушений в работе систем организма;
- нарушение эндокринной системы;
- травмы перенесенные ранее;
- различные заболевания внутренних органов.
При анализе синовиальной жидкости у пациентов, которые жалуются на скрип суставов, в ней был обнаружен повышенный уровень содержания белка. Наиболее характерными причинами повышения белка в жидкости считается частое употребление протеиновой пищи или воспалительный процесс по всему организму.
В таких случаях внутри суставной жидкости накапливаются пузырьки газа, которые при сжатии, например, при сгибании сустава, лопаются с характерным звуком.
На сильный хруст костей часто жалуются профессиональные спортсмены. Основной причиной хруста в таких случаях являются ранее перенесенные травмы, без которых занятие спортом невозможно.
Для того чтобы избежать возникновения дальнейших заболеваний рекомендуется снизить физическую нагрузку и интенсивность занятий, пройти процесс восстановления. После исчезновения посторонних звуков при движении можно снова приступать к тренировкам, но только в более щадящем режиме.
Хруст костей может провоцировать, как избыток суставной жидкости, так и ее недостаток. Обычно скрип и хруст является результатом тяжелой физической работы. Часто на хруст при движении жалуются грузчики и строители.
В период беременности хруст костей у женщин не редкость. Но не стоит сразу же приниматься за лечение несуществующего заболевания. В основном причиной хруста является изменение физиологии в теле женщины. Кстати, по этой же причине бывает и хруст в тазобедренном суставе.
Но если вокруг сустава возникает припухлость и участок тела иметь более высокую температуры, то это повод обратится к врачу за консультацией.
Женщины во время беременности часто жалуются, что болят ноги, а также на то, что ноги отекают и суставы скрипят. Особенно дискомфорт чувствуется при ходьбе. Врачи называют ряд возможных причин, среди которых:
- смещение подвижных частей и их несовпадение;
- увеличение массы тела, которое происходит быстрыми темпами, из-за чего возникают воспалительные процессы в тканях;
- появление синдрома суставной гипермобильности или повышение гибкости костей из-за роста массы тела;
- обострение заболеваний опорно-двигательного аппарата, изнашиваемость костей;
- травмирование суставных соединений;
- скопление солей во всем организме, вследствие изменений в обмене веществ.
Если слышится хруст или скрип суставов, то данную проблему можно решить следующими способами:
- Главной причиной его возникновения можно считать быстрый набор массы тела, вследствие чего ноги испытываю дополнительную нагрузку. В период беременности диеты строго противопоказаны, но необходимо тщательно контролировать вес.
- Умеренные физические нагрузки помогут уменьшить неприятные явления. Необходимо взять за правило делать зарядку по утрам, если возможно, то больше двигаться или записаться на плаванье. Для пользы физических упражнений лучше проконсультироваться с тренером или посещать занятия специальных секций.
- Не терять активность и максимально двигаться даже непосредственно перед рождением ребенка.
Если хруст костей стал постоянным явлением и причиняет дискомфорт, то следуя простым рекомендациям можно уменьшить болевые ощущения и хруст или вовсе избавиться от него. Эти рекомендации одинаково подойдут всем, как мужчинам, так и женщинам независимо от возраста.
Если болят ноги, то можно обратить внимание на рецепты народной медицины. Широко известен рецепт отвара из лавровых листьев. Для него необходимо взять 30 сухих листов лавра и залить его 0,5 литрами крутого кипятка.
Настаивать отвар нужно на протяжении 4-х суток. Полученную жидкость необходимо разделить на три части, каждую из которых выпивать в течение дня. При необходимости через 7-10 дней курс можно повторить.
Эффективен настой из ржи, меда и корня барбариса. Для его приготовления необходимо 250 грамм зерна, 2 литра воды, 1 ложка барбариса (корня), 1 литр меда и 0,5 литра водки. Все ингредиенты смешиваются и настаиваются в темном месте на протяжении трех недель. Полученный настой принимают один раз в день по 3 столовых ложки натощак.
Последняя мера, которую советуют специалисты в крайних случаях, это операция по замене сустава, эндопротезирование коленного сустава. Однако такая операция проводится только в тех случаях если все способы лечения не дали должного эффекта.
- Равномерное распределение физической нагрузки в течение дня.
- Для равномерной нагрузки на ноги или другие части тела использование ортопедических приспособлений.
- Разработка суставных соединений при помощи упражнений. Нужно делать ежедневно зарядку, посещать секцию йоги ли аквааэробики.
- Употреблять достаточное количество жидкости.
- Ноги не будут болеть в удобной обуви. Лучше если обувь будет на небольшом и устойчивом каблуке.
- Следить за всем рационом питания. Делать упор на употребление пищи богатой витаминами и минералами, полиненасыщенными кислотами.
Сохранить здоровье тела под силу каждому человеку. Главное не игнорировать все сигналы, которые подает организм и своевременно реагировать на них.
Абсолютно никто не застрахован от несчастных случаев, в результате которых повреждаются кожные покровы, нарушается целостность костной ткани либо подвижность суставов. В любом из этих случаев человек нуждается в неотложной медицинской помощи. Попасть в больницу или же дождаться моментального приезда врача сразу после получения травмы, к сожалению, не всегда представляется возможным. В такой ситуации каждому человеку очень пригодятся знания о том, как помочь себе и своим близким самостоятельно.
- Виды повязок
- Типы бинтовых повязок
- Наложение черепашьей повязки
Важно понимать, что при ранении, переломе или вывихе в первую очередь необходимо обезопасить поврежденный участок тела от инфицирования и ненужных движений. Это возможно сделать при помощи повязки, наложение которой имеет свои особенности в зависимости от характера травмы.
На фото можно увидеть перевязку различными способами. Каждый из них предполагает использование в зависимости от того, какое произошло повреждение. Так, различают следующие виды повязок:
- Защитные.
Такая разновидность повязок используется при повреждениях, вследствие которых нарушается целостность кожи и мягких тканей. Для того, чтобы предотвратить попадание в открытую рану вредных микроорганизмов, необходимо оградить ее от контакта с окружающей средой. С этой целью накладывается асептическая повязка, представленная в виде бактерицидного лейкопластыря или марли с обеззараживающим лекарственным средством и бинтом. - Гемостатические (давящие).
Эти повязки предназначены для остановки кровотечения, открывшегося в результате травмы. Главной особенностью их наложения является необходимость тугого затягивания марлевого или эластичного бинта вокруг травмированного участка тела. - Иммобилизирующие (фиксирующие).
Такие повязки применяются при вывихах суставов и растяжении связок. В данном случае пострадавшую конечность нужно обезопасить от лишних движений и дополнительных повреждений. Это можно сделать при помощи мягкой фиксирующей повязки. При переломах используют твердые перевязочные материалы (гипс, термопластик, шины).
Как видно, каждая повязка имеет свои показания и требует определенных правил ее наложения. При этом от степени тяжести травмы зависит выбор перевязочного материала.
Наибольшее распространение в медицине получили бинтовые повязки, и применяют их еще с давних времен. Бинт является универсальным материалом, который сочетает в себе все свойства, необходимые для правильного ухода за травмированной частью тела. В нем сочетаются прочность, эластичность и способность пропускать воздух. Существует большое разнообразие бинтов, которые могут быть сделаны из марли либо другой ткани.
В зависимости от особенностей повреждения применяется тот или иной тип наложения бинтовых повязок:
- круговая (циркулярная);
- спиральная: восходящая и нисходящая;
- восьмиобразная (крестообразная);
- ползучая (змеевидная);
- колосовидная;
- пращевидная;
- черепашья: сходящаяся и расходящаяся;
- т-образная;
- сложная перекрещивающаяся (повязка Дезо).
Для каждой из перечисленных повязок характерна своя схема наложения. Отдельные виды травм предполагают сочетание нескольких способов бинтования.
Достаточно часто травмированию могут подвергаться такие части тела человека, как локти и колени. При этом может произойти повреждение самих суставов либо областей, расположенных выше или ниже сгибов конечностей. Существует две разновидности черепашьей повязки: сходящаяся и расходящаяся. Перевязывание с помощью первого типа осуществляется в случаях повреждения сустава. Второй тип повязки применяется при травме близлежащего участка.
Наложение повязки на локтевой сустав должно проводиться только после некоторых предварительных действий. Для этого вы должны в первую очередь тщательно вымыть руки и, если есть такая возможность, надеть резиновые перчатки. Процесс бинтования может оказаться болезненным для пострадавшего, поэтому ваша задача – психологически подготовить его к предстоящим манипуляциям.
Помните, что ваши движения должны быть очень аккуратными и осторожными. Спешка и резкость могут привести к болевому шоку у пациента. Конец бинта следует держать левой рукой, а разматывающуюся головку – в правой. При этом спинка перевязочного материала должна прилегать к коже больного. Старайтесь сильно не растягивать бинт и не делать складок.
Сходящаяся черепашья повязка легка в исполнении, особенно, если посмотреть видео-уроки. Она должна накладываться по следующей схеме:
- Сгибаем локтевой сустав под углом 90-100 градусов.
- Зрительно разделяем область плеча на три части и начинаем бинтование с той, которая расположена ближе всего к локтю. Делаем несколько укрепляющих туров вокруг данной области. Таким же образом можно начать повязку с верхней трети предплечья.
- После этого следуют восьмеркообразные туры, накладываемые то на область плеча, то на предплечье. Перекрещивание каждого из туров происходит на самом локтевом суставе.
- Каждый последующий слой перевязочного материала должен прикрывать предыдущий как минимум наполовину.
- Накладывание повязки заканчиваем тогда, когда дойдем до линии локтевого сустава. В его центре накладываем закрепляющий тур и фиксируем конец бинта.
Про то, как правильно выполняется расходящаяся черепашья повязка, расскажет общая схема последовательности действий при данном типе перевязывания:
- Сустав должен быть согнутым под таким же углом, как и при сходящейся повязке.
- Делаем первые закрепляющие туры на локте.
- Все последующие туры имеют восьмиобразный вид и накладываются поочередно в верхней и нижней области относительно сустава, перекрещиваясь на нем.
- Фиксирующий тур может быть наложен либо на плече, либо на предплечье.
В целом, сходящаяся и расходящаяся повязки практически одинаковы. Разница лишь в том, с какой области необходимо начинать бинтование. Черепашья повязка на коленный сустав накладывается по такому же принципу, как и на локтевой. Самое главное – аккуратно и плотно накладывать каждый последующий тур. При правильности всех действий болевые ощущения в поврежденном суставе должны уменьшиться.
источник