Артрит коленного сустава (гонит) – заболевание, характеризующееся воспалением внутри сустава или в околосуставной области. Возникает, в результате осложнений после простуд, появления в организме инфекций, плохой наследственности и т.д. Развитие приводит к нарушению функций колена. Воспалительный процесс сопряжен с болью, скованностью, отечностью сустава и находящихся рядом тканей. В зависимости от степени развития, коленный артрит приводит к дискомфорту, возникающему во время движения, а на поздних стадиях к сильным болезненным ощущениям и малоподвижности больного.
Отсутствие лечения становится причиной, ведущей к ухудшению качества жизни, а появление тяжелых форм – к инвалидности пациентов. Вовремя непринятые меры по стабилизации и нормализации естественных процессов приводят к быстрому и полному разрушению костных тканей. Это происходит из-за большой нагрузки, которой ежедневно подвержен сустав. В связи с этим, правильная организация лечения и формирование необходимых условий – важная задача врача и близких больного артритом коленного сустава.
При диагностировании различают несколько наиболее распространенных разновидностей артрита, отличающихся по характеру возникновения:
- ревматоидный. Часто встречающаяся форма болезни коленного сустава. Причиной становится наследственная предрасположенность, гормональные нарушения, вредные привычки, инфекции, травмы, переохлаждение и т.д;
- посттравматический. Развитие начинается в результате закрытых повреждений коленных суставов, которые сопровождаются гемартрозом (кровоизлиянием в сустав);
- деформирующий – дегенеративное заболевание суставов, которое характеризуется болью и опухлостью, возникающих в результате усиленного разрушения хряща;
- реактивный. Среди причин часто называют инфекции, поражающие мочевыделительную или пищеварительную систему;
- гнойный. Появление симптомов провоцируют стафилококки и другие инфекционные возбудители. Болезнь может быть диагностирована как у детей, так и взрослых. При этом, выявить первопричину достаточно сложно;
- подагрический. Болезнь возникает из-за отложения солей мочевой кислоты и расстройств в обменных процессах. Заболевание чаще проявляется у мужчин, чем у женщин. При данной разновидности рассыпается суставной хрящ, а образованные полости заполняются кристаллами урата натрия (соль мочевой кислоты). Симптомами является появление острой боли, чаще в ночное время;
- по области локализации артрит коленного сустава бывает односторонним или двухсторонним.
Понятие артрозо-артрит коленного сустава отсутствует во врачебных классификаторах, но медики часто используют название при постановке диагноза пациенту. В этом случае отмечаются сбои в работе связочно-хрящевого узла, сочетающиеся с воспалением сустава.
Очевидным признаком этого состояния является ноющая боль, увеличивающаяся при физнагрузках. Появление подобных симптомов должно заставить пациента воспользоваться помощью доктора, вовремя получить его консультацию и соответствующие назначения. Если не сделать этого вообще или надолго отложить визит к специалисту, то последующее лечение может не дать положительного эффекта, что в дальнейшем увеличит шансы развития тяжелой формы болезни сустава.
В ходе прогрессирования артрита коленного сустава происходит утончение хряща, который необходим для защиты основания смежных костей. Болезнь поражает сустав, на который приходится большая весовая нагрузка. Костная ткань становится хрупкой и уязвимой, разрушается, образовывая костные шпоры, повреждающие мышцы и нервные окончания. Это приводит к деформации сустава и тугоподвижности.
Механизм развития артрита до конца не изучен. Известно лишь, что изменение может возникнуть в любом возрасте, а избыточный вес ускоряет течение разрушительных процессов в суставах.
Проявление коленного артрита может быть как следствием различных болезней, так и самостоятельно развивающимся заболеванием. По этой причине выделяют первичную и вторичную форму болезни. При первичном артрите протекает деформация и истончение полости хряща. Красная волчанка, ревматизм и псориаз провоцируют развитие вторичного артрита.
Часто начало болезни протекает незаметно, нет серьезных осложнений, не меняется форма и размер кости. В таких случаях, особое значение имеет профилактические исследования, способные по анализу, назначенному врачом, выявить болезнь на начальной или ранней стадии.
Особенно это касается группы риска – пациентов, родственники которых страдают подобным недугом.
Костные деформации коленного сустава могут сопровождаться воспалительными процессами в мышцах. Это существенно отражается на осанке и походке. Ошибочно мнение, что причиной артрита становится пожилой возраст больного и возрастные изменения, происходящие в организме. Некоторые разновидности коленного артрита могут возникнуть в возрасте от 25 до 55 лет. Стоит заметить, что женщины втрое чаще подвержены болезни, чем мужчины.
Несмотря на то, что артрит коленного сустава полностью вылечить невозможно, лечение на ранних стадиях смягчает проявление симптомов. Благодаря своевременному лечению, мала вероятность развития потери подвижности сустава. Исключение – небольшой процент пациентов с тяжелыми формами и неизвестными причинами болезни (5%-10% ).
Заболевание часто ассоциируют с теми, кто часто и много нагружал сустав, вследствие слишком интенсивных или профессиональных занятий спортом. Именно эта категория пациентов страдает заболеванием, поскольку нарушенная, в результате травм и больших нагрузок, целостность хряща и кости не имеют возможности естественно, самостоятельно восстанавливаться.
Исследования медиков свидетельствуют, что заболевание может развиться на фоне иммунодефицита. Это связывают со сбоями в работе иммунной системы, которые способствуют саморазрушению костных тканей. Коленный артрит не имеет инфекционной природы и не может передаваться от больного к здоровому. Лишь у некоторых людей есть высокая вероятность развития болезни, и она объясняется генетической или наследственной предрасположенностью. Часто выявление артрита коленного сустава у детей появляется на фоне аллергий или нарушений функционирования щитовидной железы.
Артрит коленного сустава – опасное заболевание, которое приводит к множеству осложнений. Существует свыше 100 различных видов болезни. Именно поэтому необходимо знать симптомы, меры профилактики и способы лечения, помогающие исключить или приостановить течение опасного недуга. Из общего количества случаев – в 80% болезнь поражает коленный сустав. Учитывая распространенность, требуется лучше изучить проблему, чтобы защитить себя и вовремя принять необходимые меры.
Известны общие симптомы, характерные для любой разновидности артрита колен:
- скованность в пораженном суставе по утрам;
- ноющая или острая боль ночью;
- воспаление, отек, покраснение кожных покровов;
- при тяжелых формах – частичная утрата двигательной функции сустава, деформация и видимое увеличение размера колена.
В большинстве случаев артрит поражает оба коленные суставы. Больного беспокоят лихорадка и быстрая утомляемость. При запущенной форме может появиться киста Бейкера, произойти снижение подвижности сухожилий и атрофия мышечных тканей.
Существуют системные проявления болезни:
- поражение глаз;
- сердечной мышцы;
- атеросклероз сосудов;
- заболевания легких и т.д.
При инфекционном артрите коленного сустава значительно повышается температура тела (до 39 градусов), появляются периодичные боли во всех суставах, отек колена, а также развитие дерматитов. Отличительным признаком подагрического артрита является ухудшение общего состояния больного после приема алкоголя. Некоторые виды проявляются багровыми или синюшными пятнами на коже.
Болевой синдром усиливается при неполном сгибании (поскольку происходит наибольшее натяжение сухожилия) или разгибании колена. Болезненной становится ходьба по лестнице, подъем из сидячего положения, а приседание практически невозможно. При левостороннем артрите обычно затрудняется вождение автомобиля, поскольку дискомфорт усиливается при нажатии на педали авто. Чаще всего боль, вследствие артрита, развивается постепенно, однако возможно и внезапное возникновение болевого синдрома.
Помимо визуального способа обнаружения признаков артрита, возможно определение методом пальпации. Для этого потребуется визит к врачу, где будет проведен обязательный медицинский осмотр. Врач выполнит обследование, изучающее походку и состояние сустава пациента. Специалист предметно исследует диапазон движений, наличие хромоты, степень опухлости и болезненности сустава.
При необходимости назначается рентгенография, показывающая наличие сужения суставного пространства в коленном суставе. Если не лечить заболевание, то в большинстве случаев оно переходит в хроническую форму.
Специалисты выделяют 3 основных этапа развития:
- І (начальный). Боли и дискомфорт носят непродолжительный характер, беспокоят утром, ночью или при смене погоды. На рентгеновском снимке видны первые признаки утончения костей, увеличения плотности мышечной ткани, а также появившееся сужение суставной щели.
- ІІ. Аномальные изменения становятся больше заметны, отечность и боли ярко выражены, появляется ограничение подвижности колена. На снимке заметны эрозии, усыхание хряща с одновременным утолщением капсулы, сужение просвета хряща.
- ІІІ. На снимке различима обширная мышечная дистрофия, признаки деформации костей, увеличившийся рост соединительной ткани, отложение солей в суставе. Ткани суставного хряща практически полностью разрушены.
При диагностировании артрита могут использоваться анализ крови и магнитно-резонансная интроскопия (МРИ).
Лечение артрита коленного сустава зависит от формы и симптоматики заболевания. Обычно начинается с обезболивающей терапии, помогающей снять боль и усилить подвижность коленного сустава. Если установлен диагноз, пациенту рекомендуется изменить некоторые привычки и привычный образ жизни, позаботиться об уменьшении нагрузки на колено, что приведет к снижению болевых ощущений. Если у пациента избыточный вес, то необходима правильная и профессионально разработанная программа для похудения. Она должна сочетать эффективное диетическое питание и физические упражнения.
Выбор комплекса упражнений следует доверить профессиональному тренеру, поскольку он не должен нанести вред или способствовать дальнейшему развитию болезни. Хорошо подойдет плавание, а от бега или длительной ходьбы лучше отказаться. К улучшению работы и результативному лечению коленного сустава приведут упражнения на гибкость.
Артрит коленного сустава в большинстве случаев характеризуется воспалением и болью. Острое воспаление могут снять нестероидные противовоспалительные препараты. Это Ибупрофен и Напроксен. Преднизон способен не только убрать воспаление, но и может поддержать восстановительное лечение артритов коленных суставов. Препараты необходимо подбирать с особой тщательностью, ведь действие многих может сопровождаться побочными эффектами, особенно, если требуется длительный прием. Лечение коленного артрита практически никогда не выполняется без специальных поддерживающих или опорных приспособлений. Обыкновенная трость, наколенник, ортопедическая обувь помогут облегчить передвижение, дадут возможность безболезненно сгибать и разгибать коленный сустав.
В большинстве случаев от артрита коленного сустава страдает взрослое и пожилое население земного шара. Многие люди полагают, что болезнь – неотъемлемая часть процесса старения и вообще не ищут действенных способов лечения. Но, достижения традиционной медицины и современные альтернативные методы терапии, а также своевременная диагностика и лечение позволяют значительно улучшить качество жизни людей, страдающих этой болезнью.
источник
Вряд ли можно встретить человека, который хоть однажды не ощущал бы боли в суставах и мышцах. Это могут быть заболевания самих сочленений или их мягких тканей, а могут быть симптомы болезней, не связанных непосредственно с опорно-двигательным аппаратом. Любой сустав представляет собой кости и хрящи, окруженные сухожилиями, связками и мышцами и не может нормально функционировать без соответствующей работы этих структур. Поэтому, если возникают заболевания костей, проблемы в сухожилиях, связках и мышцах это отражается на работе сустава.
Порой, бывает трудно отличить боли в мышцах от боли в суставах. Последнее время частая жалоба пациентов – это болевые ощущения в сочленениях и мышцах, охватывающие одновременно все тело. В медицине даже появилось соответствующее понятие миоартралгия. Миоартралгия – это не болезнь, а состояние, с ярко выраженным болевым синдромом суставов и мышц. Жалобы пациентов сводятся к тому, что им трудно ходить, трудно встать утром, выполнение даже простых домашних дел превращается в проблему. Часто боль бывает трудно локализовать, она разливается по всему телу.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
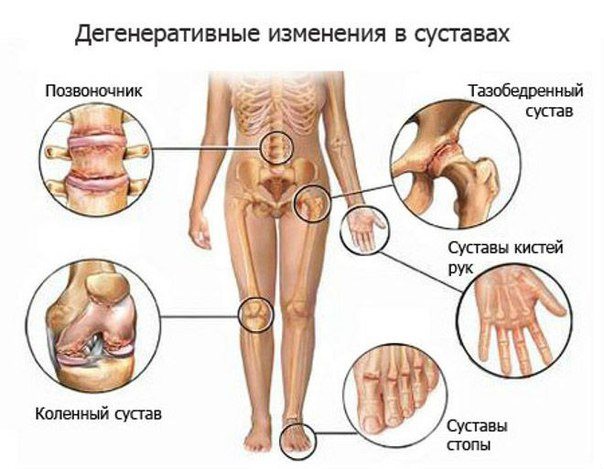
Причины болей в суставах и мышцах весьма разнообразны. Во-первых, это могут быть болезни опорно-двигательного аппарата. Очень условно все заболевания можно разделить на болезни воспалительного и дегенеративного характера. Дегенеративные изменения обычно встречаются у пожилых пациентов. С возрастом хрящевая ткань истончается, может нарушаться кровообращение в суставах, что приводит к недостатку питания и активизации процессов разрушения. Примером может послужить такая болезнь, как подагра. Чаще всего дегенеративные заболевания встречаются у женщин. Это связано с изменениями в женском организме, происходящими в период климакса, в это время у женщин часто встречается остеопороз, при котором кальций вымывается из костей.
Возможны также инфекционные процессы в суставах, и вторичный артроз, являющийся следствием перенесенных ранее травм. Вторичный артроз встречается в основном у людей, занимающихся спортом, здесь чаще болеют мужчины, потому что именно они увлекаются экстремальными видами спорта и несут большие физические нагрузки.
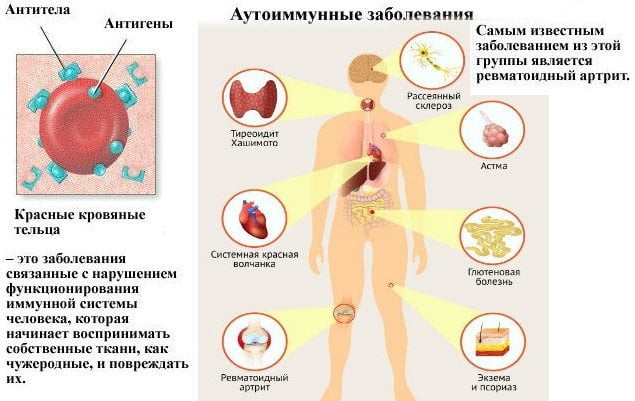
Когда болят суставы и мышцы всего тела, возникают подозрения на наличие общих заболеваний организма и его систем. К системным заболеваниям можно отнести ревматизм, ревматоидный артрит, склеродермию, системную красную волчанку. Это аутоиммунные болезни, при которых возникает патология соединительной ткани, присутствующей во всех органах. Несмотря на то что ревматизм вызывается стрептококком, далее развивается аутоиммунный процесс.
Кроме этого, к ситуациям, провоцирующим боли в мышцах и суставах, относятся:
- крепатура;
- инфекционные заболевания;
- деформация позвоночника;
- заболевания крови;
- опухолевые процессы;
- неврологические и заболевания ЦНС;
- беременность.
Этот обширный список можно еще продолжить, но и в нем встречаются разнообразные и серьезные болезни, поэтому первое, что необходимо сделать – определить, почему болят мышцы и суставы. Для этого обязательно следует обратиться к специалисту.
Любое заболевание имеет определенный набор симптомов, в данном случае основной симптом – боль, а сами болезни весьма различны, поэтому необходимо очень внимательно отнестись к описанию болезненных ощущений, отмечая и фиксируя все ее особенности:
- характер боли (ноющая, режущая, колющая, тянущая);
- места локализации;
- возникает в одних и тех же участках тела или блуждающая;
- возникает периодически или ощущается постоянно;
- интенсивность, что на нее влияет;
- присутствуют ли слабость, быстрая утомляемость, ломота во всем теле.
При болях в мышцах и суставах, вызванных общими заболеваниям, обязательно будут симптомы, его характеризующие.
Врач-фитотерапевт, гомеопат и диетолог Ермоленко Людмила поделится с вами знаниями по теме:
Физическое перенапряжение или крепатура — состояние знакомое каждому человеку. Если был перерыв в тренировках или происходит изменение типа нагрузки, выполняется непривычная физическая работа, могут разрываться мышечные волокна. Возникают микротравмы, в местах разрыва накапливается молочная кислота, что вызывает ломоту в теле.
Инфекционные заболевания – частый источник боли в мышцах, суставах, костях, ломоты во всем теле. Наверное, каждый испытывал ноющие боли, ломоту в сочленениях при ОРЗ, ОРВИ, ангине и гриппе. Причина этих симптомов — интоксикация организма. При этом обычно наблюдается повышение температуры, лихорадка, озноб, общая слабость, головная боль. Осложнениями перенесенных инфекций являются воспалительные заболевания. Примером служит миозит, боли локализуются в конечностях и туловище и обычно усиливаются при движении. Часто наблюдается лихорадка и озноб, повышается температура тела, возможно покраснение кожи, напряжение мышц. Глистная инвазия тоже может быть причиной миозита.
Симптомы аутоиммунных заболеваний включают: опухание суставов, ограниченность и скованность движений. Могут возникать лихорадочные состояния, исхудание, высыпания на коже, признаки поражения сердца и почек. Ревматоидный артрит характеризуется летучими болями, возникающими периодически.
При недостатке калия и кальция возникают боли и судороги в мышцах, связанные с дисбалансом электролитов в тканях, эти состояния становятся часто причиной бессонницы и их относят к фибромиалгии.
Болевые ощущения в мышцах и суставах характерны для синдрома хронической усталости, связанного с активностью вируса герпеса, даже если внешне это никак не проявляется.
Причиной болей в суставах и мышцах могут быть заболевания крови, например, лейкоз. При этом симптомами общего заболевания являются:
- увеличение лимфоузлов;
- появление в различных местах синяков;
- могут быть увеличены селезенка и печень.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Интересный материал вы подчеркнете для себя о проблеме из рассказа врача-невролога Михаила Моисеевича Шперлинга:
Болеть мышцы и суставы могут при заболеваниях нервной системы, например, полинейропатии. Чаще всего местом локализации проблемы являются нижние конечности. Наблюдается:
- онемение, «мурашки», жжение, чувство разрыва кожи;
- изменение чувствительности;
- снижение выраженности рефлексов.
При постоянных стрессовых или депрессивных состояниях возможен спазм мышц, что нарушает кровоснабжение и питание сустава, вызывая боли.
Диагностика проводится на основе жалоб и осмотра пациента, результатов лабораторных анализов и объективных методов исследования.
Для постановки диагноза необходимо сдать: общий анализ крови и мочи, биохимический анализ крови. Могут быть назначены: рентгенография, артроскопия, МРТ, УЗИ, пункция сустава.
Существует особая группа пациентов, испытывающих сильные боли, вплоть до возникновения депрессивных состояний. Непереносимо болят одновременно мышцы и суставы всего тела, но при этом все проводимые исследования не показывают никаких патологий. В этом случае речь может идти о заболевании ЦНС, вызывающем изменение порога болевой чувствительности.
Из-за разнообразия заболеваний, симптомы которых — боль в мышцах и суставах, может понадобиться консультация ревматолога, онколога, инфекциониста, невропатолога, гематолога. Только комплексное обследование может гарантировать точный диагноз.
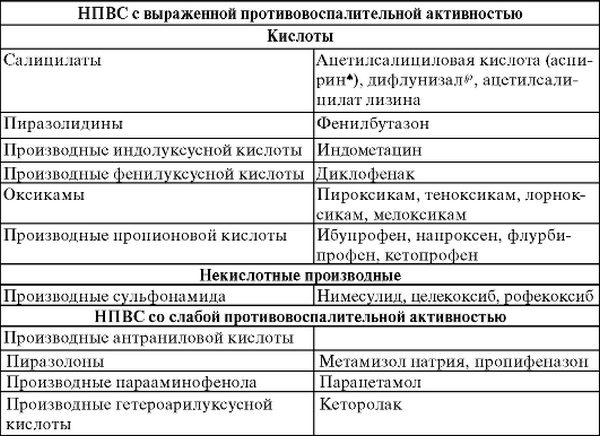
Вне зависимости от причины, вызывающей боли, лечение начинается с назначения обезболивающих препаратов, обычно это НПВП. Используют:
Список далеко не полный, существует большое количество подобных лекарственных средств.
Если боли вызваны заболеваниями суставов, больным назначаются хондропротекторы (таблетки, гели, уколы в сустав), физиолечение, лечебная гимнастика, массаж. Лечить боли, являющиеся следствием радикулита, остеохондроза, ревматизма, артрита можно, используя лекарства в виде мазей, гелей, бальзамов.
При суставных и мышечных болях, вызванных общими заболеваниям, лечить необходимо, прежде всего, основную болезнь. В зависимости от патологии, вызывающей боль мышц, суставов, костей могут быть назначены следующие препараты:
- антибиотики;
- противопаразитарные;
- противовирусные;
Вы можете узнать больше о противовирусных препаратах в видеоролике:
- дезинтоксикационные;
- цитостатики и иммунодепрессанты;
- миорелаксанты;
- антидепрессанты.
Длительность лечения зависит от причины, вызвавшей боли и индивидуальных особенностей организма. Говорить о каких-то общих сроках в данном случае не имеет смысла.
Если боль вызвана крепатурой, то необходимо уделять достаточное внимание разминке, процессу расслабления и растяжения мышц во время тренировок. Избавиться от боли помогают контрастный душ, горячие ванны. Болезненность проходит обычно через 3-7 дней. Сроки зависят от индивидуальных особенностей организма.
Стоит отметить, что народная медицина располагает большим арсеналом эффективно действующих средств: настоек, растирок, отваров для лечения суставных и мышечных болей.
Вот два простых, но действенных народных рецепта:
- В стакане прохладной кипяченой воды, растворить столовую ложку морской соли. Делать компресс на больное место. Повторять не менее 15 дней.
- Любую глину высушить на солнце. Кусок глины развести водой, намазать на больное место, покрыть пленкой, укутать тканью, сохраняющей тепло. Держать минут 30-40. Повторять до получения положительного эффекта.
Во время беременности очень часто ноют ноги, их сводит судорогой особенно по ночам. Это происходит потому, что при беременности:
- увеличивается нагрузка на суставы;
- возникает недостаток кальция в организме;
- происходят изменения биомеханики костной системы, смещается центр тяжести.
Все это может привести к нарушению кровоснабжения суставов и обменных процессов в них, результатом может быть разрушение хрящевой ткани, возникновение артроза. Также могут возникать воспалительные явления, что приводит к артриту. При появлении болей в конечностях при беременности ни в коем случае не стоит их игнорировать. Необходимо обратиться к врачу для правильной постановки диагноза и выбора метода лечения с учетом состояния пациентки.
Несмотря на успехи современной медицины, вряд ли будет изобретено волшебное средство, гарантированно избавляющее от всех проблем со здоровьем. Лучшее лекарство от болезней – профилактика. Лучший рецепт – здоровый образ жизни: сбалансированное питание, достаточная двигательная активность, отсутствие вредных привычек, защита от инфекций, укрепление иммунитета. В этом случае риск заболеваний сводится к минимуму. Если же возникли неприятные симптомы стоит быстрее обратиться к врачу.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Любой воспалительный процесс имеет большую потенциальную опасность. Самая страшная угроза – сепсис. Принято считать, что воспаление зарождается только в мягких тканях. Это весьма ошибочное мнение, т.к. все чаще оно поражает места сочленения костей – суставы.
Артрит коленного сустава – это воспаление внутри- и околосуставных областей одного или обоих колен. Другое название патологии – гонит или гонартроз (от греч. gony – «колено»).
Статистика заболеваемости артритом коленного сустава такова: примерно половина (от 35 до 52%) людей, страдающих от болезней суставов, болеют именно коленным артритом. Более 30% — у детей. Причем в 23% всех случаев причиной является остеоартроз. Большинство больных артритом коленного сустава – женщины старше 30 лет. Хотя для вторичных патологий это не всегда верно. Например, гонорейный артрит характерен для мужчин.
Большая процентная вероятность заболеть артритом коленного сустава вызвана высокой нагрузкой на колени. Каждое из них выдерживает половину веса человеческого тела, а из-за весьма ограниченного диапазона движений в коленях эта нагрузка только возрастает. Стопы более подвижны и сложно устроены для этого.
Диагностику патологии проводят с применением рентгенографии, а точнее — артрографии. При псевдоподагре дополнительно необходима поляризационная микроскопия синовиальной жидкости, полученной через пункцию. На микрофлоре пунктата проверяют воздействие различных препаратов на инфекционных возбудителей.
В редких случаях назначаются дополнительные диагностические исследования:
биопсия синовиальной оболочки и хряща;
тесты реакции Райта и пробы Бюрне;
компьютерная томография — визуализация секвестрированной костной ткани. Секвестр — омертвевший участок костной ткани;
ультразвуковое и радионуклидное исследования.
Постепенно воспаляются все синовиальные ткани сустава. Крестообразные связки подвергаются грубым изменениям. Разрушается хрящевой покров. Обнажается спонгиозная ткань, в которой развивается остеомиелит или остит («воспаление кости»). Происходящие изменения определяют с помощью рентгенограммы.
Патологические отклонения со временем охватывают все больше органов:
кровеносную и лимфатическую системы (лимфаденит);
различные внутренние органы.
Последствия гонита могут отразиться на функционировании многих органов:
другие суставы – гонартроз, капсулит, спондилит (воспаление позвоночника), бурсит, эмпиема, сгибательная контрактура в полусогнутом положении, остеохондрит — воспалительный процесс в костной и хрящевой ткани;
глаза — кератит, кератоконьюнктивит, увеит;
легкие — альвеолит, пневмонит, интерстициальный фиброз;
кровеносные сосуды — системный васкулит, септический шок, провоцирующий синдром полиорганной недостаточности, синдром Рейно, капиллярит;
Разновидность коленного артрита зависит от причин его возникновения. Например, гнойное или септическое воспаление провоцируется патогенами, попадающими в полость сустава из первичных очагов инфекции с кровью или лимфой. Если поражены оба колена, то говорят о суставах Клаттона.
Единой классификации артритов коленного сустава по причинам возникновения нет:
реактивный после перенесенной кишечной или урогенитальной инфекций;
ювенильный ревматоидный, при котором иммунитет губит клетки собственного организма, и появляются высыпания на коже — ревматические узелки у колена и на кисти;
аллергический (чаще в виде полиартрита);
ревматический (обычно олигоартрит);
Приведенная классификация весьма противоречива. Болезнь может протекать остро или хронически. Некоторые медики называют ещё и подострую форму болезни.
В зависимости от локализации артрита коленного сустава может быть двух видов:
капсулярный или синовиальный поражает синовиальную оболочку, обычно протекает в острой форме, чаще развивается у детей;
костный или сухой поражает костно-хрящевые концы сустава.
Чем сильнее прогрессирует болезнь, тем большую она охватывает область. Капсулярный коленный артрит (иначе синовит — synovitis genu) переходит в костный и наоборот. Синовиты могут сопровождаться образованием рисовых тел в выпоте. Это усиливает болевой синдром.
По характеру выпота синовиальный артрит разделяют на:
По наличию в суставной полости возбудителей гонартриты делят на две разновидности:
асептический, когда суставная жидкость стерильна.
Профилактические меры при артрите коленного сустава стандартны – это ведение здорового образа жизни, а также соблюдение санитарных правил и норм, техники безопасности во время работы. Особую осторожность должны проявлять те, чья профессиональная деятельность связана с долгим пребыванием на ногах, а также постоянной вибрацией.
Многообразие клинических форм гонартрита обусловлено обширным объемом, величиной нагрузки и сложностью устройства коленного сустава. Особенности протекания болезни зависят от возраста, конституции, реакций организма и тканей человека на различные воздействия.
Выделают следующие симптомы коленного сустава:
скованность, тугоподвижность коленных суставов из-за сильной отечности и скопления выпота при подъеме/спуске по лестнице, приседаниях, вождении автомобиля и любых движениях, в которых как-либо задействовано больное колено, т.е. объем пассивной и активной подвижности сильно снижен;
боль в переднем отделе колена, усиливающаяся в положениях с наибольшим натяжением сухожилия (носит «механический» характер);
массивный отек мягких тканей — водянка;
накопление экссудата в суставной полости;
гипертрофия синовиальной оболочки при фунгозной форме;
покраснение и локальное повышение температуры кожи в пределах 5- 7 см ;
веретенообразный вид больной ноги;
разращение ворсинок с инфильтрацией, набуханием и фиброзным перерождением;
симптом баллотирования надколенника (баллотирующей чашки) – при выпрямлении ноги он как бы погружается в область скопления экссудата, при сгибании — «всплывает» вновь;
боннетовское положение сустава (вынужденное полусогнутое под прямым углом вследствие напряжения мышц);
лихорадка, гектический характер температуры тела;
увеличение регионарных лимфатических узлов;
общее недомогание, чувство разбитости;
периартикулярная флегмона в запущенных случаях (очень вероятен летальный исход);
атрофия прилегающих мышц, например, четырехглавой мышцы бедра — симптом Александрова;
костная деструкция мыщелков, надколенника и большеберцовой кости, зазубренность, появление на суставных концах фокусных узур неправильной формы;
ревматические плотные, безболезненные малоподвижные узелки в подкожной клетчатке, фасциях, апоневрозах и бурсах;
фиброз из-за соединительно-тканного перерождения сумки;
уплотнение и утолщение периартикулярных тканей;
заполнение сустава рубцовой тканью;
эрозия суставных поверхностей;
анкилоз вследствие спаивания суставных поверхностей соединительной тканью.
Перечисленные патологические признаки проявляются размыто или ярко выражены. Их принято делить на местные и внесуставные. Необязательно проявление всего симптомокомплекса сразу. Все зависит от разновидности болезни и сопутствующих патологий.
Надколенник или коленная чашечка представляет собой небольшой костный «щит», прикрывающий колено сверху. Он сцеплен с мышцей бедра и усиливает её действие. Надколенник лишь часть мощного стабилизирующего каркаса коленного сустава. Он начинает выпирать вперед при избыточном накоплении выпота в полости больного сустава. При этом колени приобретают шарообразную форму. Мыщелки – полукруглые выступы бедра и голени.
Признаки артрита коленного сустава очень схожи с симптомами многих костных заболеваний, а также опухолевидных новообразований:
пигментный виллонодулярный синовит;
К лабораторно-инструментальным признакам артрита коленного сустава относят:
увеличение СОЭ — скорости оседания эритроцитов (или РОЭ — реакции оседания эритроцитов), количества лейкоцитов (преимущественно полиморфонуклеаров), эозинофилов и тромбоцитов в общем анализе крови;
выявление С-реактивного белка и серомукоидов при биохимическом исследовании крови;
обнаружение антигена HLA-27, ?-2 и гамма-глобулинов в сыворотке крови;
резкое увеличение количества плазматических клеток в синовиальной оболочке;
дегенерация хряща, сужение суставной щели, гуммозный процесс в костях, эрозии и узлы в костной ткани, остеофиты (травмируют синовиальную оболочку), субхондральный склероз (склеротический ободок вокруг туберкулезного очага и секвестры внутри него) на рентгеновских снимках.
Выделяют 3 стадии развития заболевания:
Первая стадия , начальная. Преартритическая фаза. Обычно занимает около 6 часов. Болезнь протекает в чисто гиперемической форме. Единственный симптом здесь – это болезненный синдром, т.е. артралгия.
Вторая стадия , ранний артрит. Артритическая фаза – разгар болезни.
Признаки второй стадии могут проявляться циклически:
начинает твердеть хрящевая ткань;
патологически разрастается кость;
воспаляется синовиальная перепонка;
утолщается капсула сустава.
Третья стадия , запущенный артрит. Постартритическая фаза – затихание болезни.
хрящи все больше истончаются и практически полностью разрушаются;
на их месте из-за прогрессирующего зонального остеогенеза образуются костные наросты;
в костях возникают полости с инородным веществом;
происходит рубцевание тканей;
нога принимает порочное положение и укорачивается/удлиняется;
человек становится инвалидом.
На последней стадии артрит принимает хроническую форму. Возможны рецидивы и обострения заболевания. Болевой синдром может усиливаться при резкой перемене погоды. Это свойство организма называют метеочувствительностью.
Коленный сустав – крупнейший в человеческом теле, и синовиальной жидкости в нем больше, чем в других. При попадании в нее болезнетворных организмов воспалительный процесс протекает бурно, поэтому так важно остановить болезнь на первой стадии. В противном случае неприятных последствий никак не избежать.
Причин развития артрита коленного сустава существует огромное множество, среди которых:
механическая перегрузка от трения в переднем отделе и длительного стояния на коленях («колено домохозяйки»);
неправильное положение костей, а значит, неравномерное распределение нагрузки на сустав;
вакцинация против краснухи – поствакцинальный артрит;
длительное переохлаждение или обморожение ног;
травма, например, ушиб, перелом, трещина, разрыв суставного мениска или повреждение связок – посттравматический гонартроз;
аллергия (лекарственная и сывороточная болезнь) – аллергический артрит, например, при крапивнице или отеке Квинке;
болезнь Рейтера – синдром артрита, уретрита и конъюнктивита (преимущественно у молодых мужчин);
артриты других суставов, например, гнойные или паразитарные;
глистные и протозойные инвазии;
крупозное воспаление легких;
острая стрепто-, пневмо- или стафилококковая инфекция – инфекционный или септический артрит;
источник
Боль в мышце ноги может локализоваться выше или ниже колена. Врачи Юсуповской больницы с помощью современные методов обследования устанавливают её причину. Комплексное лечение направлено на устранение факторов, которые вызвали мышечную боль, воздействие на механизмы развития заболевания и устранение болевого синдрома. С этой целью в Юсуповской больнице используют новейшие препараты, обладающие высокой эффективностью и оказывающими минимальное побочное действие.
Профессора, врачи высшей категории используют авторские методики восстановительной терапии. Реабилитологи назначают эффективные физиотерапевтические процедуры, применяют современные техники мануальной терапии, проводят сеансы иглоукалывания. Высокий профессиональный уровень специалистов, пациент-ориентированный подход к лечению заболеваний, вызвавших боль в мышцах выше или ниже колена, применение новейших методик позволяют врачам клиники реабилитации закрепить эффект медикаментозной терапии и предотвратить обострение патологического процесса.
Мышечная боль выше коленного сустава возникает при повреждении четырёхглавой мышцы бедра, заболеваниях позвоночника, патологии сосудов и периферических нервов, воспалении бедренной мышцы. Она появляется после избыточной физической нагрузки, тренировки или занятий физкультурой, на которых основную нагрузку получили мышцы бедра. Травматические повреждения с возникновением растяжения, надрыва или разрыва мышц также могут служить причиной боли.
Если причиной боли в мышце ног выше колена является травма, на месте повреждения может появиться гематома. Пациенту предписывают покой для больной конечности, прикладывают лед, фиксируют место повреждения при помощи эластичного бинта. Первое время необходим постельный режим, далее – постепенное увеличение нагрузки. Выраженное повреждение мышечных волокон требует оперативного вмешательства.
Боль выше колена может возникать в случае развития невралгии, в результате ущемления нервных окончаний при межпозвоночной грыже или выраженном остеохондрозе, при разрастании опухоли спинного мозга или наличии метастазов, искривлении позвоночника в поясничном отделе.
Часто мышцы выше колена болят при воспалительном процессе в седалищном нерве. Боль иметь самый разный диапазон пациентов возникают «прострелы» – очень интенсивные, но периодические. В этом случае неврологи назначают нестероидные противовоспалительные средства, массаж, физиотерапевтические процедуры.
Боль выше колена беспокоит пациентов, страдающих артрозом коленного сустава. При этом отмечается скованность в движениях и усиление болезненности при незначительной нагрузке и движении. Выраженная деформация коленного сустава приводит к мышечному напряжению и способствуют возникновению болезненности. Боль в мышцах бедра может быть косвенным признаком травматического поражения верхней части надколенника, системного артрита или ревматизма с поражением коленного сустава.
Частой причиной боли в мышцах ног выше колена является сосудистая патология. При варикозной болезни на внутренней поверхности бедра видны извитые венозные стволы. Нарушение питания и поступления кислорода к мышцам бедра при облитерирующих заболеваниях нижних конечностей вызывает сильную боль. При скоплении продуктов обмена возникает раздражение нервных окончаний. В этом случае пациентов Юсуповской больницы консультирует сосудистый хирург. Флеболог назначает консервативную терапию, при наличии показаний выполняет малоинвазивные операции.
Если выраженная боль в мышцах ног выше колена возникает остро, быстро нарастает, беспокоит как при движении, так и в покое, можно предположить асептический некроз головки бедренной кости. Заболевание развивается вследствие нарушения кровотока в бедренной артерии после травматического повреждения тазобедренного сустава.
При миозите (воспалении мышцы) возникают следующие симптомы:
- боль выше колена;
- отёчность в зоне поражения;
- гиперемия (покраснение) кожи бедра.
В этом случае хорошо помогает местное лечение мазями и приём нестероидных противовоспалительных препаратов внутрь.
Боль в мышцах ниже колена является признаком многих заболеваний:
- механических повреждениях мышечных волокон и сухожилий;
- варикозной болезни нижних конечностей;
- облитерирующего атеросклероза и эндартериита;
- воспаления мышц и нервов.
Наиболее часто мышцы ног болят ниже колена из-за высоких физических нагрузок. Незначительные повреждения сухожилий не вызывают сильных клинических симптомов, за исключением периодической приступообразной боли при ходьбе. Механические повреждения мышц с течением времени при постоянной физической нагрузке осложняются воспалением, поэтому ниже колена появляется отёчность.
Второй по частоте причиной боли мышц колена являются болезни позвоночника, при которых сдавливаются нервные окончания:
- межпозвонковая грыжа;
- выраженный остеохондроз;
- спондилез.
Она усиливается при ощупывании задней области голени и резких поворотах тела. Причиной, по которой болят мышцы ног ниже колена, является бурсит (воспаление подколенным мышечных влагалищ). Он возникает вследствие артроза коленного сустава или повреждения мениска. При выраженном сужении суставной щели коленного сустава повреждаются хрящевые структуры с формированием воспалительной жидкости. Она накапливается в сухожильных влагалищах, поэтому наблюдается отёк подколенной ямки.
Боль в мышцах ниже колена может возникнуть по следующим причинам:
- поражение нервов (полинейропатия),
- воспаление костей (остеомиелит);
- приём фармацевтических средств (статинов);
- снижение уровня кальция, калия, магния в крови;
- нарушение формирования костей у детей и подростков (болезнь Осгуд-Шляттера).
Мышечная боль ниже колена не является локализованной. Она распространяется 10-15 см, что свидетельствует об обширном поражении анатомических структур нижней конечности. Болевой синдром усиливается при физической нагрузке и ослабляется при её прекращении. Боль в мышцах ниже колена беспокоит курильщиков. Сильная боль возникает при тромбозе глубоких вен голени. Она локализуется ниже колена, усиливается при тыльном сгибании стопы и сдавлении голени в переднезаднем направлении.
При остеомиелите большеберцовой или малоберцовой костей боль ниже колена сочетается с гнойными выделениями на поверхности кожи через открывшийся свищ. Её интенсивность зависит от состояния иммунной системы человека. При повреждении менисков боль сочетается с ограничением подвижности в коленном суставе.
При воспалительных изменениях для уменьшения выраженности болевого синдрома врачи назначают нестероидные противовоспалительные средства. Препараты этой группы применяются в форме таблеток, кремов или мазей. При варикозной болезни назначают венотоники, ношение компрессионного трикотажа. Лечение заболеваний позвоночника, вызывающее боль ниже колена, проводят врачи клиники неврологии. Вертебрологи назначают пациентам хондропротекторы (терафлекс, алфлутоп), миорелаксанты (мидокалм), нестероидные противовоспалительные средства и выполняют блокады с местными анестетиками. Реабилитологи проводят комплексную терапию с помощью инновационных методик лечебной физкультуры, разных видов массажа, физиотерапевтических процедур, рефлексотерапии.
Для того чтобы уменьшить боль в мышцах выше колена, реабилитологи рекомендуют ежедневно выполнять упражнения лечебной гимнастики. Лягте на спину и согните ноги в коленях, поставьте стопы на ширине бёдер и прижмите их к полу. Поднимите таз и перенесите вес на лодыжки, напрягите пресс, расположите колени вертикально на уровне лодыжек (тело должно формировать прямую линию от плеч до колен), удерживайте такое положение в течение 3-5 секунд, затем медленно опустите таз на пол.
Для того чтобы укрепить мышцы бедра, лягте на спину и положите руки в стороны. Обхватите большой гимнастический мяч ногами и поднимите их перпендикулярно полу. Сожмите мяч внутренними мышцами бедер 10 раз. Сделайте упражнение в 2-3 подхода.
Для укрепления внешних мышц бедра лягте на бок, который не болит. Можете лечь на гимнастический коврик, чтобы не лежать на твёрдом полу. Поднимите больную ногу на 15 см от пола. Задержите её на 2-3 секунды в воздухе и затем опустите ее назад, на другую нижнюю конечность.
Выполните растяжку с помощью вращения:
- лягте на спину, положите руки в стороны;
- согните ногу, которую растягиваете, поставив стопу этой ноги на пол;
- вторая нога должна лежать прямо на полу, носки должны смотреть вверх;
- опустите набок согнутую ногу как можно ниже;
- подержите её в опущенном положении 5 секунд и верните в исходное положение.
Выполните сжимание ягодиц. Для этого следует скрутить полотенце в плотный цилиндр, лечь на спину и согнуть обе ноги, поставив стопы на пол. Поместите полотенце между коленей и сожмите их, напрягая внутренние мышцы бёдер и ягодицы. Сжимайте в течение 3-5 секунд и потом расслабьте ягодицы.
Для того чтобы уменьшить боль в мышце ноги ниже колена, следует выполнить упражнение, которое улучшает венозный отток по сосудам нижних конечностей. Возьмите коврик для фитнеса или подушку. Примите положение «лежа на полу», под поясницу положите подушку, а ноги вытяните вверх по стене. Ягодицы плотно прижмите к полу. Начинайте выполнять шаги ногами вниз по стене и вверх в течение одной минуты, затем отдохните минуту и повторите снова. Выполните 5 повторов.
Подъём ноги эффективно снимает боль ниже колена. Вам понадобится мягкий коврик. Расстелите его на полу, лягте на бок и расслабьтесь. Поддерживайте тело в равновесии при помощи правой руки и начинайте выполнять подъемы правой нижней конечности. Очень медленно поднимайте, а затем опускайте свою ногу. Выполните 10 повторений, затем отдохните 1 минуту и повторите упражнение другой ногой.
Для того чтобы определить причину боли в мышцах ноги ниже или выше колена, пройти курс медикаментозного лечения и реабилитации, звоните по телефону Юсуповскую больницу.
источник
Миалгия и артралгия – боли в мышцах и суставах, эти два болезненных состояния часто сопутствуют друг другу, несмотря на то, что развиваются в совершенно разных по структуре тканях. Нередко характер болевого ощущения настолько расплывчат и неопределен, что пациент указывает на сустав, но на самом деле у него болит воспаленная мышца.
Совсем недавно в медицинской терминологии появлялось определение, наиболее подходящее для описания одновременной боли в мышцах и суставах – миоартралгия, существуют и более глубоко изученные нозологии с подобной клиникой – ревматоидный артрит (РА), ревматическая полимиалгия. Именно эти заболевания включают в себя все признаки, симптомы, состояния, касающиеся опорно-двигательного аппарата и мышц.
В XXI-м веке во врачебных специализация также появилось несколько совершенно уникальных направлений, в число которых входит миология, таким образом, болями в мышцах должен заниматься специалист – миолог, но таких врачей в мире единицы, поэтому миоартралгии по-прежнему лечат ревматологи.
Сочетание болевого симптома в мышцах и суставах считается довольно распространенным явлением, по статистике 90% больных ревматизмом предъявляют именно такие жалобы. При суставных заболеваниях неизбежно поражение окружающих сустав скелетных мышц. Вслед за патологией костной ткани меняется и мышечная ткань, провоцируя боль, деформацию, порой и контрактуру сустава. Все это затрудняет диагностику и своевременное распознавание первопричины состояния, так как часто первым дебютирует и преобладает именно мышечный симптом. Это обусловлено физиологической и анатомической связью скелетных мышц, связок, сухожилий и суставов. Есть и другая этиологическая версия. В настоящее время некоторые прогрессивные специалисты рассматривают ревматические боли как симптомокомплекс, в патогенезе которого главную роль играют мышцы, современные ученые полагают, что их поражение приводит к патологии суставов и проявляется как миоартралгия.

Истинные причины боли в мышцах и суставах до сих пор остаются диагностической загадкой, поскольку и миалгия, и артралгия относятся к симптомокомплексам неясной этиологии. Современные микробиологи выявили несколько видов инфекций — провокационных агентов всех видов ревматоидного артрита, который считается основным заболеванием с клиникой миоартралгии. Факторы, вызывающие острый полиартрит, моноартриты, полиартриты и генерализованную миалгию, в первую очередь относятся к аутоиммунной, во вторую очередь – к вирусной и бактериальной категориям, и только 15-20% из них можно считать травматическими.
Выделяют следующие причины боли в мышцах и суставах:
- Аутоиммунные патологии – РА (ревматоидный артрит), склеродермия и ее виды, все виды ревматизма, системная красная волчанка.
- Нарушение метаболизма в тканях костной системы, хрящах – подагра, остеоартроз, остеопороз.
- Травматическое поражение сустава или мышцы – растяжения, удары, переломы, ушибы и разрывы синовиальной сумки (бурсы). Любой, даже самый слабый удар по мышце неизбежно приведет к небольшой травматизации сустава в силу единой системы кровоснабжения.
- Вирусные заболевания – ОРВИ, грипп, TORCH-инфекции. Гипертермия (высокая температура) приводит к распространению вируса по кровотоку, когда он способен проникать в мышечные ткани и даже достигать сустава. Особенно опасны ретровирусы, вирус Эпштейна–Барра, вирус герпеса, краснухи, цитомегаловирус, микоплазма, вирус краснухи.
- Гипертонус и боль в суставах, мышцах при физическом перенапряжении, тренировках.
- Остеохондроз, деформирующий суставный остеохондроз.
- Неврологические патологии (мышечно-компрессионная невропатия, ущемления нервов).
- Ганглии суставов (кисты синовиальной сумки).
- Врожденные аномалии строения опорно-двигательного аппарата (ахондроплазия, врожденные вывихи бедер).
- Физиологические состояния, которые провоцируют преходящие артралгии и миалгии, например, беременность.
Ревматологи особое внимание уделяют вирусу Эпштейна-Барра, так как именно показатель его повышенных титров встречается у 85-90% пациентов, страдающих РА (ревматоидным артритом). Это поликлональный клеточный вирус, активизирующий патологический синтез антигенов, в результате чего иммунная система становится толерантна к внешним и внутренним вредоносным возбудителям болезни, в итоге развивается системный, хронический воспалительный процесс. Также опасны ДНК-содержащие парвовирусы, ретровирусы, микобактерии, провоцирующие заболевания, в клинике которых отмечается боль в мышцах и суставах.

Одной из причин, почему болят мышцы и суставы, может быть малоизученное заболевание – фибромиалгия. Часто именно ее признаки «имитируют» типичные суставные боли ревматического происхождения.
Фибромиалгия – это системное, хроническое заболевание неясной этиологии, которое однозначно не относится к воспалительным или аутоиммунным патологиям. Диагноз диффузных мышечных болей, которые часто распространяются и в область суставов, подтверждается при условии, что пациент предъявляет подобные жалобы в течение 3-х месяцев и возможное заболевание не поддается курации противовоспалительными, анальгезирующими и противоревматическими средствами. Кроме того, для фибромиалгии характерны определенные триггерные точки, в которых локализована боль. Эти хоны выявляются с помощью пальпации, физикального обследования. В число симптомов входят и жалобы на специфическую утреннюю слабость, скованность, ощущения онемения конечностей, преходящие, но систематические диффузные боли в спине, шее, руках, пояснице, икроножных мышцах. Клиника фибромиалгии очень похожа на проявления ревматизма, часто человек лечится от него и не может понять, почему болят мышцы и суставы, несмотря на различные терапевтические способы, включая народные.
Это касается, прежде всего, самолечения, которое нередко присутствует в нашей жизни. Ни один грамотный врач не поставит диагноз ревматического заболевания без обследования, а в случае фибромиалгического синдрома исследования не определяют параметров воспаления и других признаков ревматических патологий в суставах, костной и мышечной ткани.
Также ответом на вопрос «почему болят одновременно суставы и мышцы» может быть элементарное перенапряжение, когда постоянный тонус мышечной ткани провоцирует автономное развитие спонтанного болевого симптома. Патогенетически этот процесс упрощенно выглядит так: напряжение — гипертонус – спазм – ощущение боли – новый спазм и закрепление гипертонуса. Подобный аномальный мышечный «корсет» не способствует нормальному питанию костной и хрящевой ткани сустава, развивается миогенная ишемия, нарушение микроциркуляции, ацидоз ткани, скопление продуктов распада клеток, воспаление сустава.
Человеческий организм включает в себя более 600 видов мышечной ткани, каждый из которых в свою очередь выполняет важные функции, в том числе и обеспечение двигательной, связочной функции суставов. Все мышцы состоят из многих тысяч мельчайших тонких мышечных волокон. Любой аномальный процесс в мышцах, в их ткани может спровоцировать болевые симптомы. Среди тех, кто изучал взаимосвязь мышечно-суставных заболеваний и боли, был великий греческий врачеватель, Гиппократ, который первый выяснил отчего болят суставы и мышцы. Несколько тысячелетий назад он описал острый воспалительный процесс в суставах и назвал его «артрит».
Несмотря на столь давнюю историю, врачи до сих пор не могут выявить конкретные причины, объясняющие этиологию артритов, но установлено, что нарушения работы мышц и суставов провоцируется таким образом:
- Изменения (системные или ситуативные, временные) сократительной функции мышц, скелетной мускулатуры.
- Продолжительный гипертонус способствует развитию локальных уплотнений в мышечной ткани, нарушению питания суставов.
В свою очередь, перенапряжение, гипертонус, уплотнения мышц, боль в суставах могут вызываться следующими факторами:
- Различные виды нарушения осанки тела, которые вызывают суставные деформации, провоцируют боль в мышцах. К этой категории относятся и профессиональные нарушения – постоянная работа сидя, ношение специфической обуви (высокие каблуки), нарушающее все законы анатомически приемлемой биомеханики.
- Аутоиммунные болезни, часто генетически обусловленные.
- Все виды ревматизма, ревматоидный артрит, ревматическая полимиалгия.
- Остеохондроз — дегенеративный процесс, постепенно деформирующий позвоночник, следовательно, активизирующий компенсаторную перегрузку как мышц, так и суставов.
- Патологическая деформация позвоночника.
- Вынужденное длительное пребывание в горизонтальном положении у хронически больных пациентов, людей с тяжелыми травмами.
- Тугоподвижность суставов, миалгию могут спровоцировать усиленные тренировки, физические перегрузки.
- Травма, независимо от степени тяжести в любом случае сопровождается микроповреждениями мышечной ткани, нарушением микроциркуляции и питания суставов, мышц.
- Эндокринные заболевания.
- Сосудистые патологии, провоцирующие атрофию мышечной и костной ткани.
Словом, определить, отчего болят мышцы и суставы, довольно сложно, точность и скорость постановки диагноза, результативность лечения напрямую связаны со своевременным обращением больного человека к врачу.
Как правило, диффузные боли свидетельствуют либо о степени запущенности патологического процесса, либо об определенных заболеваниях, для которых присущ такой симптом.
Болят все мышцы и суставы – это признак таких патологий:
- Ревматическая полимиалгия. Заболевание диагностируется редко, в среднем один пациент на тысячу обратившихся с жалобами ревматического характера. Чаще всего ревматическая полимиалгия поражает женщин в возрасте после 50-55 лет, представители сильного пола и молодые люди, дети болеют этим заболеванием очень редко. Как в случае прочих ревматических видов этиология РП до конца не выяснена, однако статистические данные позволяют говорить о психогенных факторах в сочетании с аутоиммунными патологическими процессами. Клинические проявления неспецифичны, больные предъявляют жалобы «болят все мышцы и суставы». При физикальных обследованиях локализация боли конкретизируется, чаще всего боль и скованность выражены в бедрах и плечевых суставах. Рентген не выявляет деформации, дегенерации позвоночного столба, суставов, скорее ревматическая полимиалгия относится к воспалительным заболеваниям. Основными ведущими диагностическими критериями являются мышечная слабость (бедра, ягодицы, руки) и симметричность признаков, но первоначально, до развития подобной атрофии РП манифестирует преходящими болевыми полимиалгиями. Боль может усиливаться утром при первых попытках сделать движение, ночью или в покое боль стихает. В перечень симптомов РП включены повышенная температура тела, снижение веса, депрессивное состояние.
- Фибромиалгия – заболевание невыясненной этиологии, при котором чаще всего страдает мышечная ткань, однако диффузные боли могут ощущаться и в суставах. Характерными клиническими критериями являются определенные триггерные зоны, в которых локализована диффузная костно-мышечная боль. Болевые ощущения сопровождаются скованностью, тугоподвижностью суставов в утренние часы, слабостью, снижением активности. Мышцы, хотя и являются первоисточником боли, не воспаляются так же, как и суставы, нет необратимых повреждений и разрушений, что позволяет дифференцировать фибромиалгию от разнообразных ревматологических патологий.
Миоартралгия верхних конечностей может развиваться сначала в области крупных суставов, таких как:
- Плечевой сустав.
- Локтевой сустав.
- Лучезапястный сустав.
- Сустав кисти.
- Суставы пальцев рук.
Кроме того, болят суставы и мышцы рук по причине повреждения, воспаления или травмы околосуставных, периартикулярных тканей, к которым прежде всего относится сухожильно-связочный аппарат, а также бурсы, фасции и мышцы.
Причина, по которой развивается миоартралгия в руках, может быть следующей:
- Тендовагинит.
- Тендинит.
- Миотендинит.
- Бурсит (воспаление синовиальной суки сустава).
- Лигаментит (воспалительный процесс в связке, с отраженными болями в мышцах и суставах).
- Энтезит (воспалительный процесс в зоне крепления сустава и сухожилия).
- Фиброзит.
- Фибромиалгия.
При каких заболеваниях возникает боль в суставах, а затем и в мышцах рук:
- Ревматоидный артрит – наиболее распространеннее заболевание.
- Остеоартроз.
- Плечевой плексит.
- Невралгическая амиотрофия.
- Травмы суставов руки.
- Подагра.
- Артрит.
- Псориатическая артропатия.
- Полиартрит (боль сразу в пяти суставах рук).
- Синдром запястного канала.
Как определить, где находится первопричина с помощью двигательных тестов?
Движение и болевые ощущения
Что повреждается, воспаляется
Отведение руки назад, в сторону
Синдром сдавления капсулы плечевого сустава, субакромиальный импиджмент-синдром
Рука максимально поднимается вверх
Повреждение ключично-акромиального сустава
Наружная ротация руки (причесывание)
Воспаление или повреждение сухожилия подостной мышцы, малой круглой мышцы
Внутренняя ротация, когда боль появляется при заведении руки назад
Воспаление или травма сухожилия подлопаточной мышцы
Боль при сгибании руки в локте и супинации при подъеме тяжести
Повреждение, воспаление сухожилия двуглавой мышцы плечевого пояса
Нарушены практически все движения руки
Хроническое воспаление, поражение капсулы плечевого сустава или самого сустава
Боль в суставах, мышцах плеча, в руке в состоянии покоя
Возможно — плексит, все виды компрессий, включенных в синдром грудного выхода – синдром лестничной мышцы, костоклавикулярный синдром, синдром шейного ребра и другие
Кроме того, миоартралгия, то есть сочетание боли в суставах и мышцах, часто бывает симптомом травматический повреждений – растяжений, ушибов, разрывы связок. такие состояния клинически могут проявляться как классический суставный синдром, однако имеют совершенно определенную причину – травму. Повреждение мышечно-сухожильных структур неизбежно сопровождается болезненными ощущениями как в периартикулярных тканях, так и частично в суставах, которые они окружают.
По каким причинам появляется миоартралгия в ногах?
Если болят суставы и мышцы ног, можно предположить следующие провоцирующие факторы и заболевания:
- Невралгии, невриты.
- Дегенеративные процессы в позвоночнике.
- Радикулопатия.
- Ревматоидный артрит.
- Бурсит.
- Миотендинит.
- Фасциит.
- Миоэентезит, паратенонит.
- Травмы, ушибы.
- Сосудистые патологии – атеросклероз, варикоз, тромбофлебит, лимфостаз, эндартериит.
- Гипертонус от перегрузки (тренировки, силовые виды деятельности).
- Краш-синдром.
- Фибромиалгия.
- Подагра.
Следует отметить, что болят суставы и мышцы ног часто при воспалительном процессе в околосуставных тканях, то есть сам симптом не относится к суставу, но субъективно ощущается в нем как реперкуссионная (отраженная).
Причиной боли в периартикулярных тканях могут быть такие патологии ревматической категории:
- Периартрит тазобедренных суставов, когда воспаляются сухожилия мышцы ягодиц и одновременно синовиальная сумка бедренного сустава. Сочетание боли в суставе и мышцах усиливается при любом движении, особенно при ходьбе и проходит в состоянии покоя.
- Периартрит колена, когда боль развивается в зоне внутренней поверхности устава. Симптом нарастает при ходьбе, в движении, в состоянии покоя постепенно стихает.
- Киста Бейкера или бурсит подколенной зоны, заболевание является продолжением практически любой деформации коленного сустава. Киста, опускаясь на заднюю часть голени, провоцирует мышечные боли (в икроножной мышце), в сустав болит одновременно по причине воспалительного характера.
- Апоневрозит, тендинит сухожилия пятки, бурсит пяточной кости – эти состояния характеризуются сильными болями, локализующимися в месте воспаления, повреждения.
- Фибромиалгия – хронические мышечно-скелетные боли неясной этиологии, часто по субъективным ощущениям затрагивающие суставы.
Клинически болевые ощущения миартралгии относятся к симптомам ревматоидного артрита, поскольку именно это заболевание демонстрирует сочетание боли в суставах и мышцах. Симптомы боли в мышцах и суставах могут зависеть от локализации ощущения, и того, какой болевой симптом был первым – мышечный или суставный. Для диагностики миоартралгической симптоматики очень важна точная характеристика, описание боли со стороны пациента, поэтому в качестве ознакомления приведем перечень некоторых параметров, предложенных в международной классификации боли:
- Клиническое течение по времени, продолжительности:
- Острая и кратковременная боль (стреляющая боль, прострелы).
- Острая и рецидивирующая боль.
- Хроническая длительная боль.
- Хроническая постоянная, непрекращающаяся боль.
- Прогрессирующая боль.
- Непрогрессирующая боль.
- Определение миоартралгии в зависимости от вида нарушения:
- Эпикритический болевой симптом, развивающийся из-за нарушения целостности барьерных тканей, в данном случае — суставной сумки. Эпикритическая боль является сигналом повреждения и нарушения дифференциации, изоляции внутренних структур. Боль такого типа ощущается в конкретном месте, ее легко распознать и дифференцировать, она, как правило, острая, кратковременная и не слишком интенсивная.
- Протопатический симптом — это болевой сигнал окислительной дисфункции в тканях, а данном случае – в мышечных. Боль носит ноющий, тупой характер, осознается как диффузная, разлитая, плохо дифференцируется и определяется в смысле локализации.
Специфичным симптомом ревматоидного артрита являются миалгии, кроме характерных болей в суставах практически все больные жалуются на мышечную боль. Статистические данные таковы:
- 82-90% больных РА предъявляют жалобы на боль в мышцах и суставах (мышцы ноги рук, реже в мышцах, окружающих тазобедренный сустав).
- 58-60% больных отмечают начало боли в суставах, а затем на фоне артралгии появляется боль в мышечной ткани.
- 31-35% жалуются на одновременную боль — миоартралгию.
- 35-40% пациентов с ревматоидным артритом страдают от утренней скованности одновременно в мышцах и суставах.
- 45-50% пациентов имеют клинически выраженную слабость, атонию скелетных мышц.
- Прогрессирующая гипотрофия мышечной ткани при РА отмечается у 80% пациентов.
Симптомы боли в мышцах и суставах характерны умеренной интенсивностью, но они, как правило, стойкие, рецидивирующие. Интенсивность боли может меняться в течение дня в зависимости от положения тела, температурного фактора и способов избавления от боли. В целом симптоматику миоартралгии можно условно разделить на два вида — воспалительную и механическую:
- Миоартралгия воспалительной этиологии чаще всего наблюдается в случае хронического артрита. Боль усиливается в ночное время и ранним утром, сопровождается утренней тугоподвижностью, скованностью. Болевое ощущение постепенно проходит после разминки мышц и суставов.
- Миоартралгия механической этиологии – это боль, вызванная дегенеративными процессами в суставах, чаще при остеоартрозе. Боль усиливается вечером и стихает в утренние часы. Также болевой симптом может развиваться из-за физического напряжения, нагрузки, в покое боль уходит.
Тазобедренный сустав считается одним из самых уязвимых для различных повреждений как дегенеративного, так и воспалительного характера. Патология, провоцирующая боли в мышцах тазобедренного сустава, может локализоваться собственно в суставе, но также и в тканях, его окружающих. Чаще всего болевой симптом в этой зоне провоцируется такими факторами, заболеваниями, которые относятся к патологиям костной системы:
- Травматическое повреждение сустава, сопровождающееся болью в мышечной ткани.
- Травма периартикулярных тканей.
- ОА – остеоартроз.
- Ревматоидный артрит.
- Болезнь Пертеса — рассекающая остеохондропатия головки бедра, чаще диагностируемая у детей.
- Туберкулезный коксит.
- Остеомиелит.
В таких случаях боль в тазобедренной области начинается в суставе, а затем перемещается в мышцы. Однако существуют и периартикулярные заболевания, при которых боли в мышцах тазобедренного сустава являются самостоятельным симптомом:
Бурсит подвздошно-гребешковой синовиальной сумки
Отечность и боль во внутренней зоне бедра, внизу живота в области паха, боль иррадиирует в бедренные мышцы при ходьбе, приседании
Воспалительный процесс в сумке большого вертела тазобедренной кости
Воспаление является следствием остеоартроза, боль локализована в зоне большого вертела и иррадиирует в мышцы бедра
Вертельный бурсит, энтезит вертела
Боль развивается в положении лежа, больной не может повернуться на бок, болевые ощущения в бедренных мышцах появляются при отведении бедра
Тендинит приводящей бедренной мышцы
Типичная спортивная травма, боль локализована в области паха, усиливается в мышцах бедра, ноги при отведении тазобедренного сустава.
Воспаление седалищной сумки, седалищный бурсит
Боль в ягодичных мышцах развивается при приседании, если человек садится на твердую поверхность, симптом усиливается при сгибании бедра
Периформис-синдром, синдром грушевидной мышцы
Боль в мышцах тазобедренного сустава локализована в ягодице или поясничных мышцах, также она может развиваться в области крестцово-подвздошного сустава, в мышцах задней зоны бедра. Боль усиливается в ночное время, при вставании с постели или из положения сидя
Движением локтевого сустава управляют следующие мышцы, в которых может развиться боль:
- Трехглавая мышца – разгибает локоть (супинация).
- Внутренняя плечевая и двуглавая мышцы – сгибают локоть (пронация).
Боль в мышцах локтевого сустава может не быть связана с патологическими процессами. Так у тех, кто усиленно занимается фитнессом, развивает мускулатуру, может наблюдаться неполная супинация (разгибание) локтя из-за гипертонуса сгибателей предплечья, что сопровождается преходящим болевым симптом.
Те люди, которые, напротив, совершенно не уделяют внимание укреплению мышечной ткани, могут ощущать боль в мышцах локтя при пронации (сгибании) вплоть до чрезмерного переразгибания из-за слабости мускулатуры.
Причины, по которым возникает боль в мышцах локтевого сустава, множество, одни из них относятся к физиологическим, обратимым факторам, другие связаны с патологическими процессами, чаще всего в самом суставе. Для уточнения диагностики заболевания кроме общеклинических исследований проводятся функциональные тесты, определяющие положение локтевого сустава, характер боли при проведении теста. Если сгибание больного локтя становится постоянным (компенсаторный легкий сгиб в любом положении тела), это свидетельствует о накоплении экссудата из-за утолщения, воспаления синовиальной оболочки, дегенерации сустава. Когда локоть болит, но сгибается с трудом, человеку легче держать руку выпрямленной, это может указывать на истинные мышечные патологии локтя – миозит, полимиозит и другие заболевания мышечной ткани.
Боль в мышцах локтя. Заболевания мышечно-связочного аппарата:
- Эпикондилит сустава. Дегенеративный процесс воспалительного характера в мышцах, сухожилиях, окружающих локтевой сустав. Чаще всего эпикондилит свойственен музыкантам, теннисистам, тем, чья профессиональная деятельность связана с постоянным движениями рук. Симптомы – боль появляется при нагрузке, в основном при вращении или супинации (разгибании) руки. Пассивные движения такого рода, выполненные врачом с рукой пациента, боли не вызывают, что позволяет быстро исключить артроз или артрит сустава.
- Миотендинит локтя – это воспалительный процесс в сухожилии, постепенно распространяющийся на мышечную ткань предплечья. Причины миотендинита также связаны с профессиональной деятельностью, выполнению ритмичных, однообразных движений рукой. Кроме того, провоцирующими факторам могут быть ревматические заболевания, травмы, растяжения связок, подагра. Симптомы – миотендинит, вызванный ревматизмом, отличается постоянными болями, даже в покое. Другие виды тендинита характерны болью при совершении активных движений при безболезненности пассивных движений. Возможна гиперемия кожных покровов, характерный звук «хруста» в движении.
- Ущемление локтевого нерва – синдром кубитального канала. По сути это травматическая ишемия локтевого нерва, вызванная ударом. Такие ощущения знакомы многим, кто ударялся углом локтя. Если подобная травма совершена при падении (удар сильный) или же повторяется с завидным постоянством, локтевой нерв, проходящий травмированный через канал, сдавливается. Причиной может быть не только травмирование, но и профессиональная деятельность – водители (постоянное переключение рычагов, рабочие, управляющие станками на заводах и так далее. Симптомы при хронической травматизации – онемение кисти, мизинца и безымянного пальца, постепенно нарастает боль. Удар провоцирует ощущение простреливающей боли (симптом Тинеля). Локтевой нерв иннервирует сгибатель кисти, пальцев, ладонные мышцы, то есть боль чаще всего «простреливает» в кисть руки.
- Эозинофильный диффузный фасциит локтя – это системное фиброзное заболевание фасций, соединительных тканей, а также подкожной клетчатки, близлежащих к ней мышц. Диффузный фасциит считается одним из видов склеродермии, следовательно, его этиология изучена недостаточно и не уточнена. Симптомы – постепенное уплотнение дермы, подкожной клетчатки, мягких тканей, что провоцирует заметное ограничение подвижности локтевого сустава, контрактуру, плоть до сгибательной контрактуры пальцев. Специфический признак – спонтанные мышечные боли в зонах уплотняющейся ткани, неровная «апельсиновая» кожа.
- Бурсит – воспаление синовиальной сумки отростка локтя, (бурсы),чаще всего травматического происхождения. Симптомы – увеличение бурсы, отечность, опухание, боль, но без ограничений объема движений. Прогрессирующее воспаление, гнойное, флегмона может спровоцировать симптоматику, схожую с признаками миозита.
Отраженная боль в мышцах локтевого сустава может быть вызвана и остеохондрозом шейного отдела позвоночника, симптоматика в таком случае локализуется по всему предплечью в двуглавой мышце.
Боли в мышцах и суставах не считаются в медицине самостоятельными заболеваниями, скорее они являются сложными, многокомпонентными симптомами. Если учесть, что артралгии и миалгии практически всегда «соседствуют», то определить первопричину болевого ощущения бывает крайне сложно.
Диагностика боли в мышцах и суставах зависит от точности выявления анамнестических и клинических характеристик симптома, от того, когда и при каких обстоятельствах он развивается, а также от комплекса физикальных исследований. Как правило, диагностика сочетанной боли (суставной и мышечной) – это прерогатива врача-ревматолога. Для того, чтобы дифференцировать возможные патологические причины, назначается целый диагностический комплекс, основным показателем которого является стандартный клинический и биохимический анализ сыворотки крови, а также серологические реакции. Для подтверждение или исключение предполагаемого диагноза назначаются рентгенография, томография, подография, УЗИ суставов, артрография возможны и пункции для забора внутрисуставной жидкости для микробиологического и цитологического исследования.
Диагностика боли в мышцах и суставах более подробно:
- Базовые аналитические исследования крови, не являющиеся специфичными, но дающими направление в диагностических поисках первопричины симптома и показывающие степень активности процесса. Показатели СОЭ, белкового обмена, содержание кислых ферментов (протеиназы, фосфатазы, катепсинов, дезоксирибонуклеазы) дают возможность искать начало симптоматики в болезни Бехтерева, ревматизме, полиартрите. Именно эти патологии проявляются сочетанной миалгической и артралгической симптоматикой:
- Анализ крови служит показателем уровня СОЭ как параметра воспалительного процесса. Повышенный уровень скорости оседания эритроцитов (СОЭ) при нормальных границах лейкоцитов всегда является свидетельством ревматического поражения. Если лейкоцита также увеличены, это может быть признаком очагового инфекционного процесса в позвоночнике или суставах. •
- Биохимическое исследование крови при миалгии и артралгии — это показатель СРБ – реактивного белка. Также биохимия выявляет ДФА-пробу, дефиниламиновую реакцию, определяющую количество и качество ДНК — дезоксирибонуклеиновой кислоты как один из показателей вида ревматического заболевания. Анализ показывает наличие фибриногена, холестерина, АСТ и АЛТ-феразы, серогликоидов и многих других элементов
- Иммунологические анализы помогают выявить многие заболевания опорно-двигательного аппарата на ранней стадии, например болезнь Бехтерева, ревматоидного артрита, инфекционное бактериальное воспаление (стрептококковую инфекцию) и так далее:
- Если реакция Валера-Роуза положительна, врач продолжает диагностику в направлении ревматоидного фактора. Также его показателем является наличие антиглобулинового тела в сыворотке крови.
- Проба АСЛ-О, реакция крови с антистрептолизином показывает реакцию иммунитета на предполагаемую стрептококковую инфекцию (инфекционного воспаление суставов, инфекционный полиартрит).
- Система HLA – это показатель ранней стадии болезни Бехтерева, когда в крови (в клеточных мембранах) выявляются HLA-комплексы.
- Определение скорости торможения перемещения (миграции) лейкоцитов способствует выявлению ревматоидного артрита и других видов ревматизма.
- Пунктат синовиальной жидкости необходим при сочетанной симптоматике – боль в суставах и мышцах для определения вида поражения сустава – дегенеративного, травматического или воспалительного. Пункция предполагает иммунобиологические и гистохимические исследования экссудата синовиальной оболочки сустава.
- При подозрении на патологические заболевания позвоночника, костной системы обязательным является рентген, который является важным дифференциальным диагностическим методом. Рентгенография помогает выявить степень тяжести заболевания, стадию процесса и выстроить перспективы лечения, в том числе и прогноз.
- Томография нужна для уточнения локализации предполагаемых очаговых воспалений, деформаций, как правило, в позвоночнике. Также диагностика боли в мышцах и суставах в зоне позвоночного столба предполагает миелографию – контрастный способ обследования позвоночника.
- Ангиография нужна для определения степени предполагаемых атеросклеротических изменений в сосудистой системе, которые в первую очередь провоцируют мышечные боли.
Кроме того, больному могут назначаться такие исследования как:
- Флебография, в том числе внутрикостная.
- Артроскопия при заболевании суставов, особенно коленных.
- Контрастная артрография.
- Контрастная дискография.
- Биопсия.
- Радионуклидное сканирование.
Очевидно, что в основном методы обследования касаются костной ткани, суставов, позвоночника, это обусловлено более точными, специфическими показателями, в отличии от методов, выявляющих мышечные боли. Для уточнения характера миалгии, ее вида, который сочетается с болью в суставах, применяются методы (большие и малые критерии миофасциальной боли, карта триггерных точек при фибромиалгии, тесты, пальпация и стимуляционная алгометрия, радиотермометрия), рекомендованные международной ассоциацией боли.

Терапевтические мероприятия напрямую зависят от степени выраженности симптома и от первопричины, то есть выявленного заболевания. Лечение боли в мышцах и суставах всегда проходит комплексно, так как болевые ощущения локализуются в тканях, имеющих разное строение, гистологию. Поскольку сочетание миалгии и артралгии наиболее типично для ревматоидного артрита и остеоартроза, лечение заключается в курации именно этих заболеваний. Боль может начинаться как в самом суставе, так и в периартикулярных тканях, в данном случае в мышцах, соответственно болевой симптом является ведущим параметром в выборе препаратов и методов для лечения боли. Следует отметить, что терапия подобных сочетанных клинических проявлений всегда требует длительного, порой многомесячного курса. Поскольку причины, провоцирующие миоартралгию, многообразны, лечение предполагает применение препаратов множества фармакологических групп, часто имеющих противопоказания и осложнения. В связи с этим, в ревматологии существуют негласные правила:
- В первую очередь обезболить симптом.
- Эффект от обезболивания должен быть максимально быстрым.
- Препарат для обезболивания должен быть максимально безопасным.
Лечение миоартралгии можно разделить на следующие этапы:
- Симптоматическое лечение:
- Нестероидные противовоспалительные средства.
- Стероидные противовоспалительные препараты.
- Анальгезирующие средства в любой доступной и соответственной симптому форме.
- Базисная терапия:
- Средства, подавляющие активность иммунитета, иммунодепрессанты в течение 2-3-х месяцев, после этого при неэффективности препараты отменяются.
- Могут быть назначены антибиотики при воспалительном процессе инфекционной этиологии.
- Могут быть назначены миелорелаксанты при синдроме гипертонуса мышц.
- Дополнительные методы:
- Иглорефлексотерапия.
- Физиотерапевтические процедуры – магнитно-резонансные, ультразвуковая терапия, бальнеотерапия.
- По показаниям могут быть назначены трициклические или другие антидепрессанты, нейролептики, существенно меняющие ощущения, восприятия болевого симптома.
- Плазмофорез.
- Лимфоцитофорез.
- Электрофорез с диметилсульфоксидом.
- Фонофорез с гидрокортизоном.
- Диетотерапия.
- Лечебная физкультура.
- Санаторно-курортное лечение.
Лечение миалгии, артралгии зависит не только от врачебных рекомендаций и назначений, но и от усилий, мотивации и самоконтроля самого пациента, так как курс терапии может быть очень длительным и порой болезненным. По статистике около 55% больных с подобными жалобами значительно повышают качество своей жизни спустя год комплексного, упорного лечения, более результативные показатели достигаются после 1,5-3-х лет лечения. Иногда курсовой прием препаратов может быть пожизненным, все зависит от генеза болевого синдрома.
Как предупредить заболевания мышц и суставов? Этим вопросом задаются и сами больные, и врачи уже многие столетия. В конце XIX-го века великий физиолог Сеченов детально изучил работу мышц и пришел к выводу, что нормальная функция мышечного и суставного аппарата напрямую связана с нагрузкой и ритмом движений. Соответственно, согласно мнению многих последователей учения Сеченова профилактика боли в мышцах и суставах напрямую зависит от грамотного распределения двигательной активности, оптимального соотношения нагрузки и ритмичности. Кроме того, здоровье мышечной и суставной ткани, как и всего опорно-двигательного аппарата связано с регулярной сменой видов человеческой деятельности. Упрощая, можно сказать так:
- статическое перенапряжение так же, как и чрезмерное рвение в тренировочном процессе, перегрузки – это прямой путь к артралгии и миалгии.
- гиподинамия, бездеятельность так же, как и постоянное, монотонное выполнение однообразных физических действий, это потенциальный риск развития боли в мышечной ткани и суставах.
Перегрузка – это утомление, гипертонус, воспаление, а бездеятельность – это постепенное атрофическое изменение структуры мышечных волокон, следовательно, дегенерация опорно-двигательной системы.
Что касается предполагаемых причин сочетанных мышечных и суставных болей, аутоиммунных ревматоидных заболеваний, то стандартные рекомендации по профилактике болевых симптомов до сих пор не разработаны. Однако практикующие врачи-ревматологи советуют придерживаться таких правил:
- Разумно распределять двигательную нагрузку, при статическом напряжении регулярно выполнять разминки.
- Избегать физического перенапряжения, особенно при занятиях спортом. Комплексы тренировочных упражнений должны быть разработаны специалистами, имеющими глубокие знания анатомии, строение скелетных мышц, опорно-двигательной системы.
- Избегать температурных провоцирующих воздействий – переохлаждения и перегрева.
- Своевременно выявлять и лечить инфекционные заболевания, санировать очаги воспалений, в том числе в носоглотке и зубах.
- Регулярно укреплять и закалять организм, вести здоровый образ жизни.
Вторичная профилактика боли в мышцах и суставах – это комплекс мер по предотвращению рецидивов и осложнений после успешно проведенного лечения: В этом случае необходимо придерживаться следующих рекомендаций:
- Регулярно выполнять комплексы лечебной гимнастики.
- Если врач назначит постоянный прием лекарственных препаратов, следует строго выполнять его рекомендации и не заниматься самолечением.
- Соблюдать определенную ревматологом диету, ограничивающую соль, сахар, жиры, острые блюда.
- Систематически проходить диспансерные осмотры, обследования, особенно перед периодом возможных осложнений.
Обобщая довольно трудную тему боли в мышцах и суставах, можно сделать вывод, что слаженная работа мускулатуры и опорно-двигательного аппарата заложена в человеческом организме самой природой. Очевидно, что от правильного и естественного функционирования этих двух систем зависит практически вся жизнь человека, в качестве аргумента вновь приводим высказывание Ивана Михайловича Сеченова: «Спешит ли девушка на первое свидание, поднимается ли солдат в атаку, сочиняет ли сонеты поэт, в конце концов, все это сводится к одному — к ритмичному или дезорганизованному сокращению мышц». Следовательно, поддержание в тонусе, разумная тренировка мышечного аппарата может обеспечить здоровье суставов и безболезненную двигательную активность, достаточное качество жизни.
источник