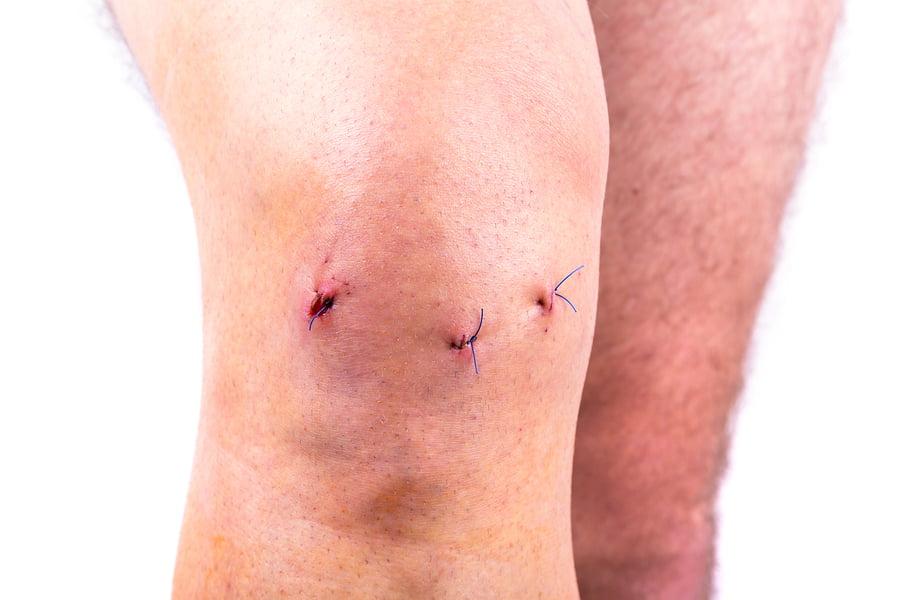
Добрый день!3 месяца назад была сделана артроскопия (пластика ПКС). Сейчас немного отекает в районе коленной чашечки и тянущая боль сзади. Проходила курс ЛФК. При выполнении упражнений для реабилитации, колено отекает.
Сохраняющийся отек-синовиит коленного сустава, усиливающийся после выполнения упражнений, может быть связан с неадекватным курсом восстановительного лечения. Или с неправильными упражнениями.
Обратитесь за консультацией к специалистам по реабилитации Reaclinic – поможем скорректировать реабилитационный комплекс и решить проблему!
Запись со скидкой на прием: info@reaclinic.ru (укажите Ваш номер вопроса #12243).
Позвонить в Reaclinic: (812) 385-58-09.
Был такой расклад, в какой-то день вылетела коленная чашечка, потом через 4 месяца опять вылетела и сделали операцию. Спустя около 5 месяцев она опять вылетела или закололо, точно не понял. Что посоветуете?
Вам необходимо проведение обследование у врача-ортопеда с целью диагностики биомеханических нарушений.
После этого специалист должен назначить Вам курс восстановительного лечения.
После его прохождения, в случае повторения подобных вывихов будет стоять вопрос о новой операции.
Обращайтесь – постараемся Вам помочь!
Запись на прием к специалистам Reaclinic:
info@reaclinic.ru — со скидкой на прием, укажите Ваш номер вопроса #12239.
Позвонить в Reaclinic: (812) 385-58-09.
Здравствуйте) сделал вчера операцию удалили связку. Хотел б узнать, я смогу играть в футбол и нормально ходить?
Не совсем понятно, что Вам сделали. Задайте вопрос врачу, который Вас оперировал , и узнайте о перспективах восстановления.
Получить альтернативное мнение специалистов Reaclinic можно на очном приеме по акции «Второе мнение» — http://www.reaclinic.ru/actions/53.html
Здравствуйте! Два года назад была сделана артроскопия — разрыв двух менисков и передней крестообразной связки. После операции чувствовала себя неплохо. Полгода назад колено начало побаливать, сейчас болит сильно, особенно мучают лестницы, чувство распирания внутри, скрип, скрежет. Кажется, если выпрямлю до конца ногу — она выгнется в обратную сторону. Попасть к травматологу сложно, живу в селе. Есть ли вероятность повторной операции?
Здравствуйте!
Для назначения лечения необходимо провести клиническое и функциональное обследование – это покажет причины Ваших жалоб и позволит выбрать метод лечения.
Для облегчения боли – вспомните упражнения, которые Вы делали после операции, и попробуйте выполнять их. Болевой синдром, который Вы описываете, связан с перегрузкой коленного сустава из-за мышечного дисбаланса ягодиц и бедра. Для устранения данного нарушения необходим осмотр и составление плана восстановительного лечения.
Здравствуйте , два месяца назад была проведена операция , в результате чего удалили мениски и часть связки . Делала упражнения , но все без полку . Нога как будто «деревянная» и ощущение что в колоне что-то есть . Нога часто подламывается и скрипит . С чем может быть это связанно ?
Могу предположить, что либо Вы делаете неправильные упражнения, либо их неправильно выполняете.
Адекватный реабилитационный комплекс нормализует ось коленного сустава, тонус и длину мышц ягодиц, бедер и голеней, — что восстановит нормальную биомеханику и функции коленного сустава, а значит, устранит боль и воспаления.
Приходите на прием к специалистам по реабилитации Reaclinic – поможем подобрать Вам необходимый реабилитационный комплекс и решить проблему!
Запись со скидкой на прием: info@reaclinic.ru (укажите Ваш номер вопроса #12220).
Позвонить в Reaclinic: (812) 385-58-09.
Здравствуйте. У сына 18 лет разрыв крестообразной связки левого колена. Нам назначили операцию. При ренгена обнаружили остеоартроз 1 степени. Вопрос- из-за этого могут отменить операцию?
Здравствуйте! Нет это не является противопоказанием.
Добрый день! 3 месяца назад была проведана синовэктомия коленного сустава (удалена синовиальная оболочка, в связи с ее воспалением), 1,5 месяца ходил на костылях, и сейчас 1.5 месяца хожу без, сгибаю разгибаю ногу, но колено все ровно еще оттекшее, и когда хожу чуть дольше чем обычно в будние дни, то оттек прибавляется, никаких болей нет, но есть легкая хромата при ходьбе, подскажите что это быть? На данный момент мажу колено два раза мазью «Леотон 1000», Спасибо за ответ!
Вы нуждаетесь в проведении комплексного восстановительного лечения.
Для того, чтобы определить методы лечения и дать квалифицированные рекомендации, мы должны провести биомеханический осмотр. После этого врач сможет подобрать для Вас комплекс методов реабилитации (курс специальных упражнений, физиолечения, кинезиотейпирование, балансирововчные платформы и пр.) При адекватной терапии функция коленного нормализуется, и Ваши жалобы пройдут. Обращайтесь.
Подобные восстановительные программы успешно проводят врачи Reaclinic.
Здравствуйте . Галина , 40 лет . 18 февраля2019 получила травму правого колена , заключение МРТ : частичное повреждение передней крестообразной и внутренней боковой связки колена. Повреждение медиального мениска 2 степени по stoller. Синовит , супрапателярный бурсит. Контузионный отек мягких тканей . Три недели носила задний тутор прямой , затем сняли болезненности не было , но колено не сгибалось., ЛФК резутатов не дало ,колено не согнулось и через 1,5 недели , но появились боли и ощущение при попытке согнуть колено что внутри что то ему мешает сгибаться . Сделали инъекцию дипроспана в колено , оно согнулось . Надели ортез наколенник сгибающийся ещё на месяц . В начале мая сняли ортез и я начала жить без него . Все было хорошо 3 месяца , но в августе на фоне общего благополучия начались боли в колене , в бедре (наружная часть бедра как бы ямочкой чуть ниже бедренной кости запала внутрь бедра ) , тянет бедренную и икроножную мышцу ; боль под коленом . Боль проявляется только при ходьбе . Врачи не могут поставить диагноз , предлагают только снова укол в колено дипроспаном . Посоветуйте пожалуйста , что предпринять и опасно ли это ?
Боли в суставе и описанные Вами изменения внешнего вида указывают на несогласованную работы мышц бедра (передней и задней поверхностей), голени и ягодиц, что, собственно, и приводит к перекосу, перегрузке в коленном суставе и запускает воспаление – боль.
Относительно Дипроспана — не рекомендую, это разрушает хрящ сустава и ухудшает прогноз. Адекватное восстановительное лечение – активация ягодичных мышц, четыреххглавой мышцы бедра, растяжки задней поверхности бедра и голени – устранят боль и нормализуют функцию коленного сустава.
Обращайтесь. В Reaclinic работают опытные врачи, специализирующиеся на консервативной терапии (реабилитации) в решении подобных проблем.
Добрый день. Мрт показало что картина повреждения разрыва передней крестообразной связки. Врач с Питера сказал,что она в горизонтальном положении и полюбому нужна операция. Хотя я могу и бегатт и прыгать,но дискомфорт чуть есть и при сесть на кортояки не могу боль.
Если Вы не отмечаете нестабильность в коленном суставе при нагрузках (бег, прыжки и пр.), то для оперативного лечения есть относительные показания. Вам поможет консервативное лечение – восстановление тонуса мышц ягодиц, бедра и голени, растяжки мышц бедра и голени.
В случае если Вы отмечаете неуверенность в ноге, постоянные подвороты, она «подкашивается», возможно, есть показания к оперативному лечению.
Приходите на прием в Reaclinic – на консультации врач проведет осмотр и необходимые функциональные тесты – и сможет назначить необходимое лечение.
Запись:
info@reaclinic.ru
Тел.: (812) 385-58-09.
Добрый день!Была сделана артроскопия правого колена. Пластика пкс 19.07. Я когда встала с дивана без ортеза сзади упал ребёнок и получилось что прям мне на ноги, и я упала назад на диван. Не могло ли что-то случиться с новой связкой от данного инцидента?
Здравствуйте!
Маловероятно, но понаблюдайте за реакцией сустава и покажитесь Вашему врачу.
10 июня была сделана операция по сшиванию заднего рога медиального мениска , после проходил в тутере 1 месяц , проходил процедуры ! Последнию не делю появились боли в коленном суставе отправил. На повторное МРТ.
МР признаки разрыв заднего рога медиального мениска 3й степени по столлер , синовит , супрапателлярный бурсит правого коленного сустава.
А в чем вопрос? Относительно болей можете уточнить у вашего лечащего врача.
В целом после таких операций и длительной иммобилизации любой сустав требует восстановительного лечения, — вероятно, проведение адекватного восстановительного лечения позволит убрать боль и нормализует функцию колена.
Для проведения адекватной реабилитации необходима помощь соответствующего специалиста.
В Reaclinic работают опытные врачи, специализирующиеся на восстановлении суставов.
Обращайтесь – будем рады помочь Вам!
Записаться и пройти реабилитацию можно в один из 6 филиалов в Санкт-Петербурге:
Добрый день! В середине мая была проведена артроскопия ЛКС. Операция прошла успешно, но на сегодняшний день очень беспокоят отеки обоих ступней. В конце дня невозможно нормально обуться. В чем причина и что нужно предпринять в первую очередь для решения данной проблемы. (ЛФК не проходила)
Заране благодарю за ответ!
Возможно, это венозные проблемы, приводящие к отекам — в данном случае необходима консультация флеболога.
Возможно, причина в функциональном ослаблении мышц голеней, что снижает активность мышечного насоса и тем самым способствует появлению отёков.
Для начала Вам следует записаться на прием к хирургу-флебологу. В случае необходимости врач направит Вас дополнительно к специалисту по физической реабилитации.
При прохождении консультации двух специалистов Вы можете воспользоваться скидкой по акции «Двойное преимущество» — http://www.reaclinic.ru/actions/71.html
Здравствуйте!Можете помочь рассшифровать результаты MРТ признаки дегенеративных изменений медиального мениска(111 a-b ст изменения МРС по Stoller)артроз правого коленного сустава 1 ст
Это просто описание МРТ-признаков изменений в мениске — возможное его повреждение через всю толщину, а вот признаки артроза 1 ст. — не описаны. Вам необходима очная консультация врача травматолога-ортопеда.
Специалисты Reaclinic ведут прием в 6 филиалах Санкт-Петербурга.
Для записи свяжитесь с нами:
info@reaclinic.ru
(812)385-58-09
Добрый день. 10.06 сделана артроскопия правого колена. Пластика пкс, сшит латеральний мениск,медиальный закреплен спомощью фиксатора. На 8 неделе появилась скованность колена. Сгибание ноги сидя 110 градусов. Когда начинаю ходить колено
становится железным
По Вашим жалобам Вам не проводится реабилитация — необходимо помимо увеличения объема движений в коленном суставе, укреплять ягодичные мышцы, 4-хглавую мышцу бедра и постоянно детонизировать и растягивать мышцы задней поверхности бедра, иначе восстановление будет тяжелым и длительным.
Специалисты Reaclinic будут рады помочь Вам — обращайтесь!
Запись по тел.: (812) 385-58-09.
Здраствуйте, 1,5 месяца назад была выполнена артросопия колена (парциальная минискектомия трансхондрального разрыва заднего рога медиального мениска, резекция «медиапателярной складки»)
При ходьбе боли нету, но при сгибании, разгибании блокировка колена + на месте прокола при сгибании вылазит толи косточка толи «шышечка»
Относительно «блокировки колена» покажитесь лечащему врачу.
Относительно рубцовоизмененных тканей в местах проколов кожи, — со временем рубцы станут более мягкие и эластичные и дискомфорт уйдет.
Здравствуйте!
Пару дней назад была проведена артроскопия, резекция поврежденной части медиального мениска. Скажите, через какое время можно ждать спад боли в колене, а то и вовсе ее отсутствие?
В послеоперационном периоде назначается комплексное лечение — медикаментозное лечение, локально холод, физиопроцедуры, соблюдение режима активности и сроков начала проведения реабилитации, направленной на восстановление мышечного тонуса мышц, которые двигают оперированный сустав.
Все перечисленное способствует скорейшему восстановлению функции сустава и уменьшению болевого синдрома.
Специалисты по реабилитации Reaclinic имеют большой опыт по восстановительному лечению в послеоперационном периоде.
Записаться на консультацию и пройти реабилитацию Вы можете в одном из филиалов Reaclinic.
Здравствуйте. Неделю назад была проведена артроскопия левого коленного сустава. Был поврежден ( частичный разрыв) медиального мениска с блоком сустава ( до артроскопии прошёл месяц с момента травмы). Сделали резекцию части мениска. Прошла неделя. Ограничения подвижности ноги очень ощутимы. Нога не разгибается и не сгибается, точнее диапазон движения достаточно мал, пот попытках ощутимые боли.Три дня назад начала делать упражнения. Но результат пока не очень ощутим. Кроме того, заметила что колено как то больше отекло. Подскажите пожалуйста , это нормально? Имею ввиду, что ограничена подвижность? что есть отек?Может отек увеличился из за упражнений? (Упражнения делаю дома, особых болевых ощущений не допускаю, делаю все очень аккуратно, по видео)
Отек в области коленного сустава после операции может сохраняться около 7-10 дней, и это может ограничивать движения в коленном суставе, однако использование холода, противовоспалительной терапии, медикаментозной терапии позволяет ускорить уменьшение реакции тканей сустава после операции.
Адекватная реабилитация — активация ягодичных мышц, наружных ротаторов бедра, укрепление и усиление 4-х главой мышцы бедра, икроножных мышц, и растяжки мышц задней поверхности бедра; массаж ягодиц, бедра и голени — еще в большей степени способствуют восстановлению функции колена.
Данную реабилитацию Вы можете пройти в одном из филиалов Reaclinic.
Будем рады помочь Вам!
Тел.:(812) 385-58-09.
Отправьте Вашу заявку на почту и получите скидку на прием:
info@reaclinic.ru
Здравствуйте, сделали операции 04.07.19 Артроскапию на правое колено.После ЛФК пришел домой, начал снимать обувь резко дернул ногу.
сейчас резкая боль под коленом, снова одел тутар.
резкая боль появляется когда поднимая ногу не сгибая ее.
синяков и отеков нет под коленом.
подскажите пожалуйста что случилось ?
Спасибо
Здравствуйте!
Возможно, вы потянули задние мышцы бедра, которые обычно укорочены. Так Вы сделали себе больно.
Локально — холод, массаж задних мышц бедра будут способствовать снятию дискомфорта.
в марте 2019 года была выполнена артроскопия по удалению медиапателярной складки, спустя три месяца после операции во время ЛФК (выполняла приседание на одной ноге) во время разгибания появилась резкая поперечная боль в колене, затем прошла, на третий день после этого стала ломить вся нога, от бедра до стопы, и тянет всю заднюю поверхность ноги, периодически проходит и снова начинает ломить вся нога, подниматься по лестнице и спускаться не больно, сустав горячим не был. К вечеру появляется незначительный отек колена, который не дает полностью разогнуть ногу, Что это может быть?
Необходимо провести клинический осмотр и функциональное тестирование,что позволит выяснить причины появления болей и нарушения функции.
По-видимому, в процессе упражнений Вы не соблюдали технику выполнения и перегрузили боковую мышцу бедра и хамстринги, что и привело к появлению жалоб.
Обращайтесь!
Запись к специалистам Reaclinic:
info@reaclinic.ru
(812) 385-58-09.
Здравствуйте прошу дать совет!
СделалИ операцию артроскопию больше пол года назад .
После операции и ходил много и какие то упражнение начал делать ,всё хорошо было
Но вот до конца не сгибал колено ,и когда хирург сказал согнуть ,радиус разгиба стал больше и всё было хорошо я сгибал до конца .
Но вот приседание на одной ноге на момент 02.07.2019 не могу потому что если чучуть согнуть ногу в колене -боль в местах шрамов после разреза и под ними возле связки спереди ,короче говоря вся сверху область возле чашечки ..
И вот меня интересует :
1.из чего состоит эта оболочка внутри колена под шрамами?возможно ли её как то растягивать как пластелин?
2.оно уже так срослось?эта боль навсегда?
3.не может ли потом какое то воспаление пойти?
4.и кстати начал заниматься потихоньку последний месяц (пару раз в неделю) иногда вообще не занимался-так вот месяц назад я думал уже легче становится,но может ли быть это так сказать боль мышц?
Спасибо)
1. Послеоперационные рубцы действительно могут тянуть и болеть при их натяжении, при крайних положениях коленного сустава — сгибании. Также боли по передней поверхности коленного сустава под коленной чашечкой могут быть связаны с укорочением прямой мышцы бедра при ее слабости.
2. При натяжении и растяжении рубца он болит и может быть локальная воспалительная реакция.
3. Правильная работа с мышцами — реабилитация — ускоряет процесс возвращения к активности.
Вы можете обратиться за очной консультацией к специалистам по физической реабилитации Reaclinic — Вы получите конкретные рекомендации по восстановлению и уменьшению болевых ощущений в Вашем случае.
Записаться на прием Вы можете в один из 6 филиалов.
info@reaclinic.ru — запись через сообщения
Тел.: (812) 385-58-09
Здравствуйте! 27.03.2019г. сделали операцию: Артроскопический артролиз правого коленного сустава. Резекция поврежденной части латериального мениска. Удаление параменисковой кисты. На данный момент сохраняются ноющие боли под коленом и сзади в верхней части «икры». Скажите пожалуйста, нормально ли это!?
Сохранение болевого синдрома в послеоперационном периоде может быть связано с отсутствием реабилитации, нарушении мышечного баланса мышц, отвечающих за движения в коленном суставе.
Нормализация тонуса и длины мышц бедра и голени восстановят нормальную функцию коленного сустава и устранят болевой синдром.
За помощью Вы можете обратиться к специалистам по физической реабилитации.
Здравствуйте,3 месяца была проведена артроскопия. Полностью удален латеральный миниск и частично пкс. Через 14 дней поставили 3 укола Хиалубрикс интервалом 10 дней. Последние 2 недели колено ноет,где-то под коленкой чашечкой. И ощущение что сустав работает «на сухую» чем это может быть вызвано? Пожалуйста подскажите
Могу предположить, что Ваш сустав находится в состоянии напряжения, перегружен за счет дисбаланса мышц, отвечающих за движения в коленном суставе, в частности, укорочена прямая мышца бедра, — это дает натяжение собственной связки надколенника и вызывает «боли под коленной чашечкой».
Адекватный курс реабилитации позволит навести порядок в работе мышц и все нормализуется!
Специалисты Reaclinic помогут Вам быстро и комфортно восстановиться — обращайтесь!!
Добрый день.
Две недели назад мне сделали артроскопию левого коленного сустава. Выписали в день операции (дневной стационар). Колено после операции припухло. Через неделю стали появляться гематомы на тыльной стороне колена (как выше так и ниже колена). На колене образовался выпот. Делали несколько раз пункцию, откачивалась кровь. Сказали ходить в тутере. Прошло две недели. Колено распухает, синяки не проходят. В анализе крови выше нормы тромбоциты и фибриноген. Лечащий врач говорит, что с такими осложнениями сталкивается впервые. Подскажите, может что-то разорвалось после пртроскопии.
Заранее спасибо.
Вы не уточнили, с какой целью проводилась артроскопия. Соблюдали ли Вы костыльный режим? Проводилось ли Вам восстановительное лечение? Каких размеров гематомы ? Какие лекарственные препараты принимали до и после операции?
Рекомендации до ответов на вопросы — тутор, локально холод на коленный сустав, ограничение нагрузки. Необходима активация ягодичных мышц и передней мышцы бедра.
Точную и объективную оценку Вашего состояния и необходимые рекомендации Вы можете получить на очной консультации.
Запись к специалистам Reaclinic: info@reaclinic.ru
Тел.: (812) 385-58-09.
Заключение : MP- картина дистрофических изменений заднего рога медиального мениска IIIa ст. По Stoller; частичное повреждения обеих крестообразных связок , нерезкий супрапателлярный бурсит.
Я так понимаю мне ставят 3а степень по Столлер , но я Читай! Что при этом сильные боли и не полноценная работа сустава ! У меня легкая боль с наружней стороны колена и сустав не много болит при сгебании и разгребании . что делать ? Нужна ли опрерация !?
С учетом вышеприведенного описания МРТ — Вам показана адекватная реабилитация с включением и проработкой ягодичных мышц и мышц бедра и голени — и все наладится.
Относительно оперативного лечения — на данный момент целесообразности нет, если будет проведен курс восстановительного лечения.
Обращайтесь — специалисты Reaclinic будут рады помочь Вам!
Записаться на консультацию со скидкой: info@reaclinic.ru
Информация по тел.: (812) 385-58-09
Здравствуйте! 12 дней назад была проведена артроскопия лкс, удаление хондромного тела, дебридмент хряща медиального мыщелка бедра. Несколько дней дней назад места проколов отекли, пальпируемая уплотнения под ними, присутствует болевой синдром. С чем это может быть связано?
Заранее благодарю за ответ.
Здравствуйте, Ксения!
Это формируются рубцы в местах введения инструментария, со временем эти места станут мягче и безболезненными.
источник
Относительно безопасным и малотравматичным методом лечения патологий коленного сустава является артроскопия. Осложнения после артроскопии возникают редко. В основном причина их появления — несоблюдение дооперационных и послеоперационных врачебных рекомендаций. Негативные последствия такой диагностической и лечебной процедуры могут вызвать инфекции, нарушение правил асептики или врачебная халатность.
Неопасным, эффективным, малотравматичным способом исследования и лечения заболеваний коленного сустава является артроскопия. Хирургический метод исследования осуществляется в целях диагностики и оперативной терапии травм менисков, восстановления связок и разрушений хряща. Во время диагностики в поврежденное колено через небольшой надрез на коже вводится специальный эндоскопический инструмент — артроскоп. В нем вмонтирована маленькая видеокамера и оптические линзы, через которые врач проводит осмотр пораженного участка изнутри.
После артроскопии коленного сустава гипс не накладывается, поэтому период реабилитации занимает мало времени.
Основными преимуществами такого метода являются:
- выявление всех патологических изменений, происходящих в колене;
- обнаружение разрушенных соединительных тканей;
- заполнение образовавшихся трещин специальной жидкостью (она вырабатывается хрящевыми клетками пациента);
- удаление воспаленной соединительной ткани.
После артроскопии на коленном суставе могут образоваться следующие негативные последствия:
Во время операции в исследуемое сочленение может быть занесена бактериальная инфекция.
- воспалительные процессы и нагноение в месте надреза;
- патологические отклонения, вызванные неосторожными действиями врача;
- повреждение нервных окончаний на оперированных участках;
- проникновение инфекции в сустав ноги через артроскоп.
К серьезным последствиям лечебной процедуры относятся травмы нервных волокон, хрящей или менисков. Из-за низкого отверстия для введения диагностической трубки, после артроскопии мениска возникает риск повреждения связок или подкожных нервов. Повредить колено может и грубое неквалифицированное действие врача. При неправильном введении артроскопа в надрез деформируется хрящ, становится больно, увеличивается температура тела. Если во время операции ломаются инструменты, то их части попадают в суставную полость, вызывая дополнительное повреждение колена. Проникновение возбудителей инфекции на коленный сустав во время артроскопии может вызвать нарушение правил антисептики.
Распространенным послеоперационным осложнением артроскопии является инфекционное поражение. Внутрисуставная инфекция может проявляться нагноением сустава или сепсисом. В редких случаях после операции на коленном суставе возникает
Редкое явление в послеоперационном периоде — тромбоэмболия легких.
- грыжа;
- разрыв артерии под коленом;
- закупоривание сосудов (эмболия);
- тромбоэмболия легких;
- альгодистрофия.
После артроскопии часто болит колено, в нем долго слышится хруст, возникает отек и покраснение, наблюдается слабость в мышцах или онемение.
Если после операции прошла неделя, а отек колена стал больше и присутствуют постоянные боли, необходимо срочно обратиться к врачу. После лечебной процедуры надо следить, чтобы поврежденный сустав не накапливал кровь. Если в нем скапливается жидкость, которая затем перемешивается с кровью, то необходима ее срочная откачка. После артроскопии требуется перевязка на 1, 7 и 14-й день. Ее должен делать только специалист, т. к. только он может полностью безболезненно снять бинты и не повредить рану.
Если подвижность сочленения нарушена, то врач может назначить массажные процедуры.
Если боль не проходит и держится долго, то можно принимать анальгетики. Назначить необходимое лекарство может только лечащий врач. При постоянной и сильной нагрузке на поврежденную конечность может возникнуть отек. Поэтому следует иммобилизовать колено и при ходьбе использовать специальные приспособления для поддержания веса тела (костыли). Передвигаться надо сначала медленно, а затем в процессе излечения увеличивать нагрузку на ноги. Рекомендуется прикладывать к больному участку холодный компресс. Если нога плохо сгибается или присутствует тугоподвижность конечности, следует использовать эластичный бинт или проводить лечебный массаж.
После артроскопии функциональность ноги должна окончательно восстановиться. Чтобы предотвратить развитие осложнений необходимо соблюдать асептические правила и контролировать любые патологические отклонения. Если после операции ощущается сильная боль, колено постоянно опухшее и горячее, то следует незамедлительно обратиться к врачу. Рекомендуется проведение простых упражнений — поднимать и опускать выпрямленную ногу 10—15 раз. После артроскопии колена запрещено употреблять алкоголь, переохлаждать конечность или выполнять тяжелые физические упражнения. Только при строгом соблюдении врачебных рекомендаций возможно полное выздоровление.
Возможные последствия удаления мениска коленного сустава
Операция на мениске коленного сустава — одна из самых распространенных в травматологии. Мениск – это хрящевая структура внутри сустава, которая выполняет важную роль амортизатора. Защищая сустав от повреждений, мениск сам довольно часто травмируется, и в большинстве случаев эти травмы лечатся только хирургическим методом.
Боль – это нормальное физиологическое явление живого организма в ответ на травму или оперативное вмешательство, на отек и воспалительный процесс. По своей сути это защитная реакция организма, сигнализирующая о том, что патологический очаг нуждается в лечении и бережном отношении.
После операции на мениске коленного сустава боль также не является исключением, тем более, что сустав имеет довольно сложное строение и множество чувствительных нервных окончаний. Причинами боли в этом случае являются:
- травмирование сустава самим поврежденным мениском еще до операции;
- само оперативное вмешательство, всегда связанное с нарушением целостности тканей сустава в той или иной степени;
- наличие временной отечности суставных тканей после вмешательства;
- наличие воспалительного процесса, выраженного в различной степени.
Из этих составляющих и складывается болевой синдром как последствие операции на мениске. Обычно колено болит непродолжительное время, и боль, постепенно стихая, полностью исчезает со временем.
Совет. не следует предаваться панике, если после выписки из стационара еще какое-то время может болеть колено. Боль постепенно стихнет по мере лечения. Другой вопрос, если возникает усиление боли, то это может свидетельствовать о развитии осложнения – гемартроза (кровоизлияния в сустав), гнойного воспаления, прорезывания швов. В этих случаях нужно немедленно обратиться к специалисту.
Операции на мениске коленного сустава могут быть нескольких видов:
- удаление мениска;
- резекция мениска;
- пластика мениска (сшивание, лазерная пластика);
- замена (имплантация).
Все эти вмешательства сегодня выполняются по новой малоинвазивной технологии – методом артроскопии. Что такое артроскопия? Это – так называемая операция «через замочную скважину», когда не делают больших разрезов и не раскрывают полностью сустав. Все манипуляции на мениске выполняются с помощью оптического зонда с видеокамерой и специальных инструментов, введенных через небольшие надрезы кожи 1-1,5 см. Хирург отслеживает ход своих действий на дисплее, куда изображение происходящего в суставе сканирует и передает видеокамера.
Разумеется, операцию по замене коленного сустава этим способом выполнить нельзя, она требует больших разрезов, а вот для мениска артроскопия подходит как нельзя лучше. Она имеет большие преимущества, состоящие в минимальной травматизации тканей, меньшей продолжительности операции, менее выраженном болевом синдроме и отсутствии противопоказаний как по возрасту, так и по состоянию здоровья.
Совет. если имеется повреждение мениска, и специалист рекомендует операцию, не следует отказываться от нее или откладывать «на потом». Оторвавшийся мениск травмирует ткани сустава, что может привести к развитию артроза, стойкому болевому синдрому и развитию контрактуры (тугоподвижности) сустава.
Во избежание последствий рекомендуется избегать тяжелых физических нагрузок после операции
От болевых ощущений после операции на коленном суставе никуда не деться, они имеют место быть, и это закономерно. Однако уменьшить боль в колене и ускорить процесс восстановления движений можно. Но не следует забывать, что в организме все происходит своим чередом, постепенно. В этой связи уместной будет крылатая фраза великого комбинатора Бендера – «скоро только кошки родятся».
Как правило, после подобных операций врачом назначается реабилитационное лечение, которое включает и обезболивающие, и противовоспалительные препараты, и физиотерапевтические процедуры, и дозированную нагрузку. Все это входит в программу восстановления после операции на мениске. и для каждого пациента она составляется индивидуально.
Одному больному еще какое-то время понадобится иммобилизация (шина) сустава, другому же показана более активная тактика – разработка колена. Все зависит от характера патологии и метода вмешательства – открытым оно было или артроскопическим. В любом случае эти вопросы решает только специалист-травматолог, а любая «самодеятельность» или какие-либо неординарные советы извне могут лишь навредить. Также врач подберет оптимальный вариант обезболивающих и противовоспалительных таблеток и их дозу, лекарства-хондропротекторы и витамины для восстановления суставного хряща.
Даже при успешном и быстром ходе процесса восстановления боль в колене может в дальнейшем периодически возникать при чрезмерной физической нагрузке, при перемене погоды, повышении температуры тела – за счет небольшого отека суставных тканей, и ее можно устранить приемом анальгетиков.
Боль в колене после операции удаления мениска – явление физиологическое и временное. При регулярном посещении специалиста, прохождении обследования и тщательном выполнении пациентом всех рекомендаций по восстановительному лечению, болевой синдром может полностью исчезнуть.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом! Вы можете записаться на платный прием. выбрав врача и нажав на кнопку «записаться».
Больше информации по теме:
Операции на колене обычно не представляют сложности ни для специалистов, ни для пациентов. Но бывает и так, что последствия удаления мениска коленного сустава еще долго беспокоят прооперированного человека. Необходимо рассмотреть, чем объясняются эти неприятные явления.
Одно из основных последствий операции — боль в колене. Во многом ее проявления объясняются видом хирургического вмешательства, которое использовалось для лечения сустава. На сегодняшний день применяются операции по удалению мениска 2 видов. Это артроскопия и артротомия.
Первая представляет собой малоинвазивную манипуляцию, в ходе которой в коленный сустав через несколько проколов в коже и тканях вводятся хирургические инструменты и артроскоп.
Вторая операция открытая, она требует полного рассечения тканей. По окончании манипуляции хирурги наносят швы, что способствует возникновению отечности пораженного места. Артротомия характеризуется длительным реабилитационным периодом, в течение которого пациент может испытывать интенсивные болевые ощущения. При артроскопии неприятные симптомы менее выражены.
Что делать, если болит колено после операции на мениске? В первую очередь надо проинформировать врача об ухудшении состояния. От неприятных ощущений избавляются с помощью антибиотиков и обезболивающих средств. Каждый препарат должен подбираться строго специалистом с учетом тяжести травмы больного, индивидуальной переносимости его организмом составляющих медикаментозных препаратов. В обязательном порядке учитывают возможные побочные действия и противопоказания лекарств.
Существует простой и доступный способ, который поможет уменьшить боль в ноге после удаления мениска. Требуется заморозить в холодильнике пакет с водой и прикладывать лед к приподнятой конечности. С этой же целью можно использовать и другие холодные предметы. Если боль не проходит в течение длительного времени, необходимо показаться врачу: это состояние может являться симптомом развивающихся постоперационных осложнений.
Одно из них — посттравматический артроз. Он нечасто, но все же встречается после артроскопии мениска. Причиной патологии становятся рубцы, возникшие на рассеченных тканях. Они препятствуют кровообращению в оперированном суставе, что со временем приводит к нарушению конгруэнтности (соответствия) поверхности костных элементов.
Нередко причиной боли становится воспалительный процесс, вызванный каким-либо раздражителем. Таковые подразделяются на 3 вида:
В первом случае состояние развивается вследствие наличия инородных тел, оставшихся в колене, где было проведено удаление мениска. Это части хрящей, костей и т. п. В двух других задействованы иммунная система организма и проникновение в рану инфекционных агентов.
Самым грозным постоперационным состоянием признан гнойно-воспалительный процесс. Он может возникнуть как сразу после вмешательства, так и по истечении 2–2,5 месяцев реабилитационного периода. Основные симптомы воспаления заключаются в повышении температуры тела (более 38°С), сильной боли, покраснении травмированного места. Развивается отек, который мешает человеку пользоваться конечностью.
Лечение назначается врачом после проведения диагностических процедур и определения состояния.
Симптомом возникновения осложнений после удаления мениска становится скопление синовиальной жидкости в колене. В норме эта субстанция служит для смазки хрящей и костных элементов. Но под воздействием травмирования при операции или воспаления ее вырабатывается слишком много, что приводит к негативным последствиям.
На то, что в суставе скапливается излишняя жидкость, указывают следующие признаки:
- видимая припухлость коленной области;
- сильная отечность;
- повышение температуры кожи и тканей в больном месте;
- покраснение кожных покровов в области колена.
Характер боли, возникающей при синовите, зависит от формы патологии. При остром течении боль пульсирующая, она не дает человеку передвигаться. Недуг в хронической форме почти не сопровождается болезненностью, неприятные ощущения могут возникать изредка и быть умеренными.
Если синовит характеризуется нагноением, то человека сопровождает чувство, что колено распирает изнутри. Оно возникает не только при движении, но и в состоянии покоя.
Синовит подразделяется на 2 вида и может быть серозным или гнойным. После резекции тканей, как правило, развивается второй. Он характеризуется наличием в бурсе (синовиальной сумке) большого количества экссудата с включениями крови и гноя.
При отсутствии лечения такое постоперационное осложнение может привести к разрыву капсулы сустава и последующему заражению костных и хрящевых элементов. А это, в свою очередь, ведет к деформации колена и сепсису.
Врач определяет методы лечения после проведения ряда диагностических процедур, среди которых:
- УЗИ пораженной области;
- рентгенография;
- МРТ.
В некоторых случаях назначается аспирация — откачивание экссудата из больного колена — для проведения анализа и определения состава жидкости.
В основном лечение осложнения проводится с помощью медикаментозной терапии, но в особо серьезных ситуациях пациенту вновь приходится лечь на операционный стол. Под местной анестезией производится откачка экссудата и введение антибиотиков или кортикостероидов, цель которых — снятие воспаления в коленном суставе.
Удаление мениска редко приводит к развитию серьезных осложнений, но, несмотря на это, прооперированный человек должен строго соблюдать рекомендации врача и не слишком нагружать больной сустав в период реабилитации.
Мне 18 января сделали артроскопию коленного сустава, в связи с повреждениями мениска, внутренней боковой связки, синовита, с подозрением на кисти Беккера, прошло ровно 2 месяца, но у меня боли, такие как были и до операции, не проходят, врач еще говорил, что за счет указанных повреждений начался процесс стирания хряща на суставе, я занимаюсь упражнениями, ходила на костылях, с палочкой, хожу с наколенником и очень в тревожена продолжающимися болями, еще врач сказал, что у меня большая раневая поверхность после операции, на больничном была 2 месяца, как сказал врач это связано с теми моментами, что изложены в протоколе операции и врачебными рекомендациями, подскажите, пожалуйста, если имеющиеся в настоящее время боли, это нормально — буду дальше ждать, когда пройдет, если нет, скажите к кому можно обратиться, очень буду ждать от вас ответа, с уважением, Ольга.
Здравствуйте, Ольга. Судя по описанию протокола артроскопии, помимо повреждений околосуставных мягких тканей сустава, имеют место явления остеоартрита. Остеоартрит — это заболевание суставов, при котором наблюдается процесс деградации хряща и развитие воспаления. Заболевание это длительно протекающее и со временем поражающее многие суставы. Исходя из этого, терапия должна быть системной, направленной на восстановление повреждённых хрящевых структур и препятствие прогрессированию болезни. Было бы очень информативно, если бы вы прислали протокол артроскопии и данные вам рекомендации, чтобы мы смогли откорректировать их при необходимости, а также описали, беспокоят ли вас другие суставы. Пока принимайте ситуационно нестероидные противовоспалительные препараты (НПВП), желательно селективные ингибиторы ЦОГ-2: Аркоксиа, Целебрекс. Ситуационно — это значит, болит — пьёте, не болит — не пьёте. Продолжайте упражнения. Лечение обычно длительное, но мы должны удостоверится, что оно корректно. Всего вам доброго! С уважением, Войнова Ю.В.
Спасибо за ответ, маловероятно, что мне дадут протокол операции, но я завтра иду на послеоперационный прием к ортопеду, который оперировал, попробую взять, остеоартроз пока не ставили, сказали что есть артроз коленных суставов, действительно, заболела и другая нога и тазобедренные суставы, но я связываю это с длительной нагрузкой на другую ногу и позвоночник, мне 57 лет и рост у меня 180, простите, Вы не ответили, то что у меня сейчас боли и отек, через 2 месяца после операции, это нормально или это уже навсегда? И еще есть ли смысл при всем этом обратиться в клинику Бубновского?
После операции боль и отек могут сохраняться довольно длительное время, это зависит от объёма и характера вмешательства. Тут вам, действительно, целесообразно обратится с этим вопросом к вашему хирургу (только он знает все нюансы хирургического вмешательства). Артроз коленных суставов это и есть остеоартрит по современной классификации. Вполне вероятно, что имеет место сочетанная патология (травматического и дегенеративного характера), которая будет прогрессировать и вызывать болевые ощущения и дальше. Я бы рекомендовала решить вопрос о назначении хондропротекторов в постоянном режиме. Неплохо было бы выполнить рентген других беспокоящих суставов. Что касается клиники Бубновского, отвечу так: при истинном артрозе (остеоартрите точнее!) значительного улучшения ждать не стоит, в принципе, вы можете продолжать заниматься дома без фанатизма и добиться похожих результатов. Но обычно умеренной физической нагрузки достаточно, главное — регулярно. С уважением, Войнова Ю.В.
источник
Среди всех ортопедических операций артроскопия считается наименее инвазивной. Тем не менее ее проведение сопряжено с определенным риском. По статистике, артроскопические вмешательства сопровождаются развитием осложнений в 0,6-1,7% случаев. Вероятность появления нежелательных последствий напрямую зависит от сложности операции. Реже всего они возникают при диагностической артроскопии, наиболее часто – при неполной медиальной менискэктомии.
Любопытно! Риск развития осложнений не зависит от опыта хирурга и пола пациента. Однако определенную роль играет возраст больного. Известно, что у лиц старше 50 лет нежелательные последствия возникают намного чаще, чем у молодых людей.
Таблица 1. Частота развития различных осложнений артроскопии.
Факт! В плане развития осложнений наиболее опасными считаются операции на менисках, синовиальной оболочке, передней и задней крестообразных связках. При этих хирургических вмешательствах у больных чаще всего возникает гемартроз, инфекционные и тромботические осложнения.
Чтобы получить доступ к медиальному мениску хирурги искусственно расширяют суставную щель перед артроскопией. Для этого они используют специальные держатели ноги и силовую тягу. Проведение подобных манипуляций может приводить к повреждению связок коленного сустава (0,04% всех артроскопий). Отметим, что у большинства пациентов страдает медиальная коллатеральная связка, которая располагается с внутренней стороны колена.
Легкие растяжения или надрывы связок вызывают боль в колене и могут сопровождаться лигаментитом. Избавиться от неприятных симптомов помогают обезболивающие средства (Диклофенак, Ибупрофен) и временная иммобилизация колена.
Для профилактики кровотечения во время артроскопии врачи накладывают на ногу больного жгут. К сожалению, его длительная экспозиция может спровоцировать временный паралич нижней конечности. Для патологии характерно непродолжительное нарушение сократительной способности мышц и двигательных функций ноги.
Таблица 2. Риск развития пареза в зависимости от возраста пациентов и времени наложения жгута.
| Низкий | Наблюдается у пациентов моложе 50 лет, которым накладывали жгут менее чем на 40 минут. Прогнозируемая частота осложнений у таких больных составляет 7,6%. |
| Средний | Характерен для лиц моложе 50 лет со временем экспозиции 40-60 минут и лиц старше 50 лет с временем экспозиции менее 40 минут. Среди данной группы больных парезы развиваются в 10-16% случаев. |
| Высокий | Равняется 28% и более. Характерен для всех пациентов, которым жгут накладывали более чем на 60 минут. |
Таким образом вероятность временных парезов гораздо выше среди пожилых людей. Больше рискуют и те пациенты, которым выполняли сложные длительные операции. Избежать появления нежелательных осложнений можно путем сокращения времени наложения жгута.
Факт! Временные парезы обычно неопасны и хорошо поддаются лечению. Для борьбы с ними используют лечебную физкультуру, массаж и физиотерапевтические процедуры.
Возникает вследствие утечки ирригационной жидкости при наличии дефекта в суставной капсуле. Развитию патологии способствует повышение ирригационного давления и блокада дренажа. Компартмент-синдром сопровождается отеком мягких тканей и резким повышением внутрифасциального давления. Как правило, он приводит к некрозу мышечной ткани и появлению контрактур в послеоперационном периоде.
Компартмент-синдром лечат консервативно. Больным назначают анальгетики (Трамадол, Кеторолак), противоотечные (Фуросемид, Маннит) и противоишемические средства (Актовегин). Также им вводят препараты, которые улучшают реологические свойства крови (Реополиглюкин, Реосорбилакт) и снимают сосудистый спазм (Циннаризин). При неэффективности консервативной терапии пациентам делают операцию – декомпрессионную фасциотомию.
Во время артроскопического вмешательства хирург может повредить любую структуру коленного сустава. Чаще всего это происходит при использовании острого троакара, недостаточном расширении суставной щели, плохой видимости или попытках врача выполнить «слепые» манипуляции.
Во время артроскопии могут пострадать:
- мениски;
- суставные хрящи;
- крестообразные связки;
- капсула сустава.
Повреждение интрасиновиальных структур очень опасно и может иметь тяжелые последствия. Оно способно спровоцировать утечку ирригационной жидкости, деформацию менисков или внутрисуставных связок, развитие деформирующего остеоартроза в послеоперационном периоде и т.д. Естественно, в будущем все это приведет к наружению функций коленного сустава.
Если хирург вовремя заметил травму связок, менисков или суставной капсулы – он может сразу же ее устранить. К сожалению, сделать это получается не всегда.
В последние годы происходит все реже благодаря совершенствованию артроскопического оборудования. Если поломка инструмента все же случилась – врачи немедленно останавливают ирригацию и аспирацию. Затем они аккуратно удаляют отломленный фрагмент с помощью специального оборудования. Если кусочек небольшой и труднодоступный – его могут оставить в синовиальной полости.
Возникают очень редко, всего в 0,06-0,08% случаев. Неврологические расстройства могут развиваться из-за применения жгута или на фоне компартмент-синдрома. Причиной повреждения сосудов чаще всего выступает неосторожное обращение хирурга с инструментами. Как известно, подколенная артерия располагается очень близко к задней капсуле коленного сустава. Следовательно, рассечение последней нередко сопровождается нарушением целостности сосуда.
Структура повреждений различных нервов при артроскопии:
- подкожный – 84%;
- малоберцовый – 10%;
- бедренный – 6%;
- седалищный – 6%.
Факт! Ишемические и тракционные повреждения нервов хорошо поддаются лечению. А вот при нарушении их анатомической целостности устранить неврологические расстройства практически невозможно.
Ярко выраженный болевой синдром возникает после синовэктомии, внутрисуставной реконструкции связок и операций на менисках. В раннем послеоперационном периоде боль купируют с помощью опиоидных анальгетиков или внутримышечных инъекций нестероидных противовоспалительных средств (Кеторолак, Диклофенак). В дальнейшем НПВС могут назначать в виде таблеток.
У некоторых пациентов боли в колене могут появляться через несколько после артроскопии. Этот симптом нередко свидетельствует о развитии деформирующего остеоартроза. Причина этого – интраоперационное повреждение суставных хрящей.
Совет! Если после артроскопии вас длительное время беспокоит боль в колене – сделайте УЗИ или МРТ. Исследование поможет выявить патологические изменения в коленном суставе и поставить диагноз.
Обычно развивается из-за повреждения восходящей латеральной артерии, огибающей бедренную кость. Гемартроз лечат путем артроскопического промывания синовиальной полости и внутрисуставного введения местного анестетика (Лидокаин, Новокаин) с адреналином. После этого на колено пациента обязательно накладывают давящую повязку.
Скопление крови в капсуле.
Встречаются редко благодаря низкой травматичности процедуры и непродолжительной иммобилизации пациента. Примечательно, что тромбозу глубоких вен нижних конечностей больше подвержены лица старше 40 лет. Профилактику и лечение патологии проводят по стандартных медицинских протоколах.
Инфекционные осложнения встречаются редко, всего у 0,1-0,42% пациентов. Возбудителем септического артрита чаще всего выступает золотистый стафилококк. Заболевание протекает остро и обычно не вызывает трудностей в диагностике. В редких случаях оно может иметь подострое, более «коварное» течение.
Классические признаки септического артрита:
- острая боль;
- выраженный отек;
- покраснение кожи;
- лихорадка;
- повышение СОЭ и нейтрофильный лейкоцитоз в крови.
Отметим, что отсутствие типичных симптомов артрита еще не говорит о полном здоровье пациента. Исключить инфекцию можно лишь с помощью бактериологического исследования синовиальной жидкости. Анализ необходимо делать при малейшем подозрении на септический артрит.
При артроскопических вмешательствах врачи могут не назначать пациентам профилактическую антибиотикотерапию. Это, как и внутрисуставное введение кортикостероидов во время артроскопии, повышает риск инфекционных осложнений.
Лечение септического артрита может занять от нескольких дней до 6 недель. В некоторых случаях больным достаточно парентерального введения антибиотиков. Иногда пациентам требуется промывание и дренирование полости сустава. Выбор тактики лечения обычно зависит от тяжести артрита.
Скопление выпота в синовиальной полости – это привычное явление, которое редко превращается в проблему. По разным данным, неинфекционный воспалительный процесс в суставе развивается в 2-15% случаев. Его лечат консервативно, с помощью временной иммобилизации конечности, давящей повязки и нестероидных противовоспалительных средств.
Представляет собой патологическое отверстие в суставной капсуле в месте ее прокола во время артроскопии. По статистике, формируется на третий-шестой день после операции. Не требует специального лечения. Все, что требуется пациенту при появлении фистулы, – временная иммобилизация колена до ее закрытия.
Может возникать при любых повреждениях колена, в том числе и после артроскопических операций. Предполагается, что синдром имеет рефлекторную природу и возникает из-за повреждения вегетативных нервных волокон подкожного нерва. Синдром может развиваться в любом возрасте у представителей обоих полов, однако чаще всего им страдают женщины 40 лет.
Клинические проявления данной патологии очень вариабельны. Чаще всего синдром проходит три фазы развития (вазодилятации, вазоконстрикции, атрофии) и приводит к артрофическим изменениям кожи, мышц, параартикулярных тканей. Практически у всех больных с КРБС в итоге формируются контрактуры коленного сустава. Отметим, что рентгенологические изменения у пациентов выявляют спустя 2-8 недель после появления первых симптомов.
Нога не разгибается полностью.
- хроническая боль в нижней конечности;
- выраженный отек мягких тканей;
- изменение цвета кожных покровов;
- повышенная чувствительность кожи в области колена;
- остеопороз, который выявляют с помощью рентгенографии.
Комплексный регионарный болевой синдром лечат консервативно, с помощью психотерапии и медикаментозных средств. Больным назначают противосудорожные средства, антидепрессанты, миорелаксанты, НПВС, бисфосфонаты, кальцитонин, витамины группы В и препараты, улучшающие венозный отток. Пациентам нередко выполняют блокаду звездчатого ганглия или поясничную симпатическую блокаду.
Лечение КРБС эффективно лишь в том случае, если его начали в первые 3 месяца после появления первых симптомов. Если этого не произошло – у больного появляются необратимые изменения в нервах, мышцах и костях.
Обычно развивается после сложных реконструктивных операций. Характеризуется значительным нарушением подвижности надколенника. Причина – патологическое разрастание соединительной ткани в области пателло-феморального сочленения. Заболевание лечат консервативно, с помощью лечебной физкультуры и нестероидных противовоспалительных средств. Если это не помогает – образовавшиеся спайки рассекают хирургическим путем.
источник
Малоинвазивные эндоскопические операции широко используются для диагностики и лечения различных патологий и травм крупных суставов. Проведение артроскопии показано пациентам с повреждением менисков и связок, деформирующим гонартрозом и артритами коленного сустава. Осложнения после артроскопии коленного сустава возникают в менее 1,5% случаев, но эти состояния могут потребовать длительного серьезного лечения.
Артроскопия коленного сустава проводится под местным или общим наркозом в зависимости от состояния пациента и тяжести заболевания. Операция осуществляется через несколько проколов длиной 5-8 мм, в которые вводится эндоскоп и хирургическое оборудование. Диагностические манипуляции занимают в среднем 1 час. При необходимости проведения лечения (восстановление мениска, устранение повреждений хрящевой ткани и связок, удаление выпота и гноя) длительность процедуры может составлять 2-3 часа.
Обычно пациенты покидают стационар уже в день операции, в редких случаях требуется госпитализация в течение 2-3 суток. Успех артроскопии во многом зависит от качества послеоперационного ухода и соблюдения врачебных рекомендаций. Однако, несмотря на безопасность и малую травматичность процедуры, на протяжении 1-2 недель после ее проведения могут наблюдаться следующие симптомы:
- Локальная ноющая боль, отдающая в бедро и голень;
- Дискомфорт, ощущение инородного тела, частичное онемение мышц;
- Выраженный отек и покраснение кожных покровов вокруг коленного сустава;
- Сухой хруст в колене во время движения;
- Повышение общей температуры тела до 37,5-38,0 °С.
Все эти проявления являются нормой и бесследно проходят при строгом соблюдении врачебных рекомендаций в послеоперационный период:
- Для предотвращения отека коленного сустава после артроскопии в первые сутки прикладывать сухие компрессы со льдом каждые 1,5-2 часа, пить назначенные врачом болеутоляющие и противовоспалительные средства;
- В течение 3-4 дней полностью обездвижить прооперированную конечность наложением тугой фиксирующей повязки от стопы до середины бедра. На протяжении недели передвигаться с помощью костылей или других приспособлений. Через 7-10 дней разрешается вставать на больную ногу и постепенно повышать нагрузку на сустав;
- Для полного восстановления работоспособности коленного сустава проводить физиотерапевтические процедуры, массаж и ЛФК под наблюдением специалиста.
Если после артроскопии отек не спадает в течение длительного времени, усиливается и нарастает боль, ухудшается общее самочувствие, необходимо немедленно обратиться к врачу.
Вероятность развития неблагоприятных последствий зависит от сложности проведения процедуры. В группе риска оказываются пожилые люди старше 50 лет, пациенты с тяжелыми поражениями тканей и сопутствующими патологиями. Рассмотрим основные осложнения после операции на коленном суставе и методы их устранения.
Согласно медицинским исследованиям, одним из наиболее частых ранних последствий артроскопии является гемартроз колена – скопление крови в суставной полости. Патологическое состояние развивается в результате повреждения артерии, огибающей бедренную кость. Нарушение сопровождается тянущей болью, ощущением распирания, покраснением, отеком и значительным увеличением колена. Прооперированная нога не выпрямляется до конца, функции сустава нарушены. Заподозрить гемартроз также можно в случае, если у пациента опухло колено сверху, и отек не проходит или увеличивается в течение 7-10 дней после операции.
Лечение нарушения включает в себя проведение следующих манипуляций:
- Пункция и извлечение содержимого капсулы;
- Промывание суставной полости препаратами для снятия воспаления;
- Внутрисуставное введение анестетика (Новокаин, Лидокаин);
- Наложение давящей повязки и иммобилизация конечности до полного восстановления.
Ограничение сгибания и разгибания конечности (контактура) также представляет собой распространенное послеоперационное нарушение. Уменьшение объема движения часто сопровождается деформацией костного сочленения. Причиной контактуры коленного сустава является образование спаек из соединительной ткани в результате длительной иммобилизации конечности или невыполнения врачебных требований в послеоперационный период. Вероятность развития осложнения повышается при разрывах внутренней боковой связки и других тяжелых повреждениях мениска.
Для восстановления полного объема движения в прооперированной конечности следует выполнять физические упражнения. Начиная с 3-4 дня после операции, необходимо сгибать и разгибать ногу в колене по 3-5 минут не менее 5 раз в день, постепенно увеличивая нагрузку.
Если у пациента полностью не сгибается и не разгибается колено через 2-3 месяца после артроскопии, можно говорить о развитии стойкого спаечного процесса. В этом случае может потребоваться повторная операция и длительное физиотерапевтическое лечение (ударно-волновая терапия, электрофорез, массаж).
При отсутствии достаточной иммобилизации прооперированной конечности и чрезмерной нагрузке может развиться выпот. В суставе скапливается жидкость, преимущественно лимфа, иногда с примесью крови. Примерно в 2-3% случаев содержимое капсулы инфицируется с образованием обширного абсцесса. К основным симптомам выпота относится:
- Отек тканей вокруг коленной чашечки;
- Скованность, невозможность полностью выпрямить ногу;
- Боль во время движения.
При наличии признаков патологии проводится пункция коленного сустава с последующим извлечением его содержимого, промывание капсулы раствором Новокаина и наложение повязки.
Для предотвращения развития выпота после хирургического вмешательства пациенты должны возвращаться к привычным нагрузкам к моменту полного заживления артроскопических проколов (на 10-14 день). Военнослужащие, спортсмены и работники тяжелого физического труда могут приступать к основной деятельности через 3-4 недели.
Патология представляет собой воспаление синовиальной оболочки коленного сустава с образованием жидкости. Нарушение проявляется ноющими болями, увеличением колена в объеме, отечностью. Инфекционный синовит после артроскопии коленного сустава сопровождается повышением температуры тела, ухудшением общего состояния. При отсутствии своевременного лечения заболевание может перейти в хроническую форму и привести к развитию вывихов и потере подвижности ноги.
Если после артроскопии сильно распухло колено, производят пункцию сустава с откачиванием жидкости. Пораженные ткани обрабатывают антисептиком, накладывают тугую повязку. При гнойном синовите показана терапия антибиотиками и противовоспалительными препаратами. После устранения острых симптомов осложнения проводят курс физиопроцедур (магнитотерапия, фонофорез, электрофорез).
Если у пациента на протяжении долгого времени болит колено после артроскопии мениска, можно говорить о развитии следующих осложнений:
- Ишемия мышц ноги (временный паралич). Ноющая боль, сопровождающаяся частичным онемением и ограничением подвижности, возникает в результате длительного или слишком тугого наложения жгута. Вероятность развития ишемии наиболее высока у пациентов пожилого возраста. В качестве основных методов лечения осложнения применяют массаж, ЛФК и физиопроцедуры;
- Повреждение тканей внутри сустава. Чаще всего осложнение возникает в результате ошибки хирурга, недостаточного расширения суставной щели и выполнения любых манипуляций вслепую. Пострадать могут как костные структуры, так и окружающие их мышцы, связки и хрящи. В результате повреждения тканей во время артроскопии развивается стойкий болевой синдром, отек, потеря подвижности. Для устранения неблагоприятных последствий требуется проведение повторной операции;
- Деформирующий остеоартроз суставов. Причиной патологии является нарушение структуры хряща во время операции. Боль появляется через 3-5 дней после артроскопии. Пациентам назначается медикаментозная терапия противовоспалительными препаратами, массаж и физиопроцедуры;
- Комплексный региональный болевой синдром. Осложнение чаще всего возникает у женщин старше 40 лет вследствие повреждений подкожных нервных волокон. Пациенты жалуются на постоянные тянущие боли под коленом, частичную потерю подвижности, изменение цвета кожных покровов. При отсутствии лечения синдром приводит к постепенной атрофии мышц ноги, необратимым поражениям нервной и костной ткани. Больным назначают миорелаксанты, противовоспалительные и противосудорожные средства, витамины группы В, препараты, стимулирующие венозный отток.
Артроскопия коленного сустава является безопасной процедурой с минимальной вероятностью развития осложнений. Чаще всего последствия хирургического вмешательства связаны с нарушением послеоперационного ухода и тяжелой степенью патологии. При своевременно начатой терапии прогноз благоприятный.
источник