Возможность нормального функционирования суставов человеческого тела становится в большинстве случаев основополагающим аспектом, определяющим качество жизни индивидуума как трудовой, так и социальной. Одним из самых крупных и несущих опорную нагрузку костных сочленений является коленное и, как правило, оно чаще всего подвергается различным травмам и патологическим процессам.
Чтобы вовремя диагностировать заболевание или обнаружить мельчайшие деформации зачастую назначается рентген коленного сустава, способный обеспечить врача необходимой информацией для последующей терапии. Данный метод позволяет быстро, качественно и без предварительной подготовки получить полную картину состояния органа в нескольких проекциях.
Ни для кого не секрет, что рентгеновский снимок – это результат своеобразного просвечивания специального излучения, открытого в позапрошлом веке немецким физиком Вильгельмом Конрадом Рентгеном. Особенности данного вида излучения, обеспечивающие создание картин обследуемых органов заключаются в способности проникать в различные ткани организма и дифференцировать их в зависимости от плотности.
Так, рентгенография коленного сустава позволяет отчетливо визуализировать на снимках костную ткань, предугадать состояние мягких тканевых структур, а при особо качественной аппаратуре и само сухожилие. Хрящевые образования недоступны при рентгеновской диагностике, и о толщине хряща можно сделать вывод лишь по расстоянию между костями.
Отличительной особенностью рентгеновских лучей считается их способность к рассеиванию, что подтверждается уменьшением исследуемого объекта на снимке при его приближении к источнику излучения. И соответственно, наоборот, увеличением при отдалении от генератора лучей. При создании снимка с близкого расстояния обследуемый орган визуализируется гораздо четче.
О вреде рентгеновского излучения всегда ходит много разговоров и даже споров, но, с точки зрения науки, все разногласия сводятся к точным цифрам. Так, рентген колена приводит к облучению в 0,001 мЗв (миллизиверт), что идентично полученным человеком лучам в течение стандартного дня при проживании в обычной по меркам радиационного поля местности.
Если, например, сравнить с рентгеном кишечника, при котором человек получает облучение 6 мЗв, соответствующее солнечной радиационного фона за 2 года, можно сделать вывод насколько рентген коленного сустава безопаснее для пациента. А если учесть возможные осложнения при отсутствии своевременной диагностики, то необходимость ее в разы увеличивается.
К тому же известно достаточно способов вывести полученную радиацию из организма, не требующих каких-либо усилий для пациента. Для этого с успехом применяется молоко, зеленый чай, красное вино, натуральный виноградный сок. Такие методы стоит применять при частых прохождениях рентгена, например, при контроле эффективности назначенной терапии.
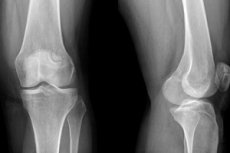
Данное обследование в большинстве случаев становится довольно информативным для врача, потому что показывает рентген коленного сустава не только само костное сочленение, но и части бедренной и большеберцовой кости, которые его образуют. Также становятся доступными к визуализации малоберцовая кость, коленная чашечка, и поэтому если уже назначается такая процедура, то ее обычно проводят как минимум в двух проекциях – прямой и боковой.
На рентгеновском снимке колена хорошо диагностируются различного вида травмы, которым периодически подвергаются суставы многих людей. Это могут быть:
- Нарушение целостности костей – переломы, трещины, вдавления. Как правило, небольшие трещины и вдавления отчетливо становятся видны только через несколько дней после травмы, и поэтому в первые дни сложно поддаются диагностике.
- Вывихи – изменение расположения костей относительно друг друга, вследствие чего суставные поверхности перестают соприкасаться (соответствовать норме).
- Разрыв или растяжение связок – на снимке будет визуализироваться увеличение щели между костями, образующими сустав колена.
- Повреждение (смещение) коленной чашечки, при котором иногда диагностируется ее сухожилие, особенно если оно склерозировано (уплотнено) или аппаратура довольно мощная.
Разрывы связок или менисков одни из наиболее частых повреждений коленного сустава. В отдельных случаях рентген используется при поиске инородных тел в области колена, но это применяется очень редко, так как возможно выявить лишь плотные рентгеноконтрастные предметы.
Также, обследуя колени при помощи рентгена, врачи без особого труда диагностируют наличие в них структурно-дегенеративных процессов, зачастую причиняющих выраженный дискомфорт пациентам.
- Артроз – истончение хряща, приводящее к разрастанию кости по краям и ее уплотнению. При последней стадии артроза (анкилозе) сустав теряет подвижность из-за костного или хрящевого сращения.
- Артрит – расширение сустава, происходящее в результате воспалительного процесса, вызванного выпотом. Для диагностирования этой патологии часто достаточно УЗИ или обычного осмотра, но иногда приходится прибегать к рентгену.
- Остеопороз – изменение костной структуры, кость теряет кальций и становится более прозрачной на снимке. Зато края кости уплотняются, и на рентгене выглядят ярче и лучше очерченными.
- Остеомиелит, характеризующийся наличием участков остеопороза, очаговых разрушений костной ткани, наслоений вокруг них, и в отдельных случаях образованием секвестров (участков омертвевших тканей).
С применением рентгеновских лучей легко определяются новообразования костей, хрящей и прилежащих к ним мягких тканей. Различают опухоли как местного характера, так и метастатического. Например, синовиома – онкологический процесс, возникающий во влагалищных сухожилиях суставов, и она может быть и доброкачественной и злокачественной, а для последней излюбленные места локализации – коленный сустав.
Используя рентген, можно диагностировать остеофиты и кисты костей. Первые получаются в результате разрастания кости и изменения ее формы с выходом отростков по бокам сустава. Кисты просматриваются на снимках как светлые почти круглые пятна.
Рентген иногда помогает выявить довольно редкие заболевания, такие как болезнь Кенинга (остеохондропатия коленного сустава) или болезнь Остуда-Шлаттера (бугристость большеберцовой кости). Первая патология характеризуется некротизированием и отделением от кости прилежащей к суставу костной части. Формируется суставная мышь (плавающий осколок кости).
Так как причины возникновения таких осколков могут быть разные и сами мыши имеют свои особенности, то к рентгену обычно добавляются и другие методы обследования. При заболевании Остуда-Шлаттера края большеберцовой бугристости становятся неровными, теряют четкие границы, и через определенное время она приходит во фрагментарное состояние.
Несмотря на то что рентген несложная и недорогая процедура, проводить ее только лишь по возникшему желанию пациента не только не следует, но и во многих лечебных заведениях попросту сделать будет непросто. Потребуется направление лечащего врача, который четко уверен, что данное исследование показано и необходимо больному.
Получив направление на рентген, и узнав где можно его сделать, пациенту стоит поинтересоваться насчет опыта врача-рентгенолога хотя бы в регистратуре. Так, как качество снимка, а также адекватность поставленного диагноза напрямую связана не только с особенностями аппаратуры, но и с квалификацией специалиста. В каждом отдельном случае рентгенолог, опираясь на симптомы или подозрения лечащего врача, выбирает наиболее подходящий способ укладки и проекцию, которая, по его мнению, обеспечит оптимальный вариант получения снимка.
Как правило, зачастую делают снимок в 2-х проекциях – прямой и боковой, но иногда в особо сложных ситуациях приходится применить несколько возможных вариантов или выбрать наиболее подходящий. Для качественного обследования проблемного участка могут отличаться и сами рентгеновские методы. Так, при особо сложных или сочетанных травмах или патологиях врач принимает решение, какой вид рентгена – двухмерный или трехмерный (3D) станет оптимальным.
На сегодняшний день есть два способа обследования, применяемых для рентгенограммы – аналоговое и цифровое. Последний постепенно вытесняет первый, так как более точен и безопасен для здоровья организма, хотя структуру кости при нем проследить сложнее. Новая аппаратура удобна в работе и занимает малое количество времени.
Существуют несколько возможностей, используемых при снятии снимков для получения наиболее качественной информации. К ним относятся проекции:
- прямая, чаще всего назначающаяся при подозрении на переломы и выполняющаяся в лежачем положении больного;
- тангенциальная, проводится стоя и используется для выявления различных патологий;
- боковая, также происходит в стоячем положении пациента;
- чрезмыщелковая, применяется для диагностирования некротизации костей, остеоартрозах, и проводится стоя.
При необходимости врач может комбинировать обследование из нескольких вариантов, чтобы добиться оптимального результата визуализации проблемного участка. Очень важно не только вовремя сделать рентген, но и выбрать соответствующий способ укладки больного, а также сделать правильное описание полученного снимка.
Если появляется необходимость сделать рентген малышу, то следует тщательно позаботиться о его защите от опасных лучей. Из-за малых размеров тела ребенка существует риск облучения здорового органа, расположенного близко к коленному суставу. Чтобы минимизировать лучевую нагрузку, обследовать детей стоит только на новых аппаратах, которым достаточно малых доз для создания снимков.
И конечно же, использовать специальные приспособления для защиты половых органов, глаз и щитовидной железы. При проведении рентген новорожденному – его полностью накрывают защитой, оставляя лишь исследуемый участок. Деткам постарше прикрываются только половые органы, так как дальше лучи недостают.
Вторым важным аспектом проведения рентгена детям является обеспечение их полной неподвижности, что также непросто сделать. Чтобы снимок был качественным, и не пришлось повторять процедуру, используются специальные стулья с фиксаторами, а в отдельных случаях даже прибегают к анестезии или седативным средствам.
Большинству пациентов приходится сохранять результаты своих обследований, так как врачу иногда нужно сравнить их для понимания полной картины болезни. В одних случаях для определения скорости развития патологии, а в других – для контроля эффективности назначенной терапии.
Чтобы врач мог сопоставить ранние и новые снимки, следует их хранить в большом бумажном конверте, не допуская никаких деформаций. При особой необходимости можно свернуть в трубочку. Обязательно беречь их от царапин, загрязнений или иных повреждений, так как они могут проявиться как патологии и сбить врача с толку.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боли в колене, нарушение подвижности сустава в этой области и травматические повреждения являются довольно частыми причинами обращения к врачу. Определить на глаз, с чем связаны неприятные симптомы, непросто даже опытному врачу. А ведь диагноз – это не сочинение на вольную тему, и при его постановке хирург, травматолог или ортопед должен опираться на точные сведения, которые можно получить, проведя дополнительные диагностические мероприятия. Одним из таких обязательных и недорогих исследований является рентген коленного сустава.

Рентгеновское обследование – это процедура, позволяющая врачу увидеть глубинные структуры, невидимые человеческому глазу, который не может просветить мягкие ткани, чтобы рассмотреть более плотные формирования. В обличие от флюорограммы, которую нужно проходить регулярно один раз в год, рентген коленного сустава врач назначает лишь при подозрении на определенные патологии, затрагивающие кости, хрящевую ткань, связочный аппарат колена. Обычно это происходит при обращении к врачу по поводу болей и ограничения движения ногой или при поступлении на приемный покой по поводу травмы.
Какие же нарушения и патологии могут потребовать рентгеновского подтверждения:
- Нарушения целостности костей сустава. Наилучшим образом на рентгеновских снимках просматриваются твердые ткани – кости, понятно, что подобное исследование дает возможность с точностью диагностировать любые их повреждения: переломы, наличие трещин и вмятин, образующихся в результате сильного удара. Ценность рентгеновского исследования в этом случае состоит и в том, что врач получает сведения о точной локализации повреждения, расположении обломков костей, размерах трещин и вдавливаний кости.
- Вывих/подвывих сустава. Судить о характере смещения позволяет неправильное расположение костей относительно друг друга. В суставе выпуклость одной кости должна совпадать с углублением в другой. Любые несовпадения могут говорить о смещении костей в результате удара или неосторожного движения.
- Повреждения связочного аппарата (разрывы, растяжения). Об их наличии судят по расстоянию между костями, ведь сами связки не отражают рентгеновские лучи в полной мере, поэтому их видно плохо.
- Травматические повреждения коленной чашечки (надколенник) и менисков (внутреннего и наружного хряща). Также обнаруживаются по смещению кости или наличии трещин в ней
- Врожденные патологии костей и суставов (остеодистрофии и остеопатии).
Рентгеновское обследование позволяет поставить точный диагноз при:
- артритах и артрозах (наблюдается изменение формы сустава и размера суставной щели),
- остеопорозе и остеомиелите (изменяется плотность костей на разных участках, могут появляться необычные наслоения),
- синовите (из-за скопления жидкости к олене и увеличения толщины синовиальной капсулы увеличивается суставная щель),
- остеохондропатиях Кенига и Осгуда-Шляттера (обнаруживаются очаги некротизации костей с ровными неровными краями).
Рентгенография коленного сустава позволяет выявить и такие патологии, о которых пациент даже не подозревал. Например, опухолевые процессы, затрагивающие кости и мягкие ткани сустава, наличие кист и необычных костных наростов (остеофитов), присутствие инородного тела.
Обращение к врачу с жалобами на болевой синдром в области и изменения формы колена (вне зависимости о того, была ли у человека травма), нарушения подвижности коленного сустава, отек и покраснение мягких тканей, указывающих на воспалительный процесс, уже являются вескими причинами назначения рентгеновского обследования.
Что показывает рентген коленного сустава?

Рентген коленного сустава считается процедурой, не требующей никакой подготовки. Человек может отправиться на исследование сразу же после консультации врача. Рентгенография различных отделов нижней конечности не требует ограничений в питании и приеме лекарств. И даже в том случае, если она проводится с контрастированием. Дело в том, что контраст вводится не в вену, а непосредственно в суставную сумку. Единственное, что может понадобиться, это проведение аллергопробы на выявление чувствительности организма к контрасту.
Перед началом процедуры желательно обнажить исследуемую область, вед одежда может содержать детали, искажающие рентгенографическую картинку. Если ранее пациенту на область колена была наложена повязка, снимать ее нет необходимости, а вот приспособления, фиксирующие ногу после травмы в нужном положении, по возможности придется удалить.
Поскольку облучению подвергается нижняя часть тела, на область детородных органов предварительно накладывают специальный свинцовый фартук, не пропускающий рентгеновские лучи. Правда, это больше актуально для детей, размер тела которых меньше, чем у взрослых, а значит, рентгеновские лучи могут захватывать и небольшую часть тела ребенка.

Рентген коленного сустава грудному ребенку (а он может потребоваться в связи с родовыми травмами и врожденными патологиями) проводят с максимальной осторожностью. При этом специальными защитными приспособлениями покрывают все тело малыша. Это обусловлено не только тем, что для крохи облучение более опасно, чем для взрослого человека. Рост грудничка еще очень мал, поэтому в поле, создаваемое рентгеновским излучателем, может попадать все тело ребенка, а не только исследуемая конечность.
Никаких особых нюансов у рентгенографии нет. Основное требование – нахождение в статическом положении, указанном врачом. Любое движение будет вызывать искажения на снимках, затрудняющие диагностику. Зачастую в таких случаях требуется повторная рентгенография, а это дополнительная доза рентгеновского облучения.
Труднее всего удерживать неподвижное положение ребенку, поэтому рентгеновский стол снабжается специальными фиксаторами. Если причиной беспокойства является боль, пациенту для проведения качественного исследования могут сделать укол анестетика.
Для точной диагностики вышеописываемых патологий обычно требуется не один, а как минимум 2 снимка в разных проекциях. Прямая проекция (снимок делают, когда человек лежит на спине) наиболее показательная при подозрении на переломы входящих в сустав костей. В положении стоя можно делать несколько снимков: в боковой, тангенциальной и чрезмыщелковой проекции. Последнюю при необходимости можно делать в положении лежа на боку.
При тангенциальной проекции лучше обнаруживаются патологии коленной чашечки и воспалительно-дегенеративные изменения суставов. Чрезмыщелковую назначают для выявления растяжения связок, некротических процессов в костной ткани, при подозрении на остеоартроз. А вот при боковой проекции можно диагностировать скопление жидкости в суставах.
В некоторых случаях врачи ограничиваются одной проекцией, но при спорном диагнозе актуальнее все же рассмотрение снимков, сделанных с разных ракурсов. Чаще всего врачи назначают рентген коленного сустава в двух проекциях.
Работоспособность различных структур коленного сустава можно оценить, если дополнительно делать снимки согнутой под разными углами ноги. При этом рентгенография может проводиться как в покое, так и с нагрузкой.
Рентген коленного сустава – это процедура, связанная с процессом облучения конечности пациента вредным ионизирующим излучением. При этом, если покрывать тело защитной одеждой, последствия после проведения процедуры будут минимальными.
Считается, что облучение рентгеновскими лучами негативно сказывается на здоровье человека. При этом речь не идет о симптомах, характерных для раннего периода после получения дозы радиации: покраснение кожи (лучевой ожог), отслойка эпидермиса, появлении эрозий, повышенной утомляемости и т.д. Зато разные источники без умолку говорят о поздних осложнениях после процедуры, таких как повышение риска онкологических заболеваний, мутационные изменения, снижение половых функций и т.д.
На самом деле подобные последствия возможны, если рентгенографию проходить ежедневно в течение длительного периода без защитных средств. Но согласно отзывам врачей и пациентов ни с чем таким они не сталкивались (по крайней мере установить четкую зависимость появившихся впоследствии симптомов и диагностическими мероприятиями не удалось).
Доза облучения в современных рентген-аппаратах при проведении исследования коленного сустава приблизительно равна той дозе радиации, которую мы получаем за полтора дня жизни в естественных условиях. При этом она в десятки раз меньше той, которая нас окружает в аэропортах и самолетах. Поэтому даже повторные снимки не способны нанести большого вреда организму даже с учетом облучения, получаемого во время просмотра телепередач, работы на компьютере и т.д.
Тем не менее, некоторые противопоказания у процедуры все же есть. Ее нежелательно назначать беременным женщинам и кормящим мамам, ведь радиация отрицательно может сказаться на развитии плода в утробе матери и проникать в грудное молоко, а с ним и в организм новорожденного. Если другой альтернативы нет, все тело женщины за исключением колена должно быть защищено от проникновения рентгеновских лучей.
Рентгеновские лучи негативно влияют и на качество спермы, поэтому некоторое время после процедуры нужно воздержаться половых контактов, целью которых является зачатие ребенка. А вот результаты рентгена у людей с ожирением могут получиться недостоверными из-за высокой плотности жировой ткани, делающей снимки нечеткими.
Нежелательно назначать рентгеновское обследование людям с диагнозом «шизофрения», а также пациентам, которые находятся в очень тяжелом состоянии с признаками кровопотери.
Если диагностика проводится ребенку, по возможности лучше выбирать более безопасные методы. Наиболее популярными диагностическими методами считаются УЗИ, компьютерная и магнитно-резонансная томограмма. Наиболее безопасной из всех считается все же МРТ, где вместо рентгеновских лучей используется энергия магнитного поля.
Все эти методы могут назначаться в комплексе с рентгенограммой или вместо нее. Выбирая, что лучше: УЗИ, КТ или МРТ, нужно понимать, что разница между исследованиями имеется не только в безопасности для организма.
Если перед пациентом встает выбор, что делать МРТ или рентген коленного сустава, нужно понимать, что при патологиях твердых тканей предпочтительнее рентгеновское исследование, т.е. обычный рентген сустава или компьютерная томография, которая также основана на проникающей способности рентгеновских лучей. При этом КТ считается более информативной при травмах и новообразованиях в области колена.
А вот МРТ легко помогает диагностировать заболевания, связанные с мягкотканными структурами: мышцами, хрящами, связками, т.е. тканями с высоким содержанием воды, которая и реагирует на магнитное поле.
Правда, стоимость компьютерной и магнитно-резонансной томографии значительно выше простого рентгена, который считается вполне достаточным для диагностики патологий коленного сустава.
Выбирая УЗИ или рентген коленного сустава опять же нужно помнить, что последний, хотя и менее безопасен, зато более информативен для диагностики патологий костей. Если речь идет о связочном аппарате, патологиях синовиальных сумок и хрящей, лучше отдать предпочтение ультразвуковому исследованию, стоимость которого все же ниже, чем у популярного МРТ.

Нужно сказать, что информация с рентгеновского снимка предназначена в первую очередь для специалистов и не имеет никакой ценности для человека, далекого от вопросов анатомии. В лучшем случае пациент сможет самостоятельно диагностировать у себя перелом кости. На самом деле расшифровку информации со снимка нужно доверить врачу.
Рентгеновские лучи имеют хорошую проникающую способность, но ткани разной плотности в разной мере задерживают излучение. Плотные ткани поглощают больше лучей, поэтому на рентгеновском снимке они видны отчетливее других. Наиболее проницаемыми считаются ткани сухожилий и хрящей. Последние на снимке вовсе не видны, но об их состоянии и характеристиках можно судить по размеру суставной щели (чем больше щель между костями, тем толще хрящевая ткань) и изменению взаиморасположения замыкательных пластинок.
При внимательном рассмотрении результатов рентгена здорового коленного сустава на снимке четко видны дистальные отделы бедренной и большеберцовой кости, коленная чашечка (кость надколенника) и небольшой участок малоберцовой кости. При этом все кости имеют приблизительно одинаковую окраску, что говорит о равной плотности тканей, а также ровные поверхности без каких-либо дефектов (четко очерченных участков затемнения или осветления, непонятных наслоений, изменения формы кости). Темные участки могут указывать на переломы и трещины, а слишком светлые соответствуют опухолям, кистам, скоплению жидкости.
Головки костей соответствуют углублениям, суставная щель имеет нормальные размеры, при этом ширина ее с двух сторон сустава должна быть одинаковой, а форма симметрична. Норма в рентгене коленного сустава не предусматривает никаких включений в полости суставной щели (наросты, непонятные частицы).
Мениск коленного сустава на рентгене не виден, ведь он представляет собой хрящевую ткань. О состоянии такой ткани можно судить лишь по ширине суставной щели, а также по размеру и форме небольшой клиновидной тени, расширенный участок которой должен быть направлен вниз. При подозрении на травму мениска целью рентгеновского исследования является исключение или подтверждения перелома кости в этом районе.
Ну с переломами, вывихами (когда налицо смещение костей относительно друг друга), опухолями вроде бы все понятно, но как на рентгене определить воспалительно-дистрофические изменения в тканях. Рассмотрим, какие же признаки на снимке помогают врачу поставить точный диагноз:
Рентген признаки артроза коленного сустава. В этом случае на первый план выходит оценка ширины суставной щели, которая рассматривается в прямой и боковой проекциях. При артрозах суставная щель сужается по всему периметру или на отдельном участке. Болезнь характеризуется истончением надкостницы, на которой рентген может выявлять бугристости и заострения, характерные для растущих остеофитов. На более поздних стадиях заболевания могут отмечаться краевые уплотнения тканей суставных костей.
Рентген признаки артрита коленного сустава. В отличие от артроза, считающегося возрастным дегенеративным заболеванием, артрит может напомнить о себе еще в молодом возрасте. Помимо свойственной артрозу дистрофии тканей суставов этому заболеванию свойственен местный воспалительный процесс, подкрепляемый иными нарушениями в организме.
Начальные стадии болезни на рентгене увидеть не удастся, но впоследствии будут появляться такие признаки как остеопороз костей (снижение их плотности, вследствие чего цвет твердых тканей будет темнее обычного), свойственное артрозу и артриту сужение суставной щели, появление костных наростов на дистальных отделах костей. Поверхность суставов постепенно становится более плоской, костные и хрящевые ткани изменяют свою структуру и характеристики, постепенно нарушая подвижность сустава (в этом случае суставная щель может практически быть не видна).
Рентген признаки бурсита коленного сустава. Патология заключается в развитии воспалительного процесса в синовиальных сумках колена. Рентген при этом покажет глубокое расположение этих структур и участки обызвествления, свойственные воспалительному процессу. При этом сужения суставной щели не наблюдается.
На самом деле рентгенография является дополнительным методом диагностики данного заболевания. Его целью является исключение воспалительно-дегенеративных патологий суставов (артрозов и артритов), а также травматических повреждений, вызывающих боль в колене.
Рентген признаки синовита коленного сустава. Синовит — менее известная, чем другие, патология, характеризующаяся скоплением жидкости в полости сустава. При этом в области синовиальной сумки будет наблюдаться необычное затемнение. При хроническом течении патологии наблюдается истончение хрящевой ткани и полная утрата хряща, на кости в области сустава образуются отверстия, через которые экссудат вытекает в полость мягких тканей. При этом образования остеофитов не наблюдается.
Рентген признаки кисты Бейкера коленного сустава . На рентгенограмме киста выглядит как округлое новообразование светлого оттенка с локализацией в подколенной ямке, которое хорошо просматривается в боковой проекции. Особое внимание при этом врачи уделяют четко очерченным границам дефекта, характерным для кистозных образований.
Опухоли на снимке не имеют четких границ и определенной формы. Рентген позволяет обнаружить подобные новообразования, но ничего не может сказать об их характере.

Рентгенография, несмотря на всю опасность рентгеновского излучения, является безболезненной процедурой. На ее проведение врач затрачивает едва более 3-5 минут, а результаты человек может получить практически сразу.
Если рентгенография проводится цифровым методом, ответ человек может получить сразу же на диске или флеш-накопителе, при этом полученную информацию можно просматривать на экране монитора компьютера. При этом четкость и контрастность цифрового изображения обычно выше, чем у снимка на рентгеновской пленке. На нем при соответствующем разрешении просматриваются даже мягкотканные структуры.
Для проявления пленочного снимка при аналоговой рентгенографии потребуется время (порядка 10 минут), после чего пациент получает снимок на руки. Если потребуется дополнительно описание снимка, придется еще какое-то время выждать.
Некоторые источники рекомендуют после процедуры рентгена пить больше свежего коровьего молока, поскольку оно помогает выводить из организма радиацию. Нужно сказать, что особой потребности в этом нет, но с учетом всех полезных свойств натурального продукта, почему бы не последовать совету, помогающему насытить организм полезными веществами.
Рентген коленного сустава – диагностическая процедура, позволяющая врачам поставить точный диагноз при многих заболеваниях опорно-двигательного аппарата. Этот метод проверен временем, доступен по стоимости и сравнительно безопасен, если учитывать невысокую дозу радиации, получаемой за один сеанс рентгенографии. Информация, получаемая рентген-аппаратом, считается достаточной для диагностики большинства травматических и воспалительно-дегенеративных заболеваний колена. И лишь при воспалительных и онкологических процессах могу потребоваться дополнительные методы диагностики.

источник
В настоящее время существует множество методов обследования, применяемых при различных болезнях. Важнейшую роль в диагностике многих заболеваний опорно-двигательного аппарата играет рентгенография. А при обследовании колена без нее невозможно обойтись. Поэтому важно знать, что можно увидеть на рентгеновском снимке коленного сустава, как он выглядит на рентгенограмме в норме и как меняется картина при развитии патологии. Об этом поговорим далее.
Данное исследование необходимо при травмировании области колена, для постановки первичного диагноза, динамического наблюдения за восстановлением костной структуры после переломов.
Показания к рентгенологическому обследованию следующие:
- Наличие деформации в суставной области.
- Ограничение объема движений в коленном суставе.
- Наличие отечности, местное повышение температуры и покраснение кожи в области колена.
- Боль в коленном суставе в покое или при движениях.
- Подозрение на смещение костных структур.
Многие опасаются рентгенологического исследования, так как думают, что полученная при этом лучевая нагрузка окажет негативное влияние на организм. Однако, это далеко не так. Лучевая нагрузка при проведении рентгена соответствует допустимой суточной норме, которую в настоящее время каждый человек получает при использовании бытовых приборов, смартфонов и компьютеров. Негативные последствия возможны только при многократно повторяемых рентгеновских снимках, так как кости способны накапливать излучение. Необходимо отметить, что после проведения такого исследования женщинам не стоит планировать зачатие в течение месяца.
В год лучевая нагрузка должна быть не более 5 мЗв.
Противопоказаниями к рассматриваемому исследованию являются следующие моменты:
- Наличие металлических протезов в обследуемой области.
- Тяжелое состояние пациента, требующее реанимационных мероприятий.
- Беременность.
- Шизофрения и обострения других психических расстройств.
При наличии противопоказаний альтернативой рентгенологическому исследованию является цифровая рентгенография. Снимки при этом получаются лучшего качества, а пациент меньше подвергается действию облучения. Также можно провести магнитно-резонансную или компьютерную томографию, которые являются наиболее результативными методами обследования.
Рентгенологический снимок получают при пропускании рассеянных рентгеновских лучей через различные ткани. Чем больше плотность ткани, тем больше лучей она будет задерживать и тем лучше ее будет видно на пленке. Отчетливо на рентгенограмме можно различить костную ткань, хуже видны мягкие ткани. Сухожилия можно увидеть только в случае обеспечения необходимой жесткости рентгеновских лучей. Об изменениях толщины хрящевой ткани судят по расстоянию между костными структурами, а также по конфигурации замыкательных пластинок.
Интересным является тот факт, что близкорасположенные от аппарата объекты дают меньшие по размеру изображения, чем объекты, расположенные от него дальше. Это связано с рассеиванием лучей.
Рентген коленной суставной области поможет установить следующие патологические изменения:
- Деформации, полученные при травмировании (переломы, вывихи).
- Врожденные аномалии строения суставных структур или костей.
- Наличие артрита или артроза. Эти заболевания можно диагностировать, измерив толщину тканей хряща и замыкательных пластинок. Они будут либо утолщены, либо истончены.
- Новообразования костной ткани.
Также с помощью рентгена травматологи контролируют протекание процессов регенерации при повреждении костных или суставных структур.
Перед тем как сделать снимок, коленную область часто рекомендуют обнажить. Но в случае наличия повязки, в том числе, гипсовой, снимать ее не требуется.
Во время проведения исследования больному запрещается двигаться, так как изображение будет смазано, проявится динамическая нерезкость. Если изображение будет некачественным, постановка верного диагноза будет невозможна.
Рентген коленного сустава проводят как в двух, так и в одной проекции. Это зависит от предположительного диагноза. При переломе необходимо сделать рентгеновские снимки в двух проекциях. Кроме того, врач может провести прицельную рентгенографию при согнутой в колене нижней конечности.
После получения изображения рентгенолог его описывает и делает заключение о предполагаемом диагнозе. На основании полученных данных лечащий специалист назначает необходимые лечебные мероприятия.
На рентгеновском снимке здорового коленного сустава обнаруживаются бедренная, большеберцовая кости, надколенник и, частично, малоберцовая кость. Они не имеют никаких патологических новообразований, суставные поверхности ровные. Трещин и осколков быть не должно. Составляющие сустав компоненты соответствуют друг другу. Щель сустава одинакова по ширине с обеих сторон, вкрапления и иные образования в ее просвете отсутствуют.
Что же покажет снимок при различных болезнях? На рентгенограмме при заболеваниях колена видны следующие патологические изменения:
- При артрозе щель сустава сужена неравномерно, деформирована в соответствии со стадией процесса. Кости разрастаются по суставному краю, образуя остеофиты. На границе с хрящем костная ткань уплотнена. Связки обызвествляются, хорошо прослеживаются на рентгеновских снимках.
- При переломах визуализируется повреждение костной ткани различной конфигурации и выраженности. Свежие трещины на снимке распознать сложно. Как и вдавления, они лучше видны через несколько дней после получения травмы.
- Для артрита характерно расширение суставной щели. Это является следствием воспалительного выпота в суставную полость. Для подтверждения данного диагноза часто используют УЗИ, МРТ.
- При вывихе отмечается смещение костей, при котором поверхность одной кости по форме не соответствует поверхности другой. Чаще вывихам подвергается коленная чашечка.
- Растяжение или повреждение связок можно заподозрить, увидев увеличение расстояния между костными поверхностями бедра и голени.
- Если нарушена целостность надколенного сухожилия, на снимке определяется смещенный надколенник. В некоторых случаях можно рассмотреть собственно сухожилие, особенно при его склерозировании или при соответствующей жесткости используемого излучения.
- При длительных дегенеративно-дистрофических процессах в суставе происходит разрастание костной ткани по боковым поверхностям сустава. Образующиеся остеофиты ведут к деформации костей.
- Новообразования могут быть выявлены в костях, других суставных структурах или в периартикулярных мягких тканях. Опухоли делятся на первичные и метастатические. Они визуализируются в виде образования, не имеющего четко очерченной формы, выходящего за границы костной ткани. Ткани вокруг новообразования разрушены.
- Остеопорозные изменения в костной ткани может заметить только специалист. Вследствие недостатка в костях кальция, их структура на снимке становится более прозрачной. Зато костные границы уплотняются, они подчеркнуты по сравнению с остальной структурой.
Рентгенологическое исследование поможет диагностировать не только болезни, встречающиеся с большой частотой, но редкие заболевания. К ним относят кисты, инородные тела, попавшие в суставную полость при травме, остеомиелит, различные остеохондропатии, врожденные деформации колена, аномальные бугристости большеберцовой кости.
При этих заболеваниях рентгеновская картина имеет следующие особенности:
- Костно-тканевые кисты на снимке визуализируются в виде округлых просветлений.
- При остеомиелите определяются остеопорозные участки и дегенерация костной ткани. В некоторых случаях возможно выявление секвестров.
- Инородные тела удается обнаружить только в случае их высокой плотности.
- Болезнь Кенига, или остеохондропатия коленного сустава, не может быть диагностирована только по рентгенологическому обследованию. Это объясняется тем, что при остеоходропатии вследствие некроза одной из костей, образующих коленное сочленение, формируется суставная мышь. Но появление суставной мыши наблюдается и при других заболеваниях опорно-двигательного аппарата, поэтому потребуется дальнейшее обследование.
- При болезни Осгуда-Шлаттера на рентгеновском снимке большеберцовая кость имеет неровные, размытые очертания, определяется патологическая бугристость. Через некоторое время возможна фрагментация кости.
- Врожденные деформации костей можно заподозрить, если они выглядят асимметрично справа и слева по длине и толщине.
Рентгенологическое исследование в обязательном порядке назначается для диагностики артроза колена. Чтобы дополнительно проверить состояние хрящевой ткани и окружающих мышц, часто назначают УЗИ.
Рентген по-прежнему востребован при диагностике различных заболеваний коленного сустава. Он наиболее доступен и достаточно информативен как при постановке первичного диагноза, так и при наблюдении в динамике при получении травмы коленной области. Альтернативой данному исследованию является его цифровой вариант, а также МРТ-исследование.
источник
Рентген-диагностика суставов является одним из ведущих методов исследования нарушений костно-суставного аппарата. Именно на рентгеновских снимках можно увидеть признаки патологии: нарушения соответствия суставных поверхностей, костные разрастания по краю хряща, участки отложения кальция и другие. Исследование помогает выявить проблемы и нарушения, поставить точный диагноз, идентифицировать осложнения или вторичные проявления заболеваний других органов и систем, определиться с планом и типом лечения и проконтролировать его успешность.
Так что же такое рентгенография или рентген-диагностика? Это способ изучения внутренних систем организма с помощью рентгеновских лучей, которые специальным аппаратом направляются на определенный участок тела для получения изображения – снимка. Мягкие ткани пропускают рентгеновские лучи сквозь себя, а твердые – поглощают излучение. Поэтому, мягкие ткани выглядят на снимке темными, а твердые – светлыми. Лучше всего на рентгеновских снимках видны костные ткани, поэтому рентген является лучшим методом диагностики костей и суставов. Современные цифровые рентгеновские аппараты позволяют получить изображение, которое может быть отображено на экране дисплея, запечатлено на бумаге или сохранено на жестком диске компьютера или магнитном носителе.
В этом случае на помощь обычному рентгенологическому исследованию приходят более точные методы: компьютерная томография (КТ), магнитно-резонансная томография (МРТ). Также для диагностики некоторых суставов применяют УЗИ, которое позволяет подробно рассмотреть мягкие ткани, сухожилия, связки, мышцы. Данный метод довольно точен, однако он больше нацелен на выявление заболеваний околосуставных тканей. При необходимости же исследования внутреннего содержимого сустава проводят пункцию (прокол) суставной капсулы с забором синовиальной жидкости, по которой при визуальном осмотре определяются примеси (кровь, гной), а изучая ее под микроскопом, выявляются инфекционные возбудители болезни. Для изучения внутреннего состава сустава существует также метод артроскопии. Он заключается в осмотре его внутренней полости при помощи эндоскопа, введенного через прокол. Преимущество данного метода заключается в том, что во время его проведения можно сделать биопсию – взять кусочек синовиальной капсулы для исследования, а также провести некоторые лечебные манипуляции.
Вид рентген-диагностики выбирается в зависимости от клинических симптомов и диагностических потребностей и может включать изолированное исследование определенного участка. Так выделяют рентген голеностопного, коленного, тазобедренного, локтевого, плечевого, височно-челюстного и других суставов.
Это распространенный метод диагностики заболеваний и травм в травматологии и ортопедии. Рентгенография стопы может выполняться в нескольких проекциях, в зависимости от диагностических потребностей и симптомов пациента, без нагрузки или с нагрузкой. Что позволяет составить более точное представление о структуре, функции всех ее костно-суставных образований, поставить диагноз, провести дифференциальную диагностику, выявить вторичные нарушения, определиться с тактикой лечения и осуществить контроль его эффективности. Так, проводят: боковой снимок стопы, косой снимок стопы, рентген пяточной кости.
С помощью рентгена стопы можно диагностировать:
- травмы, подвывихи, вывихи, переломы, трещины;
- артриты, артрозы, подагру, синовиты;
- дегенеративные изменения;
- врожденные нарушения костно-суставных структур;
- пяточные шпоры (остеофиты);
- плоскостопие;
- обменные нарушения;
- вторичные нарушения.
Самый простой, быстрый и доступный метод диагностики патологических состояний коленного сустава. Коленные суставы испытывают немалую нагрузку, особенно, когда человек ведет активный образ жизни и занимается спортом, поэтому болезни и травмы в области колена встречаются довольно часто. Показаниями к проведению рентгена коленного сустава могут быть любые повреждения и травмы, болезненность колена в покое и при движении, припухлость сустава, изменение цвета кожи над коленом, ограничение подвижности, деформация колена.
Рентген колена имеет большую диагностическую ценность, прежде всего при травматических повреждениях, среди которых: трещины костей; переломы, подвывихи и вывихи сустава; травмы связочного аппарата; кровоизлияния в коленный сустав; переломы мыщелков, травмы менисков и надколенника и др.
Тазобедренные суставы являются одними из самых крупных и сложно устроенных суставов в организме человека. Заболевания в этой области многочисленны и встречаются в любом возрасте.
Показаниями к рентгену тазобедренного сустава могут быть:
- боль в суставах, их деформация;
- дискомфорт при движении, ограничение подвижности сустава;
- контроль за эффективностью лечения;
- травматические повреждения – переломы, вывихи и др.
Рентген тазобедренного сустава выявляет такие заболевания, как:
- врожденная патология;
- вывих, дисплазия в области тазобедренных суставов;
- приобретенные вывихи и переломы (чаще случаются в пожилом возрасте);
- первичные опухоли в области сустава, а также метастазы рака другой локализации;
- остеопороз, некроз головки тазобедренной кости;
- воспалительные поражения в суставе;
- артроз тазобедренного сустава (коксартроз).
Локтевой сустав, как и коленный – наиболее уязвимый участок, он постоянно подвергается механическим воздействиям и нагрузкам, что может привести к травме. Причиной для обращения за рентген-диагностикой может стать сильный ушиб данной области, вывих, перелом костей, соединенных локтевым суставом, а также подозрения на развитие различных патологий. Рентген локтевого сустава необходим для получения информации о суставной щели, структуре окончаний кости плечевого отдела и предплечья. При изучении снимка исследуются также смежные локтевому суставу области, так как зачастую боли могут иметь распространяющийся характер и не относиться к повреждениям локтя.
Боль в плечевом суставе является одной из наиболее частых причин, с которой пациенты обращаются к врачам различного профиля. Как правило, болезненные ощущения в данном участке могут быть следствием изменения органов грудной клетки, неврологические и сосудистые заболевания, метастатические поражения костей и мягких тканей. Плечевые суставы могут быть местами начальных проявлений многих системных воспалительных ревматических заболеваний. Обычно показаниями к рентгену плечевого сустава могут быть подозрения на вывих или перелом. Кроме того, на рентгенограмме плечевого сустава видны травмы соседних анатомических образований – ключицы и лопатки.
Рентгенография имеет большое значение для постановки диагноза заболевания височно-нижнечелюстного сустава. Самыми распространенными заболеваниями височно-нижнечелюстного сустава являются: вывих сустава, артрит, артроз, анкилоз, мышечно-суставная дисфункция. К основным симптомам этих заболевания, а следовательно и показаниям к их выявлению с помощью рентген-диагностики можно отнести: головную боль, спазмы в лицевых мышцах и области челюсти; щелчки, хруст, скрежет при движении челюсти; боль, заложенность и звон в ушах; головокружение; увеличение подчелюстных лимфатических узлов.
Рентген-диагностика суставов действительно необходимый метод для выявления широкого спектра заболеваний. Он также имеет ряд преимуществ:
- не требует специальной подготовки;
- доступен и легок в выполнении;
- дает возможность использовать полученный результат у докторов разного направления.
Конечно, у рентгенографии есть и свои недостатки, к который относятся следующие факторы:
- в процессе рентгенографии применяются рентгеноконтрастные средства, влияющие на мягкие ткани;
- ионизирующее излучение оказывает достаточно неблагоприятное воздействие на организм.
Именно поэтому, детям в возрасте до трех месяцев не рекомендовано рентгеновское облучение. При острой необходимости диагностики суставов у малыша данного возраста можно прибегнуть к УЗИ. Следует помнить, что рентгеновское облучение крайне вредно для грудничков, оно может вызывать мутации на генном уровне, которые могут проявиться спустя многие годы. Исследования показывают, что чрезмерное облучение грудного ребенка в области таза способно вызывать бесплодие в будущем, опухолевые процессы, заболевания крови, аутоиммунные нарушения и т.д. Но все эти последствия можно избежать, проводя рентген нормировано, строго по показаниям, не переделывая «плохие» снимки лишний раз. Рентген даже на хорошем аппарате не следует проводить ребенку чаще, чем раз в полгода или 3-4 месяца по критическим показателям. Стоит помнить, что противопоказанием к рентгену является беременность, поскольку рентгеновские лучи могут оказать негативное и необратимое воздействие на плод. Также нельзя проводить диагностику этого типа больным шизофренией и имеющим металлические протезы или имплантаты в исследуемой области.
Для проведения рентгена суставов не требуется особой подготовки. Во время процедуры необходимо находиться в положении сидя или лежа. Иногда для проведения рентгенографии пациенту необходимо находиться в вертикальном положении, например при обследовании коленных суставов. В среднем рентгенологическое исследование суставов занимает порядка 10 минут. Это безболезненная процедура. Дискомфорт пациенту могут доставить лишь низкая температура в процедурном кабинете и неудобство, вызванное необходимостью находиться какое-то время фиксировано в определенном положении или на твердом столе.
Перед началом процедуры для защиты тканей от излучения на область таза или молочных желез накладывается свинцовый фартук.
Оборудование для проведения рентгенологического обследования суставов включает в себя рентгеновскую трубку, подвешенную над столом, за которым сидит или на котором лежит пациент. В выдвижном ящике находится рентгеновская пленка или специальная фотопластина, на которых впоследствии проявляется изображение. Для оперативной диагностики суставов применяется портативный (переносной) рентгеновский аппарат. Это компактное устройство позволяет проводить обследование непосредственно в реанимации или на больничной койке. В данной ситуации рентгеновская трубка присоединяется к специальному гибкому манипулятору, который находится над телом пациента, в то время как фотопластина или держатель для рентгеновской пленки – позади пациента.
Сама процедура начинается с того, что рентгенолог (врач, специализирующийся на проведении рентгенологических исследований) или медицинская сестра помогает пациенту разместиться на столе и помещает рентгеновскую пленку или цифровую матрицу в специальное отделение под столом на уровне той части тела, снимок которой необходимо получить. В некоторых случаях для поддержания правильного положения используют мешочки с песком, подушки или другие специальные приспособления. Следует сохранять максимальную неподвижность, а во время самого снимка задержать дыхание на несколько секунд, что снижает вероятность получения нечеткого изображения. При работе рентгеновского аппарата врач отходит к стене или выходит из процедурного кабинета в соседнее помещение. После получения первого снимка рентгенолог может попросить пациента немного поменять положение тела, после чего делаются повторные снимки. При обследовании коленного, локтевого и лучезапястного суставов обычно делают 2-3 снимка под разными углами. Также нередко делают рентген здоровых суставов для сравнения их с больными, а при обследовании детей – снимок ростковой зоны формирования кости с противоположной стороны.
Стоит отметить, что существует два метода проведения рентгенограммы: аналоговый и цифровой. Аналоговый способ позволяет воссоздать изображение на специальной пленке. Цифровой дает возможность получить изображение гораздо быстрее, вывести его на экран и распечатать ни один раз. В последнее время все чаще применяется именно цифровой метод, поскольку он обладает большей точностью и менее опасен для организма. Цифровой рентгеновский аппарат удобен и прост в использовании. Подготовка, снимок и обработка занимают порядка 5 минут.
При необходимости обследования суставов ребенка рентген применяется только при показаниях врача. Для уменьшения риска облучения маленького организма, который из-за близкого расположения внутренних органов получает большую порцию облучения, чем взрослый, необходимо проводить рентген только на современном оборудовании и с использованием средств защиты. Если защита изготовлена из свинца, то она должна быть зачехлена. Защищать необходимо половые органы, щитовидную железу и глаза. Новорожденных детей накрывают полностью, оставляя только исследуемую зону. Чтобы зафиксировать малыша в нужном положении и получить качественный снимок сустава, применяются специальные фиксаторы, что снижает вероятность повторного проведения рентгенограммы. В крайних случаях применяют анестезию или успокаивающие средства.
Изначально рентгенография костей и суставов используется для того, чтобы диагностировать травмы, открытые и закрытые переломы, трещины костей, вывихи и подвывихи суставов, травмы связочного аппарата; определить правильность положения костных отломков и стабилизации перелома после его консервативного или хирургического лечения. Также рентгенологическое исследование применяется с целью диагностики инфекций, артрита, патологического разрастания костной ткани и ее изменений при различных метаболических заболеваниях и для помощи при выявлении и постановке диагноза злокачественных опухолей костной ткани.
Помимо этого, рентген помогает выявлять заболевания суставов и костей, костно-суставные нарушения, профессиональные деформации, отклонения, связанные с нарушением питания. Исследование помогает осуществить контроль над развитием и формированием костного скелета у детей, обнаружить и изучить процессы старения.
Анализ снимков проводит врач рентгенологом. После изучения он составляет и подписывает заключение, которое отправляется к лечащему врачу. В некоторых случаях заключение можно забрать в самом рентгенологическом отделении. Результаты исследования следует обсуждать с лечащим врачом. Не редко требуется последующее обследование, точную причину проведения которого пациенту объяснит лечащий врач.
Влияние лучей на организм человека зависит от времени и интенсивности облучения. Единица измерения дозы облучения, получаемой человеком, называется Зиверт. Врачи-рентгенологи на халатах носят зиверт-дозиметры, которые измеряют дозу, поглощенную их организмом за время проведения рентгеновских исследований. Доза при рентгене зависит от качества аппарата. То есть, чем качественнее оборудование, тем ниже доза излучения. Рентген на разном оборудовании – это разные дозы облучения. Для различных частей человеческого организма существует своя норма облучения, поскольку каждая ткань и орган обладает своей чувствительностью. Есть понятие эффективной дозы, которая зависит от риска всего тела. При рентгенографии коленного сустава эффективная доза облучения составляет 0,001 м З т, что сопоставимо с природным облучением за сутки. Для сравнения: рентген толстого кишечника эффективен при дозе 6 м З т, что сопоставимо с облучением за 2 года. То есть можно сказать, что рентген колена относительно безобиден, поэтому его рекомендовано делать во время лечения без риска для здоровья.
Для того чтобы разобраться с дозой облучения при рентген-диагностике суставов, приведем пример того, какую дозу радиации получает человек за год. Итак, эффективная доза радиации в год при рентгенологических исследованиях для пациентов составляет 1 м З в. Плюс к ней добавляется 2,4 м З в, получаемого от природных источников ионизирующего излучения:
- 0,4 м З в от Солнца и космических лучей;
- 0,5 м З в от стройматериалов, радионуклидов почвы и т.д.;
- 1,2 м З в от атмосферных радионуклидов, например, радона;
- 0,3 м З в от радионуклидов, содержащихся в пище и воде.
При рентгенографии суставов (при условии, что процедура проводится с помощью аппаратов, содержащих рентгеновскую пленку), разовая доза облучения составит в среднем 0,3 м З в. Что эквивалентно 30% от максимально допустимой годовой дозы. Цифровая рентгенография за один раз облучает человека на 0,03 м З в. Что составляет 3% от максимально допустимой диагностической дозы излучения в год. Таким образом, можно сделать вывод, что использование цифровых аппаратов в рентгенологической диагностике снижает дозу облучения в 10 раз, следовательно и проходить ее можно намного чаще. Кроме того, эффективная доза радиации зависит от исследуемого органа, и от количества снимков. Так, на получение изображения костных структур организма используют более высокую дозу облучения, чем на просвечивание полых органов.
Многие опасаются процедуры рентгенографии из-за ее негативного влияния на организм человека. Любая доза облучения при рентгене вредна для здоровья. С другой стороны потенциальный вред при отказе от этого исследования еще выше, поскольку может привести к подрессированным формам заболеваний, лечение которых может оказать сложным, тяжелым и дорогостоящим.
Причинами заболеваний суставов могут быть возрастной фактор, неправильное питание, малоподвижный образ жизни, чрезмерные и тяжелые физические нагрузки или неправильные занятия спортом, приводящие к травмам. Зачастую, мы несерьезно относимся к болям в суставах и не задумываемся о необходимости проведения профилактической или ранней диагностики, что впоследствии может привести к позднему обращению к врачу, когда заболевание уже вошло в запущенную стадию. Рентген суставов поможет быстро и точно поставить диагноз и правильно выбрать лечение.
источник
Если спросить у доктора, что показывает рентген коленного сустава, врач наверняка будет объяснять довольно долго. Правильно организованная процедура позволит обнаружить злокачественное новообразование, определить наличие воспалительного очага или оценить степень деградации тканей. Простой черно-белый снимок дает профессионалу достаточно информации, чтобы оценить здоровье этой части тела, поставить диагноз и подобрать лечение. Что можно увидеть посредством рентгена?
Чтобы понять, что показывает рентген коленного сустава, необходимо знать, что в принципе представляет собой диагностика с применением рентгеновских лучей. Такой метод стал возможен, когда человечество узнало о новом излучении, способном проходить сквозь ткани человеческого тела, но не все. В медицинских целях применяют специальный аппарат, создающий направленный поток такого излучения. Он обрабатывает часть тела, по итогам чего врач получает снимок. Мягкие ткани способны полностью пропустить лучи, а вот твердые задерживают их, поэтому первые на снимке будут темнее, вторые – светлее.
Если вкратце объяснять, что показывает рентген коленного сустава, можно сформулировать это следующим образом: костные ткани. Благодаря этой особенности методика стала широко распространенной, востребованной, популярной в диагностике разнообразных костных, суставных заболеваний. Аппараты, доступные современным докторам, дают практически мгновенный результат. Снимки, которые создаются во время работы, не только печатаются на специальной бумаге, но и передаются в память компьютера, где сохраняются. Соответственно, они будут доступны пользователю в любой момент без утери качества от месяцев и лет хранения.
Если спросить доктора, что показывает рентген коленного сустава, врач скажет, что так можно увидеть некоторые патологические изменения области. При этом специалист наверняка сразу оговорится: хотя многие нарушения так зафиксировать возможно, есть и такие состояния, которые на рентгеновском снимке не увидеть. В медицине принято говорить о рентгенонегативном этапе. В этом периоде поражение охватывает исключительно мягкие ткани, соответственно, его невозможно увидеть на специальном снимке.
Чтобы уточнить состояние больного, обычно дополняют исследование с помощью рентгеновского изучения аппаратами для КТ, МРТ. В некоторых случаях показано ультразвуковое исследование. Такой метод позволяет детально оценить мягкие ткани. Ультразвук дает точное представление о состоянии мышечных и связочных тканей, сухожилий. Впрочем, он гораздо более подходит для определения околосуставных патологий, в то время как суставные можно определить в первую очередь через рентген.
Если вам необходимо сделать рентген коленного сустава, возможно, что врач сразу направит на дополнительные анализы и обследования, дабы по итогам изучения состояния больного иметь достаточно информации для постановки окончательного, точного диагноза. Иногда заранее ясно, что кроме рентгена нужно изучить содержимое суставной зоны. Для этого больному показана пункция.
При процедуре прокалывают капсулу сустава и получают находящуюся внутри жидкость. Ее исследуют при увеличении с целью выявить инородные включения. Это могут быть молекулы крови, гнойные соединения, инфекционные агенты.
Чтобы исследовать сустав изнутри, больного направляют не только на рентген, но и на артроскопию. Чтобы изучить внутреннюю полость, прокалывают ткани и вводят через отверстие эндоскоп. Во время такого мероприятия можно взять небольшой объем синовиальных тканей для последующего лабораторного исследования. Используя эндоскоп, можно сразу организовать лечебные мероприятия.
Врач советует пациенту сделать рентген коленного сустава, когда нужно в кратчайшие сроки получить максимум полезной информации о состоянии этой зоны. Метод считается доступным и одним из самых простых в реализации. Особенность этой зоны – повышенная нагрузка в повседневности, особенно существенная, если образ жизни человека активен. На колени повышена нагрузка у спортсменов.
Травмы и заболевания этого участка в медицинской практике встречаются часто. Если в состоянии покоя колено болит, первым и базовым исследованием становится именно рентгеновский снимок. Его же делают, если пациент пришел с жалобами на боль при перемещениях. Если врач при визуальном осмотре видит, что колено опухло, оттенок кожных покровов изменился, зона деформирована, а ее подвижность ограничена, сразу назначают рентген.
Рентген коленного сустава в двух проекциях представляет собой большую ценность для диагностики в первую очередь в случае травмы. Не обойтись без такого исследования, если появились костная трещина, вывих или подвывих. Исследование показано при переломе. Его делают в случае нарушения целостности тканей, формирующих локальный связочный аппарат. Если есть или предполагается кровоизлияние в сустав, рентгеновское излучение будет первым и основным методом уточнения состояния. Его же используют при переломе мыщелка, повреждении надколенника, мениска.
Назначив процедуру, врач также объяснит, где сделать рентген коленного сустава – для этого придется посетить специальный кабинет. Такой есть практически в любой крупной современной больнице, есть и специализированные частные учреждения, где оказывают соответствующие услуги. Воспользовавшись их возможностями, человек получает точный снимок, показывающий состояние коленного сустава.
Такая процедура отличается рядом преимуществ. Например, не нужно специально готовиться к ее проведению, а сам процесс легкий, простой, не вызывает дискомфорта. Результат, получаемый в кратчайшие сроки, затем используется докторами разных специализаций – все врачи, привлеченные к лечению больного, будут анализировать картину, исходя из своих узкоспециализированых знаний.
Не обошлось и без недостатков. Выяснив, где сделать рентген коленного сустава, получив на руки снимок, не стоит ждать, что на нем крупными буквами уже написаны точный диагноз и программа лечения. Иногда только такого исследования оказывается недостаточно для оценки состояния больного. Кроме того, рабочий процесс требует использования ионизирующего облучения. Оно негативно влияет на человеческое здоровье, поэтому нежелательно подвергаться влиянию подобных лучей слишком часто.
Еще один тонкий аспект – необходимость применения специализированных соединений, которые создают контраст на снимке. Такие препараты требуется не всегда, но если уж в них возникла нужда, то можно смело относить их к недостаткам метода. Рентгеноконтрастные соединения в большинстве своем токсичны для организма, хотя в медицинских целях используются в небольшом количестве, поэтому вероятность осложнений минимальна. Но на эти вещества может развиться аллергическая реакция.
Хотя рентген коленного сустава в двух проекциях дает максимум точной информации о состоянии больного, такую процедуру рекомендуют делать не всегда. В частности, если болит колено у ребенка младше трехмесячного возраста, по возможности избегают использования ионизирующего излучения. Более безопасной альтернативой считается ультразвук. Рентгеновские лучи вредны для детей в периоде грудного вскармливания, поскольку может спровоцировать генную мутацию, проявляющую себя лишь спустя долгие годы. Как показали исследования, если облучение затронет тазовую область и будет слишком сильным, в будущем, вероятно, человек станет жертвой бесплодия. Повышается опасность опухолевых заболеваний, болезней крови, аутоиммунных патологий.
Как можно узнать из описаний рентгена коленного сустава, самый надежный способ избежать отдаленных осложнений – разумно, дозировано назначать нуждающемуся облучение. Нормативное проведение мероприятий предполагает исследование зоны строго в случае наличия к тому очевидных показаний. Даже если снимок получился неидеальным, его не переделывают, если картинка информативна. Желательно пользоваться самой современной и новой техникой, дающей облучение дозировано и точно.
Даже на таких агрегатах детей следует обследовать раз в шесть месяцев и реже. При наличии к тому критических показаний допускается обследование трижды в год. Запрещено делать рентгеновский снимок, если человек страдает шизофренией, если в области колена есть имплантаты, протезы из металла.
Если врач посоветовал сделать снимок коленного сустава, рентген можно пройти сразу же – никакой специальной подготовки к мероприятию не требуется. При процедуре желательно стоять. Для изучения состояния большинства суставов больше подходит лежачее либо сидячее положение, но колени – исключение, здесь оптимальным вариантом будет стоячая поза.
Длительность мероприятия в среднем – около 10 минут. Процедура не провоцирует боли или дискомфорта, вовсе никак не ощущается пациентом. Единственные неприятные ощущения, которые возможны – пониженная температура воздуха в кабинете, отведенном для этой процедуры. Кроме того, необходимость сравнительно длительное время сохранять неподвижное положение – еще один фактор, который может спровоцировать незначительный дискомфорт человека.
Обычно рентген здорового коленного сустава не делают. При подозрении на заболевание, которое можно определить с помощью излучения, направляют больного на обследование под аппаратом, генерирующим ионизирующее облучение. Процедуру начинают с защиты тела пациента. На тазовую область накладывают фартук, изготовленный из свинца. Он позволяет уберечь органические ткани от агрессивного влияния.
Используемое в работе оборудование – это трубка, расположенная над рабочим столом, пленка в специальном ящике или фотопластина, предназначенная для проявления готового изображения.
В некоторых случаях прибегают к портативной технике. Переносной аппарат – это агрегат небольших размеров, который используется в реанимационных или для обследования больных, вынужденных лежать на койке без движения. Трубку крепят к манипулятору, располагают его над телом больного, а пластину или держатель пленки ставят сзади человека.
Выяснив, где можно сделать рентген коленного сустава (в рентгенологическом кабинете клиники) и придя на сеанс, больной должен внимательно слушать специалиста. Рентгенолог определит оптимальную позу и поможет правильно встать в матрицу, дабы уровень стола соответствовал части тела, которую требуется исследовать – то есть коленям.
Иногда применяют специальные приспособления. Так, в некоторых случаях возникает нужда в наполненных песком мешках или подушках. Задача больного – быть неподвижным весь период проведения исследования. В момент снимка на несколько секунд перестают дышать. Это позволяет исключить вероятность низкокачественного изображения.
В описаниях, посвященных тому, как делается рентген коленного сустава, можно видеть уточнение того факта, что в момент получения снимка специалист или отдаляется от рабочей зоны, или переходит в соседнее помещение. Это позволяет оградить персонал клиники от агрессивного влияния ионизирующих лучей. В большинстве случае изучение коленного состава требует исследования области несколько раз подряд. Делают 2 или 3 снимка. Каждый – под новым углом. В ряде случаев делают параллельно снимок здорового сустава, чтобы можно было его сравнить с пострадавшим от болезни.
Чтобы сделать рентген коленного сустава в двух плоскостях, можно прибегнуть к цифровому методу, а можно пользоваться аналоговыми технологиями. В первом случае итог готовится быстрее — в считанные секунды оказывается на экране компьютера. Его можно распечатывать много раз.
Аналоговый способ – это средство создания картинки на специализированной пленке. В настоящее время большинство рентгенологических кабинетов пользуются техникой для цифровой рентгенограммы. Это более точный способ, наименее опасный для человеческого организма. Аппарат, с помощью которого он реализуется, предельно упрощен для применения. Подготовительный этап, создание снимка и его последующая обработка – процедуры, реализуемые в среднем всего лишь за пять минут.
Узнать на своем опыте, как выглядит рентген коленного сустава (черно-белое изображение костных тканей), можно, если мероприятие назначил врач. Без рекомендаций специалиста такое исследование не проводят.
Если используют свинцовую защиту во время мероприятия, убеждаются в наличии и целостности чехла. Особенно важно защищать репродуктивную систему, щитовидку. При изучении детского организма следует быть предельно внимательным: тело совсем маленькое, высока опасность проникновения ионизирующих лучей в разные части организма. Для фиксации положения ребенка используют предназначенные для этого фиксирующие изделия. Применение таких предметов сокращает риски необходимости повторного проведения исследования. В некоторых случаях требуется введение успокоительного, обезболивающего.
Если спросить у доктора, что показывает рентген коленного сустава у взрослого или ребенка, можно узнать немало интересного. Сперва метод использовали, чтобы определить травму, перелом, костную трещину, суставной вывих, повреждение связок. Мероприятие показано для оценки корректности положения отломков кости. Оно позволяет оценить стабильность перелома, если больной уже получил какое-то лечение.
Рентгеновский метод необходим и для уточнения инфицирования, артрита, гиперплазии тканей кости. Возможны болезни обмена веществ, негативно влияющие на опорно-двигательную систему. Их также показывает рентген зоны. Процедура является эффективным средством определения злокачественного новообразования, уточнения диагноза.
Можно выявить, используя рентген коленного сустава, артроз и другие суставные, костные болезни. Мероприятие проводят при подозрении на кожно-суставные проблемы, деформации, обусловленные профессиональной деятельностью или неправильным питанием. В детском возрасте такая процедура позволяет эффективно контролировать формирование, развитие скелета. Обращаясь к возможностям ионизирующего облучения, можно вовремя выявить процесс старения и исследовать его на конкретном примере.
Чтобы понять, какова норма, рентген коленного сустава делают парным: больной и здоровой зоны. Анализ полученных снимков – сфера ответственности рентгенолога. Самостоятельно понять, где участки здоровые, а где есть отклонения, очень сложно. Многое определяется индивидуальными особенностями строения организма. Именно поэтому трактовку снимка всегда доверяют рентгенологу, а не терапевту.
Врач изучает картинку, составляет свое заключение, оформляет и подписывает его. Лишь по мере готовности заключения снимок и комментарии к нему попадут к лечащему доктору. Иногда работа устроена так, что пациент сам забирает заключение, снимок в рентгенологическом кабинете. Итоги исследования необходимо показать лечащему доктору. Зачастую назначают дополнительные исследовательские мероприятия. Их выбор и нужду в таковых врач объяснит, отталкиваясь от диагноза и нюансов течения болезни.
Сила воздействия ионизирующего облучения на человеческий организм определяется интенсивностью потока и длительностью его влияния. Единица облучения обозначается как зиверт. Каждый рентгенолог обязан иметь при себе дозиметр, измеряющий в зивертах величину полученной дозы. Таковая во многом зависит от агрегата, с которым специалисту приходится работать. Чем изделие качественнее, тем безопаснее процесс взаимодействия.
Пациент также получает разные уровни облучения, пользуясь разными аппаратами. Для разных частей тела определи свои нормы, обусловленные способностью различных тканей воспринимать агрессивные лучи. Риск тела в целом определяет эффективную дозу.
При излучении коленного сустава эффективная доза – 0,001 мзт. Приблизительно таково естественное облучение человека, проводящего на природе один день. Для сравнения, рентгенологическое обследование толстого кишечника сопровождается получением организмом 6 мзт, что равноценно нормальному природному обучению, получаемому человек за пару лет. Соответственно, с уверенностью можно говорить об относительной безопасности рентгенологического обследования коленного сустава. Такое мероприятие во время лечения не сопровождается дополнительными рисками для здоровья.
Некоторые считают, что по возможности нужно отказываться от рентгенологического исследования, пока это возможно, поскольку это слишком отрицательно влияет на состояние организма. Как утверждают врачи, любое облучение сопровождается определенным вредом, но не стоит забывать о потенциальных рисках, связанных с отказом от исследования. Они могут оказаться существенно выше, нежели вред 0,001 мзт. Болезнь, в настоящее время только еще зародившаяся, может прогрессировать, ее утяжеление может стать причиной потери подвижности человека, а последствия бывают необратимыми.
источник