Краткое содержание: Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас — это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас — это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения. Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
Спазм — это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
«Колено прыгуна» — это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название «колена прыгуна» — тендинит надколенника. Основной причиной «колена прыгуна» является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
«Колено прыгуна» вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, когда мышца была растянута слишком сильно. Кроме того, мышца может полностью порваться. При полном разрыве сухожилия восстановление может занять несколько месяцев.
При повреждении подколенного сухожилия человек чувствует внезапную боль. Повреждение двуглавой мышцы бедра (тендинопатия двуглавой мышцы бедра) вызывает боль по задней стороне колена.
Другие симптомы растяжения подколенного сухожилия включают:
- отёк;
- гематомы;
- слабость по задней стороне ноги.
Этот тип травмы весьма распространён среди спортсменов, которые должны быстро бегать: футболистов, баскетболистов и теннисистов. Растяжка мышц перед игрой может помочь предотвратить травматизацию подколенного сухожилия.
Киста Бейкера — это заполненный жидкостью мешочек, который формируется позади колена. Жидкость в кисте — это синовиальная жидкость. В норме эта жидкость работает как смазка, но если Вы страдаете от артрита или травмы колена, Ваше колено может производить слишком много синовиальной жидкости. Лишняя жидкость может накапливаться и формировать кисту.
Симптомы кисты Бейкера включают:
- боль в колене и позади колена;
- отёк по задней стороне колена;
- скованность и проблемы со сгибанием колена.
Эти симптомы могут усиливаться, когда Вы активны. Если киста разорвётся, то Вы почувствуете острую боль в колене.
Иногда кисты Бейкера проходят сами по себе, но для лечения большой болезненной кисты Вам могут понадобиться стероидные инъекции, физиотерапия или высушивание кисты. В некоторых случаях причиной кисты Бейкера может быть другое заболевание, например, артрит. Если это так, то Вам необходимо заниматься лечением основного заболевания.
Икроножная и камбаловидная мышцы формируют голень. Эти мышцы участвуют в сгибании колена и движении пальцев ног.
Любой вид спорта, включающий резкий переход на бег из положения стоя — как теннис или сквош — может привести к растяжению или разрыву икроножной мышцы. Растяжение икроножной мышцы сопровождается острой внезапной болью по задней стороне ноги.
- боль и отёк в голени;
- гематому в области голени;
- проблемы при вставании на цыпочки.
Скорость заживления напрямую связана с величиной разрыва. Постельный режим и прикладывание льда к повреждённой области могут ускорить процесс восстановления.
Мениск — это клиновидный хрящ, который амортизирует и стабилизирует коленный сустав. В каждом колене есть два мениска, расположенных справа и слева.
Разрыв мениска — нередкая травма среди спортсменов. С возрастом мениск слабеет и изнашивается, что может привести к разрыву во время вращения.
Во время разрыва мениска Вы можете услышать треск. Сперва травма может не болеть, но через несколько дней боль появляется. Другие симптомы разрыва мениска включают:
- скованность в колене;
- отёк;
- слабость;
- «заклинивание» сустава.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. Если разрыв не заживает сам по себе, то может потребоваться операция.
Передняя крестообразная связка расположена с передней стороны коленного сустава. Она соединяет бедренную кость с большеберцовой и обеспечивает движение и стабильность колена.
Большинство травм передней крестообразной связки происходит, когда человек замедляется, останавливается или меняет направление во время бега. Растяжение или разрыв передней крестообразной связки также может произойти в результате неудачного приземления после прыжка или удара.
Травма передней крестообразной связки может сопровождаться хлопком. Позже колено становится болезненным и отекает.
Постельный режим и физиотерапия могут помочь залечить растяжение. Если связка порвалась, то Вам может потребоваться операция.
Задняя крестообразная связка — это ещё одна связка, соединяющая бедренную кость с большеберцовой костью. Задняя крестообразная связка травмируется не так часто, как передняя.
Травма задней крестообразной связки может произойти, если Вы сильно ударили колено, например, во время аварии. Иногда задняя крестообразная связка травмируется в результате пропуска шага во время прогулки.
Другие симптомы разрыва задней крестообразной связки включают:
- отёк;
- скованность;
- проблемы при ходьбе;
- слабость в колене.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. При повреждении нескольких связок, нестабильности колена или повреждении хряща Вам может понадобиться операция.
Хондромаляция — это разрушение суставного хряща. Хрящ представляет собой эластичный материл, который амортизирует трение между костями.
Причинами хондромаляции могут быть постепенное изнашивание хряща, артрит или чрезмерное использование. Наиболее часто хрящ изнашивается под коленной чашечкой.
Основным симптомом хондромаляции является тупая боль под коленной чашечкой. Боль может усиливаться, когда Вы поднимаетесь по лестнице, или же после длительного пребывания в сидячем положении.
- боль, которая усиливается во время физических нагрузок;
- отёк;
- отчётливый хруст в коленном суставе.
Прикладывание холода, приём обезболивающих препаратов и физиотерапия помогут справиться с болью. Тем не менее, хрящ невозможно восстановить консервативными методами.
Артрит — это дегенеративное заболевание, при котором происходит постепенное изнашивание хряща. Существует несколько типов артрита:
- остеоартрит — наиболее распространённый тип. Остеоартрит является следствием старения организма;
- ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система начинает разрушать суставы;
- системная красная волчанка — аутоиммунное заболевание, характеризующееся воспалением коленных и других суставов;
- псориатический артрит, болезнь Крона также может стать причиной боли в суставах.
Обычный артрит лечится при помощи упражнений, инъекций и обезболивающих препаратов. При воспалительных формах артрита пациентам прописывают противовоспалительные лекарства, а также средства, ослабляющие иммунный ответ.
Тромбоз глубоких вен — это формирование тромба в глубокой вене. При тромбозе глубоких вен пациент ощущает боль в ноге, особенно, когда он встаёт. Другие симптомы тромбоза включают:
- отекание ноги;
- повышение температуры в области возникновения тромба;
- покраснение кожи.
Лечение тромбоза глубоких вен должно происходить в экстренном режиме, так как тромб может оторваться и дойти до лёгкого. Если тромб попадёт в артерию лёгкого, то возникнет состояние, называемое лёгочной эмболией. Лёгочная эмболия может привести к смерти.
Тромбоз глубоких вен лечится с помощью препаратов, разжижающих кровь. При большом тромбе врач может дать пациенту тромболитик.
Статья добавлена в Яндекс Вебмастер 2018-06-07 , 17:56.
источник
Остеохондроз и коленный сустав могут быть связаны: при остеохондрозе поясничного отдела позвоночника могут развиваться боли в коленяхЖизнь с болью в коленях: прогулки для облегчения как следствие ущемления корешков спинномозговых нервов, а также могут развиваться и дегенеративно-дистрофические процессы, связанные с нарушением иннервации и кровообращения в околосуставных тканях коленных суставов. В народе такое заболевание называют «остеохондроз колена».
Остеохондроз и коленный сустав – какая между ними связь?
Многие клиницисты замечали, что при остеохондрозе поясничного отдела позвоночника больных часто беспокоят боли в коленных суставах. Проведенные в последние годы исследования позволили выявить изменения дегенеративно-дистрофического характера в околосуставных тканях коленных суставов при поясничном остеохондрозе. Такое заболевание носит название коленного периартроза (остеохондроз коленного сустава – неправильное название).
Почему развивается коленный периартроз? Нейровертебрологи считают, что коленный периартроз связан с ущемлением корешков спинномозговых нервов в области поясничного отдела позвоночника. При этом поражение нервных волокон распространяется на бедренный нерв, а также его ветвь – подкожный нерв ноги, поднадколенниковая ветвь которого иннервирует коленный сустав.
Нарушения иннервации сустава приводит к постепенному развитию в окружающих его тканях нейродистрофических нарушений, в том числе нарушений в мышцах и связках, поддерживающих сустав. Часто при этом поражаются также бедренные и большеберцовые надмыщелки (выступы на головках костей).
Для возникновения дегенеративно-дистрофических изменений в околосуставных тканях одних нарушений иннервации мало, требуется также дефектность самих окружающих коленный сустав тканей. Такая дефектность возможна при постоянном растяжении сухожилий, расположенных в области сустава у людей с Х-образными ногами, а также с поясничным гиперлордозом (слишком сильным изгибом вперед поясничного отдела позвоночника) или, напротив, со сглаженным лордозом. В таких случаях отрицательное воздействие на околосуставные ткани в области колена оказывают продолжительная ходьба и стояние.
Такие нарушения часто встречаются в молодом и среднем возрасте. У пожилых людей коленные периартриты встречаются значительно реже, у них чаще развиваются остеоартрозы коленных суставов – дегенеративно-дистрофические нарушения в самих суставах, не связанные с остеохондрозом.
Симптомы коленного периартроза
Заболевание развивается постепенно. Вначале появляются умеренные боли в области бедра и внутренней поверхности коленного сустава. Ноющие боли возникают при длительном стоянии, ходьбе в момент сгибания в коленном суставе, при пассивном сгибании и разгибании в суставе, а также в момент наружной ротации (вращения колена наружу). Как правило, боли в коленных суставах были слабее, чем в поясничном отделе, но беспокоили больных после купирования болевого синдрома в пояснице.
Боли усиливаются при спуске с лестницы, это объясняется усилением вертикальной нагрузки на опускающуюся выпрямленную в колене ногу. В опускающейся на расположенную ниже ступеньку выпрямленной ноге четырехглавая мышца бедра находится в состоянии изометрического эксцентрического сокращения (без сближения точек прикрепления). Именно такое напряжение мышцы, в которой уже есть дегенеративно-дистрофические изменения, вызывает боль в коленном суставе.
Для коленного периартроза характерна также болезненность при прощупывании внутренней поверхности колена, а иногда и наружной, а также глубоких тканей подколенной ямки.
Почти всегда при коленном периартрозе нарушается система постурального контроля, направленная на сохранение равновесия любыми путями. То есть больным трудно сохранять равновесие при ходьбе и стоянии.
Диагностика и лечение
Диагностика коленного периартроза заключается в выявлении остеохондроза поясничного отдела позвоночника (рентгенография позвоночника в нескольких проекциях, МРТ) и одновременном выявлении дегенеративно-дистрофических изменений в околосуставных тканях в области коленного сустава ультразвуковым методом. При этом на рентгенограммах коленных суставов патологии не выявляется. Обязательно проверяется также сохранность системы постурального контроля, то есть сохранения равновесия при ходьбе и стоянии.
Лечение коленного периартроза, вызванного поясничным остеохондрозомПоясничный остеохондроз – влияние провоцирующих факторов, заключается в устранении ущемления корешков спинномозговых нервов и создании мышечного корсета, предупреждающего ущемления, что достигается в основном дозированными физическими нагрузками.
По умолчанию считается, что ломота в суставах, боль и хруст являются признаками заболевания только у людей старшего возраста.
Однако болезни суставов «молодеют» с каждым годом, и уже не редкость, когда у молодого человека диагностируется артроз или артрит.
А остеохондроз вообще стал настолько привычным, что порой люди даже не считают нужным обращаться к врачу, обходясь подручными средствами.
Содержание статьи:
Остеохондроз: симптомы и лечение
Артроз + интересное видео!Артрит или воспаление суставов + видео!
Такое отношение к здоровью приводит к тому, что опорно-двигательный аппарат просто перестает справляться со своими функциями. В итоге человек может оказаться прикованным к постели, и причина этого — в несвоевременном обращении к специалистам. Важно понимать, что боль в суставах — такой же симптом, как, например, тошнота или рвота при гастритах. Это острый сигнал того, что в организме развивается заболевание, способное стать необратимым.
Остеохондроз: симптомы, признаки, лечение
Остеохондроз — заболевание позвоночника, при его возникновении поражаются хрящи и межпозвонковые диски. В норме у здорового человека межпозвоночные диски способны выдерживать большую нагрузку, они довольно прочные, что позволяет сделать позвоночник более упругим и стойким к износу. Но при возникновении заболевания соединительные ткани быстро изнашиваются, начинается разрушение и стирание дисков.
Человек поначалу чувствует редкое похрустывание в суставах, периодическую скованность по утрам. Но эти признаки быстро проходят, ведь запас прочности у организма большой и он способен со многими заболеваниями справляться самостоятельно.
Однако при длительном отсутствии лечения остеохондроз начинает стремительно прогрессировать, охватывая все большую часть позвоночника. Появляются головные боли, ломота в спине, прострелы, боль в суставах и мышцах.
Часто причина развития остеохондроза кроется не в старении организма, а в наличии провоцирующих факторов. Таких причин много, но можно выделить несколько основных, которые неизбежно приводят к разрушению структуры позвоночника:
- чрезмерные нагрузки. Часто остеохондроз появляется у спортсменов, людей, занимающихся тяжелым трудом;
- сильное ожирение. Избыток веса всегда вызывает проблемы с позвоночником, поражая суставы и костную ткань. Ожирение создает непосильную нагрузку на опорно-двигательный аппарат, что приводит к истончению и стиранию хрящей и дисков;
- малоподвижный образ жизни. Интеллектуальная работа, например, за компьютером, пагубно отражается на здоровье всего скелета. Сгорбленная спина, шея под постоянным напряжением — это прямая дорога к шейному остеохондрозу, который быстро может стать и грудным, и поясничным.
Обычно развитие заболевания начинается именно с шеи. Дело в том, что шейный скелет — самый слабый с точки зрения анатомии, он недостаточно укреплен дополнительными связками. Поэтому, даже если нагрузка минимальна и человек не чувствует боли, позвонки сильно смещаются.
Для профилактики и лечения болезней СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют новое БЕЗОПЕРАЦИОННОЕ средство лечения на основе натуральных экстрактов, которое..
При смещении они передавливают нервные окончания и сосуды, окружающие позвоночник. В итоге возникает боль. И чем чаще происходит такое смещение, тем быстрее развивается заболевание шейный остеохондроз. Как правило, он сразу же становится хроническим, поскольку больные люди приходят лишь тогда к врачу, когда уже болезнь уже запущена и приносит невыносимую боль.
Самым ранним симптомом остеохондроза обычно становится появление прострелов в области шеи, при повороте головы возникает болезненность, отдает в голову, чаще в подзатылочную часть.
Довольно быстро появляется постоянная головная боль, которая сложно поддается обезболиванию, вызывает головокружение и тошноту. Приступ часто похож на мигрень, не купируется лекарствами.
Обычно такие боли носят затяжной характер: приступы могут длиться несколько дней. Часто это происходит, если при смещении позвонков сильно передавило нерв. Заболевание может проявиться не сразу и уже не просто как шейный остеохондроз. Чаще специалисты диагностируют шейно-грудной остеохондроз, приносящий человеку боли и прострелы в области груди. Покалывания, «стреляние», чувство сдавленности в груди могут быть ложно приняты за сердечную недостаточность.
Именно поэтому при проявлении первых же симптомов необходимо обращаться к специалистам.
Данный вид заболевания крайне негативно реагирует на попытки самодиагностирования: состояние ухудшается быстро. Крайне важно не упустить момент и вовремя нанести визит к невропатологу.
При поясничном остеохондрозе чувствуется боль не только в суставах, но и костях. Ломит спину, невозможно безболезненно встать утром, скованность всего позвоночника. Характер боли меняется: нет остроты, лишь появляется ноющая и постоянная болезненность. Больному трудно сидеть в привычном положении сидя, он ищет позу, чтобы спина была полностью расслаблена. При серьезной стадии остеохондроза могут временно отказывать ноги, наступает онемение в ногах, теряется или же усиливается чувствительность.
При заболевании очень важно начать лечение как можно раньше, тогда есть больше шансов на выздоровление.
Лечение заболевания сложное и многоэтапное. Изначально необходимо устранить провоцирующие факторы, чтобы не усугублять клиническую картину.
Проблемы с суставами — прямой путь к инвалидности!
Хватит терпеть эту боль в суставах! Записывайте проверенный рецепт от опытного врача…
Если причина в весе, назначается диета, консультация эндокринолога и сопутствующих специалистов.
Обратите внимание: диета считается лечебной и полезной только в одном случае: если она одобрена лечащим врачом.
Затем устраняется боль, обеспечивается покой больному. Обычно лечение сочетает в себе медикаменты и физиотерапию. Умеренная гимнастика и прием нужных препаратов эффективно борятся с заболеванием при условии своевременного обращения.
Хорошо помогает при шейном остеохондрозе мягкий головодержатель и легкий массаж.
Вкупе с лечением это помогает быстрее справиться с болями: «ошейник» держит голову, тогда как мышцы расслабляются, постепенно возвращаясь в привычное состояние.
Однако к нему надо привыкать постепенно: носить по 10-15 минут, потом увеличить до 25-30. Корсеты для спины назначает только специалист на основании индивидуальных показаний. Также очень полезно использовать ортопедические подушки, а также (по рекомендации врача) применять различные массажные аппараты для шеи и спины.
Почему болят суставы? В отличии от остеохондроза, артрозы чаще возникают под воздействием травм или как следствие нарушения обмена веществ.
здоровое колено (слева) и артроз коленного сустава
Заболевание бывает нескольких видов:
- тазобедренный артроз, или коксартроз. Бывает разной степени, в зависимости от причин возникновения — первичный и вторичный. При возникновении данного заболевания может развиваться дисплазия больного сустава, может проявляться вместе со сколиозом, нередко становится причиной поражения всего позвоночника. Визуально может никак не определяться, не иметь припухлости, больной не жалуется на интенсивность болей только в состоянии полного покоя, т.е. все остальное время пораженный сустав болит. Характерный внешний признак такого артроза: изменение походки больного. Появляется прихрамывание или раскачивающаяся походка;
- гонартроз, или артроз колена. Заболевание, поражающее коленные суставы, чаще всего страдают женщины. Как правило, причиной становится переизбыток веса и возникший варикоз вен. Проявляется в болях в коленях, невозможностью привычно ходить;
- артроз межфаланговых суставов. Чаще возникает у женщин в силу гормональных особенностей организма или на фоне климакса. Во время заболевания полностью деформируются суставы на руках, появляются костные наросты.
- артрозы других суставов Артроз — хроническое заболевание, как правило, затрагивающее все ткани больного сустава. Под воздействием какого-либо фактора серьезно нарушается питание хрящей, в итоге это приводит к истончению и дальнейшему разрушению хрящевой ткани. Понятие «остеоартроз» включает в себя все вышеперечисленные заболевания. По сути, является собирательным термином, обобщающим.
Чаще всего артроз становится следствием переизбытка веса или перенесенных травм. Болезненность суставов вызвана тем, что они перестают справляться с нагрузкой массы тела из-за неправильного распределения веса. Постепенно суставы начинают деформироваться, все больше истончаются окружающие ткани.
В конечном итоге начинается полное или частичное разрушение хряща.
Также причиной артрозов может стать тяжелая работа, перенагрузка, наличие у человека травм, плоскостопия, гормональные нарушения. Возникающая боль в суставах должна быть сразу расценена как сигнал о помощи, в противном случае изменения в организме будет уже не остановить.
Нужно понимать, что полное излечение практически невозможно, если уже началось разрушение костных тканей. Именно поэтому своевременное обращение к врачу просто необходимо при первых же болях в суставах.
Обычно лечение сводится к тому, чтобы минимизировать болевые ощущения и постараться устранить первоисточник проблемы или провоцирующий фактор. Больному назначается физиотерапия, электрофорез или ультразвуковая терапия. Часто лечение назначается вкупе с народными средствами. Сама схема лечения зависит от состояния и стадии развития заболевания, а также от индивидуальных особенностей организма.
Артрит: причины, симптомы, лечение
Артрит — тяжелое заболевание суставов, возникающее под воздействием воспалительных процессов. Обычно протекает внутри сустава, скапливая жидкость в свободных полостях. Сложность данного заболевания в том, что оно чаще встречается как следствие какого-то иного нарушения в организме.
В зависимости от причины возникновения артрита, различают следующие виды:
- псориатический артрит. Появляется на фоне псориаза, наиболее характерный признак — нарост костных тканей на пальцах рук, сильная боль в руках. Чаще возникает вместе с кожным дерматозом. Сам сустав при этом краснеет, больного сопровождает ощущение местной температуры. Такой артрит опасен непостоянством: частые ремиссии могут сменяться такими же частыми обострениями;
- ревматоидный артрит. Данный тип имеет другую этиологию, связан с нарушениями обменных процессов. Один из самых опасных видов артрита потому, что вызван аутоиммунным процессом в организме. Такой процесс начинается в том случае, когда иммунитет перестает «узнавать» ферменты какого-то органа и воспринимает их как чужеродные. Чаще всего это происходит при нарушениях в работе щитовидной железы. Затягивать такое заболевание нельзя, поскольку погибнет либо вся имунная система, либо щитовидка. Иногда аутоиммунные артриты возникают на фоне серьезной дестабилизации других органов, например, поджелудочной железы;
- инфекционный (реактивный) артрит (в т.ч. болезнь Рейтера). Возникает на фоне острой инфекции, попавшей в организм. В большинстве случаев заболевание активизируется при заражении хламидиями. Однако многое зависит от чувствительности организма к любом виду инфекции, в редких случаях заболевание может спровоцировать даже кишечная инфекция. Признаки могут появиться лишь спустя несколько дней после того, как произошло заражение. Обычно появляется цистит или уретрит, затем может проявиться конъюктивит и боли в суставах. Если лечение не оказано, начинает сам артрит. В отличии от остальных артритов, этот вид поражает чаще ноги больного и пальцы.
Узнайте про средство, которого нет в аптеках, но благодаря которому уже многие россияне излечились от болей в суставах и позвоночнике!
Рассказывает известный врач >>>
Лечение заболевания начинается с установления первопричины болезни. Обычно это схемы комплексной терапии: антимикробные и противовоспалительные препараты.
лечение артрита с помощью компресса
Если заболевание связано с аутоиммунными изменениями, то могут быть назначены иммунностимуляторы и иммуннодепрессивные препараты. При тяжелых формах болезни лекарственные растворы вводят непосредственно в сами больные суставы с целью остановить процесс дальнейшего нарушения.
Больные суставы давно стали проблемой века. Не секрет, что люди сами не относятся с должным вниманием к своему здоровью и игнорируют сигналы тревоги организма. Нежелание идти к врачу приводит здоровье в полный упадок, довольно быстро. Поэтому очень важно обращаться к врачу сразу, едва лишь появились первые признаки.
Полный список статей на сайте можно увидеть на страницах Карта сайта и Карта сайта 2.
источник
Боли в пояснице и в коленях — довольно распространенное явление. Часто неприятные ощущения возникают без видимых на то причин, но оставлять их без внимания нельзя. При первых симптомах стоит как можно скорее обратиться к врачу. В некоторых случаях может потребоваться помощь нескольких специалистов.
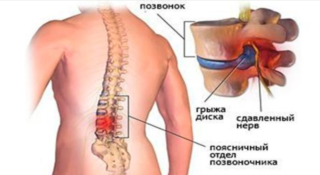
Опорой для всего тела является позвоночник, который состоит из позвонков, соединенных между собой дисками, мышцами, связками и суставами. Если нарушается хоть одна из этих составляющих, возникает острая боль, чувствуется дискомфорт и ломота.
Чтобы выяснить, по какой именно причине у пациента болят колени и поясница, нужно учесть несколько факторов: ситуацию, в которой возникла боль, интенсивность и продолжительность ощущений. Выделяют боли из-за неправильной осанки и ортопедических заболеваний: радикулита, остеохондроза. Если на позвоночнике есть грыжа, ощущения усиливаются многократно.
Поводом для болей в коленях может послужить васкулит седалищного нерва, поражение тазобедренных нервов, врожденные деформации и т.д. Иногда острая или тупая боль в позвоночнике возникает после травмы или переохлаждения. Ноющая боль в пояснице и колене может являться признаком онкологии внутренних половых органов.
Причин резей в пояснице, отдающих в колени, может быть много. Самые распространенные:
- остеохондроз — недуг, поражающий межпозвонковые диски и иные отделы позвоночного столба;
- спондилез или артроз фасеточных суставов;
- спондилит.
Порой у пациента болит спина и колени в результате сдавливания нервов в области крестца. Появляются неприятные ощущения в пояснице, после переходят на колени и ягодицы.
Остеохондроз возникает в результате изменений в структуре хрящей и костной ткани позвонков. Это заболевание может поразить любой из отделов позвоночника. Часто болезнь можно встретить у пожилых людей, но иногда ей страдают и пациенты помоложе. Причиной, как правило, является малоподвижный образ жизни — работа за компьютером, отсутствие регулярных занятий спортом.
Проявляется заболевание резью и болезненными ощущениями в пораженных частях спины. Симптомы могут не стихать длительное время.
Остеохондроз дает о себе знать уже на довольно запущенных стадиях своего развития. Заболевание на раннем этапе пациент может не ощущать. Если состояние запущено сильно, болевой синдром становится очень острым, появляется неприятная ломота в ногах или руках.
Лечение остеохондроза длительное, но необходимое. Игнорирование проблемы приводит к серьезным нарушениям в строении позвоночного столба и возникновению сопутствующих заболеваний опорно-двигательного аппарата — сколиоза, кифоза или лордоза. Неотъемлемая составляющая комплексной терапии — лечебная гимнастика.
Фасеточный артроз — это дегенеративное заболевание позвоночника, которое характеризуется обширным разрастанием костной ткани. Может быть поражен один сустав в позвонках или оба. Болезнь возникает вследствие спортивных и иных травм, чрезмерных физических нагрузок.
Острая боль может возникнуть в области поясницы и самого позвоночного столба. Пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области начинают хрустеть, ощутимо напрягаются мышцы. По утрам возникает ощущение тяжести в районе поясницы, нередко поднимается температура тела.
В медицине применяется большое количество методов лечения суставных заболеваний. Вначале проводится врачебный осмотр, где устанавливается локализация боли, выявляется причина, спровоцировавшая эту боль. Чтобы поставить точный диагноз, врач назначает анализы.
Если причины заболевания связаны с проблемами двигательного аппарата, назначают курс противовоспалительных лекарств, хондропротектеров, анальгетиков. После снятия болевого синдрома требуются регулярные курсы массажа, физиопроцедуры, лечебные ванны и физкультура.
Чтобы проблема не возвращалась вновь после лечения, нужно уделять особое внимание профилактике. Спать желательно на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и совершать конные прогулки, каждый день делать физические упражнения.
Чтобы предотвратить боль, уделяйте внимание своей осанке, постарайтесь не перенапрягать позвоночник и регулярно выполняйте упражнения, укрепляющие мышцы спины. Особенно полезны плавание и спортивная ходьба.
Чтобы сохранить здоровье спины, спите на матрасе средней жесткости. Подушка под головой не должна быть слишком большой. Желательно мыть пол шваброй и не поднимать большие тяжести. Вес всегда старайтесь распределять равномерно на обе руки.
Если одновременная боль в коленях и спине появилась вновь, как можно раньше обратитесь за медицинской помощью. Обезболивающий укол или мазь могут временно облегчить состояние, но не устранят причину проблемы.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боли в пояснице, отдающие в ногу – одна из самых частых причин обращения к врачу. Они может идти не только из позвоночника, но и других частей тела и органов.
Нередко при этом боль может отдавать в левую или правую ногу, тогда становится непонятно, какого именно врача посетить.
В домашних условиях не всегда можно понять причины болей в пояснице, отдающих в ногу. Они лечатся только после постановки диагноза.
Существует множество разнообразных болевых ощущений, отдающих в ногу. Рассмотрим основные три типа.
К этому типу относятся спазмы, причиной которых является нарушение осанки. Они в той или иной мере ограничивают движения.
Обычно это поясничные грыжи, протрузии дисков и т. д. Они приводят к воспалениям и утолщениям нервных окончаний.
Ноющая поясничная боль, отдающая в нижнюю конечность, наблюдается постоянно, из-за чего больному приходится беречь ноги.
При вегетососудистом характере болевых ощущений возникает жжение и онемение в ногах. Эти симптомы сильно выражены при резком поднимании туловища. Кожа в области пораженного участка бледнеет и становится более холодной.

Нейродистрофия – это запущенная стадия болезни.
От этой причины кровеносные сосуды претерпевают большие изменения, нервные окончания в пояснице пережимаются и образуются воспаления в области позвоночника.
Чаще всего причиной дискомфорта служат болезни ортопедического характера. Среди них – спондилез, остеохондроз, различные дефекты межпозвонковых дисков.
Ощущение может возникнуть из-за образования кисты около крестца, точечных уплотнений ягодичных мышц и воспалением нерва.
Вероятно наличие синдрома грушевидного мускула, причина которого воспаление и защемление седалищного нерва.
Сильная боль, отдающая в ногу, концентрируется в грушевидной мышце, в месте выхода нерва. Очень болит все бедро до стопы.
Возможно образование атрофии в ягодицах, если причиной зажатия седалищного нерва послужила декомпрессия.
Коленный сустав и поясница болят, когда происходит ортопедическое нарушение в тазобедренном суставе. Такие ощущения наблюдаются при раке органов женской и мужской половой системы.
Перелом в тазовой кости приводит к онемению кожи и возникновению «мурашек» в области запирательного нерва.

Если боль отдает сверху ноги, а не внизу, то это говорит о протрузии поясничной грыжи или синдроме пролапса.
Причиной подобных ощущений являются опухоли спинного мозга и крестцового сплетения.
Симптом может быть признаком бурсита ягодичных мышц, если при этом будет наблюдаться нарушение потоотделения.
Боль, отдающая в переднюю часть ноги, может возникнуть после операции по удалению грыжи. Она появляется из-за поражения нерва в бедре и сопровождается слабостью мышц бедра, выступом рефлекса колена и чувствительной дисфункцией.
Интенсивная боль, отдающая в ногу, часто сопровождает атрофию мышц в бёдрах. Причиной может быть терапия с участием антикоагулянтов за счет накопления крови в пространстве за брюшиной.
Такая особенность может наблюдаться и при сахарном диабете.
| Наименование | Характеристика |
|---|---|
| Межпозвонковая грыжа | Возникает после травмы или воздействия статистической силы. |
| Спондилез | Появление выростов, которые вызывают смещение позвонков. |
| Остеопороз | Повреждения позвонков, возникшие в результате дефицита кальция. |
| Стеноз | Причиной его появления служит сужение канала в позвонке. |
| Люмбаго | Наблюдается острая и резкая боль, которая отдаёт в левую или правую ногу, из-за разрушительных изменений в позвоночнике |
| Ишиас | Наличие дефекта в седалищном нерве. |
| Фибромиалгия | Мышечное воспаление в спине, приводящее к воспалительному процессу в позвоночном покрове. |
| Радикулопатия | Возникает при давлении спинного мозга на окончания нерва. |
Часто низ спины ноет и болит из-за заболеваний сердца, легких, почек, органов пищеварения и малого таза. Гораздо реже дискомфорт возникает во время депрессии и длительного стресса. При подобных причинах боли в пояснице, отдающей в ногу, не наблюдается скованность в спине.
Чаще всего боль вызывают следующие заболевания:
- Опухоль двенадцатиперстной кишки, поджелудочной и желудка, они вызывают боль справа или слева верха спины.
- Колит, дивертикулит, опухоль толстого кишечника – при этих заболеваниях болит низ спины;
- Хронические заболевания органов малого таза.
- Заболевания почек сопровождается дискомфортными ощущениями в области реберно-позвоночного угла.
Причиной несильных болей в пояснице могут быть нефрологические заболевания и язвы.
Что делать, если болит поясница и правую или левую ногу при этом беспокоит — тянет или ломит?
Конечно же, обращаться к соответствующему специалисту. Это необходимо сделать даже при незначительной интенсивности боли. Даже малейшая ломота и тяжесть говорит о каком-либо нарушении в организме.

Среди них находятся такие специалисты, которые способны диагностировать заболевания, наиболее часто беспокоящие поясницу и спину.
Только грамотная диагностика поможет определить чем лечить боль, исходящую из поясницы. Симптомы всех заболеваний опорно-двигательной системы похожи между собой, поэтому используются различные методы.

- Рентгенография.
- Лабораторные исследования.
- Томография.
- Ультразвуковое сканирование.
- Артроскопия.
- Электромиография.
Во время беседы с врачом важно правильно описать природу болей, отдающих в ногу.
Они могут быть тянущие, ноющие или стреляющие. Локализоваться в боку, бедрах, сзади и спереди, выше или ниже. Иногда даже этого достаточно для постановки правильного диагноза.
Для купирования болей, которые отдают в ногу, независимо от причины необходимо создать соответствующие условия.
Обычно дискомфорт уходит после комплексного лечения включающего:
- Сон на жестком матрасе.
- Прогревание поясницы слева и справа.
- Прием медикаментов.
- Физиотерапия.
- Мануальная терапия.
- ЛФК.
Для успешного исхода заболевания во многих лечебных учреждения используются физиотерапевтические процедуры. Они ускоряют процесс реабилитации, восстанавливают поврежденные ткани и снимают напряжение.
Среди методов физиотерапевтические процедур можно выделить электрофорез, грязелечение и магнитотерапию.
Во время мануальной терапии спину лечат с помощью физического воздействия на позвоночник и внутренние органы.
Комплекс занятий лечебной физкультурой составляется врачом в зависимости от вида и стадии заболевания.
Среди медикаментов назначаются следующие группы препаратов:
- Антивоспалительные нестероидные.
- Анальгетики.
- Обезболивающие и противоотечные.
- Хондропротекторы.
- Витамины.
- Миорелаксанты.
В дополнение к аптечным средствам можно использовать рецепты народной медицины. В них частым компонентом является глина, мед, мумие, конский жир. Из них готовят мази, настои и компрессы.
Если своевременно не определить, почему болит нога и отдает в ногу, и не заняться лечением, то это может значительно усугубить ситуацию.
Заболевание перейдет в острую или хроническую форму и для его устранения потребуется хирургическое вмешательство.
Чтобы избежать заболеваний спины, ежегодно нужно посещать медосмотр.
источник
Боли в коленных суставах носят название артрита коленных суставов, артроза коленных суставов, гоноартроза. Эти заболевания очень часто преследуют людей старшей возрастной группы. Медицинская практика показывает, что при жалобах на боли в коленях необходимо делать дифференциальную диагностику: на самом ли деле болят колени или это отзвук боли от других частей тела?
И, как правило, к сожалению, это подтверждается. То есть часто люди годами лечат колени, делают всевозможные примочки, припарки, им вытягивают шприцами воспалительную жидкость из суставной сумки, а она образуется снова. Эти процедуры на самом деле весьма пагубны, потому что способствуют высыханию сустава, связки в суставах становятся жесткими и легко травмируются от обычных движений.
Как правило, непосредственно с больным коленом проблема бывает только в тех случаях, когда произошла прямая травма. Например, повреждение мениска часто ведет к развитию артроза. Люди начинают щадить ногу, колени перестают нормально сгибаться, атрофируются мышцы бедра, и тем самым нарушается питание сустава.
Сначала развивается артрит. то есть происходит воспаление мягких тканей сустава — это связки и мышцы, отвечающие за сустав. Как следствие, следующая ступенька — артроз. при котором деформируется суставная поверхность. Плюс контрактуры коленного сустава, приводящие к укорочению ноги.
Почему это происходит — укорочение ноги? Да потому, что мышцы и связки из-за контрактуры уже не в силах сгибать и разгибать колено. Люди с трудом ходят, прихрамывают, испытывают массу других неприятных ощущений.
Колено может болеть только после прямой травмы, например, произошел разрыв связок у спортсменов, травмы менисков, после неправильной реабилитации. Если же человеку предлагается правильный комплекс реабилитационных упражнений, а именно физические упражнения. которые лечат любой сустав, то можно справиться с болями в коленных суставах.
Моя практика показывает, что 90% болей в коленях связаны не с самим коленом, а либо с тазобедренным суставом, при поражении которого возникает боль в спине, паху и в колене, либо с остеохондрозом поясничного отдела позвоночника. Очень важно дифференцировать боль в пояснице от боли в тазобедренном суставе и боли в колене.
Артрит – аутоиммунное воспалительное заболевание, характеризующееся поражением соединительной ткани и вовлечением в процесс синовиальной ткани. Самым частым местом локализации заболевания является область шейного отдела позвоночника. Опасность его в том, что на ранних стадиях артрит никак не проявляется и диагностируется уже при множественном поражении суставов. Женщины болеют в 4 раза чаще, чем мужчины.
Диагностирование и лечение заболевания должны проходить под строгим контролем специалиста. В зависимости от характера жалоб проблемой может заниматься хирург-ортопед, травматолог, эндокринолог, невропатолог, ревматолог, онколог, мануальный или простой семейный терапевт.
- Возможно, вам понравиться: лечение спины в домашних условиях
Вариантов лечения спины и позвоночника очень много: медицинские лекарственные препараты и блокады, физиотерапевтические процедуры, массажи, ЛФК, мануальная терапия, остеопатия и оперативное вмешательство.
Что такое унковертебральный артроз шейного отдела позвоночника?
Эпидурит позвоночника что это такое
Туберкулез позвоночника: как победить болезнь?
Остеохондроз возникает в результате изменений в структуре хрящей и костной ткани позвонков. Это заболевание может поразить любой из отделов позвоночника. Часто болезнь можно встретить у пожилых людей, но иногда ей страдают и пациенты помоложе. Причиной, как правило, является малоподвижный образ жизни — работа за компьютером, отсутствие регулярных занятий спортом.
Проявляется заболевание резью и болезненными ощущениями в пораженных частях спины. Симптомы могут не стихать длительное время.
Остеохондроз дает о себе знать уже на довольно запущенных стадиях своего развития. Заболевание на раннем этапе пациент может не ощущать. Если состояние запущено сильно, болевой синдром становится очень острым, появляется неприятная ломота в ногах или руках.
В медицине применяется большое количество методов лечения суставных заболеваний. Вначале проводится врачебный осмотр, где устанавливается локализация боли, выявляется причина, спровоцировавшая эту боль. Чтобы поставить точный диагноз, врач назначает анализы.
Если причины заболевания связаны с проблемами двигательного аппарата, назначают курс противовоспалительных лекарств, хондропротектеров, анальгетиков. После снятия болевого синдрома требуются регулярные курсы массажа, физиопроцедуры, лечебные ванны и физкультура.
Для каждой патологии свойственна своя клиническая картина. Болезни суставов приносят человеку большой дискомфорт и существенно снижают качество жизни. Больным необходимо обратить внимание на такие проявления болезней:
- сильный болевой синдром в области пораженного участка;
- отечность околосуставных тканей;
- ограничение подвижности больного сустава или позвонков;
- местное повышение температуры;
- покраснение в месте локализации болезни;
- головокружение и мигрени при поражении шейных позвонков или плечевого сустава.
Боли в ногах при остеохондрозе нередко возникают под воздействием следующих факторов:
- проблемы с обменом веществ;
- изменение гормонального фона;
- появление лишнего веса;
- генетическая предрасположенность;
- повышенные физические нагрузки;
- травматические повреждения ног;
- воспалительные процессы в суставах.
При этом указанные причины не являются специфическими для данной болезни. Сегодня остеохондроз коленного сустава принято считать поражением субхондральной кости, которое провоцирует расслаивание суставного хряща.При этом остеохондроз ног имеет такие симптомы:
- Тупая боль на передней поверхности сустава, возникающая при движении. Она может нарастать при нагрузках.
- Появление хруста и хромоты при передвижении.
- Припухлость и отек больного сустава.
- Дискомфортные ощущения при ощупывании колена.
- Вынужденное положение ноги.
- Снижение двигательной активности и атрофия бедренной мышцы – наблюдается в запущенных случаях.
Спондилоартроз – дегенеративное поражение межпозвоночных суставов, которое влечет за собой нарушение работы функций позвоночного столба. Заболевание распространяется на подвздошные, крестцовые и реберные кости, вызывая преждевременный износ хрящевой ткани и ослабление околопозвоночных мышц и связок. Человека с артрозом позвоночника будет беспокоить дискомфорт при движении, он может ощущать скованность и боль при наклонах.
С прогрессированием деструкции хрящевой ткани может возникнуть более серьезные проблемы вплоть до инвалидизации больного.
Фасеточный артроз — это дегенеративное заболевание позвоночника, которое характеризуется обширным разрастанием костной ткани. Может быть поражен один сустав в позвонках или оба. Болезнь возникает вследствие спортивных и иных травм, чрезмерных физических нагрузок.
Острая боль может возникнуть в области поясницы и самого позвоночного столба. Пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области начинают хрустеть, ощутимо напрягаются мышцы. По утрам возникает ощущение тяжести в районе поясницы, нередко поднимается температура тела.
Первое что надо понимать, то что при первых неприятных симптомах нужно немедленно обратиться в больницу, к опытному врачу. Только после его консультации стоит приступать к непосредственному лечению своей проблемы. Будьте бдительны, при данном недуге иногда даже начинают болеть ноги – к этому тоже стоит отнестись серьезно. Основные виды лечения:
- медицинские препараты;
- народные средства;
- лечебная физкультура;
- хирургическая помощь.
Ибупрофен, Диклак, Фастумгель и другие. Их назначают в период обострения остеохондроза. Это в основном анальгетики, нестероидные препараты и миорелаксанты. Для восстановления поврежденной хрящевой ткани может использоваться и хондропротектор. Для снятия неприятного синдрома может применяться согревающее лекарство или питательные мази и кремы для растирания, а еще грелки, которые ставятся на пораженные участки суставах.
Хрящевой узел Шморля – определенные структурно-анатомические изменения в телах позвонков, при которых хрящевая ткань продавливается в губчатое тело ниже или выше лежащего позвонка. Грыжа Шмоля влечет за собой сильные боли в области повреждения, а прослеживается только при рентгенологическом обследовании. Иногда заболевание носит врожденный характер, но чаще всего это приобретенные проблемы со спиной, которые возникают вследствие нарушений осанки, после ушибов и травм.
Межпозвонковая грыжа – это смещение пульпозного ядра межпозвонкового диска, за которым следуют разрыв фиброзного кольца и воспаление корешков спинномозговых нервов. Шейный и поясничный отделы подвержены заболеванию больше всего, но при различных искривлениях грыжа межпозвонкового диска развивается и в грудном отделе.
Миозит – поражение мышечных волокон под воздействием различных факторов (травм, инфекций, аутоиммунных заболеваний). Достаточно редкое заболевание отображается преимущественно на мышцах шеи (60% случаев), на втором месте по частоте встречаемости стоит поясничный отдел позвоночника. Главное проявление миозита – выраженная слабость мышц, способная перейти в атрофию.
Чтобы проблема не возвращалась вновь после лечения, нужно уделять особое внимание профилактике. Спать желательно на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и совершать конные прогулки, каждый день делать физические упражнения.
Чтобы предотвратить боль, уделяйте внимание своей осанке, постарайтесь не перенапрягать позвоночник и регулярно выполняйте упражнения, укрепляющие мышцы спины. Особенно полезны плавание и спортивная ходьба.
Чтобы сохранить здоровье спины, спите на матрасе средней жесткости. Подушка под головой не должна быть слишком большой. Желательно мыть пол шваброй и не поднимать большие тяжести. Вес всегда старайтесь распределять равномерно на обе руки.
Дорсопатия – не конкретная болезнь, а обобщенный термин, включающий в себя различные дегенеративно-дистрофические заболевания позвоночника и околопозвоночных соединительных тканей. Патологические процессы имеют различную этиологию, но на начальной стадии проявляют себя одинаково периодическими болевыми ощущениями и дискомфортом.
Воспаление седалищного нерва носит название ишиас. Возникает оно из-за сдавливания корешков спинного мозга в области пояснично-крестцового отдела позвоночника. Причин возникновения невралгического заболевания очень много, поэтому и протекает оно у всех людей по-разному, начиная от дискомфорта в области поясницы и заканчивая болью в ступнях.
Искривление позвоночного столба с выпуклостью в передне-задней (сагиттальной) плоскости – это кифоз. Местом самой частой локализации заболевания является грудной отдел позвоночника, но также известны случаи диагностирования поясничного и шейного искривления. Может быть врожденным и приобретенным. Последний делится на физиологический, наблюдающийся в норме у взрослых, и патологический, возникающий как осложнения иных заболеваний и переломов позвонков.
Патологическое новообразование позвоночника или спинного мозга встречается сравнительно редко – в 10-15% случаев среди всех опухолей костных тканей. Доброкачественная опухоль имеет свою капсулу и не способна к метастазированию, злокачественная – быстро растет, распространяется в другие ткани и опасна летальным исходом. Практически как все другие заболевание позвоночника опухоль отдает острой болью в спину и поясницу.
Одна из самых тяжелых травм, которые могут возникнуть с телом человека – перелом позвоночника. Травма характеризуется нарушением анатомической целостности одного или нескольких позвонков и компрессией тел сегментов мышц, кровеносных сосудов, нервных окончаний. Различают компрессионные (сдавливание позвонков) и декомпрессионные (растяжение позвонков) переломы, оба они несут огромнейшую опасность при повреждении спинного мозга.
Патологический процесс в шейном отделе позвоночника, при котором фиброзное кольцо теряет свою прочность, и ядра межпозвонкового диска смещаются внутрь позвоночника. Возникновению протрузии способствуют чрезмерные физические нагрузки, многие иные заболевания спины (травмы, слабые мышцы и искривление позвоночника, сколиоз, остеохондроз), инфекционные заболевания и соматические патологии.
Радикулопатия – компрессионное и воспалительное поражение корешков спинного мозга, входящих в межпозвоночные отверстия. В 90% случаев причиной возникновения радикулита является запущенная стадия остеохондроза, остальные 10% – иные проблемы с позвоночником (травмы, грыжи, износ и деформация позвоночного столба и межпозвонковых дисков).
Сегодня мы поговорим про остеохондроз, — болезнь 21-го века. Малоподвижный образ жизни, плохое питание, вредные привычки – все, это пагубно влияет на человеческие суставы. Недуг, долгое время может проходить в скрытой форме, не сопровождаясь сильными неприятными ощущениями болей, в то время как патологический процесс может «бушевать», то есть прогрессировать на полную силу.
Большинство людей считают, что остеохондроз — это болезнь что поражает только позвоночник, но к сожалению дистрофические изменения, могут происходить практически во всех суставах человеческого организма. Самые распространённые из них, это:
- остеохондроз коленного отдела;
- тазобедренного участка тела;
- плечевого отдела;
- голеностопной области.
Самым опасным является остеохондроз тазобедренного, ведь именно он более всего задействован при ходьбе. Речь идет о болях. Последняя же распространяется и на ноги.
Хочу поделиться историей, которая случилась со мной. До этого я чувствовал себя превосходно: играл в футбол с приятелями по воскресеньям, и все было прекрасно. И вдруг без всяких видимых причин, травм или ушибов в правом колене появилась тупая боль.#13;#13;
Очень скоро колено начало болеть уже с утра, стало каким-то тяжелым, хотя опухоли не было. Народные способы лечения суставов и гели от артритов, которых я перепробовал великое множество, не помогали. Колено стало болеть даже в положении лежа на спине. Пришлось обратиться к врачу, и мне поставили диагноз — остеохондроз, то есть причиной боли в колене оказалось ущемление нервных окончаний в нижнем отделе позвоночника. Это меня несколько удивило, потому что спина у меня вообще никогда не болела.
Назначили лечение, противовоспалительные средства и физиопроцедуры на колено и поясницу. И объяснили, что остеохондроз – болезнь возраста, придется теперь жить как-то с нею, беречься и т.д. Прописанное лечение принесло некоторое облегчение, но колено продолжало болеть.
Мне посоветовали также делать массаж позвоночника. Для этого можно воспользоваться услугами массажиста, хотя есть кабинеты и с импортными кроватями для такого массажа. Это “лекарство” тоже оказалось и дорогим, и не очень эффективным. Но я вспомнил, что где-то читал, будто массаж позвоночника можно делать с помощью обыкновенной полиэтиленовой бутылки, наполненной водой.
Полиэтиленовую бутылку (1,5-2 литра) наполнить горячей водой. Можно и холодной водой, но тогда бутылку надо укутать во что-то шерстяное, например, натянуть на нее пару вязаных шерстяных шапок. Лечь на спину на полу (лучше на ковре), положить под спину (поперек спины) бутылку с водой и медленно, не спеша, покататься на ней позвоночником.
Повторить несколько раз до появления усталости. Полежать на бутылке какое-то время покачиваясь, расслабляясь и перемещая ее по всему позвоночнику от поясницы до шеи. Обратить внимание на массаж нижнего и верхнего «лордоза» (естественных прогибов) позвоночника. Время такого массажа соответствует обычным процедурам: проделывать его достаточно один-два раза в день.
После освоения массажа спины можно перейти к выполнению простых упражнений в положении лежа на бутылке: — положить бутылку под поясницу. Согнуть ноги в коленях и медленно поворачивать их поочередно в левую, а затем правую стороны; — согнуть ноги в коленях и прижать к груди, покачиваясь вправо–влево;- вытянуть ноги и медленно приподнимать их, напрягая низ живота; — упражнение «велосипед» в положении лежа; — передвинуть бутылку с поясницы в «нижний лордоз» и приподнимать верхнюю часть туловища.
Это основные упражнения в положении лежа на спине. Каждый может здесь фантазировать, используя свой физкультурный опыт. Уже через 5-7 таких массажей-гимнастик вы почувствуете результат и на собственной спине, и на колене. Поверьте, вы будете им очень довольны. Чем чаще вы будете делать такой массаж своему позвоночнику, тем значительней будут ваши успехи. И последнее.
Порой достаточно просто полежать, расслабившись, на таком массажере, чтобы снять болевые симптомы. Можно использовать сразу две бутылки-массажера.
Очень удобно делать такой массаж в полевых условиях, например, на даче, если вдруг «схватит спину». Короче, бутылку с водой всегда можно найти, и стоит она несравненно меньше, чем противовоспалительные средства в аптеке. Но все-таки перед тем, как воспользоваться этим способом лечения, не забудьте посоветоваться с вашим лечащим врачом. Будьте здоровы!
Добавлено: 14 июля 2009 / Коментариев: 0
Для жительницы Самары Веры Николаевны хождение по битому стеклу – одно из средств терапии. Говорит, что действует как иглоукалывание. Поэтому некоторые ее пациенты обожают стоять и лежать на битом стекле. И даже просят при этом походить им по груди – для дополнительной нагрузки. Подробнее
Добавлено: 01 июля 2009 / Коментариев: 2
Наверное, не найдешь пожилого человека, который бы сказал: «Наша медицина меня бережет!» Увы! И хотя кто-то из великих утверждал, что наше здоровье в большой степени зависит от образа жизни, чем от искусства лечащего врача. врач должен быть лечащим, а не калечащим. Чего о современных докторах (ну разве что кроме хирургов) сказать ну никак не получается! Подробнее
Добавлено: 17 июня 2009 / Коментариев: 0
Мы часто видим рекламные ролики и плакаты с подобными лозунгами. Ежедневно огромное количество марок «чистой» воды, соков, газировки и молочных напитков предлагают нам свою продукцию. Но насколько же это полезно, утоляет жажду, и вообще, соответствуют ли обещания действительности? Подробнее
Чаще всего болезненность сочленений и позвоночника является нормой для пациентов старше 50 лет, но и в молодом возрасте встречаются такие патологии. В группе риска находятся спортсмены и люди, чья деятельность связана с систематическим тяжелым физическим трудом. Самым частым местом локализации суставных заболеваний является шейный и поясничный отдел позвоночника и колени. Появление боли может сигнализировать о развитии таких заболеваний:
- остеохондроз;
- артроз;
- артрит.

- чрезмерные физические нагрузки;
- излишний вес;
- травмы суставов или спины;
- малоподвижный образ жизни;
- наследственные суставные патологии;
- нарушение обмена веществ;
- инфекционные заболевания ;
- отклонения в работе щитовидной железы.
При этой болезни поражаются околосуставные поверхности, нарушается кровоснабжение сосудов, происходят дистрофические изменения в структуре хрящей, а околосуставная сумка расширяется и теряет внутрисуставную жидкость. В связи с этими изменениями, пораженный пациент данным заболеванием какого-либо отдела, теряет свою подвижность и любые движения приводят к трению внутрисуставных поверхностей. Эти процессы вызывают неприятные ощущения. Опять же, речь идет о сильных болях.
Любая физическая нагрузка негативно сказывается на мышцах что окружают околососудные артерии, ведь в таких случаях могут возникать мышечные спазмы и начинаться общая дистрофия скелетной мускулатуры.
Попробуем разобраться по подробнее в причинах, которые могут вызвать данное заболевание. На сегодняшний день точно не изучены все причины. Болезнь чаще всего начинает проявляться после 35 лет, но по последним данным участились обращения к медицинской помощи людей в возрасте от 18 до 30. Это связано с слабой физической подготовкой и малоподвижным сидячим образом жизни.
Основные причины заболевания:
- постоянные нервные перенапряжения, стрессы, депрессии;
- лишний вес, ожирения;
- травмы, переломы;
- плоскостопие;
- постоянные большие физические нагрузки, связанные с подъёмом тяжестей;
- резкий отказ от тренировок профессиональными спортсменами;
- генетическая предрасположенность;
- несбалансированное питание (недостаточность жидкости);
- сидячая робота;
- окружающая среда;
- нарушение метаболизма как последствие заболеваний (воспаление, заражение);
- возрастные изменения;
- неудобная обувь;
- вредные привычки (курение, употребление алкоголя).
В первую очередь, данный недуг — это сильные тупые боли в спине и суставах, которые то появляются, то исчезают, после чего следует онемение конечностей. Сильные боли при поднятии тяжестей, и даже при кашле. Неприятное ощущение может отдаваться в различные участки тела и даже внутренние органы и спазмы мышц при движениях, способны возникать стреляющие боли, что сопровождается потерей чувствительности, а она в свою очередь напрямую связана с защемлением нервных окончаний.
Припухлость поврежденных участков, звук хруста при движении, ощущения болей при прикосновениях, положение конечностей при которых пациент не испытывает боли, нарушение амплитуды при движениях (пошатывание в разные стороны), иногда даже падения. Человек, страдающий болезнью постоянно испытывает головную боли и общее недомогание, дискомфорт.
Пользуется популярностью и апитерапия (лечение с помощью живых пчел и продуктов пчеловодства). При этом методе используют настои с сушеных пчел и настои прополиса. Но важно знать, что у многих людей может быть аллергия на пыльцу, которая всегда присутствует в таких продуктах. Рекомендуются еще и ванны с шалфеем, и аромомаслами.
Людям, заболевшими таким недугом как остеохондроз, не стоит нагружать заболевшие суставы. Следует избегать физических нагрузок, которые задействуют эту часть тела. При ходьбе человек может использовать трость.
Существует комплекс специальных упражнений, которые разработаны специально для того чтобы создать ровную осанку, при этом укрепить мышечный корсет вокруг заболевших околосуставных тканях. Регулярные занятия лечебной физкультурой — самый лучший способ для борьбы с недугом. Комплекс упражнений поможет подобрать индивидуально специалист в этой области – физиотерапевт и благодаря этому, суставы пациента наконец возможно перестанут побаливать так сильно.
К этому методу прибегают обычно в тех случаях, когда консервативное лечение не дает результатов. Цель такого лечения состоит в том, чтобы закрепить костно-хрящевой элемент, и при этом сохранить подвижность и функциональную активность внутрисуставного органа. Проводят закрепление различными способами, с помощью специализированных винтов, в том числе. Если же в внутрисуставной нет воспаления, и он неподвижен, то хирурги просто удаляют очаги поражения.
Практикуют еще использование различных трансплантатов. Такие операции успешны в 90%, но всегда существует некий риск. Стоит внимательно подходить к выбору клиники, где собираетесь проходить лечение. Отдавать свое предпочтение нужно клиникам с хорошей репутацией и большим количеством отзывов.
При первых тревожных ощущениях при остеохондрозе не стоит затягивать и терпеть боли. Обращайтесь к специалисту и твердо следуйте его рекомендациям. Свое здоровье держите в своих руках. Ведите здоровый образ жизни и побольше двигайтесь, тогда любые болезни будут не страшны. Будьте здоровы!
источник





