Боли в пояснице и в коленях — довольно распространенное явление. Часто неприятные ощущения возникают без видимых на то причин, но оставлять их без внимания нельзя. При первых симптомах стоит как можно скорее обратиться к врачу. В некоторых случаях может потребоваться помощь нескольких специалистов.
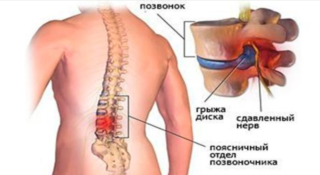
Опорой для всего тела является позвоночник, который состоит из позвонков, соединенных между собой дисками, мышцами, связками и суставами. Если нарушается хоть одна из этих составляющих, возникает острая боль, чувствуется дискомфорт и ломота.
Чтобы выяснить, по какой именно причине у пациента болят колени и поясница, нужно учесть несколько факторов: ситуацию, в которой возникла боль, интенсивность и продолжительность ощущений. Выделяют боли из-за неправильной осанки и ортопедических заболеваний: радикулита, остеохондроза. Если на позвоночнике есть грыжа, ощущения усиливаются многократно.
Поводом для болей в коленях может послужить васкулит седалищного нерва, поражение тазобедренных нервов, врожденные деформации и т.д. Иногда острая или тупая боль в позвоночнике возникает после травмы или переохлаждения. Ноющая боль в пояснице и колене может являться признаком онкологии внутренних половых органов.
Причин резей в пояснице, отдающих в колени, может быть много. Самые распространенные:
- остеохондроз — недуг, поражающий межпозвонковые диски и иные отделы позвоночного столба;
- спондилез или артроз фасеточных суставов;
- спондилит.
Порой у пациента болит спина и колени в результате сдавливания нервов в области крестца. Появляются неприятные ощущения в пояснице, после переходят на колени и ягодицы.
Остеохондроз возникает в результате изменений в структуре хрящей и костной ткани позвонков. Это заболевание может поразить любой из отделов позвоночника. Часто болезнь можно встретить у пожилых людей, но иногда ей страдают и пациенты помоложе. Причиной, как правило, является малоподвижный образ жизни — работа за компьютером, отсутствие регулярных занятий спортом.
Проявляется заболевание резью и болезненными ощущениями в пораженных частях спины. Симптомы могут не стихать длительное время.
Остеохондроз дает о себе знать уже на довольно запущенных стадиях своего развития. Заболевание на раннем этапе пациент может не ощущать. Если состояние запущено сильно, болевой синдром становится очень острым, появляется неприятная ломота в ногах или руках.
Лечение остеохондроза длительное, но необходимое. Игнорирование проблемы приводит к серьезным нарушениям в строении позвоночного столба и возникновению сопутствующих заболеваний опорно-двигательного аппарата — сколиоза, кифоза или лордоза. Неотъемлемая составляющая комплексной терапии — лечебная гимнастика.
Фасеточный артроз — это дегенеративное заболевание позвоночника, которое характеризуется обширным разрастанием костной ткани. Может быть поражен один сустав в позвонках или оба. Болезнь возникает вследствие спортивных и иных травм, чрезмерных физических нагрузок.
Острая боль может возникнуть в области поясницы и самого позвоночного столба. Пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области начинают хрустеть, ощутимо напрягаются мышцы. По утрам возникает ощущение тяжести в районе поясницы, нередко поднимается температура тела.
В медицине применяется большое количество методов лечения суставных заболеваний. Вначале проводится врачебный осмотр, где устанавливается локализация боли, выявляется причина, спровоцировавшая эту боль. Чтобы поставить точный диагноз, врач назначает анализы.
Если причины заболевания связаны с проблемами двигательного аппарата, назначают курс противовоспалительных лекарств, хондропротектеров, анальгетиков. После снятия болевого синдрома требуются регулярные курсы массажа, физиопроцедуры, лечебные ванны и физкультура.
Чтобы проблема не возвращалась вновь после лечения, нужно уделять особое внимание профилактике. Спать желательно на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и совершать конные прогулки, каждый день делать физические упражнения.
Чтобы предотвратить боль, уделяйте внимание своей осанке, постарайтесь не перенапрягать позвоночник и регулярно выполняйте упражнения, укрепляющие мышцы спины. Особенно полезны плавание и спортивная ходьба.
Чтобы сохранить здоровье спины, спите на матрасе средней жесткости. Подушка под головой не должна быть слишком большой. Желательно мыть пол шваброй и не поднимать большие тяжести. Вес всегда старайтесь распределять равномерно на обе руки.
Если одновременная боль в коленях и спине появилась вновь, как можно раньше обратитесь за медицинской помощью. Обезболивающий укол или мазь могут временно облегчить состояние, но не устранят причину проблемы.
источник
Остеохондроз и коленный сустав могут быть связаны: при остеохондрозе поясничного отдела позвоночника могут развиваться боли в коленяхЖизнь с болью в коленях: прогулки для облегчения как следствие ущемления корешков спинномозговых нервов, а также могут развиваться и дегенеративно-дистрофические процессы, связанные с нарушением иннервации и кровообращения в околосуставных тканях коленных суставов. В народе такое заболевание называют «остеохондроз колена».
Остеохондроз и коленный сустав – какая между ними связь?
Многие клиницисты замечали, что при остеохондрозе поясничного отдела позвоночника больных часто беспокоят боли в коленных суставах. Проведенные в последние годы исследования позволили выявить изменения дегенеративно-дистрофического характера в околосуставных тканях коленных суставов при поясничном остеохондрозе. Такое заболевание носит название коленного периартроза (остеохондроз коленного сустава – неправильное название).
Почему развивается коленный периартроз? Нейровертебрологи считают, что коленный периартроз связан с ущемлением корешков спинномозговых нервов в области поясничного отдела позвоночника. При этом поражение нервных волокон распространяется на бедренный нерв, а также его ветвь – подкожный нерв ноги, поднадколенниковая ветвь которого иннервирует коленный сустав.
Нарушения иннервации сустава приводит к постепенному развитию в окружающих его тканях нейродистрофических нарушений, в том числе нарушений в мышцах и связках, поддерживающих сустав. Часто при этом поражаются также бедренные и большеберцовые надмыщелки (выступы на головках костей).
Для возникновения дегенеративно-дистрофических изменений в околосуставных тканях одних нарушений иннервации мало, требуется также дефектность самих окружающих коленный сустав тканей. Такая дефектность возможна при постоянном растяжении сухожилий, расположенных в области сустава у людей с Х-образными ногами, а также с поясничным гиперлордозом (слишком сильным изгибом вперед поясничного отдела позвоночника) или, напротив, со сглаженным лордозом. В таких случаях отрицательное воздействие на околосуставные ткани в области колена оказывают продолжительная ходьба и стояние.
Такие нарушения часто встречаются в молодом и среднем возрасте. У пожилых людей коленные периартриты встречаются значительно реже, у них чаще развиваются остеоартрозы коленных суставов – дегенеративно-дистрофические нарушения в самих суставах, не связанные с остеохондрозом.
Симптомы коленного периартроза
Заболевание развивается постепенно. Вначале появляются умеренные боли в области бедра и внутренней поверхности коленного сустава. Ноющие боли возникают при длительном стоянии, ходьбе в момент сгибания в коленном суставе, при пассивном сгибании и разгибании в суставе, а также в момент наружной ротации (вращения колена наружу). Как правило, боли в коленных суставах были слабее, чем в поясничном отделе, но беспокоили больных после купирования болевого синдрома в пояснице.
Боли усиливаются при спуске с лестницы, это объясняется усилением вертикальной нагрузки на опускающуюся выпрямленную в колене ногу. В опускающейся на расположенную ниже ступеньку выпрямленной ноге четырехглавая мышца бедра находится в состоянии изометрического эксцентрического сокращения (без сближения точек прикрепления). Именно такое напряжение мышцы, в которой уже есть дегенеративно-дистрофические изменения, вызывает боль в коленном суставе.
Для коленного периартроза характерна также болезненность при прощупывании внутренней поверхности колена, а иногда и наружной, а также глубоких тканей подколенной ямки.
Почти всегда при коленном периартрозе нарушается система постурального контроля, направленная на сохранение равновесия любыми путями. То есть больным трудно сохранять равновесие при ходьбе и стоянии.
Диагностика и лечение
Диагностика коленного периартроза заключается в выявлении остеохондроза поясничного отдела позвоночника (рентгенография позвоночника в нескольких проекциях, МРТ) и одновременном выявлении дегенеративно-дистрофических изменений в околосуставных тканях в области коленного сустава ультразвуковым методом. При этом на рентгенограммах коленных суставов патологии не выявляется. Обязательно проверяется также сохранность системы постурального контроля, то есть сохранения равновесия при ходьбе и стоянии.
Лечение коленного периартроза, вызванного поясничным остеохондрозомПоясничный остеохондроз – влияние провоцирующих факторов, заключается в устранении ущемления корешков спинномозговых нервов и создании мышечного корсета, предупреждающего ущемления, что достигается в основном дозированными физическими нагрузками.
По умолчанию считается, что ломота в суставах, боль и хруст являются признаками заболевания только у людей старшего возраста.
Однако болезни суставов «молодеют» с каждым годом, и уже не редкость, когда у молодого человека диагностируется артроз или артрит.
А остеохондроз вообще стал настолько привычным, что порой люди даже не считают нужным обращаться к врачу, обходясь подручными средствами.
Содержание статьи:
Остеохондроз: симптомы и лечение
Артроз + интересное видео!Артрит или воспаление суставов + видео!
Такое отношение к здоровью приводит к тому, что опорно-двигательный аппарат просто перестает справляться со своими функциями. В итоге человек может оказаться прикованным к постели, и причина этого — в несвоевременном обращении к специалистам. Важно понимать, что боль в суставах — такой же симптом, как, например, тошнота или рвота при гастритах. Это острый сигнал того, что в организме развивается заболевание, способное стать необратимым.
Остеохондроз: симптомы, признаки, лечение
Остеохондроз — заболевание позвоночника, при его возникновении поражаются хрящи и межпозвонковые диски. В норме у здорового человека межпозвоночные диски способны выдерживать большую нагрузку, они довольно прочные, что позволяет сделать позвоночник более упругим и стойким к износу. Но при возникновении заболевания соединительные ткани быстро изнашиваются, начинается разрушение и стирание дисков.
Человек поначалу чувствует редкое похрустывание в суставах, периодическую скованность по утрам. Но эти признаки быстро проходят, ведь запас прочности у организма большой и он способен со многими заболеваниями справляться самостоятельно.
Однако при длительном отсутствии лечения остеохондроз начинает стремительно прогрессировать, охватывая все большую часть позвоночника. Появляются головные боли, ломота в спине, прострелы, боль в суставах и мышцах.
Часто причина развития остеохондроза кроется не в старении организма, а в наличии провоцирующих факторов. Таких причин много, но можно выделить несколько основных, которые неизбежно приводят к разрушению структуры позвоночника:
- чрезмерные нагрузки. Часто остеохондроз появляется у спортсменов, людей, занимающихся тяжелым трудом;
- сильное ожирение. Избыток веса всегда вызывает проблемы с позвоночником, поражая суставы и костную ткань. Ожирение создает непосильную нагрузку на опорно-двигательный аппарат, что приводит к истончению и стиранию хрящей и дисков;
- малоподвижный образ жизни. Интеллектуальная работа, например, за компьютером, пагубно отражается на здоровье всего скелета. Сгорбленная спина, шея под постоянным напряжением — это прямая дорога к шейному остеохондрозу, который быстро может стать и грудным, и поясничным.
Обычно развитие заболевания начинается именно с шеи. Дело в том, что шейный скелет — самый слабый с точки зрения анатомии, он недостаточно укреплен дополнительными связками. Поэтому, даже если нагрузка минимальна и человек не чувствует боли, позвонки сильно смещаются.
Для профилактики и лечения болезней СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют новое БЕЗОПЕРАЦИОННОЕ средство лечения на основе натуральных экстрактов, которое..
При смещении они передавливают нервные окончания и сосуды, окружающие позвоночник. В итоге возникает боль. И чем чаще происходит такое смещение, тем быстрее развивается заболевание шейный остеохондроз. Как правило, он сразу же становится хроническим, поскольку больные люди приходят лишь тогда к врачу, когда уже болезнь уже запущена и приносит невыносимую боль.
Самым ранним симптомом остеохондроза обычно становится появление прострелов в области шеи, при повороте головы возникает болезненность, отдает в голову, чаще в подзатылочную часть.
Довольно быстро появляется постоянная головная боль, которая сложно поддается обезболиванию, вызывает головокружение и тошноту. Приступ часто похож на мигрень, не купируется лекарствами.
Обычно такие боли носят затяжной характер: приступы могут длиться несколько дней. Часто это происходит, если при смещении позвонков сильно передавило нерв. Заболевание может проявиться не сразу и уже не просто как шейный остеохондроз. Чаще специалисты диагностируют шейно-грудной остеохондроз, приносящий человеку боли и прострелы в области груди. Покалывания, «стреляние», чувство сдавленности в груди могут быть ложно приняты за сердечную недостаточность.
Именно поэтому при проявлении первых же симптомов необходимо обращаться к специалистам.
Данный вид заболевания крайне негативно реагирует на попытки самодиагностирования: состояние ухудшается быстро. Крайне важно не упустить момент и вовремя нанести визит к невропатологу.
При поясничном остеохондрозе чувствуется боль не только в суставах, но и костях. Ломит спину, невозможно безболезненно встать утром, скованность всего позвоночника. Характер боли меняется: нет остроты, лишь появляется ноющая и постоянная болезненность. Больному трудно сидеть в привычном положении сидя, он ищет позу, чтобы спина была полностью расслаблена. При серьезной стадии остеохондроза могут временно отказывать ноги, наступает онемение в ногах, теряется или же усиливается чувствительность.
При заболевании очень важно начать лечение как можно раньше, тогда есть больше шансов на выздоровление.
Лечение заболевания сложное и многоэтапное. Изначально необходимо устранить провоцирующие факторы, чтобы не усугублять клиническую картину.
Проблемы с суставами — прямой путь к инвалидности!
Хватит терпеть эту боль в суставах! Записывайте проверенный рецепт от опытного врача…
Если причина в весе, назначается диета, консультация эндокринолога и сопутствующих специалистов.
Обратите внимание: диета считается лечебной и полезной только в одном случае: если она одобрена лечащим врачом.
Затем устраняется боль, обеспечивается покой больному. Обычно лечение сочетает в себе медикаменты и физиотерапию. Умеренная гимнастика и прием нужных препаратов эффективно борятся с заболеванием при условии своевременного обращения.
Хорошо помогает при шейном остеохондрозе мягкий головодержатель и легкий массаж.
Вкупе с лечением это помогает быстрее справиться с болями: «ошейник» держит голову, тогда как мышцы расслабляются, постепенно возвращаясь в привычное состояние.
Однако к нему надо привыкать постепенно: носить по 10-15 минут, потом увеличить до 25-30. Корсеты для спины назначает только специалист на основании индивидуальных показаний. Также очень полезно использовать ортопедические подушки, а также (по рекомендации врача) применять различные массажные аппараты для шеи и спины.
Почему болят суставы? В отличии от остеохондроза, артрозы чаще возникают под воздействием травм или как следствие нарушения обмена веществ.
здоровое колено (слева) и артроз коленного сустава
Заболевание бывает нескольких видов:
- тазобедренный артроз, или коксартроз. Бывает разной степени, в зависимости от причин возникновения — первичный и вторичный. При возникновении данного заболевания может развиваться дисплазия больного сустава, может проявляться вместе со сколиозом, нередко становится причиной поражения всего позвоночника. Визуально может никак не определяться, не иметь припухлости, больной не жалуется на интенсивность болей только в состоянии полного покоя, т.е. все остальное время пораженный сустав болит. Характерный внешний признак такого артроза: изменение походки больного. Появляется прихрамывание или раскачивающаяся походка;
- гонартроз, или артроз колена. Заболевание, поражающее коленные суставы, чаще всего страдают женщины. Как правило, причиной становится переизбыток веса и возникший варикоз вен. Проявляется в болях в коленях, невозможностью привычно ходить;
- артроз межфаланговых суставов. Чаще возникает у женщин в силу гормональных особенностей организма или на фоне климакса. Во время заболевания полностью деформируются суставы на руках, появляются костные наросты.
- артрозы других суставов Артроз — хроническое заболевание, как правило, затрагивающее все ткани больного сустава. Под воздействием какого-либо фактора серьезно нарушается питание хрящей, в итоге это приводит к истончению и дальнейшему разрушению хрящевой ткани. Понятие «остеоартроз» включает в себя все вышеперечисленные заболевания. По сути, является собирательным термином, обобщающим.
Чаще всего артроз становится следствием переизбытка веса или перенесенных травм. Болезненность суставов вызвана тем, что они перестают справляться с нагрузкой массы тела из-за неправильного распределения веса. Постепенно суставы начинают деформироваться, все больше истончаются окружающие ткани.
В конечном итоге начинается полное или частичное разрушение хряща.
Также причиной артрозов может стать тяжелая работа, перенагрузка, наличие у человека травм, плоскостопия, гормональные нарушения. Возникающая боль в суставах должна быть сразу расценена как сигнал о помощи, в противном случае изменения в организме будет уже не остановить.
Нужно понимать, что полное излечение практически невозможно, если уже началось разрушение костных тканей. Именно поэтому своевременное обращение к врачу просто необходимо при первых же болях в суставах.
Обычно лечение сводится к тому, чтобы минимизировать болевые ощущения и постараться устранить первоисточник проблемы или провоцирующий фактор. Больному назначается физиотерапия, электрофорез или ультразвуковая терапия. Часто лечение назначается вкупе с народными средствами. Сама схема лечения зависит от состояния и стадии развития заболевания, а также от индивидуальных особенностей организма.
Артрит: причины, симптомы, лечение
Артрит — тяжелое заболевание суставов, возникающее под воздействием воспалительных процессов. Обычно протекает внутри сустава, скапливая жидкость в свободных полостях. Сложность данного заболевания в том, что оно чаще встречается как следствие какого-то иного нарушения в организме.
В зависимости от причины возникновения артрита, различают следующие виды:
- псориатический артрит. Появляется на фоне псориаза, наиболее характерный признак — нарост костных тканей на пальцах рук, сильная боль в руках. Чаще возникает вместе с кожным дерматозом. Сам сустав при этом краснеет, больного сопровождает ощущение местной температуры. Такой артрит опасен непостоянством: частые ремиссии могут сменяться такими же частыми обострениями;
- ревматоидный артрит. Данный тип имеет другую этиологию, связан с нарушениями обменных процессов. Один из самых опасных видов артрита потому, что вызван аутоиммунным процессом в организме. Такой процесс начинается в том случае, когда иммунитет перестает «узнавать» ферменты какого-то органа и воспринимает их как чужеродные. Чаще всего это происходит при нарушениях в работе щитовидной железы. Затягивать такое заболевание нельзя, поскольку погибнет либо вся имунная система, либо щитовидка. Иногда аутоиммунные артриты возникают на фоне серьезной дестабилизации других органов, например, поджелудочной железы;
- инфекционный (реактивный) артрит (в т.ч. болезнь Рейтера). Возникает на фоне острой инфекции, попавшей в организм. В большинстве случаев заболевание активизируется при заражении хламидиями. Однако многое зависит от чувствительности организма к любом виду инфекции, в редких случаях заболевание может спровоцировать даже кишечная инфекция. Признаки могут появиться лишь спустя несколько дней после того, как произошло заражение. Обычно появляется цистит или уретрит, затем может проявиться конъюктивит и боли в суставах. Если лечение не оказано, начинает сам артрит. В отличии от остальных артритов, этот вид поражает чаще ноги больного и пальцы.
Узнайте про средство, которого нет в аптеках, но благодаря которому уже многие россияне излечились от болей в суставах и позвоночнике!
Рассказывает известный врач >>>
Лечение заболевания начинается с установления первопричины болезни. Обычно это схемы комплексной терапии: антимикробные и противовоспалительные препараты.
лечение артрита с помощью компресса
Если заболевание связано с аутоиммунными изменениями, то могут быть назначены иммунностимуляторы и иммуннодепрессивные препараты. При тяжелых формах болезни лекарственные растворы вводят непосредственно в сами больные суставы с целью остановить процесс дальнейшего нарушения.
Больные суставы давно стали проблемой века. Не секрет, что люди сами не относятся с должным вниманием к своему здоровью и игнорируют сигналы тревоги организма. Нежелание идти к врачу приводит здоровье в полный упадок, довольно быстро. Поэтому очень важно обращаться к врачу сразу, едва лишь появились первые признаки.
Полный список статей на сайте можно увидеть на страницах Карта сайта и Карта сайта 2.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
На болевые ощущения, которые дают о себе знать в коленном суставе при подъеме по лестнице, жалуются люди разных возрастных категорий — и молодые, и пожилые. В первом случае боли могут быть обусловлены интенсивным ростом костей, в такой ситуации нельзя говорить о патологических нарушениях.
С возрастом у человека происходит ослабление опорной системы организма, поэтому боль в колене при ходьбе случается гораздо чаще. В данном случае можно говорить и о развитии ряда патологических состояний, таких как артрит, артроз, остеопороз, остеомиелит и др.
Поэтому если болит колено при подъеме по лестнице или при ходьбе по ровной поверхности, не стоит объяснять причины болей лишь возможной травмой, трещиной, переломом. Под болью в колене может крыться формирование более сложных процессов.
На колени человека приходится существенная нагрузка. Функции сустава заключаются в осуществлении передвижения тела человека в пространстве и сохранении его в вертикальном положении. Здоровые суставы выдерживают вес человека, помогают ему ходить, бегать, прыгать, выполнять сложные упражнения и танцевальные па. Анатомия коленного сустава сложна. В организме человека это самое большое сочленение, которое образовано бедренной и большеберцовой костями и надколенником (так называется коленная чашечка).
Контакт костей осуществляется благодаря:
- мыщелкам бедренной кости;
- надколенникам на задней поверхности (сочленение только с бедренной костью).
Все костные поверхности покрыты хрящевой тканью, что уменьшает трение и обеспечивает амортизацию. За стабилизацию сустава отвечают своеобразные прокладки между поверхностями костей — мениски, состоящие из фиброзной и хрящевой ткани.
Сустав заполнен густой синовиальной жидкостью, которая предназначена для питания и смазки суставных поверхностей. Мышцы, сухожилия и сустав окружают 3 суставные сумки (бурсы).
Коленный аппарат крайне уязвим и чувствителен к разного рода нарушениям. Часто при воздействии чрезмерных нагрузок или из-за травмы мышцы ног и колена воспаляются, связки становятся слабыми, хрящи истончаются. Даже из-за одного неосторожного движения может возникнуть острая боль в колене, которая приведет к ограничению двигательной активности.
Болезненные ощущения в коленях могут возникнуть не только во время продолжительной пешей прогулки, но и при физических нагрузках, при передвижении по ступеням, сгибаниях и разгибаниях ноги.
Самая существенная нагрузка на сустав происходит при занятиях спортом, особенно при выполнении таких действий, как бег, приседания, прыжки, выпады, т. к. в данном случае человек совершает однотипные частые движения. При выполнении упражнений задействуются все части колена. Сверхнагрузки на ноги при занятиях спортом могут привести к:
- травмам;
- разрыву менисков;
- воспалению мышц и сухожилий (тендинит).
В большинстве случаев колено болит вследствие переломов, ушибов, трещин. Такой вид боли не оставляет человека и усиливается при любой попытке ступить на ногу. Признаками механического повреждения колена являются отечность и покраснение травмированной области, формирование гематомы и кровоподтека.
Когда болит под коленом при спуске с лестницы и сильная боль не может быть объяснена механическим воздействием, следует говорить о суставных болезнях. В пассивном состоянии боль стихает, а наибольшую интенсивность проявляет ночью. Такие заболевания сопровождаются:
Локализуется боль с внешней стороны колена или только с внутренней стороны, а вспышки ее происходят при любой физической деятельности — во время ходьбы, при спуске или подъеме по лестнице, поворотах.
К числу заболеваний, затрагивающих коленный сустав, относится артроз. Патология развивается годами и являет собой деструкцию хрящевой ткани коленного сустава. Этот процесс ведет к деформации конечности и сбою функциональности. Существует идиопатический артроз, который дает о себе знать у людей пожилого возраста. Пациенты жалуются на то, что колени хрустят. В данной ситуации разрушающему воздействию подвергаются коленные суставы обеих конечностей.
Может наблюдаться и иной тип артроза, который проявляется после инфекционной болезни или травмы колена. Представленная форма может встречаться у людей любого возраста. Поражению при этом подвергаются как оба коленных сустава, так и один. При таком типе артроза на начальных этапах болевые ощущения не столь интенсивны и при передвижении не дают о себе знать, однако со временем боль усиливается. Финальная стадия характеризуется наличием боли в любом состоянии — как в пассивном, так и в активном.
Артрит характеризуется разрушением капсул, хрящей, синовиальной оболочки в коленном суставе. Первичный артрит дает о себе знать после механического повреждения ткани, а вторичный артрит развивается как следствие воспаления, которое формируется в других частях организма, но с током крови распространяется и в коленный сустав. Признаком заболевания являются постоянные и нарастающие боли в колене при спуске или подъеме по лестнице.
Бурсит — воспалительный процесс, локализующийся в бурсе (синовиальной сумке). Причины, провоцирующие патологию, сводятся к скоплению в бурсе экссудата с болезнетворными микроорганизмами. В отличие от артрита болевые ощущения не сопровождаются сбоем в функции разгибания и сгибания колена, поэтому человек может беспрепятственно передвигаться вверх и вниз по лестничным пролетам.
Повреждение мениска — распространенная травма колена, которая может случиться в любом возрасте. Разрыв или надрыв мениска может произойти при падении коленом на ребро ступени, резком ударе по колену. Также группу риска составляют спортсмены, активно занимающиеся приседаниями, прыжками, бегом, лыжным спортом. Специфическим признаком деструкции мениска является звук щелчка и последующая резкая боль. При данной патологии человеку болезненно делать какие-либо физические упражнения.
Лечение коленей (постоперационное в том числе) сводится к применению медикаментозных средств — обезболивающих, противовоспалительных препаратов, хондропротекторов, реабилитационной терапии. Важно соблюдать принципы правильного питания. При избыточном весе нагрузка на колени повышена, что увеличивает риск их повреждения и воспаления.
Если возникшая в колене боль не проходит несколько дней, следует обратиться за помощью к доктору. Специалист при осмотре придает значение следующим показаниям:
- Тип болевых ощущений. Это может быть резкая, тупая, острая, ноющая боль.
- Локализация. Боль может возникнуть во внешней или внутренней стороне колена, непосредственно в суставе, выше или ниже его, а также при сгибании и разгибании.
- Интенсивность и продолжительность болевых ощущений. Они могут длиться секунды, минуты или не давать покоя ни днем, ни ночью. Особенно отчетливы боли после утреннего пробуждения.
Квалифицированный врач подробно расскажет, что делать дальше, чтобы избежать осложнений и рецидива. Скорее всего, пациенту следует пересмотреть образ жизни. В первую очередь для профилактики заболеваний коленных суставов необходимо отказаться от прежнего объема физических нагрузок и найти золотую середину.
Частью терапевтического курса всегда бывает комплекс ЛФК, который подбирается индивидуально.
Важно понимать, что пациентам, перенесшим операцию, с воспалением, с артрозами, артритами и травмами коленного сустава упражнения профилактического характера не подходят.
Чрезмерные нагрузки вредят суставам, но и полное бездействие не приносит никакой пользы. Людям, которые вынуждены много времени проводить стоя или сидя, необходимо регулярно выполнять упражнения для укрепления коленей.
Чаще всего рекомендуются:
- Ходьба по лестнице. Можно отказаться от использования лифта или имитировать ходьбу по ступенькам, используя разного рода возвышенности.
- Прыжки на месте со скакалкой, с использованием степа. Упражнение подходит в качестве разминки перед общей тренировкой.
- Приседания. Глубокие приседания делать не надо.
- Выпады вперед. При сгибании колена должны получаться пружинящие движения.
- Выпады вбок.
Укрепить колени и ноги помогут простые упражнения: сидя на стуле или лежа на полу, можно сгибать и разгибать колено, выполнять махи в стороны и покачивающие движения ногами вперед и назад, меняя амплитуду.
С болезнями опорно-двигательной системы встречается каждый человек. Наиболее часто болят колени, поскольку это самые крупные суставы, постоянно подвергающиеся нагрузке. Болезненный синдром разнообразный по этиологии, локализации, характеру протекания, может сопровождаться хрустом или припухлостью. Основными причинами боли являются травмы, нарушение обмена в костных и хрящевых тканях, малоактивный способ жизни, повышенный вес.
Содержание статьи:
Причины
Как лечить артрит и артроз
Бурсит, остеохондроз и протрузии
Травмы коленного сустава
Кроме этого болевой синдром может быть следствием других заболеваний. Патология одинаково часто встречается у лиц обоих полов, а в пожилом возрасте от нее страдает почти каждый. В последние годы недуг помолодел, и боль в коленях диагностируют даже у детей и подростков.
Коленные суставы дают возможность человеку двигаться, и любое нарушение их работы приводит к снижению качества жизни пациента, вызывает дискомфорт. Колено состоит из костей, хрящей, связок и мышц, а под коленной капсулой (сзади) проходят крупные сосуды, расположены лимфоузлы и нервные окончание.
Повреждение любого из этих элементов вызывает болезненность. Поэтому при появлении дискомфорта, нарушении двигательной функции в коленном суставе не нужно прибегать к самолечению, поскольку наружные мази и растирки снимают только внешние проявления, уменьшают боль. Причина недуга находится глубже, и выяснить ее может только врач.
Боль в коленном суставе является следствием:
- воспалительных заболеваний;
- инфекционного поражения;
- системных болезней;
- травм и ушибов;
- патологий сосудов;
- дегенеративных изменений;
- поясничных грыж;
- остеохондроза.
Кроме этого болезненность вызывается нарушением обменных процессов в костных и хрящевых тканях по причине их недостаточного питания, снижения кровообращения вследствие малоактивного способа жизни. Болезненность в суставах наблюдается и у беременных женщин, а также у лиц с ожирением. Это объясняется усиленной нагрузкой массы тела на суставы во время передвижения.
Болевой синдром в коленном суставе при движении вызывается:
- артритом;
- артрозом;
- бурситом;
- тендинитом;
- подагрой.
Лечение боли в коленном суставе состоит из местного применения наружных лекарственных средств непосредственно на зону повреждения, а также терапии основного заболевания.
Воспаление коленного сустава, вызываемое инфекционным фактором. Он является следствием частых переохлаждений, развивается после ревматизма, вследствие подагры (отложение солей). Характеризуется он ноющими болями, но в период обострения боль интенсивная, плохо снимается медикаментами. Наблюдается припухлость коленного сустава, гиперемия, повышение местной температуры, хруст при сгибании. При подагрическом артрите видны изменения коленных суставов. Они увеличиваются в объеме, отекают, плохо сгибаются.
Дегенеративное изменение костной ткани. Под действием постоянной нагрузки (движение сустава) костная ткань сочленений не может полностью восстановиться и дальше разрушается. Это приводит к нарушению подвижности коленного сустава, болям, возникающим после сна или, если больной долго находился в состоянии покоя. При ходьбе боль уменьшается, но при прогрессировании болезни дискомфорт отмечается даже в состоянии покоя. Артроз вызывает боль в коленях при ходьбе, а также подъеме по лестнице.
Хроническое прогрессирующее заболевание, при котором происходит постепенное разрушение хрящей суставов. Болезнь характеризуется появлением боли, нарушением подвижности сустава, отечностью, воспалением. Заболевание развивается из-за нарушения питания костной и хрящевой ткани, она теряет прочность и эластичность. Лечение заболевания проводится по схеме терапии артроза . При тяжелых деформациях коленных суставов показано хирургическое вмешательство (протезирование сустава).
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение заключается в применении медикаментов, физиопроцедур, терапии народными методами.
- Нестероидные препараты способны уменьшить боль, снять воспаление, снизить температуру тела. Они назначаются для наружного применения в виде мазей (диклак гель, вольтарен, олфен), для внутреннего употребления таблетки или капсулы (ибупрофен, нимид, дексалгин, кетанов). Также вводят препараты внутримышечно (диклоберл, мовалис).
- При сильных болях, плохо снимающихся НПВС, внутрисуставно вводят глюкокортикоиды (метипред, гидрокортизон, дексон).
- Миорелаксанты используют для снятия мышечного тонуса и уменьшения болевого синдрома (тизалуд, мидокалм).
- Во время лечения НПВС в обязательном порядке назначают омепразол. Это лекарство относится к гастропротекторам, то есть защищает слизистую оболочку желудка от негативного воздействия нестероидных препаратов.
- Если проявление артрита развивается на почве нервного перенапряжения, то применяют седативные препараты или антидепрессанты (амитриптилин, персен, ново-пассит).
- Введение обезболивающих препаратов в точки боли.
- Назначают хондропротекторы глюкозамин и хондроитин для регенерации хрящевой ткани. Курс лечения составляет 6 месяцев.
- Витамины группы В, микроэлементы (селен, цинк).
- магнитотерапия;
- лазеротерапия;
- электроимпульс;
- ударно-волновая терапия.
Кроме этого делают массаж суставов для предупреждения застойных процессов, выполняют разработанный врачом ЛФК комплекс упражнений для укрепления мышечно-связочного аппарата коленного сустава.
Во время проведения лечения соблюдают диету, которая включает употребление:
- блюд, содержащих желатин (студень, холодец, желе);
- молочных продуктов (кроме цельного молока);
- фруктов, ягод и овощей (кроме пасленовых);
- нежирного мяса и рыбы;
- каш (гречка, ячневая).
Очень важно соблюдать диету при болях в коленном суставе, вызванных подагрическим артритом, поскольку причина воспаления заключается в избыточном отложении солей в области сочленений. В этом случае больному нельзя есть наваристые супы, бульоны, бобовые и грибы. Стоит отказаться от острых, копченых и соленых блюд. Рацион должен содержать много овощей (вареных, запеченных), мяса кролика, индейки, курицы, отварной рыбы.
Бурситом называют воспалительный процесс, затрагивающий суставную сумку. Он возникает вследствие повышенной нагрузки на сустав. Обычно таким недугом страдают спортсмены, а также люди, трудовая деятельность, которых связанна с тяжелым физическим трудом. Развитие бурсита наблюдается и на фоне артрита и подагры. Воспаление суставной сумки приводит к появлению боли в коленном суставе, отеку, увеличению близлежащих лимфоузлов, скоплению жидкости в капсуле, ограничению подвижности сочленения.
Лечение бурсита неинфекционного генеза заключается в обеспечении неподвижности сустава. Достигается это накладыванием эластичного фиксатора или лангеты. Кроме этого местно применяют согревающие мази ( диклофенак, вишневского, ибупрофен). При сильных болях пьют обезболивающие таблетки (анальгин, кеталонг). Возможно применение нестероидных противовоспалительных лекарств.
Но лечение НПВС нужно применять только после назначения доктором, поскольку они негативно действуют на ЖКТ и способны вызвать гастрит ил язву. Пить таблетки нужно строго придерживаясь рекомендованной дозировки и курсом не более 5-7 дней. После снятия острых симптомов показаны физиопроцедуры (аппликации парафином, индуктотерапия, электрофорез). При присоединении инфекционного агента проводят лечение антибиотиками.
Это воспаление сухожилий и связок. Патология проявляется при сильном растяжении мышц, которые возникают из-за травм, долгого пребывания в неудобной позе, физической работы или занятий спортом.
В месте крепления сухожилья к мышцам развивается воспаление, которое и вызывает боль. Болевой синдром в колене характеризуется интенсивной болью в острый и умеренной в хронический период течения заболевания. Ткани вокруг колена отекают, отмечается гиперемия и повышенная местная температура. Если произошел надрыв связок или полный их разрыв, то в этих местах видно кровоподтек, а сустав принимает патологическую форму.
Самостоятельно лечить заболевание не стоит. Нужно обратиться к врачу и он, проведя осмотр, окажет медицинскую помощь. Она заключается в наложении гипса или лангеты, чтобы зафиксировать конечность, сделать ее неподвижной. Больному рекомендуют соблюдать постельный режим, не выполнять физическую работу. После выздоровления во избежание рецидивов не перенапрягать коленные связки.
Беременность для женщин, является периодом повышенной нагрузки на колени из-за роста плода и увеличения объема матки. У беременных во второй половине беременности происходит задержка жидкости в организме, наблюдаются отеки конечностей, что тоже создает повышенное давление на суставы, нарушает движение. После родов дискомфортные явления проходят.
У людей с повышенной массой тела также наблюдается боль в коленях, особенно при длительной ходьбе или стоянии на одном месте. Это связанно с повышенной нагрузкой на коленные суставы большой массы тела. Поэтому, чтобы не болели колени нужно соблюдать диету и максимально приблизить свой вес к нормальным показателям. Диетическое питание расписывает врач диетолог. Помимо этого нужно обратиться к эндокринологу и установить причину ожирения.
Спорт, особенно активные его виды, вызывает болевой синдром в коленях. Появление боли связанно с тем, что во время бега или иных активных действий суставу требуется больше синовиальной жидкости для смазывания суставных поверхностей. Жидкость не успевает вырабатываться и происходит усиленное трение сочленений, что вызывает болезненность. Если в анамнезе у спортсмена есть травма колена, то при дальнейшей его нагрузке происходит разрушение хряща и костной ткани. В таком случае (если появилась боль) показаны тренировки с меньшей интенсивностью или вид спорта с меньшей нагрузкой на сустав.
Изменение структуры позвонков приводит к смещению межпозвоночных дисков, выпячиванию и защемлению нервных окончаний. Боль в колене возникает не по причине патологии коленного сустава, а является следствием защемления нервов в поясничном отделе. Болезненность распространяется по ходу нервного окончания и отдает в колено. Важно при такой патологии посетить врача, чтобы определить диагноз и вылечить основное заболевание, а не применять местную терапию дома.
Лечение протрузий проводится зависимо от степени повреждения консервативным или оперативным путем. Назначают следующие медикаменты:
- обезболивающие;
- миорелаксанты;
- нестероидные препараты;
- диуретики (для снятия отека);
- сосудистые (для улучшения кровообращения).
В период проведения лечебных процедур ограничивают движения и физические нагрузки. После снятия острой симптоматики проводят физиопроцедуры, массаж и лечебную физкультуру. При неэффективности медикаментозного лечения возможно проведения оперативного вмешательства.
При воспалении большеберцового нерва у больного тоже отмечают боль коленного сустава. Она распространяется по ходу нервного окончания, отдает в колено, нарушает сгибание стопы. Лечение в этом случае только оперативное.
Резкие боли в области колена вызываются нарушением кровообращения. Они возникают при изменении погоды, переохлаждении, при ОРЗ, после физической работы. Чтобы не «крутило колен» натирают их мазью, обладающей согревающим эффектом («Финалгон», «Апизатрон», «Диклофенак»), делают массаж, пью сосудорасширяющие лекарства (папаверин, но-шпа). Зачастую после проведения такого лечения боль в колене проходит.
Пульсирующая боль коленного сустава (тыльной его стороны) может быть связанна с развивающейся аневризмой подколенной артерии. Сосуд пульсирует и выпячивается. Это опасная патология, требующая срочной медицинской помощи, поскольку может произойти разрыв сосуда, вызвавший массивное кровотечение.
После перенесенной операции на нижних конечностях, при варикозе или вследствие воспаления может появиться боль в колене. Если она резкая, сопровождается сильной отечностью и синюшностью кожных покровов ноги, то это может быть закупорка тромбом подколенной вены. Это опасное состояние, при котором следует срочно обратиться к врачу. Затягивание с лечением приводит к тяжелым осложнениям.
К травмам коленного сустава относят:
- ушибы;
- вывихи;
- нарушение целостности менисков;
- перелом.
При ушибе колена наблюдается повреждение только поверхностных тканей, внутренние структуры не нарушены. Объективно у больных отмечают отек, гиперемию суставной области, незначительная ограниченность движений. Болевые ощущения не интенсивные. При сильном ушибе возможно скопление жидкости в суставной сумке. Лечение заключается в наложении гипса (при тяжелых ушибах), в остальных случаях накладывают фиксирующую повязку, ограничивают подвижность. Вначале кладут холодный компресс, а на 3-4 день прописывают УВЧ.
Травмы колен приводят к нарушению мышечно-связочного аппарата и смещению надколенника, он занимает неестественное положение. Боль распространяется по ходу растянувшейся связки и локализуется сбоку коленного сустава. Нельзя самостоятельно стараться исправить дефект, потому что это приводит к еще большему травмированию связки, приведет к нестабильности надколенника, частым вывихам. Это делает только врач. Манипуляция проводится под местным наркозом.
Падения, резкие приседания приводят к травме мениска. Трещина мениска не всегда вызывает у больного сильную боль. Она сопровождается гиперемией, отечностью, ограниченностью движений. После травмы, даже если нет сильного болевого синдром, нужно посетить врача для установления характера и объема повреждения. Самостоятельно лечиться не стоит, поскольку части костной пластинки при нагрузке на колено расходятся, хрящевая ткань не успевает восстановиться и разрушается. Это в конечном итоге вызывает артроз и постоянные боли колена.
Падение на согнутое колено, прямой сильный удар приводит к трещине или полному раздроблению надколенника Раздробление коленной чашечки сопровождается резкой болью, сильной отечностью, гиперемией, невозможностью согнуть ногу или наступить на нее. Любое движение конечностью вызывает приступ интенсивной боли. Визуально можно заметить углубление на месте коленной чашечки. Такое состояние требует срочной медицинской помощи. Если диагностируют перелом надколенника без смещения, то возможно консервативное лечение. Проводят иммобилизацию (обездвиживание) конечности путем наложения гипса. Если произошел разлом со смещением, а также сильное раздробление кости, проводят операцию.
Пациентам с заболеваниями опорно-двигательной системы врачи рекомендуют снизить физическую нагрузку на суставы, придерживаться диеты, а также вести активный образ жизни. Хорошо заниматься неактивными видами спорта (плаванье), ежедневно выполнять комплекс упражнений, разработанный врачом ЛФК, совершать пешие прогулки.
Людям с избыточной массой тела нужно снизить вес, чтобы не увеличивать нагрузку на колени. При появлении суставных болей обращаться к врачу, соблюдать его рекомендации, проводить медикаментозную терапию совместно с народными методами лечения.
источник
Межпозвонковая грыжа – это выпячивание внутреннего пульпозного ядра за пределы анатомической локализации. Ядро позвонка состоит из хрящевой ткани, богатой содержанием гиалуроновой кислоты, что придает ему желеобразную, но плотную консистенцию. По окружности тела позвонка пульпозное ядро защищено фиброзным кольцом, состоящим также из хрящевой ткани, но, из плотных коллагеновых волокон. Структура межпозвонковых дисков обеспечивает плавность движений позвоночника.
Грыжа, по сути, является выпячиванием внутреннего органа или его части за пределы анатомической локализации. В образовании данной патологии решающую роль играют два фактора:
- Повышение внутреннего давления;
- Разрушение барьера, отгораживающего внутренние органы.
При длительно текущем воспалительном процессе происходят дистрофические изменения фиброзного кольца. Расстояние между волокнами увеличивается, появляются трещины. Однако боли при грыжах позвоночника появляются не от того, что разрушается хрящевая ткань, а от сдавления нервных окончаний и сосудистых пучков позвоночника выпавшей тканью пульпозного ядра, мягкая и эластичная структура которого вне пределов анатомической локализации подвергается окостенению – оссификации. Образовавшиеся костные гребни сдавливают нервные окончания и мелкие сосуды.
При выходе части ядра позвоночного диска в ту или иную сторону происходит сдавление нервных пучков, исходящих из ствола спинного мозга в области каждого позвонка. Центральная нервная система спинного мозга имеет сегментарное строение. Различают следующие отделы иннервации определенных областей:
Нервные волокна, исходящие из позвоночного столба по обе стороны тела обеспечивают двигательную активность и чувствительность правой или левой половины. Соответственно, появляются боли при грыжах позвоночника в тех отделах, где локализуются анатомические разрушения межпозвонковых дисков.
Боли при грыжах межпозвонковых дисков отличаются не только по интенсивности, но и по локализации.
Грыжи шейного отдела провоцируют болевые ощущения в верхних конечностях и плечевом поясе, а также характеризуются сильными, приступообразными головными болями. При прогрессировании заболевания боли при грыжах позвоночника шейного отдела провоцируют мышечный спазм. В результате больной не может повернуть голову. Часто грыжи шейного отдела позвоночника сопровождаются головокружениями, обусловленными перепадами артериального давления. Пациентам выставляется диагноз: вегето-сосудистая дистония, которая лечится симптоматически. Однако причина не устраняется. Тем временем, грыжа межпозвонкового диска прогрессирует. Головная боль при такой патологии имеет некоторые особенности. Она проявляется не на стороне поражения позвоночного столба, а имеет диффузный характер. Начинаясь с затылочной области, головные боли при грыжах позвоночника распространяются по всей черепной коробке. Человек не может принять удобное положение для сна. С высокой подушкой болит голова, с низкой – интенсивность болевых ощущений не снижается. Развивается бессонница. Снотворные средства не имеют никакого эффекта, поскольку торможение центральной нервной системы не устраняет механической причины сдавления нервных корешков.
Поражение межпозвонковых дисков грудного отдела появляется межреберной невралгией, которая поначалу имитирует сердечную патологию. Появляются боли за грудиной вследствие поражения нервного сплетения. Дальнейшее развитие заболевания приводит к нарушению иннервации сердца и к сбою автоматизма миокарда. Аритмии без участков анатомического поражения миокарда часто сопровождают грыжи грудного отдела позвоночника.
Поясничный отдел физиологически объединяют с крестцовым. В области пояснично-крестцового сочленения локализуется анатомическое образование, именуемое «конским хвостом спинного мозга». При его поражении боли при грыжах позвоночника сопровождаются расстройствами функций тазовых органов. Нарушается мочеиспускание в виде задержки или недержания мочи, запоры перемежаются с диареей.
Начальная стадия заболевания характеризуется острыми болями по типу прострела – люмбаго. В момент острого приступа человек замирает, не может ни согнуться, ни разогнуться. Вот какие боли при грыже позвоночника настораживают в первую очередь, потому что при длительно текущем остеохондрозе пациент мало-помалу адаптируется к болевым ощущениям, привыкает к тому, что движения его ограничиваются болью. Если образуется грыжа межпозвонкового диска, все прежние усилия по её преодолению прекращают быть эффективными.
Иннервация нижних конечностей зависит от конкретных сегментов позвоночника, точнее, от исходящих нервных пучков в области четвертого и пятого поясничных позвонков. При поражении межпозвонкового диска между L4 и L5 (латинская буква «L» – «люмбалис», означает «поясничный») развивается корешковый синдром с поражением бедренного нерва. При этом болит нога при грыже позвоночника по внешней стороне: от бедра до мизинца. Когда образуется грыжа на уровне L5-S1(«люмбалис-сакралис»: в пояснично-крестцовом отделе), боль в нижней конечности распространяется по ходу седалищного нерва. Болевая зона начинается от ягодицы и продолжается по задней поверхности бедра до большого пальца ноги. При дальнейшем прогрессировании заболевания развиваются нарушение чувствительности и мышечная атрофия.
Острая боль, сопровождающаяся параличом ног или рук, не снимается никакими медикаментами. Расстройства тазовых органов в виде «синдрома конского хвоста» подлежат только оперативному лечению. Обезболивание в таком случае дает подача общего наркоза, а последующее удаление межпозвонкового диска и его секвестра гарантирует отсутствие болей после операции.
Но снять боль при грыже позвоночника можно и консервативным путем. На сегодняшний день существуют две методики купирования болевого синдрома при межпозвонковых грыжах. Сторонники классического подхода в лечении рекомендуют постельный режим в остром периоде. Для снятия отеков нервной ткани используются негормональные противовоспалительные средства. В состоянии улучшения назначают массаж, физиопроцедуры, лечебную гимнастику. При острой, стреляющей боли производятся блокады с обезболивающими препаратами и витаминами.
Сторонники активной тактики предлагают снимать боли при грыжах позвоночника с помощью упражнений, вытягивающих позвоночный столб. Вытяжка снимает нагрузку на позвонки и давление внутри пульпозного ядра. В результате уменьшаются боли, либо исчезают совсем.
Активная методика требует контроля врача, так как самостоятельные попытки вытяжки позвоночника могут привести к выпадению части диска и образованию секвестра.
Видео с YouTube по теме статьи:
источник
Краткое содержание: Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас — это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас — это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения. Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
Спазм — это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
«Колено прыгуна» — это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название «колена прыгуна» — тендинит надколенника. Основной причиной «колена прыгуна» является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
«Колено прыгуна» вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, когда мышца была растянута слишком сильно. Кроме того, мышца может полностью порваться. При полном разрыве сухожилия восстановление может занять несколько месяцев.
При повреждении подколенного сухожилия человек чувствует внезапную боль. Повреждение двуглавой мышцы бедра (тендинопатия двуглавой мышцы бедра) вызывает боль по задней стороне колена.
Другие симптомы растяжения подколенного сухожилия включают:
- отёк;
- гематомы;
- слабость по задней стороне ноги.
Этот тип травмы весьма распространён среди спортсменов, которые должны быстро бегать: футболистов, баскетболистов и теннисистов. Растяжка мышц перед игрой может помочь предотвратить травматизацию подколенного сухожилия.
Киста Бейкера — это заполненный жидкостью мешочек, который формируется позади колена. Жидкость в кисте — это синовиальная жидкость. В норме эта жидкость работает как смазка, но если Вы страдаете от артрита или травмы колена, Ваше колено может производить слишком много синовиальной жидкости. Лишняя жидкость может накапливаться и формировать кисту.
Симптомы кисты Бейкера включают:
- боль в колене и позади колена;
- отёк по задней стороне колена;
- скованность и проблемы со сгибанием колена.
Эти симптомы могут усиливаться, когда Вы активны. Если киста разорвётся, то Вы почувствуете острую боль в колене.
Иногда кисты Бейкера проходят сами по себе, но для лечения большой болезненной кисты Вам могут понадобиться стероидные инъекции, физиотерапия или высушивание кисты. В некоторых случаях причиной кисты Бейкера может быть другое заболевание, например, артрит. Если это так, то Вам необходимо заниматься лечением основного заболевания.
Икроножная и камбаловидная мышцы формируют голень. Эти мышцы участвуют в сгибании колена и движении пальцев ног.
Любой вид спорта, включающий резкий переход на бег из положения стоя — как теннис или сквош — может привести к растяжению или разрыву икроножной мышцы. Растяжение икроножной мышцы сопровождается острой внезапной болью по задней стороне ноги.
- боль и отёк в голени;
- гематому в области голени;
- проблемы при вставании на цыпочки.
Скорость заживления напрямую связана с величиной разрыва. Постельный режим и прикладывание льда к повреждённой области могут ускорить процесс восстановления.
Мениск — это клиновидный хрящ, который амортизирует и стабилизирует коленный сустав. В каждом колене есть два мениска, расположенных справа и слева.
Разрыв мениска — нередкая травма среди спортсменов. С возрастом мениск слабеет и изнашивается, что может привести к разрыву во время вращения.
Во время разрыва мениска Вы можете услышать треск. Сперва травма может не болеть, но через несколько дней боль появляется. Другие симптомы разрыва мениска включают:
- скованность в колене;
- отёк;
- слабость;
- «заклинивание» сустава.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. Если разрыв не заживает сам по себе, то может потребоваться операция.
Передняя крестообразная связка расположена с передней стороны коленного сустава. Она соединяет бедренную кость с большеберцовой и обеспечивает движение и стабильность колена.
Большинство травм передней крестообразной связки происходит, когда человек замедляется, останавливается или меняет направление во время бега. Растяжение или разрыв передней крестообразной связки также может произойти в результате неудачного приземления после прыжка или удара.
Травма передней крестообразной связки может сопровождаться хлопком. Позже колено становится болезненным и отекает.
Постельный режим и физиотерапия могут помочь залечить растяжение. Если связка порвалась, то Вам может потребоваться операция.
Задняя крестообразная связка — это ещё одна связка, соединяющая бедренную кость с большеберцовой костью. Задняя крестообразная связка травмируется не так часто, как передняя.
Травма задней крестообразной связки может произойти, если Вы сильно ударили колено, например, во время аварии. Иногда задняя крестообразная связка травмируется в результате пропуска шага во время прогулки.
Другие симптомы разрыва задней крестообразной связки включают:
- отёк;
- скованность;
- проблемы при ходьбе;
- слабость в колене.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. При повреждении нескольких связок, нестабильности колена или повреждении хряща Вам может понадобиться операция.
Хондромаляция — это разрушение суставного хряща. Хрящ представляет собой эластичный материл, который амортизирует трение между костями.
Причинами хондромаляции могут быть постепенное изнашивание хряща, артрит или чрезмерное использование. Наиболее часто хрящ изнашивается под коленной чашечкой.
Основным симптомом хондромаляции является тупая боль под коленной чашечкой. Боль может усиливаться, когда Вы поднимаетесь по лестнице, или же после длительного пребывания в сидячем положении.
- боль, которая усиливается во время физических нагрузок;
- отёк;
- отчётливый хруст в коленном суставе.
Прикладывание холода, приём обезболивающих препаратов и физиотерапия помогут справиться с болью. Тем не менее, хрящ невозможно восстановить консервативными методами.
Артрит — это дегенеративное заболевание, при котором происходит постепенное изнашивание хряща. Существует несколько типов артрита:
- остеоартрит — наиболее распространённый тип. Остеоартрит является следствием старения организма;
- ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система начинает разрушать суставы;
- системная красная волчанка — аутоиммунное заболевание, характеризующееся воспалением коленных и других суставов;
- псориатический артрит, болезнь Крона также может стать причиной боли в суставах.
Обычный артрит лечится при помощи упражнений, инъекций и обезболивающих препаратов. При воспалительных формах артрита пациентам прописывают противовоспалительные лекарства, а также средства, ослабляющие иммунный ответ.
Тромбоз глубоких вен — это формирование тромба в глубокой вене. При тромбозе глубоких вен пациент ощущает боль в ноге, особенно, когда он встаёт. Другие симптомы тромбоза включают:
- отекание ноги;
- повышение температуры в области возникновения тромба;
- покраснение кожи.
Лечение тромбоза глубоких вен должно происходить в экстренном режиме, так как тромб может оторваться и дойти до лёгкого. Если тромб попадёт в артерию лёгкого, то возникнет состояние, называемое лёгочной эмболией. Лёгочная эмболия может привести к смерти.
Тромбоз глубоких вен лечится с помощью препаратов, разжижающих кровь. При большом тромбе врач может дать пациенту тромболитик.
Статья добавлена в Яндекс Вебмастер 2018-06-07 , 17:56.
источник