Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Последние несколько десятилетий на боль в суставах жалуются не только люди пожилого возраста, но и та категория людей, чей возраст едва достиг 35 лет. Отчего это происходит, точных сведений нет, однако, проблема с каждым годом становится все актуальнее и озадачивает все большее количество людей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если болят суставы, то не стоит списывать возникшую проблему на такие факторы, как изменение погоды, магнитные бури, переохлаждение, тяжелый физический труд. Проблема эта носит совершенно другие причины.
Итак, почему болят суставы, какие причины боли в суставах могут быть, как лечить больные суставы – обо всем этом данная статья.
Больные суставы могут по-разному заявлять о себе: сначала это могут быть просто неприятные ощущения, затем треск (хруст), после онемение и затекание, и только потом боль начинает проявлять себя разными способами: прострелами, потягиванием, жжением. Боль в суставах – далеко не безобидное явление, и причины ее могут быть самыми различными.
Отчего может быть боль в суставе, судят по характеру боли и месту ее локализации.
- При инфекционных заболеваниях (ангина, бронхит) боль в суставе тянущая, ноющая, как правило, страдает не один сустав, а сразу несколько.
- Во время интоксикации организма (например, при отравлениях грибами, алкоголем) ноющие боли поражают сразу несколько сочленений.
- При обострении хронических заболеваний (холецистит, тонзиллит) боли в суставах носят перетекающий характер, то есть могут возникать в одном месте и переходить в другое.
- При воспалениях боль в суставах имеет острый характер, она простреливает и пронзает. Как правило, болит один сустав, в редких случаях – несколько.
Таким образом, причины боли в суставах могут быть разными: инфекционными, воспалительными, интоксикационными и хроническими. При этом, если причина не носит травматологический, ревматологический, ортопедический характер, то боли в суставах – далеко не единственный симптом, который будет беспокоить. К ним будут примешиваться и другие признаки нездоровья человека:
- Повышение температуры тела;
- Лихорадка;
- Насморк;
- Слезоточивость;
- Потеря аппетита;
- Хрипы в груди;
- Тошнота и рвота;
- Диарея;
- Белый налет на гландах и языке;
- Потеря голоса;
Это далеко не полный список всех тех признаков, которые могут возникать.
Когда причиной того, что суставы болят, становятся различные заболевания опорно-двигательного аппарата, самое время разобраться в том, какое именно сочленение нездорово и что с этим делать.
Боль в суставах при травматологических (и близких им) причинах совершенно отлична от других. Как правило, симптомы в таких случаях могут быть следующими:
- Отек и покраснение больного места.
- Больное место болезненно на ощупь, горячее.
- Боль в каком-либо конкретном сочленении.
- Лихорадка.
- Онемение и скованность в движениях.
- Острая пронзающая боль при движениях, а иногда и в состоянии покоя.
- Деформация сустава.
Итак, ортопедическими причинами того, что возникла боль в суставах, могут быть следующие заболевания:
- Ревматизм суставов;
- Артрит (полиартрит);
- Артроз (полиартроз);
- Ревматический полиартрит;
- Подагра;
- Разрыв мениска;
- Разрыв заднего рога медального мениска;
- Функциональные суставные боли;
Боль в суставах возникает по разным причинам, иногда она может быть симптомом не ревматологического (травматологического) заболевания, когда вызвана инфекциями. В таких случаях лечить сочленения без устранения источника инфицирования бессмысленно. Болеть перестанет, но потом все симптомы вновь вернутся. Как правило, боль в суставах проходит тогда, когда инфекционный процесс подавлен.
Еще одной, самой распространенной, причиной, почему болят суставы, являются патологические процессы, происходящие внутри них, или перенесенные травмы.
- Ревматический артрит (полиартрит) – заболевание, катализатором которого становятся тяжелые инфекционные заболевания: ангина, краснуха, грипп, бруцеллез. Поражены обычно крупные суставы, при этом поражение симметрично: два локтевых или коленных сочленения сразу. Суставные боли сопровождаются высокой температурой и лихорадкой в период обострения, чего практически не бывает при других болезнях сочленений.
- Артроз (полиартроз) – патологические процессы, приводящие к частичному или полному (при запущенных формах болезни) разрушению хряща. Боль в суставах сопровождается нарушениями двигательной активности сочленения. Симптомы артроза и артрита схожи, но есть одно отличие: больное место при артрозе болит при попытках движения, чего не скажешь об артрите (при нем сочленение болит даже в состоянии покоя).
- Артрит – дегенеративные процессы, происходящие в сочленении, связанные с воспалением ткани сустава и его деформацией.
- Подагра – нарушение кальциевого и солевого обмена в организме, за счет чего на сочленении появляются наросты, которые воспаляются и болят. Характерные особенности – боль в ночное время суток.
- Разрыв мениска – травма колена (или лопатки), связанная с нарушением целостности мениска. Боль в таких случаях возникает в колене и отдает сзади него, при движении можно услышать хруст в суставах.
- Функциональные суставные боли возникают при нарушениях работы нервной системы, что-либо делать именно с сочленением нет смысла, поскольку проблему надо искать в другом месте. Когда она будет устранена, неприятные ощущения пройдут.
Это, разумеется, неполный список того, почему болят суставы, однако, эти причины – наиболее распространенные. Что делать в таких ситуациях должен решить только врач после тщательного обследования и постановки диагноза.
Лечение боли в суставах – скорее второстепенная задача, первой целью обычно стоит устранение воспаления и причин его возникновения.
Пациенту важно понимать, что самолечение никак ему не поможет и только затянет процесс лечения, усугубив создавшееся положение. Все, что должен делать страдающий болью человек – обратиться к врачу. Если случилось так, что чувство скованности и ломота в суставах возникла ночью и не дает уснуть, то можно выпить обезболивающее и делать растирания согревающей мазью по мере необходимости.
Лечение боли в суставах доктор начинает только после тщательного осмотра, получения результатов обследования и постановки диагноза.
Большинство ортопедических заболеваний лечится традиционными способами, и использование оперативных методов осуществляется только в самом крайнем случае, когда длительный курс медикаментозного лечения оказался бессильным.
Консервативные методы – самые популярные в данном случае.
Ни одно лечение подобных заболеваний не обходилось без назначения:
- Нестероидных противовоспалительных препаратов, которые применяются в различных лекарственных формах: мазях, инъекциях, таблетках, пластырях, суппозиториях. При этом нередки случаи, когда врач решает делать назначения НПВС сразу в нескольких формах: инъекции и мази, таблетки и суппозитории с мазями. Курс приема очень длительный, сроки лечения определяются с учетом индивидуальных особенностей человека: возрастных, физических. При назначении должны учитываться и наличие других заболеваний, противопоказания, возможные побочные эффекты.
- Обезболивающих препаратов, используемых в разных лекарственных формах. При сильно выраженном болевом синдроме назначаются сильнодействующие уколы, если болит не сильно, то вполне можно обойтись таблетками, согревающими мазями, пластырями.
Если НПВП не помогли, то прибегают к:
- Кортикостероидам, которые имеют как достоинства, так и недостатки. Достоинства лечения этими препаратами в том, что эффекта можно достичь намного быстрее, чем нестероидными противовоспалительными препаратами, а недостаток в содержании гормонов, которые не совсем благоприятно влияют на организм в целом и приводят к неприятным последствиям в виде нарушения гормонального фона, увеличения массы тела. Поэтому делать назначения кортикостероидов врачи не торопятся.
- Хондропротекторам, которые вводятся вовнутрь пораженного места для того, чтобы оптимизировать уровень синовиальной жидкости, нормализовать трение, давление и движение сустава.
После окончания курса медикаментозного лечения, продолжать его можно народными средствами.
Хорошо закрепляют лечение:
- Лечебный массаж;
- Гимнастика, плавание;
- Физиопроцедуры.
Большую роль играет профилактика рецидива заболевания, для этого дважды в год проводят курсовое профилактическое лечение в виде приема витаминов и НПВП.
Если консервативное лечение оказалось бессильным и сустав по-прежнему болит, то назначается оперативное вмешательство, какую именно будут делать операцию, зависит от степени повреждения ткани и диагноза. Если это артроз в третьей стадии, то стоит делать протезирование, то есть замену сочленения на искусственный. Если речь идет о разрыве мениска, то при помощи специальных проколов производят его сшивание. В любом случае врачи сделают все возможное, чтобы избежать операции, а болеть перестало несмотря ни на что.
Лечение суставов Подробнее >>
Таким образом, сустав болеть может по разным причинам, это могут быть и инфекционные проблемы, и неврологические. Болезни сочленений – основная причина боли. Не стоит игнорировать боли, пытаясь вылечиться самостоятельно или глуша боль обезболивающими препаратами.
Существует два основных способа лечения тканей:
Довольно редки случаи, когда оперативными способами начинают лечение сразу, не прибегая к консервативным способам. Однако и такие случаи бывают, например, если человек обездвижен, а процессы дегенерации находятся на той стадии, что лечить препаратами бесполезно. В таких случаях болит так, что человек может терять сознание от интенсивности боли.
Уважаемые читатели на этом все, поделитесь своим мнением о сегодняшней статье в комментариях.
Хруст в суставах — это трескающие или щелкающие звуки, которые издают суставы как при активных, так и при пассивных движениях. Если у вас время от времени суставы раздают различные звуки при выполнении различных движений, вы наверняка задавались вопросами: что делать, если хрустят суставы? Не является ли это какой-то болезнью? Нужно ли искать причины этого в кабинете врача? Ответы на все эти вопросы вы получите в нашей статье.
Содержание:
Причина хруста в суставах №1
№3: артроз, артрит, бурсит, тендинит
№5: нагрузки
Лечение
Хруст суставов у детей
Чаще всего такие звуки могут издавать коленные, запястные и бедренные суставы, а также суставы позвоночника, нижней челюсти, локтя и плеча. Хруст и другие звуки в суставах — это симптом, который может быть как вариантом нормы, так и предвестником серьезного заболевания.
Вот основные причины данного состояния, о которых полезно знать.
Иногда хруст в суставах является вариантом нормы, и по поводу него не нужно волноваться. Показателем того, что все в порядке, является отсутствие боли при этом хрусте.
Почему суставы издают хрустящие звуки даже при отсутствии каких-либо болезней? Врачи и ученые выдвигают самые разные гипотезы по этому поводу.
Так, принято считать, что в синовиальной жидкости, омывающей сустав, находится большое количество растворенного газа. В какой-то момент множество газовых пузырьков резко увеличивают объем полости сустава, и за счет этого при движении в суставе возникает щелчок. Это явление называется кавитацией, и оно является нормой.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
После этого пузырьки растворяются в синовиальной жидкости, и по мере того, как это происходит, суставные поверхности костей, удаленные друг от друга этим щелчком, снова начинают сближаться.
Когда это сближение произошло, возможно наступление повторного эффекта кавитации (повторных звуков в суставе). Иными словами, такой хруст в суставах в норме возможен не чаще, чем 1 раз в 15-20 минут.
Кроме того, часто такие звуки возникают из-за того, что связка или сухожилие при своем движении задевает выступающие близлежащие фрагменты кости (например, кости запястья, плеча или бедра). В этом случае хруст будет не звонким, типа щелчка, а глухим.
Если хруст не сопровождается болезненными симптомами и возникает не чаще, чем раз в 15 минут, а также он не появился в результате травмы или падения, то обращаться по этому поводу к врачу необязательно. Однако помните о том, что если со временем характер хруста изменится, на это нужно обратить пристальное внимание.
Есть люди, имеющие небольшие дефекты соединительной ткани (к которой относятся кости, суставы и связки), и дефекты эти очень часто проявляются слабостью суставно-связочного аппарата. Проявляется это в том, что у таких людей отмечается повышенная гибкость в суставах.
Со стороны это может смотреться очень эффектно (многие спортивные и цирковые гимнасты имеют такие дефекты, за счет чего и достигают такой феноменальной гибкости), но на практике такие особенности грозят более частыми, чем у остальных людей, вывихами и подвывихами суставов и слабостью связок.
Несмотря на то, что людей с такими дефектами в мире, по статистике, насчитывается от 3 до 8%, это уже не является вариантом нормы, а представляет собой нахождение в группе риска по травмам суставов, а также по заболеваемости артрозом. Подробнее об этом можно прочитать в статье о причинах деформирующего остеоартроза.
Если вы знаете, что у вас повышена подвижность и гибкость суставов, то при возникновении подозрительного хруста в коленях или другом суставе вам обязательно стоит обратиться к врачу-артрологу или ортопеду за консультацией.
Это не значит, что у вас развилось какое-то заболевание. Но это означает, что раз вы в группе риска, то вам нужно прислушаться к полезным рекомендациям врача о том, что вам можно делать в повседневной жизни (активный отдых, спорт), а от чего стоит отказаться.
Хороший доктор обязательно расскажет вам о тех мерах предосторожности, которые вам следует соблюдать, чтобы снизить риск травмы суставов (например, пользоваться высокой шнуровкой обуви во избежание вывиха голеностопного сустава).
Если вы будете вдумчиво следовать рекомендациям специалиста, то сможете благополучно избежать травм. В этом случае, даже несмотря на дефект соединительной ткани, качество вашей жизни останется практически на том же уровне.
Если вы обратили внимание, что у вас, например, хрустят колени, и это сопровождается болезненными ощущениями (болью), может возникать при каждом повторении движения (то есть нет рефрактерного периода в несколько минут, как в норме), а также отметили ограничение подвижности в суставе, то это говорит о возникновении серьезного заболевания — деформирующего остеоартроза, артрита (воспаления сустава), бурсита (воспаления суставной сумки), тендинита (воспаления сухожилия) и других серьезных недугов.
Это касается не в последнюю очередь хруста в коленях.
В этом случае вам нужно как можно скорее обратиться к врачу, пройти диагностику и начать получать лечение. Какое конкретно заболевание у вас возникло, будет уже определять врач (кроме того, часто может возникать несколько болезней в пределах одного сустава).
После постановки диагноза, который ставят по итогам рентгеновского и томографического обследования, врач назначит необходимое лечение. Оно обычно включает противовоспалительные средства, хондропротекторы и другие лекарства.
Человек биологически устроен так, что хотя бы минимальные физические нагрузки ему необходимы. Если он ведет образ жизни, при котором физические усилия практически отсутствуют, то его мышцы со временем начинают слабеть и атрофироваться от бездействия. А если слабеют мышцы, то автоматически слабеют и связки. И, как результат, суставной аппарат слабеет тоже. За счет этих атрофий и начинает появляться хруст и щелканье в суставах. Это, по большому счету — сигнал человеку от его тела о том, что о физических нагрузках забывать нельзя.
Начать постепенно увеличивать физическую нагрузку, ведь сигналы тела игнорировать опасно. Выберите себе какое-нибудь спортивное хобби, пойдите в спортзал, начните заниматься фитнесом или танцами. А если здоровье или возраст вам этого не позволяет, то хотя бы выходите каждый день на получасовую прогулку на свежем воздухе.
Во всем важно чувство меры, поэтому для наших суставов одинаково вредно как недостаток физических нагрузок, так и избыток их.
Слишком большие физические нагрузки — например, при занятиях спортом, или работа, требующая постоянно быть на ногах, таскать тяжести и т.п., также могут провоцировать хруст в суставах. А такой хруст если и не является симптомом болезни, то во всяком случая становится ее предвестником.
Дело в том, что высокие физические нагрузки — один из самых острых факторов развития артроза суставов. Об этом важно помнить о позаботиться об организме, пока еще не поздно. На этот стоит обратить внимание, особенно если возникает щелканье и другие звуки в коленях.
Прежде всего, стоит проконсультироваться с грамотным врачом о вашем образе жизни. Пока ваши суставы справляются с такими нагрузками, но что будет дальше?
Если врач говорит вам о том, что к добру такой образ жизни не приведет, нужно что-то менять. Если вы занимаетесь спортом, необходимо начать снижать нагрузки и вовсе сменить тот вид спорта, которым вы занимаетесь, на менее физически тяжелый.
Если у вас очень тяжелая работа, стоит подумать о том, не пора ли ее сменить. Стоит ли эта работа того, чтобы гробить из-за нее свое здоровье?
Если когда-то, даже очень давно, вы перенесли травму сустава, например вывих или растяжение, то такой сустав остается немного «ослабленным», даже если все восстановительные мероприятия были проведены в полном объеме.
По этой причине данный сустав входит в группу риска по возникновению повторных травм и других заболеваний. Об этом стоит помнить, чтобы заранее «подстелить соломки» и избегать ситуаций, когда подобная травма может повториться. А хруст в зоне сустава, где когда-то была травма, может служить вам напоминанием об этом.
Что такое дисплазия сустава? Это недоразвитие различных тканей, входящих в сустав — например, суставных поверхностей костей, связок и т.д. При дисплазии пораженный сустав тоже будет в каком-то роде ослаблен, но только не травмой, а недоразвитием — поэтому их можно объединить в одну группу.
Если вы знаете, что у вас дисплазия или же была травма, а теперь в этом суставе слышатся звуки хруста в суставах, то вам стоит обратиться к врачу, чтобы исключить развитие вторичных заболеваний и получить рекомендации специалиста.
Для проведения диагностики врач может назначить вам рентген или МРТ сустава. Это хорошо, потому что расшифровка этих исследований даст и вам, и вашему врачу информацию о том, что на самом деле происходит: является ли хруст в коленях либо в других суставах вашего организма нормальным явлением, или там появилось более серьезное заболевание.
Если все в порядке, вам стоит попросить у доктора рекомендации о том, что вам в связи с этой старой травмой или дисплазией сустава можно делать, а чего остерегаться. Каким спортом при вашем хрусте в суставах полезно заниматься, а каким вредно, и так далее.
Чтобы вылечить хруст в суставах, необходимо выяснить их причину. Для этого врач, как правило, назначает рентгеновское исследование хрустящего сустава, а при необходимости — и другие обследования: томографию, лабораторные исследования крови и т.д.
Если звуки, которые издают ваши суставы, ничего плохого не предвещают и являются вариантом нормы, то никакого лечения, естественно, не требуется. Если же хруст вместе с болью и ограничением в движениях стал одним из первых симптомов таких болезней, как артрит или артроз, то как можно скорее нужно начать лечение этих заболеваний.
Узнать больше о том, как лечат артроз суставов, можно в этой статье.
Строение суставов, мышц и связок у детей немного отличается от строения суставов взрослых людей.
Почему хрустят суставы у ребенка? На это есть несколько причин:
Этот пункт соответствует причине хруста в суставах №2 у взрослых. У таких детей можно обнаружить повышенную гибкость суставов и другие признаки слабости соединительной ткани.
Если у такого ребенка суставы издают хрустящие звуки, то это можно рассматривать как вариант нормы. Но, к сожалению, у части детей с такой проблемой выявляются болезни сердца.
Поэтому, если у вашего ребенка есть слабость соединительной ткани, рекомендуем встать под наблюдение кардиолога или хотя бы провести диагностику работы сердца. Это поможет ему в будущем выбрать такой режим двигательной активности, при которой он сможет без риска со стороны сердца и суставов прожить долгую, счастливую жизнь.
Эта причина означает, что у детей, особенно в подростковом возрасте, суставно-связочный аппарат очень незрел, потому что разные органы и ткани растут и развиваются с разной скоростью. Поэтому, если у такого ребенка время от времени хрустят колени или другие сочленения, это не сопровождается болью и ограничением движений, то волноваться по этому поводу не стоит.
Если же появившийся хруст напоминает скрежет, возникает только с одной стороны и вызывает дискомфорт, ему необходимо пройти обследование у врача-артролога или ортопеда и исключить развитие артроза и ревматоидного артрита.
Для этого проводят анализы крови на С-реактивный белок, ревматоидный фактор и ряд других показателей; назначают рентген и УЗИ-исследование сустава. Все эти исследования помогают поставить точный диагноз и при необходимости начать лечение.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Боль в коленном суставе периодически испытывает каждый человек. Это может быть следствием резкого движения или симптомом прогрессирующей патологии. Коленный сустав — самый большой и анатомически сложный элемент опорно-двигательного аппарата. На его долю приходится до 80% физического веса, что обуславливает повышенные физические нагрузки и риски травмирования. Большое количество капилляров, нервных волокон и мышечных тканей каждое повреждение, даже незначительное, делают крайне болезненным. Травмированные нервы, вызывают инфекционно-воспалительный процесс, который сопровождается припухлостью, изменением цвета кожи и повышенной местной температурой.
По мере прогресса, в патологическое состояние втягивается сам сустав, внутрисуставная жидкость и соединительные ткани, что может иметь серьезные последствия — развитие артритных заболеваний. Общее представление об анатомическом строении коленного сустава поможет понять, какой именно элемент может вызывать болевой синдром, и какие меры следует предпринять для устранения болей.
Передняя зона сустава образуется надколенником, более простым языком — коленная чашечка. Он связан с четырёхглавой (пучковой) мышцей бедра жилой, продолжающейся в надколенной связке и, в общей комбинации, образующий связочный аппарат, который состоит из следующих типов фасций:
- Боковые ответвления от берцовых костей (малой и большой);
- задние поддерживающие узлы — серповидные, тыльные, срединные и боковые;
- суставные поперечные и крестообразные связки колена.
Крестообразные связки более всего подвержены травмам — резкое передвижение, большое градус вращения, падение с подвывихом приводят к порывам межминисковых соединений.
Связки разделяются на два вида:
- Передние — на них лежит функция стабилизации сустава голеностопа, в частности предупреждения чрезмерного смещения вперед. Берут начало от задней части большой бедровой кости, пересекаются с задними связками в полости колена и прикрепляются к выемке между передними выступами большеберцовой кости.
- Задние — сдерживают голень от смещения назад. Начинаются от передней верхней части бедровой кости, пересекают полость сустава и заканчиваются между тыльными выступами берцовой кости.
На поверхности суставных костей находится хрящевая ткань. В местах соединения большеберцовой и бедровой костей расположены мениски — своеобразные прокладки сустава, выполняющие амортизирующую и стабилизирующую роль.
В суставе колена находятся несколько синовиальных сумок (от трех до пяти), обеспечивающих естественную смазку:
- над коленной чашечкой;
- подколенная глубокая;
- между сухожилиями в длинной бедровой мышце;
- гиподермальная надколенная;
- в выемке под коленным суставом.
В колене синовиальные капсулы не имеют строго определенного положения и количества, локализация зависит от индивидуальных анатомических особенностей. В каждой сумке находится синовиальная мембрана, которая в совокупности с остальными, покрывает всю внутреннюю часть сустава и крестообразных связок. Она обеспечивает обмен веществ и амортизирующие свойства колена, за счет жирового тела, которое находится в складках мембраны.
Таким образом, коленный сустав — многосложная анатомическая структура, состоящая из трех костей, с несколькими суставными поверхностями, сложным связывающим аппаратом и крупным соединением, с капсулой, хрящевой тканью, синовиальными сумками. Это обеспечивает нормальный функционал в условиях сложных нагрузок.
Благодаря колену, человек может осуществлять шаг, сгибание, разгибание в пределах, обозначенных связками.
Природой заложено вращение в пределах 35 градусов — в пассивном состоянии и не более 15 градусов — в активном. Все что сверх нормы — вызывает перегруз не только сустава, но и всех связывающих элементов. Поэтому спортсмены, танцоры автоматически оказываются в группе риска.
По данным медицинской статистики, основанных на клинических картинах болевого синдрома в коленном суставе, большинство случаев патологического состояния связаны с воспалением. Все, без исключения, анатомические единицы сочленения могут быть втянуты в болезненные процессы.
Воспаление может развиваться в следующих структурах:
- хрящевая ткань;
- оболочка сустава;
- синовиальная жидкость;
- берцовые кости;
- окружающие сустав мышцы и сухожилия;
- связочный аппарат;
- кровеносные сосуды, вены, артерии;
- подкожная жировая прослойка;
- эпидермис.
Поскольку, воспаление является главной причиной дискомфорта, в медицинской практике принято классифицировать боль в коленном суставе по месту локализации и виду воспалительного процесса. Существует множество патологий, которые поражают различные суставные части.
Самые распространённые причины болей в коленных суставах:
- Артроз — является причиной в более 50% случаев болей в коленях. Характеризуется медленным, постепенным разрушением гиалинового хряща. Долгое время может протекать бессимптомно и резко обостриться во второй стадии. Боль в коленном суставе возникает из-за разрастающихся остеофитов, которые затрагивают нервные окончания;
- Артрит — воспалительная патология, протекающая в острой форме. Может быть как самостоятельным заболеванием — спондилит, так и осложнением других суставных патологий — артроз, ревматизм и т.д. Артриту свойственна интенсивная боль, сопровождающаяся припухлостью и покраснением;
- Остеохондрит — суставной хрящ воспаляется со временем при дегенеративном артрозе, механических травмах;
- Периартрит — заболевание, возникающее на фоне ожирения (чаще у женщин). Патология поражает сухожилия, мышцы и впоследствии переходит на оболочку коленного сустава. Боль умеренная, тянущая (как при растяжении связок).
- Хондроматоз — образование узлов на ткани гиалинового хряща, которые со временем рапространяются по всей капсуле коленного сустава. При этом происходит защемление мягких тканей с большим количеством нервных клеток. Из-за этого колено болит постоянно, даже в период отдыха.
- Бурсит — синовиальная капсула коленного сустава самостоятельно воспаляется редко, только в следствие травм или осложнений побочных суставных заболеваний, отсюда и боль.
- Целлюлит — подкожная жировая клетчатка может вызывать болевой синдром только в случае близко расположенных очагов сопутствующих заболеваний. Гнойный артрит, абсцесс мягких тканей могут вызвать воспалительно-болевые процессы в защитной прослойке.
- Дерматит — эпидермис поражается в случае инфекционных патологий (экзема, рожа, псориаз) или аллергических реакций на внешние раздражители.
- Остеомиелит — костный мозг воспаляется из-за бактерий, попавших в желеобразное тело вместе с лимфотоком. Также может стать следствием открытых травм или осложнением хирургических операций.
- Синовит — капсула коленного сустава поражается, чаще всего, у пожилых людей в возрасте от 55 лет, в следствии ревматизма или других хронических патологий. В молодом возрасте можно заболеть из-за тяжелой травмы.
Характер патологических состояний полностью зависит от места локализации. Боль — главный индикатор, с показаний которого начинаются первичные предположения о причинах возникновения дискомфорта в коленном суставе.
Заболевания, которые провоцируют развитие негативных процессов, формируют и тип боли:
- Интенсивная, мучительная боль — реактивный артрит, разрыв менисков и сухожилий, бурсит в стадии обострения;
- Терпимая, но постоянная боль — синовит, бурсит в начальной степени;
- Щемящая боль — гонартроз, артроз;
- Вибрирующая — дегенеративный артроз, в стадии деформации суставов;
- Острая, жгучая боль — сдавливание седалищного нерва, костный туберкулез;
- Жалящая — остеопороз, прогресс воспаления синовиальной сумки, обострение застарелой травмы менисков;
- Схваткообразная — воспаление в мягких тканях коленного сустава, мышцах и сухожилиях;
- Стреляющая боль — поражение нервных корешков.
При возникновении интенсивных болей в коленных суставах, не стоит откладывать визит к врачу, надеясь, что «все пройдет». Диагностика на ранних стадиях обеспечивает успешное лечение и предупреждает развитие более серьёзных процессов, способных нанести непоправимый урон здоровью и качеству жизни. Для первичной консультации следует обращаться к терапевту. После проведения стандартного осмотра, он принимает решение о назначении лечения (что происходит в 70% случаев обращений с жалобами на боли в коленях) или назначает комплексное лабораторное и аппаратное обследование, с привлечением узкопрофильных специалистов.
Запущенные, подозрительные боли изучаются в разных направлениях:
Травматология: При подозрениях на артроз, врожденную или приобретенную дисплазию, суставной перелом, вывих, смещение назначается рентгенография, МРТ, УЗИ, биопсия жидкости в синовиальной сумке, чтобы выяснить откуда берется боль в коленном суставе.
Хирургия: Киста под коленной чашечкой, тромбоз, артриты с гнойными образованиями, разрывы в сухожилиях, менисках, связках, камни внутри сустава, гемартроз, абсцессы диагностируются методами УЗИ, рентгеноскопии, КТ или МРТ, анализами крови, общим и на ревматоидный фактор, пункцией гиалинового хряща в коленном суставе и т.д.
Ревматология: Исключение системных заболеваний (красной волчанки, ревматоидного артрита, подагры) осуществляется при помощи лабораторных исследований. Общий анализ крови, на гематологию, ревматоидный белок, ДНК-тест, уровень мочевой кислоты.
Неврология и психиатрия: Защемление седалищного нерва не требует долгой диагностики. Уже на УЗИ будет виден тонус мышц и места воспаления. В случае психических отклонений, когда боль в коленном суставе не подтверждена ни единым фактом, но пациент продолжает испытывать мучения (так называемые соматические боли), назначаются специфические исследования на предмет умственных отклонений.
Самыми популярными способами быстрой и точной диагностики болей в коленных суставах являются:
- Рентген — позволяет увидеть коленный сустав в нескольких проекциях и определить место поражения. На снимках видны поражения уже на ранних стадиях, в частности изменения в кости, синовиальной сумке или появление остеофитов.
- Ультразвуковое исследование — современное, высокоточное исследование определяет толщину оболочки сустава, состояние связочной структуры, наличие воспалений любого типа и общие изменения в колене.
- Доплерография — исследование вен и артерий на предмет аневризмы, бляшек и закупорки. Быстро и эффективно определяет в процентах возможные риски и состояние внутренних стенок сосудов.
- МРТ — в настоящий момент является самым точным способом диагностирования. Позволяет увидеть четкую, трехмерную картинку коленного сустава, патологические изменения в синовиальной жидкости, даже небольшую деформацию костной ткани и т.д. Назначается редко, в связи с высокой, для многих, стоимостью и противопоказаниями. Запрещено проходить обследование больным с имплантами, металлическими протезами и весом более 150 кг.
- КТ — принцип работы основан на рентгене, только более современным способом. Снимки выполняются в круговой проекции, что позволяет получить более точную картину коленного сустава и тем самым определить характер и степень поражения.
- Ангиография — метод исследования кровеносных сосудов на проходимость, путем введения контрастной жидкости. Определяет функционал обменных процессов и позволяет диагностировать суставную недостаточность на ранних стадиях.
- Общий анализ крови — назначается с целью выявления воспалительных процессов и болей. Совокупность показателей может даже вывести на след особенных заболеваний и определить суставные патологии только в самом начале прогрессирования.
- Кровь на ревматоидные антитела — также указывает на присутствие воспаления, но специфического, системного или наследственного характера. Например для установления диагноза ревматоидный артрит, этот анализ берётся за основу.
- Мочевая кислота — важный анализ для определения причин болей и стадии обострения подагры или инфекционного артрита. Повышенный уровень указывает на скопление в суставах солевых отложений.
- Реакция Вассермана — назначается при подозрении на половые инфекции, сифилис, гонорею, хламидиоз и т.д. Развитие суставных заболеваний на фоне специфических болезней или как их осложнения встречаются очень часто. Поэтому положительная проба, даст возможность назначить правильное лечение, с учетом вида инфекции.
- Онкомаркеры — помогают выявить в крови особые вещества, которые выделяет раковое новообразование или его метастазы. Так, для саркомы синовиальной сумки свойственно наличие маркеров виментина, клеточный наружный антиген и панцитокератина.
Как правило, перечисленных методов вполне достаточно для постановки достоверного диагноза. В особо серьезных случаях, назначаются дополнительные пробы и анализы. К примеру, биопсия синовиальной оболочки, пробы печени и почек, пункция спинномозговой жидкости, иммунологический анализ и на ВИЧ-инфекцию и т.д.
Боли в коленях можно условно разделить на те, которые требуют скорой медицинской помощи. И те, которые предварительно диагностируются. К срочным состояниям относятся все травмы, переломы, вывихи, абсцессы, гнойные воспаления, гемартроз (кровоизлияние в сустав). Симптомы во всех случаях идентичны — нестерпимая боль, отечность, покраснение, невозможность осуществлять движение, повышение температуры в коленном суставе и лихорадочное состояние.
Лечение сводится к оказанию первичной помощи до приезда бригады скорой помощи:
- ногу следует приподнять — подложить скатанный валик или твердую подушку;
- на колено наложить повязку со льдом и менять её каждые 5-10 минут;
- принять доступное обезболивающее (анальгин, кетанов, аспирин, парацетамол и т.д.).
Во всех остальных случаях лечение осуществляется после проведения комплексных исследований и установления причин. Согласно составленного анамнеза, назначается медикаментозная терапия, физиопроцедуры, ЛФК, массаж, лечение гомеомапатией, местными аппликациями, санаторно-курортный отдых и, в крайних случаях, хирургическая операция.
Консервативная терапия
Традиционное медикаментозное лечение болей включает следующие группы препаратов:
- Анестетики. Для снятия первичных симптомов и облегчения болезненного состояния, можно принимать простые обезболивающие средства, доступные без рецепта — «Кетанов«, «Кеторолак«, «Ксефокам«, «Ларфикс«. Тяжелые случаи, связанные с потерей подвижности и невыносимыми болями, требуют более серьёзных препаратов, которые назначаются только врачом и отпускаются по рецепту.
- НПВС. Помогут быстро снять воспаление и отечность. «Аспирин«, популярный «Диклофенак«, «Ибупрофен» хорошо справляются с поставленными задачами.
- Хондропротекторы. Современные препараты, несмотря на длительный курс приема, обеспечивают регенерацию хрящевой ткани. Эффект накопительный и длительный (до 10 лет суставные боли могут не беспокоить после шестимесячного курса, при условии лечения на ранних стадиях). Популярностью пользуются «Терафлекс«, «Румалом«, «Дона«, «Структум«.
- Глюкокортикостероиды. Показаны для больных с аутоиммуными патологиями, чтобы снизить выработку гормона кортизола и приостановить прогресс заболевания. «Преднизолон«, «Целестон«, «Кенакорт«, «Метипред«, «Лемод» — новые препараты для лечения болезней опорно-двигательного аппарата. Дозы и схема приема назначается врачом в строго индивидуальном порядке.
- Иммунодепрессанты. Подавляют аномальное действие защитной системы, тем самым стабилизируется прогресс таких опасных заболеваний, как ревматоидный артрит, красная волчанка, васкулит. Назначаются редко, только в случае постановки точного диагноза и отсутствия возможности устранить боль в колене другими способами. «Азатиоприн«, «Циклоспорин«, «Диклизума» — лучшие препараты серии, имеющие минимальный набор побочных эффектов.
- Инъекции гиалуроновой кислоты. Вводятся непосредственно в полость коленного сустава и устраняют боль и дефицит синовиальной жидкости. Также способствуют восстановлению гиалинового хряща, тем самым восстанавливая подвижность колена.
Народные рецепты
Большинство людей, у которых начинает болеть коленный сустав, пробуют устранить неприятные ощущения народными методами. Можно делать примочки, компрессы и ночные аппликации на основе домашних мазей или настоек. Отвар трав, спиртовые настойки для местного применения помогут предотвратить период обострения и снять навязчивую боль.
Противовоспалительными действиями обладают следующие растения и вещества:
- Мать-и-мачеха;
- Зверобой;
- Дубовая кора;
- Корень лопуха;
- Лавровый лист;
- Цветки ромашки;
- Календула;
- Белая и черная каолиновая глина;
- Раствор соли и соды;
- Медовые продукты.
Например, смешать 10 таблеток аспирина, предварительно истолченных, и стакан жидкого меда. Толстым слоем нанести на колено в области локализации боли. Покрыть пищевой пленкой и замотать шерстяным материалом (шарфом), желательно оставить на ночь. Боль устраняется уже после первого применения.
Таким же образом можно нанести глиняную аппликацию, где проявляется боль. В смесь глины с водой добавляется немного оливкового масла, для предотвращения застывания и сильного стягивания кожи.
Эффективен рецепт, в составе которого мед, соль и сода. По 1 чайной ложки соли и соды смешать с медом, в количестве достаточном для обильного покрытия коленного сустава. Этот способ выполняет сразу три действия — отводит лишнюю жидкость, снимает воспаление и боль, обогащает питательными элементами.
Дубовая кора в виде отвара или спиртовой настойки хорошо укрепляет сосуды, способствует нормальному кровообращению. Для отвара, 1 столовую ложку высушенной коры залить 1 стаканом кипяченной воды, готовить на водяной бане в течение 20 минут. Пропитать отваром марлю и наложить на колено в теплом (не горячем) виде на 30-50 минут для устранения болевых ощущений в коленном суставе. Для спиртовой настойки использовать те же пропорции, только воду заменить водкой. Настаивать в темном прохладном месте 10-14 дней. Применять так же.
Чередуя различные средства и способы можно надолго законсервировать болезнь, забыть о боли и отечности. Эффективность альтернативной медицины не доказана, несмотря на устранение первичных симптомов — болевого синдрома в коленях.
Массаж и лечебная гимнастика от болей в коленных суставах
Комплексное традиционное лечение обязательно включает в себя ЛФК и массаж. Упражнения рекомендуются делать всем людям, у которых были, или есть, травмы коленей, диагностировался артрит, артроз и другие суставные заболевания, ведущим малоактивный образ жизни (сидячая статическая работа, инвалидность 1-2 группы, домохозяйки и т.д.).
Гимнастику можно выполнять самостоятельно, в медленном темпе и посильном режиме. Количество упражнений постепенно увеличивать или, наоборот, сокращать, в зависимости от самочувствия.
- Из положения лежа или сидя на стуле, медленно сгибать и разгибать ноги, делать до тех пор пока не появится состояние незначительной усталости.
- Согнув ногу в колене, выполнять вращательные движения по небольшой амплитуде, то же самое повторить на второй ноге.
- Лежа на спине, аккуратно подтягивать согнутые в коленях ноги к животу.
- Подложить на стул подушку и сесть, чтобы ноги «болтались», выполнять круговые движения по часовой стрелке и обратно.
- Сидя на стуле, медлено вытянуть ногу и удержать в этом положении 2-5 секунд, так же медленно опустить, повторить на второй ноге.
- Встать прямо, выпрямить спину, медлено сгибать ногу в колене и задерживаться в позе «цапли» несколько секунд. По возможности, каждые 2 дня, увеличивать время задержки.
- Если не существует противопоказаний и здоровье позволяет, можно усложнить комплекс. Положить гимнастическую палку на максимальном уровне, до которого можно достать согнутой в колене ногой. Перекидавать ногу через «барьер» 10-15 раз, потом поменять положение.
- Небольшой комплекс на растяжку голени, также способствует быстрому восстановлению коленного сустава. Ладонями опереться на стену, правую ногу согнуть в колене, левую отставить назад. Стопы полностью упираются в пол. Задержаться в позе на 30 секунд. Поменять ноги.
Регулярное выполнение несложной, доступной для любого человека гимнастики, уже через месяц даст видимые результаты — боль в коленном суставе перестанет беспокоить, улучшится подвижность сустава, пропадет отечность.
Эффективность гимнастики существенно увеличится, если совместить её с курсом массажа. Это может быть как традиционный метод воздействия, так и мануальная терапия от болей. Только следует помнить, что доверять проводить подобные процедуры надо только опытным специалистам, имеющих хорошие рекомендации. В противном случае, ручные манипуляции, в лучшем случае, не окажут ни малейшего эффекта, в худшем — спровоцируют смещение сустава и усугубление патологического состояния. Массаж должен проводиться периодически, не более 10 сеансов, по 25-30 минут, в месяц. Ежедневные процедуры категорически противопоказаны. Во время сеанса, в колене не должно возникать болевых ощущений. Если дискомфорт ощущается, следует прекратить процедуры.
Лечение в домашних условиях
Лечение боли в коленях дома — обязательное условие амбулаторной терапии. Больной всеми разрешенными методами должен помочь самому себе снять болевые ощущения и выздороветь как можно быстрее.
Поэтому для этих целей необходимо придерживаться некоторых правил, для лечения всех видов болей:
- Выполнять все рекомендации лечащего врача — не пропускать прием назначенных препаратов, делать посильную гимнастику, приходить вовремя на физиопроцедуры.
- Пересмотреть режим питания. Добавить в рацион много свежих овощей, зелени и фруктов. Исключить жирное мясо, жареные блюда и производственные полуфабрикаты.
- При необходимости, использовать вспомогательные средства для снятия нагрузки с коленного сустава — трость, костыль и другие специальные приспособления.
- Не применять, без предварительной консультации с врачом, рецепты народной медицины, даже проверенные временем и соседями. То, что помогает одному человеку, может быть категорически противопоказано другому.
- В период лечения, по возможности, избегать физической активности и обеспечить постельный режим, чтобы не возвращалась боль (лечебная гимнастика — исключение).
- Обеспечить комфортное место для сна и отдыха — ортопедические матрасы, удобные стулья и кресла, желательно с небольшими подставками, чтобы можно было удобно приподнять больные ноги.
- Допускается легкий самомассаж. Поглаживание, растирания способствуют циркуляции крови, тем самым обогащая ткани кислородом. Таким образом, снимается мышечный спазм и болевые ощущения становятся менее интенсивными.
Полностью застраховаться от получения травм, растяжений или вывихов самого нагруженного сустава в организме практически невозможно. Повседневная жизнь обязывает выполнять свои домашние дела, ходить на работу и т.д. В ходе обычных действий вполне возможно получить неожиданную травму. Но снизить риск развития суставных заболеваний вполне по силам каждому человеку. Ведущие ревматологи разработали ряд рекомендаций, которые помогут уберечься от опасных патологий:
- Установить и строго придерживаться рационального режима — работа-отдых. Особенно это касается людей, чья деятельность связана с повышенными физическими нагрузками (спортсмены, строители, продавцы, металлурги, шахтеры и т.д.).
- Своевременно лечить и проходить реабилитацию после любых инфекционных заболеваний. Это правило касается даже таких «безобидных», как ОРЗ или сезонные ОРВИ.
- Избегать нахождения в условиях низких температур, сквозняков. Одеваться по погоде, чтобы не допустить переохлаждения.
- По достижению 35-летнего возраста желательно проходить курс лечения хондропротекторами.
- Тщательно следить за своим весом. Повышение массы тела неизбежно увеличит нагрузку на колени, об этом стоит помнить, съедая очередную булочку.
- Для того чтобы держать вес в норме, придерживаться принципов здорового питания. Побольше овощей и кисломолочных продуктов — поменьше сладкого, острого, соленого, жирного и мучного.
- Пересмотреть свой образ жизни — отказ от курения, алкогольных напитков и других токсических пристрастий, окажет положительное влияние не только на коленные суставы, но и на жизнь в целом. Для преодоления пагубных привычек можно обратиться за помощью к родным — тяжелый этап пройдет гораздо быстрее и проще.
Боли в коленных суставах испытывал каждый человек, вне зависимости от возраста, пола или социального статуса. С первых шагов, сустав подвергается всевозможным испытаниям — падения, ушибы, травмы, занятия спортом, переохлаждения. Несмотря на это, многим людям удается до самой старости сохранить подвижность, здоровье и функциональность главного соединения.
источник
Многие женщины посещая ревматолога даже не знают почему у них болят колени. Такие боли очень мешают нормальной жизни, ведь даже просто посидеть на стуле становится проблемой. Колени — самые большие суставы, имеющиеся у человека. Из-за больших нагрузок они наиболее подвержены появлению травм и воспалений.
Причины появления болей бывают разными, важно отличать нормальную физиологическую боль от патологической. Значение имеет и возраст человека, у тех, кто старше 30 лет причиной часто становится артроз или просто износ коленной чашечки.
А у молодых людей боли возникают по следующим причинам:
- травма колена;
- переохлаждение;
- чрезмерные нагрузки;
- повреждение сосудов;
- растяжение связок;
- разрыв мениска;
- лишний вес;
- инфекции;
- отложение солей.
Лечением болей в коленях, в зависимости от причины их появления, занимаются сразу несколько специалистов:
- травматологи;
- ревматологи;
- невропатологи;
- ортопеды.
Лечение, конечно же, должно быть назначено только врачом, но иногда можно немного помочь себе до похода в поликлинику. Предварительно нужно все проанализировать и понять, в какой момент и почему эта боль возникла. Можно выделить четыре основные причины:
- Травматическая. Это может быть ушиб колена, либо менископатия. В первом случае притупить болевые ощущения можно при помощи наложения на ушиб холода.
- Воспалительная — артрит и бурсит коленного сустава. Артрит может быть вызван инфекцией или аутоиммунными заболеваниями. Главный показатель — усиливающаяся во время движения боль. Бывают ревматоидный, реактивный и ревматический артриты. Лечение назначается в зависимости вида артрита. Но существуют и общие назначения: болеутоляющие и противовоспалительные препараты, физиотерапия, лечебная физкультура.
- Дегенеративно-дистрофические причины — дегенерация суставных хрящей, вызывающая патологические изменения эпифазарной костной ткани.
- Деформация сустава, вызванная артрозом. Возникает в пожилом возрасте, преимущественно у женщин. Главное отличие от артрита — скованность по утрам, во время ходьбы боль стихает.
Можно выделить шесть денгенеративно-дистрофический причин:
Гонартроз — остеоартроз колена.
- Хондропатия — нехватка питания костей, например, во время активного роста ребенка.
- Хондроматоз — перерождение внутреннего слоя суставной сумки в хрящевую ткань.
- Киста Бейкера — кистовидное образование сзади в подколенной ямке. Болезнь Гоффа — воспаление жировой ткани.
- Болезнь Осгуда-Шлаттера — появление бугров спереди под коленом.
- Бурсит — воспалительный процесс в слизистых сумках. Характеризуется повышенным выделением экссудата — жидкости, выделяющейся при воспалении из мелких сосудиков.
Еще одна распространенная причина – это менископатия, разрыв мениска. Причиной может служить резкое движение. Чаще всего такому заболеванию подвержены спортсмены и люди, имеющие лишний вес. Патология характеризуется возникновением резкой, сильной боли, сразу после неудачного движения.
Колени всегда испытывают большую нагрузку, а если при этом женщина еще и занимается спортом, таким как волейбол, большой теннис, бег, то нагрузка значительно увеличивается. И жидкость, необходимая для нормальной работы сустава просто не успевает вырабатываться в нужном количестве. К тому же, во время таких занятий очень легко повредить сустав одним неосторожным движением.
Во время беременности такая боль связана с быстрым набором веса. Нагрузка на сустав резко увеличивается, что и способствует нарушению его функциональности. А непосредственно перед родами у женщины вырабатывается огромное количество релаксинов — гормонов, которые вырабатываются яичниками и плацентой и способствуют размягчению суставных связок. При этом беременным не стоит ни о чем волноваться, эта боль сама по себе уйдет через несколько недель после родов. Когда выработка релаксинов прекратится, лишняя жидкость выйдет, и уменьшится вес женщины.
Облегчать боль самому нельзя, следует незамедлительно обратиться к специалистам, которые назначат обезболивающие препараты, в случае необходимости откачают из суставной сумки скопившуюся кровь, обездвижат сустав при помощи гипсовой повязки, назначат физиотерапию и лечебную физкультуру.
Лечение бывает консервативное и хирургическое. При консервативном лечении наружного мениска сначала вправляют сустав, если это необходимо.
Для справки! Колени могут болеть даже в 30 лет. Причиной, помимо всего перечисленного, может служить артрит коленного сустава, приобретенный, либо наследственный Лечение напрямую зависит от причин возникновения недуга.
При повреждении хрящей назначают:
- гиалуроновую кислоту и хондропротекторы;
- нестероидные противовоспалительные препараты;
- мази для снятия отеков;
- физиотерапию и лечебную физкультуру.
Терапия может длиться от шести месяцев до одного года, лечение назначается в зависимости от запущенности заболевания. На начальных этапах это могут быть противовоспалительные, болеутоляющие, улучшающие микроциркуляцию крови препараты. При запущенном состоянии назначается операция — артроскопия.
Чаще всего люди игнорируют начальные стадии, так как боль непостоянная, возникает периодически и быстро проходит сама по себе. Но этого делать нельзя, иначе потом лечение займет много времени и средств.
Если уж совсем не хочется идти к врачу, сидеть в очередях, сдавать анализы из-за однократных непродолжительных неприятных ощущений в суставе, стоит заняться хотя бы профилактикой дальнейшего развития болезни. Это поможет не только приостановить процесс, но и полностью вернуть здоровье.
- Придерживаться правил безопасности, чтобы избежать травмирования. Стараться избегать резких движений. Во время занятий бегом или при подъеме тяжестей можно использовать наколенники, которые продаются в аптеках, они уменьшат нагрузку на сустав.
- Заниматься посильными физическими упражнениями. Не стоит резко начинать бегать и поднимать штангу. Все нужно делать постепенно. Начиная с простых упражнений, и постепенно увеличивать нагрузку и продолжительность выполнения. К тому же, благодаря активному образу жизни суставы получают достаточное количество питательных веществ, и в организме не задерживаются шлаки, отравляющие его.
- Следить за весом. Когда вес в норме, то и не возникает лишней нагрузки на коленные суставы.
- Полноценно питаться и пить достаточное количество воды. Организму жизненно необходимы белки, витамины, клетчатка. Белки влияют на образование хрящевой ткани, клетчатка отвечает за очищение, витамины питают и способствуют поддержанию общего тонуса всего организма.
- Не запускать инфекционные болезни. Если заболевание не долечено, в организме остаются болезнетворные бактерии, которые могут спровоцировать воспалительный процесс в суставах.
Если профилактика не помогла, и проблем с суставами не избежать, необходимо срочно обратиться к врачу. Подробное описание проблемы и исполнение всех рекомендаций поможет не только облегчить состояние, но и полностью избавится от проблем с коленями.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Суставные патологии у женщин формируются постепенно на протяжении долгого времени и прогрессируют с каждым годом. Возрастные изменения приводят к тому, что сильно болят колени у женщин после 50 лет. Однако некоторые нездоровые состояния развиваются и в юном возрасте.
Первым дает о себе знать истончение хрящевой ткани. Через некоторое время старческие изменения захватывают синовиальную оболочку сустава, она становится малоподвижной, толстой и склерозированной. Выработка синовиальной жидкости, необходимой для питания хряща и смазывания сустава, снижается. Вместе с болью в ногах проявляются припухлость в районе сустава, хруст при движении, уменьшение подвижности, скованность.
Возраст приносит женщинам немало неприятных симптомов, в том числе боли, ломоту в коленях. Если пренебрежительно относится к таким изменениям и стараться перетерпеть болевой синдром, дискомфорт будет усиливаться, движения станут скованными.
В этот период происходит естественное уменьшение синтеза половых гормонов. Дефицит эстрогена негативно влияет на состояние костей и суставов. Он приводит к ухудшению кровоснабжения и изменению структуры костных тканей вследствие истощения.
При климаксе уменьшается выработка коллагена, подпитывающего структуру хрящевых соединений, из-за этого они истончаются и изнашиваются. Сбои в работе нервной системы могут вызвать мышечные спазмы, также негативно влияющие на состояние суставов.
Истончения хрящей и другие возрастные изменения в коленных суставах особенно опасны увеличением вероятности травмы. Перемена походки, неустойчивость и потеря равновесия может стать причиной падений.
Снижение синтеза эстрогена и прогестерона провоцирует накапливание жировой ткани организмом, так как она вырабатывает эти гормоны. Но при этом каждый килограмм лишнего веса увеличивает нагрузку на коленный сустав в шесть раз. Тучные люди, особенно в зрелом и пожилом возрасте, больше всего подвержены суставным заболеваниям. Однако и анорексия может быть причиной ломкости суставов из-за недостатка витаминов и минералов. При излишнем весе дамы в возрасте испытывают ноющие, тянущие и стреляющие боли в коленях. В дополнение появляется отечность и покраснение кожного покрова.
К основным причинам болей в коленных суставах относят:
- гормональные сбои;
- климактерические изменения;
- старые травмы;
- ортопедические недуги;
- остеохондроз;
- артриты и артрозы;
- грыжи;
- остеопороз.
Болевой синдром также способен сигнализировать о возникновении опухоли.
Артроз является хроническим заболеванием суставного хряща и кости в результате износа, травмы и нарушения обмена веществ. Все это ведет к возникновению воспалительного процесса, в результате которого происходит разрушение хрящевой ткани колена, сопровождающееся его деформацией и нарушением функций.
Сочленение отекает, кажется больше, становятся жестким. Болевые ощущения резкие, часто связаны с физическими нагрузками и сменой погоды. Они усиливаются к ночи.
Дополнительная симптоматика проявляется:
- хрустом при движениях;
- малоподвижностью;
- спазмами.
Острая фаза недуга, помимо боли, характеризуется ростом температуры и лихорадочным состоянием.
Для хронического артроза характерны отложения солей, что существенно осложняет двигательные возможности суставов, из-за чего они затвердевают и перестают нормально функционировать.
Диагностируют артрозы путем рентгенографии, УЗИ, КТ и МРТ сустава.
За помощью необходимо обратиться к ортопеду или ревматологу. Комплексная терапия строится на следующих мероприятиях:
- лечебная физкультура;
- применение нестероидных противовоспалительных препаратов;.
- использование хондропротекторов.
В тяжелых случаях может потребоваться эндопротезирование.
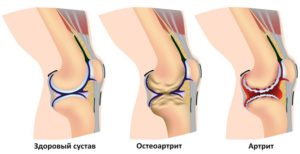
Болезненные ощущения могут быть:
При подагрическом типе под кожным покровом возникают узелки из кристаллизованной мочевой кислоты.
В комплексную терапию входят базовые противоартритные медсредства «Метотрексат», «Азатиоприн», «Сульфасалазин», а также нестероидные и стероидные противовоспалительные медпрепараты, хондропротекторы.
При сильнейшей боли доктора делают уколы кортикостероидных средств внутрь сустава. Дополнительно применяют физиотерапию, массаж, бальнеолечение. В тяжелых случаях требуется оперативное вмешательство.
Состояние характеризуется прогрессирующей утратой плотности костной ткани, ее истончением и повышенной травматичностью.
Остеопороз чаще всего возникает у женщин в пожилом возрасте.
Систематические физические упражнения и витаминно-минеральные добавки могут понизить и даже обратить вспять потерю плотности костной ткани.
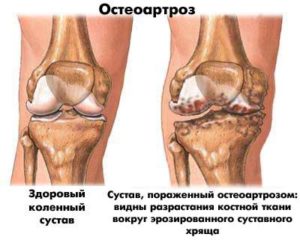
Начало заболевания проявляется болезненными ощущениями, которые проходят в состоянии покоя, а также внезапной блокадой сустава при резком движении или повороте.
Предупредить разрушение хрящевой ткани легче, чем лечить остеоартроз. Следует бороться с лишним весом, избегать физических нагрузок, давящих на суставы и разрушающих опорные хрящи. Пациенткам прописывают хондропротекторы, предотвращающие разрушение хрящевой ткани.
Остеохондроз коленного сустава к старости поражает около 80% населения. Отсутствие лечения может привести к инвалидности. Недуг вызывает разрушение костной ткани, деформацию коленного сустава. Его характерные признаки:
- тупые или резкие боли в области колена, усиливающиеся во время физических нагрузок;
- отечность в коленной зоне;
- ограничения подвижности.
Лечение при остеохондрозе должно быть комплексным. Оно включает снятие болевых ощущений при помощи обезболивающих средств и массажа, лечебную физкультуру, физиотерапию, применение хондропротекторов. Если болезнь прогрессирует, показано хирургическое вмешательство.
Так именуют выпирающую полость в области подколенной ямки, заполненную синовиальной жидкостью. Ее главные признаки – боль при движении, припухлость и отек колена сзади.
Главным провоцирующим фактором является старение человеческого организма. Но встречается болезнь и у молодых людей вследствие перенесенных травм. Обычно лечение проводится хирургическим путем.
Опухоль коленного сустава в большинстве случаев является метастазом рака груди или легких. Однако она может быть и самостоятельным заболеванием. Ее провоцируют длительные хронические и воспалительные заболевания коленных суставов, травмы. Первым симптомом является ноющая боль во время физической нагрузки, далее во время ходьбы, а по мере разрастания опухоли и в состоянии покоя. Само колено сильно увеличивается.
Главным радикальным способом лечения является оперативное вмешательство. Оно направлено на полную ликвидацию новообразования, уменьшение болевого синдрома и непременную коррекцию деформированного сустава.
Наличие старой травмы колена увеличивает риск повторной, а также развитие патологии – артроза, остеопороза, ревматического артрита и подагры.
Боли в суставах часто возникают у женщин в период менопаузы. При этом в их костях идут дегенеративные процессы: возникает остеопороз, артрит, остеоартроз и другие заболевания. Любая из этих болезней требует комплексной терапии с непременным использованием препаратов, способствующих обновлению хряща – хондропротекторов. Женщинам при проблемах с суставами назначают: «Дону», «Артрон», «Румалон», «Артепарон».
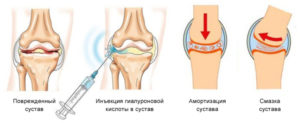
В зрелом возрасте количество суставной жидкости резко уменьшается. Она теряет защитные и амортизационные функции. Происходит износ и постепенное разрушение хрящевой ткани.
Гиалуроновая кислота для инъекций внутрь суставов:
- улучшает качество синовиальной жидкости;
- уменьшает трение;
- помогает избавиться от боли и скованности при движении;
- предотвращает развитие опасных осложнений.
Уколы гиалуроновой кислоты в коленный сустав поддерживают необходимую вязкость содержимого полости, предотвращают разрушение хрящевых и костных тканей, развитие артрита и артроза, снижают нагрузки на сустав. Наиболее популярными препаратами считаются «Гиалуром CS», «РусВиск», «Синокром» и «Ферматрон».
Терапия болевого синдрома должна включать гормональные препараты. При введении в организм требуемых гормонов процессы, обеспечивающие здоровье суставов, будут восстановлены. В результате у пациентки прекратятся спазмы и болевые ощущения. Для лечения болей в суставах при климаксе посредством нормализации гормонального фона применяют такие лекарства:
Если женщина не может принимать гормоны, замену им составят фитопрепараты. Специалисты рекомендуют применять «Ременс», «Климадинон», «Климаксан».
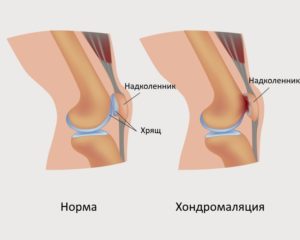
Лечение состоит из специальных упражнений для укрепления мышц, снимающих нагрузку с коленного сустава.
У молодых женщин могут болеть колени перед родами и после них. В первом случае это связано с увеличением массы тела и застойными явлениями в суставных сумках. Послеродовые боли связаны с напряженной работой мышц и резкими движениями во время появления на свет малыша.
Прежде всего, девушкам следует отказаться от узкой обуви на каблуках в пользу кроссовок. При сильных болях помогут местные обезболивающие: «Меновазин», «Вольтарен-гель», «Фастум-гель», «Диклофенак», индометацитовая и бутадионовая мазь.
Благодаря активному образу жизни и правильному рациону суставы получают достаточное количество питательных веществ, в организме не задерживаются шлаки, отравляющие его.
Физические упражнения должны быть регулярными, но щадящими. Начать нужно с простых вариантов, и постепенно повышать нагрузку и длительность занятий. Во время занятий бегом или при силовых нагрузках используйте наколенники: они снизят давление на суставы.
Контроль массы тела — важный момент для женщин. Представительницы слабого пола в отличие от мужчин проще набирают лишние килограммы и сложнее сбрасывают. Когда вес в норме, не возникает лишней нагрузки на коленные суставы.

Пациенткам, мучающимся от болей в коленях, следует чаще вводить в свое меню:
- корицу и куркуму;
- красную рыбу;
- имбирь и ананасы;
- льняное масло и рыбий жир.
Все эти продукты содержат компоненты, блокирующие воспалительный процесс и уменьшающие разрушение суставного хряща.
От жирного мяса, сливок и молока, а также соленых блюд следует воздержаться: такие продукты негативно влияют на хрящевую ткань.
Комплексы для суставов предназначены для поддержания костной и мышечной ткани, насыщают витаминами С, Д3 и содержат важнейшие «строительные материалы» для костей – магний и кальций. К самым популярным относятся:
Обогатить организм кальцием можно при помощи препаратов «Кальцемин» и «Кальцемин Адванс».
Если профилактика не помогла, и боли в суставах становятся острее, необходимо срочно обратиться к врачу. Своевременное лечение способно полностью избавить от проблем с коленями в любом возрасте.
источник






