Травмы колена – едва ли не самые частые у волейболистов. Они могут быть острые и усталостные, вторые – более частые. Самая распространенная усталостная травма колена у волейболистов – тендинит надколенной связки, которую еще называют «коленом прыгуна». Она характеризуется вначале болью на инсерционном участке или в четырехглавом сухожилии в районе верхнего или у нижнего полюса надколенника, как вариант – в районе бугристости большеберцовой кости (см. рисунок). Затем появляется настойчивая сильная боль, которая является причиной прекратить спортивные занятия, иначе может произойти полный разрыв надколенного сухожилия. При «колене прыгуна» боль может возникнуть после физической активности, сразу с началом тренировки или сразу, но исчезнуть, как только мышцы разогреются.
«Колено прыгуна» наблюдается почти у половины мужчин-волейболистов. Причина – вырождающиеся явления, некоторая дегенерация, наличие микроскопических рубцов в тканях сухожилий, особенно там, где сухожилие соединяется с костью. Также среди причин возникновения заболевания можно назвать дезорганизацию нитей коллагена и изменение морфологии теноцитов, но до конца механизм возникновения тендинита до сих пор достоверно не известны.
У женщин «колено прыгуна» встречается значительно реже, кроме того, травма чаще возникает при игре в зале, чем на пляже на песке. Тендинит чаще возникает также чаще у тех спортсменов, которые играют в волейбол регулярно, не реже одного раза в неделю. Нередко встречается заболевание и при резком увеличении физической активности, например, при переходе от юниорского уровня игры к профессиональному с ежедневными тренировками. Некоторые эксперты считают, что «колено прыгуна» чаще встречаются у тех спортсменов, которые выше прыгают и затем более глубоко приседают при приземлении, таким образом, коленный сустав значительно сгибается. Кроме того, заболевание чаще встречаются у спортсменов с большей массой тела и объемами тела, вернее, отношениями объемов друг к другу.
Нормальная техника игры – это «правильная» координация противоположных мышц около сустава, при этом должен соблюдаться баланс между силой и растяжимостью мышц.
Ещё одно исследование этой проблемы показало, что «колено прыгуна» может быть вызвано дисбалансом ножных мышц-разгибателей. Чем чаще прыгает и приземляется спортсмен, тем больше увеличивается утомление в суставах из-за того, что коленные суставы начинают отводиться назад. Причина этого – возникающий дисбаланс силы и гибкости тех мышц, которые контролируют движения тазобедренных суставов, и этот дисбаланс проявлялось все сильнее по мере продолжения тренировок или игр.
Отведение коленного сустава назад во время игры или тренировки приводит к следующим проблемам. Это может быть латеральный сдвиг надколенника или деформация (чаще всего — растяжение) медиальных составляющих сустава, а также асимметричная нагрузка на сухожилие надколенника или четырехглавой мышцы, особенно на участках инсерции. Первое и второе скорее всего приведет к хондропатии и хондромаляции, третье – к развитию «колена прыгуна» в его классическом варианте.
Отводящая нагрузка на колено при прыжках и приземлениях может возникать не только в связи с неправильной техникой игры, но и в результате анатомических особенностей спортсмена – вальгуса заднего сектора стопы, варуса переднего ее сектора, а также чрезмерной пронации голеностопного сустава.
Как лечить травму «колена прыгуна»? Сначала необходимо консервативное лечение – обеспечение покоя и применение противовоспалительных препаратов. Отсутствие физической активности – это обязательное условие лечения, иначе болезнь перейдет в хроническую стадию, которая излечивается исключительно операционным путем.
Разрыв ПКС — передней крестообразной связки в волейболе встречается нечасто по сравнению с другими видами спорта. ПКС ограничивает собой смещение передней части большой берцовой кости и обеспечивает почти 85% общих усилий в коленном суставе. Плохая работа этой связки приводит к развитию деформирующего артроза, и спорсмен не может заниматься спортом на профессиональном уровне. Лечение – хирургического характера, и спортсмену после операции нельзя заниматься спортом не менее полугода — восьми месяцев.
Высокая частота волейбольных прыжков и приземлений может привести к травме передней крестообразной связки. Травмируются в одинаковой мере и женщины, и мужчины, хотя некоторые исследования говорят об ином распределении: примерно в 15% случаев травмируются мужчины против 85% женских травм. Если говорить о количестве травм ПКС в общем количестве волейбольных травм, то это 4% среди мужских травм и 8% среди женских.
У молодых спортсменов с их не до конца сформировавшейся костной системой, кости более податливы, хрящи более мягкие, а связки, наоборот, более мощные. Поэтому если какая-то нагрузка у взрослого спортсмена приведет к разрыву сухожилия или связки, то у юниора аналогичная нагрузка может вызвать перелом апофиза или эпифиза. Если лечение будет проведено неправильно, возникнет нарушение костного развития — болезнь Осгуда-Шлаттера. Это заболевание впервые было описано в самом начале 20-го столетия. Встречается оно чаще всего у мальчиков в возрасте от 11 до 15 лет. Причина – травма (разрыв) надколенной связки в той области, где связка крепится к бугристости большой берцовой кости. Симптомы заболевания – боль и некоторая локализованная отечность мягкой ткани.
Рентгеновский снимок показывает изменения в связке по-разному, и зависит это от возраста травмированного и от того, на какой стадии заболевание. Снимок следует делать в латеральной проекции, при этом конечность должна быть слегка вывернута вовнутрь. Снимок должен расшифровывать опытный врач, принимая во внимание структуру и степень окостенения бугристости большой берцовой кости. Снимок нужно делать несколько раз, через некоторые периоды времени. В тот период, когда бугристость еще полностью хрящевая, никаких изменений снимок может не выявить, но уже через пару недель снимок может показать участки окостенения или даже оторванный фрагмент. У более старших пациентов с уже образовавшимися центрами окостенения изменения можно увидеть сразу.
Когда болезнь переходит в хроническую стадию, отек мягких тканей уменьшится, те кусочки кости, которые претерпели изменения, могут несколько увеличиться в размерах – наступает фаза энходрального окостенения, как вариант – образуется мозоль. Оторвавшиеся фрагменты кости со временем могут соединяться друг с другом, а также прикрепиться к бугристости, которая также может увеличиваться в своих размерах и вызывать дискомфорт, а в особо тяжелых случаях – даже оторваться.
Лечение болезни должно подразумевать покой, ходьбу исключительно с использованием костылей, прикладывание льда, применение медикаментов против отеков или воспалений. Ещё до того, как симптомы заболевания исчезнут, должна быть начата программа полной реабилитации четырехглавой мышцы. Обычно к окончанию подросткового возраста заболевание обычно полностью и бесследно проходит. Однако особо тяжелые случаи заболевания требуют хирургического вмешательства. Могут быть и осложнения – не срастается бугристость большой берцовой кости, колено становится вогнутым, укорачивается надколенная связка, частные случаи – хондромаляция и подвывих надколенной связки.
- Правильная разминка перед волейболом.
- Правильная техника. Спортсмену следует изменить технику прыжков и приземлений, чтобы нагрузка на связки надколенника была минимальной. Это может быть достигнуто уменьшением вальгусного напряжения на ноги во время прыжка, которое заключается в том, что спортсмен должен во время прыжка стараться держать ноги вместе. Во время приземлений после прыжка нужно стараться не приседать сильно.
- Правильная тренировка. На тренировке следует свести к минимуму отработку прыжков на твердом полу, при этом нагрузки, продолжительность и частоту тренировок нужно наращивать постепенно.
- Правильная реабилитация. Только после того, как последствия травмы пройдут полностью, спортсмен может приступать к тренировкам. Иначе есть вероятность, что избежать повторной травмы не удастся, кроме того, заработанный ранее тендинит может перейти в хроническую форму. Не стоит забывать и об особых упражнениях, которые способствуют укреплению связок надколенника.
- Правильный бандаж. Ведущие мировые реабилитологи советуют носить в реабилитационном периоде особые наколенники, снабженные специальным кольцом, хотя подробных исследований на эту тему проведено не было.
Профилактика волейбольных травм ПКС — передней крестообразной связки также имеет некоторые свои особенности. Для профилактики подобных травм спортсмен должен стараться после прыжка приземляться на согнутые в коленях ноги. В то же время запрещено сильно сгибать колени во избежание развития тендинита, чтобы приземление не заканчивалось глубоким присядом и перенапряжением надколенных связок. Это касается как игры в защите, так и атак.
Статья о травмах пальцев в волейболе и как от неё избавиться.
Что необходимо делать перед каждой тренировкой и игрой.
Судьи должны показывать официальными жестами причину их свистка (характер ошибки или цель разрешенного перерыва).
источник
Мастер игры
Зарегистрирован: 10.08.2005
Сообщения: 143
| Добавлено: Пн Авг 04, 2008 14:29 Заголовок сообщения: |
| RVL писал(а): |
| У меня тоже возникла некоторое время назад схожая проблема. Играю около 2х лет. Пару месяцев назад возникла боль в правом колене. Вернее не в самом суставе, а немного ниже — по ощущениям в месте, где начинается голень (или как там эта кость называется). Что с этим делать — ума не приложу. Травм никаких не было, играл почти всегда в наколенниках. А теперь не могу толком «выпрыгнуть» — мешает боль. Как вариант — разогревающие мази (финалгон) помогают, но только для обезболивания. Если кто-нибудь сталкивался со схожими проблемами, поделитесь информацией как лечили и т.д. Имеет ли смысл приобретать бондаж на колено или что-то еще. Некоторые знакомые (связанные с медициной) подозревают тендинит (по другому — «колено волейболиста»). |
Это называется «забить колено»
Помогает плавание/бассейн. Если нет возможности, то нужно подготовить мышцы для дальнешей безболезненной игры. Например, как и говорилось выше, с помощью велотренажера или обычного велосипеда. Пока дать отдохнуть колену от волейбольной нагрузки и поделать описанные выше «процедуры» совмещаемые с отдыхом естественно.
Удачи и не болей!
Тренер
Зарегистрирован: 18.08.2006
Сообщения: 2237
Откуда: Москва , ЮАО
| Добавлено: Пн Авг 04, 2008 18:36 Заголовок сообщения: |
Ну что же , господа хорошие.
Как мне сказал однажды Великий Костя : «. Добро пожаловать в клуб остеоартрозников. » .
1. Хондропротекторы : например — «Артра».
1-ый месяц — 2 табл./в день. Следующие 5 месяцев — «. достатоШно одной таблЭтки. «.
2. Димексид ,suka, весчь. (странно , почему такой дешевый)
100 мл. «Димексид»+96 мл. дистилированной воды+4 мл. «Новокаин». Делают в аптеках. Если будете делать сами , после смешивания не хватайте сразу бутыль. Ибо — горячо.
Натираем обильно покоцанные колени этим раствором , а сверху полируем НСПВП (фастум, вольтарен , диклофенак и т.п.)
3. Упражнения.
Т.к. вело (сипед или тренажер ) есть не у каждого , подойдут вот эти (мне оч. нравятся , т.к. можно делать лёжа на диване перед теликом):
а) Ложимся горизонтально на спину. Поднимаем одну ногу на 20-30 см. от поверхности. Оттягиваем пальцы ноги максимально на себя. Держим так до выпученных глаз и немножко ещё.
б) (Опять же) Ложимся горизонтально на спину. поднимаем ноги (обе) и крутим виртуальные педали. опять же до выпученных глаз.
+ играем тока в наколенниках. Лучше в серьёзных. В процессе лечения как-то поиграл без них — очень пожалел.
«Мюллер» которые со спицами из мед. стали лучше не брать. Купил такой. Вроде ничего. но , suka , ржавеет внутри (непонятно , что за сталь такая). Прежде чем понял откуда уши растут , загубил пару комплектов формы.
10 000 уебаксов на титановый сустав в старости (+ примерно каждые 5 лет его нужно подтягивать). Ибо , всё вышеперечисленное только консервирует болезнь . Вернуться к исходному состоянию — нереально. Можно только ухудшить (например непомерными нагрузками).
Кстати , лично у меня каждое утро начинается с того , что я беру руками голеностоп и пытаюсь притянуть его к ягодичной мышце. Хруст в колене стоИт такой , что иногда жена просыпается. Но , после этого — всё нормально.
источник
Травмы колена входят в четверку самых частых травм среди волейболистов. Среди травм колена в волейболе случаются как острые, так и усталостные травмы. Усталостные травмы встречаются намного чаще, чем острые[4]. Самой распространенной усталостной травмой колена в волейболе считается тендинит связки надколенника — травма более известная под названием «колено прыгуна «. Среди острых травм чаще всего встречается разрыв передней крестообразной связки.
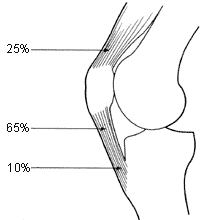 |
| Рис. 11 — Локализация болевых ощущений при «колене прыгуна»[16]. |
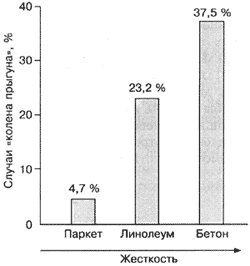 |
| Рис. 12 — Влияние поверхности на риск травмы. Возникновение «колена прыгуна» в зависимости от жесткости игровой поверхности[16]. |
 |
| Рис. 13 — Влияние еженедельных нагрузок на риск травмы «колено прыгуна». Случаи «колена прыгуна» в зависимости от частоты игры[16]. |
«Колено прыгуна» — тендинит связки надколенника
«Колено прыгуна» — усталостная травма, характеризующаяся на первом этапе болевыми ощущениями в участке инсерции либо четырехглавого сухожилия у верхнего полюса надколенника, либо сухожилия надколенника у нижнего полюса надколенника или у бугристости большеберцовой кости (рис. 11).
Третий и заключительный этап в развитии «колена прыгуна» характеризуется настойчивой болью, достаточно сильной, чтобы прекратить занятия спортом. Продолжение занятий на этом этапе, несмотря на боль, может привести к полному разрыву сухожилия надколенника. Ниже приведена классификация «колена прыгуна» в зависимости от симптомов.
| 1. Боль после тренировочной или соревновательной деятельности 2. Боль в начале, исчезает после разминки и возобновляется после двигательной активности 3. Боль до, во время и после двигательной активности |
По разным данным от 40 до 50 процентов волейболистов мужского пола страдают от «колена прыгуна»[15]. Гистологический анализ образцов полученных с помощью биопсии обнаруживает вырождение и дегенеративные изменения и микрорубцы в ткани сухожилия, особенно в области соединения сухожилия с костью. Наблюдается дезорганизация коллагеновых нитей и изменение морфологии теноцитов . Предполагается, что тендинит начинается с изменения теноцитов, а не непосредственно волокон коллагена — постоянная чрезмерная нагрузка сухожилия вызывает апоптоз теноцитов. Но до конца причины тендинита не выяснены.
Факторы риска травмы «колено прыгуна» в волейболе. Есть свидетельства, что тендинит связки надколенника чаще происходит у мужчин, чем у женщин. «Колено прыгуна» более распространено среди спортсменов, тренирующихся на более твердых игровых поверхностях. Так, Ферретти и др. (1984), а также Уаткинс и Грин (1992) выявили явную положительную взаимосвязь между жесткостью игровой поверхности и распространением «колена прыгуна» у волейболистов (рис. 12). Учитывая этот факт, становится понятным, почему «колено прыгуна» значительно реже встречается у волейболистов, играющих в пляжный волейбол. Другим фактором травмы является еженедельная спортивная нагрузка. Феррети и соавторы (1984) наблюдали очевидную зависимость между встречаемостью «колена прыгуна» и частотой тренировок (рис. 13)[16]. Есть также данные, что риск развития тендинита связки надколенника значительно увеличивается, когда одаренные молодые спортсмены переходят от юниорского к профессиональному уровню. Эти талантливые молодые люди резко увеличивают объем тренировок, когда переходят из спортивных секций или школ с относительно безопасными тренировками 2-3 раза в неделю без использования утяжелителей в элитные клубы или школы олимпийского резерва с ежедневными тренировками и использованием грузов на голень во время отработки прыжков. Конечно это ведет к резкому увеличению уровня мастерства таких спортсменов, но в месте с ним увеличивается риск развития характерных болей в области связки надколенника[15].
В других работах, авторы которых исследовали биомеханику атакующих и блокирующих игроков увеличение случаев «колена прыгуна» связывают со спортсменами, которые выше прыгают и приземляются с более глубоким присядом, образуя большой угол в коленном суставе. Bisselingg и соавторы исследовали взаимосвязь между возникновением «колена прыгуна» и стратегией приземления спортсмена. Было выявлено, что спортсмены страдающие «коленом прыгуна» используют более жесткую стратегию приземления, которая проявляется в более высоких угловых скоростях в коленных и голеностопных суставах во время приземления[18].
Исследование антропометрических факторов риска возникновения «колена прыгуна» в волейболе показало, что данный синдром возникает чаще у спортсменов мужского пола с большей массой тела, индексом массы тела, обхватом талии и бедер и отношением талии к бедрам[19].
В общем можно заключить, что любое увеличение динамической нагрузки на связку надколенника увеличивает риск возникновения синдрома «колена прыгуна».
Нормальное движение сустава предусматривает высокую степень координации между представителями различных антагонистических пар мышц, которые контролируют движение сустава. Координация между противоположными группами в каждой антагонистической паре в значительной мере зависит от функционального баланса (равновесия) между группами с точки зрения силы и растяжимости. Силовой дисбаланс в сочетании с ограниченной растяжимостью может привести к мышечному дисбалансу, предрасполагающему спортсмена к повреждению.
В исследовании Соммера (1988) с участием волейболистов и баскетболистов было продемонстрировано возможное влияние мышечного дисбаланса между группами мышц — разгибателей ног. Изучали влияние утомления на движение тазобедренных, коленных и голеностопных суставов во время прыжков и приземлений. Установлено, что с увеличением утомления наблюдалась тенденция отведения коленных суставов во время мощных фаз разгибания (прыжки) и сгибания (приземление) ног, что было обусловлено дисбалансом силы и гибкости мышц, контролирующих тазобедренные суставы, в частности ягодичных; влияние дисбаланса проявлялось сильнее по мере увеличения утомления.
Последствия отведения коленного сустава во время интенсивной активности мышц—разгибателей коленных суставов включают: 1) латеральный сдвиг надколенника, 2) деформацию (растяжение) медиальных связок и других медиальных поддерживающих структур и 3) асимметричную нагрузку на сухожилия четырехглавой мышцы и надколенника, особенно в участках инсерции на надколеннике. Латеральный сдвиг, вероятнее всего, может привести в хондромаляции или хондропатии надколенника, а асимметричная нагрузка — к классическим симптомам «колена прыгуна» — воспаление и боли у нижнего и верхнего полюса надколенника.
Тенденция отводящей нагрузки на коленный сустав во время прыжков и приземлений может усиливаться не только в результате увеличения утомления, всвязи с мышечным дисбалансом, но и в результате анатомических отклонений, таких, как вальгус задней части стопы, варус передней части стопы, нестабильность соответствующих суставов, например чрезмерная пронация голеностопного сустава.
Лечение «колена прыгуна». На первых стадиях заболевания лечение консервативное — покой и противовоспалительные препараты. Главным условием является прекращение тренировок до окончания реабилитации, иначе процесс может перейти в хроническую стадию. Хронические тендиниты и полные разрывы связки надколенника лечатся хирургическим путем.
источник
Самыми частыми повреждениями у волейболистов считаются травмы колена. Они могут быть и усталостные, и острые. Первый вид распространен среди профессионалов. Такая травма представляет собой тендинит надколенной связки. На профессиональном сленге она получила название «колено прыгуна».
Усталостная травма характеризуется болью в четырехглавом сухожилии надколенника или в его инерционном участке. Со временем боль усиливается, появляется серьезный дискомфорт. При возникновении данных симптомов необходимо немедленно прекратить любые физические и спортивные занятия. В противном случае велик риск полного разрыва сухожилия. Иногда боль может пройти после разогревания мышц на разминке, но это не должно вводить в заблуждение. Тендинит – серьезная травма, которая быстро может перейти в хроническое заболевание.
Причинами развития «колена прыгуна» служат:
- наличие в тканях сухожилия микроскопических рубцов;
- дегенерация связок;
- врожденная наследственность;
- разрушение нитей коллагена;
- нарушение морфологии теноцитов и др.
У женщин тендинит надколенной связки наблюдается намного реже, нежели у мужчин. Также экспертами доказано, что такие травмы возникают чаще при игре в помещении, а не на песке. Риску развития заболевания подвержены волейболисты, играющие не реже 1-2 раз в неделю. Кроме того, тендинит может появиться в случае резкого увеличения физической нагрузки на ноги. Так часто бывает в профессиональном спорте, когда волейболист переходит от юниорского разряда ко взрослому, где нужны ежедневные тренировки.
В большинстве случаев «колено прыгуна» встречается у спортсменов, которые прыгают выше остальных участников команды. Чем выше прыжки и ниже приседания, тем больше риск развития тендинита связок. Причина в том, что коленный сустав вынужден постоянно максимально сгибаться. На развитие заболевания влияет и масса тела. Чем она больше, тем ниже волейболист приседает при приземлении.
Тендинит связок может быть вызван и дисбалансом мышц-разгибателей ноги. При постоянной нагрузке и процессах сгибания-разгибания суставы медленно начинают отводиться назад. Нарушается баланс между группами мышц, контролирующих движение тазобедренных связок. В итоге у спортсмена появляется дискомфорт в области надколенных сухожилий, а затем и болевые ощущения.
Если не обращать внимание на боль, устраняя ее различными медицинскими препаратами, то в конце концов это приведет к серьезным последствиям. Самым частым повреждением является латеральный сдвиг сухожилия, то есть растяжение медиальных тканей сустава. Это ведет к последующей асимметричной нагрузке на мышцы надколенника. При отсутствии надлежащего лечения у волейболиста в скором будущем появится хондромаляция.
Одними наиболее редких причин развития тендинита при прыжках являются анатомические особенности. Некоторые спортсмены хронически подвержены таким заболеваниям, как варус или вальгус сектора стопы, пронация сустава голеностопа. При такой форме наследственного анатомического нарушения строго запрещено заниматься волейболом.
Чтобы не допустить развития «колена прыгуна», рекомендуется соблюдать все нормы техники волейбола. Только правильное выполнение всех элементов игры поможет избежать дисбаланса противоположных мышц в районе сустава.
Профилактика травмы подразумевает покой, легкий массаж и применение специальных противовоспалительных препаратов. Хроническая стадия заболевания лечится только операционным путем.
источник
Люди, занимающиеся фитнесом, футболом, бодибилдингом часто подвергаются различным травмам. Самой распространенной проблемой является повреждение колена. Костное соединение очень уязвимое и берет на себя нагрузку во время передвижения, бега, занятия спортом. Почему болят колени после тренировки? Ответ на этот вопрос вы найдете в этой статье.
Прежде всего, нужно определить место локализации болевого синдрома. Для новичков, которые недавно начали заниматься в тренажерном зале, трудно разобраться с определением мышечной боли и болевого ощущения в результате поражения сустава. При ощущении болевого дискомфорта может слышится хруст, проявляется ограничение в подвижности. Если надавливать на пораженную зону то ощущается ноющая, тупая, острая боль, образовывается отек, увеличивается температура тела.
Существуют разные причины для проявления боли в коленном суставе после занятий спортом:
- Травмирование бедренной кости.
- Поражение крестообразных связок, их разрыв или растяжение нарушает стабильное состояние сочленения.
- Патология коленной чашечки, ее выворачивание вовнутрь (плоскостопие).
- Травма мениска, которая понижает амортизацию ног. Теряется гибкость конечности, движения становятся непосильными.
- Остеохондроз способен нарушать структуру тазобедренного, коленного сустава, происходит защемление нервных окончаний.
- Ожирение приводит к большой нагрузке на соединения.
- Развитие дегенеративного процесса под воздействием спортивной перегрузки и неправильного питания. Сопровождается воспалением, разрушением хрящевой материи, деформацией сочленения.
К суставной патологии склоны личности, которые увлекаются иным видом спорта – футболом, боксом, бодибилдингом, баскетболом, атлетикой, волейболом. Малоподвижный образ жизни, переохлаждение провоцирует болезнь суставов.
Боль в колене у ребенка – может иметь серьезную причину, проявляется нечасто. Провоцировать прогресс болезни способна инфекция, травма связок, другая недуга. Но в таком возрасте болевой признак сопряжен с незначительным повреждением и быстро проходит.
После занятий фитнеса взрослый человек может почувствовать боль в суставах. По внешним признакам определяется состояние колена, оно опухлое, имеет красный цвет кожного покрова. При этом понижается мобильность, становится болезненными движения. Что делать, если колени болят после фитнеса? В таком случае необходимо оказать меры первой помощи:
- Лягте на спину, поднимите ногу как можно выше, чтобы суставная жидкость оттекла, тем самым уменьшится отечность. Подложите валик под больное колено, когда вы лежите на кровати.
- Для устранения болевого симптома используют гели, мази. Они проникают внутрь конечности, согревают, активизируют кровоток, помогают избежать воспалительного процесса.
- Чтобы устранить боль, возможно, использовать лед, холодный предмет. На пораженную область прикладывают лед, завернут в ткань или пакет на 10-15 минут.
- Употреблять больше молочных продуктов, фруктов, овощей. В малом количестве стараться пить крепкий кофе, чай, кушать жаренные, копченные и соленые блюда.
После упражнений при наличии болевого признака стоит посетить доктора и получить консультацию. В зависимости от причины врач назначит правильное и эффективное лечение.
- Нестероидные противовоспалительные средства обезболивают, устраняют симптомы возникающего воспаления. К ним относят: Ибупрофен, Диклофенак, Нимесулид. Но надобно следовать инструкции по применению, чтобы не навредить себе.
- Глюкозамин восстанавливает костную ткань, приостанавливает разрушающую функцию, улучшает метаболизм. Снимает опухлость, способствует купированию, понижает чрезмерную чувствительность.
- Хондропротекторы повышают впитывание жидкости хрящами, костями. Ведь именно они обеспечивают костные соединения питательными ферментами, придают им эластичность, гибкость. Предотвращают разрушение костной материи, выполняют роль строительного вещества. Сюда входят: Хондрогард, Хондроитин, Терафлекс.
Не рекомендуется заниматься самолечением при боли в соединении. Потому что сустав может болеть по веским причинам (воспалительном процессе, серьезной болезни). В отсутствии дегенеративных изменений и с разрешения лечащего врача можно прибегать к применению народных средств.
Рассмотрим некоторые рецепты в домашних условиях:
- Отвар. Понадобится листья крапивы, мяты, цветки календулы и коры ивы (все купить в аптеке) по 2-3 ст.л. каждого растения. Заливается смесь литром кипятка, настаивается 10 часов. Употребляется по половине стакана трижды в день перед едой.
- Настой. Приобрести корень сабельника (50 г), залить его водкой (0,5 л). Дать постоять 14 дней в прохладном, темном месте. После окончания срока, в лекарстве смачивают чистую ткань и накладывают на больное колено, сверху фиксируют повязкой. Длительность процедуры 5-10 дней.
- Травяной сбор. Возьмите листья подорожника, шишки хмеля, багульник, зверобой. Все залить одним литром кипятка, настаивают около 2 часов, принимают по 0,5 стакана трижды в сутки перед трапезой. Длится лечение от 2 до 6 недель.
- Отвар из листьев деревьев (ивы, осины) готовится следующим образом: свежие листья помещают в сосуд с горячей водой, проваривают 5 минут. Оставляют настояться 1 час и пьют по 3-4 столовых ложки 2-3 раза в сутки.
Чтобы избежать болевого ощущения рекомендуют такие упражнения:
- Лечь на поясничный отдел, поднять согнутую в колене левую ногу к груди, после отвести в сторону и вернутся в начальное положение. Повторить с другой конечностью, надо совершить по 5 раз на каждую ногу.
- Поза на спине. Поднимаем поочередно ноги вверх и опускаем вниз, но в скором темпе.
- Находимся в стоячем положении, ноги на ширине плеч, сгибают левую конечность в коленном суставе и направляют ее к правой конечности. Одновременно поворачивая голову вправо. То же самое проделать с иной ногой. Сделать 10-15 повторений.
- Лягте на поясничную область, проделывать нужно поворачивания всего туловища в левую и правую стороны.
- Позиция на правом боку, приподнять левую руку и ногу, совершить встречное движение в энергичном темпе.
Посмотреть и ознакомится с техникой выполнения комплекса упражнений вы можете в ниже представленном видеоролике.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Среди многих лекарственных препаратов, которые оказывают на организм человека обезболивающее, жаропонижающее и противовоспалительное действие, особой популярностью у врачей и пациентов пользуется Диклофенак.
Это средство, которое выпускается в виде таблеток, ректальных суппозиториев, сиропа для приема внутрь, раствора для внутримышечных инъекций, пластыря и мази для местного применения широко используется для лечения заболеваний опорно-двигательного аппарата.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Также Диклофенак используют в комплексном лечении болезней, которые сопровождаются повышением температуры и неприятными ощущениями в суставах и мышцах.
В подавляющем большинстве случаев фармацевтические компании выпускают диклофенак натрия, хотя в последнее время на прилавках аптек можно увидеть и диклофенак калия – эффективность лекарственного средства от того, в виде какой соли выпускается это лекарственное средство, совершенно не зависит.
Диклофенак относится к противовоспалительным средствам нестероидной структуры – это средство обладает выраженным противовоспалительным и обезболивающим и умеренно выраженным жаропонижающим действием. Соответственно, основными показаниями для применения этого лекарственного средства становятся заболевания органов движения, которые сопровождаются болью в суставах и мягких тканях, окружающих сочленения.
Под действием диклофенака ослабевает боль, существующая в состоянии покоя и усиливающаяся при движении, уменьшается выраженность утренней скованности, присущей воспалительным и дегенеративно-дистрофическим заболеваниям суставов – эти меры помогают восстановить нормальный объем движений органах опорно-двигательного аппарата. Стойкий эффект от проводимой терапии в этом случае достигается через 8-10 дней систематического приема этого лекарственного средства.
В этом случае необходимо начинать лечение с введения препарата в виде внутримышечных инъекций, а затем, в зависимости от вида патологии и состояния пациента может назначаться другие формы этого лекарственного средства (таблетки, мази, ректальные свечи, пластыри). При необходимости врач может назначить пациенту введение диклофенака в нескольких лекарственных формах – в этом случае важно не превышать максимальную суточную дозу препарата.
В том случае, когда диклофенак назначается как средство для симптоматического лечение лихорадки и гипертермии, его дозу должен рекомендовать врач, который оценит состояние больного и решит, есть ли необходимость в приеме жаропонижающего препарата. Обычно ограничиваются 1-2 приемами диклофенака в виде таблеток, свечей и инъекций.
Назначение диклофенака оправдано в следующих случаях:
- ревматизм, в том числе состояния, которые сопровождаются одновременным поражением органов опорно-двигательного аппарата;
- дегенеративно-дистрофические заболевания органов движения – артрозы, остеоартрозы, остеохондроз позвоночника;
- анкилозирующий спондилоартрит (болезнь Бехтерева)
- травмы опорно-двигательного аппарата;
- аутоиммунные заболевания соединительной ткани;
- воспалительные процессы суставов и мышц, сопровождающиеся болевым синдромом;
- послеоперационные боли;
- невралгии, которые сопровождаются выраженным болевым синдромом.
Применение препарата противопоказано:
- в раннем детском возрасте – Диклофенак не назначают детям до 6 лет;
- женщинам в последнем триместре беременности и в период кормления ребенка грудью;
- пациентам, которые страдают язвенной болезнью желудка и двенадцатиперстной кишки, гастритом, дуоденитом, эзофагитом;
- пациентам, у которых в течение жизни возникали кровотечения из желудочно-кишечного тракта;
- больным, страдающим «аспириновой» бронхиальной астмой и аллергическими реакциями на нестероидные противовоспалительные средства;
- людям, страдающим тяжелыми хроническими заболеваниями печени м почек с стадии декомпенсации.
В том случае, когда пациент начинает лечение препаратом Диклофенак, в первые дни терапии это лекарственное средство назначается чаще внутримышечно. При выполнении инъекции важно правильно выбрать место для введения лекарственного средства – уколы можно делать только в крупные массивы мышечной ткани.
Чаще всего инъекция выполняется в наружный верхний квадрант ягодицы – для укола подходит шприц объемом 5 мл и более с длинной иглой. Выполняя инъекцию, нужно ввести иглу в мышцу и потянуть поршень шприца на себя – это поможет убедиться в том, что игла не попала в кровеносный сосуд.
Желательно ежедневно менять сторону введения препарата – делать инъекция попеременно в правую и левую ягодицу.
В большинстве случаев оказывается достаточно однократного введения препарата внутримышечно, но при необходимости можно комбинировать инъекции препарата и прием таблеток диклофенака внутрь, местное нанесение мази или геля диклофенака на область пораженного сустава. В том случае, когда необходимо назначит это средство детям, то можно использовать ректальные свечи, прием внутрь или местное нанесение мази – инъекции достаточно болезненные.
Для взрослого рекомендуется, независимо от способа введения препарата, не превышать суточную дозу Диклофенака в 150 мг. Если рассчитывать сколько максимально уколов в день можно делать, то необходимо опираться на эту цифру.
Доза лекарственного средства для детей зависит от возраста и массы тела больного (в зависимости от состояния ребенка назначают препарат в дозе 2 мг/кг веса), и суточная доза разделяется на несколько равных приемов.
Продолжительность лечения препаратов в каждом случае определяется в индивидуальном порядке.
Большинство пациентов, которым врачи назначают диклофенак в уколах, в своих отзывах отмечают достаточно быстрое время начала действия препарата (уменьшение боли можно заметить уже через 20-30 минут), тогда как после приема внутрь эффект становится заметным только через 1,5-2 часа. Независимо от способа введения, действие препарата продолжается в течение 6-8 часов – именно поэтому препарат нужно принимать внутрь повторно (несколько раз в сутки).
При внутримышечном введении препарат всасывается из мышцы постепенно, поэтому можно ограничиться однократной инъекцией. Подробный курс лечения подберет Ваш лечащий врач.
Пациенты отмечают, что самыми частыми побочными действиями Диклофенака становятся диспепсические явления (со стороны ЖКТ), головокружение, сонливость и раздражительность, а также аллергические реакции. При внутримышечном введении возможно сильное жжение в месте инъекции, развитие ограниченного абсцесса или разлитого некроза подкожной клетчатки.
На прилавках аптек это лекарственное средство можно найти под названиями Вольтарен, Ортофен, Диклак, Диклоберл, Олфен, Диклофенак, Диклобене – в них содержится одно и то же действующее вещество.
Аналогичным действием обладают другие нестероидные противовоспалительные средства, которые могут назначаться врачом при непереносимости Диклофенака, поэтому вопроса чем заменить Диклофенак в современном мире не стоит.
Спортивные занятия положительно влияют на мышечный тонус, общее самочувствие и состояние здоровья в целом. Но порой активный спорт приводит к травмированию, что выбивает спортсменов из колеи, заставляет отложить тренировки и проходить длительные курсы лечения.
Содержание статьи:
Когда это норма
Травма мениска, хондромаляция
Что делать
Болезнь Осгуда-Шляттера
Иногда гимнастические упражнения вызывают боль в суставном соединении, не связанную с травмами. Многим физкультурникам знакомо состояние, когда болят колени после пробежки, приседаний, прыжков, после любых нагрузок. Причины болезненности в колене бывают взаимосвязаны не только с гимнастическими нагрузками, но и с болезнями коленного соединения. Главное правильно ориентироваться в данном случае, чтобы уберечь себя от необратимых осложнений.
Болевые ощущения в одном или сразу в двух в коленных соединениях после занятий возникают у многих атлетов, это совсем не редкое явление. Колени болят по причине перемен в мышечно-сухожильном механизме и костно-суставном аппарате при нагрузке, которые происходят на фоне постоянно действующего фактора.
Два варианта можно рассматривать как норму:
- Слегка ощутимая и кратковременная боль группы мышц или только определённых мышечных структур нижних конечностей после тренировок – это считается закономерностью после физической нагрузки, болезненность связана с образованием в мышцах молочной кислоты. У нетренированных людей или после долгого перерыва в спорте такие боли наиболее вероятны, их длительность 3-5 дней.
Важно. Боли зависят от тренированности мускулатуры: чем больше мышцы натренированны, приспособлены к спорту, тем реже возникают мышечные боли.
- Легкая болезненность ноющего характера, которая длится непродолжительное время – это состояние сдавливания в коленной области ощущали почти все спортсмены, главное помнить, что пальпация должно быть безболезненной, при надавливании боль не должна усиливаться.
Беспокоиться не стоит, когда болезненность в коленном сочленении после или во время тренировок малопродолжительная, слабоинтенсивная, стихает или вовсе исчезает после небольшого отдыха. Мышцы, связки, суставы, которые плохо подготовлены к спортивной деятельности, всегда болят после активной спортивной деятельности.
Когда бег не является постоянным явлением в жизни, ему не удастся избежать суставных или же мышечных болей после пробежки. Но постоянный болевой синдром у спортсмена на беговой дорожке либо сразу после бега должен обязательно насторожить. Такое состояние зачастую становится первым признаком некоторых недугов.
Механизм развития патологических ощущений связан с неверным распределением нагрузки на колени, а также с неловким поворотом всей голени по отношению к бедренной кости. При повреждении происходит внезапная мгновенная боль. Обычно во время бега или сразу после занятий неприятные ощущения становятся ярче, при хождении и прогулке человек начинает прихрамывать. Позже возникает местная отечность, болезненность при пальпации по всей коленной поверхности.
Подвывих надколенника зачастую происходит во время неудачного падения, прыжка, ушиба или же удара костью о твердый предмет. При повреждении связочного корсета колено начинает болтаться. Боковое повреждение коллатеральных волокон смещает кость вправо или влево. Удар сзади приходится на крестообразные связки, кость будет смещаться кнутри или же кпереди.
Состояние характеризуется отеком и резкой болезненностью. После такого травмирования колена спортсмен не в состоянии продолжать бег. За несколько дней дискомфорт уходит.
Когда человек вовремя не обращается за помощью в лечебное учреждение, это формируется привычный вывих, повреждение происходит в одном и том же месте. Ему может предшествовать незначительная травма. Это бывает тогда, когда суставная поверхность как бы стерлась, связки ослабли, либо после неправильного лечения.
Это износ или размягчение хряща нижнего отдела коленной чашечки. В колене при этом происходит воспалительный процесс, спортсмен ощущает боль и дискомфорт. У детей состояние практически не возникает. Недуг поражает людей старше 20 лет, которые занимаются активными видами спорта.
Хондромаляция может возникнуть после длительного сидения, если ноги согнуты в коленях. Так слышится щелчок, хруст, трудно встать, разогнуть колено полностью. Всё это состояние сопровождается болевым синдромом.
Из этого можно сделать вывод, что хрящ уже повреждён и болезнь прогрессирует. Медлить нельзя, следует сразу обращаться к врачу и не заниматься самолечением, чтобы не получить еще больше осложнений. Бороться с запущенной болезнью сложно.
Любые спортивные виды занятий травмоопасны: футбол, гимнастика, танцы, лыжи, коньки. Повредить колено можно после неудачного прыжка с большой высоты или же при падении на твердую поверхность, ударившись коленом.
Прыжок с высоты нельзя приземлять на вытянутые ноги. Это ведет к разным повреждениям. Травмирование коленного сустава также можно получить при ударе. Возникает:
Любое неловкое движение при прыжке приводит к повреждению коленной области и связочного аппарата. Травма может быть легкой, когда не возникает надобности прибегать к хирургии или сложной – человек становится инвалидом без соответствующего лечения.
Чтобы уменьшить отёк, сразу после травмы к поверхности сустава прикладывают холод, бутылку с ледяной водой либо холодный металлический предмет. Потерпевшего нужно обязательно доставить в больницу, где ему проведут диагностику и определят характер повреждения.
При травме мениска удаляют скопившуюся жидкость. Для этого в полость сустава вводят специальную иглу. Если сустав заблокирован, мениск вправляют. Манипуляцию производят под местным обезболиванием.
Фрагментарное дробление мениска удаляется хирургическим путем. Поврежденный сустав следует зафиксировать. Колено в гипсе находится 3-4 недели. Это время нужно для уменьшения отечности и прекращения внутреннего кровотечения. Дальше спортсмену требуется длительная реабилитация.
После выполнения приседаний нередко возникают болезненность и дискомфорт в коленной области. Кроме неправильного выполнения упражнений боль может возникать по следующим причинам:
- наличие излишнего веса;
- сильная нагрузка при выполнении упражнения, например приседания со штангой для накачивания мышц бедра и ягодиц;
- отложение солей в суставах, недостаток витаминов в организме;
- разрыв и растягивание связок.
Это заболевание встречается в основном в детском возрасте, при этом поражается бугристость большой берцовой кости в том месте, где присоединяется связка надколенника. У детей и подростков из-за постоянного роста костей существуют физиологические располагающие факторы:
- В фазе интенсивного роста костная ткань вырастает быстрее, чем кровеносные сосуды, это развивает гипоксию большой берцовой кости, возникает нехватка кислорода и питания. Вследствие этого кость становится хрупкой, склонной к случайным повреждениям.
- Когда ребёнок или подросток активно занимается спортом или испытывает другие физические нагрузки, самое уязвимое место бугристости берцовой кости постоянно получает микротравмы, организм пытается защититься от такого состояния.
В этом месте постоянно развивается воспалительная реакция и возникает оссификация (окостенение). Костная ткань чрезмерно разрастаются, внешне под коленом появляется шишка. У ребёнка процесс бывает с одной стороны, но чаще поражаются оба колена. Заболевание достаточно распространенное и встречается у детей 10-15 лет, активно занимающихся бегом, прыжками, велоспортом, другими видами спортивных занятий. Болезнь чаще протекает без симптомов, выявляется случайно при рентгене колена по другому поводу.
После того как зоны роста в костях закрываются, патологические симптомы проходят. Иногда шишка под коленом остаётся, но она никак не влияет на функцию коленного сустава и конечности в целом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы эффективно накачать мускулатуру ног и ягодиц нужно правильно проводить занятия со штангой. Обычно тренеры рекомендуют во время приседания с использованием штанги соблюдать определенные правила:
- ноги нужно ставить на ширину плеч;
- стопы на 30 градусов развернуть кнаружи;
- во время приседания колени следует расставлять шире, чем ступни;
- штангу нужно класть на плечи не слишком высоко, приблизительно на уровне лопаток.
Во время подъема сначала поднимают таз, затем выпрямляют ноги, после этого всё тело, так как именно неправильный подъем приводит к травмированию коленной области. При появлении болевых ощущениях сразу прекратить приседания. Обязательно делать разминку перед упражнениями, чтобы разогреть мышцы и связки.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;
- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;
- периартрит. Данное заболевание чаще диагностируется у женщин, обладающих большой массой тела, и которым уже исполнилось 40 лет. Дискомфорт при этом чувствуется при подъеме по лестнице, при выпрямлении ноги. Патологический процесс затрагивает сухожилия, связки и мышцы, капсулу сочленения. Боль ноющая, на конечности появляется отек;
- хондроматоз. Данное заболевание характеризуется образованием небольших узелков из хрящевой ткани, которые располагаются в оболочке суставной сумки. При этом проявляется обезвоживание сустава, его подвижность ограничивается, слышится хруст при движении. Так как мягкие ткани защемляются, больной ощущает сильную боль;
- хондромаляция коленной чашечки. Тут дегенеративным изменениям подвергается хрящ: он попросту отмирает. Причины такого патологического состояния банальны: травма колена, особенности некоторых профессий. При этом болит колено очень сильно, дискомфорт становится более выраженным при любом движении. В левом или правом колене очень хорошо слышится хруст, треск. Стоять на пораженной конечности человек практически не может;
- опухоль кости. Боль в колене появляется вследствие разрастания новообразования, которое сдавливает мягкие ткани с нервами и кровеносными сосудами;
- киста Бейкера. Это небольшая по размерам грыжа, которая может встречаться у молодых людей и детей от 3 до 7 лет. Она настолько мала, что ее не всегда можно диагностировать при осмотре. Она не представляет угрозы для здоровья человека и не представляет дискомфорта. Однако если она разрастается, то сочленение может болеть, особенно при сгибании и выпрямлении ноги. Если грыжа большая, то производится операция по ее удалению;
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.
Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- антибиотиков (когда дискомфорт вызван вирусной инфекцией);
- нестероидных противовоспалительных средств — Ибупрофен, Аспирин.
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Лечение суставов Подробнее >>
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
Откуда возникает болевой синдром
Среди спортивных врачей и профессиональных атлетов есть мнение, что ощущать боль после тренировки вполне естественно. Такая реакция организма человека на количество и качество нагрузки возникает преимущественно на первых занятиях. Однако важно различать характер боли, она должна быть только в мышцах, но не в суставах.
Сустав — это связующее звено костей скелета. Почему болят они? По характеру ощущений можно выделить несколько источников болезненных проявлений:
- Травма, полученная в процессе занятий спортом. В зависимости от степени тяжести повреждений бывают легкие формы (ушиб, растяжение) и сложные (вывих, перелом).
- Воспаление тканей суставов. Основной признак в этом случае — покраснение, опухоль и увеличение размеров. Сустав очень болит и при движении, и при его прощупывании. Воспалительный процесс в суставе — это заболевание (артрит).
- Деформация суставов. Признаки аналогичны воспалительным: боль, слабая подвижность, иногда сопровождаемая хрустом. Болезненные ощущения появляются из-за изношенности суставов, постепенного разрушения связок и капсул, истирания суставных хрящей. Для более точного определения причины боли желательно провести рентген или МРТ. Также относится к числу заболеваний (артроз).
Травмы, артрит и артроз невозможно вылечить самостоятельно в домашних условиях, обязательно необходимо обратиться за медицинской помощью.
В зависимости от увлечения тем или иным видом спортивных тренировок различаются распространенные виды болевых ощущений и травм суставов. Например, занятия, в которых нагрузка идет преимущественно на верхнюю часть корпуса, руки и плечи, могут способствовать возникновению болей в локтевом и плечевом суставах. Возможны повреждения хрящей. Локтевой сустав отличается сложным строением, поэтому нужно внимательно выполнять силовые упражнения, не злоупотребляя максимальными нагрузками.
Тренировки, связанные с задействованием нижних конечностей (бег, футбол, велосипедный спорт, фигурное катание), часто сопровождаются болями в коленных суставах. Они появляются в результате сверхнагрузки на голеностоп, мышцы и связки в этой области. Можно выделить травму связок колена, травму мениска, травму суставного хряща.
В меньшей степени испытывают физическое напряжение лучезапястный и тазобедренный суставы. Боли и травмы в них случаются довольно редко.
Кажется, все очень просто: если есть боль — достаточно принять обезболивающее и она пройдет. Такой способ недопустим, поскольку является временной мерой и не дает понимания причин, вызвавших недомогание. Боль в суставах после тренировки — прямой повод посетить врача и провести диагностику. Лечение назначается исходя из выявленного заболевания. Все методы можно объединить в три группы:
- Оперативный. Применяется в запущенных случаях, когда другие методы неэффективны и без хирургического вмешательства существует угроза жизни человека.
- Традиционный. В зависимости от конкретного заболевания используются: лекарственные препараты (таблетки и уколы), массаж, физиотерапия, мануальная терапия, лечебная физкультура, лечение холодом, лазерная терапия.
- Нетрадиционный. Народные методы разнообразны: приготовление отваров и настоев, компресссов и растирок, прогревание солью или грелкой, использование воска и другие.
Посещение врача и обследование совсем не повод отказаться от похода в тренажерный зал. Возможно, придется ограничить занятия спортом на какой-то период, а в дальнейшем снизить нагрузку на руки или ноги (колени). Следовательно, чтобы не бегать по врачам, нужно соблюдать несколько простых правил при занятиях спортом.
- Хорошее начало любой тренировки — разминка. Организм человека разогревается, входят в работу система кровообращения и дыхание. Кровотоки в мышцах увеличиваются, повышая растяжимость сухожилий. Такая подготовка существенно уменьшает вероятность получения травм.
- Внимательное следование технике выполнения упражнений. Каждое движение направлено на определенную группу мышц, и, если неправильно их выполнять, пользы не будет. Подобрать комплекс упражнений поможет опытный тренер.
- Придерживайтесь принципа умеренности и постепенного возрастания нагрузки. В данном случае лучше потренироваться чуть меньше и безопасно, чем увеличить физическую активность и тем самым повысить риск возникновения болевых ощущений.
- Включите в рацион питания продукты, содержащие полезные витамины и микроэлементы для суставов. Рыба и морепродукты содержат омега-3 жирную кислоту и фосфор, молочные продукты и сыр богаты кальцием. Смородина, шиповник, цитрусовые поставляют в организм витамин С.
Для того чтобы свести к минимуму ощущения болей в суставах, желательно тренироваться под наблюдением опытного тренера.
Он подберет комплекс упражнений с оптимальной физической нагрузкой, а также проконтролирует правильность их выполнения.
Практически каждый человек сталкивается с хрустом суставов в коленях, который возникает независимо от возраста, половой принадлежности, физической активности. Действительно, коленный сустав один из самых сложных и подвижных в организме человека. Ежедневно он принимает на себя значительную нагрузку, участвует в процессах ходьбы, бега, приседаний, прыжков, что обусловливает полноценную двигательную активность. Благодаря хрящевым прослойкам костей и менисков, участвующих в образовании сустава, колено выполняет амортизирующую функцию, тем самым сохраняя здоровье всего опорно-двигательного аппарата.
Когда начинает хрустеть коленный сустав, некоторые люди считают этот симптом безобидным проявлением и не обращаются к врачу. Другие предпочитают сразу проконсультироваться со специалистом во избежание негативных последствий. И те, и другие поступают правильно, однако для принятия верного решения следует знать причины хруста, которые могут быть результатом физиологических и патологических процессов. Почему хрустят колени и как отличить предвестники заболевания от здорового состояния суставов, будет освещено в этой статье.
При движении в коленном суставе происходит сгибание и разгибание, которое обусловливает движение костей относительно друг друга. Для тихого и плавного процесса суставные части костей покрыты хрящевой прослойкой, отвечающей за долговечную работу колена. Кроме того, внутри каждого сустава находится мениск, который представляет собой амортизационный хрящ и предотвращает пагубное влияние ударной осевой волны во время физической активности.
Однако в процессе движения суставная сумка, ограничивающая сустав и выделяющая синовиальную жидкость (смазку), растягивается и увеличивается в объеме. Это приводит к образованию в жидкости пузырьков, которые лопаются во время подъема по лестнице, при вставании из положения сидя, приседании или резком разгибании конечности. Такой процесс считается физиологическим и может возникать в любом возрасте. Для физиологического состояния характерен звонкий сильный хруст, возникающий при интенсивной нагрузке на опорно-двигательный аппарат.
В детском возрасте сильный хруст в коленях не редкость. Он не должен вызывать беспокойство у родителей. Дело в том, что у ребенка дошкольного и школьного периода недостаточно развит связочный аппарат и мышечная система, ответственные за стабильность коленного сустава при движениях различной степени сложности. Учитывая высокую физическую активность, у детей хрустят колени в результате несовершенства анатомического строения, при этом толщина хряща и количество синовиальной жидкости находятся в нормальном состоянии.
У подростка щелчки в коленях также вызваны особенностями физического развития ребенка в этом возрасте, однако причины совершенно иные. В пубертатный период происходит интенсивный процесс роста и эндокринной перестройки организма.
Функциональные процессы в этом отношении значительно отстают, что может вызвать слабость связок, мышц, недостаточный синтез синовиальной жидкости. По мере взросления «шум» в суставах постепенно прекращается, анатомические структуры укрепляются, нормализуется работа опорно-двигательного аппарата. Для детей и юношей нет опасности в хрусте коленей, если он не сопровождается болями, отечностью мягких тканей, общим недомоганием.
Совсем иное дело, когда хрустят колени в результате развития патологического процесса. Такое состояние коленных суставов требует всесторонней диагностики и комплексного лечения при участии специалиста – врача-ревматолога, травматолога, терапевта. Щелчки в коленях при заболеваниях опорно-двигательного аппарата беспокоят постоянно даже при незначительной физической нагрузке и имеют приглушенный характер. При этом обычно возникают сильные боли, отечность сустава, покраснение кожных покровов, повышение местной и общей температуры, отчего значительно снижается способность к передвижению.
Причины патологического хруста суставов включают:
- травмы – механические повреждения связок, суставных поверхностей костей, синовиальной сумки нарушающие биомеханику колена;
- артриты – воспалительные заболевания суставов, приводящие к отечности анатомических структур, нарушению обменных процессов в хрящах, накоплению в полости воспалительного экссудата;
- артрозы – патологии суставов, связанные с дистрофическими процессами в хряще, его истончением, разрастанием костных отростков (остеофитов), снижением синтеза синовиальной жидкости;
- периартриты – патологические процессы в околосуставных тканях (связках, сухожилиях, мышцах), приводящие к нестабильности колена.
Наиболее часто хрустят колени при приседаниях, особенно глубоких, когда нагрузка на коленный сустав превышает восьмикратную массу тела человека. Сложность движений состоит в том, что максимальное сгибание дает огромную нагрузку на связочный аппарат, рабочую группу мышц, значительно сближает суставные поверхности. В условиях патологии опорно-двигательного аппарата следует избегать резких и глубоких приседаний. При далеко зашедших артритах и артрозах, сопровождающихся разрушением хрящей и менисков, хрустят колени при сгибании. Такой симптом на фоне болей и нарушения двигательной активности должен вызвать беспокойство и требует незамедлительного обращения к врачу.
Заболеванию суставов способствует множество неблагоприятных факторов, к которым можно отнести:
- инфекционные заболевания;
- аутоиммунную патологию;
- эндокринные расстройства в организме;
- малоподвижный образ жизни;
- ожирение, избыточный вес тела;
- невылеченные травмы нижних конечностей;
- чрезмерную физическую нагрузку в результате тяжелого труда или занятий спортом;
- нерациональный режим питания;
- врожденные особенности соединительной ткани;
- возрастные инволютивные изменения;
- климактерический период.
Если сильно болят и хрустят колени, необходимо пройти диагностическое обследование для назначения комплексной терапии, которая предупредит развитие необратимых изменений в коленных суставах.
Для предотвращения патологических изменений в коленях следует обратиться к профилактике, которая заключается в нормализации питания, занятиях физкультурой и спортом, своевременной терапии сопутствующих заболеваний и травм. В рацион необходимо включать продукты, богатые витаминами и микроэлементами, особенно такими, как токоферол, кальций, магний. Свежие фрукты и овощи, а также приготовленные путем запекания и на пару максимально сохраняют все полезные питательные вещества и способствуют их правильному усвоению. Ежедневно следует употреблять морепродукты и жирные сорта рыбы, содержащие ненасыщенные омега-3 жирные кислоты. Для людей зрелого и пожилого возраста полезны для регулярного питания холодцы, заливное, желе, которые включают большое количество хондроитина для восстановления хрящевой ткани.
Занятия физкультурой и спортом способствуют укреплению мышечного и связочного аппарата коленей, улучшают кровообращение и нормализуют обменные процессы в организме. Для людей, страдающих патологией коленных суставов с хрустом, подойдут пешие прогулки, катание на велосипеде, плавание в бассейне и аквааэробика, суставная гимнастика, йога. Напротив, бег, футбол, волейбол, интенсивные нагрузки в тренажерном зале могут ухудшить состояние коленей. Для поддержания здоровья суставов достаточно делать ежедневную утреннюю гимнастику и короткие разминки один раз в час при длительном нахождении в статическом положении.
Если возникли болевые ощущения и хруст в коленях, следует обратиться к доктору, который подскажет, чем лечить патологический процесс. Обычно назначают комплексную терапию, в зависимости от причины заболевания.
- Нестероидные противовоспалительные средства (НПВС) – мовалис, диклофенак, нимесил, индометацин.
- Анальгетики – тайленол, солпадеин, мексавит, реопирин.
- Гормональные препараты – преднизалон, дексаметазон.
- Хондропротекторы – румалон, хондроксид, хондроитин.
- Местная терапия – мази, в состав которых могут входить все вышеперечисленные группы лекарственных веществ.
- Трофические средства – препараты никотиновый кислоты, витамины.
- Ингибиторы протеолитических ферментов – гордокс, трасилол.
- Антибиотики при инфекционном процессе – цефтриаксон, цефазолин, эритромицин.
В период затихания заболевания назначают физиопроцедуры (магнитотерапию, УВЧ, электрофорез, ультразвук) и комплекс лечебной физкультуры (ЛФК), укрепляют иммунные силы организма для предотвращения инфекций. При тяжелом поражении суставов с контрактурой и разрушением хряща проводят операции по протезированию.
Как дополнительный метод используют народные средства, которые повышают эффективность терапии и могут быть назначены для профилактики заболеваний коленных суставов.
Наиболее популярны мази и компрессы из растения золотой ус (каллизия душистая). Для приготовления лечебной мази берут свежие стебли и листья растения, выжимают сок, смешивают с жировой основой (детский крем, вазелин) в равных пропорциях. Средство хранят в холодильнике, смазывают больные суставы трижды в день. Для повышения эффективности ингредиентов растения мазь используют в качестве компресса, который накладывают на полчаса дважды в сутки. Лекарственное средство улучшает кровоток и обменные процессы в месте патологии, нормализует выработку синовиальной жидкости, уменьшает болевой синдром.
Хруст в коленях может быть признаком патологии и появляться при физиологических процессах в коленных суставах. Для установления истинной причины щелчков необходимо обратиться к врачу за квалифицированной помощью. Следует помнить, что профилактические меры всегда лучше лечения, а своевременная терапия предупредит развитие стойкого нарушения функции коленей.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт. ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
источник