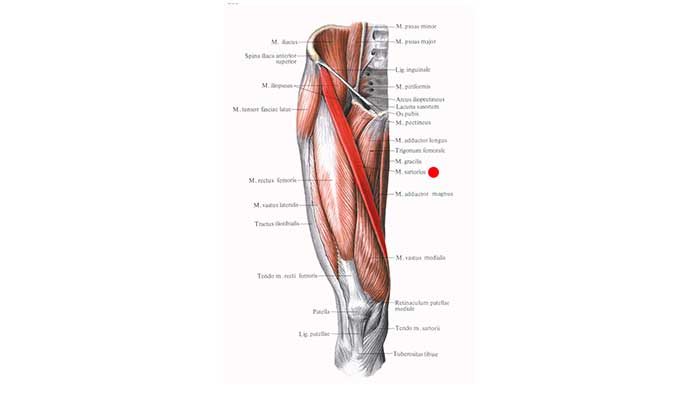
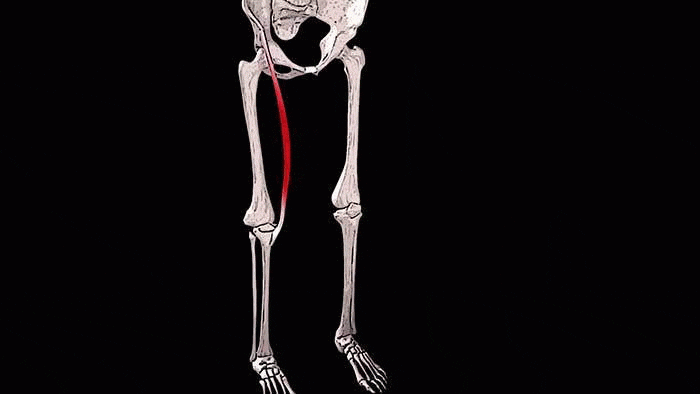
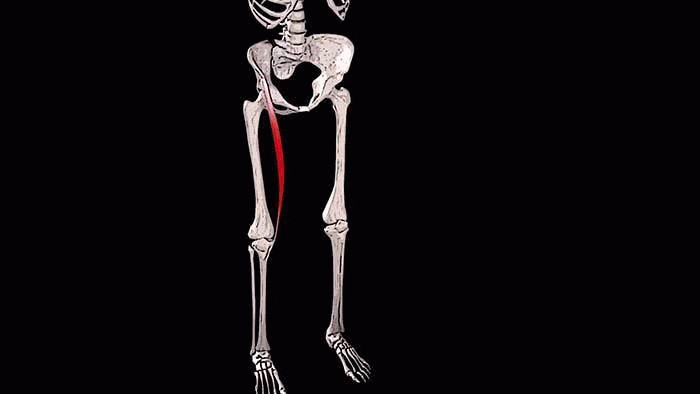
ПОРТНЯЖНАЯ МЫШЦА. Мышца является самой длинной мышцей тела и является одной из 4 мышц туловища, которые сокращаясь подвергаются значительному укорочению (остальные три – прямая мышца живота, тонкая и полусухожильная). С поражением портняжной и подвздошно-поясничной мышцы часто связывается компрессионная или травматическая невралгия латерального кожного нерва бедра в месте его выхода из полости таза у паховой связки.
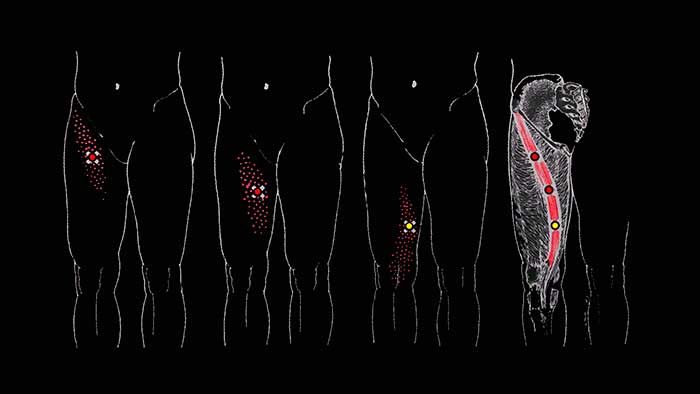
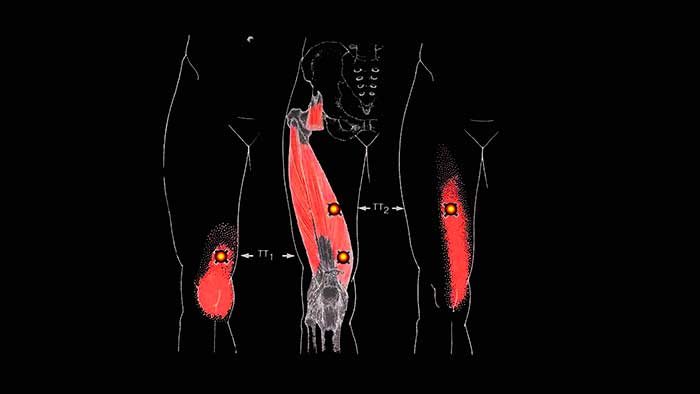
Клиника. При поражении мышцы появляется острая, покалывающая, режущая поверхностная боль по ходу мышцы, распространяющаяся вверх и вниз по бедру и по внутренней стороне колена (но не в глубине сустава). Боль как правило не изменяется при перемене положения тела. Такая боль по передневнутренней поверхности колена схожа с таковой при поражении медиальной широкой мышцы бедра, коленного сустава. Мышца часто поражается при избыточной пронации стопы.
С поражением портняжной и подвздошно-поясничной (подвздошной) мышцы часто связывается компрессионная или травматическая невралгия латерального кожного нерва бедра (парестетическая мералгия (боль в бедре с парестезией), Meralgia paresthetica) в месте его выхода из полости таза у паховой связки (выше или ниже связки, на расстоянии пяти сантиметров от передней верхней подвздошной ости). Однако нерв (начинается от L2 и L3) может ущемляться в нескольких местах: у позвоночника; в брюшной полости при сдавливании его у костей таза; а также в месте выхода его из полости таза. По мнению Travell J. G. et Simons D.G., если у врача отсутствует установка на этот диагноз, он может ошибочно поставить диагноз радикулопатии. Субклиническая стадия невралгии латерального кожного нерва бедра встречается гораздо чаще, чем ожидалось и во многих случаях остается недиагностированной. В клинике поражения отмечаются жгучие боли и парестезии по ходу нерва, распространяющиеся вниз по передненаружной поверхности бедра. Такие боли усиливаются в вертикальном положении, при ходьбе и при разгибании бедра (натяжение нерва от места компрессии), и исчезают в положении сидя или при сгибании бедра. Обнаруживаются расстройства чувствительности по ходу нерва и болезненность в месте выхода нерва в области паховой связки (такая пальпация может вызвать боли и парестезии по ходу нерва). По мнению Travell J. G. et Simons D.G., невралгия часто наблюдается при ожирении и вялости мышц брюшной стенки; приношении тесной одежды или тугого ремня, а также при укорочении противоположной ноги. По сообщению Lewit K., некоторые случаи этой невралгии исчезают при устранении спазма подвздошно-поясничной мышцы, при манипуляциях в области пояснично-грудного соединения, тазобедренного сустава и копчика. Для лечения эффективным оказывается медикаментозной лечение, релаксация и растяжение пораженной мышцы, блокада нерва в области паховой связки, блокада в области позвоночника, резкое снижение массы тела, коррекция избыточного разгибания бедра, а также отказ от ношения тесной одежды, коррекция нарушения длины нижних конечностей.
Анатомия. Мышца в виде тонкой узкой ленты проходит от передней верхней подвздошной ости наискось по передней поверхности бедра в косом направлении вдоль медиального края прямой мышцы бедра (в направлении снаружи вовнутрь) до внутренней поверхности верхней части большеберцовой кости спереди мест прикреплений сухожилий тонкой и полусухожильной мышц. При прохождении образует в гунтеровом канале свод над бедренной артерией, веной и подкожным нервом бедра. Мышца иннервируется L3 и L3 корешками.
Функция.
Траектория действия мышцы совпадает с движениями, которые обеспечивают характерную позу со скрещенными ногами, например, у портных в прошлом (sartor означает портной).
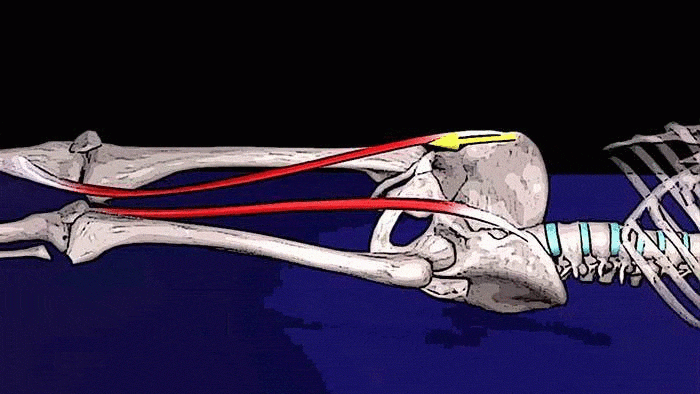
Сгибание бедра (совместно с подвздошно-поясничной, прямой мышцами и напрягателем широкой фасции бедра).
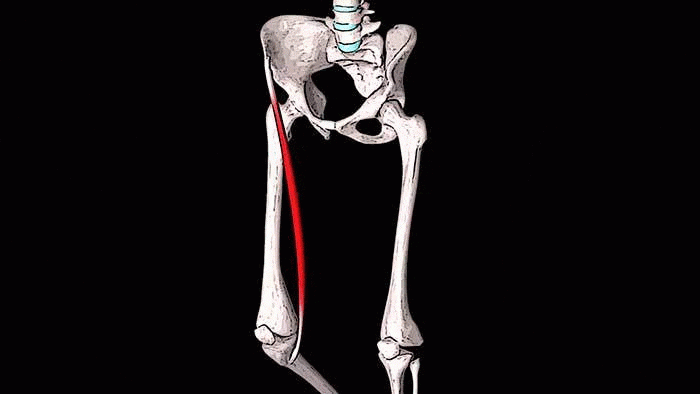
Сгибание в коленном суставе (при одновременном сгибании в тазобедренном суставе это действие более выражено) (совместно с короткой головкой двуглавой мышцы бедра).
Отведение бедра (совместно с напрягателем широкой фасции бедра, малой и средней ягодичными, грушевидной мышцами против действия тонкой и приводящих мышц).
Наружная ротация бедра.
Стабилизация коленного сустава от смещения в медиальном направлении с вальгусным коленом (например, при стоянии на одной ноге) (совместно с медиальной широкой мышцей бедра, тонкой и полусухожильной мышцами).
Диагностика. Поражение мышцы часто остается незамеченным и обнаруживается только после лечения функционально связанных с ней мышц, так как при поражении мышц нет ограничения движения.
Портняжная мышца – Пальпация. Пальпируется болезненность в месте прикрепления мышцы к большеберцовой кости.
Портняжная мышца – Нагрузочная проба по Saudek – положение сидя. Пациент: сидит, согнув ногу в коленном и тазобедренном суставах до 90 градусов и ротировав бедро наружу. Выполнение: врач тракцией за пятку пытается разогнуть коленный и тазобедренный суставы. Оценка результатов тестирования: при поражении мышцы появляется слабость мышцы и боль при выполнении исследования.
Лечение. Лечение мышцы выполняется после обследования и в случае необходимости соответствующего лечения других мышц той же функциональной единицы. Поражение мышцы часто сочетается патологией прямой и медиальной широкой мышцах бедра, а также в антагонистах мышцы – приводящих мышцах бедра. При лечении следует диагностировать и корригировать нарушение длины нижних конечностей и патологию таза.
Портняжная мышца – Постизометрическая релаксация – положение лежа на спине. Пациент: лежит на спине, ягодицы располагаются на краю кушетки. Здоровая нога согнута в коленном и тазобедренном суставах и прижата пациентом к груди для стабилизации таза и поясничного отдела. Нога на стороне поражения свисает с края кушетки. Выполнение: 1. Врач выполняет предварительное пассивное растяжение мышцы при помощи приведения, разгибания и внутренней ротации ноги в тазобедренном суставе небольшим усилием до появления легкого пружинящего комфортного чувства натяжения тканей (упругого барьера) и удерживает его 3-5 с для адаптации (приучения) мышцы к растяжению. 2. Пациент переводит взгляд в сторону от ограничения движения, медленно и плавно вдыхает, задерживает дыхание и пытается выполнять отведение, сгибание и наружную ротацию ноги в тазобедренном суставе с минимальным усилием против адекватного легкого сопротивления врача в течение 7-9 с. 3. Пациент медленно и плавно выдыхает, плавно расслабляет мышцы и переводит взгляд в сторону ограничения движения, а врач выполняет дополнительное мягкое плавное пассивное растяжение мышцы, выполняя приведение, разгибание и внутреннюю ротацию ноги в тазобедренном суставе минимальным усилием до появления некоторого пружинистого сопротивления (натяжения) тканей или до появления легкой болезненности в течение 5-10 с. В этом новом растянутом положении мышца фиксируе натяжением для повторения изометрической работы. 4. Прием повторяется 4-6 раз без перерыва растягивающего усилия между повторами при помощи осторожного удерживания мышцы в растянутом состоянии и без возвращения ее в нейтральное положение. Примечание: правильное расслабление и растяжение мышцы затруднено из-за сложности координации в выполнения трехплоскостного движения. В таком случае выполняется мобилизация мышцы в каждом из направлений по очереди.
Портняжная мышца – Ишемическая компрессия или глубокий массаж – положение лежа на спине или сидя. Пациент: сидит или лежит. Выполнение: врач выполняет глубокий медленный скользящий массаж по ходу мышцы. При обнаружении болезненного и уплотненного участка в толще мышцы, выполняется ишемическая компрессия (глубокий точечный массаж) обнаруженной зоны. Примечание: такие действия, приводящие к локальному растягиванию уплотненного пучка мышцы, могут обладать большей эффективностью, чем растягивание всей мышцы.
Портняжная мышца – Постизометрическая релаксация, самостоятельная постизометрическая релаксация и аутомобилизация мышцы растяжением – положение лежа на боку. Пациент: лежит на здоровом боку. Нижняя нога согнута в коленном и тазобедренном суставах для стабилизации таза, пациент обхватывает колено этой ноги и притягивает его к груди. Верхняя пораженная нога разогнута в тазобедренном суставе (отведена назад), приведена (свешивается с кушетки сзади пациента) и ротирована вовнутрь (если это возможно). Врач: стоит сзади. Каудальная рука подхватывает снизу бедро в области колена. Краниальная рука фиксирует таз сверху кистью. Выполнение: Постизометрическая релаксация. 1. Врач разгибает бедро. 2. Затем врач, поддерживая бедро, позволяет ноге опускаться под действием силы тяжести, что приводит к приведению бедра и по возможности слегка ротирует бедро во внутрь. Движения выполняются небольшим усилием до появления легкого пружинящего комфортного чувства натяжения тканей (упругого барьера) и врач удерживает его 3-5 с для адаптации (приучения) мышцы к растяжению. 2. Пациент переводит взгляд в сторону от ограничения движения или в верх, медленно и плавно вдыхает, задерживает дыхание и пытается отводить (поднимать бедро вверх) и несколько сгибать ногу с минимальным усилием против адекватного легкого сопротивления врача в течение 7-9 с. 3. Пациент медленно и плавно выдыхает, плавно расслабляет мышцы и переводит взгляд в сторону ограничения движения или вниз, а врач выполняет дополнительное мягкое плавное пассивное растяжение мышцы, увеличивая объем приведения (опускания), разгибания и внутренней ротации бедра в тазобедренном суставе минимальным усилием до появления некоторого пружинистого сопротивления (натяжения) тканей или до появления легкой болезненности в течение 5-10 с. В этом новом растянутом положении мышца фиксируется натяжением для повторения изометрической работы. 4. Прием повторяется 4-6 раз без перерыва растягивающего усилия между повторами при помощи осторожного удерживания мышцы в растянутом состоянии и без возвращения ее в нейтральное положение. Самостоятельная постизометрическая релаксация. Выполняется в том же порядке. Для растягивания мышцы в фазе расслабления используется сила тяжести. Аутомобилизация мышцы растяжением. Нога свешивается с кушетки в течение 20-30 с. во время глубокого и медленного дыхания пациента. Примечание: приведение (опускание бедра) выполняется только после разгибания бедра в тазобедренном суставе, иначе может появиться резкая боль в области тазобедренного сустава (травма напрягателя широкой фасции о большой вертел бедренной кости), при опускании бедра следует избегать наружной ротации. При гипермобильности суставов не добиваются полного растягивания мышцы. При выполнении приема растягиваются все передние волокна малой и средней ягодичных мышц и напрягатель широкой фасции (для его растяжения требуется наружная ротация бедра и фиксация надколенника).
источник
Профессор И.А. Витюгов, доцент Г.Е. Егоров
Кафедра лечебной физкультуры, физиотерапии и курортологии Новокузнецкого ГИДУВа, г. Новокузнецк, Россия
Одним из частых повреждений коленного сустава у спортсменов является повреждение менисков. В 4—7 раз чаще повреждается медиальный мениск.
Повреждение менисков чаще всего наступает при ротации согнутой или полусогнутой голени в момент ее функциональной нагрузки (игра в футбол, хоккей, при беге на лыжах, коньках). Реже причиной разрыва является прямой удар в область коленного сустава, падение на выпрямленные ноги (соскок со снаряда, прыжки в высоту и длину).
Диагностика повреждений мениска
В клинической картине повреждения мениска принято различать острый и хронический период заболевания. Острый период наступает сразу после первичной травмы. У больного появляются сильные боли в ‘коленном суставе, резкое ограничение движений. Голень оказывается как бы фиксированной в положении сгибания. Больной не может ни согнуть, ни разогнуть ногу в больших пределах, появляется, ощущение заклинивания сустава. Такой симптом принято называть симптомом блокады (блока, блокировки сустава). Однако при первичной травме блокада наступает не всегда: Полный объем движений бывает невозможен из-за болей во всем суставе. Вскоре появляется выпот в суставе и отек области сустава. Боль из разлитой становится строго локальной — по линии суставной щели.
Диагностика повреждения мениска в свежих случаях травмы представляет значительные трудности. Чаще всего ставится диагноз ушиба сустава или растяжения связок. В результате проводимого лечения, а иногда’ при создании только покоя эти явления проходят, и наступает улучшение или выздоровление. При повторной травме, а иногда при неудобных движениях снова возникают явления блокировки сустава, появляются боли и другие расстройства. С этого момента можно считать, что начинается хронический период заболевания.
Этот период характерен наличием комплекса клинических симптомов, которые проявляются болями, воспалительно-трофическими расстройствами, нарушением нормального объема движений в суставе.
1. Симптом локальной болезненности, который определяется при пальпации по линии суставной щели.
2. Боль, по словам больного, всегда возникает в одном и том же месте — признак постоянной локализации болей наблюдается у 90 % больных.
3. Симптом разгибания (Байкова). В положении согнутой голени определяется точка локальной болезненности. Над этой точкой врач производит умеренное давление большим пальцем одной руки, а второй рукой разгибает (пассивно) голень больного. Больной отмечает при этом усиление болей в локальной точке, несмотря на то что давление пальца ослабляется и не усиливается.
4. При наружной ротации согнутой под углом 90° голени возникает или резко усиливается боль в суставе (чаще в локальной точке) — симптом Штейнмана I.
5. Боль при внутренней ротации согнутой под углом 90 градусов голени — с-м Борхарда или Штейнмана II.
6. Боль в локальной точке усиливается при приведении выпрямленной голени, если поврежден медиальный мениск, или при отведении голени, если поврежден латеральный мениск (с-м Вайнштейна).
7. Боль в локальной точке при смещении надколенника кверху и кнаружи — при повреждении медиального мениска кверху и кнутри – при повреждении латерального мениска. При таком движении надколенника капсула сустава, натягиваясь, тянет и поврежденный мениск, что сопровождается болью.
8. Боль в локальной точке при ротации бедра кнаружи и кнутри путем движения согнутой под углом 90° голени в соответствующем направлении (с-м Киршнера I и II).
9. Усиление болей в локальной точке при попытке сесть по восточному обычаю (с-м Пайра).
10. У некоторых больных отмечаются боли в суставе при пассивном тыльном сгибании стопы. Нога при этом должна быть выпрямлена в коленном суставе.
11. Часто по линии суставной щели пальпируется болезненный валик, который образуется за счет воспалительно измененной синовиальной оболочки.
12. Боль в суставе при ходьбе задним шагом (с-м Белера).
13. Усиление болей в суставе при ходьбе на пятках или на носках (с-м Ростовской).
14. «Симптом калош» (Переломан). У больного усиливаются боли в суставе при попытке надеть калоши (без помощи рук). При этом человек осуществляет ротационные движения голенью, что и вызывает боли в суставе. Вероятно, по такому же механизму возникают боли в суставе у тех больных, которые пытаются танцевать ныне модные танцы (твист, чарльстон). Ротационные движения нижними конечностями вызывают болевые ощущения. Мы наблюдали этот симптом у нескольких больных.
1. Повышение или снижение болевой чувствительности в зоне медиальной щели (повышение болевой, температурной и тактильной чувствительности описано Турнером при повреждении медиального мениска).
2. Атрофия мышц бедра и голени, которая определяется измерением окружности бедра и голени на одинаковых уровнях со здоровой ногой.
3. Как проявление атрофии мышц бедра отмечается так называемый «портняжный симптом» (Чаклина). При повреждении медиального мениска он проявляется атрофией медиальной головки четырехглавой мышцы бедра. Проверяется наличие этого симптома следующим образом: больной лежит на спине, врач просит поднять выпрямленную ногу. Давлением своей руки врач оказывает сопротивление этому движению, что вызывает напряжение четырехглавой мышцы. При этом становится заметной атрофия медиальной головки четырехглавой мышцы бедра, и на фоне этой атрофии хорошо контурируется портняжная мышца. Проверяется этот симптом путем сравнения со здоровой ногой.
4. Симптом перемежающегося выпота в суставе. Больной рассказывает, что сустав часто опухает, особенно после блокад. Выпот исчезает или уменьшается от применения физиотерапевтического лечения.
Синдром расстройств движений
1. Симптом блокады сустава. Этот симптом является одним из основных в хроническом периоде заболевания. Больной в ряде случаев сам умеет ликвидировать возникший блок сустава или прибегает к помощи посторонних. После устранения блокады сустава движения в нем становятся возможными в полном объеме.
2. Ограничение разгибания голени. Степень этого ограничения бывает различной, обычно в пределах 5—10е, т. е. разгибание голени возможно только до угла 165 — 175°.
3. При незначительном ограничении разгибания голени, когда степень этого ограничения не удается измерить угломером, определяется так называемый симптом «ладони» (А. М. Ланда). Если лежащего на спине больного попросить прижать ногу к плоскости, на которой он лежит (стол, каталка, кушетка и т.п.), то здоровую ногу он прижимает плотно. Между столом и больной ногой, на уровне сустава, удается подвести ладонь, больной не может полностью разогнуть голень, как на здоровой ноге, и прижать ее плотно к плоскости. У некоторых больных наблюдается ограничение движений и в сторону сгибания.
В зависимости от степени ограничения движений в суставе меняется характер походки. При значительном ограничении больной заметно хромает. При небольших ограничениях движений отмечается аритмичная походка. Хромоты нет, но если прислушаться к походке больного, то можно услышать, что на здоровую ногу больной наступает более громко (отмечается как бы акцент на здоровую ногу). При этом нарушается и правильный ритм шага. Шаг здоровой ногой больной делает шире, чем больной ногой. Это называется симптомом аритмичной походки.
5. Симптом «мышечного тормоза». При спокойных и медленных пассивных движениях голени больной позволяет осуществлять их в полном объеме. Если неожиданно для больного сделать быстрое разгибание голени, то резким сокращением мышц больной тормозит это движение.
6. Симптом лестницы (Перельмана). Больные отмечают, что спускаться с лестницы, под гору им значительно труднее, чем подниматься на лестницу или на гору. Некоторые больные отмечают затруднение при спуске и при подъеме на лестницу,
7. Симптом «щелчка» (Чаклин). У некоторых больных при пассивных и активных движениях голени ощущается отчетливый щелчок, мыщелки как будто преодолевают какое-то препятствие, после чего движение выполняется свободно. Такой щелчок всегда ощущается на определенном угле сгибания (у разных больных по-разному). Этот симптом характерен для разрыва наружного мениска.
Синонимами его являются «симптомы прыжка», симптом «пружинящего и щелкающего колена», симптом «зубчатого колеса».
Проявление всех симптомов в полном их комплексе наблюдается не всегда, и в ряде случаев окончательная диагностика повреждений возможна только в стационарных условиях. Дополнительным методом исследования является артропневмография сустава.
Лечение повреждений менисков в остром периоде
Если диагноз разрыва мениска ясен (симптом локальной боли, блокады сустава и другие) после первичной травмы, то следует провести устранение блокады.
Методы устранения блокады
Проводится пункция сустава, и в сустав вводится 1/4% или 1/2 % раствор, новокаина 120—150 мл. Через 10—15 минут, когда наступит обезболивание, больной производит движение голенью, и при этом блокада устраняется. Если блокаду таким образом устранить не удается, то больной усаживается на высокий стол или каталку так, чтобы голень свободно свисала со стола. Под бедро подкладывается ватная подушечка, на стопу надевается петля из бинта, которая охватывает голень сзади и перекрещивается на тыле стопы.
Можно провести обезболивание 1 % или 2 % раствором новокаина, введя в сустав 15—20 мл раствора. Затем ввести в сустав кислород — 50—80 см3 и таким же приемом вправить вывих мениска (ликвидировать блокировку).
После устранения блока конечность следует фиксировать гипсовой шиной сроком на 5—6 недель. За это время разорванный мениск может срастись, если его разрыв был в прикапсулярной зоне. В тех случаях, когда блокаду устранить не удается, показано оперативное лечение. Такое лечение является самым эффективным и в хроническом периоде.
Операция показана после первой повторной блокады. Больные с повреждением менисков в хроническом периоде должны направляться в ортопедо-травматологическое или хирургическое отделение для стационарного обследования и оперативного лечения.
Методика оперативного лечения
Операция при разрыве мениска проводится под внутрикостной, перидуральной анестезией или общим наркозом. Местное обезболивание малоэффективно. Лучшим доступом является парапателлярный разрез, который при показаниях можно легко расширить кверху и книзу. При этом удается хорошо осмотреть весь сустав и обнаружить изменения, сопутствующие разрыву мениска (хондропатия надколенника, гипертрофия крыловидной складки, разрывы крестовидных связок и др.). Наблюдаются различные виды повреждения мениска: продольный разрыв со смещением оторванной части в межмыщелковое пространство (разрыв по типу «ручки лейки»), такой же разрыв без смещения оторванной части, лос-кутообразныё разрывы рогов и тела, разволокнение или растяжение, поперечные разрывы тела менисков. Иссекать следует только оторванную часть мениска, а при патологической подвижности и разволокнении менисков следует иссекать мениск так, чтобы у капсулы оставалась узкая полоса хряща (мениска). При патологической подвижности обязательно следует укреплять или восстанавливать межменисковую связку.
Иссечение всего мениска по типу экстирпации производится только при отрывах его у капсулы сустава, дегенеративных или кистозных изменениях и размозжении всего мениска. В этих случаях мы производим пластику мениска, замещая удаленный мениск сухожильным трансплантатом в виде свободного лоскута или лоскута на ножке. Операция заканчивается фиксацией конечности гипсовой шиной под углом 150—160° сроком на 9—14 дней. Если в послеоперационном периоде в суставе появляется выпот, то показаны пункция сустава и удаление выпота. При пластике связок и менисков фиксация производится до 4 – 6 месяцев.
Большое значение в послеоперационном лечении имеет лечебная гимнастика. Она делится на 2 периода: 1-й период — до снятия гипсовой повязки (от 6 дней до 4 недель). Упражнения в виде «игры надколенником»; повороты в постели начинаются с 3 — 5-го дня после операции. В последующем назначаются движения конечности в тазобедренном суставе (сгибание, отведение и приведение); не снимая гипсовой повязки, разрешается ходить на костылях. Если срок фиксации большой, до 3 — 4 недель, то через 2 — 2,5 недели назначается умеренная нагрузка в виде подъема грузов (выпрямленной конечности в положении лежа на спине), начиная с 0,5 кг; к этому времени разрешается наступать на ногу.
Второй период — активная разработка движений в суставе. Он начинается после снятия гипсовой повязки и продолжается до восстановления полного объема движений. В этот период следует назначать физиотерапевтические процедуры (ванны, парафин, физиотерапия и т. п.)
Занятия спортом разрешаются после полного восстановления функции сустава и при отсутствии болевых ощущений во время движения и нагрузки сустава. В среднем этот срок равен 3 — 4 месяцам. В случае комбинированных поражений сроки восстановления спортивной трудоспособности значительно большие и определяются индивидуально.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Многие люди периодически страдают от болей в коленях. В этом нет ничего удивительного, ведь мы каждый день подвергаем наши колени большим нагрузкам.
Самой большой группой риска в этом вопросе являются спортсмены.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Но травма может возникнуть и у обычного человека, занимающегося активным отдыхом, при выполнении работы, связанной с физическими усилиями.
Колено является самым большим и функционально сложным суставом в нашем теле. Хоть коленный сустав и обладает большими размерами, он является достаточно уязвимым местом с точки зрения его строения. Чтобы понять почему, кратко опишем анатомию колена.
Анатомы под понятием колена подразумевают коленный сустав. Коленный сустав действительно является основной частью колена.
Но в формировании колена, как части ноги, принимают участие еще и мышцы бедра и голени, в основном их сухожилия.
В формировании коленного сустава участвуют мыщелки бедренной кости, верхняя суставная поверхность большеберцовой кости и надколенник. Смягчению толчков при движениях способствуют два мениска: медиальный и латеральный.
В основном движение при сгибании и разгибании ноги в коленном суставе происходит между мыщелками бедренной кости и менисками. Коленный сустав так же укрепляет целый ряд связок.
Обычно боль в колене при сгибании и разгибании связана с повреждением одной из его составляющих.
При серьезных поражениях коленного сустава может появляться припухлость и локальное повышение температуры.
Часто болит колено, в том числе и при сгибании, после травмы.
Травма может быть вызвана сильным ударом по колену, ударом о твердый предмет или падением. При травме сразу возникают проявления боли, появляется кровоподтек и отек.
Из-за отека происходит сдавливание нервных окончаний, что приводит к ощущению онемения или чувству покалывания в колене или голени.
Среди причин почему сильно болит колено при сгибании можно выделить следующие:
- Ревматоидный артрит — это системное аутоиммунное заболевание соединительной ткани, для которого характерно поражение суставов и дальнейшее развитие в них деструктивных изменений. На начальных стадиях боль в колене возникает только во время движения или сгибания, но в дальнейшем боль беспокоит человека и в покое. В области сустава возникает припухлость и покраснение. Для ревматоидного артрита характерна утренняя скованность, длящаяся не меньше часа.
- Подагрический артрит возникает из-за отложения солей мочевой кислоты в суставных и околосуставных тканях. Для него характерна острая, невыносимая боль в коленном суставе, усиливающаяся при малейших движениях или попытках смены положения.
- Артроз колена (гонартроз) является хроническим прогрессирующим деструктивным заболеванием коленного сустава, возникающий вследствие различных причин. Для гонартроза характерны боли механического характера, беспокоящие поначалу только при нагрузке на сустав. При осуществлении сгибания, боль может распространяться на голень и бедро. Пальпаторно определяется болезненность сустава, его уплотнение и ограничение в движении. На поздних стадиях возникает деформация сустава, его увеличение в объеме, суставная щель суживается. Если не провести своевременное лечение, человеку грозит инвалидизация.
- Тендинит – это воспалительный процесс связочного аппарата колена. Наиболее распространен среди спортсменов. Главным симптомом является боль, возникающая в передней области колена и только при физической нагрузке.
- Бурсит – это воспалительный процесс околосуставной сумки. Чаще всего бурсит развивается на фоне травм, частых механических повреждений сустава и инфекций. Боль возникает при осуществлении активных действий, вовлекающих в работу коленный сустав. Сустав краснеет, становится отечным и иногда значительно увеличивается в объеме.
- Болезнь Осгуда-Шлаттера – это остеохондропатия бугристости большеберцовой кости. Встречается обычно в подростковом возрасте у лиц мужского пола, активно занимающихся беговыми видами спорта. Для болезни характерна интенсивная боль в области колена и голени при осуществлении сгибания в коленном суставе. Обычно в состоянии покоя боли не возникают.
Иногда боль в коленном суставе может возникать вследствие воспаления седалищного нерва или при ущемлении подкожных ветвей нервов, например при ношении высоких узких сапог.
Причиной болевых ощущений при сгибании может быть рассекающий остеохондрит – заболевание, при котором происходит омертвение участка кости и его отторжение в суставную щель.
Для данного заболевания характерны боли постоянного, ноющего характера, локализованные по передней или передневнутренней поверхности коленного сустава.
Следующие острые повреждения также могут спровоцировать боль:
- травма менисков;
- разрыва связок и сухожилий;
- разрыва большеберцовой связки;
- перелом верхнего участка голени, нижней части бедренной кости, надколенника;
- вывих надколенника;
- вывих колена.
Различают несколько разных видов болей в коленном суставе:
- Внезапная боль характерна для свежих травм, блока сустава при повреждениях менисков, а также для внедрения костных элементов в мягкие ткани.
- Ноющая возникает в случае хронических процессов в суставе: воспалений, начальных стадий артроза либо сосудистых нарушений.
- Стреляющая характерна для воспалительных процессов с вовлечением нервных окончаний.
- Сильная бывает в случае ущемления нерва, блока при разрывах мениска и других острых травм.
- Постоянная характерна для спазмирования близлежащих мышц, фиброза капсулы, реактивного синовиита и невропатий.
- Пульсирующая возникает во время острых воспалительных процессов мягкий тканей, для начальных стадий ревматоидного артрита и сосудистых нарушений.
- Режущая указывает на разрыв мениска и блока соединения либо на защемление нерва.
- Тянущая характерна для различных стадий развития большинства патологий.
- Боль ниже колена возникает во время травм менисков, сухожилий и связок, переломов коленной чашечки и отслоения надкостницы.
- Боль выше колена указывает на коксартроз, проблемы с позвоночником и сосудистые нарушения.
- Растекающаяся боль характерна для ревматоидного артрита.
Наиболее распространенным методом диагностики является рентгенография. Проводят ее обычно в двух проекциях: прямой и боковой.
Обычно делают одномоментный прямой снимок обоих коленных суставов для сопоставления. В боковой проекции можно оценить функцию сустава, при максимальном разгибании оценивают соотношение оси бедра и голени.
Нередко врачи выполняют диагностическую пункцию сустава, полученную суставную жидкость отправляют на лабораторное исследование.
Также для уточнения диагноза назначают такие инструментальные методы исследования:
- магнитно-резонансная томография;
- ультрасонография;
- радионуклидная диагностика;
- артроскопия;
- термография.
Можно попытаться снять болевой синдром такими лекарственными средствами, как аспирин, ацетоминофен, напроксен, дексалгин.
При хронических болях можно носить специальные ортопедические стельки, помогающие перераспределить ваш вес. Но все же, лучше обратиться к врачу для диагностика заболевания на ранних стадиях.
Обязательным компонентом лечения, если сильно болит колено при сгибании является снижение нагрузки на сустав.
В периоды обострения больным показан строгий постельный режим. Обувь нужно носить мягкую и удобную.
Целями консервативного лечения являются:
- улучшение общей функциональной активности пораженной ноги;
- снижение боли;
- замедление процесса прогрессирования.
Консервативное лечение включает в себя применение противовоспалительных средств, хондропротекторов, обеспечивающих восстановление эластичности хрящевой ткани и ее механической целостности, местное лечение.
Местное лечение осуществляется путем аппликаций гелей, мазей, аэрозолей и компрессов.
Чаще всего выполняют артроскопическую операцию. При запущенных случаях проводят эндопротезирование сустава.
Если длительно не заниматься лечением недуга, возможна возникновение постоянных невыносимых болей, как следствие значительное ухудшение качества жизни, инвалидизация и потеря трудоспособности.
Чтобы не довести себя до такого состояния и оперативного лечения, необходимо своевременно обращаться к квалифицированному специалисту.
Спазм мышц бедра — болезненное сокращение, которое возникает во время физической нагрузки. Для того чтобы убрать этот дискомфорт, необходимо выяснить причину его возникновения.
Выделяют несколько факторов, которые напрямую или косвенно влияют на появление мышечного спазма. Наиболее распространенная причина возникновения этого явления — физические упражнения, которые выполняет человек. При этом спазматические боли могут возникать как во время, так и после тренировки.
К другим причинам относятся:
- Дегенеративные заболевания костной ткани. Спазм в бедренной области наблюдается из-за разрушения сустава или воспалительного процесса, возникающего в околосуставных или околокостных тканях.
- Обезвоживание организма. Это явление наблюдается в жаркую погоду, при недостаточном поступлении жидкости в организм. Но в этом случае, скорее всего, спазм будет затрагивать большую группу мышц по всему телу.
- Нарушение баланса таких минералов, как кальций, магний и калий. Их недостаток приводит к сбоям в работе вегетативной нервной системы, что также может спровоцировать появление спазма.
- Заболевания органов, расположенных в области малого таза.
- Посещение холодного бассейна.
Дополнительно на появление дискомфорта могут влиять: нехватка витаминов группы В, беременность (особенно поздние сроки), использование процедур с ботоксом.
Если у человека наблюдаются только единичные случаи появления мышечного спазма, то на это не следует обращать внимания. Достаточно лишь постараться самостоятельно справиться с дискомфортом. Когда спазм возникает регулярно, есть необходимость проконсультироваться с врачом.
В народе при спазме мышц часто звучит выражение «сводит ногу». Это достаточно неприятное напряжение, при котором человек испытывает резкую и интенсивную боль. Специалисты полагают, что если в спазм вовлечены приводящие мускулы, а также двуглавая мышца, то боль может быть нестерпимой. Чаще дискомфорт ощущается на задней поверхности и с внешней стороны бедра.
К дополнительным распространенным симптомам спазма бедра относятся:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Также спазм может сопровождаться онемением бедра. Длительность приступа варьируется от нескольких секунд до 15 минут.
Перед назначением лечения необходимо провести диагностику. Она заключается в осмотре пациента и разборе его жалоб. Такими проблемами занимаются 2 специалиста — невролог и ортопед. Пациенту нужно будет сообщить следующую информацию:
- имеются ли какие-либо заболевания опорно-двигательного аппарата, например остеохондроз;
- были ли травмы в прошлом;
- имела ли место интенсивная физическая нагрузка перед тем, как случился спазм мышцы.
Врач проведет необходимое обследование и по результатам диагноза назначит лечение, пропишет препараты.
Самостоятельно с дискомфортом в ноге можно справиться при помощи грелки, шерстяного шарфа и специальной мази. Для начала человеку необходимо успокоиться, дышать глубоко и ровно. Если спазм произошел в ночное время суток, необходимо постараться встать с кровати, чтобы восстановить циркуляцию крови. Затем необходимо потянуть пальцы больной ноги назад. В первые секунды это может усилить боль, но потом наступить облегчение. Можно помассировать конечность несильными поглаживающими или постукивающими движениями рук.
После этого можно растереть конечность любой согревающей мазью, не туго перевязать шерстяным шарфом и уложить на возвышение (для этой цели хорошо подойдет теплая грелка).
В дневное время, когда тонус мышц повышен, необходимо попытаться расслабить конечность, а затем выполнить несложные упражнения, которые постепенно нормализуют ситуацию. Если болезненные ощущения появились в положении стоя, то нужно сесть и попытаться вытянуть конечность. Боль должна отступить. Чтобы этого не повторялось в будущем, нужно ежедневно выполнять комплекс упражнений на растяжку:
- Положение стоя, ноги на ширине плеч. Левой рукой нужно упереться в стену или взяться за какую-нибудь опору. Правую ногу нужно согнуть в колене и отвести немного назад, взявшись правой рукой за кончики пальцев. Присев на левой ноге, правую необходимо тянуть назад как можно дальше.
- Сев на твердую поверхность, нужно прижать ноги, согнутые в коленях, к груди. Взявшись руками за пальцы стоп, нужно медленно вытягивать ноги вперед, не отрывая колени от груди.
Главное — не переусердствовать с физическими упражнениями. Нагрузку на приводящие мышцы следует распределять постепенно.
Что делать в ситуации, когда сводит ногу, решать только самому человеку. Но если дискомфорт повторяется регулярно, то необходимо записаться на прием к врачу. Только после медицинского осмотра можно установить точную причину возникновения этих ощущений, а при наличии заболеваний — начать своевременное лечение.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Каждый человек знаком с чувством напряжения или боли в мышцах ног. И это неудивительно, ведь такие ощущения могут быть вызваны физиологическими причинами. Но если боль и тяжесть чувствуется длительное время, вы не можете вспомнить, что могло стать их причиной, это может говорить о наличии какого-то заболевания. Чем может быть вызвана боль в мышцах ног? Какое лечение может понадобиться? Что делать, чтобы снять дискомфорт?
Боль в мышцах ног может появиться и у здорового человека, если он недавно занимался каким-то видом деятельности, при котором нагрузка на ноги была необычно большой. Например, у нетренированного человека будут болеть ноги после первых занятий в спортзале, пробежки или длительного похода. При ходьбе или другой нагрузке на следующий день дискомфорт усиливается. Но неприятные ощущения могут возникнуть и по другой причине.
Несколько признаков того, что следует обратиться к врачу:
- Боли в мышцах ног постоянные или возникают регулярно.
- Нет известных причин, которые могли бы спровоцировать дискомфорт и напряжение.
- Боль резкая, стреляющая, её невозможно терпеть, чтобы снять, хоть на время, приходится применять болеутоляющие препараты.
- В области болезненности появились изменения на коже или стали более выразительными сосуды.
Ниже рассмотрены наиболее распространённые причины, которые могут вызывать боль в мышцах ног выше колена.
Сосуды ответственны за кровоснабжение и питание всех тканей. При любых нарушениях кровотока особенно сильно страдает мышечная ткань. Это связано с тем, что в результате двигательной активности (при ходьбе, беге) в ней образуются метаболиты, которые должны регулярно выводиться. Если этот процесс нарушен, они накапливаются в мышце, что вызывает повышенное напряжение и болезненность.
Сосудистые заболевания, наличие которых сказывается на состоянии нижних конечностей:
- Атеросклероз. Это заболевание развивается при повышенном содержании в крови холестерина. На стенках сосудов накапливаются бляшки, которые могут в итоге даже перекрыть сосуд, после чего нарушается кровоснабжение того участка тела, куда он нёс кровь. Клетки находятся в состоянии кислородного голодания, нарушается их функционирование, что может вызвать болевые ощущения. В тяжелых случаях развивается некроз, или отмирание участка мышцы.
- Варикоз. При этом заболевании вены расширены, их стенки ослаблены и растянуты, поверхность неровная, с выпуклостями. Из-за этого уменьшается скорость оттока крови из нижних конечностей, ноги отекают, особенно под вечер, быстро устают при ходьбе. Характерно ощущение боли и напряжения и в области сосудов, и в прилегающих мышцах за счёт нарушения их питания. По этой же причине при варикозе часто наблюдаются ночные судороги.
- Тромбофлебит. Эта патология возникает при хронической форме варикоза. На стенках воспаленных вен легко образуются тромбы, которые могут частично или полностью перекрывать сосуды, особенно мелкие, куда они попадают с током крови. Это вызывает резкое кислородное голодание участка мышцы, или даже её некроз, что чувствуется как резкая, внезапно возникшая боль.
Кроме перечисленных выше болезней, есть ещё одна особенность сосудов, которая может вызывать боли в мышцах ног. Иногда тонус сосудов резко меняется, когда повышенная двигательная активность сменяется на покой. В итоге нарушается отток крови, и возникают судороги. Больше всего это характерно для растущего организма, но может наблюдаться и у взрослых людей. В таком случае боль возникает резко, спонтанно, чаще ночью или под утро. Болит очень сильно, при массировании ноги напряжение снимается постепенно.
Нередкой причиной того, что болят мышцы ног, становится какое-то заболевание суставов. Имеет значение состояние и ближайших суставов, например, коленного или заболевание тазобедренного сустава, и позвоночного столба, в частности поясничного отдела.
При заболеваниях позвоночника возможно ущемление нервов, например, защемление седалищного нерва. Тогда тянут и болят не только ноги выше колен, но и ягодицы. Болезненность нередко выражена только с одной стороны. Боль при этом резкая, стреляющая, может быть постоянной или возникать время от времени. Если не лечить позвоночник, такие ощущения будут появляться всё чаще.
Состояние суставов ног может провоцировать боль в мышцах ног при воспалительном процессе в околосуставной сумке – бурсите. При этом возможна иррадиация боли из сустава в мышечную ткань ноги или ягодицы, или же боль вследствие распространения на неё воспалительного процесса. При ходьбе неприятные ощущения могут усиливаться.
Это наиболее распространённые причины того, почему ноют или болят мышцы ног выше колена. Травмы могут возникать вследствие ударов, резких движений, постоянной чрезмерной нагрузки. В зависимости от характера повреждения боль выше колена может быть острой, ноющей, очень сильной или терпимой. Если травмирована именно мышца, при ходьбе дискомфорт значительно возрастает.
Если болезненность после удара или другого травмирующего события не проходит в течение нескольких дней, присутствует отёчность, это может говорить о разрыве мышечных волокон.
Обязательно покажите пострадавшую конечность травматологу, чтобы он мог подобрать подходящее лечение и сказать, что следует делать дальше.
Термин «миозит» объединяет целую группу заболеваний, при которых в мышечной ткани возникает очаг воспаления. Поражение может быть локальным или общим. Причины, почему оно возникло, могут быть самыми разными.
Чаще всего это местное воспаление вследствие травмы, переохлаждения нижней конечности или значительной перегрузки. Реже воспаление вызывается системными или аутоиммунными нарушениями, наследственными заболеваниями, заражением грибками или паразитами, или является осложнением инфекционных болезней.
При миозите поражённая мышца болит, может возникнуть гиперемия кожи в соответствующем участке. При острых формах боль в мышцах ног сильно выражена, может требоваться постоянное обезболивание, а при хронических вариантах течения может быть ноющей. Усиливается при попытках движения или при осмотре с помощью пальпации. Может повыситься температура тела.
При формах миозита, характеризующихся хроническим течением, может не быть никаких симптомов, только незначительная ноющая боль. Но если не начать лечение вовремя, воспалительный процесс приведёт к необратимым изменениям и потере функций поражённой мышечной ткани.
Ишиас – это воспаление седалищного нерва. Чаще всего развивается вследствие переохлаждения или сдавливания нерва позвоночной грыжей или деформировавшимся позвонком.
Если развилось такое воспаление, обычно пациенты жалуются на то, что болят ягодицы и мышцы ног выше колен. Боль в мышцах ног в таком случае обычно резкая, стреляющая, может быть постоянной или возникать время от времени.
Методы лечения боли в мышцах ног подбираются соответственно поставленному диагнозу. В настоящее время для каждой болезни подобран алгоритм лечения, согласно которому назначаются медикаменты и другие способы медицинской помощи. Но самым первым шагом должна быть правильная диагностика, определение того, какая болезнь вызвала симптоматику.
Возможные варианты, как лечить боли в мышцах ног:
- Местное воздействие непосредственно на поражённый участок или через кожу. Применяются противовоспалительные, обезболивающие, согревающие мази, обработка антибиотиками, противогрибковыми или антибактериальными средствами.
- Системное лечение, приём таблеток или курс инъекций.
- Анальгетики внутрь или в виде мазей или компрессов.
- Оперативное вмешательство.
- Массаж, физиотерапевтические процедуры.
В большинстве случаев снять боль выше колена или в области ягодиц можно и в домашних условиях. Но для этого тоже нужно её причины, чтобы знать, что именно нужно делать, и не навредить. Например, при судорогах снять неприятные ощущения можно массажем, растираниями, а при варикозе нужно просто обеспечить покой, приподнять ноги выше уровня тела.
Причиной боли в мышцах ног зачастую становятся причины, которые легко устранить, если вовремя обратиться за медицинской помощью и начать лечение. Поэтому, если чувствуете, что часто тянут мышцы, болят ноги выше колена или ягодицы, даже если боль ноющая, а не острая, обязательно покажитесь врачу, чтобы узнать, как её лечить.
источник
В этой публикации поговорим про виновницу поверхностной режущей и колющей боли по внутренней поверхности бедра и коленного сустава — про портняжную мышцу.
Портняжная мышца (на латыни musculus sartorius) — самая длинная мышца туловища.
Средняя длина её волокон составляет 43,5 сантиметра. Вверху она прикрепляется к передней верхней подвздошной ости, опускается вниз наискось по передней поверхности бедра, переходя на внутреннюю и прикрепляется снизу сухожилием к бугристости большеберцовой кости спереди от мест прикрепления сухожилий тонкой и полусухожильной мышц.
Портняжная мышца вместе с подвздошно-поясничной мышцей и напрягателем широкой фасции участвует в сгибании тазобедренного сустава.
При фиксированных бёдрах портняжная мышца способствует наклону таза вперёд.
Вместе с короткой головкой двуглавой мышцы бедра портняжная мышца выполняет сгибание в коленном суставе.
Портняжная мышца принимает участие в отведении бедра.
Вместе с медиальной широкой мышцей бедр, тонкой и полусухожильной мышцами, портняжная мышца стабилизирует колено в медиальном (внутреннем направлении), предотвращая вальгусный наклон, например, при выполнении балансов на одной ноге.
Портняжная мышца принимает участие во вращении бедра наружу и голени внутрь.
Агонистами по сгибанию бедра (т.е. помощниками по выполнению функции) для портняжной мышцы являются подвздошно-поясничная мышца, прямая мышца бедра, грушевидная мышца и напрягатель широкой фасции.
Агонистами в отведении бедра для портняжной мышцы являются средняя и малая ягодичные мышцы, грушевидная мышца и напрягатель широкой фасции.
Боль, исходящая из триггерных точек портняжной мышцы распространяется вверх и вниз по внутренней поверхности бедра и колена, но не во внутрь коленного сустава.
Кроме отражённой боли, напряжённая мышца может провоцировать ущемление латерального кожного нерва в месте своего верхнего прикрепления, что может сопровождаться жгучей болью по ходу нерва, уходящей вниз по передне-наружной поверхности бедра вплоть до коленного сустава.
Боль, отражённую от нижних триггерных точек можно спутать с болью, исходящей из триггеров в медиальной широкой мышце бедра, однако болевые ощущения, отражённые от портняжной мышцы носят более поверхностный характер, чем глубокие боли в области коленного сустава, провоцируемые медиальной широкой мышцей.
Триггерные точки в портняжной мышце практически не встречаются как изолированный синдром единичной мышцы и чаще всего сочетаются с поражением подвздошно-поясничной мышцы, прямой мышцы бедра, грушевидной мышцы, напрягателя широкой фасции, малой и средней ягодичных мышц. Также триггеры могут образоваться в мышцах-антагонистах, то есть в приводящей группе мышц бедра.
Длительное существование триггерных точек в портняжной мышце может провоцировать избыточная пронация стопы, которая характерна для структурной деформации стопы Morton.
Возникновению триггеров также могут способствовать острые и хронические перегрузки мышцы.
Портняжная мышца чрезвычайно активна во время езды на велосипеде, прыжков, игры в волейбол, баскетбол. Переутомление мышцы в этих и иных формах активности могут спровоцировать описанные выше болевые ощущения.
Для устранения триггерных точек примите положение лёжа и выполните в течение нескольких минут прокатывание внутренней поверхности бедра на массажном ролле без вибрации или с вибрацией.
Затем возьмите большой массажный мяч, найдите уплотнённую и болезненную область триггерной точки и воздействуйте на неё от 20 секунд до 1-2 минут. Затем повторите в течение нескольких минут прокатку внутренней поверхности бедра на массажном ролле. После этого мышцу нужно протянуть.
Т.к. основными функциями портняжной мышцы является сгибание тазобедренного сустава, отведение бедра и его вращение наружу, то упражнения, при которых будет происходить разгибание в тазобедренном суставе, приведение бедра и внутренняя ротация буду способствовать вытяжению musculus sartorius.
Выполните доступное для вас на сегодня упражнение и зафиксируйте его в течение 1-2 минут, осуществляя вытяжение портняжной мышцы.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Коленный сустав – самый большой и сложный по своему строению в человеческом организме, его анатомия чрезвычайно сложна, ведь он должен не только выдерживать вес тела всего владельца, но и позволять ему совершать самые разнообразные движения: от танцевальных па до позы лотоса в йоге.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Такое сложное строение, обилие связок, мышц, нервных окончаний и кровеносных сосудов делает колено очень уязвимым перед различными заболеваниями и повреждениями. Одной из самых частых причин инвалидности становятся травмы именного этого сустава.
Он состоит из следующих образований:
- кости – бедренная кость, большеберцовая кость и надколенник,
- мышцы,
- нервные окончания и кровеносные сосуды,
- мениски,
- крестообразные связки.
Коленный сустав по своему строению близок к шарнирным суставам Это позволяет не только сгибать и разгибать голень, но и совершать пронацию (вращение вовнутрь) и супинацию (движение кнаружи), поворачивая кости голени.
Также при сгибании связки расслабляются, и это дает возможность не только поворачивать голень, но и совершать вращательные и круговые движения.
Коленный сустав состоит из бедренной и большеберцовой кости, эти трубчатые кости, соединены между собой системой связок и мышц, кроме того, в верхней части колена находится округлая кость – надколенник или коленная чашечка.
Бедренная кость заканчивается двумя шарообразными образованиями – бедренными мыщелками и вместе с плоской поверхностью большеберцовой кости образуют соединение – большеберцовое плато.
Надколенник прикреплен к основным костям связками, находится спереди коленной чашечки. Его движения обеспечиваются скольжением по специальным желобам м бедерных мыщелках – паллофеморальному углублению. Все 3 поверхности покрыты толстым слоем хрящевой ткани, ее толщина достигает 5-6 мм, что обеспечивает амортизацию и уменьшение терния при движении.
Основными связками, вместе с костями, составляющими устройство коленного сустава, являются крестообразные. Кроме них, по бокам расположены боковые коллатеральные связки – медиальная и латеральная. Внутри находятся самые мощные соединительнотканные образования – крестообразные связки. Передняя крестообразная связка соединяет бедренную кость и переднюю поверхность большеберцовой кости. Она препятствует смещению большеберцовой кости вперед при движении.
То же самое выполняет задняя крестообразная связка, не давая большеберцовой кости, сместиться кзади от бедерной. Связки обеспечивают соединение костей при движении и помогают удерживать его, разрыв связок приводит к невозможности совершать произвольные движения и опираться на поврежденную ногу.
Кроме связок, в коленном суставе находятся еще два соединительнотканных образования, разделяющие хрящевые поверхности бедренной и большеберцовой кости – мениски, которые имеют очень большое значение для его нормального функционирования.
Мениски часто называют хрящами, но по своему строению они ближе к связкам. Мениски представляют собой округлые пластинки соединительной ткани, находящиеся между бедренной костью и большеберцовым плато. Они помогают правильно распределить вес тела человека, перенося его на большую поверхность и, кроме этого, стабилизируют весь коленный сустав.
Их важность для нормального функционирования сустава легко понять, рассматривая строение колена человека – фото дает возможность увидеть мениски, расположенные между шарообразным эпифизом бедренной кости (нижней частью) и плоской поверхностью большеберцовой кости.
Мышцы, расположенные вокруг сустава и обеспечивающие его работу, можно разделить на три основные группы:
- передняя группа мышц – сгибатели бедра – четырехглавая и портняжная мышцы,
- задняя группа – разгибатели – двуглавая мышца, полуперепончатая и полусухожильные мышцы,
- медиальная (внутренняя) группа – приводящие бедро мышцы – тонкая и большая приводящая мышцы.
- Одной из самых мощных мышц в теле человека является четырехглавая. Она делится на 4 самостоятельных мышцы, располагается на передней поверхности бедренной кости и прикрепляется к наколеннику. Там сухожилие мышцы превращается в связку и соединяется с бугристостью большеберцовой кости. Промежуточная мышца, одна из ответвлений четырехглавой мышцы, кроме того, присоединяется к капсуле колена и образует мышцу колена. Сокращение этой мышцы способствует разгибанию голени и сгибанию бедра.
- Портняжная мышца также входит в состав мышц коленного сустава. Она начинается от передней подвздошной оси, пересекает поверхность бедренной кости и по внутренней поверхности направляется к колену. Там она огибает его с внутренней стороны и прикрепляется к бугристости большеберцовой кости. Эта мышца является двусоставной и благодаря этому участвует в сгибании и бедра и голени, а также в движении голени внутрь и кнаружи.
- Тонкая мышца – начинается от лобкового сочленения, спускается вниз и прикрепляется к коленному суставу. Она помогает приведению бедра и сгибанию голени.
Кроме этих мышц через коленный сустав проходят сухожилия двуглавой мышцы бедра, посухожильной, полуперепончатой и подколенной мышц. Они обеспечивают приводящие и отводящие движения голени. Подколенная мышца находится непосредственно сзади колена и помогает при сгибании и вращении вовнутрь.
Коленный сустав иннервируется ветвями седалищного нерва, который разделяется на несколько частей и иннервирует голень, стопу и колено. Непосредственно коленный сустав иннервируется подколенным нервом, он располагается сзади него, и делится на большеберцовую и малоберцовую ветви.
Большеберцовый нерв располагается на задней поверхности голени, а малоберцовый – спереди. Они обеспечивают чувствительную и двигательную иннервацию голени.
Кровоснабжение коленного сустава осуществляются с помощью подколенных артерий и вен, чей ход повторяет ход нервных окончаний.
В зависимости от того, какая из составляющих колена повреждена, происходит и классификация травм, заболеваний и патологий. Это могут быть:
- вывихи,
- переломы костей, окружающих сустав,
- воспалительные и дистрофические заболевания,
- повреждения тканей, находящихся внутри и около сустава, то есть хрящей, капсул, связок, а также жировой ткани.
Каждый день человек выполняет огромное количество движений ногами, руками, головой, а также много ходит. Ноги испытывают постоянную нагрузку и часто получают травмы.
Часто к врачу приходят люди, сообщающие, что болит коленный сустав. Пациенты не знают, что делать в такой ситуации, какое лечение необходимо. Более того, не каждый человек может вовремя сориентироваться и определить правильно, какой врач лечит коленный сустав.
Коленный сустав подвергается травмам очень часто. Такая негативная статистика объясняется тем, что на колено часто падают, и оно имеет сложное анатомическое строение.
В группе риска находятся спортсмены, люди с ожирением, а также работники, которые часто переносят тяжести.
Коленный сустав один из крупных суставов тела, он соединяет в себе три кости: большую, малую берцовые и бедренную. Хрящевая прослойка в форме полумесяца, называется «мениск», она служит для:
- смягчения толчков при разгибании/сгибании,
- амортизации,
- снижения нагрузки на позвоночник,
Помимо этого, кости колена соединяются с помощью прикрепленных мышц, сухожилий и связок, покрытых коленной чашечкой. Именно такая структура обеспечивает сгибательную и подвижную функцию колена. Все элементы сочленения колена в равной степени подвержены травмам.
Когда болит колено, это существенно затрудняет выполнение привычных действий. Если у болей изнуряющий и продолжительный характер, и они не проходят ни днем, ни ночью, то врач необходим.
Коленный сустав болит по самым разным причинам, кроме этого дискомфортные ощущения могут быть разного характера и интенсивности.
К самым распространенным причинам боли в коленном суставе относят:
- Слишком большая нагрузка на колено,
- Деформация сустава,
- Разрыв мениска,
- Механические повреждения: трещины, ушибы, переломы, травмы,
- Воспалительные заболевания: артрозы, артриты,
- Разрыв заднего рога мениска коленного сустава.
Каждый решает сам, стоит ли идти к врачу, если имеются вышеперечисленные явления. Однако, лучше всего не затягивать с этим визитом. Важно разобраться к какому именно врачу следует обращаться.
Иногда боль в коленном суставе появляется эпизодично, нет угроз здоровью и потенциальных неудобств. Причины кратковременного появления боли – неудобная одежда или поза. В этих случаях нужно убрать неудобство и понаблюдать за своим состоянием некоторое время, при этом, не обращаясь к врачу, который лечит коленные суставы.
На следующие признаки нужно обращать внимание в любом случае:
- Боль появляется ежедневно после рабочего дня,
- Боль начинается при разгибании или сгибании коленного сустава, а также при ходьбе, поворотах, беге и покое,
- Нарушается двигательная способность,
- Появляется покраснение и отек, температура сустава повышается,
- На суставе есть наросты, он выпирает, набухает, деформируется,
- Температура тела повышается, возникает лихорадка и озноб,
- Перед возникновением боли, человек получил травму.
Необходимо отметить, что если у человека есть хотя бы один симптом из перечня выше, то обращаться к врачу стоит незамедлительно, поскольку требуется лечение.
Боль может возникать лишь при некоторых условиях, быть разной силы в зависимости от определенных факторов. От того, как себя проявляет боль, зависит лечение и диагноз.
- При разгибании и сгибании колена,
- В процесс присаживания на корточки,
- В спокойном состоянии,
- Только при резких движениях – беге или прыжке.
- Болит колено при ходьбе.
Дискомфорт может сопровождаться:
- Пульсацией и прострелами,
- Судорогами и хрустом коленного сустава,
- Онемением и покалыванием,
- Обширной гематомой,
- Посинением кожи,
- Наружными и внутренними кровотечениями.
Если болит колено, то вне зависимости от условий ее возникновения (в спокойном состоянии, во время движения, при разгибании и т.д.), важно обращаться к врачу и не решать проблему самостоятельно, чтобы не получить необратимые осложнения.
Профиль врача, к которому человек обращается для лечения колена, определяет тем, что стало причиной дискомфорта. В большинстве случаев сустав лечит:
- Остеопат – врач, который лечит проблемы неправильной осанки, которая повлекла боль в конечностях. Если болят коленные суставы вследствие спазма мышц, сухожилий или связок, то остеопат решит проблему.
- Ортопед – врач, лечащий проблемы коленных сочленений, которые появились вследствие неправильно развитой стопы, то есть при плоскостопии или косолапости. Также боль появляется из-за недоразвитости суставов (дисплазии) или деформации.
- Мануальный терапевт продолжает начатое другими врачами. Такой врач применяет различные варианты лечебного массажа для лечения заболеваний позвоночника, связок и суставов. Массаж может применяться и в профилактических целях.
- Невропатолог – врач, который лечит сочленение при неврологических нарушениях.
- Терапевт исключает возможные заболевания, ставит определенный диагноз, назначает правильное лечение. Если возникает необходимость, врач направляет человека к узкоспециализированным врачам.
- Травматолог лечит нижние конечности, если они болят вследствие растяжений, травм, ушибов, переломов и других нарушений. Врач разбирается в причинах болей ног при сгибании и разгибании, в том, почему возникает хруст и снижение мышечной силы ног. В компетенцию этого врача входит наложение лонгеты и гипса при разнообразных переломах и трещинах.
- Хирург это врач, к которому нужно обратиться, если у вышеперечисленных специалистов лечение не принесло результатов. Хирургическое вмешательство может осуществляться при сшивании мениска, замене коленного сустава и введении хондропротекторов.
Дискомфортные ощущения в коленях при разгибании и разгибании совсем не безобидное явление, их нельзя игнорировать и пускать проблему на самотек.
Коленное сочленение является наиболее травмоопасным местом человеческого тела, более того, оно и самое подвижное. С поврежденной конечностью человек никак не сможет вести нормальную полноценную жизнь, поскольку этот дефект будет существенно ограничивать движения.
На вопрос, к какому врачу следует обратиться при болях в колене, можно ответить таким образом: обращаться сначала всегда лучше к терапевту. Этот врач профессионально разберется в причинах и диагнозе. Часто терапевт никуда далее не направляет пациента, а сам назначает лечение. В других случаях терапевт направляет пациента к врачу более узкой специализации, например, к ревматологу.
Если болевой синдром начинается спонтанно, во время ношения тесной обуви или одежды, неудачном повороте тела, и проходит быстро, то, скорее всего, нет причин для беспокойства.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если дискомфортные ощущения появляются при разгибании и сгибании колена, особенно в спокойном состоянии ног, то это достоверный и характерный симптом воспаления связок и тканей. В этом случае не обойтись без квалифицированного лечения, о чем и говорят специалисты в видео в этой статье.
источник