Считается, что артроз коленного сустава — удел взрослых людей в возрасте за 40 лет. Однако суждение это неверно, поскольку данное заболевание может развиться и у молодых людей. В молодом возрасте артрозом коленного сустава чаще страдают парни. И вполне закономерно, что наряду с вопросами относительно лечения болезни их заботит вопрос и о том, берут ли в армию с артрозом. Однозначно ответить на этот вопрос нельзя, поскольку все зависит от стадии заболевания, тяжести протекания и степени поражения сустава.
Артроз — это заболевание, которое характеризуется разрушительным процессом в области суставов. Среди всех разновидностей артрозов именно разрушение коленных суставов врачи считают наиболее распространенным. Данную разновидность артроза называют еще гонартрозом. Как правило, данной болезни подвержены взрослые люди в возрасте 40 лет и выше. Среди пациентов с таким диагнозом больше женщин. Тем не менее и более молодые люди тоже подвержены этому заболеванию. Среди молодых пациентов большую часть составляют люди, которые профессионально занимаются спортом, особенно тяжелыми видами — атлетикой, бегом, прыжками.
Для заболевания характерны следующие симптомы, на которые обязательно нужно обратить внимание:
- болезненные ощущения, которые наблюдаются даже при малейшей физической нагрузке на коленный и тазобедренный суставы;
- боль проходит, если пораженный сустав находится в состоянии покоя;
- учащение болевых ощущений, что вынуждает человека давать все больше покоя и отдыха больной конечности;
- со временем боли возникают по ночам;
- пораженный сустав реагирует на изменения погоды («крутит»);
- нарушается подвижность пораженного сустава, что сопровождается затрудненным процессом сгибания и разгибания конечности;
- наблюдаются изменения самого сустава, выраженность которых зависит от стадии заболевания.
С течением времени эти симптомы все более усугубляются. Поэтому очень важно при обнаружении первых, едва заметных признаков воспаления коленного сустава обратиться к врачу. Чем раньше выявлено заболевание, тем эффективнее и быстрее его можно излечить, не допустив деформации колена и других осложнений.
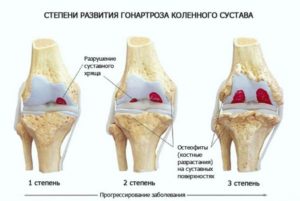
Врачи выделяют 3 стадии заболевания. Однако принято отдельно выделять самую начальную стадию развития болезни, по которой диагностировать артроз крайне сложно, поскольку даже рентген не показывает каких-либо нарушений и отклонений от нормы. Для начальной стадии характерна лишь незначительная отечность в области сустава. Но этот симптом так слабо выражен, что пациенты не обращают на него должного внимания. Однако со временем симптоматика становится более выраженной и разнообразной, а картина заболевания становится более ясной.
- Артроз 1 степени. Для данной стадии характерны изменения в области хряща. При этом ухудшается его эластичность, что приводит к повышенному трению поверхностей сустава. Со временем наблюдается образование трещинок на поверхности хряща. Кроме того, появляется небольшая отечность в области колена. Болезненные ощущения у больных артрозом 1 степени преходящие, но вместе с тем они ярко выражены.
- Артроз 2 степени. На второй стадии заболевания усиливается симптоматика, характерная для болезни в 1 степени, и появляются новые. Так, суставные кости еще больше начинают давить друг на друга. Хрящ почти полностью изнашивается, его практически нет. Болезненные ощущения становятся очень интенсивными и частыми, возникают даже при самой незначительной физической нагрузке на нижние конечности. Начинаются проблемы с подвижностью, которые сопровождаются затрудненным процессом сгибания и разгибания конечности в колене. При этом колено сильно хрустит.
- Артроз 3 степени. Это последняя стадия развития заболевания. Для нее характерна полная деформация коленного сустава. При этом отсутствует суставная щель. Боли донимают пациента даже тогда, когда на больную конечность не оказывается никакой физической нагрузки, движения сильно ограничены.
Если пациент обратится за врачебной помощью на ранних стадиях развития болезни, ее можно излечить эффективно и достаточно быстро. Однако если дотянуть до последней стадии, то не обойтись без сложного оперативного вмешательства.
Артроз не возникает на ровном месте. Как и любой другой патологический процесс, он имеет свои причины. Наиболее распространенные из них следующие:
- Лишний вес. Врачи констатируют, что ожирение увеличивает подверженность человека развитию артроза в 3 раза. Это объясняется повышенным воздействием на хрящевую поверхность, которая очень хрупкая и тонкая.
- Чрезмерные физически нагрузки. В данном случае речь идет о профессиональных спортсменах. Нередко артроз является их профессиональным заболеванием, поскольку суставы сильно изнашиваются и деформируются в результате постоянных агрессивных нагрузок.
- Неправильный образ жизни. В частности, курение и злоупотребление алкоголем, которые негативно влияют на сосуды и артерии, варикозное расширение вен тоже повышают риск заболеть артрозом.
Как правило, страдают именно колени, поскольку на них приходится основная нагрузка, и именно они выдерживают вес тела человека. При этом наиболее слабое звено — это именно суставы.
Врачи выделяют ряд причин, по которым у молодого человека, которого призывают в армию, может быть артроз. К ним относят, как правило, такие:
- травмы: растяжение связок, сложные переломы костей конечности, вывихи;
- спортивная карьера, особенно в футболе, хоккее, тяжелой атлетике;
- перенесенные воспалительные процессы с осложнениями;
- дисплазия суставов, то есть врожденная патология физиологии суставов.
Многих молодых людей, у которых имеется артроз 1 или 2 степени, интересует, берут ли в армию с подобным диагнозом (при заболевании в 3 степени, конечно, ни о какой службе в армии речь не идет). Возьмут ли призывника с подобной проблемой в армию или нет, зависит от многих параметров. В частности, от степени заболевания и тяжести его протекания, от сопутствующих заболеваний и степени поражения сустава. В любом случае молодых людей с подозрением на артроз направляют на рентгенологическое обследование, чтобы получить ясную картину заболевания.
Рентгеновский снимок позволяет оценить состояние сустава: имеются ли остеофиты, то есть костные разрастания, сужена ли межсуставная щель. Далее призывник проходит обследование у ревматолога, травматолога. На основании снимка и личного осмотра врач определяет степень деформации сустава, высчитывает углы отклонения от нормального положения кости. На основании заключений врачей впоследствии решается вопрос о том, брать ли такого призывника в армию или нет.
Для того чтобы вынести вердикт о годности или негодности призывника, созывают специальную медицинскую комиссию, которая и делает заключение. Итак, на что обращают внимание врачи в первую очередь:
- Степень артроза.
- Сопутствующие заболевания: плоскостопие, кифоз и др. Обычно молодых людей не призывают в армию при наличии артроза коленных суставов и суставов среднего отдела стопы и при плоскостопии в 3 стадии развития. Эти патологии сопровождаются интенсивными болевыми ощущениями и экзостозами.
- Характер протекания артроза. Заболевание во 2 и 3 степенях сопровождается болями, плохой подвижностью и изношенностью суставов, что делает невозможной службу в армии.
- Наличие и выраженность деформаций суставов. Особенно это касается артроза 2 и 3 степени.
- Степень изношенности хряща. Кроме того, играет роль и состояние суставной щели. Если она сильно сужена, это является показанием для снятия молодого человека с учета в военкомате.
Таким образом, однозначно ответить, берут ли в армию призывников с артрозом, невозможно. Кроме медицинской экспертизы, в военкоматах прибегают к Положению о военно-врачебной экспертизе, а именно к Расписанию болезней. Этот документ представляет собой перечень заболеваний, при наличии которых призывника могут отозвать от службы в армии или дать ему отсрочку. В списке Расписания болезней представлен и артроз. При этом указаны именно те случаи, когда по причине артроза призывника могут списать с воинского учета:
- Артроз 2 степени. Если имеются остеофиты размером более 1 мм и сужение суставной щели более чем на 50%, деформация сустава и субхондральный остеосклероз, то призывника не берут в армию. Однако в личном деле все-таки ставят пометку «годен».
- Артроз 3 степени. На этой стадии наблюдаются ярко выраженные наросты (остеофиты) и деформация сустава, суставная щель отсутствует. В армию с таким диагнозом призывников не берут.
Что касается артроза 1 степени, то в этом случае молодых людей с воинского учета не списывают, то есть они считаются годными для службы в армии. При этом, как правило, присваивают категорию В.
источник
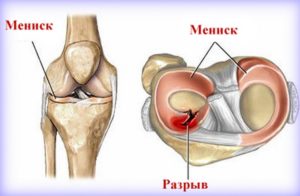
Разрыв коленного мениска – это патология, требующая особенного внимания призывников. Многие молодые парни должны знать, берут ли в армию с разрывом мениска или удается получить гарантированное освобождение от армейской службы. Патология тяжелой формы гарантирует избавление от необходимости службы в армии.
Далеко не каждый менисковый разрыв гарантирует освобождение от призыва на армейскую службу. Парень должен знать особенности патологии, так как повреждение и удаление мениска по-разному влияет на состояние здоровья и дальнейшую жизнь.
Мениск представляет собой эластичную хрящевую прослойку в коленях, необходимую для снижения ударных нагрузок на коленные суставы, уменьшение трения при движении. Тяжелая травма грозит ограничением подвижности коленного сустава и полным обездвиживанием. В большинстве ситуаций после оперативного удаления хрящевой прослойки можно по-прежнему вести активный образ жизни.
Разрыв мениска – это одна из самых распространенных травм коленного сустава. Патологии обычно подвержены спортсмены. Правильное проведение реабилитации позволяет вернуться к прежнему образу жизни практически сразу, так как на первый день после хирургического вмешательства можно ходить, а через месяц функции колен полностью восстанавливаются. Самое важное – это учитывать состояние здоровья юноши на момент проведения призыва в армию.
В тех ситуациях, когда парень травмировал колено перед или во время призыва, допускается 6-месячная отсрочка. Право на освобождение от армии закреплено статьей 85-ой Расписания болезней. Отсрочка предоставляется для проведения лечения: медикаментозный курс, операция, реабилитационный период. Основной задачей является восстановление функциональности колен.
После завершения реабилитационного периода проводится комплексное обследование парня. Члены военно-врачебной комиссии принимают решение о призыве, ориентируясь на состояние здоровья парня.
Удаление мениска грозит развитием гонартроза. Травма хрящевой ткани не рассматривается Положением о военно-врачебной экспертизе, поэтому парень может быть по-прежнему привлечен в армию. Однако артроз колен – это повод для последующего зачисления в запас. Наибольшие риски связаны с деформированным артрозом, при котором ширина суставной щели увеличивается до 2 – 4 миллиметров.
Травма колен грозит нестабильностью сустава. Такое осложнение обусловлено неправильным лечением или отказом от обращения к врачам.
К освобождению от армии приводят следующие причины:
- нестабильность колен 2 – 3 степени;
- нестабильность с вывихами менее 3-х раз в год;
- нестабильность колен, диагностируемая специальными способами.
Если после травмы коленного мениска прошло достаточно времени и юноша реабилитировался, его могут брать на службу. Для службы в армии требуется полное излечение разрыва мениска.
Для получения военного билета потребуются медицинские документы, подтверждающие возможность зачисления в запас без службы в армии. Члены медкомиссии должны получить и изучить актуальную медицинскую карту с записями, подтверждающими обращение к травматологу, хирургу.
При развитии гонартроза потребуется предъявить снимки рентгена, КТ, МРТ. Основная задача – это подтверждение непризывного диагноза.
Нестабильность колен подтверждается рентгеновскими снимками или лучевой диагностикой.
Рассматриваются следующие серьезные повреждения:
- отрыв суставной губы;
- дефект суставной поверхности;
- дефект головки;
- смещение суставов колен.
Перед принятием окончательного решения призывник проходит дополнительное обследование от военкомата. После дополнительной диагностики принимается окончательное решение.
Как уже удалось догадаться, отсрочка обусловлена необходимостью лечения для последующего восстановления функций коленного сустава. Призывник должен посетить ортопеда для постановки точного диагноза и последующего эффективного лечения. В тяжелых случаях требуется хирургическое вмешательство. Впоследствии пациент может отказаться от лечения на свой страх и риск, но через 6 – 12 месяцев требуется повторное обследование. Если коленный сустав по-прежнему ограничен в движении и функциях, можно рассчитывать на получение освобождения от призыва.
Разрыв мениска представляет собой серьезное поражение крупного коленного сустава с последующим ограничением в движении, поэтому с такой патологией служба оказывается невозможной. Призывники, восстановившие функциональность колен и мениска, служат в армии на общих основаниях и не могут рассчитывать на поблажки во время службы Родине.
Разрыв коленного мениска предполагает получение направления на проведение хирургического вмешательства, но пациент вправе отказаться от операции. Для этого потребуется специальное заявление в военный комиссариат. Заявление должно быть составлено в свободной форме и адресовано на имя врача и начальника отдела военного комиссариата.
Больная нога зачастую нуждается в операции для восстановления функциональности коленного сустава. Операция позволяет получить отсрочку от призыва в армии, после чего требуется повторное проведение обследования для оценки функционального состояния коленного сустава. Если призывник по какой-либо причине отказывается от операции, он вправе получить отсрочку от службы.
В армию с разрывами менисков коленного сустава служить затруднительно, поэтому после 6-ти месяцев проводится повторное обследование для определения возможности службы в армии.
источник
Руководитель юридического отдела Службы Помощи Призывникам в Санкт-Петербурге
Мениск – эластичная хрящевая прослойка в коленном суставе, которая выполняет сразу несколько важных функций: снижает ударные нагрузки на коленные суставы и уменьшает трение при движении. Поэтому может показаться, что травма столь важного элемента колена приводит к ограничению подвижности сустава, вплоть до полного обездвиживания. В некоторых случаях это действительно так, но в большинстве ситуаций даже после удаления хрящевой прослойки молодой человек может продолжать заниматься физической активностью.
Нарушение целостности ткани занимает первое место среди причин травм колена. Особенно часто патологии подвержены спортсмены. Но при своевременном и правильном лечении больной после реабилитации может вновь вернуться к прежнему образу жизни: уже на первый день после операции по удалению мениска человек может ходить, а после 3-4 недель суставы полностью восстанавливаются. Поэтому главный нюанс, который нужно учитывать при оценке своих шансов на зачисление в запас по болезни – состояние здоровья на момент призыва.
Если молодой человек повредил колено перед или во время призывных мероприятий, ему положена отсрочка на период до 6 месяцев. Право на временное освобождение от армии закреплено статьей 85 Расписания болезней. Отсрочка предоставляется на время проведения медикаментозного лечения или хирургического вмешательства и послеоперационной реабилитации – до полного восстановления функциональности коленного сустава.
Если период реабилитации завершен, члены военно-врачебной комиссии принимают решение о призыве, исходя из текущего состояния здоровья юноши. В первую очередь, ответ на вопрос «берут ли в армию с разрывом мениска» связан с тем, мешает ли патология больному вести нормальный образ жизни.
В практике юристов Службы Помощи Призывникам нередко встречаются молодые люди, которые могут получить военный билет при травме колена. Дело в том, что в удаление мениска может привести к развитию гонартроза. Если сама по себе травма хрящевой ткани не рассматривается Положением о военно-врачебной экспертизе как причина для освобождения от воинской обязанности, то артроз коленного сустава – серьезный повод для зачисления в запас. В этом случае ситуация призывника попадает под статью 65 Расписания болезней. В армию не возьмут юношей, имеющих деформированный артроз, при котором ширина суставной щели составляет 2-4 мм.
В некоторых случаях травма также способна привести к нестабильности коленного сустава, обычно это происходит при неправильном лечении или отказе от обращения за медицинской помощью. В этой ситуации гражданин освидетельствуется также по статье 65, но условия для получения военного билета будут иными:
- Нестабильность коленного сустава II-III степени;
- Нестабильность с вывихами менее 3 раз в год;
- Нестабильность, определяемая клинически и при помощи лучевой диагностики.
| Степени нестабильности сустава | Смещение большеберцовой и бедренной поверхности суставов относительно друг друга | |
| Степень, градусы | Разница, мм | |
| I степень, легкая | Менее 5° | Менее 5мм |
| II степень, средняя | 5-10° | 5-10 мм |
| III степень, тяжелая | Более 10° | Более 10мм |
Если же со времени травмирования прошло достаточно времени для полной реабилитации, члены призывной комиссии признают юношу годным к службе. С полностью излеченным разрывом мениска берут в армию.
В работе с клиентами юристы Службы Помощи Призывникам всегда придерживаются одного правила: чтобы получить военный билет, нужна тщательная подготовка к медицинскому освидетельствованию. Возьмите его на вооружение и подготовьте медицинские документы, подтверждающие право на зачисление в запас по болезни. Первое, что необходимо предъявить членам медкомиссии – медицинскую карту с записями, подтверждающим обращение к травматологу или хирургу.
Если операция прошла перед началом призывных мероприятий, на медицинское освидетельствование также необходимо взять выписку, подтверждающую факт обращения за медицинской помощью, снимки ультразвукового исследования колена и МРТ.
При развитии гонартроза подтвердить непризывной диагноз можно, предъявив хирургу, входящему в состав медкомиссии, снимки рентгена, компьютерной томографии или магнитно-резонансной томографии.
Наличие нестабильности подтверждается рентгеновскими снимками в боковой проекции или методами лучевой диагностики по одному из признаков:
- отрыв суставной губы;
- костный дефект суставной поверхности лопатки;
- костный дефект головки плечевой кости;
- смещаемость суставных поверхностей.
Последний нюанс – важно учитывать, что наличие медицинских документов не гарантирует моментального зачисления в запас. Они нужны для ознакомления врача с имеющимися у юноши проблемами со здоровьем. Перед постановкой категории годности призывник обязательно будет направлен на дополнительное обследование от военкомата, на котором придется заново проходить все необходимые исследования. Только после завершения доп.обследования будет ясно, берут ли в армию с мениском или зачислят в запас.
C уважением к Вам, Михеева Екатерина, руководитель юридического отдела Службы Помощи Призывникам.
Помогаем призывникам получать военный билет или отсрочку от армии на законных основаниях: 8 (800) 333-53-63.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Ноги нас беспокоят достаточно редко, особенно в молодом возрасте. Мы воспринимаем это как что-то само собой разумеющееся и просто не обращаем внимания на них. Но стоит возникнуть какой-либо проблеме с ногами, как мы понимаем, насколько сильно зависит от них наша жизнь и настроение. И если проблемы суставов нам более-менее понятны, то почему болят пятки ног? Причем такая боль крайне неприятна и практически намертво выбивает нас из привычной жизненной колеи – даже небольшая прогулка становится целым испытанием на прочность.
Так почему же появляется боль в пятках? Ведь там, кажется, и болеть то нечему. На самом же деле причин появления такой боли может быть очень много. Для начала стоит обратить внимание, в какой обуви вы ходите (особенно этот вопрос касается женщин). Высокий каблук (а особенно – «шпилька») приводит к тому, что стопа оказывается «перегруженной», в результате чего и появляются интенсивные боли в пятке стреляющего характера.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Травма ноги, полученная при ходьбе, может отзываться жгучей болью в пятке. Обычно боль такого типа появляется при травмах связок голеностопных суставов. При этом может появиться ощущение, что в пятку воткнули иглу, и при каждом шаге она все сильнее вонзается в ногу.
Давайте представим, что вы не получали случайных травм и пользуетесь нормальной удобной обувью. Но при этом вас долгое время мучает боль в пятке, вам больно наступать на ногу. Логично предположить, что мы имеем дело с каким-то заболеванием, но с каким? При каких заболеваниях может появиться такая боль?
- Артрит. В этом случае воспалительный процесс «захватывает» ткань, которая идет вдоль стопы и соединяет пальцы с пяточной костью. Характерным является тот факт, что боль обычно нарастает постепенно, причем сильнее всего она по утрам. Боль стихает после небольшого массажа, но может вернуться при определенных нагрузках (например, после ходьбы по лестнице вверх).
- Подошвенный фасцит. Вообще фасция подошвы – это своеобразное плотное образование, которое проходит по всей подошве ступни и расположено в соединительной ткани. Если постоянно носить тесную неудобную обувь, то фасция может отреагировать воспалением. Кроме боли эта болезнь отличается тем, что приводит к появлению отложению солей в месте воспаления, что может спровоцировать появление пяточной шпоры.
- Пяточная шпора. По сути это тот же фасцит подошвы, но в хронической форме. Откладывающиеся под кожей соли образовывают на пятке своеобразный нарост, который причиняет серьезную боль при ходьбе, что и немудрено, ведь он, по сути, «втыкается» в мягкие ткани. При этом болевые ощущения наиболее сильны утром после сна. Потом человек «расходится» и боль ослабнет, но стоит немного посидеть, и вся история начинается снова, причем с увеличением интенсивности боли.
- Воспаление ахиллового сухожилия. Одним из признаков развития такого воспалительного процесса является боль во время движения. В этом случае боль локализуется либо под пяткой со стороны подошвы, либо над ней.
- Реактивный артрит. Болью в ступнях и в пятках могут сопровождаться даже некоторые инфекции. Обычно это венерические заболевания или хламидиоз. В этом случае скрытая инфекция провоцирует реактивное воспаление пяточного сухожилия. При таком заболевании пятки болят постоянно, а особенно сильна боль ночью.
- Прочие заболевания. Есть еще ряд болезней, которые могут выступать причиной появления боли в пятке. Это, например, подагра. В этом случае из-за хронического воспаления начинаются нарушения в обмене веществ в организме.
Стоит отметить, что эти заболевания не удастся вылечить самостоятельно, поэтому придется обращаться к врачу, чтобы он помог вам избавиться от боли. Стоит сходить к ревматологу или травматологу и получить квалифицированную консультацию.
По результатам консультации врач направит вас на более детальную диагностику, которой является магнитно-резонансная томография.
Стоит упомянуть, где можно пройти данную процедуру с максимальным удобством. В первую очередь, это «Европейский диагностический центр» – один из лидеров в проведении МРТ исследований. Здесь пациентов ждут отличные специалисты рентгенологии и высококвалифицированные врачи ортопеды. Обследование будет проведено на оборудовании эксперт класса (томограф HD 1.5 Тесла позволяет получить высочайшее разрешение снимков). Для диагностики требуется совсем немного времени – от 15 минут до часа, не считая длительности расшифровки томограммы.
Найти подробную информацию о центре можно на сайте edc.ru, где также доступна запись на процедуру. Другой вариант – позвонить по тел. 8 (495) 363-85-06. При записи через сайт вам вскоре перезвонит представитель центра. Сотрудник уточнит время проведения процедуры, особенности подготовки (при потребности), перечень документов, которые нужно принести.
Раз уж мы поняли, почему болят пятки ног, то что можно сделать, чтобы избежать развития таких проблем?
В первую очередь стоит отказаться от спортивной ходьбы или бега (эти виды спорта не слишком щадят ваши ноги) в пользу велосипедных прогулок или плавания. Не менее важным является и приведение в норму вашего веса. Ведь каждый ваш лишний килограмм вреден как для всего организма, так и для пяток, которые вынуждены эти килограммы выдерживать.
Если у вас есть хоть минимальные признаки плоскостопия, то стоит приобрести специальные ортопедические стельки. Они помогут поддерживать стопу, а точнее ее связки и мышцы, в нормальном состоянии, защищая при этом пятки.
Ну и разумеется, нужно отдать предпочтение удобной обуви на невысоком каблуке (до 5 см). Небольшой каблук позволит немного разгрузить пятку, не перенапрягая всю стопу. Также очень полезно будет заниматься на регулярной основе специальной лечебной гимнастикой для профилактики болезней ног.
- Лигаментоз позвоночника — что это такое?
- Простые тибетские упражнения для разработки спины на каждый день
- Проявления и терапия юношеского ревматоидного артрита
- 5 упражнений, которые позволят восстановить здоровье спины
- Что можно сделать при головных болях после спинальной анестезии?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 20 октября 2018
- Гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, вставать с корточек. Во время движения больной слышит хруст, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется.
- Менископатия, а также образование кисты мениска. Чаще болит только одно колено. Причиной появления патологии может стать единичная травма или периодическое повреждение сустава. Во время обострения боль острая, пульсирующая, резкая, сильная. При этом заболевании деформация суставу не грозит, однако воспалительный процесс может затронуть синовиальные сумки.
- Проблемы с кровообращением. При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у подростка происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт у подростка может усиливаться вследствие переохлаждения.
- Артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Кроме того, болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета.
- Бурсит. Это воспалительное поражение синовиальных сумок колена. Характерными симптомами патологии являются: покраснение кожи в пораженной области, отек, снижение амплитуды движений. Полости синовиальных сумок наполняются экссудатом, который содержит вредоносные микроорганизмы. Причиной развития патологии является травма, чрезмерная физическая нагрузка. Колено не только очень сильно болит, у человека появляется общая слабость и недомогание.
- Синовит. Тут воспаление затрагивает синовиальную оболочку коленного сустава. В области сочленения при этом появляется отек и жгучая боль.
- Периартрит. Данное заболевание чаще диагностируется у женщин, обладающих большой массой тела, и которым уже исполнилось 40 лет. Дискомфорт при этом чувствуется при подъеме по лестнице, при выпрямлении ноги. Патологический процесс затрагивает сухожилия, связки и мышцы, а также капсулу сочленения. Боль обычно ноющая, на конечности появляется отек.
- Хондроматоз. Данное заболевание характеризуется образованием небольших узелков из хрящевой ткани, которые располагаются в оболочке суставной сумки. При этом проявляется обезвоживание сустава, его подвижность ограничивается, слышится хруст при движении. Так как мягкие ткани защемляются, больной ощущает сильную боль.
- Хондропатия коленной чашечки. Тут дегенеративным изменениям подвергается хрящ: он попросту отмирает. Причины такого патологического состояния банальны: травма колена, особенности некоторых профессий. При этом болит колено очень сильно, дискомфорт становится более выраженным при любом движении. В левом или правом колене очень хорошо слышится хруст, треск. Стоять на пораженной конечности человек практически не может.
- Опухоль кости. Боль в колене появляется вследствие разрастания новообразования, которое сдавливает мягкие ткани с нервами и кровеносными сосудами.
- Киста Бейкера. Это небольшая по размерам грыжа, которая может встречаться у молодых людей и детей от 3 до 7 лет. Она настолько мала, что ее не всегда можно диагностировать при осмотре. В основном она не представляет угрозы для здоровья человека, и не представляет дискомфорта. Однако если она разрастается, то сочленение может болеть, особенно при сгибании и выпрямлении ноги. Если грыжа большая, то производится операция по ее удалению.
- Тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды.
- Остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление.
- Болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется не острая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей.
- Патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
После биопсии желудка появились боли в затылке — что делать?
Насколько опасна операция по удалению кисты Тарлова?
Насколько опасно такое заключение рентгена?
Нужно ли продлевать больничный, если после операции остались боли?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому не удивительно, что периодически он перестает функционировать нормально. Если болят колени, причем заметен их отек, а боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии серьезного деформирующего сустав заболевания.
Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, а также его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Кроме того, эта капсула наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имею отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене?
Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- Подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в солевые отложения, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель.
- Остеопороз. патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам.
- Ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя.
- Остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга.
- Инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками.
- Заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезает самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Кроме того, во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Нужно отметить, что боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, и появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, то есть большинство причин развития патологического состояния уже понятны. Однако характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания, боль бывает следующего характера:
- Резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита.
- Тупая, тянущая. Спровоцировать ее может бурсит или синовит.
- Ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза.
- Пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом.
- Жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей.
- Колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков.
- Сверлящая. Ее вызывает остеомиелит.
- Периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц.
- Простреливающая. Ее вызывает защемление нервных окончаний.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Итак, если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить ее покой. Далее, лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов: «Анальгин», «Парацетамол», «Ибупрофен».
Снять болевой синдром можно при помощи холодного компресса. Применяется этот способ обезболивания, когда причиной болевых ощущений является травма. Далее, конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, то их следует обработать антисептиком.
Нужно запомнить, что эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Далее, одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- Антибиотиков (когда дискомфорт вызван вирусной инфекцией).
- Нестероидных противовоспалительных средств: «Ибупрофен», «Аспирин».
Кроме того, лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения, ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. Далее, на пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, и растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Однако быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Лечение суставов Подробнее >>
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Кроме того, можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Для того чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Для того чтобы снять неприятную симптоматику достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Кроме того, можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Для того чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы специальными ортопедическими приспособлениями.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
Вряд ли найдется хоть один человек, который никогда в жизни не испытывал боли и других неприятный ощущений в коленном суставе. Причин такого явления существует большое количество – от физического переутомления до серьезных заболеваний, которые требуют медицинской помощи. Если у вас болит коленный сустав без видимых на то причин или эта боль не покидает вас длительное время, то пора обратиться к доктору для выяснения причины такого симптома.
Коленный сустав относится к самым крупным сочленениям опорно-двигательного аппарата в организме человека, в то же время он является достаточно уязвимой анатомической структурой.
Колено состоит из трех костей – бедренной, большеберцовой и коленной чашечки. Суставные поверхности костей покрыты хрящевой тканью, которая дополняет форму сустава, принимает участие в движениях, обеспечивает плавное скольжение костей. Между собой костные образования соединены внутрисуставными связками. Покрыт сустав синовиальной оболочкой (заключен в капсулу), внутри которой находится небольшое количество суставной жидкости. Капсула колена имеет много складок и карманов.
Снаружи колено укреплено внесуставными связками и мышцами. Мышечный каркас коленного сустава плохо развит, колено расположено поверхностно и часто травмируется, что и является предрасполагающим фактором развития патологии. Кроме того на этот сустав приходится ежедневная колоссальная нагрузка – выдерживание веса всего тела.
Если болит нога в коленном суставе при сгибании, при других видах движений или в покое, то механизмов развития болевого синдрома может быть несколько. В первую очередь это будет зависеть от вида патологии и ее причины.
Колено болит при поражении связок, капсулы сустава, нервных и кровеносных сосудов, при воспалении любой анатомической структуры коленного соединения, при дегенеративно-дистрофических процессах, которые затрагивают внутрисуставной хрящ, при травматических повреждениях костей или связок сустава. Для выяснения причины боли в коленном суставе в каждом отдельном случае необходимо пройти детальное медицинское обследование.
Многие люди длительное время молча терпят боль и другие неприятные ощущения, при этом абсолютно не задумываются о том, что такой симптом может указывать на серьезное заболевание с тяжелыми последствиями. Увы, большинство таких страдальцев обращается за помощью, когда сильно болит колено и терпеть нет уже сил. Но часто бывает так, что патологический процесс зашел далеко и ликвидировать боль консервативными методами не получается, тогда единственным шансом остается операция.
Чтобы не допустить этого, все люди должны знать о тревожных признаках, которые указывают на то, что коленный сустав болит не от переутомления и что пора обратиться к доктору за помощью.
- вас беспокоит ноющая боль в коленях на протяжении больше 2 месяцев, появляется после рабочего дня и проходит после отдыха;
- внезапно и без видимых причин (травма, удар, падение) появляется резкая боль, колено болит очень сильно, что заставляет принимать обезболивающие медикаменты, которые не всегда проявляют свою эффективность;
- при активных или пассивных движениях в коленном суставе он хрустит;
- колено постоянно болит при сгибании;
- тяжело подниматься или опускаться по ступенькам;
- возникает чувство подкашивания или неустойчивости в суставе;
- колено отекает, краснеет, повышается местная температура;
- появляется пульсирующая и распирающая боль в коленном суставе;
- боль приобретает постоянный характер и не проходит после отдыха и приема обезболивающих средств;
- развивается ограничение движений в колене – при сгибании или разгибании;
- вы заметили развитие деформации коленей или ног;
- боль в колене сопровождается другими патологическими симптомами (повышение температуры, кожная сыпь, одышка и пр.).
Если вы заметили у себя хотя бы один тревожный симптом, то не откладывайте визит к врачу, ведь завтра может быть уже поздно – не рискуйте своим здоровьем.
Особо настороженными к появлению боли должны быть люди с факторами риска развития патологии колен:
- генетическая склонность (заболевания опорно-двигательного аппарата у близких родственников);
- наличие сопутствующей патологии (заболевания эндокринной системы, нарушение обмена веществ, очаги хронической инфекции в организме, врожденные и приобретенные болезни опорно-двигательного аппарата);
- женский пол – женщины чаще мужчин заболевают ревматологическими недугами;
- старший возраст – число патологии колен возрастает после 45 лет;
- наличие ожирения и избыточного веса;
- перенесенные травмы и операции на колене;
- постоянное микротравмирование структур коленного сустава (занятия профессиональным спортом);
- плохое развитие мышц, которые формируют мышечный каркас колена.
Если вы задаете вопрос, почему болят коленные суставы при сгибании или в покое, то ответов может быть несколько:
- деформирующий артроз – самая частая причина болезненности в коленях при сгибании и в покое;
- артрит колена (гонит) – воспаление различной этиологии колена, как инфекционной, так и асептической и аллергической;
- бурсит, синовит, тендинит колена, воспаление менисков сустава;
- поражение околосуставных тканей коленного сустава;
- травматическое повреждение анатомических структур (растяжение, разрыв связок, повреждение менисков, травматический синовит, внутрисуставные переломы и пр.);
- реактивный артрит;
- ревматологические заболевания (ревматоидный артрит, ревматизм, подагра, волчанка, склеродермия, системные васкулиты и пр.);
- доброкачественные и злокачественные образования в области коленных суставов;
- врожденные и приобретенные заболевания опорно-двигательного аппарата, при которых повышается нагрузка на колени.
Существует еще много причин боли в коленных суставах при сгибании и в покое, но в первую очередь нужно исключать те заболевания, которые встречаются чаще всего.
Чтобы полностью победить болевой синдром, необходимо лечить не саму боль, а ее причину. Симптоматическая терапия обезболивающими препаратами только на время избавит пациента от страданий. Чтобы полностью избавиться от болезненности в колене при сгибании и в покое, необходимо комплексное лечение (медикаментозное лечение, физиотерапия, лечебная физкультура, хирургическое лечение).
Если вас беспокоят боли в колене при сгибании, то из медикаментозных средств можно использовать противовоспалительные, обезболивающие и средства, которые укрепляют хрящевую ткань. Все эти препараты нужно применять только по назначению врача, так как многие из них имеют противопоказания и побочные эффекты.
Видео с полезными упражнениями:
Если патологический процесс зашел далеко, и боль беспокоит вас не только при сгибании, но и в покое, появилось ограничение амплитуды движений в колене, развился анкилоз или выраженная деформация, то необходимо делать операцию. Существует два вида оперативных вмешательств – органосохраняющие и операции по эндопротезированию коленных суставов (замена сустава на искусственный протез). Порой только такие радикальные методы лечения могут избавить пациента от боли и вернуть ему радость движения.
Важным моментом профилактики боли в коленях является избавление от предрасполагающих факторов возможных патологий. Если вы модифицируете образ своей жизни и минимизируете негативное влияние на коленные суставы, то, возможно, лечение вам и не понадобится.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
источник