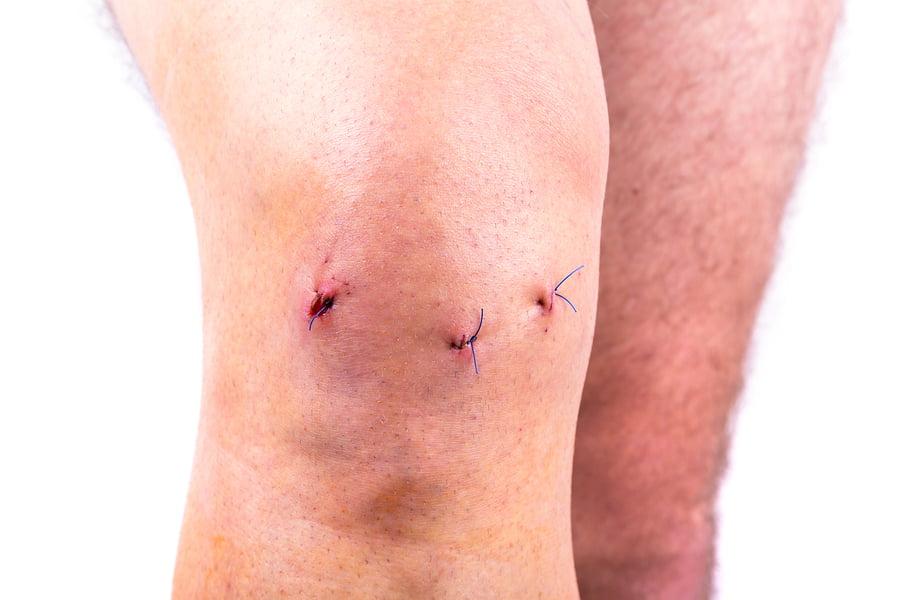
Возможные последствия удаления мениска коленного сустава
Операция на мениске коленного сустава — одна из самых распространенных в травматологии. Мениск – это хрящевая структура внутри сустава, которая выполняет важную роль амортизатора. Защищая сустав от повреждений, мениск сам довольно часто травмируется, и в большинстве случаев эти травмы лечатся только хирургическим методом.
Боль – это нормальное физиологическое явление живого организма в ответ на травму или оперативное вмешательство, на отек и воспалительный процесс. По своей сути это защитная реакция организма, сигнализирующая о том, что патологический очаг нуждается в лечении и бережном отношении.
После операции на мениске коленного сустава боль также не является исключением, тем более, что сустав имеет довольно сложное строение и множество чувствительных нервных окончаний. Причинами боли в этом случае являются:
- травмирование сустава самим поврежденным мениском еще до операции;
- само оперативное вмешательство, всегда связанное с нарушением целостности тканей сустава в той или иной степени;
- наличие временной отечности суставных тканей после вмешательства;
- наличие воспалительного процесса, выраженного в различной степени.
Из этих составляющих и складывается болевой синдром как последствие операции на мениске. Обычно колено болит непродолжительное время, и боль, постепенно стихая, полностью исчезает со временем.
Совет. не следует предаваться панике, если после выписки из стационара еще какое-то время может болеть колено. Боль постепенно стихнет по мере лечения. Другой вопрос, если возникает усиление боли, то это может свидетельствовать о развитии осложнения – гемартроза (кровоизлияния в сустав), гнойного воспаления, прорезывания швов. В этих случаях нужно немедленно обратиться к специалисту.
Операции на мениске коленного сустава могут быть нескольких видов:
- удаление мениска;
- резекция мениска;
- пластика мениска (сшивание, лазерная пластика);
- замена (имплантация).
Все эти вмешательства сегодня выполняются по новой малоинвазивной технологии – методом артроскопии. Что такое артроскопия? Это – так называемая операция «через замочную скважину», когда не делают больших разрезов и не раскрывают полностью сустав. Все манипуляции на мениске выполняются с помощью оптического зонда с видеокамерой и специальных инструментов, введенных через небольшие надрезы кожи 1-1,5 см. Хирург отслеживает ход своих действий на дисплее, куда изображение происходящего в суставе сканирует и передает видеокамера.
Разумеется, операцию по замене коленного сустава этим способом выполнить нельзя, она требует больших разрезов, а вот для мениска артроскопия подходит как нельзя лучше. Она имеет большие преимущества, состоящие в минимальной травматизации тканей, меньшей продолжительности операции, менее выраженном болевом синдроме и отсутствии противопоказаний как по возрасту, так и по состоянию здоровья.
Совет. если имеется повреждение мениска, и специалист рекомендует операцию, не следует отказываться от нее или откладывать «на потом». Оторвавшийся мениск травмирует ткани сустава, что может привести к развитию артроза, стойкому болевому синдрому и развитию контрактуры (тугоподвижности) сустава.
Во избежание последствий рекомендуется избегать тяжелых физических нагрузок после операции
От болевых ощущений после операции на коленном суставе никуда не деться, они имеют место быть, и это закономерно. Однако уменьшить боль в колене и ускорить процесс восстановления движений можно. Но не следует забывать, что в организме все происходит своим чередом, постепенно. В этой связи уместной будет крылатая фраза великого комбинатора Бендера – «скоро только кошки родятся».
Как правило, после подобных операций врачом назначается реабилитационное лечение, которое включает и обезболивающие, и противовоспалительные препараты, и физиотерапевтические процедуры, и дозированную нагрузку. Все это входит в программу восстановления после операции на мениске. и для каждого пациента она составляется индивидуально.
Одному больному еще какое-то время понадобится иммобилизация (шина) сустава, другому же показана более активная тактика – разработка колена. Все зависит от характера патологии и метода вмешательства – открытым оно было или артроскопическим. В любом случае эти вопросы решает только специалист-травматолог, а любая «самодеятельность» или какие-либо неординарные советы извне могут лишь навредить. Также врач подберет оптимальный вариант обезболивающих и противовоспалительных таблеток и их дозу, лекарства-хондропротекторы и витамины для восстановления суставного хряща.
Даже при успешном и быстром ходе процесса восстановления боль в колене может в дальнейшем периодически возникать при чрезмерной физической нагрузке, при перемене погоды, повышении температуры тела – за счет небольшого отека суставных тканей, и ее можно устранить приемом анальгетиков.
Боль в колене после операции удаления мениска – явление физиологическое и временное. При регулярном посещении специалиста, прохождении обследования и тщательном выполнении пациентом всех рекомендаций по восстановительному лечению, болевой синдром может полностью исчезнуть.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом! Вы можете записаться на платный прием. выбрав врача и нажав на кнопку «записаться».
Больше информации по теме:
Операции на колене обычно не представляют сложности ни для специалистов, ни для пациентов. Но бывает и так, что последствия удаления мениска коленного сустава еще долго беспокоят прооперированного человека. Необходимо рассмотреть, чем объясняются эти неприятные явления.
Одно из основных последствий операции — боль в колене. Во многом ее проявления объясняются видом хирургического вмешательства, которое использовалось для лечения сустава. На сегодняшний день применяются операции по удалению мениска 2 видов. Это артроскопия и артротомия.
Первая представляет собой малоинвазивную манипуляцию, в ходе которой в коленный сустав через несколько проколов в коже и тканях вводятся хирургические инструменты и артроскоп.
Вторая операция открытая, она требует полного рассечения тканей. По окончании манипуляции хирурги наносят швы, что способствует возникновению отечности пораженного места. Артротомия характеризуется длительным реабилитационным периодом, в течение которого пациент может испытывать интенсивные болевые ощущения. При артроскопии неприятные симптомы менее выражены.
Что делать, если болит колено после операции на мениске? В первую очередь надо проинформировать врача об ухудшении состояния. От неприятных ощущений избавляются с помощью антибиотиков и обезболивающих средств. Каждый препарат должен подбираться строго специалистом с учетом тяжести травмы больного, индивидуальной переносимости его организмом составляющих медикаментозных препаратов. В обязательном порядке учитывают возможные побочные действия и противопоказания лекарств.
Существует простой и доступный способ, который поможет уменьшить боль в ноге после удаления мениска. Требуется заморозить в холодильнике пакет с водой и прикладывать лед к приподнятой конечности. С этой же целью можно использовать и другие холодные предметы. Если боль не проходит в течение длительного времени, необходимо показаться врачу: это состояние может являться симптомом развивающихся постоперационных осложнений.
Одно из них — посттравматический артроз. Он нечасто, но все же встречается после артроскопии мениска. Причиной патологии становятся рубцы, возникшие на рассеченных тканях. Они препятствуют кровообращению в оперированном суставе, что со временем приводит к нарушению конгруэнтности (соответствия) поверхности костных элементов.
Нередко причиной боли становится воспалительный процесс, вызванный каким-либо раздражителем. Таковые подразделяются на 3 вида:
В первом случае состояние развивается вследствие наличия инородных тел, оставшихся в колене, где было проведено удаление мениска. Это части хрящей, костей и т. п. В двух других задействованы иммунная система организма и проникновение в рану инфекционных агентов.
Самым грозным постоперационным состоянием признан гнойно-воспалительный процесс. Он может возникнуть как сразу после вмешательства, так и по истечении 2–2,5 месяцев реабилитационного периода. Основные симптомы воспаления заключаются в повышении температуры тела (более 38°С), сильной боли, покраснении травмированного места. Развивается отек, который мешает человеку пользоваться конечностью.
Лечение назначается врачом после проведения диагностических процедур и определения состояния.
Симптомом возникновения осложнений после удаления мениска становится скопление синовиальной жидкости в колене. В норме эта субстанция служит для смазки хрящей и костных элементов. Но под воздействием травмирования при операции или воспаления ее вырабатывается слишком много, что приводит к негативным последствиям.
На то, что в суставе скапливается излишняя жидкость, указывают следующие признаки:
- видимая припухлость коленной области;
- сильная отечность;
- повышение температуры кожи и тканей в больном месте;
- покраснение кожных покровов в области колена.
Характер боли, возникающей при синовите, зависит от формы патологии. При остром течении боль пульсирующая, она не дает человеку передвигаться. Недуг в хронической форме почти не сопровождается болезненностью, неприятные ощущения могут возникать изредка и быть умеренными.
Если синовит характеризуется нагноением, то человека сопровождает чувство, что колено распирает изнутри. Оно возникает не только при движении, но и в состоянии покоя.
Синовит подразделяется на 2 вида и может быть серозным или гнойным. После резекции тканей, как правило, развивается второй. Он характеризуется наличием в бурсе (синовиальной сумке) большого количества экссудата с включениями крови и гноя.
При отсутствии лечения такое постоперационное осложнение может привести к разрыву капсулы сустава и последующему заражению костных и хрящевых элементов. А это, в свою очередь, ведет к деформации колена и сепсису.
Врач определяет методы лечения после проведения ряда диагностических процедур, среди которых:
- УЗИ пораженной области;
- рентгенография;
- МРТ.
В некоторых случаях назначается аспирация — откачивание экссудата из больного колена — для проведения анализа и определения состава жидкости.
В основном лечение осложнения проводится с помощью медикаментозной терапии, но в особо серьезных ситуациях пациенту вновь приходится лечь на операционный стол. Под местной анестезией производится откачка экссудата и введение антибиотиков или кортикостероидов, цель которых — снятие воспаления в коленном суставе.
Удаление мениска редко приводит к развитию серьезных осложнений, но, несмотря на это, прооперированный человек должен строго соблюдать рекомендации врача и не слишком нагружать больной сустав в период реабилитации.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Здравствуйте, 3 года назад я получил травму колена. Мне сделали рентген и поставили гипс, через 2 недели сняли. Хирург осмотрел, сказал, что всё нормально, назначил терапию. Всё прошел, после этого дали разрешение, чтобы начал тренировки. Спустя какое-то время боль вернулась. Боль ноющая. Я так играл и вот 3 месяца назад доктор сказал что надо делать МРТ. Я сделал и там показало разрыв мениска, и мне в Питере сделали артроскопию, после операции доктор сказал, что там была какая-то гематома, он её удалил, а мениск сросся и нельзя было резать. 3 месяца прошло после операции, колено до сих пор болит. Скажите, в чём ещё может быть причина?
Артроскопическая хирургия коленного сустава применяется для лечения многих заболеваний коленного сустава. Но не у всех пациентов боли в колене после операции исчезают. Вот некоторые из главных причин этого.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Стойкий отек — один из наиболее распространенных симптомов после артроскопии коленного сустава. Он может быть вызван затяжным воспалением после операции. Если инфекция отсутствует, облегчить отек и боль в колене помогут холодные компрессы, противовоспалительные средства, компрессионные обертывания, ЛФК.
Инфекция является очень редким осложнением артроскопической хирургии. Типичные ее симптомы включают стойкий отек, покраснение вокруг мест разрезов, повышение температуры, потливость. Лечение инфекции требует длительного применения антибиотиков и может включать дополнительную операцию по очистке сустава.
Когда человек получает травму колена, он начинает щадить ногу, и его походка меняется. Эта привычка остается и после артроскопического вмешательства, что отрицательно действует на сустав. Кроме того, сама первичная травма может быть вызвана плохой механикой конечности, то есть уменьшению прочности сустава при нагрузках. После операции врач должен порекомендовать конкретную реабилитационную программу для устранения слабости или нарушений походки, которые могли стать причиной травмы или быть ее результатом. Недостаточная реабилитация может быть причиной стойкой боли в колене после артроскопии.
Одним из осложнений, которое связано с артроскопией коленного сустава, является спонтанный остеонекроз коленного сустава, или СОНК. Это состояние чаще встречается у женщин среднего возраста. После операции у них развиваются постоянные боли, как правило, вдоль внутренней стороны колена. Однако эта патология может развиться и у других пациентов. Боль усиливается при движении и проходит после отдыха. Лечение включает разгрузку сустава и прием медикаментов, а в тяжелых случаях требуется эндопротезирование.
Одна из самых частых причин болей после артроскопии — наличие остеоартроза, то есть необратимого повреждения хряща. У спортсменов он обычно имеет травматический характер. При остеоартрозе артроскопические операции бесполезны. Лечение проводится медикаментозными и немедикаментозными методами, при тяжелой стадии болезни также показано эндопротезирование
Артроскопия коленного сустава — минимально инвазивное хирургическое вторжение в сустав.
Проводится для диагностирования или лечения ряда ортопедических повреждений, травм коленного сустава и имеет качественные преимущества перед открытой хирургией.
В тех случаях, когда пациенту не помогает медикаментозное лечение – используют хирургическое.
Артроскопия коленного сустава в сегодняшней медицине и является наименее травматическим оперативным лечением суставов.
В современной медицине диагностирование заболеваний коленных суставов в большинстве случаев проводят с помощью МРТ (магнитно-резонансных томографов), однако не всегда этот метод дает стопроцентную гарантию правильности диагноза.
На видео процесс диагностики коленного сустава с помощью данной методики.
Операция проводится с помощью специализированного оборудования артроскопа (разновидность эндоскопа – прибора, предназначенного для проникновения, внутреннего осмотра органов) и высокоточной оптики, соединенной с видеокамерой высокого разрешения.
Все манипуляции, проводимые при хирургическом вмешательстве с сустав видны на мониторе с многократным увеличением.
В отличие от хирургии открытого типа при АКС травматизм тканевых, хрящевых и связочных тканей настолько минимален, что восстановительный процесс сокращается в разы, повышая шанс на успешное выздоровление пациента.
Затяжные или не прекращающиеся боли и припухлости в коленном суставе, затрудненности при поворотах, движении или сгибании-разгибании, травма при нагрузке — все это говорит о необходимости посещения врача ортопеда.
Показаниями к артроскопии коленного сустава являются:
- разрыв, повреждения связок или мениска (одного или двух);
- неясность клинических проявлений заболевания или травмы;
- поражения хрящевой ткани, болезнь Кёнинга;
- хронический синовит;
- аваскулярный некроз костных тканей КС и т.д.
- сращивание костных, хрящевых или иных тканей сустава до полной неподвижности сустава;
- системные хронические заболевания (тяжелые стадии сахарного диабета, сердечно-сосудистой системы и проч.);
- раны в области КС, осложненные инфекциями или гнойно-воспалительными очагами;
- тяжелые травмы с большими кровоизлияниями в суставную полость.
Данная хирургическая операция предполагает проведение анестезии.
Она подбирается в зависимости от переносимости пациентом того или иного вида препаратов, времени проведения операции или просто предпочтения оперируемого (местная, спинномозговая, общий наркоз).
В районе коленного сустава делают три разреза (от 4 до 7 мм). В один вводят артроскоп, который передает четкую, увеличенную многократно картинку (до 60 раз) на монитор.
Второй и третий для ввода инструментария.
Через второй (приточную и отточную трубки) подается специальная жидкость (физраствор) для увеличения полости и улучшения видимости, а так же жидкость убирается, совместно с фрагментами материала тканей. Через третий соответствующим инструментом производится само хирургическое действие (то, которое показано при данном виде заболевания или травмы).
После операции на ранки накладывают швы, которые закрываются повязкой из марлевой ткани. Обычно повязки снимаются на третий день и ранки прикрываются пластырем.
Статистические данные о проведенных операциях на коленном суставе показывают, что последствия после артроскопии, если она проведена профессионалом, минимальны (до полупроцента).
Но все же они могут возникнуть:
- повышение температуры, озноб или жар;
- периодичная, постоянная или возрастающая боль в суставе, покраснение кожи или увеличение ее температуры вокруг КС;
- боль, отдающая в тазобедренный сустав или икроножные мышцы;
- прогрессирующий отек.
Причинами такого состояния могут быть осложнения, возникающие как во время проведения операции, так и после нее.
В ходе процедуры могут быть:
- задеты крупные кровеносные сосуды (артерия или вена);
- в процессе операции могут отломиться мелкие части инструментария и остаться в полости КС;
- манипуляции инструментом, проводимые с приложением силы, могут привести к растяжению связок (боковой внутренней).
- возникновение инфекционных заболеваний (артриты, бурситы);
- заполнение полости сустава кровью (гемартроз);
- воспалительные процессы послеоперационных рубцов;
- нарушение деятельности нервных окончаний в районе оперативного вмешательства приводит к поражению тканей и болевому синдрому (альгодистрофическому);
- проблемы тромбоэмболического характера.
При своевременном обращении к врачу все случаи излечимы. В крайних случаях возникает необходимость для нового оперативного вмешательства – промывания сустава и медикаментозного лечения.
После проведения артроскопии начинаются реабилитационно-восстановительные процедуры, которые могут длиться от 2 дней до двух недель.
Перевязки, анальгезирующая и противовоспалительная медикаментозная терапия, в случае необходимости – лечебные или охлаждающие компрессы, массаж, электрофизиопроцедуры.
Также назначается специальный назначается комплекс ЛФК.
В первую неделю не забывать:
- чередования нагрузки и покоя должны выполняться строго по указанию врача;
- несколько раз в день – холодный компресс;
- ношение фиксирующего бандажа или повязки из эластичного бинта;
- в горизонтальном положении КС должен находиться выше уровня грудной клетки.
Изучим отзывы врачей и пациентов, чтобы знать, что на самом деле представляет собой артроскопия колена.
Стоимость операции на коленном суставе зависит от сложности операции и клиники, в которой ее производят.
На сегодняшний день такая операция может стоить от 15000 до 105000 рублей. Цены на артроскопию коленного сустава с целью диагностики– от 5-6 тыс. рублей до 11 тысяч.
Данная операция требует высокоточного медицинского оборудования, поэтому проводится она, в основном, в крупных городах нашей страны, но на всей территории РФ.
Лечение можно получить в таких клиниках:
- ФГУ «ЦИТО им. Н.Н. Приорова»;
- клиника сосудистой и суставной хирургии;
- московский НПЦ спортивной медицины;
- клиника на базе ГКБ № 59;
- российский НИИТО им. Р.Р. Вредена (г. Санкт-Петербург);
- ЦНМТ (г. Новосибирск);
- МЦ Мирт;
- СпортКлиника (г. Санкт-Петербург);
- ГКБ № 6 (г. Пенза) и т.д.
Артроскопические операции все более востребованы в травматологии и ортопедии. Их основные преимущества: малотравматичность, высокая точность проведения и короткий реабилитационный период. Артроскопические операции проводятся на коленном и плечевом суставах. Среди всех операций на коленном суставе самая частая (почти 90% случаев) — это артроскопия мениска.
Содержание статьи:
Что это
Показания, противопоказания
Реабилитация
Стоимость, отзывы
Артроскопия — эндовидеоскопическая операция, во время которой через небольшие разрезы кожи (менее 5 мм) в полость сустава вводят видеокамеру и инструменты. Миниатюрные размеры инструментов позволяют совершать необходимые лечебные манипуляции в суставе практически безболезненно для пациента.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артроскопия для мениска — это хирургическое вмешательство на менисках, являющихся внутренней структурой сустава и выглядящих как хрящевые пластинки. Задача этих структур состоит в амортизации нагрузки между бедренной и большеберцовой костями. Из-за особенностей расположения и своих функций мениски очень часто травмируются, что и требует проведения артроскопии коленного сустава.
Основаниями для проведения этого медицинского вмешательства являются подозрения на травму мениска. Показания к проведению:
- результаты рентгенографии, КТ или МРТ коленного сустава, на которых точно видно, что мениск поврежден;
- травмы мениска и связочного аппарата колена;
- деформация коленного сустава;
- жалобы пациента на боли в колене;
- ограничение подвижности в колене без явной на то причины.
Этот тип операции не проводится при наличии следующих состояний:
- выраженная контрактура сустава — патология, когда объем движений в суставе не превышает 60 градусов;
- при остром воспалении коленного сустава;
- на фоне тяжелых заболеваний других органов;
- при сердечной недостаточности;
- при дыхательной недостаточности;
- у пациентов с шоком;
- при наличии гнойничков на коленном суставе;
- при открытых травмах сустава, когда обнажены связки и другие внутренние структуры.
Предварительно проводится предоперационная подготовка: пациент обязательно сдает ряд анализов — биохимию крови, клинический анализ крови и мочи, коагулограмму. При необходимости может быть назначена консультация других специалистов: терапевта, кардиолога, эндокринолога. Сама процедура артроскопии проводится в амбулаторных условиях или в стационарах одного дня.
В качестве обезболивания могут может использоваться местная, спинальная или общая анестезия. Все зависит от объема операции, ее предполагаемой продолжительности и желания пациента.
Во время вмешательства хирург-ортопед разрезает кожу и подкожные структуры (связки и мышцы). Через эти разрезы (3 штуки по 3-5 мм) вводится артроскоп (миниатюрная видеокамера) и другие инструменты (щипцы и зажимы). Через артроскоп врач осматривает сустав изнутри, определяет объем повреждений и объем предстоящей работы.
Под непрерывным контролем через эндоскоп (изображение выводится на большой экран) производятся лечебные манипуляции. При разрыве мениска может быть наложен шов, но такая операция производится только в том случае, если разрыв произошел в хорошо кровоснабжаемой зоне — в заднем роге. Особая эффективность этого метода отмечается при свежих, преимущественно частичных разрывах. Сшивание осуществляется очень тонкими иглами и нитями.
При застарелых разрывах или при массивных его повреждениях на первый план выходит артроскопическая менискэктомия (резекция). При этой операции врач максимально бережно иссекает поврежденные ткани, стараясь сохранить максимум мениска.
Удаляются все подвижные фрагменты, а оставшиеся элементы стараются подрезать так, чтобы они образовывали ровную поверхность. Иссечение тканей осуществляется специальными кусачками. Удаление мелких фрагментов производится путем промывания полости сустава стерильным раствором. Крупные частицы могут потребовать дополнительного разреза, так как они не пройдут через имеющиеся проколы.
По окончанию операции на разрезы накладывается по одному шву, ранки закрываются асептической повязкой. При использовании рассасывающихся материалов необходимости снимать швы нет, в противном случае швы снимают через 4-5 дней.
С помощью эндоскопического вмешательства можно сшить связки коленного сустава при их разрыве. Технически пластика связок ничем не отличается от наложения шва мениска. Посредством артроскопии выполняют стабилизацию надколенника при его вывихе. При анкилозе коленного сустава эндоскопически выполняют артролиз — иссекают патологические сращения в суставной полости.
Артроскопия может дополняться лазерными технологиями. При снижении гладкости хрящевых структур, отмечающееся при некоторых хронических болезнях, производится лазерная коабляция — шлифование суставных поверхностей.
Артроскопия имеет очень мало осложнений. Большинство из них связано не с самой процедурой, а с несоблюдением техники операции и с нарушением правил стерильности. В качестве осложнений отмечают:
- бурсит;
- кровотечение в полость сустава (гемартроз);
- артрит;
- венозный тромбоз.
- контрактуры и внутрисуставные спайки.
Незначительная болезненность после операции и отечность тканей не являются осложнениями — это нормальные явления, устранить которые можно обезболивающими таблетками, выписанными доктором.
Артроскопические методики — это самые современные способы лечения внутрисуставной патологии. Они отличаются от открытой артротомии малотравматичностью, меньшим количеством осложнений. Пациенты гораздо проще переносят эндоскопические вмешательства; значительно сокращается восстановительный период.
Продолжительность артроскопии мениска зависит от объема вмешательства: при незначительных повреждениях длительность операции обычно не превышает часа, а при массивных повреждениях операция может затягиваться до 2-х часов.
Уже через 2-3 часа после окончания операции пациент в ряде случаев может уйти домой. При наличии возможности и по необходимости, например, после наркоза, пациента могут оставить на ночь под наблюдение в клинике.
Перед выпиской пациенту дают подробные рекомендации по дальнейшему поведению. Для снижения нагрузки на колено одевается специальный бандаж, снижающий нагрузку на мениски на период их заживления.
Реабилитационные мероприятия после артроскопии мениска начинаются сразу после выписки. Они включают ношение защитного бандажа и исключение интенсивных нагрузок, таких как длительная ходьба, бег, ношение тяжестей.
Для уменьшения воспаления и снятия болевого синдрома назначают противовоспалительные препараты — достаточно таблеток, инъекции не обязательны. Первые 2 дня рекомендуется как можно меньше двигаться и во время отдыха прооперированную ногу следует размещать в возвышенном положении.
Через 2-3 дня к реабилитационным мероприятиям подключают:
- Лечебную гимнастику — тренировка сустава начинается с осторожных сгибательных движений. Комплекс расширенных упражнений после артроскопии мениска подбирает врач восстановительной медицины.
- Массаж — задача состоит в стимуляции кровоснабжения сустава, что значительно ускоряет процесс заживления менисков.
- Разнообразные физиопроцедуры: СМТ-терапия, электрофорез и другие.
Конкретную схему послеоперационной реабилитации определяет лечащий врач, основываясь на объеме проведенной операции, наличии осложнений и на общем самочувствии пациента.
Полного восстановления после артроскопии мениска в большинстве случаев удается достичь в среднем за 1-1,5 месяца.
В первую неделю после артроскопии запрещается принимать горячие ванны, ходить в баню. Следует воздержаться от переохлаждения, в летний период не рекомендуется загорать.
После артроскопии выдается больничный лист на 5-10 дней, но после выхода на работу следует соблюдать охранительный режим еще на протяжении месяца. Диета после артроскопии должна включать повышенное количество кальция и белка.
В Москве артроскопия может быть сделана как в частных клиниках, так и государственных больницах. Качество услуг по большему счету ничем не отличается. В частных клиниках основной упор делается на сопутствующие услуги — гораздо меньше время ожидания, процедура выполняется в амбулаторных условиях.
В государственных клиниках артроскопия в большинстве случаев проводится под спинальной анестезией или под наркозом. В частных клиниках процедура проводится под местной анестезией, так как у них в штате чаще всего нет анестезиолога.
Цена на артроскопию мениска определяется несколькими факторами. Один из ключевых факторов является тип клиники — в частных она будет выше. Другим фактором является квалификация хирурга, поэтому при решении вопроса выбора клиники нужно ориентироваться на стаж специалиста. Цена на артроскопию растет, если применяется спинальная анестезия или наркоз.
При амбулаторном обращении, когда пациент уходит домой в этот же день, артроскопия значительно дешевле, чем в том случае, когда он остается на ночь под наблюдение. Цена зависит и от объема проведенной операции: наложение шва мениска несколько дороже частичной менискэктомии.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Артроскопия — это малоинвазивная хирургическая манипуляция, предназначенная для осмотра и/или лечения проблемных суставов. В ходе такой процедуры можно установить точный диагноз и по необходимости одновременно с этим выполнить корректировку патологии.
Без артроскопического вмешательства не обойтись при таких повреждениях и заболеваниях:
- повреждение суставного хряща;
- травмы хрящевого амортизатора сустава;
- болезнь Кенега (отделение небольшого участка хряща от прилежащей кости со смещением его в полость сустава);
- повреждение связок коленного сустава;
- вывих коленной чашечки;
- хондроматоз коленного сустава (формированием в полости сустава хрящевых образований округлой формы);
- синовиты (воспаление синовиальной оболочки);
- гонартроз коленного сустава;
- неясная клиническая картина – спорный диагноз;
- жалобы после ранее выполненных операций на суставе.
Пациентов, которым только предстоит такая процедура и тех, кто ее уже пережил, интересует общий вопрос – как проходит реабилитация после артроскопии коленного сустава? И это правильно, поскольку успех данной манипуляции зависит не только от грамотного проведения самой процедуры, но и от правильной разработки коленного сустава в восстановительный период.
При выполнении артроскопии на коленных суставах сроки пребывания в стационаре у всех пациентов разные, но в среднем они не превышают 24 часа. Хотя при артропластике крестообразных связок больной может быть госпитализирован на 72 часа, а при не осложненной операции на мениске его могут отпустить домой уже через 3–4 часа.
Восстановление после артроскопии коленного сустава начинают сразу же в медицинском учреждении. Для этих целей выполняется ряд процедур:
- Сразу же после артроскопии назначается антибиотикотерапия. Используются препараты широкого спектра действия.
- Для снятия болевого синдрома используют анальгетики из группы НПВС.
- Послеоперационные отеки устраняют с помощью ручного или аппаратного лимфодренажного массажа.
- Для обеспечения полного покоя коленный сустав фиксируют специальной ортезной повязкой и держат конечность прямой. А в случае проведения артропластики используют шарнирный ортез с углом сгибания 20°.
- Для профилактики тромбоэмболии пациентам на протяжении первых 3–5 суток рекомендуют носить эластичный бинт или компрессионный трикотажа, а также прописываются антикоагулянты.
- В первые 24–72 часа к пострадавшему суставу прикладывают холод с перерывами в полчаса.
- Уже в первые сутки назначают комплекс лечебных упражнения – изометрическая гимнастика и легкие движения в голеностопном суставе. А когда удаляют дренаж, то добавляют пассивные движения в коленном суставе и пациента ставят на ноги, опираясь на костыли или трость.
Если проводилось удаление мениска, реабилитация после операции занимает немного времени и первые упражнения разрешают делать уже к концу первых суток.
Если пациенту была произведена артроскопия коленного сустава, то реабилитацию после операции следует в обязательном порядке продолжать в домашних условиях. Положительный исход во многом зависит от того, придерживался ли больной таких правил:
- Если первые 1–3 суток больной держит ноги приподнятыми, то это поможет уменьшить припухлость.
- Хирургические разрезы в области колена важно сохранять в сухости и чистоте. Смену повязок курирует врач. Водные процедуры следует выполнять крайне осторожно.
- Пациенту важно не забывать принимать противовоспалительные и сосудистые препараты, прописанные доктором.
- Первые 5–7 дней больной должен носить эластичный бинт. Если необходимо назначается лимфодренаж и криотерапия.
- На 8 день после операции может быть назначен лечебный массаж в области колена. Более правильно чтобы такие манипуляции выполнял опытный специалист. Однако некоторые пациенты используют обучающее видео, которое без проблем можно найти в сети интернет и совершают самомассаж в домашних условиях.
Лечащий врач контролирует особенности двигательной активности в реабилитационный период:
- После удаления мениска уже в день операции рекомендована ходьба с умеренной нагрузкой. В течение первой недели хорошо бы использовать трость или костыли. Если же накладывали лигатуру на мениск, то ногу щадят в течение месяца и передвигаются только с помощью костылей.
- После пластики связок коленного сустава во время восстановительного периода следует использовать костыли с локтевой опорой до 21 дня. Первые 2–3 дня следует избегать нагрузки на оперированную конечность, но если выраженный болевой синдром отсутствует, то осевую нагрузку увеличивают.
Контрольный осмотр специалистом и смена повязок происходит в первые 24 часа после хирургических манипуляций, а затем каждый 2–5 дней. В ходе процедуры пациенту сменяют асептические повязки и при необходимости отсасывают, скопившуюся, жидкость. Хирургический шовный материал снимают на 7–12 дней после произведенной манипуляции.
ЛФК после артроскопии коленного сустава рекомендована абсолютно всем пациентам, хотя и используется в этом вопросе индивидуальный подход. Программу разделяют на несколько этапов, в зависимости от дозирования нагрузки:
- Первый этап – упражнения с минимальной нагрузкой, которые можно выполнять в этот же день, когда была сделана артроскопия. Колено фиксируют, а больной незначительно разгибает ноги в коленном суставе, задействуя при этом четырехглавые мышцы бедра.
- Второй этап – комплекс упражнений с повышенной нагрузкой, проводится в домашних условиях, но под контролем специалиста. Упражнения направлены на увеличение подвижности сустава, а также такие, что выполняются в фиксированном положении.
- Третий этап – рассчитан на 3 недели. Теперь пациент должен увеличивать объем движений в коленном суставе, а для увеличения нагрузки на голень используется специальный груз.
- Четвертый этап – рассчитан на 6 недель и подразумевает значительное увеличение нагрузки на пострадавшую конечность. Для этого упор делается на ногу, на которой была проведена артроскопия. Ее сгибают под углом от 30 до 80 градусов, а второй выполняют движения по кругу. Кроме того, больной должен совершать пешие прогулки по четверти часа или заниматься велоспортом по 10 минут в день.
Комплекс упражнений после артроскопии коленного сустава на 3 день после операции может включать такие приемы:
- Проработка бедренных мышц сзади. Пациент ложится на спину и сгибает конечности в коленных суставах настолько, чтобы не испытывать болевых ощущений. Пятки должны быть прижаты к полу, а бедренные мышцы сзади следует напрячь. В таком статическом положении нужно выдержать 5 секунд, а затем можно расслабиться.
- Проработка бедренных мышц спереди. Пациент занимает лежачее положение на животе. Под стопу кладут валик, скрученный из полотенца или другой ткани. Ногу следует максимально выпрямить и в такой статической позе пробыть 5 секунд, после чего можно расслабиться.
- Приподнимание выпрямленной ноги, когда тело находится в горизонтальном положении. Конечность, которая подвергалась артроскопии, нужно положить на ровную поверхность, а вторую согнуть в коленном суставе. Пострадавшую конечность следует выпрямить, медленно поднять ее на 30 см от опорной поверхности, и находиться в таком статическом положении 5 секунд. После этого не спеша принять исходное положение.
- Проработка мышц ягодиц, когда тело находится в горизонтальном положении. Конечности следует согнуть в коленных суставах, а дистальный отдел опереть на ровную поверхность. Мышцы в области ягодиц следует напрячь и зафиксироваться так на 5 секунд, а затем расслабиться.
- Каждый прием комплекса следует повторять по 10 раз.
Лечебная физкультура, которая выполняется в более поздний период включает такие приемы:
- Усиленное разрабатывания коленного сустава. Пациент занимает горизонтальное положение с упором на спину, а под колено подкладывается валик. Конечность следует как можно лучше выпрямит в колене, опираясь на валик, и быть в таком статическом положении 5 секунд. Затем нужно не спеша принять исходное положение.
- Приподнимание прямой ноги, когда тело находится в горизонтальном положении с упором на спину. Здоровую конечность следует согнуть в коленном суставе, а оперированную выпрямить и положить на ровную поверхность. Суть упражнения заключается в медленном поднимании ноги на 45 градусов и удержании ее на 5 секунд через каждые 15 градусов подъема. Таким образом, упражнение делится на 3 подхода с 60 секундами перерыва между каждым. Затем ногу возвращают в исходное положение.
- Частичное приседание у стула. Необходимый инвентарь – стул с повернутой к пациенту спинкой. Его нужно поставить от себя на расстоянии 30 см. Присесть нужно так, чтобы образовался прямой угол, а удерживаться в таком положении можно до 10 секунд, держась за спинку стула.
- Прорабатывание передней группы мышц бедра. Пациент должен поставить перед собой стул, сделать упор на здоровую ногу и опереться о спинку стула. В это время оперированную ногу следует согнуть в колене и одновременно рукой захватить стопу. Затем стопу нужно медленно потянуть к ягодице и так задержаться на 5 секунд. После этого ногу следует медленно опустить на пол.
- Частичные приседания на одной ноге. В этом случае также не обойтись без стула. Здоровую конечность нужно согнуть так, чтобы касаться пальцами стопы пола. Больной ногой нужно присесть так, чтобы образовался угол – 120 градусов и задержаться на 5 секунд. Затем медленно вернуться в исходное положение.
- Шаги на степ платформе. В качестве инвентаря понадобится степ-доска. На нее следует стать пострадавшей конечностью, перенести на нее вес тела и выпрямится. Затем нужно вернуться в исходное положение.
- Каждое упражнение должно повторяться по 10 раз.
Если тренировки слишком активные, то пациент может временно почувствовать ухудшение. Если больной замечает, что колено припухло и стало горячим, то обязательно нужно снизить нагрузки или на время, вообще, отказаться от занятий. Если наступил рецидив, то следует обеспечить конечности полный покой, надеть давящую повязку, держать ногу приподнятой и приложить к суставу холод. Если в течение 3 суток отечность не спала, то следует проконсультироваться с лечащим врачом.
Отзывы пациентов о реабилитации коленного сустава после артроскопии можно встретить разнообразные. Но как правило, все хвалят такую хирургическую манипуляции и не представляют, что с ними было, если бы они побоялись ее сделать.
Артроскопия коленного сустава редко приводит к серьезным осложнениям, но то как быстро пациент встанет на ноги во многом зависит от правильно организованного реабилитационного периода. Полное восстановление коленного сустава после операции может занимать различное время. Даже если пациент отмечает, что восстановление после артроскопии идет медленными темпами, не стоит бросать занятий и потраченные усилия обязательно вознаградятся.
источник
Малоинвазивные эндоскопические операции широко используются для диагностики и лечения различных патологий и травм крупных суставов. Проведение артроскопии показано пациентам с повреждением менисков и связок, деформирующим гонартрозом и артритами коленного сустава. Осложнения после артроскопии коленного сустава возникают в менее 1,5% случаев, но эти состояния могут потребовать длительного серьезного лечения.
Артроскопия коленного сустава проводится под местным или общим наркозом в зависимости от состояния пациента и тяжести заболевания. Операция осуществляется через несколько проколов длиной 5-8 мм, в которые вводится эндоскоп и хирургическое оборудование. Диагностические манипуляции занимают в среднем 1 час. При необходимости проведения лечения (восстановление мениска, устранение повреждений хрящевой ткани и связок, удаление выпота и гноя) длительность процедуры может составлять 2-3 часа.
Обычно пациенты покидают стационар уже в день операции, в редких случаях требуется госпитализация в течение 2-3 суток. Успех артроскопии во многом зависит от качества послеоперационного ухода и соблюдения врачебных рекомендаций. Однако, несмотря на безопасность и малую травматичность процедуры, на протяжении 1-2 недель после ее проведения могут наблюдаться следующие симптомы:
- Локальная ноющая боль, отдающая в бедро и голень;
- Дискомфорт, ощущение инородного тела, частичное онемение мышц;
- Выраженный отек и покраснение кожных покровов вокруг коленного сустава;
- Сухой хруст в колене во время движения;
- Повышение общей температуры тела до 37,5-38,0 °С.
Все эти проявления являются нормой и бесследно проходят при строгом соблюдении врачебных рекомендаций в послеоперационный период:
- Для предотвращения отека коленного сустава после артроскопии в первые сутки прикладывать сухие компрессы со льдом каждые 1,5-2 часа, пить назначенные врачом болеутоляющие и противовоспалительные средства;
- В течение 3-4 дней полностью обездвижить прооперированную конечность наложением тугой фиксирующей повязки от стопы до середины бедра. На протяжении недели передвигаться с помощью костылей или других приспособлений. Через 7-10 дней разрешается вставать на больную ногу и постепенно повышать нагрузку на сустав;
- Для полного восстановления работоспособности коленного сустава проводить физиотерапевтические процедуры, массаж и ЛФК под наблюдением специалиста.
Если после артроскопии отек не спадает в течение длительного времени, усиливается и нарастает боль, ухудшается общее самочувствие, необходимо немедленно обратиться к врачу.
Вероятность развития неблагоприятных последствий зависит от сложности проведения процедуры. В группе риска оказываются пожилые люди старше 50 лет, пациенты с тяжелыми поражениями тканей и сопутствующими патологиями. Рассмотрим основные осложнения после операции на коленном суставе и методы их устранения.
Согласно медицинским исследованиям, одним из наиболее частых ранних последствий артроскопии является гемартроз колена – скопление крови в суставной полости. Патологическое состояние развивается в результате повреждения артерии, огибающей бедренную кость. Нарушение сопровождается тянущей болью, ощущением распирания, покраснением, отеком и значительным увеличением колена. Прооперированная нога не выпрямляется до конца, функции сустава нарушены. Заподозрить гемартроз также можно в случае, если у пациента опухло колено сверху, и отек не проходит или увеличивается в течение 7-10 дней после операции.
Лечение нарушения включает в себя проведение следующих манипуляций:
- Пункция и извлечение содержимого капсулы;
- Промывание суставной полости препаратами для снятия воспаления;
- Внутрисуставное введение анестетика (Новокаин, Лидокаин);
- Наложение давящей повязки и иммобилизация конечности до полного восстановления.
Ограничение сгибания и разгибания конечности (контактура) также представляет собой распространенное послеоперационное нарушение. Уменьшение объема движения часто сопровождается деформацией костного сочленения. Причиной контактуры коленного сустава является образование спаек из соединительной ткани в результате длительной иммобилизации конечности или невыполнения врачебных требований в послеоперационный период. Вероятность развития осложнения повышается при разрывах внутренней боковой связки и других тяжелых повреждениях мениска.
Для восстановления полного объема движения в прооперированной конечности следует выполнять физические упражнения. Начиная с 3-4 дня после операции, необходимо сгибать и разгибать ногу в колене по 3-5 минут не менее 5 раз в день, постепенно увеличивая нагрузку.
Если у пациента полностью не сгибается и не разгибается колено через 2-3 месяца после артроскопии, можно говорить о развитии стойкого спаечного процесса. В этом случае может потребоваться повторная операция и длительное физиотерапевтическое лечение (ударно-волновая терапия, электрофорез, массаж).
При отсутствии достаточной иммобилизации прооперированной конечности и чрезмерной нагрузке может развиться выпот. В суставе скапливается жидкость, преимущественно лимфа, иногда с примесью крови. Примерно в 2-3% случаев содержимое капсулы инфицируется с образованием обширного абсцесса. К основным симптомам выпота относится:
- Отек тканей вокруг коленной чашечки;
- Скованность, невозможность полностью выпрямить ногу;
- Боль во время движения.
При наличии признаков патологии проводится пункция коленного сустава с последующим извлечением его содержимого, промывание капсулы раствором Новокаина и наложение повязки.
Для предотвращения развития выпота после хирургического вмешательства пациенты должны возвращаться к привычным нагрузкам к моменту полного заживления артроскопических проколов (на 10-14 день). Военнослужащие, спортсмены и работники тяжелого физического труда могут приступать к основной деятельности через 3-4 недели.
Патология представляет собой воспаление синовиальной оболочки коленного сустава с образованием жидкости. Нарушение проявляется ноющими болями, увеличением колена в объеме, отечностью. Инфекционный синовит после артроскопии коленного сустава сопровождается повышением температуры тела, ухудшением общего состояния. При отсутствии своевременного лечения заболевание может перейти в хроническую форму и привести к развитию вывихов и потере подвижности ноги.
Если после артроскопии сильно распухло колено, производят пункцию сустава с откачиванием жидкости. Пораженные ткани обрабатывают антисептиком, накладывают тугую повязку. При гнойном синовите показана терапия антибиотиками и противовоспалительными препаратами. После устранения острых симптомов осложнения проводят курс физиопроцедур (магнитотерапия, фонофорез, электрофорез).
Если у пациента на протяжении долгого времени болит колено после артроскопии мениска, можно говорить о развитии следующих осложнений:
- Ишемия мышц ноги (временный паралич). Ноющая боль, сопровождающаяся частичным онемением и ограничением подвижности, возникает в результате длительного или слишком тугого наложения жгута. Вероятность развития ишемии наиболее высока у пациентов пожилого возраста. В качестве основных методов лечения осложнения применяют массаж, ЛФК и физиопроцедуры;
- Повреждение тканей внутри сустава. Чаще всего осложнение возникает в результате ошибки хирурга, недостаточного расширения суставной щели и выполнения любых манипуляций вслепую. Пострадать могут как костные структуры, так и окружающие их мышцы, связки и хрящи. В результате повреждения тканей во время артроскопии развивается стойкий болевой синдром, отек, потеря подвижности. Для устранения неблагоприятных последствий требуется проведение повторной операции;
- Деформирующий остеоартроз суставов. Причиной патологии является нарушение структуры хряща во время операции. Боль появляется через 3-5 дней после артроскопии. Пациентам назначается медикаментозная терапия противовоспалительными препаратами, массаж и физиопроцедуры;
- Комплексный региональный болевой синдром. Осложнение чаще всего возникает у женщин старше 40 лет вследствие повреждений подкожных нервных волокон. Пациенты жалуются на постоянные тянущие боли под коленом, частичную потерю подвижности, изменение цвета кожных покровов. При отсутствии лечения синдром приводит к постепенной атрофии мышц ноги, необратимым поражениям нервной и костной ткани. Больным назначают миорелаксанты, противовоспалительные и противосудорожные средства, витамины группы В, препараты, стимулирующие венозный отток.
Артроскопия коленного сустава является безопасной процедурой с минимальной вероятностью развития осложнений. Чаще всего последствия хирургического вмешательства связаны с нарушением послеоперационного ухода и тяжелой степенью патологии. При своевременно начатой терапии прогноз благоприятный.
источник
Среди всех ортопедических операций артроскопия считается наименее инвазивной. Тем не менее ее проведение сопряжено с определенным риском. По статистике, артроскопические вмешательства сопровождаются развитием осложнений в 0,6-1,7% случаев. Вероятность появления нежелательных последствий напрямую зависит от сложности операции. Реже всего они возникают при диагностической артроскопии, наиболее часто – при неполной медиальной менискэктомии.
Любопытно! Риск развития осложнений не зависит от опыта хирурга и пола пациента. Однако определенную роль играет возраст больного. Известно, что у лиц старше 50 лет нежелательные последствия возникают намного чаще, чем у молодых людей.
Таблица 1. Частота развития различных осложнений артроскопии.
Факт! В плане развития осложнений наиболее опасными считаются операции на менисках, синовиальной оболочке, передней и задней крестообразных связках. При этих хирургических вмешательствах у больных чаще всего возникает гемартроз, инфекционные и тромботические осложнения.
Чтобы получить доступ к медиальному мениску хирурги искусственно расширяют суставную щель перед артроскопией. Для этого они используют специальные держатели ноги и силовую тягу. Проведение подобных манипуляций может приводить к повреждению связок коленного сустава (0,04% всех артроскопий). Отметим, что у большинства пациентов страдает медиальная коллатеральная связка, которая располагается с внутренней стороны колена.
Легкие растяжения или надрывы связок вызывают боль в колене и могут сопровождаться лигаментитом. Избавиться от неприятных симптомов помогают обезболивающие средства (Диклофенак, Ибупрофен) и временная иммобилизация колена.
Для профилактики кровотечения во время артроскопии врачи накладывают на ногу больного жгут. К сожалению, его длительная экспозиция может спровоцировать временный паралич нижней конечности. Для патологии характерно непродолжительное нарушение сократительной способности мышц и двигательных функций ноги.
Таблица 2. Риск развития пареза в зависимости от возраста пациентов и времени наложения жгута.
| Низкий | Наблюдается у пациентов моложе 50 лет, которым накладывали жгут менее чем на 40 минут. Прогнозируемая частота осложнений у таких больных составляет 7,6%. |
| Средний | Характерен для лиц моложе 50 лет со временем экспозиции 40-60 минут и лиц старше 50 лет с временем экспозиции менее 40 минут. Среди данной группы больных парезы развиваются в 10-16% случаев. |
| Высокий | Равняется 28% и более. Характерен для всех пациентов, которым жгут накладывали более чем на 60 минут. |
Таким образом вероятность временных парезов гораздо выше среди пожилых людей. Больше рискуют и те пациенты, которым выполняли сложные длительные операции. Избежать появления нежелательных осложнений можно путем сокращения времени наложения жгута.
Факт! Временные парезы обычно неопасны и хорошо поддаются лечению. Для борьбы с ними используют лечебную физкультуру, массаж и физиотерапевтические процедуры.
Возникает вследствие утечки ирригационной жидкости при наличии дефекта в суставной капсуле. Развитию патологии способствует повышение ирригационного давления и блокада дренажа. Компартмент-синдром сопровождается отеком мягких тканей и резким повышением внутрифасциального давления. Как правило, он приводит к некрозу мышечной ткани и появлению контрактур в послеоперационном периоде.
Компартмент-синдром лечат консервативно. Больным назначают анальгетики (Трамадол, Кеторолак), противоотечные (Фуросемид, Маннит) и противоишемические средства (Актовегин). Также им вводят препараты, которые улучшают реологические свойства крови (Реополиглюкин, Реосорбилакт) и снимают сосудистый спазм (Циннаризин). При неэффективности консервативной терапии пациентам делают операцию – декомпрессионную фасциотомию.
Во время артроскопического вмешательства хирург может повредить любую структуру коленного сустава. Чаще всего это происходит при использовании острого троакара, недостаточном расширении суставной щели, плохой видимости или попытках врача выполнить «слепые» манипуляции.
Во время артроскопии могут пострадать:
- мениски;
- суставные хрящи;
- крестообразные связки;
- капсула сустава.
Повреждение интрасиновиальных структур очень опасно и может иметь тяжелые последствия. Оно способно спровоцировать утечку ирригационной жидкости, деформацию менисков или внутрисуставных связок, развитие деформирующего остеоартроза в послеоперационном периоде и т.д. Естественно, в будущем все это приведет к наружению функций коленного сустава.
Если хирург вовремя заметил травму связок, менисков или суставной капсулы – он может сразу же ее устранить. К сожалению, сделать это получается не всегда.
В последние годы происходит все реже благодаря совершенствованию артроскопического оборудования. Если поломка инструмента все же случилась – врачи немедленно останавливают ирригацию и аспирацию. Затем они аккуратно удаляют отломленный фрагмент с помощью специального оборудования. Если кусочек небольшой и труднодоступный – его могут оставить в синовиальной полости.
Возникают очень редко, всего в 0,06-0,08% случаев. Неврологические расстройства могут развиваться из-за применения жгута или на фоне компартмент-синдрома. Причиной повреждения сосудов чаще всего выступает неосторожное обращение хирурга с инструментами. Как известно, подколенная артерия располагается очень близко к задней капсуле коленного сустава. Следовательно, рассечение последней нередко сопровождается нарушением целостности сосуда.
Структура повреждений различных нервов при артроскопии:
- подкожный – 84%;
- малоберцовый – 10%;
- бедренный – 6%;
- седалищный – 6%.
Факт! Ишемические и тракционные повреждения нервов хорошо поддаются лечению. А вот при нарушении их анатомической целостности устранить неврологические расстройства практически невозможно.
Ярко выраженный болевой синдром возникает после синовэктомии, внутрисуставной реконструкции связок и операций на менисках. В раннем послеоперационном периоде боль купируют с помощью опиоидных анальгетиков или внутримышечных инъекций нестероидных противовоспалительных средств (Кеторолак, Диклофенак). В дальнейшем НПВС могут назначать в виде таблеток.
У некоторых пациентов боли в колене могут появляться через несколько после артроскопии. Этот симптом нередко свидетельствует о развитии деформирующего остеоартроза. Причина этого – интраоперационное повреждение суставных хрящей.
Совет! Если после артроскопии вас длительное время беспокоит боль в колене – сделайте УЗИ или МРТ. Исследование поможет выявить патологические изменения в коленном суставе и поставить диагноз.
Обычно развивается из-за повреждения восходящей латеральной артерии, огибающей бедренную кость. Гемартроз лечат путем артроскопического промывания синовиальной полости и внутрисуставного введения местного анестетика (Лидокаин, Новокаин) с адреналином. После этого на колено пациента обязательно накладывают давящую повязку.
Скопление крови в капсуле.
Встречаются редко благодаря низкой травматичности процедуры и непродолжительной иммобилизации пациента. Примечательно, что тромбозу глубоких вен нижних конечностей больше подвержены лица старше 40 лет. Профилактику и лечение патологии проводят по стандартных медицинских протоколах.
Инфекционные осложнения встречаются редко, всего у 0,1-0,42% пациентов. Возбудителем септического артрита чаще всего выступает золотистый стафилококк. Заболевание протекает остро и обычно не вызывает трудностей в диагностике. В редких случаях оно может иметь подострое, более «коварное» течение.
Классические признаки септического артрита:
- острая боль;
- выраженный отек;
- покраснение кожи;
- лихорадка;
- повышение СОЭ и нейтрофильный лейкоцитоз в крови.
Отметим, что отсутствие типичных симптомов артрита еще не говорит о полном здоровье пациента. Исключить инфекцию можно лишь с помощью бактериологического исследования синовиальной жидкости. Анализ необходимо делать при малейшем подозрении на септический артрит.
При артроскопических вмешательствах врачи могут не назначать пациентам профилактическую антибиотикотерапию. Это, как и внутрисуставное введение кортикостероидов во время артроскопии, повышает риск инфекционных осложнений.
Лечение септического артрита может занять от нескольких дней до 6 недель. В некоторых случаях больным достаточно парентерального введения антибиотиков. Иногда пациентам требуется промывание и дренирование полости сустава. Выбор тактики лечения обычно зависит от тяжести артрита.
Скопление выпота в синовиальной полости – это привычное явление, которое редко превращается в проблему. По разным данным, неинфекционный воспалительный процесс в суставе развивается в 2-15% случаев. Его лечат консервативно, с помощью временной иммобилизации конечности, давящей повязки и нестероидных противовоспалительных средств.
Представляет собой патологическое отверстие в суставной капсуле в месте ее прокола во время артроскопии. По статистике, формируется на третий-шестой день после операции. Не требует специального лечения. Все, что требуется пациенту при появлении фистулы, – временная иммобилизация колена до ее закрытия.
Может возникать при любых повреждениях колена, в том числе и после артроскопических операций. Предполагается, что синдром имеет рефлекторную природу и возникает из-за повреждения вегетативных нервных волокон подкожного нерва. Синдром может развиваться в любом возрасте у представителей обоих полов, однако чаще всего им страдают женщины 40 лет.
Клинические проявления данной патологии очень вариабельны. Чаще всего синдром проходит три фазы развития (вазодилятации, вазоконстрикции, атрофии) и приводит к артрофическим изменениям кожи, мышц, параартикулярных тканей. Практически у всех больных с КРБС в итоге формируются контрактуры коленного сустава. Отметим, что рентгенологические изменения у пациентов выявляют спустя 2-8 недель после появления первых симптомов.
Нога не разгибается полностью.
- хроническая боль в нижней конечности;
- выраженный отек мягких тканей;
- изменение цвета кожных покровов;
- повышенная чувствительность кожи в области колена;
- остеопороз, который выявляют с помощью рентгенографии.
Комплексный регионарный болевой синдром лечат консервативно, с помощью психотерапии и медикаментозных средств. Больным назначают противосудорожные средства, антидепрессанты, миорелаксанты, НПВС, бисфосфонаты, кальцитонин, витамины группы В и препараты, улучшающие венозный отток. Пациентам нередко выполняют блокаду звездчатого ганглия или поясничную симпатическую блокаду.
Лечение КРБС эффективно лишь в том случае, если его начали в первые 3 месяца после появления первых симптомов. Если этого не произошло – у больного появляются необратимые изменения в нервах, мышцах и костях.
Обычно развивается после сложных реконструктивных операций. Характеризуется значительным нарушением подвижности надколенника. Причина – патологическое разрастание соединительной ткани в области пателло-феморального сочленения. Заболевание лечат консервативно, с помощью лечебной физкультуры и нестероидных противовоспалительных средств. Если это не помогает – образовавшиеся спайки рассекают хирургическим путем.
источник