Как оказалось в результате нового исследования, взрослые люди преклонного возраста, страдающие от плоскостопия, имеют больше шансов, чем люди с высоким подъемом, столкнуться с такой проблемой, как хронические боли в коленях. Исследователи считают, что они обнаружили связь между наличием плоскостопия и риском развития такого заболевания, как остеоартрит коленного сустава. Если плоскостопие действительно является причиной остеоартрита, то данное открытие поможет разработать новые методы для того, чтобы снизить риск развития этой хронической болезни коленных суставов в пожилом возрасте, уверены ученые.
В исследовании, о котором идет речь, приняло участие 1900 взрослых человек в возрасте 50 лет и старше. Если говорить о цифрах, то выяснилось, что у тех, у кого наблюдалось плоскостопие, вероятность развития болезни коленных суставов была на 31 процент выше, чем у тех, кто не выявил плоскую форму стопы. Более того – у страдающих от плоскостопия вероятность повреждения хрящевой ткани внутри коленного сустава была выше на 43 процента.
Впрочем, пока рано делать какие-либо кардинальные выводы, так как многие ученые не до конца уверены, что данное открытие демонстрирует именно связь между плоскостопием и проблемами с коленными суставами. «Мы пока не знаем, что здесь первично, а что вторично», — заявил главный руководитель исследования из Бостонской университетской медицинской школы (Boston University School of Medicine) , доктор Дуглас Гросс (Douglas Gross) . По мнению доктора Гросса, еще необходимо наблюдать пациентов, участвовавших в исследовании, для того, чтобы выявить вышеуказанную зависимость. Необходимо собрать гораздо больше доказательств, прежде чем делать какие-либо окончательные выводы по поводу того, что плоскостопие является причиной хронической болезни коленных суставов.
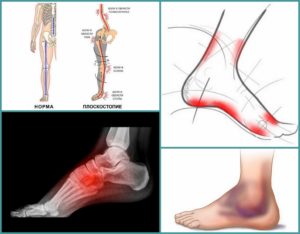
Плоскостопие влияет на осанку, что, в свою очередь, может приводить к травмам колена
«Если у вас плоскостопие, это способно изменить вашу осанку, или даже манеру передвигаться», — заявил доктор Глосс. Похоже, в этом случае у специалистов нет никаких сомнений. Одной из причин измененной осанки может быть тот факт, что человек с плоской стопой распределяет свой вес по всей стопе. При этом нижняя часть ноги как бы заворачивается вовнутрь. Собственно, это также может являться причиной повреждения хряща внутри коленного сустава.
В своих исследованиях Гросс с коллегами обнаружили, что 22 процента из всех пациентов жаловались на хронические боли в коленных суставах. Впрочем, такие боли являются даже более естественным явлением, чем плоская стопа. Ученые даже «измерили» плоскостопие, руководствуясь таким показателем, как так называемый индекс стопы. Затем, у каждого индивидуума было изучено состояние коленных чашечек. В итоге оказалось, что 30 процентов их тех, у кого плоскостопие было выражено больше, чем у других, страдали от сильных болей в коленных суставах. Аналогичный показатель у людей с менее ярко выраженным плоскостопием, составил 21 процент.
Невзирая на полученные данные, исследователи указали и на тот момент, что существует множество других факторов, которые могут приводить к увеличению риска развития остеоартрита коленного сустава. По крайней мере, два из них – это, собственно, преклонный возраст и проблемы с лишним весом. «Существует еще множество моментов, которые мы должны выяснить, прежде чем что-либо кому-либо рекомендовать, — заявил Глосс. – Мы находимся в самом начале пути». Впрочем, ученый не скрывает надежды на то, что результаты его исследования подтвердятся. Ведь тогда возможно будет уменьшить количество случаев остеоартрита коленного сустава, если гораздо раньше взять под контроль ситуацию с плоскостопием.
источник
Часто встречаемые при плоскостопии жалобы – боли в коленных суставах, которые возникают не только после большой нагрузки. Человек может предположить причину неприятных ощущений самостоятельно. Достаточно встать влажными ногами на лист бумаги темного цвета и внимательно изучить получившийся отпечаток. О том, что болят колени от плоскостопия, говорит наличие на следе соединительной полоски между пальцевым отделом и пяткой.
На колени и ступни анатомически приходится большая нагрузка, из-за чего они и признаются травматологами самыми слабо защищенными частями костного аппарата человека.
Если свод стопы по тем или иным причинам ослабляется, а нагрузка на него повышается, возникает риск развития плоскостопия.
А это, в свою очередь, отражается на состоянии коленных суставов, их связочного и мышечного аппарата.
К плоскостопию приводят такие причины:
- избыточный вес;
- длительное пребывание на ногах;
- наследственный фактор;
- нарушение правил подбора обуви;
- вынашивание ребенка.
В плане развития плоскостопия существует несколько наиболее опасных периодов. Первый – младенческий, 3 и 6 месяцев. Второй – 3-5 лет. Именно в указанные периоды происходит активный рост организма, изменяется костный аппарат, его форма и структура. Возрастающая масса тела оказывает нагрузку на неокрепшие мышцы, что непосредственным образом влияют на стопу.
Страдают и коленные суставы, которые также претерпевают серьезных изменений. Именно поэтому болят колени при плоскостопии не только у взрослых, но и среди детей.
Если плоскостопие не вылечено в детском возрасте, оно становится хроническим. У здорового человека стопа должна иметь сферическую форму. Углубление между пяткой и пальцами формируется связочным и мышечным аппаратом. Все три свода стопы – внутренний, поперечный, продольный – сводят к минимуму нагрузку на костный скелет человека. При отсутствии нарушений в стопах вся масса тела приходится на срединную часть пятки.
В случаях, когда мышечное равновесие нарушилось, кости начинают деформироваться. Как результат — плоскостопие и, со временем, боль в колене. Игнорирование состояния может иметь тяжелые последствия для здоровья человека. Неравномерное распределение массы тела будет приводить к изнашиванию всех элементов коленного сустава. Болевой синдром будет нарастать. Дальнейшее отсутствие лечения может привести к инвалидизации.
Без устранения первичного заболевания – плоскостопия, избавиться от болевого синдрома не удастся. Чем раньше начнется лечение, тем выше вероятность положительного исхода. Следует также помнить, что плоскостопие, не устраненное в детском возрасте, сложно поддается терапии.
Для лечения плоскостопия в любом возрасте эффективно используются ортопедические стельки, которые изготавливаются в индивидуальном порядке с учетом анатомических особенностей стопы.
Для изготовления стелек используют пластик. При нагревании он становится податливым, а при понижении, наоборот, затвердевает. При изготовлении средств учитывается какой обуви отдает предпочтение человек – на каблуке или без него.
- если стельки носят дети в возрасти до семи лет, эта мера позволяет полностью вылечить плоскостопие.
- приспособления меняют по мере роста стопы;
- среди подростков и взрослых использование стелек делает хождение более комфортным, замедляет или даже полностью останавливает прогрессирование патологии.
Специальные упражнения – неотъемлемая и обязательная часть не только лечения, но и профилактики плоскостопия. Они направлены на укрепление мышечного аппарата, приостановку прогрессии патологии.
Комплекс рекомендованных упражнений:
- Начальное положение – стопы параллельно друг другу стоят на полу, на небольшом расстоянии. Без рывков, плавно подняться на носки и занять начальное положение. Количество повторов – от 10 до 12.
- Катание мячика небольших размеров или палки, имеющей круглое сечение. Задействована должна быть вся стопа.
- Исходное положение – сидя на стуле, ноги вытянуты вперед с опорой на пятку. Попеременно вращать стопами влево и право Количество повторов – по 10 на каждую конечность.
- В положении стоя без рывков сделать по 10 перекатов с пятки на носок.
- На протяжении трех минут сгибать и разгибать пальцы ног.
- Перекладывание пальцами небольших предметов.
- Выполнение всех упражнений из комплекса занимает от 20 до 30 минут. Главное – регулярность.
- Завершением гимнастики должен являться массаж стоп.
источник
Боли в коленях знакомы как минимум каждому пятому человеку. Это хорошо заметно при взгляде на пешеходов на оживлённой улице: неуклюжая переваливающаяся походка с прихрамыванием характерна для многих людей среднего возраста и становится почти неизбежной в пожилом.
Ни один наш шаг не происходит без участия коленных суставов, поэтому боли в них влияют на качество жизни, ограничивая возможность передвижения, вмешиваясь в ежедневные и далеко идущие планы, отравляя сон и отдых, мешая профессиональной деятельности.
И можно сколько угодно безуспешно растирать ноющие коленки, не подозревая, что причина бед кроется в плоскостопии.
Ходьба на двух ногах вместе с речью и письменностью стали завоеванием человека как биологического вида, обеспечившим ему превосходство. Но для ног перераспределение вертикальной нагрузки оказалось губительным — только человек имеет столько заболеваний суставов нижних конечностей, которые обеспечивают равновесие и амортизацию в статичном положении и при передвижении.
Каждый шаг начинается с соприкосновения пятки с горизонтальной поверхностью. А затем происходит перекатывание стопы на носок и распластывание продольного и поперечного сводов ступни для увеличения площади опоры. Заканчивается шаг отрывом передней её части и моментальным восстановлением высоты сводов стопы. Так обеспечивается амортизация, которая смягчает соприкосновение с поверхностью и предохраняет от лишнего сотрясения внутренние органы и головной мозг.
Голеностопный, коленный и тазобедренный сочленения можно сравнить со складной стрелой экскаватора — сгибая конечность, они должны слаженной работой друг с другом обеспечить возможность переноса ноги при каждом шаге. Но на рессорную функцию они не рассчитаны.
Во время ходьбы самую большую амплитуду движений из этих трёх суставов имеет коленный. При плоскостопии своды стопы становятся плоскими, снижается уровень амортизации. На колено выпадает не свойственная ему миссия — оно должно смягчать толчки при каждом шаге.
Коленный сустав образуют три большие кости: сверху бедренная, а снизу две берцовые — малая и большая. Колено сгибается вперёд, поэтому спереди сочленение трёх костей покрыто подвижным надколенником — коленной чашечкой. Соприкасающиеся поверхности покрыты толстым слоем хряща для лучшего скольжения и имеют конгруэнтные, то есть полностью совпадающие, плотно прилегающие друг к другу поверхности. Конгруэнтность усиливается за счёт наличия двух менисков — двух кольцевидных прослоек из толстого хряша, которые как манжеты удерживают суставные поверхности в правильном положении и смягчают толчки при ходьбе.
Мощные связки и мышечные сухожилия мостиками перекинуты от одной кости к другой, обеспечивая функциональную подвижность сустава без травмирования. Сверху сочленение покрыто плотной соединительнотканной сумкой, внутренняя поверхность которой обильно вырабатывает синовиальную жидкость для питания хрящей и смазки сочленяющихся поверхностей.
Высокая степень конгруэнтности допускает лишь небольшие смещения голени в боковом направлении и вращательные движения небольшой амплитуды.
При плоскостопии боль в суставах возникает из-за необходимости смещения бедренной кости вбок на величину, превышающую функциональные возможности связок и сухожилий:
- ущемляются нервные окончания;
- перенапрягаются сухожилия;
- стираются хрящевые поверхности;
- растягивается сумка, создавая предпосылки для травмы менисков.
Нарушение соотношения осевой нагрузки на колено неизбежно возникает при уплощении сводов стопы. За ювелирную балансировку при ходьбе отвечают 20 мелких суставчиков стопы, координирующих слаженную работу 26 её костей. Стопа чутко реагирует на любую неровность поверхности, на малейший угол её наклона. В этом заключается амортизирующая функция стопы.
При плоскостопии человек тяжело наступает сразу всеми костями ступни, происходит выключение мышц стопы из процесса амортизации, что заставляет пружинить коленные суставы. В них не предусмотрены тонкие механизмы балансировки. На связки и мышцы, особенно на медиальную (внутреннюю) часть сочленения, выпадает неестественная нагрузка, при этом:
- нарушается соотношение суставных головок в трех плоскостях;
- повышается ударная нагрузка на хрящи и статическая — на связки и сухожилия;
- разрыв медиальных связок происходит гораздо чаще, чем с внешней стороны колена.
На медиальную (внутреннюю) сторону сустава чаще негативно влияет вальгусная деформация стопы, при которой ноги принимают Х-образную форму.
В России ежегодно фиксируется около 400 тысяч случаев травматических повреждений связок колена, что часто бывает связано с неправильным положением стопы. Постоянное перенапряжение коленного сустава влечёт за собой его воспаление и изменение формы.
Косвенной причиной появления боли в колене является ожирение, которым страдают в России, по данным за 2017 годы, 25% взрослого населения и 12% детей: избыточный вес оказывает непомерную нагрузку на ноги, вызывая плоскостопие и заболевания крупных суставов.
Многие ощущают после тяжёлого трудового дня постепенно нарастающую боль в колене, которая проходит после отдыха. Иногда, чтобы снять боль, достаточно перемены обуви или положения ног.
Одной из причин болезни коленных суставов часто оказываются большие нагрузки на сочленение из-за нарушения биомеханики нижней конечности. Функциональные перегрузки вызывают:
- хондромаляцию (размягчение и деформацию хряща) надколенника;
- воспаление связки коленной чашечки;
- ущемление синовиальной складки надколенника;
- тендиниты (воспаления сухожилий) сустава;
- бурситы (воспаления суставных сумок);
- разрыв сухожилий и мышц бедра, крепящихся к суставу.
Иногда бывает трудно определить, что ноги болят из-за плоскостопия, потому что все жалобы сконцентрированы только на боли в коленном суставе. Но если не устранить основную причину, то лечение ног окажется безрезультатным.
Постоянные микротравмы коленного сустава при наличии плоскостопия приводят к воспалительным и дистрофическим изменениям в нём. При артрите (воспалении) наблюдается выраженный отёк сустава и его тугоподвижность вследствие скопления избытка синовиальной жидкости. Болевые ощущения заставляют уменьшать объём передвижений и обращаться к врачу за помощью.
Дистрофический процесс — артроз — часто приходит на смену артриту и действует коварнее. При нём боли нарастают постепенно, но внутри сустава изменяется структура сначала хряща, а затем и костной ткани. Хрящ истончается до полного исчезновения, деформируется. На суставной поверхности разрастаются болезненные остеофиты — костные выросты, механически затрудняющие движение конгруэнтных поверхностей. Это путь к анкилозу — полной неподвижности сустава за счёт образования в просвете сустава рубцовой ткани.
Признаки артроза появляются в строгой последовательности:
- Хруст или щелканье сустава при движении.
- Боль.
- Скованность и снижение амплитуды движений.
- Увеличение объёма сочленения.
- Заклинивание сустава в отдельных положениях.
- Вывихи и подвывихи.
При обнаружении таких симптомов, да ещё при наличии лишнего веса надо обращаться к ревматологу, который после клинического обследования отправит к ортопеду. И не будет ничего удивительного, если лечение боли в коленях начнётся с ношения ортопедических приспособлений в обуви.
Проблемы с плоскостопием обычно закладываются в раннем детстве, а пожинают результат пренебрежительного отношения к ногам — в течение всей жизни. Чем раньше начато лечение плоскостопия, тем лучше будет результат. Только в детстве можно восстановить нормальную конфигурацию свода стопы.
Но если время упущено, это не значит, что надо равнодушно наблюдать за деформацией стоп и появлением боли в коленях. Для исправления последствий плоскостопия успешно применяются ортопедические, медикаментозные и физиотерапевтические методы. При появлении даже не очень сильных, но регулярных болей в колене, надо обращаться за квалифицированной помощью. Чем раньше это будет сделано, тем легче окажутся последствия плоскостопия.
Такие рекомендации относятся к группе риска — тем людям, у которых велика нагрузка на коленные суставы:
- спортсменам;
- военнослужащим;
- работникам физического труда;
- офисным работникам, проводящим неподвижно большую часть дня с неправильным положением ног;
- больным, страдающим ожирением любой степени;
- пожилым людям.
Недавно было проведено исследование, в котором приняли участие почти 2 тысячи человек старше 50 лет. Выяснили: у людей с плоскостопием развитие хронических заболеваний коленного сочленения регистрировалось на 31% чаще, чем при нормальной стопе, а повреждение внутренней поверхности коленного сустава и того чаще — в 43%.
Чтобы колени не беспокоили в преклонном возрасте, надо уже на данном этапе жизни, принимать меры, предупреждающие развитие плоскостопия:
- Не носить постоянно обувь без каблука или зауженную спереди.
- Идеальный вариант профилактики плоскостопия — каблук высотой 3-4 см.
- Следить за показателями веса, не допуская перегрузки стоп и коленей.
- Регулярно делать массаж стоп и голеней.
Изменение осанки, развитие сколиоза и боли в коленях могут быть сигналом появления плоскостопия.
Контролировать правильное положение ног можно, совершая неглубокие приседания:
- в норме колени должны находиться над стопой, не заваливаясь внутрь;
- голеностопный сустав тоже не должен заворачиваться внутрь;
- большой палец стопы должен быть направлен вперёд, а не наружу.
Своевременная консультация врача предотвратит развитие заболеваний ног и их осложнений. Здоровые ноги позволят до преклонного возраста сохранить подвижность и самостоятельность.
источник
В последнее время тенденции здорового образа жизни все больше увлекают нас в свой мир. Мы ведём правильный образ жизни, едим полезную пищу и занимаемся спортом.
Я бы хотел уделить внимание такому виду спорта как бег. Я сам занимаюсь им достаточно долго и знаю типичные проблемы возникающие у бегунов не только по собственному опыту, но и по обращениям с жалобами моих пациентов. Суть их жалоб заключается в болях стоп нижней части голени, икроножных мышцах и болях в коленных суставах.
Когда я только начал бегать, то и у меня возникали подобные боли и мне ничего не оставалось как разобраться с этой проблемой с помощью советов бывалых бегунов. Читал профессиональную литературу, делал разминки и заминки, массировал себе икры, клеил кинезиотейпы, но это давало лишь временный эффект т.к. я пытался убрать лишь вершину айсберга. Некоторые советы могли вообще привести к ухудшению ситуации, такие как сильное обхватывание сдавлением мышцы до сильной боли. Получается что после тренировки необходимо восстановить «болящие» и «ноющие» ноги, так какой же смысл в беге тогда?
И многие, превозмогая боль, продолжают тренировки и бегают, думая что ещё чуть-чуть и у них перестанут болеть ноги в икроножных мышцах и в области ахиллова сухожилия. Я понял, что эти методики не работают и терпеть боль нельзя.
В этот момент я только начинал постигать все знания которыми обладает врач-остеопат.
Основа теории и практики остеопатии, состоит в том, что тело старается сберечь какую-то более важную часть себя, жертвуя при этом какой либо другой частью себя. Поэтому, чаще всего я слышу жалобы на боль или неприятные ощущения именно в том месте, которым тело решило пожертвовать, ради другого «более ценного» для всего организма участка.
Согласно этой концепции получается, что голени и стопы являются местом которое тело решило сделать «жертвой», т.е. эти места постоянно находятся в хроническом напряжении и просто добавленная на них беговая нагрузка вызывала боли и травмы.
Оставалось только ответить на вопрос: что же это за часть организма на который необходимо воздействовать остеопатически, чтобы устранить боли в мышцах, голенях и стопах?
Существует гениальная по своей сути и эффективности концепция, так называемых «мышечно-фасциальный цепей» или «анатомические поезда Т.Майерса», согласно этому методу мышцы в теле разделяются по своему назначению на продольные линии, образуя передне-фронтальную, заднюю и боковые линии. Основной задачей этих линий является в первую очередь сохранение равновесия тела при ходьбе, т.е. всё строиться на том, чтобы взгляд человека был параллелен плоскости опоры.
Все мышечные цепи утягиваются в область черепа и глаз, потому что зрительный анализатор воспринимает 70% информации из окружающей среды и является наиболее важным для сохранения нашей жизни. Мышечные цепи и глаза функционируют в единой связке. МЦ поддерживают оптимальное натяжение от пальцев стоп до черепа и это натяжение поддерживается и распределяется по всей длине оси цепи, поэтому если на каком-то участке МЦ возникает укорочение или напряжение мышц, то соответственно соседние участки будут вынуждены перерастянуться, именно это и является причиной плоскостопия продольного или поперечного, а так же косточек на ногах, Х-образных или О-образных ног.
В силу того, что в теле существует определённая иерархия значимости структур, то скелетные мышцы и кости играют подчинённую роль в нашем организме.
А на первом месте по значимости оказывается травма (любая травма: ушиб, перелом, родовая травма и т.д.), рубец, нервная ткань, и кровеносные сосуды.
Именно поэтому при возникновении на любом из участков цепи какой то перегрузки, которая вовлекает сосуд или нерв, послеоперационный рубец или же любую старую травма, то на противоположном участке цепи будет возникать перерастяжение.
Вернёмся к бегу, перегрузку в работе ног и боли в стопах и икрах, возникают из-за перенапряжения глаз. Одной из самых частых причин плоскостопия является длительная работа человека за компьютером, чрезмерное использование гаджетов, телевизора, вызывающих перегрузку глазных мышц, именно из-за этого появляется поперечное плоскостопие и образуется халюсвальгус (косточка).
Не менее редкой причиной возникновения этих проблем, бывают зубоврачебные вмешательства, например депульпация, удаление зуба или сложное длительное лечение кариеса, установка брекетов, может привести к травматизации нижне-челюстной, 2 и 3 ветвей тройничного нерва, а т.к. тройничный нерв имеет возвратную ветвь иннервирующую мембраны головного мозга, то возникает стойкое напряжение на этих мембранах, в результате этого может возникнуть продольное плоскостопие, пяточная шпора и О-образное искривление ног.
Для людей занимающихся бегом не менее важно обратить внимание на перенесённые ранее бронхиты, трахеиты или воспаления лёгких, в результате этих заболеваний могло возникнуть укорочение нерва по грудной клетке, оно может вызвать те же проблемы по передней и задней поверхности грудной клетки — это продольное плоскостопие, по боковым линиям — поперечное.
Так же на ноги влияют такие заболевания как: изафогит, гастрит, язва, вызывая продольное плоскостопие.
Перенесённый когда-то отит может вызвать поперечное плоскостопие.
Одной из причин Х-образного искривления ног может служить падение на ягодицы или на копчик, старая травма крестца и копчика вызывает ущемление нерва иннервирующего тазовое дно, в результате чего ослабевают мышцы внутренних поверхностей бёдер и образуется вальгусная постановка голеней.
Различные травмы расположенные на уровне головы или грудной клетки, также могут оказывать негативное влияние на состояние голени и стоп, и формировать перегрузки, реализующиеся через травмы полученные во время бега.
Как и прежде хочу напомнить, что остеопатия рассматривает организм как единое целое, где каждый орган, кость, либо соединительная ткань и нерв зависят друг от друга.
Она лечит первопричину, «точку отсчёта» вызвавшую те или иные болезненные состояния и чаще всего мы работаем не с местом боли, а с место которое её спроецировало. И учитывая тот факт что травмы мы получаем уже начиная в утробе, а потом во время родов и в дальнейшем по жизни, некоторые из них мы просто не можем помнить, а они просто маскируются под то, что выгодно организму, с целью его простейшего функционированию, отсюда и усталость и недостаток энергии, частые простуды.
Важно вовремя отлечить первопричину и освободить ресурс, который заложен в каждом из нас.
источник
Плоскостопие у детей — распространенное заболевание опорно-двигательного аппарата. Так называется деформация, характеризующаяся уплощением свода стопы, при котором подошва полностью соприкасается с полом. Большинство родителей воспринимают плоскостопие как косметический дефект, однако болезнь является опасной для здоровья, поэтому ее нужно своевременно лечить.
К развитию заболевания приводит несколько причин, наиболее распространенными среди которых являются:
- Генетическая предрасположенность. Риск деформации стопы у детей повышается, если подобная проблема имеется у близких родственников.
- Чрезмерные нагрузки на нижние конечности. Наличие лишнего веса, занятия некоторыми видами спорта способствуют возникновению плоскостопия у подростков.
- Врожденная слабость мышц стопы и голени.
- Осложнения детского церебрального паралича, полиомиелита, рахита и травм.
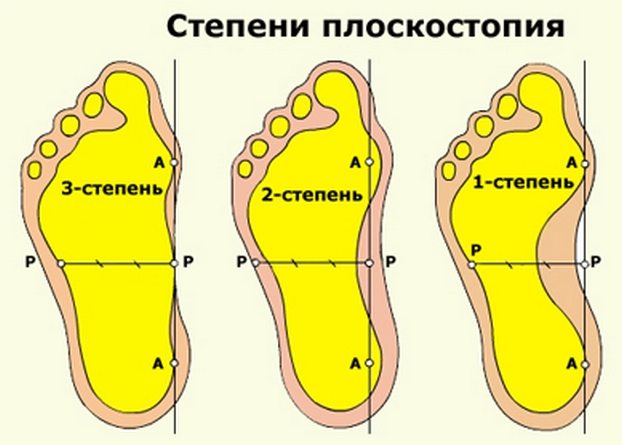
В зависимости от выраженности деформации стопы, у детей выделяют следующие стадии плоскостопия:
- Первая степень. Не имеет характерных признаков. Высота продольного свода стопы на этом этапе остается неизменной. Наблюдается снижение тонуса мышц, появляются ноющие боли в ногах в вечернее время.
- Вторая степень. Свод становится плоским, стопа — распластанной. Боли приобретают постоянный и интенсивный характер. Они распространяются на стопу, голеностопный и коленный суставы.
- Третья степень. Это самая тяжелая форма заболевания, приводящая к появлению выраженных изменений в состоянии стопы. Из-за развития сильных отеков в голеностопных суставах ребенку становится тяжело перемещаться. Возникают изменения в позвоночнике и тазобедренных суставах. Дети жалуются на сильные боли в ногах, голове и спине.
По времени возникновения плоскостопие бывает:
- Врожденным. Развивается на фоне генетических патологий или недоразвития соединительных тканей.
- Приобретенным. Является осложнением заболеваний костно-связочного аппарата детской стопы.
При причине появления патологических изменений выделяют следующие типы плоскостопия:
- паралитическое (характерно для детей с ДЦП);
- травматическое;
- рахитическое (возникает из-за нарушения обмена веществ);
- статическое (развивается на фоне слабости мышц стопы).
По направлению распластывания деформация бывает:
- поперечной (характеризуется увеличением поперечного размера стопы, считается наиболее распространенной формой заболевания у годовалого ребенка);
- продольной (увеличивается продольный размер стопы);
- продольно-поперечной (сочетает признаки предыдущих типов).
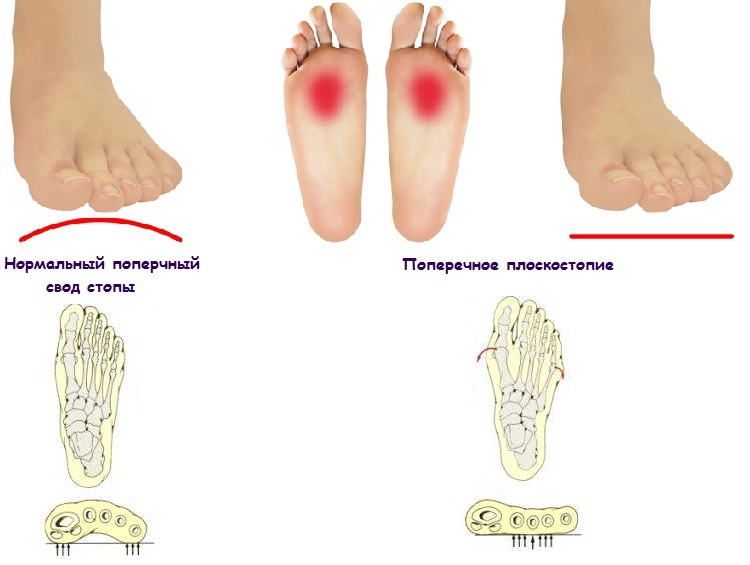
Клиническая картина заболевания зависит от вида деформации. Поперечное плоскостопие способствует:
- появлению сильных болей в области стопы;
- утолщению кожи в боковых частях ступни;
- возникновению красноты и отечности кожи в области большого пальца;
- выпиранию косточки;
- нарушению осанки;
- изменению походки;
- возникновению сложностей при подборе обуви (нога ребенка не помещается в стандартную обувь);
- развитию судорог икроножных мышц;
- снижению двигательной активности;
- деформации тазобедренного сустава и поясничного отдела позвоночника;
- ограничению подвижности суставов;
- появлению болей в коленях.

- повышенную утомляемость нижних конечностей;
- косолапость;
- отечность голеностопных суставов;
- появление неприятных ощущений при прощупывании стопы;
- изменение формы ступней;
- боли, отдающие в голень и поясницу;
- дискомфорт при ношении привычной обуви.
Заболевание характеризуется появлением необратимых изменений в костно-мышечном аппарате ног, поэтому вылечить плоскостопие у ребенка консервативными методами невозможно.
Однако доктор Комаровский считает, что некоторые мероприятия помогают остановить развитие патологического процесса. К ним относят:
- Специальные упражнения. Гимнастика при плоскостопии у ребенка способствует укреплению мышц, восстановлению подвижности суставов, снижению интенсивности неприятных ощущений. Комплекс упражнений составляется индивидуально.
- Физиотерапевтические методики. В поликлиниках применяют электрофорез и ионофорез, обеспечивающий доставку лекарств в очаг воспаления. Для лечения в домашних условиях можно использовать ванночки с хвойным экстрактом или морской солью. На 10 л теплой воды берут 1 ст. л. хвойного экстракта или 50 г морской соли. Ноги держат в растворе 15–20 минут.
- Лечебный массаж, иглорефлексотерапию, мануальную терапию. Нормализуют кровообращение в мышцах и связках, устраняют болевой синдром, препятствуют развитию осложнений. Массаж начинают делать новорожденному сразу после выписки из роддома.
- Ношение ортопедической обуви. Туфли должны иметь соответствующий размер, небольшой каблук и твердый задник. Предпочтение отдают изделиям из натуральных дышащих материалов. Стельки-супинаторы шьются по индивидуальному заказу. Это не только способствует нормальному формированию ноги, но и снижает интенсивность неприятных ощущений при ходьбе.
- Санаторно-курортное лечение.
При патологии 2–3 степени врач-ортопед назначает хирургическое лечение плоскостопия у детей. Чаще всего применяются следующие операции:
- реконструкция связок, мышц и костей;
- трансплантация сухожилий;
- остеотомия — удаление части костных тканей (назначается при рахитической и травматической деформациях).
После хирургического вмешательства пациент должен следить за походкой, носить гипсовую повязку, избегать чрезмерных нагрузок на ноги, регулярно проходить осмотры.
Опасно плоскостопие у ребенка возможностью развития:
- Артроза крупных суставов. Ступня при ходьбе выполняет амортизационные функции. При плоскостопии они нарушаются, поэтому голеностопный, тазобедренный и коленный суставы испытывают повышенные нагрузки.
- Сколиоза. Искривлению позвоночника способствует асимметрия крестца, возникающая из-за нарушения походки.
- Искривления пальцев ног, врастания ногтей.
- Позвоночной грыжи, сопровождающейся упорным радикулитом.
Некоторые врачи считают, что неправильное формирование ступни негативно воздействуют на точки, ответственные за работу внутренних органов.
источник
При возникновении плоскостопия ступни теряют свои амортизирующие свойства, перераспределяя их на колени другие части ног. Избыточные и неадекватные нагрузки и давление на суставные поверхности провоцируют дегенеративные процессы в коленных сочленениях, ускоряют их износ, вызывая воспаление и боль. Без должного лечения, заболевание может перейти в хроническую форму и причинить немало страданий.
Стопа человека, пружиня, как автомобильная рессора, при касаниях с твердой поверхностью, значительно снижает амплитуду колебаний тела при прыжках, беге и ходьбе.
Регулярное появление болей и отечности в ступнях, в мышцах голени, в коленях и голеностопных суставах должно насторожить и побудить обратить внимание на состояние ног. Подобные жалобы могут появиться не только при плоскостопии. Определить, что причиной перечисленных симптомов является именно деформация стопы, можно по комплексу следующих признаков:
- Обувь становится мала из-за увеличения ступни в размере.
- Изнашивается внутренняя сторона обуви.
- После длительного нахождения в вертикальном положении появляются боли и отечность в ступнях, голенях и коленях.
- После физических нагрузок могут быть судороги нижних конечностей, сильные отеки стоп и голеней, а также боли в пояснице.
По отпечатку мокрой ступни на полу или бумаге определяют наличие плоскостопия и степени деформации. Если пятка и передняя часть стопы соединены лишь тонкой линией по внешней ее стороне — это правильная форма. При плоскостопии пальцы ног и пятка образуют треугольный отпечаток, возможна только небольшая дуга по внутренней стороне ступни.
Проблемы со стопами могут начаться у человека, который часто носит неудобную обувь.
Увеличение интенсивности нагрузок, неправильное питания, частое ношение неудобной обуви, нарушение обмена веществ могут привести к ослаблению мышечно-связочного аппарата ступней. В свою очередь, это способствует постепенному искривлению хрящевых участков и деформации стопы, вызывая продольное или поперечное плоскостопие. Провоцирующими факторами для патологических изменений также становятся следующие:
- лишний вес;
- беременность;
- регулярное ношение некачественной обуви;
- резкое увеличение физических нагрузок на нижние конечности;
- хронические заболевания, вызывающие нарушение обмена веществ;
- врожденная предрасположенность.
Вернуться к оглавлению
Потеряв свои свойства, стопа перестает смягчать удары ноги о твердую поверхность при передвижении. В результате усиливается воздействие ударной волны на суставы нижних конечностей, позвоночник и мышцы. Начиная работать с усилием, структуры испытывают перенапряжение, проявляющиеся болевым синдромом и спазмами, которые нарушают кровообращение. В свою очередь, нарушение кровообращения усугубляет состояние всех тканей нижней конечности.
Поскольку коленный сустав имеет довольно обширную площадь и принимает на себя большую часть статической нагрузки при ходьбе, беге и прыжках, то колени страдают в первую очередь. Перегрузки приводят к появлению мелких воспалительных очагов. Постоянная неадекватная нагрузка способствует стиранию хрящевой поверхности сочленения и вызывает артроз. Боль в колене будет беспокоить постоянно и с заболеванием будет трудно бороться. Поэтому следует принимать меры при первых тревожных признаках.
Чтобы определить степень и причины деформации стопы и разработать план лечения стоить проконсультироваться у ортопеда. Рекомендуется применять ортопедическую обувь. Могут быть назначены, индивидуально подобранные, стельки-супинаторы, которые скорректируют работу стопы и уменьшат нагрузку на всю ногу. Лечебная физкультура и массаж помогут восстановить тонус мышц и связок ступней, снять напряженность с мышц голени. Процедуры восстанавливают кровообращение и улучшают состояние суставов. Показано заниматься плаваньем, использовать массажные коврики и ходить босиком по неровным поверхностям — траве, песку, гальке. В сложных ситуациях показано хирургическое лечение
Пациенту рекомендуется снизить лишний вес, если таковой имеется, и поддерживать массу в пределах нормы. Правильное питание должно обеспечить организм кальцием, фосфором, калием, железом и магнием. Необходимо употреблять продукты, содержащие желатин и коллаген. Подбор правильной и качественной обуви значительно облегчит состояние. Следует снизить статическую, физическую нагрузку на стопы и колени.
Для снятия сильного болевого синдрома в коленном или другом сочленении возможно применение мазей и гелей содержащих нестероидные противовоспалительные средства. Крема окажут местное обезболивание, устранят отечность и снизят активность воспалительного процесса. Эффективными для купирования болевого синдрома считаются теплые ванночки и контрастный душ для ног. Для профилактики суставных проблем и облегчения состояния опорно-двигательного аппарата следует регулярно принимать витаминно-минеральные комплексы для укрепления организма.
источник
Периодическая боль в ногах у ребенка по утрам, при ходьбе или в вечернее время может быть вызвана различными травмами и заболеваниями. Они очень чувствительны и нуждаются в особом уходе, пока растут, в целях предотвращения более серьезных проблем в дальнейшей жизни. Рассмотрим сначала наиболее вероятные причины. Такие факторы, как плохо подобранная обувь не только создает проблемы связанные с дискомфортом, но они также могут привести к более серьезным заболеваниям по мере роста малыша.
Вы можете найти дополнительную информацию на страницах, ссылки на которые ниже (в зависимости от того в каком именно месте болит).
Вы беспокоитесь о состоянии детских зубов, глаз и других частей тела. Вы учите ребенка мыть, чистить и ухаживать за ними, но что делать с ногами, развивающимися конечностями, которые должны нести тяжесть тела всю жизнь по несколько тысяч шагов в день? Многие проблемы с ними начинаются еще в детстве и даже уже имеются при рождении. И еще, жизненно важно, как подобрана обувь ребенка.
Плохо подобранная обувь и особенно сношенная создает дополнительную нагрузку на плюсневые кости и является частой причиной боли в передней части стопы. Пренебрегая здоровьем нижних конечностей, мы способствуем проблемам в других частях тела, таких как спина. Там при этом также могут быть нежелательные эффекты. Мальчик с проблемными ногами ходит неуклюже и, как правило, имеет плохую общую осанку. В результате, подрастающий ребенок становится застенчивым, замкнутым, и избегает, к примеру, занятий легкой атлетикой и социальных функций. Если вы чем-то обеспокоены, непременно обратитесь за советом к доктору.
Нога человека является одним из самых сложных частей тела. Она состоит из 26 костей и массива связок, мышц, кровеносных сосудов, и нервов. Поскольку ноги маленьких детей мягкие и податливые, ненормальное давление может легко привести к их деформации. Растут они очень быстро в первый год, достигая почти половины размера конечностей у взрослых. Именно поэтому специалисты рассматривают первый год, как самый важный в их развитии. Вот несколько советов, которые помогут вам удостовериться, что это развитие протекает нормально:
- Посмотрите внимательно на ноги вашего ребенка. Если вы заметили то, что они выглядят не так как должны, лучше провериться сразу. Деформации не исправятся сами по себе.
- В кроватке ребенок должен помещаться свободно, не упираясь в ее спинку.
- Малыш должен быть способным толкаться голыми ногами и ползать, чтобы подготовиться к ходьбе.
Когда ребенок впервые начинает ходить, это происходит в помещении, где обувь не нужна. Это как раз хорошо и необходимо для нормального роста и развития мышц и костей. Мягкий хрящ, который легко изменяет форму в неподходящей обуви. Ущерб может быть нанесен даже, если малышу в таких ботинках не больно, поскольку его нога настолько гибкая, что она может быть легко сжата в тесноватой обуви. Это повлечет проблемы в будущем.
Поэтому очень важно каждые 2-4 месяца посещать действительно хороший обувной магазин, где помогут подобрать правильный размер.
Есть два типа плоскостопия:
- Состояние, при котором ступни остаются плоскими, даже если ребенок не стоял. В этом типе стопы суставы двигаются с трудом, если вообще могут это делать.
- Состояние, при котором стопы имеют относительно нормальный свод, если не вставать. Однако, в положении стоя, ступни становятся плоскими. Изгиб появляется снова, если подняться на цыпочки.
Сосредоточимся на втором варианте. Плоскостопие этого типа может быть на одной или обеих ногах. При рождении ноги изначально плоские и это нормально. Арочная форма костей стопы обычно начинает формироваться только в возрасте около 3-х лет.
Когда нога плоская, каждый шаг отдается в колени и бедра не нормально сильно. Тем не менее, это не всегда вызывает боль или травмы.
В некоторых случаях ощущается ломота в своде, боль в лодыжке и снизу наружного края стопы. Иногда ноги бывают настолько плоским, что трудно даже ходить. При плоскостопие обувь снашивается очень быстро.
Маленький ребенок ощущает боль в лодыжке. Когда он становятся старше, начинает болеть пятка и колено при ходьбе и беге. Это повод сходить к врачу, провериться. Ортопед скажет вам, в чем дело, просто взглянув на ступни.
Большинство случаев не вызывают никаких проблем и не нуждаются в лечении. Иногда достаточно сделанных на заказ ортопедических стелек. Если носить их с достаточно раннего возраста, это реально поспособствует здоровью стопы при дальнейшем взрослении.
Если ребенок 10 лет и старше, плоскостопие считается постоянным и ортопедические стельки нужно будет заказывать регулярно. Это позволит предотвратить будущие проблемы с ногами и позвоночником. Особенно важно это, если одна нога более плоская, чем другая, потому что силовая волна при ходьбе и беге путешествует вверх в колени, бедра и обратно.
Пока детские ноги продолжают расти, чтобы создать для этого условия, необходимо менять обувь и носки раз в несколько месяцев. Хотя проблемы с конечностями происходят в основном из-за травм, деформации, болезней и наследственных факторов, неправильная обувь может усугубить уже существующие для этого условия. Игнорировать этот аспект не стоит.
Маленькие дети часто неустойчивы в связи с проблемами мышц, в которых причина того, что ходить трудно или неудобно. Обнаружить причину проблемы и сделать выводы о необходимости проведения срочного лечения даст возможность обследование.
источник
Плоскостопие у детей — распространенное заболевание опорно-двигательного аппарата. Так называется деформация, характеризующаяся уплощением свода стопы, при котором подошва полностью соприкасается с полом. Большинство родителей воспринимают плоскостопие как косметический дефект, однако болезнь является опасной для здоровья, поэтому ее нужно своевременно лечить.
К развитию заболевания приводит несколько причин, наиболее распространенными среди которых являются:
- Генетическая предрасположенность. Риск деформации стопы у детей повышается, если подобная проблема имеется у близких родственников.
- Чрезмерные нагрузки на нижние конечности. Наличие лишнего веса, занятия некоторыми видами спорта способствуют возникновению плоскостопия у подростков.
- Врожденная слабость мышц стопы и голени.
- Осложнения детского церебрального паралича, полиомиелита, рахита и травм.
В зависимости от выраженности деформации стопы, у детей выделяют следующие стадии плоскостопия:
- Первая степень. Не имеет характерных признаков. Высота продольного свода стопы на этом этапе остается неизменной. Наблюдается снижение тонуса мышц, появляются ноющие боли в ногах в вечернее время.
- Вторая степень. Свод становится плоским, стопа — распластанной. Боли приобретают постоянный и интенсивный характер. Они распространяются на стопу, голеностопный и коленный суставы.
- Третья степень. Это самая тяжелая форма заболевания, приводящая к появлению выраженных изменений в состоянии стопы. Из-за развития сильных отеков в голеностопных суставах ребенку становится тяжело перемещаться. Возникают изменения в позвоночнике и тазобедренных суставах. Дети жалуются на сильные боли в ногах, голове и спине.
По времени возникновения плоскостопие бывает:
- Врожденным. Развивается на фоне генетических патологий или недоразвития соединительных тканей.
- Приобретенным. Является осложнением заболеваний костно-связочного аппарата детской стопы.
При причине появления патологических изменений выделяют следующие типы плоскостопия:
- паралитическое (характерно для детей с ДЦП);
- травматическое;
- рахитическое (возникает из-за нарушения обмена веществ);
- статическое (развивается на фоне слабости мышц стопы).
По направлению распластывания деформация бывает:
- поперечной (характеризуется увеличением поперечного размера стопы, считается наиболее распространенной формой заболевания у годовалого ребенка);
- продольной (увеличивается продольный размер стопы);
- продольно-поперечной (сочетает признаки предыдущих типов).
Клиническая картина заболевания зависит от вида деформации. Поперечное плоскостопие способствует:
- появлению сильных болей в области стопы;
- утолщению кожи в боковых частях ступни;
- возникновению красноты и отечности кожи в области большого пальца;
- выпиранию косточки;
- нарушению осанки;
- изменению походки;
- возникновению сложностей при подборе обуви (нога ребенка не помещается в стандартную обувь);
- развитию судорог икроножных мышц;
- снижению двигательной активности;
- деформации тазобедренного сустава и поясничного отдела позвоночника;
- ограничению подвижности суставов;
- появлению болей в коленях.

- повышенную утомляемость нижних конечностей;
- косолапость;
- отечность голеностопных суставов;
- появление неприятных ощущений при прощупывании стопы;
- изменение формы ступней;
- боли, отдающие в голень и поясницу;
- дискомфорт при ношении привычной обуви.
Заболевание характеризуется появлением необратимых изменений в костно-мышечном аппарате ног, поэтому вылечить плоскостопие у ребенка консервативными методами невозможно.
Однако доктор Комаровский считает, что некоторые мероприятия помогают остановить развитие патологического процесса. К ним относят:
- Специальные упражнения. Гимнастика при плоскостопии у ребенка способствует укреплению мышц, восстановлению подвижности суставов, снижению интенсивности неприятных ощущений. Комплекс упражнений составляется индивидуально.
- Физиотерапевтические методики. В поликлиниках применяют электрофорез и ионофорез, обеспечивающий доставку лекарств в очаг воспаления. Для лечения в домашних условиях можно использовать ванночки с хвойным экстрактом или морской солью. На 10 л теплой воды берут 1 ст. л. хвойного экстракта или 50 г морской соли. Ноги держат в растворе 15–20 минут.
- Лечебный массаж, иглорефлексотерапию, мануальную терапию. Нормализуют кровообращение в мышцах и связках, устраняют болевой синдром, препятствуют развитию осложнений. Массаж начинают делать новорожденному сразу после выписки из роддома.
- Ношение ортопедической обуви. Туфли должны иметь соответствующий размер, небольшой каблук и твердый задник. Предпочтение отдают изделиям из натуральных дышащих материалов. Стельки-супинаторы шьются по индивидуальному заказу. Это не только способствует нормальному формированию ноги, но и снижает интенсивность неприятных ощущений при ходьбе.
- Санаторно-курортное лечение.
При патологии 2–3 степени врач-ортопед назначает хирургическое лечение плоскостопия у детей. Чаще всего применяются следующие операции:
- реконструкция связок, мышц и костей;
- трансплантация сухожилий;
- остеотомия — удаление части костных тканей (назначается при рахитической и травматической деформациях).
После хирургического вмешательства пациент должен следить за походкой, носить гипсовую повязку, избегать чрезмерных нагрузок на ноги, регулярно проходить осмотры.
Опасно плоскостопие у ребенка возможностью развития:
- Артроза крупных суставов. Ступня при ходьбе выполняет амортизационные функции. При плоскостопии они нарушаются, поэтому голеностопный, тазобедренный и коленный суставы испытывают повышенные нагрузки.
- Сколиоза. Искривлению позвоночника способствует асимметрия крестца, возникающая из-за нарушения походки.
- Искривления пальцев ног, врастания ногтей.
- Позвоночной грыжи, сопровождающейся упорным радикулитом.
Некоторые врачи считают, что неправильное формирование ступни негативно воздействуют на точки, ответственные за работу внутренних органов.
источник
Дети и подростки нередко жалуются на боль в коленях, что может вызывать настороженность у родителей, однако, чаще всего это обусловлено повышенной двигательной активностью, нагружающей опорно-двигательную систему ребенка. Колени испытывают большую нагрузку в детском возрасте, и такое явление, как перенапряженные связки, мышцы и суставы, может приводить к частым болям в коленках у детей.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Однако стоит принять во внимание, что ряд патологических состояний и заболеваний может проявляться болевыми симптомами, и если у ребенка болят колени, на это стоит обратить внимание. Предварительно родителям необходимо провести краткую диагностику в домашних условиях, которая поможет понять, почему ребенок жалуется:
- Расспросить ребенка, не было ли у него травм колена – ушибов и растяжений, ссадин вследствие падений, ударов во время физической активности.
- Осмотреть и осторожно прощупать колено, на которое ребенок жалуется – такие признаки, как покраснение кожи, локальный подъем температуры, отечность и боль, могут указать на воспаление сустава вследствие травмы или по другим причинам.
Разовая болезненность вследствие небольших травм обычно быстро проходит без последствий, однако, если ребенок жалуется на частую или постоянную боль в колене, острую или ноющую, это повод обратиться к врачу за подробным исследованием.
Травматическое повреждение — наиболее частая причина боли в колене у ребенка. Несмотря на частоту получения ушибов и растяжений, стоит прислушаться к ребенку, если он жалуется на сильную или долго непроходящую боль. У детей костно-суставная система еще не сформирована, легко получает вывихи, разрывы связок и мягких тканей, трещины и переломы костей. Боль при травматическом повреждении характеризуется появлением сразу после нанесения травмы – ударе колена, резком повороте, перегрузке конечности.
Травма колена обусловливает появление следующих признаков:
- отечность поврежденной области;
- синюшность кожного покрова в месте поражения;
- онемение кожи, снижение чувствительности на ноге ниже колена;
- ограничение движения вплоть до полной блокировки – ребенок не может ногу разогнуть или согнуть;
- боль не уходит спустя несколько дней после получения травмы, она сильная, интенсивная, мешает ходьбе.
У девочек после 10 лет, чаще – после 13 наблюдается нередкое смещение коленной чашечки даже при небольших травмах, повторяющееся при нагрузке на колено в дальнейшем.
Воспалительный процесс
Об остром воспалении говорит обычно резкая, выраженная боль, при хронизации она может стихать на какое-то время и нарастать в периоды обострений.
Воспаление сопровождает следующие заболевания коленного сустава:
- инфекционный артрит – возникает при занесении в сустав инфекционных агентов с током крови или при повреждении его целостности при травме;
- ревматизм. В детском возрасте он редко приводит к заметным деформациям и изменениям в суставе, но при частых ангинах у ребенка и проблемах с сердцем его нельзя исключать из предполагаемого ряда диагнозов;
- септический бурсит – поражение сумки сустава, вызванное инфекцией;
- остеомиелит – тяжелое воспалительное заболевание костной ткани;
- тендинит – воспалительный процесс в сухожилиях по причине травмы, перегрузки;
- ювенильный артрит – частое заболевание детского и подросткового возраста, с неясной этиологией, ассоциировано с аутоиммунной агрессией.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Повышенная нагрузка
Колени и другие сочленения скелета могут болеть в случае активных занятий спортом с большой нагрузкой на коленные суставы. В этом случае боль обусловлена растяжением сухожилий, перегруженными суставами, травмами мягких тканей. Также нагрузка на суставы возникает при наличии лишнего веса. Такая боль характеризуется постепенным нарастанием интенсивности и проявляется, как правило, симметрично, затрагивая оба колена.
Интенсивный рост
Хотя не считается патологическим явлением, но является частой причиной жалоб ребенка, что болит нога. Рост костей вызывает растяжение связок, мышц и сосудов, дополнительную нагрузку на суставы, что проявляется болью, усиливающейся по ночам. Признаками, что боль в ногах обусловлена именно ростом, считаются следующие:
- Массаж и согревающие мази снимают боль.
- Болеть может одна конечность.
- Ночные боли после интенсивных дневных нагрузок на ноги.
- Возраст 10-15 лет.
Аномалии развития
Боль в колене у ребенка может быть проявлением патологий развития сустава, костей и мягких тканей ног. В ряду таких состояний чаще всего диагностируются следующие:
- Пороки развития менисков коленного сустава.
- Аномалии развития тазобедренного сустава с ущемлением бедренного нервно-сосудистого пучка.
- Плоскостопие, врожденное или приобретенное, влияющее на развитие костей и суставов ноги.
- Болезнь Осгуда-Шлаттера, встречается у подростков 10-15 лет, чаще у мальчиков, провоцируется спортивными нагрузками. Боль при этом состоянии выражена по ночам.
- Врожденные нарушения анатомического строения.
- Кисты и опухоли в области сустава.
Психологический фактор
В случае недостатка родительского внимания ребенок может жаловаться на боль в колене, причем это может быть как симуляцией, так и возможным психосоматическим проявлением проблем отношений с матерью. Обычно боль характеризуется появлением в моменты, когда ребенку не хватает материнской ласки, при перетягивании родительского внимания в сторону младших детей и подобных ситуациях психологического характера.
Не всякая боль в колене у ребенка требует лечения и, тем не менее, оставлять подобные проявления без внимания нельзя. Оказание помощи детям при жалобах на боль в коленном суставе зависит от характера боли и причин, ее вызывавших.
- В случае травматического повреждения на больное место прикладывается холод – например, пакет со льдом, ноге обеспечивается покой. Ребенка необходимо госпитализировать для оказания квалифицированной помощи в случае переломов, вывихов коленного сустава или разрывов мягких тканей.
- Воспалительные явления требуют обращения к врачу и ряда диагностических мероприятий, с назначением в дальнейшем специализированного курса терапии — как консервативной, так и операционной. В домашних условиях облегчить болезненные симптомы в коленном суставе у ребенка можно применением местных средств – противовоспалительных и обезболивающих мазей.
- При болях необходимо сокращение физических нагрузок или отказ от них до установки диагноза, прохождения лечения и снятия симптоматики.
- Если боль обусловлена возрастными изменениями, снять ее можно массажем и растираниями ноги с согревающими средствами.
Боль в коленях у ребенка может быть как симптомом активного роста, так и сигналом о начинающейся болезни, поэтому оставлять его жалобы без внимания нельзя. Чем раньше проведена диагностика и начато лечение коленного сустава, тем выше вероятность полного излечения и нормализации функций суставов.
источник