Инфекционные заболевания без своевременного лечения провоцируют неприятные последствия, одним из которых является осложнение на суставы. Активное распространение стафилококка, стрептококка и других патогенных микроорганизмов приводит к частым суставным болям, ломоте в костях и иным проблемам с опорно-двигательным аппаратом. Устранить неприятные симптомы в суставах и мышцах можно лишь после установления возбудителя и непосредственного воздействия на него. С этой целью требуется обращаться к доктору и проводить комплексное обследование.
Появление вирусных и других инфекций, при которых болят все суставы, не является редкостью. Повлиять на инфицирование способны различные патогенные микроорганизмы, проникающие в суставную полость посредством крови либо лимфатической жидкости. Вирусы, бактерии и грибки оказывают негативное влияние на крупные и мелкие суставы, приводя к их деформации и разрушению. Выделяют такие причины возникновения болей в подвижных сочленениях при инфекции:
- запущенный артрит с развитием сепсиса;
- оперативное вмешательство на суставах и рядом расположенных тканях;
- установление протеза на колени и другие части тела;
- инфекционные очаги на кожном покрове;
- не одноразовое использование шприцев при инъекции;
- механические повреждения.
Часто болят суставы и мышцы по причине инфекции у людей, которые злоупотребляют наркотическими веществами. Проблема связана с несоблюдением гигиенических норм и многоразовым проведением инъекций одним шприцем.
Инфекции, поражающие суставы и вызывающие боли, бывают разных типов. При стафилококке и других инфекционных очагах наблюдается различная клиническая картина. Боль в суставах бывает вызвана такими патогенами, как:
- хламидии;
- шигеллы;
- стрептококки;
- клебсиелла;
- кишечная палочка;
- сальмонелла;
- вирус краснухи;
- гепатиты разных групп;
- эпидемический паротит;
- золотистый стафилококк.
Вернуться к оглавлению
Болезни, связанные с инфекцией, вызывают нарушения в целостности костей и суставов. Вирусная патология приводит к болевому синдрому различной локализации и интенсивности. Инфицированный сустав дает о себе знать через 2—3 дня после заражения, проявляясь ярко выраженной болью. На фоне инфекционного гастрита и других отклонений чаще всего поражаются голеностопные и коленные подвижные сочленения. Реже боль распространяется на разные отделы позвоночного столба. Суставные болевые приступы, отдающие в другие органы, могут привести к дисфункции многих систем и нарушить работу опорно-двигательного аппарата. На фоне инфекционной болезни проявляются также такие симптомы:
- высокая температура тела;
- ощущение слабости и недомогания;
- резкое снижение массы тела;
- увеличение лимфатических узлов в зоне распространения инфекции;
- боли во всех суставах и мускулатуре;
- появление воспалительного процесса.
Вернуться к оглавлению
Боли в суставах, проявляющиеся из-за инфекции, часто осложняются и распространяются на рядом расположенные сухожилия и связки. Вирусное заболевание дает осложнение на зрительную систему, вследствие чего развивается иридоциклит, поражающий радужную оболочку. Болевой синдром в суставах негативно отражается на состоянии кожного покрова, на котором формируются изъязвления. Язвенные участки порой затрагивают эпидермис гениталий у женщин и мужчин. Такое состояние грозит вторичным инфицированием, что вызовет тяжелые последствия. Не менее распространенным осложнением суставной боли при инфекции становится развитие кератодермии, характеризующейся ороговением верхних слоев кожи, что становится источником частых и обширных высыпаний. В таблице представлены иные осложнения, проявляющиеся при болях в подвижных сочленениях.
| Дата | Вопрос | Статус |
|---|---|---|
| 25.06.2012 |
| |
|
Таким видом артрита чаще болеют дети дошкольного и школьного возраста, а также пожилые люди. Бактериальные инфекции суставов возникают сразу по нескольким причинам. С одной стороны, выступает проникновение и размножение в синовиальной оболочке бактерий, с другой – снижение иммунных сил организма. Бактерии попадают в сустав чаще гематогенным путем (с кровью или лимфой), после недавно перенесенных инфекционно-вирусных заболеваний либо из-за обострения хронических болезней:
- тонзиллита, синусита;
- дентальной гранулемы;
- плеврита;
- инфекционного эндокардита;
- холецистита или холангита;
- пиелонефрита;
- простатита;
- остеомиелита
- бруцеллеза.
Краснуха, гепатит С или В, вирус герпеса, парвовирус В19 или ВИЧ могут спровоцировать инфекционные болезни суставов вирусной этиологии. Сами вирусы, как правило, находятся вне сустава, но являются причиной его воспаления. Болезнь часто сопровождается признаками обычного артрита: воспалением, скованностью движений, болями. Если воспаление возникло в результате перенесенного гепатита, то артрит пройдет самостоятельно. В зависимости от возраста пациента вирусная инфекция суставов может локализоваться в разных местах:
- У детей чаще поражаются суставные части кистей рук, плюсневые суставы стоп.
- У взрослых симметрично воспаляются коленные и голеностопные суставы.
Штаммы грибков попадают в полость сустава через лимфатическую или кровеносную систему из первоначального очага инфицирования или через открытые раны на коже. Воспаление сопровождается отечностью, гнойными образованиями под и над кожей, лихорадкой симптомами общей интоксикации организма. Выделяют несколько видов грибковой инфекции:
- Гистоплазмоз. Заражение происходит после вдыхания загрязненных частичек почвы, экскрементов животных или птиц. В острой стадии гистоплазмоз часто встречается в форме полиартрита с узловатыми образованиями.
- Криптококкоз. Заражение происходит воздушно-капельным путем. Больше остальных инфекции подвержены лица с ослабленным иммунитетом и маленькие дети. Примерно у 10% пациентов криптококкоз вызывает остеомиелит.
- Аспергиллез. Второе название патологии – больничный синдром. Заболевание прозвали так, потому что воспаление возникает при вдыхании грибка пациентами с ослабленным иммунитетом, которые находятся на лечении в стационаре хирургического или травматологического отделения. Крайне редко аспергиллез передается через гниющие растения.
- Актиномикоз. Грибки проникают в организм человека через поврежденную кожу, живут на слизистых глаз или рта. Первично-хроническое течение происходит с образованием свищей и плотных гранулем, асимметрией конечностей или лица.
- Бластомикоз. Заболевание в 90% случаев диагностируется у мужчин. Попадание грибка происходит при половом контакте или через воздух. Первичные очаги воспаления локализуются в легких, позвоночнике, кистях рук, ребрах, черепе.
- Кандидоз. Начальный очаг развития инфекции – слизистые оболочки рта или влагалища. При отсутствии должного лечения вредные микроорганизмы распространяются на окружающие ткани, хрящи и кости.
- Споротрихоз. Частые пути инфицирования этим типом грибка – через дыхательные пути, открытые раны на теле, занозы. В 80% случаев воспаляется только одно сочленение.
Врачи считают, что все известные микроорганизмы могут быть потенциально опасными для хрящевой и костной ткани. Ученым удалось отдельно выделить инфекции, вызывающие воспаление суставов в большинстве случаев:
- грамположительные аэробные бактерии;
- золотистый стафилококк;
- стрептококки;
- сальмонелла;
- синегнойная палочка;
- грамотрицательные аэробные бактерии;
- анаэробные микроорганизмы — пептострептококки, клостридии, фузобактерии, бактероиды;
- дифтероиды;
- клебсиеллы;
- энтеробактерии;
- туберкулезная палочка;
- все штаммы грибов;
- гонорейная палочка;
- менингококки.
Болезни, спровоцированные стафилококком, являются самыми часто диагностируемыми. Кроме того, этот условно-патогенный микроорганизм, попадая в кровь пациентов с сахарным диабетом или ревматоидным артритом, нередко приводит к гнойному сепсису. Есть две разновидности стафилококка, которые провоцируют воспалительные процессы:
- Staphylococcus aureus – золотистый стафилококк, проникает в организм человека через внешние повреждения кожных покровов, при благоприятных условиях очень быстро приводит к разрушению хрящевой ткани.
- Staphylococcus ep >Вторыми по частоте выявления считаются Streptococcus haemolyticus (группа А) – аэробные грамположительные бактерии гнойной природы. Опасность β-Streptococcus состоит в том, что микроб может спровоцировать осложнения бронхита, ревматизм, скарлатину, миокардит, гломерулонефрит и приводит к разрушению эритроцитов. β-гемолитический стрептококк преимущественно поражает людей с аутоиммунными заболеваниями, наркозависимых, пациентов с гнойными дерматологическими болезнями или тех, кто перенес массивную травму конечностей.
Несколько реже встречаются Neisseria gonorrhoeae – грамотрицательные внутриклеточные диплококки, возбудители венерических заболеваний. Воспаление сочленений чаще развивается у лиц с острой или хронической формой гонореи при распространении бактерий с кровью из мочеполового тракта. Заболеванию более подвержены женщины, чему способствует наступление месячных или беременность. Развитие гонококкового артрита принято разделять на две фазы:
- бактериемическую – длится всего 2-4 дня и характеризуется лихорадкой, мигрирующей болью;
- септическую – может развиваться бессимптомно в течение длительного времени, постепенно приводя к поражению коленных, голеностопных, локтевых и лучезапястных сочленений.
Haemophilus influenzae выявляются в результате лабораторных анализов синовиальной жидкости только в 10% случаев. Грамотрицательные респираторные инфекции диагностируются преимущественно у грудничков или детей до двух лет, которые лишись природного иммунитета, передающегося от женщины к младенцу через материнское молоко – были слишком рано переведены на искусственное вскармливание. У взрослых грамотрицательные кишечные и респираторные инфекции могут возникнуть по следующим причинам:
- зависимость от инъекционных наркотиков;
- длительная госпитализация пациентов пожилого возраста;
- ослабленный иммунитет, вне зависимости от возраста пациента;
- мочеполовая инфекция.
Течение эпидемического цереброспинального менингита вызывает бактерия Neisseria meningitidis – грамотрицательная палочка, которая через носоглотку проникает в черепную коробку, провоцируя воспаление мозговых оболочек. Нередко основное заболевание протекает с осложнениями, самым распространенным из которых является артрит. Поражаются преимущественно крупные сочленения – коленные, тазобедренные, голеностопные. При этом менингококки в синовиальной жидкости не обнаруживаются.
Инфекционные болезни суставов хорошо поддаются адекватной терапии, и симптомы артрита исчезают самостоятельно без остаточных изменений хрящевой ткани. В противном случае, через 2-3 дня начинается сепсис. Гнойное воспаление быстро прогрессирует, затрагивая параллельные сочленения, приводит к потере способности к самостоятельному передвижению. При назначении высоких доз антибиотиков подвижность суставов почти всегда восстанавливается.
Самый распространенный возбудитель анаэробного артрита – бактерия Fusobacterium spp. В большинстве случаев механизмом запуска служит перенесенная ангина Симановского-Плаута-Венсана, которая часто осложняется гнойным тромбофлебитом шейных артерий и гематогенным распространением инфекции. С развитием фармацевтики и появлением антибиотиков широкого спектра, анаэробный артрит стал встречаться очень редко, преимущественно у лиц больных СПИДом или пациентов, которым было проведено протезирование конечностей.
Инфекционные болезни суставов диагностируются вне зависимости от возрастной группы. У взрослых чаще встречается воспаление нижних конечностей или кистей рук. У детей доминирует полиартрит с параллельным поражением коленных, локтевых, плечевых сочленений или тазобедренной области. Поражение суставов инфекцией чаще возникает у пациентов:
- страдающих от хронического ревматоидного артрита;
- имеющих аутоиммунные заболевания или системные инфекции (ВИЧ, гонорею);
- гомосексуальной ориентации;
- нарко- или алкозависимых;
- с сахарным диабетом;
- авитаминозом;
- серповидно-клеточной анемией;
- системной волчанкой;
- перенесших огнестрельное ранение, травму, или хирургическое вмешательство;
- с ожирением;
- регулярно испытывающих сильные физические нагрузки (спортсмены, продавцы, охранники);
- с генетической предрасположенностью;
- с заболеваниями мочеполовой системы.
Признаки заболевания отличаются в зависимости от возбудителя, ставшего причиной воспаления, возраста и пола пациента. Дети переносят болезнь острее и не всегда могут описать свое состояние, что значительно затрудняет диагностику и выбор правильной тактики лечения. В случаях появления симптомов инфекционного артрита у детей успешность терапии будет зависеть от того, как быстро родители обратятся за медицинской помощью.
Для инфекционных болезней суставов, спровоцированных неспецифической микрофлорой (стрептококками, стафилококками), характерно острое начало с выраженной общей симптоматикой – лихорадкой, ознобом, слабостью, повышенной потливостью. Другими признаками гнойно-инфекционного артрита служат:
- резкая боль при пальпации мягких тканей, при активных движениях или в состоянии покоя;
- жжение глаз;
- слезоточивость;
- мигрирующая артралгия;
- конъюнктивит;
- покраснение кожи в месте локализации боли;
- повышение местной температуры;
- отечность мягких тканей.
Если организм слишком бурно реагирует на возбудителя, происходит аллергическая реакция, которая провоцирует инфекционно-аллергический артрит. К аллергенным микроорганизмам относятся инфекции, вызывающие респираторно-вирусные заболевания. Симптоматика этой формы патологии схожа с описанной выше. По-иному проявляется артрит гонококковой природы. Он чаще поражает голеностопные, локтевые или мелкие сочленения кистей рук и сопровождается:
- первичными проявлениями урогенитальной инфекции;
- множественными высыпаниями на коже или слизистых оболочках – папулами, пустулами, петехиями;
- миалгиями;
- воспалением соединительных оболочек рядом с сухожилиями.
Артрит, вызванный туберкулезной палочкой, склонен к деструктивному хроническому течению. Он поражает крупные суставные части тела – тазобедренную, коленную, лучезапястную. Изменение хрящевых тканей происходит постепенно на протяжении 2-6 месяцев. Симптомы схожи с общей интоксикацией организма (тошнота, рвота, повышение температуры тела, слабость) и местным синовитом (скоплением выпота в суставной полости), иногда возникают «холодные» абсцессы. Малейшие движения вызывают острую боль и мышечные спазмы.
Для вирусного артрита характерно кратковременное течение, а воспаление проходит самостоятельно без остаточных явлений после успешного лечения основного заболевания. К основным симптомам относятся – припухлость мягких тканей, болезненность движений, слабость. При гонорее и сифилисе возникают симптомы экссудативного олигоартрита, сифилитического остеохондрита. Грибки вызывают микотические поражения костной и хрящевой ткани, провоцируют образование свищей. После грибковой формы часто развиваются осложнения – остеоартроз или костный анкилоз.
При подозрении на инфекционные болезни суставов необходимо срочно обратиться к врачу – терапевту, ревматологу, инфекционисту, фтизиатру. В числе первоочередных диагностических мероприятий выполняется визуальный осмотр пациента, сбор жалоб и анамнеза. Полученные данные важно дифференцировать с ревматоидным или подагрическим артритом, гнойным бурситом, остеомиелитом. Для уточнения диагноза назначаются инструментальные методы диагностики:
- Рентгенография. На ранних стадиях развития инфекции помогает получить общую картину воспалительного процесса, на поздних – увидеть деструкцию хрящевой или костной ткани. Если на рентгенографическом снимке какие-либо признаки патологии отсутствуют, врач может назначить более чувствительные методы диагностики – ультразвуковое исследование (УЗИ), компьютерную или магнитно-резонансную томографию (КТ или МРТ).
- Сцинтиграфия – процедура, проводимая на специальном радиологическом оборудовании с введением в организм человека радиоизотопного вещества. Исследование помогает определить точное место локализации воспалительного процесса, оценить степень дегенерации, исключить присутствие онкологических новообразований.
- Пункция синовиальной жидкости. Если заражение присутствует, жидкость имеет мутный оттенок, гнойные вкрапления. Анализ на инфекции суставов выявляет повышенное содержание нейтрофилов, лейкоцитов, снижение уровня глюкозы.
- Бактериологический посев синовиальной жидкости с окраской по Граму. Анализ помогает установить наличие грамотрицательных или грамположительных бактерий и их чувствительность к антибиотикам. Бакпосев неэффективен при наличии гонококков.
- Общий анализ крови выявляет неспецифические признаки воспаления – увеличение числа лейкоцитов и сдвиг формулы влево, рост СОЭ (скорости оседания эритроцитов).
- Анализ крови на антитела, генитальные мазки, исследование мочи, биопсия спинномозговой жидкости проводятся для полной верификации диагноза.
В остром периоде заболевания пациента госпитализируют. Лекарственная терапия включает использование антибиотиков, которые подбираются с учетом возбудителя, проведение дезинтоксикационных мероприятий. Из медицинских препаратов, помимо антибактериальных средств, назначаются нестероидные противовоспалительные лекарства, при диагностировании туберкулезного артрита – химиопрепараты. После купирования инфекции проводят профилактические мероприятия: массаж, ЛФК (лечебную физкультуру), закаливание.
При острых болях проводят полную иммобилизацию поврежденного сочленения, фиксируя конечность на специальных распорках. После затихания инфекции двигательную активность постепенно возобновляют. При гнойно-воспалительном процессе вводят дренажную трубку для откачивания гноя. Чтобы купировать болевой синдром назначают средства наружного использования (Быструмгель, Вольтарен Эмульгель, Индометацин) или обезболивающие (Ибупрофен, Анальгин, Диклофенак), местные антисептики.
Помимо симптоматического лечения прибегают к эмпирической антибактериальной терапии. Если возбудитель еще не установлен, назначают препараты широкого спектра действия –пеницилины, аминогликозиды, цефалоспорины. Лечение занимает много времени (от 3 до 8 недель), но при грамотной медикаментозной терапии прогноз хороший – у 90% пациентов полностью восстанавливается подвижность конечностей. Вопрос о хирургическом лечении рассматривается только при отсутствии результатов консервативной терапии.
Хирургическое лечение является основным методом восстановления функциональности сочленений у пациентов, которые невосприимчивы к антибиотикам, имеют поражение крупных частей тела, или сочленение было повреждено в результате огнестрельного проникающего ранения. Из оперативных методов применяются:
- Артроскопия –малоинвазивное вмешательство, через проколы выполняют удаление костного нароста и спаек или иссечение пораженного участка мягкой ткани (синовэктомия).
- Артродез – процедура по полному обездвиживанию суставной части тела.
- Эндопротезирование или артропластика – полная или частичная замена сустава или его компонентов.
Выбор правильных медикаментозных средств осуществляется врачом, исходя из жалоб пациента, результатов анализа, индивидуальных особенностей больного. Предпочтение отдают антибиотикам, которые эффективны против конкретных групп микроорганизмов. При выявлении грибка назначаются нестероидные противовоспалительные средства (НПВС) или антимикотики. При необходимости лекарственные препараты вводят непосредственно в суставную полость.
Кортикостероиды или глюкокортикостероиды – стероидные гормоны, которые в норме в достаточном количестве вырабатываются корой надпочечников. Эти вещества способны угнетать образование фосфолипазы, нарушая синтез медиаторов воспаления и не давая бактериям распространиться дальше. Обладают противоаллергическими и иммунорегулирующими свойствами.
Препараты вводят внутримышечно, внутривенно или локально (непосредственно во внутрисуставную полость). Прямыми показаниями для инъекций служат:
- подагра;
- остеоартроз;
- травматический, ювенильный, псориатический или реактивный артрит;
- периартрит плеча;
- синовит коленей, таза, возникший после пластики;
- системные васкулиты;
- красная волчанка;
- склеродермия.
При инфекционных поражениях такая терапия не применяется, так как, угнетая местный иммунный ответ, способствует распространению микроорганизмов. Препараты имеют множественные противопоказания, часто провоцируют возникновение побочных эффектов со стороны разных органов и систем организма. С целью их предотвращения терапию проводят под наблюдением врача и только, если НПВС в течение двух недель не принесли результатов. Как правило, назначаются:
- Дексаметазон – внутриартикулярно вводят по 2 мг за раз. Препарат не используется для длительной терапии.
- Преднизолон – по 25-50 мг. Внутримышечно или внутривенно лекарство вводят только в экстренных случаях, во время комплексного лечения предпочтение отдается Преднизолону в таблетках.
- Метилпреднизолон используется для пульс-терапии: быстрой инфузии максимальных доз лекарства по 500-1000 мг за введение. Курс такого лечения не должен превышать трех суток. При обострении ревматических заболеваний Метилпреднизолон вводят струйно по 100-500 мг. При проведении внутриартикулярных инъекций раствор вводят по 20-80 мг.
После проведения анализов и установления типа возбудителя врач подбирает антибиотики, которые эффективны против определенной группы микроорганизмов:
- При обнаружении стрептококков назначают:
- Пенициллин внутримышечно, внутривенно или эндолюмбально в дозировках от 250 тысяч до 60 млн. ЕД.
- Ванкомицин — доза для взрослых составляет 2 грамма средства внутривенно, каждые 6 часов по 500 мг.
- Если обнаружены стафилококки, рекомендуют:
- Клиндамицин взрослым по 1 капсуле 4 раза в сутки через каждые 5-6 часов.
- Нафциллин взрослым внутрь по 0,25-1 г 6 раз в сутки, детям по 50-100 мг по 4 приема.
- При менингококковой или гонококковой инфекции:
- Левомицетин 250-500 мг 3-4р/сут.
- Цефтриаксон при менингите – 100 мг/кг веса 1 раз в сутки, для лечения гонореи – 1 г однократно.
- Против грамотрицательных бактерий:
- Каждые 8 часов внутримышечно вводят по 1,5 мг на каждый кг веса Гентамицина в сочетании с ампициллином и пенициллином.
Для терапии грибковых артритов используют разные антимикотические средства в сочетании с Амфотерицином-В. Фунгицидные препараты выбирают в зависимости от типа возбудителя:
- При лечении бластомикоза, гистоплазмоза или споротрихоза прописывают Итраконазол. Дозировку и курс лечения выбирает врач, как правило, начальная доза составляет 100 мг 1 раз в сутки, а курс лечения – 3-6 месяцев.
- При кандидозе используют Флуцитозин внутривенно капельно, дозировка из расчета 100 мг на 1 кг массы тела.
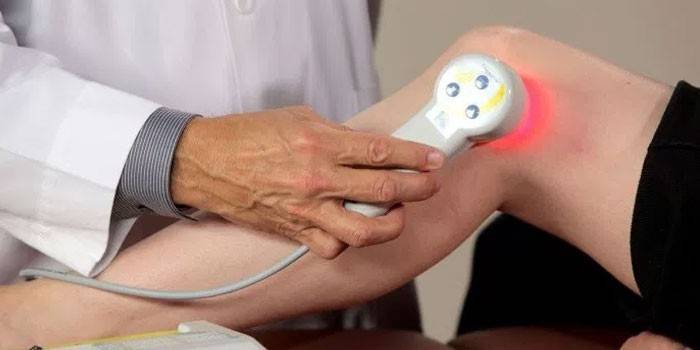
Благоприятно на функциональность суставов влияет ручной или аппаратный массаж. Он способствует улучшению кровотока, оказывает спазмолитическое и расслабляющее воздействие. Вместе с массажными процедурами для профилактики нередко рекомендуется пройти курс физиотерапевтического лечения. Предпочтительными направлениями являются:
- лазерная терапия;
- магнитотерапия;
- ультразвук;
- электрофорез;
- бальнеотерапия.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Ревматизм (острая ревматическая лихорадка) – иммунологическое системное воспалительное заболевание соединительной ткани, вызываемое B-гемолитическим стрептококком группы А, с преимущественным поражением сердца, сосудов мелкого калибра и суставов.
Наиболее часто ревматизм развивается у детей, 7-15 лет, перенесших инфекцию верхних дыхательных путей (воспаление горла и т.д.), без своевременно проведенного лечения.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины и механизм развития ревматизма
Симптомы и признаки ревматизма
Лечение болезни + интересное видео!
Профилактика ревматизма
Большое значение при возникновении ревматизма имеет генетическая предрасположенность, что доказывает высокую частоту заболеваемости в пределах одной семьи, а также наличие специальных генетических маркеров.
В динамике развития ревматизма можно выделить два основных момента:
1. Прямое воздействие токсинов, которые выделяет гемолитический стрептококк: гемолизины, гиалуронидаза, протеиназа и т.д.;
2. Иммунный ответ организма на стрептококковые антигены, в результате чего синтезируются специальные антитела, которые оказывают повреждающее действие на клетки сердца, мелкие сосуды, кожу, синовиальную оболочку суставов.
Как правило, ревматизм у детей или взрослых развивается остро, через несколько недель после перенесенного тонзиллита или фарингита стрептококковой этиологии. Когда ребенок, казалось бы, уже практически выздоровел и готов вернуться к учебно-трудовому процессу, у него резко повышается температура до 38-39 градусов.
Появляются жалобы на симметричные боли в крупных суставах (чаще всего коленных), которые имеют отчетливо мигрирующий характер (сегодня болят колени, завтра локти, потом плечи и т.д.). Вскоре присоединяются боли в сердце, одышка, сердцебиение.
Поражение сердца при первой ревматической атаке наблюдается у 90-95% всех заболевших. При этом могут поражаться все три стенки сердца – эндокард, миокард и перикард. В 20-25% случаев ревматический кардит заканчивается сформировавшимся пороком сердца.
Главная особенность поражения сердца при ревматизме у детей и взрослых — крайняя скудность проявлений. Больные жалуются на неприятные ощущения в области сердца, одышку и кашель после физических нагрузок, боли и перебои в области сердца. Как правило, дети умалчивают об этих жалобах, не придавая им серьезного значения. Поэтому поражение сердца чаще всего удается выявить уже при физикальном и инструментальном обследовании.
Очень часто поражение суставов при ревматизме выступают на первый план. Как правило, воспалительный процесс в суставах начинается остро, с выраженных болевых ощущений, припухлостью и покраснением суставов, повышением температуры над ними, ограничением движений.
Для ревматизма суставов характерно поражение сочленений крупного и среднего калибра: локтевых, плечевых, коленных, лучевых и т.д. Под воздействием лечения все симптомы быстро нивелируются без последствий.
Поражение мелких суставов кистей или стоп обычно наблюдаются при повторных ревматических атаках. Чаще всего, такие поражения при ревматизме суставов не проходят бесследно, приводя к фиброзным изменениям капсул суставов, с развитием деформации пальцев и артритом Жаку.
Ревматический артрит или ревматизм суставов в большинстве случаев развивается вместе с кардитом и хореей, но может протекать изолированно. Это говорит о более тяжелом течении артрита, резистентностью к терапии и выраженным поражением суставов.
- острое начало;
- симметричное поражение крупных суставов;
- летучесть болей: локализация болевых ощущений постоянно меняется;
- быстрое регрессирование симптомов ревматизма под воздействием лечения и отсутствие необратимых изменений в суставах.
Такое осложнение болезни ревматизм развивается преимущественно у девочек 10-12 лет.
Это ревматическое поражение нервной системы, которое проявляется характерными симптомами:
- гиперкинезы – появление непроизвольной двигательной активности конечностей;
- мышечная дистония – резкие мышечные спазмы, сопровождающиеся болевыми ощущениями;
- нарушение координации;
- нарушения речи.
Чаще всего проявляется в виде кольцевидной эритемы и подкожных ревматических узелков.
Кольцевидная эритема – неяркое пятно розового цвета, которое имеет тенденцию к увеличению в размерах, постепенно бледнея в центре, приобретая вид кольца. Появление пятен не сопровождается болевыми ощущениями, они не выступают над поверхностью кожи и при надавливании полностью исчезают. Кольцевидная эритема всегда располагается на туловище и никогда на волосистой поверхности головы.
Подкожные узелки – достаточно редкий специфический симптом, который встречается у детей с возвратным ревматизмом. Чаще всего узелки сопровождают явления артрита и кардита, располагаются на поверхности крупных суставов. Это маленькие (от 1-2 мм до 1-2 см) подкожные узелки, плотные, малоподвижные и безболезненные на ощупь. После стихания основных симптомов, узелки также подвергаются обратному развитию за 1-2 месяца, не оставляя после себя никаких следов.
Встречаются достаточно редко и протекает без какой-либо специфики, являясь проявлением ревматического васкулита – поражения мелких сосудов. Чаще всего поражаются легкие, печень, почки, эндокринные органы, глаза, брюшная полость.
При лечении этого непростого заболевания с названием ревматизм применяются следующие группы препаратов:
Наиболее активными в этом плане остаются антибиотики пенициллинового ряда. Начинают лечение с бензилпенициллина внутримышечно, или амоксициллина. При непереносимости пенициллинов возможно назначение антибиотиков из группы макролидов (азитромицин, рокситромицин, кларитромицин).
Прием НПВП должен осуществляться не менее месяца, с постепенным снижением дозы. Под их воздействием наблюдается быстрое исчезновение болей в суставах, хореи, одышки, положительная динамика в ЭКГ-картине. Однако при лечении НПВП всегда нужно помнить об их негативном воздействии на желудочно-кишечный тракт.
- Глюкокортикоиды. Применяют при выраженном кардите, значительном скоплении жидкости в полости сердечной сумки, сильных суставных болях.
- Метаболическая терапия и витамины. Назначаются большие дозы аскорбиновой кислоты, при развитии хореи – витаминов В1 и В6. Для восстановления поврежденный клеток сердечной мышцы применяют рибоксин, милдронат, неотон и т.д.
Важно: лечением такого непростого заболевания, как ревматизм у детей или взрослых, должен заниматься только врач. Не занимайтесь самолечением, это может привести к серьезным осложнениям! При возникновении первых же описанных в статье симптомах обязательно обратитесь к врачу очно!
Первичная (неспецифическая) профилактика болезни ревматизм направлена на предупреждение развития ревматического процесса в организме и включает в себя комплекс общеукрепляющих мероприятий: закаливание, занятие спортом, сбалансированное питание и т.д.
Вторичная (специфическая) – предупреждение повторных рецидивов ревматизма. Достигается это путем введения пролонгированных препаратов пенициллина. Возможно введение и импортных аналогов – ретарпен, пендепон и т.д.
Согласно рекомендациям ВОЗ, профилактика ревматизма бициллином должна проводиться не менее 3-х лет после последней атаки, но не ранее достижения 18-ти лет. При перенесенном кардите – 25-ти лет. Лица со сформировавшейся сердечной недостаточностью должны выполнять профилактические меры всю жизнь.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Лечение инфекционного артрита обязательно должно проводиться комплексно и своевременно, чтобы избежать развития тяжелых осложнений. Антибактериальная терапия, аспирация, борьба с болью и высокой температурой — основные направления лечения острого периода. Если же гонорейный артрит (или другие разновидности этого заболевания инфекционного происхождения) немного утихает, уместно использовать дополнительные методы борьбы, в частности лечебную физкультуру, физиологические методы, массаж. При своевременном обнаружены патологии и обращении к специалистам вероятность полного восстановления сустава составляет 70%.
Поскольку инфекционный полиартрит — особенно опасное заболевание, способное привести даже к летальному исходу, его лечение должно начаться сразу после установления предварительного диагноза. В обязательном порядке больного нужно госпитализировать. Медикаментозная терапия может проводиться уже в карете скорой помощи.
Поврежденная нога или рука должна быть обездвижена для предупреждения распространения инфекции. Категорически запрещается двигаться, делать любые тепловые компрессы или растирания при острой форме гонококковой болезни. Важно предупредить обезвоживание пациента.
Иногда патология сопровождается высокой температурой, сильной болью и обильным потоотделением (особенно часто такими признаками отличается септический артрит). Обильное питье является залогом эффективной борьбы с интоксикацией. Не стоит в таком состоянии много есть.
После затихания острого периода больному обязательно назначается курс лечебной физкультуры. Удачно подобранные упражнения дают возможность быстрее преодолеть инфекционный артрит коленного сустава, сохранить подвижность конечностей.
Терапия после перенесения болезни может продолжаться еще несколько недель или месяцев. В особенно сложных случаях, когда хрящевые ткани подверглись сильному поражению, может проводиться протезирование сустава.
Большего результата удастся добиться, если в реабилитационный период использовать дополнительные методы лечения инфекции, например, физиотерапевтические процедуры, иммуностимулирующие рецепты народной медицины.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Инфекционный полиартрит и артрит преодолеть без помощи антибактериальной терапии фактически невозможно. Поскольку принимать меры нужно срочно, первый антибиотик выбирается врачом самостоятельно, без результатов анализа на посев. Таким зачастую являются Цефтриаксон или другой препарат широкого спектра действия.
Через несколько дней дополнительно могут вводиться следующие антибиотики:
- макролиды (в частности, Сумамед);
- аминоглизоиды — используются в особо сложных случаях, чаще всего из этой группы рекомендуется Гентамицин;
- представители пенициллинов — в частности, Амоксиклав;
- цефалоспорины — как вариант, Цефепим, Цефтриаксон.
Препарат следует заменить, если в течение трех дней с начала лечения им высокая температура и плохое самочувствие больного еще сохраняются. Если проблема суставов вызвана бактериями рода Haemophilus или стрептококками, после завершения основного внутривенного курса проводится дополнительная пероральная антибиотикотерапия.
Вирусный артрит и грибковый вид патологии можно побороть с помощью противовирусных и противогрибковых препаратов соответственно. При этом антибактериальная терапия прекращаться не должна. Лечение длится от 10 дней до нескольких недель или даже месяцев. Иногда рекомендуется инъекционное введение средства внутрь суставной полости.
Нестероидные противовоспалительные препараты помогут быстрее преодолеть полиартрит инфекционный, избавиться от основных симптомов. К медикаментам этого типа можно отнести:
- Аспирин – отличается выраженным противовоспалительным и жаропонижающим эффектом;
- Анальгин – хорошо снимает боль;
- Диклофенак – быстро обезболивает и считается одним из лучших противовоспалительных средств;
- Кеторол – обладает быстрым обезболивающим эффектом;
- Ибупрофен, Нимесулид – способны успешно выполнять все три функции (обезболивание, борьба с жаром и воспалительным процессом).
В тех случаях, когда особенно стремительно развивается артрит, симптомы ярко проявляются, проводится дезинтоксикационная терапия. Развитие болевого шока или сепсиса требует перевода больного в отдел реанимации.
Лечить заболевания с помощью хирургических методов нужно во всех случаях, когда:
- не достигается желаемого результата от антибактериальной терапии, а симптомы усиливаются;
- обнаружен некроз хрящевой ткани;
- лабораторными исследованиями подтверждено, что патология обусловлена эндотоксинами, грамотрицательными аэробными бактериями, которые способны вызвать токсический шок;
- развилось инфицирование протезированных суставов.
В тех ситуациях, когда заболевание привело к появлению большого количества жидкости в середине суставов, врач может провести аспирацию.
Как правило, это безболезненная процедура, которая предусматривает введение внутрь суставов тоненькой иглы и отсасывание с ее помощью лишнего.
Другим вариантом может стать артроскопия (как она проводится, можно увидеть на фото). Хотя манипуляция и относится к инвазивным, но она не радикальна. Под местным наркозом врач вводит в поврежденное место эндоскоп. Сам сустав не вскрывается, но в нем делается небольшое отверстие или два таких. Таким образом, можно сустав осторожно промыть. Особенно часто с помощью такого метода лечатся колени.
Если же аспирация по определенным причинам не может быть выполнена, а состояние больного особенно тяжелое, приходится выполнять артротомию. В таком случае нужно нарушить целостность сустава, установить дренаж или же удалить наиболее пораженную часть или даже весь элемент. При такой операции выполняется и удаление наиболее поврежденных мягких тканей.
В острый период заболевания врачи рекомендуют использовать только холодные процедуры. К таким, в частности, относится сухая и жидкая криотерапия. Использование низких температур дает возможность избавиться от болевых ощущений, замедлить процесс разрушения хрящевой ткани.
Сухая криотерапия предусматривает пребывание больного в специальных криосаунах (их фото часто размещены в физиотерапевтических кабинетах). При жидком варианте криотерапии удается получить более быстрый результат, на поврежденный участок направляется поток жидкого азота, а потому ткани охлаждаются мгновенно.
Курс должен длиться не менее 10–14 дней. Если же лечение проходит периодически, не системно, желаемого результата не удастся добиться. Такой метод лечения практически не имеет противопоказаний, поэтому при артритах используется особенно часто. Можно применять и другие физиологические процедуры, которые способствуют оздоровлению суставов:
- Электрофорез. Предусматривает использование магнитного тока для введения лекарственных веществ в нужную область сустава. Чаще всего используются стероидные гормоны, раствор новокаина, гиалуронидаза, нестероидные противовоспалительные препараты. Категорически запрещается использовать такой физиологический метод при почечной недостаточности, серьезных нарушениях работы сердца, онкологических заболеваниях.
- Ультразвук. Положительный результат обеспечивается за счет влияния на сустав и рефлексогенные зоны позвоночника. Способствует собственному продуцированию надпочечниками больного специальных гормонов, которые нормализуют белковый баланс. Не может использоваться, когда человек проходит лечение стероидными препаратами.
- Прогревающие процедуры — лазеротерапия, инфракрасное облучение, УФО. Все они связаны с поглощением тканями энергии, улучшением трофики. Ускоряют процесс деления клеток, соответственно, способствуют регенерационным процессам. Полезны при всех стадиях артроза, ведь расслабляют мышцы, снимают спазм.
Бороться с признаками заболевания прекрасно помогают методы народной медицины. Важно учесть, что такие рецепты могут выступать лишь в качестве вспомогательной терапии и никоим образом не способны заменить хирургического и медикаментозного лечения. Разрешается использовать после предварительного осмотра и консультации со специалистом.
Наиболее часто при инфекционном артрите, симптомы и лечение которого точно установить сможет только врач, используются следующие средства:
- для местного применения — выполняют функцию обезболивания, согревания;
- тепловые обертывания поврежденной конечности — для этой цели часто используются различные виды глины, керосин, парафин и др.;
- для внутреннего использования — травяные сборы, ягодные морсы;
- для восстановления иммунной сопротивляемости.
Среди наиболее эффективных рецептов для наружного применения используются следующие:
- До однородной консистенции нужно перемешать небольшое количество керосина, пищевой соли, горчичный порошок. Все это рекомендуется втирать в поврежденную конечность до появления ощущения теплоты. После необходимо хорошо укутать поврежденное место.
- Капустный лист нужно промыть и прогреть под теплой проточной водой, а затем сделать на нем ножом насечки, смазать медом и приложить к пораженному месту. Поверх него накладывается целлофан и еще теплый шарф. Такой компресс можно оставлять на всю ночь. Он поможет снять отек.
- Водку, растительное масло и скипидар нужно перемешать в одной емкости и слегка подогреть. Дальше в такой жидкости требуется смочить салфетку и приложить ее к поврежденному суставу, поверх укрыть полотенцем.
При гонорее неплохо помогает средство для внутреннего использования, изготовленное из отвара брусничных листьев. Для восстановления иммунной системы разрешается использовать имбирь, цитрусовые, ягодные морсы и соки, ромашковый отвар, малину.
Больному артритом в любой его форме важно восстановить баланс кальция. С этой целью следует больше употреблять творог, к блюдам рекомендуется добавлять порошок, полученный из перетертой яичной скорлупы.
Поскольку заболевание отличается особой опасностью для здоровья и жизни, то при первых симптомах следует обратиться в клинику и узнать у лечащего врача, как эффективно справиться с данной патологией. Соблюдение всех рекомендаций специалиста позволит человеку сохранить функциональность суставов, быстрее вернуться к обычному образу жизни.
Ревматизм – это диффузное заболевание соединительной ткани с аутоиммунным механизмом развития, преимущественным поражением оболочек сердца и суставов, которое развивается после перенесенной острой стрептококковой инфекции у предрасположенных лиц. Пик заболеваемости приходится на возраст 7-15 лет, соответственно, чаще приходится лечить детей. Женщины болеют в 2,5-3 раза чаще, нежели мужчины.
Ревматизм суставов был известен еще в древние времена. Описания этой болезни можно встретить в работах Гиппократа, Галена, Сиденгема. До 1881 года ревматизм считался заболеванием только суставов, а поражение сердца и других внутренних органов расценивали как осложнения.
Сегодня же точно установлено, что ревматическое поражение наступает одновременно в оболочках суставов и сердца, потому назначение ранней диагностики и терапии (этиотропная, патогенетическая и симптоматическая) позволяет победить патологию и не допустить развития осложнений, в частности формирования порока сердца.
Ревматизм суставов является только внешним проявлением патологии. Несмотря на выраженные признаки воспаления, поражение суставов не несет опасности для здоровья и жизни пациента. Опасаться следует повреждения сердца. Но суставной синдром является именно тем признаком, который позволяет рано выявить патологию и предупредить сердечные повреждения. Потому знать симптомы поражения суставов при ревматизме должен каждый человек, который заботится о своем здоровье. Именно этому аспекту болезни и посвящена данная статья.
Ревматизм входит в группу сложных для понимания болезней – аутоиммунных системных поражений. Наука еще до конца не разобралась с истинными причинами данных заболеваний. Но существуют научные данные, которые показывают четкую взаимосвязь между ревматизмом и стрептококковой инфекцией (стрептококками группы А).
О стрептококковой этиологии ревматического процесса свидетельствуют такие данные:
- первая атака ревматизма приходится на период после перенесенной стрептококковой инфекции – ангина, фарингит, стрептодермия и пр. (первые симптомы развиваются обычно после 10-14 дней);
- заболеваемость увеличивается при эпидемических вспышках респираторных инфекций;
- повышение титра антистрептококковых антител в крови больных.
Стрептококковую этиологию чаще всего имеют классические формы ревматизма, которые протекают с обязательным поражением суставов ног и рук. Но бывают случаи, когда первичная атака болезни протекает скрыто и без поражения суставного аппарата. Причиной таких вариантов болезни являются другие патогены, большую роль отворят респираторным вирусам.
В таких случаях болезнь часто диагностируется уже на стадии сформированного порока сердца. Потому суставной ревматизм является неким предупреждением организма, что что-то пошло не так и надо действовать.
Важную роль играет и индивидуальная чувствительность к инфекционному агенту, ведь далеко не у всех, кто болеет ангиной, развивается ревматизм. Здесь роль играет генетическая склонность человека, а также индивидуальные особенности иммунной системы, ее склонность к гиперактивации с развитием аллергических и аутоиммунных реакций.
Объяснить механизм поражения оболочек суставов и сердца при ревматическом воспалении очень сложно. По какому-то механизму патогенные микроорганизмы “заставляют” иммунную систему человека “работать против себя”. В результате чего образуются аутоантитела, которые поражают собственные оболочки суставов с развитием ревматического артрита и оболочки сердца с развитием ревмокардита, в результате чего формируются пороки сердца.
Важно знать! Ревматизм занимает первое место среди причин приобретенных сердечных пороков. А страдают главным образом молодые люди.
Первое, что необходимо уточнить, — термин “ревматизм” в 2003 году сменено на “ревматическая лихорадка”, но в современной литературе можно встретить 2 названия болезни. Различают 2 клинических варианта болезни:
- Острая ревматическая лихорадка.
- Рецидивирующая (повторная) ревматическая лихорадка (по старой классификации повторная атака ревматизма).
Также обязательно определяют активность воспаления при помощи набора лабораторных анализов (неактивная фаза, минимальная, средняя и высокая активность).
В случае формирования порока сердца выделяют отдельно ревматическую болезнь сердца с определением ее типа и стадии, а также стадии сердечной недостаточности.
Признаки ревматизма очень разнообразны и зависят в первую очередь от активности процесса и поражения различных органов. Как правило, человек заболевает спустя 2-3 недели после перенесенной респираторной инфекции. Заболевание начинается с повышения температуры до высоких значений, общего недомогания, признаков интоксикационного синдрома, резких болей в суставах рук или ног.
Симптомы поражения суставов при ревматизме:
- ревматические боли в суставах характеризируются выраженной интенсивностью, как правило, боль настолько сильная, что пациенты не двигают ни на миллиметр пораженной конечностью;
- поражение суставов является асимметрическим;
- как правило, в патологический процесс втягиваются крупные суставы;
- боль характеризируется симптомом миграции (постепенно, один за другим болят все крупные суставы организма);
- суставы отекают, кожа над ними становится красной и горячей на ощупь;
- движения в суставах ограничиваются из-за боли.
Все симптомы суставного синдрома быстро регрессируют при назначении лекарств из группы нестероидных противовоспалительных. Это также можно применять в качестве диагностического признака. Особенностью ревматического артрита является и то, что он не оставляет после себя никаких патологических изменений в суставах, в отличие от, например, ревматоидного. Имеет благоприятное течение и хороший прогноз, чего нельзя сказать о поражении сердца. Существует очень удачное изречение: “Ревматизм облизывает суставы и кусает сердце”.
Среди других признаков ревматизма, которые можно отнести к диагностическим критериям, можно назвать:
- на коже появляется характерная сыпь – кольцеобразная и узловатая эритема;
- ревматические подкожные узелки;
- поражение сердца – одышка, быстрая утомляемость, акроцианоз
- мышечные боли;
- хорея у детей.
Для установления диагноза ревматизма применяют следующие методики:
- клинический осмотр;
- лабораторные обследования;
- ЭКГ;
- УЗИ сердца;
- пункция сустава с исследование синовиальной жидкости;
- рентгенографическое исследование суставов.
В основном диагноз ревматизма является клиническим и базируется на определении больших и малых критериев (полиартрит, поражение сердца, хорея у детей, характерная сыпь на коже, подкожные узелки, лихорадка, боль в суставах, лабораторные признаки воспаления и стрептококковой инфекции).
Основной ответ на вопрос о том, как лечить ревматизм суставов, — это вовремя и комплексно. Консервативная терапия включает:
- строгий постельный режим;
- диета №10 по Певзнеру с ограничением острых, копченых блюд, также необходимо ограничить употребление кухонной соли до 4-5 грамм в сутки;
- антибиотики – основа этиотропного лечения, применяют препараты с группы пенициллина (пенициллин G, ретарпен), также используют цефалоспорины 1 и 4 поколения (цефазолин, цефпиром, цефепим);
- для уменьшения боли и ликвидации воспалительных изменений в суставах применяют препараты из группы НПВС и салицилатов (диклофенак, ибупрофен, кетопрофен, мелоксикам, нимесулид, целекоксиб), их назначают, как системно (таблетки, уколы), так и местно (мазь, гель);
- глюкокортикоидные гормоны применяют только при тяжелом поражении сердца (преднизолон, метилпреднизолон);
- метаболическая терапия (рибоксин, АТФ, предуктал).
Хирургическое лечение проводится пациентам с ревматическими пороками сердца (пластика клапанов или рассечение спаек между ними).
Популярно лечение ревматического артрита и народными средствами. Но необходимо помнить главное условие – лечить суставной синдром рецептами народной медицины можно только с позволения врача и не в качестве основного метода, а вдобавок к медикаментозной терапии.
- Употребление в пищу ягод черники, брусники и клюквы.
- Солевой компресс для суставов. Возьмите столовую ложку соли, растворите ее в стакане теплой воды. Смочите в растворе сложенный бинт и приложите к больному суставу. Сверху укутайте чистой тканью. Держать компресс нужно 2 часа. Выполнять процедуру можно 2 раза в день.
- Лечение овсом. Из натуральной ткани нужно пошить несколько небольших мешочков, в которые зашить овес. Положите мешочки в воду и доведите ее до кипения. После этого отожмите их и приложите к больным суставам. Сверху укутайте теплой тканью. Держать такой компресс нужно 2 часа.
- Компрессы для суставов из свежих пропаренных листьев осины.
- Сок лимона, разведенный с водой по утрам.
- Ванны с настоем из листьев черной смородины.
- Грязевые аппликации к больным суставам, можно использовать любую медицинскую глину.
Профилактика ревматизма суставов бывает первичной и вторичной. Целью первичной является предупреждение первой атаки болезни. Это в первую очередь комплекс мероприятий, который направлен на предупреждение простудных респираторный заболеваний, также раннее выявление ангин, фарингитов и их адекватное лечение.
Вторичная профилактика заключается в предупреждении повторных атак ревматизма, так как с каждой последующей увеличивается шанс и степень повреждения сердца. С целью профилактики всем пациентам, которые перенесли 1 атаку ревматизма, внутримышечно вводят депо-формы антибиотиков пенициллинового ряда (бициллин-5, ретарпен). Такие уколы делают 1 раз на месяц на протяжении 5 лет после первой атаки, а если присутствует необходимость, то и дольше. Пациентам, у которых диагностировано ревматическое поражение сердца, профилактику проводят на протяжении всей последующей жизни.
Делая выводы, стоит отметить, что прогноз при ревматизме суставов благоприятный. Но, если в патологический процесс втягивается сердце, то последствия могут быть самыми серьезными.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
источник
 Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.