Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;
- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.
Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- антибиотиков (когда дискомфорт вызван вирусной инфекцией);
- нестероидных противовоспалительных средств — Ибупрофен, Аспирин.
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
источник
О нарушении в работе какого-либо органа и состоянии организма в целом оповещают симптомы. То есть прежде чем рекомендовать мазь для суставов при грудном вскармливании, необходимо выяснить, по какой причине у кормящей грудью мамы появилась боль. А также важно определить, это физиологический фактор или заболевание. Для этого необходимо обратиться в больницу, пройти диагностику, узнать причину и получить соответствующее лечение.
У женщины после родов снижен иммунитет, она находится в стрессовом состоянии, а определенные факторы физиологического или нефизиологического характера способствуют развитию заболеваний.
Чаще всего поражаются такие суставы и части тела:
- Ноги. В период вынашивания ребенка большая нагрузка приходится на нижние конечности. Родив, женщина проводит все дни на ногах в заботе о малыше, именно по этим причинам болят колени первые несколько недель после родов.
- Суставы рук. При ношении ребенка, кормлении, домашних обязанностях возникает огромная нагрузка на суставы пальцев и кисти конечностей.
- Шея. Причинами болей становятся: неверное ношение слинга, неправильный наклон при ГВ, неудобная поза для сна.
- Спина. Спинные мышцы очень ослаблены после родов и берут на себя всю нагрузку до тех пор, пока не восстановятся кости таза и пресс.
Вернуться к оглавлению
Беременность — это самый счастливый момент в жизни женщины, но он омрачен значительной нагрузкой на внутренние органы, что оказывает отрицательное влияние на здоровье матери. При беременности и родах происходит смещение центра тяжести, возникает боль в суставах. В течение первых 2-х месяцев после рождения малыша происходит восстановление организма матери, до момента, пока подвижные сочленения не вернутся в прежнее состояние. А также в послеродовой период изменяется походка, растянутые мышцы пресса и слабые суставные связки возвращаются в первоначальное состояние. В результате этого колени и тазобедренные соединения подвергаются чрезмерной нагрузке.
Восстановление гормонального фона — это длительный процесс, на который влияет большое количество факторов:
- распорядок дня;
- повседневный рацион;
- психоэмоциональное состояние;
- экологическая обстановка;
- перенесенные вирусные инфекции.
Хрупкость суставных соединений провоцирует завышенная норма релаксина.
После родов в организме наступает гормональная перестройка. Под действием повышенного уровня гормона релаксина, который к моменту родов увеличился в десятки раз, связки делаются мягкими, эластичными, позволяют костям таза быть подвижными и раздвигаться. Но так как действие гормона распространяется не на одни только тазовые связки, то происходит ослабление и остальных. Женщина во время лактации находится в зоне риска по получению растяжения или травмы, потому что релаксин после рождения ребенка понижается в течение длительного времени.
Это реакция организма, которая возникает чаще всего под воздействием бактерий. Воспалительный процесс в основном поражает щиколотки, запястья, бедра и суставы пальцев. Развиваются болезни, при которых суставная щель уменьшается, болят суставы рук, кистей и другие сочленения. К патологиям относятся: бурсит, синовит, периартрит, остеоартрит, подагра, ревматизм. Общие симптомы:
- острая боль;
- покраснение кожи, отек.
- хруст;
- деформация сустава;
- местное повышение температуры.
Вернуться к оглавлению
Ребенок через грудное молоко получает от мамы все необходимые для него витамины. Чтобы избежать истощение организма матери, необходимо следить о достаточном потреблении важных микроэлементов, в том числе кальция. За день необходимо получить из продуктов не менее 1,5 г Са. Нехватку микроэлемента в организме можно восполнить из сбалансированного и полноценного питания. В рацион кормящей мамы нужно добавить: творог, йогурт, горох, фасоль, кунжутные семечки, яблоки, бананы и тыкву. Следующие симптомы говорят о недостатке кальция:
- боли в мышцах конечностей;
- судороги в икроножных мышцах;
- спазм конечностей;
- ломкость ногтей и волос;
- крошение зубов.
Вернуться к оглавлению
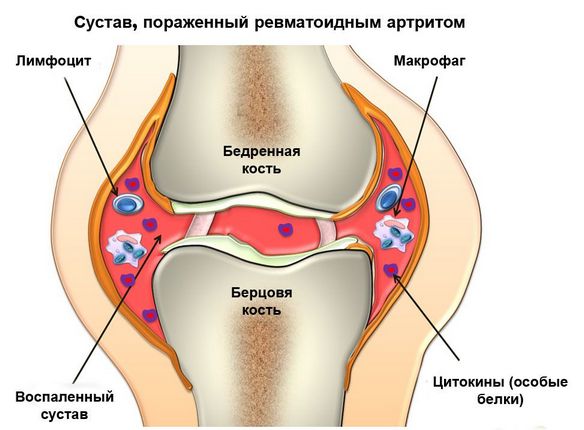
Это патологии, при которых лейкоциты уничтожают собственные клетки организма, принимая их за чужие. Ревматоидный артрит — болезнь, характеризующаяся разрушением суставов. Это приводит к изнуряющей боли, деформации и потере двигательной способности. При обнаружении аутоиммунного заболевания женщина должна сохранять спокойствие, так как при лактации ее общее состояние и настроение могут усугубить болезнь. Выделяют такие причины развития недугов:
- генетическая предрасположенность;
- гормональный дисбаланс;
- физическая непосильная нагрузка на суставы;
- вирусные инфекции.
Вернуться к оглавлению
В процессе определения возможного заболевания и постановки диагноза врач изучает сведения об истории болезни, определяет, есть ли отечность сустава посредством пальпации, выясняет степень болевых ощущений и ограниченность движений сочленения. А также назначает ряд лабораторных исследований, таких как:
- забор крови и мочи на анализ;
- рентген-снимок сустава;
- МРТ и КТ больного сустава;
- денситометрия;
- УЗИ;
- артроскопия;
- пункция.
Вернуться к оглавлению
Врач может назначить такие комплексные меры:
- физиотерапию;
- гимнастику;
- прием различных препаратов;
- соблюдение диеты;
- применение народных средств терапии;
- ношение бандажа и использование ортопедического матраца для сна.
Грудное вскармливание — это период, когда желательно избегать медикаментозного лечения. А также необходимо следить за своей осанкой, не поднимать тяжелого, заниматься укреплением и растяжкой мышц. Лечебная физкультура зависит от того, какой сустав, и как сильно воспален. Возможно применение народных средств: отваров, настоев и компрессов. Распространены противовоспалительные травы, витаминные комплексы, мази и гели для облегчения болезненных симптомов, являющиеся безопасными при кормлении грудью.
источник
Рождение ребенка – это одно из самых счастливых событий в жизни любой женщины. К сожалению, огромные изменения в организме женщины во время беременности и нагрузка родов не всегда положительно сказываются на здоровье молодой мамы. Большие нагрузки приходятся на нижние конечности – в частности, на коленные суставы. Сегодня мы поговорим, почему болят колени после родов.
Боль в коленях – довольно частая жалоба у пожилых пациентов, однако колени могут болеть и у молодых женщин в период беременности и после родов. Перечислим основные причины болевого синдрома.
В некоторых случаях боль может пройти самостоятельно
Боли в коленях после родов могут быть своеобразным временным этапом послеродового периода – то есть вариантом нормы. Дело в том, что во время беременности увеличивающаяся масса тела женщины оказывает негативное влияние на нижние конечности, в том числе суставные поверхности и хрящи коленных суставов.
Особенно это касается женщин, родивших двойню или тройню, крупного плода или прибавивших более 12 килограммов за беременность. После родов происходит резкое падение веса женщины, поэтому необходимо некоторое время, чтобы суставы адаптировались к новому весу и нагрузке. Как правило, в течение одного месяца после родов при отсутствии других причин для болей, дискомфорт в коленях должен пройти.
Это также достаточно частая причина болей в суставах. Растущий плод требует огромного количества кальция для построения своей костной ткани, забирая его из материнского организма.
После родов женщина кормит грудью, а для продукции грудного молока необходимо дополнительное количество кальция. Помимо болей в суставах, при дефиците кальция могут наблюдаться ломкость и слоистость ногтей, нарушения сна и перепады настроения, судороги мышц, особенно икроножных.
Во время беременности в большом количестве вырабатывается особый гормон – релаксин. Этот гормон необходим для размягчения связок таза, чтобы в родах кости таза легко раздвинулись и облегчили прохождение плода сквозь костное кольцо. Но таким же образом гормон действует и на связочный аппарат всех суставов. Во время беременности и после родов болят колени из-за размягчения связок коленного сустава.
Воспалительные заболевания сустава, например, артрит колена, бурсит, синовит, периартрит. Причины такого воспаления могут быть самыми разнообразными. Одна из самых частых причин болей в коленях является инфецирование бактериями, тогда возникает инфекционный артрит. Как правило, любая беременная женщина обследуется на инфекции, передающиеся половым путем, поэтому к моменту родов женщина должна быть обязательно пролечена от хламидиоза.
Это особая категория состояний, при которых по какой-то, пока неизвестной науке, причине, организм пациента принимает собственные ткани за чужеродные и пытается их разрушить. Одной из таких тканей, против которых ополчается иммунитет пациента, это суставной хрящ, выстилающий поверхности суставов – возникает ревматоидный артрит.
Интересен тот факт, что во время беременности все аутоиммунные болезни уходят в ремиссию. Это связано с тем, что в норме организм беременной женщины должен проявлять терпимость к чужеродным тканям, ведь плод является наполовину чужеродным объектом для будущей матери. А вот после рождения ребенка силы иммунитета с новой силой начинают нападать на собственные ткани – возникает обострение ревматоидного артрита.
Если боли в коленях наблюдаются у молодой мамы более одного месяца и сопровождаются повышением температуры, припухлостью и покраснением кожных покровов над суставом, необходимо обратиться к врачу ортопеду или артрологу. Начать обследование можно с врача-терапевта. Терапевт по мере необходимости может отправить молодую маму на консультацию к врачу ревматологу или, при подозрении на хламидийный артрит, к венерологу.
Необходимый блок обследований при болях в коленных суставах:
- Общий анализ крови.
- Биохимический анализ крови с особыми показателями: С-реактивным белком, сиаловыми кислотами, ревматоидным фактором и другими специфическими маркерами воспаления.
- Особая развертка анализов на хламидиоз и другие инфекции, способных провоцировать артрит.
- Рентгенография суставов, а также более сложные исследования – компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
По мере необходимости лечащий врач может назначить дополнительные исследования, учитывая конкретную клиническую ситуацию.
Разумеется, лечением заболеваний суставов должен заниматься врач. Обязательно нужно сообщить доктору о том, что недавно были роды и что пациентка кормит ребенка грудью.
Лечение назначается согласно причине болей в коленях. К сожалению, очень большой перечень лекарственных препаратов для лечения различных артритов и артрозов суставов противопоказан при грудном вскармливании. Поэтому очень важно обсудить эти вопросы с лечащим врачом, уточнив, насколько срочно нужно начать лечение и, соответственно, прекратить грудное вскармливание.
Исключительно в целях ознакомления предоставим список наиболее часто используемых лекарственных препаратов:
- Препараты кальция – одни из немногих лекарств не только разрешенных, но и необходимых кормящей маме. Восполнить недостаток кальция можно и продуктами, содержащими этот микроэлемент.
- Хондропротекторы – хондроитинсульфат и глюкозамин – вещества, обладающие питательным, защитным и восстановительным действием на суставной хрящ. Эти лекарства нельзя применять в период лактации.
- Противовоспалительные препараты – чаще всего НПВС или нестероидные противовоспалительные препараты – Диклофенак, Ибупрофен, Индометацин и другие в виде таблеток и капсул для приема внутрь и мазей и кремов для наружного применения. Средства для местного применения разрешены к приему у кормящих мам.
- Растительные препараты для наружного и внутреннего приема – соя, ним, базилик, экстракты зеленого чая, окопника, сабельника и другие. Эти препараты могут применятся в период лактации после индивидуальной консультации врача.
- Витаминные комплексы, включающие в себя кальций, витамин Д, омега-три жирные кислоты, витамины группы В, селен и бор. Такие комплексы вполне могут применяться у будущих и состоявшихся мам.
- Специализированные препараты для лечения артритов, в том числе аутоиммунных. Это широкая группа средств, назначаемых врачом – ревматологом. Она включает в себя глюкокортикостероидные, цитостатики и другие базисные препараты. Такие средства имеют побочные эффекты, они противопоказаны при кормлении грудью, а применяться могут только по назначению врача.
- Физиотерапия. Эти методики лечения могут применятся у кормящих мам, значительно облегчая болевой синдром и воспаление. К наиболее эффективным методам относят электрофорез с новокаином и дексаметазоном, УВЧ и КВЧ, лазеротерапию, дарсонвализацию, тепловые процедуры.
При лечении болей в суставах у кормящей матери очень важен индивидуальный подход и согласованная работы пациентки и врача.
источник
Здравствуйте, дорогие читатели блога Здоровая МАМА! Сегодня хочу обсудить с вами такую малоприятную неожиданность, как боль в суставах, в частности — почему болят колени после родов.
Казалось бы, какое отношение имеют колени или запястья к рождению долгожданного малыша? А болят ведь! У кого раньше, у кого позже, однако, почти все мамы через это проходят.
Давайте рассмотрим все возможные причины возникновения данных болей и пути их устранения. Как всегда, рада буду вашим комментариям.
За время беременности живот рос постепенно, вместе с малышом. Постепенно менялась осанка и нагрузка на опорно-двигательный аппарат. После рождения ребёнка тело меняется в одночасье. Вдобавок связки ещё расслаблены, под действием гормонов, кости таза разошлись, освобождая путь малышу, мышцы живота растянуты. Как следствие осанка женщины претерпевает значительные изменения, нагрузка на колени возрастает.
Все бы ничего, однако, мало кто из мам может похвастаться хорошей физической формой.
Ношение малыша преимущественно на одной руке, и кормления в неудобных позах подливают дополнительное масло в огонь.
Негативные изменения осанки влекут за собой целый каскад проблем. Какие-то мышцы перегружены, какие-то спазмированы, какие-то ослаблены.
Соседние мышцы пытаются скомпенсировать чрезмерную нагрузку, выполняют несвойственную им работу и тоже начинают болеть…
Получается порочный круг, из которого не так-то просто выбраться. Однако, всё в наших руках.
Давайте рассмотрим всё по порядку.
Беря ребёнка на руки, мы их непривычно напрягаем, расставляем широко пальцы. Вряд ли до родов вам приходилось ежедневно держать в руках столь тяжёлый предмет, да ещё и фиксировать его в определённом положении. В условиях такой перегрузки связки руки могут воспалиться. В группу риска попадают мамы рукодельницы, музыканты, все те, чья деятельность связана с мелкой моторикой.
Традиционно все заболевания опорно-двигательного аппарата лечатся покоем. Молодой маме покой только снится, однако, кое-что можно предпринять. Например, использовать слинг. Мне он в своё время очень помог. Таким образом, вы разгрузите руки и в то же время обеспечите потребность ребёнка в маминой близости.
Значительный наклон головы при кормлении и/или неудобная поза во сне может вызвать боль в шее. Неправильное ношение слинга вызывает перенапряжение плечевого пояса. По тем же причинам после родов могут болеть плечи и верхняя часть спины. Следите за правильной осанкой во время кормления и ношения малыша, организуйте максимально удобное место для кормления и сна.
Спина может быть чувствительной внизу, в пояснице. Если до беременности со спиной были проблемы, возможно, сейчас они снова дадут о себе знать.
Дело в том, что мышечный корсет ослаблен после родов, мышцы живота растянуты, а это приводит к перенапряжению в пояснице. Они попросту берут на себя всю работу по поддержанию равновесия. Обычно мышечный корсет, который охватывает наше тело по кругу (плюс тазовое дно), равномерно участвует в этом нелёгком деле. Первое время после родов передняя стенка (мышцы пресса) плохо справляется со своей функцией по поддержанию осанки.
Плюс ко всему кости таза ещё не вернулись в своё первоначальное положение. Им для этого понадобится ещё много времени, иногда до трёх лет.
Неся ребёнка на руках, женщина отклоняется назад, увеличивает прогиб в пояснице (гиперлордоз), кладёт ребёнка на себя, стараясь снять нагрузку с рук. Такая поза вызывает целый каскад проблем в нижней части тела.
В такой ситуации поможет активное поддержание правильной осанки, ношение слинга на два плеча, укрепление мышечного корсета. Наиболее эффективные упражнения для этой цели вы найдёте тут, заодно и живот подтянется.
Опускаемся ниже. Ягодичные мышцы, мышцы бедра, икры, стопы. Боль в них вызвана неправильной осанкой матери — возникает мышечный дисбаланс.
Позже, когда ребёнка начинают сажать на бедро, к этой боли может приводить уже не поясничный гиперлордоз, а изгиб позвоночника вправо или влево. Женщина, как бы выталкивает бедро в сторону, образуя «стульчик» для ребёнка. Частая смена бедра для ношения малыша несколько облегчит положение.
Все вышеописанные проблемы приводят к болям в коленях после родов. Это, как пирамидка из кубиков. Стоит одному кубику немного сместиться, как вся пирамидка рушиться.
В любом случае я рекомендую обратиться к врачу, дабы исключить целый ряд заболеваний, которые могут дебютировать после беременности и родов. Врач может назначить лечение, совместимое с грудным вскармливанием для снятия воспалительного процесса, ведь именно он проявляется болью.
Обязательно уточните, какие физические упражнения можно выполнять именно вам, для укрепления мышечного корсета и улучшения осанки.На этот вопрос наилучшим образом ответит реабилитолог.
Ещё одна причина болей в суставах — нехватка кальция. Этот момент тоже необходимо обсудить с врачом.
Как обычно, помогать себе надо было ещё до родов, быть физически активной, заниматься гимнастикой для беременных.
А что делать, если ничего этого не было ранее в вашей жизни?
Вот несколько приёмов, которые помогут справиться в такой ситуации:
Встаньте прямо, плечи несколько отведите назад, не поднимайте их вверх. Подбородок параллельно земле, макушка тянется вверх, вытягивая весь позвоночник. Живот, ягодицы и тазовое дно напряжены, удерживая тело ровным. Грудная клетка развёрнута вверх.
Во время прогулки вспоминайте о правильной осанке на каждом перекрёстке и проверяйте её соответствие идеалу.
Внимательно отслеживайте свои движения при подъёме ребёнка или тяжестей. Опускаясь за малышом, спину держите ровно, сгибайте ноги в коленях и тазобедренных суставах. При подъёме держите ребёнка близко к телу, спину удерживайте прямой. Максимально используйте силу ног. Ягодицы и пресс должны быть активно напряжены.Колени, особенно женские, не любят ротации. После родов, любая нагрузка с поворотом может их травмировать. Пример такой нагрузки — поворот коляски. Тело поворачивается, а стопы стоят на месте. Колени крайне не любят такого обращения и могут болеть.
Упражнения на растяжку являются профилактикой мышечных спазмов, они удлинят ваши мышцы, утром подготовят их к ежедневным заботам, а вечером помогут расслабиться.
Делать их можно прямо в постели. Растяжку для мышц ног и спины можно делать среди дня пока малыш на диване или, даже на руках у мамы.
Включите в свой распорядок дня упражнения для укрепления мышц. Многие из них можно выполнять вместе с ребёнком.
Начните с этогокомплекса. Для профилактики болей в колене можно приседать особым образом — так, чтобы голень оставалась практически перпендикулярной полу. Приседайте до параллели бедра с полом. Для сохранения равновесия можно придерживаться за дверную ручку или иную надёжную опору.
Добавьте вращательные движения для плеч, запястий и голеностопного сустава. Выполняйте упражнения до ощущения приятного тонуса в мышцах. Утренние недомогания от чрезмерной тренировки нам ни к чему. Очень рекомендую завести дома турник и резиновый эспандер. Турник, кстати, вскоре и ребёнку полезен будет.
Итак, вот несколько простых действий, который способны помочь молодой маме. Хочу напомнить, что в таких случаях, когда:
- боль сильная или усиливается
- присоединяется жар, отёк сустава
- движения в колене ограничены
- незначительная боль беспокоит более двух недель
Следует обратиться к врачу.
В заключение хочу сказать, что в основе здоровья опорно-двигательного аппарата лежит движение. Без движения, колени и другие суставы начинают болеть.
Колени у нас одни, цена их лечения высока. Если их не использовать, то можно попросту потерять…
Движениенеобходимо нам как воздух, вода и пища. Как монотонное однообразное питание может повредить здоровью, так и однообразие в повседневной двигательной активности приводит к проблемам со здоровьем.Задумайтесь, какие движения вы совершаете в течение дня. Если разнообразие ваших движений хотя бы вполовину приближается к количеству движений, которые совершает тоддлер, то всё в порядке.
Если нет — срочно принимайте меры по спасению здоровья — двигайтесь больше!
Благодарю за то, что поделились статьей в социальных сетях. Всего вам доброго!
источник
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;
- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;
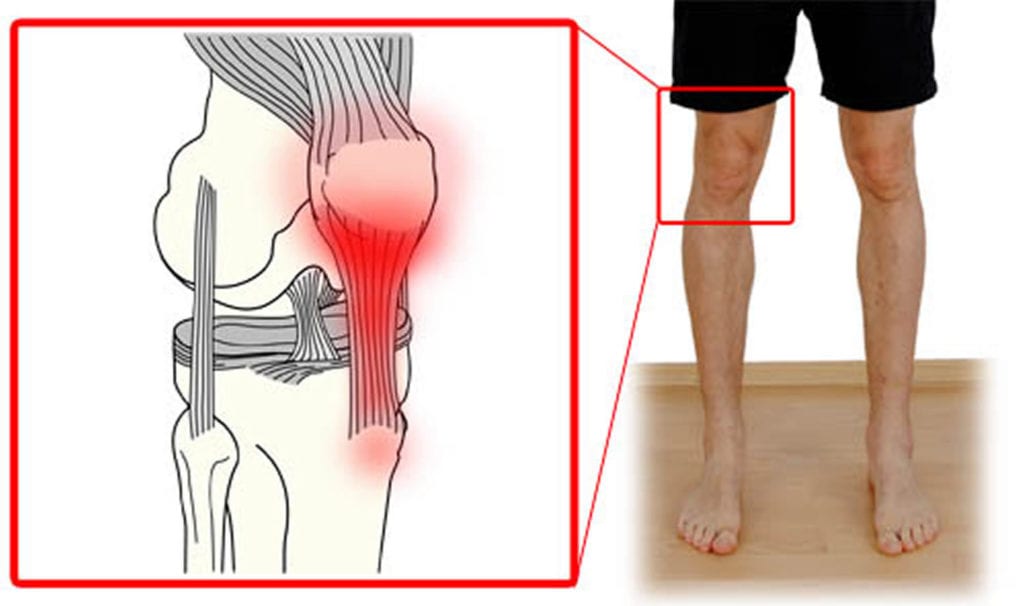
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.
Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.
Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.
Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
- антибиотиков (когда дискомфорт вызван вирусной инфекцией);
- нестероидных противовоспалительных средств — Ибупрофен, Аспирин.
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.
Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.
При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.
Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
источник
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;
- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;

 Хрупкость суставных соединений провоцирует завышенная норма релаксина.
Хрупкость суставных соединений провоцирует завышенная норма релаксина.
 Получается порочный круг, из которого не так-то просто выбраться. Однако, всё в наших руках.
Получается порочный круг, из которого не так-то просто выбраться. Однако, всё в наших руках. Делать их можно прямо в постели. Растяжку для мышц ног и спины можно делать среди дня пока малыш на диване или, даже на руках у мамы.
Делать их можно прямо в постели. Растяжку для мышц ног и спины можно делать среди дня пока малыш на диване или, даже на руках у мамы.