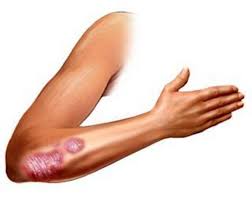
Наше тело подает сигналы об опасности намного раньше начала болезни. Нужно только лишь уметь их правильно распознавать и вовремя принимать меры. К примеру, очень часто неприятности с кожей возникают на локтевых сгибах. Спрятать эти дефекты под слоем одежды трудно, особенно в летнее время. Чтобы провести грамотное лечение нужно узнать причины: почему шелушатся локти, а исходя из этого, выбрать правильное средство для лечения кожи.
Кожа на локтевых сгибах всегда немного плотнее, чем на остальных участках тела. Это явление считается абсолютно нормальным и связано с постоянной работой суставов: сгибанием и разгибанием руки. Кроме того, локти всегда суше остальной части руки из-за того, что в этом месте практически нет сальных желез. Однако случается так, что грубоватость и сухость кожи перерастает в настоящую проблему. Как отличить норму от начала патогенных процессов?
Шелушение локтей, по сути – это отторжение с поверхности кожи отмерших клеток эпидермиса. Различить нормальное отшелушивание от болезнетворного не сложно. Если кожа на локтях мягкая, не цепляется за одежду и не доставляет дискомфорта, тогда беспокоится не о чем. Посетить врача или обратить внимание на частоту ухода за руками стоит, если появляется неприятная корочка, трещины или когда локти начинают сереть.
Так называемый эффект слоновой кожи может появиться в любом возрасте и у людей разных полов. Причин от чего шелушатся локти бывает масса, но особое внимание стоит обратить на:
- Здоровье. Сухость локтевых сгибов – частый симптом многих заболеваний. К примеру, так организм может давать понять о нарушениях в работе эндокринной системе, о проблемах с надпочечниками, щитовидной железой или желудком. Сухой кожный покров часто беспокоит больных псориазом, экземой, сахарным диабетом, гипотиреозом, дерматитом, анемией.
- Питание. Нехватка жизненно важных микро и макроэлементов, витаминов, тоже может влиять на сухость кожи рук. Однообразное питание, изнурительные диеты часто становятся причинами того, почему шелушатся локти. Для того чтобы избежать проблемы в рацион стоит включить продукты с высоким содержанием кератина: морскую капусту, рыбу, нежирное мясо, молочку, свежие овощи, апельсины и другие фрукты.
- Гигиену. Слишком частое принятие горячих ванн, скрабирование кожи – еще один фактор, приводящий к шелушению на локтях.
- Механические воздействия. Корочка на локтях, покраснение кожи, шелушение наблюдаются у тех людей, которые часто работают за компьютером или с бумагами. Кроме того, привести к таким изменениям может неправильно подобранная одежда. Синтетика плохо пропускает воздух, из-за чего по природе кожный покров на локтях грубеет.
Если кожа на локтях шелушится и трескается, причинами могут быть какие-либо проблемы с внутренними органами: желудком, щитовидной железой, надпочечниками, почками или печенью. Белесые, практически прозрачные корочки на локтевых сгибах появляются также в результате нарушений работы нервной системы: после сильного стресса, нервного перенапряжения или усиленной умственной деятельности.
Если красное пятно не доставляет дискомфорта, не болит и не зудит, а на улице холодная погода, возможно причиной шелушения стал перепад температуры. Чтобы такого не случалось впредь дерматологи рекомендуют зимой, перед каждым выходом на улицу, смазывать суставы жирным кремом. Для профилактики гусиной кожи в холодное время года нужно принимать специальные добавки с витамином А и Е.
Шелушение кожи на локтях в тандеме с сильно загрубевшим эпидермисом – сигнал более тревожный. Такие проявления, как правило, указывают на развитие эндокринных проблем. Стоит обратиться к врачу и проверить работу щитовидной железы и надпочечников. Заболевания этих органов сложно уловить невооруженным глазом, так как протекают они почти бессимптомно. Из-за недостаточной выработки гормонов ухудшается обмен веществ, из-за чего замедляются все процессы организма, в том числе и обновление кожного покрова.
Еще одной серьезной причиной шелушения локтей является гипотиреоз. Причем зачастую от этого заболевания страдают молодые девушки и женщины. Проявляется гипотиреоз множеством различных симптомов, но самым явным признаком считается потемнение локтевых сгибов. Почему шелушится кожа на локтях у женщин и девушек, чернеет или сереет, а мужчин такая же симптоматика полностью отсутствует, врачам однозначно ответить сложно. Принято считать, что виной этому становятся гормональный дисбаланс при менструальном цикле и слабая выработка гормонов.
Первое, что необходимо предпринять, если появилось шелушение – обратиться к врачу: сначала к терапевту, затем к эндокринологу, гастроэнтерологу или даже гинекологу. Только с помощью ряда диагностических процедур и полного сбора анамнеза можно установить точную причину того, почему сохнут локти. Если это внутренние проблемы организма, понадобится адекватная медицинская помощь. Только устранив корень проблемы, можно избавиться от симптомов.
Если же причина, почему сильно шелушатся локти, врачами не установлена, нужно более внимательно подойти к составлению меню. Рацион стоит обогатить продуктами богатыми на витамины, полезные жиры и аминокислоты. Для большей уверенности стоит пропить витаминные добавки, в составе которых будут полезные вещества групп А, В, РР, Е. Помимо этого, стоит взять за привычку хотя бы раз в неделю проводить приятные процедуры по уходу за кожей локтей.
Подпитать эпидермис, внешне насытить кожу витамины, вылечить дерматит и сделать локти более мягкими помогут специальные домашние маски для рук. Попробуйте сделать увлажняющее средство из моркови. Она придаст упругость и эластичность коже, насытить ее витамином А и поможет затянуть трещинки или ранки на локтевом суставе:
- Натрите на терке половину сырой морковки.
- Смешайте ее с 1 столовой ложкой оливкового масла.
- Возьмите два ватных диска и аккуратно выложите по центру полученную смесь.
- Приложите тампоны к локтям, зафиксируйте бинтовой повязкой.
- Через полчаса смойте остатки средства теплой водой.
- Для достижения максимального эффекта можно принимать морковь внутрь.
Если особо нет времени возиться с рецептом, можно попробовать приготовить простую маску с аскорбиновой кислотой на основе апельсина:
- Для этого в небольшой посуде слегка подогрейте касторовое или оливковое масло.
- Добавьте в емкость 1 чайную ложку свежевыжатого апельсинового сока.
- Всыпьте в емкость раздробленную таблетку аскорбинки, перемешайте.
- Массажными движениями пальцев нанесите полученную смесь на локти.
- Подержите средство около 5 минут, а после смойте.
В период обострений холодов, когда кожа локтей особенно подвержена шелушению, а в организме идет нехватка витаминов, подпитывать ручки можно простыми аптечными средствами. Возьмите за привычку после каждого посещения ванны или принятия душа смазывать локтевые суставы детским кремом, жирной мазью без запаха или другими увлажняющими средствами.
При усилении проявлений от внутренних заболеваний врач дать рекомендацию: наносить на локти лечебные мази или противовоспалительные бальзамы. Справиться с дерматитом, высыпанием и предотвратить возникновение трещин на локтях помогут:
Наносить все перечисленные средства нужно на очищенную кожу рук, тонким слоем один или два раза на день. При получении стойких положительных результатов использование аптечных средств можно приостановить. Когда шелушение кожи сопровождается грубым уплотнением верхнего кожного покрова, перед нанесением средств локти нужно очистить скрабом или использовать специальные отшелушивающие препараты.
Сделать кожу на локтях красивой, эластичной и гладкой помогут целебные ванночки из крапивы. Такая банная процедура стимулирует обменные процессы, лечит мелкие трещинки, способствует заживлению ран, снимает покраснение в пострадавшей зоне. Для приготовления ванночки:
- Возьмите 300 грамм высушенных листьев крапивы.
- Залейте сырье 1 литром крутого кипятка и дайте настоятся 15-20 минут.
- Процеживать раствор не нужно, сразу перелейте настойку в маленький тазик и опустите на дно согнутые в локтях руки.
- Выдержите ванночку хотя бы 15 минут.
- После процедуры насухо вытрите кожу, нанесите на суставы увлажняющий крем.
Смягчает кожу, убирает шелушение и делают локти гладкими ванночки из оливкового масла:
- На паровой бане подогрейте 6 ст. л. масла.
- Разделите смесь на две порции и разделите по блюдцам.
- Опустите локти в масло на 5-10 минут.
- Размягченную кожу потрите мягкой пемзой, затем смойте остатки средства водой с детским мылом.
- Смажьте локти питательным кремом.
Для уменьшения покраснений, раздражения и сыпи на коже издавна используют сок лимона, отвар из риса, квашеную капусту. Эти ингредиенты считаются природными отбеливателями. Для устранения шелушения в домашних условиях можно делать компрессы на локти из сметаны или зеленого чая, смазывать проблемные участки медом, делать отвары из сухого девясила, ромашки и других трав. Быстро смягчить кожу на локтях помогут масла: облепиховое, гречишное, миндальное.
Чтобы кожа на локтевых сгибах всегда оставалась красивой, не цеплялась за одежду и радовала своей мягкостью, всегда нужно придерживаться следующих простых правил:
- выпивать за день не менее полутора литров воды;
- ежедневное мытье в ванных заменить контрастным душем;
- не использовать непроверенные косметические средства;
- носить одежду из натуральных тканей;
- ухаживать за локтями с помощью специальных мазей, увлажняющих кремов или бальзамов.
источник
Кожа является защитным барьером от повреждений и вредных воздействий на организм человека. Поэтому какие-либо внешние изменения на ней могут быть показателями различных отклонений от нормальной работы организма. В отличие от видимых частей тела, на кожу локтей мало кто обращает внимание. Хотя покраснение или шелушение кожи этих участков могут быть следствием серьезных патологий, происходящих с организмом человека.
Провоцировать «неприятности» на локтях способны различные факторы. Среди наиболее распространенных можно выделить:
- пересыхание кожи;
- механическое повреждение;
- инфекция;
- воспаление;
- авитаминоз;
- аллергическая реакция;
- недостаточная гигиена;
- зашлакованность организма;
- отклонения в работе внутренних органов.
Обнаружив покраснение на локтях или шелушение кожи на них, прежде всего надо исключить все возможные причины этих проявлений. Такие изменения на коже могут возникнуть, когда человек долгое время проводит за столом. Упираясь локтями в твердую поверхность, он натирает локти и происходит покраснение либо механическое повреждение, могут появляться трещинки. А это чревато появлением грибка.
В таких случаях надо позаботиться о том, чтобы локти упирались в мягкие поверхности или не упирались совсем, а также обрабатывать локти мазью с витаминами А и С, увлажняющим кремом.
Самая частая причина шелушения кожи на локтях. Кожа пересыхает, когда человек большой промежуток времени соприкасается с одеждой из грубой ткани или находится в помещении с сухим воздухом без проветривания. Недостаточное увлажнение кожи может происходить в жаркий летний период, от воздействия холода, обветривания. В этом случае полезно пользоваться увлажняющими кремами и избегать условий, отрицательно влияющих на кожу. Эффективным для ухода за кожей локтей является средство, приготовленное самостоятельно: состав из теплого толченого картофеля и меда. Смесь, выложенную на салфетку, прикладывать к локтям.
Это первый признак того, что на коже поселился грибок. Существуют множество медикаментов от грибка, которые рекомендуют врачи. Если воспользоваться народными средствами от этого недуга, можно приготовить смесь: 2 части лукового сока, по одной части глицерина и спирта. Наносить состав на пораженные участки локтей. Лук и спирт обеззараживают, а глицерин смягчает кожу.
Красные локти и трещины на них может спровоцировать авитаминоз. Это наблюдается чаще всего весной, когда всему организму не хватает витаминов. Для решения этой проблемы необходимо пополнять организм соответствующими витаминами в таблетках, а также в большом количестве употреблять фрукты.
Аллергию могут вызвать раздражители, находящиеся в одежде, косметике, пыли. При соприкосновении или без соприкосновения с аллергеном, может возникнуть покраснение, сыпь, зуд, шелушение кожи в области локтей. Аллергическая реакция в таких случаях не ограничивается лишь локтями. Врач назначает лечение от аллергии посредством таблеток и кремов. Изменения кожного покрова на локтях могут вызвать заболевания аллергического характера: дерматит, экзема, крапивница.
Отклонение от нормальной работы внутренних органов определяется по состоянию человека: его самочувствию и внешним признакам, в частности, по кожным изменениям. Покраснение на коже локтей может быть показателем:
- Заболевания щитовидной железы. Исключить или подтвердить этот диагноз можно посредством УЗИ.
- Зашлакованности организма (нарушение обменного процесса).
- Инфекционного заболевания локтевой области (красный плоский лишай, микоз, чесотка).
- Других поражений локтей (артрит, бурсит).
- Псориаза.
Чтобы избавиться от симптомов, которые проявились на коже локтей, необходимо определить причины их появления. Характер таких проявлений, как зуд, сыпь, покраснение, шелушение могут многое сказать о факторах их возникновения и о методах лечения. Но многие заболевания имеют похожие проявления, самостоятельно определить диагноз сложно. Если симптомы возникли в результате болезни, то лучше сразу же обратиться к врачу, который назначит обследование и эффективное лечение.
В остальных случаях рекомендуется прибегнуть к косметологии:
- Принимая душ, промассировать мягкой губкой локти, используя пену мыла, которое не сушит кожу, с добавлением глицерина.
- Периодически обрабатывать локти мягкими скрабами.
- Каждый день наносить на пораженные участки кожи питательный крем, содержащий глицерин, эфирное масло, экстракты трав.
- Ежедневно перед сном смазывать кожу на локтях маслом (оливковым, кокосовым или другим).
- На ночь накладывать на локти компрессы из увлажняющего крема или масла.
Своевременные гигиенические процедуры избавят от многих кожных проблем на локте. Так как человек делает множество движений, сгибая и разгибая руки, кожа на локтях быстро стареет и обновляется. Если старые клетки вовремя не удалять, они будут накапливаться и шелушиться. При этом появляются трещины. Удалить наслоение старых клеток можно твердой губкой, предварительно смягчив кожу глицерином. После очистки смазать кремом от раздражения кожи.
Рецепты по уходу за кожей локтей:
- Натереть лимоном или сырым картофелем огрубевшую кожу, через 15 минут смыть, потерев мочалкой. Смазать жирным кремом, обернуть полиэтиленом и бинтом. Процедуру повторить несколько раз.
- Заживляющая смесь для трещин (на 1 л. кипятка 5 ложек соды). В чуть остывший раствор опустить локти и держать, пока их цвет не приобретет розовый цвет. Потом помазать жирным кремом.
- Отбелить локоть можно лимонным соком, огурцом или яблоком.
Обнаружив изменения на кожном покрове своих локтей, отнеситесь к этому ответственно. Ведь эти симптомы могут быть не только эстетически неприглядными, приносить неудобство и дискомфорт, но и являться причиной серьезных заболеваний организма, справиться с которыми возможно только в медицинском учреждении.
источник
Любые травмы и болезни сустава могут ухудшить качество жизни и не позволят человеку выполнять различные движения и действия руками. При нарушении функций сустава нужно обращаться в больницу и проводить обследование локтя. Выявление проблем на ранней стадии поможет быстро от них избавиться.
Локоть относится к суставным образованиям в организме человека. Он является связующим звеном между плечом и предплечьем. В локтевом суставе находят три кости. Его считают сложным суставом, который предназначен для выполнения движений. С его помощью рука может сгибаться, разгибаться.
Помимо костей в нем находится суставная капсула и связки, мышцы. Капсула закреплена на плечевой кости и немного натянута. Поэтому делается довольно уязвимой.
Связки локтя закрепляются на плечевой кости, блоковидной вырезке, лучевой кости, лучевой вырезки и костях предплечья. Расположенный в нем мышцы выполняют защитную функцию и способствуют выполнению основных функций локтя. Они гарантируют правильные движения в локтевом суставе.
Для правильной диагностики при заболеваниях локтевого сустава необходимо обратиться к хирургу или травматологу.
Врач на первичном приеме может провести осмотр и опрос пациента и определить, какие методы обследования могут понадобиться. При осмотре специалист выявляет состояние сустава по внешним признакам. Обращается внимание на цвет кожи, болевые ощущения и их характер, отечность сустава.
Способы диагностики локтевого сустава:
- Рентген.
- Томография.
- Ультразвуковое исследование.
- Обследование сустава внутри с помощью специальной камеры, которая проникает в локоть через разрез.
- При выявлении отека, в котором скопилась жидкость, гной или какие-то выделения необходимо делать пункцию локтя.
На усмотрение врача могут быть проведены любые обследования организма или исследования крови, мочи. Они могут помочь установить правильный диагноз. При необходимости пациента могут поместить в стационар, для установки диагноза.
Локоть относится к сложным суставам, который довольно часто подвергается травмированию.
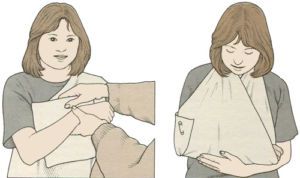
До оказания медицинской помощи необходимо следовать инструкции:
- Руку поместить немного повыше, чтобы не спровоцировать отек.
- Пригодиться холодный компресс. Для этого что-то холодное заворачивают в полиэтилен и прикладывают к локтю. Можно в резиновую грелку налить холодной воды.
- Накладывают повязку по спирали, которая будет двигаться снизу-вверх.
- Предплечье можно зафиксировать с помощью куска ткани. Повязка должна быть довольно плотная, чтобы сустав не двигался. Повязка накладывается при согнутом суставе.
- Если боль довольно сильная, можно дать ребенку обезболивающее средство. Но при этом нужно учитывать возраст ребенка.
- После этого нужно обращаться в больницу и проводить обследования локтевого сустава.
Почему же возникает боль и опухает локоть? Боль в суставе может спровоцировать травма и заболевание, список которых желательно знать каждому. Какие при этом могут появиться симптомы? Как по признакам можно установить предварительный диагноз?
Нередко встречающиеся травмы локтевого сустава, которые могут случаться в любом возрасте. Особенно дети часто сталкиваются с травмами, можно сильно ушибить локоть и удариться при падении на него.
При этом будут наблюдаться такие признаки:
- Вывих предплечья.
- Переломы лучевой кости или локтевой.
- Растяжение связок.
- Проявление кровоизлияния.
- Разрыв капсулы.
- Повреждение локтевого нерва.
При этом пациент может ощущать боль, локоть станет горячим, и кожа на нем покраснеет. У человека может повыситься температура тела.
Суставы взрослых или пожилых людей часто поражают заболевания, которые называются артроз или артрит, при этом возникают такие знакомые симптомы:
- боль носит ноющий характер, она усиливается при нагрузке и под конец рабочего дня, но после положенного отдыха проходит;
- при сгибании и разгибании сустав хрустит;
- со временем становится тяжелее сгибать локтевой сустав, и амплитуда движений значительно уменьшается;
- для установления точного диагноза проводят обследование и подбирают способ лечения.
Что ощущает пациент при артрите? При этом заболевании развивается воспаление, которые могут вызвать вредные микроорганизма или аутоиммунные процессы.
Характерные возможные симптомы артрита:
- Боль сильная и ощущается постоянно.
- Кожа в области локтя горячая.
- Локоть отечный.
- Больно двигать сустав.
При развитии ревматоидного артрита будут такие симптомы:
- в утренние часы наблюдается скованность в движениях;
- все симптомы будут проявляться в левом и правом локтевых суставах;
- характерные симптомы проявляются, но наступают периоды ремиссии;
- похожие признаки будут наблюдаться в различных суставах организма человека.
Так называют воспаление суставной сумки в локтевом суставе. Провоцировать бурсит могут неоднократные травмы локтя или инфекция.
Симптомы болезни:
- Боль характеризуется присутствием пульсации в локте.
- Кожа станет красная и начинает гореть.
- На локте может образоваться характерный отек. Он будет выпирать в форме яйца.
- Движения затруднены, при них боль становится сильнее.
- Повышается общая температура тела. При этом ухудшается общее самочувствие, боли голова.
Характерной особенностью тендинита является отек локтя, кроме того будут другие симптомы тенденита:
- у спортсменов после тренировки при появлении характерного отека могут произойти необратимые процессы в сухожильях, они начнут разрушаться;
- болезнь будет развиваться стремительнее, если ускоряют процесс физические нагрузки и в этот момент происходит повреждение хрящевой ткани;
- проявление характерных признаков происходит только в момент нагрузок.
Это заболевание называют псевдоподагрой. Оно может проявиться при выявлении хондрокальциноза у более чем 20% пациентов, при этом могут воспалиться и окружающие сустав ткани.
При этом присутствуют такие симптомы:
- Болезнь развивается довольно быстро, можно даже сказать стремительно.
- Боль будет острой, проявляется отек, кожа на локте станет горячей, при прощупывании пациент ощущает боль.
- Период обострения долгий, протекает в течении нескольких недель.
- Любые движения вызывают боль, которые ощущаются в кисти и запястье.
- Происходит деформирование локтевого сустава.
- Скорость оседания эритроцитов постоянно увеличивается.
- Разрушительный процесс чаще начинает прогрессировать у людей после 60 лет.
Это заболеванием имеет характеристики и симптомы, которые присутствуют и у других болезней.
Но есть и характерные признаки, по которым специалист может установить предварительный диагноз:
- опухший локтевой сустав и болевые ощущения;
- похрустывание при физических нагрузках;
- происходит неправильное развитие хрящевой ткани в локтевом суставе и внутри будут появляться тельца;
- заболеть хондроматозоммогут молодые люди, пациенты постарше редко страдают от этой болезни;
- будет наблюдаться плохая подвижность локтевого сустава.
Эта патология имеет ярко выраженные симптомы, которые начинают проявляться почти одновременно:
- Длительные ощущения онемения руки, которое может охватывать почти всю рук или только пальцы.
- Мышечные судороги.
- Кожа приобретет синевато-красный оттенок.
- Боль будет ноющей, все суставы в руке плохо гнуться, при работе кисти будут заметны затруднения. Она будет свисать.
- Некоторые пальцы будут подогнуты, а мизинец выпирает в сторону.
Характерные симптомы:
- На начальной стадии развития происходит разрушение сустава. При этом наблюдается отечность, покраснение кожи и увеличение ее температуры. Боли нет, только при рентгене можно выявить происходящие изменения.
- Далее начинается поражение костей. Происходит деформация локтевого сустава.
- На 3 стадии внешние признаки станут сильно заметными. Могут проявляться частые вывихи, начнут плохо гнуться пальцы. На рентгеновском снимке будут заметны все сильные изменения в локтевом суставе.
- При развитии 4 стадии на коже будут язвы, которые долго на заживают и провоцируют попадание в организм инфекции. Могут проявиться и другие осложнения в виде гангрены, остеомиелита.
В области локтя могут образовываться новообразования и опухоли. Они могут доброкачественными и злокачественными. Но определить это при визуальном осмотре невозможно.
Специалисты могут диагностировать появление таких новообразований:
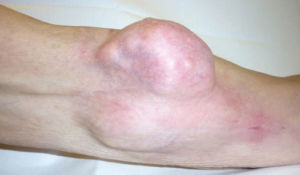
- Гигрома, она относится к доброкачественным новообразованиям. В ней будет находится слизь и фиброзные нити. Вначале это образование не является опасным, по при увеличении в размерах она будет давить на расположенные рядом ткани и может развиваться тромбоз.
- Шишка растет постепенно и начинает появляться боль. Она отдается в руку и плечо. Со временем она передавит сосуды, и рука начнет неметь.
- Гигрома заметна при визуальном осмотре, находится на внутреннем сгибе локтя и прощупывается, при еще небольших размерах. При надавливании она будет мягкой и подвижной.
- Удаляют ее при проведении операции, с помощью прокола выкачивают жидкость
Но в локтевом суставе могут развиваться и злокачественные опухоли. При этом у пациента будут наблюдаться характерные симптомы. Но определить вид образования можно только после проведения анализа.
Симптомы злокачественной опухоли:
- Пациент становится вялым и постоянно жалуется на общую слабость.
- Температура тела у человека колеблется и наблюдаются недлительные повышения и понижения на протяжении одного дня.
- Аппетит ухудшается и можно наблюдать полный отказ от пищи и происходит резкое снижение веса.
- Боль может ощущаться на первоначальном этапе, а далее ощущения будут усиливаться, если не начать лечение.
Чтобы оказать правильную и своевременную помощь ребенку, если он ударил локоть, нужно:
- выяснить причину появившейся боли;
- если причиной стало падение или удар, нужно проверить двигаются ли пальцы на этой руке;
- потом можно наложить повязку или зафиксировать руку в одном положении;
- если появилась отрытая рана нужно остановить кровь и обработать любым антисептическим средством, чтобы предотвратить попадание инфекции в организм.
Избавиться от боли можно при вылечивании патологии, которая ее провоцирует. Но есть способы, которые позволят в процессе лечения облегчить страдания больного. Выбирать способ лечения опухоли на локте должен только врач.
Для этого используют лекарственные препараты:
- Диклофенак, гель или таблетки.
- Нимесулид.
- Мазь Хондроксид.
- Мазь Терафлекс.
Это небольшой перечень, существует еще много аналогичных препаратов, которые может назначить врач. Дополнительно лечат физиотерапией, массажем.
Условия, которые необходимо соблюдать при лечении опухоли в локтевом суставе:
- локоть должен находится в состоянии постоянного покоя;
- можно использовать повязку, подвязку, бандаж, нишу;
- для снятия боли используют лекарства;
- при выявлении воспалительного процесса врач назначает препараты;
- для удаления опухоли проводится оперативное вмешательство;
- при выявления раковых клеток может проводится курс радио или химиотерапии.
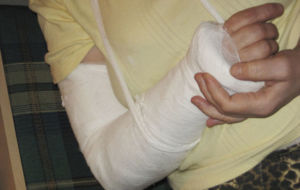
Лечение будет зависеть от вида травмы, оно может проходить в стационаре или на амбулаторном лечении:
- При переломе обязательно накладывают гипс. Его могут также использовать при разрыве связок или мышц. Это позволит полностью обездвижить сустав и будет происходить срастание.
- При вывихах и ушибах могут накладывать тугую повязку, использовать ортез.
- Ушибы требуют создать состояние покоя для локтевого сустава.
- Для снятия боли всегда применяют лекарственные препараты.
- При сложных травмах может понадобиться хирургическое вмешательство.
Все заболевания локтя нуждаются в лечении, которое подберет врач. У многих болезней есть схожие симптомы, поэтому только обследование может выявить истинную причину болезни.
При лечении локтевого сустава применяют:
- избавляют от боли;
- принимают меры по устранению воспалительного процесса;
- делают операцию по удалению гноя или жидкости;
- хирургическое вмешательство происходит под анестезией;
- могут использовать гормональные препараты;
- для восстановления функций локтевого сустава используют народную медицину, физиотерапию, ЛФК.
В этом случае используют различные лекарственные средства в виде мази, лечебных кремов или бальзамов, таблеток, растворов для инъекций.
Для снятия воспаления используют нестероидные противовоспалительные средства:
Гормональные средства для остановки разрушения хрящей:
Восстановители хрящевой ткани:
Средства, содержащие гиалуроновую кислоту, для замены синовиальной жидкости:
Использовать народную медицину можно после установления диагноза и рекомендаций врача:
- Настойку из прополиса разбавляют водой, лучше кипяченой. Полученный раствор нужно втирать в больное место, а потом накладывать повязку на локоть. Курс лечения длиться не менее 14 дней;
- Обычную соль прокаливают на сковороде и пересыпают в тканевый мешочек. После чего привязывают его к локтю. После этого укутывают больной локоть и держат в тепле. Этот способ подходит, если в суставе нет локтя. Так нужно делать через день.
- Сок алоэ смешивают с медом и добавляют немного спирта. Этот компресс перед использованием настаивается в течение суток, а потом прикладывают к больному локтю.
- Натереть сырой картофель и прикладывать его к больному локтю.
- Лист обычной капусты может снять воспаление.
Профилактические меры будут зависеть от вида патологии, но есть и универсальные способы:
- поддержание иммунитета на нужном уровне;
- следить за питанием, чтобы в организм попадали все нужные витамины и микроэлементы;
- проходить профилактические медикаментозные курсы лечения регулярно, при хронических болезнях;
- не заниматься самолечением;
- при необходимости носить повязку.
Ситуацию, когда локоть опух и болит, нельзя оставлять без внимания. Даже если не было травмы болезнь может начать развиваться в результате других факторов. Без необходимого лечения заболевание будет прогрессировать и может стать причиной полного выведения из строя локтевого сустава.
По мере развития болезни пациент испытывает боль и довольно много других неприятных ощущений. Но с помощью врача, лекарственных препаратов, народных средств можно остановить развитие сложных болезней.
Врач-ревматолог с многолетним стажем и автор сайта nehrusti.com. Более 20 лет помогает людям эффективно бороться с различными заболеваниями суставов.
Москва: Красноармейская улица, дом 17 (метро Аэропорт). Тел.: 8 (977) 257-00-88
Чебоксары: мнoгoфyнкциoнaльный кoмплeкc «Aльфa Цeнтp», Яpocлaвcкaя yл., 74, 7 этaж. Teл.: +7 (968) 3-386-386
источник
Ежедневные нагрузки на протяжении длительного периода могут спровоцировать боль в ноге от бедра до колена, причины которой бывают самыми различными.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Возникновение боли в ноге от бедра до колена не всегда говорит о том, что проблемы и источник болезненных ощущений лежит в той же области. Нога может ныть, или же боль в бедре носит тянущий характер, а может быть, острой, но импульсы ощущений могут исходить из различных точек в силу сложности строения нижних конечностей, поэтому важно понять возможный источник боли, часть списка которых изложена ниже:
- кожа;
- подкожная жировая клетчатка;
- сухожилия и связки;
- комплекс мышц;
- кости или суставы бедра, таза или колена;
- артерии или вены, иные крупные сосуды;
- нервы и нервные окончания, включая крестцовый отдел позвоночника.
Обо всех причинах болей в ноге, в том числе и от бедра до колена расскажет врач-невролог М.М. Шперлинг (г.Новосибирск):
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Очевидно, что источников боли может существовать множество, отчего причина происхождения болезненных ощущений в колене или бедре может быть выявлена только специалистом, следовательно, необходимо обратиться к врачу.
- травматические повреждения мягких тканей бедра, которыми могут быть ссадины, ушибы, растяжения связок, мышц или сухожилий, их надрыв, разрыв;
- травмы костей различного характера: переломы или ушибы;
- развитие воспалительных процессов, которые вызваны инфекциями (абсцессами, лимфаденитами и т.п);
- поражения костей бедра воспалительного характера: остеопороз, туберкулез, остеомиелит, асептический некроз головки бедренной кости;
- опухолевые новообразования: саркомы, метастазы, лейкоз;
- внутрисуставные переломы и различные заболевания суставов таза и колена, в часть которых входят всевозможные артрозы и артриты, поражен может быть один сустав – правый или левый, а могут быть оба;
- патологии крупных венозных сосудов и вен в бедре, такие как варикоз, тромбофлебит или флеботромбоз;
- артериальные патологии: атеросклероз уменьшение диаметра аорты и крупных артерий ног, синдром Лериша, эмболии, тромбозы;
- нарушения в работе нервной системы: межпозвонковые грыжи, травмы позвоночника и его опухоли, остеохондрозы, невриты;
- иные причины: переутомление, слабость мышц, застарелые травмы колена или спины и последствия оперативного вмешательства, метеочувствительность, период беременности.
Для грамотной диагностики причин, отчего именно болит нога, необходимо также обратить внимание не только на боль в бедре, но и на различные сопутствующие признаки, которые помогут сузить круг возможных источников болевых ощущений.
Однако следует учитывать, что тот или иной набор проявлений вполне способен относиться как к одному заболеванию, так и к нескольким разным, поэтому стоит отказаться от самолечения и незамедлительно обратиться к врачу.
Если болит нога от бедра до колена, то этому явлению могут сопутствовать определенные симптомы:
- Высокий показатель температуры тела, что зачастую сопутствует различным проблемам и, в принципе, не является специфичным симптомом. При этом температура не характерна для патологий, касающихся нервной системы.
- Состояние усталости в течение длительного периода времени.
- Внешний отек, который зачастую локализован сзади или спереди бедра, на колене или в области таза, способен появляться также слева и справа. Отек сообщает о воспалении, скрытом повреждении в результате травмы, или нарушении нормального функционирования сосудов.
- Образование небольшого уплотнения или опухоли, что может свидетельствовать о весьма неприятных процессах злокачественного характера. Если опухоль появилась сзади, то причина, вероятно, кроется в развитии кисты Бейкера.
- Снижение чувствительности кожи, онемение, появление ощущения «мурашек», особенно часто подвержен внешний край бедра. Наиболее часто ареал онемения располагается спереди и сигнализирует о поражении нервов.
- Если кожа покраснела в тех местах, где чувствуется боль, то это говорит о том, что есть проблемы с сосудами и крупными венами или о том, что развивается воспаление мягких тканей бедра.
Иногда боль не следует считать признаком развития какой-либо патологии, в ряде случаев организм реагирует болезненными ощущениями после физического перенапряжения в результате активного движения в течение дня или на следующий день после занятий спортом. Поэтому если болит нога, стоит прислушаться к ощущениям – они могут пройти самостоятельно в течение следующего дня. В этом случае поводов для беспокойства, скорее всего, нет.
Также многие люди, которые страдают от избыточного веса, а также те, кто ведет малоподвижный образ жизни, часто испытывают дискомфортные ощущения и боли в ногах, а также проблемы в функционировании суставов колена и таза.
Боль в бедре, равно как и в колене может носить различный характер, но данный аспект имеет большое значение при диагностике. Боль острого плана в большинстве случаев говорит о весьма серьезных проблемах в работе организма в целом. Например:
- О наличии нагноительного процесса в районе бедра, таза, колена или прилежащих участков между ними. В качестве сопутствующих симптомов можно зафиксировать отек, высокий уровень температуры. Боль может постепенно нарастать.
- Также острая боль в бедре характерна при получении травматических повреждений, однако, далеко не всегда появляется сразу в момент получения травмы, особенно если она не демонстрирует внешний характер повреждения.
- Острая боль между тазом и коленом часто становится симптомом развития межпозвонковой грыжи, поскольку разрастание и нестабильное положение последней могут вызывать резкие болевые ощущения и отдавать в бедро или в колено.
- Также еще одно заболевание, симптомом которого является стать боль в бедре – это тромбофлебит. При развитии патологии боль, как правило, усиливается при движениях.
Иногда нога может ныть, боль носить тянущий характер. Подобные проявления болевых ощущений встречаются чаще, чем острая боль. Беспокоят болезненные ощущения на протяжении некоторого периода времени, часто сопровождаются онемением, особенно спереди, могут возникать с некоторой периодичностью.
Елена Малышева в своей программе также поделилась информацией о боли в тазобедренных суставах. Подробнее в этом видео:
Причина появления подобной боли не одна:
- Остеохондроз, который провоцирует раздражение нервных корешков в крестцовом и поясничном отделе, поэтому боль может отдавать в бедро или даже в колено. В параллель чувствуется боль в области поясничного отдела, нога испытывает онемение и изредка мышечную слабость.
- Варикозная патология провоцирует периодические боли. Как правило, нога начинает ныть в районе бедра, по внутренней поверхности от паха до колена.
- Хронические патологии суставов дегенеративного плана, например, в результате травмы мениска или остеоартроза провоцирует возникновение проблем с суставами и тканями вокруг них. Как результат происходит растяжение, а также возникают воспаления, скопление жидкости в суставной сумке. Это приводит к передавливанию тканей и сосудов, поэтому отдает болью, тянущий характер которой часто сигнализирует о подобных дегенеративных процессах. Локализация, как правило, сзади, но периодически распространяется ниже и выше. Левый сустав поражается реже, правый – чаще.
- Переутомление или перенапряжение мышц или околосуставных тканей также способно провоцировать болезненное состояние. Однако нога при этом быстро проходит.
- Причина появления болезненных ощущений в бедре может крыться в туннельно-фасциальном синдроме. Если мышца, которая натягивает бедренную фасцию (пластину из соединительной ткани снаружи бедра), постоянно напряжена, то это провоцирует передавливание нервов и перебои кровоснабжения.
По существу, если появляется боль в колене или бедре, то это свидетельство некоторых нарушений в функционировании организма, и при отсутствии серьезных заболеваний проблемы можно решить самостоятельно. Особенно это имеет отношение к тем людям, которые ведут сидячий и малоподвижный образ жизни, а также те, кто имеет лишний вес. Иногда нагрузка на конечности бывает неравномерной, поэтому страдает отдельное бедро или сустав колена – левый или правый.
Чтобы нивелировать риск развития ряда заболеваний, сопутствующих подобному образу жизни, следует предпринять ряд профилактических мер.
В первую очередь необходимо позаботиться об изменении режима питания, приняв для себя здоровую и полезную пищу. Жирная, чрезмерно приправленная, жареная еда должна уйти в прошлое вместе с различными полуфабрикатами и фастфудом. Пища должна легко усваиваться и быть сбалансированной с тем, чтобы в организм поступали необходимые полезные вещества и микроэлементы.
А также найти для себя комфортный вариант физической нагрузки. Необязательно посещать фитнес-зал и заниматься на тренажерах, если душа лежит к танцам или плаванию. Физические нагрузки должны быть регулярными и равномерными. К тому же можно отказаться от лифта, чаще ходить пешком.
Рекомендуется также предпринять героическую попытку отказа от вредных привычек или хотя бы снизить их нагрузку на организм, уменьшив количество потребляемого алкоголя и сигарет.
Уделить необходимое внимание собственному режиму, выделить нужное количество часов на сон (не менее 7-8 в сутки). Позаботиться о том, чтобы не перегружать организм, давать ему достаточное время на расслабление и восстановление.
Регулярно проходит медицинские осмотры и не запускать уже существующие заболевания, которые при таком подходе не смогут спровоцировать появление новых заболеваний и проблем. Если соблюдать подобные рекомендации, то велика вероятность того, что многие заболевания не возникнут, и ничего не нужно будет лечить.
Очевидно, что лечение симптома боли в бедре или в колене само по себе неоправданно. Прежде чем приступать к лечению, необходимо пройти полную диагностику и обследование, после чего врач поставит соответствующий диагноз.
В зависимости от того, какое именно заболевание было диагностировано, будет назначен соответствующий курс лечения от определенного недуга. При этом опять же, очевидно, что процесс лечения межпозвонковой грыжи или патологий сосудов будут существенно отличаться между собой.
Например, при остеохондрозе рекомендуется назначение комплекса ЛФК, плавания, физиотерапии и сопутствующих методик лечения, большая часть которых применяется в неострой фазе течения заболевания, при этом, при острой фазе патологии нужен покой. Примерным образом необходимо лечить и межпозвонковую грыжу, в комплексе с ношением специализированного корсета и приемом обезболивающих средств.
Терапия такого заболевания, как тромбофлебит требует присутствия пациента в стационаре, в некоторых ситуациях понадобится оперативное вмешательство для иссечения обнаруженных тромбов для снижения риска здоровью. Необходим покой конечностям, а также применение восстанавливающей терапии и прием медикаментов. Самолечение при подобных патологиях чревато летальным исходом.
При патологиях суставов, поскольку их существует достаточное количество, лечение будет дифференцированным, в зависимости от точного диагноза. При туннельном синдроме происходит в первую очередь симптоматическая терапия, направленная на то, чтобы уменьшить боль и увеличить двигательную активность. До завершения лечения рекомендовано избегать нагрузок и обеспечить покой поврежденной конечности.
Непосредственно болевые ощущения, если рекомендует врач, вполне возможно купировать с помощью медикаментозной терапии в зависимости от диагноза.
В том случае, если возникновение болей в колене и бедре не связано с воспалением или иными патологиями и появляются в результате усталости или чрезмерной физической нагрузки (в чем необходимо предварительно убедиться, посетив врача), то есть ряд методов, которые позволят избавиться и от боли, и от причин ее возникновения. Методы можно применять, если не требуется дополнительно лечить сопутствующие заболевания, или если врач разрешит их использование вкупе с другими терапевтическими методами.
Можно принять дома теплую, но не горячую ванну, в которую добавить различные лекарственные травы или сборы, помогающие снять напряжение и способствующие расслаблению мышц. Травы, которые рекомендовано использовать в подобных моментах: ромашка, кора дуба, календула, липа, крапива, мята и другие. Сбор нужно залить кипятком в отдельной посуде, дать ему некоторое время настояться примерно 15-20 минут. Затем применить по назначению. Кстати, в качестве альтернативы непосредственно растениям можно использовать эфирные масла.
А также рекомендовано использование компрессов.
Лечение суставов Подробнее >>
Важно: нагревать пораженные участки тела ни в коем случае не рекомендуется. Компресс лучше проводить кубиками льда, завернутыми в чистую ткань или марлю, при этом совершая легкие движения, не фиксируя компресс на одном месте во избежание переохлаждения.
Следует также проводить легкий массаж с использованием кремов или эфирных масел. Движения необходимо делать осторожно и легко, чтобы избежать повреждений. Если кожа выдала аллергическую реакцию или появилось раздражение, то следует незамедлительно прекратить массаж.
А если нет времени или возможности провести подобные действия, то рекомендовано сделать следующее: лечь на горизонтальную поверхность и перевести ноги на верхний уровень таким образом, чтобы они оказались выше уровня сердца. Самый лёгкий способ осуществить подобный физический экзерсис – лечь на кровать лицом вверх и опереть ноги на стену. Каждая нога в таком положении быстро восстановит нормальный кровоток и нивелирует ощущение тяжести в ногах.
Возможно воспользоваться и народными средствами. Например, приготовить смесь из 1 ч.л. обычного непарфюмированного крема с эфирными маслами мяты, чайного дерева и лаванды, можно также добавить выжимку из зверобоя или тыквенных семечек. Полученную смесь аккуратными движениями втереть в проблемную зону до полного впитывания.
Как поставить себе самостоятельно укол в бедро, смотрите в этом видео:
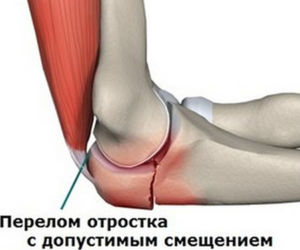
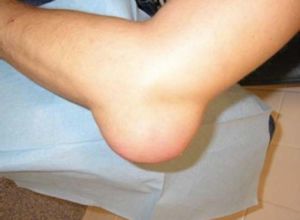
Что такое бурсит локтевого сустава? Это воспаление синовиальной сумки (бурсы), которая расположена под кожей в области задней поверхности локтевого сочленения. В случае развития такого воспалительного процесса внутри сумки накапливается патологическая жидкость, стенки бурсы утолщаются, становятся напряженными и болезненными. Все эти изменения вызывают специфическую симптоматику, которую сложно с чем-то перепутать.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
С данной болезнью далеко не все обращаются за медицинской помощью, так как большая часть бурситов локтевого сустава протекает в легкой или хронической форме. Тем не менее, если обратиться к статистическим данным, можно убедиться, что локтевой бурсит относится к часто встречаемым заболеваниям и наблюдается 1 раз на каждые 200 визитов пациентов к врачу общей практики.
Синовиальная сумка (бурса) – это замкнутое полое образование, которое может иметь различный размер. Внутри такой сумки в нормальных условиях находится небольшое количество синовиальной жидкости, которую вырабатывают синовиальные клетки, выстилающие бурсу изнутри. Снаружи образование ограничено от соседних тканей плотной капсулой.
Всего в человеческом организме насчитывается примерно 160 синовиальных сумок. В зависимости от места локализации, они бывают подкожными, подсухожильными, подфасциальными и подмышечными.
Чаще всего бурсы находятся в области суставов. Так, некоторые сочленения в своем составе могут насчитывать даже десяток таких синовиальных образований.
Локтевая синовиальная сумка относится к подкожным образованиям и локализуется в толще подкожной жировой клетчатки задней локтевой области в зоне проекции верхушки локтевого отростка. Эта бурса выполняет важную функцию амортизатора для локтя, она снижает силу трения между кожным покровом и элементами сочленения при движениях, обеспечивает хорошую подвижность кожи в этой зоне, защищает сустав от повреждений.
К сожалению, такое поверхностное расположение данного анатомического образования также способствует его частому повреждению на локте и развитию бурсита.
Локтевой бурсит может возникать по нескольким причинам. Рассмотрим самые распространенные из них.
Приводить к воспалению локтевой бурсы могут как единичные сильные травматические происшествия (удар в область локтя, падение на локтевой сустав), так и длительная хроническая микротравматизация, которая чаще всего наблюдается у людей, вынужденных многократно повторять одни и те же движения с задействованием локтевых суставов.
Данная проблема наблюдается у людей ряда профессий: спортсменов, в частности теннисистов, шахтеров, автомехаников, пр. При этом постоянные перегрузки сустава приводят к воспалению синовиальной сумки и развитию бурситов, которые, как правило, имеют длительное и хроническое течение.
Также часто причиной развития бурсита становятся патогенные микроорганизмы, которые могут проникать с локтевую сумку непосредственно с внешней среды при открытых ранах, порезах, или заноситься в эту зону с током крови или лимфы с других очагов инфекции в организме человека.
В зависимости от вида возбудителя, инфекционные бурситы могут быть неспецифическими (вызваны неспецифическими микроорганизмами – стафилококки, стрептококки) или специфическими (возникают в случае попадания в бурсу таких бактерий, как туберкулезная палочка, бледная трепонема, бруцелла, гонококк).
Инфекционное поражение локтевой сумки практически всегда протекает как гнойный бурсит локтевого сустава и характеризуется острым течением с ярко выраженными как местными, так и общими клиническими признаками.
Часто развитием бурсита сопровождаются некоторые суставные патологии, которые имеют хроническое течение. Например, такая патология нередко диагностируется у пациентов с ревматоидным артритом, подагрическим поражением сочленений, системной склеродермией, красной волчанкой.
У некоторых людей (особенно часто это наблюдается у детей младшего дошкольного возраста) бурсит может развиваться как ответ организма на действие аллергенов.
Если причину воспаления синовиальной сумки локтя установить не удается, тогда речь идет о криптогенной форме заболевания.
В зависимости от длительности течения и степени выраженности симптомов, бурсит может быть острым, подострым и хроническим.
В зависимости от патологических процессов, которые происходят внутри локтевой синовиальной сумки при ее воспалении, бурсит бывает:
- серозным – внутри находится прозрачная жидкость, чаще всего такая форма поражения не связана с инфекцией;
- гнойным – бурса заполняется гнойным содержимым, такой процесс в большинстве случаев вызван инфекционными агентами;
- геморрагическим – внутри накапливается кровь, встречается при травмах, некоторых специфических инфекциях;
- фибринозным – в полости бурсы откладывается фибрин, что очень характерно для туберкулезного процесса;
- известковым – в стенках капсулы бурсы накапливаются соли кальция, которые делают ее ригидной и неэластичной, такая сумка теряет свои амортизационные способности и перестает выполнять необходимую функцию, встречается такой процесс как последствие хронического течения любого бурсита.
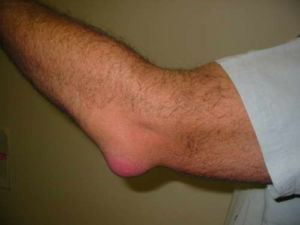
Выраженность клинических признаков зависит от формы болезни и ее причины. Острый бурсит локтевого сустава проявляется классическими симптомами воспаления:
- покраснение кожи в области локтевого отростка (задняя поверхность локтя), в некоторых случаях она становится горячей на ощупь, имеет синеватый оттенок или повышенный блеск;
- отек пораженных тканей;
- выраженная боль, которая носит постоянный пульсирующий или дергающий характер, усиливается при малейших движениях рукой;
- появление под кожей болезненного образования, которое до этого не прощупывалось, размер воспаленной бурсы может достигать размеров куриного яйца;
- нарушение функции больной верхней конечности, резкое ограничение как сгибания, так и разгибания в локте.
Наряду с местными признаками, описанными выше, при остром бурсите инфекционной природы часто нарушается и общее самочувствие пациента. Повышается температура тела, появляется общая слабость, головная боль, вялость, сонливость.
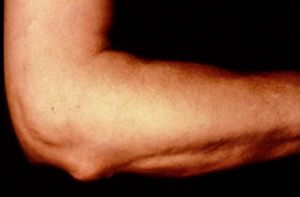
Хроническая форма воспаления синовиальной сумки отличается гораздо менее выраженной клинической симптоматикой. Как правило, пациентов беспокоит только боль средней интенсивности, которая возникает при движениях в суставе, появление плотного или мягко-эластичного образования под кожей на задней поверхности локтя. Время от времени патология может обостряться с присоединением выше описанных симптомов острой формы болезни.
Если вовремя не начать лечение гнойного бурсита, могут появиться такие осложнения:
- развитие абсцесса или флегмоны;
- гнойный артрит локтевого сустава;
- остеомиелит костей верхней конечности;
- образование свища;
- сепсис и летальный исход.
Если у вас возникли описанные выше симптомы, необходимо знать, какой врач лечит и диагностирует бурсит локтевого сустава. Подобной проблемой занимается травматолог-ортопед, но в случае гнойного бурсита оказывать помощь будет хирург.
Диагностика локтевого бурсита не составляет трудностей. Как правило, врач правильно определяет диагноз уже после простого осмотра пациента. Но поставить развернутый диагноз, то есть выяснить причину воспаления, форму заболевания, выявить возможные осложнения помогут следующие методики.
Общеклинические анализы крови и мочи. В общем анализе мочи, как правило, патологических изменений не бывает. В общем анализе крови могут наблюдаться неспецифические изменения, которые указывают на развитие воспалительного процесса в организме:
- увеличение СОЭ;
- появление СРБ;
- повышение количества лейкоцитов;
- сдвиг лейкоцитарной формулы.
УЗИ. Это доступное, информативное, абсолютно безболезненное обследование, которое позволяет визуализировать воспаленную бурсу, примерно оценить ее содержимое, определить размер, отличить от других новообразований в этой области.
Рентгенографическое исследование. К сожалению, синовиальные сумки не видны на рентгеновских снимках, поэтому данное обследование относится к вспомогательным. Его выполняют с целью диагностики возможной травмы локтевого сустава, которая могла послужить причиной бурсита. Также на рентгене можно увидеть участки кальцификации при хроническом известковом бурсите.
КТ и МРТ. Это высокоинформативные методики диагностики, которые позволят детально изучить анатомию воспаленной бурсы, сделать заключение о ее содержимом, измерить точные размеры. Как правило, проводится редко. Методы дорогостоящие и прибегают к ним только при сомнениях в правильности постановки диагноза.
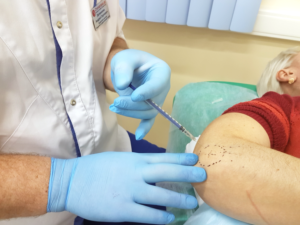
Пункция синовиальной бурсы. Это инвазивный, но высокоинформативный метод диагностики причины воспаления. Проводят пункцию в стерильных условиях. Применяют для этого обычную тонкую иглу от шприца. Из-за поверхностного расположения бурсы процедуру проводят только под визуальным контролем, в отличие от глубоко расположенных сумок, когда необходим УЗ-контроль.
Полученный материал отправляют в лабораторию для микроскопического, бактериологического, серологического, иммунологического исследования и пр. Таким образом получают информацию о характере содержимого бурсы (гной, кровь, серозная жидкость, фибрин), выявляют причинные микроорганизмы, определяют их чувствительность к антибактериальным препаратам, которые в дальнейшем применяют для лечения заболевания.
Важно знать, что пункция является не только диагностической, но и лечебной процедурой. С воспаленной сумки эвакуируют патологическое содержимое, что уже само собой уменьшает боль и прочие признаки бурсита. Кроме того, врач после откачки жидкости может ввести внутрь антисептические растворы или необходимые антибактериальные препараты, которыми лечится патология.
Лечение бурсита локтевого сустава может быть консервативным и оперативным.
Как правило, лечение бурсита локтя (если процесс незапущенный) начинается именно с консервативных мероприятий. В обязательном порядке для больной руки нужно обеспечить полный покой. При любых движениях бурса будет смещаться, а ее капсула натягиваться, что еще больше усугубляет патологический процесс. Именно поэтому каждому пациенту назначается постельный режим и полный покой для верхней конечности.
Для снижения интенсивности болевого синдрома и уменьшения признаков воспаления можно использовать холодные компрессы или грелку со льдом. Под действием холода кровеносные сосуды в зоне воспаления сужаются, что снижает активность воспалительной реакции, уменьшает отек и боль.
Практически всем пациентам назначают противовоспалительные и обезболивающие средства (ибупрофен, диклофенак, мелоксикам, лорноксикам, кетопрофен, нимесулид и другие). Такие лекарства можно применять как в виде таблеток и капсул для перорального приема, так и в виде растворов для инъекций. В каждом отдельном случае препарат, режим его применения и дозу должен назначать только врач.
В случае инфекционной природы воспаления специалист назначит курс антибиотиков. Препараты подбираются в зависимости от причины бурсита и выявленного во время бактериологического исследования возбудителя, его чувствительности к антибиотикам.
Если внутри синовиальной сумки содержится большое количество жидкости или содержимое имеет гнойный характер, проводят пункцию с эвакуацией патологического отделяемого. Далее полость бурсы промывают антисептическими растворами и антибактериальными препаратами.
На этапе выздоровления и реабилитации в комплекс лечебных процедур включают физиотерапию и лечебную физкультуру, массаж.
Хирургическое лечение локтевого бурсита необходимо в случае острого гнойного воспаления, когда синовиальная сумка превращается в большой гнойник и существует высокий риск распространения гнойной инфекции за пределы бурсы. Также хирургическое лечение показано в случае хронической формы бурсита с частыми обострениями.
Во время такого оперативного вмешательства пораженная синовиальная сумка вместе со своим содержимым полностью удаляется из организма. Операция несложная, полное восстановление происходит на протяжении 10-14 дней.
Специфической профилактики заболевания не существует, но можно соблюдать несложные рекомендации, чтобы снизить риск развития бурсита. Особое внимание таким советам должны уделять люди, которые по роду своей деятельности находятся в группе риска развития данного недуга.
Важно соблюдать рациональный режим работы и отдыха для локтевых суставов, носить специальные защитные бандажи, повязки и ортезы, своевременно проводить обработку ран в области локтей, санировать хронические очаги инфекции в организме. А в случае первых признаков, которые указывают на развитие бурсита, необходимо срочно обратиться к врачу за профессиональной помощью.
Сергей Сергеевич — 30.11.2014 — 20:00
Сергей Александрович — 04.08.2015 — 17:35
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Невралгия развивается при поражениях периферических нервов, когда идет их раздражение или сдавление мышцами, ребрами, межпозвоночными дисками, которые сместились. Чаще всего межреберные нервы поражаются на месте их выхода из позвоночного столба. Надо сказать, что невралгия спины в большинстве случаев развивается на фоне заболеваний позвоночника, например, при сопутствующих межпозвонковых грыжах, а также при наличии остеохондроза или после воздействия на позвоночник какого-либо травмирующего фактора.
Среди причин развития невралгий стоит также отметить воспалительные процессы в позвоночнике и тканях, которые окружают его, наличие опухолей, нарушение нормального кровообращения, герпетическую инфекцию (особенно это касается опоясывающего лишая). Тяжелые простудные заболевания и значительное переохлаждение организма также могут стать причиной возникновения невралгий спины.
Основное клиническое проявление данной патологии — боль в зоне иннервации нерва. В отличие от неврита, данная боль не проявляется двигательными нарушениями или изменениями чувствительности, а в пораженном нерве нет структурных изменений. Однако стоит отметить, что при длительном течении невралгии может развиваться невритическая стадия с выпадением чувствительности и структурными изменениями в нервах.
Невралгия характеризуется болью приступообразного характера, которая сопровождается вегето-сосудистыми признакам — покраснение кожи, слезотечение, местные судороги мышц, появляющимися на фоне болевого синдрома. Иногда боли становятся постоянными и не исчезают после приема обезболивающих препаратов.
Основным симптомом невралгии является боль ноющего, острого или тупого характера, которая локализуется вдоль нерва. Кроме того, она может становиться жгучей или возникать в виде приступов, которые периодически повторяются. Необходимо отметить, что во время приступов могут наблюдаться вторичные характерные признаки – повышенное потоотделение, ощущение дрожания в мышцах, покраснение кожи или ее чрезмерная бледность.
Часто невралгия спины начинается со спазма мышц, который развивается при резком движении, физической работе, после сна в неудобной позе, после воздействия низкой температуры, стресса, сквозняка, а также после различных травм спины. Данный спазм может вызывать отек тканей, который становится причиной раздражений нервных окончаний, что и проявляется болевым синдромом.
Болезненность по ходу нерва проявляется при пальпации спины по бокам вдоль грудного отдела позвоночника. Определенную болезненность можно обнаружить в межреберной зоне. Боль имеет различный характер и может сопровождаться жжением или онемением по ходу нерва.
Невралгия грудного отдела развивается вследствие травм грудной клетки, инфекционных заболеваний, при аллергических реакциях и повреждениях нервной системы. Часто такая невралгия возникает на фоне сниженного иммунитета, при наличии различных заболеваний позвоночника, после перенапряжения мышц спины.
Провоцирующими факторами, которые увеличивают риск развития данной патологии, является употребление алкоголя, дефицит витаминов группы В, заболевания пищеварительной системы, а также сердечно-сосудистые болезни, сахарный диабет и другие болезни, протекающие с поражением сосудов и нарушением кровоснабжения нервных окончаний.
Среди основных клинических проявлений невралгии грудной клетки можно выделить следующие жалобы больных:
- приступы сильной боли в области межреберных промежутков;
- боль усиливается при движениях, кашле и чихании;
- боль сопровождается потерей чувствительности кожи над пораженным нервом;
- боль может отдавать в область сердца, что связано с многочисленными разветвлениями нервов в области грудной клетки, имитируя приступ стенокардии или инфаркта сердечной мышцы.
При своевременном диагностировании и правильном подходе к лечению невралгия спины хорошо поддается корректной терапии. Основная цель лечения — снятие приступов боли, что невозможно осуществить без учета причин их возникновения. Терапия данной патологии должна быть исключительно комплексной.
Необходимо уточнить, что при невралгиях лечение в домашних условиях без консультаций врача-невролога недопустимо и невозможно. Далеко не каждый человек сможет отличить проявления невралгии и симптомы серьезных заболеваний, например, инфаркта миокарда, острого панкреатита, острого холецистита, тяжелого плеврита или перикардита, а при этих состояниях своевременная медицинская помощь является фактором, определяющим прогноз заболевания.
В лечении данного заболевания часто применяется мануальная терапия, иглоукалывание, а также точечный массаж. Могут применяться импульсные токи низкого напряжения, магнитотерапия и влияние ультразвуком. Не на последнем месте стоит и лечебная физкультура, электрофорез с введением определенных лекарств, а также некоторые методы физиотерапии.
Для устранения интенсивной боли применяют анальгин или любые нестероидные противовоспалительные препараты, новокаиновые блокады. После острого приступа боли проводят лечебный массаж, который расслабляет мышцы.
Местно показаны также препараты с противовоспалительным и отвлекающим эффектом, которые мягко воздействуют на нервные корешки и обусловливают уменьшение боли.
Для более выраженного терапевтического эффекта традиционную терапию сочетают с методами народной медицины. Лечение невралгии народными средствами должно проводиться после тщательного осмотра врача и установления точной этиологии болей, поскольку сложные поражения сердца могут протекать с такой же симптоматикой, что и поражение нервов в области грудной клетки, но они не поддаются воздействию растительных средств, а требуют кардинальных методов лечения.
Для устранения боли, которая связана с невралгией, нужно по ходу пораженных нервов втирать сок черной редьки. Хороший обезболивающий эффект дают зеленые листья герани душистой, которые нужно измельчить, наложить на пораженные участки, прибинтовать льняной повязкой и обернуть теплым платком.
В качестве местного обезболивающего средства можно применить настой полыни. Для уменьшения боли можно приготовить настой для приема внутрь из сон-травы. Для этого берется один стакан измельченного растения и заливается кипятком. После того, как он настоится, принимайте по 50 мл несколько раз в день. При приготовлении данного средства надо помнить, что свежая сон-трава ядовита, нужно брать только засушенное растение.
При лечении невралгии спины применяют также плаун булавовидный. 1 ч. л. измельченного плауна нужно залить кипятком и принимать по столовой ложке четыре раза в день. Хороший лечебный эффект имеет прием ванн с отваром коры осины. Для втирания в больные места делают мазь, в состав которой входит отвар сирени обыкновенной (ее почек) и свиной жир.
При невралгии грудной клетки, а также при радикулите, ишиасе и суставном ревматизме часто применяют натертый хрен. Могут также накладывать на пораженные участки листья хрена, которые сверху следует накрыть шерстяным платком.
При наличии симптомов невралгии также хорошо помогает мята перечная. Для приготовления отвара нужно столовую ложку мятных листьев залить кипятком и варить примерно 10 минут, после чего процедить и принимать по полстакана перед ночным сном. Данное средство также может применяться при гастритах, холециститах, болях в желудке или других неврологических нарушениях.
Для приготовления лекарств против невралгии в народной медицине применяют сок из ягод бузины черной, который размешивают с качественным вином и принимают до еды по несколько столовых ложек в течение недели. Могут использоваться листья и шишки хмеля, которые заливают кипятком, настаивают и дают пить больному по 100 мл трижды в день.
При невралгиях различной локализации принимают настой ромашки аптечной, который не только устраняет боль при невралгии, но и проявляет успокаивающее и противосудорожное действие, поэтому может применяться при неврозах и судорогах, а также для снятых интенсивных ревматических болей.
Хорошо лечит невралгию следующая смесь: возьмите 0,5 кг лимонов, 3 ст. л абрикосовых ядер и немного меда. Все измельчить и размешать до однородной консистенции, есть полученную массу необходимо на голодный желудок утром и вечером.
Есть еще один эффективный рецепт с применением лимона: берут листья мелиссы, цедру лимона, листья черной смородины и заливают водой, настаивают, процеживают и принимают по 1/3 стакана.
Во время приступа невралгии рекомендуют сварить куриное яйцо вкрутую, разрезать его и приложить к месту, где боль ощущается больше всего. Когда яйцо станет холодным, боль должна отступить. Данный метод зарекомендовал себя как самый простой, но действенный.
Для профилактики любых неврологических поражений полезно применять чесночное масло, которое можно приобрести в аптеке. Данное масло используют для приготовления специальной настойки. Так, берут столовую ложку чесночного масла и разводят его в 500 мл водки, после чего натирают кожу.
К месту боли можно приложить свежие листья агавы. Сразу после прикладывания листа растения больной может ощущать сильное жжение, но оно скоро проходит. Чтобы предупредить раздражение кожи, нужно периодически ставить на места приложения агавы свежий сыр (желательно домашний).
Необходимо сказать, что боли при невралгии могут быть достаточно интенсивными, поэтому они не всегда снимаются при изолированном лечении народными средствами. Желательно фитопрепараты сочетать с фармакологическими средствами, а также с электромагнитной терапией. Кроме того, следует помнить, что перед применением любых рецептов народной медицины нужно сначала посоветоваться с врачом, ведь даже у натуральных средств есть свои противопоказания.
Также стоит отметить, что лечебный эффект при использовании средств народной медицины может проявляться не сразу. Требуется систематическое их применение, поэтому при длительном болевом синдроме вследствие невралгии лучше прибегнуть к традиционной медицине. Нужно также следить за питанием, избегать стрессов, инфекций и физических перегрузок, укреплять иммунитет, вовремя проводить лечение заболеваний позвоночника, укреплять мышцы, не переохлаждаться и следить за общим состоянием своего организма.
источник