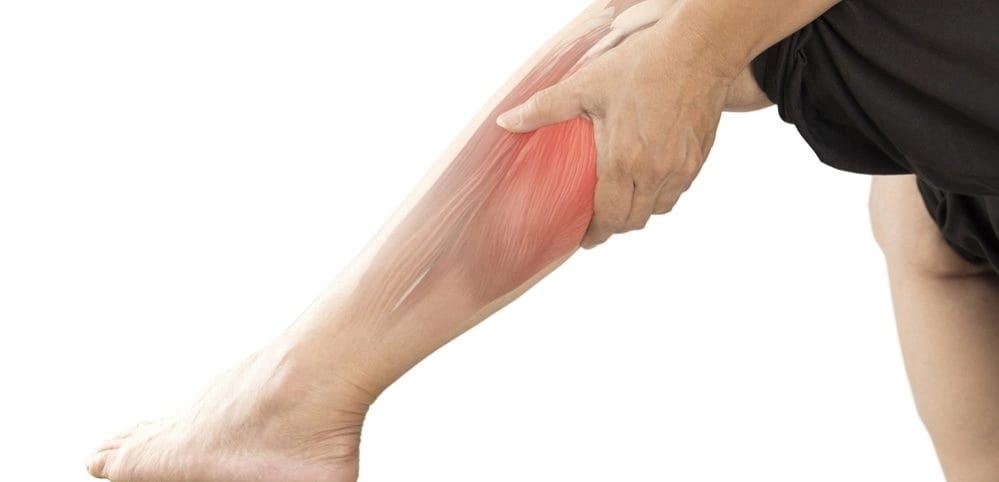
Ноги – одна из самых уязвимых частей нашего тела: мы, сами того не замечая, ежедневно перегружаем их. Поэтому самые распространенные причины боли в икрах ног напрямую связаны с образом жизни: например сильное переутомление, продолжительная физическая активность, неудобная обувь. Однако такая боль может быть и симптомом заболеваний, особенно когда беспокоит только икра на левой ноге или икра на правой ноге: икры – парная часть тела, поэтому от физических нагрузок они страдают одинаково.
Спазмы – довольно распространенная проблема, из-за которой болят икры ног. Обычно боль появлятся при интенсивных физических нагрузках, а также после занятий спортом, особенно если вводились новые, непривычные упражнения. Также такая боль может быть вызвана сильным обезвоживанием или, в более редких случаях, нехваткой некоторых минеральных веществ.
Спазмы представляют собой резкие и сильные мышечные сокращения. При этом икры ног как каменные и болят очень сильно, “стреляют”, но довольно быстро проходят. Обычно такой приступ длится несколько минут и периодически повторяется. Спазмы нередко возникают, когда икры расслаблены. К примеру, ночью боль в икрах может мешать уснуть.
Если спазм длятся недолго и возникает после интенсивной физической нагрузки, то лечения он не требует. В такой ситуации боль проходит и мышцы икр восстанавливаются самостоятельно после продолжительного отдыха. Чтобы избавиться от боли, применяйте методы самомассажа: разомните икры руками или специальным массажным валиком.
Если же спазмы появляются без видимой причины и очень часто, нужно показаться врачу. Боль может быть вызвана одним из серьезных заболеваний, к примеру:
- неправильной работой почек;
- гипотериозом;
- диабетом;
- болезнями переферческих сосудов.
Еще одна возможная причина боли в икрах – растяжения мышц. Они могут быть различной степени силы, боль возникает при чрезмерной физической активности или из-за несоблюдения техники безопасности при занятиях спортом. Не зря любую тренировку следует начинать с разогревающей 10-15 минутной разминки, иначе мышцы не будут достаточно эластичными и травмируются.
Главный признак растяжения – резкая боль в икре, которая возникает при всякой попытке напрячь икроножную мышцу. Получивший такую травму человек не может продолжать тренировку, а в серьезных случаях – даже самостоятельно ходить.
При слабых растяжениях можно обойтись без лечения, главное – обеспечить поврежденной ноге покой и не подвергать ее физическим нагрузкам в течение нескольких дней. Также можно использовать противовоспалительные.
При сильных растяжениях вплоть до разрыва мышц нужно посетить специалиста – чем скорее, тем лучше. В такой ситуации стоит идти не в больницу или поликлинику, а в ближайший травмпункт.
Ушибы – последствия травмы, приводящей к тому, что под кожей лопаются капилляры, и образуется синяк. Чаще всего такие повреждения можно получить при ударах. Ушибы ног особенно распространены среди спортсменов: футболистов, баскетболистов, хоккеистов.
Отличительной особенностью ушиба является внешний вид – на поврежденном месте появляется синяк. Боль обычно не резкая, а ноющая, усиливающаяся при напряжении икры.
Ушибы не требуют лечения и проходят самостоятельно. Если травма получена недавно, к поврежденному месту нужно приложить лед или холодный предмет – это снимет боль и сделает синяк менее заметным. Если после травмы прошло уже несколько часов, чтобы избавиться от боли и синяка можно использовать специальные мази, а также массировать ушибленное место.
Однако в том случае если след от ушиба возникает без видимых причин, а не вследствие травмы, стоит показаться специалисту. Такая ситуация может говорить о проблемах в работе кровеносной системы и быть симптомом заболевания.
Ахиллово сухожилие – место соединения икры со стопой. К его воспалению могут привести различные факторы: от обычного перенапряжения вследствие интенсивных занятий спортом до травм ноги и стопы. Боль локализуется в нижней части ноги, но может ощущаться не только там: обычно болит в икрах, а иногда даже под коленом.
Помимо боли, ноющей и усиливающейся при физических нагрузках, воспаление ахиллова сухожилия сопровождается и внешними признаками – оно заметно опухает. Еще одна особенность – боль, возникающая при попытке вращать стопой.
Лечить воспаление ахиллова сухожилия можно в домашних условиях. Эффективны следующие средства:
- компрессы;
- наложение повязки;
- отсутствие физических нагрузок.
Однако в том случае, если после нескольких дней самолечения боль не становится слабее, а опухоль не начинает спадать, нужно обращаться за квалифицированной медицинской помощью.
Ишиас – общее название целого комплекса симптомов, в который, кроме прочих, входит и боль в икрах. Проблема бывает вызвана заболеваниями или травмами седалищного нерва. Она представляет собой опасную патологию, так как этот нерв, расположенный в нижней части позвоночника, отвечает за работоспособность нижних конечностей в целом.
Проблема может возникнуть на фоне следующих болезней:
При ишиасе больные ощущают целый спектр симптомов – икры очень болят, также боль может локализовываться в пояснице и ощущаться на всей задней поверхности ног. Нередко икры ног болят под коленом. Болевые ощущения могут сопровождаться онемением и покалыванием.
Данная проблема требует медицинского лечения. Методы напрямую зависят от причин возникновения этого состояния. Только после диагностики, которая обычно проводится при помощи КТ и МРТ, врач может назначить подходящее лечение.
Нейропатия – распространенный симптом диабета. Боль локализуется не только в икрах, но и в других мышцах тела. Ее вызывает повреждение нервных клеток и тканей вследствие осложнения заболевания: возникновения воспаления в тканях или избыточного содержания сахара в крови, что является характерным для диабета. Также к нейропатии могут привести некоторые факторы, связанные с наследственностью и влияющие на протекание этого заболевания.
Помимо острых болевых ощущений данная проблема сопровождается:
- ослабленностью мышц;
- ощущением онемения;
- потерей восприимчивости к внешним воздействиям и температуре.
Нейропатия обязательно требует медицинского лечения, при возникновении ее симптомов срочно посетите специалиста. Методы, в первую очередь, будут заключаться в регуляции содержания сахара в крови и выработке правильной диеты.
Если болят ноги в икрах, но объективных причин для этого нет, нужно обязательно посетить врача. Выбирать специалиста следует, ориентируясь на основные симптомы:
- Если икры покрыты сеточкой капилляров и вен, хорошо заметных невооруженным взглядом, а кроме боли часто возникает ощущение тяжести в ногах, усталости, отека или судорог, возможен варикоз. Особенно часто от этого заболевания страдают женщины. Нужно обратиться к флебологу.
- Если при физической активности постоянно возникают “стреляющие” боли в икрах, то нужно обратиться к ангиологу.
- Если болит не вся икра, а только определенные зоны, и боль усиливается при воздействии на эти области, нужно обратиться к неврологу.
- Если боль в икрах возникает внезапно и сопровождается повышением температуры, рвотой, поносом, нужно обратиться к инфекционисту или вызвать бригаду “Скорой помощи”.
- Если болезней обнаружено не было, рекомендуется посетить ортопеда и подобрать более подходящую обувь. Также поможет мануальный терапевт или остеопат.
Боль в икрах ног может являться симптомом и менее популярных заболеваний. Например, она может быть вызвана:
- Трихинеллезом – заболеванием, возникающим при употреблении в пищу мяса, не прошедшего должной тепловой обработки. Оно возникает при попадании инфекции в организм человека и требует срочного промывания желудка, а в серьезных случаях – госпитализации.
- Тромбозом глубоких вен – застревание сгустка крови в венах ноги. В зоне риска люди, ведущие малоактивный образ жизни, курящие и употребляющие спиртные напитки. Также причиной может стать побочное действие медицинских препаратов – внимательно читайте инструкцию перед применением лекарств. Сопровождается тромбоз вздутием вен, опуханием конечности. Требует срочного медицинского вмешательства.
- Компартмент-синдромом – это очень опасная патология, возникающая при повышении давления внутри миофасциального пространства. Миофасции – совокупность тканей, сосудов и мышц. Если внутри таких фасций изменяется давление, это препятствует нормальному кровообращению, и, как следствие, затрудняет приток крови к той или иной конечности. Вскоре это вызывает отмирание тканей из-за недостаточного снабжения их клеток кислородом. Поэтому при подозрении на эту патологию – если икры болят и немеют, а конечность – бледнеет или синеет – нужно срочно обратиться к врачу. В этом случае лучше сразу вызвать “Скорую помощь” или поехать в ближайший травмпункт, иначе возможны негативные последствия вплоть до ампутации конечности.
Таким образом, имея представление, о чем могут свидетельствовать те или иные симптомы, можно сразу понять, что делать, если икры ног болят. Важно отличать простые последствия усталости и чрезмерной физической нагрузки от симптомов опасных заболеваний, требующих оперативного медицинского вмешательства.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
источник
Краткое содержание: Боль в икрах ног является очень частым симптомом, который может быть вызван, как обычным перенапряжением мышц, так и очень серьезными причинами. Если боль не проходит в течение 24 часов- лучше обратиться к врачу.
боль в икрах, боль в ногах
Икру составляют две мышцы — икроножная и камбаловидная. Икроножная и камбаловидная мышцы пересекаются у ахиллова сухожилия, которое присоединяется непосредственно к пятке. Эти мышцы используются при любом движении ноги и стопы.
Выраженность и характер боли и икрах ног различается у разных людей, но, как правило, она ощущается как ноющая, тупая или острая боль по задней поверхности ноги, иногда сочетающаяся со скованностью. Симптомы, которые могут указывать на более серьезное заболевание, включают:
- опухание;
- непривычно холодную или бледную кожу в этой области;
- покалывание или онемение в икре и ноге;
- слабость в ноге;
- задержку жидкости;
- покраснение, излишнюю теплоту кожи или болезненность в икре.
Если у Вас имеется хотя бы один из вышеперечисленных симптомов, Вам необходимо обратиться к врачу.
Боль в икре может быть следствием ряда причин, включая перенапряжение мышц, спазмы и проблемы со стопой. Хотя, в большинстве случаев, боль в икрах ног можно лечить дома, некоторые ситуации могут, наоборот, потребовать немедленного медицинского вмешательства.
Спазмы мышц — это резкие, болезненные сокращения мышц. Спазм может пройти быстро или длиться несколько минут. Спазмы — распространенное явление, они обычно вызваны слишком упорными упражнениями или включением новых упражнений в программу тренировок. Спазмы также могут быть следствием обезвоживания, травмы мышц или нехватки минеральных веществ в организме. Более тяжелые причины спазмов мышц включают:
- почечную недостаточность;
- гипотиреоз;
- алкоголизм;
- диабет;
- выраженное заболевание периферических сосудов.
В некоторых тяжелых случаях ограничение притока крови к частям тела и другие серьезные состояния и заболевания могут также вызывать спазмы мышц.
Растяжение мышц обычно является результатом усталости мышц, а также излишней или неправильной нагрузки на мышцы. Например, начало новой программы тренировок или включение в программу упражнений, при которых серьезно задействованы мышцы ног, таких как бег, плавание, катание на велосипеде или пауэрлифтинг, могут привести к растяжению мышц икры. Как правило, человек сразу понимает, что растянул мышцу из-за резкой боли и ограничения подвижности. Легкие и умеренные растяжения можно успешно лечить дома при помощи терапии холодом и теплом и приема противовоспалительных препаратов. Сильное растяжение и разрыв мышц требуют обращения за квалифицированной помощью.
Воспаление ахиллова сухожилия может быть результатом излишней нагрузки на сухожилие, его растяжения или перенапряжения. Распространенные симптомы включают воспаление сухожилия, боль по задней части ноги, опухание и ограничение подвижности при сгибании стопы. Обычно при воспалении ахиллова сухожилия помогают простые методы типа терапии холодом и теплом, наложения эластичного бинта, постельного режима и приема безрецептурных обезболивающих и противовоспалительных препаратов. Тем не менее, если лечение в домашних условиях не приносит результатов или боль становится сильнее, важно быстро обратиться к врачу.
Ишиас — это комплекс симптомов, которые являются следствием проблем с седалищным нервом — нервом, контролирующим мышцы ноги и стопы. Ишиас может вызывать боль, онемение и покалывание в пояснице, которые могут распространяться на бедро, ягодицу и спускаться вниз по задней поверхности ноги, затрагивая также икру, лодыжку и стопу. Иногда при серьезных повреждениях седалищного нерва может наблюдаться слабость мышц ноги и стопы. В тяжелых случаях ишиаса проводится оперативное вмешательство.
Ишиас может быть вызван рядом состояний и заболеваний, которые связаны с позвоночником и могут затрагивать спинномозговые нервы. Кроме того, ишиас может быть вызван травмой, например, вследствие падения, а также опухолью в позвоночнике. Самые распространенные проблемы с позвоночником, которые могут вызвать ишиас:
Наши позвонки отделены друг от друга небольшими хрящами. Эти хрящи наполнены гелеобразным веществом, обеспечивая подвижность позвоночника и амортизацию при движении. Межпозвонковая грыжа возникает в том случае, когда наружная твердая оболочка диска разрывается. Часть внутренней субстанции диска, таким образом, выдавливается наружу и может сдавить корешок седалищного нерва, что приведет к боли и онемению в нижней конечности. Наиболее часто боль в икрах ног сочетается с болью в пояснице, ягодице, бедре и стопе, но в своей практике мы видели случаи изолированной боли в икре ноги, МРТ подтвердило наличие большой межпозвонковой грыжи. Также в случае боли в икре, связанной с наличием межпозвонковой грыжи, действует правило: «Чем ниже боль по ноге, тем больше размер межпозвонковой грыжи», поэтому обычно боль в икре ноги с однрой стороны или в голенях с двух сторон вызывает грыжа диска большого размера, что диктует необходимость ранней диагностики. Сделайте МРТ поясничного отдела позвоночника, если боль в голени беспокоит с одной стороны и сочетается или раньше были такие симптомы, как боль или онемение в пояснице, ягодице, бедре и стопе до пальцев. Все эти симптомы говорят о защемлении седалищного нерва.
Стеноз позвоночного канала — это аномальное сужение позвоночного канала (полой вертикальной трубки в центре позвоночника, где располагаются спинной мозг и отходящие от него корешки спинномозговых нервов). Из-за сужения позвоночного канала происходит сдавление спинного мозга и корешков седалищного нерва.
Спондилолистез — это одно из состояний, ассоциирующихся с дегенерацией межпозвонковых дисков. Когда один из позвонков смещается вперед по отношению к соседнему нижнему, первый может сдавить корешок седалищного нерва.
Синдром грушевидной мышцы — это редкое нейромышечное расстройство, при котором грушевидная мышца непреднамеренно сокращается или сжимается, что вызывает ишиас. Грушевидная мышца — это мышца, соединяющая нижнюю часть позвоночника и бедренные кости. Когда мышца сжимается и уплотняется, она может оказывать давление на седалищный нерв, приводя к ишиасу. Синдром грушевидной мышцы может усугубляться, если человек долгое время находится в сидячем положении, после падения или автомобильной аварии. Однако, данный синдром существует лишь в теории и скорее всего связан с недостаточно проведенной диагностикой пациента. За всю нашу практику (более 20 лет работы) боль в грушевидной мышце всегда была связана с межпозвонковой грыжей поясничного отдела позвоночника и полностью исчезала на фоне лечения грыжи диска.
В редких случаях межпозвонковая грыжа может так сдавить нервы, что это вызовет у человека потерю контроля за мочевым пузырем и/или кишечником. Такое состояние называют синдромом конского хвоста. Синдром конского хвоста также может вызывать онемение и покалывание в паховой области, снижение чувствительности в эрогенных зонах и даже паралич, если оставить этот синдром без лечения.
Синдром конского хвоста обычно развивается постепенно. Важно немедленно обратиться за медицинской помощью при следующих симптомах:
- потеря контроля над мочеиспусканием и/или дефекацией, что может привести к недержанию или, наоборот, задержке мочи и запорам;
- боль в одной или обеих ногах;
- онемение в одной или обеих ногах;
- слабость в одной или обеих ногах, из-за чего бывает сложно встать из положения сидя;
- частые спотыкания, когда человек пытается встать;
- заметно прогрессирующая или резкая и выраженная потеря чувствительности в нижней части тела, что включает область между ног, ягодицы, внутреннюю поверхность бедер, пятки и всю стопу.
Диагностика причины ишиаса начинается с медицинского осмотра. В дальнейшем врач направляет пациента на обследование. Наиболее распространенными вариантами такого обследования являются радиографические методы, такие как МРТ и КТ.
Ренгенография не может показать повреждение седалищного нерва. МРТ использует мощные магниты и радиоволны для создания детальных изображений позвоночных структур и является основным методом диагностики ишиаса. КТ используется в тех ситуациях, когда проведение МРТ затруднено или невозможно. Скорее всего, в таком случае пациенту назначат КТ-миелограмму, что подразумевает введение в позвоночник специального красителя, чтобы получить более четкие снимки спинного мозга и нервов.
Лечение ишиаса напрямую связано с причинами этого состояния. Если ишиас вызван опухолью в просвете позвоночного канала, то требуется немедленная консультация нейрохирурга и онколога при необходимости. Если ишиас вызван осложнениями остеохондроза- грыжей межпозвонковго диска, спондилезом, спондилоартрозом, спондилолистезом или вторичным спинальным стенозом, то требуется комплексное консервативное лечение, которое включяет методы вытяжения позвоночника (мы рекомендуем безнагрузочное вытяжение, как наиболее эффективный и безопасный вид вытяжения позвоночника),противовоспалительное лечение (мы рекомендуем гирудотерапию), различные методы массажа, лечебную физкультуру, кинезиотейпирование и так далее.
Хирургическое вмешательство может потребоваться при сильной боли или в ситуациях, когда происходит потеря контроля за мочеиспусканием и/или дефекацией. Также операция необходима, если у пациента развилась слабость в определенных группах мышц ноги. Двумя самыми популярными вариантами операций являются дискэктомия, при которой удаляется часть межпозвонкового диска, оказывающая давление на нерв, и микродискэктомия, во время которой часть межпозвонкового диска удаляется через маленький надрез, а хирург при этом использует микроскоп. Хирургическое лечение не приводит к выздоровлению, оно позволяет лишь избежать осложнений грыжи диска, при этом может вызвать еще более грозные осложнения.
Ушиб является результатом травмы, такой как падение или удар. В результате травмы капилляры под кожей лопаются, что вызывает изменение цвета кожи (синяк). Ушибы, как правило, проходят сами собой. Тем не менее, необходимо показаться врачу, если у Вас появляются синяки просто так, без травмы, или если синяки появляются повторно в том же самом месте, опять же, без каких-либо внешних воздействий.
Диабетическая нейропатия периферических нервов — это повреждение нервов, затрагивающее ноги, стопы, руки и кисти. Это состояние является распространенным осложнением диабета и вызвано повышенным содержанием сахара в крови, генетическими факторами и воспалением нервов. Другие симптомы нейропатии включают:
- острую боль;
- мышечные спазмы;
- слабость мышц;
- потерю координации;
- онемение;
- снижение восприимчивости к боли и изменениям температуры.
Тромбоз глубоких вен является следствием формирования кровяного сгустка в глубоких венах руки или ноги, включая икру. Существует ряд факторов и состояний, которые могут вызывать тромбоз глубоких вен, включая длительное пребывание в положении сидя, побочные эффекты от приема некоторых препаратов и курение. Симптомы тромбоза глубоких вен включают:
- визуально заметные вены в пораженной области;
- опухание;
- болезненность в ногах;
- изменение цвета кожи;
- повышенную теплоту кожи икры.
Если у Вас развиваются симптомы тромбоза глубоких вен, необходимо сразу обратиться к врачу.
Компартмент-синдром — это серьезное состояние, которое возникает при повышении давления внутри миофасциального пространства. Миофасциальное пространство — это группа мышечных тканей, кровеносных сосудов и нервов в руках и ногах, окруженная очень плотной мембраной — фасцией. Фасция не растягивается, поэтому воспаление и опухание в миофасциальном пространстве может привести к значительному повышению давления, что приводит к повреждению мышц, кровеносных сосудов и нервов, располагающихся в миофасциальном пространстве.
Повышение давления также может привести к блокировке притока крови к миофасциальному пространству. Это приводит к кислородному голоданию тканей и клеток впоследствии к их отмиранию. Если компартмент-синдром не лечить, результатом может стать ампутация.
Статья добавлена в Яндекс Вебмастер 2018-03-30 , 12:31.
источник
Нередко люди сталкиваются с болью в ногах после физических нагрузок или долгого пребывания в положении стоя. Но не всегда болевой синдром возникает вследствие физиологических причин. Неприятные ощущения могут развиваться из-за патологий. При серьезных недугах боль часто проявляется не только на одном участке – правом или левом, а поражает сразу обе конечности, поэтому оставлять без внимания симптом нельзя.
Существуют разные факторы, способные вызвать болезненность в икрах в левой или правой стороне. Это могут быть физиологические причины: долгое пребывание в положении стоя, получение травмы, ношение неудобной обуви, чрезмерные физические нагрузки. Но нередко боль становится следствием патологических процессов.
Привести к болезненным ощущениям в области нижних конечностей способны сосудистые заболевания. Наиболее часто «виновниками» оказываются следующие недуги:
- Варикозное расширение вен. Наблюдаются застойные явления в расширенных сосудах, что вызывает воспалительный процесс и сильное давление в венах. Недуг тревожит болью ноющего типа, сопровождается чувством тяжести в ногах.
- Атеросклероз. При данном заболевании просвет сосудов перекрывается бляшкой, что приводит к сбою кровообращения. Пациенты чувствуют боль, холод в ступнях.
- Тромбофлебит. Патология характеризуется формированием тромба в сосудах, что вызывает жгучую, пульсирующую болезненность, покраснение кожного покрова в области поражения.
Последнее заболевание наиболее опасное, так как сгусток крови может оторваться от стенки вены в любой момент и вызвать летальный исход.
Артерии ног часто подвергаются эндартерииту. Болезнь представляет собой воспалительный процесс в сосудах. Она беспокоит болевым синдромом в области икр, слабостью мышц, судорогами по ночам.
Также в артериальных каналах может возникнуть острая окклюзия. Это означает, что на определенном участке прекращается кровоснабжение. Развивается недуг вследствие тромбообразования.
Если наблюдается ноющая боль в икрах ног, то причиной может быть миозит, характеризующийся воспалением в мышечных тканях. Симптомы становятся выраженнее во время физической активности и при пальпации. В запущенных случаях нога полностью обездвиживается.
Такие заболевания вызывают острую боль. Происходит это вследствие повреждения нервного окончания. Болезненность распространяется по всей площади пораженного нерва. Причиной повреждения корешка может быть остеохондроз, инфекционные патологии, сахарный диабет, онкологические и доброкачественные новообразования.
Иногда боль может отдавать в область икр ног при поражении иных участков конечности. Нередко причиной этому становится воспалительный процесс или нарушение кровообращения в соседних областях.
Отдавать болезненность может при следующих болезнях:
- Остеомиелит большой или малой берцовой кости.
- Заболевания суставов колен, голеностопа – артрит, артроз.
- Повреждение ахиллова сухожилия.
- Воспаление кожного покрова или подкожной клетчатки голени.
Все эти патологии сопровождаются характерными для них симптомами.
При поражении позвоночного столба тянущая боль в икрах ноги также обладает отраженным характером. Провоцирует ее возникновение сдавливание нервных окончаний. Этот синдром называется корешковым.
При его появлении боль имеет некоторые особенности. Она способна становиться сильнее во время кашля или чихания, а также в ночное время суток. Также отмечается взаимосвязь симптома с движениями позвоночника. При одних действиях болезненность уменьшается, при других – увеличивается.
Люди, страдающие этой патологией, нередко сталкиваются с ее осложнением – синдромом диабетической стопы. Развивается заболевание вследствие влияния нескольких факторов, из-за которых долгое время поддерживался высокий уровень сахара в крови. К ним относится артериальная недостаточность, при которой боль усиливается во время ходьбы, успокаивается в состоянии покоя. Также сюда входит невропатия, сопровождающаяся приступообразной болезненностью, и воспаление кожи, характеризующееся ноющим болевым синдромом.
Женщины, вынашивающие малыша, часто мучаются от болевых ощущений в икрах. Это явление способны спровоцировать такие факторы, как недостаток полезных веществ в организме и повышенная нагрузка на конечности вследствие роста ребенка.
По мере увеличения массы тела младенца помимо боли еще возникают судороги. Чаще они проявляются в ночное время суток. Это вызвано ухудшением кровообращения в ногах.
Для предотвращения развития неприятных симптомов в период беременности необходимо следить за питанием, чтобы не было дефицита витаминов и минералов, и принимать витаминно-минеральные комплексы. Также требуется давать ногам больше отдыха, особенно на последних сроках.
При возникновении боли в икроножных мышцах нужно посетить терапевта. Он проведет внешний осмотр, назначит лабораторные анализы и при необходимости направит к узкому специалисту. Какой именно врач будет заниматься лечением, зависит от причины развития болезненного симптома.
Диагностика проводится с применением следующих методов:
- Ультразвуковая допплерография. С ее помощью выявляют сосудистые заболевания, обнаруживают тромб в сосудах, оценивают кровообращение в ногах.
- Рентгенография. Применяется при подозрении на поражение позвоночного столба, суставов нижних конечностей.
- Компьютерная и магнитно-резонансная томография. Помогают в выявлении болезней позвоночника, опухолей.
Для обнаружения недостатка микроэлементов достаточно проведения анализа крови. Чтобы диагностировать миозит, нужен осмотр невропатолога.
Терапия проводится в зависимости от того, почему болят икры ног. Применяют разные лечебные методы:
- прием медикаментов;
- упражнения;
- диетическое питание;
- народные средства.
Вне зависимости от фактора, спровоцировавшего болевые ощущения, на время лечения требуется соблюдать следующие рекомендации:
- Полностью отказаться от алкоголя и сигарет.
- Сбалансированно питаться.
- Не нарушать режим дня.
- Полноценно спать.
- Ежедневно совершать пешие прогулки на свежем воздухе.
- Держать под контролем вес тела.
- Принимать контрастный душ.
- Во время отдыха немного приподнимать ноги, используя подушку.
Выполнение указанных правил поможет усилить эффект от терапии.
Лекарственные средства подбираются в зависимости от причины боли. Могут применять следующие группы препаратов:
- Противовоспалительные нестероидные лекарства при выявлении воспаления.
- Антибиотики при инфекционной природе патологии.
- Анальгетики для избавления от сильных болезненных ощущений.
- Хондропротекторы для восстановления хрящей при артрозе суставов.
Для восполнения достаточного количества полезных веществ в организме назначают витаминно-минеральные комплексы.
Для лечения боли и устранения усталости в ногах врачи советуют ежедневно делать физические упражнения. В комплекс могут входить следующие действия:
- Лечь на спину перед стеной, поднять прямые ноги вверх и опереться ими о стенку. Находиться в таком положении несколько минут. Это способствует оттоку крови, предотвращению развития варикоза.
- Встать, подняться на носочки на 30 секунд. Затем опуститься и встать на пяточки на такое же время.
- Положить на пол небольшой мячик и катать его подошвой.
- Сесть, ноги вытянуть перед собой, тянуть носки к себе, потом от себя.
- В положении стоя согнуть одну ногу в коленном суставе, выставить вперед и совершать круговые движения голенью.
В комплекс гимнастики могут входить самые разные упражнения. Составлять его лучше вместе с доктором.
Болезненность в области икр ног нередко возникает ввиду недостатка микроэлементов. Это происходит вследствие неправильного питания. Данное обстоятельство также провоцирует различные патологии, вызывающие боль в нижних конечностях, в особенности – сосудистые заболевания.
Пациентам рекомендуется соблюдать диету. Из рациона исключаются все вредные продукты. К ним относится следующее:
- Фастфуд.
- Жирные блюда.
- Жареная пища.
- Копчености.
- Полуфабрикаты.
- Газированные напитки.
- Кондитерские изделия.
Требуется обязательно ограничить потребление соли и сахара. В меню включают больше растительной пищи, которая богата полезными веществами: овощи, фрукты, зелень, ягоды. Рекомендуется употреблять молочные продукты низкой жирности, нежирное мясо и рыбу, злаковые культуры.
Для устранения боли в икрах люди часто применяют методы нетрадиционной медицины. Многие натуральные продукты и растения обладают целебными свойствами, имеют способность к снятию неприятных симптомов.
При болях в ногах эффективно обертывание с применение листьев одуванчика. Необходимо нарвать свежих листков, растолочь их, чтобы пустили сок, обложить больной участок ноги, зафиксировать пищевой пленкой.
Также хорошо помогает следующий рецепт: луковицу пропустить через мясорубку, чтобы получилась кашица, добавить к ней большую ложку морской соли. Смесь поместить на марлю и приложить к пораженной области на 4 часа.
Хорошо снимают боль растирания. Для процедур готовят разные отвары и настои. Наиболее действенны средства, сделанные по следующим рецептам:
- Измельчить плоды каштана, чтобы получилось 50 г, залить бутылкой водки. Дать настояться в течение 3 недель, после чего применять для растирок.
- Отделить желток, смешать его с чайной ложкой скипидара и ст. ложкой яблочного уксуса. Тщательно взбить и растирать составом икры.
- Наполнить свежей полынью пол-литровую банку, залить водкой до самого горлышка, дать постоять 3 недели. Затем процедить и смазывать ноги перед тем, как лечь спать.
Растирки не только помогают от боли, но и предотвращают возникновение судорог.
Устранить боль в ногах хорошо помогают ножные ванны. Для их приготовления применяют следующие отвары и настои:
- Залить литром кипятка горсть мяты и липового цвета, дать постоять 30 минут и вылить в таз. Держать стопы на протяжении 15 минут.
- Сделать смесь из равного количества цветов бессмертника, березовых листьев, морковных семян. Отделить столовую ложку и заварить литром кипятка. Затем настоять в течение 3 часов и держать в настое ступни 10 минут.
- 1 ст. л. соли растворить в литре теплой воды и опустить стопы на 10 минут.
Ванночки для ног помогают не только избавиться от болезненности, но и снять отек, устранить чувство тяжести, усталость, предотвратить появление проблем с венами.
В целях обезболивания можно применять не только местные, но и пероральные средства. Лекари рекомендуют следующее домашнее лекарство: куриные и перепелиные яйца хорошо промыть, наполнить ими литровую банку, добавить лимонный сок до самого горлышка. Дать средству постоять в течение 2 недель. За это время скорлупа полностью растворится. Массу необходимо перемешать, процедить, добавить в нее 100 мл коньяка и большую ложку меда. Полученное средство принимать по столовой ложке перед каждым приемом пищи за 30 минут.
Для внутреннего приема при болях в икрах применяют еще такой рецепт: взять по 100 мл настоек боярышника, пиона, валерьяны, пустырника, а также 50 мл настойки эвкалипта и 25 мл настойки мяты. Все перемешать в стеклянной банке, добавить 10 г гвоздики.
Дать настояться 2 недели, ежедневно встряхивая. После этого напиток процедить, принимать по 25 капелек перед каждым приемом пищи за полчаса.
Предупреждение боли в ногах заключается в предотвращении возникновения внешних факторов и заболеваний, способных вызвать ее. Доктора советуют следующее:
- Отказаться от вредных привычек.
- Контролировать массу тела.
- Заниматься спортом.
- Не допускать перенапряжения конечностей.
- Избегать переохлаждения организма.
- Правильно питаться.
- Соблюдать режим дня.
Регулярная боль в икрах – повод обратиться к врачу. Причины возникновения симптома могут быть очень серьезными и опасными для жизни и здоровья человека, поэтому лечить болезни нужно своевременно.
источник
Болят икры ног — что делать. По какой причине болят икры ног и как правильно поставить диагноз и лечить.
Стоит ли удивляться, что болят икры ног, если накануне вы наконец-то выбрались на лыжную прогулку или с упоением протанцевали всю ночь на шпильках? Непривычные к таким нагрузкам ноги с возмущением укоряют утром болезненными ощущениями и решительно отказываются подчиняться.
Однако боль в икрах может возникать внезапно и без видимой причины, надоедать на протяжении длительного времени или сопровождаться дополнительными неприятными симптомами. А это уже сигнал о неблагополучии, на который необходимо обратить самое пристальное внимание.
Многообразие причин, по которым болят икры ног, не позволяет даже опытному доктору поставить диагноз при осмотре. Лишь дополнительные методы обследования могут подтвердить его предположения. Чрезмерная активность или незамеченная травма, проблемы с сосудами или нарушения в работе позвоночника — характер боли и сопутствующие симптомы подскажут, что могло послужить причиной неприятности. Рассмотрим некоторые из них.
1. Миозит — воспаление икроножных мышц
Заболевание может быть следствием перенесенного гриппа, травмы, переохлаждения или слишком большой нагрузки. Вначале боль ноющая, не резкая, ощущается лишь при ощупывании и ходьбе. Однако постепенно она усиливается и досаждает даже в покое.Если миозит развился на фоне травмы, возможно присоединение инфекции и недуг переходит в гнойную форму. В этом случае помимо местной гипертермии развивается и общая, с лихорадкой и признаками интоксикации организма.
2. Невралгия
Приступы длятся от нескольких секунд до 2-5 минут, в промежутках между ними боль полностью отсутствует. Болезненность ощущается по ходу периферических нервных волокон, она исчезает так же внезапно, как и началась.
3. Варикозное расширение вен
По-особому болят икры ног, когда нарушается отток венозной крови. Длительное нахождение в одном положении — стоя или сидя — приводят к застою крови, из-за которого воспаляются нервные окончания. Тупая ноющая боль и чувство тяжести в ногах характерно для постепенно развивающегося варикозного расширения вен. Неприятные ощущения связаны с повышением давления в сосудах. Появление судорог в икроножных мышцах и голубоватых прожилок — подтверждение развития недуга.
4. Тромбофлебит
Крайне опасное последствие варикоза — образование в вене тромба, тромбофлебит. При этом заболевании практически постоянно болят икры ног — вначале боль пульсирующая, позднее жгучая. Если процесс затрагивает лишь поверхностные вены, кожа над ними покрасневшая и болезненно-уплотненная. Вовлечение глубоких — проявляется значительным отеком голени. Воспаление опасно риском отрыва тромба, что грозит непредсказуемыми последствиями.
5. Атеросклероз артерий
Некомфортное ощущение сжатия, болят икры ног и даже летом ледяные ступни — такие жалобы характерны для страдающих атеросклерозом. Причиной является уплотнение стенок сосудов. Болезненные ощущения усиливаются при хождении.
6. Заболевания позвоночника
Различные дисковые патологии, воспалительный процесс седалищного нерва (ишиас) или его ущемление, становятся причиной отдающей в икроножные мышцы боли. При этом сам позвоночник не беспокоит.
7. Эндартериит — воспаление артериальных сосудов
Болят икры ног, ощущается слабость в них при ходьбе — этот симптом называют «перемежающей хромотой». Он часто сопровождается судорогами и является признаком воспалительного заболевания сосудов.
8. Дефицит микроэлементов
Недостаток некоторых элементов часто становится причиной того, что болят икры ног, и часто случаются судороги. Особенно актуально это для будущих мамочек, ведь они активно подкармливают малютку своими собственными запасами. Да и с весом не все в порядке, он значительно увеличился из-за наличия малыша. Обычно наблюдается недостаток кальция или калия, или одновременно нескольких микроэлементов. Это способствует появлению ночных судорог и болей в икроножных мышцах. Питание беременной женщины должно быть сбалансировано, а вот препараты кальция не стоит назначать себе самой, лучше посоветоваться с доктором.
Возникновение мышечной боли в икрах — это довольно серьезный симптом, требующий консультации у специалиста. Им может быть флеболог, инфекционист, травматолог, ангиохирург или невролог.
Диагностика патологии, при которой болят икры ног, включает в себя клинические и инструментальные исследования. В первую очередь доктор старается исключить причины, которые опасны для жизни — тромбофлебит, непроходимость артерий, тромбоз, онкологические заболевания и различные инфекции. Тромбофлебит и варикозное расширение вен определить не сложно — ультразвуковая допплерография определяет, имеются ли препятствия для кровотока, а трансиллюминация просвечивает поверхностные вены и безошибочно указывает на поврежденную. Ультразвуковое дуплексное ангиосканирование обнаруживает тромб, оценивает его характер и «возраст», повествует о состоянии просвета вен.
При подозрении, что икры ног болят из-за позвоночника, врач делает в нескольких проекциях рентгенографию позвоночника, тазобедренного сустава и тазово-крестцовых сочленений. Помогают поставить диагноз компьютерная и магнитно-резонансная томографии. Дефицит микроэлементов достоверно позволяет определить анализ крови, а миозит безошибочно диагностирует невропатолог.
К какому доктору обращаться, когда болят икры ног, можно попытаться определить самостоятельно:
— боль становится слабее, когда ноги приподняты — проблемы с венами;
— покалывание и онемение свидетельствуют о проблемах с позвоночником;
— боль постепенно отпускает при опускании ног вниз — виноваты артерии;
— частые судороги — недостаток в организме железа, кальция или магния.
Если причина, по которой болят икры ног, установлена, доктор назначает консервативное или оперативное лечение:
— острая артериальная недостаточность — требуется срочное оперативное вмешательство;
— тромбоз глубоких вен — стационарное лечение;
— выпадение межпозвоночных дисков и опухоли позвоночника — показана операция;
— варикоз — применение специальных мазей и гелей, медикаментозное лечение, использование лазерной коагуляции и склеротерапии, флебэктомия.
Однако, назначение необходимого лечения — это прерогатива медиков. Независимо от того, почему болят икры ног, доктора дают общие советы по облегчению состояния больного и препятствию развития недуга:
1. Категорически отказаться от алкоголя и сигарет.
2. Полноценное питание с ограничением соли.
3. Соблюдение режима, достаточный сон, неспешные прогулки.
4. Беспощадная борьба с лишним весом.
5. Лечебная гимнастика и контрастный душ.
6. Отдых с чуть приподнятыми ногами, можно подложить подушку или удобный валик.
Не при всех заболеваниях допустимо использование народных средств. Тромбоз, например, требует немедленного обращения к доктору. Однако иногда воспользоваться бабушкиными секретами будет совсем не лишним, особенно в начальной стадии заболевания и в целях профилактики.
1. Когда болят икры ног от долгого стояния и появляется чувство тяжести, убрать неприятные ощущения помогут ножные ванночки. Для их приготовления горсточку мяты и липового цвета залить 1 литром кипятка. Через полчаса вылить настой в тазик с водой и подержать в нем ноги минут пятнадцать. Это великолепно снимет усталость, ощущение тяжести и послужит профилактикой возникновения варикозного расширения вен.
2. От чувства распирания и тяжести помогает настой подорожника, крапивы и мать-и-мачехи. На 3 литра кипятка нужно 4 столовых ложки травяной смеси. Держать ножки в настое 15-20 минут.
3. Не болят икры ног и исчезают отеки после прикладывания к больным местам завернутого в ткань льда.
4. Быстро снимают боль в икроножных мышцах ванночки с добавлением отвара сосновой хвои. Сто грамм целительных иголок залить литром холодной воды, довести до кипения и подержать на водяной бане полчаса. Вылив в тазик с водой, дать возможность больным ножкам расслабиться в растворе минут пятнадцать.
5. Если болят мышцы ног при спазмах или после травм, отлично помогает смесь алоэ с различными маслами, продающимися в аптеке. Возьмите масло гвоздики, ментола, эвкалипта и камфары, смешайте с равным количеством сока алоэ. Два раза в день смесь осторожно втирается в больные икры и накрывается шерстяной тканью. Длительность процедуры не ограничивается.
Некоторые профилактические меры не только помогают предотвратить опасные заболевания, но и значительно облегчают состояние больного, приостанавливают развитие недуга.
— для нормального кровообращения в ногах хорошо делать контрастные ножные ванночки, они помогают и при частых судорогах;
— обувь должна быть максимально удобной и качественной, не следует увлекаться слишком высокими каблуками;
— сосудистая, мышечная и суставная системы крайне болезненно реагируют на избыточную массу тела;
— полноценное питание, богатая белковой пищей диета с ограничением соли, достаточное количество потребляемой жидкости являются прекрасной профилактикой судорожного симптома;
— полное расставание с сигаретой и алкоголем, исключение из рациона слишком жирной пищи;
— ежедневная гимнастика, разумное чередование нагрузок и отдыха;
— использование компрессионных гольфов и чулков, от ношения слишком тесных обычных лучше отказаться;
— побеспокоиться о присутствии в рационе витамина Е, от которого зависит тонус сосудистой стенки;
— спокойная ходьба, плавание и бег — отличные помощники в профилактике болевых ощущений в икрах.
Крайне важно понимать, что болят икры ног не просто так, они стараются дать сигнал о наличии возможных сбоев в работе организма. Не нужно пытаться найти подходящее средство в домашней аптечке или спрашивать совета у тети Тани с пятого этажа. Не стоит и применять народные средства до тех пор, пока доктор не поставит диагноз.
Если постоянно болят икры ног — отложите все дела и проконсультируйтесь со специалистом. В случае, если сильная боль возникла внезапно, а у вас диагностирован эндартериит — вызывайте скорую немедленно, возможна закупорка артерии.
источник
Состояние боли в икрах может свидетельствовать об обычных перегрузках, как сигнал о том, что пора бы и отдохнуть. Но иногда возникновение болей – это симптом заболевания. На эту часть тела приходится основная тяжесть при ходьбе, занятиях спортом, любых физических нагрузках. От чего могут болеть икры, будем разбирать в статье.
У здорового человека боль в икрах может появляться в двух случаях:
- Человек долго ходил или бегал, поднял что-то тяжелое. Одним словом от перегрузок. Милые дамы страдают таким недугом, когда длительное время находятся на высоких каблуках. Болевые ощущения могут сохраняться от шести часов до суток и более. Это зависит от степени перегрузки. Иногда достаточно немного отдохнуть, и боль стихает.
- Растяжение мышцы. Это «недуг» спортсменов, которые ежедневно тренируются и увеличивают нагрузку. Такое состояние – дело обычное. Однако придется на время отложить тренировки, чтобы мышцы в икрах привести в норму.
Далее рассмотрим болевые ощущения в икрах, связанные с патологическими изменениями в организме.
Варикозное расширение вен. Тяжелая болезнь, связанная с кровяным застоем в венах. Распознать заболевание можно на начальной стадии, когда щиколотки ног начинают отекать. Вены набухают. Больной ощущает тупую боль и тяжесть в ногах. Артериальное давление повышается.
Венозная недостаточность, в свою очередь, может стать причиной тромбофлебита и флеботромбоза:
- Тромбофлебит протекает как воспалительный процесс вен голени в сопровождении сильнейших отеков нижних конечностей. Кожа ног обретает красный цвет с оттенком синего.
- Флеботромбоз характеризуется образованием в венах тромбов, что вызывает покраснение кожи ног на фоне высокой температуры. В местах пораженных вен ноги становятся горячими.
В обоих случаях больной ощущает сильнейшую боль в районе икроножных мышц в виде «ударов молоточком».
Искривление позвоночника, грыжа межпозвоночных дисков, остеохондроз и другие заболевания позвоночника влияют на образование болевых ощущений в икрах. Позвоночник – как основа скелета большую нагрузку берет на себя. При нарушениях функций позвоночного столба, груз переходит на нижние конечности, что вызывает воспалительные процессы в икроножных мышцах в сопровождении болевого синдрома.
Неврологические заболевания. Нарушения в данной области могут создавать дисбаланс всего организма, в частности ног. Поражение нервных волокон вызывает резкую боль в икроножных мышцах, онемение и жар в нижней конечности. Болевой синдром проходит так же внезапно, как и начинается.
Нарушение кровообращения, вызывающее судороги в икрах. Такие показатели характерны для людей, которые долгое время проводят на работе в положении сидя. Нижние конечности затекают, начинается кислородное голодание – в икрах скапливаются токсичные вещества. Все это приводит к сильным болям при ходьбе, а в ночное время к судорогам. Ночные судороги – распространенное явление. В это время суток конечности расслабляются – икроножные мышцы начинает сводить.
Судороги могут возникать и по другим причинам:
- нарушение функций щитовидной железы;
- обезвоживание организма;
- низкий иммунитет;
- перемены климата;
- недостаток витаминов;
- при беременности на поздних сроках;
- неудобная обувь.
Судороги в мышцах ног (видео)
В коротком видео доктор Шперлинг М.М. расскажет о причинах возникновения судорожного состояния в ногах. Как избавиться от недуга самостоятельно. Как лечить нарушения в икроножных мышцах.
Артериальный атеросклероз. Стенки сосудов уплотняются и сужаются одновременно. Кровь с трудом пробирается по венам. Болевой синдром в икрах носит пульсирующий характер. У пациента мерзнут ноги в любое время года.
Поражение икроножных мышц, указывающее на наличие серьезных заболеваний:
- Миозит – воспаление, вызванное перенесенными ранее инфекционными заболеваниями, посттравматическим состоянием, перенапряжением мышц вследствие чрезмерных нагрузок. Если прощупать икры, можно заметить образование узелков. Больной ощущает сильнейший болевой синдром в области икр. Осложниться болезнь может загноением в местах полученных травм. Гнойный миозит, помимо сильной боли, сопровождается ознобом и высокой температурой. Кожа на ногах уплотняется и краснеет.
- Фибромиалгия – заболевание, при котором болевой синдром в икроножных мышцах передается в разные части тела: затылок, поясницу, грудь, шею и плечи. Недуг сопровождает бессонница. Страдает чаще прекрасная половина человечества от нервных потрясений и излишних физических нагрузок. Фибромиалгия считается первой стадией развития ревматизма.
- Остеомиелит – опасное заболевание, при котором происходит загноение в костях, костном мозге и мягких тканях. Разрушение костей вызывает сильнейшие боли в ногах, в результате чего больной перестает ходить. Встречается чаще у детей. Во многих странах практикуется вакцинация с первых месяцев жизни. Выжить с таким недугом практически невозможно.
- Миопатия – хроническая наследственная болезнь, при которой мышцы тела, в частности икроножные, поражаются и атрофируются. Боль возникает приступами и носит прогрессирующий характер.
Наличие паразитов в икроножных мышцах — трихинеллез. Червь нематода откладывает личинки в мышцах человека, и в частности, в икрах. Передается через пищу. Спустя инкубационный период от 1 до 3 дней, человек начинает ощущать мышечную боль в стопах, затем в голени, икрах и бедрах, с последующим распространением по мышцам всего тела.
Болевые ощущения интенсивного характера усиливаются при ходьбе и во время ощупывания больных мест. Основным симптомом, указывающим на наличие червя, становится лицо пациента – оно обретает «лягушачий» оттенок. На коже появляется крапивница.
Болевые ощущения в икроножных мышцах ребенка связаны в основном с особенностями его роста. Начиная с первых дней жизни и до полового созревания, происходит интенсивный рост. Обмен веществ происходит с бешеной скоростью.
Развитие сосудистой системы в детском возрасте имеет свои особенности и непосредственную связь с мышцами нижних конечностей. Любой дисбаланс в организме ребенка подает болевые сигналы в ноги.
Если говорить о здоровом малыше, в силу присущей ему непоседливости, возможны травмы ног, которые не сразу замечают родители. Наиболее травматичные места – это стопа и голень.
В школьном возрасте дети пытаются доказать друг другу, кто из них сильнее. На спортивных занятиях дети перегружают себя физическими упражнениями. Мышцы икр перенапрягаются, вызывая болевой синдром.
Существует ряд заболеваний, оказывающих влияние на возникновение мышечных болей в детском возрасте:
- Все чаще наблюдаются случаи заболевания сахарным диабетом у детей. Эндокринная система начинает давать сбои, почки работают неправильно, нарушается обмен веществ. Больной ребенок при ходьбе может упасть от слабости, травмируя стопы и голень. При диабете икроножные мышцы становятся слабыми и болят от долгого пребывания на ногах.
- Небольшой стресс у детей может вызвать хромоту вследствие болевых ощущений в икрах. Эмоциональные дети страдают чаще всего. Практика показывает, что как только ребенок успокаивается, хромота исчезает.
- Внутримышечная боль в икрах может быть спровоцирована врожденными и приобретенными заболеваниями, такими как: плоскостопие, сколиоз, нарушение осанки. Происходит нарушение центра тяжести. В результате большая нагрузка приходится на одну из ног, что вызывает боль в мышцах.
- Недостаток витаминов и микроэлементов, в частности, фосфора и кальция доставляет неприятную боль в икроножную мышцу. Чаще страдают спортивные дети. Мышцы и суставы от недостатка веществ или неправильного их усвоения, становятся слабыми. При физических нагрузках и ходьбе боли в икрах усиливаются.
- Резкие прострелы в области икроножной мышцы ребенка могут свидетельствовать об опущении почек или варикозе. В этом случае необходима срочная медицинская помощь.
- Инфекционные заболевания – грипп, ОРВИ, ангина, тонзиллит, гайморит и другие сопровождаются болевыми ощущениями в икроножных мышцах. Боли носят стреляющий характер.
- Прострелы в икроножной области в утренние часы могут быть симптомом начала лейкемии.
- Врожденные и приобретенные сердечно-сосудистые заболевания нарушают кровообращение у ребенка. Стенки сосудов сужаются, возникает застой крови, что подает боль в мышцы ног. Осложнением может стать варикозное расширение вен.
- Нейроциркуляторная дистония по гипотоническому типу в детском возрасте вызывает болевые ощущения в икрах по ночам. Ребенок плохо спит, страдает нехваткой кислорода и сердечной недостаточностью.
- Растяжение мышц и связок – обычное дело для подростков. В силу своей подвижности дети часто получают небольшие травмы и ушибы. Причем болевой синдром возникает не сразу. Боль в икрах бывает спонтанной, когда ноги находятся в расслабленном состоянии.
Боль в икроножной мышце может застать врасплох. Чаще всего – это судороги. Снять болевой сидром можно, поставив стопы на холодный пол и интенсивно растирая икры.
Вторым эффективным способом является покалывание икр иголкой. Такое воздействие помогает восстановить кровообращение, и боль уходит. Метод «иглоукалывания» практикуют беременные женщины. Будущие мамочки намеренно кладут под подушку булавку на ночь, чтобы оказать себе первую помощь самостоятельно.
Травмы, сильные растяжения и ушибы также бывают спонтанными. Если вы чувствуете резкую боль, не стоит пытаться «доковылять» до дома своими силами. Сядьте в удобное положение, и вызовите скорую помощь, которая доставит вас в травмпункт.
Если вы получили серьезную травму ног дома и ощущаете сильную боль, можно выпить обезболивающее средство, лечь, положив ногу на возвышенность, и дождаться приезда врачей.
При болевом синдроме в икрах у ребенка необходимо отвести его к врачу, которому вы сможете поведать о своих наблюдениях за последнее время: как малыш спит, кушает, на что жалуется, в какое время проявляются болевые ощущения. Специалист осмотрит маленького пациента, и назначит обследование, по результатам которого поставит диагноз.
При травмах, растяжениях и ушибах необходимо сразу обращаться к травматологу, который произведет визуальный осмотр и направит на снимок нижних конечностей, чтобы определить степень тяжести травмы.
Если причина болевых ощущений в икроножных мышцах неизвестна, придется обратиться к нескольким докторам: инфекционисту, неврологу, кардиологу, ревматологу, флебологу, ангиохирургу.
Назначается обследование, как правило, придется сдать общие анализы и пройти некоторые процедуры:
- Рентгенологическое обследование ног и позвоночника в нескольких проекциях.
- Ультразвуковое исследование, что позволит зафиксировать изменения в мышцах и суставах.
- Электронейромиография. Такое обследование назначает невролог для установления точного диагноза, если боли связаны с нарушениями нервной системы.
В связи с разнообразием заболеваний, связанных с болями в икрах, диагностика может быть осложнена. Возможно, вам предложат лечь в стационар, чтобы пройти комплексное обследование, сдать дополнительные анализы.
Лечение болей мышц в икрах будет зависеть от причины такого состояния и тяжести заболевания, в результате которого возник болевой синдром в мышцах. Назначаются медикаменты: антибиотики, сосудорасширяющие, антистрессовые, обезболивающие, жаропонижающие, согревающие и другие препараты.
Если боли связаны с проблемами позвоночника и суставов, назначают лечебную физкультуру, физиотерапевтические процедуры, массаж, иглоукалывание, мануальную терапию.
Но есть общие рекомендации, чтобы избежать болей в мышцах, либо не усугублять их:
- Следите за своей осанкой.
- Переходите на правильное питание.
- Занимайтесь спортом.
- Не перегружайте себя на тренировках.
- Распределяйте тяжести, которые носите, на обе стороны равномерно.
- Женщинам следует как можно реже вставать на высокие каблуки.
- Избавьтесь от лишних килограммов.
- Старайтесь соблюдать баланс между работой и отдыхом.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Причины, наиболее часто вызывающие боли в икрах ног, весьма разнообразны:
1. Болезни венозных сосудов:
- острый тромбоз вен;
- посттромботический синдром;
- варикозное расширение вен.
2. Патология артериальных сосудов:
- атеросклероз;
- облитерирующий эндартериит.
3. Поражение нервных стволов, иннервирующих нижние конечности.
4. Заболевания икроножных мышц:
- острые миозиты;
- хронические миозиты (профессиональные, паразитарные, а также хронические миозиты, вызванные другими причинами).
5. Болезни окружающих тканей:
- артриты голеностопного и коленного суставов;
- остеомиелит большеберцовой или/и малоберцовой кости;
- воспаление кожи или/и подкожной клетчатки голени;
- надрыв или разрыв ахиллова сухожилия.
6. Патология позвоночника:
- остеохондроз;
- травмы позвоночного столба;
- хронические заболевания позвоночника;
- опухоли, туберкулез позвоночного столба и др.
7. Сахарный диабет.
Таким образом, боль в икрах ног – один из самых распространенных симптомов. Иногда она вызвана невинными причинами, например, переутомлением мышц после непривычной физической нагрузки. Но нередко данный симптом свидетельствует о тяжелой патологии, такой как атеросклероз, сахарный диабет, опухоль позвоночника.
В одних случаях боль в икрах ног не требует немедленного врачебного вмешательства (варикозное расширение вен), а в других – несвоевременное обращение за специализированной помощью может привести к преждевременной смерти (острый тромбоз вен голени).
Основные правила дифференциальной диагностики боли в икрах ног желательно знать не только врачам-специалистам, но и всем пациентам, чтобы иметь общее представление о том, как срочно, и к каким специалистам следует обратиться за помощью.
Боль в икрах ног наиболее часто возникает при заболеваниях венозных сосудов, таких как:
1. Тромбоз глубоких вен голени, посттромботическая болезнь.
2. Варикозное расширение поверхностных вен.
При остром нарушении кровотока в венах голени развивается отек конечности, нервные окончания сдавливаются, что приводит к возникновению болевого синдрома. При хроническом нарушении кровообращения механизм возникновения болевого синдрома более сложен, поскольку возникают хронические нарушения питания тканей в пораженной области, накапливаются токсические вещества, нередко присоединяется воспалительный процесс.
При подозрении на заболевания сосудов венозного русла обращаются к хирургу. На ранних стадиях, как правило, назначают консервативное лечение.
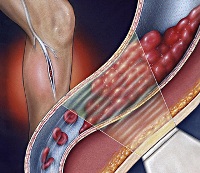
Дело в том, что тромбы, образовавшиеся в глубоких венах голени, могут отрываться, и с током крови попадать в сердце, а оттуда – в артериальные сосуды легочного круга кровообращения. Достаточно крупные фрагменты тромба способны закупоривать артерии и артериолы, вызывая тяжелое осложнение – тромбоэмболию легочной артерии, во многих случаях приводящую к гибели больного. Таким образом, тромбоз глубоких вен голени является потенциально опасным для жизни состоянием.
Поэтому при малейшем подозрении, что боль в икрах вызвана образованием тромбов в глубоких венах голени, следует обратиться к врачу и пройти дополнительное обследование. Показан строгий постельный режим, поскольку малейшая физическая нагрузка способна вызвать отрыв фрагментов тромба. Особенно опасны первые дни возникновения патологии, когда тромботические массы еще не организовались.
Дополнительными симптомами тромбоза глубоких вен голени являются:
- стойкий отек голени, сопровождающийся постоянным чувством тяжести в ногах;
- кожа на пораженной конечности кажется глянцевой, четко проступает рисунок поверхностных вен;
- боль в пораженной икре распространяется по внутренней поверхности голени вниз к стопе, и вверх к бедру;
- тыльное сгибание стопы вызывает или усиливает боль.
В некоторых случаях в диагностике могут помочь данные анамнеза – часто тромбоз глубоких вен голени возникает после длительной вынужденной иммобилизации, наступившей в результате травм, тяжелых заболеваний или хирургических вмешательств. Возникновению патологии способствуют онкологические заболевания (особенно раклегких, желудка и поджелудочной железы), длительный прием оральных контрацептивов. Нередко тромбоз глубоких вен голени возникает в послеродовой период.
Пусковыми механизмами развития тромбоза внутренних вен голени чаще всего становятся бактериальная инфекция, травма голени, физическое или нервное перенапряжение.
При подтверждении диагноза пациента помещают в хирургический стационар, назначают строгий постельный режим с приподнятым положением голени и вводят препараты, способствующие рассасыванию тромба.
Приблизительно в 90% случаев исхода острого тромбоза глубоких вен голени развивается хроническая патология – посттромботическая болезнь.
В результате вторичных изменений в стенках вен наблюдается повышенная склонность к повторному тромбообразованию. Хроническое нарушение местного кровообращение приводит к быстрой утомляемости, отекам пораженной конечности – сначала нестойким, а затем устойчивым, с развитием болезненных уплотнений в подкожно-жировой клетчатке, и гиперпигментацией внутренней поверхности голени. На поздней стадии развития заболевания возникают трофические язвы, плохо поддающиеся лечению. В таких случаях рекомендована хирургическая коррекция, восстанавливающая кровоток в пораженной голени.
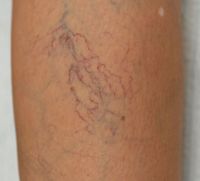
Варикозное расширение вен относится к категории болезней с наследственной предрасположенностью. Развивается данная патология, как правило, после 20 лет, и чаще встречается у женщин.
На ранних стадиях пациентов беспокоит исключительно косметический дефект, а в стадии декомпенсации болезнь проявляется тяжестью в ногах, быстрой утомляемостью, упорной распирающей болью в икрах ног и ночными судорогами. В дальнейшем, вследствие хронического нарушения кровообращения, развивается дерматит внутренней поверхности голени в нижней и средней трети, образуются плохо заживающие трофические язвы.
Боль в икрах ног при патологии артерий и артериол — острая, сильная, иногда невыносимая. Болевой синдром связан с острой или хронической ишемией (недостатком поступления крови). Ткани при поражении приводящих сосудов страдают от дефицита питательных веществ и кислорода — в результате развиваются деструктивные процессы, вплоть до гангрены.
При подозрении на артериальную недостаточность обращаются к врачам хирургического профиля, лучше всего к специалистам по сосудистой хирургии.
Острая окклюзия артерий нижних конечностей характеризуется внезапным прекращением кровотока в пораженном сосуде. Причинами острой окклюзии артерии нижних конечностей чаще всего бывает ее тромбоз.
Образование тромба может быть вызвано:
1. Повреждением артериальной стенки вследствие хронического заболевания (атеросклероз, облитерирующий эндартериит) или травмы сосуда (механическая, электротравма, обморожение, повреждение сосуда при медицинских манипуляциях).
2. Изменения состава крови при лейкозах, тяжелых хронических заболеваниях, вследствие введения медицинских препаратов.
3. Нарушением кровообращения при спазме сосуда, шоковых реакциях, после операций на артериальных стволах.
Реже встречаются эмболии артерий нижних конечностей – закупорка сосуда фрагментом тромба, атеросклеротической бляшки, опухолевой ткани при онкологических заболеваниях и т.п.
Боль в икрах ног при окклюзии артериальных сосудов — острая, жгучая, сопровождается выраженным отеком конечности, ее похолоданием. В дальнейшем, вследствие кислородного голодания тканей, развиваются расстройства чувствительности и паралич пораженной конечности. Затем возникает мышечная контрактура (отсутствие пассивных движений) и начинается гангрена. Таким образом, вне зависимости от причины возникновения, окклюзия артериальных сосудов нижней конечности относится к острым патологиям, требующим немедленной медицинской помощи (реканализация пораженного сосуда, или ампутация).
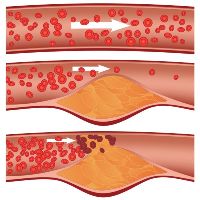
Атеросклероз – хроническое системное поражение артериальных сосудов, развивающееся, как правило, после 40 лет у лиц с наследственной предрасположенностью к нарушениям липидного обмена (близкие родственники страдали от инфарктов, инсультов, перемежающейся хромоты). Чаще болеют мужчины в возрасте 50-60 лет. Способствуют развитию атеросклероза такие заболевания, как гипертония и сахарный диабет. Часто у больных с хронической артериальной недостаточностью нижних конечностей, вызванной атеросклерозом, встречаются и другие проявления этого заболевания (ишемическая болезнь сердца, нарушения мозгового кровообращения).
Облитерирующий эндартериит – заболевание невыясненной этиологии. Предполагается, что большую роль в его возникновении играет наследственная предрасположенность, профессиональные вредности (частое переохлаждение конечностей), курение и вирусные заболевания. Чаще болеют женщины. Развивается патология в молодом возрасте (до 40 лет).
Кроме того, при атеросклерозе поражаются, как правило, крупные сосуды, а при облитерирующем эндартериите – артериолы.
Поэтому при атеросклерозе у большинства больных пульс в подколенной ямке не прощупывается, а у каждого пятого пациента возникают трудности при определении пульса на бедренной артерии.
Вследствие поражения мелких артериальных сосудов, где быстрее наступает полное закрытие просвета, для облитерирующего эндартериита более характерно раннее появление ночных болей в икрах.
Боль в икрах ног при атеросклеротическом поражении сосудов нижних конечностей и облитерирующем эндартериите бывает двух типов: болевые приступы при острой ишемии (перемежающаяся хромота) и постоянные боли вследствие проявления хронической недостаточности кровообращения. В обоих случаях мучительная боль часто сопровождается судорогами.
Перемежающаяся хромота характеризуется появлением сильной, иногда нестерпимой боли при ходьбе. Характерная особенность болевого синдрома – боль заставляет пациента замирать на месте, и проходит через 2-3 минуты пребывания в покое. По величине физической нагрузки, способной вызвать приступ, судят о степени поражения сосудов. В тяжелых случаях приступ вызывают 50 метров спокойной ходьбы по ровной поверхности. При атеросклеротическом поражении артерий конечностей длительное время боль в икрах ног в покое отсутствует, что свидетельствует о достаточной компенсации кровообращения.
Боли в покое возникают при выраженной декомпенсации кровообращения, и беспокоят чаще ночью (пациенты жалуются, что не могут уснуть). Характерный признак – боль стихает при опускании конечности с постели (в таком положении улучшается кровоток).
Как правило, возникновение ночных болей и болей в покое сопровождается проявлением других признаков хронической артериальной недостаточности на пораженной конечности:
- выпадение волос;
- дегенеративные изменения ногтевых пластинок;
- атрофия мышечной ткани;
- побледнение конечности при поднятии вверх, и появление застойной гиперемии при опускании;
- некробиотические проявления, от образования плохо заживающих язв до гангрены.
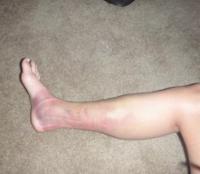
Наиболее часто миозит икроножных мышц возникает в результате травмы или сильного перенапряжения. Другие распространенные причины острого воспаления мышц – инфекционные, преимущественно вирусные заболевания и переохлаждение. Диагностика в таких случаях не вызывает затруднений, поскольку данные анамнеза однозначно указывают на причину. Болевой синдром в таких случаях — достаточно интенсивный, и приводит к временной нетрудоспособности.
Хронический миозит нередко возникает как следствие его острой формы. Отдельно следует выделить профессиональные миозиты, связанные с хронической повышенной нагрузкой на икроножные мышцы. Особенно опасно в этом отношении постоянное статистическое напряжение мышц, вызванное неудобной позой ноги (водители, стоматологи).
При миозитах болевой синдром может носить различный характер – боли могут быть постоянными или эпизодическими, ноющими или стреляющими, тупыми или мучительно острыми. Как правило, боль возникает в так называемых пусковых триггерных точках, и усиливается при их раздражении. Провоцируют болевой синдром переохлаждение, резкие движения, пальпация триггерных зон. Снимает или ослабляет боль покой, горячий компресс на триггерную зону.
Боль в икрах ног возникает также при трихинеллезе – паразитарном поражении мышц. Чаще всего трихинеллы попадают в организм при употреблении зараженного свиного мяса, не подвергнутого достаточной кулинарной обработке.
Первые симптомы в виде нарушений деятельности желудочно-кишечного тракта (тошнота, рвота, диарея) появляются уже через несколько дней после заражения. Затем присоединяется лихорадка и миалгии. Характерно поражение нескольких групп мышц (особенно часто поражаются глазодвигательные, челюстные, межреберные и мышцы конечностей).
При групповых вспышках заболевания диагностика трихинеллеза не вызывает затруднений. Но нередко встречаются и единичные случаи заражения, когда первый приступ заболевания воспринимается как обычное пищевое отравление. Тогда через некоторое время болезнь возвращается новым, как правило, более слабым приступом болей в мышцах. Помощь в диагностике могут оказать такие признаки? как поражение характерных для трихинеллеза групп мышц и наличие лихорадки.
При подозрении на воспалительный процесс в мышцах обращаются к невропатологу. Если есть основания заподозрить, что причиной боли в икрах ног является трихинеллез, то лечащим врачом следует выбрать инфекциониста.
Так, зажатие седалищного нерва при спазматических сокращениях грушевидной мышцы (нередкое осложнение остеохондроза позвоночника) приводит к развитию синдрома грушевидной мышцы. Данная патология характеризуется жгучими болями и парестезиями на переднебоковой поверхности голени. В дальнейшем может развиться слабость икроножных мышц и нарушение чувствительности.
Более часто боль в икрах ног встречается при сочетанном поражении нескольких нервов – полиневритах. Кроме болевого синдрома для полиневритов характерно снижение чувствительности, парестезии, а также двигательные и трофические нарушения в иннервируемой области. В тяжелых случаях полиневриты могут приводить к нарастающей слабости и дистрофии иннервируемых мышц, вялым параличам, появлению грубых дистрофических изменений, вызванных нарушением трофики тканей (дерматиты, незаживающие язвы и др.)
Полиневриты, приводящие к болевому синдрому в икрах ног, могут иметь разное происхождение:
1. Сахарный диабет.
2. Хроническая алкогольная интоксикация.
3. Инфекционные заболевания:
- дифтерия;
- дизентерия;
- тиф;
- малярия;
- лептоспирозы;
- вирусный мононуклеоз;
- вирусные гепатиты.
4. Дистрофические изменения, связанные с недостатком питания тканей (онкологическая патология, цирроз печени, алиментарное голодание, состояние после удаления желудка).
Сахарный диабет и алкоголизм являются наиболее распространенными причинами полиневритов, вызывающих боль в икрах ног. Данные заболевания имеют специфичный признак – появление резкой боли при надавливании на икру.
Основной лечащий врач при полиневритах – невропатолог. При сахарном диабете необходима консультация эндокринолога, при алкогольных полиневритах – психиатра. Если полиневрит возник в результате инфекционного заболевания, то консультантом будет инфекционист, а в случае онкологической патологии – онколог. При состоянии после удаления желудка необходима консультация хирурга.
Боль в икрах ног при поражении окружающих тканей имеет сложный механизм развития. Это, прежде всего, отраженная боль, возникающая в соседней области и отдающая в икру. Однако определенное значение в возникновении боли имеют нарушения кровообращения, вызванные патологическим процессом в смежных тканях. Кроме того, нередко имеет место развитие реактивного воспаления в прилегающих к пораженной ткани областях.
Наиболее часто причинами боли в икрах ног становятся такие заболевания соседних тканей, как:
- остеомиелит большеберцовой или/и малоберцовой кости;
- патология коленного сустава или/и голеностопного сустава;
- надрыв или разрыв ахиллова сухожилия;
- воспалительные поражения кожи или/и подкожной клетчатки голени.
Диагностика патологий окружающих тканей, вызывающих боль в икрах ног, как правило, не вызывает затруднений, поскольку имеет место болевой синдром и соответствующие видимые патологические изменения в пораженных тканях.
При остеомиелите, воспалительных заболеваниях кожи и/или подкожной клетчатки, разрыве ахиллова сухожилия, лечащий врач – хирург. Артриты конечностей лечит терапевт.
Довольно часто болевой синдром непосредственно в районе поражения позвоночного столба отсутствует, или выражен незначительно, а боли в конечностях являются ведущим симптомом. Однако диагностику сильно облегчает тот факт, что боль непосредственно в икрах ног редко бывает изолированной, и можно определить ее характерное распространение по ходу седалищного нерва (боковая и задняя поверхность бедра, латеральная поверхность голени, иногда тыльная поверхность стопы и большого пальца).
Кроме того, боль при корешковом синдроме имеет следующие особенности:
- усиление при кашле и чихании;
- усиление в ночной период;
- связь болевого синдрома с движениями в позвоночнике, при этом определенные движения могут ослаблять или усиливать боль.
Наиболее частая причина корешкового синдрома – остеохондроз поясничного отдела позвоночника. Особенно сильные боли возникают при выпадении межпозвоночного диска. Такое осложнение остеохондроза нередко возникает при резком чрезмерном физическом усилии, особенно при поднятии тяжестей. Статистически наиболее часто подобный диагноз врачи ставят в летний отпускной период, когда горожане начинают заниматься непривычным для них физическим трудом (весьма характерно, что такие же статистические данные регистрируются и за рубежом, так что корешковый синдром при выпадении диска некоторые западные исследователи окрестили болезнью каникулярного времени).
Кроме того, боль в икрах ног при корешковом синдроме нередко возникает после травм поясничного отдела позвоночника. Особенно характерны в этом случае мучительные ночные боли, иногда сопровождающиеся судорогами икроножных мышц.
Более редкие причины отраженной боли в икрах ног – опухолевое или туберкулезное поражение позвоночного столба и различные хронические заболевания позвоночника, приводящие к развитию корешкового синдрома (деформирующий спондилоз и спондилоартроз, болезнь Бехтерева).
Лучший лечащий врач при поражениях позвоночника – вертебролог (доктор, специализирующийся исключительно на заболеваниях позвоночного столба). Если нет возможности обратиться к узкому специалисту, то придется задействовать нескольких врачей: при остеохондрозе — невропатолога и хирурга, при болезни Бехтерева – невропатолога и ревматолога, при опухолях позвоночника – невропатолога и онколога.
Частое осложнение сахарного диабета – синдром диабетической стопы. В основе механизма возникновения данной патологии лежат сразу несколько факторов, вызванных длительным повышением уровня глюкозы в крови:
1. Поражение артериальных сосудов среднего и мелкого калибра, и возникающая в результате хроническая артериальная недостаточность.
2. Полиневрит.
3. Развитие инфекционно-воспалительных процессов на фоне нарушенной трофики (хронические язвы и т.п.).
Таким образом, боль в икрах ног при сахарном диабете может быть вызвана артериальной недостаточностью, в таких случаях она усиливается при ходьбе. Кроме того, болевой синдром в икрах ног может иметь приступообразный характер неврогенного происхождения. И наконец, боли в икрах могут быть вызваны инфекционно-воспалительными процессами на коже и подкожной клетчатке голени.
Сахарный диабет лечит эндокринолог. При выраженном полиневрите необходима консультация невропатолога. При тяжелом синдроме диабетической стопы – невропатолога и хирурга.

В ситуации с болью в икрах имеется еще один аспект – это неотложные состояние, требующие немедленного медицинского вмешательства для спасения жизни, признаком которых может быть боль в икрах. Если имеются признаки такого неотложного состояния, то следует вызывать «Скорую помощь» или на собственном транспорте в срочном порядке добираться до ближайшей больницы.
Ниже мы рассмотрим, в каких случаях боль в икрах должна рассматриваться как признак неотложного состояния, когда следует вызывать «Скорую помощь», а когда является симптомом длительно текущего заболевания, требующего визита к доктору в плановом порядке. Именно для таких неопасных для жизни состояний, протекающих с болью в икрах, мы приведем рекомендации, к какому врачу обращаться в поликлинику.
Итак, неотложными состояниями, при возникновении которых следует вызывать «Скорую помощь», являются тромбоз глубоких вен и закупорка (окклюзия, непроходимость) артерий голени. Эти состояния проявляются какими-либо из следующих симптомов: стойкий отек голени, тяжесть в ногах, четко видимый рисунок вен на глянцевой поверхности кожи икры, холодная наощупь кожа, сильная боль в голени. С течением времени может развиться врачу-флебологу (записаться), ангиологу (записаться), сосудистому хирургу (записаться) или общему хирургу (записаться).
Если у человека имеется видимая сеточка вен на ногах и выпирающие венозные узлы с возможным сочетанием с распирающей болью в икрах, усталостью, тяжестью в ногах и судорогами по ночам, то это свидетельствует о варикозном расширении вен, и в таком случае следует обращаться к врачу-флебологу или ангиологу. Если же попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к хирургу.
Если человека беспокоят периодические очень сильные боли в икрах, возникающие при ходьбе, заставляющие останавливаться на несколько минут (перемежающаяся хромота) и сопровождающиеся судорогами, или постоянные боли в ногах, уменьшающиеся при свешивании голеней с кровати, то это может свидетельствовать об атеросклерозе или облитерирующем эндартериите, и в таком случае следует обращаться к врачу-ангиологу или сосудистому хирургу. Если попасть к этим специалистам невозможно, то следует обращаться к флебологу или общему хирургу.
Если боль в мышцах появляется внезапно на фоне повышения температуры тела, тошноты, рвоты, поноса и возникает после употребления свинины, кабанятины, медвежатины, оленины, подвергшейся недостаточной кулинарной обработке (сырое мясо, вяленое мясо, бифштексы с кровью и т.д.), то заподазривается трихинеллез, и в таком случае следует обращаться к врачу-инфекционисту (записаться). Наиболее часто при трихинеллезе боль возникает в мышцах ног, челюстных, глазодвигательных и межреберных мышцах.
Если боль в икрах возникает периодическими приступами, носит характер мучительной, сильной, тянущей, рвущей или жгучей, сочетается с парестезиями (ощущение бегания «мурашек» по коже, онемение и т.д.), слабостью мышц и, возможно, дерматитами и трофическими язвами, то подозревается неврогенный характер боли (неврит или полиневрит), и в таком случае следует обращаться к врачу-неврологу. Если невриты и полиневриты обусловлены различными заболеваниями (сахарный диабет, алкоголизм и т.д.), то врач-невролог дополнительно направляет человека на консультацию к соответствующему специалисту, и дальнейшее лечение проводится совместно.
Если боль в икрах ног сочетается с болями и нарушением подвижности голеностопного или коленного сустава, то речь идет о заболевании этих суставов, поэтому в таком случае следует обращаться к врачу-ревматологу (записаться) или, в его отсутствие, к терапевту (записаться). В зависимости от выраженности патологического процесса в суставе ревматолог может направить на консультацию к ортопеду (записаться), мануальному терапевту (записаться), специалисту по лечебной физкультуре и т.д.
Если боль в икрах обусловлена наличием воспалительного очага на коже или в подкожной клетчатке (например, фурункул, гидраденит, гнойник, покрасневшая, болезненная и припухлая кожа на некотором участке голени и т.д.) и возможно сочетается с повышенной температурой тела и общим недомоганием, то следует обращаться к врачу-хирургу.
Когда боль в голени сочетается с сильной и острой болью, а также наличием прощупываемого руками провала в области ахиллова сухожилия (по задней поверхности икры от пятки и до границы нижней трети голени), невозможностью натянуть стопу на себя и встать на носочки, то речь идет о повреждении ахиллова сухожилия, и в таком случае следует обращаться к врачу-травматологу (записаться) или хирургу.
Если появляется боль в голени резкого, сверлящего, рвущего, распирающего характера, усиливающаяся при движениях, возникающая после травмы, ранения или инфекционного процесса в организме, сочетающаяся с отеком, краснотой и напряженностью кожи над зоной болезненности, а также существенным ухудшением общего самочувствия с появлением температуры, слабости, головной боли и т.д., то это свидетельствует об остеомиелите, и в таком случае следует в кратчайшие сроки обратиться к врачу-травматологу или хирургу, причем желательно сразу прийти в приемный покой больницы и госпитализироваться для последующего лечения.
Если боль локализуется не только в икрах, но также ощущается по боковой и задней поверхности бедра, тыльной стороне стопы и большого пальца, усиливается при кашле, чихании, совершении движения в позвоночнике (наклон, поворот и т.д.) и по ночам, иногда сочетается с судорогами, то это свидетельствует о корешковом синдроме и требует обращения к врачу-вертебрологу (записаться) или неврологу. Кроме того, можно обращаться к остеопату (записаться) или мануальному терапевту. Если у докторов этих специальностей возникнет подозрение, что корешковый синдром спровоцирован не обычной причиной, а редким заболеванием (например, болезнью Бехтерева, туберкулезом, опухолью и т.д.), то они направят человека на консультацию к врачам других специализаций, например, к ревматологу, онкологу (записаться) и т.д.
Поскольку боль в икрах ног может появляться на фоне различных заболеваний и состояний, то врач назначает разные анализы и обследования в каждом конкретном случае в зависимости от того, какая именно патология подозревается. Понять, какие обследования и анализы нужны в том или ином случае боли в икрах ног – просто. Для этого нужно оценить сопутствующую симптоматику, так как это позволит предположить диагноз.
Когда у человека возникают постоянные или периодические очень сильные боли в икрах, провоцирующиеся ходьбой даже по ровной поверхности и заставляющиеся останавливаться на несколько минут, чтобы болевое ощущение успокоилось (перемежающаяся хромота), уменьшающиеся в покое и при свешивании голеней с кровати или стула вниз, сочетающиеся с похолоданием кожи конечности, побледнением кожи при подъеме ног и покраснением при их опускании – врач заподазривает атеросклероз, облитерирующий эндартериит или синдром Рейно, и назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом;
- Измерение артериального давления;
- Определение пульсации артерий ног;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов (записаться) соответствующего участка тела;
- Допплерография сосудов соответствующего участка тела;
- Реовазография соответствующего участка тела (позволяет оценить скорость кровотока);
- Термография;
- Капилляроскопия;
- Лазерная допплеровская флоуметрия:
- Функциональные пробы (записаться) (холодовая, термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач осматривает ноги для выявления характерных изменений на икрах, измеряет артериальное давление, определяет пульсацию артерий на нижних конечностях, выслушивает тоны сердца, после чего, в первую очередь, назначает УЗИ сосудов, допплерографию, артериографию и реовазографию, поскольку эти исследования позволяют в большинстве случаев поставить диагноз. Если после проведенных первоочередных исследований остаются сомнения, то при подозрении на атеросклероз назначается ангиография, при подозрении на синдром Рейно – лазерная допплеровская флоуметрия и холодовая проба, при подозрении на облитерирующий эндартериит – функциональные пробы (кроме холодовой), термография и капилляроскопия.
Когда у человека присутствует боль в икрах на фоне варикозного расширения вен, которое легко диагностируется по характерным видимым глазом сосудистым звездочкам, сеточкам вен и выбухающим венозным узлам под кожей голени, сочетающимся с усталостью, тяжестью в ногах и судорогами по ночам, то врач для оценки степени тяжести нарушений кровотока назначает ангиосканирование и допплерографию сосудов. Если полученных данных недостаточно, то дополнительно производится рентгенологическая ангиография и реовазография. Кроме того, врач обязательно назначает анализ крови на свертываемость, чтобы определить риск тромбозов.
- Осмотр и ощупывание болезненного участка мышц шеи;
- Анализ крови на ревматоидный фактор (записаться);
- Общий анализ крови.
Чаще всего врач назначает только общий анализ крови и производит ощупывание больного участка с целью выявить уплотнения, так как именно это и позволяет поставить диагноз в сочетании с характерными клиническими симптомами и историей развития заболевания. Анализ крови на ревматоидный фактор назначается только при подозрении на ревматическую природу заболевания, когда миозит на фоне проводимого лечения на проходит.
Когда боли в мышцах (икроножных, челюстных, глазодвигательных и межреберных) появляются после употребления свинины, кабанятины, медвежатины, оленины, подвергшейся недостаточной кулинарной обработке (сырое мясо, вяленое мясо, бифштексы с кровью и т.д.), вместе с повышением температуры тела, тошнотой, рвотой и поносом, врач заподазривает трихинеллез и назначает следующие анализы и обследования:
- Микроскопия остатков употребленного людьми в пищу мяса (если это возможно);
- Биопсия (записаться) икроножной или дельтовидной мышцы с последующим изучением полученного материала под микроскопом с целью обнаружения личинок трихинелл;
- Анализ крови на наличие антител (записаться) к трихинеллам методами ИФА или РНГА;
- Кожная аллергическая проба (записаться) на трихинелл;
- Общий анализ крови;
- Общий анализ мочи.
Врач всегда в обязательном порядке назначает общий анализ крови и мочи, а также микроскопию остатков мяса (если, конечно, это возможно). Кроме того, если заболевание продолжается менее двух недель, то назначается биопсия икроножной и дельтовидной мышцы с изучением их под микроскопом, в ходе которого между мышечными волокнами пытаются обнаружить личинок трихинелл. Если таковые обнаружены, то другие анализы не назначаются, так как в этом нет необходимости, поскольку диагноз трихинеллеза полностью подтверждается. Если же заболевание продолжается более двух недель, то вместо биопсии назначают анализ крови на наличие антител к трихинеллам и кожную аллергическую пробу. Если эти анализы положительны, то диагноз также считается подтвержденным.
Когда боль в икрах приступообразная, причем имеет мучительный, сильный, тянущий, рвущий или жгучий характер, сочетается с парестезией (ощущение бегания «мурашек» по коже, онемение и т.д.), слабостью мышц, возможно с дерматитами и трофическими язвами, то врач заподазривает неврит или полиневрит, и в таком случае назначает следующие анализы и обследования:
- Функциональные неврологические пробы;
- Электронейрография;
- Электромиография (записаться);
- Метод вызванных потенциалов.
Для определения того, какой именно нерв воспален, проводятся функциональные неврологические пробы, которые заключаются в том, что врач предлагает совершить различные простые движения ногой, пальцами стопы и т.д. В зависимости от того, какие движения может совершить человек, а какие не может, определяется пораженный нерв. Далее для определения степени повреждения нервной передачи назначаются какие-либо из следующих методов – электронейрография, электромиография, метод вызванных потенциалов. Причем врач может использовать какой-либо один метод, либо комбинацию из двух, либо все три.
- Общий анализ крови;
- Анализ крови на ревматический фактор и С-реактивный белок;
- Анализ крови на уровень мочевой кислоты;
- Цитологический и микробиологический анализ синовиальной жидкости;
- Рентген или компьютерная томография пораженного сустава;
- Магнитно-резонансная томография пораженного сустава (записаться);
- Артрография пораженного сустава;
- Артроскопия пораженного сустава (записаться);
- УЗИ сустава (записаться);
- Термография сустава.
Обычно сначала назначают общий анализ крови, анализы крови на ревматический фактор, С-реактивный белок, мочевую кислоту, а также УЗИ и рентген пораженного сустава (записаться). При наличии технической возможности рентген заменяют компьютерной томографией. Данные этих обследований позволяют выяснить, идет ли речь об артрите или артрозе и, в зависимости от этого, назначить дополнительные анализы. Так, если выявлен артроз, то для оценки состояния некостных структур (связок, сухожилий, хрящей) сустава, назначается магнитно-резонансная томография. А если выявлен артрит, то производится анализ синовиальной жидкости, артрография и артроскопия. При технической возможности в качестве дополнительных методов обследования при артрите, позволяющих оценить состояние и степень функциональной активности тканей, назначается термография и магнитно-резонансная томография.
Когда боли в ногах связаны с видимым глазом воспалительным очагом на коже или подкожной клетчатки голени (например, фурункул, гидраденит, гнойник, покрасневшая, болезненная и припухлая кожа на некотором участке голени и т.д.), возможно сочетающемся с общим недомоганием и повышенной температурой тела, то врач назначает следующие анализы и обследования:
- Осмотр и ощупывание воспаленного участка;
- Общий анализ крови;
- Общий анализ мочи;
- Анализ крови на титр АСЛ-О (записаться);
- Бактериологический посев отделяемого воспалительного очага;
- Иммунограмма (записаться).
В обязательном порядке производится осмотр и ощупывание воспалительного очага, назначается общий анализ крови и мочи, а также бактериологической посев отделяемого для определения возбудителя, провоцирующего инфекционный процесс, и его чувствительности к антибиотикам. Анализ крови на титр АСЛ-О назначается только при рожистом воспалении, и он заменяет посев отделяемого. То есть при роже не делают бактериологический посев отделяемого, а производят анализ крови на титр АСЛ-О. Иммунограмма назначается только в случае длительного, затяжного течения процесса, который не заканчивается выздоровлением, несмотря на проводимое лечение.

Если боль в голени сочетается с сильной болью и провалом в области ахиллова сухожилия (по задней поверхности икры от пятки и до границы нижней трети голени), прощупываемого руками, а также с невозможностью натянуть стопу на себя или встать на носочки, врач ставит диагноз разрыва сухожилия. Обычно в таком случае какие-либо обследования и анализы не назначаются, так как диагноз очевиден по результатам осмотра и ощупывания. В некоторых случаях, если у врача имеются сомнения, для подтверждения диагноза разрыва ахиллова сухожилия назначается УЗИ или магнитно-резонансная томография.
Когда боль в голени носит резкий, сверлящий, рвущий или распирающий характер, усиливается при движениях, возникает после травмы, ранения или инфекционного процесса в организме, сочетается с отеком, краснотой и напряженностью кожи над зоной болезненности, а также существенным ухудшением общего самочувствия с появлением температуры, слабости, головной боли и т.д., врач заподазривает остеомиелит, и для подтверждения своей клинической гипотезы назначает либо рентген, либо компьютерную томографию, либо магнитно-резонансную томографию. Другие исследования, как правило, не проводятся, так как диагноз остеомиелита обычно вполне очевиден и на основании клинических симптомов.
Когда боли ощущаются человеком не только в икрах, но также по боковой и задней поверхности бедра, тыльной стороне стопы и большого пальца, причем они усиливаются при кашле, чихании, в ночное время, при движениях в позвоночнике (наклоны, поворот и т.д.), иногда сопровождаются судорогами – врач заподазривает корешковый синдром и назначает следующие анализы и обследования:
- Неврологическое обследование (врач просит пациента принять различные позы, совершить определенные движения, по которым судит о том, какой корешок защемлен, как сильно и т.д.);
- Выявление точек в области позвоночника, при нажатии на которые возникает сильная боль (триггерные точки);
- Выявление зон сниженной чувствительности, парезов мышц;
- Электронейромиография (записаться);
- Рентген позвоночника (записаться) в двух проекциях;
- Компьютерная томография позвоночника;
- Магнитно-резонансная томография позвоночника (записаться).
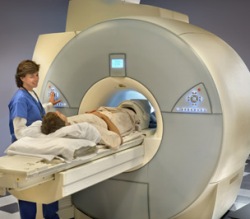
Чтобы успешно проводить лечение боли в икрах ног — следует, прежде всего, выявить причину возникновения боли и, по возможности, устранить ее.
При острых сосудистых нарушениях необходимо экстренное хирургическое (острая артериальная недостаточность) или консервативное (острый тромбоз глубоких вен голени) лечение в стационаре.
При хронической сосудистой недостаточности, в случае безуспешности консервативного лечения и наличия серьезных осложнений, таких как образование плохо заживающих язв и т.п., показана хирургическая коррекция сосудистого дефекта.
Хирургическое вмешательство необходимо также при некоторых патологиях позвоночника (опухоли, выпадение межпозвоночных дисков, сопровождающееся тяжелыми неврологическими нарушениями).
Нередко радикально устранить причину, вызвавшую боль в икрах ног, не удается, но поддерживающее консервативное лечение основного заболевания (инсулиновая терапия при диабете, эластические чулки и щадящий режим при варикозном расширении вен) помогают ослабить, а в отдельных случаях полностью устранить болевой синдром.
Несмотря на разнородность причин, вызывающих боль в икрах ног, есть общие для всех заболеваний рекомендации, позволяющие значительно улучшить общее состояние больного:
1. Борьба с избыточным весом (снижение веса улучшает кровоток в конечностях, уменьшает нагрузку на позвоночник, смягчает симптомы сахарного диабета второго типа, благотворно действует на нервную систему).
2. Отказ от курения и алкоголя.
3. Щадящий режим для конечностей (следует избегать длительного статического напряжения мышц голени).
4. Полноценное питание. Следует ограничить употребление соли, поскольку соль способствует задержке жидкости в организме и возникновению отеков на ногах.
5. Правильный режим труда и отдыха. Неспешные прогулки на свежем воздухе. Здоровый сон.
источник