Мышечные боли (миалгии) встречаются, чаще всего, в области плеч и шеи в спине. Около 75 процентов взрослых в Европе страдают от болей в спине, так или иначе имеющей мышечный генез. Мышцы подразделяются на скелетные и гладкие. Скелетные мышцы включают мышцы, которые обеспечивают движения человека и связывают костные структуры. Довольно часто боль бывает обусловлена не скелетной мускулатурой, а гладкими мышцами (например, проблемы в гладкой мышце сердца может быть источником болей в грудной клетке). Гладкие мышцы располагаются в стенках полых органов организма, таких как желудок, мочевой пузырь и кровеносные сосуды и играют большую роль в нормальной функции органов. Сердечная мышца, которая образует сердце, отвечает за перекачивание крови по всему телу.
Мышцы реагируют на команды из мозга и нервной системы или других стимулов, например, рефлекторно, когда проводится неврологическое обследование с помощью молоточка. Мышцы сокращаются при стимуляции и расслабляются после сокращения. Мышцы могут стать источником болей из-за различных заболеваний и состояний, в том числе инфекций, травм, аутоиммунных заболеваний, неврологических и мышечных заболеваний, злокачественных опухолей (рака) и даже после приема некоторых лекарств. Мышечные боли могут также задействовать связки, сухожилия и фасции, которые являются мягкими тканями, которые соединяют мышцы, кости и органы.
Человек может почувствовать мышечную боль в определенных мышцах тела, таких как мышцы спины или мышцы ног или боль может быть диффузной во всех мышцах, например при гриппе. У пациента с болью в груди во время приступа стенокардии боль обусловлена проблемами в миокарде. Менструальные боли представляют собой боли, обусловленные гладкомышечной мускулатурой матки. Временные скелетные мышечные боли часто появляются вследствие напряжения мышц из-за неловкого движения или чрезмерных нагрузок. Такой тип болей часто затрагивает одну или несколько мышц и, как правило, боль бывает острой и интенсивной. Воздержание от деятельности, вызвавшей боль, отдых, холод местно и противовоспалительные препараты обычно помогают снизить боли, связанные с чрезмерной нагрузкой на мышцы. Мышечные боли могут быть вызваны серьезными заболеваниями, такими как фибромиалгия, инфекции или дерматомиозит.
Мышечные боли могут быть симптомом серьезного заболевания, такого как разрыв мышцы или инфекции. Поэтому, необходимо немедленно обратиться за медицинской помощью, если мышечная боль носит постоянный характер или нарастает.
Не только боль в мышцах, но и любая боль является важным сигналом для организма. Различные стимулы могут вызвать боль, например, нагревание или охлаждение, давление или удар, а также электрическая стимуляция и химические вещества. Так называемые болевые рецепторы отвечают за передачу этих стимулирующих ощущений. Болевые рецепторы -это свободные нервные окончания, которые располагаются как на поверхности в коже, так и в глубине — в мышцах, сухожилиях и связках, а также в различных органах. При стимуляции болевых рецепторов сигнал от них уходит в центральную нервную систему, где проходит анализ сигнала и возникает ответная защитная реакция, которая направлена на предотвращения дальнейшего повреждения.
Боли в мышцах могут возникнуть наряду с другими симптомами, которые варьируют в зависимости от основного заболевания. Например, мышечные боли, которые обусловлены травмой, могут сопровождаться синяками и отеками в области травмы. Дополнительные симптомы, которые могут сопровождать мышечную боль включают в себя:
- Депрессию
- Понос
- Симптомы острого респираторного заболевания (лихорадка, озноб, боль в горле, усталость, головная боль, кашель)
- Нарушение концентрации внимания
- Потеря аппетита
- Мышечные судороги
- Онемение, покалывание или жжение (так называемые парестезии)
- Проблемы при ходьбе
- Нарушения сна
- Припухлость в месте повреждения
- Резкая потеря веса
- Рвота
В некоторых случаях, мышечная боль может возникать в ассоциации с другими симптомами, которые могут указывать на серьезные или опасные для жизни состояния, такие как сердечный приступ (инфаркт) или менингит. Необходимо срочно обратиться к врачу, если, есть какие-либо из этих симптомов:
- Изменения сознания или внимания, такие как потеря сознания или резкое нарушение памяти
- Изменения в психическом состоянии, например нарушение восприятия окружающего
- Боль в груди с иррадиацией в руку, плечо, шею или челюсть
- Затрудненное дыхание, одышка
- Неспособность двигаться в любой части тела
- Нарушение (потеря) зрения
- Отсутствие мочи
- Прогрессирующая слабость и онемение
- Судорожный припадок
- Ригидность затылочных мышц с высокой температурой
Скелетная мышечная боль, чаще всего, вызвана прямой травмой или травмой в результате растяжения мышц или надрыва мышц. Мышечное напряжение возникает в том случае, когда происходит повреждение нескольких мышечных волокон, в то время как при разрыве мышцы, происходит разрыв большого количества мышечных волокон. Разрыв (надрыв) сухожилия также может привести к появлению болей в мышцах. Мышцы и сухожилия имеют способность к регенерации, но при сильном разрыве мышцы или сухожилия требуется уже оперативное восстановление целостности поврежденных структур. Мышечные боли могут быть вызваны судорогами, возникающими вследствие перегрузок или ненормальной нервной импульсации, которая приводит к избыточному сокращению мышц. В некоторых случаях мышечные боли могут быть симптомом серьезных или угрожающих жизни состояний, таких как инфаркт, менингит, или рак.
Мышечные боли могут быть связаны с любой травмой, включая:
- Удар тупым предметом
- Растяжение мышц или разрыв
- Чрезмерные или повторяющиеся движения
- Компрессия нерва (вследствие грыжи диска, спинального стеноза)
- Боковой амиотрофический склероз (БАС, болезнь Шарко) — тяжелое нервно-мышечное заболевание, которое вызывает мышечную слабость и приводит к инвалидности
- Травма мозга или спинного мозга
- Дерматомиозит (состояние, характеризующееся воспалением мышц и кожной сыпью)
- Болезнь Лайма (воспалительное бактериальное заболевание, передающееся клещами)
- Рассеянный склероз (заболевание, поражающее головной и спинной мозг и вызывающее слабость, нарушение координации, равновесия и другие проблемы)
- Разрушение мышц (рабдомиолиз)
- Мышечные инфекции, такие как абсцесс
- Болезнь Паркинсона (заболевание головного мозга, приводящее к ухудшению движений и нарушению координации)
- Ревматическая полимиалгия (заболевание, характеризующееся мышечной болью и скованностью)
- Полимиозит (воспаление и слабость мышц)
- Инсульт
Мышечная боль может быть вызвана множеством других заболеваний и состояний, в том числе:
- Рак
- Депрессия
- Фибромиалгия
- Стенокардия или инфаркт миокарда
- Гипотиреоз
- Грипп или другие респираторные заболевания
- Почечная недостаточность
- Электролитические нарушения (нарушения уровня калия или кальция в крови).
- Беременность
- Системная красная волчанка
- Дефицит Витамин В12 или витамина D
Лекарства и вещества, которые могут вызывать боль в мышцах включают в себя:
- Ингибиторы АПФ (применяются для снижения кровяного давления)
- Кокаин
- Статины (препараты для снижения уровня холестерина)
Вопросы, которые помогают выяснить причину болей в мышцах, включают:
- Есть ли другие симптомы, такие как боль в горле или лихорадка?
- Вы чувствуете боль в одной конкретной области или во всем теле?
- Как долго длится это состояние?
- В каких частях тела локализуются боли?
- Что уменьшает боль или увеличивает боль?
- Какие лекарства принимаются сейчас или принимались недавно
Осложнения, связанные с мышечной болью зависят от основного заболевания или состояния. Например, мышечная боль, связанная с фибромиалгией или дегенеративным заболеванием, может привести к снижению двигательной активности и связанных с этим осложнений. Многие скелетные мышечные боли, тем не менее, хорошо поддаются лечению. Однако если боль в мышцах длительная и связана с системным заболеванием, то это может привести к следующим осложнениям, включая такие как:
- Хроническая боль
- Неподвижность и связанные с ним осложнения (такие как пролежни и тромбообразование)
- Стойкая боль, резистентная к лечению
- Атрофия мышц
- Контрактура мышц
- Стойкое повреждение мышц или нервов (чаще всего из-за компрессии нерва), включая паралич.
- Снижение качества жизни
Диагностика мышечной боли (миалгии), прежде всего, основана на истории заболевания и симптоматике. Большинство болей мышц связаны с напряжением мышц (например, вследствие неправильной позы или малоподвижного образа жизни) или травмами (например, растяжения, ушибы или болезненность мышц при занятиях спортом). Инструментальные методы исследования, такие как УЗИ или рентген, КТ, МРТ, помогают подтвердить, или дифференцировать причину болей в мышцах.
Врача будет интересовать тип болей, локализация болей и интенсивность мышечных болей. Эта информация может быть ключевой для выяснения причин болей в ногах. Очень важна информация о наличии травм мышц, наличие синяков, факторов, которые приводят к усилению или снижению болей в мышцах или же боли носят стойкий характер, например при грыже диска, время появление болей (днем или ночью).
Осмотр. Осмотр врача позволяет определить наличие болевых участков, наличие участков изменения цвета кожи, объем движений в мышцах или суставах, мышечную силу наличие локальной болезненности в области сухожилий или определение триггерных точек (например, при фибромиалгии). Кроме того, важное значение имеет рефлекторная активность, чувствительность и другие неврологические тесты, что позволяет обнаружить наличие неврологических нарушений. Время появления болей в мышцах также актуально, так как, например при остеопорозе или болезни Бехтерева. Злоупотребление алкоголем или наркотиками может быть возможной причиной болей в мышцах и информация об этом имеет значение для выяснения причин болей в мышцах. Некоторые медикаменты также могут иметь побочным действием боли в мышцах.
Лабораторные методы исследования.
Анализы крови позволяют определить наличие воспалительного процесса или инфекций, аутоиммунных процессов; биохимические анализы позволяют определить нарушения функций внутренних органов (например, печени или почек).
Ультразвуковое исследование (УЗИ). Этот метод исследование позволяет визуализировать наличие воспаления мышц (миозит) разрывы мышц, сухожилий.
Такие методы исследования, как КТ или МРТ необходимы для визуализации проблем в глубоких мышцах, где УЗИ исследование малоинформативно или же при необходимости визуализации неврологических состояний или травматических повреждений. Электрофизиологические методы исследования (ЭМГ или ЭНМГ) позволяют определить наличие воспалительных или дегенеративных заболеваний мышц или нарушение проводимости по нервам вследствие компрессии нервных корешков или других неврологических заболеваний.
Биопсия мышц, как правило, применяется в качестве последнего шага для диагностики мышечных заболеваний, и только в том случае, если есть четкие признаки таких заболеваний.
Лечение мышечной боли зависит от причины появления этого симптома. Поэтому, самым важным фактором, определяющим тактику лечения, является постановка точного диагноза. Например, если боли в мышцах обусловлены приемом определенных препаратов, то в таких случаях бывает достаточно прекратить прием этих лекарств или заменить их на другие медикаменты. Медикаментозное лечение при болях в мышцах может включать как препараты НПВС или анальгетики, так и даже опиаты.
При острых мышечных болях, возникших после травмы, необходимо обеспечение покоя и разгрузка, в некоторых случаях иммобилизация. Кроме того, хороший эффект в таких случаях дает местное охлаждение с помощью льда, обернутого в полотенце, что позволяет уменьшить отек воспаление боль. Кроме того, необходимо прекратить нагрузки, которые привели к мышечной боли. Для лечения мышечных травм требуется достаточно много времени, так как раннее восстановление обычных нагрузок может привести к хронизации болевого синдрома и приведут к избыточному рубцеванию мышечной ткани, а в тяжелых случаях к развитию оссифицирующего миозита.
Лечение хронических болей может включать в себя применение тепловых процедур, а также других методов лечения, таких как:
- Иглоукалывание и точечный массаж
- Электротерапия (терапия через электричество)
- Электромиостимуляция
- Физиотерапия
- ЛФК
- Мануальная терапия
Систематические упражнения (ЛФК) особенно актуальны, когда причиной хронических болей являются дегенеративные заболевания позвоночника, такие как остеохондроз, спондилез, грыжа диска.
Хирургические методы лечения применяются при тяжелых травматических повреждениях мышц или при наличии компрессии нервных корешков.
Профилактика мышечных болей заключается в следующих правилах: ведение здорового образа жизни, достаточная физическая нагрузка, сбалансированное питание, правильная эргономика рабочего места, исключение злоупотребления алкоголем, курения.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
По результатам консультации будут назначены диагностика и/или лечение.
источник
От болей в мышцах ног страдает множество людей, часто игнорируя её. Боли в мышцах ног не рассматривают как угрожающие. Такие проявления требуют обращения к врачу. Ощущения могут быть симптомом серьёзных нарушений в организме.
Миалгия – медицинский термин, обозначающий мышечные боли, появляющиеся в нижних конечностях:
Иногда присутствуют неприятные ощущения во всех частях одновременно. Характеризоваться такие сильные болевые ощущения могут как:
- хронические,
- острые,
- резкая боль,
- ноющий дискомфорт,
- покалывание.
Важно различать, где ощущается дискомфорт. Не путайте боль в мышцах ног с болью в костях, суставах нижней конечности. Дискомфорт появляется в результате переутомления либо неудобной обуви, бывает симптомом заболевания. Главное — определить причину ощущений.
При постоянных проявлениях болей обратитесь к врачу — травматологу, флебологу, ангиохирургу, ревматологу. Врач проведет необходимую диагностику, поможет избавиться от болезненных ощущений.
Боль в нижних конечностях не всегда является симптомом заболевания.
Распространённая причина болей — нагрузки — не патологическое, не опасное состояние. Такие проявления не требуют специализированного лечения, проходят сами. Если причиной дискомфорта стали физические нагрузки, не беспокойтесь. Также причиной дискомфорта бывает неудобная обувь — влияет на стопы, приводит к болям.
Причины дискомфорта могут скрываться в работе — стоя или сидя. Застой в сосудах мешает циркуляции крови, ведет к кислородному голоданию, накоплению токсинов. Страдают голень, колени, бедра, стопы. Это провоцирует колющие, ноющие, тупые боли. Периодически делайте разминку, давайте ногам отдохнуть.
Частая проблема для людей с излишним весом — вес постоянно давит на ноги. Такие ощущения беспокоят людей, перенесших инфаркт или инсульт. Нижние конечности опухают, ноют и болят. Не исключена реакция на изменение погодных условий. После перенесённых заболеваний такой симптом распространён.
Проявления эти не патологические, легко устраняемые. Есть ряд рекомендаций, как снять дискомфорт нижних конечностей. При отсутствии этих факторов уделите внимание здоровью. Симптомы могут быть результатом серьезных заболеваний, требующих лечения с самого начала.
Непроизвольные мышечные сокращения называют судорогами. Проявляются в отдельных мышцах и в мышечных группах. Страдают голени, икроножные мышцы. Причины – физическое напряжение, переутомление. Возникают в икроножной области нижней конечности. Судороги – нередкое явление у беременных. Справляются с судорогами следующим образом:
- расслабить мышцу (поменять положение ноги);
- интенсивно растереть руками;
- приложить мокрое холодное полотенце либо встать босиком на пол.
Помогают колющие предметы (иголка, спица, ручка). Поколите икроножную мышцу. Через несколько секунд дискомфорт пройдет. При первых проявлениях судороги резко потяните стопы на себя.
Судороги — распространённое явление. Большинство людей испытывали судорожный дискомфорт, снять который не трудно.
Нередко «безобидные факторы» для дискомфорта нижних конечностей отсутствуют. Обратите внимание на заболевания. Болезней, провоцирующих такие ощущения немало:
Причины болей и, соответственно, борьба с болями различны.
- Сосуды. Сосудистые заболевания спровоцированы нарушением оттока крови (венозной). Повышается сосудистое давление. Застой провоцирует раздражение нервов. Болят мышцы ног, ощущается тяжесть, присутствуют «тупые» болевые ощущения. Не исключается варикозное расширение вен. Нередко выход — операционное лечение.
Венозные нарушения в сосудах
Для предотвращения болей придерживайтесь правил.
При патологиях сосудов следите за рационом питания. Откажитесь от жирной пищи, насыщенной холестерином. Избавьтесь от лишнего веса. Выполнение регулярных упражнений, предотвращающих развитие варикозного расширения вен — эффективная профилактика. Если работа связана с постоянным стоянием, сидением, важно делать разминочные упражнения, перерывы, чаще менять положение.
Предупредить боль возможно при патологиях в позвоночнике и суставах. Лечение и следование рекомендациям врачей – профилактические меры по предотвращению боли. Укрепляйте мышцы живота. Полезен массаж.
Болевой синдром нижних конечностей – проблема распространённая. Боль в мышцах ног проявляется по-разному. Зона распространения боли обширна, затрагивает все мышцы и группы. Вследствие нагрузок страдают стопы. Таз и бедра подвержены мышечным повреждениям. Лидер в болезненных ощущениях – голени, подвергающиеся различным заболеваниям.
Регулярные нагрузки, нахождение в одном положении не представляют угрозы, лечение в этих случаях не требуется. Нередко болезненное проявление – симптом заболеваний. Диапазон широк – от плоскостопия до невралгии, эти заболевания требуют обращения к профессионалам.
Снять дискомфорт, не связанный с заболеваниями, просто. Можно делать это самостоятельно. Существует ряд профилактических мер для предотвращения дискомфорта. Но лечение зависит от болезни. Только профессионал может назначить лечение. Сначала определяют, почему болят мышцы, затем приступают к лечению.
Следите за здоровьем. Правильное лечение поможет избавиться от болезненного синдрома нижних конечностей.
Неприятные симптомы в виде тяжести и боли в мышцах ног рано или поздно испытывает каждый. Часто их воспринимают как незначительную проблему, которая со временем пройдет сама собой. Это неправильно. Миалгия нижней конечности может быть сигналом начала серьезного заболевания. По каким критериям определяется заболевание и к какому врачу нужно обращаться?
У нижних конечностей уникальное анатомическое строение и функциональные особенности. Они испытывают колоссальную статическую и динамическую нагрузку. Пока физиологические ресурсы ног соответствуют выполняемым функциям, патологические симптомы не возникают. Человек не испытывает боли и дискомфорта. Но так бывает не всегда, и виной тому множество причин: физиологических (закономерных) и патологических (болезнетворных). И тогда первым сигналом несоответствия выступает боль: в покое, при ходьбе, при беге, статических нагрузках.
Она может быть острой, тянущей, ноющей и стреляющей. Эти ощущения может спровоцировать целый ряд патологических факторов:
- заболевания позвоночника и суставов;
- сосудистая патология;
- неврологические отклонения;
- травмы;
- заболевания сосудов и периферических нервов;
- хронические обменные нарушения.
Большинство заболеваний дает боль только при физических нагрузках. Но с прогрессированием болезни даже малая по интенсивности нагрузка может спровоцировать сильнейший приступ.
Миалгия – самый распространенный вид, который может быть временным или патологическим. Развивается после длительной ходьбы, бега, травм. Наиболее частый провоцирующий фактор боли в мышцах ног – долгое сидение в одной позе. Мышечные ткани из-за сдавленных сосудов недополучают необходимый объем крови, и после первоначального онемения начинается покалывание, ноющая боль. Неприятные симптомы уходят после того, как нормализуется кровообращение.
Миалгия нижних конечностей также тесно связана с чрезмерными физическими нагрузками. Ею страдают спортсмены, люди рабочих специальностей. Недуг вызывает выработка большого количества молочной кислоты, что дает на два–три дня стойкий болевой синдром в сочетании со жжением и дискомфортом.
Может появиться от неудобной обуви, непривычной нагрузки и у женщин от хождения на высоких каблуках. Поэтому симптомом заболеваний является не всегда и не требует специфического лечения.
Основные характеристики боли:
- локализуется по задней поверхности конечности;
- дает умеренную интенсивность;
- поверхностная, над пораженной мышцей;
- сопровождается судорогами в ногах;
- при физической нагрузке усиливается, в покое затихает.
Мышечная боль в ногах беспокоит людей с избыточным весом и тех, кто перенес инсульт и инфаркт. У таких пациентов она сопровождается чувствительностью к изменению погодных условий.
Миалгия нижних конечностей часто сопровождает женщин при беременности, особенно на поздних сроках. Причины недуга в основном физиологические: увеличившийся вес, перераспределение центра тяжести и давление головки плода дают дополнительную нагрузку на нижние отделы позвоночника и сосуды нижних конечностей.
К заболеваниям, основным симптомом которых является миалгия, относятся:
- Фибромиалгия. Поражает все мышечные группы нижней конечности. Характерны тупые, блуждающие боли.
- Судорожный синдром. Развивается от недостатка кальция, магния и калия в крови, при обезвоживании. Уязвимое место: икроножные мышцы. Сопровождается резкой скованностью, «ноющей» нарастающей болью.
- Миозит. Чаще всего развивается как осложнение после перенесенной вирусной инфекции, после физических упражнений, непривычных для ног. Характеризуется тупой, нарастающей болью в мышцах ниже коленного сустава.
- Остеомиелит. При инфекции костных структур гнойные образования распространяются на мышечные ткани. Заболевший испытывает невыносимые боли.
- Невралгия. При защемлении нервных окончаний возникают пронзительные, стреляющие боли. Приступ начинается от неосторожных или резких движений конечностью. Локализация – квадрицепс бедра.
- Межпозвоночная грыжа. Приступ от поясницы распространяется на бедра. Сопровождается частичным или полным онемением конечности.
Пациенты с миалгией нижних конечностей, независимо от причины, должны быть обследованы у специалистов: флеболога, травматолога, ортопеда, невролога. На начальном этапе важно исключить состояния, которые могут угрожать жизни и здоровью человека: новообразования, тромбофлебит, тромбоз, позвоночные грыжи.
По характеристике боли можно дифференцировать ее мышечное происхождение от суставного, костного, неврогенного, сосудистого.
Суставная больРазвивается при остеопорозе, артрозе, артрите, подагре – заболеваниях, приводящих к изменению и разрушению суставных хрящей.
- локализуются в месте пораженного сустава;
- распространяется от сочленения к близкорасположенным тканям;
- усиливается при ходьбе, беге;
- сочетается с хрустом, тугоподвижностью, ограниченной функцией сочленения;
- не возникает внезапно.
Костная больВозникает при закрытых и открытых травмах нижней конечности. Часто сопровождает хронические заболевания и застарелые травмы. Степень выраженности зависит от типа и локализации повреждения.
- точно локализуется в месте поражения кости;
- может распространяться на близлежащие участки;
- в местах переломов сочетается с ограниченной припухлостью, покраснением, подкожными кровоизлияниями;
- сочетается с ограничением или полным отсутствием подвижности в конечности.
Кроме травм, приступ могут провоцировать:
- остеомиелит;
- остеопороз;
- лейкоз;
- доброкачественные, злокачественные опухоли костной ткани.
Неврогенная больСопровождает остеохондроз, грыжи позвоночника и другие вертеброгенные патологии. От деформирования позвонков, искривления столба и защемленных нервов возникает приступ, который распространяется на все участки конечности: мышцы, кости, суставы, кожу.
- часто сочетается с поясничными и крестцовыми болями;
- в состоянии покоя не уменьшается;
- сопровождается онемением, судорогами и покалываниями в конечности;
- интенсивность от ноющей до жгучей, простреливающей, кинжальной;
- в тяжелых случаях становится постоянной, нестерпимой.
Ключевые диагнозы, при которых возникает приступ в нижних конечностях:
- ишиас;
- нейропатия;
- хронические патологии (эндокринные нарушения, опухоли, интоксикации алкоголем);
- межпозвоночные грыжи нижних отделов позвоночника.
Сосудистая больВ происхождении этого вида участвуют два расстройства: патология вен или артерий.
- чаще локализуются ниже коленного сустава;
- в покое затихает, усиливается при быстрой ходьбе или беге;
- возникает чаще в вечернее время;
- сопровождает расширение вен, отечность;
- наблюдается при гипотрофии голени;
- сочетается с внезапно возникающими судорогами во время ходьбы;
- усиливается после длительных статических нагрузок;
- отступает при положении лежа с приподнятыми ногами;
- сопровождается специфическим симптомом «холодной стопы».
Приступ при сосудистых заболеваниях развивается за счет того, что сужаются просветы сосудов и уменьшается приток крови к мышцам.
Сосудистыми патологиями чаще всего страдают курильщики, гипертоники, пациенты с сахарным диабетом, инсультом и инфарктом.
Ключевые диагнозы, при которых возникает сильная боль в нижних конечностях:
- тромбоз глубоких вен;
- эмболия артерий;
- варикозное расширение вен;
- тромбофлебит, флебит;
- облитерирующий эндартериит;
- атеросклероз нижних конечностей.
Медицинская помощь при миалгии нижних конечностей может осуществляться амбулаторно. Если приступ невыносимый и длится довольно продолжительное время, врач в стационарных условиях может купировать его блокадой с анестетиком. Назначаются миорелаксанты, анальгетики и нестероидные противовоспалительные препараты.
Наружно для домашнего лечения показаны мази и гели с согревающим и отвлекающим действием:
При миалгии перенапряжения показан курс массажа, контрастные ванночки, тепловые физиопроцедуры.
Как правильно сделать массаж ног при мышечных болях. Основные массажные приемы, техника и этапы проведения процедуры.
Для того чтобы в дальнейшем исключить миалгию, необходимы дозированные и регулярные физические нагрузки. Важно полноценно питаться и выпивать достаточное количество жидкости.
Людям, активно занимающимся спортом, следует особенно тщательно подходить к выбору обуви, и на тренировках наращивать нагрузку постепенно, после хорошего разогрева мышц (см. также – почему болят мышцы после тренировки).
Если боли в мышцах ног возникают периодически, время от времени, рекомендуется использовать приемы расслабляющего массажа. Когда миалгия беспокоит часто, лучше обратиться к специалисту. После тщательного обследования он подберет специфическую терапию недуга.
Чаще всего напряжение и боль в мышцах ног вызвана нехарактерными физическими нагрузками на ноги, длительными пешими прогулками, в т.ч. и на высоком каблуке. В результате в икроножных мышцах накапливается молочная кислота, избыток которой и является причиной болевого синдрома. К счастью, подобная боль недолговечна и после отдыха бесследно исчезает. Однако существуют и значительно более серьезные причины боли в мышцах ног. Остановимся на них более подробно.
Наиболее характерно для людей, занятых на сидячей либо стоячей работе. Из-за долгого нахождения в одинаковой позе с нагрузкой на ноги в организме образуется застой крови, органы и ткани испытывают недостаток кислорода, а в нижних конечностях начинают накапливаться шлаки и токсины.
В результате больной начинает испытывать тупые, ноющие либо колющие боли, нередко сопровождающиеся ощущением тяжести и даже судорогами.
Возникают они чаще всего именно в икроножной зоне, а причиной этому является перенапряжение мышц, продолжительное нахождение на холоде, неудобное положение тела.
Для того чтобы избавиться от болей в икроножных мышцах ног, специалисты советуют постараться расслабить пораженные судорогой мышцы, размять болезненный участок при помощи массажа, после чего приложить холодный компресс.
Проверенным народным методом является и рекомендация уколоть иголкой либо иным острым предметом сведенную мышцу.
В случае наличия проблем с позвоночником, к примеру, в межпозвонковых дисках, нередко появляются боли, иррадиирущие в ноги. Причем сам позвоночник может и не беспокоить. К данному виду болей относится воспаление седалищного нерва (ишиас), при котором боль от позвоночника вдоль седалищного нерва переходит в ноги.
Человеку, больному плоскостопием, становится тяжело ходить, появляется ощущение «свинцовой тяжести», а боль в мышцах способна распространяться от стопы и вплоть до колена.
При наличии данного заболевания важное внимание следует уделить комплексу ежедневных упражнений, специально разрабатываемых врачом. Также поможет уменьшить боли специальная ортопедическая обувь либо стельки.
Развивается данное заболевание обычно в результате осложнений различных инфекционных болезней, поражений соединительной ткани, а также травматических ситуаций и нехарактерной физической нагрузки.
Для миозита характерна ноющая боль в ногах, усиливающаяся во время движения, при этом в мышцах могут прощупываться плотные узелки.
Миозит, развившийся вследствие попадания инфекции, является гнойным и проявляется ознобом, жаром, усилением болезненных ощущений, уплотнением и припуханием мышцы, а также покраснением кожи. Лечить его необходимо под наблюдением врача, так как данное заболевание достаточно серьезно.
Фибромиалгия — ревматическая болезнь, при которой развивается патология окружающих суставы мягких тканей
В основном поражает затылочную зону, шею, плечи, грудную клетку, нижний отдел спины и область бедер около коленных суставов. Встречается фибромиалгия чаще у женщин, кроме того, она нередко передается по наследству по женской линии.
Ее развитию также способствуют травмы, физические или психические перегрузки, нарушения сна, продолжительное нахождение в сырости или холоде и пр.
При нарушении оттока венозной крови на сосуды оказывается повышенное давление, а застоявшаяся кровь, раздражая нервные окончания, и является причиной возникновения болевых ощущений в ногах.
Боли в данном случае в основном тупые или тянущие, нередко сопровождаются ощущением тяжести в ногах. Результатом нарушения венозного оттока без должного лечения может стать варикозное расширение вен — заболевание, при котором вены в ногах расширяются и утрачивают свою эластичность.
Данная болезнь сопровождается резкой болью в мышце ноги, как правило, пульсирующей. Больные тромбофлебитом могут жаловаться на жжение в области вен.
Болезненные ощущения постоянные, наиболее интенсивно выражены в зоне икроножной мышцы. Если тромбофлебит не лечить, он чреват развитием гангрены.
Часто в нижних конечностях у жалующихся на боли, болят пятки при ходьбе, для них мы написали статью с которой советуем ознакомиться.
Если у Вас болит в левом боку, советуем обратить внимание на желудок и поджелудочную железу, именно они чаще всего становятся виновниками дискомфорта в левом подреберье, полная статья по адресу
Если вы беременны и у вас болит спина, рекомендуем ознакомиться с причинно следственной связью этих болей, далее…
Заболевание, при котором уплотняются стенки сосудов, просвет артерии сужается и появляются атеросклеротические бляшки.
Больные ощущают сильную сжимающую боль в икроножных мышцах , усиливающуюся при ходьбе. Типичный симптом атеросклероза — постоянно мерзнущие ноги.
При невралгии периодические приступы длятся от нескольких секунд до нескольких минут, а боль локализуется в зоне прохождения нервного волокна. Причем в период между приступами боли в ногах отсутствуют.
Возникает, как правило, вследствие продолжительной и большой физической нагрузки на мышцы, которая сопровождается микротравмами сухожилий. Способствует развитию воспаления также охлаждение, общее переутомление, хронические болезни и пр.
Боль в мышцах ног можно уменьшить, выяснив причину ее возникновения. Для этого необходимо посетить терапевта, провести обследование и выявить диагноз.
Так, при проблемах с сосудами следует придерживаться диеты, регулярно заниматься специальной физкультурой, не набирать излишний вес.
Если причина болей — проблемы с суставами или позвоночником, уменьшить болевой синдром поможет регулярный массаж. Эффективным противовоспалительным средством является обычный лед.
Под действием холода кровеносные сосуды сужаются, а боль притупляется, в результате снимаются и спазмы в мышцах.
В первую очередь рекомендуется посетить терапевта, травматолога либо ревматолога; женщинам также не лишней будет консультация флеболога. Если боль в ногах связана с проблемами сосудистого характера, вам поможет ангиохирург.
Неожиданная боль в мышцах ног является распространенным явлением среди людей, занятых физической работой, но и постоянно просиживающих на своём рабочем месте. Беспокоить ноги могут в самом разном возрасте, начиная с юношества, заканчивая глубокой старостью. Наиболее ярко выраженным синдромом проблем с мышцами ног является их боль. В зависимости от причины беспокойства, мышечные боли в ногах имеют свой типичный характер. Правильно определив по симптоматике возможные беспокойства в мышцах нижних конечностей, можно назначить оптимальное лечение и последующий курс реабилитации.
Почему болят мышцы ног? Этому есть свои причины, которые можно разделить на две группы: временные и патологические.
«Ныть» ноги могут не только по причине какой-либо патологии, но и по вполне распространённым «житейским».
Наиболее популярная причина болей — затяжное сидение в одной позе. В этот момент кровоток в мышцах ног нарушается ввиду некоторого передавливания кровеносных артерий, отвечающих за полноценное обеспечение мышц нижних конечностей требуемым объёмом крови. Вставая с насиженного места, человек чувствует первоначальное онемение, а затем бурное покалывание в затекших мышцах. Данная боль носит неприятный характер, и проходит, как только нормализуется кровоток в мышцах.
Боль в мышцах ног может быть спровоцирована физическим перенапряжением. Подобные случаи распространены среди спортсменов, работающих на пределе сил, рабочих, занятых погрузочными/разгрузочными работами. Боли обусловлены выработкой огромной концентрации молочной кислоты, которая не успевает растворяться. В данном случае болят икроножные мышцы, квадрицепсы, задние поверхности бедер.
Посмотрите видео про боль в мышцах после тренировки
Кроме того, ноги могут болеть от неправильно подобранной обуви.
Данная проблема возникает в основном у женщин, предпочитающих носить туфли на каблуках. При этом, чем выше каблук, тем быстрее наступают боли. Болевые ощущения концентрируются, как в области стоп, колен, так и икроножных мышцах.
Обозначенные проблемы являются временными, стоит только изменить стиль жизни, тип обуви и т. д. С другой стороны, есть ряд патологических причин, почему болят мышцы ног.
Мышечная боль в ногах может быть спровоцирована развитием определённых патологий. Вовремя обратив внимание на болевой синдром в ногах, можно определить развитие той или иной болезни.
Описание болезни
Данный недуг поражает мягкие ткани. Болезнь в основном присуща женскому полу.
Локализация болей Касаясь места с болевым ощущением, можно отметить все основные мышечные группы (икры, квадрицепс и т. д.).
Характер болей Болевые ощущения начинают проявляться с пробуждением. Характер болевых ощущений «тупой», блуждающий.
Какой врач лечит В случае, если беспокоят ноги, ввиду указанного недуга, следует обратиться к одному из двух специалистов: невролог, ревматолог.
Диагностика болезни Только непосредственный мануальный осмотр высококвалифицированным специалистом может выявить присутствие данной проблемы.
Методы лечения Использование трициклических антидепрессантов сможет снять напряженное психологическое состояние, а значит благотворно повлиять на физический тонус мышц ног. «Амитриптилин», «Венлафаксин», «Дулоксетин» – это наиболее действенные препараты при недуге.
В качестве дополнительного терапевтического воздействия разработаны комплексы лечебных упражнений.
Описание проблемы
Судорожное состояние присуще мышцам нижних конечностей. Данная проблема возникает по причине снижения в организме концентрации таких микроэлементов, как калий, магний, кальций. Кроме того, судороги возможны при физических перенапряжениях, когда наступает обезвоживание организма.
Локализация болевых ощущений Наиболее уязвимыми местами при судорогах являются икроножные мышцы.
В моменты приступа человек не может двигаться, полностью переключаясь на боль в мышцах бедра или голени.
Характер болей Резкая скованность перемежается с «ноющей» болью, которая имеет нарастающий эффект, если не принять меры медицинской помощи.
К какому врачу обращаться Оказать помощь в устранении проблемы способен терапевт. Из узкоспециализированных специалистов авторитетным выступает хирург.
Диагностирование Определяются судороги по внешним признакам. Мышца начинает самопроизвольно и конвульсивно сокращаться.
Лечение Действенным подходом в устранении судорог является прием витаминных комплексов, включающих «B1», «B6», «E».
В рацион питания целесообразно включать потребление рыбы, хлебобулочных изделий из муки грубого помола, бобов, фасоли, гороха, молока.
Параллельно с приемом витаминных комплексов необходимо периодически выполнять специализированные упражнения, снижающих риск возобновления судорог.
Миозит возникает в мягких тканях, провоцируя характерный болевой синдром. Источниками заболевания может быть осложнение после гриппа, физические упражнения, нехарактерные для ног.
Локализация боли
При миозите ощущается боль в мышцах ног ниже колена.
Характер боли Болевое ощущение характеризуется «тупой» болью с нарастающим эффектом. Это обусловлено ответной реакцией икроножных мышц, которые самопроизвольно сокращаются, как бы противодействуя возникшей боли в мягких тканях. В такие моменты сделать хоть один шаг – настоящая проблема. Если не принять меры, ступня получает такой же болевой эффект.
К какому специалисту обратиться Первым специалистом, который примет пациента в поликлинике, является терапевт. После осмотра доктор перенаправит к хирургу для более эффективного лечения в случае серьезности возникшей проблемы.
Методы диагностирования Для 100-процентного точного определения миозита необходимо пройти два вида диагностики:
— лабораторные исследования (забор крови);
— инструментальный (флюорографический снимок, электромиографическое сканирование).
Лечение Что делать, если поставлен диагноз присутствия миозита? Прописываются медикаменты нестероидной группы:
Кроме того, эффективно снимают боль согревающие крема «Финалгон», «Никофлекс», «Апизартрон». При неожиданных болях можно использовать «Меновазин».
Для быстрейшего выздоровления прописывается курс физиолечения, комплекс лечебных упражнений.
В холодное межсезонье целесообразно держать ноги в тепле. Выходя на улицу, одевать дополнительные теплые носки. Именно холод провоцирует проявление миозита.
Описание болезни
Чрезмерный вес тела является еще одним источником болей в ногах. Излишняя жировая прослойка обусловлена постоянным перееданием, отсутствием культуры и правильного рациона питания.
Локализация болевого синдрома При ходьбе, ноги испытывают наибольшую нагрузку. При этом возникают не только боли в мышцах ног. Коленный сустав испытывает колоссальные нагрузки от массы тела, что и приводит к тяжелым последствиям, выражаемым в сильнейших болях в бицепсах бедер, полусухожильных мышцах. Синдромом затрагиваются обширные области мускулатуры, а также бедренный сустав.
Характер болей Болезненные ощущения имеют внутренний «ноющий» характер, так как мышечные волокна имеют микроповреждения. Чем больше человек находится на ногах, тем степень усиления болей становится выше.
Лечащий специалист при ожирении Единственным специалистом, который поможет со снятием лишнего веса, а значит устранить болевой синдром – диетолог.
Диагностика Проблема излишней массы и ее пагубного воздействия на мягкие ткани и кости нижних конечностей определяется визуально.
Для более предметного изучения состояния суставов назначается флюорография.
Какое лечение эффективно Требуется придерживаться строгого рациона питания. Исключается мучная продукция. Следует больше «налегать» на белковую пищу, которая будет вытеснять жировую прослойку из тела, укрепляя мускулатуру.
Обязательно следует давать физические нагрузки, которые можно начинать с легких прогулок, затем переходить на кратковременную пробежку. После чего, по достижении некоторого сброса веса, можно приступать к комплексу физических упражнений с отягощениями.
Описание болезни
Проблема сопровождается гнойными образованиями в костных тканях ног, перетекающих на мышцы.
Источником остеомиелита может быть открытый перелом, который некогда перенесла нижняя конечность, а также занесения в организм паразитирующих микроорганизмов.
Локализация болевого синдрома
Обширные области бедер и икр. Усиление боли возникает при ходьбе.
Характер болей За первые 48 часов наблюдаются рези в мягких тканях. Пациенты, имеющие низкий болевой порог, с большим трудом переносят данный симптом. Из-за этого прослеживается скованность в амплитуде движений. Помимо этого, наблюдается головная боль. Нередко возникает рвотный рефлекс.
Лечащий врач Определить и вылечить остеомиелит поможет один из двух специалистов: хирург либо травматолог.
Диагностирующие мероприятия Для точности установления остеомиелита используются следующие исследования:
Лечебный курс
При возникновении гнойных свищей, а также значительной дисфункцией конечностей, без хирургического вмешательства не обойтись.
В остальных случаях, когда остеомиелит не получил серьезного развития, следует пропить курс специализированных антибиотиков («Гентамицин», «Цефтриаксон»).
Помимо этого, необходимо принимать препараты, укрепляющие иммунную систему («Полиоксидоний»).
Защемление нервных окончаний провоцирует развитие невралгии, которая оказывает негативное влияние на ноги.
Локализация болей При невралгии мышечная боль в ногах концентрируется в области квадрицепсов.
Характер болей Пронзительные боли, которые могут проявляться при неосторожных и резких движениях. Синдром проходящий, который длится от 10 секунд до 15 минут, в зависимости от степени развития невралгии.
Лечащий специалист При указанных симптомах можно не терять время в очереди к терапевту, а сразу отправляться к невропатологу.
Диагностика
В качестве диагностических мероприятий используются следующие варианты:
- сдача анализов крови, мочи;
- внешний мануальный осмотр;
- магнитно-резонансная томография.
Способы лечения
Используются анальгетики и обезболивающие препараты («Кетанов», «Диклофенак»). Курс лечения указанными лекарствами определяется лечащим врачом.
Для улучшения состояния показано физиолечение.
Не исключается расслабляющий массаж, уменьшающий самопроизвольное сокращение мышц.
Для болезни характерно выпирание дискового ядра, находящегося между дисками. Чем больше выступает ядро, тем выше трение о диски, что приводит к раздражению нервных окончаний.
Локализация болей Кроме поясничного отдела, боль распространяется на бедра. Чем тяжелее степень развития недуга, тем болевой синдром ниже, т. е. начинают болеть икры.
Характер болей При приступах межпозвоночной грыжи, чувствуется тянущее состояние в бедрах. Возможно, онемение части либо всей ноги. В такие моменты пациент не может сделать и шага.
Какой врач поможет По выше указанной симптоматике можно смело отправляться к невропатологу, минуя терапевта. Только данный специалист окажет квалифицированную помощь при межпозвоночной грыже.
Диагностические мероприятия Наиболее эффективный способ установить тяжесть межпозвоночной грыжи – прохождение МРТ.
Исследование покажет точную локализацию проблемы, а также даст точные размеры воспаления.
Лечение Снятие болезненных приступов осуществляется посредством уколов «Диклофенака». Для непосредственного лечения необходимо принимать следующие препараты:
Улучшить структуру хрящевой ткани можно посредством «Хондроксида», «Алфлутопа».
Кроме того, целесообразен курс мануальной терапии в виде использования специальных приспособлений, призванных растягивать позвонки, ослабляя их трение на грыжу.
Недугу присуще образование многочисленных атеросклеротических бляшек в полости артерий.
Место болевых ощущений При данной болезни мышцы на ногах болят в области икроножных мышц.
Характер боли При ходьбе в мышце голени ощущается сдавливающий эффект. Из сопутствующей симптоматики отмечаются холодные стопы, обусловленное ухудшением их кровоснабжения.
К какому врачу пойти Выявить наличие атеросклероза артерий поможет хирург. После соответствующих исследований и осмотра, специалист даст оптимальный курс необходимых медпрепаратов.
Диагностирование Есть несколько методик определения степени развития атеросклероза артерий, в частности:
- снятие липидограммы;
- ультразвуковое исследование;
- капилляроскопия;
- магнитно-резонансная томография.
Способы исцеления
Комбинация из курса приема специальных медикаментов и применения специализированной диеты дает необходимый позитивный эффект. Из препаратов следует пропить курс из статинов («Симвастатин», «Аторвастатин»).
Диета должна предполагать исключение жирной пищи, булочек и других производных теста. Полезно потребление рыбы, овощей, соков, зеленого чая.
Недуг выражается в поражениях вен. При этом болезнь характеризуется застойностью крови в нижних конечностях.
Где группируется боль? Болезненные ощущения наблюдаются в икрах. Усиление болевого синдрома происходит во время длительного стояния или ходьбы.
Характер болевых ощущений В икрах и стопах ног больной чувствует определенную пульсацию.
Возникает видимая отечность стоп.
Лечащий врач При данной болезни терапевт перенаправляет пациента к хирургу либо врачу-флебологу. Специалисты проводят специализированный осмотр и исследования.
Диагностические мероприятия Производится первичный анализ крови на установление воспалительных реакций. Кроме того, производится аппаратное исследование:
- ультразвуковая диагностика;
- флебография;
- МРТ.
Лечебный процесс
Излечение заключается в приеме нестероидных медпрепаратов, противодействующих воспалительному процессу («Ибупрофен», «Аспирин»). Для быстрого снятия болевого ощущения, если болят ноги, актуальны мази («Диклофенак», «Вольтарен»). Исключительно помагает использование тромболитических медпрепаратов, сокращающих выздоровление.
Показано ношение специализированного белья в виде чулок, бинтовых повязок с легким утягиванием.
Наиболее яркий пример недомогания сосудов, отдающихся своей симптоматикой на нижние конечности. Явная примета данной болезни – периодически появляющаяся хромота по причине расширения поверхностных вен.
Локализация болей Боли проявляются в очагах пораженных вен – внутренняя часть бедер, икры и стопы.
Болевые ощущения Больной периодически чувствует некоторое распирание икр с ноющим эффектом. Появляется тяжесть в ногах, быстрая утомляемость. В вечернее время, после трудового дня, больной может наблюдать отечность стоп.
Какой специалист поможет На лечении эндартериита специализируется хирург. Врач профессионально проведет осмотр, назначит оптимальный курс лечения соответствующими препаратами.
Диагностирующие мероприятия Хирург может назначить следующие варианты диагностирования:
- инфракрасная томография;
- осциллография артериальная;
- эхография;
- ангиография.
Лечение
Курс лечения заключается в комбинаторности применения медпрепаратов и физиовоздействия. Из медикаментов эффективны препараты, способствующие разжижению крови, снимающие судороги. Будут полезны витаминные добавки с содержанием аскорбиновой и никотиновой кислоты.
Параллельно проводятся процедуры на основе термальных ванн, электротерапии, массажа.
Недуг объясняется неправильной постановкой стопы, при которой происходит формирование характерной походки. Именно данный дефект стоп является причиной мышечных болей в ногах.
Где ощущается боль При плоскостопии человек чувствует болевое воздействие в области икроножных мышц. Болезненность усиливается при длительном хождении.
Как ощущается боль Возникают тянущие боли в области стоп и икр. К концу дня можно заметить отечность стоп, а также ноющую ломота в коленных суставах.
Какой врач поможет Специализированным врачом при плоскостопии является ортопед.
Специалист даст необходимый курс лечения.
Диагностирование Для определения плоскостопия, достаточно визуального осмотра ортопедом, чтобы определить степень развития недуга стоп.
Лечебный процесс Выправить ситуацию с искривлением стоп сложно, но возможно. Для этого назначается комплекс лечебной гимнастики.
Носить обувь следует на низком каблуке. Обувь должна быть оснащена специальными стельками.
Актуально проведение специализированного массажа стоп.
При сильнейших судорогах справиться с проблемой довольно сложно, поэтому помощь врача необходима незамедлительно.
В противном случае, мощные сокращения мышц могут пагубно сказаться на связках и мягких тканях.
Простой вариант снизить болевой синдром – нанести компресс из «Меновазина». Компресс успокаивает боль. В дальнейшем следует принять болеутоляющие средства в виде «Анальгина», «Кетанова», «Пенталгина».
В некоторых случаях, следует нанести бинтовую утягивающую повязку.
Болевые ощущения могут явить не только банальную усталость ног, но и стать основным признаком при различных патологиях. В связи с этим, следует более чутко относиться к болям в ногах.
Как забыть о болях в суставах и позвоночнике?
- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются… >>
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Болевые ощущения в мышечном аппарате нижних конечностей могут быть вызваны большим количеством заболеваний. Их можно разделить на следующие группы:
1.Патологии позвоночника и нервов:
- радикулит и ишиас;
- невралгии и невриты.
2.Заболевания костей, суставов и связок:
- подагра;
- артриты и артрозы;
- бурсит;
- тендинит;
- фасциит;
- остеомиелит;
- плоскостопие;
- миоэнтезит и паратенонит;
- переломы костей ног;
- доброкачественные и злокачественные опухоли костей.
3.Патологии сосудов нижних конечностей:
- варикозное расширение вен;
- тромбофлебит;
- атеросклероз артерий;
- эндартериит;
- лимфостаз.
4.Поражения непосредственно мышц:
- разрывы мышц и связок;
- миозит;
- физическое напряжение и переутомление;
- судороги;
- фибромиалгия.
5. Нарушения обмена веществ и патологии клетчатки:
- патологии водно-солевого баланса;
- целлюлит;
- панникулит;
- тучность.

Ведущий симптом радикулита – боль по ходу пораженных нервов, изменения чувствительности, а иногда и двигательные нарушения. При возникновении пояснично-крестцового радикулита поражается седалищный нерв, который иннервирует всю нижнюю конечность. Такое заболевание также носит название ишиас. При данной патологии болевые ощущения наблюдаются в пояснично-крестцовой области и ягодицах, а также отдают в мышцы бедра, голени и стопы, усиливаясь при движениях. Характерный симптом – сгибание и поджимание ноги в постели, что приводит к некоторому уменьшению боли. Нередко болевой синдром сопровождается ощущением похолодания конечности, «ползания мурашек» и онемения кожи.
Развивается ишиас чаще всего при остеохондрозе поясничного отдела позвоночного столба. Сам позвоночник при этой патологии может и не доставлять неприятных ощущений – признаком поражения будет только боль ходу седалищного нерва, распространяющаяся в ногу.
Для этого заболевания также характерны следующие симптомы:
- боли в ягодице, которые распространяются от поясницы до стопы;
- нарастание болевых ощущений при чихании, кашле или длительном сидении;
- жжение или онемение в ноге;
- слабость, «ватность», усталость и тяжесть в нижних конечностях.
Подагра – это патология, которая связана с нарушением обмена пуринов. Характеризуется увеличением содержания мочевой кислоты в крови, и накоплением ее солей (уратов) в тканях суставов.
Типичный подагрический приступ начинается с появления боли в суставе большого пальца на ноге. С прогрессированием заболевания патологический процесс распространяется на все большее количество суставов – возникает полиартрит. Чаще всего при подагре страдают суставы именно нижних конечностей: коленные и голеностопные, суставы стопы и пальцев ног.
Большинство приступов подагры начинается в ночное время. Протекает такой приступ с быстрым нарастанием температуры кожных покровов вокруг сустава, и их покраснением. Резко увеличивается его болезненность и отечность. Мучительные, жгучие боли распространяются на мышцы ноги. Воспаление захватывает и мягкие ткани, проявляясь клинической картиной флебита или целлюлита. В тяжелых случаях приступ вызывает повышение общей температуры тела. Средняя продолжительность подагрической атаки составляет несколько дней, а иногда и несколько недель. После исчезновения симптомов сустав постепенно возвращается к своей нормальной форме.
Обострения подагры происходят от двух до шести раз за год, а факторами, которые провоцируют начало приступа, служат:
- употребление алкогольных напитков;
- большое количество мясных или жирных блюд в рационе;
- злоупотребление какао, кофе или крепким чаем;
- банные процедуры.
Характерный симптом подагры – тофусы, которые представляют собой очаги патологических уплотнений в подкожной клетчатке. Типичная локализация тофусов – над пораженными суставами, на ушных раковинах, на разгибательных поверхностях голеней и бедер, на ахилловых сухожилиях или на лбу.
Артрит
Артрит – это хроническое или острое воспаление в суставе и окружающих его тканях, в том числе и мышцах. Эта патология служит одним из проявлений системных заболеваний соединительной ткани:
- ревматизм;
- системная красная волчанка;
- псориаз;
- нарушение обмена веществ;
- аутоиммунные патологии.
Если болевые ощущения в суставах и мышцах ног вызваны артритом, то чаще всего у таких пациентов воспаление распространяется и на другие суставы. Изолированные поражения встречаются довольно редко. Кроме того, для артритов коленных и голеностопных суставов характерны симметричные болевые ощущения в обеих ногах.
Артритная боль в воспаленном суставе и мышцах чаще имеет весьма выраженную интенсивность. Возникать она может не только при движении, но и в покое. Кроме того, для артритов характерно появление сильных отеков и припухлостей. Кожные покровы над воспаленной областью приобретают красный или багровый цвет, увеличивается их местная температура.
Помимо боли в мышцах и суставах, симптомами артрита являются:
- ограничение движения в конечностях;
- изменение форм суставов;
- неестественный хруст в суставе при нагрузке.
Ревматоидный артрит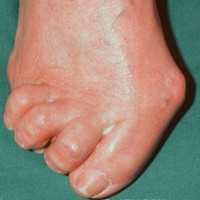
- постоянная спонтанная боль в суставах и мышцах, которая усиливается при активных движениях;
- отеки и тяжесть в ногах;
- местное увеличение температуры кожи и появление припухлости вокруг пораженных суставов;
- деформация суставов и утеря их двигательных функций;
- появление на коже ревматических узелков и явлений васкулита.
Ноющая боль в мышцах ног при артрозах
Остеоартрозом называется дегенеративно-дистрофическое поражение сустава, которое развивается в результате патологий хрящевых тканей на суставных поверхностях. Сначала боль возникает периодически, только после физических нагрузок, и быстро исчезает в покое. Но по мере развития заболевания интенсивность боли нарастает, она захватывает мышечные ткани, не исчезает после отдыха и может появляться в ночное время.
Основные признаки остеоартроза:
- «механический» характер боли;
- утренняя скованность;
- ограничение свободы движений в конечности;
- болезненные уплотнения и точки по краю суставной щели, и на окружающих мышцах;
- хруст в суставе.
Воспаление суставных и околосуставных сумок коленных суставов со скоплением в их полостях жидкости (экссудата) называется бурситом. Данная патология проявляется отеком, болевыми ощущениями, жаром и покраснением в районе колена. Отек может распространяться вниз по мышцам ноги, и вызывать боль и тяжесть в них. При бурсите болевые ощущения особенно выражены в положении «на коленях» и при ходьбе.
Основное проявление бурсита – подвижная округлая припухлость размером до куриного яйца в области пораженного сустава, имеющая мягкую консистенцию. Такая припухлость болезненна при ощупывании, и хорошо заметна при разгибании ноги в колене.
Кроме того, повышается температура кожных покровов в области воспаления, и они приобретают багровый оттенок. Бурсит коленного сустава нарушает и ограничивает двигательные функции нижней конечности. При длительном течении бурсит переходит в хроническую форму, чаще всего затрагивая мышцы голени. К воспалению в таких случаях присоединяется накопление отложений кальция, что со временем провоцирует постоянные болевые ощущения и затруднения движения.
К воспалительному процессу может присоединиться патологическая микрофлора. Развивается гнойный бурсит, а все симптомы обретают более выраженную интенсивность:
- сильные мышечные боли в ногах;
- быстрое повышение температура тела;
- признаки интоксикации организма;
- слабость;
- головная боль;
- тошнота и т.д.
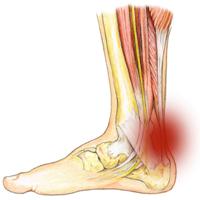
Основные признаки воспаления сухожилий – это:
- боли в мышцах ног при активных движениях, которые требуют участия пораженного сухожилия;
- относительная безболезненность при аналогичных пассивных движениях;
- боль при ощупывании по ходу мышц и воспаленных сухожилий;
- увеличение температуры и покраснение кожных покровов над зоной воспаления;
- крепитация (похрустывание) при движениях.
Диффузным фасциитом называется воспалительный процесс, затрагивающий соединительнотканные оболочки мышц нижних конечностей. Он вызывает ограничения подвижности в ногах, возникновение тянущей боли и снижение силы сокращений в суставах.
Кроме того, данная патология проявляется видоизменениями кожных поверхностей пораженного бедра и голени. Кожа становится более грубой, теряет эластичность и приобретает внешний вид «апельсиновой корки». Часто под такой видоизмененной кожей можно прощупать небольшие очаги уплотнений.
Остеомиелитом называется гнойно-некротический процесс, развивающийся в костях, костном мозге и окружающих мышечных тканях. Причина данного заболевания – попадание в организм микроорганизмов, продуцирующих гной. Зачастую остеомиелит возникает, как осложнение различных костных патологий, например, открытых переломов.
Острый остеомиелит встречается преимущественно у детей. Он начинается с резкого подъема температуры тела до 39-40 o С. Состояние пациента резко ухудшается, что обусловлено обширной интоксикацией организма. Характерны также следующие симптомы:
- резкие боли в мышцах;
- головная боль;
- ознобы;
- иногда потери сознания и бред;
- неоднократная рвота;
- возможна желтуха.
В первые двое суток заболевания появляются сильные боли в бедре или голени, пораженная нижняя конечность приобретает вынужденное положение, развиваются болевые контрактуры. Активные движения в ноге невозможны, а пассивные – сильно ограничены. Быстро нарастает отек в мышцах и мягких тканях. Кожа над очагом поражения приобретает красный цвет, напряжена, нередко появляется выраженный венозный рисунок и увеличение местной температуры.
При переходе патологии в хронический остеомиелит самочувствие пациента несколько улучшается, боль в мышцах ног снижается, и приобретает ноющий характер. Исчезают признаки интоксикации организма, температура тела приходит в норму. В области очага поражения начинают образовываться свищи со скудным гнойным отделяемым. Несколько таких свищей могут формировать сеть каналов, которые открываются на значительном расстоянии от патологического очага. В дальнейшем развивается стойкая неподвижность суставов, укорочение пораженной конечности и искривление костей.
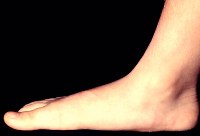
Плоскостопие проявляется ощущением «свинцовой» тяжести, боли в мышцах ног и быстрой утомляемостью при ходьбе. Также при данной патологии сильно страдают коленные суставы, так как именно на них приходится большая часть нагрузки. Кроме того, увеличиваются нагрузки на позвоночник, поскольку удары и толчки при движении организму нужно как-то компенсировать.
Основные симптомы плоскостопия – это:
- стоптанность и изношенность обуви с внутренней стороны;
- очень быстрая утомляемость и появление боли в мышцах ног при ходьбе и длительном нахождении в вертикальном положении;
- тяжесть в ногах, их судороги и отёки к концу дня;
- отечность лодыжек;
- увеличение размера стопы в ширину.
Миоэнтезит – это воспаление в месте перехода мышцы в сухожилие, паратенонит – поражение клетчатки вокруг сухожилия, инсерцит – воспалительный процесс в месте прикрепления связки к кости. Все эти патологии часто сочетаются друг с другом, и проявляются болью в мышцах ног и припухлостью в соответствующей области. При хроническом течении этих заболеваний, и продолжающихся нагрузках, могут возникать надрывы мышц, а иногда — их полные отрывы от мест прикрепления.
Переломы костей ног практически всегда сопровождаются повреждениями мышечной ткани острыми костными отломками. В зависимости от выраженности перелома (открытый или закрытый, со смещением или без него) боль в мышцах ноги будет иметь различную интенсивность. Признаки перелома нижних конечностей делят на две группы:
1.Вероятные:
- болевые ощущения, усиливающиеся при любых движениях;
- отек и наличие припухлости в травмированной области;
- ограничение движений в ноге;
- возникновение подкожных кровоизлияний.
2.Достоверные:
- неестественное положение конечности;
- патологическая подвижность ноги в тех местах, где нет суставов;
- похрустывание трущихся костных отломков;
- визуально определяемые отломки при открытых переломах (в этих случаях присоединяется кровотечение и травматический шок).
Кроме того, травмы ног практически всегда связаны с ударами или иными интенсивными физическими воздействиями. Поэтому боль в мышцах ноги, даже без переломов костей, может быть обусловлена ушибом или размозжением мягких тканей.
Первые проявления, по которым можно заподозрить наличие в организме злокачественного патологического процесса – это беспричинная слабость, спонтанное увеличение температуры тела, быстрая утомляемость, потеря аппетита и веса. Их объединяют в так называемый синдром «малых признаков». В случае локализации опухолей в костях и суставах нижних конечностей, одним из частых симптомов является боль в мышцах.
Поначалу болевой синдром выражен несильно, и иногда пропадает самостоятельно. При прогрессировании патологии боль становится упорной, постоянной, усиливающейся с течением времени. Хоть опухоль и расположена в кости или надкостнице – увеличение ее размеров сдавливает окружающие мышцы, нервы и сосуды, вызывая ноющие боли. Их характерный признак – практически полное отсутствие эффекта при приеме обезболивающих препаратов. Боли часто меняют свою интенсивность, но сохраняется тенденция – чем быстрее растет опухоль, тем они сильнее.
Иногда первым признаком опухоли в суставе или кости могут быть переломы, которые никак не связаны с травмой или другим повреждением. Они возникают самопроизвольно, при резких движениях, поднятии тяжестей, а иногда и в покое. Такие переломы вызваны нестабильностью костных структур, так как в процессе увеличения опухоли кость теряет свою естественную прочность.
Для данного заболевания характерны уплотнения сосудистой стенки, проявляющиеся ощущением сжимающей боли, чаще в икроножных мышцах. Болевые ощущения усиливаются при ходьбе. Кроме этого, характерным признаком атеросклероза нижних конечностей является ощущение холодных стоп, появление которого не зависит от времени года.
Причиной возникновения варикозной болезни является расширение подкожных вен в нижних конечностях, из-за которого данное заболевание и получило свое название. Начальный этап патологии проявляется немногочисленными, и довольно неспецифичными симптомами. Пациенты жалуются на:
- невыраженную болезненность, чувство тяжести и быструю утомляемость ног;
- ощущение распирания и появление судорог в икроножных мышцах по ночам;
- онемение, «гудение» и отечность ног в конце дня;
- ощущение жжения и «бегающих мурашек» в ступнях и голенях;
- непостоянные отеки по ходу вен в нижних конечностях;
- образование звездочек и сосудистых паутинок на коже ног.
Все перечисленные симптомы отличаются выраженной индивидуальной изменчивостью у каждого пациента, и носят в медицине название синдром беспокойных ног.
Варикозное расширение вен развивается довольно медленно – в течение лет, а иногда и десятилетий. Ее прогрессу способствуют:
- длительные статические нагрузки на нижние конечности при нахождении в вертикальном положении;
- малоподвижный образ жизни;
- избыточная масса тела;
- длительное нахождение в положении сидя (например, при частых долгих поездках или перелетах);
- использование гормональных контрацептивов или заместительной гормональной терапии;
- беременность.
Данные причины приводят к замедлению тока крови в венах нижних конечностей. Объем крови, которая задерживается в венах — возрастает, что приводит к возникновению давящей, распирающей боли в мышцах ног.
Необходимо помнить, что наиболее известные симптомы варикозного расширения вен в виде выпячивания венозных узлов и сосудистых звездочек не являются первыми признаками заболевания. Начало патологии в большинстве случаев не проявляется видимыми кожными изменениями. Первые симптомы – это чаще всего боль, тяжесть, напряженность, усталость и отеки в мышцах ног. При возникновении таких жалоб лучше всего сразу обратиться к специалисту-флебологу.
Развернутая клиническая картина варикозного расширения вен нижних конечностей включает:
- набухшие, узловатые, выступающие над поверхностью кожи и просвечивающие через нее расширенные вены;
- интенсивная боль в мышцах ног;
- воспаление кожи над областью вен;
- тромбофлебит;
- появление плохо заживающих язв и кровотечений.
1. Боли в мышцах пульсирующего характера, которые часто переходят в ощущение сильного жжения под кожей. При тромбофлебите болевой синдром имеет постоянный характер? и нередко сочетается с тяжестью и отечностью в икроножных мышцах.
2. В поверхностных венах ног при развитии тромбофлебита определяются болезненные уплотнения с покраснениями кожных покровов по ходу венозных сосудов.
3. Тромбофлебит глубоких вен нижних конечностей проявляется их выраженным отеком, который обусловлен резкими нарушениями венозного оттока.
Часто тромбофлебит приобретает хроническое течение с периодическим возникновением обострений. Наиболее грозным осложнением данного заболевания является риск отрыва тромба от внутренних стенок венозного сосуда. Этот сгусток свернувшейся крови может перемещаться по кровеносному руслу организма, и стать причиной закупорки жизненно важных сосудов. Самой частой причиной тромбоэмболии легочных артерий, развития инфаркта миокарда или острой сосудистой патологии головного мозга служит именно оторвавшийся кровяной сгусток при тромбофлебите нижних конечностей.
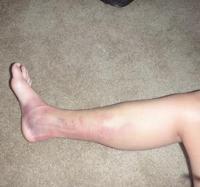
Миозит может развиваться в виде осложнения различных заболеваний, к примеру, гриппа. Также частой причиной миозита бывает травма или излишнее напряжение мышц вследствие непривычных физических нагрузок.
Боль при миозите имеет чрезвычайно выраженный характер. Она может усиливаться не только при движении конечности, но даже ночью, в покое, или при изменениях погоды. Нередко в мышцах можно прощупать плотные тяжи или узелки.
Кроме этого, над областью воспаления наблюдается покраснение кожных покровов. При развитии заболевания начинает увеличиваться мышечная слабость, что в результате может приводить к развитию полной или частичной атрофии скелетных мышц нижних конечностей.
При открытых травмах и попадании в рану инфекции может развиваться гнойный миозит. Он проявляется:
- повышением температуры тела;
- постепенным усилением мышечной боли;
- ознобом;
- опуханием, напряжением и уплотнением мышцы.
При паразитарном поражении мышечной ткани (трихинеллами или цистицерками) наблюдается лихорадка, выраженные боли в мышцах ног, а также боли в грудной клетке, языке и жевательных мышцах.
Причиной возникновения такой боли являются продолжительные или повторяющиеся нагрузки на мускулатуру нижних конечностей. Локализация боли будет зависеть от того, какая именно группа мышц страдает больше всего.
Если, в силу характера своей деятельности или иных обстоятельств, человек вынужден долгое время проводить в положении стоя, то происходит застой крови в нижних конечностях. Мышечные ткани ног начинают испытывать кислородное голодание, из них перестают выводиться шлаки, токсины и продукты распада, в частности, молочная кислота. Результатом этого и является боль в мышцах ноги. Она носит ноющий, тупой или колющий характер, сопровождается ощущением тяжести в ногах, а иногда и судорогами.
Сгибание и разгибание в суставах нижней конечности связано, соответственно, с растягиваниями и сокращениями ее мускулатуры. Если такие движения в суставах выполняются внезапно, слишком резко, и с прикладыванием чрезмерных усилий, то результатом может быть разрыв мышечной ткани. Обычно такое повреждение локализуется на небольшом участке мышцы, в районе ее соединения с сухожилием. Но в некоторых ситуациях могут возникать и достаточно большие разрывы, иногда даже сопровождаемые полным отделением мышцы от сухожилия. Как правило, такие повреждения возникают при резких сгибаниях конечности в направлении, противоположном действующей силе. Примером может служить момент резкого старта или, наоборот, внезапной остановки во время бега.
Разрыв мышц всегда сопровождается внезапной сильной болью в нижней конечности. Пациенты описывают это ощущение, как прямой удар по ноге. Болевой синдром может на некоторое время затихать, но потом всегда возвращается, боль становится постоянной и усиливается по мере нарастания гематомы и развития мышечного спазма.
При ощупывании травмированной конечности отмечаются местные болевые ощущения. Иногда на ощупь можно определить набухание, вызванное обширным кровоизлиянием. При возникновении полного разрыва (то есть отрыва мышцы в районе ее прикрепления к сухожилию) получается даже нащупать промежуток, который возникает между связкой и мышцей. Такие травмы всегда сопровождаются сильным отеком в области поврежденной мышцы, и резким снижением объема движений.

Наиболее серьезное осложнение, которое возникает при данном состоянии – развитие необратимого повреждения мышечных тканей и нервных волокон. В этом случае наблюдается разрушение мышц, и их полная или частичная функциональная несостоятельность, что приводит к невозможности нормально передвигаться.
К боли в мышцах нижних конечностей может приводить уменьшение количества содержания в крови некоторых солей. Подобное состояние встречается при обезвоживании организма, которое вызвано длительными поносами, обильной рвотой или приемом мочегонных средств.
Основными симптомами нарушения водно-солевого баланса служат непреходящее чувство жажды и возникновение распространенных отеков. Также возможно снижение артериального кровяного давления, появление сердцебиений и нарушений сердечного ритма.
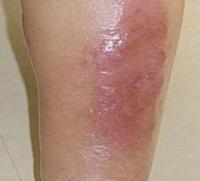
Панникулит – повторяющееся воспаление подкожной ткани, имеющее узловой характер. При данном заболевании в жировой клетчатке формируются округлые болезненные узлы, которые быстро увеличивают свой размер до 3-5 см, сдавливая мышцы и провоцируя возникновение болевого синдрома в них. Кожа над такими узлами — красная и отечная. Эти высыпания всегда достаточно обильны, и способны сливаться воедино при тесном расположении.
Панникулитные узлы могут наблюдаться от 1-2 недель до месяцев, а иногда и лет. После их исчезновения остаются небольшие впадины, а также атрофированная и потемневшая кожа. Иногда происходит распад таких узлов с последующим их вскрытием, и выделением маслянистой жидкости. В дальнейшем, на месте вскрывшегося узла образуется медленно заживающее изъязвление.
Помимо болей в мышцах и появления узлов, панникулит проявляется следующими симптомами:
- слабость;
- недомогание;
- потеря аппетита;
- лихорадка;
- тошнота и рвота.
Автор: Пашков М.К. Координатор проекта по контенту.
источник