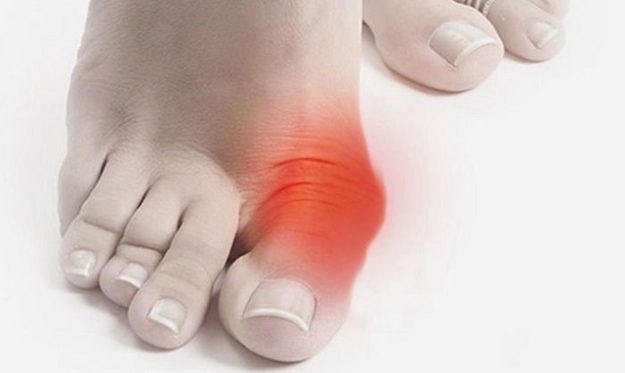
Состояние, когда болит косточка на ноге около большого пальца, доставляет ежедневный дискомфорт во время движения. Причиной боли является плоскостопие, воспаление или дистрофия тканей сустава. Лечится болевой симптом при помощи применения ортопедических изделий, лекарственных препаратов и рецептов народного лечения.
Нарушение биомеханики стопы, следствием чего являются деформационные отклонения в суставе, приводят к тому, что болит косточка на ноге. Болевой синдром тревожит человека во время движения или при легком нажатии, при ревматоидной природе приступ боли носит постоянный характер. Для лечения потребуется ежедневно использовать ортопедические изделия и проводить медикаментозное лечение для устранения боли и воспаления.
Патологическое изменение структуры и строения плюснефалангового сустава большого пальца приводит к разрастанию косточки. Косметологический дефект не является просто эстетическим недостатком. Вальгусное образование может сильно болеть и вызывать неприятные ощущения во время ходьбы и в спокойном состоянии.
Во время передвижения небольшая площадь стопы выдерживает колоссальную нагрузку собственного тела. Сложное анатомическое строение обеспечивает функцию опоры и амортизации. Своды стопы не дают подошве уплощаться, при этом во время ходьбы ступня соприкасается с поверхностью, опираясь всего на три точки.
Под влиянием лишнего веса, врожденных патологий или наследственной предрасположенности к нарушениям скелетного остова стопы, устойчивая конструкция сводов не выдерживает давление и прогибается. Патологические изменения наблюдаются в своде стопы, который проходит по головкам плюсневых костей. При возникновении таких нарушений диагностируется начальное плоскостопие.
Вальгусное изменение начинает появляться при развитии плоскостопия с опущением поперечного свода. Подошва дистального отдела ноги расширяется в переднем отделе. Постоянное давление на суставы, расположенные около большого пальца, приводит к вынужденному отклонению фалангов пальца вовнутрь.
Физиологические изменения способствуют увеличению плюснефалангового сустава, который деформируется за счет дегенеративных изменений в клетках сустава. Развивающиеся патологии приводят к раздражению болевых рецепторов и другим признакам воспалительных реакций.
Если болит косточка около большого пальца, виной этому могут быть активные физические движения или патология, прогрессирующая в пораженном суставе. К основным причинам, симптомом которых является боль, относят следующие патологии.
- Плоскостопие. Опущение сводов стопы критически влияет не только на мелкие суставы стопы, но и усиливает нагрузку на позвоночник, тазобедренный, коленный и голеностопные суставы. Во время длительной прогулки или интенсивного выполнения упражнений, связанных с прыжками или бегом, плюснефаланговый сустав начинает болеть. В норме пальцы ноги не задействованы во время движения. Несвойственное для сустава напряжение приводит к ответу болевых рецепторов на раздражение.
- Остеоартроз. Деструктивные изменения у людей старшего возраста, когда естественные процессы старения изменяют структуру суставных тканей. Выраженная деформация в форме косточки сигнализирует о застарелом процессе, когда хрящевая ткань значительно истончилась, а на костях появились наросты (остеофиты). Трение поверхностей костей, входящих в состав подвижного сочленения приводит к боли.
- Артрит. Воспалительный ответ на раздражение в плюснефаланговом суставе проявляется сильной болью, гиперемией и отечностью. Причиной артрита могут стать инфекции, простудные заболевания, механическое повреждение при травмах. Заболевание прогрессирует при постоянном раздражении и давлении во время ходьбы в обуви.
- Подвывих. Нарушение физиологических особенностей стопы, связанное с уплощением подошвы ноги, приводит к неполному смещению суставных поверхностей костей в суставе большого пальца. Данное состояние, когда функции сустава нарушаются, называется подвывихом. Легкая травматизация вызывает резкую боль и воспалительную реакцию.
- Синовит. Внутренняя оболочка сустава большого пальца воспаляется вследствие дегенеративных изменений или травмирования. Костное разрастание отекает после давления на стенки суставной капсулы скопившегося экссудата. Кожа над косточкой становится красного цвета. Яркость симптоматики зависит от характера выпота, наполняющего больной сустава.
- Подагра. Чрезмерное насыщение организма мочевой кислотой, которая кристаллизуется в мелкий песок и накапливается в плюснефаланговом суставе, является причиной развития подагры. Сбой в биохимических процессах в совокупности с питанием, насыщенного пуриновыми соединениями, запускают процесс развития патологии. При подагре болит косточка непостоянно. Неожиданный приступ резкой боли появляется внезапно ночью. Длительность приступа варьируется от пары часов до нескольких суток.
- Ревматоидный артрит. Один из симптомов ревматизма, который локализуется в суставе большого пальца, вызывает болезненность, которая носит летучий характер. Это означает, что боль может внезапно появиться и пропасть без направленного лечения. Ревматизму подвержены люди с генетическим кодом предрасположенности к аутоиммунным процессам. После перенесенной инфекции, возбудителем которой был гемолитический стрептококк, иммунитет запускает процесс уничтожения здоровых клеток собственного организма. Суставы подвергаются иммунной агрессии одновременно с сердечной мышцей, кожей и легкими.
- Межпальцевая невралгия. Возникновение резкой боли во время ходьбы может быть связано с ущемлением нервного ствола между головками плюсневой кости. Косточка болит при раздражении нервных рецепторов. Характерным признаком при данном виде боли является жгучие покалывания кожи пальца, сопровождающиеся неполной потерей чувствительности. Причиной нервного раздражения является выбор тесной обуви для постоянного ношения, дистрофия липидной ткани в переднем отделе стопы вследствие плоскостопия.
- Спондилоартропатия. Скованность в ноге в утренние часы, сильная боль, выраженная отечность сустава большого пальца, его покраснение – общие симптомы спондилоартропатии.
В комплекс заболеваний входит:
- псориатический артрит, как осложнение при псориазе;
- реактивный артрит аутоиммунной этиологии, связанный с инфекциями мочевыводящих путей и желудочно-кишечного тракта;
- анкилозирующий спондилит — системное воспалительное заболевание, часто передающееся по наследству;
- ювенильный артрит, проявляющийся сильной болью в подростковом возрасте.
Видоизменение формы стопы в области большого пальца происходит постепенно. Чаще всего плюснефаланговый сустав разрастается у женщин старшего возраста с повышенной массой тела и увеличенным содержанием глюкозы в крови.
Небольшие отклонения с едва заметной патологией не доставляют большого беспокойства, болезненность может возникать только после чрезмерной нагрузки на ступни. Если проблема остается без внимания, процесс усугубляется под влиянием: большого веса, беременности, работы на ногах.
Параллельно с разрастанием косточки происходит перемещение большого пальца стопы ко второму с постепенным наложением на него. На данном этапе боль во время нагрузки присутствует постоянно. С увеличением косточки обувь становится тесной в носовой части и является дополнительным источником натирания и сжатия увеличенного сустава.
При появлении отечности, постоянной боли, усиливающейся при нажатии, покраснении кожи на косточке можно предположить о присоединившихся воспалительных реакциях. Особую выраженность приобретает симптоматика при внедрении гноеродных бактерий.
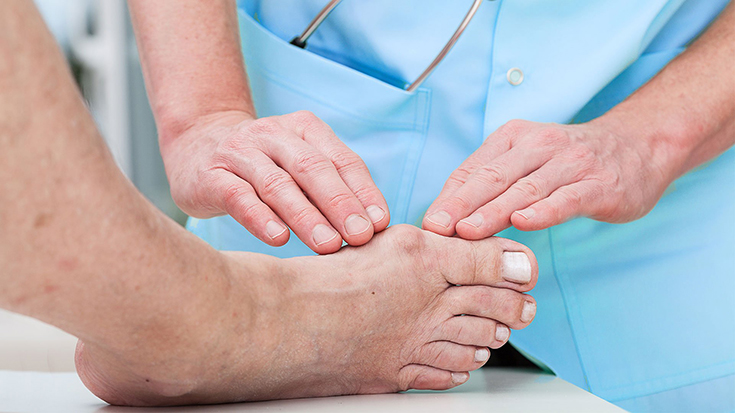
Определение причины боли поможет избавиться от неприятного симптома на длительный срок. Для проведения дифференциальной диагностики потребуется осмотр у ортопеда, который может направить на дополнительную консультацию к ревматологу, аллергологу или иммунологу.
Из лабораторных исследований назначается сдача крови и мочи на выявление воспаления, ревматоидного фактора или обнаружение антител, выработанных во время борьбы с инфекционными возбудителями. Рентгеновский снимок проводится в двух проекциях для исключения дистрофических отклонений.
Диагностическая пункция из плюснефалангового сустава необходима для бактериологического и цитологического исследования экссудата или синовиальной жидкости.
Когда болит косточка на ноге около большого пальца, избавиться от неприятного состояния поможет правильное лечение, составленное после обследования. При соблюдении всех рекомендаций облегчение наступает уже через короткий промежуток времени.
Комплексное консервативное лечение направлено на снятие боли и остановки прогрессирования патологического состояния, которое вызвало рост косточки на пальце.
Срочно снять боль можно, приняв обезболивающие средства (Анальгин, Баралгин, Темпалгин). Данная мера носит временный анальгезирующий эффект, поэтому чтобы добиться стойких результатов, необходимо применять нестероидные противовоспалительные препараты (Диклофенак, Индометацин, Нурофен). Выписывать препараты может только врач.
Лекарства избавят не только от боли, но и будут устранять воспалительные процессы. НПВС назначаются в форме таблеток, уколов или гелей для местного применения. Вольтарен, Фастум гель, Найз, Долобене наносятся на больную косточку для обезболивания, а также снятия отечности.
Сильные воспаления вынуждают применять стероидные гормоны – Преднизолон, Гидрокартизон. Препараты вводят как инъекционным методом, так и с помощью внутрисуставного введения для промывания больного сустава. При подагрическом приступе боли назначается Колхицин параллельно с соблюдением диеты с исключением продуктов, увеличивающих синтез мочевой кислоты.
Чтобы сустав не разрушался, для длительного приема рекомендуется применение хондропротекторов (Артра, Дона, Терафлекс) с восполнением хондроитина и глюкозамина для поддержания хрящевой и костной ткани в оптимальном состоянии.
Остановить рост косточки и предупредить боль помогут медицинские изделия, разработанные для коррекции и создания определенного комфорта людям с больными стопами:
- Ортопедические стельки при правильном выборе принимают нагрузку на себя, разгружая стопу и суставы нижней конечности. Своды стопы принимают правильное положение, передний отдел перестает уплощаться.
- Предотвратить механическое повреждение косточки в обуви поможет силиконовый бурсопротектор, защищающий сустав и мягко разделяющий деформированные пальцы. Данное изделие не является лечебным, выполняет вспомогательную роль против натираний и мозолей.
- Ортез для большого пальца стопы остановит прогресс роста косточки в ночное время. Противопоказанием для применения является появление болезненности при отодвигании большого пальца.
Опыт лечения больной косточки целителями собран в рецептах народной медицины, которые с успехом применяются и в настоящее время:
- Противовоспалительные свойства меда используются для постановки медово-капустного компресса. Лист капусты хорошо промыть, обильно смазать медом и приложить к увеличенной косточке. Для фиксации можно использовать пищевую пленку. Компресс можно оставить на всю ночь.
- Лечебная ножная ванночка с морской солью и йодом может применяться ежедневно в течение одного месяца. В небольшую емкость налить воду, подогретую до температуры пятьдесят градусов. На пять литров воды потребуется сто грамм соли и пятьдесят капель йодового раствора. После перемешивания расположить ноги в воде и наслаждаться процедурой пятнадцать минут. По окончании процедуры обмыть ступни в теплой воде, обтереть и смазать увлажняющим кремом.
- Эффективная растирка для больного сустава готовится из цветков одуванчика и спиртового раствора йода. Один стакан цветов высыпать в стеклянную посуду с темными стенками и заливается йодом. Через пять дней смесь можно процедить и смазывать болезненное разрастание на ноге каждый вечер при появлении боли и припухлости.
Состояние, можно предотвратить, если заранее позаботиться о здоровье стоп:
- Чтобы исключить появление плоскостопия нужно носить правильную обувь с удобной колодкой и небольшим каблуком, для длительных прогулок использовать профилактические стельки.
- Правильное питание обеспечит поступление необходимых минералов и микроэлементов к суставам, а также предупредит появление лишнего веса.
- При визуальном изменении формы стопы и появления болезненности во время ходьбы или бега, необходимо обратиться к ортопеду для проверки стоп.
источник
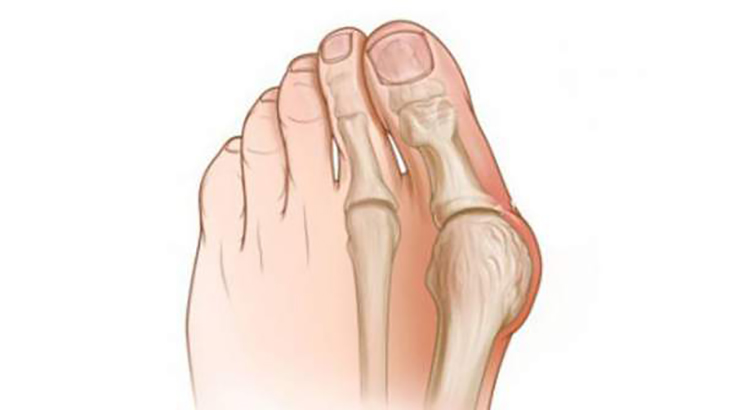
В среднем и пожилом возрасте людей нередко беспокоит косточка на большом пальце ноги. Она может располагаться на одной или двух стопах, расти ближе к суставу или сбоку ступни, но, в любом случае, сильно снижает качество жизни и мешает ношению обуви. Диагностикой и лечением патологии, которая в медицине носит название Hallux Valgus (Халлюс Вальгус), занимаются ортопеды, но на поздней стадии приходится решать проблему хирургическим путем.
В переводе вальгусная деформация ноги Hallux Valgus означает «искривленный первый палец стопы ». При таком заболевании происходит деформирование костной ткани на уровне плюснефалангового сустава с отклонением его кнаружи. Согласно классификации МКБ-10, приобретенная в течение жизни вальгусная деформация обозначается кодом М 20.1, а врожденная — кодами Q 66.5 и Q 66.6. Заболевание, имеющееся у ребенка с рождения, называется иным образом – плосковальгусное деформирование стопы.
Косточка возле большого пальца – широко распространенное явление, оно диагностируется у 20-70 % людей старшего возраста и чаще бывает двухсторонним. Обычно замечают, что болят косточки на стопах, дамы старше 35 лет, у мужчин патология встречается реже. Шишка на ноге воспринимается как новообразование, опухоль, но это не так. Вырост формируется за счет изменения положения сустава, связок и мышц.
У здорового человека свод стопы выполняет амортизационную функцию, удерживая вес всего тела.
Важно знать! «Эффективное и доступное средство от боли в суставах реально помогает. » Читать далее.
Механизм развития патологии таков:
- появление признаков плоскостопия – уплощения свода стопы в поперечном, продольном, поперечно-продольном направлении;
- перераспределение нагрузки на ногу;
- разворот плюсневой кости вовнутрь;
- растяжение и ослабление мышц большого пальца;
- усиление отводящих мышц;
- укорочение сгибателей и разгибателей;
- выдвижение основания первого пальца;
- формирование шишки изнутри ступни.
Без своевременного лечения вальгусной деформации ноги может произойти сильное смещение сустава, сухожилий, мелких косточек, подвывих и вывих головки фаланги. В будущем есть риск дистрофических изменений в хряще, его разрушения и развития артроза.
Разрастание кости на пальце ноги может быть генетической проблемой – если костная мозоль имеется у одного или обоих родителей, вероятность ее появления у детей высока. Особенно велик риск, если есть врожденные аномалии строения ноги. Также причиной выроста является постоянное ношение обуви на высоком каблуке, узкой, неудобной обуви, которая ставит ногу в неправильное положение и не дает пальцам достаточно пространства.
Косточки на больших пальцах ног нередко появляются у работников, чей труд связан с долгой ходьбой, стоянием, физическими нагрузками. У спортсменов патологию может спровоцировать неверная осадка при выполнении упражнений, во время бега.
Прочие возможные причины шишек на стопе таковы:
- болезни суставов и костной ткани – бурсит, артроз, артриты, слабость связок, остеопороз, все формы плоскостопия;
- обменные заболевания – диабет, подагра;
- единичная или множественные травмы ноги;
- паралич стопы, перенесенный полиомиелит;
- гормональные нарушения;
- аутоиммунные заболевания.
Фактором риска по появлению нароста считается даже неправильное питание, ведь нехватка витаминов, белка вызывает нарушение здоровья хрящей и костей. Также усиливают опасность развития косточки на большом пальце ноги ожирение и пожилой возраст, когда связки и мышцы начинают ослабляться.
Обычно на ранней стадии на деформацию стопы не обращают внимания: косточка имеет минимальный размер и лишь немного натирается при длительной ходьбе. Большинство считают проблему незначительным косметическим дефектом или отложением солей, либо вовсе возрастной особенностью. Позже косточка на ноге растет и болит при ходьбе, хотя во время отдыха неприятные симптомы быстро проходят.
Далее шишка становится более плотной, твердой, напоминает кость.
По мере прогрессирования патологии возникают такие признаки:
- отек тканей стопы;
- отклонение большого пальца кнаружи;
- наложение первого пальца на средние;
- онемение пальцев;
- судороги в ногах по ночам;
- постоянное покраснение ступни или синюшность;
- появление болезненных натоптышей (мозолей), бородавчатых разрастаний по всей поверхности стопы из-за ее неправильного положения;
- боли в плюснефаланговом суставе.
После длительной ходьбы косточка на ноге болит сильно, есть жжение, дергающие ощущения, а основание пальца распухает, становится горячим. Отек может разойтись на весь палец. Вследствие выворачивания пальца ношение обычной обуви становится невозможным. Без лечения развиваются осложнения – бурсит сустава (воспаление бурсы), артрит (воспалительный процесс в хряще).
Если болит косточка на ноге, нужно обратиться для диагностирования патологии и установления ее стадии к ортопеду. Основным методом обследования является рентгенография, также болезнь можно выявить по внешним признакам. Деформация сустава определяется по величине вальгусного угла.
Она развивается согласно таким стадиям:
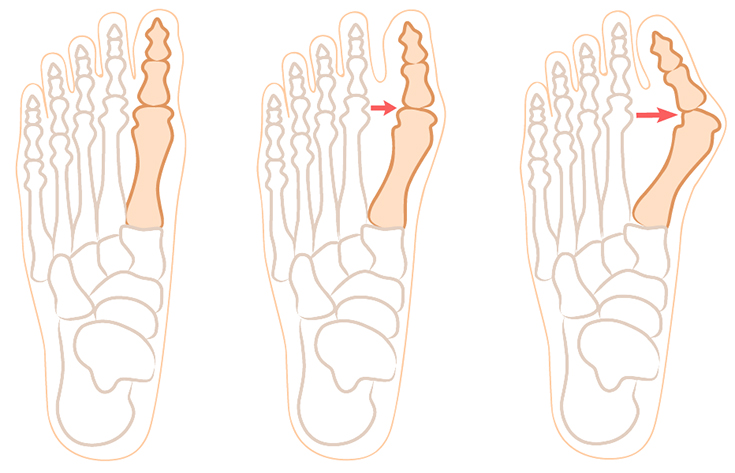
- Первая (начальная). Плоскостопие умеренно выражено, угол достигает 15 градусов. Визуально косточка на большом пальце ноги почти не заметна, но участок может краснеть, на нем появляются натоптыши.
- Вторая. Угол составляет до 20 градусов, имеются боли, утолщение кожи, периодически появляется отек.
- Третья. Угол отклонения оси первого пальца – до 30 градусов, изменения положения сустава заметны невооруженным глазом. Кроме постоянных болей имеются утолщения на коже ступни, мозоли по всей стопе.
- Четвертая. Вальгусный угол равен более 40 градусов. Деформация пальца резко выражена, его контуры изменены, наблюдаются сильные боли во всей передней части ступни. По ночам человека беспокоят судороги в ногах. Нередко появляются нагноения в области ногтей, большой палец воспален, увеличен в размерах.
Примерно со второй стадии развития косточки возле большого пальца на рентгеновских снимках заметны симптомы подвывиха сустава, сужения суставной щели, остеосклероза.
Как лечить данную патологию, зависит от стадии. Косточка на стопе не терпит промедления с терапией, в противном случае изменения в суставах станут необратимыми. На 1-2 стадиях обычно проводится консервативная терапия, которая обязательно включает правильное питание с обилием растительной пищи, потреблением белка, бульонов и желе. Также важно снижать вес, если имеется ожирение, и носить правильную обувь на малом каблуке.
При наличии косточки на большом пальце ноги основным методом лечения становится использование ортопедических приспособлений:
- Ортопедическая обувь. Используют изделия с удобной колодкой, широким носом, толстой подошвой, супинатором и каблуком 3-4 см. На самых ранних стадиях патологии достаточно применения специальных стелек, поставленных в широкую обувь.
- Вкладки. Приклеив такое приспособление в свободную обувь, можно сместить упор стопы за заднюю часть, разгрузив переднюю.
- Бандажи, шины, стяжки. Они фиксируют большой палец в верном положении. На вид напоминают ремешки или пластинки, в зависимости от толщины применяются днем или только ночью.
- Валики. Фиксируют фаланги пальцев, не дают им накладываться друг на друга, тренируют мышцы и связки.
Когда болят косточки, расположенные на больших пальцах ног, не нужно терпеть неприятные ощущения. Для избавления от боли применяются противовоспалительные мази, которые также убирают отек, купируют воспалительный процесс. Нужно подобрать любое местное средство на основе НПВС и втирать его 2-3 раза/сутки курсом до 14 дней. Лучше всего от шишек на стопах помогают Кетопрофен, Диклофенак, Ортофен, Вольтарен.
При сильном воспалении косточки на пальце ноги медикаментозное лечение должно включать гормональные мази – Дипроспан, Гидрокортизон. Также кортикостероиды вводят в сустав в форме уколов: обычно одна инъекция полностью устраняет боль, воспаление на несколько месяцев. Для снятия отека также делают компрессы с Димексидом, медицинской желчью, ихтиоловой мазью. Для общего укрепления хрящей нужно курсами принимать хондропротекторы (Артра, Дона, Структум). Если болит косточка на ступне сбоку из-за натоптышей, делают распаривание с содой и удаляют мозоли при помощи пемзы, затем наносят любой питательный крем, мазь.
Из физиотерапевтических мер наиболее популярна ударно-волновая терапия. Она помогает улучшить кровообращение в тканях стопы, восстановить хрящ и костную ткань, разрушить солевые наслоения. Обычно проводят 4-6 сеансов такого лечения, параллельно применяя ортопедические приспособления.
При слишком больших косточках на ногах широко применяется физическое воздействие – массаж. Этот метод помогает укрепить мышцы, поддержать ослабленные связки, благодаря чему палец способен изменить положение. Лучше всего проводить массаж в вечернее время, помыв ноги или сделав ванночку. Начинают разминать ступню снизу круговыми движениями, выпрямляя пальцы, нажимая на косточку (осторожно). Также практикуют катание скалки по полу ногами, ходят по специальным коврикам, камешкам босиком – это тоже помогает в лечении косточки на большом пальце ноги. При наличии гнойников или кровоточащих наростов с массажем придется повременить!
ЛФК усиливает эффект от консервативного лечения деформаций, а также обязательно назначается после операции для укрепления мышц ног.
Достаточно выполнять простейшие упражнения каждый день по 10-15 минут:
- ходить на пятках, носочках;
- собирать пальчиками ног мелкие предметы;
- делать круговые движения ступнями;
- катать ногами шарики.
Нетрадиционные методы способствуют улучшению состояния стопы, помогают снять неприятные ощущения, отек, покраснение.
Если болят косточки на ногах, можно применять такие рецепты:
- Взять мед, нанести столовую ложку продукта на плотную тряпочку. Привязать к ноге, оставить на ночь в виде компресса.
- Отбить молоточком лист капусты. Примотать к ноге на несколько часов. Повторять регулярно, чтобы убрать отечность. Для усиления эффекта можно посыпать капусту мелкой солью.
- Нанести на проблемное место сырой тертый картофель, прикрыть тряпочкой, оставить примочку на полчаса – боль исчезнет.
- Размять в руке кусочек прополиса, приложить к ноге, завязать бинтом. Повторять по мере появления боли.
- Растолочь 3 таблетки Анальгина, добавить чайную ложку йода, перемешать. Мазать палец до 3 раз в сутки для устранения болевого синдрома.
Когда болит косточка на ноге постоянно, и консервативные методы бессильны, приходится прибегать к операции на суставе. Обычно показаниями считаются отклонение вальгуса на 35 градусов и больше, деформирование не только первого, но и остальных пальцев, а также формирование костных шипов.
Есть разные операции для избавления от больших косточек на ногах:
- Остеотомия по Аустину. Кость в зоне сустава ломают, ставят в правильное расположение, фиксируют. Ходить можно уже на вторые сутки, но операция помогает только на 2-3 стадии заболевания.
- Плюсневая остеотомия. Косточка иссекается открытым или малоинвазивным методом, в сложных случаях ставятся имплантаты, иначе восстановить форму стопы не получается.
- Остеотомия по Шарфу. Обычно используется в самых запущенных ситуациях. Сбоку плюсневой кости вырезается клин, головка смещается в нужную сторону, сустав фиксируется металлическими винтами.
В ряде ситуаций приходится отсекать сухожилие, удалять суставную сумку, убирать часть пораженных мягких тканей. Наиболее сложные случаи требуют установки суставного протеза, который поможет сохранить подвижность ноги.
Чтобы косточка на большом пальце ноги не появилась, нужно корректировать образ жизни и следить за состоянием ступней, ведь болезнь не развивается внезапно.
Вот основные меры профилактики деформаций стопы:
- ношение правильно подобранной обуви – свободной, на небольшом каблуке, комфортной;
- избавление от лишнего веса, здоровое питание, борьба с метаболическими нарушениями, их строгий контроль;
- отдых для ног, практика разгрузок и разминок при вынужденном длительном стоянии;
- качественный уход за ступнями – мытье, ванночки, удаление мозолей;
- правильное лечение любых травм, ношение ортопедических шин для верного срастания костей;
- занятия спортом, ЛФК, массаж ног.
Если на стопах все-таки появились наросты, нужно сразу обратиться к ортопеду – на ранней стадии устранить проблему можно консервативными мерами без операции!
источник
Расшифровка анализов онлайн — мочи, крови, общий и биохимический. Что значат бактерии и включения в анализе мочи? Как разобраться в анализах у ребенка? Особенности проведения МРТ-анализа Специальные анализы, ЭКГ и УЗИ Нормы при беременности и значения отклонений.. Расшифровка анализов
Почему болит косточка на ноге около большого пальца? — Ищем причину!
Наиболее частая причина появления таких болей – развитие изменений в суставе, соединяющем плюсневую кость и первую фаланговую косточку большого пальца ноги с формированием особого состояния, которое называется Hallux valgus, или вальгусная деформация большого пальца стопы. 98% всех случаев таких изменений стоп наблюдаются у женщин.
Это объясняется особенностями гормонального статуса – преваливарованием эстрогенов над тестостеронами. Эстрогены способствуют разволокнению соединительной ткани, поэтому свод стопы уплощается.
Однако такое развитие событие характерно только для женщин с наследственной предрасположенностью или с наличием предрасполагающих факторов, например, длительное ношение каблуков.
При этом состоянии характерно отклонение первой плюсневой кости к внутреннему краю стопы с образованием «шишки», а большой палец меняет свое направление и наклоняется к остальным пальцам стопы, располагаясь почти перпендикулярно.
Деформация пальца развивается постепенно и становится постоянной.
Это приводит к изменению нормальной анатомической и функциональной структуры стопы. В деформированном суставе возникает воспаление, которое дает ответ на вопрос: «Почему болят косточки на большом пальце ноги?». Боль возникает сначала при физической нагрузке, а затем в покое.
Формирование вальгусной деформации происходит длительное время. Начальный период изменений в суставе всегда скрыт и приходится на совсем молодой возраст, а первые признаки заболевания становятся заметными только после 40 лет, что резко снижает терапевтические возможности, т.е. ответ на проводимое лечение.
Характерные же изменения формы стопы развиваются, как правило, уже в пожилом возрасте. В это время они заключаются не в функциональных расстройствах, а в органических, при которых лекарственные методы воздействия оказываются малоэффективными.
Главной причиной вальгусной деформации большого пальца стопы является поперечное «искривление» переднего отдела стопы, или, другими словами, поперечное плоскостопие. К нему в наибольшей степени предрасполагает ношение каблуков более 3-4 см высотой.
В целом причины, которые способствуют формированию поперечного плоскостопия, можно разделить на внутренние и внешние. Внутренними причинами являются те, которые зависят от состояния костно-суставного аппарата.
Это означает, что к ним относятся нарушения развития или строения костей, мышц и связок стопы; заболевания суставов стопы, общие заболевания. Более конкретно перечень внутренних причинных факторов выглядит следующим образом:
Недоразвитие и изменение формы плюсневых костей (дисплазия); Скошенность суставных щелей первого плюсне-фалангового сустава стопы; Дисплазия связок и сухожилий стопы; Синдром гипермобильности суставов, т.е. состояние их чрезмерной подвижности; Первичная слабость мышц и связок стопы (по данным миографии); Остеоартроз первых плюснефаланговых суставов; Остеопороз – уменьшение плотности костной ткани; Травмы стоп; Семейная форма, когда Hallux valgus наблюдается у всех женщин семьи.
Внешние причины, приводящие к развитию поперечного плоскостопия, связаны с постоянной перегрузкой передней части стопы, которая возникает при ношении обуви на высоком каблуке и/или узкой обуви. Последняя приводит к нарушению кровообращения и, соответственно, к нарушению функционирования составных элементов стопы.
В норме при ходьбе нагрузка распределяется на 3 точки стопы:
Головки плюсневых костей 1 пальцев; Головки плюсневых костей 5 пальцев; Пятку.
При ношении каблука нагрузка смещается вперед, причем большая часть нагрузки приходится на середину стопы, а давление на 1 и 5 пальцы ослабевает. При ходьбе стопа распластывается — средние плюсневые кости остаются на месте, а плюсневая кость большого пальца поворачивается и отодвигается к краю стопы (по отношению к анатомическому расположению – кнутри, то есть к средней линии тела).
Большой палец при этом отклоняется кнаружи, т.е. к остальным пальцам стопы.
Сочетание частого и длительного ношения такой обуви с имеющимися внутренними факторами приводит к постепенному формированию переднего плоскостопия, а затем и Hallux valgus.
Конечно, развитие деформации большого пальца не гарантировано всем женщинам, которые носят «высокий каблук». Однако задуматься об этом необходимо при постоянной повышенной нагрузке на ноги, а так же обладательницам «египетского» типа стопы.
Тип стопы можно определить визуально и при рентгенографии. В норме их выделяют три:
квадратный, или index plus-minus, когда первый и второй палец стопы одинаковы по длине; египетский, или index plus – первый палец длиннее второго; греческий, или index minus – первый палец короче второго.
По мнению ортопедов, длинный первый палец стопы сочетается с короткой первой плюсневой костью, что имеет прямую функциональную связь с развитием вальгусной деформации. Поэтому, при «египетской стопе» лучше отказаться от узких «шпилек». Если их необходимо носить, то стоит обувать такие туфли только непосредственно на мероприятии. До этого носить ортопедическую обувь на каблуке менее 3 см.
Безусловно, развитию поперечного плоскостопия способствует увеличение нагрузки на стопу при избыточном весе. Тяжелая масса тела является несоразмерной с той нагрузкой, которую может выдержать стопа.
Поэтому на определенном этапе происходит срыв ее компенсаторных возможностей, что и сопровождается формированием поперечного плоскостопия.
Если болит большая косточка большого пальца на ноге, то боли, обусловленные вальгусной деформацией нужно дифференцировать с болями, возникающими при подагре — заболевании, когда в суставах, чаще всего в первом плюсне-фаланговом суставе ноги, накапливается мочевая кислота. Боли при подагре имеют следующие особенности:
Связь с употреблением большого количества животного белка, т.е. мяса, а также с употреблением вина; Характерны периоды обострения и стихания заболевания; Боли очень сильные, проявления воспаления в суставе в момент обострения очень выражены. Он краснеет и отекает, дотрагивание к нему сопровождается резчайшими болевыми приступами.
Локализация боли в первом плюснефаланговом суставе наиболее характерна для мужчин. У женщин подагра, как правило, поражает первый пястно-фаланговый сустав кисти.
Обязательно задуматься о здоровье своих стоп, нужно женщинам, у которых появился дискомфорт при ношении привычной, ранее удобной обуви, а также отмечается затруднение при выборе новой обуви и, если обувь на уровне сустава 1 пальца, начала деформироваться в виде «шишки».
На этом этапе боли еще отсутствуют, отклонение пальца незначительное, но патологический процесс в суставе уже начался.
Некоторые источники выделяют эти стадию заболевания, как косметическую, или доклиническую. Угол отклонения пальца не более 20о (в норме отклонение 1 пальца 10о).
Вторая стадия характеризуется появлением болей после ходьбы. Угол отклонения в суставе колеблется в пределах 20-29о. В этой стадии появляются натоптыши напротив 2 и 3 пальца, а также мозоли в межфаланговых промежутках этих пальцев, которые сигнализируют о возрастающей нагрузке на середину стопы.
Третья стадия, помимо учащения и усиления болей, проявляется увеличением угла отклонения большого пальца до 30-39о и появлением искривления 2 и/или 3 пальцев в виде «молотков». Также появляется такой симптом, как «ригидность переднего отдела стопы», то есть стопа теряет свои пружинящие свойства, уменьшается ее поперечный размер. Боли в этой стадии отличаются постоянством и высокой интенсивностью.
При четвертой стадии вальгусной деформации угол отклонения пальца достигает более 40о, развивается выраженное воспаление в измененном суставе. Кожа в области «шишки» грубая, утолщенная и воспаленная. Боль вынуждает носить только мягкую, просторную обувь. Из-за этого женщины очень сильно «комплексуют» – они не могут носить красивые туфли и другие виды обуви.
Рентгенологического исследования в двух или трех проекциях под нагрузкой (стоя); на снимках можно точно измерить угол отклонения пальца, определить степень распластанности стопы; Автоматизированной плантографии – при этом исследовании графическое изображение стопы под нагрузкой, полученное с помощью сканера, анализируется специальной программой в компьютере и выдается графическое изображение стопы со всеми необходимыми параметрами;
Если симптомов нет, но есть желание проверить вероятность развития заболевания, тогда информативным будет метод подометрии, при котором измеряют стопу и вычисляют подометрический индекс — отношение длины стопы к ее высоте:
нормальная стопа: индекс 29-30; плоская стопа: индекс менее 29; высокий свод: индекс более 30.
В настоящее время этот метод стал компьютеризированным и более точным. Ранее его производили вручную, поэтому имелся определенный процент погрешности измерений.
При выявлении признаков плоскостопия необходимо регулярное проведение гимнастики для стоп в течение 10-15 минут, 2-3 раза в день:
ходьба на внешнем крае стопы; ходьба на пятках; ходьба на носках; подъем мелких и узких предметов пальцами ног; захват и расправление пальцами ног ткани или газеты, расстеленной на полу; стояние попеременно на одной ноге.
Терапевтического эффекта от указанных гимнастических мероприятий можно добиться, если выполнять их регулярно. При отсутствии систематического подхода результат заметен не будет.
Начальные проявления деформации большого пальца можно корректировать с помощью ортопедических приспособлений: стелек и межпальцевых прокладок; применять массаж ступней, физиопроцедуры.
Такие воздействия не устраняют причину заболевания, поэтому избавиться от «косточки на ноге» дома не получится. Лечением этого сложного состояния должен заниматься врач-ортопед.
Когда болят косточки больших пальцев ног, лечение, как правило, проводится комбинированное. Особое внимание уделяется снижению веса, ЛФК, оптимизации режима дня и труд, оптимальному времени ношения обуви на каблуке.
Для обезболивания возможно применение нестероидных средств с противовоспалительной активностью, но больным в возрасте их назначают с осторожностью, учитывая наличие сопутствующих заболеваний.
Некоторые нестероиды , такие как ибупрофен, индометацин, при применении в течение 4-6 месяцев приводят к усугублению разрушения хряща, поэтому их длительное назначение нежелательно.
Они применяются только как временная мера обезболивания – до момента устранения причины.
По последним данным в лечении вальгусной деформации, сопровождающейся развитием остеоартороза с болевым синдромом, широкое применение находят структурные аналоги хряща: хондроитин сульфат, глюкозамина сульфат (или глюкозамина хлорид).
Эти препараты имеют хорошую переносимость, доказанную эффективность и высокую безопасность, особенно у пожилых больных. К таким препаратам относятся: Дона, Структум, Терафлекс и др.
Однако, никакие препараты не устраняют деформацию костей, поэтому хирургическое лечение Hallux valgus пока является единственным по-настоящему эффективным. Выбор методики зависит от степени деформации стопы.
При начальных стадиях может быть достаточным проведение операции по укреплению сухожилий. Поздние же стадии требуют вмешательство в костные структуры с укреплением и фиксацией костей, удалением костных деформаций. После операции пациент проходит длительный курс реабилитации.
К сожалению, в 30 % случаев, даже после оперативного лечения, возможно возвращение заболевания. Максимально сохранить достигнутый результат позволяет строгое соблюдение рекомендаций лечащего врача по оптимизации здоровья ног.
Часто люди обращаются к врачам из-за того, что ощущают боль в стопе под пальцами при ходьбе. При этом визуально у большинства таких пациентов кожа подошвы не повреждена и видимых причин того, что может вызывать дискомфорт, нет. Установить диагноз можно лишь после комплексного обследования.

Все эти факторы могут привести к тому, что появится боль в стопе под пальцами при ходьбе. Лечение должно назначаться врачом лишь после полного обследования пациента и определения того, что именно стало причиной невыносимого дискомфорта.
Неправильная постановка стопы приводит к тому, что теряются ее амортизационные свойства. Боли появляются тогда, когда необходимо на протяжении длительного времени стоять на ногах, ходить или бегать. Плоскостопие может быть врожденным или приобретенным. Возникает оно из-за воздействия длительных нагрузок на связочный и мышечный аппарат стопы.
Плоскостопие может развиться:
— после травм и переломов ног;
— при повышенной нагрузке на стопы: при работе, связанной с необходимостью постоянно стоять или ходить;
— при малоподвижном образе жизни, который становится причиной атрофии мышц;
— из-за ношения узкой, неудобной обуви;
— на фоне развития рахита, сахарного диабета, полиомиелита.
Если у человека уже было диагностировано плоскостопие, то в скором времени он может почувствовать боль в стопе под пальцами при ходьбе. К какому врачу обращаться с этим заболеванием, можно узнать у участкового терапевта. Лучше всего, если диагностику проведет хирург-ортопед.
Не только плоскостопие может стать причиной развития болей. Часто причиной дискомфорта становится недостаток кальция и развивающийся остеопороз. Это заболевание может стать причиной того, что будет появляться сильная боль в стопе под пальцами при ходьбе. К какому врачу обратиться в этом случае, выяснить сложнее. Ведь для полного обследования надо будет проконсультироваться с эндокринологом, ревматологом, ортопедом и травматологом. Часто это заболевание возникает из-за гормональных нарушений. Поэтому так важна консультация эндокринолога.
Люди в возрасте также часто сталкиваются с появлением болей в области подошвы ног. Причиной может быть развитие бурсита или подагры. В первом случае проблема развивается из-за того, что жировая прослойка, распложенная в районе головок плюсневых костей, теряет свои амортизирующие свойства. Это становится причиной развития воспаления.
При подагре, которая характеризуется нарушением обмена веществ, в крови повышается концентрация солей, и они начинают откладываться в суставах на ногах. Но при этом заболевании боли беспокоят пациента преимущественно в ночное время.

Облегчить состояние поможет и уменьшение нагрузки на ноги. Ведь боль возникает в большинстве случаев как раз после длительной ходьбы, стояния на ногах продолжительное время или бега. После любой нагрузки им необходим отдых: желательно ноги приподнять выше уровня головы хотя бы на 15 минут.
Полезно будет делать теплые ножные ванны и массаж стоп. Можно просто походить по специальному массажному коврику или неровной поверхности (например, по рассыпанным мелким камням).
При дефиците кальция и угрозе развития остеопороза необходимо пить специальные препараты, содержащие этот микроэлемент. Полезными будут и обычные витамины, и средства, предназначенные для укрепления сосудов.

О его начале будет свидетельствовать не только боль, но и покраснение, и сильные отеки в районе суставов. При запущенных формах люди даже не могут нормально встать на ноги. Обострение заболевания может возникнуть после ОРЗ или обычного переохлаждения.
Артрозы чаще вызывают боль в стопе под пальцами при ходьбе. К какому врачу стоит идти, если вы заметили «косточку» на большом пальце? Любыми артритами и артрозами должен заниматься специальный врач – артролог. Но такого узкопрофильного специалиста сложно найти в обычных поликлиниках. Поэтому при проблемах с суставами можно обращаться к хирургам, ортопедам и ревматологам.
При артрозе разрушаются хрящи в суставах. Это становится причиной появления внезапной кратковременной боли. Артрит развивается у пожилых людей, но при лишнем весе, чрезмерных нагрузках или генетической предрасположенности болезнь может проявиться раньше.
Даже незначительный удар может стать причиной серьезных проблем. Поэтому при болях в ступнях многие советуют сделать рентгенографию и проконсультироваться у травматолога.

Тактика лечения выбирается в зависимости от состояния. В некоторых случаях врач может посоветовать обездвижить ногу. Такой вариант является предпочтительным при переломах.
При патологическом утолщении нерва стопы, находящегося между пальцами, врачи диагностируют межплюсневую невриному. Она известна также как неврома Мортана. При этом заболевании болевые ощущения концентрируются между 3 и 4 пальцами стопы.
К развитию межплюсневой невриномы приводит сдавливание нерва головками костей. Из-за этого он утолщается, и пациент начинает чувствовать боль. Страдают от этого заболевания в основном женщины, которые отдают предпочтение тесной обуви на высоком каблуке.
Лечением данной болезни занимаются хирурги или ортопеды. Но вначале нужно установить диагноз. Для этого необходимо знать симптомы невромы. К ним относят:
— прострелы в районе 3 и 4 пальцев стопы;
— ощущение инородного предмета в обуви;
— жжение и покалывание в передней части стопы;
— боль, которая возникает после нагрузки на ноги.

Избавиться от невромы Мортона бывает достаточно сложно. Ведь мало понять, почему возникает боль в стопе под пальцами при ходьбе. Чем лечить, надо подбирать индивидуально. Некоторым помогает смена обуви и использование ортопедических стелек.
Если при этом симптомы не уходят, то назначают физиотерапевтические процедуры. Это может быть иглорефлексотерапия, магнитотерапия, электрофорез, ударно-волновая терапия. При отсутствии результата делают блокаду с помощью кортикостероидных средств. Это позволяет снять воспаление, уменьшить отек и становится причиной регресса невромы.
Но в запущенных случаях необходима операция. Хирург может:
— удалить неврому Мортона: она обездвиживается и иссекается через разрез размером в 2 см; на период заживления исключается активная нагрузка на ноги, но после операции пациент может самостоятельно отправляться домой;
— рассечь поперечную плюсневую связку: это помогает убрать сдавливание нерва;
— переломать головку 4 плюсневой кости, чтобы уменьшить давление на нерв, – этот метод используется крайне редко.
В некоторых случаях боль в стопе под пальцами при ходьбе вызывается такими заболеваниями, как болевая полинейропатия или фуникулярный миелоз. В первом случае появляется ярко выраженный дискомфорт в районе стоп. Это заболевание часто развивается на фоне сахарного диабета в тех случаях, когда концентрация глюкозы в крови еще не слишком высока.
Фуникулярный миелоз развивается на фоне дефицита витамина В12. Это состояние может возникнуть из-за его недостаточного поступления в организм или из-за нарушения механизма его усвоения. Дискомфорт возникает из-за того, что нарушается нервная проводимость в спинном мозге. Это приводит к тому, что может появляться достаточно сильная боль в стопе под пальцами при ходьбе. Лечение народными средствами в этом случае не поможет. Необходимо быстро восполнять дефицит витамина В12. Делается это с помощью внутримышечных инъекций по 4000 мкг каждые 2-3 дня. Через 2 недели дозировку постепенно снижают до 100 мкг. Такая терапия может продолжаться несколько месяцев.
При появлении болей в ногах надо проконсультироваться с флебологом, кардиологом, неврологом, ангиологом. Ведь одной из причин того, что появляется боль в стопе под пальцами при ходьбе, являются проблемы с сосудами.
Мужчины часто сталкиваются с таким заболеванием, как эндартериит. Так называют воспаление артерий, которое развивается преимущественно в ногах. При первых шагах пациент не чувствует дискомфорта, но со временем боль начинает усиливаться, появляется чувство тяжести и онемения. Состояние улучшается после кратковременного отдыха, но при малейшей нагрузке оно вновь ухудшается.
Флебит и варикозное расширение вен также являются причинами болей в ногах. Но при этих заболеваниях они не всегда концентрируются в передней части стопы, а могут захватывать и другие участки ног.

Любые методы альтернативной медицины можно использовать после согласования с лечащим врачом. Ведь вначале необходимо разобраться, что именно привело к появлению болей.
При артрите можно использовать горчичный компресс. Для его приготовления надо взять по 1 ложке сухой горчицы, оливкового масла и меда. Все эти компоненты смешиваются и кипятятся. После этого компресс накладывается на проблемный участок.
Практически при всех заболеваниях можно делать массаж стоп и расслабляющие ванночки. Это безопасные методы народного лечения, которые помогут временно унять боль и расслабить проблемные ступни. Важно уделять внимание отдыху ног и делать специальную гимнастику для ступней.
Боли в ступнях могут быть обусловлены большим количеством причин. Наиболее частой жалобой пациентов является костная шишка возле большого пальца, доставляющая дискомфорт в покое и при ходьбе. Жалобы пациентов на то, что болит косточка на ноге около большого пальца, часто вызваны деформацией свода стопы, развивающейся в течение длительного периода и при отсутствии лечения приводящей к дисфункции ног.
Человеческая стопа имеет два свода: поперечный и продольный, амортизирующие при движении. Нормальная стопа обладает плюсневыми костями пальцев, расположенными параллельно друг другу. Если на мышечно-связочный аппарат стопы влияют негативные факторы, он слабеет, своды стопы становятся плоскими, нагрузка на стопу неправильно распределяется, что ведет к деформации костей и появлению костного выроста около большого пальца.
Причины появления косточки первого пальца
Есть несколько внешних и внутренних причин, почему может появиться нарост на большом пальце:
Наследственность, генетическая предрасположенность – нередко искривление стоп с косточкой на большом пальце наблюдается в одной семье. Остеопороз, когда деформация костей обусловлена дегенеративными процессами в костной ткани. Патологии эндокринной системы, сахарный диабет, ожирение и другие. Суставные патологии – хронический бурсит (воспаление суставной сумки), ревматоидный артрит, деформирующий артроз и другие. Плоскостопие, с нарушениями амортизации, уплощением стопы, деформацией плюсневых костей, подвывихом в фаланговых суставах большого пальца.
Факторы, которые могут привести к возникновению перечисленных патологий и усугубить их проявления:
Неудобная обувь, высокий каблук. Травмы стопы, затрагивающие связки. Физические и профессиональные нагрузки. Ожирение. Авитаминоз, в частности, нехватка витаминов А, С, Е.
Рост косточки на первом пальце наблюдается чаще всего у женщин, что обусловлено ношением обуви на каблуках и большей эластичностью и слабостью связок и мышц. Костная шишка на большом пальце наблюдается и у детей, чаще у девочек-подростков. Также у женщин в возрасте развивается остеопороз, который может быть причиной развития костной деформации.
Косточка растет постепенно, с усугублением симптоматических проявлений. Физиологическое отклонение большого пальца от плюсневой кости – 10 градусов.
Начальный этап изменений в суставе и кости пальца отмечается незначительным его смещением примерно на 20 градусов. Боли и дискомфорта это не доставляет, разве что является эстетическим недостатком. Далее смещение достигает 30 градусов, растущая косточка начинает доставлять некоторый дискомфорт – слегка болят ноги после ходьбы.
При продолжающемся смещении большого пальца до 50 градусов косточка начинает болеть, кожа над ней покрасневшая и опухшая, сустав ограничен в подвижности. Отклонение больше, чем на 50 градусов, доставляет серьезный дискомфорт – пациенты сообщают о сильной боли, проблемах с движением, им сложно подобрать обувь.
Дискомфорт обусловлен давлением на головку первой плюсневой кости, особенно когда стопа находится в обуви.
Можно распознать появление косточки по первоначальным признакам: повышенной утомляемости ног, стопы отекают, в области пальца наблюдается гиперемия и ноющая, почти постоянная боль, по утрам при попытке встать с кровати стопа реагирует острой болью, образование частых мозолей.
На этом этапе уже желательно обратиться за квалифицированным лечением.
Необходимо учитывать, что когда болит косточка на большом пальце ноги, это может быть вызвано не только деформацией плюсневых костей стопы из-за уплощения сводов, но и при некоторых других заболеваниях (которые при этом могут сочетаться с ростом косточки):
Бурсит – воспаление суставной сумки пальца стопы. Травмы суставных сочленений пальцев стопы достаточно частое явление, как и хронизация их воспаления, что приводит к выраженным болевым явлениям в большом пальце и всей стопе. Подагрический артрит – заболевание, обусловленное нарушением обмена солей мочевой кислоты, кристаллы которых откладываются в суставах. Подагра, как правило, начинает проявляться очень сильной болью в больших пальцах, переходящей в дальнейшем на остальные суставы конечностей. Большой палец опухает, кожа становится гиперемированной. При развитии болезни костная ткань суставов атрофируется, появляются специфические узлы – тофусы – в мягких тканях стопы.
Если пациент обратится на начальных этапах развития смещения костей стопы, можно приостановить заболевание ортопедическими средствами и снять воспаление консервативными методами лечения.
Отводящий бандаж, накладываемый на ночь, фиксирующий палец в физиологическом положении. Перегородки между пальцами, предотвращающие деформацию стоп и облегчающие хождение. Специальные прокладки, с функцией защиты плюсневой кости от давления и корректирующие положение большого пальца. Ортопедические стельки, с функцией распределения нагрузки на стопу, убирающие излишнее напряжение с суставов.
Ортопедические приспособления рекомендованы на начальных стадиях роста косточки, изготавливать их желательно индивидуально, по назначению врача-ортопеда.
На начальных этапах развития деформации стопы и при переходе острой стадии в хроническую рекомендуется делать массаж на стопы – для снятия воспаления, устранения мышечного спазма, стимуляции кровотока в стопе и восстановлении подвижности суставов. Массаж назначается как дополнительное к ортопедии средство лечения. Выполняется он точечным методом, воздействуя на активные точки стопы. Регламент массажных сеансов обычно составляет 20 минут ежедневно, курсом 10 дней, с трехнедельным перерывом и дальнейшим повтором.
В начале болезни рекомендуется перейти на ношение обуви с круглым носом, каблуком не выше 4 см, супинатором и плотной подошвой, из натуральных материалов. Обувь носится с ортопедическими стельками.
При проблемах с костями и суставами пациенту меняется рацион – из меню устраняются жареные и копченые блюда, сладкое, бобовые, жирное – они способствуют развитию воспалительных явлений в суставном аппарате. В рационе должны быть продукты с высоким содержанием витаминов А, Е, С.
Лечебная гимнастика
Также эффективный метод при начальных проявлениях болезни. Упражнения гимнастики для стоп при регулярном выполнении возвращают подвижность суставам, снимают спазмы мышц, укрепляют свод стопы.
Рекомендуется делать следующее:
Поднимать с пола лист бумаги и небольшие предметы пальцами ног и класть их в руку. Разводить пальцы ног так, чтобы они не прикасались друг к другу в течение минуты, сгибать пальцы и разгибать. Напрягать свод стопы с удержанием его в таком состоянии около 40 минут. Рисовать карандашом буквы или цифры, удерживая его в пальцах ног. Перекатывать бутылку с водой или скалку стопой, в течение двух минут. Расправлять пальцами ног скомканную на полу ткань. Ходить босиком и на носочках.
При всей простоте гимнастики ее регулярное выполнение один раз в день дает хорошие результаты.
На запущенных стадиях болезни косточку возле большого пальца лечить приходится с помощью следующих методов:
Курс нестероидных противовоспалительных препаратов, снимающих боль, воспаление, отек мягких тканей. Как правило, это препараты на основе индометацина и диклофенака, назначаются они в виде инъекций и таблеток, а также локально, в виде мазей. Физиотерапия, в частности, ударно-волновая терапия, разрушающая костно-хрящевой нарост и способствующая восстановлению тканей и функций сустава. При очень выраженных болях на область растущей косточки воздействуют рентгенотерапией, применяют также фонофорез и электрофорез. Лечебная физкультура со специально разработанными упражнениями для укрепления мышц стопы и возвращения суставам подвижности.
В случае неэффективности консервативного лечения и при наличии интенсивных болевых явлений нарост устраняют хирургическим путем.
Методик удаления косточки возле большого пальца существует достаточно много, выбираются они в зависимости от показаний. Чаще всего применяется остеотомия, заключающаяся в укорочении плюсневой кости и восстановлении большого пальца в его обычное положение. Может быть закрытой, когда манипуляции с костью проводятся через небольшой прокол и не оставляют в дальнейшем рубцов, и открытой – с разрезом кожи и мягких тканей.
Реабилитация после хирургической операции длится примерно три месяца, когда пациент должен носить специальную обувь, после чего перейти на ортопедические модели.
Народные средства
Лечение косточки народными средствами применяется для стихания боли и воспаления, причину роста они не убирают, поэтому могут рекомендоваться как временные способы облегчения состояния.
Настойка из йода и цветов одуванчика: 100 гр слегка просушенных цветков заливается йодом, настаивается 5 дней в темноте. Наносить настойку на больное место нужно, предварительно распарив ноги, ежедневно, курсом две недели. Ванночка для ног из морской соли и йода: на 1 литр теплой воды кладется 2 столовых ложки морской соли и добавляется 10 капель 5% йодной настойки. Держать ноги в ванночке нужно 15 минут, всего 30 дней. После нее на стопы можно нанести йодную сеточку. Компресс из капусты и меда: на распаренные в теплой ванночке ноги наносится мед – в область выросшей косточки, кладется размягченный капустный лист, компресс фиксируется бинтом и оставляется на ночь. Утром ноги ополоснуть теплой водой. Повторять компресс примерно месяц.
После избавления от косточки на стопах пациентам рекомендуется также продолжать носить соответствующую обувь с ортопедическими стельками, придерживаться диеты, повторять курс гимнастики.
источник