Боли в области бедер и ягодиц обычно вызывают:
- Артроз тазобедренного сустава — коксартроз
- Асептический некроз головки бедренной кости — инфаркт тазобедренного сустава, аваскулярный некроз
- Воспаление бедренных сухожилий — трохантерит
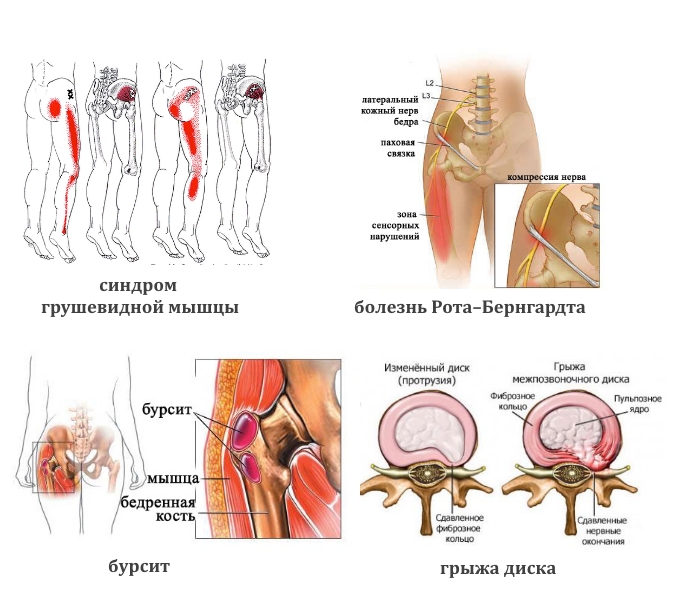
- Синдром грушевидной мышцы при повреждениях поясничного отдела позвоночника
- Артриты — воспаления суставов
Артроз тазобедренного сустава (коксартроз) — этот диагноз ставят очень часто. Гораздо чаще, чем нужно. Когда пациент обращается к врачу по поводу болей в бедре, как минимум в половине случаев ему поставят диагноз коксартроз — артроз тазобедренного сустава. К счастью, на самом деле коксартроз встречается реже. Грамотные врачи знают, что из числа обратившихся по поводу болей в бедрах, больные коксартрозом составляют примерно 25—30 %.
Коксартроз обычно возникает после 40 лет, у женщин чуть чаще, чем у мужчин. Болезнь может поражать как один, так и оба тазобедренных сустава. Как правило, коксартроз развивается медленно, за 1—3 года. Хотя бывают и исключения — иногда, после травмы, перегрузки или сильной нервотрепки боли нарастают достаточно быстро, в считанные дни или недели.
Отличительный симптом коксартроза — боль в паху, отдающая вниз по передней и боковой поверхности бедра. Иногда такие болевые ощущения распространяются еще и на ягодицу или отдают в колено. Боли возникают в основном при ходьбе и при попытке встать со стула или с кровати. В покое они почти всегда стихают.
Еще один отличительный симптом коксартроза — ограничение подвижности больной ноги. Заболевшему человеку трудно отвести ногу в сторону, трудно подтянуть ногу к груди; трудно надеть носки или обувь. Заболевший человек вряд ли сможет сесть на стул «верхом», широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
Подробнее об артрозе тазобедренных суставов >>>
Асептический некроз головки бедренной кости (инфаркт тазобедренного сустава, аваскулярный некроз) — примерно 5-10 % от числа обратившихся по поводу болей в бедрах.
Симптомы асептического некроза практически полностью совпадают с симптомами коксартроза, одну болезнь очень трудно отличить от другой. Но в отличие от коксартроза асептический некроз чаще всего развивается быстро, в считанные дни. Довольно часто боли нарастают до максимума и становятся нестерпимыми уже в течение первых двух-трех суток. Причем у многих заболевших боли до конца не проходят даже в покое, ломота в ноге может изматывать человека почти всю ночь. Отдых от нее наступает только к рассвету, в 4—5 часов.
Еще одно отличие от коксартроза: асептическим некрозом чаще болеют относительно молодые мужчины, в возрасте от 20 до 45 лет. Мужчины старше 45 лет заболевают асептическим некрозом намного реже. Еще реже заболевают женщины (в 7—8 раз реже мужчин).
Подробнее об асептическом некрозе >>>
Воспаление бедренных сухожилий (трохантерит): эта болезнь встречается очень часто — примерно 25—30 % от числа обратившихся по поводу болей в бедрах.
Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются бедренные сухожилия сразу на обеих ногах. Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерической перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины.
Болезнь обычно развивается достаточно быстро, в течение 3—15 дней. Проявляется трохантерит приступами болей по наружной поверхности бедра (область «галифе»).
Болевые ощущения возникают чаще всего при ходьбе или в положении лежа на больной стороне . Боль с самого начала может быть достаточно интенсивной, но в отличие от коксартроза при трохантерите нет укорочения ноги и нет ограничения движения в тазобедренном суставе. Нога без труда отводится в сторону и вращается свободно во всех направлениях. В отличие от человека, болеющего коксартрозом, человек, болеющий трохантеритом, может свободно положить ногу на ногу, без затруднений завязать шнурки, способен легко сесть «верхом» на стул, широко раздвинув ноги.
Подробнее о трохантерите — воспалении бедренных сухожилий >>>
Синдром грушевидной мышцы при повреждениях поясничного отдела позвоночника. Встречается очень часто — примерно 30—40 % от числа обратившихся по поводу болей в бедре.
Заболевание чаще бывает односторонним (справа или слева). Боль нарастает быстро, чаще всего за 1—3 дня, после неудачного движения, подъема тяжести или сильного эмоционального переживания, стресса. В ряде случаев приступу предшествуют острые или хронические боли в пояснице. Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы; одновременно может болеть крестец и поясница; в ряде случаев боль может опускаться вниз, по задней поверхности ноги, до самой пятки. В отличие от коксартроза боль очень редко отдает в пах — и в любом случае при синдроме грушевидной мышцы боль в ягодице будет гораздо сильнее, чем паховая боль.
Боли в ягодице могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение в первой половине ночи, а иногда болеющий человек просыпается от боли в 3—4 часа ночи. Однако у половины больных боли возникают только при движениях и при ходьбе. При этом ограничение движения в тазобедренном суставе при вращении ноги отсутствует: нога вращается в полном объеме. Но зато нередко возникает острая боль в пояснице или в ягодичной области при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами.
Причиной синдрома грушевидной мышцы являются повреждения поясничного отдела позвоночника >>>
Ревматическая полимиалгия встречается довольно редко — примерно 1 % от числа обратившихся по поводу болей в бедрах. Болеют чаще женщины старше 50 лет. В 70—80 % случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3—20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (т. е. одинаковые справа и слева) скованность и боль в области бедер (боль не опускается ниже колен) и нерезкие боли в области плечевых суставов. Болевые ощущения сопровождаются неимоверной слабостью заболевшего. Таких пациентов приводят к врачу буквально «под руки», но не из-за боли, а именно из-за слабости. Именно неимоверная слабость является ключевой точкой в постановке диагноза. Нередко слабость и боль при ревматической полимиалгии сопровождаются снижением аппетита, потерей веса и повышением температуры тела.
Подробнее о ревматической полимиалгии >>>
Артриты — примерно 2—4 % от числа обратившихся по поводу болей в бедрах. Некоторые виды артритов приводят к воспалению тазобедренных суставов и, соответственно, сопровождаются болью в паху или в бедрах. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы поражаются при артритах чуть ли не в последнюю очередь, гораздо позже других суставов. Тогда дифференциальная диагностика между артритом и, например, коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редких вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает очень трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Но все же существуют некоторые «особые» признаки, которые позволяют отличить артритическое воспаление тазобедренных суставов от других заболеваний бедер, и в первую очередь — от коксартроза. Главный настораживающий признак, который может указывать на артритический характер воспаления суставов, — утренняя скованность и ломота во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня. Такая скованность характерна именно для воспалительных заболеваний суставов, в первую очередь для болезни Бехтерева и ревматоидного артрита.
Во-вторых, в отличие от коксартроза при артрите болевые ощущения обычно достигают наибольшей интенсивности в ночное время, примерно в 3—4 часа ночи. Интенсивность таких болей бывает очень высока, и боли не уменьшаются от перемены положения тела, как это бывает, скажем, при трохантерите. При движении и ходьбе болевые ощущения, в отличие от артроза, наоборот, чаще всего несколько уменьшаются, а не усиливаются. К вечеру, после того как болеющий «расходился», боли могут вообще исчезнуть, чтобы вспыхнуть с новой силой ночью, под утро.
Подсказкой, кроме того, может послужить и возраст больного. Указанными разновидностями артрита чаще заболевают люди молодые, в возрасте от 15 до 40 лет. А трохантерит, ревматическая полимиалгия и коксартроз за редким исключением начинаются в возрасте старше 40 лет.
Подробнее о симптомах артрита >>>
Статья доктора Евдокименко для книги «Боль в ногах», опубликована в 2004 году. Отредактирована в 2012г.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Ишиас – это воспаление седалищного нерва. Данное заболевание способно значительно ухудшить качество жизни человека. Седалищный нерв выходит из поясничного отдела позвоночника, и, разделившись на две части, которые далее делятся на более мелкие отростки уходит в ноги. Задача этого нерва передавать сигналы и сообщать энергию коленному, голеностопному суставу, а также ступням и пальцам. В том случае, если возникает ишиас — лечение должно начинаться немедленно, ведь при прогрессировании заболевания возможно возникновение сильных болей в ногах, частичная и полная потеря ими чувствительности.
Достаточно редко ишиас поражает сразу обе ноги, чаще это проблема одной стороны тела. В зависимости от того, насколько поврежден седалищный нерв, поражена также может быть область поясницы, и ягодиц. Ноги же могут болеть полностью или только один из участков – ступни, голень, бедро. Боли могут быть резкими, стреляющими, возможно также ощущение жжения. Поражение нерва может привести к полной или частичной потере чувствительности. Нередко в качестве побочного симптома возникают «мурашки» на ногах.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как правило, лечение требуеться незамедлительное, так как уже в самом начале развития недуга больной испытывает такой дискомфорт, что не способен поддерживать привычный для него образ жизни.
Если у пациента возникает ишиас – лечение народными средствами помогает облегчить состояние больного и уменьшить лекарственную нагрузку на организм. Только попробовав все на себе, можно решить, что эффективней — физиотерапия, медикаменты или народные рецепты, но оптимальным становится проведение комплексного лечения.
Начинать устранение этой проблемы необходимо с приема нестероидных противовоспалительных средств. Если боли застали врасплох, можно начать прием какого-то средства внутрь, но внутримышечное введение препарата или использование ректальных свечей с ними гораздо эффективнее.
Даже в том случае, если обезболивающие средства действуют, не рекомендуется откладывать посещение врача. Действие препаратов данной категории направленно только на устранение симптомов, а не на лечение заболевания.
Медикаментозное лечение ишиаса обязательно должно дополняться физиотерапевтическим лечением и лечебной физической культурой. Основой лечения ишиаса, которое предлагает традиционная медицина сегодня, является лечебная физкультура и мануальная терапия. Комплекс лечебных упражнений должен быть составлен индивидуально для конкретного больного наблюдающим врачом. Движение при ишиасе жизненно необходимо, но без консультации со специалистом заниматься спортом категорически запрещается.
Массаж и мануальные техники лечения также дают отличные результаты в лечении ишиаса. Все процедуры этого типа должен проводить профессионал. Нередко помогает эффективно вылечить ишиас мазь, наносимая во время массажа. В отдельное направление физической терапии выносят манипуляции с использование простейших рефлексов. Подобные рефлекторные методы позволяют вылечить заболевание в кратчайшие сроки естественным образом.
Нередко при ишиасе назначают комплексное санаторно-курортное лечение, включающее в себя, в том числе различные водные процедуры. Это могут быть жемчужные ванны или гидромассаж. Полезно при ишиасе и обычное плавание, так как этот вид спорта дает отличную нагрузку всем группам мышц и при этом не допускает их перенапряжения.
Лучшим естественным способом профилактики ишиаса являются регулярные продолжительные прогулки пешком. Если ежедневно ходить не менее часа, спокойным размеренным шагом, вопрос, как лечить ишиас, вряд ли когда-либо коснется вас. Желательно также для прогулок подобрать специальную ортопедическую обувь.
Не лишним будет обратить внимание и на собственную осанку – сохранение спины прямой позволит снизить риски возникновения этой неприятной проблемы в разы. При ишиасе нельзя поднимать тяжести, так как поднятие любого груза, имеющего массу больше 1 кг, может привести к растяжению корешков спинномозговых нервов, образующих седалищный нерв. Если же избежать нагрузки не получиться, важно правильно выполнять поднятие тяжести. При этом спину нужно сохранять прямой, а вместо наклона использовать приседание, стараясь прижать груз к корпусу.
Не рекомендуется при ишиасе подолгу сидеть в одной позе. Если же больной занимается работой, предполагающей проведение большого количества времени именно в позе сидя, следует раз в час вставать и некоторое время отдыхать и делать легкую разминку. Можно просто походить или постоять, а можно и сделать какое-то простейшее упражнение для снятия напряжения с мышц спины и ног. Во время сидения также стоит контролировать свою позу. Нельзя не только горбатиться, ноги должны стоять прямо, а ступни – быть полностью прижатыми к полу.
На вопрос, как вылечить ишиас, народная медицина предлагает разнообразные средства — травы, домашние бальзамы и эмульсии из пищевых продуктов и даров природы, и многие другие необычные методы. Применение этих методов окажет заметный результат только при достаточно длительном употреблении полезных пищевых продуктов, но и вреда такая терапия не нанесет даже при длительном использовании средств народной медицины для лечения ишиаса.
источник
Автор: admin · Опубликовано 16.08.2017 · Обновлено 30.11.2017
Боль в области бедра и ягодиц затрагивает многих людей. Боль, испытываемая в этой области, может возникнуть в самом бедре или может отдаваться за пределы бедра. Большинство боли в бедрах и ягодицах являются механическими и могут быть разрешены с помощью консервативных методов лечения, но некоторые причины могут быть серьезными. Любая боль, которая является сильной, не проходит в течение нескольких дней, или прогрессирование требует медицинского обследования. В этой статье рассмотрим причины боли в бедре и ягодицах.
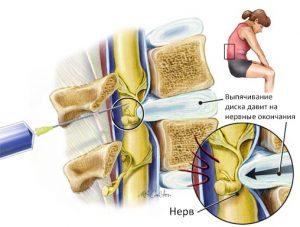
Радикулит описывает раздражение или сжатие большого седалищного нерва. Это обычно вызывает боль в нижней части спины, бедра, ягодицы и задней части ноги. Состояние чаще всего возникает из-за грыжи межпозвоночного диска в нижнем отделе позвоночника. Грыжа межпозвоночного диска развивается, когда желеобразная центральная часть спинного диска выталкивает из своих нормальных границ, что может оказывать давление на соседние нервы. Другие состояния, такие как возрастная дегенерация позвоночника и костных отрогов, также могут раздражать седалищный нерв и вызывать боль. Болезнь радикулит может сопровождаться мышечной слабостью, онемением, покалыванием и потерей ощущения вдоль пути нерва. В частых случаях боль от радикулита ограничивается одной стороной. Это состояние можно лечить противовоспалительными препаратами и упражнениями. Тяжелые случаи радикулита могут потребовать хирургического лечения.
Боль в крестцово-подвздошном сочленении.
Крестцово-подвздошное соединение образовано крестцом — нижней частью позвоночника — и тазом. Это соединение подвержено травмам. Боль в ягодицах и бедрах может возникнуть из крестцово-подвздошного сочленения. Люди, которые сидят в течение длительного периода времени, могут испытывать боль в этих сочленениях из-за плотных мышц и связок. Боль также может быть вызвана травмой, артритом или беременностью. Лечение боли в крестцово-подвздошном сочленении включает в себя противовоспалительные препараты, инъекцию кортизона и упражнения для укрепления мышц, поддерживающих соединение.
Синдром грушевидной мышцы.
Синдром грушевидной мышцы представляет собой небольшую мышцу в центре ягодицы. Эта мышца активна во время бега и ходьбы и восприимчива к стрессу. Если грушевидная мышца напряжена, она может затянуть и вызвать боль в области таза и ягодиц. Седалищный нерв проходит очень близко, а в некоторых случаях непосредственно через грушевидную мышцу. Когда мышца напряжена и спазмирована, она может оказывать давление на седалищный нерв, вызывая многие из тех же симптомов, которые возникают при грыжах, связанных с радикулитом. Лечение включает отдых от раздражающих действий, растяжение узкой мышцы и укрепление всех мышц в области таза.
Анкилозирующий спондилит — хроническое воспалительное состояние, которое поражает позвоночник и крестцово-подвздошные суставы. Он может прогрессировать и воздействовать на другие суставы по всему телу, но начальные симптомы обычно начинаются в бедрах и нижнем отделе позвоночника. Бедро, ягодицы и боли в пояснице являются распространенными. В некоторых случаях это состояние может также влиять на внутренние органы, включая сердце и легкие. Нехирургическое лечение этого состояния включает физиотерапию и НПВП или другие лекарства от боли. Тяжелые случаи анкилозирующего спондилита могут вызывать постоянную, сутулую позу и может потребоваться хирургическое вмешательство.
Иной недуг и травмы также могут вызывать боль в бедре и ягодицах. Например, высокие мышечные деформации подколенного сухожилия или разрыв могут вызывать эти условия, особенно среди спортсменов. Эти травмы могут развиваться внезапно или постепенно из-за чрезмерного использования. Закупорка артерий, снабжающих ноги, является менее распространенной причиной боли в задней части бедра и ягодиц. Затвердение артерий является обычным виновником этого состояния. Поражение или сжатие мышц, или сухожилий в области таза также может вызывать ягодичную и заднюю боль в бедре.
Для лечения боли в ягодицах вы должны увидеть своего врача, ревматолога или ортопеда. Ваш врач будет адаптировать ваше лечение к причине вашей боли.
Ваш врач может порекомендовать:
- Инъекции кортикостероидов для снижения воспаления.
- Физическая терапия, чтобы помочь укрепить мышцы вокруг травмы и улучшить диапазон движения в пострадавшем районе.
- Процедура дренирования кисты или абсцесса.
- Хирургия для восстановления поврежденного диска или замены изношенного сустава.
- Домашние средства могут помочь облегчить ваши симптомы до тех пор, пока не будет разработан план лечения.
Если в течение нескольких дней боль не улучшилась, или она ухудшилась, обратитесь к врачу. Они проведут физический осмотр и, возможно, возьмут тесты на визуализацию, такие как рентген, чтобы найти причину боли.
Как только ваш врач узнает, причины боли в бедре и ягодицах, они будут работать с вами по плану лечения, соответствующему вашим потребностям.
источник
Боль в ягодице, отдающая в ногу, в большинстве случаев поражает 1 сторону (левую или правую), хотя может быть и двусторонней. Она может усиливаться при подъеме по лестнице, резких движениях. Человеку не комфортно сидеть, а при ходьбе он щадит больную ногу и хромает.
Боль может возникнуть спонтанно. В острый период она не стихает даже в положении лежа, сопровождается мышечными спазмами, усиливается при смене позы, кашле. Трудно повернуть туловище, согнуть или разогнуть суставы. Боль — это сигнал о нарушениях, требующих срочной помощи. Существуют разные причины, вызывающие ее, в том числе опасной этиологии. Поэтому важно не откладывать визит к врачу (терапевту или ортопеду) и выяснить, что происходит в вашем организме.
В большинстве случаев боли в ягодицах, отдающие в левую или правую ногу появляются при остеохондрозе и остеоартрозе. Между позвонками L4 и L5 поясничного отдела, позвонками L5–S1 крестца находятся нервные корешки, которые при защемлении или наличии грыжевого выпячивания иннервируют боль или слабость через ягодицу в наружную часть бедра, через икроножную мышцу к передней или задней части ноги, вызывая онемение пальцев или наружной части стопы. Если поднять большой палец ноги, ощущается слабость во всей нижней конечности.
Появление боли могут спровоцировать такие факторы:
- переохлаждение — общее или поясничного отдела;
- инфекции;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- лишний вес;
- травмы мышц и связок, в том числе старые, полученные задолго до появления болей.
После падения на ягодицы мышечные волокна в зоне ушиба постепенно замещаются рубцом соединительной ткани. Со временем он начинает сдавливать седалищный нерв, вызывая болевой синдром. Не связанные с болезнями тянущие боли могут появиться при таких состояниях:
- метеочувствительности;
- переутомлении;
- беременности;
- интенсивном росте в юношеском возрасте.
Для детализации болевого синдрома важно прислушиваться к своему организму. При разных болезнях ощущения и симптомы болей можно выразить в таких жалобах пациентов:
- В крестцовой области, переходящая в ноги. При протрузии периодически обостряется и затихает. Она может быть простреливающей, резкой, может вызвать локальный спазм. В ногах и крестцовой зоне появляется покалывание и онемение.
- Тупая боль в пояснице, паховой области и верхней части голени характерна для синдрома грушевидной мышцы. Ее реактивное воспаление вызывают туберкулез, остеомиелит, артрит, артроз тазобедренного сустава.
- Тянущая, иррадиирующая в боковую часть ноги вплоть до стопы (лампасоподобной локализации) может быть при грыже и патологии бедренного сустава.
- Жгучая боль в той же области возникает при болезни Рота–Бернгардта.
- Ноющая или колющая. При злокачественных опухолях тазовых костей, спинного мозга, бурсите сухожилий ягодичных мышц.
- Давящая или тянущая в области поясницы и колена характерна при болезнях вен и артерий, а также повреждении связок и сухожилий.
- Отдающая в переднюю поверхность бедра и вниз может появиться после операции в нижней части живота. Сильная — одновременно с мышечной атрофией, которая наблюдается при сахарном диабете, если развивается асимметричная проксимальная нейропатия.
У детей до 10 лет болевые ощущения могут появиться при туберкулезе кости. Симптомы болей в ягодице справа и слева, распространяющихся на ноги, могут сильно отличаться при таких заболеваниях:
- паховая грыжа;
- патологии органов малого таза у женщин;
- гнойно-воспалительные процессы;
- патологии прямой кишки;
- болезни почек;
- вирус герпеса;
- хронические менингит;
- панкреатит;
- постинъекционный абсцесс.
Острая резкая боль может появиться во время укола в ягодицу. Это значит, что игла задела седалищный нерв. У пациента это может вызвать покалывание в ногах и пояснице, онемение, хромоту: клинические нарушения могут выражаться по-разному и продолжаться долгое время.

- анальгетики;
- противовоспалительные нестероидные (например, Диклофенак, Ибупрофен);
- миорелаксанты (для устранения мышечного спазма);
- улучшающие кровообращение.
Желательно соблюдать постельный режим. При местных гнойных процессах применяют Ихтиоловую мазь или Вишневского. В комплексное лечение при ортопедических патологиях входят такие методы:
- иглоукалывание;
- мануальная терапия;
- физиопроцедуры.
Врач обязательно назначает лечебную физкультуру, восстанавливающую кровообращение.
Первое, что необходимо сделать — снять боль. Врач назначает уколы и таблетки, а если боль сильная, такая, что анальгетики и спазмолитики не помогают — новокаиновую блокаду. Боль утихнет быстрее, если среднеягодичная мышца расслабится. Для этого можно воспользоваться таким способом:
- Лежа на спине, немного приподнимать ноги, согнутые в коленях.
- Разделить ягодицу на 4 квадрата и в середине правого верхнего найти болевую точку. При надавливании на нее ощущается иррадиация в поясницу и ноги. Не переставая нажимать на триггерную точку, надо в положении стоя ногу, согнутую в колене, поставить на невысокий табурет так, чтобы колено находилось на уровне нижней части живота, и поворачивать ее 10–20 раз в сторону. При необходимости можно держаться за опору.
- Подложить под эту точку мяч для большого тенниса, полежать так 10 минут, затем отводить ногу в сторону.
Но эти упражнения снимут боль не при всех заболеваниях, например, при синдроме грушевидной мышцы они бесполезны.
Если дискомфорт вызван воспалением седалищного нерва, можно воспользоваться аптечными согревающими мазями или такими рецептами компрессов народной медицины:
- из листьев белокочанной капусты, прогретых и слегка размягченных кипятком, делают на 2–3 часа;
- из пчелиного воска, разогретого до пластичного состояния, — на ночь.
Домашними средствами лечиться можно только после того, как врач диагностирует болезнь и в комплексе с терапией.
Нельзя назначать себе уколы, массаж, прогревания в ванне или бане. Неправильное лечение, например, люмбагоишиалгии, приведет к тому, что со временем состояние здоровья ухудшится, и болезнь станет хронической. Нельзя пытаться усилить эффект анальгетиков алкоголем.
Чтобы болезнь не возвращалась, важно прислушиваться к таким рекомендациям:
- если вы работаете сидя или стоя, делайте перерывы для разминки поясницы и ног;
- спите на полужесткой поверхности, лучше — на ортопедическом матрасе;
- не поднимайте тяжести;
- держите спину в тепле;
- сидите на стуле с высокой спинкой, подложив под нижнюю часть спины валик;
- для укрепления скелета употребляйте продукты, богатые кальцием, и периодически поддерживайте организм курсами витаминно-минеральных комплексов;
- для восстановления собственной ткани позвоночника введите в рацион мясо с сухожилиями и хрящами или аналогичные аптечные препараты;
- откажитесь от употребления твердых жиров, если среди ваших родных были случаи сосудистых заболеваний;
- следите за своим весом.
Важно не засиживаться, как можно больше двигаться: бегать или быстро ходить, плавать, каждый день делать зарядку. Физические нагрузки должны быть соразмерными состоянию здоровья и возрасту.
источник
Боль в бедре, которая отдает в ногу, в большинстве случаев говорит о серьезных проблемах с позвоночником. Это симптом довольно запущенного заболевания, которое вызывает нарушение ходьбы. В большинстве случаев, симптомам предшествует периодическая боль в пояснице, а серьезное обострение происходит после физической нагрузки или переохлаждения. В крайнем случае возникает слабость в ноге, онемение, паралич.
Клиника Доктора Игнатьева специализируется на диагностике и лечении заболеваний позвоночника, нервной системы. Правильно поставленный диагноз залог верного лечения.
Боль в ноге от бедра в большинстве случаев говорит о поражении нервных корешков, идущих от поясничного отдела позвоночника. Отходя от спинного мозга, нерв проходит рядом с межпозвоночным диском и уходит к иннервируемому участку через канал. Боль, может возникать из-за раздражения волокон спинного, головного мозга или непосредственно нерва – межпозвоночным диском, сужениями канала.
Диагностика боли в бедре, отдающей в ногу
Наиболее часто, боль вызывают такие заболевания как – остеохондроз поясничного отдела позвоночника, протрузии дисков, межпозвоночные грыжи, различные туннельные синдромы.
Остеохондроз – хотя и не вызывает непосредственную боль в бедре, вызывает сужение межпозвонковых каналов, при этом уменьшая запас места для проходящих вблизи нервов. Со временем могут, возникнут протрузии, которые и вызывают боль, а если их не лечить, то образуется межпозвоночная грыжа. Заболевания характерны для возраста от 17 до 55 лет. Боль обычно начинается с поясницы, а потом начинает отдавать в ногу, усиливается при нагрузках, движении.
Для постановки правильного диагноза не достаточно обычного рентгена, проводится МРТ поясничного отдела позвоночника, реже КТ.
Если боль возникает после 55-ти лет, следует обследовать пациента на воспалительные процессы костей, заболевания тазобедренного сустава (коксартроз), переломы, онкологию.
В любом возрасте следует исключить варикозную болезнь, проведя визуальный осмотр. Наличие травм или острых воспалительных заболеваний.
Медицинское название боли, идущей от бедра к ноге, при этом не указывающем на причину боли – люмбоишиалгия, ишиас или воспаление/ущемление седалищного нерва.
Если боль возникла при каком-то движении или после работы, следует немедленно это прекратить и лечь на ровную поверхность, полежать 5-10 минут. Если спустя это время боль полностью не исчезнет, нужно огранить любые нагрузки на позвоночник в течении ближайших суток. Для облегчения боли используется ибупрофен, нурофен либо любое подручное нестероидное противовоспалительное средство. При этом нужно избегать переохлаждений, перегрева.
Врач, который наиболее компетентен в данных вопросах – вертебролог или мануальный терапевт.
При своевременном обращении, первая задача, которая стоит перед врачом – определить причину боли. Даже если ее снимают обезболивающие лекарства, это серьезный симптом, который может потребовать экстренного оперативного вмешательства.
Проведя осмотр, проверив рефлексы, чувствительность, можно определить участок поражения и назначить целенаправленную диагностику. Определив причину, выбирается соответствующее лечение.
Без точно поставленного диагноза запрещено проводить массаж, использовать согревающие мази или заниматься самолечением.
В большинстве случаев, требуется курс лечения, который будет состоять из коррекции позвоночника, устранения ущемлений, назначения лечебной зарядки, рефлексотерапии и т.д. Это поможет не только устранить боль, но и избежать подобных проблем в будущем.
Пациент периодически страдал на боль в пояснице, особенно по утрам. После физической нагрузки (грузил холодильник в автомобиль), возникла острая боль в пояснице, которая резко отдала в ногу к бедру, подкосило ноги. Добравшись домой, боль усиливалась при ходьбе, поднятии ровной ноги и даже наклонах головы. Спустя неделю боль заставила обратиться к врачу, а МРТ поясничного отдела позвоночника показала межпозвоночную грыжу между пятым поясничным позвонком и крестцом. Был назначен курс консервативного лечения, продолжительностью от 1,5 мес., хирургическое вмешательство не потребовалось.
источник
- Главная
- Боли в ногах
- Боль в бедре
- Наиболее вероятные причины боли в бедре и их отличительные особенности
Этот диагноз ставят очень часто. Гораздо чаще, чем нужно. Когда пациент обращается к врачу по поводу болей в бедре, как минимум в половине случаев ему поставят диагноз коксартроз, т. е. артроз тазобедренного сустава. К счастью, на самом деле коксартроз ветречается реже. Грамотные врачи знают, что из числа обративmихся по поводу болей в бедрах, больные коксартрозом составляют примерно 25-30%.
Коксартроз обычно возникает после 40 лет, у женщин чуть чаще, чем у мужчин. Болезнь может поражать как один, так и оба тазобедренных сустава.
Как правило, коксартроз развивается медленно, за 1-3 года. Хотя бывают и исключения — иногда, после травмы, перегрузки или сильной нервотрепки боли нарастают достаточно быстро, в считанные дни или недели.
Отличительный симптом коксартроза — боль в паху, отдающая вниз по передней и боковой поверхности бедра.
Иногда такие болевые ощущения распространяются еще и на ягодицу или отдают в колено. Боли возникают в основном при ходьбе и при попытке встать со стула или с кровати. В покое они почти всегда стихают.
Второй отличительный симптом коксартроза — ограничение подвижности больной ноги. Заболевшему человеку трудно отвести ногу в сторону, трудно подтянуть ногу к груди, трудно надеть носки или обувь. Заболевший человек вряд ли сможет сесть на стул верхом, широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
Третий отличительный симптом коксартроза — хруст в поврежденном суставе при ходьбе и укорочение больной ноги (реже — наоборот, ее удлинение).
Хруст в суставе и укорочение ноги обычно проявляются не сразу, они становятся заметны на более поздних стадиях болезни.
— примерно 5 % от числа обратившихся по поводу болей в бедрах.
Симптомы асептического некроза практически полностью совпадают с симптомами коксартроза , одну болезнь очень трудно отличить от другой. Но в отличие от коксартроза асептический некроз чаще всего развивается быстро, в считанные дни.
Довольно часто боли нарастают до максимума и становятся нестерпимыми уже в течение первых двух-трех суток. Причем у многих заболевших боли до конца не проходят даже в покое, ломота в ноге может изматывать человека почти всю ночь. Отдых от нее наступает только к рассвету, в 4-5 часов.
Еще одно отличие от коксартроза: асептическим некрозом чаще болеют относительно молодые мужчины, в возрасте от 20 до 45 лет. Мужчины старше 45 лет заболевают асептическим некрозом намного реже. Еще реже заболевают женщины (в 7-8 раз реже мужчин).

Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются бедренные сухожилия сразу на обеих ногах.
Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерическоЙ перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины. Болезнь обычно развивается достаточно быстро, в течение 3-15 дней.
Проявляется трохантерит приступами болей по наружной поверхности бедра (область «галифе»). Болевые ощущения возникают чаще всего при ходьбе или в положении лежа на больной стороне. Боль с самого начала может быть достаточно интенсивной, но в отличие от коксартроза при трохантерите нет укорочения ноги и нет ограничения движения в тазобедренном суставе. Нога без труда отводится в сторону и вращается свободно во всех направлениях.
В отличие от человека, болеющего коксартрозом, человек, болеющий трохантеритом, может свободно положить ногу на ногу, без затруднений завязать шнурки, способен легко сесть «верхом» на стул, широко раздвинув ноги.

Заболевание чаще бывает односторонним (справа или слева). Боль нарастает быстро, чаще всего за 1-3 дня, после неудачного движения, подъема тяжести или сильного эмоционального переживания, стресса. В ряде случаев приступу предшествуют острые или хронические боли в пояснице.
Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы: одновременно может болеть крестец и поясница, в ряде случаев боль может опускаться вниз, по задней поверхности ноги, до самой пятки. В отличие от коксартроза боль очень редко отдает в пах (и в любом случае при синдроме грушевидной мышцы боль в ягодице будет гораздо сильнее, чем паховая боль).
Боли в ягодице могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение в первой половине ночи, а иногда болеющий человек просыпается от боли в 3-4 часа ночи. Однако у половины больных боли возникают только при движениях и при ходьбе. При этом ограничение движения в тазобедренном суставе при вращении ноги отсутствует нога вращается в полном объеме. Но зато нередко возникает острая боль в пояснице или в ягодичной области при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами. Причиной синдрома грушевидной мышцы являются повреждения поясничного отдела позвоночника.

Болеют чаще женщины старше 50 лет. В 70-80% случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3-20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (т. е. одинаковые справа и слева) скованность и боль в области бедер (боль не опускается ниже колен) и нерезкие боли в области плечевых суставов.
Болевые ощущения сопровождаются неимоверной слабостью заболевшего. Таких пациентов приводят к врачу буквально «под руки», но не из-за боли, а именно из-за слабости. Именно неимоверная слабость является ключевой точкой в постановке диагноза.
Нередко слабость и боль при ревматической полимиалгии сопровождаются снижением аппетита, потерей веса и повышением температуры тела.
Некоторые виды артритов приводят к воспалению тазобедренных суставов и, соответственно, сопровождаются болью в паху или в бедрах. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы поражаются при артритах чуть ли не в последнюю очередь, гораздо позже других суставов. Тогда дифференциальная диагностика между артритом и, например, коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редких вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает очень трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Но все же существуют некоторые «особые» признаки, которые позволяют отличить артритическое воспаление тазобедренных суставов от других заболеваний бедер, и в первую очередь — от коксартроза.
Главный настораживающий признак, который может указывать на артритический характер воспаления суставов, — утренняя скованность и ломота во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня. Такая скованность характерна именно для воспалительных заболеваний суставов, в первую очередь для болезни Бехтерева и ревматоидного артрита.
Во-вторых, в отличие от коксартроза при артрите болевые ощущения обычно достигают наибольшей интенсивности в ночное время, примерно в 3-4 часа ночи. Интенсивность таких болей бывает очень высока, и боли не уменьшаются от перемены положения тела, как это бывает, скажем, при трохантерите.
При движении и ходьбе болевые ощущения, в отличие от артроза, наоборот, чаще всего несколько уменьшаются, а не усиливаются. К вечеру, после того как болеющий «расходился», боли могут вообще исчезнуть, чтобы вспыхнуть с новой силой ночью, под утро.
Подсказкой, кроме того, может послужить и возраст больного. Указанными разновидностями артрита чаще заболевают люди молодые, в возрасте от 15 до 40 лет. А трохантерит, ревматическая полимиалгия и коксартроз за редким исключением начинаются в возрасте старше 40 лет.
источник
Здравствуйте, дорогие читатели.
Когда боль в бедре причины могут быть самые разнообразные. Очень не просто определить, почему и от чего болит. Это может быть из-за остеоартрита в тазобедренном суставе.
Причина может быть также в том, что были перенапряжены или растянуты мышцы бедра, или растянуты сухожилия в пояснице, или в ягодице, или в верхней части бедра.
Бедро может болеть из-за воспаления или защемления седалищного нерва, который отходит от поясничного отдела позвоночника, выходит потом на заднюю сторону ягодицы, и спускается вдоль задней части ноги.
Причиной боли может быть неудачное падение на ногу, травма ноги, ушиб той части ягодицы, на которой располагается выход седалищного нерва.
Боль может идти и не от тазобедренных суставов, и не от мышц бедра, а от позвоночника. Это многообразие причин затрудняет установление того, что конкретно у вас произошло.
… боль не снимается ни отдыхом, ни прикладыванием льда, ни обезболивающими средствами;
… боль настолько сильная, что нет возможности опираться на ногу;
… резкая боль в бедре от травмы, и она не проходит, или даже усиливается;
Это то первое, что нужно сделать, если появилась боль в области бедра. Заверните лед в тонкое полотенце, и приложите к больному месту. Если сильная боль в бедре в результате травмы, прикладывайте лед каждый час. Если нет, или ноющая боль в бедре, можно класть лед от одного до двух раз в день.
После прикладывания льда примените теплые процедуры
Через двое суток лечения льдом прикладывайте тепло, любую грелку. Можно принять теплую ванну с температурой не выше 37 градусов.
Мазь, и растирание мази на больном месте расслабляют, особенно если у вас ноющая боль в бедре. Попробуйте фастум гель, или гель Долобене. Долобене действует отлично!
ВНИМАНИЕ! Нельзя пользоваться мазями, в которых есть ментол, с одновременным прогреванием! Может появиться ожог кожи.
Примите таблетку болеутоляющего средства
Это могут быть ибупрофен, ацетаминофен, или парацетамол. Если рекомендуемая в инструкции дозировка не помогает, сходите сами, или пусть вас отвезут к врачу
Если очень сильная боль в бедре, и вы не можете даже опираться на ногу, вызовите врача на дом. Возможно, дело намного серьезнее, чем вы думаете. При такой боли лечение может быть вплоть до наложения шины из-за возможного перелома или вывиха в тазобедренном суставе в результате падения. Поэтому лучше обратиться к хирургу или травматологу.
Не делайте что-либо вообще из того, что усиливает боль. Вызовите такси, чтобы доехать до работы. Пользуйтесь лифтом. Примиритесь на некоторое время с невозможностью делать то, что делали раньше, до боли.
Не стесняйтесь применить палочку или даже костыли
Дело в том, что без них, когда вы за счет здоровой ноги стараетесь не нагружать больную, вы рискуете получить растяжение мышц здоровой ноги.
Палку держите в той руке, которая противоположна больной ноге. Заносите палку вперед вместе с шагом больной ногой. Тогда ваш вес будет распределяться на здоровую ногу и на палку. После этого делайте шаг здоровой ногой. Длина палки должна подходить по вашему росту.
Наберитесь терпения и не торопите события
Для заживления бедра времени может потребоваться достаточно много, особенно если травмирована мышца. Для восстановления мышц бедра потребуется до 12 недель.
Не гоните лошадей и снова наберитесь терпения
Когда состояние ноги улучшится, и вы сможете почти нормально опираться на ногу, возвращайтесь к нормальному и привычному образу жизни не сразу, а постепенно, отменяя одно за другим те ограничения, которые у вас были, когда нога болела.
Поделюсь своим собственным опытом
В конце октября от неудачного наклона с одновременным поворотом туловища, стало болеть в пояснице…
(если у вас мобильная версия, переключитесь на компьютерную)
…особенно с левой стороны. Точную причину я тогда не знал, и подумал, что случилось просто растяжение мышц спины. Но это оказалось не так…
Через несколько дней боль стихла, и почти совсем мне стало хорошо.
Естественно, что если хорошо, то надо это использовать! Решил вставить дверные ручки в ванной и туалетной комнатах. При этой работе пришлось нагружать спину и поясницу, чтобы удерживать дверь. От этого видимо чисто механическим образом еще больше повредил себе уже «заживающую» поясницу.
В результате на следующий день появилась сильная боль в левой ягодице и в левом бедре, причем настолько сильная, что пришлось и на ночь, и днем принимать ибупрофен: две таблетки вечером, две таблетки утром. Втирал также обезболивающий гель «Долобене». В общем жил на обезболивающих.
И тут до меня дошло, что от резкого неудачного поворота туловища у меня оказался травмированным один из дисков позвоночника в пояснице слева. Потом я необдуманно дал нагрузку на него, когда вставлял дверные ручки, и получил защемление седалищного нерва.
Боль была такая, что как будто мои мышцы кто-то сильно напрягает, растягивает и пытается разорвать их. От мышц бедра и ягодиц боль распространилась и на голень. Было больно ходить. По ночам просыпался от боли, с трудом находил удобное положение тела, чтобы болело меньше. Даже таблетки ибупрофена помогали с трудом
Только через две недели боль в ноге постепенно стихла, но мышцы бедра и ягодицы стали какими-то «непослушными». Я стал ежедневно тренировать их ходьбой, и дело пошло на поправку. Затем возобновил занятия утренней гимнастикой, и только в марте нога пришла в норму. Сейчас проблем с ногой нет!
Так что боль в бедре – дело не шуточное . И определить ее причину очень непросто. А чтобы вылечиться, нужно набраться терпения. Мой случай – это почти пять месяцев…
Бедро может болеть из-за лишнего веса тела
Избыточный вес вполне может стать причиной усиления боли в бедре. Каждый сброшенный килограмм веса уменьшает нагрузку на бедро на три килограмма.
Проанализируйте свою походку
Боли в бедре при ходьбе могут быть из-за вашей неправильной походки. У человека с легкой походкой все движения при ходьбе плавные, шаг начинается от бедра, и тогда ноги не перегружаются. И наоборот, при тяжелой походке, когда шаг начинается с опоры на стопу, весь вес тела давит сразу на все суставы ноги, делающей очередной шаг, мышцы вынуждены перенапрягаться, чтобы удержать тело. Это может стать причиной появления и усиления боли в бедре.
Если у вас тяжелая походка, вам нужно проследить за собой, и изменить ее. Постарайтесь научиться начинать каждый шаг от бедра, когда первым начинает шаг бедро, а не стопа. Если вы добьетесь этого, то и ваша походка будет красивой, и ноги не будут болеть.
ВНИМАНИЕ! Упражнения с больной ногой начинайте делать только после того, как боль ослабла настолько, что вы можете их делать.
Упражнение «Преклоните колено»
Станьте на левое колено. Ступня правой ноги, согнутой в колене, на полу. Если именно левая нога болит, становитесь осторожно, насколько позволяет сделать это боль в бедре. Руки положите на бедра, или правую руку положите на колено, а левая свободна. Напрягите живот, и наклонитесь вперед. Спина должна быть прямая. Мышцы на передней части левого бедра натянутся. Постойте так в таком положении примерно полминуты. Повторите три раза, и проделайте то же самое, поменяв ноги.
Упражнение «Воображаемый футбол»
Для укрепления мышц передней части бедра и ягодиц обопритесь левой рукой о край стола. Опираясь на левую ногу, и она должна быть прямая, поднимите как можно выше правую ногу и удержите ее на секунду – другую, после чего свободно опустите и отведите назад и немного вверх. Задержите тоже на одну – две секунды. Левая нога, на которой вы стоите, должна быть по-прежнему прямая. После этого правая нога возвращается в исходное положение. Сделайте десять таких взмахов, и поменяйте ноги.
Упражнение «Приседание на корточки» Укрепляет мышцы на передней стороне бедра, и ягодицы. Стоя прямо и поставив ноги примерно на ширину плеч, положите руки на грудь, или вытяните их вперед. Смотрите перед собой. Медленно, стараясь держать корпус тела прямо, приседайте «до упора», то есть бедра должны занять горизонтальное положение. Можно опуститься и ниже. Постойте так, «вприсядку», несколько секунд. Делайте 10 – 12 приседаний, и по два раз ежедневно.
Если причина в том, что болит тазобедренный сустав, можете попробовать делать указанные ниже упражнения.
Сядьте на пол, сведите ступни ног вместе, подтяните их как можно ближе к паху, затем расслабьте ноги так, чтобы колени опустились к полу. Удерживайте эту позу 15 секунд. Повторите несколько раз. Если эта поза для вас трудная, можно сгибать только одну ногу, а другую держать в вытянутом положении.
Большими пальцами рук надавите с обеих сторон копчика на те места, где начинается складка между ягодицами. Эти точки помогают снять боль, или ослабить ее в тазобедренном суставе.
Здоровья вам и благополучия! С уважением Владимир Белов
Тазобедренный сустав предназначен для того, чтобы выдерживать повторяющиеся многократно движения и обладает изрядной стойкостью к износу. Это шаровой шарнир — самый большой в нашем организме — части которого соответствуют друг другу таким образом, что это позволяет им двигаться как по маслу.
Всякий раз, когда вы, двигаясь, задействуете бедра (например, отправившись на пробежку), и тазовая кость движется в гнезде, возникает трение. Предотвратить его помогает подушка хряща.
Несмотря на свою прочность, тазобедренный сустав все же поддается разрушению. С возрастом и в связи с интенсивным использованием хрящ стирается и повреждается. Мышцы и сухожилия в бедре изнашиваются. Непосредственно тазовые кости нередко ломаются во время падения или другого травмирующего воздействия. Любое из вышеперечисленных условий приводит к боли в бедре.
Если вы испытываете ее, причиной вашего дискомфорта может быть следующее. Также далее читайте, как облегчить страдания.
Вот некоторые из причин, которые вызывают боль в ноге в области сустава бедра слева или справа:
- Артрит. Остеоартрит и ревматоидный артрит являются одними из самых распространенных причин рассматриваемой здесь проблемы, особенно у пожилых людей. Эти заболевания приводят к воспалению тазобедренного сустава и разрушению хряща, который смягчает воздействие трения на тазовые кости. По мере прогрессирования артрита болевые ощущения постепенно усиливаются. Люди с ним также чувствуют скованность. Их диапазон движения в суставе сокращается.
- Переломы. Переломы бедра являются особой проблемой у пожилых людей. С возрастом кости становятся слабыми и ломкими. Ослабленные они более подвержены переломам в результате падения.
- Бурсит. Это воспаление маленьких, заполненные жидкостью мешочков (так называемых сумок), которые защищают мышцы и сухожилия, как правило, в связи с часто повторяющимися движениями, переутомлением или раздражением сустава.
- Тендинит. Сухожилия — полосы плотной ткани, которыми соединяются кости и мышцы. Тендинит — воспаление или раздражение сухожилий. Это состояние обычно вызывается повторяющимся стрессом от чрезмерной на них нагрузки.
- Разрыв мышц или сухожилий. Повторяющиеся многократно движения дают ненормальную нагрузку на мышцы, сухожилия и связки. Когда эти структуры воспаляются, соответственно справа или слева, они болят и не позволяют суставам функционировать нормально.
- Рак. Опухоль, которая возникла и распространилась в кости (рак кости) может вызвать боль в бедрах, а также в других частях тела.
- Асептический некроз (также называемый остеонекроз). Это состояние возникает, когда приток крови к тазовой кости уменьшается, и в результате костная ткань отмирает. Аваскулярный некроз чаще всего происходит в бедре, хотя он поражает и другие кости. Это может быть вызвано переломом или смещением, либо происходить из-за долговременного использования высоких доз стероидов (таких как преднизон ), одной их прочих причин.
Иногда в бедро отдает боль от других областей тела, таких как спина или пах (от грыжи).
В ряде случаев мучительное состояние становится хуже при осуществление подвижной деятельности, особенно если оно вызвано артритом. Наряду с этими ощущениями, часто уменьшается диапазон движения. У многих людей от постоянной проблемы, о которой идет речь, развивается хромота. На что обратить внимание женщинам
Если она вызвана разрывом, травмой мышцы или сухожилия в правой или левой ноге, остеоартритом, или тендинитом, состояние обычно можно облегчить обезболивающими, такими как Tylenol или нестероидными противовоспалительными препаратами, такими как Motrin или Aleve.
Помощь при ревматоидном артрите также включает применение противовоспалительных препаратов, таких как кортикостероиды, или БПВП, таких как метотрексат и сульфасалазин.
Еще один способ облегчить боль в области бедра, спереди, сзади, сбоку или внутри, прикладывать к ней в течение 15 минут несколько раз в день лед. Попробуйте давать отдых и покой пораженному суставу как можно больше, пока вы не почувствуете себя лучше.
Если у вас артрит, делайте специальные упражнения с невысокой нагрузкой, растягивайтесь и тренируйтесь с отягощениями. Это уменьшит боль и улучшит подвижность суставов. Например, хорошим вариантом не экстремальных тренировок при артрите является плавание. Также увеличить диапазон движения помогает физиотерапия.
Когда остеоартрит становится настолько проблемным, что боль нестерпима или даже деформируется тазобедренный сустав, предлагается к рассмотрению вопрос о его эндопротезирование. При переломах иногда требуется операция.
Обязательно посетите врача, если боль не уходит, или если вы заметили отек, покраснение или тепло в месте сустава. Также следует это сделать, если он у вас болит в ночное время или когда вы просто отдыхаете.
Этот диагноз ставят очень часто. Гораздо чаще, чем нужно. Когда пациент обращается к врачу по поводу болей в бедре, как минимум в половине случаев ему поставят диагноз коксартроз, т. е. артроз тазобедренного сустава. К счастью, на самом деле коксартроз ветречается реже. Грамотные врачи знают, что из числа обративmихся по поводу болей в бедрах, больные коксартрозом составляют примерно 25-30%.
Коксартроз обычно возникает после 40 лет, у женщин чуть чаще, чем у мужчин. Болезнь может поражать как один, так и оба тазобедренных сустава.
Как правило, коксартроз развивается медленно, за 1-3 года. Хотя бывают и исключения — иногда, после травмы, перегрузки или сильной нервотрепки боли нарастают достаточно быстро, в считанные дни или недели.
Отличительный симптом коксартроза — боль в паху, отдающая вниз по передней и боковой поверхности бедра.
Иногда такие болевые ощущения распространяются еще и на ягодицу или отдают в колено. Боли возникают в основном при ходьбе и при попытке встать со стула или с кровати. В покое они почти всегда стихают.
Второй отличительный симптом коксартроза — ограничение подвижности больной ноги. Заболевшему человеку трудно отвести ногу в сторону, трудно подтянуть ногу к груди, трудно надеть носки или обувь. Заболевший человек вряд ли сможет сесть на стул верхом, широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
Третий отличительный симптом коксартроза — хруст в поврежденном суставе при ходьбе и укорочение больной ноги (реже — наоборот, ее удлинение).
Хруст в суставе и укорочение ноги обычно проявляются не сразу, они становятся заметны на более поздних стадиях болезни.
— примерно 5 % от числа обратившихся по поводу болей в бедрах.
Симптомы асептического некроза практически полностью совпадают с симптомами коксартроза , одну болезнь очень трудно отличить от другой. Но в отличие от коксартроза асептический некроз чаще всего развивается быстро, в считанные дни.
Довольно часто боли нарастают до максимума и становятся нестерпимыми уже в течение первых двух-трех суток. Причем у многих заболевших боли до конца не проходят даже в покое, ломота в ноге может изматывать человека почти всю ночь. Отдых от нее наступает только к рассвету, в 4-5 часов.
Еще одно отличие от коксартроза: асептическим некрозом чаще болеют относительно молодые мужчины, в возрасте от 20 до 45 лет. Мужчины старше 45 лет заболевают асептическим некрозом намного реже. Еще реже заболевают женщины (в 7-8 раз реже мужчин).
Эта болезнь встречается очень часто — примерно 25-30% от числа обратившихся по поводу болей в бедрах.
Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются бедренные сухожилия сразу на обеих ногах.
Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерическоЙ перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины. Болезнь обычно развивается достаточно быстро, в течение 3-15 дней.
Проявляется трохантерит приступами болей по наружной поверхности бедра (область «галифе»). Болевые ощущения возникают чаще всего при ходьбе или в положении лежа на больной стороне. Боль с самого начала может быть достаточно интенсивной, но в отличие от коксартроза при трохантерите нет укорочения ноги и нет ограничения движения в тазобедренном суставе. Нога без труда отводится в сторону и вращается свободно во всех направлениях.
В отличие от человека, болеющего коксартрозом, человек, болеющий трохантеритом, может свободно положить ногу на ногу, без затруднений завязать шнурки, способен легко сесть «верхом» на стул, широко раздвинув ноги.
Встречается очень часто — примерно 30-40% от числа обратившихся по поводу болей в бедре.
Заболевание чаще бывает односторонним (справа или слева). Боль нарастает быстро, чаще всего за 1-3 дня, после неудачного движения, подъема тяжести или сильного эмоционального переживания, стресса. В ряде случаев приступу предшествуют острые или хронические боли в пояснице.
Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы: одновременно может болеть крестец и поясница, в ряде случаев боль может опускаться вниз, по задней поверхности ноги, до самой пятки. В отличие от коксартроза боль очень редко отдает в пах (и в любом случае при синдроме грушевидной мышцы боль в ягодице будет гораздо сильнее, чем паховая боль).
Боли в ягодице могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение в первой половине ночи, а иногда болеющий человек просыпается от боли в 3-4 часа ночи. Однако у половины больных боли возникают только при движениях и при ходьбе. При этом ограничение движения в тазобедренном суставе при вращении ноги отсутствует нога вращается в полном объеме. Но зато нередко возникает острая боль в пояснице или в ягодичной области при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами. Причиной синдрома грушевидной мышцы являются повреждения поясничного отдела позвоночника.
Встречается редко — примерно 1% от числа обратившихся по поводу болей в бедрах.
Болеют чаще женщины старше 50 лет. В 70-80% случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3-20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (т. е. одинаковые справа и слева) скованность и боль в области бедер (боль не опускается ниже колен) и нерезкие боли в области плечевых суставов.
Болевые ощущения сопровождаются неимоверной слабостью заболевшего. Таких пациентов приводят к врачу буквально «под руки», но не из-за боли, а именно из-за слабости. Именно неимоверная слабость является ключевой точкой в постановке диагноза.
Нередко слабость и боль при ревматической полимиалгии сопровождаются снижением аппетита, потерей веса и повышением температуры тела.
Некоторые виды артритов приводят к воспалению тазобедренных суставов и, соответственно, сопровождаются болью в паху или в бедрах. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы поражаются при артритах чуть ли не в последнюю очередь, гораздо позже других суставов. Тогда дифференциальная диагностика между артритом и, например, коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редких вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает очень трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Но все же существуют некоторые «особые» признаки, которые позволяют отличить артритическое воспаление тазобедренных суставов от других заболеваний бедер, и в первую очередь — от коксартроза.
Главный настораживающий признак, который может указывать на артритический характер воспаления суставов, — утренняя скованность и ломота во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня. Такая скованность характерна именно для воспалительных заболеваний суставов, в первую очередь для болезни Бехтерева и ревматоидного артрита.
Во-вторых, в отличие от коксартроза при артрите болевые ощущения обычно достигают наибольшей интенсивности в ночное время, примерно в 3-4 часа ночи. Интенсивность таких болей бывает очень высока, и боли не уменьшаются от перемены положения тела, как это бывает, скажем, при трохантерите.
При движении и ходьбе болевые ощущения, в отличие от артроза, наоборот, чаще всего несколько уменьшаются, а не усиливаются. К вечеру, после того как болеющий «расходился», боли могут вообще исчезнуть, чтобы вспыхнуть с новой силой ночью, под утро.
Подсказкой, кроме того, может послужить и возраст больного. Указанными разновидностями артрита чаще заболевают люди молодые, в возрасте от 15 до 40 лет. А трохантерит, ревматическая полимиалгия и коксартроз за редким исключением начинаются в возрасте старше 40 лет.
Боль в ягодице нередко появляется в результате защемления седалищного нерва грушевидной мышцей – группой мышечных волокон, начинающихся в области крестца внутри таза и крепящихся нижним сухожильным концом к бедренной кости. Эта мышца отвечает за наружную ротацию бедра и стопы. Синдром грушевидной мышцы часто сопровождает дегенеративные изменения в дисках пояснично-крестцового отдела с формированием картины радикулита.
Врачи-вертеброневрологи «Клиники доктора Игнатьева» г. Киева практически ежедневно наблюдают проявления синдрома грушевидной мышцы, поскольку поясничный остеохондроз – самая часто встречающаяся проблема позвоночника у больных, независимо от их пола или возраста.
И хотя сама по себе боль в ягодице не опасна, она сигнализирует о других нарушениях, которые нуждаются в незамедлительной коррекции. Опытные специалисты проводят осмотры и консультируют больных по этому поводу после предварительной записи на прием.
Боль в ягодице возникает при ишиасе – раздражении седалищного нерва, что чаще всего наблюдается при пояснично-крестцовом остеохондрозе и его последствиях – протрузии диска, грыже диска или разрастании остеофитов в телах позвонков, а также при спондилезе и спондилолистезе. Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Таким образом, боль в ягодице может иметь два источника – компрессия корешков спинномозговых нервов у позвоночника и сдавливание ствола седалищного нерва грушевидной мышцей. Среди других причин синдрома грушевидной мышцы можно отметить:
- Травму грушевидной мышцы – при падении на ягодицы происходит ее ушиб, образование гематомы, болевой спазм – все это способствует раздражению седалищного нерва в ее толще;
- Последствия травмы – повреждение заживает, но мышечные волокна в зоне ушиба замещаются соединительнотканным рубцом, который сдавливает седалищный нерв – и снова формируется болевой синдром;
- Воспаление – миозит грушевидной мышцы – также может стать причиной боли в ягодице;
- Новообразования, туберкулез кости, остеомиелит, артрит или артроз тазобедренного сустава могут вызвать реактивное воспаление грушевидной мышцы и боль.
Боль часто имеет односторонний характер, но иногда поражаются обе стороны. При этом она достаточно выражена, иррадиирует на заднюю поверхность бедра, голень и стопу. Нарушений чувствительности кожи на ноге обычно не выявляется, иногда может быть легкое покалывание. Но больной старается беречь ногу, ему неудобно сидеть на больной стороне – как правило, человек держит ногу в приподнятом положении и не способен сесть ровно.
Кроме осмотра, проверки сухожильных рефлексов, осанки и походки, врач назначает пациенту инструментальные методы исследования. Среди них наиболее информативным методом считается рентгенография
позвоночника в области поясницы, а также сочленений крестца с тазовыми костями. Кроме того, исчерпывающие результаты можно получить при магнитно-резонансном сканировании поясничного отдела и крестцовой зоны. Радиоизотопное сканирование применяется в случае подозрения на онкологический процесс или инфекцию в области грушевидной мышцы и близлежащих органов.
Четким подтверждением синдрома грушевидной мышцы является диагностическое введение раствора анестетика в мышцу, что можно сделать под контролем рентгена или компьютерной томографии. Если болевой синдром после инъекции исчезает, то диагноз ставится без сомнений.
Лечение при боли в ягодице консервативное и комплексное. Необходимо применение медикаментозной терапии, в которую входят:
Кроме лекарственной терапии с успехом используются локальные методики воздействия:
Врачи киевской «Клиники доктора Игнатьева» всеми силами стараются облегчить боль в ягодицах при любой степени ее выраженности. Подбор схемы терапии производится индивидуально и быстро приводит к выздоровлению пациента.
Здравствуйте.проснулась от того,что болит в ягодице с левой стороны и отдает в ногу.Бывает больно наступить.В 2016 году обращалась по этому же поводу к врачу,назначили уколы 3 раза в день.В день выходило 7 уколов 10 дней.На несколько месяцев я даже забыла о боли.Но сейчас начало опять болеть.Я ухаживаю за бабушкой,но она доводит до того,что все начинают сильно нервничать каждый день.Может ли стресс быть причиной боли?Что можно сделать в этом случае?Что можете посоветовать?
Здравствуйте . Подскажите пожалуйста что делать и куда уже обращаться . Долгое время мучили боли под правой лопаткой и чуть ниже , боли были очень резкие в виде судорог . Тяжело было лечь , встать , вообще двигаться не давало . Неделю назад отвезли к врачу , он сделал укол витаксон, ношпа и флоксацин вроде . Боли прошли , но спустя пару недель начала болеть левая ягодицах , боль не острая , тупая , но постоянная ,. При надавливании болит больше нижняя часть ягодицы и чуть отдает в ногу . На пальцах ног и пятках спокойно могу ходить . Что это может быть ?
Здравствуйте, мне 13 лет умения болит в копчике и отдаёт в левую ногу левую ногу тянет и ещё отдаёт в писю пися колит что это может быть скажите пожалуйста я волнуюсь .
Как можно убрать боль в домашних условиях, и что делать чтобы боль не возвращялась?
С некоторых пор появилась не боль, а усталость, дискомфорт в области бедер, ног, сравнимое с болью после сильной физической нагрузки ( на лыжах, в спортзале) на следующий день, когда вставание и любое движение тяжело. Я ежедневно делаю небольшую спиральную зарядку, хожу много, поэтому понимаю, что это не связано со сменой моего физического режима.
При долгой поездке сидя, особенно, когда сама за рулем, просто сводит левую ягодицу и уже не отпускает сутки.
Ночью все чаще сводит икры ног.
Здравствуйте. Проблема такая. Более недели,болела поясница. Стала проходить,но я наклонился на правую сторону и почувствовал боль. С того момента боль не проходит. Не могу лежать,сидеть,сразу начинает держаться мышцы ноги. При ходьбе чувствую себя более менее,но лучше.стоит сесть,как сразу нудная боль в бедре.
Здравствуйте доктор,у меня проблема с пальцами ног.при ходьбе они подгинаются и больно ходить.
Боль в пояснице и правой ягодице. Ягодица меньше беспокоит, когда я начинаю растяжку. В нашем городе обращался к разным «специалистам»-результата нет. Боль в ягодице постоянная. Боль усиливается под нагрузкой(сижу, лижу). Есть ли у меня шанс вылечить это. Из-за этой проблемы не магу полноценно работать!
Здравствуйте,подскажыте мне пожалуйста, почему болит левая ягодица,вчера болела не очеть а сегодня очень болит что делать в таких случаях?
Ноющая сильная боль в бедрах (в правом больше). Боль отдает по всей ягодице,ниже не идет, от движений не зависит. Больше проявляется ночью, бывает спать невыносимо.
Когда-то у меня была такая боль: во время соблюдения жесткого спортивного режима. Но потом все прошло. Уже как пол года не живу в таком режиме, а боль опять появилась. Что это может быть? суставы или позвоночник?
После лечения остехондроза грыжа L5-S1 5мм появились боли в левой ягодице, боль дергающая, проявляющая в покое во время ходьбы не ощущается, на ягодице плотные уплотнения после консультатции у нейрохирурга поставлен диагноз мышечно тонический синдром по рекомендовали заниматься растяжками, занимаясь уже 7 месяцев на тренажерах бубновского и растяжками боли не проходят до занятий левая ягодица была меньше чем правая, сейчас начала выравниваться, Может ли быть такой долгий спазм и помогут ли мне растяжки?
Здравствуйте!Я уже неделю мучаюсь,к врачу на прием не могу попасть,болит правая сторона,начиная от крестца заканчивая коленом,боль возникает при ходьбе аж до прострелов,в покое нога вообще не болит.Не могу понять из за чего она возникла,я занималась спортом,но неделя была перерыва и именно в этот перерыв началась эта боль.Спасибо.
Здравствуйте Радион Геннадьевич скажите пожалуйста у меня грушевидной мышцами проблемы врач сказал что надо вести ботокс я в интернете прочитал что ана может продлится на три месяца и чтобы вы посоветовали бы спасибо ?
VМы занимаемся устранением проблем в грушевидной мышце без медикаментов и операции. Рекомендую записаться на очную консультацию.
Добрый вечер Радион Геннадиевич! В прошлом году ездила на машине на море на улице жара , а в машине естественно кондиционер. По приезду в отель началась ужасная головная боль , а осенью как начались холода почувствовала и локти и колени, такое чувство как будто лёд приложила. Так год и мучаюсь . Ходила к ириодологу поставила диагноз воспаление ревматизма. Прокололась , но холод на локтях и коленях так и остался. Что можете посоветовать. Спасибо. С уважением к вам Наталья
К сожалению, если Вам подтвердили диагноз ревматизма, тогда наши методики Вам противопоказаны. Рекомендую в таком случае консультацию невропатолога.
Добрый день. У меня есть проблема связана со спиной. Гогда сплю на животе очень болит спина как при схватках. Но я не беременна. И при ходьбе стали болеть ягодицы а отдает в спину и не магу долго сидеть на попе ощущение неприятно . Спасибо
Подняла тяжелое.сильная боль в ягодице.не могу лежать на спине.сидеть.ходить.адская боль в правой области ягодицы.Как быть.В неврологии госпитализация не дает успехов.
Необходимо видеть МРТ поясничного отдела. Если Вы можете пройтись на пяточках и на носочках, тогда можете записываться на очную консультацию. Если же не сможете пройтись, тогда срочно к нейрохирургу.
сильные прострелы в голову что делать
Здравствуйте, у меня болит левая ягодица , как будто изнутри , резкие боли когда встаю , сижу итд. В первые болело в месяц один раз , потом начиная лета 2015года болит почти постоянно . В больницу не оьращалась . Помогите , какие таблетки принять ?
ноголетняя проблема с руками, лет 7. Начиналось с нарушения чувствительности кончиков пальцев, потом неприятные ощущения в ладонях, жжение. Все это усиливалось, кажется, что с ладоней содрана кожа и все густо засыпано солью. Обращалась к врачам, определяли синдром Рейно, пытались лечить — таблетки для сосудистой терапии, дорогостоящие капельницы. Состояние все ухудшалось. У меня диабет, на генсулине с 2010 года. Эндокринолог считает, что это не диабетическая полинейропаптия, что она бывает только с нижними конечностями. Но жить так все труднее — больно контактировать с водой, больно вообще что-то брать в руки. Чтобы чуть легче было, держу обе руки в подмышках. Столько болей у меня разных, но все ушли на второй план, только руки просто портят жизнь. Это невыносимо, не знаю как дольше терпеть. Мне все хуже и хуже. Что делать? Неужели ничего уже нельзя предпринять.
Здарвствуйте, у меня вывели протрузию диска L5-S1 . Начало беспокоить в поясничном отделе спины в конце августа , вначале болело по ночам , потом боль увеличилась стало болеть круглосуточно, чуть позже боль еще кинули в ноги . Ноги болят так : Сначал левая , потом правая , иногда обе . Вот у меня такое чувство в ногах как будто какая то ниточка тянется и больно ходить . Иногда режет. Был у врача , после того как начали болеть ноги . Врач отправил меня на МРТ, там и вывели протрузию. Назначил Актовегирин , Диклофенак — капельницы . Мовалис , Афлутоп , Ксефокам — уколы . Артрокер , Медокалм , Аркоксиа таблетки . Прошло 4 месяца прошла боль в спине , а в ногах нет , помогите ) Мне 15 лет . Вес 45 кг.
Здарвствуйте, у меня вывели протрузию диска L5-S1 . Начало беспокоить в поясничном отделе спины в конце августа , вначале болело по ночам , потом боль увеличилась стало болеть круглосуточно, чуть позже боль еще кинули в ноги . Ноги болят так : Сначал левая , потом правая , иногда обе . Вот у меня такое чувство в ногах как будто какая то ниточка тянется и больно ходить . Иногда режет. Был у врача , после того как начали болеть ноги . Врач отправил меня на МРТ, там и вывели протрузию. Назначил Актовегирин , Диклофенак — капельницы . Мовалис , Афлутоп , Ксефокам — уколы . Артрокер , Медокалм , Аркоксиа таблетки . Прошло 4 месяца прошла боль в спине , а в ногах нет , помогите ) Мне 15 лет . Вес 45 кг
Здравствуйте, ходила в спорт зал и буквально на следующий день, заболел пояснично-крестцовый отдел, терапевт направлял и к ревматолога и к геникологу- сказали что все хорошо( рентген тоже), невролог направила на мрт- поставили протрузию диска L4/5, невролог проверила рефлексы, сказала что болит не из-за этого и мне не к ней; боль усилилась, отдаёт в ягодицу, иногда хожу прихрамывая, больно кашлять и чихать, долго сидеть или стоять в одном положении, наклоняться, что это? Длится уже 2 месяца
Засыпала вечером все было в порядке, проснулась утром от того что переворачиваться больно в ягодице. Ночью спали с открытым окном, но чтобы вот так продуть — не уверена, 15 градусов на улице и прохладный ветер. Вообщем болит конкретно верхняя часть правой ягодицы, как при надавливании на конкретную точку так и при действии: перевернуться, сесть/встать. Никаких усилий на эту область, никаких болезненных ощущений до этого. Не отнимается нога, нет изменений в чувствительности. К врачу не смогу попасть в ближайшие пару дней, с чем связано может быть?
Вы сами ответили на свой вопрос — вероятнее всего продуло. Можно воспользоваться мазями: диклак гель или долобене гель. Если за несколько дней не пройдет обязательно обратитесь к врачу. И избегайте сквозняка.
После родов стали сильные боли под ягодицей. Как будто ножом режут. Не могу наклониться. Родила сына вес 5240 кг. В ноябре 2014г. Кормлю грудью. Вот и не иду к хирургу, т.к. все лекарства пойдут в молоко ребенку.
Вам необходимо пройти обследование позвоночника и коррекцию. Наши мануальные методики не противопоказаны при кормлении грудью. Обратитесь на очную консультацию.
Добрый день. У меня появилась боль в ягодице слева, и болит бедро сверху,и как бы кожа болит,и внутри.Я сейчас сбрасываю вес,уже 3 недели на правильном питании и катаюсь на велосипеде.Вес у меня сейчас 100 гк,а был 3 недели назад 104,когда я начала кататься.Я записалась к неврологу на 26 июня.А боль в ягодице все усиливается.Скажите пожалуйста, каким методом можно себе помочь дома?или лучше ничего не делать и дождаться приема врача?
Дождитесь своего приема, уменьшите нагрузки в данный период. C Уважением.
Здравствуйте!у меня резкая боль в правой ягодице при определенных движениях,даже что называется «стреляет» в ягодицу когда кашлею,я занимаюсь спортом,думала может сорвала мышцу…хотя когда 5 дней я болела гриппом и ничего не делала,а тут решила позаниматься,приседания сделала все нормально а когда стала делать выпады ногами вперед ощутила резкую острую боль так что села на диван еле еле..намазала согревающей мазью стало чуть легче,но по прежнему некоторые движения сопровождаются болью скажите пожалуйста что это?что с этим делать?
Синдром грушевидной мышцы, а вот почему он возник, ответит — МРТ поясничного отдела. Будьте аккуратны с согреванием и нагрузками, пока полностью не ясна причина. C Уважением.
Здравствуйте, в июле 2014 года играя в футбол сделал резкий рывок, почувствовал неприятное ощущение в передней поверхности бедра правой ноги, как будто что то порвалось или что то подобное. При этом мог ходить спокойно без сильных болевых ощущений, мог и сейчас могу пробежаться, но что касается резких движений, то они сопровождаются резкой болью в бедре, паховой области и отдают в колено. Делали УЗИ бедра, сказали всё хорошо. После другой врач при осмотре нашел болевую точку в крестцово-поясничном сочленении. Отправил на компьютерную томографию. Заключение кт: мскт картина начальных дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника (остеохондроз). Дорзальная протрузия l5/s1 диска. Антелистез l5 позвонка. Признаки спондилоартроза на уровне th12-s1 сегментов. Признаки двухстороннего сакроилеита (больше справа). Лет 8 назад было смещение позвонка в крестцово-поясничном отделе, вправляли. Связана ли боль в бедре и боль в позвоночнике никто так конкретно и не ответил из врачей. Что это может быть? Боль в пояснице ноющая появилась около 3 недель назад, до этого на протяжении 4 месяцев не беспокоила. Еще заметил, что к примеру при быстром поднимании по лестнице бывает ощущение спазма, зажатости задней поверхности бедра. А так же, ощущение того, что нога становится деревянной. Делали рентген тазобедренного сустава — всё в норме и без изменений. Нейрохирург прописал Мовалис, Мукосат, Комбилипен. Колю около недели: пока не совсем понятно есть ли улучшения, если и есть, то не сказал, что эти улучшения сильные. Помогите пожалуйста с данным вопросом. Спасибо!
Симптомы характерны для вашей протрузии. Но немного смущает двухсторонний сакроилеит. Проведите тест геном HLA В27. C уважением.
Синдром грушевидной мышцы. К кому обращаться в Москве? Как лечить? Ничего (мовалис, вольтарен, мидакалм) не помогает — принимаю 2 месяца.
Консультант: Лечением занимаются неврологи/мануальные терапевты.
Боль в промежности, верхней части бедра, ягодичной области. Хирург, нейрохирург, невролог прописали мовалис, мидокалм и мазь вольтарен, которыми лечусь уже 2 месяца с нулевым результатом. Боли при вставании, в положении сидя, особенно при ходьбе. За порог выйти не имею возможности. Как вернуться к нормальному состоянию? Боли возникли внезапно, без травматизма и охлаждения. Возраст 65 лет, есть проблемы с позвоночником.
Консультант: Сообщите врачам о неэффективности лечения, чтобы они подобрали Вам другую медикаментозную терапию.
Здравствуйте! Мне 50 лет. Беспокоят боли в пояснично-крестцовой области, ягодицах и ногах. МРТ показало грыжу диска. Лечилась медикаментозно, результатов почти нет. Нейрохирурги настаивают на операции. Посмотрите, пожалуйста, мои снимки и заключение МРТ, и скажите — можно ли обойтись без операции в моем случае?
Консультант: Чтобы мы могли посмотреть снимок, его нужно загрузить в формате картинки. К тому же, в таком важном вопросе нужно разбирать каждый случай отдельно. Если вы хотите получить какие-то реальные прогнозы, то нужно обратиться очно на консультацию.
Здравствуйте. Пытаюсь повторно послать вам снимок. В первый раз не получилось. Заключение МРТ: Ретролистез L5 позвонка. МР-признаки деформирующего спондилеза, остеохондроза поясничного отдела позвоночника с циркулярной протрузией межпозвонкового диска L5-S1 до 3 см, с двусторонним латеральным стенозом на этом уровне. Дорсальная медианная грыжа диска L5-S1 до 10,5мм, с признаками секвестрации (размер секвестра -8*12мм), смещением сиквестра каудально и в правый латеральный карман, деформацией дурального мешка, стенозом позвоночного канала. МР-признаки спондилодисцита в сегменте L5-S1. Спондилоартроз. Пожалуйста, напишите, возможно ли обойтись без операции. В данный момент приехать на очную консультацию не могу, плохо себя чувствую и живу не близко. Если есть надежда, то я приеду.
Консультант:Надежда есть и довольно хорошая вероятность восстановления без операции, но прогнозы могут быть только после полного осмотра. Прежде чем ехать нужно записаться и на этапе телефонного разговора исключить противопоказания и посетить гинеколога (важно!).
Здравствуйте, мне 51 год. Третий год я мучаюсь от боли в пояснице, в нижней левой части ягодицы, отдает в голень, немеют пальцы левой ноги. Принимаю обезболивающие препараты, но, к сожалению, все временно. Без обезболивающего не обойтись, резкие ноющие боли в ягодице, голенях ног. Теперь начала пить Структум. Проконсультируйте, пожалуйста, заранее спасибо.
Консультант: Проведите МРТ поясничного отдела. Без диагностики нельзя лечить.
Здравствуйте. Появилась боль в ягодице слева, после ушла в ногу под коленку и в ступню. Боль под коленкой и в ступне при ходьбе невыносимая, не могу пройти и 10 метров. Выписали уколы Дексаметазон внутримышечно, Дексалгин и Мексидол в/в. Прокололи 10 дней, особо ничего не изменилось. Сегодня 05.03.13г. пошел к мануальному терапевту, он мне всю сторону левую от поясницы до стопы обколол подкожно, наверное, обезболивающим и баралгин в/м и эуфиллин в/в, и вроде бы полегчало, но не знаю, надолго ли. Не могли бы вы прокомментировать мое исследование поясничного отдела позвоночника:
на серии КТ-томограмм физиологический поясничный лордоз выпрямлен. Ширина позвоночного канала в сагиттальной плоскости 12 мм. Определяются дегенеративно-дистрофические изменения тел позвонков, мелких суставов. Высота дисков L4-5;L5-S1 снижена. На уровне L4-5 определяется задне-центральный пролапс диска, сагиттальным размером до 2 мм. На уровне L5-S1 определяется парамедиальная слева грыжа диска, сагитальным размером до 9 мм. Нервные корешки входят через межпозвонковые отверстия, не изменены. Паравертибральные мягкие ткани — без видимой патологии. Также имеется снимок. Жду ответа. Спасибо.
Консультант: Прогноз пока неблагоприятный, идет перегрузка позвоночника. Нужно пройти комплексное лечение.
По заключению МРТ: остехондроз поясничного отдела позвоночника. Протрузия м\п диска L5-S1. Небольших размеров киста крестцового канала на уровне S3. Возможно ли при таком диагнозе нарушение стула в на протяжении месяца 3-4 раза в день кашицеобразный, иногда со слизью, боли желудке. Эти симптомы совпали с усилением болей в пояснично-крестцовом отделе. Боли отдают в копчик, иногда ягодицы немеют.
Консультант: Нужно разделить боль жкт от боли в позвоночнике. Боль в ягодице, копчик, пояснице — скорее всего, от позвоночника. Боль в желудке, кал и т.д. скорее не связан с позвоночником. Но заболевания могли обострится одновременно и лечить их тоже нужно параллельно.
У меня ощущается боль в той точке, где на картинке обозначено как TrP1. Боль чувствуется не всегда. Вечером, когда приобрету неудобную позу, но потом если лягу или сяду удобно, она проходит, и утром я уже снова ничего не чувствую. Боль ощущаю не постоянно, может пару раз в день и иногда при ходьбе, стараюсь не делать широкий шаг. Но болит только в одной точке.
Я почитала о седалищном нерве и боюсь, а вдруг это он…Больше нет никаких симптомов, в ногу не отдает, онемения нет. Я хожу в бассейн, каждый день занимаюсь зарядкой и йогой иногда.
Спасибо! Надеюсь на ваш ответ и рекомендации.
Консультант: Это довольно нехороший симптом, за которым может скрываться проблема с позвоночником или тазобедренным суставом. Совет может быть только один — найдите причину боли, а для этого нужно провести диагностику.
источник