Если при ходьбе болят ступни ног, лечение может и не потребоваться: возможно, все дело в неподходящей обуви. Но причины боли могут быть гораздо более серьезными.
Несмотря на развитие транспорта и распространение личных автомобилей, все равно многие люди предпочитают ходить пешком. Пешие прогулки полезны для здоровья, они тренируют мышцы ног и спины, способствуют хорошей осанке и укрепляют дыхательную систему. Но боль в ногах может испортить все удовольствие от прогулки и свести на нет оздоровительный эффект. Поэтому причины и лечение должен знать каждый.
Причинами боли в ногах при ходьбе могут быть заболевания как ступней, так и других отделов конечности. Причины боли в ступне при ходьбе, связанные с их заболеваниями:
- мозоли, натоптыши;
- подошвенные бородавки;
- воспалительные заболевания стопы;
- плоскостопие;
- пяточные шпоры;
- травмы стопы и голени;
- заболевания суставов стопы (остеоартроз, подагра, ревматоидные поражения).
Но при ходьбе причины, по которым болят ступни ног, могут быть скрыты и в других отделах нижней конечности, и даже в поясничном отделе позвоночника. К болям в ногах при ходьбе могут привести следующие заболевания:
- варикозное расширение вен;
- тромбофлебит вен бедра и голени;
- атеросклероз сосудов бедра и голени;
- заболевания коленного сустава различной этиологии;
- заболевания поясничного отдела позвоночника;
- люмбаго;
- травмы бедра и позвоночника;
- нейрогенная хромота;
- осложнения сахарного диабета.
Боль, вызванная этими причинами, имеет различный характер, но она не настолько специфична, чтобы служить надежным диагностическим симптомом. К тому же различные причины боли при ходьбе могут сочетаться между собой.
Проще всего выявить, почему болит стопа при ходьбе, если имеет место патология стоп. Это могут быть различные заболевания, от относительно безобидных мозолей, натоптышей и подошвенных бородавок до последствий перенесенных травм.
- Мозоли и натоптыши. Боль в подошве может быть вызвана тем, что при долгой ходьбе в неудобной обуви образуются мозоли и натоптыши. Мозоли образуются в том месте, где неудобно расположенный элемент обуви натирает ногу, натоптыши – на подошве, обычно в области плюсны и подошвенной поверхности пальцев. Несмотря на то что боль от них может быть весьма сильной, опасности для здоровья они не представляют.
- Подошвенные бородавки. Чуть более серьезная проблема – это подошвенные бородавки. Они бывают двух типов: одни из них, как и мозоли, возникают на месте, где натирает обувь, и сильно болят при ходьбе и прикосновении. Другие образуются на подошвенной поверхности стопы, если не травмируются при ходьбе, то никаких неприятных ощущений не вызывают. Причина подошвенных бородавок – вирус папилломы человека. Прием иммуностимулирующих и противовирусных препаратов позволяет избавиться от бородавок на стопе.
- Плоскостопие. Плоскостопие – это состояние, при котором нормальные своды стопы (продольный и поперечный) ниже нормы или отсутствуют. При этом стопа не может равномерно распределять вес тела, кости и мышцы стопы подвергаются большим нагрузкам, и при ходьбе даже на небольшие расстояния развивается боль в ступнях. Плоскостопие опасно тем, что увеличивает нагрузку не только на ноги, но и на позвоночник, увеличивая риск травм, поясничного остеохондроза и других заболеваний.
Основная причина плоскостопия у детей – недостаточная физическая нагрузка на ноги, наследственная предрасположенность и недостаток витамина D. У взрослых этому состоянию способствует избыточный вес, работа, связанная с долгим нахождением на ногах, узкая обувь на высоком каблуке, последствия перенесенных в детстве травм и заболеваний.
Боль при плоскостопии возникает при надевании обуви, при беге и длительной ходьбе, с усугублением состояния становится постоянной. Болит при этом подошвенная часть стопы, на том месте, где на здоровой ступне располагается свод (примерно посередине стопы). Со временем боль распространяется на другие части ступни – возле пальцев и в пяточной области, при более тяжелых формах она затрагивает икроножные мышцы, колени, бедренные суставы и поясницу.
Для лечения и профилактики плоскостопия у детей применяются специальные комплексы упражнений, у взрослых лечить плоскостопие гораздо труднее и приходится прибегать к хирургической коррекции.
Порезы, царапины, ссадины на ступне при недостаточном соблюдении личной гигиены могут стать входными воротами для инфекции. В этом случае ступни болят в месте воспаления, боль интенсивная и постоянная, при ходьбе значительно усиливается, обнаружить ее источник достаточно легко.
Более серьезная, но и более редкая проблема – рожистое воспаление, на ступне это заболевание встречается редко, ему очень способствуют болезни сосудов стопы и голени. Входными воротами для инфекции становятся порезы и ссадины на коже, но при недостаточном кровоснабжении или ослаблении иммунитета инфекция распространяется и поражает кожу и подкожную жировую клетчатку. При этом ступни сильно болят, боль имеет постоянный характер, усиливаясь при надевании обуви и при ходьбе. Кожа приобретает характерный вид: красная воспаленная область с неровными краями в виде языков пламени, горячие на ощупь, резко болезненные при прикосновении. Лечение рожистого воспаления проводится обязательно в стационаре, так как оно может привести к тяжелым осложнениям – лимфостазу и воспалительным заболеваниям более глубоких слоев стопы.
Мышцы и связки, находящиеся в стопе, подвержены воспалительным заболеваниям. Их причины и лечение могут быть различными.
Считается, что подошвенный фасциит возникает при перерастяжении связок стопы, хотя точная причина до сих пор не установлена. Фасциит часто развивается у людей с плоскостопием и избыточным весом, а также у тех, кто активно занимается бегом или прыжками без должной разминки. Заболевание проявляется болью в своде стопы снизу, затем она распространяется на пятку. При отсутствии лечения фасциит может привести к образованию пяточной шпоры.
Пяточная шпора возникает тогда, когда из-за повреждения подошвенной фасции на пяточной кости откладываются соли кальция. В результате формируется нарост, но внешне форма стопы при этом не изменяется. Возникают боли в ступне при ходьбе в области пятки, затем распространяются на свод стопы и голеностопный сустав. Лечение пяточной шпоры хирургическое.
Метатарзалгия, то есть боль в области плюсны, возникает при поражениях нервов стопы.
Причиной этого могут стать деформации костей плюсны, неправильно проведенные оперативные вмешательства, заболевания сосудов, переломы костей плюсны, воспалительные заболевания мышц и связок. Для метатарзалгии характерно одностороннее поражение правой или левой ноги, но процесс может быть и двусторонним. Боль усиливается при ходьбе, беге, прыжках. Точно установить причину и назначить лечение метатарзалгии может только врач.
Бурсит – это воспаление суставной сумки. На стопе ему чаще всего подвержен плюснефаланговый сустав большого пальца, реже – аналогичные суставы других пальцев. Пораженный сустав увеличивается в размере, формируется хорошо видимая шишка, которая деформирует палец. Боль в стопе под пальцами при ходьбе резко усиливается, иногда настолько, что делает передвижение невозможным. Одна из причин развития бурсита, для которого характерна боль в стопе под пальцами, – это подагра. Для нее характерно поражение плюснефалангового сустава третьего пальца. Еще одно из заболеваний, поражающих мелкие суставы ног и вызывающих боль в стопе под пальцами, – ревматоидный артрит. Это тяжелое заболевание, которое может привести к инвалидизации пациента.
Остеомиелит костей стопы возникает как осложнение открытых ее травм или если с кровью инфекция заносится из другого очага. Подвержены остеомиелиту трубчатые кости плюсны и пальцев. При этом заболевании происходит их медленное разрушение, образование патологических переломов, могут возникнуть свищи. Для остеомиелита характерна сильная боль в стопе под пальцами при ходьбе и в покое. Лечение проводится в стационаре.
Влияют и травмы стопы. Случаются довольно часто при интенсивных тренировках, особенно если им не предшествовала должная разминка, при длительной ходьбе или беге. Предрасполагают к травмам воспалительные заболевания, остеомиелит, деформации стопы, плоскостопие, лишний вес, неудобная обувь. Из-за особенностей строения стопы при травме она не всегда деформируется, что способствует усугублению травмы и усилению боли.
Переломы костей и вывихи суставов стопы дают о себе знать настолько сильной болью, что пациент не может самостоятельно передвигаться. Чаще всего переломам подвергаются кости пальцев, реже – плюсны. И если перелом пальца на ноге заметить довольно легко, то перелом плюсны может пройти незамеченным и стать причиной метатарзалгии и поражения нервов. Боль при переломе плюсны ощущается не в месте перелома, а около пальцев или в них, может отдавать в свод стопы, при этом она резко усиливается при ходьбе.
Вывих голеностопного сустава проявляется деформацией сустава, резкой болью вплоть до невозможности наступать на пораженную ногу. С такими симптомами следует немедленно обратиться в травмпункт.
На состояние стоп оказывает большое влияние здоровье более верхних отделов нижней конечности и позвоночника, ведь при их патологии стопе приходится брать на себя большую нагрузку, чем в норме.
- Заболевания сосудов. Варикозное расширение вен, тромбофлебит, атеросклероз сосудов голени и бедра нарушают кровоснабжение стопы, вызывают сильные боли в мышцах голени, из-за чего у пациента вынужденно меняется походка. Эти изменения сказываются на состоянии стопы, становясь причиной подошвенного фасциита, миалгий, в редких случаях даже деформаций стопы. Лечение этих заболеваний включает в себя хирургическое вмешательство по показаниям и медикаментозную терапию для облегчения состояния ног и профилактики рецидивов.
- Гонартроз и коксартроз. Заболевания коленного и тазобедренного сустава, вызванные различными причинами. Причиной гонартроза, как правило, бывают травмы колена или ревматические поражения. Коксартроз встречается гораздо реже, как симптом системных заболеваний соединительной ткани. Причины болей в стопе при ходьбе, вызванных поражениями суставов, те же, что и при заболеваниях сосудов: изменение походки и увеличение нагрузки на стопу.
- Заболевания поясничного отдела позвоночника. При поясничном остеохондрозе, травмах поясничного отдела позвоночника и других заболеваниях могут возникнуть защемления нервов, иннервирующих ногу: седалищного (ишиас) и бедренного (люмбаго). Для этих состояний более характерна боль в области бедра, тазобедренного сустава или колена, но при запущенных случаях могут болеть и ступни, причем не только при ходьбе, но и в покое.
Боли в ступне могут быть осложнением тяжелых заболеваний, например, сахарного диабета – как симптом диабетической стопы или ангиопатии, признаком ревматоидного артрита, склеродермии и других системных заболеваний соединительной ткани. В любом случае постоянные боли в стопе при ходьбе без видимой причины требуют диагностики у врача.
источник
Часто люди обращаются к врачам из-за того, что ощущают боль в стопе под пальцами при ходьбе. При этом визуально у большинства таких пациентов кожа подошвы не повреждена и видимых причин того, что может вызывать дискомфорт, нет. Установить диагноз можно лишь после комплексного обследования.
Все эти факторы могут привести к тому, что появится боль в стопе под пальцами при ходьбе. Лечение должно назначаться врачом лишь после полного обследования пациента и определения того, что именно стало причиной невыносимого дискомфорта.
Неправильная постановка стопы приводит к тому, что теряются ее амортизационные свойства. Боли появляются тогда, когда необходимо на протяжении длительного времени стоять на ногах, ходить или бегать. Плоскостопие может быть врожденным или приобретенным. Возникает оно из-за воздействия длительных нагрузок на связочный и мышечный аппарат стопы.
Плоскостопие может развиться:
— после травм и переломов ног;
— при повышенной нагрузке на стопы: при работе, связанной с необходимостью постоянно стоять или ходить;
— при малоподвижном образе жизни, который становится причиной атрофии мышц;
— из-за ношения узкой, неудобной обуви;
— на фоне развития рахита, сахарного диабета, полиомиелита.
Если у человека уже было диагностировано плоскостопие, то в скором времени он может почувствовать боль в стопе под пальцами при ходьбе. К какому врачу обращаться с этим заболеванием, можно узнать у участкового терапевта. Лучше всего, если диагностику проведет хирург-ортопед.
Не только плоскостопие может стать причиной развития болей. Часто причиной дискомфорта становится недостаток кальция и развивающийся остеопороз. Это заболевание может стать причиной того, что будет появляться сильная боль в стопе под пальцами при ходьбе. К какому врачу обратиться в этом случае, выяснить сложнее. Ведь для полного обследования надо будет проконсультироваться с эндокринологом, ревматологом, ортопедом и травматологом. Часто это заболевание возникает из-за гормональных нарушений. Поэтому так важна консультация эндокринолога.
Люди в возрасте также часто сталкиваются с появлением болей в области подошвы ног. Причиной может быть развитие бурсита или подагры. В первом случае проблема развивается из-за того, что жировая прослойка, распложенная в районе головок плюсневых костей, теряет свои амортизирующие свойства. Это становится причиной развития воспаления.
При подагре, которая характеризуется нарушением обмена веществ, в крови повышается концентрация солей, и они начинают откладываться в суставах на ногах. Но при этом заболевании боли беспокоят пациента преимущественно в ночное время.
Облегчить состояние поможет и уменьшение нагрузки на ноги. Ведь боль возникает в большинстве случаев как раз после длительной ходьбы, стояния на ногах продолжительное время или бега. После любой нагрузки им необходим отдых: желательно ноги приподнять выше уровня головы хотя бы на 15 минут.
Полезно будет делать теплые ножные ванны и массаж стоп. Можно просто походить по специальному массажному коврику или неровной поверхности (например, по рассыпанным мелким камням).
При дефиците кальция и угрозе развития остеопороза необходимо пить специальные препараты, содержащие этот микроэлемент. Полезными будут и обычные витамины, и средства, предназначенные для укрепления сосудов.
О его начале будет свидетельствовать не только боль, но и покраснение, и сильные отеки в районе суставов. При запущенных формах люди даже не могут нормально встать на ноги. Обострение заболевания может возникнуть после ОРЗ или обычного переохлаждения.
Артрозы чаще вызывают боль в стопе под пальцами при ходьбе. К какому врачу стоит идти, если вы заметили «косточку» на большом пальце? Любыми артритами и артрозами должен заниматься специальный врач – артролог. Но такого узкопрофильного специалиста сложно найти в обычных поликлиниках. Поэтому при проблемах с суставами можно обращаться к хирургам, ортопедам и ревматологам.
При артрозе разрушаются хрящи в суставах. Это становится причиной появления внезапной кратковременной боли. Артрит развивается у пожилых людей, но при лишнем весе, чрезмерных нагрузках или генетической предрасположенности болезнь может проявиться раньше.
Даже незначительный удар может стать причиной серьезных проблем. Поэтому при болях в ступнях многие советуют сделать рентгенографию и проконсультироваться у травматолога.
Тактика лечения выбирается в зависимости от состояния. В некоторых случаях врач может посоветовать обездвижить ногу. Такой вариант является предпочтительным при переломах.
При патологическом утолщении нерва стопы, находящегося между пальцами, врачи диагностируют межплюсневую невриному. Она известна также как неврома Мортана. При этом заболевании болевые ощущения концентрируются между 3 и 4 пальцами стопы.
К развитию межплюсневой невриномы приводит сдавливание нерва головками костей. Из-за этого он утолщается, и пациент начинает чувствовать боль. Страдают от этого заболевания в основном женщины, которые отдают предпочтение тесной обуви на высоком каблуке.
Лечением данной болезни занимаются хирурги или ортопеды. Но вначале нужно установить диагноз. Для этого необходимо знать симптомы невромы. К ним относят:
— прострелы в районе 3 и 4 пальцев стопы;
— ощущение инородного предмета в обуви;
— жжение и покалывание в передней части стопы;
— боль, которая возникает после нагрузки на ноги.
Избавиться от невромы Мортона бывает достаточно сложно. Ведь мало понять, почему возникает боль в стопе под пальцами при ходьбе. Чем лечить, надо подбирать индивидуально. Некоторым помогает смена обуви и использование ортопедических стелек.
Если при этом симптомы не уходят, то назначают физиотерапевтические процедуры. Это может быть иглорефлексотерапия, магнитотерапия, электрофорез, ударно-волновая терапия. При отсутствии результата делают блокаду с помощью кортикостероидных средств. Это позволяет снять воспаление, уменьшить отек и становится причиной регресса невромы.
Но в запущенных случаях необходима операция. Хирург может:
— удалить неврому Мортона: она обездвиживается и иссекается через разрез размером в 2 см; на период заживления исключается активная нагрузка на ноги, но после операции пациент может самостоятельно отправляться домой;
— рассечь поперечную плюсневую связку: это помогает убрать сдавливание нерва;
— переломать головку 4 плюсневой кости, чтобы уменьшить давление на нерв, – этот метод используется крайне редко.
В некоторых случаях боль в стопе под пальцами при ходьбе вызывается такими заболеваниями, как болевая полинейропатия или фуникулярный миелоз. В первом случае появляется ярко выраженный дискомфорт в районе стоп. Это заболевание часто развивается на фоне сахарного диабета в тех случаях, когда концентрация глюкозы в крови еще не слишком высока.
Фуникулярный миелоз развивается на фоне дефицита витамина В12. Это состояние может возникнуть из-за его недостаточного поступления в организм или из-за нарушения механизма его усвоения. Дискомфорт возникает из-за того, что нарушается нервная проводимость в спинном мозге. Это приводит к тому, что может появляться достаточно сильная боль в стопе под пальцами при ходьбе. Лечение народными средствами в этом случае не поможет. Необходимо быстро восполнять дефицит витамина В12. Делается это с помощью внутримышечных инъекций по 4000 мкг каждые 2-3 дня. Через 2 недели дозировку постепенно снижают до 100 мкг. Такая терапия может продолжаться несколько месяцев.
При появлении болей в ногах надо проконсультироваться с флебологом, кардиологом, неврологом, ангиологом. Ведь одной из причин того, что появляется боль в стопе под пальцами при ходьбе, являются проблемы с сосудами.
Мужчины часто сталкиваются с таким заболеванием, как эндартериит. Так называют воспаление артерий, которое развивается преимущественно в ногах. При первых шагах пациент не чувствует дискомфорта, но со временем боль начинает усиливаться, появляется чувство тяжести и онемения. Состояние улучшается после кратковременного отдыха, но при малейшей нагрузке оно вновь ухудшается.
Флебит и варикозное расширение вен также являются причинами болей в ногах. Но при этих заболеваниях они не всегда концентрируются в передней части стопы, а могут захватывать и другие участки ног.
Любые методы альтернативной медицины можно использовать после согласования с лечащим врачом. Ведь вначале необходимо разобраться, что именно привело к появлению болей.
При артрите можно использовать горчичный компресс. Для его приготовления надо взять по 1 ложке сухой горчицы, оливкового масла и меда. Все эти компоненты смешиваются и кипятятся. После этого компресс накладывается на проблемный участок.
Практически при всех заболеваниях можно делать массаж стоп и расслабляющие ванночки. Это безопасные методы народного лечения, которые помогут временно унять боль и расслабить проблемные ступни. Важно уделять внимание отдыху ног и делать специальную гимнастику для ступней.
источник
На протяжении дня ноги испытывают значительную нагрузку. Боль под пальцами на ноге может возникнуть внезапно или сопровождать человека постоянно. Такой симптом чаще является следствием развития ряда заболеваний, связанных изменением костных и мягких тканей, нервов, сосудов нижних конечностей, нарушением обмена веществ, травмами и их последствиями. Сохраняющаяся боль в стопе требует определения причины, то есть проведения диагностических исследований. Лечение болезненности в ноге под пальцами назначается индивидуально, только после подтверждения заболевания.
Провоцировать ситуацию, когда болит под большим пальцем ноги, больно наступать на подошву, могут несколько распространенных факторов:
- наследственный характер проблемы, когда у близких родственником выявлены патологии опорно-двигательного аппарата, имеются заболевания костей, мышц, проблемы с состоянием сосудистой системы;
- наличие лишнего веса, при нем возникают стабильная повышенная нагрузка на ноги, стопу и пальцы, признаки болевого синдрома;
- увлечение алкоголем, курение вызывают дистрофические изменения в ногах, при которых боль ощущается и под пальцами;
- несбалансированное питание, при нем сохраняется устойчивый дефицит важного компонента – кальция и витаминов, способствующих его качественному усвоению;
- нарушение работы эндокринной системы, когда происходит чрезмерное насыщение крови солями минералов, которые затем откладываются в области стоп, вызывая боль;
- недостаточная двигательная активность или гиподинамия, такой образ жизни провоцирует в тканях ног и их сосудах застойные явления, они, в свою очередь, являются причиной ряда заболеваний, их развитие связано с наличием боли в ноге под пальцами;
- чрезмерные физические нагрузки, перенос грузов, увлечение «тяжелыми» видами спорта приводят к развитию патологий ног, появлению боли.
Симптом, когда появляется боль в стопе под пальцами часто появляется у людей, которые носят неудобную обувь. Она способна деформировать структуры ступни. Особенно страдают и болят женские ноги и пальцы, когда для ежедневной носки выбирается обувь на высоком (более 5 см) каблуке, шпильке или платформе. Полное отсутствие каблука также вредно сказывается на состоянии стопы, вызывает боль под пальцами.
Ситуацию, когда сильно болит нога под пальцами нельзя оставить без внимания – требуется посетить врача. Симптом является признаком многих заболеваний, которые могут развиваться с осложнениями, вплоть до утраты конечности и способности самостоятельно передвигаться. С основными патологиями, признаками их развития, особенностями диагностики и терапии целесообразно ознакомиться подробно.
К болезням суставов дегенеративного характера относится артроз стопы. Изменения затрагивают их хрящевую ткань, кости и мышечные волокна. Наиболее часто зона с артритными изменениями располагается около сустава большого пальца ноги – плюснефалангового.
Основные причины, по которым возникает артроз стопы – это возрастной износ сустава, изменение его кровоснабжения, травмы ног и пальцев, допущение переохлаждения конечностей, чрезмерные физические нагрузки, лишний вес. Наследственная предрасположенность – фактор, во много раз повышающий риск развития артроза суставов ног. Кроме того, провоцировать заболевание способны выбор неудобной или узкой обуви, гормональные сбои, дисбаланс микроэлементов и витаминов, инфекционные поражения суставов, развитие аутоиммунных и аллергических процессов, вывихи суставов (в том числе врожденные), другие травмы.
Боли в стопе под пальцами являются одним из признаков артроза суставов ступни. Пациенты описывают другие его симптомы:
- нога и палец болят в процессе ходьбы или при длительном стоянии, ощущения усиливаются при увеличении нагрузки на конечности;
- ноги быстро утомляются, в них ощущается сильная усталость;
- кожа над пораженной зоной приобретает явную отечность, изменяет цвет – становится красной, горячей на ощупь;
- работа сустава сопровождается слышимым хрустом;
- нога и палец по-особому реагируют на изменение погодных условий – сильно болят;
- появляются мозоли, костные наросты, утолщение сустава;
- движения сустава ограничиваются из-за боли и нарушения работоспособности мышц, двигательная активность особенно затруднена после ночного отдыха;
- заметно изменяется походка, человек заметно хромает, переваливается из стороны в сторону.
Боль под пальцами на ноге описывается как жгучая, ноющая. Она зависит от степени и разновидности артроза ступни. Кроме анализа анамнеза, диагностировать заболевание помогают лабораторные исследования (для определения воспаления), оценка размеров стопы, рентгенография. Визуализировать состояние хрящей, костей, мышц можно при помощи МРТ или КТ.
Лечение для избавления от боли в ноге под пальцами предполагается комплексное – медикаментозное (обезболивающие, противовоспалительные средства, хондропротекторы, инъекции гиалуроновой кислоты), фиксация стопы (гипсовый сапожок, установление скоб), физиопроцедуры (массаж, фонофорез, УВЧ, магнитная терапия), ЛФК. В сложных случаях пациенту предлагается операция, при которой выполняется замена элементов сустава или его сращивание.
Жалоба, что болят подошвы ног под пальцами, возникает у пациентов с плоскостопием. Такая причина является очень распространенной. Имеются внутренние и внешние предпосылки развития болезни. К первым врачи относят наличие отклонений в строении соединительных тканей, костей и мышц. Часто они имеют врожденный характер, наследуются от родителей.
Внешние причины плоскостопия составляют такой список:
- значительное время сохранения положения стоя;
- усиление нагрузки на ноги при наличии лишнего веса, переносе тяжестей, при беременности;
- обувь с неправильной колодкой.
Признак, по которому можно заподозрить плоскостопие – пальцы, стопа болит при ходьбе, ноет. Указывают на болезнь другие, ранние симптомы:
- утомляемость ног возникает быстро, провоцирует общую усталость;
- при движении, стоянии болят поясница, голени, бедра;
- икроножные мышцы значительно напрягаются, могут возникать судороги;
- стопы и пальцы быстро отекают;
- на подушечке большого пальца появляются натоптыши и мозоли;
- наблюдается нарушение осанки, «косолапая» походка;
- стопа становится широкой;
- подошва обуви заметно истирается с внутренней стороны.
Врач оценивает появление симптомов со слов пациента, направляет его на рентгенографию, проводит измерение и оценку параметров стопы, использует методы плантографии и подографии. Степень плоскостопия устанавливается по результатам электромиографии.
Избавиться от боли под пальцами стопы ноги, других симптомов, при заболевании быстро невозможно – процесс лечения всегда длительный и регулярный. В качестве основных методов для больного рекомендуют:
- массаж и самомассаж (требуется приобрести специальные мячики, коврики);
- ношение ортопедической обуви и стелек;
- физиопроцедуры (электрофорез, ударно-волновая терапия).
Если стопа под пальцами болит при ходьбе, может развиваться остеопороз. Заболевание связано с прогрессирующим патологическим изменением костей, при котором их структура постепенно истончается, ослабевает, приобретает признаки, свидетельствующие о дистрофических процессах.
Почему развивается остеопороз и возникает боль на стопе возле пальцев? Заболевание провоцируют несколько факторов:
- пожилой возраст (более 60 лет);
- дисбаланс кальция, недостаток витамина Д;
- пренебрежение двигательной активностью;
- избыточная масса тела;
- гормональные сбои, особо опасен период климакса для женщин;
- длительное употребление препаратов с противосудорожными свойствами или иммунодепрессантов;
- наличие сбоя обменных процессов;
- наследственность;
- опасные привычки – курение, прием алкоголя;
- усиленные физические нагрузки.
Стопа под пальцами болит сначала только, когда наблюдается явная нагрузка на ноги – при длительной ходьбе, использовании лестницы для подъема. Затем симптом приобретает постоянный характер. Ступня в месте поражения кости опухает, становится красной, боль усиливается при нажатии на такое место. Ходить становиться очень трудно. Пациент жалуется на слабость, быстро утомляется, не может заснуть. Заметно уменьшение роста человека. Ухудшается состояние ногтей и волос, происходит разрушение зубов.
Диагностировать остеопороз можно остеоденситометрии и рентгенографии костей стопы. При лечении требуется корректировать состояние, вызванное основным заболеванием, остановить или замедлить изменения в костной ткани, снять проявления боли в тканях конечности и в стопе под пальцами.
Одной из причин болей в ступнях ног являются травмы. Каждый человек не раз в жизни сильно повреждал пальцы. В результате собственных неосторожных движений или действий окружающих можно получить ушибы, вывихи, переломы стопы или пальцев. Острая боль является характерным симптомом таких травм, она усиливается при любом движении, давлении на стопу, изменении её положения.
Дополняют клиническую картину при травмах пальцев ног, костей стопы симптомы – наличие отечности, покраснение тканей, появление синяка, изменение естественного расположения пальца. Требуется пройти рентгенографию. Лечение зависит от конкретного повреждения, но для большинства людей для избавления от боли требуется ограничение подвижности ноги и пальцев, наложение фиксирующей повязки или гипса.
Травмы могут иметь другой характер – это натирания. Например, боль под средним пальцем, большим или мизинцем часто возникает из-за приобретения обуви не по размеру, когда нарушается их естественное расположение, происходит сжимание. При таких условиях постепенно возникают мозоли, которые усиливают боль в стопе.
Боль под ногтем пальца ноги возникает при грибковых поражениях – онихомикозе. Предпосылками для развития заболевания могут быть:
- сильная потливость ног;
- наличие повреждений кожи и микротравм пальцев и стопы;
- выбор обуви материалов, которые не пропускают воздух;
- пренебрежение гигиеническими правилами;
- наличие проблем с иммунитетом.
Грибок поражает ноготь, ткани под ним и возле него. Боль приобретает устойчивый и умеренный характер, описывается как ноющая, тупая. Заболевание подтверждается после осмотра врача и определения возбудителя (используется бакпосев).
Лечение предполагает использование антигрибковых средств и иммуностимуляторов, мазей местного действия.
Ситуацию, когда под пальцами на ноге болит ступня, могут провоцировать другие заболевания и патологические процессы, развивающиеся у человека:
- бурсит или воспаление суставных сумок;
- наличие костных наростов;
- фасциит или изменения мягких тканей стопы, которые провоцируют её дальнейшую деформацию;
- патологии сосудов ног – варикоз, флебит, эндартериит;
- болезнь Мортона, когда на подошвенном нерве образуется доброкачественная опухоль;
- защемление нервных окончаний;
- осложнения при вросшем ногте.
Медики советуют – почувствовав боли в стопе под пальцами, следует обратиться за профессиональной консультацией. Именно выбор конкретного специалиста вызывает затруднение у будущих пациентов. Если болят стопы под пальцами, можно записаться к хирургу, ортопеду, травматологу, невропатологу, артрологу, дерматологу, флебологу.
Болеть стопа под пальцами может по многим причинам. Симптом часто свидетельствует о серьезных нарушениях в организме человека, поэтому требуется получить профессиональную консультацию в клинике, пройти дополнительные диагностические процедуры. Сохранение боли длительное время, усиление её, появление отеков тканей, покраснений, наличие суставной боли, нарушение двигательной способности конечности может привести к частичной или полной способности двигаться, трудиться, обслуживать себя.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
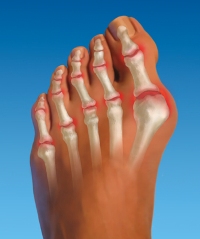
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
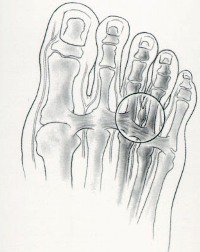
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
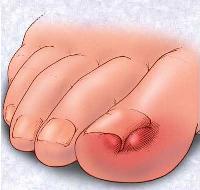
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
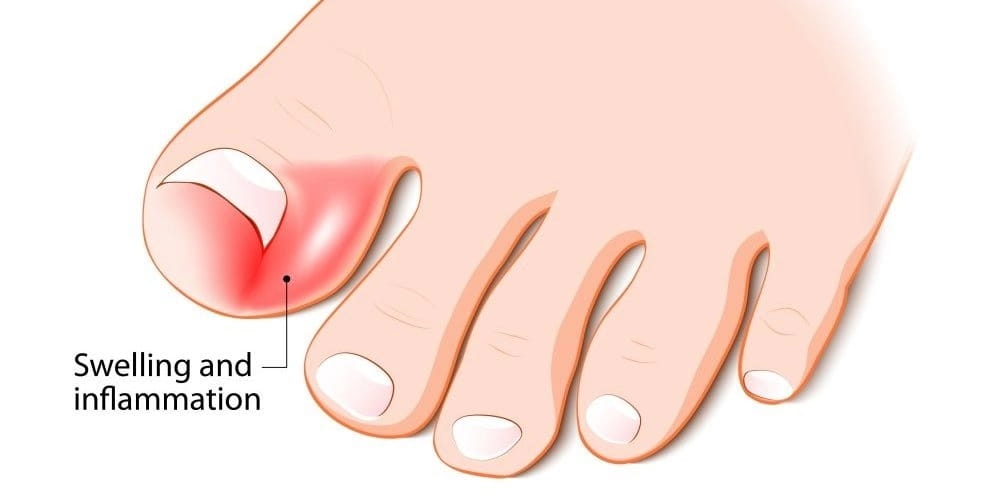
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
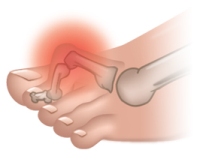
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
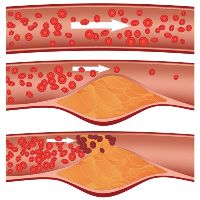
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник