Мощная бедренная кость травмируется обычно при тяжелых повреждениях. Вероятны и переломы вследствие остеопороза или вредоносного воздействия злокачественной опухоли, когда костные структуры трескаются даже из-за резкого движения. Сложные повреждения требуют оперативного вмешательства. Для излечения переломов со сдвигом кости часто используют метод остеосинтеза с установкой штифта.
Оперативная манипуляция заключается в фиксировании обломков кости в анатомическом расположении с помощью специализированных креплений из металла. Ее относят к вмешательствам с максимально благоприятным прогнозом, к тому же на восстановление уходит немного времени – иногда менее недели.
Остеосинтез классифицируют на два подвида: экстрамедуллярный и интрамедуллярный.

По схеме проведения существуют открытый и закрытый способы вмешательства. В первом случае пострадавшие кости полностью обнажают и фиксируют в необходимом положении с помощью пластин или путем внедрения винтов, стержней, предупреждающих деформацию. Как правило, открытый остеосинтез является внутрикостным. Закрытый способ подразумевает соединение костных фрагментов через малые отверстия для блокировки последующего смещения. При этом используют недлинные штифты.
Особенно дотошно врачи подходят к вопросу необходимости внутреннего остеосинтеза шейки бедра, так как эта зона считается крайне восприимчивой. Присутствует большой риск повредить находящиеся вблизи кровеносные сосуды и нервные волокна. Тем не менее, травмы этой области редко излечиваются без хирургии.
Оперативное вмешательство необходимо, если:
- шанс естественного сращения перелома при консервативной терапии минимален;
- поврежденная область причисляется к зонам с медленной регенерацией и кровотоком;
- выявлено повреждение верхней части бедренной кости либо ее тела, травмы мыщелков.
Операцию не делают, если пациент находится в тяжелом физическом или психологическом состоянии. Так же ее не проводят при повреждении нижней части шейки бедра, вколоченных переломах, риске инфицирования крови при открытой ране.
Есть ограничения индивидуального характера, например, аллергия. Людям старше 65 лет и тем, кто страдает остеопрозом, вместо остеосинтеза проводят эндопротезирование. Также использование метода недопустимо при детских травмах в связи с активным ростом скелетных структур.
До проведения операции пострадавшего направляют на рентгенографию, магниторезонансную томографию или КТ для точного диагностирования состояния костных элементов. Также больных направляют на лабораторные клинические анализы, после чего применяется скелетное вытяжение сроком от 2–3 до 30 дней.
Чтобы точно установить величину штыря, после оголения вертела и сборки отломков минусуют от общей длины штифта часть, внедренную в кость до дальнего метафиза.
Диаметр проводника перед операцией находят методом замера среднего сечения интрамедуллярного канала на рентгеновских снимках в прямой и боковой проекциях, либо при помощи установки, генерирующей магнитное поле. Его мониторит датчик, расположенный внутри костномозгового канала на уровне дальних отверстий для блокировки, что помогает правильной фиксации сломанной кости.
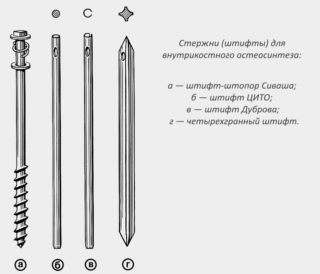
Установка штифта в бедренную кость проходит по следующей схеме:
- Делают надрез кожи длиной примерно 4 см, на четыре пальца выше ближнего конца большего вертела.
- Вставляют направляющий стержень до костномозгового канала на расстояние 15 см.
- Открывают бедренную кость.
- Штифт в бедренную кость осторожно вставляют как можно глубже.
- Вводят скользящий бедренный винт, а также закручивающийся элемент в шейку бедренной кости. После установки антиротационного винта направляющий стержень удаляется.
- Создают сжатие в области надлома, а затем дистальный запор. Инструмент для него выбирают в зависимости от типа перелома.
Существуют специализированные сплавы на основе титана, которые можно не вынимать после сращения кости. Но травматологи советуют удаление металлического штифта из бедра, чтобы не провоцировать нагноение и остеопороз.
Медики считают, что совершать удаление фиксирующих элементов лучше в период между восьмью и десятью месяцами после вмешательства. Этого периода хватает для нормального сращения костных отломков и разрабатывания сочленений.
Пациенты иногда боятся вторичной операции и пропускают сроки, что недопустимо. По прошествии года надкостница начинает покрывать металл, и легким удаление уже не получится. Вторичное вмешательство проще основного – имплантат быстро вынимают через маленький надрез.
Если при переломе были разорваны связки, их восстанавливают с помощью трансплантатов. Для их установки используют различные крепежи: винты, штифты, пуговки. Но это не значит, что ставят штифт на ногу вместо связки – он необходим именно для закрепления искусственной части волокон.
Продолжительная неподвижность становится причиной атрофии бедренных и тазовых мускулов, нарушения кровотока ноги и вероятных осложнений: застойных явлений, тромбоза, лимфостаза.
Амбулаторный восстановительный этап может длиться до года. Программа определяется индивидуально для каждого больного. Она направлена:
- улучшить кровоток ноги;
- избежать атрофии мускулов и появления контрактур;
- возобновить функции движения.
В комплекс входит физиотерапия, массаж, оздоровительная гимнастика.
Диета восстановительного периода заключается в доминировании продуктов с кальцием, магнием, фосфором, и натуральной еды – орехов, овощей, круп и фруктов.
Применяются фармпрепараты против отеков, воспаления, для ускорения регенерации и обезболивающие при необходимости.
Прогноз для реабилитации травмированного человека при штифте в бедре во многих случаях благоприятный, особенно если пациент молод.
Перелом кости бедра – тяжелое повреждение, нуждающееся в квалифицированной терапии в стационарной травматологии. Остеосинтез позволяет достигнуть сращения кости и быстрой реабилитации пострадавшего.
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На сегодняшний день операции по эндопротезированию тазобедренных суставов проводятся практически в каждом областном центре, где есть специализированное ортопедическое отделение. Последние несколько десятилетий операции, позволяющие заменить разрушенный сустав искусственным протезом, стали широко применяться для лечения людей с тяжёлыми формами ревматической патологии. Современная техническая оснащённость и высокая квалификация хирургов даёт возможность многим пациентам значительно улучшить качество жизни и сохранить трудоспособность.
Оперативные методики эндопротезирования тазобедренного сустава постоянно совершенствуются и активно осваиваются специалистами.
Выражаясь предельно простыми словами, эндопротез тазобедренного сустава – это искусственный аналог естественного органа, обеспечивающий более-менее полноценное восстановление функциональности нижней конечности. В настоящий момент существует около 70 различных модификаций искусственных суставов. Для изготовления могут применять металлические сплавы, сверхпрочные полимеры или их комбинации. Учитывая особенности протезирования, выделяют следующие виды:
- Однополюсное. Протезирование ограничивается головкой бедренной кости.
- Двухполюсное. Производят замену головки и шейки бедра вместе с вертлужной впадиной. Его ещё называют тотальное эндопротезирование тазобедренного сустава или сокращённо ТЭТС.
Классификация по способу крепления:
- Цементная фиксация. Благодаря специальному органическому цементному раствору эндопротез фиксируют к бедренной кости. Считается наиболее крепким и надёжным методом установки искусственного сустава, что делает его более популярным среди прочих видов протезов. Срок службы может достигать 20 и более лет. Однако имеется существенный минус, который заключается в достаточно сложном процессе замены изношенного искусственного сустава. Поэтому, как правило, их стараются ставить пациентам пожилого возраста.
- Бесцементная фиксация. К более новым моделям относятся бесцементные протезы тазобедренного сустава. Для установки используют не специальный органический раствор, а крепёжные штифты. Кроме того, сам протез имеет пористую поверхность для хорошей фиксации с костью. Обычно бесцементные модели устанавливают пациентам молодого возраста.
- Гибридная фиксация. Иногда один компонент протеза врачи закрепляют с помощью цемента, другой же – используя плотную посадку и штифты, но без органического раствора. Такой метод получил название гибридный.
Цементная фиксация считается стандартным или традиционным методом установки искусственного сустава.
Какие эндопротезы тазобедренного сустава лучше? Как видим, искусственные суставы различаются между собой по материалу, из которого изготовлены, форме, структуре, варианту фиксации, сроку эксплуатации и цене. К сожалению, на данный момент ещё не изобретён универсальный ортопедический имплантат, который подойдёт каждому пациенту. Адекватно оценить все преимущества и недостатки современных моделей эндопротезов и сделать правильный выбор – это довольно-таки сложно для обычного человека, не разбирающегося в тонкостях медицины.
Подбором оптимального искусственного сустава, который прослужит достаточно долго, должен заниматься специалист. Однако стоит помнить, что огромное значение в эффективности хирургического лечения играет не только наличие качественного протеза, но и профессионализм врача.
Серьёзное разрушение сустава, которое невозможно восстановить консервативными методами лечения, является главной причиной, почему показана операция эндопротезирование тазобедренного сустава. При каких ситуациях хирургическое вмешательство будет единственным выходом для пациента:
- Коксартроз, который развился после травмирования или повреждения.
- Выраженные дегенеративно-дистрофические изменения, приведшие к разрушению сустава.
- Диспластическая форма коксартроза тяжёлой степени тяжести.
- Асептический некроз (омертвение) проксимального отдела бедренной кости.
- Ревматоидное поражение сустава.
- Перелом шейки бедренной кости у пожилых пациентов.
В последние годы появление высококачественных протезов и эффективных оперативных методик дало возможность врачам расширить показания для эндопротезирования. Сейчас уже отталкиваются не только от характера и тяжести болезни, но и от выраженности болевого синдрома, функциональных ограничений, эффективности медикаментозного и физиотерапевтического лечения и ожидаемого прогноза на ближайшее будущее.
Аргументированный ответ на вопрос о том, какой протез тазобедренного сустава будет лучше, может дать только хирург-ортопед, предварительно оценив текущие состояние и возможности пациента.
Несмотря на наличие клинических показаний, некоторым пациентам операция по эндопротезированию противопоказана. В каких случаях хирургическое лечение проводить нельзя:
- Присутствует патологический процесс в области верхней части бедра воспалительного, инфекционного или травматического характера.
- Тяжёлые формы патологий сердечно-сосудистой системы.
- Серьёзные нарушения дыхательной системы.
- Различные заболевания, приводящие к выраженным функциональным сбоям в работе печени и почек.
- Острая или хроническая инфекция.
- Остеопороз средней и тяжёлой степени тяжести.
- Выраженные расстройства периферического кровообращения в нижних конечностях.
- Чрезмерно избыточная масса тела (патологическое ожирение).
Как бы это странно ни звучало, но отсутствие современной материально-технической базы, опытных хирургов-ортопедов и качественных эндопротезов – всё это делает невозможным проведение эффективного оперативного лечение.
При любой операции риск возникновения осложнений присутствует всегда, и эндопротезирование тазобедренного сустава не является исключением. Перечислим основные осложнения:
- Инфекция. Как правило, развивается остро и проявляется подъёмом температуры, резкой болезненностью, отёчностью и покраснением в области верхней части бедра. Чтобы избежать возникновения хронического гнойного очага, необходимо ликвидировать источник инфекции. В качестве профилактики обязательно проводится превентивная антибиотикотерапия.
- Вывих головки протеза. Неосторожные резкие движения могут привести к вывиху головки протеза. Достаточно часто обычное падение провоцирует подобное осложнение. Во избежание этого после эндпротезирования тазобедренного сустава рекомендует придерживаться определённого двигательного режима.
- Повреждение, нестабильность или перелом эндопротеза. Каким бы прочным и долговечным ни был эндопротез, со временем в процессе эксплуатации он изнашивается. Также неправильная установка повышает риск разрушения и нестабильности ортопедического имплантата.
- Ограничение подвижности сустава. Неэффективное восстановление после операции и окостенение околосуставных мягких тканей может способствовать развитию контрактуры бедра.
- Тромбофлебит вен ног. Застойные явления в кровеносном русле вследствие недостаточной двигательной активности создают условия для возникновения патологических процессов в глубоких венах нижних конечностей.
Высокая температура после эндопротезирования тазобедренного сустава в течение 3 и более дней свидетельствует о возможном инфицировании.
При необходимости врач проводит ревизию операционной раны (обследование) и назначает активную антибиотикотерапию.
Эндопротезирование тазобедренного сустава относится к плановым операциям. Особое внимание уделяют предоперационной подготовки. Каждый пациент должен пройти общее клиническое обследование. Обязательным считается проведение рентгенографии. В случае необходимости прибегают к исследованию на компьютерном или магнитно-резонансном томографе. Кроме того, предоперационная подготовка включает:
- Объяснение пациенту суть и основные этапы хирургического вмешательства.
- Выбор оперативной методики на основании рентгенологических снимков.
- Профилактика предполагаемых осложнений (тромбоза, эмболии, инфекции и т. д.).
- Обучение пациента навыкам самообслуживания, которые пригодятся непосредственно после эндопротезирования тазобедренного сустава.
Опыт и квалификация лечащего врача играют ключевую роль в успешности хирургического лечения заболеваний опорно-двигательного аппарата.
Эндопротезирование – это оперативное вмешательство, в ходе которого осуществляют замену повреждённого сустава на искусственный аналог. Средний срок эксплуатации современных моделей эндопротезов составляет 15–17 лет. Операцию могут проводить под регионарным обезболиванием или под общей анестезией. Как правило, чтобы заменить все компоненты разрушенного тазобедренного сустава, понадобиться около двух часов. При проведении однополюсного эндопротезирования продолжительность операции может составлять 1–1,5 часа.
На протяжении первых 2–3 суток после эндопротезирования тазобедренного сустава применяют обезболивающие лекарственные средства. В течение 5–7 дней назначают антибактериальные препараты. Также до двух недель проводится антикоагулянтная терапия, которая препятствует тромбообразованию в кровеносных сосудах. Ко всему прочему, после выписки из стационара принимать антикоагулянты продолжают ещё около 80–90 дней.
Реабилитационная терапия начинается с первого дня после оперативного вмешательства. Общепринятым считается выделение трёх восстановительных периодов, каждый из которых имеет свою продолжительность, цели и задачи:
- Ранний (2 недели в стационарном отделении).
- Поздний (3 месяца после выписки из больницы).
- Отдалённый (от 6–8 месяцев и более).
Программу реабилитации после эндопротезирования тазобедренного сустава (тотального или однополюсного) расписывает лечащий врач.
После завершения операции пациента переводят в палату интенсивной терапии. Оперированной ноге придают положение отведения и под коленный сустав подкладывают небольшой валик. На этом этапе полезными будут дыхательные упражнения. Начиная с 3 суток, пациенту рекомендуют разрабатывать нижнюю конечность за счёт выполнения сгибания и разгибания в колене. Через неделю можно пробовать по чуть-чуть поднимать ногу. Разработка оперированной ноги в раннем восстановительном периоде заключается в хождении со вспомогательными средствами опоры (костыли, ходунки). Как показывает клинический опыт, пользоваться костылями следует как минимум 2 месяца. Увеличивать нагрузку на нижнюю конечность надо постепенно.
Через 6–7 дней после эндопротезирования тазобедренного сустава разрешается переворачиваться на здоровую сторону и изменять положение тела в кровати. Если болевой синдром не сильно выражен, со 2 недели можно увеличивать объём движений. Комплекс упражнений по лечебной гимнастике, предусмотренный для раннего восстановительного периода, выполняется 4–5 раз в сутки. Нагрузка на оперированную ногу должна быть дозирована и адекватна текущему состоянию. После выписки из лечебного учреждения рекомендуют:
- Спать на спине.
- Ноги не держать в скрещенном положении.
- Примерно через 5–6 недель можно лежать на оперированной стороне.
- Около двух месяцев располагать подушку между ног.
- В течение 8 недель ходить только на костылях.
Если вы не знаете, какие действия в ранний восстановительный период можно выполнять, а какие – нет, лучше проконсультируйтесь с лечащим врачом.
Как только пациента выписали из стационара, комплекс упражнений по лечебной гимнастике следует расширить. Основной упор делается на разработку искусственного тазобедренного сустава в положении отведения. Для скорейшего избавления от хромоты, необходимо старательно и эффективно выполнять все рекомендованные упражнения. На протяжении первых трёх месяцев после установки эндопротеза противопоказаны ротационные движения в оперированном тазобедренном суставе, резкие повороты и низкие приседания.
Заниматься ЛФК необходимо на регулярной основе. По истечении 80–90 дней реабилитации рекомендуется ходить с тростью, которую используют в течение последующего месяца. Периодически назначаются терапевтические курсы массажа. Двигательный режим расширяют с учётом функционального состояния пациента. На протяжении первых месяцев после хирургического лечения поднятие тяжести категорически запрещено.
Возрастным пациентам лечебная физкультура на всех этапах восстановления назначается в более щадящем режиме.
Спустя три месяца реабилитации, следует провести плановое комплексное обследование, обязательно включающее рентгенологическое исследование. При проблемах с походкой (например, непроходящая хромата) назначают повторные курсы лечебной гимнастики. Плавание разрешено на 5 месяце реабилитационной программы. Ездить на велосипеде можно через год. Любую активную деятельность, связанную с прыжками, бегом и резкими движениями, необходимо исключить.
Управлять транспортным средством получится через 70–90 дней после эндопротезирования тазобедренного сустава. В большинстве случаев к трудовой деятельности возвращаются спустя 3 месяца. Вместе с тем физические нагрузки на ноги не должны усугублять текущее состояние пациента. Перегружая ногу с эндопротезом, вы рискуете заработать массу серьёзных осложнений.
В восстановительной терапии принимают участие не только врач-ортопед, но и другие специалисты, такие как реабилитолог, физиотерапевт, массажист.
В среднем протез может прослужить примерно 15 лет, позволяя многим пациентам не быть серьёзно ограниченным в функциональном плане. Несмотря на высокое качество и долговечность современных моделей эндопротезов, полностью исключить риск повторного хирургического вмешательства по замене искусственного сустава невозможно. Рассмотрим основные ситуации, когда приходится прибегать к ревизионной операции:
- Регулярные вывихи эндопротеза. Обычно обусловлены они нарушением расположения компонентов искусственного сустава, слабым вспомогательным аппаратом (мышцы, связки), чрезмерными физическими нагрузками и т. д.
- Нестабильность эндопротеза, которая заключается в утрате прочной фиксации с тазовой или и/или бедренной костью. Наиболее часто сустав расшатывается вследствие изнашивания (разрушения) поверхностного слоя ортопедического изделия.
- Инфекция области искусственного сустава. Как правило, патогенные организмы, провоцирующее развитие инфекционного процесса, заносятся через кровеносную и лимфатическую системы. Чтобы предотвратить возникновение подобного рода осложнение, следует избавиться от инфекционных очагов до проведения оперативного лечения.
- Перелом эндопротеза. Любая травма может привести к серьёзному повреждению ортопедического имплантата.
- Некорректная первоначальная установка эндопротеза. Заподозрить можно по различным клиническим проявлениям, таким как выраженный болевой синдром, постоянные вывихи, ограничение функциональности и т. д.
- Разрушение элементов эндопротеза. Повреждения компонентов искусственного сустава возможны после многолетней нормальной эксплуатации. Ранние поломки после незначительного срока эксплуатации отмечаются при неправильной установке протеза. Тем не менее стоит отметить, что современные модели достаточно долговечны и надёжны в использовании.
- Аллергическая реакция. Спровоцировать развитие аллергии могут различные металлические сплавы и полимеры, из которых изготавливают ортопедические имплантаты. В основном аллергическая реакция возникает на металлы (никель, хром, марганец, алюминий и др.). Если у вас есть аллергия на какие-нибудь химические соединения, обязательно сообщите об этом своему лечащему врачу.
Послеоперационное ведение пациента и восстановительная программа после повторного эндопротезирования тазобедренного сустава практически аналогичны таковым при первом оперативном лечении. В превалирующем большинстве случаев замена поражённого сустава на искусственный аналог даёт возможность пациенту не только нормально жить, но и продолжать профессиональную деятельность. Некоторые функциональные ограничения зачастую не особо сказываются на общей физической активности.
Если у пациента диагностирован опасный перелом кости, при котором образовались отдельные кусочки твердой ткани, ему необходимо провести остеосинтез. Эта процедура позволяет правильно сопоставить отломки с помощью специальных аппаратов и приспособлений, что обеспечит отсутствие подвижности кусков на длительное время. Все виды хирургической репозиции сохраняют функциональные возможности движения оси сегмента. Манипуляция стабилизирует и фиксирует поврежденный участок до момента сращения.
Чаще всего остеосинтез используют при переломах внутри суставов, если была нарушена целостность поверхности, или при повреждении длинных трубчатых костей, нижней челюсти. Прежде чем приступить к такой сложной операции, пациента нужно тщательно обследовать с помощью томографа. Это позволит медикам составить точный план лечения, выбрать оптимальный метод, набор инструментов и фиксаторов.
Так как это очень сложная операция, которая требует высокой точности выполнения, лучше всего проводить манипуляцию в первые сутки после травмы. Но не всегда это возможно, поэтому остеосинтез можно разделить на 2 вида с учетом времени выполнения: первичный и отсроченный. Последняя разновидность требует более точной диагностики, ведь бывают случаи образования ложного сустава или неправильного сращивания костей. В любом случае операция будет проведена только после диагностирования и осмотра. Для этого используют УЗИ, рентген и компьютерную томографию.
Следующий способ классификации видов этой операции зависит от метода введения фиксирующих элементов. Различают всего 2 варианта: погружной и наружный.
Первый еще называют внутренним остеосинтезом. Для его проведения пользуются следующими фиксаторами:
Внутрикостный остеосинтез — разновидность погружного способа, при котором фиксатор (гвозди или штифты) вводят под контролем рентгена внутрь кости. Медики осуществляют закрытую и открытую операцию с помощью этой методики, что зависит от зоны и характера перелома. Еще одна методика — накостный остеосинтез. Такая вариация дает возможность соединить кость. Основные фиксаторы:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чрескостный остеосинтез назначают, если фиксатор нужно ввести через стенку трубки кости в поперечном или косопоперечном направлении. Для этого травматолог-ортопед использует спицы или винты. Наружный чрескостный способ репозиции отломков проводится после обнажения зоны перелома.
Для этой операции медики используют специальные дистракционно-компрессионные аппараты, которые стабильно фиксируют пораженный участок. Вариант сращивания позволяет пациенту быстрее восстановиться после операции и обойтись без гипсовой иммобилизации. Отдельно стоит упомянуть об ультразвуковой процедуре. Это новая методика проведения остеосинтеза, которую используют еще не так часто.
Основные показания для проведения такого метода лечения не так уж и обширны. Остеосинтез назначают пациенту, если вместе с переломом кости у него диагностировано ущемление мягкой ткани, которая зажата отломками, или же поврежден крупный нерв.
Кроме того, хирургическим способом лечат сложные переломы, которые не под силу травматологу. Обычно такими являются повреждения шейки бедра, локтевого отростка или коленной чашечки со смещением. Отдельным видом считают закрытый перелом, который может превратиться в открытый из-за перфорации кожного покрова.
Показан остеосинтез и при псевдоартрозе, а также если у больного костные осколки разошлись после предыдущей операции или же они не срослись (медленное восстановление). Назначают процедуру, если пациенту невозможно провести закрытую операцию. Хирургическое вмешательство проводится при повреждениях ключицы, суставов, голени, бедра, позвоночника.
- Противопоказания для проведения такой манипуляции состоят из нескольких пунктов.
- Например, не используют данную процедуру при занесении инфекции в пораженный участок.
- Если у человека открытый перелом, но область слишком большая, остеосинтез не назначают.
- Не стоит прибегать к такой операции, если общее состояние больного неудовлетворительное.
Категорически запрещено оперировать таким способом пациентов, у которых были диагностированы:
- венозная недостаточность конечностей;
- системное заболевание твердых тканей;
- опасные патологии внутренних органов.
Современная медицина значительно отличается от ранних методов за счет малоинвазивного остеосинтеза. Эта методика позволяет сращивать отломки, используя небольшие разрезы кожи, причем медикам удается провести как накостную операцию, так и внутрикостную. Такой вариант лечения благоприятно влияет на процесс сращивания, после чего у пациента отпадает необходимость в проведении косметологических операций.
Разновидностью такого метода является БИОС — интрамедуллярный блокирующий остеосинтез. Его используют в лечении переломов трубчатых костей конечностей. Все операции контролируются с помощью установки рентгена. Медик делает небольшой разрез длиной в 5 см. В костномозговой канал вводят специальный стержень, который изготавливают из титанового сплава или медицинской стали. Фиксируют его с помощью винтов, для чего на поверхности кожи специалист делает несколько проколов (около 1 см).
Суть такого метода: перенести часть нагрузки с поврежденной кости на стержень внутри нее. Так как во время процедуры нет нужды вскрывать зону перелома, сращивание происходит значительно быстрее, ведь медикам удается сохранить целостность системы кровоснабжения. После операции пациенту не накладывают гипс, поэтому время реабилитации минимально.
Различают экстрамедуллярный и интрамедуллярный остеосинтез. Первый вариант предусматривает использование наружных аппаратов спицевой конструкции, а также совмещение отломков с помощью винтов и пластин. Второй позволяет фиксировать пораженный участок с помощью стержней, которые вводят в костномозговой канал.
Такие переломы считаются крайне серьезными, а чаще всего их диагностируют у пожилых людей. Перелом бедренной кости бывает 3 типов:
- в верхней части;
- в нижней части;
- бедренный диафиз.
В первом случае операцию проводят, если общее состояние пациента удовлетворительное и у него нет вколоченных повреждений шейки бедра. Обычно хирургическое вмешательство проводят на третьи сутки после получения травмы. Остеосинтез бедренной кости требует применения таких инструментов:
- гвоздь трехлопастный;
- винт канюлированный;
- пластина г-образная.
Перед операцией пациенту обязательно проведут скелетное вытяжение, сделают рентген. В ходе репозиции медики точно сопоставят отломки костей, после чего зафиксируют их необходимым инструментом. Техника лечения серединного перелома этой кости требует применения трехлопастного гвоздя.
В переломах второго типа операцию назначают на 6-й день после травмы, но до этого больному обязательно делают вытяжку скелета. Медики используют для сращивания стержни и пластины, аппараты, которые будут фиксировать пораженный участок внешним способом. Особенности процедуры: категорически запрещено проводить больным в тяжелом состоянии. Если же осколки твердых тканей могут травмировать бедро, следует срочно обездвижить их. Такое обычно происходит при сочетанных или оскольчатых травмах.
После такой процедуры перед пациентом встает вопрос о том, нужно ли проводить удаление пластины, ведь это еще один стресс для организма. Такая операция остро необходима, если не произошло сращивание, диагностирован ее конфликт с любой структурой сустава, что вызывает контрактуру последнего.
Удаление металлоконструкций показано, если пациенту во время хирургического вмешательства установили фиксатор, у которого со временем произошел металлоз (коррозия).
Другие факторы для проведения операции по удалению пластины:
- инфекционный процесс;
- миграция или перелом металлоконструкции;
- плановое пошаговое удаление как часть восстановления (этап заложен в ход всего курса лечения);
- занятия спортом;
- косметическая процедура по удалению рубца;
- остеопороз.
Операцию проводят при переломах костей конечностей, поэтому часто процедуру назначают для сращивания твердых тканей руки, ноги, бедра. Остеосинтез плечевой кости можно провести по методу Демьянова, используя компрессирующие пластинки, или же фиксаторы Ткаченко, Каплана-Антонова, но со съемными контракторами. Назначают манипуляцию при переломах на диафизе плечевой кости, если консервативная терапия не приносит успеха.
Другой вариант операции предусматривает лечение штифтом, который нужно ввести через проксимальный отломок. Для этого медику придется в зоне повреждения обнажить переломанную кость, найти бугорок и разрезать кожу над ним. После этого шилом делают отверстие, через которое вбивают стержень в костномозговую полость. Отломки нужно будет точно сопоставить и продвинуть на всю длину введенный элемент. Такую же манипуляцию можно провести через дистальный кусок кости.
Если у больного диагностирован внутрисуставный перелом локтевого отростка, лучше всего провести операцию по установке металлоконструкций. Процедура проводится сразу же после травмы. Остеосинтез локтевого отростка требует фиксации отломков, но перед этой манипуляцией медику нужно будет полностью устранить смещение. Гипс пациент носит 4 и более недель, так как это место тяжело поддается лечению.
Одна из самых популярных методик проведения остеосинтеза — сращивание по Веберу. Для этого специалист использует титановую спицу (2 шт.) и проволоку, из которой делают специальную петлю. Но в большинстве случаев подвижность конечности будет ограничена навсегда.
Отдельно следует рассмотреть разные переломы дифизов костей голени. Чаще всего пациенты приходят к травматологу с проблемами большеберцевой кости. Она является самой крупной и наиболее важной для нормального функционирования нижней конечности. Раньше медики проводили длительное лечение с помощью гипса и скелетной вытяжки, но данная технология неэффективна, поэтому сейчас используют более стабильные методики.
Остеосинтез большеберцовой кости — процедура, которая позволяет сократить время реабилитации и является малоинвазивным вариантом. В случае перелома дифиза специалист установит блокируемый стержень, а внутрисуставные повреждения вылечит методом введения пластины. Аппараты внешней фиксации используются для сращивания открытых переломов.
Остеосинтез лодыжки показан при наличии большого количества раздробленных, винтообразных, ротационных, отрывных или оскольчатых переломов. Операция требует обязательного предварительного снимка рентгена, а иногда нужна томография и МРТ. Закрытый тип повреждения сращивают с помощью аппарата Илизарова и вводят спицы в поврежденное место. При переломах стопы (обычно страдают плюсневые кости) фиксация отломков происходит по интрамедуллярному способу с введением тоненьких штифтов. Кроме того, на зону повреждения медик наложит гипсовую повязку, которую следует носить в течение 2 месяцев.
После операции нужно внимательно следить за своим самочувствием и при малейших негативных симптомах обращаться к специалисту (острая боль, отек или повышение температуры). В первые несколько суток такие симптомы являются нормой, но они не должны проявляться через несколько недель после процедуры.
Другие осложнения после операции, которые требуют срочной консультации медика:
- артрит;
- жировая эмболия;
- остеомиелит;
- газовая гангрена;
- нагноение.
Реабилитация — значимый этап всего курса терапии. Чтобы мышцы не атрофировались, а в поврежденное место поступала кровь, следует вовремя начать заниматься лечебной физкультурой, которую назначают уже через день после хирургического вмешательства.
Через неделю больному нужно будет начать активно двигаться, но в случае перелома нижней конечности он должен использовать костыли.
Эндопротезирование тазобедренного сустава — это хирургическая операция, которую производят при выраженном нарушении его работы: при травмах, а также при его высокой изношенности. Кому нужна операция по замене тазобедренного сустава? Сколько стоит эта операция? Каким образом происходит это хирургическое вмешательство? Все эти вопросы рассмотрим ниже.
- Показания к операции по замене тазобедренного сустава
- Мифы о протезировании тазобедренного сустава
- Миф первый: операцию тазобедренного сустава надо делать лишь в очень крайнем случае
- Миф второй: для полноценного выздоровления нужно просто сделать эту операцию
- Миф третий: эндопротез быстро выходит из строя
- Разновидности эндопротезирования
- Замена поверхностей тазобедренного сустава
- Частичное эндопротезирование
- Тотальное или полное протезирование
- Разновидности протезов
- Стоимость протезирования
- Как происходит протезирование?
- Противопоказания к проведению операции
- Вероятные осложнения
- Как дальше жить после протезирования?
Эндопротезирование тазобедренного сустава или операция по замене сустава, как правило, производится при таких состояниях и патологиях, как:
- асептический некроз костной головки бедра;
- перелом костной шейки бедра;
- остеоартроз тазобедренного сустава;
- последствия травматических повреждений;
- дисплазия тазобедренного сустава.
Все вышеописанные заболевания еще не являются обязательным показанием к проведению операции: в каждом отдельном случае данный вопрос решается после тщательного обследования и осмотра пациента врачом.
Что относительно артроза тазобедренного сустава, то хирургическое вмешательство, как правило, производят на запущенных этапах болезни (на 2-3 этапе заболевания), а также при сильных и упорных болях в суставе, при этом даже в состоянии покоя, со снятиями, которых обезболивающие препараты уже не могут справиться.
Есть популярные заблуждения об операции протезирования тазобедренного сустава, за счет которых большинство пациентов относятся к хирургическим вмешательствам негативно либо оценивают их не совсем правильно. Попробует развеять данные мифы.
Большинство людей, которые болеют коксартрозом или артрозом тазобедренного сустава, откладывают выполнение протезирования до последнего момента, собираясь производить это лишь в том случае, когда возможности ходить уже полностью не будет. В действительности, это — не самая лучшая тактика. Оттягивая визит к врачу, этот человек абсолютно напрасно будет продолжать испытывать болевые ощущения в суставе, которых вполне было бы возможно не допустить, проведя раньше операцию.
Помимо этого, если пациент с этим заболеванием не торопится на операцию протезирования тазобедренного сустава (которая уже давным-давно требуется), то он этим затягиванием лишь усугубляет течение болезни. В это время болезнь продолжает отрицательно сказываться на здоровье пациента и ежедневно только начинает усиливаться, этим самым удлиняя время восстановления и возвращения к полноценной жизни.
В действительности это совершенно не так. Коксартроз либо иное заболевание, из-за которого нужно выполнить эту операцию — это патология не только тазобедренной кости, но и полностью сустава и даже, в общем, организма.
Благодаря тому, что человек щадит пораженную ногу и меньше ее использует связки сустава, и мышцы бедра атрофируются, слабеют, плотность ткани кости снижается (то есть появляется остеопороз).
Потому для полного выздоровления необходим комплексный подход, когда после операции следует правильно выбранная программа реабилитации, физиотерапии, лечебной физкультуры и иных способов лечения, которые смогут помочь человеку быстрей стать на ноги и опять чувствовать себя здоровым.
Это также совершенно не всегда соответствует реальности. Так как протезирование тазобедренного сустава — это довольно сложная операция, все протезы изготавливаются с расчетом на максимальную работоспособность и долговечность.
Протезы изготавливаются из высококачественного металла, керамики или пластика, за счет чего время эксплуатации эндопротеза составляет более 25 лет, и, если все нормально, то только по прохождению данного времени выполняют повторную операцию по замене протеза. А у пожилых людей, за счет этого большого времени работы протеза, зачастую не появляется необходимости в повторном хирургическом вмешательстве.
На сегодняшний день выполняется три вида операций по замене тазобедренного сустава:
- замена поверхностей тазобедренного сустава;
- установка тотального или полного эндопротеза;
- установка частичного эндопротеза.
При данном виде операции хирургическое воздействие непосредственно на сустав минимально (в отличие от иных способов). Из вертлужной впадины тазобедренной кости убирается хрящевая прослойка, вместо нее ставят искусственное суставное ложе.
Что относительно тазобедренной кости, то ее головка специальным образом обтачивается, затем на нее надевают особый колпак из высококачественного материала. За счет этих изменений костные поверхности сустава изменяются на искусственные, при этом скольжение между данными частями становится максимально приближенным к идеальному состоянию.
Данное хирургическое вмешательство затрагивает больше тканей, но и производится операция на более тяжелых этапах заболевания, когда процесс по замене поверхностей сустава уже не является довольно надежным.
При данном виде хирургического вмешательства костная головка бедра уже не обтачивается, а убирается полностью. Помимо этого, также частично убирается и костная шейка бедра, а вместо изъятых тканей ставится суставное искусственное ложе, а также искусственная костная головка бедра с керамической или металлической поверхностью сустава. Специальный штифт вставляется в тело кости, и за счет этого конструкция имеет отличную прочность.
Полное протезирование тазобедренного сустава — это самая радикальная операция из всех вышеперечисленных, но в то же время наиболее эффективная. Смысл ее состоит в том, что во время нее проходит полная замена бедренного сустава. С кости таза убираются остатки хрящевой ткани, и вместо нее ставится новое — металлическое или керамическое — ложе сустава.
Вторая часть искусственного протеза состоит из железного штифта повышенной прочности, который изготовлен из нержавейки, титана или иных металлов, и головки сустава, которая также может быть изготовлена из высококачественной керамики или металла. Металлический штифт вставляется в кость бедра и фиксируется там, обеспечивая устойчивость и надежность всей конструкции, а головка эндопротеза фиксируется уже непосредственно к нему.
Так как все люди разные, с различными комплекциями и размерами, то все элементы этого искусственного протеза — суставное ложе, головка сустава, штифт — выбираются в индивидуальном порядке для каждого человека отдельно.
Есть более 200 разных составляющих этого эндопротеза. Их выбор производит хирург во время обследования человека и подготовки его к этому оперативному вмешательству.
Помимо этого, протезы производятся из различных материалов:
- керамики;
- металла;
- высококачественного полиэтилена;
- пластика.
С учетом того, какому человеку, с каким образом жизни, и какого возраста производят операцию протезирования, данные материалы могут комбинироваться между собой в разных сочетаниях.
Таким образом, для пожилого человека, у которого на ногу небольшие физические нагрузки, могут быть установлены эндопротезы, где одна суставная часть — к примеру, ложе сустава — производится из пластика, а вторая — из керамики. Это сочетание дает возможность значительно повысить срок эксплуатации протеза.
А когда же операция производится молодому пациенту, у которого на суставы были физические нагрузки (и будут в дальнейшем) довольно большими, то стратегия выбора эндопротеза будет совершенно иной. Этому человеку, как правило, устанавливается протез, где обе поверхности сустава выполнены из металла, или же оба элемента изготавливаются из керамики. Эти эндопротезы тазобедренного сустава являются более жесткими, но в то же время они могут служить более продолжительное время, даже при очень значительных физических нагрузках.
Стоимость протезирования тазобедренного сустава складывается из двух составляющих: цена непосредственно протеза и цена операции одновременно с лечением в стационарных условиях.
Стоимость протеза может отличаться с учетом от типа заболевания: таким образом, протез для хирургического лечения коксартроза может быть по цене дороже, чем эндопротез, который необходим, к примеру, при переломах бедренной шейки и иных болезнях.
В целом же, стоимость эндопротеза сустава может варьироваться в пределах 45-130 тысяч рублей и выше (приблизительно по Москве вначале 2016 г.). Цена непосредственно операции одновременно с лечением в стационаре, процессом реабилитации и т.п. может составлять от 40 тыс. руб. за довольно простое однополюсное протезирование тазобедренного сустава, до 450 тыс. руб. и более за полное протезирование.
То есть, цена операции из серии «все включено» (мы рассматриваем тотальное протезирование) может быть от 50000 до 500 000 рублей — во время проведения этого оперативного лечения в больницах и клиниках города Москвы.
Когда же вы не сильно доверяете российским специалистам, вы сможете провести эту хирургическую операцию в лечебных заведениях иных стран — в Германии (18-25 тыс. евро), Израиле (16-21 тыс. евро) или Турции (11-16 тыс. евро). Но прежде чем выполнять данную операцию, нужно получить консультацию опытного и грамотного врача-ортопеда, а иногда и не одного.
Продолжительность операции, как правило, составляет от 40 мин. до 4 ч. С учетом того, какое конкретно эндопротезирование производится — частичное или тотальное — продолжительность процедуры также может изменяться. Операция происходит как под спинномозговой анестезией, так и под полным наркозом.
Чтобы человек мог начать использовать полноценно сустав как можно быстрей, уже на 2-3 день после хирургического вмешательства начинают производить очень легкие упражнения лечебной физкультуры для сустава, которые со временем усложняют и повышают нагрузку на больную ногу. Чаще всего уже на следующий день после операции человек уже сможет садиться на кровать.
Как правило, через 10-12 дней после выполнения протезирования, если все произошло без осложнений, человека выписывают из стационара. К данному времени он уже может вставать с кровати и осторожно начинать ходить, а также может с помощью костылей подниматься по лестнице.
Во время необходимости замены тазобедренного сустава определенные сопутствующие болезни могут сделать хирургическое вмешательство невозможным. Речь идет о людях, которые болеют сахарным диабетом, болезнью Паркинсона, пережили инфаркт или инсульт. Проблемы с сердечнососудистой системой тоже смогут привести к значительным осложнениям после того, как проведут замену сустава.
Хирургическое вмешательство также может быть проблематичным и в случае явно выраженной слабости мышц у человека. Учитывать противопоказания необходимо, так как в случае их наличия увеличивается риск вывиха или повреждения искусственного сустава. Если состояние здоровья организма человека можно определить как плохое, и шансы появления различных осложнений довольно большие, то существует вероятность того, что операция успешно не будет выполнена.
Насколько продолжительное время прослужит протез, будет зависеть от множества факторов. Самым частым осложнением считается расшатывание или смещение эндопротеза. Причем появляется небольшое отличие в длине ног.
Вероятно появление тромбов в кровеносных сосудах. Для того чтобы не допустить появления этого осложнения, производится лечение с помощью антикоагулянтов. В комплекс лечения добавляют использование специальных чулок, упражнения для голени, периодический подъем ног.
Инфекционные осложнения также могут появиться после операционного вмешательства. Для снижения такого риска производится антибактериальная терапия. Вероятно инфицирование из иных очагов хронического воспалительного процесса.
Пациенты, которые не выполняют советы врача, и дают большую нагрузку на тазобедренный сустав, могут повысить риск перелома или вывиха имплантата. У пациентов с излишним весом данный риск повышается. Чтобы не допустить осложнение, нужно следить за собственным весом и избегать значительных нагрузок.
В некоторых случаях кость, которая находится рядом с суставом, разрушается. Это случается в результате реакции организма на контакт с чужеродным телом. Вероятно, нужна будет замена элементов протеза либо придется удалить его из-за аллергических реакций человека на инородное тело, неправильного цементирования, неправильной установки протеза.
Естественно, выписка из клиники не обозначает, что лечение и период реабилитации при этом заканчивается. Лечащий хирург разрабатывает для больного комплекс реабилитационного лечения, который состоит из нескольких этапов, в процессе которого пациент как бы опять учится ходить и использовать новый сустав, учиться передвигаться и восстанавливать былые нагрузки.
Причем возвращение к обычной жизни, для пациента с полноценной нагрузкой, чаще всего наступает спустя несколько месяцев — с условием того, что он выполняет все советы врача. В определенных случаях, в том числе во время пожилого возраста больного, время полноценного восстановления функций сустава может продолжаться до 6 месяцев.
источник
В этом отзыве я опишу операцию Остеосинтез бедренной кости. В свое время ох как мне не хватало подобного отзыва, хочу чтобы мой отзыв помог хоть кому-нибудь.
Летом 2015 года я попала в ДТП, в результате чего оказалась в больнице с переломом бедренной кости правой ноги. На скорой меня с трассы увезли в ближайшую больницу.
Диагноз: закрытый оскольчатый перелом тела тазовой кости со смещением.
Ногу в больнице сразу же «повесили» на вытяжение — чтобы на месте оставалась сломанная кость.
Остеосинтез переломов костей – это хирургическое вмешательство, заключающееся в репозиции костных фрагментов, их фиксации в правильном положении и обеспечении устранения их подвижности на определённый срок до полного срастания с помощью тех или иных фиксирующих конструкций.
Операция остеосинтез делается ургентно (т.е. срочно, сразу же) если перелом открытый. Если перелом закрытый, как у меня, операцию делают после стабилизации состояния.
В этот период мне ставили очень много капельниц (поставили бабочку) — бутылок по 8 в меня вливали, не знаю, со счета сбивалась. Вены, конечно, все были исколоты, на руках огромные синяки.
Ждала операции я долго: мы попали в аварию как раз накануне праздника и пережидать выходные мне пришлось в районной больнице, куда меня привезли по скорой. Затем меня перевезли в мой город, там по новой собрали все анализы и стали готовить к операции.
Мне понадобилось переливание крови т.к. гемоглобин был очень низкий, после этого у меня поднялась температура под 40, меня били судороги (подозреваю, что вливали не ту группу, т.к. потом выяснилось, что врачи были очень удивлены, когда узнали, что у меня 4 группа крови), ждали пока все придет в норму, кололи литичку.
В итоге, я прождала 11 дней. Все это время лежа, практически не двигаясь, в реанимации — практически без посещений родных, без телефона, с туалетом на судно. Это время показалось мне вечностью, я просто мечтала уже об операции, умоляла врачей, но с такой моей температурой меня отказывались оперировать.
Но, конечно, ничто не может быть бесконечно. Я дождалась операции. Хоть было и дико страшно, я знала, что после операции я пойду на выздоровление, а не так как сейчас — тупо лежу, смотря в потолок и жду неизвестно чего.
Перед операцией нельзя кушать после 7 вечера и пить после 10. Так же вечером делают очистительную клизму и бреют, там, где надо брить.
А еще мне много раз брали кровь из пальца и вены. Пальцы и так кололи каждый день, а в день операции, взяли кровь из пальца утром, до операции, во время операции, после, и еще на следующее утро. Мои пальцы были каждый, как дуршлаг.
Об анестезии надо разговаривать с анестезиологом. Именно он решает будет ли у вас общий наркоз или же спиномозговая анестезия.
Какой вид анестезии лучше?
Как уже говорилось, способ определяет врач анестезиолог, учитывая противопоказания и переносимость лекарств.
Я хотела, чтобы меня вырубили и я не видела бы всего этого кошмара. На что врач ответил, что общий наркоз сейчас делают только неадекватным людям (которые начинают биться в истерике) или переходят на общий наркоз во время операции, если вдруг все же будет больно, хотя это маловероятно. От общего наркоза отходить дольше и сложней. Если я вполне адекватная и врачам мешать не собираюсь, то противопоказаний для спиномозговой анестезии у меня нет. На чем и порешили.
Больно ли, когда делают спиномозговую анестезию?
Нет, не больно, сравнимо с обычным уколом. Единственно, что мне было больно, очень, так это повернуться с моей поломанной ногой так, чтобы врач смог сделать анестезию. Но к анестезии это отношения не имеет. Делать ее не больнее, чем обычный укол.
Буду ли я что-нибудь чувствовать?
Меня этот вопрос сильно мучал.
Но врачи ведь тоже не изверги и резать вас, орущего, им нет никакого удовольствия. После укола вы почувствуете тепло по ногам, затем покалывание и онемение, как будто перележали ноги, сначала немного, потом все больше, я определяла по пальцам — по очереди они переставали меня слушаться. Никаких неудобств это не доставляет. Не переживайте, врачи сотню раз проверят чувствуете ли вы ноги.
Всего в наркоз я входила около 20 минут. Когда врачи убедились, что я ничего не чувствую — начали операцию.
Но «ничего не чувствовать» это все же не то определение. Я чувствовала. Чувствовала прикосновения. Они отдавались легким покалыванием.
Когда начали операцию, хирург так свободно поднял мою ногу, согнул ее, крутил-вертел как хотел — для меня, из-за боли, это были невозможные движения, я та орала, когда меня переворачивали для анестезии. когда я это увидела, но не почувствовала боли, я немного успокоилась.
Но эти прикосновения. Я боялась, что почувствую, как мне по ноге проведут скальпелем! Поэтому, лежа на столе, я вся напряглась, ожидая это почувствовать.
Но вот прошло уже много времени, а ощущения все нет, думаю, неужели не резали еще. Но тут мой хирург отходит от меня и я вижу, что халат испачкан кровью — моей кровью!! Значит все уже случилось, — выдохнула я и успокоилась окончательно.
Как проходит операция и сколько она длится?
Как проходит операция я не видела, потому что перед лицом ставят экран — висит простыня.
Операционная больше похожа на мастерскую или гараж, чем на операционную. Повсюду молотки, шуруповерты и даже пилы! На меня это произвело впечатление. Мои глаза, когда я там оказалась, стали примерно такими: О_О
Во время операции я рассматривала потолок и других несчастных на операционных столах.
Моя операция длилась около часа, у меня был сложный перелом с осколками. Без осколков операция заканчивается быстрее.
Как я буду отходить от наркоза?
Я отходила замечательно. Какого либо влияния я не ощутила. Голова не болела, не кружилась, меня не тошнило и, пока еще, ничего не болело.
Часа через 4 ноги полностью отошли, тут шов стал очень болеть — его прямо жгло, мне кололи наркотик (обезболивающее), сказали, сейчас тебе станет хорошо, но хорошо мне так и не стало, боль не ушла, спасибо хоть стала слабее, но все равно болело очень. Это время я находилась в реанимации, в меня опять что-то капали.
Утром меня перевели в отделение. Боль стала тише, но сохранялась еще дня два-три. В отделении в мышцу колят обезболивающее, если сильно болит.
Когда снимут швы? Больно ли это?
Швы мне сняли через две недели после операции. Оказалось, что шов у меня косметический. Надрезали нитку сверху и снизу и вытянули нитку, протянув через всю рану. Звучит ужасно, но это не больно совсем.
Реабилитация
Реабилитация после такого перелома очень долгая. К этому нужно быть готовым сразу. Это все очень-очень долго.
Еще в больнице меня начали поднимать. Нужно купить ходунки (как у старичков) или костыли (я выбрала ходунки, т.к. с ними точно не упадешь) и еще в больнице нужно будет пытаться с их помощью ходить. По-началу все это очень сложно, даже сесть в постели, это сложно — начинает шуметь в ушах и кружиться голова.
Об отчаянии.
Именно на этом этапе ко мне пришло отчаяние. Именно тогда я всерьез задумалась, что, возможно, не смогу больше ходить или, по крайней мере, не смогу ходить как раньше, буду всю жизнь хромать. Это страшно. Меня это угнетало, я постоянно плакала.
В этот момент важно найти человека, с которым когда-то давно уже произошла такая ситуация.
В интернете, не считая медицинские справочники, информации от живых людей я практически не нашла.
Для меня таким человеком стала девушка Даша, которая лежала со мной в одной палате. Ее два года назад сбила машина и у нее был такой же перелом и такая же, как у меня, операция. Сейчас она лежала в больнице, чтобы достать спицу, которая когда-то соединяла сломанную кость.
Эта девушка свободно ходила, приседала, совсем не хромала и даже сидела на кровати «по-турецки». Если бы не она лично рассказала мне о том, что с ней было, я бы никогда не заподозрила, что у нее что-то не так с ногой.
Глядя на нее, я не теряла надежды, что и у меня все заживет, все срастется и все будет хорошо.
Начинаем ходить.
Когда я стала спускать ноги вниз с кровати, моя прооперированная нога казалась мне чугунной, она сильно тянула вниз и очень при этом болела. Но я бралась за ходунки и первым рекордом для меня стал путь от кровати до порога палаты и обратно. Дальше — больше, через пару дней я могла уже выйти из палаты и доползти на ходунках до ближайшего кабинета.
Проблемой №1 для меня стало негнущееся колено. Я могла его согнуть только совсем чуть-чуть. Дальше «стоп», колено не двигалось.
Главное не спешить — поверьте, все будет, но не сразу!
Каждый день сгибайте ногу до предела, как можете. Насиловать себя не нужно и гнуть через боль тоже не надо. Терпение и упорство — и все получится, скоро вы заметите, что нога в колене начинает сгибаться все сильнее, да, это всего пара сантиметров, но они прибавляются каждый день и скоро нога будет сгибаться также, как и раньше.
Так выглядит шов после операции через почти месяц (это к тому же косметический шов):
На тот момент времени я не могла согнуть ногу сильнее, это был максимум. Сразу после выписки я едва ее приподнимала в колене. На этом фото для меня это уже был значительный прогресс:
Домашняя реабилитация.
Первые недели я так же почти все время лежала, временами прыгая по квартире на ходунках на одной ноге.
Нога ужасно болела, я пила обезболивающие.
Еще нельзя было давать нагрузку на ногу. Позже врач написал как я должна прибавлять нагрузку на ногу и как это понять с помощью весов: нужно ставить больную ногу на весы и придавливать ногой, запомнить разрешенную нагрузку и при ходьбе применять силу не больше. Через каждые две недели нагрузку нужно было увеличивать.
Дома я наконец смогла попасть в ванну! Меня посадили туда на руках, как же хорошо я чувствовала себя после ванны!
Через несколько дней я смогла избавиться от судна, научившись присаживаться на унитаз. Сначала с помощью, затем сама. Все, с этих пор я человек, практически, самостоятельный.
Почти через 2 месяца после операции мне купили трость. С обычной тростью я не смогла справиться, она была слишком неустойчивой, шаталась у меня в руке, я боялась упасть, поэтому мне взяли трость на четырех ножках, она устойчивая, стоит даже сама.
Как правильно ходить с тростью.
В больнице мне никто не рассказывал об этом. Всему научил интернет и собственный опыт.
- правильно держите рукоять трости. Рука должна быть в виде «пистолета». Вес должен быть сосредоточен на саму трость, а не на рукоятку;
- подберите трость подходящую вам по росту или отрегулируйте ее по длине. Правильно подобранная трость облегчит нагрузку на позвоночник;
- сначала я ставила трость со стороны больной ноги и при ходьбе переносила часть веса тела на трость, это было очень неудобно, к тому же я боялась дать лишнюю нагрузку на ногу получались эдакие прыжки. Но я приловчилась и таким способом передвигаться по квартире.
Потом в интернете я прочитала, что трость нужно ставить со стороны здоровой ноги.
Делать шаг нужно больной ногой и тростью одновременно, опираясь на здоровую ногу. Затем нужно опереться на трость и сделать шаг здоровой ногой. Таким образом, вы переносите вес тела на трость и минимизируете нагрузку на больную ногу.Так ходить намного легче и удобнее.
На лестнице всегда нужно держаться за поручень свободной рукой. Так же существует правило «вверх — здоровой, вниз — больной», т.е. при подъеме по ступенькам сначала ставьте на ступеньку здоровую ногу, опираясь на трость, и, следом, опираясь на здоровую ногу на ступени, поднимайте больную ногу.
При спуске делайте наоборот: опирайтесь на здоровую ногу и спускайте одновременно трость и больную ногу, стали устойчиво, и переносим здоровую ногу.
Мне с лестницей вообще «повезло». Я долгое время вообще не выходила на улицу, мне пришлось спускаться по ступенькам, когда нужно было ехать на прием к врачу и на снимок. В тот день лифт как раз сломался и я здорово натренировалась, спускаясь, а затем поднимаясь на 6 этаж.
Когда я начну ходить нормально?
Мне по-началу требовалось много времени и сил чтобы спуститься по ступенькам (сейчас я живу на 5 этаже в доме без лифта), дойти до детской площадки возле дома, там я отдыхала сидя на лавочке, а затем пойти обратно, подняться снова на 5 этаж. Это требовало огромных усилий.
Но практически с каждым днем я стала заходить все дальше, могла идти все дольше.
Через 3 месяца после операции я стала все чаще передвигаться по дому без трости, я ходила держась за стены, за мебель.
К 4-5 месяцу я стала и на улицу выходить без трости. Да, я хромала, после ходьбы мышцы ныли, но я теперь могла ходить! Сама!
Сегодня прошло 7 месяцев после операции и я все могу сама.
Я не могу бегать, прыгать, вернее, я не пробую, боюсь, берегу ногу. Шов стал аккуратнее, но он еще хорошо виден, красный.
Зато я теперь далеко хожу, могу спокойно пройти километра 4 (я раньше очень много ходила пешком), поднимаюсь по ступенькам как обычный человек, а не приставным шагом. Каждый день с 5 этажа и обратно без лифта.
Да, я еще быстро устаю, а если устаю начинаю немного хромать, но я верю, что я расхожусь и все будет хорошо.
Вместо заключения
Ситуации разные в жизни бывают, со мной случилась вот такая история.
Я благодарна Богу за то, что вообще жива осталась. Меня реально могло не стать в тот ужасный день.
Надеюсь, вы заглянули в мой отзыв просто из любопытства и с вами никогда такого не случалось. Желаю вам и вашим близким здоровья и никогда не испытать на себе подобного. Будьте внимательны и осторожны на дорогах.
Если же ситуация вам знакома, если я что-то забыла написать, не стесняйтесь, задавайте вопросы тут в комментариях или пишите в личку, постараюсь ответить и поддержать.
Спасибо за внимание!
Мои глаза, когда я там оказалась, стали примерно такими: О_О
Даже в такой серьезной теме я все же посмеялась.
В жизни бывает всякое, но думаю самое главное что оно происходит не случайно.
после этого у меня поднялась температура под 40, меня били судороги (подозреваю, что вливали не ту группу, т.к. потом выяснилось, что врачи были очень удивлены, когда узнали, что у меня 4 группа крови)
Во время операции я рассматривала . других несчастных на операционных столах.
Если я вполне адекватная и врачам мешать не собираюсь, то противопоказаний для спиномозговой анестезии у меня нет
какая же у Вас была серьезная ситуация!
Но вот сижу и думаю. 11 дней. просто ждать операцию. в том числе, из-за праздников .. только в наших странах такое бывает
Желаю Вам, что через много лет нога не «давала о себе знать»!
Вверх здоровой ногой,вниз больной.
Я ставила вниз больную левую ногу,схватившись левой рукой за перила,и упираясь правой рукой за трость,ступала правой.Здорово!1,2!1,2!1,2!
И вверх,сначала на ступеньку наступала здоровой,и переставляла больную с тростью.Старалась беречь оперированную ногу.У меня врач ас!Лучший из лучших во Франции и ещё друг семьи моей сестренки.
Сделал на совесть,знает свою работу на 100%.
Когда я сказала,посмотрите,доктор мои рентген снимки и диски,я делала в России и в России мне сказали,,все,но,но,нужно менять колено,весь деформированный,готовьте 280 000 рублей.Он посмотрел и сказал,зачем ставить протез на колено,оно у вас в хорошем состоянии. Я вам сломаю ниже колена большеберцовую кость и малоберцовую и выровняю все.
Я не могла делать операцию,потому что моталась из России во Францию и обратно,мать парализована уже 7 лет. надо смотреть за родителей.Я подвернула левую ногу,наступив в маленькую ямку и пошла деформация,стала бояться наступать и поэтому ходила на прямой левой ноге.
Врачи российские,сказали,что ревматизм,лечили от ревматизма. потом артроз,лечили от артроза 1,2 и когда сказали,готовьте деньги,у вас уже все колено разрушается,я ужаснулась и решила делать операцию во Франции,дома.
Что хочу сказать про заслуженных Российских хирургов,которые практиковались в Австрии, Германии,им грош цена,что поставили мне такой диагноз.Колено то целое,люди..
Здравствуйте.Прочитала вашу статью.У меня у самой сложный оскольчатый перелом бедренной кости со смещением.Провели операцию(пластина с 9 шурупами).Сейчас восстановительный период.На данный момент хожу на костылях с 24 августа,то есть уже полтора месяца.Врач сказал переходить на трость.
Очень переживаю что не смогу нормально ходить.Я ведь спортсменка(на соревнованиях и сломала ногу)и бег для меня это жизнь.Сейчас о спорте и не думаю,с такой травмой не раньше,чем через год можно начинать заниматься.
Прошла все ваши описанные муки.У меня был большой стресс,ведь мне 16,вся жизнь впереди,учёба,спорт,волонтёрство.И я пропускаю всё.
Очень тяжело смириться.Так же у меня проблема»негнущаяся коленка».Сколько не разрабатываю,а согнуть не удаётся,держится под углом и более не сгибается.
Было очень интересно читать все ваши переживания и знать,что я не одна такая.
+1 история. ДТП, перелом бедра и малой берцовой кости, и в довесок — надмыщелковый перелом плеча (это чуть выше локтя, и кстати, намного болезненнее, чем нога). Скорая, за каким-то лешим реанимация (я в ясном уме, никакой особой кровопотери и т.п. — ну да «положено». ) Отделение. За каким-то лешим «контроль диуреза» — то есть зуд в неудобоназываемом месте. Дня через три я достала их просьбами убрать зонд и все-таки дать судно, за день научилась им пользоваться без посторонней помощи.
Нога на растяжке — и при неловком движении впору выть. Рука в гипсе — болит и чешется. Из развлечений — словоохотливая соседка, книжка и кино в наушниках. И так с четверга до четверга. Одна радость — в понедельник посетила анестезиолог с вопросом — «сесть сможете?» Глаза у меня стали, как у мышки из анекдота: «А что, МОЖНО?!» Я не спортсменка, но в свои 55 — далеко не бревно, взяла и села. Ну а раз уж села — то святое дело понагибаться к ногам, покрутить плечами, так и эдак подвигать здоровой ногой и хотя бы стопой на сломанной.
Долгожданная операция — интереснейший опыт! «Высокие технологии» в действии. Очень необычные ощущения в ногах — как будто ты резиновая игрушка, и тебя можно гнуть и мять; отмеченные автором «мурашки» и вибрация при завинчивании винтов. Хватающая за плечо манжета измеряющего давление автомата — всякий раз внезапно 

К вечеру чувствительность ног и координация восстановилась, и, что особо приятно, я больше не была привязана к тяге! Наконец-то можно удобно лечь! Выспаться! А на следующее утро, со свежими, тк сказать, силами, я встала а здоровую ногу, и, придерживаясь за кровать, села на стул. Надо было видеть лечащего врача 
Кстати, лайфхак. Помните, как в «Кавказской пленнице» учат твисту? «Давим окурок левой ногой» — вращениями на пятке и на носке здоровой ноги можно перемещаться, держась за стул или чье-нибудь плечо. И если, как в моем случае, костыли не взять (рука-то в гипсе!) — это вовсе не значит, что нужно ездить в кресле!
Ровно месяц со дня операции, неделю назад сняла гипс с руки. Сегодня спустилась-поднялась по лестнице на полпролета, до нормального сгибания в колене — градусов 25-30, делаю всякие «ножницы», «велосипед» и пр., наступать, правда, на больную ногу не рискую (раза три, случайно, не всем весом — не считаются 
Поживем — увидим, но к зиме рассчитываю разработать руку и ходить максимум с тростью. ЛФК и решимость — наше все, товарищи по несчастью
источник































