Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
В нашей статье речь пойдет о том, как устроен коленный сустав. Зачем вам знать анатомию? Чтобы понимать, что именно болит в вашем колене и при отсутствии первой медицинской помощи знать, как обращаться со своей ногой.
Коленный сустав образован соединением трех костей: бедренной, большеберцовой и надколенником.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Бедренная кость – единственная кость бедра, самая длинная кость в организме человека. На ее дистальном (удаленном от центра тела) конце расположено два мыщелка (выступ или утолщение кости, несущий суставную поверхность) – латеральный (наружный) и медиальный (внутренний). Впереди суставные поверхности этих двух мыщелков сливаются, образуя надколенниковую суставную поверхность для сочленения с надколенником.
Надколенник (коленная чашечка) – это сесамовидная кость, т. е кость, лежащая в толще сухожилий и не соединенная с основным скелетом. Надколенник лежит в толще сухожилия четерехглавой мышцы бедра и имеет форму треугольника, направленного вершиной книзу. Основанием своим надколенник прилегает к надколенниковой поверхности бедренной кости. Надколенник дополняет суставные поверхности обширного коленного сустава, защищает колено спереди, предотвращает излишнее боковое смещение бедренной и большеберцовой кости при сгибании/разгибании колена и уменьшает трение со стороны четерехглавой мышцы бедра.
Большеберцовая кость расположена на голени медиально (с внутренней стороны) и, как и бедренная кость, имеет два мыщелка: латеральный и медиальный, а между ними небольшое поднятие – межмыщелковое возвышение. Поверхность мыщелков большеберцовой кости практически плоская, лишь с небольшой вогнутостью, тогда как мыщелки бедренной кости заметно более выпуклые. Из-за этого возникает небольшое несоответствие суставных поверхностей, которое корректируется наличием особых хрящевых прокладок – менисков. Их в коленном суставе также два: латеральный и медиальный. Верхние их поверхности соответствуют по форме мыщелкам бедренной кости, а нижние – мыщелкам большеберцовой кости.
Медиальный мениск узким кольцом охватывает суставные поверхности медиальных мыщелков, латеральный мениск прикрывает большую часть суставной поверхности латерального мениска большеберцовой кости. Прикрепляются мениски коленного сустава к межмыщелковому возвышению большеберцовой кости. Между собой мениски соединяются поперечной связкой голени. Основная функция менисков – амортизация при движении костей коленного сустава относительно друг друга.
Коленный сустав по своей механике блоковидно-вращательный, он обеспечивает сгибание/разгибание ноги и вращение голени внутрь и наружу.
Как и любой другой сустав, коленный сустав заключен в суставную капсулу – защитную соединительнотканную оболочку, которая крепится к краям костей, образующих сустав. Внутри суставной капсулы и за ее пределами расположены связки коленного сустава – плотные соединительнотканные образования, удерживающие кости в определенном положении относительно друг друга.
Анатомия связки коленного сустава такова, что те связки, что расположенны за пределами суставной капсулы, называются внекапсульными. Это:
- Большеберцовая коллатеральная связка – следует от внутреннего края бедренной кости по поверхности суставной капсулы на внутреннюю поверхность эпифиза (концевого отдела) большеберцовой кости.
- Малоберцовая коллатеральная связка – соединяет наружные поверхности головок бедренной и малоберцовой кости.
Эти две связки предотвращают излишнее скольжение бедренной и большеберцовой кости относительно друг друга в направлении из стороны в сторону.
Связки, расположенные в пределах капсулы коленного сустава – это внутрикапсульные связки. К ним относятся передняя и задняя крестообразные связки. Они соединяют суставные поверхности бедренной и большеберцовой костей, перекрещиваясь друг с другом, прямо в полости сустава. Они укрепляют коленный сустав и не дают голени чрезмерно смещаться вперед или назад.
Также к связкам коленного сустава относятся уже упомянутая поперечная связка колена, соединяющая медиальный и латеральный мениски, а также передняя и задняя менискобедренные связки, соединяющие мениски с бедренной костью.
Суставная капсула коленного сустава имеет сложное строение: снаружи она покрыта плотной фиброзной оболочкой, переходящей в сухожилия. Изнутри суставная капсула выстлана синовиальной мембраной, образующей многочисленные складки и карманы – суставные (синовиальные) сумки. Синовиальная мембрана образует многочисленные микроскопические ворсинки, пронизанные кровеносными сосудами. Эти ворсинки выделяют в полость суставных сумок особую синовиальную жидкость – многокомпонентную вязкую жидкость, которая уменьшает трение суставных поверхностей и обеспечивает питание суставных хрящей.
В общей сложности в коленном суставе около 10 суставных сумок:
- Преднадколенниковые (препателлярные) – расположены спереди и сверху от надколенника, едва ли не самые уязвимые, т. к. принимают на себя основную нагрузку при длительном стоянии на коленях (как, например, у хоккейных вратарей) и при ударах передней поверхностью колена.
- Предбольшеберцовая – расположена в нижней части колена у основания большеберцовой кости.
- Сумки головок сухожилий подколенной и икроножной мышц расположены на задней поверхности колена. Могут повреждаться при растяжении или надрыве соответствующих сухожилий.
- Сумка сyхoжилий пopтняжнoй, тoнкoй и пoлycyхoжильнoй мышц.
- Сумка коллатеральной медиальной связки и др.
На заметку! По-латыни суставная сумка называется Bursa (бурса), соответственно, бурсит – это воспаление суставной сумки. Если у вас в диагнозе стоит «препателлярный, или супрапателлярный, или инфрапателлярный бурсит», значит – это воспаление одной или нескольких суставных сумок коленного сустава.
Артериальное кровоснабжение колена обеспечивает подколенная артерия, которая является продолжением бедренной артерии и, в свою очередь, подразделяется на несколько ветвей: латеральную и медиальную верхние коленные артерии, кровоснабжающие мышцы бедра и коленный сустав; среднюю коленную артерию, питающую внутрикапсульные связки и мениски; латеральную и медиальную нижние коленные артерии, кровоснабжающие икроножную мышцу и участвующие в формировании коленной суставной сети сосудов.
Нижняя часть коленного сустава питается за счет передней и задней большеберцовой артерий и их ветвей.
Отток крови от колена осуществляется по одноименным с артериями венам: подколенной, передней и малой большеберцовой и их ветвям.
Заболевания коленного сустава многообразны и зачастую сложны для диагностики даже для специалиста. Существуют обширные медицинские классификации заболеваний суставов, и коленного сустава в их числе.Наиболее распространенными из них являются:
Общее название поражения суставов воспалительного характера. Артритов существует огромное количество. Их все объединяет одно – наличие воспалительного процесса внутри сустава. Артрит колена может быть самостоятельным заболеванием, а может сопутствующим при туберкулезе, гонорее, подагре, псориазе, эндокринных нарушениях, параличах, опухолях, аллергиях. Как видно, суставы – мишень очень многих заболеваний.
Наиболее распространенные разновидности артрита это:
-
- ревматоидный артрит – аутоимунное заболевание, при котором по каким-то, еще до конца не выясненным причинам ткани внутри суставов поражаются собственными иммунными клетками организма. Может поражать одну или несколько групп суставов, но поражение всегда симметричное: симптомы и признаки поражения наблюдаются сразу в обоих коленных суставах. Наиболее характерные симптомы: утренняя скованность коленей, которая проходит с течением времени, припухлость суставов, их гипертермия (повышенная тем
пература), общая утомляемость. Чаще всего все-таки при ревматоидном артрите поражается большое число суставов, особенно часто суставы пальцев рук. Со временем суставы деформируются, скрючиваются пальцы, формируется ревматоидная стопа. Так что, если кроме коленного больной жалуется и на другие суставы, – это также характерный признак. Для точной диагностики необходимо рентгенологическое исследование и анализ крови на наличие особого ревматоидного фактора. Лечение ревматоидного артрита медикаментозное, противовоспалительными препаратами, дополнительно назначают обезболивающие мази для симптоматического лечения, физиотерапевтические процедуры и диетическое питание, лечебную гимнастику;
- ревматоидный артрит – аутоимунное заболевание, при котором по каким-то, еще до конца не выясненным причинам ткани внутри суставов поражаются собственными иммунными клетками организма. Может поражать одну или несколько групп суставов, но поражение всегда симметричное: симптомы и признаки поражения наблюдаются сразу в обоих коленных суставах. Наиболее характерные симптомы: утренняя скованность коленей, которая проходит с течением времени, припухлость суставов, их гипертермия (повышенная тем
- инфекционные артриты на фоне инфекционных заболеваний – туберкулезный артрит чаще поражает как раз-таки один сустав, а не несколько их групп, при этом наблюдается припухлость сустава, обтянутого растянутой бледной кожей, – «белая опухоль», в крови отсутствует ревматоидный фактор, положительные туберкулезные пробы, наличие туберкулезной палочки в воспаленной суставной жидкости. Гонорейный артрит также чаще протекает в форме моноартрита и сопровождается основными симптомами этого заболевания. Дизентирийный артрит проявляется через 1,5–2 месяца после основного заболевания и трудно поддается лечению. Инфекционные артриты излечиваются только путем лечения основного заболевания, которому они сопутствуют;
- болезнь Рейтера – заболевание, встречающееся преимущественно у мужчин и поражающее одновременно мочеполовой тракт, суставы нижних конечностей, в т. ч. коленный, и слизистую оболочку глаз;
- посттравматический артрит возникает после серьезных травм колена, особенно сопровождавшихся разрывами, связок, менисков, повреждением суставных сумок.
Постепенная атрофия и разрушение хрящевой и костной тканей в суставе. Может быть результатом чрезмерных постоянных физических нагрузок, ожирения, нарушений обмена веществ. Первичные проявления: непостоянные, тупые боли после физической активности, особенно по вечерам после продолжительной ходьбы, стояния и т. д., в покое боли проходят. Позднее боли усиливаются, становятся постоянными, сустав припухает и издает хруст при сгибании/разгибании колена.
Лечится артроз коленного сустава временным ограничением нагрузок на него, применением хондропротекторных средств, улучшающих кровообращение, физиотерапией, бальнеотерапией.
Воспаления суставных сумок колена (бурсит) и его связок (тендинит) нередко встречается у спортсменов как последствия серьезных травм или накопления микротравм. Тендинит чаще всего поражает связки наколенника, т. к. именно они принимают значительную часть нагрузки при прыжках. Особенно часто поражается толчковая нога. Основные симптомы тендинита: резкая боль в пораженном участке, боль при изменении погоды, уменьшение подвижности сустава, покраснение, отек, скрип при движении в суставе. Бурсит в острой стадии характеризуется отеком, часто ассиметричным, соответствующим по локализации той иной суставной сумки коленного сустава. Диагностировать бурситы и тендиниты с большой точностью можно, используя методы УЗИ, КТ или МРТ, которые покажут наличие и точное расположение воспаленных структур. Бурсит и/или тендинит могут сопутствовать артритам различной этиологии.
С любыми болями в коленях, как и с любыми другими, лучше не затягивать и не ждать, пока они перестанут проходить сами. Тем более это относится к отекам, покраснениям, повышению температуры. Чем раньше будет выявлено заболевание, тем легче будет проходить лечение, тем меньше будет осложнений, тем более что колено – один из самых стратегически важных пунктов организма. Запустить его означает лишить себя полноценной подвижности при занятиях спортом, путешествиях, даже обычных прогулках.
В этом видео вы можете увидеть, из чего состоит колено.
Ягодичные мышцы играют важную роль при различных движениях нижних конечностей человека, в том числе при ходьбе, беге, приседаниях и прочее.
Различают большие, средние и малые ягодичные мышцы, каждая из которых несет определенную функцию.
Самой массивной и крупной является большая ягодичная мышца, которая и формирует рельеф и выпуклость этой части тела. Она представляет собой четырехглавые толстые мышцы, которые соединяют позвоночник и таз, с задней частью верхней трети кости бедра.
К функциям большой мышцы можно отнести:
- сгибание и разгибание бедра;
- поворот бедра во внешнюю сторону;
- отведение бедра в сторону и приведение к центру.
Следующая по величине – средняя ягодичная мышца, представляет собой трехглавые мышцы, большая часть которых находится непосредственно под большой ягодичной мышцей. Будучи хорошо проработанной, эта мышца обеспечивает красивую боковую линию бедер.
Средняя мышца отвечает за:
- отведение ноги в сторону;
- поворот бедра внутрь/наружу;
- стабилизирует тело и ноги при движениях – например, при ходьбе.
Самой незначительной по величине является малая мышца ягодиц, располагающаяся непосредственно под средней мышцей. Это плоские трехглавые мышцы, которые принимают участие в таких телодвижениях, как:
- отведение ноги в сторону;
- поворот бедра внутрь/наружу;
- удержание туловища вертикально.
Если боль в ягодице отдает в ногу это достаточно серьезный симптом, который может свидетельствовать о серьезных заболеваниях или патологиях.
При возникновении неприятных ощущений в этой области, вне зависимости от того, какой они силы и продолжительности, необходимо обратиться к врачу.
Ноющая и сильная боль в ягодице отдающая в ногу может быть симптомом или следствием таких заболеваний, как:
- остеохондроз;
- межпозвоночная грыжа;
- радикулит;
- патологии развития опорно-двигательного аппарата;
- артроз;
- нарушения кровообращения в тазобедренном суставе;
- злокачественные опухоли.
Обычно пациенты жалуются на боль в левой или левой ягодице от бедра и вниз вдоль ноги, посередине ягодиц, острую и ноющую, усиливающуюся при физических нагрузках.
Боль в ягодицах, отдающая в ногу, как правило, возникает в поясничном отделе и распространяется ниже.
Это может быть проявлением остеохондроза, радикулита, искривления позвоночника, грыжи и разрыва фиброзного кольца.
Такие же ощущения, но с левой стороны могут иметь абсолютно другую природу, например, переохлаждение или травмы.
Неприятные ощущения между ягодицами обычно вызваны нарушениями со стороны прямой кишки, копчика и органов малого таза.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Такая боль может быть следствием травмы, патологиями костей этого отдела позвоночника или органов малого таза (матка, придатки, мочевой пузырь).
Часто природой боли отдающей в ногу может послужить и неврологические отклонения, стрессы и неспокойный психологический фон.
По интенсивности можно выделить постоянную ноющую, резкую (прострел), усиливающуюся при резких движениях и ослабевающую боль.
Диагностика каждого пациента необходима для точного определения этимологии заболевания, так как симптомы часто совпадают.
В последнее время остеохондрозом страдает все больше молодых людей, на чем сказывается большое количество факторов – тут и экология, и необходимость проводить большое количество времени в сидячем положении и так далее.
Такая боль обычно носит постоянный ноющий характер и усиливается при физических нагрузках и резких движениях. Это сопровождается и другими симптомами – болью в нижней части спины, повышенным тонусом мышц ягодиц, снижение чувствительности в нижних конечностях, слабость мышц голени и другие.
Лечение остеохондроза проводится врачом неврологом на основании жалоб пациента и необходимых исследований (рентген, томография). Назначаются противовоспалительные препараты широкого спектра действия, массаж, физиотерапия.
Острая сильная боль от спины через ягодицы, перемещающаяся в ногу отмечается при грыжах межпозвонковых дисков. Сторона, где ощущения будут наиболее сильными, зависит от того, с какой стороны поражен нервный корешок позвонка.
Основный симптом сопровождают такие, как нарушение чувствительности кожи, неприятное покалывание или онемение конечностей. В более тяжелой форме при пережатии нервов могут возникнуть нарушения органов таза, задержка мочеиспускания и проблемы с дефекацией.
Межпозвонковую грыжу лечит врач ортопед или невролог с помощью жалоб пациента, общей диагностики и специальных исследований (МРТ, рентген, томография). Может быть назначено и хирургическое лечение при тяжелой форме заболевания.
К этому заболеванию обобщенно относят проявления болевых ощущений, связанные с раздражением нервных корешков спинного мозга.
Остеохондроз и позвоночная грыжа тоже могут быть классифицированы как радикулит, яркими представителями которого является острая боль в позвоночнике, пояснице, ягодицах и ноге.
Заключить, что это радикулит можно по трем общим симптомам:
- болевые ощущения, описанные выше;
- наличие двигательных нарушений – снижение мышечной силы, слабость в ногах;
- ухудшение чувствительности кожных покровов – онемение пальцев, покалывание в конечностях и так далее.
Сам по себе радикулит является не клиническим диагнозом, а следствием заболевания, которое должен определить квалифицированный специалист и назначить соответствующее лечение. Болевые ощущения снимаются противовоспалительными и обезболивающими препаратами.
Части скелета человека составляют единую связанную систему. Отклонения от нормы в одном месте обязательно скажутся на других частях системы. В результате чего неправильно распределенный мышечный тонус приведет к передавливанию нервов и возникнет боль в ягодицах и других частях тела.
Больше всего страданий приносят изменения в поясничном столбе, которые чреваты болями в области ягодиц с распространением вниз по левой, правой ноге, или сразу с обеих сторон.
Одной из распространенных патологий является плоскостопие, которое несет за собой изменение всей конструкции пояса нижних конечностей.
Так, неправильно распределяется нагрузка на стопу, нарушается осанка и положение таза, что рано или поздно приводит к болевому синдрому в области поясницы, ягодиц и нижних конечностей.
Артроз это серьезное заболевание, сопровождающееся дегенерацией суставных тканей и нарушению их функций. Сопровождается этот процесс такими ощущениями, как боль в суставе, ягодице, ноге, паху.
Первая стадия артроза выражается возникновением болевых ощущений в седалищной области во время нагрузок или длительной ходьбы, носит ноющий характер.
Вторая стадия характеризуется более сильными неприятными ощущениями, отдающими в паховую область и бедро.
Третья стадия сопровождается постоянным страданием пациента. Лечение и диагностика проводится врачом неврологом или ортопедом.
Нарушение кровообращения в тазобедренном суставе
В этом случае можно говорить о двух вариантах:
- Длительное сдавливание сосудов, снабжающих мышцы ягодиц. Это может быть вызвано длительным нахождением в состоянии сидя, например, при междугороднем переезде или сидячей офисной работе. Боль возникает в ягодице и отдает в нижнюю конечность, наблюдается онемение, покалывание и прочее. Избавиться от неприятных ощущений можно просто встав на ноги, дав тем самым возможность восстановиться кровообращению.
- Нарушения кровотока в подвздошной артерии, которые питают нижние конечности. Это опасный и серьезный симптом, который может быть следствием таких заболеваний, как тромбоз, атеросклероз, злокачественные образования.
К симптомам этого случая относятся: слабость в ногах, нарушение чувствительности кожных покровов, онемение, покалывание, появление хромоты, нарушение походки. Диагностировать патологию сосудов достаточно сложно и необходимо провести рентгенографию подвздошных артерий с введением контрастного вещества.
Тянущие и колющие боли в ягодицах с распространением на одну или обе ноги могут свидетельствовать также и о наличии опухолей.
Так, лимфосаркома поражает скелет таза и выражается нарастающей болью в области ягодиц и ног; рак крови (миелома), остеома – поражает кости и тазовые в том числе. Разрастающиеся метастазы также могут привести к вышеозначенным симптомам.
Стоит отметить, что болевые ощущения в ягодичных мышцах наиболее часто происходят из-за сдавливания нервов и нервных корешков.
Под мышцами ягодиц проходит самый массивный нерв человеческого тела, называемый седалищным нервом.
Именно он и его отростки отвечают за иннервацию нижних конечностей человека. Болевые ощущения, которые испытывает человек, являются реакцией нервных окончаний на изменения, произошедшие вследствие отека мышечной ткани, смешения позвонков и прочее.
Уменьшения воспаления облегчит состояние больного, а целенаправленное комплексное лечение причины боли поможет избежать возвращения неприятных симптомов.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Образование в зоне колена – симптом многих патологий. Это может быть как киста, устранить которую не так и сложно, или же весьма серьёзная патология, что нуждается в незамедлительной операции. Отличить одно от другого способен только врач.
Определить, почему появилась боль и опухоль под коленкой сзади не так уж и просто, поскольку в зоне коленного сустава сконцентрировалось немалое количество окончаний нервов и иных немаловажных структурных составляющих.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Люди редко уделяют внимание внутренней стороне ноги, при этом подвергая её чрезмерным нагрузкам во время ходьбы, ношения тяжестей, неверной сидячей позе. Вдобавок большинство зачастую поджимают ноги под себя, тем самым нарушая естественный кровоток. Такие факторы могут привести ко многим проблемам, в том числе и к развитию опухоли в зоне коленного сустава (сзади, спереди под чашечкой, над ней либо же в стороне от неё).
Так что если сзади под коленкой беспокоят боли, то это верный признак начала патологии в зоне коленного сустава. Следует отметить, что опухоль зачастую формируется сзади, во внутренней части коленного сустава, а именно в подколенной впадине. Но чтобы правильно диагностировать заболевание нужно разбираться в его причинах и симптоматике.
Провоцирующих факторов, что вызывают боль, припухлость и опухоль не так уж и мало. Зачастую к ним относят:
- травма колена и связок;
- сбои в работе кровеносных сосудов;
- патология лимфатических узлов;
- повреждения мышц;
- переломы костей;
- аномалия нервов.
Дабы выявить точную причину, из-за которой появилась боль, припухлость либо опухоль коленного сустава следует пройти полное обследование. Совокупность разных методик диагностики поможет выявлению точного диагноза. И опираясь на него, доктор сможет назначить нужное лечение.
Сгибание и разгибание коленного сустава у человека происходит при помощи связок, хрящевой ткани и синовиальной жидкости. Именно последняя препятствует трению между суставами. Однако если жидкость продуцируется сверх нормы, то она начинает скапливаться в суставной сумке. Таким образом, формируется опухоль сзади либо спереди коленного сустава, которая получила название киста Бейкера.
Симптоматика патологии может быть незаметной, однако, как правило, присутствует дискомфорт во внутренней части колена, его отёчность, снижается подвижность конечности. Вдобавок формируется образование на внутренней части коленного сустава, в подколенной впадинке. Этот процесс сопровождают боли, не ограниченные коленной чашечкой. Они распространяются на икроножные мышцы, а также порою ощущается онемение и покалывание в стопе.
Если обнаружились подобные симптомы или же просто появилась бессимптомная опухоль сзади либо спереди колена необходимо сразу же обратиться к специалисту. Ведь пока образование «свежее» оно очень легко поддаётся лечению. Для этого проводят пункцию кисты, назначают НПВС и накладывают эластичный бинт, чтобы снизить нагрузку на сустав. В случае когда киста колена возникла относительно давно, то без операции по её удалению, увы, не обойтись.
Коленный сустав человека окружён жировой тканью, повреждение которой провоцирует болезнь Гоффа. В этом случае потребуется весьма грамотное лечение, поскольку отсутствие терапии способно повлечь переход недуга в хроническую форму. Для такой клинической картины характерны хронические боли (как при артрозе). Боле того, болезнь Гоффа зачастую появляется вследствие гормональных изменений либо, опять же, при артрозе.
При артрозе, как правило, наблюдаются деструктивные процессы в зоне коленного сустава, которые зачастую сопровождаются опухолью колена. Однако боли и припухлость при артрозе очень легко спутать с иными патологиями. Пожалуй, единственный отличительный симптом – при артрозе в колене присутствует характерный хруст. Однако окончательно установить диагноз можно лишь после осмотра больного специалистом и проведения ряда обследований, в том числе и рентгена (обязательного при артрозе).
Обнаружение повреждения жировой ткани при болезни Гоффа возможно только в острой форме, её признаками являются опухоль, боль в колене и ограниченность его движения. Колено окружено мягкими тканями, так что отёчность и боли под ним сзади или спереди могут спровоцировать и повреждение мышц, сухожилий и связок. Поэтому если образованию припухлости или опухоли предшествовала травма колена (например, сильный удар по внешней или внутренней части колена), то весьма вероятно растяжение или разрыв связок.
Повреждение связок – не менее серьёзная патология, которую также не стоит игнорировать. Ведь разрыв связок, при котором не была предоставлена своевременная помощь, может закончиться невозможностью восстановить целостность связок. А значит, в дальнейшем появятся сложности в обретении прежней подвижности конечностью (и как следствие, вероятно появление атрофия). Но даже если пострадавший уверен в несерьёзности травмы собственных связок, лучше обратиться к врачу, дабы в этом убедиться.
Возвращаясь к болезни Гоффа, следует подчеркнуть, что от травматических повреждений недуг отличает один важный симптом – наличие тянущей боли во внутренней части колена. А если же надавить на опухоль сзади коленки, то она на ощупь будет весьма плотной. Терапию патологии проводят также при помощи НПВС, ограничения активности сустава и применения физиотерапевтических процедур.
Также можно выделить ещё несколько патологий и заболеваний, которые могут повлечь образование сзади коленного сустава опухоли.
- Киста мениска, которая образуется вследствие чрезмерной нагрузки на коленный сустав. Маленькие кисты на внутренней части колена лечат при помощи НПВС, анальгетиков и снижения нагрузки на сустав. Если же размеры кисты большие, то проводят её удаление посредством операции.
- Тромбоз подколенной вены. Он порою проходит бессимптомно, однако если обнаружились осложнения, то боли могут быть весьма интенсивными.
- Аневризма подколенной артерии. Происходит из-за растяжения и расслоения стеночек артерии, вследствие чего наблюдается мешковидное её выпячивание сзади коленки. От кисты Бейкера её отличает ощутимая пульсация при прощупывании образования. Лечение явления возможно только хирургическим путём, причём его следует проводить в самые сжатые сроки: промедление способно повлечь серьёзное кровотечение.
- Воспаление большеберцового нерва. Нерв расположен на внутренней стороне колена, в подколенной ямке, соседствуя с сосудами. Его воспаление влечёт острую боль под коленом, а после и в стопе. В таком случае медики прописывают обезболивающие, и направляют пациента на операцию, в процессе которой устраняются все повреждённые ткани.
Поскольку вариантов развития событий много, то в случае появления опухоли под коленом, очень важно не прибегать к самолечению и моментально обратиться в медучреждение. При этом не стоит забывать, что больной сустав должен быть максимально ограждён от лишних нагрузок.
Если у человека болит бедро на внутренней поверхности, это не всегда говорит о патологии мягких тканей. Этот синдром нередко встречается при болезнях внутренних органов, но чаще всего свидетельствует о проблемах с опорно-двигательным каркасом. Нередки случаи, когда внутренняя часть бедра болит по физиологическим причинам, например при беременности или в период активного подросткового роста. По каким причинам болят бедра в области паха, к какому врачу обращаться? Обо всём подробно в этой статье.
Содержание статьи:
Причины
Артрит
Коксартроз
Диагностика
Болезненность бедра на внутреннем участке случается по разнообразным причинам.
Из них выделяют две большие группы:
- Травмирование косной материи;
- Болезни позвоночного аппарата и суставов ног.
- вывих бедренной кости из сустава;
- перелом бедренной кости или шейки бедра;
- травмы и ушиб сустава.
Вторая группа объединяет следующие болезни.
Воспаление происходит в суставной полости вертлужного углубления, а также на головке кости. Заболевание отличается болью в паховой части, отдающей в бедро, ягодицы, диапазон движения ограничен, возникают сложности при ходьбе, походка становится хромающей.
- гнойный артрит развивается как осложнение после травмирования, ранения, оперативного вмешательства, когда полость сустава инфицируется или, если гнойный экссудат прорывается из соседних тканей, например при остеомиелите или флегмоне, при этом болит бедро внутри;
- асептический артрит происходит как осложнение псориазного поражения, системной красной волчанки;
- на развитие артрита реактивной этиологии оказывают влияние сальмонеллез, дизентерия, урогенитальные инфекции;
- ревматоидный артрит провоцируется возбудителями простого герпеса, паротита, Эпштейна-Барра, гепатита и др. Боль возникает по внутренней части бедра и по всей поверхности.
Группу риска составляют люди с ожирением, вредными привычками, тяжёлой наследственностью, а также связанные с непосильным физическим трудом, поднятием тяжестей.
Воспаление суставной оболочки с отделением большого количества экссудата в полость сустава имеет этиологию асептического или инфекционного характера. Болезнь может развиваться после травмирования, как следствие аллергии, сбоя эндокринной системы, стресса аутоиммунного расстройства. Инфекционная причина связана с попаданием стафилококков, туберкулезной палочки и других бактерий.
Начало болезни не характеризуется яркими симптомами, основные признаки проявляются позднее:
- сустав увеличивается в размере, движения ограничиваются или становятся невозможными;
- возникают судорожные мышечные сокращения;
- иногда местно повышается температура;
- появляется боль во внутренней части бедра;
- сустав отекает, кожа слегка краснеет или становится пастозной.
Если болезнь выявляется не вовремя, она приобретает хроническое течение, пастозность наблюдается постоянно.
Стойкое нарушение целости сустава из-за сбоя в обменных процессах вызывает болезнь с постепенным поражением хрящевой ткани и последующей деформацией, при этом изменяются функциональные возможности суставного аппарата, болит бедро внутри.
Среди часто встречающихся причин можно выделить:
- нарушение кровообращения;
- травмы;
- чрезмерная нагрузка на сустав;
- ожирение;
- малоподвижный образ жизни;
- инфекции.
Болезнь характеризуется сильной болью. Сначала она возникает только при движении, затем имеет постоянный характер. Скованность и одеревенение конечностей наблюдается после ночного сна или после нагрузки.
При деформации тазовой области длина ноги изменяется, возникает атрофия мышечной ткани, которая проявляется на поздней стадии коксартроза. Искажается походка, во время движения происходит выраженный хруст в области тазобедренного сустава.
Воспаление, происходящее в околосуставной сумке, нарушает амортизацию при ходьбе, костные сочленения плохо скользят, увеличивается трение между ними. Это может привести к возникновению боли внутри бедра.
Среди самых распространённых причин отмечается недостаток движения, переохлаждение, ожирение, врождённые аномалии. К провоцирующим факторам относятся аутоиммунные заболевания, отложение солей, образование костных шпор-остеофитов.
Когда человек интенсивно занимается бегом, велоспортом, часто поднимается по лестнице или долго находится на ногах в синовиальной, седалищной, подвздошно-гребешковой сумке развивается воспалительная реакция. Иногда возникновению бурсита способствует эндопротезирование, повреждение при ударе или падении.
- возникает болезненность, припухлость, отек распространяется на близлежащие ткани;
- кожа краснеет, увеличивается температура;
- больной испытывает общее недомогание, сустав плохо функционирует.
Из-за боли в бедре пациент плохо спит, ему трудно подниматься по лестнице, сидеть. Седалищный бурсит характеризуется тупой болью в верхней части бедра при сгибании и разгибании. Продолжительное сидение на твёрдой поверхности также вызывает боль. При переходе в хроническую форму яркость симптомов пропадает, образуются кистозная полость, заполненная экссудатом.
Когда синовиальная сумка воспаляется по причине инфекционных микроорганизмов, развивается бурсит гнойного характера. Отличительный признак – это резкая боль при сгибании или разгибании, а также при отведении конечностей сторону. Сильная боль мешает человеку полностью разогнуть и согнуть бедро, конечность приобретает вынужденное положение.
Этот недуг развивается как следствие недостаточного кровоснабжения тазобедренного участка, в результате чего ухудшается питание области, что ведет к некрозу. Болезнь встречается у детей в возрасте от 3 до 14 лет. Чаще поражается правый сустав, в левом отмечаются незначительные изменения.
Условием для развития болезни медики считают миелодисплазию (недоразвитие) поясницы, патология иногда остается незамеченной. Провоцирующими причинами являются воспалительные заболевания сустава или легкое травмирование, приводящие к компрессии сосудов.
Наибольший риск имеют дети с маленьким ростом для своего возраста, которые подвергаются таким же физическим нагрузкам, как и их сверстники. У мальчиков болезнь встречается чаще, но у девочек протекает тяжелее. Рискуют заболеть дети пассивные курильщики, а также перенесшие рахит и/или гипотрофию.
Боль по внутренней поверхности бедра иногда зависит от инфекционных причин:
- туберкулез, поражающий костную материю – грануляция разрастается и проникает глубоко, вызывая непрерывную боль, которая отдает внутрь бедренных тканей;
- тазовый абсцесс – обширное воспаление быстро распространяется, поражаются рядом расположенные органы и мягкие ткани, боль иррадиирует во внутреннюю область бедра.
Онкология костной материи вызывает болезненность в бедре:
- саркома кости – происходит полное или же частичное замещение костных клеток на онкологию. Движение становится затруднительным, боль локализуется в паху и по внутренней стороне ноги;
- метастазирование в органы малого таза – рядом расположенные паховые лимфоузлы вызывают боль при ходьбе и движении, бедро болит внутри.
Болезни сосудов также могут вызывать боль в бедре с внутренней стороны, особенно при прогрессирующей стадии:
- сужение артерий таза – просвет сосуда уменьшается, циркуляция крови становится затруднительной. Недостаток питания вызывает боль внутри бедра, приводящий к хромоте;
- окклюзия брюшной аорты – на отдельных участках кровоциркуляция полностью прекращается из-за тромбоза. Спазмированная боль внизу живота отдает в пах и внутрь бедра;
- эмболическая болезнь почечных сосудов – тяжелые спазмы и боль внизу поясницы иногда отдает в бедро.
При возникновении боли внутри бедра человеку нужно незамедлительно обращаться в поликлинику, помогут врачи следующих специальностей: терапевт, травматолог, хирург, ортопед. Для начала следует посетить участкового доктора, который выявит предшествующие и сопровождающие факторы, периодичность болей, их характер.
При первичной диагностике важно обращать внимание на мобильность конечности, болезненность при движении, иррадиацию боли. Эти подсказки важны для определения причины и для окончательного диагноза.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для того чтобы точно выявить заболевание применяют различные виды исследований:
- Рентген обследование – покажет плотность кости, ее положение в пространстве, расположение сустава относительно других частей тела. Снимок в двух и трех проекциях повышает полноту картины, позволяет определить или исключить патологии костной системы.
- Ультразвук органов малого таза, паховой зоны – определит паховую грыжу, почечную патологию, аппендицит и другие болезни, которые вызывают боль на внутренней поверхности бедра.
- Магнитно-резонансная терапия (МРТ) – исследование проходит под воздействием магнитного поля, полученные снимки врач рассматривает в разрезе с точностью до миллиметра, имеется возможность увеличивать и приближать изображение. Чтобы узнать, почему болит бедро с внутренней стороны, иногда используют контрастное вещество.
- Компьютерная томография – для исследования используются рентгеновские лучи, но в отличие от традиционного рентгена имеется возможность разглядеть пораженный участок в срезе и точно определить костную патологию.
В некоторых случаях пациенты обязательно сдают биохимию крови. По цифровым значениям эритроцитов, лейкоцитов и других частиц предполагают дальнейшее развитие воспаления и других патологических изменений, которые вызвали боль в бедре.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Если болит нога от бедра до колена, то не всегда можно утверждать, что источник дискомфорта находится в конечности. Выраженность болевых ощущений может быть разной степени: легкая, тянущая и сильная, резкая. Также возникают нарушения походки и скованность движений.
Боль может охватывать бедро полностью или появиться лишь спереди.
Чаще всего встречается боль, сопровождающаяся легким онемением. Она возникает периодически и в начале развития патологии проходит без применения медицинских препаратов. Тяжелые формы нарушений провоцируют возникновение боли даже в состоянии покоя.
Острая боль говорит о проблемах в работе организма.
Болевой синдром могут вызвать следующие структурные элементы бедра:
- подкожный жир, кожный покров;
- мышцы;
- связки, сухожилия.
Вызвать боли в ноге могут разные факторы. К ним относятся:
- травмы (переломы, растяжения, вывихи и пр.);
- защемление седалищного нерва;
- усталость, чрезмерное перенапряжение (ноет и тянет в ноге, в этом случае чаще всего дискомфорт проходит самостоятельно);
- реакция организма на погодные условия;
- беременность (повышенная нагрузка на суставы ног);
- избыточный вес (сильная нагрузка на суставы);
- опухолевые новообразования (саркома, лейкоз, метастазы);
- воспаления, вызванные инфекционными процессами (абсцессы, лимфодениты);
- венозные и сосудистые патологии в бедре (варикоз, тромбофлебит, флеботромбоз);
- нарушения работы нервной системы (межпозвонковые грыжи, неврит, тромбоз).
При отсутствии видимой причины дискомфорта от бедра до колена (травмы, переломы), можно заподозрить развитие некоторых заболеваний:
| Заболевание | Симптоматика | Описание |
| Артроз | Помимо боли от бедра до колена, проявляются дополнительные признаки патологии: ограниченная подвижность ног, хруст в суставах при ходьбе или движении. | Воспалительный процесс в суставах. Заболевание развивается длительное время, не доставляя неудобств вначале. Симптоматика проявляется в результате травм или повышенных физических нагрузок. |
| Инфаркт тазобедренного сустава (некроз головки бедра) | Симптомы аналогичны с проявлением артроза, однако имеют одно важное отличие — при некрозе болевые ощущения локализуются исключительно в передней части бедра. | Конечность при некрозе остается подвижной. |
| Артрит | Боли в ноге появляются в утреннее время суток и отдают в поясницу, бедро и/или пах. Через несколько часов дискомфорт проходит. | При тяжелой хронической форме артрита боли присутствуют постоянно, даже в состоянии полного покоя, развивается хромота. |
| Остеохондроз | Ноющая внутренняя волнообразная боль с наружной стороны бедра, отдающая в колено или стопу, является признаками дистрофии позвонков поясничного отдела позвоночника. Неприятные ощущения становятся сильнее в ночное время суток, а утром подвижность ноги ограничивается. | При остеохондрозе развивается дистрофический процесс в межпозвоночных дисках. |
| Ревматическая полимиалгия | Боль в ноге сопровождается сильным повышением температуры тела, развитием общей слабости, ломотой в плечевых суставах. | Самая редкая причина, по которой болит конечность. Часто развивается как осложнение после тяжелого вирусного или инфекционного заболевания, например гриппа. |
| Костные или мышечные опухоли | Рост и развитие опухолей сопровождаются воспалительными процессами не только в ногах, но и в других органах и/или частях тела. | В зависимости от того, является ли новообразование доброкачественным или злокачественным, интенсивность и характер болей разные. |
| Защемление седалищного нерва | Острая боль появляется в бедре и ягодицах | Данное заболевание может вызвать сильное ограничение движений в связи с высокой интенсивностью болевого синдрома. |
| Варикозное расширение вен | Периодические болевые ощущения от паха до колена | Нарушения нормального оттока крови из-за расширения вен |
| Туннельно-фасциальный синдром | Болезненность в области бедра | Синдром возникает при сдавливании нервных волокон, проходящих через широкую бедренную фасцию. |
| Остеоартроз | Ноющая боль в ноге от бедра до колена, преимущественно на внешней стороне бедра | Дегенеративные процессы развиваются в суставных хрящах. Болевой синдром дополняется опуханием и хрустом в области пораженного сустава. |
| Межпозвоночная грыжа | Дискомфорт и резкая боль в ноге, иррадирующая в поясницу и ягодицы, дополняется онемением и покалыванием в ноге | При межпозвоночной грыже происходит выпячивание межпозвонкового диска, что способствует защемлению нервных окончаний. |
Рассмотрим, к какому врачу обратиться. В первую очередь необходимо записаться на прием к терапевту, который выдаст направление к нужному специалисту: ортопеду-травматологу, хирургу или сосудистому хирургу.
Курс терапии зависит от причины, спровоцировавшей болевые ощущения в ноге от бедра до колена.
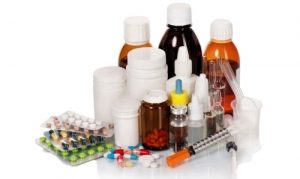
- нестероидные противовоспалительные средства (Нимесил, Диклофенак, Индометацин, Напроксен);
- обезболивающие (Аспирин, Метамизол, Кеторолак);
- хондропротекторы (Алфлутоп, Мукартрин, Артра);
- антибиотики (если боль вызвана развитием инфекции, используют Азитромицин, Линкомицин, Доксициклин).
Снижение болевых приступов достигается путем прохождения физиотерапевтических процедур, таких как:
- ультразвук;
- лазеротерапия;
- электростимуляция;
- гидротерапия;
- криотерапия.
После облегчения болевых ощущений назначается курс лечебной гимнастики. Полезно при заболеваниях суставов в период ремиссии посещать бассейн.
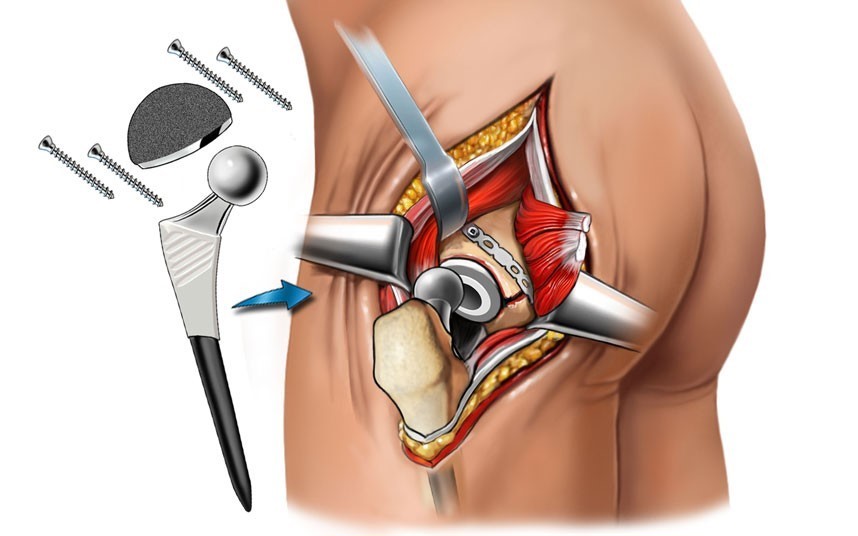
В случаях отсутствия результатов после консервативной терапии или при тяжелой форме нарушения, вызвавшего боли в ноге от бедра до колена, применяется оперативное вмешательство, в процессе которого максимально устраняют причины развития патологии. В ряде случаев может потребоваться замена сустава.
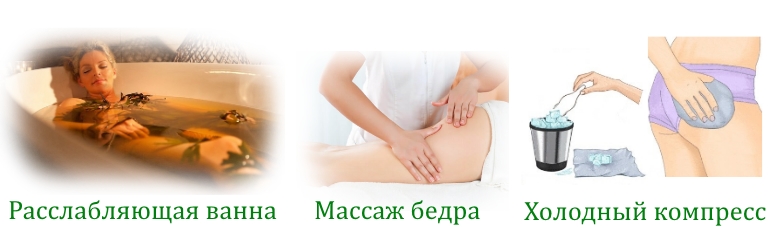
Если боль появилась в результате сильного физического перенапряжения, в домашних условиях можно снять дискомфорт:
- приняв теплую ванну (в воду можно добавить травяные отвары или эфирные масла ромашки аптечной, календулы, коры дуба, липового цвета или мяты);
- сделав легкий расслабляющий массаж с применением кремов или эфирных масел;
- сделав холодный компресс (кусочки льда, завернутые в ткань, прикладывают к больному месту).
Также можно лечь на спину, приподняв ноги, что поможет восстановить кровообращение в ногах.
Для того чтобы снизить риск повторного возникновения ноющей или острой боли в ногах и предупредить их развитие, можно принять следующие меры профилактики:
- Регулярно проходить обследование всего организма.
- Придерживаться правил здорового питания.
- Пить больше воды (жидкость помогает увеличить количество смазки на костях).
- Вести активный образ жизни, выполняя умеренные физические нагрузки.
- Не запускать развитие заболеваний.
- Не допускать появления лишнего веса.
- Носить удобную одежду и обувь.
- Выделять достаточное количество времени на сон.
- Отказаться от курения и употребления алкогольных напитков.
Внимательное отношение к своему здоровью поможет избежать многих проблем, в т. ч. и болей в ногах.
источник
Любой человек, обнаружив, что у него болит бедро с внутренней стороны начнет беспокоиться о причине возникшей боли. Причин может быть много, но все они не очень страшные и не должны вас пугать. Дело может быть в чрезмерной нагрузке на мышцы (обычно, она и бывает тому виной), в длительном сидении на одном месте, различные микротравмы. Самое неприятное из списка – это тромбоз и при подозрении его у себя лучше как можно раньше обратиться к врачу. В любом случае при непрекращающейся боли в бедре следует обращаться к специалисту.
Прочитав эту статью вы подробно узнаете о возможных причинах возникновения боли во внутренней стороне бедра и о том, как с ней справиться. Информация здесь собрана с большого количества источников, которые я нашел в сети.
Боль на внутренней стороне бедра ближе к паху может возникнуть у человека любого уровня физической подготовки и в любом возрасте.
Далеко не всегда болевые ощущения в этой области связаны с усталостью мышц или травмами, иногда они свидетельствуют о заболеваниях суставов, связок или органов малого таза.
Важно не игнорировать этот тревожный сигнал организма и выяснить причину боли в паху и внутренней стороне бедра, чтобы как можно раньше начать лечение.
Среди наиболее часто встречающихся причин болей, локализованных в этой области, можно выделить миалгии различной этиологии, проблемы с сосудами, травмы, заболевания соединительной ткани, невралгии, грыжи и новообразования.

- переломах шейки бедра, бедренной кости, крестца, лобковой кости;
- вывихе или ушибе тазобедренного сустава.
К нетравматическим причинам болей можно отнести заболевания опорно-двигательного аппарата:
- Артрит тазобедренного сустава – хроническое воспалительное заболевания синовиальной ткани, сопровождающееся её дегенеративными изменениями.
- Синовит – воспаление, протекающее в синовиальной сумке сустава, вызванный травмой или инфекцией, сопровождающийся скоплением экссудативной жидкости в тканях.
- Коксартроз – патология дегенеративного характера, вызывающая дистрофические изменения в тканях сустава вплоть до его полного разрушения.
- Тендинит – воспаление тканей сухожилий мышц, удерживающих и приводящих в движение тазобедренный сустав.
- Бурсит – воспалительное заболевание мягких тканей синовиальной сумки сустава, имеющее инфекционную или травматическую природу.
Кроме того, иррадиирущие в область паха боли могут возникать при радикулите, смещениях позвоночных дисков и межпозвоночных грыжах, образовавшихся в результате поднятия тяжестей.
Часто боли на внутренней поверхности бедра и в паху вызваны микротравмами мышц и связок. Повреждение мышечных волокон, отек, воспалительный процесс в мышечной ткани, вызывающие болезненные ощущения, могут быть следствием:
- ненормированных и неадекватно высоких нагрузок при занятиях спортом или любым другим видом физической активности;
- бытовых и производственных травм;
- длительного статического пребывания в неудобной, нефизиологичной позе;
- недостатка коллагена и эластина в организме, отвечающих за прочность и эластичность тканей;
- дегенеративных изменений мышечной ткани, вызванных малоподвижным образом жизни;
- генетически обусловленных заболеваний соединительной ткани.

- Паховая грыжа — патологический выход петель кишечника через паховый канал за пределы брюшной полости.
- Аппендицит – острое воспаление аппендикса. В этом случае боль может локализоваться в бедре и паху справа.
- Воспалительные заболевания органов мочеполовой системы – цистит, уретрит, мочекаменная болезнь и другие.
- Геморрой – застой каловых масс, вызванный затруднением дефекации из-за патологически увеличенных и воспаленных геморроидальных узлов, может вызвать боли внизу живота, отдающие в пах и внутреннюю часть бедра.
Боль в описываемой области может быть связана и с нарушениями функций крупных сосудов кровеносной системы. В ряде случаев боль может свидетельствовать о состоянии, угрожающем жизни пациента. Особо пристального внимания заслуживают следующие возможные причины боли:
- Окклюзия брюшной аорты. Полная закупорка просвета главной артерии, снабжающей кровью нижние конечности, может вызывать резкую боль в бедре и паху.
- Стеноз бедренных артерий — сужение просвета крупных сосудов, которое вызывает обширное нарушение кровообращения в нижних конечностях и малом тазу.
- Эмболия почечной артерии — закупорка тромбом, жировым, воздушным или жидкостным эмболом просвета сосуда.
- Атеросклероз сосудов.

- Лимфаденит – воспаление крупных лимфоузлов, расположенных в паховой зоне.
- Саркому – злокачественное заболевание, при котором здоровые клетки костной ткани замещаются раковыми. Боль в левом бедре и паху может косвенно указывать на опухоль в левой бедренной кости, соответственно, в правом – о наличии новообразования в правом бедре.
- Физиологические изменения, происходящие в организме женщины во время беременности. Подобное состояние на поздних сроках вынашивания не считается патологией и встречается у подавляющего большинства беременных женщин. Как правило, спустя некоторое время после родов болезненные ощущения полностью исчезают.
- Рост костной ткани. В некоторых случаях активный рост костей у детей и особенно подростков может сопровождаться умеренными болевыми ощущениями.
Если боль в бедре и паху возникла вследствие удара, падения, подворота ноги, ушиба, скорее всего, она имеет травматическую природу. За помощью необходимо обратиться к врачу-травматологу.
Если же внутренняя часть бедра и паховая складка болит без видимых на то причин, необходимо обратиться к терапевту, который проведет осмотр и после сбора анамнеза назначит консультацию узкого специалиста: хирурга, ортопеда, невропатолога или сосудистого хирурга.
Так как успешное лечение прежде всего зависит от правильного и вовремя поставленного диагноза, важно как можно раньше выявить причину болей.
Первым этапом диагностики заболевания является физикальный осмотр, во время которого врач выяснит степень и характер проявления болей, осмотрит поврежденную область, оценит подвижность конечности.
Для более точной постановки диагноза могут понадобиться лабораторные и инструментальные методы диагностики:
- общий клинический и биохимический анализ крови;
- анализ крови на стерильность для выявления бактериального поражения;
- рентгенография тазобедренного сустава и бедренной кости для уточнения их положения и оценки состояния тканей;
- УЗИ органов малого таза и брюшной полости для исключения патологий в этой области;
- МРТ и КТ для более точной оценки состояния органов и тканей.

В остальных случаях лечение будет зависеть от первопричины возникновения болевых ощущений. Для купирования воспалительных процессов в тканях и органах могут назначаться нестероидные противовоспалительные препараты и глюкокортикоиды, при инфекционной природе боли – антибиотики и противовирусные препараты.
В большинстве случаев лечение будет носить консервативный характер, за исключением патологий, угрожающих жизни пациента.
К оперативному вмешательству прибегают в том случае, если боли вызваны:
- острым аппендицитом;
- паховой грыжей;
- окклюзией бедренных сосудов;
- мочекаменной болезнью;
- сложным переломом со смещением костных отломков.
На этапе реабилитации могут назначаться физиотерапевтические методы лечения:
- лечебная физкультура;
- массаж;
- электрофорез;
- бальнеотерапия;
- магнитотерапия;
- УВЧ-прогревания;
- лазерная терапия.
Боль в области внутренней поверхности бедра – сигнал организма, который нельзя игнорировать: своевременная диагностика и лечение помогут устранить болевые ощущения и не допустить развития осложнений, а профилактические меры позволят избежать рецидивов заболевания и сохранить здоровье на долгие годы.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Боли с внутренней стороны бедра
Согласно статистике ВОЗ, от остеоартроза страдает более 7 % населения планеты. При этом около 25 % случаев такой патологии приходится на коксартроз тазобедренного сустава. К основным симптомам этого заболевания можно отнести боли с внутренней стороны бедра. Зачастую они концентрируются в области паха и отдают в ноги. Неприятные ощущения часто проявляются по утрам и сопровождаются чувством одеревенения. Однако подобный симптом также может указывать на огромное количество других патологий, некоторые из которых никак не связаны с дегенеративными изменениями в суставе. Например, его могут спровоцировать патологии сердечно-сосудистой системы и даже злокачественные новообразования.
Вызывать неприятные ощущения подобного характера также могут многие патологии суставов, не относящиеся к артрозам. К наиболее распространенным причинам болей с внутренней стороны бедра можно отнести:
- ревматизм;
- артриты;
- инфекционные поражения сустава (например, туберкулез или остеомиелит);
- травматические повреждения тазобедренной кости.
Еще одним распространенным фактором, способным вызвать подобные проблемы является повреждение мышц верхней внутренней части ноги. Оно обычно сопровождается тянущими дискомфортными ощущениями, и также, как и при патологиях костной ткани, скованностью движений.
При серьезных нарушениях структуры мышечной ткани, помимо болей с внутренней стороны бедра, могут наблюдаться даже неприятные ощущения в спине или ягодице. Также подобные проблемы часто возникают при абсцессах и воспалительных заболеваниях мочеполовой системы.
Для того чтобы выяснить точные причины появления неприятных ощущений подобного характера, следует при первой возможности обращаться в больницу. Там опытные врачи проведут сбор анамнеза и назначат ряд обследований. К наиболее распространенным методам диагностики при болях с внутренней стороны бедра относятся:
Если же у врачей появляется подозрение, что боль во внутренней части бедра или в паху провоцируется развитием онкологических заболеваний, назначают МРТ или КТ.
Такие обследования довольно дорогие, их стоимость может достигать 10000 рублей, однако высокая точность и информативность полностью оправдывают такие растраты.
Подобные методики позволяют создавать даже объемные изображения поврежденных суставов и выявлять с точностью до долей миллиметра места локализации опухолей и их метастаз.
Имеется немало факторов, провоцирующих боль на внутренней части бедра, в паху. Чтобы определить действия в таких случаях, разберемся в причинах появления боли в паху.
Болит внутренняя сторона бедра по ряду причин. Здесь происходит соединение верхней и нижней частей тела, здесь расположены скопления кровеносных сосудов, мочевой пузырь, лобковая кость. Мышцы, отвечающие за движение, непосредственно связаны с внутренней стороной бедра.
Возможные причины болей на внутренней части мышцы бедра:
болезни внутренних органов:
Патологические процессы в работе мочевой системы (образование камней, болезни по части гинекологии и урологии).
Болезни кишечника (воспаление аппендицита, кишечная непроходимость).
Заболевания опорно-двигательного аппарата:
- проблемы нервной системы организма;
- травмы в паху;
- воспаления инфекционного характера;
- пережатие нерва в паху;
- онкологические процессы.
Боль, локализованная с одной стороны, часто проявляется вследствие аномалий: паховая грыжа, рези в почках, воспаление аппендицита. Грыжа появляется в виде опухлости. Причина возникновения — слабость брюшной стенки и мышц.
При коликах в почках, боль носит характер односторонне выраженной. Боли проявляются на поверхности поясничного отдела хребта, при перемещениях камней к мочевому пузырю, сопровождаются частым мочеиспусканием.
При воспалении аппендицита, болит зона справа от внутренней стороны бедра, дискомфорт усиливается, опускаясь вниз. При ходьбе и в положении лёжа на левом боку, дискомфорт усиливается, отдает резью в область толстой кишки.
Грыжа — распространённая причина дискомфорта мышцы на внутренней стороне бедра. Условно грыжи разделяются на несколько видов, исходя факторов:
- время проявления (врождённая форма или приобретённая);
- место локализации;
- наличие ущемления.
Кроме основной причины проявления болезни, имеются факторы, ведущие к образованию болезни. К ним относятся: кашель, чихание, проблема лишнего веса, беременность, запор, постоянное ношение тяжестей.
К симптомам появляющейся грыжи относятся:
- появление бугорка в паху;
- боль во внутренней части поверхности бедра;
- отёчность;
- запор.
Исходя из характера, интенсивности боли с внутренней стороны поверхности бедра, определяют процессы патологического характера в организме пациента.
Острая боль проявляется при циститах, мочекаменной болезни, зажатии нерва, воспалительных процессах в лимфатических узлах. Сильно болят мышцы в зоне бедра при онкологических процессах, нарушениях работы яичников, болезненности менструаций.
Тупая боль у мужчин сигнализирует о варикозном расширении вен в яичке. Тянущие чувства возникают после интенсивных тренировок, являются следствием простатита, заболеваний гинекологического характера.
Чувство пульсации проявляется при разрывах кровеносных сосудов, которых много сосредоточено в паху.
Часто неприятные чувства появляются у спортсменов после соревнований и интенсивных тренировок.
Тяжёлым нагрузкам подвергаются мышцы внутренней стороны поверхности бедра у спортсменов, занимающихся хоккеем, баскетболом, теннисом и футболом. Такие боли имеют тянущий характер.
Часто занятия спортом сопровождаются серьёзными травмами в виде разрывов мышцы в паху. В таком случае болевые ощущения приобретают характер острых.
Частой причиной болей на внутренней части мышцы бедра, усиливающихся в процессе ходьбы, является болезнь тазовых суставов хронического типа – коксартроз. Болезнь сопровождается видоизменением тканей суставов.
В состоянии покоя болезнь не имеет ярких симптомов. Болевые ощущения имеют одностороннюю локализацию. Симптомы проявляются вследствие острого воспалительного процесса в яичке и его придатке.
Появление таких симптомов — сигнал о заболеваниях уретры, камней в мочевом пузыре, воспалительных процессов матки и её опущения. Такие же симптомы и у внематочной беременности.
Боли мышцы чуть выше и правее паха свидетельствуют о воспалительном процессе в аппендиците. Болезни мочевого пузыря также провоцируют боли в этой части бедра.
Боли, локализованные ниже паха, представляют собой мышечные боли или свидетельствуют о простатите у мужчин.
Нередко болевые ощущения переходят из внутрибедренной зоны к ноге, при этом неприятные симптомы распространяются как на бедренную часть мышцы, так и по всей ноге.
Такие симптомы свидетельствуют о наличии заболевания коксартроз.
Такие симптомы имеют: онкологические проявления, остеохондроз позвоночника в поясничном отделе, паховая грыжа, заболевания по части гинекологии и урологии, травмы в паху.
При появлениях болей в зоне поясницы, переходящих к паху, вероятно наличие остеохондроза. Также, такие ощущения вызывают воспалительные процессы в области тазовых суставов и крестцово-подвздошных элементов и простатит.
Паховая боль — следствие серьёзных заболеваний. Опасно заглушать неприятные симптомы обезболивающими средствами. Что делать в таких случаях решает врач, на основании результатов комплексного обследования и индивидуальных особенностей организма больного.
При обнаружении грыжи, определяет методы терапии хирург. Единственное действенное средство лечения грыж — хирургическое вмешательство. Больному прописывается использование бандажа, сокращение или полный отказ от физических нагрузок и проведение операции по удалению патологии. В случае вероятного возникновения защемления грыжи, хирургическое вмешательство требуется в срочном порядке.
При обнаружении камней в мочеполовой системе, обязательны консультации терапевта и уролога. Учитывая местоположение и величину камня, назначается терапия, способствующая дроблению каменистого образования и последующему его выведению естественным путём. В сложных случаях — операция для удаления камней, путём произведения разрезов стенки живота и мочевого пузыря.
Методы дробления камней в почках и мочевом пузыре:
- пневматическое;
- механическое;
- ультразвуковое;
- лазерное;
- с помощью электрогидравлической системы.
Для дробления, пациента располагают на кресле с широко разведёнными ногами и в мочевой пузырь вводят специальную трубку с зондом. Мочевой пузырь заполняют специальной жидкостью, после чего дробят камень заранее выбранным способом.
Выбирают метод дробления, исходя из результатов анализов, общего состояния больного и характера камня. Осколки разбитого камня вынимают при помощи специальных инструментов.
Иногда, после процедуры, у больного на короткий промежуток времени оставляют катетер, для облегчения вывода мочи с остатками каменных крошек.
Проблемы такого рода решает врач-невропатолог. В лечении используют методы физиотерапии, массаж. Также лечебную физкультуру с применением лекарственных препаратов, помогающих снять боль, спазмы и отёчность, устраняющих воспалительные процессы. В случаях тяжёлой формы болезни, применяется хирургический способ разрешения проблемы.
Терапевтические процедуры при коксартрозе, провоцирующем боли на поверхности внутренней стороны бедра и отдающем неприятными ощущениями по всей ноге, включают в себя:
- лечебную физкультуру, для улучшения кровообращения, и питания повреждённой области. С помощью неё можно как разработать скованные суставы, так и поддерживать их от разбалтывания;
- физиотерапевтические мероприятия, ведущие к улучшению обмена веществ и кровотока, а также снятию спазмов;
- применение лекарственных препаратов, действующих на уменьшение тонуса мышц, снятие спазмов, регенерацию хрящевых тканей, улучшение кровообращения и снятие воспалительных процессов;
- оперативное вмешательство. Проводится на последних стадиях болезни, когда остальные методы терапии бесполезны.
При лечении, направленном на устранение болевых симптомов в зоне внутренней стороны поверхности бедра и болезней, повлёкших их собой, рекомендуется отказ от вредных привычек и соблюдение диеты, ограничивающей употребление жирных, жареных, копчёных и солёных блюд.
Если человек ощущает, что у него болит внутренняя сторона бедра, сначала он должен разобраться в причинах ее появления с помощью обследований, которые назначит лечащий врач. Какие шаги предпринять пациенту с болью в ногах, чтобы избежать развития прогрессирования заболевания и возможных осложнений?
Помочь понять, почему возникает боль по внутренней поверхности бедра, может локализация болевых ощущений и тип их проявления.
Основные виды боли по внутренней стороне бедра:
- острая (переломы, разрыв мышцы);
- колющая (почечная колика);
- тянущая (аденома простаты);
- тупая (эндометриоз).
Односторонняя боль во внутренней поверхности бедра и в паховой области может свидетельствовать о наличии следующих заболеваний:
- Воспаление аппендицита. При аппендиците чувство боли может усиливаться при ходьбе, и когда пациент лежит на левом боку, появляется режущая боль в области кишечника.
- Болезни мочеполовой системы. Если болит внутренняя часть бедра – это может быть проявлением, например, воспаления мочевого пузыря. Помимо болевых ощущений пациента беспокоят частые позывы к мочеиспусканию.
- Если боль на внутренней стороне бедра распространяется на область чуть выше или ниже паха, это может говорить о гинекологических заболеваниях. Например, о воспалении яичников.
- Воспаление предстательной железы. Характеризуется появлением ноющей боли, резями при мочеиспускании.
- Паховая грыжа. Ее довольно легко распознать, поскольку часто она сопровождается опухлостью, внешне выраженной как бугорок. Помимо боли симптомом грыжи является появление дискомфорта при ходьбе.
- Тянущая боль во внутренней части бедра, отдающая в пах, может быть последствием чрезмерных физических нагрузок.
Боль в бедре может быть как признаком обострения заболевания, так и постоянным спутником хронических форм болезней.
Также в бедре может колоть или тянуть по ноге с внутренней стороны от паха до колена. Данный тип боли может быть связан с несколькими заболеваниями:
- остеохондроз (межпозвоночные грыжи);
- остеопороз;
- коксартроз;
- онкология (лейкоз, миосаркома);
- варикозная болезнь, тромбофлебит;
- воспаление мягких тканей;
- травмы (спондиллолистез).
Наиболее часто встречающаяся причина распространения боли по внутренней части бедра – коксартроз. На этом заболевании следует остановиться более подробно, в силу его частой бессимптомности и серьезности последствий.
Для коксартроза характерно усиление колющих болей в мышце бедра при ходьбе, сопровождающиеся также болью в колене. При этом походка пациента становится переваливающейся, «утиной».
Коксартроз – заболевание, характеризующееся воспалением и разрушением суставной, а также костной ткани тазобедренного сустава. Одновременно в суставах начинается отложение солей.
— основной симптом заболеваний и травм коленного сустава
В нормальном состоянии в суставе происходит регулярное выделение синовиальной жидкости, что помогает ему быть эластичным и поддерживать нормальную работу бедренной кости.
В случае нарушения циркуляции жидкости внутри сустава хрящ начинает испытывать недостаток смазки и постепенно повреждаться, становиться тоньше. Одновременно разрушается и тазобедренный сустав.
Тазобедренные кости деформируются вследствие трения друг об друга, постепенно вызывая укорочение нижней конечности пациента.
Если данное заболевание вовремя не начать лечить, со временем пациент не сможет передвигаться без трости или костылей.
Появляются слабые болевые ощущения в бедре, в области тазового сочленения. Эти неприятные явления появляются в результате воздействия длительной физической нагрузки и редко беспокоят пациента, он избегает обращения к врачам и устраняет проблему самостоятельно с помощью лекарственных средств, рецептов народной медицины (припарки, мази).
На рентгенограмме заметны разрастания костной ткани, не сильно выходящие за пределы сустава и хряща. Бедренная кость лишена повреждений.
Чувство боли более выражено, причем сильнее отдает в верхнюю часть бедра и пах. Конечность болит не только после физической нагрузки, но и при отклонении бедра в сторону. Боль не проходит даже когда пациент находится в покое. При долгой ходьбе может появиться хромота.
На рентгенограмме заметно сильное разрастание остеофитов, далеко за пределами сустава и хряща. Начинается изменение бедренной кости в размере и строении, шейка становится шире и толще. Тазобедренный сустав смещается и видоизменяется.
Пациент испытывает резкие боли постоянно, как днем, так и ночью. При движении необходима опора, которой часто является трость, костыли. Вследствие слабых мышц бедер и ягодиц таз смещается в сторону, нога укорачивается и для компенсации уменьшения ее длины пациенту приходится наклонять корпус в сторону больной ноги, что только усиливает боль.
На рентгеновском снимке заметно значительная деформация сустава.
Весьма распространена ситуация, когда коксартроз проявляется на фоне других заболеваний, ускоряющих его развитие:
- Дисплазия (неправильное расположение шейки бедра вследствие нарушения строения сустава).
- Болезнь Пертеса. Как правило, данная болезнь провоцирует омертвение ткани.
- Воспаление в суставе.
- Травмы в области таза, бедра.
- Остеопороз.
- Сахарный диабет.
Следует помнить, что экология также оказывает немаловажное влияние на организм человека.
Вероятность возникновения коксартроза обусловлена следующими факторами:
- Чрезмерная нагрузка на сустав (спорт, поднятие тяжестей).
- Избыточный вес (в данном случае сама масса тела является большой нагрузкой на суставы).
- Сильный стресс, особенно хронический.
- Неинфекционные заболевания (мочекаменная болезнь).
- Инфекционные заболевания (дизентерия, ревматизм).
- Онкологические процессы в организме.
- Гормональный дисбаланс.
Не исключена также наследственная предрасположенность к развитию коксартроза. В зависимости от сопутствующих заболеваний и степени поражения сустава коксартрозом, лечение его будет различаться.
В лечении коксартроза существует несколько эффективных методов:
- Противовоспалительные препараты (Нимесил, Диклофенак). Снимают болевые ощущения и процесс воспаления в суставе.
- Хондропротекторы (Артра, Терафлекс.). Восстанавливают и укрепляют суставы и хрящи.
- Физиотерапия (лазерная, ультразвуковая). Снимает боль, повышает эластичность суставов, ускоряет обмен веществ.
- Лечебная гимнастика. Упражнения разрабатывают суставы и делают их более подвижными, позволяют избежать рецидива заболевания. Полезны также упражнения Цигун, занятия по методике доктора Бубновского.
- Специальный массаж. Расслабляет мышцы, налаживает работу нервной системы.
В отдельных случаях показано проведение операции. Она подразумевает собой удаление нездоровой разросшейся костно – хрящевой ткани и замену пустот специальным керамическим веществом или полимерным пластиком.
Важно! В первую очередь при появлении симптомов заболевания пациенту обязательно нужно ограничить нагрузку на сустав и обеспечить покой больной ноги.
Народная медицина может служить лишь дополнительном средством лечения коксартроза. Перед применением самостоятельно изготовленных рецептов желательно проконсультироваться у врача.
Рекомендуется взять по 50 граммов следующих видов лекарственного сырья:
- цветков таволги;
- цветков липы вязолистной;
- цветков бузины черной;
- корневища пырея;
- корневища сабельника болотного;
- листьев крапивы;
- листьев и почек березы;
- листьев брусники.
Все составляющие сбора следует поместить в кастрюльку, налить холодной воды в соотношении: 30 – 50 граммов полученной массы на 400 – 500 мл воды, варить до 10 минут. Настоять час, обязательно процедить. Средство принимать по 2 столовых ложки 3 – 4 раз в день около 2,5 месяцев.
Важно! Следует иметь в виду, что эффект целительных рецептов народной медицине будет значительно медленней и слабее, чем от медикаментозного лечения.
Приготовить смесь из следующих ингредиентов:
- коры ивы;
- корней петрушки;
- корней окопника;
- корней стальника полевого;
- цветков календулы;
- травы таволги;
- травы череды.
Нужно 50 граммов полученного травяного сбора поместить в емкость, добавить 600 мл воды. Прокипятить смесь 5 – 8 минут. Отвар комнатной температуры обязательно процедить. Применять следует по 2 – 3 столовых ложки пару раз в день, курс 2 месяца. Отвар приятно пахнет и хорошо помогает при воспалении и боли.
При появлении боли по внутренней части бедра нужно незамедлительно обратиться к специалисту и избегать самолечения.
Боль на внутренней стороне бедра чаще всего вызвана повреждением тазобедренного сустава или мышц, но также иногда может указывать на паховую грыжу или некоторые системные заболевания.
Она может возникать в то время, когда человек сидит, ходит, бегает, а также во время беременности. Это может также свидетельствовать о предстоящих родах.
Боль может ощущаться в верхней части бедра и распространяться в область паха.
Боль на внутренней части бедра в области паха в большинстве случаев может быть признаком растяжения. Пах – это область тела, где брюшная полость соединяется с ногами, а также, где внутренние мышцы бедер прикрепляются к лобковой кости.
По данным Американской ассоциации физической терапии, растяжение обычно возникает в мышцах верхней части внутренней стороны бедра около лобковой кости.
Растяжение, которое вызывает болезненность, является обычным для спортсменов, но может возникать и у других людей. Общие инициирующие факторы включают прыжки, бег или внезапное изменение направления во время ходьбы.
Растяжение можно лечить у физиотерапевта, уменьшая боль и помогая улучшить работу мышц и движение ног. Это необходимо для увеличения скорости восстановления.
Другие возможные признаки и симптомы могут включать следующее:
- Спазмы мышц
- Припухлость
- Синяки в области паха
- Напряженность и слабость в области паха
- Прихрамывание в тяжелых случаях.
Жесткость в тазовом суставе, вызванная весом и положением ребенка, является основной причиной боли внутренней части бедер во время беременности. Такие боли могут вызвать трудности при ходьбе или выполнении простых действий, таких как поднятие вещей, сидение.
По данным Национальных служб здравоохранения, боль, вызванная напряжением тазовой области и распространяющаяся на внутреннюю часть бедра, может ухудшаться при поднятии по ступенькам, в положении стоя, сидя или даже при движениях лежа на кровати.
Независимо от того, что вызывает болезненные ощущения во время беременности, есть некоторые упражнения, которые могут помочь укрепить область таза и живота. Это поможет облегчить боль при повседневной деятельности. Для этого физиотерапевт может рекомендовать:
- Упражнения Кегеля, здесь парные мышцы, поднимающие задний проход (лат. m.levator ani), сжимаются и удерживаются в течение 5 секунд, затем на несколько секунд отпускаются. Это упражнение используется для лечения недержания мочи и для восстановления или подготовки к родам.
- Бандаж применяется для улучшения контроля движения.
Такая боль во время беременности также может быть вызвана растяжением. Оно может быть вызвано перенапряжением или разрывом мышцы внутренней стороны бедра.
Во время беременности происходит множество изменений, так как ребенок продолжает расти, оказывая больше давления на бедра и ноги. Это может провоцировать сложности при ходьбе или болезненность в ногах. Такая травма мышц также может быть вызвана внезапным их сокращением.
Третий триместр – это этап между 28-й и 40-й неделями беременности. Продолжительность беременности может варьироваться для разных женщин, поэтому третий триместр длится до рождения.
Во время этого периода беременности боль на внутренней стороне бедра и в паху, вероятно, является симптомом дисфункции лонного сочленения (ДЛС). Жесткость сустава тазового пояса при беременности имеет множество неприятных симптомов.
Это состояние не является вредным для ребенка, но вызывает сильную боль вокруг области таза, что затрудняет передвижение. Согласно NHS (Национальная служба здравоохранения Англии), у разных женщин могут проявляться разные симптомы и их тяжесть.
Роды – это период от начала сокращений матки до появления ребенка. Не у каждой женщины одинаковые предвестники родов. Процесс может быть болезненным и полным дискомфорта.
Боль на внутренней стороне бедер в течение этого периода также может быть вызвана воздействием на нервы в паху. Общей причиной этого является напряженность мышц, опухоль или хирургические операции на спине. Состояние может быть трудно диагностировать, но обычно оно происходит с травмой бедра, нижней части или паха.
Помимо боли в бедрах, другие признаки приближающихся родов включают следующее:
- Схватки происходят через равные промежутки времени
- Время между схватками сокращается
- Выделение крови из влагалища
- Усиливается дискомфорт, вызывая трудности при ходьбе, разговоре или даже просто в положении сидя
- Увеличение давления внутри прямой кишки и позывы к дефекации
- Сокращения становятся сильнее при ходьбе и не утихают.
Боль на внутренней стороне бедра является не только распространенным симптомом во время беременности, но и может наблюдаться в другие периоды жизни. В большинстве случаев такие ощущения вызваны незначительным повреждением ткани или нерва в области паха или бедер.
В области, где встречаются внутренняя, верхняя часть бедра и нижняя часть живота, растяжение распространено как у мужчин, так и у женщин и часто используется для описания разрыва или травмы какой-либо одной из мышц, что приводит к болезненным ощущениям. Может наблюдаться растяжение мышцы, сухожилий или связок.
Проблема характерна для спортсменов и возникает сразу после травмы. У некоторых из них болезненность может возникать постепенно в течение нескольких недель или даже месяцев. Для лечения рекомендуется техника RICE, которая состоит из 4х принципов: отдых (REST), лед (ICE), компрессия (COMPRESSION), подъем (ELEVATION).
Остеоартрит (ОА) считается наиболее распространенной формой артрита. Это состояние возникает, когда хрящ на конце кости изнашивается. Это тип суставной болезни, которая возникает в результате разрушения суставного хряща и подлежащей костной ткани.
Хотя заболевание может повлиять на любой сустав в организме, оно обычно касается коленей, бедер, рук и позвоночника. Согласно мнению клиники Майо, симптомы этого состояния можно контролировать, но основной процесс не может быть обращен вспять.
Чтобы замедлить прогрессирование заболевания, врачи рекомендуют:
- Лечение, чтобы замедлить прогрессирование и управлять болью
- Активность
- Поддержание здорового веса.
Это состояние возникает, когда ткани, такие как часть кишечника, выступают через слабое место брюшной стенки в области паха, что может вызывать болезненность при кашле, сгибании или подъеме тяжелых предметов.
Паховая грыжа не является опасной и в большинстве случаев облегчается без лечения, пока не произойдет ее ущемления, что может угрожать жизни. Во время беременности врач может предложить хирургическую процедуру для коррекции болезненной, увеличенной паховой грыжи.
В некоторых случаях камни в почках могут быть основной причиной боли в области бедер. Они твердые и могут образовываться в одной или обеих почках, когда в моче содержится высокий уровень определенных минералов.
По данным Национального института диабета США, болезней пищеварения и почек, камни в почках редко наносят какие-либо повреждения, если должное лечение проводится на ранней стадии. Их наличие также не вызывает никаких симптомов, пока они не начинают перемещаться или не переходят в мочеточник. В таких случаях симптомы будут включать:
- Боль, отдающая в нижнюю часть живота и пах
- Болезненные ощущения в боку и сзади
- Боль при мочеиспускании
- Мутная моча с неприятным запахом
- Постоянная потребность в мочеиспускании
- Вывод небольших количеств мочи.
Лечение этого состояния включает покой пораженной области, использование противовоспалительных и болеутоляющих средств или изменение уровня активности, чтобы избежать скопления камней.
Импинджемент-синдром тазобедренного сустава – патология, которая считается ранней причиной остеоартрита, особенно у людей моложе 40 лет. Тазобедренный сустав – это точка, где бедренная кость встречается с тазом. Трение или соударение происходит, когда присутствует какая-либо деформация на впадине тазовой кости или головке бедра, что мешает плавному движению этого сустава.
Состояние не имеет симптомов на ранней стадии и часто является незаметным на протяжении многих лет, по этой причине человек может не знать о нем. На более поздних стадиях могут наблюдаться следующие симптомы:
- Нарушение подвижности тазобедренного сустава (находится в области паха)
- Потеря полного диапазона движения бедра
- Боль при ходьбе.
После бега боль в бедре может быть вызвана плохой гибкостью и отсутствием разминки и разогрева перед физической активностью. Такая боль может ощущаться и после использования беговой дорожки. По данным Клиники спортивной травмы США, разрыв в длинной приводящей мышце (adductor longus) может вызвать боль в верхней части бедер после использования беговой дорожки.
При этом можно использовать вышеупомянутая технику RICE, а также физиотерапевт может рекомендовать массаж, физиотерапию или хирургические процедуры для восстановления мышц.
Мышечные судороги и боль – это обычная проблемаа, которая может возникнуть после любой деятельности. В большинстве случаев боль в бедре при ходьбе или на беговой дорожке не требует медицинской помощи.
Мышечные судороги при ходьбе часто возникают в результате длительных тренировок, обезвоживания и усталости. Боль на внутренней стороне бедра также может быть признаком общих состояний и заболеваний, таких как сдавленный нерв, диабет или артериосклероз.
Если болезненные ощущения развиваются внезапно при ходьбе, следует аккуратно растянуть мышцы в области паха для ее облегчения. Если она усиливается, Клиника спортивной травмы рекомендует ходить с костылями, пока болезненность не пройдет.
Острая боль в сидячем положении может быть симптомом остеоартрита тазобедренного сустава. Это условие относится к изнашиванию или дегенерации хряща в бедре. Дегенерация может вызвать боль в области тазобедренного сустава, паха и другие симптомы, такие как:
- Жесткость тазобедренного сустава
- Хруст или выскакивание
- Атрофия мышц.
Если не лечить это состояние, могут возникнуть осложнения, такие как костная шпора, которые могут сделать боль невыносимой.

У некоторых людей симптомы не проявляются, у других – могут возникать боли в ногах и отеки. Состояние распространено у людей с заболеваниями, которые влияют на кровь. Оно очень серьезное и требует срочного лечения, так как тромб может путешествовать по кровеносной системе и попасть в легкие.
Вышеописанный импиджмент-синдром тазобедренного сустава или, как его сейчас чаще называют, феморо-ацетабулярный конфликт влияет на тазобедренный сустав как молодых, так и пожилых людей. Это происходит, когда шаровидная головка бедренной кости ненормально трется или препятствует нормальному диапазону движения в вертлужной впадине.
Бедренная кость соединяется с тазом и образует то, что называется шаровым шарниром (тип самая свободная в плане движений форма суставов). Любая проблема, которая мешает нормальному движению этого сустава, может вызвать импиджмент-синдром , провоцирующий боль в бедре и ограничивающий движения.
Для облегчения боли можно использовать технику RICE:
- REST: при растяжении и разрыве мышц, нужно держать ноги в покое, что поможет предотвратить отек и дальнейшее повреждение ткани. Если Вам нужно ходить, можно использовать костыли, чтобы избежать воздействия собственного веса на поврежденное бедро.
- ICE: лед или холодный компресс сразу после повреждения может помочь остановить внутреннее кровотечение и отек. Это также может помочь ускорить облегчение болезненных ощущений.
- COMPRESSION: тугое стягивание окружающих тканей тормозит воспалительные процессы и предотвращает чрезмерный отек сустава, а также уменьшает боль. Нужно использовать эластичный бинт или компрессионный бандаж.
- ELEVATION: подъем пораженной ноги может помочь предотвратить отек и дальнейшее повреждение мышц.
Чтобы лечить эту проблему, необходимо сделать следующее:
- Покой пораженной области, избегать ходьбы или занятий, которые могут усилить болезненность
- Применение холодного компресса также может помочь успокоить боль, особенно во время беременности
- Врач-терапевт может назначить другие процедуры лечения, такие как массаж или ультразвук
- При лечении терапевт должен научить соответствующим упражнениям для восстановления силы и ловкости
- В большинстве случаев врач рекомендует простые домашние упражнения, которые могут помочь укрепить и растянуть мышцы бедра, верхней части ног и живота. Когда упражнения выполняются должным образом, они могут помочь предотвратить будущие травмы
- В тяжелых случаях может потребоваться хирургическая процедура, особенно когда мышцы полностью разорваны.
источник