Боль в паху при ходьбе способна серьезно нарушать ритм жизни, не позволяя полноценно передвигаться. Причин для такого неприятного явления достаточно много и в большинстве своем они являются опасными и требуют обязательной медицинской помощи. Чем раньше будет начата терапия, тем выше вероятность того, что получится полностью решить проблему. Срочно посетить специалиста требуется в том случае, если боли в паху не проходят в течение нескольких дней, продолжают усиливаться или сопровождаются общим ухудшением состояния. Почему появилась боль, самостоятельно не определить.
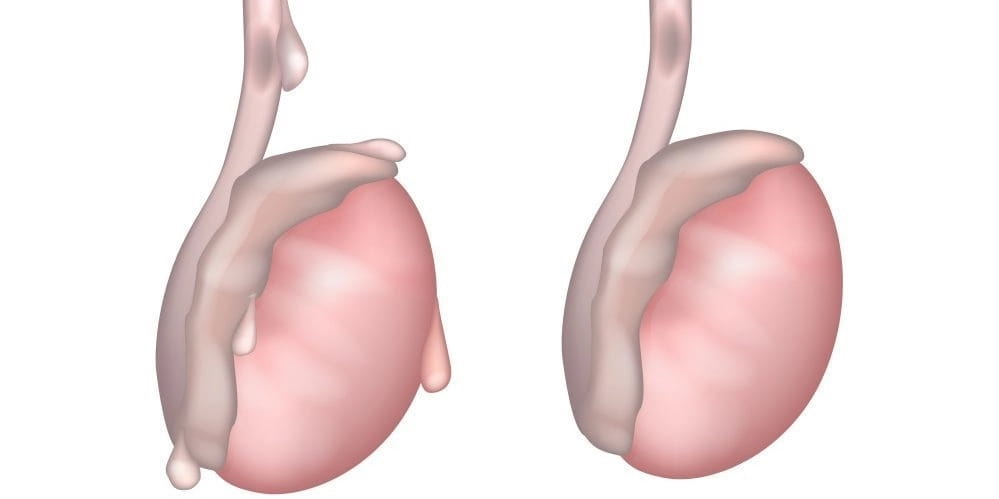
Такая причина боли в области паха относится к острым заболеваниям органов мошонки. При нем сосудисто-нервный пучок яичка перекручивается, затрагивая также семявыводящий проток. Провоцируется заболевание резким и чрезмерно сильным сокращением мышцы, которая отвечает за поднятие яичка. Чаще всего нарушение появляется у детей, а также может возникать на фоне травмы или сильного физического перенапряжения.
Симптомы болезни в этом случае такие:
- интенсивная боль в паху и мошонке, которая серьезно усиливается при движении;
- отек мошонки – мешает при ходьбе;
- изменения цвета кожи мошонки на багровый;
- постоянный дискомфорт в паху и мошонке.
Если мужчина срочно не обращается за врачебной помощью, то у него с высокой долей вероятности боль в мошонке и паху при движении пройдет на фоне развития некроза яичка, после которого формируется гангрена мошонки. Учитывая всю опасность заболевания, при появлении боли в паху при движении и дискомфорта в мошонке требуется срочное обращение за врачебной помощью.
Генитальный герпес вызывает боль в паху при ходьбе у мужчин и женщин. Инфекция чаще всего передается при половом контакте с носителем или через предметы личной гигиены. Боль в промежности при заболевании возникает в момент обострения.
Заболевание имеет следующие симптомы:
- отечность и выраженный зуд кожи в местах, где позднее появятся высыпания – затрагивается ими обычно и пах – при ходьбе ощущается давление в тканях;
- сыпь в виде наполненных жидкостью пузырьков, которые собраны в группы и вызывают боль при прикосновении – особенно мучительны паховые высыпания, так как вследствие раздражения при ходьбе, когда идешь, болит пах от каждого движения;
- образование язв в местах сыпи – они также болезненны и вызывают боль при ходьбе.
При атипичной форме болезни, которая встречается у женщин, высыпания отсутствуют, а симптомы болезни сводятся к воспалению половых органов и болям в паху при ходьбе. Также при отсутствии лечения возможно образование кровоточащих трещин на коже.
Патология характеризуется воспалением семенных пузырьков. Из-за него боль возникает не только в области паха, но и предстательной железы. Заболевание имеет характерные симптомы, поэтому диагностировать его, как правило, не сложно. Проявляется везикулит такими симптомами:
- боль спазматического характера в паху, которая бывает особенно сильной при ходьбе, если мочевой пузырь наполнен;
- непроходящий дискомфорт в нижней части живота и паху;
- боль после полового акта усиливающаяся при ходьбе;
- постоянная боль в паху и области предстательной железы при ходьбе в тяжелых запущенных случаях.
Лечение начинать надо как можно раньше. Если с терапией запоздать, то период избавления от заболевания значительно удлинится, а лечение окажется сложнее.
Травма является частой причиной появления паховых болей. В зоне паха присутствуют крупные мышцы и сложный связочно-сухожильный аппарат, который может легко повреждаться. В большинстве случаев повреждение получают лица, которые начинают заниматься активными гимнастическими упражнениями, не имея необходимой подготовки и не соблюдая правила безопасности. В результате этого связки области паха, а в тяжелых случаях и мышцы, повреждаются и появляется боль, которая особенно чувствуется при движении. При травме чаще болит нога в паху справа при ходьбе или слева, а реже – с обеих сторон.
Симптомы травмы связок паха:
- боль в паху, остро появляющаяся в момент травмирования – резкая боль в паху охраняется не долго;
- при ходьбе болит нога в паху с разной интенсивностью – боль, в зависимости от тяжести травмы, бывает от умеренной до сильной, которая может отдавать в бедро и ягодицу;
- снижение подвижности ноги в суставе – заметно даже при медленной ходьбе;
- локальное повышение температуры в паху в области травмы;
- отечность;
- синяк в месте травмы.
Лечить повреждение надо в обязательном порядке с привлечением врача. Своими силами провести полноценную терапию не получится, и боли в паху станут преследовать человека при ходьбе постоянно.
Такое поражение занимает 5% от всех случаев онкологии. Рак затрагивает лимфатические узлы паха и может быть первичным или вторичным. Вторичное заболевание появляется как метастазы опухолей органов малого таза или отдаленных образований при рассеивании патологических клеток по всему организму через систему лимфатических сосудов на конечной стадии болезни незадолго до смерти больного.
Симптомы болезни в большинстве случаев такие:
- увеличение в размерах лимфатических узлов в паху;
- при ходьбе болит в паху – боль связана со сдавливанием окружающих тканей новообразованием;
- повышенная температура тела и обильная ночная потливость;
- ощущение давления в паху;
- зуд в паху – часто, но не всегда.
Если обнаружить раковую опухоль в паху своевременно, когда она первичная, то на ранней стадии есть высокая вероятность того, что удастся побороть заболевание полностью и сохранить жизнь.
Болезнь характеризуется воспалительным процессом в семенном бугорке, находящемся на задней стенке уретры. Патология доставляет сильный дискомфорт, и требуется обязательно проводить лечение с обращением к урологу. При движении боли в бедре и паху усиливаются. О наличии заболевания свидетельствуют такие проявления:
- боль в паху при ходьбе, распространяющаяся на бедра и брюшину, а при особенно сильном воспалении она может отдаваться даже в колени и поясницу;
- нарушения эрекции;
- нарушение выделения спермы;
- затруднения при мочеиспускании.
Иногда наблюдается и не совсем типичная симптоматика. При ней болеть в паху тоже будет, но, кроме боли, возникают спонтанная эрекция и семяизвержение, которые могут наблюдаться несколько раз в день. Это связано с раздражением определенной группы нервных окончаний.
Заболевание связано с гнойным воспалением, которое локализуется в толще подвздошно-поясничной мышцы. Болезненность паха при ходьбе в этом случае появляется обязательно. Чаще всего патология диагностируется у лиц младше 30 лет. Болезнь носит бактериальный характер. Возбудитель обычно проникает из мягких тканей, расположенных рядом, после неудачной хирургической манипуляции или после травмы острым тонким предметом, рану от которого сложно полноценно обработать.
Симптомы болезни такие:
- боль в низу живота – болит левый и правый бок одновременно;
- при ходьбе болит в паху и бедре;
- боль в пояснице;
- общее ухудшение состояния;
- затруднения при быстрой ходьбе.
Лечение патологии проводится хирургическим путем. Болезнь требует вскрытия внутреннего нарыва и дальнейшей полноценной антибактериальной терапии. В большинстве случаев больному требуется обязательная госпитализация. Для того чтобы поставить точный диагноз, обязательно проводится полноценное обследование, так как в ряде случаев болезнь имеет несколько смазанную симптоматику.
Врачи также выделяют и менее частые причины, по которым может появиться боль в области паха при ходьбе. К таким факторам, вызывающим проблему, относят:
- воспаление бедренной кости – боль может быть слева или справа;
- фурункул в области паха;
- коксартроз – может возникать слева или справа;
- укусы насекомых;
- аппендицит с нетипичной картиной – боль возникает в паху справа;
- потертость в области паха;
- опрелость в паху;
- намятость тканей узким бельем.
Врач, как правило, может точно определить даже редкие причины, из-за которых появляется боль в паху после ходьбы или во время нее.
Для лечения болей в паху при ходьбе может потребоваться обращение к разным специалистам в зависимости от причины нарушения. Чаще всего терапией патологии занимаются:
Иногда может потребоваться обращение к ортопеду или дерматологу.
Если во время ходьбы болит пах, это является серьезным симптомом, который заслуживает внимания. Почти всегда для решения проблемы необходимо, не теряя времени, посетить врача и провести полноценное лечение, иногда даже с хирургическим вмешательством. Боль при ходьбе в паху – это всегда патология.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
источник
Боль на внутренней стороне бедра ближе к паху может возникнуть у человека любого уровня физической подготовки и в любом возрасте. Далеко не всегда болевые ощущения в этой области связаны с усталостью мышц или травмами, иногда они свидетельствуют о заболеваниях суставов, связок или органов малого таза. Важно не игнорировать этот тревожный сигнал организма и выяснить причину боли в паху и внутренней стороне бедра, чтобы как можно раньше начать лечение.
Среди наиболее часто встречающихся причин болей, локализованных в этой области, можно выделить миалгии различной этиологии, проблемы с сосудами, травмы, заболевания соединительной ткани, невралгии, грыжи и новообразования.
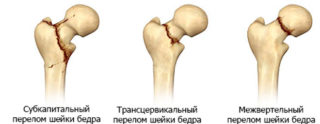
- переломах шейки бедра, бедренной кости, крестца, лобковой кости;
- вывихе или ушибе тазобедренного сустава.
К нетравматическим причинам болей можно отнести заболевания опорно-двигательного аппарата:
- Артрит тазобедренного сустава – хроническое воспалительное заболевания синовиальной ткани, сопровождающееся её дегенеративными изменениями.
- Синовит – воспаление, протекающее в синовиальной сумке сустава, вызванный травмой или инфекцией, сопровождающийся скоплением экссудативной жидкости в тканях.
- Коксартроз – патология дегенеративного характера, вызывающая дистрофические изменения в тканях сустава вплоть до его полного разрушения.
- Тендинит – воспаление тканей сухожилий мышц, удерживающих и приводящих в движение тазобедренный сустав.
- Бурсит – воспалительное заболевание мягких тканей синовиальной сумки сустава, имеющее инфекционную или травматическую природу.
Кроме того, иррадиирущие в область паха боли могут возникать при радикулите, смещениях позвоночных дисков и межпозвоночных грыжах, образовавшихся в результате поднятия тяжестей.
Часто боли на внутренней поверхности бедра и в паху вызваны микротравмами мышц и связок. Повреждение мышечных волокон, отек, воспалительный процесс в мышечной ткани, вызывающие болезненные ощущения, могут быть следствием:
- ненормированных и неадекватно высоких нагрузок при занятиях спортом или любым другим видом физической активности;
- бытовых и производственных травм;
- длительного статического пребывания в неудобной, нефизиологичной позе;
- недостатка коллагена и эластина в организме, отвечающих за прочность и эластичность тканей;
- дегенеративных изменений мышечной ткани, вызванных малоподвижным образом жизни;
- генетически обусловленных заболеваний соединительной ткани.
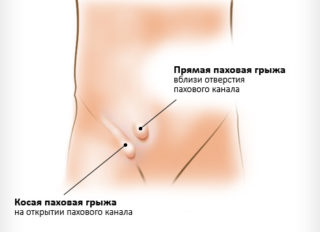
- Паховая грыжа — патологический выход петель кишечника через паховый канал за пределы брюшной полости.
- Аппендицит – острое воспаление аппендикса. В этом случае боль может локализоваться в бедре и паху справа.
- Воспалительные заболевания органов мочеполовой системы – цистит, уретрит, мочекаменная болезнь и другие.
- Геморрой – застой каловых масс, вызванный затруднением дефекации из-за патологически увеличенных и воспаленных геморроидальных узлов, может вызвать боли внизу живота, отдающие в пах и внутреннюю часть бедра.
Боль в описываемой области может быть связана и с нарушениями функций крупных сосудов кровеносной системы. В ряде случаев боль может свидетельствовать о состоянии, угрожающем жизни пациента. Особо пристального внимания заслуживают следующие возможные причины боли:
- Окклюзия брюшной аорты. Полная закупорка просвета главной артерии, снабжающей кровью нижние конечности, может вызывать резкую боль в бедре и паху.
- Стеноз бедренных артерий — сужение просвета крупных сосудов, которое вызывает обширное нарушение кровообращения в нижних конечностях и малом тазу.
- Эмболия почечной артерии — закупорка тромбом, жировым, воздушным или жидкостным эмболом просвета сосуда.
- Атеросклероз сосудов.
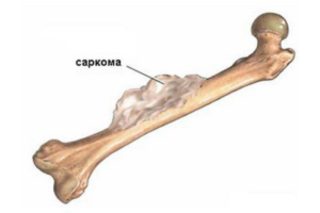
- Лимфаденит – воспаление крупных лимфоузлов, расположенных в паховой зоне.
- Саркому – злокачественное заболевание, при котором здоровые клетки костной ткани замещаются раковыми. Боль в левом бедре и паху может косвенно указывать на опухоль в левой бедренной кости, соответственно, в правом – о наличии новообразования в правом бедре.
- Физиологические изменения, происходящие в организме женщины во время беременности. Подобное состояние на поздних сроках вынашивания не считается патологией и встречается у подавляющего большинства беременных женщин. Как правило, спустя некоторое время после родов болезненные ощущения полностью исчезают.
- Рост костной ткани. В некоторых случаях активный рост костей у детей и особенно подростков может сопровождаться умеренными болевыми ощущениями.
Если боль в бедре и паху возникла вследствие удара, падения, подворота ноги, ушиба, скорее всего, она имеет травматическую природу. За помощью необходимо обратиться к врачу-травматологу. Если же внутренняя часть бедра и паховая складка болит без видимых на то причин, необходимо обратиться к терапевту, который проведет осмотр и после сбора анамнеза назначит консультацию узкого специалиста: хирурга, ортопеда, невропатолога или сосудистого хирурга.
Так как успешное лечение прежде всего зависит от правильного и вовремя поставленного диагноза, важно как можно раньше выявить причину болей. Первым этапом диагностики заболевания является физикальный осмотр, во время которого врач выяснит степень и характер проявления болей, осмотрит поврежденную область, оценит подвижность конечности. Для более точной постановки диагноза могут понадобиться лабораторные и инструментальные методы диагностики:
- общий клинический и биохимический анализ крови;
- анализ крови на стерильность для выявления бактериального поражения;
- рентгенография тазобедренного сустава и бедренной кости для уточнения их положения и оценки состояния тканей;
- УЗИ органов малого таза и брюшной полости для исключения патологий в этой области;
- МРТ и КТ для более точной оценки состояния органов и тканей.

В остальных случаях лечение будет зависеть от первопричины возникновения болевых ощущений. Для купирования воспалительных процессов в тканях и органах могут назначаться нестероидные противовоспалительные препараты и глюкокортикоиды, при инфекционной природе боли – антибиотики и противовирусные препараты.
В большинстве случаев лечение будет носить консервативный характер, за исключением патологий, угрожающих жизни пациента.
К оперативному вмешательству прибегают в том случае, если боли вызваны:
- острым аппендицитом;
- паховой грыжей;
- окклюзией бедренных сосудов;
- мочекаменной болезнью;
- сложным переломом со смещением костных отломков.
На этапе реабилитации могут назначаться физиотерапевтические методы лечения:
- лечебная физкультура;
- массаж;
- электрофорез;
- бальнеотерапия;
- магнитотерапия;
- УВЧ-прогревания;
- лазерная терапия.
Боль в области внутренней поверхности бедра – сигнал организма, который нельзя игнорировать: своевременная диагностика и лечение помогут устранить болевые ощущения и не допустить развития осложнений, а профилактические меры позволят избежать рецидивов заболевания и сохранить здоровье на долгие годы.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль в паху может быть вызвана многими причинами.
Заболеваниями внутренних органов:
1. Патологии мочеполовой системы:
- почки (мочекаменная болезнь);
- гинекологические заболевания (аднексит, эндометриоз, эндометрит, болезненные менструации, опухоли женских половых органов);
- острый цистит;
- заболевания мужских половых органов (орхит, эпидидимит, везикулит, киста семенного канатика, простатит, перекрут яичка, варикоцеле).
2. Патологии кишечника:
- аппендицит;
- кишечная непроходимость;
- кишечные колики.
Заболевания опорно-мышечной системы:
1. Позвоночник:
- радикулит крестцово-поясничного отдела;
- сдавление корешка нерва между позвонками (5-м поясничным и 1-м крестцовым);
- сдавление 4-го поясничного корешка нерва.
2. Тазобедренный сустав:
- болезнь Пертеса;
- коксартроз;
- артрит и др.
3. Ослабление мышц:
- паховая грыжа;
- проптоз живота (деформация передней стенки живота вследствие слабости мышц).
Заболевания нервной системы: защемление полового нерва.
Заболевания лимфатической системы и системы кровообращения:
1. Паховый лимфаденит (воспаление лимфоузлов).
2. Аневризма (расширение) бедренной артерии.
Прочие заболевания:
1. Травма паховой области.
2. Опухоли различной локализации.
3. Генитальный (половой) герпес у мужчин.
4. Псоас-абсцесс (очаг нагноения в клетчатке, охватывающей подвздошно-поясничную мышцу).
5. варикозный узел ножной подкожной вены.

1. При паховой грыже.
2. При почечной колике.
3. При аппендиците.
Паховая грыжа встречается значительно чаще у мужчин, чем у женщин. Проявляется она возникновением припухлости в паху, справа или слева. Эта припухлость и есть паховая грыжа. Она лучше заметна в положении стоя, болезненна при дотрагивании. Образуется за счет перемещения петель кишечника из брюшной полости в пах при ослабевании мышц и связок передней брюшной стенки. В запущенных случаях может произойти ущемление паховой грыжи, сопровождающееся резкими болями в животе и в паху. При ущемлении грыжи необходимо немедленное хирургическое вмешательство.
Для почечной колики также характерны односторонние боли в правом или левом паху. Кроме области паха, внезапная острая боль при почечной колике затрагивает поясничную область, и область мочевого пузыря. Почечная колика возникает при мочекаменной болезни. Вызвана боль смещением камня из почки в мочеточник, и передвижением его по мочеточнику. Боль настолько резка и мучительна, что с трудом переносится пациентом. Сопровождается частыми позывами к мочеиспусканию.
Боль в паху справа может быть проявлением аппендицита. В этом случае боль нарастает постепенно, возникая в подложечной области, и понемногу спускаясь ниже. Боль в правой стороне паха, вызванная аппендицитом, усиливается при ходьбе, и при укладывании на левый бок. Болезненные ощущения могут отдавать также в прямую кишку.
Заболевания кишечника:рак кишечника, кишечная непроходимость, дивертикулит (воспалившееся выпячивание слизистой оболочки кишечника). При этих заболеваниях болям в паху сопутствуют:
- боли в животе;
- запор или понос;
- вздутие живота;
- повышение температуры;
- рвота.
Воспалительные заболевания придатков матки (аднексит, сальпингоофорит, параметрит). Эти заболевания вызывают острую боль в паху, повышение температуры тела, ухудшение общего состояния, болезненные ощущения при ощупывании нижней части живота.
Разрыв кисты яичника или перекрут ее ножки. При кисте яичника возникает острая, сильная, односторонняя боль в паху. Температура тела повышается, может возникнуть рвота, артериальное давление может резко понизиться. Если киста образовалась на правом яичнике, клиническая картина схожа с картиной аппендицита.
Внематочная беременность. При развитии этой патологии схваткообразные, постепенно усиливающиеся боли в паховой области сочетаются с болями в животе, отдающими в задний проход. Если дело доходит до разрыва маточной трубы, боль в паху и животе становится очень сильной, невыносимой, вплоть до потери сознания. Женщина в таком состоянии нуждается в неотложной хирургической помощи.

Устранить, или хотя бы уменьшить эти боли, поможет ношение тазового бандажа и выполнение упражнений, укрепляющих мышцы тазового дна. Гомеопатические препараты, назначаемые гинекологом, также уменьшают боль в паху у беременных.
В некоторых случаях боль в паховой области при беременности может быть связана с недостатком в организме беременной кальция (определяется это с помощью специальных анализов). Тогда, кроме увеличения в рационе питания продуктов, богатых кальцием (сыр, творог, орехи, овсянка и т.д.), врач назначает дополнительный прием кальция в виде лекарственных препаратов.
Такие боли, захватывающие область паха и низ живота, часто возникают у нерожавших женщин и молодых девушек. Это явление называется альгоменореей. Ноющая, а иногда схваткообразная боль, начинается за 1-2 дня до начала менструации, и продолжается еще 1-2 дня после ее начала. Причиной боли чаще всего является гормональная недостаточность.
Если боли в паху перед месячными достаточно сильны, и нарушают общее самочувствие, необходимо проконсультироваться у гинеколога.

Боль в яичках и в паху (ноющая, постоянная, не слишком интенсивная) может быть признаком хронического простатита или аденомы простаты.
Везикулит (воспаление семенных пузырьков) также сопровождается болью в паховой области, в яичках, в промежности, над лобком.
Острое воспаление яичек (орхит) может быть осложнением перенесенной инфекции, воспалительного заболевания мочеполовых органов, или последствием травмы. При этом возникают интенсивные боли в паху и в яичках, усиливающиеся при движении. Боли сопровождаются припухлостью и покраснением мошонки. Общее состояние больного ухудшается, повышается температура тела, появляется головная боль, иногда – рвота.
Острый эпидидимит (воспаление придатка яичка) сопровождается аналогичными симптомами. Боли в паху и яичках при хроническом эпидидимите не так сильны, возникают периодически, но достаточно часто, усиливаясь при ходьбе.
Киста семенного канатика причиняет ноющую боль в паху мужчинам среднего и пожилого возраста. Молодые мужчины при этой патологии обычно боли не испытывают, и случайно обнаруживают у себя на мошонке шаровидное образование.
Перекрут яичка может возникнуть при резких движениях во время занятий спортом. При этом пациент испытывает сильную боль в паху и в яичках. Половина мошонки стремительно увеличивается в размерах за счет отека. Кожа мошонки синеет. Перекрученное яичко приподнято выше, чем здоровое. Может появиться тошнота, рвота. Температура тела повышается.
Расширение вен яичка (варикоцеле) характеризуется давящими, тупыми, непостоянными болями в паху, не имеющими четкой локализации. Варикоцеле может быть право- или левосторонним, а болевые ощущения воспринимаются пациентом с противоположной стороны, или распространяются на весь пах. Зачастую больной испытывает просто чувство тяжести, дискомфорта в паху.
Любые боли в паху у мужчин требуют обращения к врачу-андрологу, т.к. многие из перечисленных заболеваний при отсутствии лечения могут стать причиной снижения сексуальной активности, развития импотенции и даже мужского бесплодия.
У девочек причиной боли в паху может стать травма, паховая грыжа (редко встречающаяся патология) и увеличение паховых лимфатических узлов, связанное обычно с простудным воспалением придатков матки.
Ряд причин, вызывающих боль в паху у мальчиков, значительно шире:
- Травма (в том числе травма мошонки в родах).
- Паховая (пахово-мошоночная) грыжа. Как и у взрослых, грыжа имеет вид припухлости в паху, справа или слева. При надавливании припухлость исчезает, но при плаче, смехе или кашле — увеличивается в размерах.
- Орхит (воспаление яичка) – часто возникает в качестве осложнения после перенесенного эпидемического паротита (свинки), инфекционного мононуклеоза, ветряной оспы и др.
- Перекрут яичка характеризуется внезапно возникающей сильной болью в паху. Кожа мошонки краснеет или синеет, а перекрученное яичко располагается в паху выше другого, здорового. Причиной перекрута у ребенка может стать напряжение брюшных мышц или резкое движение.
- Водянка яичка (гидроцеле) редко сопровождается болевыми ощущениями. Боли в паху возникают лишь в случае инфицирования водянки. Мошонка мальчика с водянкой яичка увеличена в размерах (вся целиком или только одна половина). Цвет кожи мошонки не изменяется.
- Варикоцеле – варикозное расширение вен яичка. У маленьких мальчиков чаще всего протекает бессимптомно. Лишь в подростковом возрасте у ребенка могут появиться жалобы на дискомфортные ощущения или слабые боли в паху.
Боли такого характера типичны для хронических гинекологических заболеваний (хронического аднексита, эндометриоза, эндометрита) и для хронического простатита. Ноющими болями в паху может сопровождаться острый цистит, а также физиологическая менструация.
Кроме того, тянущие боли возникают в паховых мышцах после чрезмерной перегрузки на спортивных тренировках.
Пульсирующие боли обычно сосредоточены в правой или левой стороне паха. Правосторонние пульсирующие боли вызывают у врача подозрение, прежде всего, на аппендицит.
Сильные односторонние пульсирующие боли в паху могут возникать и при разрыве аневризмы бедренной артерии (аневризма – расширение сосуда, связанное с растяжением или истончением его стенки). Разрыв ведет к скоплению крови в окружающих тканях; боль при этом отдает в пах.
У спортсменов могут возникать растяжения паховых мышц, и даже разрывы мышц внутренней стороны бедра. Но эти повреждения относятся уже к травматологическим, и сопровождаются острыми болями.
Наиболее частой причиной болей в паху, усиливающихся при движении (ходьбе), является коксартроз – хроническое заболевание тазобедренного сустава, сопровождающееся деформацией суставных тканей.
Боли в паху при коксартрозе чаще бывают односторонними, «отдают» в бедро. При ходьбе они сначала усиливаются, затем пациент «расхаживается», и интенсивность боли снижается. Но длительная ходьба вновь ведет к усилению болезненных ощущений. В покое боли стихают.
Боли в паху, вызванные острым воспалением яичка (орхитом) или его придатка (эпидидимитом), также усиливаются при ходьбе.
Боли, локализующиеся возле паха, могут быть признаком таких заболеваний, как уретрит, камни мочевого пузыря, опущение матки, эндометрит (воспаление матки). Внематочная беременность также может вызвать боли возле паха.
Причиной односторонних (справа или слева) болей выше паха может стать паховая грыжа. Правосторонние боли выше паха характерны для аппендицита. Заболевания мочевого пузыря могут сопровождаться болями выше паха по центру нижней части живота.
Боли ниже паха (внизу паха) чаще всего являются мышечными болями. Возможны боли такой локализации при простатите.
При ряде заболеваний боль в паху отдает в ногу. При этом болезненные ощущения могут затрагивать часть ноги (бедро) или всю конечность целиком. Например, боль в паху, отдающая в передне-боковую часть бедра, вплоть до колена, характерна для коксартроза.
Кроме того, боли в ноге и в паху могут возникать при опухолях (доброкачественных и злокачественных), остеохондрозе поясничного отдела позвоночника, паховой грыже, гинекологических и урологических заболеваниях, при травме паховой области.
Такой комплекс симптомов возможен при остеохондрозе (главным образом поясничного отдела позвоночника), а также при простатите, при воспалении тазобедренных суставов и крестцово-подвздошных сочленений.
Иногда такую боль обозначают, как боль в спине и в паху.

При наличии паховой грыжи лечение назначает хирург. Пациенту рекомендуется ношение специального бандажа, ограничение физических нагрузок, и в дальнейшем — проведение плановой операции. Если существует опасность ущемления грыжи, операция проводится в срочном порядке.
При мочекаменной болезни – обследование у терапевта и уролога. В зависимости от расположения и размеров камня, проводится медикаментозное или оперативное лечение.
Лечением остеохондроза позвоночника занимается невролог. Он может направить пациента к мануальному терапевту, остеопату, физиотерапевту или врачу лечебной физкультуры. В тяжелых случаях проводится операция врачом-нейрохирургом.
Увеличение паховых лимфоузлов требует тщательного обследования больного. Разумным будет обращение сначала к участковому терапевту, который назначит первичное обследование (анализы крови и мочи), а затем направит пациента к урологу, онкологу, гинекологу или иммунологу.
источник
Ежедневные нагрузки на протяжении длительного периода могут спровоцировать боль в ноге от бедра до колена, причины которой бывают самыми различными.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» …
Возникновение боли в ноге от бедра до колена не всегда говорит о том, что проблемы и источник болезненных ощущений лежит в той же области. Нога может ныть, или же боль в бедре носит тянущий характер, а может быть, острой, но импульсы ощущений могут исходить из различных точек в силу сложности строения нижних конечностей, поэтому важно понять возможный источник боли, часть списка которых изложена ниже:
- кожа;
- подкожная жировая клетчатка;
- сухожилия и связки;
- комплекс мышц;
- кости или суставы бедра, таза или колена;
- артерии или вены, иные крупные сосуды;
- нервы и нервные окончания, включая крестцовый отдел позвоночника.
Обо всех причинах болей в ноге, в том числе и от бедра до колена расскажет врач-невролог М.М. Шперлинг (г.Новосибирск):
Очевидно, что источников боли может существовать множество, отчего причина происхождения болезненных ощущений в колене или бедре может быть выявлена только специалистом, следовательно, необходимо обратиться к врачу.
- травматические повреждения мягких тканей бедра, которыми могут быть ссадины, ушибы, растяжения связок, мышц или сухожилий, их надрыв, разрыв;
- травмы костей различного характера: переломы или ушибы;
- развитие воспалительных процессов, которые вызваны инфекциями (абсцессами, лимфаденитами и т.п);
- поражения костей бедра воспалительного характера: остеопороз, туберкулез, остеомиелит, асептический некроз головки бедренной кости;
- опухолевые новообразования: саркомы, метастазы, лейкоз;
- внутрисуставные переломы и различные заболевания суставов таза и колена, в часть которых входят всевозможные артрозы и артриты, поражен может быть один сустав – правый или левый, а могут быть оба;
- патологии крупных венозных сосудов и вен в бедре, такие как варикоз, тромбофлебит или флеботромбоз;
- артериальные патологии: атеросклероз уменьшение диаметра аорты и крупных артерий ног, синдром Лериша, эмболии, тромбозы;
- нарушения в работе нервной системы: межпозвонковые грыжи, травмы позвоночника и его опухоли, остеохондрозы, невриты;
- иные причины: переутомление, слабость мышц, застарелые травмы колена или спины и последствия оперативного вмешательства, метеочувствительность, период беременности.
Для грамотной диагностики причин, отчего именно болит нога, необходимо также обратить внимание не только на боль в бедре, но и на различные сопутствующие признаки, которые помогут сузить круг возможных источников болевых ощущений.
Однако следует учитывать, что тот или иной набор проявлений вполне способен относиться как к одному заболеванию, так и к нескольким разным, поэтому стоит отказаться от самолечения и незамедлительно обратиться к врачу.
Если болит нога от бедра до колена, то этому явлению могут сопутствовать определенные симптомы:
- Высокий показатель температуры тела, что зачастую сопутствует различным проблемам и, в принципе, не является специфичным симптомом. При этом температура не характерна для патологий, касающихся нервной системы.
- Состояние усталости в течение длительного периода времени.
- Внешний отек, который зачастую локализован сзади или спереди бедра, на колене или в области таза, способен появляться также слева и справа. Отек сообщает о воспалении, скрытом повреждении в результате травмы, или нарушении нормального функционирования сосудов.
- Образование небольшого уплотнения или опухоли, что может свидетельствовать о весьма неприятных процессах злокачественного характера. Если опухоль появилась сзади, то причина, вероятно, кроется в развитии кисты Бейкера.
- Снижение чувствительности кожи, онемение, появление ощущения «мурашек», особенно часто подвержен внешний край бедра. Наиболее часто ареал онемения располагается спереди и сигнализирует о поражении нервов.
- Если кожа покраснела в тех местах, где чувствуется боль, то это говорит о том, что есть проблемы с сосудами и крупными венами или о том, что развивается воспаление мягких тканей бедра.
Иногда боль не следует считать признаком развития какой-либо патологии, в ряде случаев организм реагирует болезненными ощущениями после физического перенапряжения в результате активного движения в течение дня или на следующий день после занятий спортом. Поэтому если болит нога, стоит прислушаться к ощущениям – они могут пройти самостоятельно в течение следующего дня. В этом случае поводов для беспокойства, скорее всего, нет.
Также многие люди, которые страдают от избыточного веса, а также те, кто ведет малоподвижный образ жизни, часто испытывают дискомфортные ощущения и боли в ногах, а также проблемы в функционировании суставов колена и таза.
Боль в бедре, равно как и в колене может носить различный характер, но данный аспект имеет большое значение при диагностике. Боль острого плана в большинстве случаев говорит о весьма серьезных проблемах в работе организма в целом. Например:
- О наличии нагноительного процесса в районе бедра, таза, колена или прилежащих участков между ними. В качестве сопутствующих симптомов можно зафиксировать отек, высокий уровень температуры. Боль может постепенно нарастать.
- Также острая боль в бедре характерна при получении травматических повреждений, однако, далеко не всегда появляется сразу в момент получения травмы, особенно если она не демонстрирует внешний характер повреждения.
- Острая боль между тазом и коленом часто становится симптомом развития межпозвонковой грыжи, поскольку разрастание и нестабильное положение последней могут вызывать резкие болевые ощущения и отдавать в бедро или в колено.
- Также еще одно заболевание, симптомом которого является стать боль в бедре – это тромбофлебит. При развитии патологии боль, как правило, усиливается при движениях.
Иногда нога может ныть, боль носить тянущий характер. Подобные проявления болевых ощущений встречаются чаще, чем острая боль. Беспокоят болезненные ощущения на протяжении некоторого периода времени, часто сопровождаются онемением, особенно спереди, могут возникать с некоторой периодичностью.
Елена Малышева в своей программе также поделилась информацией о боли в тазобедренных суставах. Подробнее в этом видео:
Причина появления подобной боли не одна:
По существу, если появляется боль в колене или бедре, то это свидетельство некоторых нарушений в функционировании организма, и при отсутствии серьезных заболеваний проблемы можно решить самостоятельно. Особенно это имеет отношение к тем людям, которые ведут сидячий и малоподвижный образ жизни, а также те, кто имеет лишний вес. Иногда нагрузка на конечности бывает неравномерной, поэтому страдает отдельное бедро или сустав колена – левый или правый.
Чтобы нивелировать риск развития ряда заболеваний, сопутствующих подобному образу жизни, следует предпринять ряд профилактических мер.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
В первую очередь необходимо позаботиться об изменении режима питания, приняв для себя здоровую и полезную пищу. Жирная, чрезмерно приправленная, жареная еда должна уйти в прошлое вместе с различными полуфабрикатами и фастфудом. Пища должна легко усваиваться и быть сбалансированной с тем, чтобы в организм поступали необходимые полезные вещества и микроэлементы.
А также найти для себя комфортный вариант физической нагрузки. Необязательно посещать фитнес-зал и заниматься на тренажерах, если душа лежит к танцам или плаванию. Физические нагрузки должны быть регулярными и равномерными. К тому же можно отказаться от лифта, чаще ходить пешком.
Рекомендуется также предпринять героическую попытку отказа от вредных привычек или хотя бы снизить их нагрузку на организм, уменьшив количество потребляемого алкоголя и сигарет.
Уделить необходимое внимание собственному режиму, выделить нужное количество часов на сон (не менее 7-8 в сутки). Позаботиться о том, чтобы не перегружать организм, давать ему достаточное время на расслабление и восстановление.
Регулярно проходит медицинские осмотры и не запускать уже существующие заболевания, которые при таком подходе не смогут спровоцировать появление новых заболеваний и проблем. Если соблюдать подобные рекомендации, то велика вероятность того, что многие заболевания не возникнут, и ничего не нужно будет лечить.
Очевидно, что лечение симптома боли в бедре или в колене само по себе неоправданно. Прежде чем приступать к лечению, необходимо пройти полную диагностику и обследование, после чего врач поставит соответствующий диагноз.
В зависимости от того, какое именно заболевание было диагностировано, будет назначен соответствующий курс лечения от определенного недуга. При этом опять же, очевидно, что процесс лечения межпозвонковой грыжи или патологий сосудов будут существенно отличаться между собой.
Например, при остеохондрозе рекомендуется назначение комплекса ЛФК, плавания, физиотерапии и сопутствующих методик лечения, большая часть которых применяется в неострой фазе течения заболевания, при этом, при острой фазе патологии нужен покой. Примерным образом необходимо лечить и межпозвонковую грыжу, в комплексе с ношением специализированного корсета и приемом обезболивающих средств.
Терапия такого заболевания, как тромбофлебит требует присутствия пациента в стационаре, в некоторых ситуациях понадобится оперативное вмешательство для иссечения обнаруженных тромбов для снижения риска здоровью. Необходим покой конечностям, а также применение восстанавливающей терапии и прием медикаментов. Самолечение при подобных патологиях чревато летальным исходом.
При патологиях суставов, поскольку их существует достаточное количество, лечение будет дифференцированным, в зависимости от точного диагноза. При туннельном синдроме происходит в первую очередь симптоматическая терапия, направленная на то, чтобы уменьшить боль и увеличить двигательную активность. До завершения лечения рекомендовано избегать нагрузок и обеспечить покой поврежденной конечности.
Непосредственно болевые ощущения, если рекомендует врач, вполне возможно купировать с помощью медикаментозной терапии в зависимости от диагноза.
В том случае, если возникновение болей в колене и бедре не связано с воспалением или иными патологиями и появляются в результате усталости или чрезмерной физической нагрузки (в чем необходимо предварительно убедиться, посетив врача), то есть ряд методов, которые позволят избавиться и от боли, и от причин ее возникновения. Методы можно применять, если не требуется дополнительно лечить сопутствующие заболевания, или если врач разрешит их использование вкупе с другими терапевтическими методами.
Можно принять дома теплую, но не горячую ванну, в которую добавить различные лекарственные травы или сборы, помогающие снять напряжение и способствующие расслаблению мышц. Травы, которые рекомендовано использовать в подобных моментах: ромашка, кора дуба, календула, липа, крапива, мята и другие. Сбор нужно залить кипятком в отдельной посуде, дать ему некоторое время настояться примерно 15-20 минут. Затем применить по назначению. Кстати, в качестве альтернативы непосредственно растениям можно использовать эфирные масла.
А также рекомендовано использование компрессов.
Важно: нагревать пораженные участки тела ни в коем случае не рекомендуется. Компресс лучше проводить кубиками льда, завернутыми в чистую ткань или марлю, при этом совершая легкие движения, не фиксируя компресс на одном месте во избежание переохлаждения.
Следует также проводить легкий массаж с использованием кремов или эфирных масел. Движения необходимо делать осторожно и легко, чтобы избежать повреждений. Если кожа выдала аллергическую реакцию или появилось раздражение, то следует незамедлительно прекратить массаж.
А если нет времени или возможности провести подобные действия, то рекомендовано сделать следующее: лечь на горизонтальную поверхность и перевести ноги на верхний уровень таким образом, чтобы они оказались выше уровня сердца. Самый лёгкий способ осуществить подобный физический экзерсис – лечь на кровать лицом вверх и опереть ноги на стену. Каждая нога в таком положении быстро восстановит нормальный кровоток и нивелирует ощущение тяжести в ногах.
Возможно воспользоваться и народными средствами. Например, приготовить смесь из 1 ч.л. обычного непарфюмированного крема с эфирными маслами мяты, чайного дерева и лаванды, можно также добавить выжимку из зверобоя или тыквенных семечек. Полученную смесь аккуратными движениями втереть в проблемную зону до полного впитывания.
Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют метод быстрого и безоперационного лечения, рекомендованный ведущими ревматологами России, решившими выступить против фармацевтического беспредела и представивших лекарство, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ! Мы ознакомились с данной методикой и решили предложить её вашему вниманию.Читать подробнее…
Как поставить себе самостоятельно укол в бедро, смотрите в этом видео:
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует!
Проблемы с нижними конечностями возникают у многих людей. Врачи ежедневно сталкиваются с пациентами, у которых болят ноги – различного возраста и профессии, активными или ведущими малоподвижный образ жизни. Подобное явление широко распространяется среди всех слоев населения, не щадя никого. И каждый, кто стал его жертвой, хочет знать, какие причины боли в ногах и что делать для устранения неприятных симптомов. Самому в этом разобраться нет возможности, поэтому единственно верное решение – посетить врача.
Основное в диагностике – определить, из-за чего возникают те или иные симптомы. Когда тянет ногу, на то должна быть определенная причина. Боль в нижних конечностях не возникает просто так – она является сигналом о каких-то отклонениях (морфологических или функциональных). И прежде чем думать о терапии, следует выявить источник патологической импульсации.
Те, у кого болят ноги от бедра до стопы – в любом из отделов конечности – должны понимать, что существует множество факторов, способных вызывать подобное. Происхождение симптомов варьируется от механического повреждения до воспалительных и дегенеративно-дистрофических процессов. Изменениям подвержены любые ткани: сухожилия и связки, кости и суставы, мышцы и кожа, сосуды и нервы. А локальные процессы зачастую протекают на фоне обменно-метаболических, иммунных или эндокринных расстройств. В организме все имеет определенную взаимосвязь, и даже незначительные местные проявления могут иметь под собой системное основание.
Многие, наверное, ощущали, как тянет мышцы ног после физической нагрузки. Это следствие накопления в них лактата (молочной кислоты) из-за интенсивной работы и недостатка кислорода. Но помимо обычной усталости, для боли в ногах причины есть и посерьезнее. Ими могут стать такие состояния:
- Травматические повреждения (ушиб, растяжение или разрыв связок и мышц, вывих, перелом).
- Артриты (инфекционный, ревматический, подагрический, ревматоидный).
- Воспаление мягких тканей и костей (миозит, тендинит, рожа, остеомиелит).
- Деформирующий остеоартроз.
- Сосудистые расстройства (атеросклероз и эндартериит, тромбофлебит и варикоз).
- Вертеброгенная патология (остеохондроз, грыжи, спондилоартрит, спондилолистез).
- Полинейропатии.
Как видим, нижние конечности могут болеть из-за различной патологии, некоторая даже локализуется за пределами рассматриваемой анатомической области. Но помимо вертеброгенных процессов, это подтверждают и нарушения во внутренних органах. Тянущая боль от паха до колена – не такой уж и редкий симптом, наблюдающийся при почечной колике, аднексите или простатите. Это связано с рефлекторной передачей стимула по чувствительным проводникам (зоны Захарьина-Геда). А ломота в суставах часто встречается при общих заболеваниях с интоксикацией (инфекции, гемобластозы, опухоли).
Если тянет ногу или ломит суставы нижних конечностей, то не стоит ждать, надеясь на самопроизвольное прекращение боли. Появившись однажды, она может сохраниться на длительное время. А не устранив непосредственный источник симптомов, говорить о выздоровлении не приходится. Поэтому первое, что обязаны сделать пациенты – это обратиться к врачу для проведения своевременной и качественной дифференциальной диагностики.
Ответ на вопрос о том, почему болят ноги, находится в компетенции врача. Только специалист разберется в многообразии вероятных факторов и состояний.
Боли в левой или правой ноге – это частая жалоба на приеме врача. Но в процессе первичной диагностики важно ее детализировать. И даже субъективная характеристика симптома, полученная от пациента, порой имеет важное значение для врача. А установить длительность, интенсивность и периодичность болевых ощущений, как отражение клинического течения патологии, другими методами, кроме анамнеза, и вовсе невозможно. Поэтому врач оценивает боль в ноге по совокупности признаков:
- Острая или тупая.
- Ноющая, тянущая, стреляющая, ломящая, сверлящая и др.
- Периодическая или постоянная.
- Слабая, умеренная или выраженная.
- Одно- или двусторонняя.
- Локализуется во всей конечности или охватывает отдельные зоны: от колена до бедра, голень, ступню, суставы.
- Возникает при нагрузке (во время ходьбы, стояния) или появляется в покое.
- Исчезает самостоятельно или после некоторых действий (отдых, изменение положения, прием медикаментов).
Следует понимать, что клиническая картина не может состоять из единственного симптома – будут и другие признаки, помогающие врачу установить верный диагноз. У каждого заболевания они свои, и подчас довольно характерные.
Повреждение тканей, как результат воздействия сильного механического фактора – основа различных травм. Это происходит не только в спорте, при дорожно-транспортных происшествиях или на промышленности, но и в быту. Возможно травмирование как правой, так и левой ноги, но в некоторых случаях чаще повреждается именно ведущая конечность. Как правило, умеренные или сильные боли появляются сразу после механического воздействия. Они сочетаются с другими признаками:
- Ссадинами и кровоподтеками.
- Отечностью и гематомой.
- Ограничением движений.
- Болезненностью при ощупывании.
При незначительных травмах, например, растяжении связок или мышц, будет лишь небольшая локальная припухлость и нерезкая болезненность. Функция пораженного отдела практически не нарушена. А вот серьезные повреждения, например, переломы, сопровождаются укорочением и осевой деформацией ноги, невозможностью наступить на нее. При открытых ранах возможно внешнее кровотечение.
Ноющая боль в ногах может говорить о суставном воспалении. В зависимости от множественности поражения, бывают моно-, олиго и полиартриты. Последние охватывают различные суставы рук и ног, нередко приобретая системный характер. Одни пациенты жалуются на колено или голеностоп, других беспокоит тазобедренная зона. Ломота в суставах, чаще крупных, наблюдается при ревматическом артрите, к характерным признакам которого также относят:
- Кардит.
- Малую хорею.
- Ревматические узелки.
- Кольцевидную эритему.
Если же беспокоят боли в руках, то самое время подумать о ревматоидном процессе. Он имеет симметричный характер, одинаково поражая суставы правой и левой кисти. При этом наблюдаются специфические деформации в виде лебединой шеи, бутоньерки или плавников моржа. Пациентов беспокоит утренняя скованность и ограничение движений в пальцах руки.
Подагра – еще одна патология, при которой могут ныть суставы. Острый воспалительный процесс сопровождается поражением первого плюснефалангового сочленения, что имеет все признаки артрита:
- Отечность.
- Покраснение.
- Повышение местной температуры.
- Ограничение движений.
- Болезненность при пальпации.
А хроническое воспаление имеет меньшую выраженность, но поражает многие суставы, а не только стопные. Кристаллы мочевой кислоты откладываются под кожей (тофусы) или в почках (уратная нефропатия или мочекаменная болезнь).
Артриты – распространенная патология, при которой ломит суставы ног. Но воспалительный процесс имеет различное происхождение.
Воспаляться могут не только суставы, но и другие ткани: мышцы, сухожилия, кости. Поэтому те, у кого ноет нога, должны убедиться в отсутствии миозитов, тендинитов и даже остеомиелита. Последний, конечно же, обладает наибольшим риском для здоровья. Сначала может появиться неопределенная ломота в костях и суставах, затем повышается температура тела и возникает сильная боль в определенном участке левой или правой ноги. Движения ограничены, трудно даже наступать на пораженную конечность. Со временем образуется свищ, через который выступает дурно пахнущее гнойное содержимое.
Отдельно следует рассмотреть рожу. Это инфекционное воспаление кожи, вызванное стрептококковой флорой. Чаще поражаются голени и стопы, а ногу от бедра рожа практически никогда не трогает. Заболевание начинается остро, в первые сутки достаточно выражены симптомы интоксикации. Повышается температура, возникают общая слабость и головные боли, ломит ноги и все тело. Затем появляются более характерные признаки:
- Чувство жжении и распирающие боли.
- Покраснение и отечность с четкими краями.
- Кожа напряжена и горячая на ощупь.
- Увеличены регионарные лимфоузлы.
При буллезной форме появляются пузыри, на месте которых могут формироваться эрозии и трофические язвы. Если поражаются лимфатические сосуды, то вероятно развитие такого осложнения, как слоновость.
Для пациентов с артрозом ломота в ногах и боли в суставах – обычное явление. Они возникают не только при нагрузке, но даже в покое и на фоне изменения погодных факторов (атмосферного давления). Чаще всего дегенеративные изменения затрагивают колено. Сначала появляется хруст в суставе, затем он деформируется и отекает, движения ограничиваются из-за боли, костных разрастаний и изменений в мягких тканях. При тазобедренном артрозе иногда тянет ногу от ягодицы и до колена, что говорит о вовлеченности в процесс пролегающих рядом нервов. Заболевание часто приводит к утрате функциональных возможностей пациентов и становится поводом для предоставления им группы инвалидности.
Сосудистая система нижних конечностей часто подвергается патологическим изменениям. Атеросклероз, воспаление и тромбоз – основные механизмы поражения вен и артерий. Но любой из этих процессов в итоге вызовет болевые ощущения. При артериальном поражении (облитерирующем атеросклерозе и эндартериите) сначала поражаются нижние отделы – стопа и голень, где появляются такие симптомы:
- Зябкость, онемение.
- Побледнение кожи.
- Перемежающаяся хромота.
- Уменьшение пульсации.
- Снижение кожной температуры.
- Выпадение волос.
- Трофические изменения ногтей.
Патология венозной системы имеет немного иные проявления. Варикозная болезнь характеризуется тяжестью в ногах, отечностью голеней и стоп, синюшностью кожи, появлением расширенный и извитых вен с узловыми образованиями. Если же произошел тромбоз глубоких сосудов, то могут возникать боли в ноге от бедра до колена – соответственно расположению кровяного сгустка. Эта ситуация опасна своими осложнениями: инфарктом, инсультом, тромбоэмболией легочной артерии. Поэтому очень важно вовремя лечить сосудистую патологию.
Тянущие боли в ногах при сосудистой патологии свидетельствуют об атеросклеротическом, воспалительном или тромботическом поражении.
Если поражен поясничный отдел позвоночника, то страдают и нижние конечности, ведь грыжевые выпячивания, костные разрастания и различные смещения давят на седалищный нерв. Это приводит к формированию люмбоишиалгии, когда возникает тянущая боль в ногах по задней поверхности – от ягодицы до колена и вдоль голени к стопе. Она сочетается с другими признаками вертеброгенной патологии:
- Онемением, покалыванием, ползанием «мурашек».
- Снижением чувствительности.
- Мышечной слабостью в ногах.
- Изменением сухожильных рефлексов.
В пояснично-крестцовой зоне отмечается напряжение мышц, точки выхода нервов болезненны. Зачастую сглаживается физиологический лордоз, а движения существенно ограничиваются. Пациентам сложно встать с постели, наклониться, долго сидеть или стоять.
Блуждающая боль в ноге может быть признаком неврологических проблем. В основном речь идет о множественном повреждении периферических нервов. Следовательно, симптомы начинаются с дистальных отделов обоих конечностей, т. е. голени и стопы, постепенно поднимаясь вверх. В правой и левой ноге возникают жгучие, режущие или тянущие боли, которые наращивают свою интенсивность и становятся упорными. Они локализуются не сзади вдоль бедра и голени, как при вертеброгенной патологии, а ниже колена и в виде чулков. А неврологические проявления сходны с люмбоишиалгией. Такие полинейропатии часто возникают при сахарном диабете, печеночной или почечной недостаточности.
Понять, отчего болят ноги у конкретного пациента, бывает непросто. Но врачу в этом помогают дополнительные методы. Учитывая предварительные данные, полученные путем клинического обследования, рассматривается необходимость лабораторной и инструментальной диагностики, которая может включать следующие процедуры:
- Рентгенографию.
- Томографию (магнитно-резонансную и компьютерную).
- УЗИ с допплерографией.
- Нейромографию.
- Ангиографию.
- Общие анализы крови и мочи.
- Биохимию крови (острофазовые показатели, ревмопробы, антитела к инфекциям, коагулограмма, почечные и печеночные пробы, электролиты, глюкоза и др.).
- Пункцию сустава.
- Анализ синовиальной жидкости.
Помощь в формировании окончательного диагноза оказывают и смежные специалисты: травматолог, невролог или вертебролог, ревматолог, сосудистый хирург. А по результатам полноценного обследования формируется лечебная программа.
Дифференциальная диагностика болевого синдрома в ногах имеет исключительно важное значение для оказания медицинской помощи пациентам.
Установив, почему болит нога от бедра до колена, в области голени или стопы, следует сразу же приступать к терапевтической коррекции нарушений. А эффективность лечения напрямую зависит от правильно подобранных методов, ведь наилучшие результаты показывает комплексное воздействие на патологию, направленное на ее причину, механизм развития и симптомы.
Основой традиционной терапии считается прием медикаментов. Лекарственные средства предоставляют широкие возможности врачам и хорошо помогают пациентам, у которых тянет левую ногу или болят обе конечности. Вид препарата, его дозировку и продолжительность приема устанавливает специалист с учетом диагноза. Он может назначить следующие медикаменты:
- нестероидные противовоспалительные (Ксефокам, Ортофен, Артрозан).
- Миорелаксанты (Мидокалм, Толперил).
- Витамины (Нейрорубин, Мильгамма).
- Хондропротекторы (Дона, Терафлекс).
- Антиагреганты (Кардиомагнил, Лопигрель).
- Антикоагулянты (Фраксипарин).
- Венотоники (Детралекс).
- Сосудистые (Актовегин, Латрен).
- Метаболические (Мексидол, Цитофлавин).
Если у пациента выявлены признаки инфекции, то обязательно принимаются соответствующие антибиотики, а когда суставные боли возникают на фоне метаболических и эндокринных расстройств, то и другие препараты (антиподагрические, цитостатики, гормоны). Определенное значение имеют местные формы лекарств – мази, гели, крема. Они не всасываются в кровоток, а оказывают локальное действие, накапливаясь в патологическом очаге.
Уменьшить хронические боли или вовсе их купировать помогают физиопроцедуры. А при острых состояниях, особенно гнойных процессах, они противопоказаны. Благодаря физическому воздействию, в тканях улучшается кровоток, активнее идут биохимические процессы, что способствует заживлению и устранению воспаления. Если болит правая нога после травмы, из-за артрита или артроза, при полинейропатиях и варикозе, то врач может назначить такие процедуры:
- Фоно- и электрофорез.
- Магнитотерапию.
- Лазерное лечение.
- УВЧ-терапию.
- Дарсонвализацию.
- Парафино- и озокеритотерапию.
- Пневмокомпрессию.
- Водолечение.
Каждый метод заслуживает отдельного внимания, поскольку обладает специфическим влиянием на пораженные ткани. Но какие из процедур подойдут конкретному пациенту, скажет физиотерапевт.
Пациентам с заболеваниями скелетной системы показана лечебная гимнастика. Активные движения способствуют уменьшению болевого синдрома и восстановлению функции элементов опорно-двигательного аппарата. Чтобы выздоровление шло как можно быстрее, врач подберет индивидуальный комплекс упражнений для каждого пациента. Их нужно выполнять регулярно и следовать всем рекомендациям специалиста.
Массаж показан практически при любой патологии с болями в ногах. Но при артериальных и венозных тромбозах конечность вообще не следует трогать, поскольку лишние движения могут спровоцировать отрыв кровяного сгустка и дальнейшую эмболию. В остальных же случаях выполняют классический, точечный, лимфодренажный и аппаратный массаж. Этот метод позволяет расслабить мышцы, улучшить ток крови и ускорить заживление тканей.
В некоторых случаях консервативная терапия неэффективна, поэтому прибегают к оперативной коррекции. Как правило, это необходимо при гнойных процессах (остеомиелите), выраженном артрозе, тяжелых вертеброгенных заболеваниях, сосудистых тромбозах и варикозе. Но чтобы не запускать болезнь, нужно вовремя обращаться к врачу – как только появились первые симптомы. Тогда консервативное лечение будет намного эффективнее.
Симптомы боли в правой ноге
Признаки и симптомы боли в правой ноге чаще всего неспецифичны, то есть не могут указывать на конкретную причину заболевания. Болевой сигнал может быть связан как с сосудистыми патологиями, заболеваниями костной системы, так и с нарушением обмена веществ или воспалением мышц, сухожилий. Однако, боль в правой ноге может служить первым тревожным свидетельством начинающегося сахарного диабета, тромбоза или патологического разрушения тазобедренного сустава. Поэтому при первых проявлениях дискомфорта в ноге, следует обратиться к врачу для обследования.
Дифференциальные симптомы боли в правой ноге
- Варикоз:
- Усталость после ходьбы, даже непродолжительной.
- Периодические судороги в икрах ноги, чаще в ночное время.
- Колющая боль в одной или обеих ногах в положении стоя.
- Тупые, тянущие боли, стихающие при горизонтальном положении тела.
- Ощущение распирания в икроножных мышцах ноги.
- Зуд кожных покровов ноги.
- Ощущение пульсации в ноге.
- Облитерирующий атеросклероз:
- Нарастающий болевой симптом в мышцах ноги.
- Боль, спазм в икре при ходьбе.
- Ощущение холода в стопе.
- Боль в ноге, которая стихает в движении.
- Ощущение покалывания, «мурашек» в стопе.
- Отечность стопы при вертикальном положении тела.
- Сухость, шелушение кожи ноги.
- Периодические судороги.
- Коксартроз тазобедренного сустава:
- Иррадиирующая боль в ногу (из паха вниз до колена).
- Боль при попытке встать со стула, с кровати.
- Боль, стихающая в покое, в горизонтальном положении.
- Перемежающаяся хромота, прихрамывание на правую или левую ногу.
- Нога постепенно худеет, мышцы атрофируются.
- Постепенное ограничение движений ногой.
- Трудности с отведением ноги в сторону.
- Невропатические боли:
- Тянущие, приступообразные боли.
- Жжение, покалывание по всей ноге.
- Онемение ноги (икра, стопа).
- Сильная стреляющая боль, иррадиирующая в заднюю часть ноги боль (при люмбаго).
- Артроз:
- Острая, колющая боль, усиливающаяся при ходьбе, в движении.
- Боль в положении стоя при длительном сохранении позы.
- Отечность сустава.
- Зависимость боли от метеоусловий.
- Сахарный диабет, нейропатия:
- Судороги в икроножных мышцах ночью.
- Отечность ног.
- Зуд, порой нестерпимый.
- Покалывание в стопах.
- Слабость, усталость ног.
- Миалгия, миозит:
- Боль интенсивная, начинающаяся от бедер и перемежающаяся вниз.
- Боль, зависимая от метеоусловий.
- Появление узелков в мышцах, которые можно пропальпировать.
- Резкие боли в икроножных мышцах, судорожный синдром.
- Подагра:
- Боль пульсирующего характера в большом пальце ноги.
- Отечность и покраснение сустава.
- Боль, которую пациенты характеризуют как «грызущую», симптом обостряется ночью.
Симптомы боли в правой ноге могут стихать и перемещаться в левую конечность, также болевые ощущения могут быть и двусторонними, особенно, при развитии заболевания.
Боль в правой ноге может иметь различный характер, соответственно, с помощью сопоставления специфики боли и общим описаниям заболеваний, можно попытаться самостоятельно определить первопричину болевого признака.
Если боль отдает в правую ногу
Когда боль ощущается как отражающаяся, иррадиирующая, скорее всего – это люмбоишиалгия с ущемлением малоберцового нерва или с дискогенным поражением верхних корешков поясничного отдела. Особенно характерен для люмбаго признак прострела, который распространяется по задней поверхности ноги. Как правило, боль отдает в правую ногу, если произошло правостороннее смещение позвонка и ущемление нерва крестцового отдела позвоночника. Ощущения настолько сильные, что человек в буквальном смысле слова не может разогнуть спину, тем более ходить.
Если боль отдает в правую ногу, следовательно, в позвоночнике развивается проблема – межпозвоночная грыжа, которую необходимо лечить комплексно, а не только с помощью мануальной терапии. Следует помнить, что существует прямая причинно-следственная связь: остеохондроз – межпозвоночная грыжа – люмбоишиалгия – болевой синдром.
Тянущая боль в правой ноге
Чаще всего тянущие боли, не выраженные интенсивно, терпимые, но постоянные, характерны для остеохондроза поясничного отдела позвоночника. Ущемление седалищного нерва – это уже обострение процесса, при котором боль усиливается и становится невыносимой. Если поясница «ноет», как правило, с одной стороны, нужно срочно предпринимать меры по предупреждению смещения позвонка до того, как образуется грыжа. Эффективность лечения напрямую зависит от своевременного обращения к врачу. Кроме того, тянущая боль в правой ноге может быть начальным признаком одностороннего варикозного расширения глубоких вен, реже симптомом гинекологических или урологических проблем. В любом случае, тянущий характер боли говорит о том, что болезнь находится в начальной стадии развития, и пока она не обострилась, у человека есть время для предотвращения серьезных осложнений.
Ноющая боль в правой ноге
Может сигнализировать о нехватке микроэлементов ли витаминов в организме. Такое состояние вполне объяснимо для беременных женщин при недостатке магния. Стоит начать приме витаминно-минеральных комплексов, как ноющая боль в правой или левой ноге уходит. Также подобные боли могут возникать у тех, кто чрезмерно увлекается диетами, обедняющими ресурсы и запасы организма. Однако ноющая боль в правой ноге, как и все односторонние боли – это довольно серьезный признак начинающихся проблем, среди которых могут быть следующие заболевания или состояния:
- Развивающееся дегенеративное поражение позвоночного столба с иррадиирующими болями в одну или обе конечности.
- Дефицит магния или кальция.
- Начальная стадия облитерирующего эндартериита.
- Начальная стадия варикозного расширения глубоких вен.
- Первые симптомы сахарного диабета.
- Проявления почечных патологий.
- Расширение вен малого таза.
- Геморрой.
Сильная боль в правой ноге
Может свидетельствовать о развившемся тромбофлебите бедренной вены. При таком заболевании человек чувствует острую, сильную боль, нога заметно отекает, становится синюшного оттенка. Наиболее явно ощущается тромбофлебит магистральной, подвздошно-бедренной вены когда болевой симптом появляется с одной стороны живота и распространяется вниз в пах, затем чаще всего в ногу. Если тромб закупоривает вену полностью, нога заметно опухает, развивается лимфостаз, повышается температура тела (до 39 градусов), начинается общая интоксикация организма. Также сильная боль в правой ноге может быть спровоцирована миозитом, особенно инфекционной этиологии. Мышечная ткань пронизана нервными окончаниями, чувствительными к малейшему воспалению. Боль при миозите очень интенсивная, не стихающая при перемене позы, положения тела. Среди причин, вызывающих сильную, острую боль в ноге или ногах, можно назвать и подагру. Чаще всего это заболевание поражает обе ступни, но начало болезни может проявиться и в суставе большого пальца одной конечности, например, правой. Кроме того, сильная боль в правой ноге – это типичный признак пояснично-крестцового корешкового синдрома. Эта боль настолько резкая, острая, что ее не случайно характеризуют как «прострел».
Поясничная и тазовая область является связующим звеном между верхней и нижней частью тела. Здесь находится тазобедренный отдел, мочевой пузырь, лимфатические узлы, огромное количество кровеносных сосудов, а также паховая связка и мышечные группы, посредством которых происходит сгибание торса. В одном из указанных мест могут возникнуть соответствующие патологии, раскрывающие причину, почему болит нога в паху.
Данный болевой синдром может стать настоящим препятствием для выполнения рабочих обязанностей и домашних дел.
В связи с этим, следует более пристально отнестись к этому симптому, чтобы быстро предотвратить возможное развитие какой-либо тяжелой болезни, а также сэкономить финансы на дорогостоящем лечении.
Описание недуга
Патология представляет собой выпячивание части внутренних органов в паховый канал. У женского пола выхождение происходит в подкожном пространстве у больших половых губ, а у мужчин – через мошонку.
Локализация и характер болей в паху Местом локализации боли является та часть паха, где образуется грыжа. Болевое ощущение характеризуется пульсирующим нарастающим эффектом.
Чем выше напряжение в данной области создается, тем пульсация ощущается сильнее.
Другие симптомы паховой грыжи
- При напряжениях возможно визуальное увеличение грыжи.
- Грыжи практически исчезает, если принять горизонтальное положение.
- При ходьбе или беге чувствуется отдача в области грыжи.
Какой врач поможет
При указанных признаках следует посетить поликлинику, записавшись на прием к хирургу.
Диагностирование паховой грыжи Для установления наличия паховой грыжи, в обязательном порядке, хирург проводит визуальный осмотр с ощупыванием беспокоящего места пациента. Для более глубокого анализа состояния больного, проводятся следующие исследования:
- УЗИ.
- Магнитно-резонансная томография.
- Герниография.
- Ирригоскопия.
- Цистография.
Лечение
В случае точного диагностирования паховой грыжи, больного немедленно определяют в стационар. Избавиться от данного недуга можно только хирургическим путём. В дальнейшем, пациенту следует носить специальный бандаж, исключающий повторный рецидив.
Бандаж также необходим для больных, у которых грыжа только начинает образовываться, а также людям преклонного возраста, в случае невозможности проведения операции.
Описание проблемы
Наиболее часто встречающая патология, при которой болит нога в паху — остеохондроз пояснично-крестцового отдела. Проявляется патология в неуклонном видоизменении позвоночных дисков, если вовремя не принять терапевтические мероприятия.
Как болит нога при пояснично-крестцовом остеохондрозе При запущенной патологии, боли в спине настолько сильные, что могут распространяться на ногу. Боль может ощущаться с внешней стороны бедра.
Характер боли — неприятное тянущее состояние, отдающееся в глубину квадрицепса.
Дополнительные признаки пояснично-крестцового остеохондроза
- При резких движениях, боль «простреливает», как током.
- В утренние часы человеку трудно подняться с кровати.
- Со временем, если не принять мер, теряется гибкость в спине.
- Для облегчения болевого синдрома при ходьбе, больному проще хромать, чем идти правильно.
Какой врач поможет
Для правильной диагностики и назначения последующего лечения, следует посетить кабинет невропатолога.
Диагностика Для постановки диагноза может быть использован один из вариантов диагностических исследований:
- Магнитно-резонансная томография.
- УЗИ.
- Компьютерная томография.
Курс лечения
Следует поменять образ жизни. В частности, перестать ходить на высоких каблуках, чтобы разгрузить спину. Для постоянно правильной осанки необходимо задействовать специальный корсет. Для грузных пациентов крайне важно сбросить лишний вес, чтобы уменьшить нагрузку на позвонки.
В случае продолжительных каждодневных болях используются уколы «Диклофенак». Препарат борется с воспалительными процессами в межпозвоночных тканях, снимая болевой синдром.
Параллельно следует укреплять поясничные и прямые мышцы спины, выполняя специальные гимнастические комплексы. Занимаясь физкультурой, запрещается приседать со штангой и выполнять становую тягу. Выбирая между бегом и спортивной ходьбой, лучше предпочесть второй вариант, который меньше дает нагрузку на больные позвонки.
Описание проблемы
Боль в паху может быть порождена заболеваниями половой системы: у мужчин — воспаление семенных пузырьков, орхит, простатит; у женщин – эндометриоз, эндометрит, андексит.
Указанные патологии вызывают дополнительные болезненные ощущения в паху.
Локализация и характер болей С развитием перечисленных патологий малого таза, боль дает о себе знать тянущим болезненным эффектом. Со временем, синдром затихает, но возобновляется вновь при усилении воспалительных процессов. В некоторых случаях, боль в паху может быть режущей, при которой человек останавливается при ходьбе, чтобы успокоить остроту болевого ощущения.
Какой специалист сможет помочь В зависимости от патологии, больному смогут помочь следующие специалисты:
Диагностирование
На приеме специалист проводит осмотр пациента, производит забор анализов из половых органов (влагалище, половой член) с целью установления возможных возбудителей болезни.
Дополнительный вариант выявить указанные патологии, является прохождение ультразвукового исследования.
Лечение Исходя из патологии, курс лечения подразумевает применение соответствующих антибиотиков, угнетающих инфекцию, снимающих воспалительные процессы.
Описание недуга
Злокачественные опухоли могут стать причиной, почему болит между ног. У мужчин возможно поражение яичек, прямой кишки. У женщин – шейка матки, яичники, фаллопиевы трубы, мочевой пузырь.
Характер и локализация болей Вне зависимости от патологии, пораженные органы, имея опухоль, провоцируют боль в паху. С прогрессированием опухоли (разрастание в размерах), болезненный синдром в паху начинает усиливаться. При этом болеть промежность начинает постоянно, вызывая давящий эффект.
На последней стадии заболевания, когда уже имеются метастазы, больной ощущает периодические резкие спазмы, которые невозможно вытерпеть без введения обезболивающих наркотической группы препаратов.
К какому врачу пойти Для квалифицированного обследования, и установления точной патологии, следует обращаться к хирургу-онкологу.
Методы диагностирования Современная медицинская техника предлагает следующие виды обследования на обнаружение злокачественных опухолей малого таза:
- Магнитно-резонансная томография.
- Ультразвуковое исследование.
- Компьютерная томография.
Возможные способы лечения
В медицинской практике нет случаев, когда больного удавалось спасти от гибели при последней стадии злокачественной опухоли. Однако, если выявить недуг на ранних стадиях, то лечение может быть весьма эффективным.
Методы лечения могут быть следующего характера:
- Хирургическое вмешательство путем проведения операции по удалению опухоли.
- Химиотерапия.
- Лучевая терапия.
Современным аналогом лечения выступает генная терапия.
Описание проблемы
В области таза находится огромное количество мышц, связок и костей, которые могут вызвать боль в паху за счет их травмирования. Травмы могут носить различный характер: ушибы, переломы, растяжения.
Локализация и характер болей В зависимости от характера травмы, болевые ощущения в паху могут быть с различным эффектом. Если это растяжения, то боль может иметь пронзительный характер, если пострадавший сделал неловкое движение. При переломах и ушибах боль дает о себе знать ноющим эффектом. Месторасположение боли всегда индивидуально, исходя из травмированного участка.
К примеру, при переломе шейки бедра, боль распространяется не только в паховую часть тела, но и отдает в ногу.
Какой специалист сможет помочь Получив перелом, растяжение, или ушиб, следует обращаться к узкоспециализированному специалисту. Таким врачом является хирург-травматолог.
Лечение травм В первые минуты после ушиба, желательно приложить лед либо что-то холодное. При переломах следует правильно расположить пострадавшего, в зависимости от сломанной кости, а затем наложить гипсовую повязку.
Чтобы убрать болевой синдром, целесообразно принять одну-две таблетки обезболивающего средства («Кетанов», «Диклофенак»).
Пострадавшему прописывается постельный режим, чтобы исключить двигательную активность.
Полное выздоровление возможно только после курса реабилитации.
Для этого заболевшему могут быть назначены следующие процедуры:
- Массаж.
- Плавание.
- Комплекс гимнастических упражнений.
- Посещение физиокабинета.
Описание недуга
Регулярные занятия физкультурой, а также спорт высоких достижений таит за собой риск получения травмы. Чем тяжелее и интенсивнее нагрузки дает на себя спортсмен, тем выше возможность получения травмы, в том числе и паху. Данный тип травмы особенно распространен среди штангистов и пауэрлифтеров, работающих на тренировках с запредельными весами штанг.
Кроме того, данный вид травм характерен для людей, у которых работа связана с подъемом и переносом тяжестей, в частности, грузчики.
Подобные травмы получают, в основном, неподготовленные физически люди.
Характер и локализация боли
В основном, к подобному виду травм относятся растяжения и надрыв связок. При этом болевые ощущения не остаются только лишь в паху, но и могут отдавать в ногу. Боль в ноге носит периодический характер, и появляется только при резком движении пострадавшего.
К какому врачу записаться на прием Справиться с подобными травмами поможет обращение к хирургу-травматологу. Специалист назначит оптимальный медикаментозный курс, назначив необходимые обезболивающие средства.
Диагностирование
- Проводится внешний осмотр травмированной части тела.
- Ультразвуковое исследование.
- Магнитно-резонансная томография.
Лечение
Получив травму, больному прописывается постельный режим, чтобы оградить от активной деятельности. Наилучшими медпрепаратами, обеспечивающими скорейшее восстановление опорно-двигательного аппарата, являются специализированные мази («Фастум Гель», «Кетанол», «Капсикам»).
При необходимости, если травма имеет тяжелые последствия, пациенту назначается курс физиолечения.
Описание проблемы
Данный вопрос больше касается женского пола, период беременности. Ближе к родам, мышцы в тазовой и поясничной области могут не справиться с тяжестью растущего плода. Это приводит к болевым ощущениям.
Локализация и характер болей При ходьбе, тяжелый плод (7-9 месяц беременности) дает о себе знать ноющей болью в паховой зоне.
В некоторых случаях, когда мышцы паха и живота не имеют физической кондиции, проблема выливается отдающей болью не только в пах, но и ноги.
Какой врач поможет Подобные случаи должны отслеживать врачи женской консультации.
Диагностирование Для рационального лечения врач назначает специальное обследование посредством ультразвука. Как альтернатива ультразвуковому исследованию, назначается магнитно-резонансная томография.
Лечение Беременной с данной патологией следует исключить каждодневную активность, исключив осложнения в предбеременный период. Необходимо носить специальный корсет, разгружающий паховые мышцы. Это поможет за короткий срок убрать болевой синдром. В крайних случаях, когда боль отдает в пах, можно принять обезболивающее средство.
Прием данных медикаментов не должен носить систематический характер, чтобы исключить негативное влияние на развитие плода.
Не стоит уповать на собственные знания и «опыт» друзей, далеких от медицины если произошел перелом или разрыв связок. Кроме того, нельзя медлить при подозрении на образование злокачественной опухоли. В этом случае, промедление имеет решающее значение, которое может повлиять на срок жизни больного.
В период беременности женщинам важно чутко относиться к своему физическому состоянию.
Обнаружив постоянные ноющие боли в паховой части тела, следует немедленно отправляться к врачу.
Если наступила резкая боль в промежности, необходимо придерживаться следующих пунктов:
- Принять удобное горизонтальное положение, чтобы расслабить мышцы и связки в паху.
- При ушибе необходимо приложить холодный предмет (можно достать холодный лед из морозильника).
- Если боль имеет продолжительный характер, то следует выпить пару обезболивающих таблеток.
Обязательно посмотрите следующее видео
Такой синдром, как болит нога в области паха, должен насторожить человека, так как это может быть признаком стремительно развивающейся патологии.
Вовремя обратившись за помощью в поликлинику, можно избежать серьезных проблем со здоровьем в будущем.
Как забыть о болях в суставах и позвоночнике?
- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются… >>
Мнение врачей по этому вопросу читайте
Маме 79 лет. Рост 164, вес 84. Гистерэктомия (2001), герниотомия (2009). С 2001 года диагнозы: АГ, ИБС, кардиосклероз, ЦВБ при церебросклерозе и остеохондрозе. До 2014 препараты года не принимала, от головной боли избавлялась цитрамоном.
Жалобы на сильное головокружение, если запрокидывает голову назад, пытается смотреть вверх, лежит на левом боку, «не поступает кровь в мозг с левой стороны».
В апреле 2014 года упала со стола (клеила обои) после того, как запрокинула голову назад. Ударилась головой, поясницей, перелом руки. Сотрясения не было. Через 2-3 месяца начались «толчки», небольшая шаткость при ходьбе. Затем появился небольшой тремор правой руки.
— невролог в Институте Геронтологии 10/11/14: дисциркуляторная а/с и гипертоническая энцефалопатия 2 ст. с преимущественно в сосудах ВББ, эссенциальный тремором рук и головы. Милдронат 1 мес, актовегин- 2 мес, неовитал- 1 мес, эпадол- 1 мес, церебровитал- 1 мес.
13/12/14 ночью хотела встать в туалет, почувствовала резко болезненный удар в районе поясницы, «будто вверх по позвоночнику пустили четыре стрелы» и потеряла сознание, упала назад на кровать и спала (?) до утра. Предположительно, некоторое время лежала на левом боку. Утром встать не смогла, трудно было открыть глаза, сильная тошнота, вызвали скорую, предположили гипертонический криз, сделали инъекции, улучшения не было. Два дня лежала,
15/12/14 госпитализация в Черниговскую горбольницу, неврология, диагноз по выписке 29/12/14:
ЦВХ, ХПМК 2ст у ВББ в стадії загострення (13/12/14) з помірним вестибулоатаксичним синдромом. А/с артерій головного мозку (І67.8.7), гіперт. хвороба 2ст, 3ст., ризик 4. Поперековий остеохондроз з переважним ураженням шийного відділу. Нестабільність CV-CVI. Цервікалгія з помірним больовим синдромом. ІХС. Стенокардія напруги Іст., стабільна, 2 ф.к. зі збереженою систолічною функцією лівого шл. Постінфарктний ( по ЕКГ) кардіосклероз. Хронічний цистит, стадія реміссії.
Рекомендации: атерокард, Кардиомагнил, дикорлонг, розарт. Госпитализация ч/з 6 месяцев.
Выписана в удовлетворительном состоянии под наблюдение участкового невропатолога в Чернигове.
15/4/15 на фоне ОРВИ произошло падение дома «на ровном месте»: почувствовала резко болезненный удар в районе поясницы, «будто вверх по позвоночнику пустили стрелу», упала «как подкошенная» назад, ударилась затылком.
Осмотр невролога центра Меддиагностика 22/04/15
Жалобы на: головокружение по часовой стрелке, возникают при перемене положения, в положении на левом боку, при запрокидывании головы, шаткость при ходьбе, неустойчивость, тремор рук. Утрення скованность -нет. Метеозависимость -есть. Суставной синдром: боли в ногах, ночные боли нет; субфебрилитет нет. Предыдущее лечение: гилоба, милдронат, вазосерк, нейроксон, мексидол.
Объективно: Неврологический статус: на момент осмотра черепная иннервация — сглажена левая н/губная складка, легкая девиация языка влево, в остальном без острой патологии. Тремор головы по типу эссенциального непостоянно, тремор кистей, больше справа. Мышечная сила снижена диффузно, походка атактическая, мышечный тонус неравномерно повышен по экстрапирамидальному типу. Сухожильные и периостальные рефлексы умеренной живости с незначительным преобладанием в левой руке. Синдром Штрюмпеля с 2-х сторон, извращен левый подошвенный рефлекс ( снижен правый). Симптомы натяжения: Лассега положителен справа, Вассермана (Мацкевича) справа с 2-х сторон. В позе Ромберга неустойчива, падает назад и вправо. Функция тазовых органов- учащение. Ограничение сгибания отведения ротации в симметричных тазобедренных сустава.
Диагноз: ДЭП 2-3 ст в виде выраженного вестибулоатактического синдрома, экстрапирамидальных нарушений по типу гиперкинезов, гидроцефалии.
Летом 2015 самостоятельно передвигалась по улице, ходила в магазин, но иногда возникали приступы головокружения и «толчки».
Консультация в Центре паркинсонизма сентябрь 2015.
Диагноз: экстрапирамидальный дрожжательный синдром на фоне ДЭП 2ст, гипертонической болезни 2ст.
Рекомендации: прием препаратов леводопы в настоящее время не показан.
С осени 2015 и по 18/2/16 проблемы с движением волнообразно нарастали.
Головокружения часто (на фоне приема вестибо 24). Скачки давления: в течение дня от 170-180/110 до 80/55 (низкое всегда около 11 утра, проходит после часового сна).
Дуплексное сканирование экстракраниальных отделов брахиоцефальных сосудов и транскраниальное дуплексное сканирование:
7/10/14 А/с артерий. Вертеброгенная непрямолинейность хода обеих позвоночных артерий.
28/1/15 А/с артерий. Вертеброгенная непрямолинейность хода позвоночных артерий. Деформация правой позвоночной артерии в сегменте VI. Волнообразный ход ВСА.
28/4/15 Эхографические признаки стенозирующего а/с. Снижение скоростных показателей кровотока в бассейне обеих средних мозговых артерий, более выраженное в левой средней мозговой артерии. Вертеброгенная деформация сегмента V2 на уровне C5-6 позвонков обеих позвоночных артерий, не имеющая системного гемодинамического значения. Признаки дисгемии и снижение скоростных показателей кровотока в артериях ВБ бассейна с двух сторон, больше выраженного справа, вероятно, вследствие влияний вертеброгенного происхождения в области кранио-вертебрального перехода.
Признаки нарушения венозного оттока из полости черепа, сопровождающегося снижением объемного кровотока по левой внутренней яремной вене и перегрузкой объемом бассейна правой внутренней яремной вены, с признаками усиленного кровотока по глубоким венам мозга с двух сторон. Расширение полости третьего желудочка. Значительное снижение прозрачности височных ультразвуковых окон с двух сторон, больше выраженное слева.
Оценка результатов функциональных цереброваскулярных проб:
Снижение функционального (первфузионого) резерва мозгового кровообращения в бассейне обеих средних мозговых артерий. При исследовании цереброваскулярной реактивности определяются признаки напряжения системы ауторегуляции с развитием функционального вазоспазма артериолярного русла в бассейне обеих средних мозговых артерий.
При проведении вертебробазилиярных проб определяются признаки увеличения выраженности дисгемии в бассейне левой позвоночной артерии.
15/12/14 МР ознак вогнищевих патологічних змін головного мозку не виявлено. Атрофічне розширення лікворних простір (змішана гідроцефалія ex vacua). Зміни в параназальних синусах хронічного запального характеру. Пристінкове об’ємне утворення правої гайморової пазухи (високопротеїнова киста).
КТ картина межпозвонкового остеохондроза L3- S1, грыжи м/п дисков L4- S1.
КТ картина межпозвонкового остеохондроза дисков C3-C7, грыжи м/п дисков C5-C6, C6-C7.
КТ картина м/п остеохондроза Th3-Th10. Остеопроз.
источник