Краткое содержание: Боль в икрах ног является очень частым симптомом, который может быть вызван, как обычным перенапряжением мышц, так и очень серьезными причинами. Если боль не проходит в течение 24 часов- лучше обратиться к врачу.
боль в икрах, боль в ногах
Икру составляют две мышцы — икроножная и камбаловидная. Икроножная и камбаловидная мышцы пересекаются у ахиллова сухожилия, которое присоединяется непосредственно к пятке. Эти мышцы используются при любом движении ноги и стопы.
Выраженность и характер боли и икрах ног различается у разных людей, но, как правило, она ощущается как ноющая, тупая или острая боль по задней поверхности ноги, иногда сочетающаяся со скованностью. Симптомы, которые могут указывать на более серьезное заболевание, включают:
- опухание;
- непривычно холодную или бледную кожу в этой области;
- покалывание или онемение в икре и ноге;
- слабость в ноге;
- задержку жидкости;
- покраснение, излишнюю теплоту кожи или болезненность в икре.
Если у Вас имеется хотя бы один из вышеперечисленных симптомов, Вам необходимо обратиться к врачу.
Боль в икре может быть следствием ряда причин, включая перенапряжение мышц, спазмы и проблемы со стопой. Хотя, в большинстве случаев, боль в икрах ног можно лечить дома, некоторые ситуации могут, наоборот, потребовать немедленного медицинского вмешательства.
Спазмы мышц — это резкие, болезненные сокращения мышц. Спазм может пройти быстро или длиться несколько минут. Спазмы — распространенное явление, они обычно вызваны слишком упорными упражнениями или включением новых упражнений в программу тренировок. Спазмы также могут быть следствием обезвоживания, травмы мышц или нехватки минеральных веществ в организме. Более тяжелые причины спазмов мышц включают:
- почечную недостаточность;
- гипотиреоз;
- алкоголизм;
- диабет;
- выраженное заболевание периферических сосудов.
В некоторых тяжелых случаях ограничение притока крови к частям тела и другие серьезные состояния и заболевания могут также вызывать спазмы мышц.
Растяжение мышц обычно является результатом усталости мышц, а также излишней или неправильной нагрузки на мышцы. Например, начало новой программы тренировок или включение в программу упражнений, при которых серьезно задействованы мышцы ног, таких как бег, плавание, катание на велосипеде или пауэрлифтинг, могут привести к растяжению мышц икры. Как правило, человек сразу понимает, что растянул мышцу из-за резкой боли и ограничения подвижности. Легкие и умеренные растяжения можно успешно лечить дома при помощи терапии холодом и теплом и приема противовоспалительных препаратов. Сильное растяжение и разрыв мышц требуют обращения за квалифицированной помощью.
Воспаление ахиллова сухожилия может быть результатом излишней нагрузки на сухожилие, его растяжения или перенапряжения. Распространенные симптомы включают воспаление сухожилия, боль по задней части ноги, опухание и ограничение подвижности при сгибании стопы. Обычно при воспалении ахиллова сухожилия помогают простые методы типа терапии холодом и теплом, наложения эластичного бинта, постельного режима и приема безрецептурных обезболивающих и противовоспалительных препаратов. Тем не менее, если лечение в домашних условиях не приносит результатов или боль становится сильнее, важно быстро обратиться к врачу.
Ишиас — это комплекс симптомов, которые являются следствием проблем с седалищным нервом — нервом, контролирующим мышцы ноги и стопы. Ишиас может вызывать боль, онемение и покалывание в пояснице, которые могут распространяться на бедро, ягодицу и спускаться вниз по задней поверхности ноги, затрагивая также икру, лодыжку и стопу. Иногда при серьезных повреждениях седалищного нерва может наблюдаться слабость мышц ноги и стопы. В тяжелых случаях ишиаса проводится оперативное вмешательство.
Ишиас может быть вызван рядом состояний и заболеваний, которые связаны с позвоночником и могут затрагивать спинномозговые нервы. Кроме того, ишиас может быть вызван травмой, например, вследствие падения, а также опухолью в позвоночнике. Самые распространенные проблемы с позвоночником, которые могут вызвать ишиас:
Наши позвонки отделены друг от друга небольшими хрящами. Эти хрящи наполнены гелеобразным веществом, обеспечивая подвижность позвоночника и амортизацию при движении. Межпозвонковая грыжа возникает в том случае, когда наружная твердая оболочка диска разрывается. Часть внутренней субстанции диска, таким образом, выдавливается наружу и может сдавить корешок седалищного нерва, что приведет к боли и онемению в нижней конечности. Наиболее часто боль в икрах ног сочетается с болью в пояснице, ягодице, бедре и стопе, но в своей практике мы видели случаи изолированной боли в икре ноги, МРТ подтвердило наличие большой межпозвонковой грыжи. Также в случае боли в икре, связанной с наличием межпозвонковой грыжи, действует правило: «Чем ниже боль по ноге, тем больше размер межпозвонковой грыжи», поэтому обычно боль в икре ноги с однрой стороны или в голенях с двух сторон вызывает грыжа диска большого размера, что диктует необходимость ранней диагностики. Сделайте МРТ поясничного отдела позвоночника, если боль в голени беспокоит с одной стороны и сочетается или раньше были такие симптомы, как боль или онемение в пояснице, ягодице, бедре и стопе до пальцев. Все эти симптомы говорят о защемлении седалищного нерва.
Стеноз позвоночного канала — это аномальное сужение позвоночного канала (полой вертикальной трубки в центре позвоночника, где располагаются спинной мозг и отходящие от него корешки спинномозговых нервов). Из-за сужения позвоночного канала происходит сдавление спинного мозга и корешков седалищного нерва.
Спондилолистез — это одно из состояний, ассоциирующихся с дегенерацией межпозвонковых дисков. Когда один из позвонков смещается вперед по отношению к соседнему нижнему, первый может сдавить корешок седалищного нерва.
Синдром грушевидной мышцы — это редкое нейромышечное расстройство, при котором грушевидная мышца непреднамеренно сокращается или сжимается, что вызывает ишиас. Грушевидная мышца — это мышца, соединяющая нижнюю часть позвоночника и бедренные кости. Когда мышца сжимается и уплотняется, она может оказывать давление на седалищный нерв, приводя к ишиасу. Синдром грушевидной мышцы может усугубляться, если человек долгое время находится в сидячем положении, после падения или автомобильной аварии. Однако, данный синдром существует лишь в теории и скорее всего связан с недостаточно проведенной диагностикой пациента. За всю нашу практику (более 20 лет работы) боль в грушевидной мышце всегда была связана с межпозвонковой грыжей поясничного отдела позвоночника и полностью исчезала на фоне лечения грыжи диска.
В редких случаях межпозвонковая грыжа может так сдавить нервы, что это вызовет у человека потерю контроля за мочевым пузырем и/или кишечником. Такое состояние называют синдромом конского хвоста. Синдром конского хвоста также может вызывать онемение и покалывание в паховой области, снижение чувствительности в эрогенных зонах и даже паралич, если оставить этот синдром без лечения.
Синдром конского хвоста обычно развивается постепенно. Важно немедленно обратиться за медицинской помощью при следующих симптомах:
- потеря контроля над мочеиспусканием и/или дефекацией, что может привести к недержанию или, наоборот, задержке мочи и запорам;
- боль в одной или обеих ногах;
- онемение в одной или обеих ногах;
- слабость в одной или обеих ногах, из-за чего бывает сложно встать из положения сидя;
- частые спотыкания, когда человек пытается встать;
- заметно прогрессирующая или резкая и выраженная потеря чувствительности в нижней части тела, что включает область между ног, ягодицы, внутреннюю поверхность бедер, пятки и всю стопу.
Диагностика причины ишиаса начинается с медицинского осмотра. В дальнейшем врач направляет пациента на обследование. Наиболее распространенными вариантами такого обследования являются радиографические методы, такие как МРТ и КТ.
Ренгенография не может показать повреждение седалищного нерва. МРТ использует мощные магниты и радиоволны для создания детальных изображений позвоночных структур и является основным методом диагностики ишиаса. КТ используется в тех ситуациях, когда проведение МРТ затруднено или невозможно. Скорее всего, в таком случае пациенту назначат КТ-миелограмму, что подразумевает введение в позвоночник специального красителя, чтобы получить более четкие снимки спинного мозга и нервов.
Лечение ишиаса напрямую связано с причинами этого состояния. Если ишиас вызван опухолью в просвете позвоночного канала, то требуется немедленная консультация нейрохирурга и онколога при необходимости. Если ишиас вызван осложнениями остеохондроза- грыжей межпозвонковго диска, спондилезом, спондилоартрозом, спондилолистезом или вторичным спинальным стенозом, то требуется комплексное консервативное лечение, которое включяет методы вытяжения позвоночника (мы рекомендуем безнагрузочное вытяжение, как наиболее эффективный и безопасный вид вытяжения позвоночника),противовоспалительное лечение (мы рекомендуем гирудотерапию), различные методы массажа, лечебную физкультуру, кинезиотейпирование и так далее.
Хирургическое вмешательство может потребоваться при сильной боли или в ситуациях, когда происходит потеря контроля за мочеиспусканием и/или дефекацией. Также операция необходима, если у пациента развилась слабость в определенных группах мышц ноги. Двумя самыми популярными вариантами операций являются дискэктомия, при которой удаляется часть межпозвонкового диска, оказывающая давление на нерв, и микродискэктомия, во время которой часть межпозвонкового диска удаляется через маленький надрез, а хирург при этом использует микроскоп. Хирургическое лечение не приводит к выздоровлению, оно позволяет лишь избежать осложнений грыжи диска, при этом может вызвать еще более грозные осложнения.
Ушиб является результатом травмы, такой как падение или удар. В результате травмы капилляры под кожей лопаются, что вызывает изменение цвета кожи (синяк). Ушибы, как правило, проходят сами собой. Тем не менее, необходимо показаться врачу, если у Вас появляются синяки просто так, без травмы, или если синяки появляются повторно в том же самом месте, опять же, без каких-либо внешних воздействий.
Диабетическая нейропатия периферических нервов — это повреждение нервов, затрагивающее ноги, стопы, руки и кисти. Это состояние является распространенным осложнением диабета и вызвано повышенным содержанием сахара в крови, генетическими факторами и воспалением нервов. Другие симптомы нейропатии включают:
- острую боль;
- мышечные спазмы;
- слабость мышц;
- потерю координации;
- онемение;
- снижение восприимчивости к боли и изменениям температуры.
Тромбоз глубоких вен является следствием формирования кровяного сгустка в глубоких венах руки или ноги, включая икру. Существует ряд факторов и состояний, которые могут вызывать тромбоз глубоких вен, включая длительное пребывание в положении сидя, побочные эффекты от приема некоторых препаратов и курение. Симптомы тромбоза глубоких вен включают:
- визуально заметные вены в пораженной области;
- опухание;
- болезненность в ногах;
- изменение цвета кожи;
- повышенную теплоту кожи икры.
Если у Вас развиваются симптомы тромбоза глубоких вен, необходимо сразу обратиться к врачу.
Компартмент-синдром — это серьезное состояние, которое возникает при повышении давления внутри миофасциального пространства. Миофасциальное пространство — это группа мышечных тканей, кровеносных сосудов и нервов в руках и ногах, окруженная очень плотной мембраной — фасцией. Фасция не растягивается, поэтому воспаление и опухание в миофасциальном пространстве может привести к значительному повышению давления, что приводит к повреждению мышц, кровеносных сосудов и нервов, располагающихся в миофасциальном пространстве.
Повышение давления также может привести к блокировке притока крови к миофасциальному пространству. Это приводит к кислородному голоданию тканей и клеток впоследствии к их отмиранию. Если компартмент-синдром не лечить, результатом может стать ампутация.
Статья добавлена в Яндекс Вебмастер 2018-03-30 , 12:31.
источник
Такое понятие как пятна на коже, используется в медицине в том случае, если на какой-либо части эпидермиса появляются изменения разной формы, оттенка и размера. Причины появления красных пятен на ногах связаны с множеством факторов. Но в любом случае это указывает на дисбаланс в организме, внутренние или внешние патологические процессы.
Такое понятие как пятна на коже, используется в медицине в том случае, если на какой-либо части эпидермиса появляются изменения разной формы, оттенка и размера. Причины появления красных пятен на ногах связаны с множеством факторов. Но в любом случае это указывает на дисбаланс в организме, внутренние или внешние патологические процессы.
Рассмотрим самые распространенные причины дерматологического расстройства:
- Аллергия.
- Вирусные инфекции – некоторые вирусные патологии сопровождаются высыпаниями на кожных покровах. На их фоне повышается температура тела и ухудшается общее самочувствие.
- Травмы, повреждение кожи различными веществами (яды, химикаты, ожоги), укусы насекомых.
- Неправильное питание.
- Нарушение гормонального фона.
- Сбои в работе нервной системы (частые стрессы, переживания).
- Авитаминоз.
- Микоз – кроме красных отметен на коже, грибок вызывает сильный зуд. Могут появляться мокнущие волдыри, особенно между пальцами.
- Варикозное расширение вен – нарушение циркуляции крови в ногах и вздутие периферических вен. Проявляется отечностью, болезненностью, тяжестью в суставах.
- Васкулит – это воспаление и дальнейшее разрушение стенок кровеносных сосудов из-за нарушения кровообращения. Сопровождается мышечными суставными болями, повышенной слабостью и температурой.
- Венерические болезни – пятна появляются не только на ногах, но и в паховой области. Чаще всего данный симптом указывает на сифилис.
- Гемангиома – это доброкачественное новообразование, которое приводит к сплетению сосудов, из-за чего на ногах возникают красные отметины.
- Розовый лишай – на теле появляются круглые или овальные пятна с ярко красным ободком.
Все вышеперечисленные причины требуют тщательной диагностики и дифференциации. Для этого следует обратиться к квалифицированным врачам, которые точно определят причину локального изменения цвета тканей и подберут соответствующее лечение для устранения симптома.

Механизм возникновения любых кожных высыпаний полностью зависит от причин патологического состояния. Патогенез красных пятен на ногах может быть связан с нарушением в работе внутренних органов, гормональными сбоями, различными аллергическими реакциями. В некоторых случаях частые переживания и стрессы провоцируют кожные реакции. То есть патогенез напрямую связан с этиологическими факторами.
Если на фоне изменения цвета кожи появляется зуд, жжение и шелушение, то это указывает на клиническую картину определенной болезни. Пятна на ногах, возникшие после контакта с синтетическими волокнами или косметическими средствами, указывают на развитие аллергической реакции. После прекращения действия аллергена сыпь сходит и эпидермис возвращается в норму. Но в любом случае, при появлении изменений следует обратиться к врачу.
Многие люди сталкиваются с такой проблемой, как красные пятна на пальцах ног. Появление данного симптома является прямым показанием для обращения за медицинской помощью. Дерматолог проведет ряд диагностических обследований, для определения причины проблемы и способа ее лечения.
Чаще всего появление красной сыпи связано с такими факторами:
Кожные изменения могут быть маленькими, еле заметными или наоборот большими. В большинстве случаев они сопровождаются таким симптомом, как сильный зуд. Через некоторое время точки превращаются в пузырьки с жидкостью или гноем, что указывает на присоединение бактериальной инфекции.
Существует множество причин, из-за которых развивается аллергия – продукты питания, косметика, одежда, бытовая химия, животные. Для лечения используют местные средства, то есть гели, кремы и мази, растворы, которые наносят непосредственно на пораженное место. Облегчение наступает через 1-2 часа после их применения.
Яркая сыпь на пальцах ног, которая сопровождается зудом, может указывать на псориаз. Данная патология очень серьезная, поэтому требует медицинской помощи. Изначально на теле появляются красные точки, которые постепенно разрастаются, возвышаясь над эпидермисом. Каждое такое пятнышко чешется и шелушится. Попытки его убрать или почесать приводят к травмированию и появлению крови.
Полностью излечить данную проблему невозможно. Но при соблюдении всех врачебных рекомендаций (диета, физиопроцедуры, медикаментозная терапия) можно добиться стойкой ремиссии.
Неприятные симптомы могут указывать на рожистое воспаление. Оно относится к инфекционным нарушениям и возникает из-за стрептококковых возбудителей. Сыпь болезненная и вызывает много неудобств при ходьбе. Кроме высыпаний появляется общая слабость и повышение температуры тела.
Появление сыпи на пальцах ног и других участках тела может указывать на корь.
Чаще всего данная болезнь поражает детей и взрослых с ослабленной иммунной системой. По мере прогрессирования, высыпания сливаются в большие красные воспаленные пятна. Лечением должен заниматься врач. Пациенту назначают антибактериальные и другие лекарственные препараты. Скорость выздоровления зависит от стадии болезни и индивидуальных особенностей организма больного.
- Расстройства метаболического характера
Изменения кожного покрова могут указывать на нарушения обмена веществ. Если высыпания с пальцев ног постепенно переходят на другие части тела, то это говорит о гемосидерозе. Болезнь связана с нарушением работы печени. Данная патология не опасна для жизни, но вызывает эстетические неудобства.
В любом случае, дерматологические изменения – это проблема, которая требует врачебной помощи. Чем раньше будут выявлены причины и найдено лечение, тем выше шансы избежать различных осложнений.
Состояние здоровья напрямую связано с состоянием кожи, так как при многих болезнях она реагирует одной из первых. Красные пятна на руках и ногах указывают на развитие патологического процесса. Особую опасность представляют высыпания, которые зудят, шелушатся и вызывают болезненные ощущения.
Рассмотрим основные причины болезненного состояния:
Проявляется как мелкими пятнышками, так и большими отметинами, захватывающими определенные участки тела. Раздражение возникает из-за попадания на эпидермис аллергенов. Это может быть бытовая химия, косметические средства, некоторые продукты питания, медикаменты, пыль, шерсть, синтетическая одежда, пыльца растений и многое другое. Для того чтобы определить что стало причиной сыпи, необходимо обратиться за медицинской помощью и пройти ряд диагностических обследований. Для лечения назначают антигистаминные препараты.
Это еще один вид аллергической реакции. Воспаление происходит при контакте с раздражителем, к примеру, использовании агрессивных косметических средств. Лечение направлено на устранение провоцирующего фактора и восстановление кожных покровов.
Аллергия на солнце проявляется объемными красными пятнами на руках, ногах, лице и других частях тела. При длительном воздействии солнечного излучения сыпь начинает чесаться и шелушится, появляются волдыри с жидким содержимым. Лечение состоит из обработки кожных покровов специальными кремами с УФ-защитой.
Если сыпь сопровождается повышением температуры и ухудшением общего самочувствия, то это может указывать на вирусное инфицирование. Чаще всего подобное наблюдается при ветрянке, кори, краснухе или скарлатине. При каждом виде расстройства кожные изменения имеют свои особенности.
- Корь – это острое инфекционно-вирусное заболевание. Проявляется лихорадочным состоянием, воспалением слизистых оболочек глаз, носоглотки и дыхательных путей. На руках и ногах появляются пятнисто-папулезные высыпания, которые постепенно переходят на лицо и другие части тела.
- Ветряная оспа – возникает из-за герпетического вируса, относится к высокозаразным инфекциям, так как передается воздушно-капельным путем. Кроме конечностей, сыпь появляется и на других участках тела. Больные жалуются на сильный зуд. При этом расчесывание может привести к их травмированию тканей и вторичному инфицированию.
- Краснуха – имеет размытые симптомы и может маскироваться под другие проблемы. Больные страдают от повышенной утомляемости и слабости. Сыпь овальной формы и красного цвета.
- Скарлатина – возникает из-за стрептококковой инфекции. Очень часто сопровождается ангиной. Сыпь мелкая, но может сливаться и образовывать сухие красные участки.
- Розовый лишай – чаще всего возникает у людей с ослабленной иммунной системой. Проявляется отметинами с ярко-красным ободком. В дальнейшем вокруг высыпаний формируются пятнышка с розовым центром и красным ободком. Болезненное состояние сопровождается сильным зудом. Лечение состоит из гипоаллергенной диеты и антигистаминных препаратов.
- Нервные переживания – в этом случае сыпь возникает в период повышенного эмоционального напряжения. Она может сопровождаться сильным зудом и даже жжением. Патологическое состояние связано с нарушением тонуса сосудов, то есть вегетативной дисфункцией.
Кроме вышеперечисленных причин, дерматология насчитывает более сотни патологических состояний, при которых возникают подобные симптомы. Для диагностики и лечения следует обратиться к дерматологу.
Хотя ступни и не видны окружающим, не стоит оставлять их без внимания, особенно если появились какие-то высыпания или другие дерматологические реакции. Красные пятна на ступнях ног являются одним из первых признаков серьезных нарушений в организме. Чаше всего они возникают из-за таких причин:
- Дерматит – это воспалительное поражение эпидермиса. Сыпь появляется из-за таких факторов: давление, трение, бактерии, вирусы, грибки, интоксикация, нарушение обмена веществ, солнечное излучение.
- Аллергия – при контакте с раздражителями (трава, пыль и другое) возникают покраснения, которые сопровождаются зудом.
- Микоз – грибковое поражение развивается из-за несоблюдения личной гигиены, при хождении босиком в общественных местах (бассейн, сауна, раздевалка), а также при ношении чужой обуви. Предрасполагающим фактором является повышенная потливость ног, плоскостопие, сахарный диабет и ослабленный иммунитет.
- Гемангиома – представляет собой доброкачественное новообразование из сосудистых оболочек. На начальной стадии данной болезни на теле, в том числе и на ступнях, формируются красные точки неправильной формы.
- Варикоз – проявляется не только вздутием вен, отечностью и застоем крови в нижних конечностях, но и высыпаниями на стопах.
- Сахарный диабет – эндокринное расстройство, при котором страдают все структуры организма. Особенно это заметно на нижних конечностях. Возможно развитие синдрома диабетической стопы, когда подошва ног приобретает темно-бордовый цвет из-за плохого питания кожных покровов.
- Заболевания ЖКТ – даже небольшое пятнышко на ноге может сигнализировать о нарушениях с пищеварением. Если покраснение занимает большую площадь стопы, то это говорит о дисбактериозе кишечника.
- Пролежни – представляют собой нарушение целостности эпидермиса, подкожной клетчатки и мышечных тканей. Развиваются из-за длительного сдавливания мягких тканей. Подобное наблюдается у лежачих больных. На начальной стадии нарушение проявляется гиперемированными участками, которые могут перейти в язвы.
- Авитаминоз и неправильное питание – употребление в пищу вредных продуктов (жареное, жирное, острое, сладкое, соленное), приводит к появлению кожных проблем, в том числе и на стопах. При авитаминозе, то есть дефиците полезных веществ в организме, наблюдаются такие же симптомы.
- Вегетативные нарушения – связаны с длительными стрессами, повышенными физическими или умственными нагрузками. В этом случае в организме включается адаптационный механизм, который приводит к расширению мелких капилляров. Это проявляется локальными участками покраснения.
- Вирусы – изменение кожи стоп наблюдается при краснухе, ветряной оспе и других вирусных поражениях. Подобные симптомы характерны и для ОРВИ.
Кроме вышеперечисленных причин, кожные расстройства возможны при действии различных раздражителей. Это могут быть механические, химические или физические факторы, вызывающие воспалительную реакцию. К примеру, ожоги, обморожение, агрессивные вещества в составе косметики, ношение неудобной или тесной обуви.
Появление на теле любых высыпаний является довольно тревожным симптомом, который требует медицинской помощи. Красные пятна на голени и икрах ног чаще всего связаны с такими причинами:
- Сахарный диабет.
- Гормональные нарушения.
- Васкулит.
- Лишай.
- Аллергические реакции.
- Грибковые инфекции.
- Гепатит.
- Венозная гиперемия.
- Различные травмы и укусы насекомых.
- Гемангиома.
Если изменения сопровождаются болезненными ощущениями при надавливании на них, то это может указывать на обменные нарушения или расстройства со стороны пищеварительной системы. Если сыпь шелушится, то возможно это розовый лишай.
Очень часто гиперемированные участки кожи на голени и икрах ног являются аллергической реакцией. На их фоне формируются пузырьки с жидкостью или сухие участки и корочками. В любом случае, данный симптом требует тщательной диагностики, так как может указывать на довольно серьезные проблемы с организмом.
Каждый человек хотя бы раз в жизни, но сталкивался с такой проблемой, как высыпания на теле. Красные пятна на суставах ног возникают редко, поэтому вызывают панику. И это не удивительно, так как причины данного симптома могут быть опасны для организма.
Чаще всего патологическое состояние связано с такими факторами:
- Варикозное расширение вен (начальная стадия).
- Сахарный диабет.
- Гемангиома.
- Склеродермия.
- Псориаз.
Самой безобидной причиной является раздражение. Подобное наблюдается при ношении синтетической одежды (колготки, носки), использовании косметических средств (кремы, лосьоны) или бритвенного станка. Кроме сыпи возможен незначительный зуд и шелушение.
Более серьезная причина нарушения – это артрит и подагра. Кроме изменения кожи, наблюдается повышенная болезненность больших пальцев ног и ступней. Суставы сильно опухают, любое прикосновение к ним вызывает резкую боль. Такие симптомы характерны и для острого флебита. При тромбофлебите температура в области высыпаний повышена и есть незначительный зуд.
Такой симптом как красные пятна на ногах и ягодицах характерен не только для аллергических реакций, но и для васкулитов. Рассмотрим детальнее вторую причину кожных изменений.
Васкулит – это состояние, при котором поражаются сосуды. Чаще всего с данной патологией сталкиваются люди младше 20 лет, но в некоторых случаях ее диагностирую и в более раннем возрасте. Считается, что развитие болезни напрямую связано с предрасположенностью к аллергическим реакциям. К основным причинам васкулита относятся:
- Инфекционные поражения, бактерии и вирусы (герпес, грипп, респираторные заболевания, гельминты, трихомонады, стрептококки и стафилококки).
- Прием лекарственных препаратов.
- Укусы насекомых.
- Пищевая аллергия.
- Переохлаждение.
- Ожоговая болезнь.
- Вакцинация и сыворотки.
Фактором риска появления сыпи являются: склонность к атопическим дерматитам, частые инфекции, беременность, преклонный возраст. Васкулит имеет несколько степеней (малая, средняя и высокая), в зависимости от тяжести симптоматики.
Что касается симптоматики, то болезнь начинается остро. Резко повышается температура тела, и появляются признаки респираторной инфекции. Через время на ногах и ягодицах формируются красные участки, возможно поражение суставов и абдоминальный синдром. Именно локализация пятен на коже позволяет заподозрить васкулит.
Лечением занимается ревматолог, дерматолог и другие специалисты. На первом этапе пациенту назначают энтеросорбенты (выводят токсины из организма), дезагрегантные препараты и антикоагулянты (улучшают микроциркуляцию крови) и антибиотики. При необходимости проводится и симптоматическая терапия, применение местных препаратов для устранения сыпи.
Такой симптом как красные пятна на животе и ногах чаще всего возникает из-за таких причин:
- Различные аллергические реакции.
- Инфекционные заболевания (краснуха, чесотка, скарлатина).
- Патологии органов ЖКТ.
- Нарушения обмена веществ.
- Расстройства нервной системы.
- Расстройства эндокринной системы.
Прием различных лекарственных препаратов может вызвать крапивницу. Один из ее симптомов – это высыпания на животе и ногах. Подобное наблюдается при укусах насекомых, употреблении аллергенных продуктов. Нарушение возникает из-за заболеваний печени, почек и даже глистной инвазии. В некоторых случаях сыпь превращается в зудящие волдыри с жидкостью. При их расчесывании и травматизации есть риск присоединения вторичной инфекции.
Пятна появляются при таком инфекционном поражении как лишай. Сыпь имеет форму монеток с четко очерченными краями. Внутри ее находятся мелкие пузырьки, заполненные жидкостью или гноем. Лишайные отметины сильно зудят, вызывая повышенный дискомфорт. Схожей симптоматикой характеризуется и эритема инфекционного происхождения. При ее прогрессировании высыпания сливаются между собой, образуя обширные поражения эпидермиса. Определить, что именно стало причиной патологических симптомов можно только при комплексной диагностике.
Как правило, именно инфекционные болезни это основная причина, появления таких симптомов, как температура и красные пятна на ногах. При этом патологическое состояние не обязательно сразу даст о себе знать, оно может возникнуть на 2-4 день после начала болезни.
Рассмотрим основные патологии, для которых характерно повышение температуры и высыпания на теле:
- Краснуха – первый симптом данной болезни – это сыпь. Она может появляться не только на ногах, но и на других частях тела. На ее фоне повышается температура и ухудшается общее самочувствие.
- Корь – на первых порах пациент страдает от высокой температуры, кашля, заложенного носа и повышенной слезоточивости. Очень часто такие симптомы ошибочно воспринимаются за гриппозную инфекцию. Но на 2-3 день появляются красные высыпания. Причем с их появлением температура начинает снижаться.
- Ветряная оспа – в большинстве случаев сыпь не имеет определенной локализации. Изменения можно увидеть не только на ногах, но и на языке. Через пару часов после появления, сыпь увеличивается в размерах и наполняется жидкостью. По мере устранения инфекции пузырьки подсыхают, а температура возвращается в норму.
- Скарлатина – кроме температуры и сыпи, появляется сильный зуд. Пятна могут распространяться по всему телу, оставляя чистой зону над верхней губой и в области подбородка – так называемый скарлатинозный треугольник
- Розеола – как правило, возникает у новорожденных. У малыша резко поднимается температура, которая снижается на 2-3 день. Вместо нее на конечностях появляются красные точки.
- Аллергия – повышенная температура и изменение кожных покровов связано с проникновением в организм аллергена. На этом фоне может возникать дополнительная патологическая симптоматика, к примеру, кашель или насморк.
Кроме вышеперечисленных причин, болезненные симптомы могут быть связаны с несоблюдением гигиены, заболеваниями кровеносной системы или паразитарными инвазиями.
источник
Икроножная мышца относится к группе двуглавых и находится на передней части голени. Благодаря ей человек способен стоять, идти, бежать, подниматься на носочки, выполнять приседания. Давайте подробно узнаем о том, почему болит икра левой ноги и какие признаки появляются при этом.
Икроножные мышцы часто отзываются болезненными ощущениями. Это случается по ряду абсолютно различных факторов: болезни, утомление ног, неправильное питание. В каждом случае причина появления неприятных ощущений постоянно требует внимания и результативного излечения. Если опухла и болит икра левой ноги, причины и лечение могут быть самым разными.
Причины могут скрываться в переутомлении мышц, однако зачастую подобное медицинское проявление может говорить о патологиях вен и сосудов, находящихся вокруг мышц и позвоночника. В случае если у вас регулярно болит икра левой ноги либо постоянно появляются судороги в ногах, необходимо прибегать к медицинской помощи, так как последствия могут быть непрогнозируемыми.
Болевое проявление при болезнях вен считается значимым сигналом, так как при таких неприятных ощущениях можно обнаружить значительные патологии, требующие незамедлительного обращения за медицинской помощью:
- Варикозное расширение вен. Проявляет себя непрекращающимися болями, что чувствуются во второй половине дня и сопровождаются отеком лодыжек. Эту болезнь возможно установить и зрительно, так как на нижних конечностях возникают заметные расширения. Причина того, что болит икра левой ноги, состоит в формировании отека ноги, вследствие чего совершается передавливание нервных окончаний.
- Тромбоз вен острой формы. Потребует незамедлительного излечения, так как тромбы, что создаются в глубоких венах, имеют все шансы проникать в артерии легочного круга кровообращения и закупоривать их, приводя к тромбоэмболии, что зачастую приводит к смертельному исходу. Болевые чувства в пораженной икре охватывают внутреннюю поверхность голени и распространяются вверх к бедру и вниз к стопе. Они сопровождаются отеком голени, чувством тяжести в ногах и усилением боли при попытках согнуть стопу.
Болезни артерий считаются фактором недостаточно хорошего обеспечения тканей кислородом и другими элементами, что приводит к их разрушению. Боли в этом случае обусловлены ишемией, и при различных болезнях носят различный вид:
- Острая стадия характеризуется резкой острой болью с чувством жжения, что сопровождается отеком пораженной ноги и ее онемением.
- Хроническая стадия характеризуется двумя видами боли: приступами при острой ишемии и стабильными болевыми чувствами из-за хронической недостаточности кровоснабжения. Два вида боли могут быть сопровождаемыми конвульсиями, атрофией мускульной ткани, возникновением язв и гангрены.
Поражения мышечной ткани различной этиологии также могут являться причиной боли в икрах ног:
- Воспалительные процессы икроножных мышц (миозиты) — характеризуются тянущими или ноющими болезненными чувствами, что не прерываются либо появляются приступообразно и выражаются ярче при движениях.
- Паразитарные болезни (в частности — трихинеллез) — характеризуется мышечными болями, что сопровождаются отечностью лица, лихорадкой, тошнотой, рвотой, диареей.
Один из признаков невритов и полиневритов — сильная тянущая боль, которая появляется приступами и может проявлять себя по ходу пораженного нерва. Подобное состояние может быть обусловлено компрессией нервных корешков. Зачастую его спутниками считаются:
- трофические патологии в иннервируемой области;
- постоянное онемение, покалывание либо мурашки;
- двигательные патологии в иннервируемой области;
- снижение чувствительности.
Боль способна появляться по причине поражения располагающихся рядом тканей.
Отраженная боль считается одним из признаков остеохондроза поясничного отделения хребта.
Почти каждый человек обращал внимание, что сильная боль в мышцах ощущается после занятий спортом. Это же касается и икроножных мышц. Так зачастую происходит у спортсменов и людей, которые стремятся заниматься спортом, однако не могут давать нужную нагрузку ногам. Стоит сказать о том, почему после тренировки болит икра левой ноги. Причины и способы лечения такой проблемы могут быть различные.
Характерная боль в мышцах возникает больше всего через один-два дня уже после самого занятия. Причиной считается частичный дефект мышечных клеток в период напряжения и их дальнейшее возобновление через время.
Сила и интенсивность возникающих болей находится в зависимости от того, в какой степени сильной была тренировка. Примите во внимание, что чем больше вы будете предоставлять нагрузку мышцам, тем реже у вас будут возникать малоприятные чувства. Также необходимо отметить, что мышечная боль делается менее ощутимой и не такой сильной в период роста мышц. Именно по этой причине многочисленные бодибилдеры вообще позабыли, что это такое.
Наиболее частая судорога — та, что появляется в ночной период. Факторами подобного малоприятного ощущения могут быть разнообразные причины: от наиболее простой (недостатка в организме витаминов) вплоть до наличия в организме серьезного заболевания. Если происходит отечность икры и увеличение, болит икра левой ноги, причины и лечение этого состояния взаимосвязаны.
Самая обыкновенная судорога способна продолжаться от нескольких секунд и может длиться вплоть до полных пятнадцати минут. Подобная боль возникает абсолютно неожиданно. Во время судороги мышцы пребывают в жестком и даже «каменном» состоянии, что причиняет еще больший дискомфорт.
Судороги в ночной период могут возникать по различным обстоятельствам:
- Наблюдается неврологическая болезнь, которая может проявляться конвульсиями в ночное и дневное время.
- Организм испытывает недостаток минеральных элементов, в частности кальция и фосфора.
- В период сна нарушается и тормозится процедура кровообращения, и непосредственно по этой причине поступление нужных компонентов затрудняется.
- Затрудненная гемодинамика на протяжении дня, особенно встречается у пожилых людей. Это причина постоянных конвульсий во сне.
- Еще один фактор — принятие фармацевтических веществ, которые отрицательно влияют на процесс кровообращения.
- Нарушен обмен веществ.
- Диуретические препараты.
- Слишком значительная нагрузка перед сном.
- Период ожидания малыша.
Когда после сна болит икра левой ноги, причины будут те же, что и при судороге.
Отечность и болезненные чувства в икроножных мышцах — нередкий признак при беременности, в особенности в случае если родоразрешение уже не за горами.
Есть ряд факторов, согласно которым девушки зачастую ощущают это малоприятное чувство, пребывая в положении:
- Растущий плод и совместно с ним увеличивающееся тело, которое возрастает в объемах и весе, предоставляют двойную нагрузку на ноги. И эти изменения происходят за небольшой отрезок времени, что отрицательно сказывается на нижних конечностях, вызывает отечность и боль.
- Вследствие того, что масса девушки возрастает, изменяется центр тяжести, появляется отечность и излишняя нагрузка на ноги.
- Уменьшается естественная эластичность связок, что ведет к болевым ощущениям в икрах.
- Нередко беременность вызывает возникновение на ногах варикоза, что также причиняет болевые ощущения.
- Плод оказывает давление на нижнюю полую вену и вызывает возникновение болевых чувств на нижних конечностях.
- Защемление седалищного нерва также вызывает болевые ощущения.
- В период беременности в организме совершается нарушение обычного водно-солевого обмена, после чего в нем не достает кальция и фосфора.
- Совершается существенная перемена гормонального фона, таким образом ведется перестройка всего организма и ощущается нехватка нужных элементов.
Избавиться от ночных конвульсий при беременности поможет достаточное потребление продуктов со значительным содержанием кальция и фосфора.
Самый первый доктор, к которому необходимо прибегнуть, — терапевт. Скорее всего, он назначит ряд лабораторных исследований:
- Клинический анализ крови, что дает возможность разглядеть воспалительные изменения, уменьшение количества эритроцитов (анемию), определить общее состояние.
- Исследование крови на сахар — с целью исключения сахарного диабета.
- Исследование мочи, а именно общий и по Нечипоренко — для определения патологий функции почек — органа, стабилизирующего водно-электролитический баланс.
- Лабораторный анализ крови, что позволяет оценить степень функционирования печени и почек.
- УЗИ вен (другими словами допплерография) — с целью оценки кровотока и диагностики вероятной венозной недостаточности.
Возможно, по сведениям анамнеза и осмотра потребуются и какие-то прочие освидетельствования, это будет решать доктор.
Очень часто люди жалуются, что болит икра левой ноги, когда сидишь и встаешь. Как лечить? Причины такого состояния уже упоминались выше. По результатам обследования врач перенаправит больного к профильному специалисту, котрый назначит лечение. К примеру, при варикозном расширении вен на первоначальных стадиях может быть рекомендовано следующее.
Препараты представляют собой категорию биологически действующих элементов (в большей степени флавоноидов), получаемых посредством обработки растительного сырья либо химического синтеза. Они могут увеличивать венозный тонус, а также снижать эксплицитность веноспецифичных признаков и синдромов.
Использование венотоников в особенности результативно на ранних стадиях, они проявляют прекрасный лечебный результат, по этой причине считаются средствами базовой фармакотерапии хронических болезней вен. Согласно своей формуле вазоактивные вещества могут быть монокомпонентными, то есть содержащими только один тип ангиопротекторов, а также многокомпонентными, включающими ряд действующих ангиопротекторов. В качестве примера синтетического фармацевтического средства возможно назвать кальция добезилат.
Нужны для временного облегчения признаков варикозного заболевания. Оказывают быстрый, однако, к огорчению, непродолжительный результат в зоне нанесения, помогая слегка уменьшить боль, судороги, снизить отечность нижних конечностей.
Называют ортезом для венозной стенки, предостерегающим ее рост. В случае если регулярно носить грамотно выбранный компрессионный трикотаж, можно не только уменьшить болезненные ощущения в ногах, но и затормозить прогрессирование заболевания.
С этой патологией шутить не нужно. При малейших подозрениях стоит обратиться к доктору для установления точного диагноза. Только так можно уберечь себя от развития тяжелых заболеваний.
источник
Периодически у каждого человека выступают на ногах красные пятна. Причин появления таких пятнышек есть множество. Важно своевременно заметить высыпания и обратиться к специалисту за помощью.
Только врач сможет поставить точный диагноз, назвать причину образования и каким методом проводить излечение.
Безупречный эпидермис является огромным дивом. Возникновение сыпи на коже не считается патологией. Но некоторые типы экзантем могут говорить о развитии какого-либо недуга. Также высыпания могут указывать на заражение, возникновение аллергической реакции или иные недомогания.
В общем виде пятнышки – это участки, которые разнятся от близлежащей дермы своей окраской. На ощупь такие высыпания обычно гладкие, но бывают случаи, когда они немного шероховаты. Такие изменения на коже можно разделить на 3 основные группы:
- Сосудистые. Обычно имеют розовый оттенок либо красноватый. Это предопределено структурой кровеносных капилляров.
- Пигментные. Такие высыпания имеют коричневатый или белый окрас. Образовываются из-за нехватки меланина.
- Неестественного происхождения. Этот вид является итогом внедрения под кожу красящего вещества.
Лишай является самым часто встречаемым кожным заболеванием. Сопровождается типичными видоизменениями дермы. Обычно возникают по причине ослабленной иммунной системы. Есть разные типы лишая, которые приводят к образованию сыпи:
- розовый лишай Жибера – розоватые высыпания или четко очерченные красные зоны, которые могут вызывать свербеж эпидермиса и вылущивание;
- красный плоский лишай – сыпь лилового оттенка, которые возникают не только на покрове, но и на слизистой;
- опоясывающий лишай – красноватые воспаленные участки, которые покрываются пузырями;
- отрубевидный вид – бледные высыпания, которые могут шелушиться;
- стригущий лишай – пятнышки, которые сильно зудят и чешутся, а также вызывают выпадение волос на месте появления.
Узнайте из этой статьи, что делать, если лопнула вена на ноге.
С такой проблемой встречался абсолютно каждый человек. Такие высыпания могут быть спровоцированы целым рядом причин. Если недуг сопутствуют подъем температуры, вылущивание, отечность, боли в голове, свербеж, жжение и иные видимые признаки, то нужна незамедлительная помощь специалиста.
Возникновение пятнышек, которые немного светлее, чем весь покров, приносят очень много переживаний. Обычно такие дефекты являются следствием зарубцевания ран и ссадин. Но в некоторых случаях они могут иметь достаточно серьезные первопричины.
Такой вид пятен может иметь разнообразные оттенки. Подобные пятнышки бывают:
- Гиперпигментированные. Образовываются при сильном увеличении пигментации.
- Гипопигментированные. Появляются из-за уменьшения меланина. Этот тип может быть взаимосвязан с прогрессированием различных болезней.
Если на ноге появилось красное пятно, фото можно сравнить с руководством для определения первопричины.
У многих возникает вопрос о том, почему на ногах появляются красные пятна. Красные пятнышки могут появляться по самым различным причинам. Большие красные пятна на ногах могут возникать по причине развития микоза. Это грибок, которому сопутствуют свербеж и вылущивание эпидермиса.
Васкулит – это заболевание ревматоидного характера, следствием которого является пятно на ноге. Красное пятнышко сопровождается болью в суставах и свербежом.
Сахарному диабету свойственны красные пятна на икрах ног. Во время протекания данного недуга повреждаются стенки сосудов. Если не заняться своевременным лечением, то пятнышки будут становится коричневыми.
При варикозе появляются сосудистые пятна на ногах, фото которых можно увидеть ниже. Если не придать значения лечению, то начнут образовываться трофические изменения. При этом чешутся ноги и появляются красные пятна. Фото позволяют определить заболевание для начала своевременного излечения.
Появляться могут красные пятна на стопах и это говорит о развитии иных недугов. Такие высыпания не несут опасности, но портят эстетический вид.
Узнайте из этой статьи, по каким причинам возникают сосудистые звездочки.
Что такое гиперемия, и как она лечится? Читайте по ссылке.
Мелкие красные точки на ногах ниже колен могут появиться вследствие неудачной эпиляции либо промерзания. Но бывают исключения, когда они свидетельствуют о прогрессировании серьезных болезней. Такие высыпания могут свидетельствовать о:
- начальной стадии сахарного диабета;
- атопическом дерматите;
- псориазе;
- микозе;
- розовом лишае.
При неправильном лечении такие точки начнут превращаться в большие красные высыпания. Помимо этого, неверно подобранные медикаменты вызовут инфицирование кожного покрова.
Если появляются красные пятна на ногах, причины которых разнообразны, то первым делом следует посетить терапевта. Для лечения таких пятнышек используется мазь от красных пятен на ногах. Если же появление высыпаний сопровождается головными болями, повышением температуры, то необходима незамедлительная помощь дерматолога.
Важно! Любая сыпь, которая появляется у детей требует срочного осматривания специалистом. В тяжелом случае потребуется стационар.
Для выявления первопричин образования высыпаний нужно:
- сдать анализы крови и мочи;
- глюкоза крови;
- УЗИ сосудов ног;
- бактериальный посев с инфицированных участков;
- биохимия крови.
Только специалист сможет провести тщательный осмотр, продиагностировать недуг, поставить диагноз и назначить необходимое лечение. Не нужно заниматься самолечением, так как можно нанести вред своему здоровью и усугубить всю ситуацию. При несвоевременном излечении недуг может начать прогрессировать и перерасти в более тяжелую форму. В этом случае начнут поражаться и внутренние органы.
Красная сыпь на ногах может свидетельствовать о развитии ряда заболеваний. Поэтому они не всегда безобидны, как это кажется. При появлении каких-либо симптомов следует обратиться за помощью к специалисту.
источник
Красные пятна на ногах – симптом негативных процессов в организме. Изменение в пигментации и структуре кожи вызывают аллергия, стрессы, нарушение в кровообращении и патологии сосудов, несбалансированное питание. Определение связи между провоцирующим фактором и негативным проявлением помогает выявить источник проблемы и устранить его.
Красные пятна на ногах появляются в результате различных патологических процессов в организме
В зависимости от причин появления красных пятен на коже ног, сыпи отличаются:
- размерами – от маленьких точек до больших бляшек;
- цветом – от бледного до бордового;
- количеством – могут быть единичными или состоять из нескольких образований;
- скоростью возникновения – появляться постепенно или резко.
Красные пятна могут состоять из множества маленьких образований, в зависимости от причины их появления
По мере усугубления болезни красные отметины увеличиваются, доставляя дискомфорт пациенту в виде жжения, зуда, боли, шелушения.
Таблица «Всевозможные причины появления красных пятен на ногах»
| Провоцирующие факторы | Вид и локализация пятен |
| Аллергия | Сыпь в виде красных точек у взрослых и у ребёнка возможна при контакте с любым аллергеном. По мере развития реакции, пятна, волдыри, небольшие уплотнения возникают на коленях, на бёдрах, ягодицах. |
| Атопический дерматит | Припухшие шелушащиеся уплотнения без чёткого контура. Болезнь реагирует на температурные изменения – сыпь обостряется при похолодании, а в тёплое время исчезает. |
| Грибковое поражение | Покраснение на стопах, на пальцах. Уплотнения чешутся и шелушатся. Микоз быстро распространяется по здоровой коже – на подошву, частично на голень. Сухие зудящие образования на ощупь не горячие, покрытые мелкими трещинами, в запущенных случаях начинают мокнуть, становиться болезненными. |
| Варикоз | Пятна красного или синеватого оттенка, напоминающие звёздочки, возникают на голенях. Красные точки образуются ниже колен, под коленями, на икрах. Стенки сосудов теряют эластичность, растягиваются, что ведёт к разрыву капилляров и кровоизлиянию – разрастанию на коже сосудистых пятен от светло-розового до синеватого цвета. |
| Сахарный диабет | Симметричные крупные пятна красного цвета на голенях, коленях. Бордовые размытые образования являются признаком прогрессирования болезни. |
| Васкулит | Мелкая красная сыпь от колен до ступней. Уплотнения сопровождаются отеком ног из-за воспалительного процесса в поверхностных сосудах. В запущенных стадиях высыпания превращаются в болезненные язвы и начинают кровоточить. |
| Экзема | Твёрдые узелки по всей поверхности кожи ног, зудящие язвочки, шелушащиеся бляшки, болезненные пузырьки и сильное покраснение травмированных участков, что связано с воспалением и расширением капилляров. |
| Псориаз | Розовые бляшки с красным ободком в складках кожи – под коленями, между ног, на ягодицах. В острой стадии пятна распространяются на всю поверхность ног, рук, тела. Бляшки сухие, зудящие, сильно шелушатся. |
| Розовый лишай | Крупные розовые пятна, вокруг которых сосредоточены мелкие точки. Образования вызывают зуд, жжение. Локализуются на бёдрах, голенях, коленах, икрах, на ступнях. |
| Ожог термический, ушиб, обветривание, обморожение | Пятна локализуются на открытых участках ног, пострадавших от механического воздействия. Цвет варьируется от бледно-розового до синевато красного в зависимости от степени поражения. Поверхность образований может быть горячей, шероховатой, болеть и чесаться. |
| Телеангиэктазия | Сосудистые сетки, выпуклые венозные звёздочки под коленями, на голенях, под ягодицами. Пятна спровоцированы чрезмерным расширением сосудов, находящихся близко к коже. |
| Укусы насекомых | Твёрдые горячие бугорки, красные пятна в месте укуса, возможна аллергическая сыпь недалеко от травмированного места. Уплотнения болят, чешутся, пекут. |
| Эмоциональные потрясения, физическое истощение | Вегетативное нарушение провоцирует образование обширных высыпаний на ногах, бёдрах, голенях. Может возникать зуд. |
| Авитаминоз | Тёмные маленькие пятна проявляются на кожных покровах ног из-за нехватки в организме витамина С, РР. Они не доставляют дискомфорт человеку – нет зуда, жжения или боли. |
| Гемангиома – опухоль сосудов доброкачественного происхождения | Большие пятна красного цвета на голенях, икрах, под коленями, на внешней стороне стопы. Покраснение не чешется, не вызывает жжения и боли. |
Нарушения в работе почек, печени, жёлчного пузыря и органов пищеварительной тракта также способны вызывать покраснения кожи нижних конечностей. Чтобы идентифицировать возбудитель патологических изменений, нужно проконсультироваться со специалистом.
Как выглядят пятна на ногах при различных заболеваниях, показано на фото.
Экзема проявляется в виде твердых узелков по всей поверхности ног
Красное пятно вызванное возбудителем розового лишая
Проявление телеангиэктазии на коже ног
Если появилось пятно на ноге, нужно сразу обратиться к врачу. Доктор поможет разобраться, почему оно образовалось, и что с ним делать. Изменениями в кожных покровах занимается . Специалист анализирует жалобы пациента и осматривает поражённые участки. При необходимости, назначает обследование у других узкопрофильных врачей:
При появлении красных пятен на ногах обратитесь к дерматологу
Консультация у нескольких специалистов позволяет точно определить причину появления красных пятен и подобрать эффективную терапию.
Для постановки диагноза необходимо пройти тщательное обследование.
- Лабораторные анализы – общее исследование крови и биохимический анализ плазмы с почечными пробами.
- Исследование крови на сахар.
- Забор биоматериала (эпидермиса) для бактериологического посева.
- Соскоб из поражённых тканей для выявления грибковых инфекций.
- Инструментальное обследование венозного русла на наличие в нём тромбов – венография.
Соскоб пораженного участка кожи поможет выяснить наличие сопутствующих инфекций
С помощью диагностики распознают заболевание, провоцирующее покраснение кожи ног и назначают адекватное лечение с учётом особенностей организма пациента.
Пятна на ногах – это не болезнь, а симптом основного заболевания. Медикаментозная терапия назначается, исходя из причины, которая повлекла неприятные проявления.
Используемые группы лекарственных препаратов для устранения красных пятен на ногах:
- венотоники – Диосмин, Детралекс, Флебодиа 600, Венарус, Троксевазин;
- антигистаминные средства – Супрастин, Тавегил, Диазолин, Фенистил;
- противовоспалительные вещества – Гепариновая мазь, Вольтарен, Найз гель, тетрациклиновая мазь;
- антигрибковые лекарства – Микозорал, Экзодерил, Себозол, Микосептин.
Антигистаминный препарат Супрастин назначают для лечения красных пятен на коже
При авитоминозе назначают витаминные комплексы, в состав которых входят витамин С, РР, фолиевая кислота.
Возникновение пятен на ногах не должно остаться без внимания. Неправильное лечение или длительное игнорирование патологических проявлений может привести к тяжёлым последствиям и опасным осложнениям:
- распространение инфекции по всему организму, что ведёт к вирусной пневмонии, патологиям в мочеполовой системе;
- воспаление головного мозга – следствие запущено лишая, воспаления сосудов;
- развитие лимфаденита – появление узелковых уплотнений в ногах, которые мешают ходить, превращаясь со временем в отёчный мешок плотной консистенции;
- тромбофлебит – образование тромбов в сосудах;
- проникновение инфекции в кровь, что провоцирует сепсис во внутренних органах;
- слоновая болезнь – изменения в лимфатической ткани, что ведёт к увеличению ног в размерах, со временем люди не могут ходить, происходит некроз клеток.
Не игнорируйте появление красных пятен на ногах, чтобы избежать развития осложнений, вплоть до слоновой болезни
Не допустить осложнений реально, если вовремя лечить инфекционные, грибковые, аллергические и вирусные патологии, соблюдать рекомендации врача и вести активный образ жизни.
Появление красных пятен на коже ног – признак дисфункций в организме. Спровоцировать сыпь и уплотнения могут кожные патологии, стрессы, аллергические реакции, механические воздействия, эндокринные изменения, нарушения в сосудах. Вовремя выявить причину помогает обследование у специалистов узкого профиля и комплексная диагностика – анализы крови, бакпосев эпидермиса, соскоб на грибковые инфекции, обследование сосудов нижних конечностей. Правильное лечение с использованием венотоников противовоспалительных, антибактериальных и антигистаминных препаратов, помогает избежать осложнений.
Темные пятна на ногах, особенно у представительниц прекрасного пола, вызывают эстетический дискомфорт. Такое проявление организма лишает женщину возможности носить короткие юбки или шорты, без которых в летнюю жару сложно обойтись. Пятна на ногах могут возникать также у мужчин и детей. Подобное проявление организма в первую очередь должно вызывать заинтересованность человека в причине появления пятен. Такой косметический дефект несложно убрать, но перед тем, как это сделать, необходимо разобраться в причине появления темных пятен.
Любые высыпания на коже, будь то прыщи или пигментные пятна, являются реакцией организма на определенный раздражитель. Темные пятна на коже могут указывать на наличие серьезного заболевание, поэтому необходимо выяснить причины появления пятен на ногах и только тогда заниматься вопросом их устранения.
Сам процесс образования коричневых пятен связан с тем, что происходит увеличение выработки клетками кожи коричневого пигмента — меланина. Чем больше его выработка, тем темнее цвет пятен. Кроме причины, которая вызывает образование пятен, угрозу для организма могут представлять и сами кожные высыпания.
В последнее время все чаще стали фиксироваться случаи озлокачествления пятен. Многие специалисты склоняются к тому, что указанный фактор связан с популярностью современных методов эпиляции волос. Характеристика пятен на ногах представлена в таблице.
| Виды пятен | Проявления |
| Хлоазмы | По внешнему виду хлоазма представляет собой пигментное пятно коричневого цвета, которое имеет неровные края. Кроме ног, хлоазмы могут образовываться и на коже лица. Причина их появления связана с нарушением деятельности щитовидной железы, печени или надпочечников |
| Лентиго | Представляют собой плоские или слегка выпуклые пятнышки округлой формы различных размеров. Лентиго могут быть юношескими и старческими. Подобная кожная пигментация считается доброкачественной, т. к. не имеет раковых клеток. Причиной пятен на коже может быть избыток ультрафиолета. Старческое лентиго связано с возрастными изменениями эпидермиса. В некоторых случаях наблюдается перерождение старческого лентиго в рак кожи |
| Веснушки | Маленькие желтые или коричневые пятна. Густота их высыпаний может быть настолько интенсивной, что пятнышки начнут сливаться друг с другом. Образуются под влиянием солнечных лучей не только на ногах, но и на любой другой части тела, часто – на лице |
| Родинки | Врожденные или приобретенные пигментированные образования на коже. Встречаются различных размеров и форм. Родинки могут быть бородавчатыми, т. е. выступать над поверхностью кожи, или быть с ней вровень. Образуются из узелков скопления меланина |
Пигментные пятна на ногах могут образоваться в результате дефицит витаминов А, РР и С. К факторам, вызывающим пигментацию на коже ног, относят:
- заболевания внутренних органов;
- сахарный диабет;
- недостаток кровообращения в ногах;
- нейрофиброматоз (генетическое нарушение нервной системы);
- облитерирующий атеросклероз;
- лишай;
- аллергическую реакцию (к примеру, на синтетику);
- неправильный обмен веществ;
- изменения в гормональном фоне;
- нарушения в работе желудочно-кишечного тракта;
- стресс;
- онкологию.
Помимо пигментной природы, черные пятна на ногах могут иметь сосудистое происхождение. Появляются они вследствие увеличения диаметра сосудов и являются предвестниками развития варикозного расширения вен.
Коричневые, черные или другого цвета пятна на коже ног не должны оставаться без внимания. Причины их появления самостоятельно выявить не всегда удается. Поэтому, чтобы не гадать о том, что спровоцировало пигментацию кожи, необходимо обратиться к дерматологу или онкологу.
Косметический подход к избавлению от пятен позволит только на время решить проблему. Чтобы избавится от них полностью, необходимо лечить причину, которая вызывает их появление. Если коричневые пятна сопровождаются дополнительными симптомами, такими как зуд, боль, шелушение или другими неприятными ощущениями, то визит к врачу должен быть обязательным.
Проблемами кожи занимается врач-дерматолог, но в процессе диагностики могут привлекаться и другие специалисты. Кроме визуального осмотра, если есть необходимость, врач берет кожный соскоб с пигментированной области для дальнейшего лабораторного исследования. Также необходимо сдать все требуемые анализы (кровь, мочу и прочее) для выявления других изменений в организме. После всех диагностических процедур врач подбирает соответствующее лечение.
Если пятно появилось в результате избытка ультрафиолета, аллергической реакции, нехватки витаминов и других подобных причин, лечение будет заключаться в нормализации необходимых условий для правильного функционирования организма. При обнаружении заболеваний внутренних органов или систем дерматолог перенаправляет пациента к другому специалисту в необходимой сфере.
В процессе лечения того или иного заболевания можно ускорить процесс избавления от темных пятен на ногах. Для этого можно использовать специальную отбеливающую косметику. Большим спросом пользуется удаление кожных темных пятен с помощью лазера. Эта процедура подразумевает избавление от доброкачественных пигментных пятен, поэтому перед ее проведением необходимо пройти обследование и предоставить сведенья о состоянии здоровья. Суть процедуры заключается в послойном испарении пигментированной ткани до уровня здоровой.
Существует и другой способ удаления пятен — фотоудаление. Метод подразумевает обесцвечивание пятен под действием световых импульсов необходимой длины. Излучаемый свет поглощается меланином, что приводит к его разрушению без повреждения окружающих тканей.
Любые виды пятен, появившиеся на кожных покровах, требуют к себе особого внимания. При необходимости должно быть начато своевременное устранение вызвавшей их причины.
Если появились красные пятна на ногах, что это может означать? Это может быть простым раздражением, возникшим в результате проведения эпиляции. Пятна появляются также после ношения новой тесной обуви или колготок из капрона. Есть люди, у которых на ногах имеются обычные красные родинки. Если они не чешутся, не меняют свой размер и цвет, то внимания на них можно не обращать. Только в том случае, когда происходят любые внешние изменения родинок, следует обратиться за консультацией к специалисту.
Если после использования косметического средства возникли красные пятна на ногах, что это может означать? Данное явление свидетельствует об аллергической реакции. Такие пятна могут возникнуть и при контактах с животными, бытовой химией и т.д. Избавиться от них несложно. Достаточно просто обнаружить и устранить аллерген.

Очаговые изменения цвета кожи на ногах могут быть признаком дерматита. Если возникли красные пятна на ногах, что это может быть за патология? Нередко она может означать заболевание кожных покровов ног. Наибольшее распространение имеет недуг, который называется микозом. Вызывают эту патологию грибки. В связи с этим анализ на выявление данного возбудителя производится сразу после того, как были обнаружены красные пятна на ногах. Что это может дать для лечения пациента? При положительных результатах анализа прописывается курс препаратов антигрибкового действия. Если придерживаться назначенной терапии, то красные пятна довольно быстро исчезнут. Это станет результатом устранения грибка.
Красные пятна на голени ног могут быть признаком начальной стадии варикоза. Такие очаговые изменения цвета кожных покровов сопровождаются возникновением болевых синдромов. При этом в ногах ощущается тяжесть. Если данные симптомы беспокоят вас, то следует незамедлительно проконсультироваться у врача-флеболога. Этот специалист лечит варикоз. Данная патология весьма опасна для здоровья человека. Нередко она сопровождается тромбозом, экземой, тромбофлебитом, а также другими осложнениями. Именно поэтому варикоз очень важно определить и начать его лечение уже на первом этапе. При подтверждении диагноза больные вены могут быть удалены. Раньше эта операция предусматривала хирургическое вмешательство. В настоящее время разработаны более безопасные методы борьбы с болезнью.

Если на ногах появились розовые шелушащиеся пятна, то это говорит о вероятности розового лишая. Данное заболевание заразно. В связи с этим при появлении таких пятен следует немедленно посетить дерматолога.
Если ноги покрылись красными пятнами, то самостоятельный диагноз ставить себе не следует. Нельзя также надеяться на самолечение. Это может только усугубить течение самой болезни, признаком которой и явились красные пятна. Ноги человека указывают на состояние его сосудов и вен, поэтому после обращения к дерматологу возможно посещение флеболога, сосудистого хирурга и т.д.
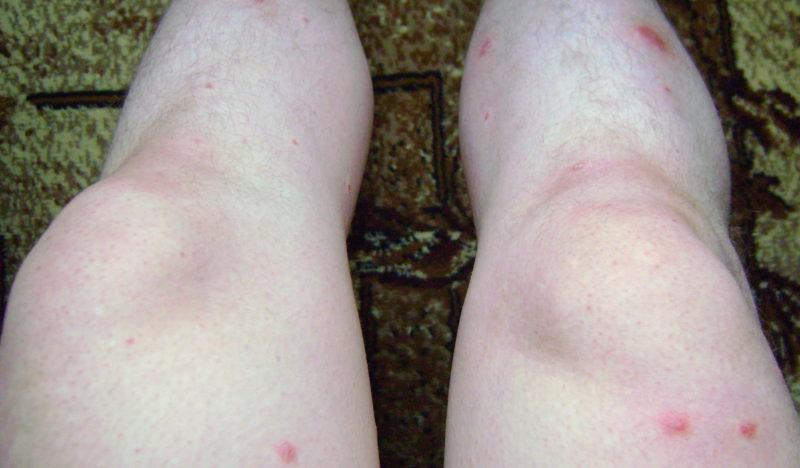
Одним из наиболее распространенных симптомов множества заболеваний является появление сыпи различного характера на ногах и прочих частях тела. Высыпания могут напоминать круглые маленькие точки или расплывчатые пятна, возникать постепенно или неожиданно, болеть, чесаться или не приносить человеку никаких дискомфортных ощущений. Видов пятен очень много, как и причин их возникновения. О том, какие пятна появляются наиболее часто, почему мелкие красные пятна на ногах чешутся или болят, а также о прочих вопросах, касающихся сыпи на ногах и причин ее возникновения, расскажет статья.
Красные пятна на ступнях ног и прочих участках нижних конечностей наиболее часто являются признаком кожных заболеваний. Нередко встречающаяся причина патологии — аллергические реакции. Характерная особенность: пациенты с аллергией отмечают, что на ногах появились красные пятна на коже после воздействия определенного аллергена.
Причиной аллергии может стать абсолютно любая вещь, продукт питания или косметическое средство. Одновременно с высыпаниями на ногах могут появляться красные пятна на руках, теле, лице. Пятно, как правило, не болит, но может зудеть, а участок кожи, на котором оно расположено, незначительно вспухнуть и приподняться над прочими зонами. Одновременно с покраснением могут наблюдаться отеки ног, припухлость кожи, шелушение. Большие красные пятна на руках и ногах аллергического характера могут сопровождаться изменением общего состояния, вызванным дальнейшим развитием аллергической реакции: затруднение дыхания, глотания, отек языка. Ситуация экстренная и требует обращения к врачу.
Аллергия на ногах проявляется не только красными пятнами: на коже ног могут появляться пузырьки, волдыри. Образования могут вскрываться, в результате образовывается язвочка, которая после заживления может покрываться корочкой.
Еще одной часто встречающейся патологией, сопровождающейся появлением на ногах красных пятен, являются грибковые поражения кожи (микоз). Возникают в основном красные пятна на стопах ног и реже распространяются ниже колена на голени. Сыпь, причиной которой служит микоз, имеет в основном четкий характер, на ощупь не горячая, может сопровождаться шелушением или покрыться сетью мелких трещинок. Зуд неинтенсивный, общее состояние человека с микозом изменяется редко.
Фото грибкового поражения кожи стопы
Прочие причины среди заболеваний кожи, характеризующихся тем, что на коже появляются красные пятна:
Псориаз. Локализация сыпи: разгибательные поверхности крупных суставов. Красные шершавые пятна возникают не только на ногах, но и теле, волосистой части головы, очень редко высыпания затрагивают лицо. Нередко псориаз сопровождается поражением ногтевых пластин. Псориаз не имеет характерной периодичности появления, не сопровождается изменением общего состояния, зудом. Если на болезнь наслаиваются перечисленные симптомы, то это повод провести дополнительную диагностику, чтобы исключить присоединение других заболеваний. Розовый лишай. Розовый лишай — разновидность микоза кожи. Данный тип грибкового поражения не опасен для окружающих. Розовый лишай чаще появляется у людей с ослабленным иммунитетом в виде красного шелушащегося пятна, сопровождающегося незначительным зудом. Экзема. Заболевание кожи, протекающее хронически или остро, и характеризующееся образованием на коже разнообразной сыпи: могут появляться красные шершавые пятна, пузырьки, папулы (мелкие подкожные узелки без содержимого). Иногда в местах наибольшего соприкосновения с одеждой, где происходит постоянное трение кожи, могут образовываться кожные дефекты, например язвы между ног, в подмышечных впадинах. Атопический дерматит. Характеризуется тем, что красные пятна на ногах шелушатся, могут иметь припухлый вид, расплывчатый контур. Атопический дерматит склонен к обострению под действием холода и хорошо реагирует на тепло.
Если появившееся красное пятно на ноге чешется и зуд нарастает, палец на ноге, голень или вся нога отекают, изменяется общее состояние, то затягивать визит к врачу не стоит. Отечность ног, боли и прочие симптомы могут стать «манифестом» сложной патологии сосудов или внутренних органов, лечение которой должно быть начато незамедлительно. Например, болезненные красные высыпания могут являться осложнением варикоза вен, впрочем, изменения кожи, чаще локализующиеся на ногах ниже колена, на икрах, возникают и при самом варикозе.
Фото псориатической красной сыпи
Для варикоза сосудов (вен) характерны различные изменения кожи, которые чаще всего возникают на фоне нарушения нормального движения крови по сосудам (венам). Вначале может появиться гиперпигментация кожи. Пятна могут постепенно увеличиваться в размерах и при выраженном варикозе располагаться не только на икре ноги и голени, но и выше колена.
Характерными симптомами варикоза сосудов также являются видимые под кожей, увеличенные в диаметре вены, сеточка сосудов (вены могут напоминать гроздь винограда, от которой отходит ножка), пастозность конечностей, со временем наблюдается посинение вен. При присоединении осложнений варикоза симптоматика увеличивается. Человеку нужно обратить внимание на следующие моменты:
Следует обратиться к врачу, если на фоне привычных изменений кожи нога опухла и покраснела. Это может быть признаком острого тромбофлебита. Патология часто возникает на фоне варикоза сосудов и характеризуется закупоркой вены тромбом в сочетании с воспалением сосуда (вены). Если на фоне варикоза появились синие и белые пятна на ногах, не имеющие четкого контура или ободка (мраморный кожный рисунок), нога начала синеть, косточка на ноге начала смазываться (то есть нарастает отек), то это является свидетельством тромбоза сосудов конечности. Патология чаще односторонняя. Если варикоз глубокий, то подкожные вены могут переполняться кровью. Если при варикозе произошел тромбоз поверхностного сосуда, то видно непосредственное место образования тромба. Особого внимания заслуживает ситуация, когда на фоне варикоза и недостаточности вен нижних конечностей палец на ноге или сразу несколько пальцев изменили цвет и начали чернеть. Это может указывать на начавшуюся гангрену.
Кстати, палец на ноге может краснеть, а потом и чернеть не только в результате гангрены на последней стадии варикоза. Похожая ситуация нередко наблюдается и при сахарном диабете. Изменения сосудов, происходящие при заболевании, провоцируют трофические изменения кожи, схожие с проявлениями варикоза, а уже после возникают трофические дефекты на пальцах рук и ног.
Фото покраснения при тромбозе вен на фоне варикоза
Иногда случается ситуация, когда на приеме человек жалуется на частое возникновение красных пятен, но на момент осмотра никаких внешних признаков сыпи у пациента нет. Тогда в первую очередь врач должен рассмотреть вероятность того, что большое красное пятно на ноге, теле, лице и любом участке кожи появилось вследствие нарушения работы вегетативной нервной системы, осуществляющей иннервацию стенки сосудов. Патология, несмотря на неприятную клинику, не опасна. Возникновение пятен могут обуславливать волнение, физическая или психическая перегрузка, жаркие погодные условия. Сыпь возникает вследствие нерациональной реакции сосудов на перечисленные причины, в результате чего сосуд расширяется и кожа краснеет. Появившийся покрасневший участок быстро приходит в норму, при этом на месте яркого пятна остается чистая кожа.
Сыпи являются частым симптомом инфекционных заболеваний или сами могут быть инфекционным заболеванием. Например, причиной сыпи могу стать:
Рожистое воспаление, вызываемое микроорганизмом стрептококком. Человек будет изначально жаловаться, что на ноге появилось красное пятно, возможно, с красным ободком по периферии. Одновременно чаще всего изменяется общее состояние: повышается температура тела, наблюдается потливость, слабость, все признаки инфекционного процесса в крови, может увеличиться в размерах и опухнуть нога. Красное пятно может постепенно расплываться. Кожный покров горячий, сухой. Зуд не характерен. В случае рожистого воспаления нужно всегда искать входные ворота инфекции, коими могу являться палец на ноге, травмированная стопа, голень и т. д. Сифилис. Множественные пятна на ногах, теле и даже ладонях со ступнями будут иметь розовый или красноватый цвет, появляться сразу по несколько штук в день, распространяться сверху вниз. Жалоб общего плана человек не предъявляет.
Большую группу пациентов с красной сыпью составляют дети. Описание всех детских инфекций, являющихся причиной высыпаний, займет очень много времени и различить их довольно сложно, однако следует помнить, что у грудничка появляющийся чешущийся дерматит редко является следствием инфекционной патологии. Пятнышко будет скорее проявлением аллергии или потницы. А вот у деток, перешагнувших грудной возраст и посещающих садик, существует высокий риск заражения детскими инфекциями (корью, краснухой, ветряной оспой).
Лечение красных пятен всегда должно начинаться с выявления и подтверждения причины недуга. Лишь когда патология точно установлена, следует начинать терапию. Если причина пятен на ногах – грибы, то дерматологи назначают противогрибковые препараты одновременно с общеукрепляющей терапией, так как микозы часто сочетаются с местными нарушениями иммунитета. Розовый лишай, в отличие от прочих микозов, в лечении не нуждается. Болячка проходит самостоятельно. Пациентам, у которых диагностирован розовый лишай, рекомендуют правильно питаться, а также соблюдать гипоаллергенный режим.
Вегетативная дисфункция сосудов ног и их покраснение по причине нерациональной работы системы иннервации вен сложно поддается местной медикаментозной терапии. Впрочем, местное нанесение средств и не нужно. Пациентам с нарушенным тонусом сосудов (вен) хорошо помогают контрастные процедуры, адекватные физические нагрузки.
Если причина – аллергия, помогут гипоаллергенная диета и здоровый образ жизни. При остром процессе лечение включает назначение антигистаминных препаратов, активированного угля и прочих энтеросорбентов, при необходимости разрешается смазывать пятна гормональными лекарствами. Псориаз и экзема нуждаются в комплексном лечении дерматолога. При псориазе кроме стандартного местного лечения и физиопроцедур в настоящее время все чаще назначаются биологические агенты. Лекарства влияют на функцию Т-лимфоцитов, подавляя воспаление и прочие проявления недуга. Экзему лечат противовоспалительными, антигистаминными препаратами, местно назначают гормоны. Лечение варикоза вен – прерогатива хирургов. При варикозе вен назначают ангиопротекторы, дезагреганты, препараты, улучшающие микроциркуляцию крови по венам. Низкий эффект от медикаментозного лечения служит показанием к оперативному вмешательству на венах.
Лечение рожи включает назначение антибиотиков. При плохом общем состоянии рекомендуют нестероидные противовоспалительные. Хороший эффект дают физиопроцедуры. Инфекционные процессы, сопровождающиеся красными пятнами на ногах, могут лечить в условиях инфекционного стационара. Терапию назначают с учетом возбудителя, вызвавшего процесс. При изменении общего состояния назначается дезинтоксикационная терапия, нестероидные противовоспалительные препараты.
Всех заболеваний, при которых может распухнуть голень, бедро, палец на ноге и одновременно могут появиться красные пятна, перечислить невозможно. Правильный диагноз представляет сложность даже для специалистов. Поэтому если у вас появились красные пятна, сыпь увеличивается в объеме, имеет зудящий характер, пытаться самостоятельно поставить диагноз и провести лечение не стоит. Лучше своевременно обратиться к врачу и получить адекватную помощь.
Коричневые пятна на ногах являются признаком каких-то сбоев в организме. Кожный покров защищает наш организм от различных наружных воздействий и тесно контактирует с органами. Поэтому при каких либо патологиях кожа меняет привычный внешний вид.
Пятна на ногах коричневого цвета могут возникать по разным причинам. К неопасным факторам можно отнести: следствие эпиляции, контакт с синтетикой, натирание обуви или использование неподходящих кремовых средств. Появление пятен при данных ситуациях — невинны и не несут угрозы здоровью человеку.
Однако появление коричневых пятен может быть спровоцировано расстройствами организма или различными недугами:
- При трофических нарушениях. При данном заболевании наблюдается нарушение кровеносных сосудов, например, при сахарном диабете, атеросклерозе.
- Коричневые пятна могут указывать на наличие такого недуга как неврофиброматоз. Оно развивается на генетическом уровне.
- Пигментные пятна зачастую могут возникать при дерматите. Это хроническая болезнь, которая склонна к частому проявлению рецидивов. Застойный дерматит возникает при варикозном расширении вен или при избыточных весовых параметрах. При таком диагнозе проявляются болевые ощущения в нижних конечностях ног. Для общего сведения: застойный дерматит проявляется обширной коричневой пигментацией и отечностью ног, наблюдается регулярный зуд. Поражение кожного покрова начинается с лодыжки и понемногу распространяется на всю ногу. Кожные слои на этих участках приобретают коричневый цвет и делаются твердыми на ощупь.
- При заболеваниях желудка или кишечника.
- При онкологии.
Зачастую коричневые пятна на ногтях пальцев ног возникают в связи с ношением неудобной обуви. Ногти травмируются, нарушается кровообращение, что приводит к изменению цвета ногтевой части.
Но могут быть и другие причины возникновения темных пятен:
- кровоподтеки, которые в последующем выступают темными пятнами;
- авитаминоз, нехватка витамина В 12;
- почечная недостаточность;
- болезни сердца;
- бронхит или проблемы с легкими;
- злокачественная меланома;
- продольные, коричневые полосы на ногтевой пластине свидетельствуют о пигментных патологиях;
- если коричневое пятно появилось не только на большом ногте, но и вокруг кожи, это может свидетельствовать о проявлениях псориаза.
Коричневые пятна на ногтях не всегда означают присутствие недуга. Зачастую изменение цвета ногтевой пластины связано с неправильным уходом за этой частью тела.
Коричневая пигментация в области ступни может быть вызвана липодерматосклерозом.
При данном заболевании изменяется цвет кожного покрова, ступни становятся припухлыми, слегка даже налитыми.
Возникает заболевание на почве варикозного расширения вен.
Рассмотрим детальнее протекание всего процесса:
- обессиленная система (венозная) не может работать в стандартном ритме;
- кровь протекает в обратной направленности;
- венозное давление возрастает и упирается в основу ступни;
- затем происходит вытекание крови из кровеносных сосудов, и возникают коричневые пигментации.
Чтобы вылечить коричневые пятна в области стоп, необходимо пройти обследование, дабы узнать точный диагноз. Если не начать своевременное лечение липодерматосклероза, болезнь будет прогрессировать. Со временем обычное передвижение будет сопровождаться сильной болью.
Одним из самых простых и эффективных способов лечения данного недуга считаются медицинские чулки или компрессионный трикотаж. Эти предметы сожмут ногу ниже колена, улучшат микроциркуляцию в конечностях и обеспечат правильный отток крови.
Варикоз – серьезное заболевание, при котором наблюдаются болевые ощущения в области ног, затем в сердце. Варикозное расширение вен не является смертельным недугом, однако грозит нешуточными осложнениями: тромбофлебитом или трофической язвой, которые могут привести к смертельному исходу.
При первых симптомах развития варикоза появляется отечность конечностей, которая быстро проходит. Но со временем места отеков начинают сильно зудеть, и появляется пигментация.
Она может иметь гладкий, блестящий вид, иногда покрывается мелкими пузырями, которые время от времени то проходят, то вновь возникают. Не проводя своевременное лечение, заболевание начинает прогрессировать.
Зуд и жжение поврежденных мест в разы усиливается. Светлые пятна приобретают темно коричневый оттенок. Их образование происходит из-за застоя крови.
Коричневые пятна достаточно опасны, зачастую возникают в области лодыжек. Они могут привести к варикозному дерматиту и создать рубцовые раны.
Если не проводить лечение кожный покров, где возникли коричневые пятна, становится очень плотный и сухой, его невозможно взять в складку. Спустя некоторый час появляется жидкость, что свидетельствует о трофической язве.
Прежде чем приступить к лечению варикозных коричневых пятен на ногах, необходимо вылечить основное заболевание. Чтобы кожа приобрела естественный цвет, следует провести лечение кровеносных сосудов.
При наличии выпуклых вен удалить коричневые пятна невозможно!
Лечат и диагностируют заболевание хирург и дерматолог.
- диетотерапию;
- ношение специального белья;
- мази и гели;
- лечебную зарядку;
- электростимуляцию, она улучшает движение крови к конечностям;
- народную медицину, которая проводится комплексно с иными препаратами.
Если консервативное лечение не дало результатов, то потребуется хирургическое вмешательство.
Если варикозное расширение вен вылечено, а коричневые пятна на ногах остались, то удалить их можно с помощью медицинского лазера. Данная процедура очень удобна, безболезненна, но при этом эффективна. Уже через пять сеансов коричневая пигментация покинет ваши ножки!
Коричневые пятна в области голени могут свидетельствовать о развитии сахарного диабета или атеросклероза. При данных недугах пятна на обеих голенях располагаются симметрично. На первых стадиях размер пятна колеблется от одного до двух сантиметров. Эта патология чаще встречается у мужчин.
Стоит рассмотреть основные заболевания, которые приводят к коричневым пятнам в области голени:
- Поврежденные капилляры или кровеносные сосуды приводят к небольшому кровоизлиянию. В результате естественный цвет кожи приобретает коричневые тона. В медицине такое проявление называется диабетической дермопатией. Это самое распространенное кожное заболевание, при котором коричневая пигментация поражает область голени. Для лечения данного заболевания необходимо пройти ряд обследований. Специалист определит верный диагноз и назначит правильное питание и препараты.
- Липоидный некробиоз приводит к нарушению обмена жиров и изменяет структуру сосудов. В результате чего в области голени возникают коричневые бляшки. По истечению некоторого времени бляшки становятся пигментированными атрофическими темно коричневыми пятнами. Если заболевание не лечить, то пятна будут увеличиваться в размере, образовывать язвы и сильно болеть. Липоидный некробиоз лечится с помощью инъекций, которые вводятся в пораженные места голени. Надеваются специальные повязки и применяются сильнодействующие кортикостероиды.
- Атеросклероз провоцирует появление коричневых пятен на ногах у мужчин (пятна шелушатся, локализуются в области голени). Со временем они перерождаются в раны, которые болят и приносят массу страданий. Чтобы вылечить недуг необходимо избавиться от всех факторов риска. Отказаться от употребления никотина, спиртных напитков, прибегнуть к частым прогулкам по свежему воздуху, плаванию, снизить выработку стрессовых гормонов.
Маленькие коричневые пятна в области ног могут возникать в связи с различными заболеваниями.
Мелкая пигментация кожного покрова ног может быть спровоцирована:
- Авитаминозом. Кожным слоям не хватает витаминов группы А, С и РР.
- Трофические нарушения могут быть сигналом появления мелкой пигментации кожного покрова. Они свидетельствуют об изменениях кровообращения в сосудах.
- Возрастные изменения могут привести к появлению небольших, коричневых пятен ниже колен.
- Иногда неравномерной пигментации подвержены беременные женщины. После родов цветовые изменения кожного покрова исчезают.
- Частое пребывание под солнечными лучами провоцирует возникновение мелких пятен на ногах. Кожа приобретает коричневый цвет, становится плотной, в некоторых случаях наблюдается шелушение.
- Не крупные пигментные пятнышки могут оказаться обычными веснушками. Особенно они заметны в летний период времени, зимой же высыпания сравниваются с естественным цветом кожи.
- Мелкая пигментация может выступать при нейрофиброматозе. В этом случае изначально пигментация имеет светло коричневые тона, со временем темнеет и образовывает узелки красных оттенков. Это говорит о том, что болезнь запущена и начались воспалительные процессы в костных тканях.
Чтобы удалить небольшие пигментные пятна на ногах, необходимо четко знать причины возникновения пигментации. Они могут быть связаны как с внешними факторами, так и проблемами внутреннего характера.
Пятна, которые появились в результате эпиляции или ношения неудобной обуви, могут пройти самостоятельно, а вот пигментация, которая спровоцирована флебологическими факторами потребует длительного процесса лечения и реабилитации.
После обследования и сдачи анализов, дерматолог назначит терапию в соответствии с типом, окрасом и формами образований на кожном покрове.
Изначально доктор ставит задачи:
- вылечить основное заболевание, которое спровоцировало возникновение пигментации;
- исключить контакты со всеми аллергенами;
- назначение действенных препаратов и наружных средств;
- восстановить иммунную систему;
- прием антигистаминных мазей и кремов.
Мелкие пятна на ногах особенно те, которые появляются повторно, нуждаются в особом внимании. Никогда не прибегайте к самостоятельному лечению. Своевременное обращение к специалисту в разы ускорит процесс выздоровления данного недуга.
Удаление пятен может происходить как медикаментозным путем, так и народным методом. В комплексе эти два способа работают быстро и эффективно. Рассмотрим некоторые действенные, народные рецепты, которые активно применяются людьми для уничтожения пигментации.
Отбелить пигментацию можно свежим огурцом. Для этого потрите овощ на крупной терке и приложите полученную кашицу к поврежденным участкам тела.
Не менее эффективно удаляют пигментацию на ногах дрожжи. Возьмите 40 грамм дрожжей смешайте их с таким же количеством лимонного сока.
Данную субстанцию нанесите на пигментные пятна, на двадцать минут, затем смойте смесь теплой водой, дайте коже высохнуть естественным путем. После этого увлажните кожные слои детским кремом.
Возьмите творог (100 грамм) внесите нашатырный спирт и перекись водорода (по 20 капель). Смесь тщательно перемешайте и нанесите маску на проблемные участки в области ног. Через двадцать минут смойте маску теплой водой. Уже через 10 -15 применений пигментные пятна будут менее видимы.
Свежая петрушка основной помощник в борьбе с пигментацией. Его использование допускается как в чистом, нарезанном виде, так и с добавлением молока, лимона или меда (в равных пропорциях).
Данные лекарственные смеси наносятся на тридцать минут, затем смываются прохладной водицей, проблемные участки смазываются увлажняющим кремом.
От коричневых пятен спасет обычный лимон. Смешайте сок лимона (100 грамм) с очищенной водой (200 мл). Приготовленным лосьоном смазывать пигментные образования ежедневно.
Помимо этого лимонный сок можно добавить в любой жирный крем. Наносить состав на ноги перед сном на 15 минут. Затем с помощью ватного тампона, смоченного в пастеризованном молоке снять лимонное средство.
При пигментации кожи ног воспользуйтесь смородиной, земляникой или клубникой. Представленные ягоды отличаются потрясающей отбеливающей особенностью. Разомните сладкие ягоды при помощи обычной вилки. Полученную смесь нанесите на проблемные участки тела. Положительный результат не заставит долго ждать.
Если пигментные пятна на ногах образовались в результате беременности и после родов не исчезли, тогда соедините молоко (60 мл) с водкой (20 мл). Ежедневно протирайте полученным раствором поврежденные участки ног.
Если коричневая пигментация на ногах связана с солнечными лучами, неудобной обувью или неудачной эпиляцией, в большинстве случаев осложнений не наблюдается.
Если возникновение коричневых пятен спровоцировано заболеваниями и своевременно не происходило лечение, то неприятных последствий и осложнений не избежать:
- Если не лечить пигментацию на ногах, вызванную диабетом или атеросклерозом, то пятна начнут увеличиваться в размерах, преобразовываться в язвы, гноиться и болеть.
- Медля с лечением коричневой сыпи в области ног, появление которой спровоцировал неврофиброматоз, может начаться деформирование костных тканей. Данный недуг может нести ряд осложнений таких как: опухоль спинного мозга, полная потеря зрения и слуха.
- Несвоевременное лечение коричневых образований, возбужденных варикозным расширением вен, может доставить человеку серьезнейшие осложнения. При запущенной форме открывается кровотечение, начинается тромбоз (вена закрывается тромбом), воспаляются венозные стенки, впоследствии образовывается трофическая язва.
Не затягивайте с посещением к доктору. Как только на ногах появились коричневые пигментные пятна, обратитесь за помощью в медицинское учреждение, где определят причину возникновения темных образований и предоставят своевременное лечение.
Придерживаясь некоторых правил, вероятность возникновения пигментации в области ног сводится к нулю.
- Не находитесь долгое время под жаркими лучами палящего солнца.
- Защищайте ноги от прямых солнечных лучей с помощью брюк, плотная ткань способна экранировать тело.
- Употребляйте как можно больше жидкости, чтобы не допустить обезвоживание тела.
- Внесите в свой рацион питания максимум фруктов, овощей и зелени (петрушка, сельдерей, укроп).
- Готовя завтрак, обед или ужин не забывайте о витамине Е, которого предостаточно в сливочном масле.
источник