Болезнь Мортона, или неврома стопы – заболевание, характеризующееся патологическим утолщением миелиновой оболочки подошвенного нерва, который локализуется между плюсневыми костями. Чаще всего фиброзное разрастание тканей фиксируется между третьим и четвертым пальцами, поражение бывает одно- или двухстороннее. Стопа Мортона вызывает появление острой боли, усиливающейся во время ношения тесной обуви и отдающей в пальцы. Лечение недуга длительное, в запущенных случаях требуется хирургическое вмешательство.
Патология диагностируется преимущественно у женщин среднего возраста, которые часто носят тесную обувь на высоких каблуках.
Это связано с повышенной нагрузкой на передний отдел стопы. Подошвенный нерв постоянно сдавливается, происходит постепенное утолщение оболочки нервного волокна, периневральное разрастание соединительной ткани. Хроническая травматизация плюсневой области вызывает образование воспалительного процесса, без проведения лечения приводит к сращению костных тканей с эпиневральными и мышечными волокнами, деформации ступни.
Причины появления невромы Мортона:
- поперечное плоскостопие;
- механические травмы: вывихи, ушибы, переломы;
- воспалительный неврит;
- локализованный артериит;
- hallux valgus;
- бурсит;
- последствия хирургического лечения;
- аутоиммунные, инфекционные заболевания стоп;
- липома в области плюсны;
- атеросклероз сосудов нижних конечностей.
К провоцирующим факторам развития невриномы стопы относится ношение тесной, неудобной обуви, избыточная масса тела, длительное пребывание в вертикальном положении, интенсивные физические нагрузки, нарушения походки.
Ускоряет прогрессирование болезни Мортона и усугубляет болевые ощущения сопутствующий асептический некроз, сосудистая недостаточность, плохое кровообращение, малоподвижный образ жизни, частые травмы стопы.
Нередко у людей, страдающих метатарзалгией, диагностируют остеохондроз, различные заболевания суставов нижних конечностей, нарушение осанки.
При синдроме Мортона пациенты жалуются на ощущение инородного предмета, «прострелы», жгучие боли различной интенсивности в локализованной области или вдоль площади всей подошвы. Иногда возникают парестезии, онемение подушечек пальцев стопы. Болевой синдром напоминает ходьбу босиком по камням, в редких случаях беспокоит человека по ночам.
На начальных стадиях заболевания дискомфорт появляется только во время ношения узких туфель, после их снятия самочувствие улучшается, позже метатарзалгия приобретает постоянный характер, не проходит даже в состоянии покоя, может сохраняться несколько дней. Облегчение наступает, если помассировать проблемный участок: это происходит за счет снижения давления между головками плюсневых костей.
Внешне никаких изменений не видно, но при пальпации стопы обнаруживается болезненный бугорок, располагающийся с подошвенной стороны между 3 и 4 пальцами. На запущенных стадиях появляется хруст, пульсирующая боль при движении фалангами, небольшая отечность ноги.
Больного осматривает, опрашивает травматолог или ортопед. Врач пальпирует зону плюсны, определяет локализацию болевых ощущений. Жжение и пульсация возникает при надавливании между головками костей и сжатием стопы во фронтальной плоскости. Тест провоцирует иррадиацию боли к иннервируемым пальцам.
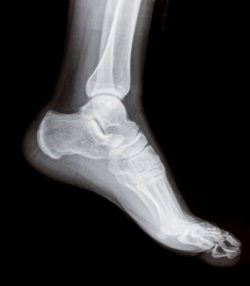
Для установки точного диагноза выполняют рентген нижней конечности. Сама неврома на снимке не видна, но у большинства пациентов обнаруживается поперечное плоскостопие.
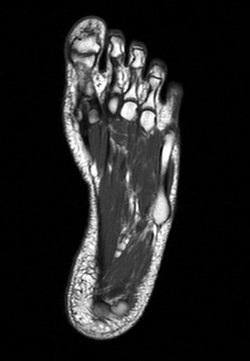
На более поздних стадиях обнаруживается костная мозоль. МРТ и КТ мало информативны при болезни Мортона, но позволяют отличить метатарзалгию от других патологий. Для определения локализации опухоли делают УЗИ стопы, применяют инструментальные исследования.
Дифференциальная диагностика невромы проводится с травматическим бурситом, эпителиальной кистой, наличием инородного предмета, артритом, деформирующим остеоартрозом, невриномой.
Если образовалась неврома стопы — симптомы очевидны, а лечение подбирает врач по результатам обследования. Применяют консервативные методы терапии и хирургическое удаление опухоли. Пациентам нужно носить ортопедическую обувь, специальные стельки, требуется применение разделителей для пальцев, это помогает снизить напряжение в переднем отделе стопы, восстановить поперечную арку.
Необходимо избегать длительного пребывания в положении стоя, уменьшить физические нагрузки, иногда проводится наложение гипсового сапожка или фиксирующей повязки на 3–4 недели. Если консервативное лечение невромы Мортона не дает результатов, рекомендуется проводить хирургическое иссечение новообразования.
Терапия при болезни Мортона направлена на снятие болевого синдрома, уменьшение давления на подошвенный нерв и предотвращение прогрессирования недуга. Уменьшить жжение при невроме стопы помогают нестероидные противовоспалительные препараты: Наклофен, Диклофенак, Целекоксиб. Для этой цели используют местные анестетики вместе с глюкокортикостероидами (Дексаметазоном, Гидрокортизоном). Медикаментозная блокада устраняет воспаление, отек, уменьшает степень проявления невриных симптомов болезни Мортона.
Физиотерапевтические процедуры позволяют повысить эффект проводимого лечения, стимулируют регенерацию тканей. При невроме стопы показан курс электрофореза, волновой, магнитной, рефлексотерапии, иглоукалывание, воздействие лазерным лучом.
Хирургический метод лечения невромы Мортона применяют, если консервативный не дал результатов. Удаление проводят несколькими способами:
- Иссечение патологического участка нервных волокон. После процедуры будет ощущаться постоянное онемение иннервируемой зоны, но пациенты обычно не испытывают дискомфорта, парестезия ощущается только при прикосновении к области плюсны между 3 и 4 пальцами. Двигательная функция стопы не нарушается, подвижность фаланг сохраняется. После удаления невромы Мортона ткани ушивают, сверху накладывают стерильную повязку, швы снимают через 2 недели. Восстановительный период занимает не более месяца, осложнения развиваются редко.
- Релиз поперечной межплюсневой связки позволяет устранить сдавливание нерва. Во время операции ткани не иссекаются, и удается избежать парестезии. Но если данная методика не дает желаемого эффекта, прибегают к традиционному удалению невромы Мортона.
- Остеотомия выполняется путем смещения головки 4 кости плюсны после искусственного перелома. Преимуществом такого лечения служит возможность выполнить операцию через небольшой прокол в коже, недостатком является длительная ремиссия (два месяца), пока не срастется кость.
Метод хирургического вмешательства подбирается врачом с учетом степени тяжести заболевания и пожеланий пациента. Во время восстановительного периода необходимо ограничить нагрузку на ногу, регулярно менять повязки, строго следовать всем рекомендациям травматолога.
В дополнение к основным методам лечения невромы Мортона можно использовать народные средства. В домашних условиях снять острую боль помогает холодный компресс: к воспаленному месту прикладывают лед, завернутый в хлопчатобумажную ткань, и держат 2–3 минуты. Это уменьшает отек стопы, устраняет чувство жжения.
На ночь к подошве привязывают капустный лист или делают примочку с капустным соком. Такой рецепт имеет обезболивающие, успокаивающие свойства. Процедуру нужно делать после снятия неудобной обуви или интенсивных физических нагрузок.
При невроме Мортона полезно принимать ванночки с ромашкой, календулой, мятой перечной или зверобоем.
На 3 литра теплой воды добавляют 0,5 мл травяного отвара, ногу погружают в таз, держат 10–15 минут. Народный рецепт помогает снять приступ острой боли, его можно применять для профилактики осложнений, лучше всего делать процедуру 1 раз в день перед сном.
Чтобы лечение невромы стопы было более эффективным, необходимо устранить провоцирующие факторы. При избыточном весе тела следует соблюдать низкокалорийную диету, придерживаться правил дробного питания.
Пациенты должны максимально снизить нагрузку на поврежденную область, носить широкую, удобную обувь, которая не вызывает сдавливания конечности.
Если причиной развития невромы служат сопутствующие патологии, следует провести соответствующее лечение. При хроническом течении необходимо принимать поддерживающую терапию, укреплять иммунитет, заниматься лечебной физкультурой. Профилактика болезни Мортона позволит избежать частых рецидивов.
Возможно появление осложнений после хирургического лечения, если пациент не соблюдает рекомендации врача, правила гигиены. Рана может воспалиться, загноиться, долго заживать, на ее месте остаются рубцы.
Запущенная форма невромы Мортона приводит к хроническим болям, воспалению окружающих тканей, суставов в переднем отделе стопы. Человек не может передвигаться без помощи костылей, трости, нормально ходить, ставит ногу в неестественное положение, как следствие появляется хромота, изменяется походка и осанка. Нередко хронический болевой синдром вызывает признаки невроза, раздражительность.
Избежать развития невромы Мортона позволяет ношение удобной обуви. Но подошва не должна быть абсолютно плоской (не подходят балетки, кроссовки), выбирайте модели с ортопедическим супинатором или небольшой танкеткой.
Женщины, которые ходят на высоких каблуках, должны делать ванночки с травами, расслабляющий массаж стоп с эфирными маслами. Рекомендуется использование специальных массажеров для ног, хождение босиком. Пациентам с плоскостопием следует постоянно вкладывать в обувь специальные стельки или корригирующие прокладки.
Неврома Мортона проявляется жгучими болями в подошве, дискомфортные ощущения усиливаются по мере прогрессирования заболевания, приобретают постоянный характер. Лечение проводят консервативным или хирургическим путем, способ терапии подбирает врач индивидуально для каждого больного. Соблюдение правил профилактики, своевременная терапия невромы Мортона позволяет предотвратить развитие необратимых осложнений.
источник
По статистике, судороги пальцев ног – одна из наиболее распространенных проблем с нижними конечностями. Это онемение, которое сопровождается резкой болью и потерей подвижности. Интенсивность и продолжительность симптома может варьироваться в зависимости от причин, которые его вызвали. Не стоит терпеть дискомфорт: нужно принять срочные меры для его устранения, а при неоднократных повторениях необходимо обратиться к врачу и пройти обследование.
- Недостаток полезных элементов в организме, связанный с несбалансированным рационом или приемом лекарственных препаратов. С наибольшей частотой к судорожным проявлением приводит дефицит витамина D, кальция и магния.
- Белковая диета. Рацион, которого придерживаются любители фитнеса, – причина выведения из организма кальция. При его недостатке может свести мышцы рук и ног.
- Беременность. Женщине «в положении» нужно больше полезных веществ, чем обычно. Несбалансированный рацион может вызывать неприятные симптомы.
- Частые стрессы, из-за которых организм постоянно находится в напряженном состоянии.
- Плоскостопие, поясничный остеохондроз, варикозное расширение вен. Судороги в пальцах ног становятся первыми симптомами прогрессирования этих недугов.
- Неправильный выбор обуви. Длительное хождение в неудобных и жестких туфлях приводит к нарушению кровоснабжения в стопе, что приводит к судорогам и боли.
- Артрит, артроз – могут приводить к судорожным явлениям, сопровождающимся болью и онемением.
- Избыточный вес, переохлаждение и другие факторы.
Точный ответ на вопрос, почему сводит ступни, способен дать только врач по результатам проведенной диагностики. Если проблема постоянно преследует вас, обязательно обратитесь к специалисту. Попытки самолечения могут обернуться плачевными результатами.
Если сведение пальцев случается регулярно, следует обратиться к врачу. По результатам диагностики он определит, что делать в конкретном случае. Для начала нужно посетить ортопеда, который в зависимости от результатов осмотра может направить к ортопеду или флебологу.
- УЗИ сосудов ног;
- рентген нижних конечностей;
- анализ крови.
Когда диагноз поставлен, врач назначает курс лечения. Обычно он включает специальную диету, позволяющую насытить организм витаминами и микроэлементами. В нее включаются нежирные сорта рыбы и мяса, орехи, свежие фрукты и овощи. Дополнительно необходим прием аптечных витаминных комплексов.
Если судороги связаны с нервным перенапряжением, врач назначит успокоительные препараты. Вам нужно будет проанализировать свой образ жизни и подумать, от чего нужно отказаться, чтобы вас не преследовала усталость и стресс.
Для укрепления сосудов ног назначаются мази и гели, особенно популярны средства с конским каштаном в составе. Рекомендованы ежедневные ванночки для ступней на основе лекарственных растений или морской соли. Они улучшают кровообращение, снимают усталость с ног и помогают расслабиться.
Если у вас сводит ступни ног, и эти судороги связаны с такими заболеваниями, как варикоз, артрит, артроз, врач определит комплексное лечение, которое включает прием медикаментов, физиопроцедуры, ЛФК и другие терапевтические методы.
Когда болезненно сводит пальцы ног, бытовые и рабочие дела отходят на второй план. Человек замирает, ожидая, когда исчезнет резкий дискомфорт.
- Приложите к сведенной конечности кубик льда или любой холодный предмет: он блокирует болевые рецепторы. Если есть возможность, опустите стопу в тазик с прохладной водой.
- Когда боль чуть отступит, лягте так, чтобы ступня оказалась выше уровня сердца. Это обеспечит отток крови от пальцев и улучшит ваше самочувствие.
- Если ноги сведены болью, а вы находитесь в офисе, снимите обувь и носки, пройдите по полу, преодолевая дискомфорт. Неприятные ощущения сразу отступят.
- Разотрите пораженную конечность с силой. Нажимая на мышцу со спазмом, например, в области большого пальца, вы способствуете ее расслаблению.
- Уколите ступню, которую свела судорога, кончиком булавки. Этот метод оказывает мгновенное действие, а потому часто используется пловцами.
Если после завершения приступа в ступне остались неприятные ощущения, оберните ее на несколько часов эластичным бинтом.
Видео — Способы избавления от судороги пальцев ног
Целители «от сохи» дают множество советов, как избавиться от судорог в мышцах и связанной с ними боли. Помните: эти методики не являются заменой традиционной терапии. Вначале нужно обратиться к врачу, который подскажет, как лечить проблему, а затем использовать народные рецепты как дополнение.
- Если пальцы на ногах сводит судорогой, для быстрого снятия боли достаточно втирать в ступню горчичное масло.
- Чтобы забыть о судорогах, нужно на протяжении 14 дней каждый вечер втирать в кожу стопы лимонный сок.
- Чтобы уменьшить боль во время приступа, используйте настойку тысячелистника. Залейте 20 г сухой травы и 10 г чабреца 250 мл водки. Оставьте в темном месте под крышкой на десять дней, процедите. Смазывайте сведенную конечность, после чего надевайте теплые носки и не двигайте ногой четверть часа.
- Избавиться от частых судорог поможет луковый настой. Залейте шелуху кипящей водой, оставьте под крышкой на 30 минут. Выпивайте по две столовые ложки после ужина. Курс лечения – 30 дней.
Известно, что причины и лечение судорог связаны с особенностями рациона. Провоцирующим фактором может стать недостаток в организме калия. Чтобы восполнить его запасы, можно регулярно пить самодельный «квас».
Для его приготовления ржаные сухари заливаются водой и настаиваются четыре часа. Затем в состав добавляются сухие дрожжи, жидкость оставляется под крышкой еще на восемь часов. Готовый напиток рекомендуется хранить в холодильнике. Его следует выпивать по половине стакана утром и вечером до приема пищи.
Благотворное действие на лечение проблемы оказывает ромашковый отвар. Необходимо залить две столовые ложки сухих цветков половиной литра кипятка, держать под крышкой 30-40 минут. Пить по 150 мл после завтрака и обеда.
Когда сводит судорогой пальцы на ногах, их пронизывает острая боль. Человек просыпается среди ночи, останавливается в общественном месте, чтобы хоть как-то уменьшить дискомфорт.
- Пейте достаточное количество жидкости: не менее двух литров негазированной воды в сутки. Это сделает мышечные волокна более эластичными.
- Сделайте свой рацион сбалансированным и разнообразным. Не забудьте включить в него нежирное мясо и рыбу, свежие овощи и фрукты.
- Выполняйте упражнения на тренировку мышц, склонных к появлению судорог. Для пальцев ног полезно плавание, ходьба на цыпочках, бег трусцой. Регулярная физическая активность улучшит кровоток в этой области, клетки получат больше кислорода и питательных веществ, необходимых для нормального функционирования.
- При занятиях спортом не гонитесь за олимпийскими рекордами. Увеличивайте нагрузки постепенно.
- Если вы заняты на сидячей работе в офисе, не забывайте о регулярной гимнастике. Каждые 30-60 минут рекомендуется потягиваться, вставать, ходить или хотя бы вытягивать пальчики ног. Минимальная физическая нагрузка улучшит кровоток в нижних конечностях.
- Если вы часто сталкиваетесь с тем, что пальцы ног сводит судорогой, заведите привычку делать каждый вечер самомассаж стоп. Используйте растирающие, пощипывающие и похлопывающие движения, поворачивайте пальчики вокруг своей оси. Можно дополнить процедуры уколами неострым предметом.
- Правильно выбирайте обувь. Откажитесь от жестких и неудобных моделей. Не приобретайте туфли, которые жмут в момент примерки: вероятность, что они разносятся, минимальна. Отдавайте предпочтение натуральным материалам.
- Если после тяжелого трудового дня ступни болят и отекают, примите контрастный душ: он нормализует кровообращение. Для снятия напряжения рекомендован самомассаж, состоящий из пощипываний, растираний, поглаживаний. Эта несложная процедура незаменима для беременных жен и дам, предпочитающих высокие каблуки.
- Судороги пальцев ног часто являются следствием хронической усталости, регулярного недосыпа, накопленного стресса. Чтобы не терпеть боль и не лечить проблему, не загоняйте себя «в угол»: дозируйте физические и умственные нагрузки, отводите достаточно времени на сон. Чтобы снять нервное напряжение после трудового дня, пейте успокаивающие чаи и травяные сборы.
Постоянные судороги – это опасный симптом, который может свидетельствовать о наличии серьезных заболеваний. Не стоит увлекаться народными средствами, обязательно обращайтесь к врачу, который проведет диагностику и назначит лечение с учетом особенностей вашего организма.
источник
Судороги ступни — неприятный, даже болезненный процесс, во время него происходит сокращение одной мышцы или многих. Почему сводит ступни, волнует тех, кто пострадал от такого явления. Наиболее интенсивно выраженной является судорога в ступнях, при которой человек ощущает выкручивание пальцев ног, а в стопе ощущается пульсация боли. Такие приступы могут отличаться по своей разновидности – могут появляться ночью и днем, также различают спазмы по месту локализации – пальцы, икры. Все эти явления возникают на фоне разных провоцирующих факторов.
Если сводит стопы ног ночью, эти участки конечностей сильно болезненные, длительность приступа может составлять до четырех-пяти минут. Такие приступы могут происходить независимо от возрастной категории и от гендерной принадлежности.
Провоцирующими такой приступ факторами становятся:
- нарушения в деятельности нервной системы;
- период вынашивания малыша;
- дисфункции в организме, при которых происходят нарушения кровообращения в нижних конечностях;
- повышенная усталость в мышечном аппарате ног;
- применение определенных медикаментозных средств;
- острая нехватка витаминных и минеральных веществ в организме;
- наличие плоскостопия;
- неудобная поза во время сна или покоя. К примеру, если человек немного согнул ногу, опустил вниз ступню. Такое положение провоцирует укорачивание мышцы, а итогом становится спазм боли.
Если сводит ступни ног, причины этому могу быть самыми разнообразными.
Спазм может появиться, как в одном участке стопы, так и в нескольких одновременно. Такие явления всегда появляются внезапно. Выделяют определенные предрасполагающие условия к появлению такой проблемы, среди которых часто встречается ношение неправильной обуви. Так стопа сдавливается, нарушается кровообращение. При регулярном ношении такой обуви могут возникать спазмы. Еще одной распространенной причиной такого неприятного явления выступает острая нехватка микроэлементов в организме человека, в частности, магния, кальция и калия.
Нередко спазм может возникнуть при переохлаждении нижней части конечностей. В результате также происходит нарушение нормального кровообращения. Во время варикоза вены увеличиваются в размерах, а стенки их становятся тонкими. Вследствие этого начинают формироваться узлы, сопровождением их становятся судороги. При обезвоживании организма кровяная жидкость сгущается и уменьшается уровень натрия, что тоже может спровоцировать конвульсивные припадки в стопах.
У женщин в менструальный период в организме резко уменьшается количество кровяной жидкости, итогом может стать спазм. Частые стрессы, эмоциональные перенапряжения приводят к переутомляемости и истощению ресурсов организма, а реакцией становится судорога в стопах. Нередко такие неприятные ощущения появляются у профессиональных спортсменов, поскольку их мышечный аппарат пребывает в постоянном тонусе.
При бесконтрольном употреблении диуретических медикаментозных средств повышается возбудимость нервных корешков, поскольку из организма выводятся полезные микроэлементы при частом посещении туалета. Также судороги могут появляться у тех людей, в анамнезе которых имеется сахарный диабет, во время развития этого недуга происходят сбои в микроциркуляции кровяной жидкости. Заболевания опорно-двигательной системы тоже могут вызвать спазмы (к примеру, артрит, радикулит, подагра, плоскостопие).
Если имеются перечисленные условия, в стопах может появляться конвульсия. Перед тем, как начинает возникать такое явление, у человека ощущается слабое потягивание нижней части стопы. После чего внезапно возникают болезненные ощущения, интенсивная компрессия в спазмированном участке. Человек не может опираться на конечность, мышцы становятся напряженными, упругими, плотными.
От чего такое явление может возникнуть:
- если свело стопу, необходимо для начала купировать приступ;
- после чего обязательно необходимо выяснить причину такого явления;
- предотвратить возможное появление судороги в дальнейшем.
Если сводит судорогой ступню, причина может крыться во многих ситуациях. Для того чтобы сокращение мышечного аппарата всегда проходили нормально, человеческому организму нужно большое количество такого элемента, как магний. Если отмечается нехватка такого полезного микроэлемента, может свести ступни.
Если у человека отмечается повышенная хрупкость костей, они часто ноют, волосы нездоровые и слишком ломкие, ногтевые пластины ломаются, расслаиваются, это прямое свидетельство того, что в организме очень мало кальция. А дефицит его также может спровоцировать проблемы с зубным аппаратом, появляется сильное раздражение, утомляемость. Если кальций и магний не пополняется в организме, судороги будут возникать очень часто.
Дефицит железа провоцирует такое состояние, при котором клетки организма не успевают достаточно насытиться кислородом, результатом этого становится конвульсия в мышечном аппарате, в том числе и ступней. В случае соблюдения продолжительной диеты либо приема лекарственных средств для уменьшения глюкозы в кровяной жидкости, появляется острая нехватка глюкозы, а результатом этого становится судорога.
Если часто происходят внезапные перепады показателей температуры тела, к примеру, во время солнечного удара или во время обморожения, тоже могут появляться конвульсии. Вследствие развития простудного или вирусного заболевания, при отравлении спиртными напитками, клетки мозга могут подвергаться влиянию нервных импульсов, а это тоже может спровоцировать появление спазмов в ногах. Если недостаточно кислорода в тканях, сосудистой системе, могут развиваться заболевания сосудистой системы, результатом чего становятся конвульсивные припадки. При употреблении гормональных контрацептивов тоже могут происходить различные сбои в организме, итогом этого становятся судороги.
При выяснении причины такого состояния, следует знать, как правильно помочь человеку в такой ситуации, что предпринять для купирования приступа и как самостоятельно избавиться от такого приступа. Для начала нужно успокоиться, унять страх и нарастающую панику. Слегка приподнять туловище. Сесть на кровати, опустить конечности на пол. Благодаря воздействию холода наладится микроциркуляция крови. Далее нужно медленно осторожно подняться на ноги.
Положение тела прямое, ноги должны стоять вместе. Через несколько секунд должны исчезнуть неприятные симптомы. Наладится кровяной ток и приступ пройдет.
Лечение или купирование приступа также заключается в следующих манипуляциях – ногу нужно ущипнуть, уколоть иголкой либо булавкой (вот почему у людей, которые профессионально занимаются плаванием, есть такая привычка, как ношение с собой незаметной маленькой булавки – в конкретной ситуации она даже может спасти им жизнь). Для того чтобы помочь кровотоку наладиться, следует осторожно помассировать конечность, похлопать по поверхности кожи в том участке, который пострадал от конвульсии. После восстановления кровотока рекомендуется провести процедуру самомассажа, хорошо отдохнуть, попытаться уснуть.
После купирования приступа, рекомендуется выяснить его причину. При необходимости пройти соответствующее лечение. В дальнейшем для предотвращения повторных приступов следует придерживаться нехитрых правил: давать ногам умеренную нагрузку, так укрепятся связки и мышцы, важно контролировать свою массу тела. Также важно носить удобную обувь, которая не будет сдавливать стопы. Рекомендуется совершать легкие пробежки, хотя бы трижды в неделю. Также важно наладить питание, чтобы насытить организм недостающими веществами.
источник
Проявление судорог всегда вызывает не только неприятные ощущения, но и опасения относительно состояния здоровья, независимо от того, какой из участков тела подвергается спазматической реакции. Среди заболеваний нижних конечностей, этот недуг чаще всего поражает фаланги пальцев ног во время приступа путем сжимания мышц. Попутно при симптоме наблюдается различная по силе боль, в комплексе с неприятным ощущением оцепенения, вплоть до временного ограничивая передвижения.
Увеличение частоты проявлений судорог и их последствия требуют решения проблемы с помощью различных методов лечений. Хотя бы одноразовый приступ судорог пальцев ног запоминается надолго своими болевыми и другими неприятными по своим свойствам ощущениями. Правильное диагностирование заболевания и причины, предшествующие этому помогут решить проблему выбора методики лечения и средств, которые будут в этом участвовать.
Специалисты выделяют ряд причин, которые объясняют появление судорог.
- Дефицит микроэлементов и витаминов в организме. Недостаток кальция, магния и витамина Д может отрицательно отразится на работе организма в целом. Этот же фактор может провоцировать судороги различных участков тела.
- Вынашивание плода и период вскармливания грудью. На момент формирования и дальнейшего роста плода, будущие мамы нуждаются в продуктах питания, богатые нужными витаминами и микроэлементами. Малое количество необходимых веществ могут отражаться онемением конечностей и приступами судорог пальцев рук и ног.
- Диета. Несомненная полезность диет, к сожалению, имеет некоторые минусы, к примеру, постоянное употребление в пищу белковой продукции с малым количеством кальция, приводит к дефициту минералов, ответственных за опорно-двигательную систему и функциональность ЦНС.
- Нервные переутомления, отсутствие полноценного отдыха, последствие стресса.
- Заболевания нижних конечностей: варикозное расширение вен, артриты, артрозы, а также изменения стопы ног: плоскостопие, нарушение в развитии, последствие травм. В этот же список врачи вносят радикулит, ущемление нервов поясничной и шейной зон.
- Последствие вызванные излишком веса.
- Неправильный подбор обуви.
- Простудные заболевания (симптом), как результат переохлаждений.
Дети также подвергаются воздействию судорог пальцев ног, причины, по которым это происходят отличаются. Специалисты выделяют основные из них:
- Травмы и их последствия.
- Проблемы в развитии позвоночника, заболевания.
- Дефицит витаминов и микроэлементов (магний, кальций).
- Переохлаждения в результате водных процедур, купаний.
- Перенапряжение мышечных тканей.
- Генетическая предрасположенность.
- Эпилепсия.
- Аритмия.
- Последствия отравлений.
- Перевозбуждение, или сбои в работе ЦНС.
- Как результат обезвоживания.
- Заболевания ног (плоскостопие).
- Перепады температуры тела в обоих направлениях.
- Избыточность веса.
Причины появлений судорог пальцев нижних конечностей отличаются, но тот факт, что это явление характерно для возрастных изменений, делает проблему актуальной и требующей решения. Среди основных заболеваний и факторов, которые провоцируют появление судорог пальцев ног в пожилом возрасте, специалисты выделяют:
- Малое количество жидкости между костями и сухожильями.
- Диабет.
- Тромбоз.
- Потеря эластичности мышечной ткани, уменьшение их размеров, ослабление.
- Неполноценный отдых.
- Действие медикаментозных средств при лечении других заболеваний.
- Нарушение в работе ЦНС.
- Заболевания позвоночника, нижних конечностей.
Ноги могут болеть по разным причинам, в первом случае, это может проявляться на фоне заболевания, во-втором, при воздействие вторичных факторов. В категорию заболеваний, которые могут вызвать боли в ногах относят:
- Последствие травм. Переломы и ушибы, особенно у людей страдающих различными заболеваниями, негативно влияющих на общем состоянии костей, могут в результате травм спровоцировать появление судорог на участках стопы и пальцев ног. Такую реакцию разделяют на категории: вероятные, когда судорога и боль поражает при самых малейших движениях в местах переломов и достоверные, на участках где отсутствуют суставы и кости.
- Последствие растяжений. Причиной проявления может быть непривычные физические нагрузки, неправильно выбранная обувь. Разрывы (надрывы) мышечных тканей происходят по причине изменений, вызванных сдавливанием мягких тканей.
- Патология сосудов расположенных в нижних конечностях: артериальная недостаточность, варикозное расширение вен, тромбофлебит, лимфостаз.
- Последствие воспалительных процессов. Миоэнтезит и миозит, оба заболевания проявляются в локализированной боли на отдельных участках мышц, что в последствие часто провоцирует появление судорог.
- Опухоли костей. Злокачественные видоизменения костей вызывает ряд негативных симптомов, в том числе и частые приступы судорог пальцев ног.
- Другие заболевания. Туберкулез костей, нарушения в работе позвоночника, инфекционные заболевания, остеомиелит, артрит суставов, диабетическая полинейропатия, неврология, последствие вызванные нарушением обмена веществ, изменения, происходящие при поражении жировой подкожной клетчатки.
К вторичным причинам специалисты причисляют малоподвижный образ деятельности, вызывающий застойное состояние мышц и кровообращения, резкая физическая нагрузка, переутомление. Кислородное голодание, препятствующее нормальному выводу продуктов распада (молочная кислота), попутно вызывает болевые ощущения различной силы и интенсивности.
Диагностирование причины, создавшей одиночные, или постоянные судороги пальцев ног в комплексе с другими симптомами помогают правильно определить курс лечения в случае присутствия заболевания. Если же судороги были спровоцированы второстепенными факторами, это даст возможность в дальнейшем не повторять подобные ошибки.
В комплексе с другими симптомами, есть возможность точно определить причину возникновения судорог. К дополнительным симптомам специалисты относят:
- Головные боли, слабость. Симптом характерен для ряда заболеваний: простудные, инфекционные, болезни внутренних органов, позвоночника в целом и непосредственно по участкам (воротниковая зона, поясничная). Наличие диареи и тошноты говорит о присутствие в организме токсических веществ, или же сбои в работе ЦНС, которые могут проявляться на фоне различных факторов.
- Болевые ощущения в районе поясницы и шейных позвонков. Данный вид симптомов характерен для ряда неврологических заболеваний.
- Последствие медицинского вмешательства.
- Симптомы врожденных заболеваний.
- Перепады артериального давления.
- Заболевания, создающие трудности в передвижении. Этот вид симптома чаще всего появляется на фоне сбоях в кровоснабжении спинномозговых нервов.
Характерными являются нарушения опорно двигательной системы с поражением спинных участков приступами остеохондроза, радикулитов и ущемления нервных окончаний. Эти факторы могут провоцировать приступы судорог пальцев нижних конечностей и другие участки тела.
По типам судорог специалисты разделяют проявление на:
- Кратковременные (клонические).
- Тонические. С наличием болевых ощущений. Наблюдается отвердение, судорога затрагивает не только мышцы пальцев, но и часть стопы.
- Генерализированные, когда наблюдается поражение судорогой не только пальцы, но и другие
Перед выполнением каких-либо действий относительно проявлений судорог с целью их лечения, изначально важно выяснить причину, которая вызвала такого рода реакцию. В одних случаях причиной судорог может стать одно из заболеваний, в других ряд факторов, которые не несут угрозу здоровью. Если в первом случае для полного избавления потребуется пройти курс лечения, то, при одиночных случаях, достаточно выполнить специальный гимнастические упражнения.
Если судорога свела мышцы пальцев и ситуация требует незамедлительного разрешения, существует несколько гимнастических упражнений, помогающих облегчить, а то и полностью справится с проявлением:
- Обычное механическое микроповреждение целостности кожного покрова с помощью булавки, или иголки снизит иннервацию мышц. При отсутствии колющих предметов можно попробовать просто ущипнуть палец.
- Разуться и снять носки, после чего пройтись по твердой поверхности, стараясь ступать, таким образом, чтоб были задействованы не только стопа, но и пальцы ног.
- Массаж на пораженном судорогой месте с целью улучшения притока крови.
В завершение, желательно замотать пальцы эластическим бинтом, втягивая таким образом, чтобы пораженные мышцы имели временную фиксацию, это поможет избежать повторных приступов.
Из препаратов, назначение которых имеет широкий спектр использования, в том числе и лечения частых судорог, специалисты выделяют следующие:
- Детралекс. Препарат уменьшает венозные застои за счет повышения тонуса. Поводом для назначения являются проблемы с эластичностью капилляров, слабый кровоток, повышенная проницаемость.
- Диосмин. Как ангиопротектор, это препарат считается одним из лучших, которые можно использовать для лечения варикозных повреждений. Активное вещество диосмин активно влияет на обновление эластичности стенок сосудов. Широкий спектр действия дает возможность применять диосмин при проблемах с кровотоком, любой форме варикоза, недостаточность лимфосистемы.
- Венофлебин. Препарат назначают при частых проявлениях судорог, тромбозов, венозной патологии.
- Венарус. Комплекс венотонизирующих и ангиопротекторных воздействий используют для улучшения кровотока, уменьшение венозных растяжек, снижение ощущения тяжести, при частых судорогах мышц ног и пальцев.
- Троксерутин. Основное назначение препарата направлено на лечение проявлений ночных судорог с последующим устранением последствий. Специалисты назначают препарат при лечении травм, последствие варикозных расширений, растяжений, болевых ощущениях, мышечных спазмах, судорог.
- Троксевазин, меновазин. Венозная хроническая недостаточность, варикоз, постфлебетические синдромы, трофические нарушения, вот список заболеваний, которые лечат с помощью троксевазина. Курс лечения обычно назначается врачом, но длится он, как правило, не более 20 дней. Этот же препарат используют для лечения ночных судорог и их последствий. Меновазин лечит проблему местно, что позволяет применять препарат непосредственно на момент действия судорог.
Лечение проявлений судорог предполагает одновременно профилактические мероприятия в отношения заболеваний, которые спровоцировали проявление симптомов. Из средств, помогающих решить проблему и которые можно приготовить в домашних условиях из природного сырья и продуктов питания, особое внимание уделяется тем, где имеются необходимые витамины и микроэлементы.
- Прием пантотената кальция. Препарат принимают два раза в день по таблетке на протяжении 10-12 дней.
- Смачивание ног прохладной водой и тщательное протирание. Процедура выполняется на момент судорог.
- Фиксирование поражаемых мест эластическим бинтом.
- Пивные дрожжи. Вещество принимают за полчаса до еды по 100 мл на протяжении 2-3 месяцев.
- Массирование пальцев при использовании горчичного масла.
- Ромашка (2,5 ст. л), заваривается на 10 минут стаканом кипятка, после чего заварку сцеживают и, разделив жидкость на 4 части выпивают на протяжении дня, желательно за полчаса перед едой.
- Столовая ложка березовых почек заливается кипяченой водой и настаивается как чай на 10-12 минут, после чего жидкость сцеживают и, разделив на три части выпивают в течение дня, незадолго перед приемом пищи.
Для предупреждения появления судорог необходимо выполнить ряд мероприятий, в целом это снизит количество проявлений и уменьшит болевые ощущения. Для этого в комплексе применяют диетическое питание, физические процедуры и поддерживают в организме нужный баланс микроэлементов.
- Уменьшить нагрузку ходьбой, исключить временно пробежки.
- По возможности ограничивать количество в еде и напитках сахара. Это же правило касается относительно кофе и вредных привычек, особенно курения.
- Внимательнее относится к выбору обуви.
- После значительных физических нагрузок, перед отдыхом выполнять процедуру по обливанию ног используя контрастный душ, лучше всего это делать на ночь, непосредственно перед сном.
- Использование методики отмачивания стоп ног в ванночках с отваром трав: мята, мелиса, хвощ, валериана. В некоторых случаях рекомендуют парить ноги, в других с точностью наоборот, в холодной, и даже ледяной воде. Самым действенным является контрастный метод, когда некоторое время стопы погружают в горячий отвар, с последующей сменой, выполняя процедуру несколько раз подряд.
- На ночь обязательно массировать пальцы ног, после чего одеть чистые шерстяные носки.
Особенно специалисты советуют обращать внимание на утреннюю зарядку, которая не только поможет уменьшить количество приступов судорог, но и в большинстве случаев полностью от них избавить.
- Ноги нужно скрестить таким образом, чтобы вся нагрузка пришлась на внешние края стопы и таким образом стоять по 5-10 минут.
- Сидя на стуле, упираются пальцами ног в пол и удерживаются в таком положении до 5 минут. Упражнение повторяю три-четыре раза, делая перерывы по 5 минут.
- Раскачивание на стопе с носка на пальцы. Сжимание и разжимание пальцев ног, неторопливая ходьба, исключая нагрузку полной ступней, делая упор на внешние края.
Перед тем как проводить подобного рода физических нагрузок, предварительно консультируются со специалистами, уточняя интенсивность нагрузок и период занятий.
Продукты питания, содержащие необходимое количество витаминов и микроэлементов один из способов избавится от частых приступов судорог. Медики советуют организовать специальное питание, в котором в качестве ингредиентов для блюд нужно использовать продукты богатые кальцием, магнием и витаминами в особенности D.
В список продуктов богатых магнием вошли:
- Бобовые: горох, фасоль.
- Зелень: лук, петрушка, укроп.
- Сушеные фрукты: финики, инжир, чернослив, курага.
- Морская капуста.
- Гречка.
- Грецкие орехи.
Особое внимание нужно уделить печени, жирным сортам рыбы и мяса, в них также имеется нужный состав микроэлементов.
В ниже перечисленных продуктах имеется то количество кальция, которое обеспечит бесперебойную работу органов тела и снизит количество приступов судорог:
- Творог, сыр, различные сырки.
- Кисломолочная продукция.
- Капуста.
- Кунжут.
Специалисты советуют регулярно употреблять по столовой ложке меда, запивая его водой, разбавленной с лимонным соком. Отдельно выделяют бульоны, приготовленные на основе хрящей и костей, именно этот продукт содержит в себе максимальный процент кальция и магния.
Лекарственные препараты, в которых имеется витамин D, принимают в основном на ночь, когда организм полностью расслаблен, а вот пищевые добавки, в которых имеется магний и кальций наоборот, лучше употреблять в утренний период.
Из продуктов питания, богатые витамином D, специалисты для приготовления блюд советуют использовать следующие:
- Морская рыба: тунец, сельдь, скумбрия.
- Молочная продукция: козье и овечье молоко, сыр.
- Сливочное масло.
- Любой тип печени, включая рыбный продукт.
- Яйца.
Относительно морской рыбы нет никаких ограничений, наоборот, приветствуются жирные сорта продукции, также нужно уделить особое внимание фруктовым йогуртам и сметане. Еще специалисты советуют уделить внимание прогулкам в разумных приделах на открытом солнце, в ясную и теплую погоду. Как доказывают научные исследования, ультрафиолет, попадая на кожу, методом синтеза проникая в организм, насыщает его в большом количестве (до 90%) витамином D. Но лидером по концентрации этого витамина является печень трески и рыбий жир, именно в них самый высокий процент содержания нужного для организма вещества.
источник
Часто люди обращаются к врачам из-за того, что ощущают боль в стопе под пальцами при ходьбе. При этом визуально у большинства таких пациентов кожа подошвы не повреждена и видимых причин того, что может вызывать дискомфорт, нет. Установить диагноз можно лишь после комплексного обследования.
Все эти факторы могут привести к тому, что появится боль в стопе под пальцами при ходьбе. Лечение должно назначаться врачом лишь после полного обследования пациента и определения того, что именно стало причиной невыносимого дискомфорта.
Неправильная постановка стопы приводит к тому, что теряются ее амортизационные свойства. Боли появляются тогда, когда необходимо на протяжении длительного времени стоять на ногах, ходить или бегать. Плоскостопие может быть врожденным или приобретенным. Возникает оно из-за воздействия длительных нагрузок на связочный и мышечный аппарат стопы.
Плоскостопие может развиться:
— после травм и переломов ног;
— при повышенной нагрузке на стопы: при работе, связанной с необходимостью постоянно стоять или ходить;
— при малоподвижном образе жизни, который становится причиной атрофии мышц;
— из-за ношения узкой, неудобной обуви;
— на фоне развития рахита, сахарного диабета, полиомиелита.
Если у человека уже было диагностировано плоскостопие, то в скором времени он может почувствовать боль в стопе под пальцами при ходьбе. К какому врачу обращаться с этим заболеванием, можно узнать у участкового терапевта. Лучше всего, если диагностику проведет хирург-ортопед.
Не только плоскостопие может стать причиной развития болей. Часто причиной дискомфорта становится недостаток кальция и развивающийся остеопороз. Это заболевание может стать причиной того, что будет появляться сильная боль в стопе под пальцами при ходьбе. К какому врачу обратиться в этом случае, выяснить сложнее. Ведь для полного обследования надо будет проконсультироваться с эндокринологом, ревматологом, ортопедом и травматологом. Часто это заболевание возникает из-за гормональных нарушений. Поэтому так важна консультация эндокринолога.
Люди в возрасте также часто сталкиваются с появлением болей в области подошвы ног. Причиной может быть развитие бурсита или подагры. В первом случае проблема развивается из-за того, что жировая прослойка, распложенная в районе головок плюсневых костей, теряет свои амортизирующие свойства. Это становится причиной развития воспаления.
При подагре, которая характеризуется нарушением обмена веществ, в крови повышается концентрация солей, и они начинают откладываться в суставах на ногах. Но при этом заболевании боли беспокоят пациента преимущественно в ночное время.
Облегчить состояние поможет и уменьшение нагрузки на ноги. Ведь боль возникает в большинстве случаев как раз после длительной ходьбы, стояния на ногах продолжительное время или бега. После любой нагрузки им необходим отдых: желательно ноги приподнять выше уровня головы хотя бы на 15 минут.
Полезно будет делать теплые ножные ванны и массаж стоп. Можно просто походить по специальному массажному коврику или неровной поверхности (например, по рассыпанным мелким камням).
При дефиците кальция и угрозе развития остеопороза необходимо пить специальные препараты, содержащие этот микроэлемент. Полезными будут и обычные витамины, и средства, предназначенные для укрепления сосудов.
О его начале будет свидетельствовать не только боль, но и покраснение, и сильные отеки в районе суставов. При запущенных формах люди даже не могут нормально встать на ноги. Обострение заболевания может возникнуть после ОРЗ или обычного переохлаждения.
Артрозы чаще вызывают боль в стопе под пальцами при ходьбе. К какому врачу стоит идти, если вы заметили «косточку» на большом пальце? Любыми артритами и артрозами должен заниматься специальный врач – артролог. Но такого узкопрофильного специалиста сложно найти в обычных поликлиниках. Поэтому при проблемах с суставами можно обращаться к хирургам, ортопедам и ревматологам.
При артрозе разрушаются хрящи в суставах. Это становится причиной появления внезапной кратковременной боли. Артрит развивается у пожилых людей, но при лишнем весе, чрезмерных нагрузках или генетической предрасположенности болезнь может проявиться раньше.
Даже незначительный удар может стать причиной серьезных проблем. Поэтому при болях в ступнях многие советуют сделать рентгенографию и проконсультироваться у травматолога.
Тактика лечения выбирается в зависимости от состояния. В некоторых случаях врач может посоветовать обездвижить ногу. Такой вариант является предпочтительным при переломах.
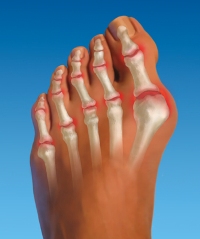
При патологическом утолщении нерва стопы, находящегося между пальцами, врачи диагностируют межплюсневую невриному. Она известна также как неврома Мортана. При этом заболевании болевые ощущения концентрируются между 3 и 4 пальцами стопы.
К развитию межплюсневой невриномы приводит сдавливание нерва головками костей. Из-за этого он утолщается, и пациент начинает чувствовать боль. Страдают от этого заболевания в основном женщины, которые отдают предпочтение тесной обуви на высоком каблуке.
Лечением данной болезни занимаются хирурги или ортопеды. Но вначале нужно установить диагноз. Для этого необходимо знать симптомы невромы. К ним относят:
— прострелы в районе 3 и 4 пальцев стопы;
— ощущение инородного предмета в обуви;
— жжение и покалывание в передней части стопы;
— боль, которая возникает после нагрузки на ноги.
Избавиться от невромы Мортона бывает достаточно сложно. Ведь мало понять, почему возникает боль в стопе под пальцами при ходьбе. Чем лечить, надо подбирать индивидуально. Некоторым помогает смена обуви и использование ортопедических стелек.
Если при этом симптомы не уходят, то назначают физиотерапевтические процедуры. Это может быть иглорефлексотерапия, магнитотерапия, электрофорез, ударно-волновая терапия. При отсутствии результата делают блокаду с помощью кортикостероидных средств. Это позволяет снять воспаление, уменьшить отек и становится причиной регресса невромы.
Но в запущенных случаях необходима операция. Хирург может:
— удалить неврому Мортона: она обездвиживается и иссекается через разрез размером в 2 см; на период заживления исключается активная нагрузка на ноги, но после операции пациент может самостоятельно отправляться домой;
— рассечь поперечную плюсневую связку: это помогает убрать сдавливание нерва;
— переломать головку 4 плюсневой кости, чтобы уменьшить давление на нерв, – этот метод используется крайне редко.
В некоторых случаях боль в стопе под пальцами при ходьбе вызывается такими заболеваниями, как болевая полинейропатия или фуникулярный миелоз. В первом случае появляется ярко выраженный дискомфорт в районе стоп. Это заболевание часто развивается на фоне сахарного диабета в тех случаях, когда концентрация глюкозы в крови еще не слишком высока.
Фуникулярный миелоз развивается на фоне дефицита витамина В12. Это состояние может возникнуть из-за его недостаточного поступления в организм или из-за нарушения механизма его усвоения. Дискомфорт возникает из-за того, что нарушается нервная проводимость в спинном мозге. Это приводит к тому, что может появляться достаточно сильная боль в стопе под пальцами при ходьбе. Лечение народными средствами в этом случае не поможет. Необходимо быстро восполнять дефицит витамина В12. Делается это с помощью внутримышечных инъекций по 4000 мкг каждые 2-3 дня. Через 2 недели дозировку постепенно снижают до 100 мкг. Такая терапия может продолжаться несколько месяцев.
При появлении болей в ногах надо проконсультироваться с флебологом, кардиологом, неврологом, ангиологом. Ведь одной из причин того, что появляется боль в стопе под пальцами при ходьбе, являются проблемы с сосудами.
Мужчины часто сталкиваются с таким заболеванием, как эндартериит. Так называют воспаление артерий, которое развивается преимущественно в ногах. При первых шагах пациент не чувствует дискомфорта, но со временем боль начинает усиливаться, появляется чувство тяжести и онемения. Состояние улучшается после кратковременного отдыха, но при малейшей нагрузке оно вновь ухудшается.
Флебит и варикозное расширение вен также являются причинами болей в ногах. Но при этих заболеваниях они не всегда концентрируются в передней части стопы, а могут захватывать и другие участки ног.
Любые методы альтернативной медицины можно использовать после согласования с лечащим врачом. Ведь вначале необходимо разобраться, что именно привело к появлению болей.
При артрите можно использовать горчичный компресс. Для его приготовления надо взять по 1 ложке сухой горчицы, оливкового масла и меда. Все эти компоненты смешиваются и кипятятся. После этого компресс накладывается на проблемный участок.
Практически при всех заболеваниях можно делать массаж стоп и расслабляющие ванночки. Это безопасные методы народного лечения, которые помогут временно унять боль и расслабить проблемные ступни. Важно уделять внимание отдыху ног и делать специальную гимнастику для ступней.
источник
Мышечные волокна выполняют функцию движения. Они сокращаются (укорачиваются) под воздействием импульса, который поступает по двигательным волокнам (аксонам) нервов. Механизм развития (патогенез) судорог, при которых сводит пальцы ног, может быть различным:
- Чрезмерная иннервация мышечных волокон, при которой происходит непроизвольное сокращение мускулатуры.
- Сниженный порог возбуждения мышечных волокон с их сокращением даже при нормальной интенсивности иннервации.
Чрезмерная иннервация, когда к мышечным волокнам поступает большее количество импульсов, может иметь центральное (импульсы образуются в структурах центральной нервной системы) и периферическое (импульсы образуются в волокнах периферических нервных стволов) происхождение.
Судорога мышц стопы является полиэтиологическим патологическим состоянием, а не отдельным заболеванием. Это означает, что к ее развитию может приводить значительное количество различных причин:
- Патология головного или спинного мозга, затрагивающая двигательные центры и приводящая к повышению их функционального состояния (эпилепсия, опухолевые образования).
- Периферическая нейропатия – обменное нарушение, затрагивающее двигательные волокна нервов.
- Нарушение водно-электролитного баланса в организме с увеличением или снижением концентрации ионов (натрия, калия, кальция), которые отвечают за генерацию и проведение нервных импульсов.
- Длительная интоксикация организма, в частности на фоне систематического употребления алкоголя.
- Патология мышц – причина, приводящая к повышению возбудимости мышечных волокон.
Также существуют провоцирующие факторы, которые могут приводить к тому, что может сводить пальцы ног судорогой. К ним относится локальное переохлаждение, сниженная двигательная активность человека, физическое перенапряжение, ношение неудобной обуви (у женщин частым предрасполагающим фактором является ношение обуви на высоких каблуках), плоскостопие, а также прием некоторых лекарственных средств.
В случае если сводит пальцы, следует выполнить несколько несложных мероприятий, направленных на облегчение состояния человека. К ним относятся:
- Механическое воздействие на кожу, которое вызывает рефлекторное снижение выраженности иннервации мышц, для чего кожу можно уколоть иголкой, булавкой, ущипнуть сведенный палец.
- Хождение по твердой поверхности босиком – следует снять обувь и носки, затем сделать несколько шагов, делая больший упор на стопу со сведенными пальцами, стараясь максимально разогнуть их.
- Растирание и массаж сведенной мышцы, которые обеспечат увеличение притока крови и снизят выраженность судороги.
После выполнения таких мероприятий рекомендуется обмотать пальцы на ногах эластичным бинтом, что позволит предотвратить дальнейшее развитие судороги.
Профилактические мероприятия важно проводить при систематическом развитии судорог на ногах. Для этого в первую очередь необходимо выяснить причину такого патологического состояния с последующим исключением ее воздействия. Важно обратить внимание на возможное наличие провоцирующих факторов с их последующим устранением:
- Стараться носить только свободную удобную обувь, дающую возможность адекватного кровообращения в ногах.
- Избегать локального переохлаждения ног.
- Следить за питанием, в организм в должном количестве должны поступать органические соединения, витамины и минералы. Восполнить дефицит ионов калия можно за счет употребления изюма и кураги. Кальций в достаточном количестве содержится в твороге.
- Употреблять достаточное количество воды, лучше минеральной без газа.
- Давать для ног адекватную двигательную активность без чрезмерных физических нагрузок.
- Принимать контрастный душ и периодически делать массаж ступней.
Также существуют методы народной медицины, в частности растирание ног соком лимона или отваром из шелухи лука. Перед использованием таких методик предварительно рекомендуется проконсультироваться с медицинским специалистом.
Для эффективной профилактики и лечения систематических судорог пальцев ног важно достоверно выяснить причину их развития. Для этого стоит обратиться к врачу, который после осмотра и опроса назначит дополнительную диагностику. В зависимости от предполагаемой причины она может включать несколько методик исследования:
- Ультразвуковое исследование головного мозга, дающее возможность визуализировать патологические образования.
- Компьютерную или магнитно-резонансную томографию с визуализацией различных структур головного или спинного мозга.
- Функциональное исследование возбудимости мышц.
- Реовазографию, дающую возможность оценить кровообращение в ногах.
- Лабораторное исследование уровня ионов минеральных солей в крови.
Такие методики дополнительной диагностики дадут возможность врачу назначить адекватное лечение и профилактику судорог пальцев ног.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
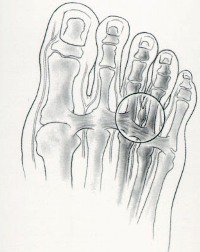
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
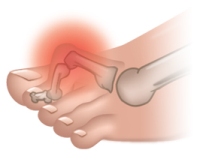
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
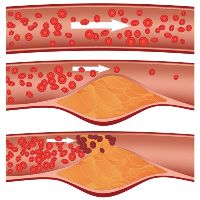
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
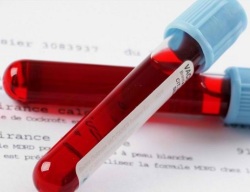
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник

