Болевое ощущение является первым сигналом о наличии патологического очага в нашем организме. Болевой приступ появлялся у каждого человека и он был спровоцирован разными причинами.
Болевой симптом бывает различной интенсивности, продолжительности, локализации, боль может проходить самостоятельно или продолжаться постоянно на фоне хронического заболевания или травмы. Так или иначе, мы стараемся купировать эти неприятные симптомы, забывая о причине, которая их вызвала, особенно это касается болей в области живота и спины. Заглушая эти неприятные ощущения, патологические процессы, которые их вызывают, не проходят, а продолжаются развиваться и усугубляться дальше, нарушая работу внутренних органов и систем. По этой причине лечение должны проводить специалисты, проверенными методами.
Какие причины могут вызывать резкие, тянущие, сильные боли в пояснице слева? Подобные симптомы могут быть спровоцированы рядом патологических факторов и причин. В зависимости от пола и возраста причины, вызывающие болевой приступ, могут быть разными. Для начала разберем общие факторы, которые характерны как для мужского, так и для женского пола.
Существует множество факторов риска и патологий, которые каждый день воздействуют на наш организм. Часть из них не влияет на нас, другая часть, наоборот, ослабляет наше тело и здоровье. Разрушение происходит не сразу, а постепенно, с течением времени, но когда возникает слабость иммунной системы, организм дает сбой именно в том месте, которое было больше подвержено вредному воздействию. Среди тех причин, которые могут формировать боль в пояснице слева, выделяют:
- Наиболее частое заболевание спины, которое возникает в зрелом периоде жизни, это радикулит. Боль в пояснице слева обусловлена воспалительными изменениями, которые локализуются именно в левой области позвонков. При значительных поражениях она будет по характеру сильная, острая и часто отдает в ниже лежащие органы и ткани.
- Также можно заподозрить грыжевое выпячивание межпозвоночного диска в левую область от позвоночника. Болевой приступ возникает при любом повороте спины, а в зависимости от локализации, она часто отдает в область живота, груди, плечевого пояса и пояс нижних конечностей. По характеру она сильная, острая и временно купируется приемом сильных обезболивающих препаратов.
- К общим причинам можно отнести туберкулез позвоночного столба. Встречается редко, но может вызывать боль в левом боку сзади. При любой локализации болевой приступ одинаково распространяется ниже и выше по позвоночному столбу, что приковывает пациента к постели.
- Не исключают и межреберные невралгии. Такая боль в левом боку со стороны спины будет иметь тянущий характер, а возникает при резком движении. Усиливается при вдохе, при пальпации грудной клетки, усиливаясь в области патологического очага.
- Боль в спине слева может быть признаком остеохондроза.
- Часто боль в левом боку сзади может указывать на защемление седалищного нерва (ишиас). Помимо болевого симптома, наблюдается чувство онемения ноги с пораженной стороны, покалывание кончиков пальцев и кожи выше ступни. Болезненность будет в области ягодиц, выше и ниже от них, может передаваться на левую половину живота.
- Заболевание почки. Боль может мигрировать выше и ниже почки, но чаще всего проводится по направлению к половым органам. В области половых органов может возникнуть чувство жжения, рези и покалывания, особенно при мочеиспускании. Помимо прочего, может измениться цвет мочи.
- Болит поясница с левой стороны при формировании опухолевых образований.
- Поражение сердечно-сосудистой системы. Чаще всего при таком грозном заболевании, как инфаркт миокарда боль будет не только загрудинной, но она может проводиться в левую половину тела, выше и ниже груди.
- Боль в пояснице слева может возникать при нарушении моторики левой половины кишечника. Она может быть только в области спины, а может болеть и область живота, проводится выше и ниже от него.
- Воспаление поджелудочной железы.
Описанные симптомы возникают одинаково часто как у мужчин, так и у женщин практически в любых возрастных категориях. Но какие заболевания могут вызывать боль в спине слева только у лиц определенного пола?
Мужской организм имеет значительно меньше специфических причин и патологий, которые способны вызывать болевой приступ в левой половине спины. К таким причинам относят:
- Мочекаменную болезнь. Именно эта патология мочеполовой системы часто вызывает боль в спине у мужчин. При данной патологии боль намного сильнее выражена и интенсивна, это объясняется тем, что мочеточники и мочеиспускательный канал у мужчин значительно длиннее и уже.
- Патологию предстательной железы, которая находится на ее левом полюсе.
Специфических причин, которые могут спровоцировать боль в левой части поясницы только у женского пола, больше. Среди них выделяют:
- Вынашивание плода. Особенно часто боль в пояснице при беременности слева возникает на поздних этапах. Она обусловлена постоянным физическим перенапряжением организма, вследствие быстрого набора веса. А мигрировать в левую часть спины она будет при нарушении осанки тела и перенапряжением пояснично-подвздошной мышцы.
- Воспаление маточных придатков слева способно вызывать болевые приступы как внизу живота, так и только в левой половине.
- Воспаление левого яичника. Кроме болевых приступов характерно снижение артериального давления, бледность кожных покровов, увеличение частоты сердечных сокращений.
- Воспалительные процессы в маточной трубе. Усиливаются боли в пояснице во время месячных. Как и любое воспаление женских половых органов, процесс может сопровождаться патологическими выделениями и жжением в области влагалища.
- Внематочную беременность. Болевой приступ не так выражен, но возникает дискомфорт при движении выше и ниже центральной части живота.
К отдельным специфическим симптомам можно добавить нарушение менструальной функции, возникновение патологических выделений, жжения в области влагалища, спазм мускулатуры внизу живота, над лонным сочленением.
В любом случае при обнаружении подобной симптоматики необходимо немедленно обратиться к специалисту. Женщинам чаще всего рекомендовано пройти проверку у гинеколога, а мужчинам у уролога.
Для установки точной причины появления болевого приступа необходимо пройти комплексное обследование. Оно должно заключаться в проверке опорно-двигательных структур, мышечных тканей, суставов, половой системы, помимо этого, необходима консультация у конкретных специалистов. Для быстрого и информативного обследования назначают:
- Рентгенографию костей позвоночника и таза.
- Ультразвуковую диагностику органов брюшной полости на предмет патологии и новообразований.
- Магнитно-резонансную томографию и компьютерную томографию.
- Стандартные анализы крови, мочи и кала.
Только после проверки всех структур организма, можно точно установить причину возникновения данной патологии и начать комплексное и эффективное лечение.
Онемение ног – распространенный симптом, который характерен для многих заболеваний неврологической сферы. Он также часто встречается в ортопедической и травматологической практиках.
Причины подобного патологического состояния могут быть самыми разными: от банального сдавливания нервных окончаний во время сна до злокачественных опухолей, которые приводят к нарушению нормального функционирования нервов и сосудов, иннервирующих нижние конечности.
Чаще всего в медицинской практике онемение ног диагностируется в их дистальных отделах и сопровождается болевыми ощущениями, изменениями температурной и тактильной чувствительности, парестезиями, появлением фантомных ощущений и многое другое. Почему немеют ноги ниже колен и как избавиться от этой проблемы?
Главной причиной, почему немеют ноги, являются заболевания позвоночника, которые сопровождаются компрессией чувствительных нервных корешков.
К развитию подобного патологического состояния может привести выраженный остеохондроз позвоночного столба с резкой дегенерацией межпозвонковых дисков и их протрузией.
Нередко сдавливание нервных корешков происходит в процессе формирования и разрастания остеофитов.
Гораздо реже причины, почему немеют ноги ниже колен, ступни и другие части нижних конечностей, кроются в следующем:
- онкологические заболевания структурных элементов позвоночника и нервных ганглиев, которые являются причиной сдавливания нервно-сосудистых межпозвоночных пучков;
- недуги обмена веществ (чаще всего сахарный диабет), ведущие к нарушениям трофики и проводимости импульсов по нервным волокнам;
- туберкулез позвонков, приводящий к их деструкции;
- болезнь Рейно, представляющая собой проявление нарушения кровотока, которая является причиной, почему немеют ступни ног, и возникают приступообразные болевые ощущения;
- туннельный синдром, возникающий у людей, которые долгое время находятся в вертикальном положении;
- заболевания нервных волокон (демиелинизация, рассеянный склероз);
- артриты, при которых происходит сужение суставной щели и сдавливание нервных волокон, ведущиеся причиной, от чего немеют ноги (к примеру, подагрический артрит может являться причиной того, почему немеет большой палец на ноге);
- нередко немеют ноги при беременности, когда в организме женщины скопляется большое количество жидкости или плод начинает давить на сосуды и нервы.
Подробнее о причинах онемения ног вы узнаете из видео:
Как определить причину, почему немеют пальцы ног и что делать, если нарушается чувствительность кожных покровов в нижних конечностях? Естественно, патологические симптомы желательно устранить в самые минимальные сроки, пока основное заболевание не начало быстро прогрессировать.
Если недуг не будет вовремя определен, тогда больной человек рискует полностью потерять чувствительность в конечностях или столкнуться с такой проблемой, как тромбоз, эмболия, тому подобное.
Диагностика состояний, которые сопровождаются онемением ноги от ягодиц до стопы и пальцев, осуществляется с помощью целого ряда современных методик:
- рентгенография позвоночника;
- ультразвуковое исследование пораженных суставов;
- магнитно-резонансная и компьютерная томография;
- электромиография;
- ангиография.
Кроме результатов инструментальных исследований врач в обязательном порядке соберет у пациента анамнез заболевания, поинтересуется его жалобами и проведет объективное обследование.
Это необходимо, чтобы выяснить причины, по которым немеет нога от бедра до колена. Детальная диагностика позволит специалисту определиться с направлениями в лечении недуга и способами устранения основных его симптомов.
Подробнее об аппаратных методах диагностики патологий суставов читайте в этой статье…
Разъяснить причины и лечение онемения пальцев ног, а также других частей нижних конечностей, может только опытный специалист.
Именно поэтому не стоит затягивать с визитом к специалисту, если у пациента наблюдаются такие симптомы, как:
- ноги начинают неметь без явных на то причин;
- онемение ноги от колена до стопы и боли в конечности мешают нормальной двигательной активности;
- онемение сопровождается нарушением общего состояния, головокружением, помутнением сознания;
- из-за онемения ног нарушается координация движений;
- выраженные изменения со стороны температурной чувствительности, когда пациент не различает теплое и холодное.
Что делать, если онемела нога и не проходит?
Подобный симптом является абсолютным показанием к посещению кабинета специалиста, так как может представлять собой одно из проявлений различных заболеваний, связанных с поражением нервных волокон.
Независимо от того, немеет нога левая или немеет правая нога, происходит это часто или эпизодически на протяжении совсем короткого промежутка времени, приступы случаются после физических нагрузок или во сне, врачи настоятельно рекомендуют обращаться за консультативной помощью при развитии первых признаков недуга.
Дело в том, что подобные симптомы часто являются крошечной верхушкой огромной проблемы, с лечением которой не следует затягивать.
Нарушение чувствительности в нижних конечностях, когда немеет нога от бедра до стопы, которое сопровождается парестезиями (ощущением жжения, ползания мурашек, покалывания и тому подобное), лечится в зависимости от причин возникновения данного патологического состояния.
Наиболее часто врачи используют такие методики, как:
- медикаментозная терапия;
- физиотерапевтическое лечение;
- нетрадиционная медицина.
Медикаментозная коррекция онемения ног сводится к назначению противовоспалительных нестероидных средств, улучшающих кровоснабжение и уменьшающих отечность тканей.
Если речь идет о протрузии межпозвонковых дисков или онемении в результате тяжелых форм остеохондроза, тогда врач может принять решение о целесообразности применения в конкретном случае стероидных препаратов.
Кроме этого, пациентам рекомендуется прием анальгетиков при выраженном болевом синдроме, а также миорелаксантов, позволяющих ликвидировать мышечный спазм в пораженной зоне.
Многие пациенты, которые столкнулись лично с данной проблемой, интересуются у врачей, как лечить причины онемения ноги ниже колен.
Все зависит от основного этиологического фактора, спровоцировавшего возникновение патологических симптомов нарушения чувствительности в нижних конечностях.
В большинстве клинических вариантов, когда немеет нога от колена до ступни. Больному человеку предлагается физиотерапевтическое лечение в виде лечебного массажа с растиранием мягких тканей, комплексов ЛФК, ультразвуковых и микротоковых процедур, магнитотерапии, фонофореза и тому подобное.
Современные врачи не отрицают, что некоторые методики нетрадиционной медицины являются вполне эффективным способом борьбы с онемением ног, так как воздействуют на нервные окончания и стимулируют регенерацию нервной ткани. Среди таких методов стоит выделить рефлексотерапию, иглоукалывание, мануальную терапию.
Оперативное лечение онемения нижних конечностей – крайняя мера, которая показана пациентам с активным ростом опухоли, мешающей нормальному функционированию нервных волокон, иннервирующих мягкие ткани ног. Хирургическая коррекция может применяться в комплексе с лучевой и химиотерапией, если речь идет о лечении злокачественных опухолей.
Как известно, все патологические состояния всегда легче предупредить, нежели потом от них избавиться.
Онемение ног не является исключением, поэтому его профилактика представляет собой важный пункт в процессе лечения основных заболеваний, которые вероятно могут спровоцировать развитие данной проблемы.
Профилактика онемения ног включает в себя следующие моменты:
- своевременная диагностика заболеваний опорно-двигательной сферы, лечение дегенерации костной и хрящевой ткани при первых проявлениях недуга;
- отказ от напитков и продуктов, содержащих кофеин, вредных привычек, интенсивных физических тренировок и изнурительных условий физического труда;
- контрастный душ;
- употребление в пищу продуктов, обогащенных витаминами группы В, железом, цинком и магнием;
- избегание переохлаждения, стрессовых ситуаций и тому подобное.
Важно помнить, что первые симптомы недуга игнорировать нельзя. Поэтому при появлении признаков онемения нижних конечностей следует немедленно посетить кабинет врача.
Многим приходилось встречать людей, которые явно испытывали боль при движении. Каждый шаг дается с трудом, человек прихрамывает и держится за спину. Это говорит о том, что у него болит поясница, отдает в ягодицу и ногу. Многие относятся к такому явлению легкомысленно, считая, что боль пройдет. Но это симптом, говорящий о патологической проблеме.
Подобная симптоматика характерна для многих заболеваний. Боль, отдающая в ягодицу или в правую ногу, может возникать внезапно или носить нарастающий характер. Вызвано это различными патологиями поясничного отдела позвоночника. В зоне риска находятся люди старшего возраста, чья трудовая деятельность была связана с тяжелым физическим трудом, или же офисные работники, которые большую часть времени проводят в сидячем положении. Более молодые пациенты имеют генетическую предрасположенность или врожденную патологию.
При появлении боли в пояснице возникает эффект распространения ее по всему телу. Синдром начинает проявляться справа, слева, в ягодичных мышцах или в ноге. Существуют следующие причины таких болей:
- травмы позвоночника;
- длительное нахождение тела в одном положении;
- застой крови в некоторых участках;
- большие физические нагрузки (лишний вес, поднятие тяжестей);
- сколиоз;
- переохлаждение.
Такие показатели свидетельствуют о наличии заболеваний или патологии внутренних органов.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Боль в спине не всегда может свидетельствовать о заболевании — с ней сталкивается практически каждый взрослый человек после тяжелых физических нагрузок. Иногда полноценный отдых приводит в норму состояние позвоночника. Если же боль появляется часто, приобретает хроническую форму, можно предположить наличие таких заболеваний:
- межпозвоночная грыжа;
- люмбоишиалгия;
- остеохондроз;
- артрит;
- заболевания мочеполовой системы;
- растяжения;
- сколиоз;
- разрыв фиброзного кольца;
- ущемление седалищного нерва;
- заболевания ЖКТ;
- сердечно-сосудистая патология;
- возрастные изменения в позвоночнике.
Существует ряд провоцирующих факторов, к которым можно отнести вредные привычки человека. У беременной женщины может появиться сильная боль во втором или третьем триместре. Это не является патологией, и после родов симптоматика исчезает.
Лечение заболеваний позвоночника, провоцирующих боль в бедре или ноге, предполагает медикаментозную терапию. В редких случаях может быть рекомендовано оперативное вмешательство. Курс лечения включает применение:
- анальгетиков;
- нестероидных противовоспалительных препаратов;
- хондопротекторов;
- кортикостероидов;
- физиотерапии;
- ЛФК;
- средств народной медицины.
Такой комплекс поможет устранить боль, снять воспалительные процессы, восстановить хрящевые ткани. Кортикостероиды назначают для местного применения в виде мазей или кремов. При тяжелой форме заболевания они могут вводиться в виде инъекций непосредственно в пораженные патологией ткани.
При проявлении подобной симптоматики важно обеспечить человеку полный покой.
Для того чтобы облегчить состояние, медики рекомендуют пациенту принять позу эмбриона. Необходимо встать на колени, ягодицы подложить на ступни, а живот — на колени. Руки расположены на полу вдоль туловища. Плечи и спину расслабить. В такой позе оставаться до тех пор, пока боль не утихнет.
Можно выполнить упражнение, находясь на кровати. Если болит правая нога, лечь на левую сторону. Ногу подтянуть к груди и обхватить руками. Оставаться в такой позе до тех пор, пока боль не пройдет. При болях в обеих ногах можно принять позу эмбриона, лежа на спине. Хорошие результаты дают различные профилактические меры и лечебная гимнастика. Необходимо снять нагрузку с позвоночника, сделать это в положении лежа проще всего.
Если боль не проходит, можно принять Аспирин, Анальгин или Ибупрофен. Эти препараты обладают обезболивающим и противовоспалительным эффектом. После того как болевой синдром исчезнет, важно зафиксировать позвоночник. Для этого используют специальные пояса или бандаж. Если ничего подобного не оказалось в доме, применяют широкий шарф, полотенце.
Важно ограничить движение не только в месте боли, но и на участках, расположенных выше и ниже.
В качестве профилактических мероприятий медики рекомендуют контролировать положение тела во время бодрствования и сна, поэтому необходимо соблюдать простые правила:
- правильно сидеть, ходить;
- не делать резких движений во время вставания с кровати;
- правильно поднимать и перемещать тяжести;
- соблюдать диету;
- отказаться от вредных привычек;
- исключить стрессы;
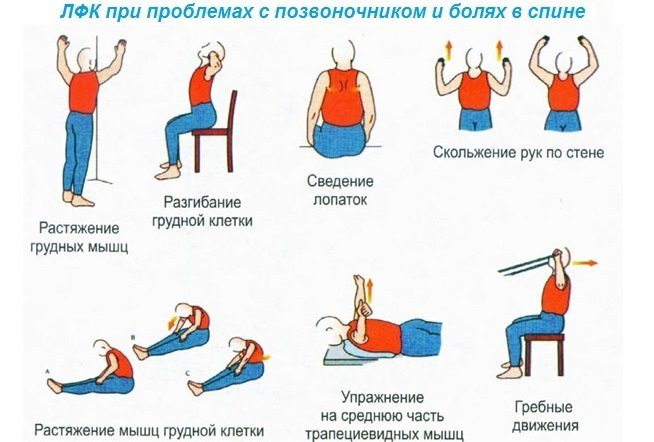
- выполнять несложный комплекс ЛФК.
Упражнения можно использовать в виде профилактики, даже если кость или спина не болят. Перед выполнением комплекса необходимо проветрить помещение. Все выполнять плавно, без надрыва.
Перед тем как приступить к выполнению профилактического комплекса упражнений, нежелательно надевать тесную одежду. Упражнения рассчитаны на укрепление мышечного корсета и снятие боли:
- Ноги поставить на ширину плеч. Руки расположены вдоль тела, ноги слегка согнуть в коленях. Постепенно прогибаться в поясничном отделе и наклонять корпус к полу. Выполнять до тех пор, пока голова не окажется на расстоянии 20 см от пола. Затем выполнить в обратном направлении. Выполнить 5 раз.
- Лечь на спину на пол. Ноги согнуть в коленях, ступни плотно прижать к полу. Медленно приподнимать корпус. В верхней точке задержаться на несколько секунд и медленно вернуться в исходное положение. Повторить 5 раз.
- Встать на четвереньки. Плавно поднять правую руку и одновременно отвести левую ногу назад. Следить, чтобы спина была прямая. Повторить с другой рукой и ногой. Данное упражнение можно выполнять, если появляется внезапная боль или уже поставлен диагноз.
- Оставаться на четвереньках, руки находятся на полу. Поднимать голову и одновременно прогибаться в поясничном отделе. Выполнить 5 раз.
- Лечь на пол, ноги согнуть в коленях и приподнять. Поочередно медленно касаться обеими ногами то одной, то другой стороны. Выполнить по 10 раз в каждую сторону.
- Лечь на спину на пол. Ноги прямые. Одновременно направлять носки на себя, от себя. Выполнить 10 раз.
Все упражнения выполняются легко, без надрывов. Если присутствует усталость, значит, при выполнении было допущено какое-то нарушение. Важно пересмотреть рацион и режим дня. Включить в режим регулярные велосипедные прогулки и плавание в бассейне. Это отличные профилактические мероприятия против патологий позвоночника.
Вас может заинтересовать: Почему болит тазобедренный сустав и отдает в ногу?
- источник
Судороги в ногах при остеохондрозе – характерные симптомы осложненного данного заболевания. Как правило, они появляются при поражении поясничного отдела позвоночника. При других видах остеохондроза судороги нижних конечностей встречаются намного реже.
Здоровье организма напрямую зависит от состояния позвоночника. Если с ним что-то не в порядке, это непременно сказывается на работе внутренних органов или систем человеческого организма. Последствием дегенеративно-дистрофических изменений в тканях позвоночного столба являются сбои в работе сердца, желудка, почек, проблемы с дыханием. В тяжелых случаях возникают судороги ног, появление которых большая часть людей ошибочно связывают с обычным переутомлением или недостатком витаминов.
Когда межпозвоночные диски разрушаются, они теряют свою эластичность и прочность. Это приводит к смещению позвонков и образованию костных наростов на их теле, возникновению патологий в окружающих позвоночник мышцах, суставах, связках. Деформированные ткани и остеофиты сдавливают околопозвоночные кровеносные сосуды и корешки спинного мозга (ухудшается кровообращение, появляется боль).
Если дегенеративные процессы затронули верхний отдел позвоночника, у больного появляются болевые ощущения в шее, головные боли, нарушается сердечный ритм. Судороги ног при шейном остеохондрозе наблюдаются не часто. Однако они все же могут возникнуть на поздних стадиях заболевания (при протрузии, грыже, стенозе позвоночного канала), когда нарушено кровоснабжение боковых отделов спинного мозга. При этом также отмечаются: повышенная утомляемость нижних конечностей, онемение рук, покалывание в стопах (синдром полупроводниковых нарушений).
Ущемлением спинномозговых нервов
Появление судорог в ногах при поясничной форме остеохондроза связанно с:
- ущемлением спинномозговых нервов;
- сдавливанием артерии Адамкевича;
- ишемией конского хвоста.
Судороги ног при остеохондрозе могут возникнуть ночью или днем, в правой или левой конечности (в зависимости от места повреждения корешка). Их клиническое проявление напоминает мышечные спазмы при венозной недостаточности, дефиците калия, магния и других витаминов в организме. Однако судорожное подергивание мышц, возникающее на фоне дегенеративных процессов в позвоночнике, характеризуется немного другими симптомами (смотр. табл.).
Критерий Особенности проявления Интенсивность От небольших тиков до сильных судорог, сопровождающихся невыносимой болью Продолжительность От нескольких секунд до 15 минут (иногда дольше) Состояние мышц Твердые и плотные на ощупь, меняют свою форму. Периодичность Повторяются до тех пор, пока не расслабятся мышцы Диапазон Охватывает часть мышцы, одну или несколько мышц. Самостоятельно распознать точную причину боли и судорог в ногах довольно сложно. Но если они вызваны остеохондрозом, то у больного также отмечаются симптомы компрессии спинномозговых корешков и артерий:
- простреливающие или ноющие боли в спине, отдающие в ягодицу, ноги;
- чувство сдавливания в области бедер;
- изменение чувствительности (уменьшение или наоборот – увеличение) кожи ног;
- слабость, быстрая утомляемость нижних конечностей.
Когда ногу сводит судорогой, это доставляет немало беспокойств. Порой они настолько интенсивные, что становится трудно сдержать крик. В таких ситуациях главное – «взять себя в руки» и сделать следующее:
- Захватываем двумя руками пальцы той ноги, которую охватила судорога. Затем медленно тянем стопу на себя, растягивая мышцу.
- Поднимаем ноги вверх и держим их так в течение 15 минут. Упражнение можно использовать как первую помощь при ночных судорогах ног.
- Исходное положение – лежа на спине. Вытягиваем ноги прямо: носки вместе, пятки врозь. Максимально потягиваем конечности, делая при этом глубокие вдохи и выдохи. Такого рода растягивание ног помогает облегчить боль при сильных судорогах.
- Встаем на пол, слегка встряхиваем больной ногой, пытаемся походить по комнате. Это помогает ускорить кровообращение в конечности и улучшить тонус мышц.
- Щипаем напряженную область конечности или покалываем ее ногтями в течение 2 минут (даже если спазм прошел). Пощипывания и покалывания способствуют оттоку крови от места спазма, предотвращают повторные приступы судороги.
- Садимся, глубоко вдыхаем. На выдохе выпрямляем ногу. При продолжительных судорогах можно применить похлопывание по мышцам.
- Нагибаемся к полу (при возможности), резко приседаем и поднимаем ягодицы к верху (таким образом растягиваются мышцы задней поверхности ног). Затем выпрямляемся: поворачиваем корпус в одну, а потом в другую сторону.
- Исходное положение – стоя. На вдохе поднимаемся на носочки, тянем руки вверх. На выдохе – опускаемся. Упражнение делаем 6 раз с интервалов в 10 секунд.
После того как удалось снять мышечные спазмы необходимо лечь в постель и максимально расслабиться. Положительно на состоянии ног сказывается массаж с разогревающими мазями.
Для того чтобы выяснить причину возникновения судорог ног больной должен пройти всестороннее обследование, в которое входят:
- Анализ крови (общий и расширенный).
- УЗИ сосудов ног – дает возможность увидеть состояние вен, артерий и клапанов, оценить скорость движения крови.
- Рентгеноконтрастная ангиография – метод диагностики сосудов нижних конечностей с помощью контрастного вещества (позволяет выявить точное расположение закупорок сосудов, определить места их патологических расширений).
- Рентгенография позвоночника – показывает состояние позвонков (есть ли на них остеофиты).
- Миелография – исследование спинного мозга, его оболочек и корешков, которое подразумевает введение контрастного материала в позвоночный канал.
- Контрастная дискография – проводится для диагностики патологий в межпозвоночных дисках (трещины, разрыв фиброзного кольца).
- Компьютерная и магниторезонансная томография – показывают не только хрящевые и костные ткани позвоночника, но и состояние сосудов, спинномозговых корешков и окружающих тканей.
КТ и МРТ – дают наиболее полную информацию о патологиях позвоночника. Данные этих методов диагностики помогают поставить точный диагноз, определить характер осложнений и объем необходимой терапии.
Если мышечные судороги связаны с остеохондрозом, результаты обследования показывают:
- нормальное состояние венозной сетки;
- снижение высоты межпозвоночных дисков;
- сдвиг позвонков, изменение их формы (образование костных наростов);
- наличие протрузии, межпозвоночной грыжи;
- защемление корешков и артерий спинного мозга, их воспаление;
- патологические изгибы позвоночника (лордоз, кифоз, сколиоз).
Судороги мышц ног не являются самостоятельным заболеванием. Крайне важно вовремя выявить, что спровоцировало их появление и приступить к принятию лечебных мер.
Если причина судорог ног – остеохондроз, помощь заключается в комплексном лечении позвоночника. Оно включает:
Терапию медикаментозными препаратами (обезболивающие, стероиды, миорелаксанты, хондропротекторы, витамины, минералы). Основные ее цели:
- уменьшить боли в спине и ногах;
- снять отеки, воспаления в дегенеративно измененных тканях;
- устранить спазмы сосудов;
- нормализировать кровообращение, обменные процессы в пораженном отделе позвоночника и ногах.
Физиотерапевтические методы лечения (электрофорез, магнитотерапия, иглорефлексотерапия). Благодаря им:
- улучшается приток крови и кислорода к мышцам спины и нижним конечностям;
- сокращается частота мышечных спазмов;
- снижается давление на нервные корешки (исчезает боль, судороги и слабость в ногах).
Массаж (классический, точечный) – проводят после снятия основных симптомов остеохондроза. Эффект от применения:
- восстанавливается трофика мышц;
- ускоряется обмен веществ в пораженных тканях и организме в целом;
- уменьшается выраженность болевого синдрома.
Мануальную терапию. Она направлена на устранение главной причины болей в спине и судорог ног – защемление нервного корешка, артерий. Грамотно выполненная мануальная терапия способствует:
- улучшению циркуляции крови в костных и хрящевых тканях;
- устранению мышечного спазма;
- возобновлению чувствительности в ногах.
Лечебную гимнастику. Положительный эффект от ее проведения заключается в следующем:
- повышается тонус мышц спины и нижних конечностей;
- нормализуется обмен веществ в пораженных тканях позвоночника;
- восстанавливается механика движений тела.
При неэффективности консервативной методики лечения, сильных болях и частых судорогах в ногах, потере чувствительности или онемении обеих нижних конечностей прибегают к хирургическому вмешательству.
Предотвратить возникновение судорог ног при остеохондрозе можно, если вести активный образ жизни и периодически выполнять упражнения на растяжку мышц:
- Становимся к стене, поворачиваемся к ней лицом. Делаем упор пальцами правой ноги (пятка касается пола), вторую конечность отводим назад. Кладем кисть правой руки и предплечье на стену (спину держим ровно). На выдохе поднимаемся на пальчиках левой ноги, перенося тяжесть тела на опертую об стену ногу (чувствуем как растягивается мышца голени). При этом пытаемся пошевелить пальцами. Возвращаемся в исходное положение и повторяем упражнение несколько раз.
- Садимся на пол: одну ногу держим прямо, вторую – подгоняем под себя. Опускаем ладони на пол, опираемся. Затем приподнимаем таз и наклоняемся вперед (на выдохе), стараясь не сильно сдвинуться с точки опора. Упражнение будет более полезным, если опереться стопой выпрямленной ноги об стену (пальцы ноги при этом «смотрят» вверх).
- Делаем глубокий выпад правой ногой, вторую конечность сгибаем в колене. Правой рукой охватываем стопу ноги и осторожно притягиваем ее к ягодицам. Левая рука при этом расположена на согнутой в колене конечности: ладонь опущена вниз и обхватывает пальцы одноименной ноги. Выполняя данное упражнение важно убедиться, что мышцы передней поверхности бедра (той ноги, которая растягивается) полностью расслаблены: может появиться судорога.
Судороги ног – не единственное последствие остеохондроза. Прогрессируя, он нарушает работу пищеварительной и мочеполовой систем, вызывает сильные головные боли и другие, опасные для здоровья, осложнения. Поэтому нужно всегда следить за состоянием позвоночника и вовремя приступать к его лечению.
источник
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
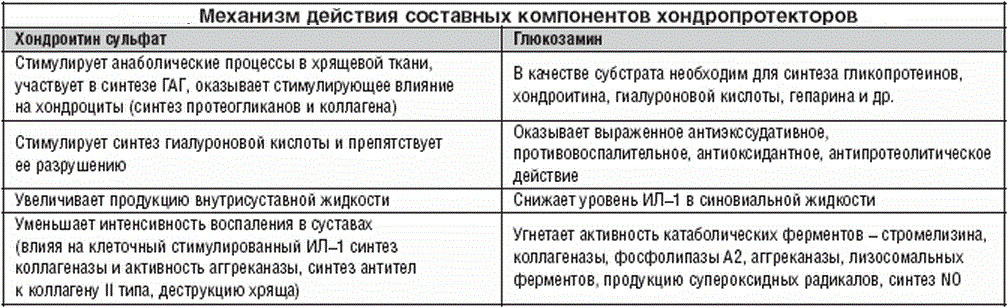
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
источник
Спазмы – непроизвольные сокращения мышц, часто связанные с болезненными ощущениями в районе судороги. содержит в себе компоненты, позволяющие предотвратить неожиданные судороги, насыщая кровь и мышцы необходимыми веществами, либо участвующими в синтезе таковых.
Спазмы могут проявляться во многих местах. Бронхиальная астма – это бронхиальный спазм; кардиоспазм – спазм кишечника; при стенокардии один из симптомов — это спазм сосудов, и это не все. Мне ближе работа опорно-двигательного аппарата, о ней и расскажу.
Ощущали спазмы многие. В период роста мышц и скелета судороги – вполне естественное явление. Ощущения при этом неприятные, но обычно краткосрочные. Но мышцы может свести и на большое количество времени (в основном из-за травм и искривления позвоночника). Наиболее распространены спазмы мышц спины и ног, врачи связывают это с незавершившимися эволюционными процессами. Кроме того, часто сводятся мышцы рук, живота, грудного отдела.
Чаще всего мышцы сводят у детей, беременных женщин, людей, преодолевших 65-летний рубеж. Так же рискуют тучные, ведущие сидячий образ жизни, а так же испытывающие постоянные перегрузки, люди.
Причиной возникновения спазмов мышц различны:
- нервное потрясение.
- в результате травм позвоночника мышцы в районе ушиба напрягаются в попытке поддержать ушибленное место, затем развивается триггерный синдром.
- остеохондроз, искривление позвоночника, грыжа межпозвонковых дисков и т.д.
- длительное статическое напряжение в неудобных позах (описал подобное упражнение здесь).
- нехватка витаминов магния, натрия, кальция и калия (может быть вызвана не только авитаминозом, но и к примеру, потреблением воды во время нагрузок или низкоуглеводной диетой)
- неправильное расслабление по окончании усиленной тренировки.
- обезвоживание.
- прием некоторых лекарственных средств.
Мышечные спазмы могут проявляться постоянными короткими приступами, либо долгосрочными болезненными ощущения. Достаточно сложно определить источник боли именно как длительный спазм, возникший, к примеру, в области смещенного позвонкового диска, в следствии попытки организма поддержать проблемное место. При непреходящих болях, не снимаемыми простыми методами, необходимо в первую очередь обратиться к врачу. Невролог может помочь. Но если причина кроется вне сферы, озвученной выше, придется проходить полноценное обследование УЗИ, МРТ, и прочее.
Резкий кратковременный спазм, случившийся после неудачного движения, чаще всего проявляющийся в голеностопе, задней, трехглавой мышце бедра, либо своде стопы, можно попробовать снять, разогнув болящую конечность при помощи рук. Пытаться разогнуть сустав болящими мышцами не стоит. Это усилит боль, мышцу может свести на долгий период времени. После дайте мышце отдохнуть, можно положить лёд (через ткань, минут на двадцать). Если тревожные ощущения ослабли, но тенденция возникновения судороги сохранилась, осторожно помассируйте и наложите жесткую повязку.
Недостаток кальция чаще всего проявляется в ночных спазмах, когда мышцы находятся в покое. В состоянии покоя кровь меньше питает веществами отдыхающие органы. Недостаток кальция мгновенно сказывается острой болью вследствие судорог мышц. Для лечения необходимо пропить курс витаминов.
Предлагает уникальный продукт , который предназначен для клеточного питания сосудов и мышц нашего организма.
- В , регулирующий движение кальция в организме.
- О в составе которых есть вещества, необходимые для полноценной работы мышц.
- Коэнзим Q10
- Экстракт оплодотворенного девятидневного эмбриона курицы, содержащий фактор роста фибробластов
Правильное питание – основа, но не панацея. В течении своей жизни я перепробовал много способов поддержания свой спины. Для того, что бы мышцы держали , нужно всегда их тренировать, держать в тонусе. Постоянные тренировки (описал и ) помогают мне в этом. Но это не означает, что здоровая спина не требует постоянной заботы о ней.
Позвоночник требует постоянного движения. Долговременное нахождение в однообразной позе (водители, офисные работники и пр.), тем более не всегда правильное положение, влечет за собой пережатые сосуды и нервные окончания, что в итоге ведет к искривлениям и остеопорозу. И, здравствуй спазм мышц, пытающихся без вашего участия, неосознанно, поддержать проблемное место.
Статическая нагрузка в неудобной позе чревата пережатыми, вследствие долговременного напряжения мышц, сосудов и-или нервных окончаний, что ведет к нарушению питания мышц необходимыми минералами, наравне с нарушением информационно-сигнальной функцией, что опять-таки приводит к спазмам.
Во время тренировок следует соблюдать обязательный алгоритм тренировок разминка-нагрузка-заминка. При разминке мышцы не только «разогреваются». Они насыщаются необходимыми веществами, работая в щадящем режиме. Во время экстремальных нагрузок в мышцах происходит интенсивный распад АТФ кислоты, при котором интенсивно выделяются молочная кислота, энергетический и кислородный обмен. Заминка призвана расправить сосуды нервные окончания, растянуть мышцы, прогнав и заново насытив их необходимыми веществами, в том числе минералами.
Судороги в ногах при остеохондрозе – характерные симптомы осложненного данного заболевания. Как правило, они появляются при поражении поясничного отдела позвоночника. При других видах остеохондроза судороги нижних конечностей встречаются намного реже.
Здоровье организма напрямую зависит от состояния позвоночника. Если с ним что-то не в порядке, это непременно сказывается на работе внутренних органов или систем человеческого организма. Последствием дегенеративно-дистрофических изменений в тканях позвоночного столба являются сбои в работе сердца, желудка, почек, проблемы с дыханием. В тяжелых случаях возникают судороги ног, появление которых большая часть людей ошибочно связывают с обычным переутомлением или недостатком витаминов.
Когда межпозвоночные диски разрушаются, они теряют свою эластичность и прочность. Это приводит к смещению позвонков и образованию костных наростов на их теле, возникновению патологий в окружающих позвоночник мышцах, суставах, связках. Деформированные ткани и остеофиты сдавливают околопозвоночные кровеносные сосуды и корешки спинного мозга (ухудшается кровообращение, появляется боль).
Если дегенеративные процессы затронули верхний отдел позвоночника, у больного появляются болевые ощущения в шее, головные боли, нарушается сердечный ритм. Судороги ног при шейном остеохондрозе наблюдаются не часто. Однако они все же могут возникнуть на поздних стадиях заболевания (при протрузии, грыже, стенозе позвоночного канала), когда нарушено кровоснабжение боковых отделов спинного мозга. При этом также отмечаются: повышенная утомляемость нижних конечностей, онемение рук, покалывание в стопах (синдром полупроводниковых нарушений).
Появление судорог в ногах при поясничной форме остеохондроза связанно с:
- ущемлением спинномозговых нервов;
- сдавливанием артерии Адамкевича;
- ишемией конского хвоста.
Артерия Адамкевича расположена в позвоночном канале. Через нее поступает кровь и кислород к нижнему грудному и пояснично-крестцовому отделам позвоночника. Однако у 20% людей есть дополнительная артерия (Депрож-Гуттерона), обеспечивающая кровоснабжение каудального отдела спинного мозга и конского хвоста. Компрессия этих кровеносных сосудов приводит к развитию хронической сосудисто-мозговой недостаточности спинного мозга: возникает синдром перемежающей хромоты (появляется слабость, тянущие боли и судороги в ногах).
Судороги ног при остеохондрозе могут возникнуть ночью или днем, в правой или левой конечности (в зависимости от места повреждения корешка). Их клиническое проявление напоминает мышечные спазмы при венозной недостаточности, дефиците калия, магния и других витаминов в организме. Однако судорожное подергивание мышц, возникающее на фоне дегенеративных процессов в позвоночнике, характеризуется немного другими симптомами (смотр. табл.).
Самостоятельно распознать точную причину боли и судорог в ногах довольно сложно. Но если они вызваны остеохондрозом, то у больного также отмечаются симптомы компрессии спинномозговых корешков и артерий:
- простреливающие или ноющие боли в спине, отдающие в ягодицу, ноги;
- чувство сдавливания в области бедер;
- изменение чувствительности (уменьшение или наоборот – увеличение) кожи ног;
- слабость, быстрая утомляемость нижних конечностей.
Судороги в ногах могут появиться на разных этапах развития остеохондроза. Однако при осложненном течении заболевания – межпозвоночной грыже – они имеют более выраженный характер.
Когда ногу сводит судорогой, это доставляет немало беспокойств. Порой они настолько интенсивные, что становится трудно сдержать крик. В таких ситуациях главное – «взять себя в руки» и сделать следующее:
- Захватываем двумя руками пальцы той ноги, которую охватила судорога. Затем медленно тянем стопу на себя, растягивая мышцу.
- Поднимаем ноги вверх и держим их так в течение 15 минут. Упражнение можно использовать как первую помощь при ночных судорогах ног.
- Исходное положение – лежа на спине. Вытягиваем ноги прямо: носки вместе, пятки врозь. Максимально потягиваем конечности, делая при этом глубокие вдохи и выдохи. Такого рода растягивание ног помогает облегчить боль при сильных судорогах.
- Встаем на пол, слегка встряхиваем больной ногой, пытаемся походить по комнате. Это помогает ускорить кровообращение в конечности и улучшить тонус мышц.
- Щипаем напряженную область конечности или покалываем ее ногтями в течение 2 минут (даже если спазм прошел). Пощипывания и покалывания способствуют оттоку крови от места спазма, предотвращают повторные приступы судороги.
- Садимся, глубоко вдыхаем. На выдохе выпрямляем ногу. При продолжительных судорогах можно применить похлопывание по мышцам.
- Нагибаемся к полу (при возможности), резко приседаем и поднимаем ягодицы к верху (таким образом растягиваются мышцы задней поверхности ног). Затем выпрямляемся: поворачиваем корпус в одну, а потом в другую сторону.
- Исходное положение – стоя. На вдохе поднимаемся на носочки, тянем руки вверх. На выдохе – опускаемся. Упражнение делаем 6 раз с интервалов в 10 секунд.
После того как удалось снять мышечные спазмы необходимо лечь в постель и максимально расслабиться. Положительно на состоянии ног сказывается массаж с разогревающими мазями.
При судорогах в ногах и остеохондрозе полезно ходить в баню. Прогрев активизирует обменные процессы в мышечных, костных и хрящевых тканях (улучшается кровообращение, питание клеток). Банный массаж – хорошо расслабляет мышцы, способствует уменьшению болевого синдрома. Но несмотря на положительный эффект от терапии паром, она имеет противопоказания (например, тахикардия). Поэтому о возможности посещения бани нужно поговорить с врачом.
Для того чтобы выяснить причину возникновения судорог ног больной должен пройти всестороннее обследование, в которое входят:
- Анализ крови (общий и расширенный).
- УЗИ сосудов ног – дает возможность увидеть состояние вен, артерий и клапанов, оценить скорость движения крови.
- Рентгеноконтрастная ангиография – метод диагностики сосудов нижних конечностей с помощью контрастного вещества (позволяет выявить точное расположение закупорок сосудов, определить места их патологических расширений).
- Рентгенография позвоночника – показывает состояние позвонков (есть ли на них остеофиты).
- Миелография – исследование спинного мозга, его оболочек и корешков, которое подразумевает введение контрастного материала в позвоночный канал.
- Контрастная дискография – проводится для диагностики патологий в межпозвоночных дисках (трещины, разрыв фиброзного кольца).
- Компьютерная и магниторезонансная томография – показывают не только хрящевые и костные ткани позвоночника, но и состояние сосудов, спинномозговых корешков и окружающих тканей.
КТ и МРТ – дают наиболее полную информацию о патологиях позвоночника. Данные этих методов диагностики помогают поставить точный диагноз, определить характер осложнений и объем необходимой терапии.
Если мышечные судороги связаны с остеохондрозом, результаты обследования показывают:
- нормальное состояние венозной сетки;
- снижение высоты межпозвоночных дисков;
- сдвиг позвонков, изменение их формы (образование костных наростов);
- наличие протрузии, межпозвоночной грыжи;
- защемление корешков и артерий спинного мозга, их воспаление;
- патологические изгибы позвоночника (лордоз, кифоз, сколиоз).
Судороги мышц ног не являются самостоятельным заболеванием. Крайне важно вовремя выявить, что спровоцировало их появление и приступить к принятию лечебных мер.
Если причина судорог ног – остеохондроз, помощь заключается в комплексном лечении позвоночника. Оно включает:
Терапию медикаментозными препаратами (обезболивающие, стероиды, миорелаксанты, хондропротекторы, витамины, минералы). Основные ее цели:
- уменьшить боли в спине и ногах;
- снять отеки, воспаления в дегенеративно измененных тканях;
- устранить спазмы сосудов;
- нормализировать кровообращение, обменные процессы в пораженном отделе позвоночника и ногах.
Физиотерапевтические методы лечения (электрофорез, магнитотерапия, иглорефлексотерапия). Благодаря им:
- улучшается приток крови и кислорода к мышцам спины и нижним конечностям;
- сокращается частота мышечных спазмов;
- снижается давление на нервные корешки (исчезает боль, судороги и слабость в ногах).
(классический, точечный) – проводят после снятия основных симптомов остеохондроза. Эффект от применения:
- восстанавливается трофика мышц;
- ускоряется обмен веществ в пораженных тканях и организме в целом;
- уменьшается выраженность болевого синдрома.
Она направлена на устранение главной причины болей в спине и судорог ног – защемление нервного корешка, артерий. Грамотно выполненная мануальная терапия способствует:
- улучшению циркуляции крови в костных и хрящевых тканях;
- устранению мышечного спазма;
- возобновлению чувствительности в ногах.
Лечебную гимнастику . Положительный эффект от ее проведения заключается в следующем:
- повышается тонус мышц спины и нижних конечностей;
- нормализуется обмен веществ в пораженных тканях позвоночника;
- восстанавливается механика движений тела.
При неэффективности консервативной методики лечения, сильных болях и частых судорогах в ногах, потере чувствительности или онемении обеих нижних конечностей прибегают к хирургическому вмешательству.
Предотвратить возникновение судорог ног при остеохондрозе можно, если вести активный образ жизни и периодически выполнять на растяжку мышц:
- Становимся к стене, поворачиваемся к ней лицом. Делаем упор пальцами правой ноги (пятка касается пола), вторую конечность отводим назад. Кладем кисть правой руки и предплечье на стену (спину держим ровно). На выдохе поднимаемся на пальчиках левой ноги, перенося тяжесть тела на опертую об стену ногу (чувствуем как растягивается мышца голени). При этом пытаемся пошевелить пальцами. Возвращаемся в исходное положение и повторяем упражнение несколько раз.
- Садимся на пол: одну ногу держим прямо, вторую – подгоняем под себя. Опускаем ладони на пол, опираемся. Затем приподнимаем таз и наклоняемся вперед (на выдохе), стараясь не сильно сдвинуться с точки опора. Упражнение будет более полезным, если опереться стопой выпрямленной ноги об стену (пальцы ноги при этом «смотрят» вверх).
- Делаем глубокий выпад правой ногой, вторую конечность сгибаем в колене. Правой рукой охватываем стопу ноги и осторожно притягиваем ее к ягодицам. Левая рука при этом расположена на согнутой в колене конечности: ладонь опущена вниз и обхватывает пальцы одноименной ноги. Выполняя данное упражнение важно убедиться, что мышцы передней поверхности бедра (той ноги, которая растягивается) полностью расслаблены: может появиться судорога.
Судороги ног – не единственное последствие остеохондроза. Прогрессируя, он нарушает работу пищеварительной и мочеполовой систем, вызывает сильные головные боли и другие, опасные для здоровья, осложнения. Поэтому нужно всегда следить за состоянием позвоночника и вовремя приступать к его лечению.
С мышечными судорогами той или иной степени интенсивности знаком практически каждый человек. Эти «до боли знакомые» ощущения, когда «сводит» ногу, руку, спину и другие части и участки тела связаны с непроизвольным сокращением мышц или мышечных групп.
Судорогой может сводить любые скелетные мышцы, однако более всего эта неприятность свойственна мышцам, задействованным в движении 2-х суставов, таким как: икроножная (задняя поверхность голени), полусухожильная, двуглавая, полуперепончатая (задняя поверхность бедра), четырехглавая (передняя поверхность бедра).
Может стать любая физическая активность — подвижные игры, бег, плавание, спортивные состязания. Не минует сия чаша и тех, кто практически неподвижно сидит за компьютером. Случаются судороги и ночью, во время сна. Словом — спровоцировать судороги может любое произвольное движение — как активное, так и слабое.
Однако для одних людей возникновение судорог — редкость, тогда как другие мучаются от сведения мышц регулярно. Чаще всего мышцы сводит у детей, у пожилых людей, у беременных женщин, у лиц с избыточным весом, а также у тех, кто хронически перенапрягается на работе или в спортивном зале. Еще судороги может спровоцировать прием некоторых лекарств.
Очень распространены «судорожные» явления в спортивной среде — среди марафонцев, триатлонистов, велогонщиков и др.
Природа возникновения мышечных судорог до конца не выяснена. Согласно одной гипотезе — судорожные мышечные сжатия происходят в силу недостаточной мышечной растяжки и усталости (особенно у тех, кто занимается видами спорта «на выносливость»), в связи с нарушением механизмов, регулирующих мышечные сокращения.
Еще одной причиной судорог называют обезвоживание мышц, которое влечет за собой дефицит электролитов (натрия, кальция, калия, магния). Особенно это проявляется в жару — во время физической работы и занятий спортом.
Судорога может длиться и пару мгновений, и, сопровождаемая мучительной болью, затянуться на 10-15 минут. Сведенная мышца приобретает нехарактерную для нормы плотность и форму.
Чаще всего во врачебном вмешательстве необходимости не возникает. Чтобы помочь себе самостоятельно, следует предпринять вот что:
- Прекратить выполнение движений, вызвавших судорогу.
- Провести осторожную растяжку мышцы, размять ее, сделать массаж удерживая сведенную конечность растянутой до тех пор, пока судорога не прекратится. Важно не задействовать для растяжки мышц-антагонистов, т. к. это может привести к усилению судорожных проявлений.
- Расслабить мышцу и только после этого дать ей отдых. Если прекратить движение резко — можно спровоцировать повторный спазм.
Если после непроизвольного сокращения мышца болит — приложить к ней лед, наложить бандаж/эластичный бинт.
Если на эти несложные процедуры судороги «не реагируют», скорее всего, они не связаны с физическими нагрузками и являются следствием какого-либо заболевания. Здесь уже без лечения не обойтись, причем лечить необходимо первопричину.
Предотвратить сведение мышц можно, тщательно и регулярно растягивая их. Кроме того, важно соблюдать правила сбалансированного питания с тем, чтобы обеспечить организм необходимыми для правильной работы мышц электролитами.
Ниже приведены схемы растяжек мышц, которые чаще всего подвергаются судорогам.
На мышечные боли хоть раз в своей жизни жаловался каждый человек. Мышцы спины могут болеть как у пожилого человека, так и у ребёнка или молодой девушки. Лечение всегда устанавливается в каждом случае индивидуально, в зависимости от причин, вызвавших боли в спине.
Проявляться боли в спине могут по-разному. В одних случаях это будут постоянные ноющие ощущения, в других человек чувствует подёргивание и покалывание. Всё определяется причиной возникновения боли. Симптомы болей в спине могут быть как постоянными, так и периодическими. В случае периодических, слабых болей человек постепенно привыкает к ним и перестает ощущать. Опасностью в таком случае является тот факт, что заболевание при этом никуда не исчезает, а продолжает развиваться в организме человека.
Симптомы боли также могут разделяться по степени интенсивности. Они могут быть как ноющими, так и острыми. В последнем случае человек, не будучи в состоянии выносить боль, вынужденно обращается к врачу.
Существует несколько основных категорий причин, вызывающих боли в спине.
- Боли, проявляющиеся по причине заболеваний позвоночника. Наиболее часто такими болезнями становятся сколиоз и остеохондроз. Они вызывают определённые заболевания в позвоночнике, приводящие в итоге к мышечным болям. Возникающие на первых порах ощущения, постепенно исчезают. Однако, по мере развития заболевания боли учащаются и усиливаются. Постепенно боль становится постоянным спутником человека.
- В поясницу могут отдавать боли, которые вызваны болезнями внутренних органов. Чаще всего такое происходит при заболеваниях желудка или поджелудочной железы. При возникновении заболеваний гинекологического характера, а также болезней мочевыделительной системы у человека начинает болеть нижняя часть спины. Болезни органов и систем дыхания вызывают боли под лопатками.
- Боли в спине могут возникнуть по причине воспалительных процессов в организме в результате нахождения на улице в лёгкой одежде в холодное время года. Чаще всего подобное происходит летом, когда человек в попытке спастись от жары попадается на сквозняк. Миозит, возникший по этой причине, устранить бывает достаточно трудно.
- Боли в спине могут возникнуть по причине механических повреждений и травм, возникающих в результате непомерных физических нагрузок. При занятиях спортом основные нагрузки приходятся на широчайшую мышцу спины, которая и отзывается болью. Если повреждение незначительно, бывает достаточно обыкновенного прогревания для того, чтобы снять боль. Сильные повреждения требуют длительного восстановления.
Только опытному специалисту по силам установить точную причину возникновения боли у пациента в каждом конкретном случае. От правильного определения причины боли в спине зависит выбор применяемого лечения.
Мышечная боль в спине выше поясницы является достаточно известным симптомом множества заболеваний. Определение настоящей причины возникновения боли требует пристального внимания человека к своему организму и проведения анализа всех действий, предшествовавших возникновению такого неприятного симптома.
Чаще всего боль в мышцах выше поясницы вызывается заболеваниями в них самих и в суставах, а также и более весомыми причинами, особенно, если боли в спине сопровождаются повышением температуры тела.
Одной из самых главных причин появления болей в спине является остеохондроз. Болезнь сопровождается развитием дегенеративных изменений в суставах, приводящих к возникновению на них наростов и их последующему разрушению. Длительное течение остеохондроза сопровождается случаями защемления нервных окончаний, что становится причиной сильных, острых болей. При слабом задевании нерва пациент может чувствовать боли при повороте тела в одну сторону. В состоянии покоя возможно полное отсутствие боли.
Боль в мышцах спины выше поясничного отдела может возникать по причине механических повреждений межпозвоночных дисков. Они могут быть как приобретёнными, так и врождёнными. Защемление нерва в таком случае происходит непосредственно во время движения.
Иной причиной возникновения рассматриваемых болей может быть растяжение мышц спины. Чаще всего такое случается со спортсменами, прикладывающими слишком много усилий при занятиях в спортивном зале. Такое боли характерны для любого нетренированного человека, который подвергся непомерной для него физической нагрузке. Боль не слишком сильная, однако, постоянно ощущается при движении.
При проявлении у человека болей в спине рекомендуется первым делом обеспечить пациенту пребывание в состоянии покоя. Это само по себе снизит болевые ощущения. Рекомендуется уложить человека на ровную, гладкую поверхность и дать ему спазмолитическое средство. Правда, чаще всего такое возможно только в тех случаях, когда боли ранее наблюдались неоднократно и средство уже наготове.
При лечении мышечных болей в спине медицинскими препаратами предпочтение отдаётся нестероидным противовоспалительным анальгетикам и релаксантам. Также при проведении лечения больному показаны комплексы лечебной физкультуры, массажи, физиотерапевтические процедуры. Бывают случаи, когда врачами предписывается прохождение сеансов криотерапии.
Иногда при лечении мышечных болей в спине требуется проведение хирургического вмешательства. Подобное решение принимается чаще всего в самом начале решения при безвыходной ситуации. В частности эта мера является вынужденной в случае травмы позвоночника или мышечных разрывов при переломе рёбер. Кроме того бывают случаи, при которых недостаточно остановить течение заболевания только приёмом средств консервативного лечения. В частности это касается необходимости лечения прогрессирующих опухолевых новообразований.
При современном уровне развития медицинской науки хирургическую операцию бывает возможно провести с минимальными повреждениями мышечных тканей спины. В таких случаях восстановление после операции проходит быстро и безболезненно.
Массаж показан в целях эффективного устранения болей в спине. Хороший массаж качественно расслабляет мышцы спины и снижает тонус. Посредством массажа можно набрать энергию и устранить боли в мышцах. Польза массажа для организма огромно, а многим людям он вообще показан. Для проведения устранения болей в мышцах спины бывает достаточно проведения от 8 до 12 сеансов массажа.
Массаж эффективен при болях в мышцах спины по следующим причинам:
- массаж способствует приведению нервной системы в нормальное состояние, помогает наладить обмен веществ и структуру мышц спины;
- способствует улучшению циркуляции крови и лимфатической системы;
- запускает процесс регенерации повреждённых тканей, связок и сухожилий;
- восстанавливает повреждения кожного покрова;
- нормализует функционирование всего организма.
Однако, в медицинской практике отмечены случаи, когда массаж наносил вред пациенту. Его назначение должно определяться характером болей в спине, которые испытывает пациент. Различные виды массажа не всегда подходят той или иной категории пациентов.
Рекомендуется перед принятием решения о прохождении курса массажа посоветоваться со своим лечащим врачом. Для каждого случая возникновения болей в спине должен быть подобран свой, специальный вид массажа. Это поможет избежать неприятностей и дополнительных проблем пациенту.
Выбор средства для устранения болей в спине определяется характером самих болей и причиной их появления. Чем раньше удастся сделать выбор средства для снятия мышечной боли, тем эффективнее окажется лечение в целом.
Мази от мышечной боли в спине можно условно разделить на три группы в зависимости от принципа воздействия и входящих в их состав компонентов:
- Мазь местного раздражающего действия. Такие мази обеспечивают качественное разогревание кожи в месте их применения, что снижает действие синдрома боли. Расширение сосудов обеспечивает улучшение кровообращения в месте применения мази, при этом происходит стимулирование обменных процессов в тканях, улучшается их питание.
- Мазь против воспалений. В состав мази входят анальгетики нестероидного типа, которые быстро всасываются в поток крови, качественно снимают отёчность и воспаление. Мази этого типа рекомендуются при необходимости снятия сильных болей в спине, при этом применять их нужно кратковременно.
- Хондопротекторы. Такие мази способствуют восстановлению тканей хрящей по причине улучшения процесса обмена веществ. Мази поддерживают выработку количества синовиальной жидкости на должном уровне и обеспечивают трофику в связках и мышцах около позвоночного столба.
Уколы от мышечной боли в спине применяются в целях обеспечения снижения боли в мышцах, подавления очагов воспаления в них, а также для мышечных блокад.
При проведении уколов эффективным показало себе применение комплексов витаминов В12, В6 и В1, обеспечивающих снятие болей. Принято считать, что именно первый из перечисленных способен оказывать наиболее сильное действие.
В медицинской науке эти средства принято было относить к умеренным анальгетикам, ввиду их нейротропной природы. Они приводят в нормальное состояние мускулатуру, исключая её непроизвольные сокращения, способствуют передаче возбуждения, а также метаболизму медиаторов, влияют на обмен веществ и процессы, протекающие в нервной системе. Кроме того, витаминные комплексы восстанавливают повреждённые нервы.
Многочисленные проведенные исследования убедительно доказали, что применение в качестве инъекций витаминов группы В при лечении мышечных болей в спине приводит к существенному купированию болей. Можно использовать упомянутые выше витамины как по отдельности, так и в составе комплексов.
Наиболее известным средством для лечения болей в спине является Диклофенак. Чаще всего его применяют при лечении ревматических болезней, в частности артрита или остеоартроза. Таблетки то мышечной боли в спине способны устранять симптомы боли в области позвоночника, а также боли после проведения хирургических операций, приступов подагры, при отёках и воспалениях. Диклофенак устраняет симптомы мигрени и лечит желчные колики.
При хронических болях в области спины рекомендуется принимать наркотические препараты, в частности Трамадол и Кодеин. К более сильным средствам относятся Фентанил, Морфин и Метандол. Применять их нужно с большой осторожностью. невзирая на их способность эффективно устранять боль. Препараты могут способствовать формированию зависимости и отрицательно влиять на нервную систему.
источник

 Чаще всего во врачебном вмешательстве необходимости не возникает. Чтобы помочь себе самостоятельно, следует предпринять вот что:
Чаще всего во врачебном вмешательстве необходимости не возникает. Чтобы помочь себе самостоятельно, следует предпринять вот что: