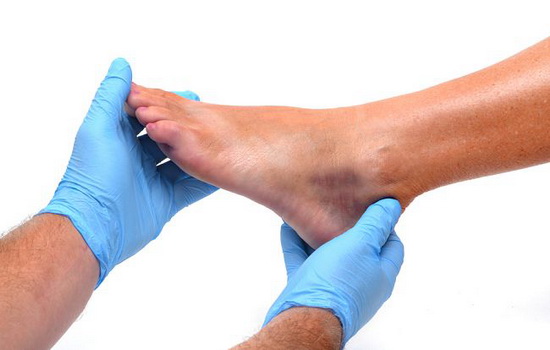
Нередко к докторам обращаются люди с жалобой на боль при касании кожи. Они отмечают, что симптом возникает без видимых причин. Синдром способен распространяться на любые части тела. Почему болит кожа на ноге при прикосновении?
Состояние, при котором человек ощущает боль после прикосновения к коже, именуется аллодинией. Это неприятная проблема, приносящая немало неудобств и раздражений.
Часто болезненность наружного покрова сильно мучает пациента: он чувствует преувеличенное болевое ощущение, которое часто даже не связано с раздражителями.
Имеется несколько разновидностей аллодинии:
- Тактильная, возникающая на ощупь.
- Статическая, появляющаяся в результате слабого прикосновения или давления.
- Динамическая, когда кожа реагирует на движения по кожному покрову.
- Тепловая, ощущаемая от воздействия высокой или низкой температуры.
Состояние, при котором болит кожа на бедре и прочих частях ног при прикосновении, провоцируется несколькими факторами.
Они могут быть как незначительными, так и опасными для здоровья человека.
К причинам возникновения боли относятся:
- Продолжительное воздействие солнечных лучей на кожу. Это явление способно привести к легкому ожогу, из-за которого покров становится более чувствительным к слабому прикосновению.
- Нейропатия. Патология связана с травмированием нервных окончаний, что вызывает повышение чувствительности покрова. Данное заболевание диагностируется у людей, страдающих сахарным диабетом, дефицитом витаминов или получивших травмы.
- Черепица. Так называют инфекционную болезнь, сопровождающуюся высыпаниями на коже. Она также способна повысить чувствительность дермы к боли.
- Фибромиалгия. Патология отличается хроническим синдромом болезненности в теле, усталостью, расстройством сна.
- Демиелинизирующие болезни. К ним относятся недуги, при которых происходит повреждение миелиновой оболочки нервов. Такие заболевания сопровождаются болевыми ощущениями, повышенной чувствительностью наружного покрова.
- Повреждения головного мозга. При таком нарушении реакция кожи человека на боль является преувеличенной.
Врачи также включают в список возможных причин наследственную предрасположенность к аллодинии. Но передается болезнь довольно редко.
Аллодиния может локализироваться в конкретном месте, а может распространяться на обширные площади тела. Сильный болевой синдром нередко наблюдается при воздействии, которое у здорового человека не вызвало бы такой реакции.
Для проверки наличия аллодинии следует провести следующий тест: взять ватный тампон и стряхнуть его на кожный покров. Если от этого станет больно, значит, данный недуг присутствует. Также можно просто задеть кожу кончиком пальца.
К боли часто присоединяются другие признаки патологии: ползанье мурашек по телу, жжение, зуд, покалывание. Если у пациента поднялась температура, то стоит насторожиться: это указывает на инфекционную и воспалительную природу заболевания, провоцирующего боль кожи.
Аллодиния поддается лечению. Методика терапии для каждого пациента индивидуальная и зависит от причины, вызвавшей развитие недуга кожи. В первую очередь следует избавиться от фактора, который спровоцировал повышение чувствительности.
Также проводят симптоматическое лечение. Доктора назначают следующие средства:
- Витамин В. Помогает устранить чувство покалывания покрова.
- Обезболивающие препараты для устранения болезненности.
- Лекарства, оказывающее расслабляющее воздействие, подавляющие раздражение.
- Средства, позволяющие нормализовать сон, снять нервное напряжение, чрезмерную возбудимость.
- Препараты, предотвращающие появление судорог в ногах, устраняющие напряжение в мышцах.
Если боль мучает человека слишком сильно и сопровождается постоянным жжением, то доктора прибегают к использованию фармацевтических средств, содержащих наркотические вещества.
Переживать по этому поводу не следует: в них находится небольшое количество данных компонентов, поэтому привыкание они не вызывают. Обычно назначают препараты в виде уколов. Как только болезненные ощущения стихнут, пациент переходит на обычное лечение.
Кроме лекарственных средств, врачи советуют при аллодинии проходить физиотерапевтические процедуры. Хорошо помогает справиться с болями рефлексотерапия, акупунктура. Иногда пациентам требуется помощь психотерапевта.
Также с согласия лечащего доктора пациенты пользуются при лечении аллодинии средствами народной медицины. С их помощью можно устранить неприятные ощущения. Но использовать нетрадиционные методы без основной терапии нельзя, так как они не способны в полной мере справиться с патологий.
Наиболее популярными народными средствами от боли являются:
- Чесночная настойка. Ею делают протирания кожного покрова. Чайную ложку сока чеснока растворяют в стакане водки, дают немного настояться и протирают пораженное место.
- Настой на основе коры ивы. Корковую часть разламывают на кусочки и заливают кипятком. Затем ставят на огонь, доводят до кипения, остужают и принимают по большой ложке трижды в сутки.
- Целебные хвойные ванны. Шишки и ветки заливаются кипятком, доводят до кипения и оставляют настаиваться на 6 часов. Полученный отвар выливают в ванну с теплой водой.
Перед тем, как использовать народные средства, следует обязательно проконсультироваться с доктором: некоторые компоненты народных средств способны вызывать аллергическую реакцию.
Самостоятельно заниматься лечением аллодинии не стоит.
Это может привести к неблагоприятным последствиям. Поэтому важно вовремя обратиться к врачу, пройти необходимое обследование для выявления причины заболевания кожи и строго следовать всем рекомендациям специалиста.
источник
Болевые ощущения выполняют множество функций. Они заставляют сосуды мгновенно сжиматься в месте травмы, уменьшая кровопотерю, вынуждают нас рефлекторно отдергивать руку от горячего, мобилизуют все мышцы тела в момент угрозы для жизни, сигнализируют о развитии внутренней патологии, которую мы не смогли бы обнаружить по внешним признакам, и проч.
А вот как быть, если боль есть, а объективных признаков хоть какой-то болезни – ни одного? Например, довольно часто бывает так, что кожа начинает жечь и печь на одном из своих участков так, словно под нею тлеет зажженная спичка. А между тем, никаких признаков ни ожога, ни даже сыпи в этом месте нет и в помине!
Ну, на самом деле всему есть свои причины, даже если мы их не видим. Жгучая боль безо всяких внешних признаков травмы или раздражения обычно вызвана тем же, чем и боль, причины которой нам ясны – нервными окончаниями кожи, которые почему-то подают в кору головного мозга болевой сигнал, хотя раздражитель отсутствует.
Иными словами, если ткани, за которыми они должны «присматривать», здоровы, значит, больны они сами. А проблема здесь только одна: нервная ткань образована клетками, которые тесно переплетены друг с другом за счет сети длинных отростков-«проводков». С их помощью они передают любые сигналы, включая болевые, друг другу и вверх, в кору головного мозга. Это длинный путь, и ощущать болевой сигнал мы можем на любом его участке, даже если причинный очаг расположен значительно выше или ниже.
Э
Но случается, что жжение возникает постоянное, ощущаемое больным и в покое. Тогда прикосновения к его очагу на порядок усиливают боль.
Такая картина означает, что причинный очаг расположен значительно выше – либо в ближайшем к этому месту суставе, либо вообще в позвоночнике. Обычно он возникает не из-за простуды, затронувшей и нервные окончания, а частичного ущемления нервного ствола костями сустава.
Например, ощущение ожога на коже без внешних проявлений такового может возникнуть где угодно. Так, благодаря иррадиации, боль от ущемления в колене можно почувствовать аж где-нибудь у основания большого пальца стопы, а боль от ущемления седалищного нерва в области копчика – в районе колена, с внутренней его стороны.
Поэтому к жжению кожи могут привести следующие причины:
- Ущемление нерва – обычно в области ближайшего к этому участку сустава, но бывает, что намного выше, в области позвоночного столба. К этому приводят вывихи и грыжи, остеохондроз любого из отделов позвоночника, возрастной или травматический деформирующий артроз суставов, воспалительные процессы в них, обызвествление мышечных головок, миозит;
- Переохлаждение данного конкретного участка тела, за которым последовало воспаление расположенного здесь нервного пучка;
- Осложнения на нейроны центральной нервной системы после перенесенного недавно другого заболевания – опоясывающего лишая, менингита и др.;
- Латентная стадия какого-либо кожного заболевания (экземы, герпеса и проч.). В этом случае этап характерных высыпаний просто еще не наступил, но он не за горами – осталась максимум пара дней;
- Глистная инвазия или гонорея (заражение гонококком), поскольку как гельминты, так и эта бактерия славятся способностью выделять в кровь нейротоксины – вещества, ядовитые для всех нейронов центральной нервной системы, особенно периферических. Вот почему при глистной инвазии у больных возможны и «мурашки», и «ползание», и жжение под кожей, а также судороги. А гонорею следует подозревать, если жжение наблюдается на участке в области коленного сустава. Запущенная гонококковая инфекция часто стимулирует развитие деформирующего артроза, поэтому взаимосвязь между одним и другим очевидна.
Как видим, его природа может быть очень разной, ведь между поясничным остеохондрозом и гонореей нет почти ничего общего – ну, за исключением вот таких вероятных последствий. Поэтому прежде, чем предпринимать какие-то системные шаги по лечению проблемы, нужно установить ее причины. А до этого мы можем принять лишь самые простые меры, призванные облегчить наше текущее состояние.
- Нанесение местного легкого обезболивающего и противовоспалительного – мази/геля на основе диклофенака, кетопрофена и др. При этом желательно нанести препарат не только непосредственно на причинный участок, но и ближайший к нему сустав;
- В случае с областью колена нужно помнить, что виной всему может быть не только сам коленный сустав, но и люмбаго. Поэтому для выяснения того, имело ли место ущемление в поясничном отделе, следует провести массаж ягодичных мышц, особенно грушевидной, расположенной у самого копчика. Если мы получим «прострел» вниз по ноге, где у нас наблюдается жжение, аж до самой пятки, диагноз можно считать подтвержденным. В этом случае нам в самом скором времени грозит полноценный ишиас, поэтому все манипуляции определенно следует проводить не в области колена, а в области от крестцового сочленения до копчика и в стороны, к костям тазобедренного сустава;
- С чем бы ни было связано воспаление пучка нервов или даже целого ствола, область от очага боли до ближайшего сустава нужно аккуратно помассировать, расслабив мышцы, здесь расположенные;
- Далее к области жжения и ближайшему суставу нужно приложить сухое тепло на период не менее 15 мин. То есть прогреть оба участка с целью замедлить воспалительный процесс;
- Принимать перорально сильные обезболивающие наподобие кеторолака трометамина (входит в состав «Кетанова») не рекомендуется. А вот тот же диклофенак или ацетилсалициловую кислоту («Аспирин») принять можно, особенно если мы не можем установить точное место повреждения нерва.

Если мы ведем малоподвижный образ жизни, сидение в кресле очень утомляет мышцы ягодиц и ног (как сгибателей, так и разгибателей), поясницы, плеч.
Этим зонам нужно уделить особое внимание, разминая их до исчезновения болезненного жжения в самом волокне в ответ на нажатия.
Такая боль и внутри волокна явно свидетельствует о том, что нервные волокна зажаты по всей его длине, а не только на поверхности кожи. Поэтому как на область особенно сильной боли, так и на сустав, который «прилагается» к данной мышце, следует сразу после массажа прикладывать сухое тепло. В профилактических целях массаж и прогревание проводят не менее 2 раз в неделю.
Не пренебрегайте консультацией у специалистов!
источник
Боль в правой ноге является неспецифическим симптомом и признаком многих расстройств, как патологического, так и непатологического характера.
Существуют различные типы, в зависимости от локализации и исходных причин.
Боли в правой ноге – это симптоматическое проявление, которое, само по себе, не имеет особого клинического значения.
На самом деле, если она не обусловлена какой-либо патологией, такая боль может представлять собой лишь временное явление, связанное с текущими условиями. И, наоборот, если боль затяжная и продолжительная, то необходимо выполнить дополнительные исследования с целью определения характера боли.
Разговор о «боли в правой ноге» – это, в целом, что-то достаточно неопределенное. Чтобы быть более точным, следует выяснить причину появления такой боли.
В зависимости от локализации, боль в правой ноге может появляться:
- Сзади: боль возникает на уровне двуглавой мышцы бедра (но это не говорит о том, что это мышечная боль). Может быть локальной или излучать в область ягодиц, спины или даже до пятки.
- Спереди: боль проявляется в четырехглавой мышце. Боль может излучать в область паха, коленного сустава или стопы.
- Сбоку: боль локализуется на уровне мышц боковой поверхности бедра. Даже в этом случае боль может излучать на всю ногу.
В зависимости от положения, в котором находится субъект, боль может проявляться:
- В положении сидя: боль появляется, когда субъект проводит много времени в положении сидя (например, на лица, которые видут сидячий образ жизни) или появляется только тогда, когда субъект сидит, независимо от того, сколько времени проводит в положении сидя. Эти случаи могут быть связаны с воспалением седалищного нерва или сдавливанием спинномозговых нервов.
- В положении лежа: боль проявляется, когда пациент спит и ложится, поэтому часто возникает в течение ночи. Это может быть связано с несколькими причинами, одной из которых, например, является растяжение мышц.
- Стоя в неподвижном положении: боль возникает, когда вы стоите в течение длительного времени. В этом случае может быть связана с различными причинами, в том числе радикулит.
- При ходьбе: боль появляется только тогда, когда мы в движение, и исчезает, как если объект находится в состоянии покоя – сидит или стоит. Это может быть связано с проблемой в мышцах.
В зависимости от участия других анатомических структур боль в правой ноге может излучать:
- Ягодицы: боль излучает в ягодиц – типичное проявление радикулита или разрыва мышц.
- Бёдра: когда боль распространяется на бедра, можно заподозрить наличие артроза.
- Спина: боль, которая излучает в спину, может быть связана с воспалительными заболеваниями или сдавливанием спинномозговых нервов.
- Пах: когда боль излучает пах, то может быть симптомом радикулита и разрыва мышц.
- Ноги: боль, которая излучает в ноги, может указывать на воспаление седалищного нерва, сжатие спинномозговых нервов или сильный разрыв мышц.
- Живот: боль, локализованная в правой части живота (правый бок) или в нижней части живота, может быть симптомом аппендицита или других заболеваний брюшной полости.
Патологии, которые могут привести к появлению боли в правой ноге, также разнообразны, и могут быть разделены на незначительные заболевания, которые не требуют срочного медицинского вмешательства, и серьёзные заболевания.
Среди заболеваний, считающихся незначительными, мы имеем:
- Сциаталгия: более известная как «ишиас», – это воспаление седалищного нерва, которое начинается от нижней (поясничной) части позвоночника, излучает вверх по ноге, иногда с участием ноги, паха, ягодиц, правого бедра и яичка у мужчин. Наиболее частой причиной является интенсивная мышечная нагрузка или сжатие седалищного нерва из-за грыжи.
- Артроз: часто боли в правой ноге возникают из-за поражения тазобедренного сустава или коленного сустава, вызванного износом суставов.
- Остеохондроз: это воспаление голенного нерва, который находится на уровне переднебоковой поверхности бедра. В отличие от сциаталгии, при остеохондрозе боль может излучать в пах, спину, вплоть до колена.
- Синдром раздраженного кишечника: тех, кто страдает от раздраженного кишечника, может часто жаловаться на боль в правой ноге. Толстый кишечник занимает обе стороны живота, и когда раздражается его правая часть, пациент может чувствовать боль на уровне правой ноги.
Среди серьезных заболеваний, которые требуют немедленного медицинского вмешательства или консультации специалиста, мы можем упомянуть:
- Аппендицит: это воспаление червеобразного отростка, который находится на уровне толстой кишки. Одним из типичных симптомов аппендицита является острая боль в правом боку, которая излучает в правую ногу.
- Грыжа межпозвоночного диска возникает в результате сжатия двух позвонков, что определяет выдавливание части межпозвоночного диска. Эта часть сдавливает спинномозговые нервы, что может проявляться различными симптомами, одним из которых является боль в правой ноге (иногда связанная с покалыванием).
- Тромбоз: патология, приводящая к образованию тромба на уровне крупных поверхностных вен (например, подкожные вены) или глубоких, расположенных в нижних конечностях. Сгусток крови или тромб может образоваться в силу различных причин, например, использование противозачаточных таблеток, старения или венозного застоя, каждый из которых отвечает за увеличение явлений свертывания крови. Тромбофлебит проявляется покраснением, болью и припухлостью в пораженной области.
- Опухоли: иногда боль в правой ноге может быть симптомом опухолевой патологии. В частности, это может быть признаком саркомы, опухоли соединительной ткани, которая касается также связок и нервов, или метастазы в кости, локализованные на уровне бедренной кости.
- Брюшной инфаркт: это редкая патология, которая возникает из-за частичной или полной закупорки брюшной артерии. Проявляется такими симптомами, как острые боли в животе, тошнота, а иногда болью в правой ноге.
Боль в правой ноге может быть связана с непатологическими причинами, вызванными конкретными условиями или ситуациями, которые вызывают проблемы в мышцах.
- Беременность: боли в правой ноге при беременности могут возникнуть по разным причинам, наиболее распространенной из которых является увеличение размеров матки, что вызывает увеличение нагрузки на позвоночник, увеличение сжатия нервов, через которые осуществляется управление нижней частью тела.
- Спорт: частая причина боли в правой ноге, как у взрослых, так и у детей. В процессе спортивной деятельности, которая включает в себя использование ног, например, играя в футбол или волейбол, могут возникнуть разрывы мышц или сухожилий (обычно четырехглавой мышцы или бицепса бедра), что, разумеется, приводит к боли.
- Менструальный цикл: не редко бывает, что во время менструального цикла женщина испытывает боли на уровне яичников и матки, и, в целом, во всей области малого таза. Эти боли связаны с гормональными изменениями, которые происходят в этот период.
- Боль в спине – симптом, который проявляется обычно в случаях радикулита или остеохондроза, при воспалении седалищного нерва, иннервирующего нижнюю часть спины.
- Тошнота: может присутствовать вместе с болью в правой ноге при тромбозе.
- Покалывание: часто сопутствует тем случаям, когда боль коррелирует с проблемами кровообращения или компрессии нервов на уровне канала спинного мозга.
- Лихорадка: иногда может появляться лихорадка в сочетании с болью в правой ноге. Может быть начальным симптомом аппендицита.
Когда боль в правой ноге не связана с заболеванием, можно прибегнуть к следующим методам лечения:
- В случае менструальной боли вы можете принимать обезболивающие, например, парацетамол или ибупрофен, чтобы облегчить боль.
- В случае боли при беременности, рекомендуется прислушиваться к советам своего гинеколога, и отдыхать как можно больше, избегая больших нагрузок на спину и нижние конечности.
- В случае боли вследствие растяжения или разрыва мышц рекомендуется прикладывать лёд на пораженные участки и держать ногу в покое на пару дней.
Более сложным является лечение боли в правой ноге связанной с заболеваниями, потому что каждая патология требует своего специфического подхода.
В целом, мы можем сказать, что:
- В случае артроза помогут сеансы физиотерапии, например, ионофорез или магнитотерапия, а так же противовоспалительные средства.
- В случае радикулита или остеохондроза можно вмешаться с помощью введения обезболивающих и противовоспалительных средств для снятия боли и устранения воспалительных явлений.
- В случае аппендицита его лечение требует хирургического вмешательства.
- В случае тромбоза врач может принять решение лечить пациента с помощью антикоагулянтов и антифибринолитиков (которые предотвращают образование сгустка фибрина).
- В случае опухоли, врач подберет наиболее подходящую терапию, в зависимости от ситуации. Возможно использование лучевой терапии, химиотерапии или хирургической операции.
- В случае синдрома раздраженного кишечника рекомендуется обратить внимание на питание, контроль стресса, а также могут быть предписаны миорелаксанты для расслабления мускулатуры кишечника.
- В случае грыжи межпозвоночного диска врач сначала проводит оценку позвоночника с помощью рентгенографии или КТ , а затем решит, какое следует использовать лечение – с помощью обезболивающих средств или хирургического вмешательства.
- В случае инфаркта в брюшной полости необходимым является своевременное оказание скорой помощи, так как эта патология угрожает жизни пациента.
В заключение стоит напомнить, что боль в правой ноге является симптомом, а не заболеванием, и, следовательно, возможная терапия должна быть направлена на причину, вызвавшую боль.
источник
Боль, появляющуюся при прикосновении к коже на ноге, нельзя оставлять без внимания. Ощущение постоянного дискомфорта – одна из причин раздражительности, плохого сна, депрессивного состояния.
Кроме того, появление болевых ощущений может сигнализировать о развитии сахарного диабета и более серьезных проблем со здоровьем, поэтому нужно обязательно выяснять причины патологии. Почему болит кожа при прикосновении на ноге можно узнать из следующей статьи.
Появление болевых ощущений при воздействии на кожу называется аллодинией. В зависимости от того, что их вызывает, выделяют следующие ее виды:
- статическая механическая – легкое надавливание;
- тактильная – непосредственный контакт с предметом;
- термическая – перепады температуры;
- динамическая механическая – поглаживание.
Причинами болей при прикосновении к коже на бедре могут быть:
- ушибы, микротрещины,
- аллергическая реакция;
- стрессы;
- длительное пребывание на солнце или воздействие ультрафиолетовых лучей в солярии;
- действие средств, содержащих радиоактивные компоненты;
- ущемление латерального наружного и заднего кожного нерва бедра;
- нарушение механизма восприятия внешних импульсов головным мозгом;
- нейропатия;
- вирусы (ветрянка, опоясывающий лишай) и бактерии (рожистое воспаление);
- повышает чувствительность кожи;
- повреждение спинного мозга в результате травмы позвоночника;
- нервные заболевания, сопровождающиеся повреждением миелиновых оболочек нервных клеток (при данных заболеваниях распространение нервных импульсов происходит хаотично);
- сифилис, СПИД, гонорея.
Если кожа на ноге постоянно чешется, жжет, или появляется ощущение холода, покалывания, скорее всего, причина аллодинии – полиневропатия.
Данное заболевание может развиваться:
- после получения человеком физических или психологических травм;
- на фоне избыточного или недостаточного содержания в организме витаминов;
- при сбоях в работе эндокринной системы (чаще сахарный диабет).
При внезапном появлении жгучих болей можно предположить, что в организм попал вирус из группы герпесов (ветрянка, опоясывающий лишай). Высыпания, характерные для данных заболеваний, могут появляться чуть позже или вовсе не появляться. Кожа может так сильно болеть, что человек даже не может к ней прикоснуться.
Одним из «помощников» при определении причин аллодинии является температура тела. Если столбик градусника «скачет» вверх, значит, в организме начался воспалительный процесс. Если температура поднимается до появления кожной боли, значит, причина аллодинии – инфекция (чаще всего стафилококковая инфекция), инициирующая развитие воспалительного процесса в протоках потовых желез. При этом чувствительность рецепторов изменяется, и как следствие появляется боль.
Повышение температуры после обнаружения болезненного участка кожи сигнализирует о том, что начался гнойно-воспалительный процесс. Через некоторое время может «выскочить» фурункул или начаться рожистое воспаление.
Характерные высыпания для последнего заболевания – болезненные ярко-красные пятна с четкой границей. Рожистое воспаление вызывают стрептококковые бактерии. Для данного заболевания характерно общее недомогание, повышенная температура тела, тошнота.
Появление болезненных участков кожи, покрытых мелкой сыпью ил красными пятнами указывает на развитие аллергической реакции. Аллергенами могут быть: ткань, порошок и другие моющие, косметические средства.
Ощущение жжения чаще всего появляется при простуде нервных пучков. Если оно проявляется только при прикосновении к коже – нервные окончания располагаются в области локализации боли, дает о себе знать постоянно – очаг поражения находиться выше, возможно, даже в позвоночнике. При этом боль возникает в результате ущемления нервного ствола.
Если печет участок кожи на ноге в области колена, можно предположить остеохондроз поясничного отдела. Для уточнения диагноза можно сделать массаж грушевидной мышцы. Находиться она рядом с копчиком. Если в месте жжения ощущается простреливающаяся боль, диагноз можно считать подтвержденным.
Болезненность кожи без видимых причин может быть связана с невралгией кожного нерва бедра. С подобным явлением чаще сталкиваются женщины во время беременности (III триместр) и люди, страдающие ожирением или ведущие малоподвижный образ жизни. Невралгия кожного нерва бедра может происходить и в результате роста опухоли, а также при случайном повреждении во время проведения хирургических операций.
Боль появляется не сразу: поверхность бедра сначала немеет, покалывает. Кроме того, там, где нервный ствол выходит из полости таза, при надавливании ощущается сильная боль. При других заболеваниях подобное не отмечается. Боль при прикосновении к коже на задней поверхности бедра появляется при ущемлении заднего кожного нерва бедра.
Игнорирование аллодинии приводит к изменению чувствительности нервных окончаний. Если болит кожа на бедре, а причины заболевания пока не установлены, уменьшить неприятные ощущения можно при помощи иглоукалывания, физиотерапии, упражнений для снятия нервного напряжения, прогревания.
Сухое тепло, прикладывать нужно к ближайшему суставу и на больной участок, способствует замедлению воспалительного процесса. Облегчение приносит и легкий массаж нервного ствола. В случае люмбаго массировать следует область поясницы. При температуре прогревание и растирания противопоказаны.
Как лечить человека, страдающего кожной болью, определяют только врачи (хирург, невролог, терапевт).
Лечение в зависимости от того, что стало причиной боли, отличается:
- хронические заболевания – прием соответствующих медикаментов;
- стрессы – устранение причин, вызывающих нервное напряжение;
- химические, термические ожоги – применение местных средств;
- сахарный диабет – нормализация с постоянным и последующим контролем уровня сахара в крови;
Кроме того, врач может назначить:
- болеутоляющие средства местного действия (в составе препаратов – диклофенак, кетопрофен, наносить нужно на очаг поражения и на соседние участки кожи);
- препараты для снятия напряжения в мышцах и судорог;
- НПВП;
- антидепрессанты и успокаивающие средства;
- препараты, содержащие наркотические вещества (в редких случаях, при невыносимых болях).
Для уменьшения болевых ощущений используются и новейшие технологии: под кожу вживляются устройства, контролирующие нервные импульсы.
Вывод однозначен: болит кожа на ноге при прикосновении – обращайтесь к врачу. Не стоит списывать аллодинию на стрессы и нервное напряжение, может быть потеряно ценное время. Особенно не стоит медлить, если кожная боль усиливается.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ощущение тяжести, боли в ногах – это симптомы, которые знакомы многим, независимо от возраста или социального статуса. Чаще всего болят обе ноги, но порой возникает боль в правой ноге, которая может быть обусловлена разнообразными причинами — заболеваниями костной или сосудистой системы, болевой симптом может указывать на травму, венозный застой или деформацию позвоночного столба.
Столь большая вариативность причинных факторов объяснима достаточно сложным строением нижних конечностей, которые состоят из больших и малых костей, суставов, мышечной ткани, сухожилий и связок.

Среди часто встречающихся факторов, провоцирующих боль в правой ноге, можно назвать следующие заболевания:
- Облитерирующий атеросклероз, синдром Лериша.
- Тромбоз, тромбофлебит нижних конечностей.
- Остеохондроз, чаще всего пояснично-крестцового отдела.
- Спондилолиз (несмыкание дуги и тела позвонка).
- Межпозвоночная грыжа.
- Миозит различной этиологии.
- Люмбоишиалгия (радикулопатия).
- Заболевания суставов (ревматоидные артрит, остеоартрит, артроз, коксартроз, артропатии).
- Травмы – позвоночника, ноги.
- Остеопороз.
- Сахарный диабет (диабетическая полинейропатия).
- Болезнь Шейермана-Мау (нарушение осанки тела, кифоз).
- Болезнь Шляттера (дистрофический процесс в большеберцовой кости).
В первую очередь причины боли в правой ноге связаны с заболеваниям сосудистой системы, во вторую — с патологическими процессами в позвоночном столбе. Реже причиной болевого симптома является воспалительный процесс в мышечной ткани (миозит).
Варикозное расширение вен – заболевание хронического характера, при котором просвет вен постепенно расширяется, нарушая процесс оттока венозной крови. Стаз венозной крови провоцирует развитие тромбоза глубоких вен, чаще всего бедренных, также застой кровотока может быть причиной тромбофлебита.
Тромбоз (ТГВ или тромбоз глубоких вен) – это вторичное заболевание, характеризующееся тромбообразованием в венозном просвете, его закупоркой. Болезнь была описана еще два столетия назад немецким врачом, основателем морфологической патологии, Рудольфом Вирховым, который предложил систематизировать причинные факторы в триаду – нарушение свертываемости крови, замедленный кровоток и нарушение целостности сосудистых стенок. Тромбоз следует дифференцировать с тромбофлебитом, который отличается тем, что тромбы появляются не в глубоких, а в поверхностных венах.
ОАСНК – облитерирующий атеросклероз нижних конечностей – это прогрессирующий процесс, при котором внутренняя стенка сосудов заполняется холестериновыми отложениями, развивается сужение сосудов и закупорка артерий.
Синдром Лериша – врожденная или вторично приобретенная окклюзия (перекрытие) подвздошной аорты и aorta abdominalis – брюшной аорты. Чаще всего болезнь проявляется перемежающейся хромотой и болью в правой или левой ноге .
Остеохондроз поясничного отдела – это прогрессирующее заболевание, связанное с радикулопатией (корешковым синдромом). Боль в правой ноге – это иррадиирующая боль, которая провоцируется дегенеративным процессом в межпозвоночном диске.
Спондилолиз – дефект структуры вертебральной дуги (дуги позвонка), чаще всего вызванный чрезмерными нагрузками.
Грыжа межпозвоночного диска в поясничном отделе – протрузия или пролапс ядра диска через поврежденное фиброзное кольцо.
Миотоническая или нейродистрофическая люмбоишиалгия (ишиас) – болезненный синдром, при котором происходит ущемление нервных окончаний, ствола Nervus ischiadicus – крупного нерва креста (седалищного нерва).
- Заболевания мышечной ткани.
Миозит – воспалительный процесс в поперечнополосатых (скелетных) мышцах чаще всего инфекционной этиологии. Также миалгия может быть вызвана токсическими или механическими факторами (перегрузкой).
Воспаление сухожилий – миоэнтезиты, вызванные чрезмерной физической нагрузкой профессионального характера.
Фибромиалгия – заболевание, свойственное женскому полу, считающееся сложным, малоизученным синдромом. Фибромиалгия характерна распространенными (диффузными) болями мышц, мягких тканей, в том числе в одной или обеих ногах.
Артрит сустава колена – остеоартрит, ревматоидный артрит и другие виды. Это дегенеративное или воспалительное повреждение хряща колена.
Коксит, коксартроз – дегенеративное заболевание тазобедренного сустава.
Подагра ног – хроническое заболевание, при котором в суставах ног (сустав большого пальца ноги) накапливаются кристаллы уратов из-за нарушения мочекислого обмена
Также причины боли в правой ноге могут быть связаны с односторонним инфекционным (стрептококковым) заболеванием – рожистым воспалением.
Многообразие этиологических факторов, вызывающих односторонний болевой симптом в ноге часто является поводом для обширного, комплексного обследования, назначенного ангиохирургом или ревматологом.

Признаки и симптомы боли в правой ноге чаще всего неспецифичны, то есть не могут указывать на конкретную причину заболевания. Болевой сигнал может быть связан как с сосудистыми патологиями, заболеваниями костной системы, так и с нарушением обмена веществ или воспалением мышц, сухожилий. Однако, боль в правой ноге может служить первым тревожным свидетельством начинающегося сахарного диабета, тромбоза или патологического разрушения тазобедренного сустава. Поэтому при первых проявлениях дискомфорта в ноге, следует обратиться к врачу для обследования.
Дифференциальные симптомы боли в правой ноге
- Варикоз:
- Усталость после ходьбы, даже непродолжительной.
- Периодические судороги в икрах ноги, чаще в ночное время.
- Колющая боль в одной или обеих ногах в положении стоя.
- Тупые, тянущие боли, стихающие при горизонтальном положении тела.
- Ощущение распирания в икроножных мышцах ноги.
- Зуд кожных покровов ноги.
- Ощущение пульсации в ноге.
- Облитерирующий атеросклероз:
- Нарастающий болевой симптом в мышцах ноги.
- Боль, спазм в икре при ходьбе.
- Ощущение холода в стопе.
- Боль в ноге, которая стихает в движении.
- Ощущение покалывания, «мурашек» в стопе.
- Отечность стопы при вертикальном положении тела.
- Сухость, шелушение кожи ноги.
- Периодические судороги.
- Коксартроз тазобедренного сустава:
- Иррадиирующая боль в ногу (из паха вниз до колена).
- Боль при попытке встать со стула, с кровати.
- Боль, стихающая в покое, в горизонтальном положении.
- Перемежающаяся хромота, прихрамывание на правую или левую ногу.
- Нога постепенно худеет, мышцы атрофируются.
- Постепенное ограничение движений ногой.
- Трудности с отведением ноги в сторону.
- Невропатические боли:
- Тянущие, приступообразные боли.
- Жжение, покалывание по всей ноге.
- Онемение ноги (икра, стопа).
- Сильная стреляющая боль, иррадиирующая в заднюю часть ноги боль (при люмбаго).
- Артроз:
- Острая, колющая боль, усиливающаяся при ходьбе, в движении.
- Боль в положении стоя при длительном сохранении позы.
- Отечность сустава.
- Зависимость боли от метеоусловий.
- Сахарный диабет, нейропатия:
- Судороги в икроножных мышцах ночью.
- Отечность ног.
- Зуд, порой нестерпимый.
- Покалывание в стопах.
- Слабость, усталость ног.
- Миалгия, миозит:
- Боль интенсивная, начинающаяся от бедер и перемежающаяся вниз.
- Боль, зависимая от метеоусловий.
- Появление узелков в мышцах, которые можно пропальпировать.
- Резкие боли в икроножных мышцах, судорожный синдром.
- Подагра:
- Боль пульсирующего характера в большом пальце ноги.
- Отечность и покраснение сустава.
- Боль, которую пациенты характеризуют как «грызущую», симптом обостряется ночью.
Симптомы боли в правой ноге могут стихать и перемещаться в левую конечность, также болевые ощущения могут быть и двусторонними, особенно, при развитии заболевания.
Боль в правой ноге может иметь различный характер, соответственно, с помощью сопоставления специфики боли и общим описаниям заболеваний, можно попытаться самостоятельно определить первопричину болевого признака.
Когда боль ощущается как отражающаяся, иррадиирующая, скорее всего – это люмбоишиалгия с ущемлением малоберцового нерва или с дискогенным поражением верхних корешков поясничного отдела. Особенно характерен для люмбаго признак прострела, который распространяется по задней поверхности ноги. Как правило, боль отдает в правую ногу, если произошло правостороннее смещение позвонка и ущемление нерва крестцового отдела позвоночника. Ощущения настолько сильные, что человек в буквальном смысле слова не может разогнуть спину, тем более ходить.
Если боль отдает в правую ногу, следовательно, в позвоночнике развивается проблема – межпозвоночная грыжа, которую необходимо лечить комплексно, а не только с помощью мануальной терапии. Следует помнить, что существует прямая причинно-следственная связь: остеохондроз – межпозвоночная грыжа – люмбоишиалгия – болевой синдром.
Чаще всего тянущие боли, не выраженные интенсивно, терпимые, но постоянные, характерны для остеохондроза поясничного отдела позвоночника. Ущемление седалищного нерва – это уже обострение процесса, при котором боль усиливается и становится невыносимой. Если поясница «ноет», как правило, с одной стороны, нужно срочно предпринимать меры по предупреждению смещения позвонка до того, как образуется грыжа. Эффективность лечения напрямую зависит от своевременного обращения к врачу. Кроме того, тянущая боль в правой ноге может быть начальным признаком одностороннего варикозного расширения глубоких вен, реже симптомом гинекологических или урологических проблем. В любом случае, тянущий характер боли говорит о том, что болезнь находится в начальной стадии развития, и пока она не обострилась, у человека есть время для предотвращения серьезных осложнений.

Может сигнализировать о нехватке микроэлементов ли витаминов в организме. Такое состояние вполне объяснимо для беременных женщин при недостатке магния. Стоит начать приме витаминно-минеральных комплексов, как ноющая боль в правой или левой ноге уходит. Также подобные боли могут возникать у тех, кто чрезмерно увлекается диетами, обедняющими ресурсы и запасы организма. Однако ноющая боль в правой ноге, как и все односторонние боли – это довольно серьезный признак начинающихся проблем, среди которых могут быть следующие заболевания или состояния:
- Развивающееся дегенеративное поражение позвоночного столба с иррадиирующими болями в одну или обе конечности.
- Дефицит магния или кальция.
- Начальная стадия облитерирующего эндартериита.
- Начальная стадия варикозного расширения глубоких вен.
- Первые симптомы сахарного диабета.
- Проявления почечных патологий.
- Расширение вен малого таза.
- Геморрой.

Может свидетельствовать о развившемся тромбофлебите бедренной вены. При таком заболевании человек чувствует острую, сильную боль, нога заметно отекает, становится синюшного оттенка. Наиболее явно ощущается тромбофлебит магистральной, подвздошно-бедренной вены когда болевой симптом появляется с одной стороны живота и распространяется вниз в пах, затем чаще всего в ногу. Если тромб закупоривает вену полностью, нога заметно опухает, развивается лимфостаз, повышается температура тела (до 39 градусов), начинается общая интоксикация организма. Также сильная боль в правой ноге может быть спровоцирована миозитом, особенно инфекционной этиологии. Мышечная ткань пронизана нервными окончаниями, чувствительными к малейшему воспалению. Боль при миозите очень интенсивная, не стихающая при перемене позы, положения тела. Среди причин, вызывающих сильную, острую боль в ноге или ногах, можно назвать и подагру. Чаще всего это заболевание поражает обе ступни, но начало болезни может проявиться и в суставе большого пальца одной конечности, например, правой. Кроме того, сильная боль в правой ноге – это типичный признак пояснично-крестцового корешкового синдрома. Эта боль настолько резкая, острая, что ее не случайно характеризуют как «прострел».
Диагностические мероприятия при односторонних болях в ноге должны быть максимально комплексными, так как болевой симптом может быть следствием разнообразных заболеваний.
Диагностика боли в правой ноге предполагает такой план обследования:
- Сбор анамнеза, который включает ответы на следующие вопросы:
- Где локализуется боль в правой ноге.
- Проявляется ли боль в другой ноге.
- Характеристика боли – ноющая, острая, постоянная, приступообразная и так далее.
- Зависимость болевого симптома от метеоусловий, времени суток (ночь, день).
- Зависимость болевого симптома от покоя или физической нагрузки, от положения тела.
- Наличие другой симптоматики – температура тела, состояние кожных покровов, боли в других зонах тела.
- Физикальное обследование — визуальный осмотр, проведение специфических тестов, проверка рефлексов, пальпация.
- Инструментальная диагностика боли в правой ноге:
- Ультразвуковое обследование ноги (сосуды).
- Рентгенография.
- Лабораторные исследования крови, определяющие количество лейкоцитов, лейкоцитарный индекс, СОЭ, уровень мочевой кислоты и другие параметры возможного воспалительного процесса.
- Артериограмма – фиксация колебаний артериального пульса в динамике.
- Дуплексное ангиосканирование.
- Обследование состояния костной системы – сцинтиография (радионуклидное сканирование).
- Магнитно-резонансная томография, показывающая состояние сосудов, хрящевой, костной ткани.
При необходимости диагностика боли в правой ноге может включать и УЗИ органов брюшной полости, поскольку симптом может свидетельствовать о нарушении функции почек, печени.

Терапевтические мероприятия, устраняющие боль в правой ноге, прежде всего зависят от первопричины симптома. Выбор метода, способа и длительность, которую предполагает лечение боли в правой ноги, связаны с конкретным диагнозом. Пациент при выявленном варикозном расширении вен в начальной стадии может лечиться амбулаторно, острые состояния при коксартрозах, грыжах межпозвоночных дисков, травмах костной системы требуют госпитализации и лечения в стационаре. От больного в любом случае требуется неукоснительное соблюдение всех врачебных рекомендаций, среди который могут быть такие:
- Соблюдение диеты, ограничение употребления провоцирующих заболевание (подагру) продуктов.
- Снижение массы тела.
- Выполнение комплекса лечебной физкультуры.
- Массаж, в том числе самомассаж ноги.
- Отказ от вредных привычек (курение).
Как правило, при своевременном обращении к врачу, лечение боли в правой ноге проводится консервативными методами. Хирургическое вмешательство показано при варикозном расширении подкожных (но не глубоких) вен, межпозвоночной грыже большого размера, ишемии сосудов (облитерирующем атеросклерозе) III-IV степени.
Основное направление лечения — это максимальная нейтрализация провоцирующего фактора заболевания. Если боль в правой ноге возникает на фоне диабета, прежде всего, разумеется, лечится диабет. Если болевой симптом является следствием поясничного остеохондроза, назначается терапия, улучшающая состояние позвоночного столба.
Лечение ног, в частности правой ноги, проводят врачи следующих специализаций:
Профилактические меры помогают не только избежать боли, но и предупредить развитие весьма серьезных осложнений, таких как тромбоэмболия, гангрена конечности, рожистое воспаление и других.
Прежде всего, профилактика боли в правой ноге предполагает выполнение таких правил:
- Вопреки модным тенденциям, представительницам прекрасного пола, необходимо позаботиться об удобной обуви на низком каблуке. Тяжесть, отечность ног, ломота суставов, повреждение сухожилий, боль в икрах – частые спутники любительниц высоких каблуков или слишком узкой модной обуви. Особенно актуален этот совет для тех, кто связан с работой в вертикальном положении (продавцы, официанты, фармацевты и так далее).
- Систематический отдых для ног, как для правой, так и для левой – это их горизонтальное, слегка приподнятое положение.
- Если варикозное заболевание диагностировано в начальной стадии, могут помочь компрессионные чулки, повязки.
- Прием витаминов, улучающих состояние сосудистой стенки – это прекрасная профилактика боли в ногах. Следует регулярно принимать витамины С, К, Р (рутин), А и Е.
- Профилактические меры против болевых синдромов в ногах – это отказ от вредных привычек. Особенно губительно для сосудов и проводимости крови курение.
- Для снижения болевого симптома в правой ноге, так же, как и в ногах вообще, нужно следить за весом тела. Ожирение – это верный путь к варикозному расширению, тромбозу, дегенеративным изменениям структуры позвоночника.
- Для равномерной нагрузки на мышцы тела, в том числе на мышцы ног, необходимо регулярно выполнять комплекс лечебной физкультуры. Хорошо помогают дозированные приседания с прямой спиной, это снижает напряжение мышц пояснично-крестцового отдела и уменьшает иррадиирущую боль в ногу.
- Не следует в положении сидя закидывать одну ногу на другую. Эта привычка приводит к постоянному сдавливанию вен, ухудшению венозного оттока, нарушает проводимость сосудов.
В любом случае, даже, если болезнь развивается, нужно стараться двигаться, чтобы обеспечить кровоснабжение ноги. Разумеется, иммобилизация (обездвиживание) при травме или переломе ноги просто необходима. Однако, в других состояниях нога нуждается в нормальном кровотоке. Посоветуйтесь с врачом, насколько активной должна быть нагрузка и двигайтесь. Помните совет древнегреческого философа Аристотеля, который говорил: «Жизнь требует движения».
Профилактика боли в правой ноге – это и своевременное обращение к врачу при первых тревожных признаках. Чем раньше будет проведено обследование и выявлена причина болевого симптома, тем успешнее и быстрее пройдет лечение.
источник
Часто люди обращаются к врачам с жалобами на появление боли при касании к коже. Причем нередко данный симптом проявляется без заметных причин. Синдром может распространяться на разные части тела. Если болит кожа на ноге, то необходимо обратиться к врачу для выявления причин и назначения лечения.
Состояние, когда ощущается боль при касании кожи, называется аллодинией. Данная проблема является неприятной, она приносит много неудобств и раздражение.
Нередко неприятные ощущения кожи мучают пациента. Он ощущает преувеличенную боль, которая может быть и не связана с раздражающими факторами.
Есть несколько видов аллодинии:
- Тактильная. Неприятные ощущения появляются во время прикосновений.
- Статическая. Боль возникает при незначительном прикосновении или давлении.
- Динамическая. Кожа реагирует на движения по кожному покрову.
- Тепловая. Боль чувствуется от повышенной или пониженной температуре.
Человек может ощущать как определенный вид данного недуга, так и несколько. В любом случае это доставляет дискомфорт, поэтому необходимо своевременно устранять аллодинию.
Почему болит кожа на ноге? Данный дискомфорт появляется от нескольких факторов. Они бывают как незначительные, так и опасные. Если болит кожа ног, причиной данного явления бывают следующие факторы:
- Длительное воздействие лучей солнца на кожный покров. Данное явление вызывает легкий ожог, по причине которого покров будет более чувствительным к незначительному прикосновению.
- Нейропатия. Причиной патологии являются травмы нервных окончаний, из-за чего появляется увеличение чувствительности покрова. Это заболевание выявляется у людей с сахарным диабетом, нехваткой витаминов, а также после получения травм.
- Черепица. Это инфекционный недуг, при котором появляются высыпания на коже. Это тоже повышает чувствительность дермы к боли.
- Фибромиалгия. Патология проявляется в виде хронической болезненности в теле, усталости, расстройства сна.
- Демиелинизирующие недуги. Это заболевания, при которых повреждается миелиновая оболочка нервов. С такими недугами появляются боли, высокая чувствительность наружного покрова.
- Повреждения головного мозга. У человека может быть сильная реакция кожи на боль.
Если болит кожа на ноге, врачи часто это связывают с наследственностью. Но заболевание передается редко. При любых причинах надо устранить неприятные ощущения.
Аллодиния проявляется как в конкретном участке, так и может затрагивать обширные площади тела. Сильная боль часто появляется при воздействии, которое у здоровых людей не вызывает данной реакции.
Чтобы проверить наличие аллодинии, можно выполнить тест: потребуется ватный тампон, его надо стряхнуть на кожный покров. Если это приведет к боли, недуг есть. Можно просто коснуться кожи кончиком пальца.
- ползающих мурашек по телу;
- жжения;
- зуда;
- покалывания.
Если еще и повысилась температура, то это может быть свидетельством инфекционного и воспалительного заболевания. От этого и появляется боль кожи.
Некоторые люди привыкают к боли, не хотят обращать внимания на это, а ведь так они подвергают себя опасности. Этого делать не стоит. Если болит кожа пальца ног, то не стоит игнорировать данный симптом. Важно думать и о последствиях, начиная с появления сахарного диабета, а заканчивая более серьезными недугами.
При возникновении симптомов надо обратиться к врачу, окончить занятия, которые приводят к боли. Если болезненные ощущения появляются после похода в солярий, нужно прекратить процедуры, обратиться к врачу. Нужно снизить время нахождения под ультрафиолетом.
Если болит кожа на ноге при прикосновении, это можно вылечить. Способ терапии для всех людей выбирается индивидуально и определяется причиной, которая привела к такому дискомфорту. Сначала нужно устранить фактор, который привел к высокой чувствительности.
Когда болит кожа на ноге, что делать? Врачи обычно назначают следующие средства:
- Витамин В. С ним устраняется ощущение покалывания.
- Обезболивающие медикаменты, избавляющие от боли.
- Лекарства с расслабляющим эффектом, которые позволяют подавить раздражение.
- Средства, восстанавливающие сон, а также устраняющие нервное напряжение, сильную возбудимость.
- Препараты, защищающие от возникновения судорог в ногах, которые устраняют напряжение в мышцах.
Если болит кожа на ноге сильно и приводит к постоянному жжению, то врачи применяют фармацевтические средства, которые включают наркотические компоненты. Переживать по данному поводу не стоит: в них присутствует немного таких веществ, поэтому привыкания не будет. Обычно назначают медикаменты в виде уколов. После устранения болезненных ощущений требуется обычное лечение.
Врачи советуют выполнять физиотерапевтические процедуры. Эффективной является рефлексотерапия, акупунктура. Нередко пациентам нужна помощь психотерапевта.
Если болит кожа на больших пальцах ног или на других участках, то при обращении к специалисту определяются причины. Когда это связано с хроническими недугами и прочими заболеваниями, то после лечения боли исчезают сами. В остальных случаях нужны эффективные процедуры или прием медикаментов, назначенных врачом.
Избавить от боли помогает использование:
- Антидепрессантов – «Амитриптилина», «Афобазола», «Азафена».
- Анальгетиков – «Парацетамола», «Метамизола».
- Противовоспалительных препаратов – «Диклофенака натрия», «Ибупрофена», «Кетопрофена».
Применять такие медикаменты нужно лишь по назначению врача. Самолечение может негативно повлиять на состояние здоровья. Еще перед использованием медикаментов надо ознакомиться с инструкцией.
Боли устраняются выполнением массажа. Его делают вручную и с помощью специальных массажеров. Кожу обрабатывают расслабляющими маслами – лавандой, ромашкой, лимоном.
Если боли появились из-за стрессов и нервного перенапряжения, то никакие средства не будут эффективными до тех пор, пока не будет устранена основная причина. Часто устранить неприятные ощущения способна приятная музыка в период полного расслабления или релаксации.
Установление данного синдрома выполняется специальными диагностическими тестами, с помощью которых можно оценить симптоматику патологии и назначить эффективные медикаменты. К подходящим лекарственным средствам относят опиаты, лидокаин в виде мазей, пластырей, антидепрессанты, габапентин и прегабалин. Часто назначается физиотерапия, уменьшающая боли и спазмы, а также улучшающая кровообращение. К ней относят применение:
- диадинамических токов;
- магнито-, лазеро-, свето-, кинезитерапии;
- массажа и ЛФК;
- техник релаксации.
Применение фитотерапии, предполагающей использование отваров, настоек, допускается лишь после консультации с неврологом. При своевременном обращении к врачу и соблюдении его рекомендаций получится быстро устранить нейропатический болевой синдром.
Если болит кожа ног при соприкосновении, то врач может разрешить использовать средства народной медицины. С ними устраняются неприятные ощущения. Но применять их без основной терапии не стоит, поскольку так не получится полностью устранить патологию.
Из народной медицины используются следующие эффективные средства:
- Чесночная настойка. Ей надо обрабатывать кожный покров. Сок чеснока (1 ч. л.) растворяется в водке (1 стакан). Когда средство настоится, им можно протирать болезненное место.
- Настой из коры ивы. Корковая часть разламывается на куски, которые заливают кипятком. Потом средство ставят на огонь, доводят до кипения. После остывания можно принимать по 1 ст. л. 3 раза в день.
- Хвойные ванны. Шишки и ветки надо залить кипятком, довести до кипения и оставить на 6 часов. Готовый отвар надо вылить в ванну с теплой водой.
В качестве профилактики выполняется легкий расслабляющий массаж мышц. Делать процедуры можно по вечерам перед сном. Особое внимание стоит уделять области около суставов. При малоподвижном образе жизни происходит утомление мышц ягодиц и ног, а также поясницы и плеч. Эти зоны необходимо разминать до устранения болезненных симптомов.
Боль может свидетельствовать о зажатости нервных волокон. Поэтому на место сильной боли и на суставы после массажа кладут сухое тепло. Для профилактики массаж и прогревание выполняются не меньше 2 раз в неделю.
Перед применением народных средств нужно посоветоваться с врачом, поскольку некоторые компоненты приводят к аллергии. Самолечением заниматься не следует, иначе это может привести к нежелательным последствиям. При лечении необходимо соблюдать рекомендации специалиста.
источник