Многие женщины отмечают, что у них болят яичники при беременности. Нередко это связано с физиологическими изменениями, протекающими в организме, и это не считается патологией. При интенсивных болях следует пройти дополнительное обследование у гинеколога.

В период гестации яичники приостанавливают репродуктивную функцию, но продолжают вырабатывать половые гормоны. 
Репродуктивная функция яичников возвращается после родов, периодичность менструального цикла нормализуется после отмены грудного вскармливания.

В период гестации отмечается присутствие неприятных ощущений внизу живота. Причину их появления определяют по локализации болей, их интенсивности и частоте возникновения. Обычно они не считаются отклонением и знаменуют правильное течение беременности.
Возникают как в правом, так и в левом органах. Чаще всего яичники болят при беременности на ранних ее сроках.
Физиологические причины болей:
- Прикрепление плодного яйца. В момент зачатия боли схожи с болью от внедрения эмбриона в полость матки. Эти ощущения легко спутать из-за близкого расположения органов. Они проявляются периодически в виде тянущих или несильных покалывающих болей в области яичников или матки, знаменующих начало беременности.
- Рост матки. Вызывает растяжение связок, удерживающих орган. Боли возникают по бокам и схожи с дискомфортом в яичниках. Усиление ощущений происходит при резкой смене положения, физических нагрузках, неудобной позе.
- Гормональные изменения. Способствуют возникновению болей тянущего характера внизу живота, нередко вызванных нарушением функционирования кишечника. Интенсивная выработка эстрогенов и прогестерона усиливает перистальтику последнего, провоцируя вздутие и другие неприятные ощущения в малом тазу.
- Физические нагрузки. Растущая матка изменяет положение органов, что сопровождается появлением дискомфорта внизу живота после физических нагрузок, резких движений.
- Первая беременность. До 25 лет зачатие провоцирует возникновение неприятных ощущений в половых органах. При повторной гестации мышцы становятся эластичнее, и дискомфорт присутствует в меньшей степени.
- Киста желтого тела. Частая патология, при этом боль локализуется в правом яичнике при беременности, реже – в левом. Такое образование проходит самостоятельно и не нуждается в лечении.
- Первый месяц беременности. Первые недели после зачатия производство гормона релаксина способствует возникновению болей внизу живота, сопровождающихся токсикозом – тошнотой, слабостью, сонливостью.
- Стимуляция овуляции и ЭКО. При искусственном оплодотворении или приеме препаратов для вызова овуляции на ранних сроках беременности колет яичник, подверженный медицинскому вмешательству.
Левый яичник тянет на ранних сроках беременности в случае, если он является доминантным органом. При его высокой активности фолликулы созревают именно в нем. Тем не менее, обычно на ранних сроках беременности тянет правый яичник, так он считается доминантным у большинства женщин.
Женщине в период вынашивания малыша запрещено принимать обезболивающие препараты для снятия болей, наиболее опасно для плода влияние медикаментов в первом триместре.

Возможные заболевания, вызывающие боли в правом и левом яичниках при беременности:
- Воспалительные процессы. Следствие естественного снижения иммунных сил организма, переохлаждения или простудных заболеваний. Боли присутствуют при аднексите, оофорите, интенсивном размножении инфекций. При течении воспалительных процессов яичники и матка способны ныть с одинаковой интенсивностью как на ранних, так и на поздних сроках беременности.
- Апоплексия. Разрыв яичника вероятен при заболеваниях органа или чрезмерном его сдавливании, нередко случается апоплексия его кисты. Острые боли возникают внезапно, женщина ощущает слабость, появление холодного пота, повышение температуры. Необходима немедленная госпитализация.
- Образования на яичнике. Присутствие кист, опухолей и синдрома поликистозных яичников при беременности сопровождается тянущими, колющими и дергающими болями в левом или правом яичнике. При росте образований они усиливаются, что требует назначения хирургической операции.
Лечение различных патологий половой сферы при беременности осложняется ограниченностью приема медикаментозных средств из-за их отрицательного влияния на развитие плода.
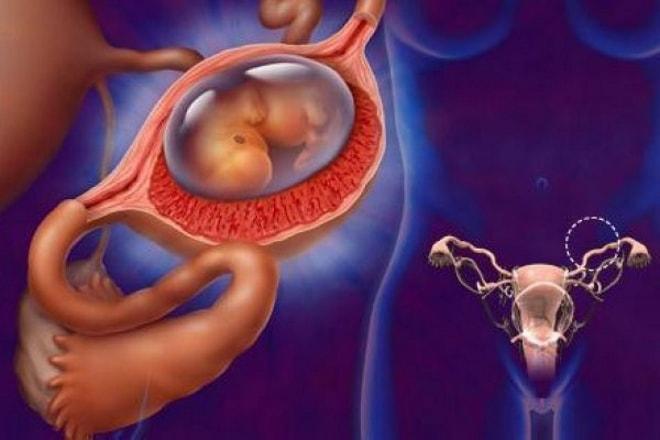
Совет: для исключения данной патологии женщине следует пройти УЗИ на 5-7 неделе, определяющее место прикрепления плода.
К неакушерским относятся боли, возникающие вследствие течения заболеваний:
- болезни почек – ощущения присутствуют внизу живота и в поясничной области;
- цистит – боли усиливаются при мочеиспускании или надавливании на мочевой пузырь;
- нарушение пищеварения – запор, диарея, метеоризм, дисбактериоз;
- болезни желчного пузыря;
- аппендицит – болевые ощущения возникают внезапно в правом боку, симптомы схожи с апоплексией яичника.
При отсутствии болезней половых и соседствующих органов и непрекращающихся болях женщине стоит проконсультироваться у психиатра. 
Для уменьшения проявления болей необходимо следовать рекомендациям специалистов. При их соблюдении интенсивность ощущений уменьшается, а их приступы случаются реже.
В первые 20-25 недель гестации при появлении болевых ощущений необходимо пройти обследование у специалистов. При отсутствии патологий разрешается воспользоваться способами для облегчения собственного состояния:
- организация ежедневного полноценного отдыха – беременным женщинам необходимо больше отдыхать, полезен дневной сон – в горизонтальном положении и удобной позе боли отступают;
- использование бандажа – это актуально с 20-й недели беременности для облегчения нагрузки на спину, предотвращения растяжек и придания животу правильного положения;
- легкая физическая нагрузка – оптимально регулярное посещение курсов фитнеса и йоги для беременных;
- разнообразный и сбалансированный рацион – при соблюдении правил питания самочувствие будущей мамы заметно улучшается;
- запрет на поднятие тяжестей и физические нагрузки, напрягающие мышцы живота.
Советы от болей в яичниках для женщин, беременных на поздних сроках, мало отличаются от предыдущих рекомендаций:
- регулярный отдых и избегание физического или эмоционального перенапряжения – стрессы или активные занятия спортом способны спровоцировать боли в яичниках и даже преждевременные роды;
- использование теплых, негорячих компрессов, прикладываемых на ноющую область;
- ежедневные легкие физические упражнения;
- отказ от тяжелой пищи, газообразующих продуктов, соли;
- ношение бандажа – это снизит нагрузку на позвоночник и поднимет живот, снимая напряжение с внутренних органов.
Следует вызвать специалиста на дом или посетить лечащего врача при возникновении следующих состояний:
- непрекращающиеся или усиливающиеся боли внизу живота;
- появление выделений с примесями крови или полноценного кровотечения;
- повышение температуры тела выше 38 градусов;
- изменение характера выделений, появление запаха;
- затвердевание живота.
При указанных симптомах гинекологи рекомендуют прохождение профилактической терапии в стационаре или лечение в больничных условиях для сохранения беременности. При отсутствии тяжелых патологий врач выдает больничный лист для отдыха и восстановления организма в домашних условиях.
Народные средства от болей в яичниках иногда являются единственным способом терапии. С их помощью облегчается самочувствие женщины. Популярные народные рецепты:
- при воспалении яичников – настой ягод черники, отвар липы;
- сильные боли – отвар тысячелистника, мелиссы;
- высокая температура – прием отваров плодов шиповника, ромашки, липы;
- ноющие боли — ежедневный прием 4-10 ягод можжевельника или отвар с их добавлением, чай из гусиной лапчатки.
Прием народных средств следует согласовать с гинекологом.
Профилактика проводится при отсутствии патологий половых органов и физиологическом характере болей. Она заключается в соблюдении рекомендаций:
- регулярное наблюдение у гинеколога, сдача анализов;
- избегание нервного перенапряжения, стрессов;
- умеренная физическая нагрузка;
- ежедневный отдых;
- отказ от любых диет, соли и тяжелой пищи;
- употребление большого количества овощей и фруктов;
- обильное питье.
Обычно боли в яичниках при беременности не считаются опасными и вызваны физиологическими переменами в организме. Для их облегчения следует вести здоровый образ жизни, отдыхать и избегать чрезмерных физических нагрузок. При интенсивных болях или их усилении следует обратиться к врачу.
источник
Заболевания половых органов подстерегают женщину в любом возрасте. Опасны боли в яичниках при беременности, ведь придатки играют не последнюю роль в этом процессе. Появление дискомфорта внизу живота требует немедленной консультации врача, чтобы выяснить причину боли и оказать своевременную помощь беременной женщине. В большинстве случаев при оперативном обращении в клинику будущим мамам удается сохранить плод и родить здорового ребенка.
В женском организме яичники играют чрезвычайно важную роль – именно благодаря этому парному органу образуются яйцеклетки, а также поддерживается общий гормональный фон. Когда яйцеклетка успешно встретилась со сперматозоидом и прикрепилась в матке, наступает беременность. Это становится сигналом к прекращению продуцирования женских половых клеток на ближайшее время, причем яичники теперь осваивают новую функцию – в одном из них образуется желтое тело, являющееся, по сути, временной железой внутренней секреции.
Желтое тело несет очень важную функцию при беременности – в течение первого триместра оно вырабатывает необходимый для нормального вынашивания плода уровень прогестерона.
Кроме качественных изменений в яичниках, можно отметить и количественные перемены. В первую очередь отметим, что яичники несколько меняются в размерах. С интенсификацией кровообращения они становятся немного больше, а также перемещаются из своего обычного положения, подаваясь вперед и смещаясь вверх.
При беременности яичники продолжают функционировать, поддерживая деятельность желтого тела. Подобная нагрузка на придатки может спровоцировать болезненные ощущения. Причины возникновения боли можно сгруппировать в три категории: физиологические, патологические и неакушерские.
Являются нормальным процессом. Это ответ организма на некоторые неудобства, которые он начинает переживать после наступления беременности, однако с развитием серьезной патологии такие ощущения никак не связаны.
Причины боли могут быть следующими:
- Растяжения связок и мышц, которые провоцируются смещением внутренних органов из-за роста матки. Болят яичники во время беременности не сильно, такая боль терпимая, ноющего характера, не сопровождается другими тревожными симптомами.
- Неловкие движения также могут спровоцировать дискомфорт в области яичников, однако такая боль практически всегда объяснима – женщины ощущают, что болело из-за резного поворота, наклона или других действий.
Свидетельствуют о том, что с яичником не все в порядке.
Причины патологических ощущений могут быть следующими:
- Наличие воспалительного процесса практически всегда сопровождается болезненными ощущениями. При слабом или хроническом воспалении боли ноющие, могут отдавать в крестцовый отдел позвоночника, распространяться на весь низ живота и усиливаться при мочеиспускании.
- Киста в яичнике может возникнуть под влиянием беременности. Обычно боль тянущего характера и появляется в той стороне, где находится пораженный орган.
- Апоплексия яичника – разрыв придатка, чаще всего сопровождающийся повышенным давлением в нем.
Дискомфортные ощущения в придатках, которые связаны с патологиями других органов, однако проявляются со стороны локализации придатков. При возникновении таких болей при беременности женщины могут вполне обоснованно думать, что болит яичник.
На самом же деле причины неакушерских болей кроются в следующем:
- Проблемы с почками, чаще всего являющиеся обострением хронической патологии, существовавшей до беременности.
- Обострение холецистита.
- Воспаление мочевого пузыря.
- Пиелонефрит.
- Аппендицит.
В любом случае, какие бы боли ни начались у беременной женщины, она должна обязательная быть осмотрена гинекологом. Например, если болит правый яичник при беременности, это может указывать на аппендицит, помощь при котором должна быть оказана в первые сутки развития заболевания, а то и раньше. Только при ранней диагностике и своевременном лечении возможен благоприятный исход.
Если у женщины болят яичники при беременности на ранних сроках, это может быть вызвано несколькими причинами:
- Киста желтого тела. Обычно серьезной опасности не представляет и развивается вместе с развитием этой железы. В большинстве случаев у беременных киста появляется в одном яичнике, поэтому боли наблюдаются в одной стороне. Подробнее о кисте →
- Самопроизвольный аборт – тревожная причина, провоцирующая боли в яичниках. Начало выкидыша сопровождается сильной болью внизу живота, отдающей в крестец. Подробнее о самопроизвольном аборте →
Экстракорпоральное оплодотворение сопровождается процедурой суперовуляции, когда яичник должен произвести несколько яйцеклеток, а также увеличением яичников в размерах. Это необходимо для успешного процесса оплодотворения.
Из-за своего роста яичники становятся более подвижными, что грозит их непроизвольным перекручиванием — одной из наиболее частых патологий при ЭКО. Если яичник очень сильно повернется на своей ножке, это может привести к прекращению кровоснабжения, а потом и к некрозу придатка. Обычно боль при этом острая, яичник может заболеть внезапно.
В последнем триместре организм беременной женщины готовится к родам. Казалось бы, почему болят яичники при беременности на поздних сроках, если все девять месяцев прошли без осложнений? Подготовка к родам тоже провоцирует серьезные изменения в гормональном фоне будущей матери.
Например, проявляет повышенную активность гормон релаксин, который отвечает за размягчение хрящевых и связочных тканей матери, расхождение тазовых костей. Под действие этого гормона размягчается шейка матки. Все эти изменения тоже способствуют появлению дискомфорта в яичниках, но врачи называют такие боли ложными и при отсутствии других показаний никакого лечения не назначают.
При появлении болей любого характера в любое время женщина должна обязательно сообщить об этом доктору. Резкие неприятные ощущения в течение нескольких часов, а также кровотечения из половых органов должны стать причиной вызова бригады скорой помощи. Не стоит игнорировать появление боли – если она не несет угрозы для жизни и здоровья ребенка, врач сообщит об этом, и в дальнейшем такие ощущения не будут причиной паники для беременной.
Если же дискомфорт стал симптомом серьезной патологии, ее необходимо сразу устранить. Беременная женщина не может и не должна ставить диагнозы самостоятельно или игнорировать тревожные симптомы – каждый случай индивидуален, поэтому и требует консультации узкого специалиста.
При появлении любых болезненных ощущений необходимо уведомить своего врача. Только врач сможет выяснить причину боли и назначить необходимые препараты для их устранения. При более серьезных патологиях врач может принять решение об операции. На начальном этапе, если боль не сильная, беременная должна лечь в постель, успокоиться, и отдохнуть до полного исчезновения неприятных ощущений. Очень важно прекратить любую физическую активность, особенно связанную с подъемом тяжестей, устранить все стрессовые факторы.
При появлении сильной боли и выделениях из половых органов кровянистого характера нужно вызывать скорую помощь, поскольку эти симптомы свидетельствуют о начавшемся самопроизвольном аборте. Если сильная боль не сопровождается кровотечением, можно выпить таблетку Но-шпы. Как только боль немного утихнет, беременная должна посетить врача. Сделать это лучше в ближайшее время, поскольку определенные ситуации требуют безотлагательного лечения. Особое внимание нужно обращать, если болит левый яичник при беременности или правый – такой односторонний характер может свидетельствовать о серьезной патологии (аднексит или киста).
Лучшими мерами предупреждения таких болей можно считать крепкое здоровье женщины перед наступлением оплодотворения. Именно поэтому беременность рекомендуют планировать заранее – избавиться от вредных привычек, пролечить все заболевания, особенно половой сферы, проинформировать врача о хронических или наследственных патологиях, например, аллергических реакциях.
При наступлении беременности очень важно соблюдать режим труда и отдыха, выполнять рекомендации врача на всех этапах развития плода. Беременной рекомендовано регулярно быват на свежем воздухе, устранить все стрессовые факторы, правильно питаться и не переутомлять организм.
Автор: Анна Вишнякова, врач,
специально для Mama66.ru
источник
Тянущие боли во время беременности могут присутствовать на всем ее протяжении и беспокоить как в первом триместре, так и на поздних сроках. Такое состояние не может не вызывать обеспокоенность будущей мамы. Тем не мене, потягивание в нижней части живота – явление не такое уж редкое, особенно на ранних сроках, оно не всегда свидетельствует о патологии и часто является следствием физиологических изменений.
Боль внизу живота должна насторожить любую женщину и заставить ее прислушаться к своим ощущениям. По интенсивности и локализации можно определить, существует ли угроза для жизни матери или будущего малыша. Вовремя принятые меры могут предотвратить возможные негативные последствия, хотя иногда бывает достаточно просто успокоиться и отдохнуть.
Боль внизу живота в первые месяцы беременности чаще всего является проявлением нормальных физиологических процессов. Организм настраивается на беременность, изменяется гормональный фон, что не может не влиять на самочувствие:
- Тянущую боль внизу живота гинекологи относят к первым признакам наступившей беременности. Как правило, происходит это в период имплантации эмбриона в стенки матки. Она напоминает состояние перед менструацией, в этот же период начинают набухать молочные железы, появляется недомогание, головокружение и слабость.
- На ранних сроках беременности тянет живот из-за усиления кровообращения в матке, обеспечивающего эмбриону доставку кислорода и питания. Однако чрезмерное усиление кровообращения может вызвать тонус матки, что, в свою очередь, ведет к угрозе выкидыша. Чтобы убедиться, что показатели в пределах нормы, необходимо провести УЗИ-диагностику и допплерографию, которые назначит врач, ведущий беременность.
- Неприятные ощущения и тянущие боли могут вызывать изменения в матке беременной: связки и ткани, окружающие матку, размягчаются и растягиваются, сама она увеличивается и смещается. Особенно быстрый рост приходится именно на первые месяцы беременности, что и вызывает потягивание внизу живота.
- Увеличение количества гормона беременности – прогестерона – также может стать причиной неприятных ощущений, когда, кроме живота, тянет поясницу и верхнюю часть ног.
Некоторые состояния должны насторожить будущую маму и заставить ее немедленно обратиться к врачу. Так, если живот не просто тянет, а болезненные ощущения усиливаются, нарастают, становятся схваткообразными, при этом появляются кровянистые выделения, незамедлительно следует вызывать врача. Причинами подобного состояния могут стать:
Потягивание внизу живота возникает и при внематочной беременности. В норме имплантация происходит в полости матки, но иногда различные патологии маточных труб приводят к тому, что оплодотворенная яйцеклетка закрепляется в самой фаллопиевой трубе или даже на одном из органов брюшной полости. Внематочная беременность характеризуется сильными болями, локализующимися в месте прикрепления эмбриона, усиливающимися при надавливании. При этом уровень ХГЧ в крови занижен, а женщину беспокоят кровянистые выделения различной интенсивности.
Внематочная беременность крайне опасна для здоровья, так как может привести к повреждению органа и сильнейшему внутреннему кровотечению. Диагностируется она при помощи УЗИ, поэтому при появлении тянущих болей внизу живота, которые усиливаются или нарастают в одном боку, отдают в задний проход при ходьбе или сидении, стоит посетить кабинет УЗИ, чтобы исключить вероятность подобного состояния.
Достаточно часто женщина испытывает тянущие боли внизу живота на ранних сроках беременности по причинам, не связанным с развитием и жизнедеятельностью эмбриона. Однако состояния, которые сопровождаются подобными проявлениями, могут также угрожать здоровью будущей мамы и малыша:
Любой дискомфорт, который испытывает будущая мама, вызывает у нее опасения и тревогу, а ведь, как известно, в таком положении волноваться крайне нежелательно. Поэтому при появлении тянущей боли внизу живота на ранних сроках беременности стоит посетить гинеколога, чтобы выявить причину такого состояния. Однако существуют симптомы, при которых женщина должна немедленно обратиться к врачу, так как промедление может стоить здоровья ей и жизни еще не рожденного малыша:
Гинекологи советуют беременным женщинам при малейшем недомогании обратиться за консультацией, даже если тревога окажется ложной. В случае же патологии вовремя принятые меры часто помогают сохранить беременность.
У многих женщин тянет поясницу на раннем сроке беременности. Болезненные ощущения пугают будущих мам, считающих недомогание признаком начинающегося самопроизвольного аборта. Ведь похожим образом нередко тянет спину перед менструацией. Особенно сильно волнуются девушки, забеременевшие впервые. Они уверены, что при вынашивании ребенка ничего болеть не должно. Однако опытные мамы знают, что за 9 месяцев беременная испытывает много недомоганий. Большинство неприятных ощущений не представляют опасности для плода. Они вызваны изменениями в организме женщины. Но в некоторых случаях боли могут быть симптомом развивающейся патологии.
Слияние сперматозоида и яйцеклетки происходит в маточной трубе или брюшной полости. После успешного оплодотворения плодное яйцо двигается к матке. Через 3-4 суток оно проникает в полость органа и начинает внедряться в его внутреннюю поверхность. Вещества, содержащиеся в плодном яйце, растворяют слои слизистой оболочки, соединительную ткань матки и стенки кровеносных сосудов.
Вследствие разрушения тканей органа имплантация может сопровождаться болевыми ощущениями тянущего характера. Женщины чувствуют боли внизу живота или в области поясницы. Процесс имплантации осуществляется с перерывами. Поэтому боли периодически затихают и возобновляются.
На таком раннем сроке беременности женщины обычно не знают об успешном зачатии и принимают тянущие боли за признак приближающейся менструации.
Еще одним признаком успешного внедрения оплодотворенной яйцеклетки в полость матки является незначительное кровотечение. Выделения приобретают розовый, коричневый или желтый оттенок. Крови выделяется настолько мало, что женщина может не заметить изменения цвета выделений.
Процесс прикрепления плодного яйца к стенкам матки занимает от нескольких часов до 2-3 суток. После имплантации тянущие боли самостоятельно исчезают без лечения. Они не опасны для беременной и ее ребенка.
После закрепления на стенке матки оплодотворенная яйцеклетка укореняется в ней. К концу 2 недели после оплодотворения из внешней оболочки плода (хориона) в ткани матки врастают ворсины, сформированные из соединительной ткани. Из них на 3 неделе развития эмбриона начнут образовываться кровеносные сосуды. При соединении ветвей сосудов пуповины с местной сетью кровообращения ворсин, устанавливается циркуляция эмбриональной крови. В этот момент у малыша начинает биться сердце (на 21 день развития).
Интенсивное внедрение ворсин в тело матки и формирование плаценты называется плацентацией. В этот период у женщины болит внизу живота и в области поясницы. Плацентация может продолжаться от 3 до 6 недель, но боли чаще всего наблюдаются на самом начальном этапе процесса, когда происходит врастание ворсин. Такие неприятные ощущения являются естественными и не угрожают здоровью матери и ребенка.
После 6 недели развития плода формирование кровеносных сосудов, соединяющих плаценту с эмбрионом, заканчивается. Ткани плаценты врастают в тело матки и вскрывают спиральные артерии органа. В результате происходит слияние сосудов матери с сетью кровообращения плаценты.
Просвет сосудов, питающих эмбрион, увеличивается. Их стенки изменяются, практически полностью теряя мышечный слой. Уменьшение мышечного слоя защищает эмбрион от возможного спазма сосудов.
С началом маточно-плацентарного кровообращения увеличивается приток крови к матке и наружным половым органам женщины. В этот период развития беременности кровоснабжение матки становится таким же интенсивным, как кровоснабжение головного мозга, сердца или почек. Сосуды половых органов беременной переполняются кровью и давят на близлежащие ткани. В результате будущая мама может ощутить распирание внизу живота. Вследствие переполнения кровеносных сосудов у женщины тянет поясницу. Неприятные ощущения, вызванные кровенаполнением матки, не должны вызывать опасений у беременной.
С 7-8 недели беременности в кровь женщины начинает поступать гормон релаксин. Он вырабатывается желтым телом яичников, плацентой и внутренним слоем матки. Этот половой гормон продуцируется с целью размягчения соединительных волокон в связочном аппарате.
Размягченные связки позволяют тазовым костям расширяться во время родов, давая ребенку беспрепятственно двигаться по родовым путям.
Размягчение соединительных тканей происходит путем повышения в них количества особых веществ -гликозаминогликанов. Они представляют собой крупные молекулы, способные накапливать жидкость. Высокая концентрация гликозаминогликанов в соединительных тканях делает связки и хрящи женщины эластичными. При размягчении суставных волокон может тянуть в области поясницы и копчика. Болезненные ощущения часто усиливаются при ходьбе и после длительного сидения.
Хотя гормон релаксин оказывает влияние преимущественно на связки тазобедренных суставов, его действие может отражаться и на работе других органов. У беременной могут появиться умеренные боли в коленях или в других суставах.
Боли в пояснице иногда мучают женщину на протяжении всего срока беременности. Возвращение тканей связок к первоначальному состоянию происходит постепенно после родов. Если боли в пояснице умеренные и не доставляют беременной страданий, они не являются опасными.
Сильные «стреляющие» боли в пояснице и в области лобка могут свидетельствовать о чрезмерном размягчении соединительных тканей. Такое состояние может возникать из-за излишней выработки релаксина, недостатка кальция или магния. Оно опасно развитием синдрома симфиолиза. Синдром может проявляться в чрезмерном растяжении симфиза (сустава, соединяющего 2 лобковые кости) или в его разрыве.
На 9-10 неделе происходит интенсивное разрастание тканей матки. Активный рост органа сопровождается растяжением связок, посредством которых он крепится к костям таза.
Связочный аппарат претерпевает изменения, готовясь к возрастающим нагрузкам. Связки утолщаются и приобретают более плотную консистенцию. Они становятся очень прочными. Сильнее всего изменяются кардинальные связки (боковые) и крестцово-маточные, которые соединяют заднюю стенку матки с крестцом.
Изменения в связках сопровождаются болью. Боковые связки болят по бокам матки, особенно при поворотах туловища. Крестцово-маточные связки вызывают неприятные ощущения внизу спины и в области крестца. Они усиливаются при движении и после долгого сидения.
К 11-12 неделе завершается процесс формирования основных органов эмбриона. На этом этапе могут появиться спонтанные сокращения матки. Они помогают избавляться от венозной крови, предотвращая чрезмерное расширение вен в органе.
Спонтанные сокращения называют схватками Брекстона-Хиггса. На ранних сроках беременности они возникают реже. По мере приближения к родам схватки Брекстона-Хиггса будут появляться чаще. В напряженном состоянии матка становится твердой. Женщина может почувствовать схватку по напряженному ощущению в животе. Он становится каменным и выпуклым. У беременной появляется желание ослабить пояс, поскольку одежда сдавливает живот.
При сокращении матки может болеть поясница и низ живота. Схватки чаще всего возникают при активном движении. В состоянии покоя напряжение спадает. Если схватки возникают редко и быстро проходят, они не представляют угрозу для нормального развития беременности.
Во время беременности в организме женщины увеличивается концентрация гормона прогестерона. Он не позволяет матке чрезмерно сокращаться и отторгать развивающийся плод.
Кроме матки прогестерон действует расслабляющее и на другие органы. У беременных женщин замедляется процесс переваривания пищи вследствие снижения моторики кишечника. Еда продвигается по пищеварительным путям медленно, застаивается и скапливается.
Снижение активности кишечника приводит к возникновению запоров. Скопление пищи вызывает распирание стенок кишечника и оказывает давление на соседние ткани. В результате запоров может болеть спина и область копчика. Боли иногда усиливаются во время дефекации.
Распирающие стенки кишечника каловые массы оказывают раздражающее воздействие на расположенную рядом матку. Если не бороться с запорами, они могут стать причиной тонуса матки и преждевременного прерывания беременности.
Будущим мамам рекомендуется употреблять в пищу больше растительной пищи и меньше сладкой сдобы. Следует включать в ежедневный рацион кисломолочные продукты и отруби в небольшом количестве. Если запор появился, нужно очистить кишечник с помощью разрешенных для беременных лекарственных средств. В такой ситуации врач может порекомендовать глицериновые свечи или Дюфалак.
Беременность вызывает увеличение нагрузки на все жизненно важные органы. В интенсивном режиме приходится работать мочевыделительной системе. В почках значительно усиливается кровообращение, происходит расширение лоханочной системы. Эти изменения нередко вызывают ноющие боли в области поясницы.
Неприятные ощущения в области почек у здоровой женщины возникают периодически. Постепенно они полностью пропадают. Если боли усиливаются и не исчезают длительное время, возможно в почках развился воспалительный процесс.
При беременности нередко возникают застойные явления в мочевыводящих путях. В таких условиях быстро размножаются болезнетворные микроорганизмы. Они поднимаются по мочеточникам к почкам и создают очаги воспаления.
Почечные боли не меняют интенсивности при изменении положения тела. При подозрении на наличие воспалительного процесса в почках необходимо безотлагательно обратиться к врачу.
Причины болей в спине могут представлять опасность для беременной и ее ребенка.
Тревожным признаком является усиление боли в пояснице, а также ее схваткообразный характер. Такой симптом может сигнализировать о начавшемся процессе отторжения плода.
Насторожить женщину должно появление неприятных ощущений внизу живота на фоне болей в области поясницы, особенно, если они возникают в виде схваток. Поэтому при нарастании боли в пояснице нужно обязательно обратиться к врачу. Своевременное лечение поможет сохранить беременность.
Опасным признаком является появление резких болей в пояснице. Такое состояние может возникнуть, если плод замер. После остановки развития эмбриона возникают воспалительные процессы в плодном яйце. Позднее они распространяются на стенку матки. Воспалительные процессы сопровождаются резкими болями, слабостью и повышением температуры тела.
Сильные резкие боли в животе и в области поясницы на 5-6 неделе могут быть признаком внематочной беременности. На этом сроке происходит разрыв маточной трубы, в которой закрепилось плодное яйцо. Перед разрывом могут иногда наблюдаться умеренные болевые ощущения. Но чаще резкая боль возникает неожиданно. Такое состояние является опасным для жизни женщины. Ей необходима срочная медицинская помощь.
Боль в спине, Е.В.Подчуфарова, Н.Н.Яхно, ГЭОТАР — Медиа, Библиотека врача — специалиста, 2014 г.
Неотложные состояния в гинекологии, А.М.Торчинов, доктор медицинских наук, профессор, А.З.Хашукоева, доктор медицинских наук, профессор, МГМСУ, Москва, журнал «Лечащий врач», №7, 2003 г.
Инфекция мочевых путей и ее лечение в возрастном аспекте, В.М.Ермоленко, доктор медицинских наук, профессор, Н.Н.Филатова, кандидат медицинских наук, доцент, А.В.Малкоч, кандидат медицинских наук, доцент, ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва, журнал «Лечащий врач», №8, 2012 г.
На боль в пояснице во время беременности жалуется примерно половина женщин. Как правило, дискомфорт проявляется примерно на пятом месяце и полностью проходит после родов. С изменением массы женского тела, связанным с ростом плода, несколько смещается центр тяжести. Беременным, чтобы легче сохранить вертикальное положение, при передвижении приходится немного откидываться в пояснице. Позвоночник испытывает значительную нагрузку, начинает болеть. Боль появляется в спине, тазе, нередко отдает в ногу. Чаще всего это случается после продолжительной ходьбы, длительного пребывания в положении стоя.
Если начинает болеть в тазу, внизу живота и спереди бедер, причиной боли является размягчение связок под действием гормона релаксина. Он вырабатывается яичниками и плацентой. Под действием релаксина и других женских половых гормонов хрящи и связки набухают, становятся более рыхлыми, кости суставов расходятся, а расстояние между ними заполняется специальной жидкостью, отчего увеличивается подвижность костей таза.
Боли в костях таза не должны быть сильными. В случае сильных болей, сопровождающихся нарушением походки, это может являться симптомом симфизопатии — заболевания, связанного с чрезмерным расслаблением лонного сочленения.
Распространенной причиной, по которой болит поясница во время беременности, могут быть камни в почках. Как правило, боль резкая, нарушается мочеиспускание. Почечные колики вызываются прохождением камня по мочеточнику, он травмирует слизистую.
Чтобы перестало болеть в пояснице, беременным назначают обезболивающие, а также препараты, устраняющие мышечный спазм. В случае неясного диагноза вначале требуется определить вид камней. Лечение камней в почках выполняют диетой, препаратами традиционной или средствами народной медицины.
Другой причиной боли, появляющейся в пояснице и связанной с заболеваниями почек, является пиелонефрит. Девочки и молодые женщины страдают данным инфекционным заболеванием в 5-6 раз чаще мальчиков и мужчин. Причиной воспалительного процесса является кишечная или синегнойная палочка, энтерококки, стафилококки. Поэтому если при беременности болит поясница, повышается температура, возникает отечность, меняются характеристики мочи – она мутнеет, ухудшается ее состав, что выявляется анализом – это характерные признаки пиелонефрита.
Чтобы не болели суставы и кости, особенно в случае той или иной патологии опорно-двигательного аппарата – остеохондроза, искривления позвоночника – полезно укрепить мышцы спины.
Для профилактики болей в пояснице до беременности полезно заняться плаванием. Тренировки расслабляют позвоночник и в то же время делают спинные мышцы сильными.
Если спина болит в поясничном отделе и причина дискомфорта та или иная патология опорно-двигательного аппарата, проконсультировавшись с врачом, можно начать носить дородовой бандаж. Он особенно необходим, если работа будущей мамы связана с продолжительным нахождением в положении стоя, продолжительной ходьбой.
Если поясница или спина болят довольно сильно, по назначению врача можно сделать легкий массаж, чтобы ушел спазм мышц, вызывающий боль. Движения должны быть поглаживающими, при этом полезно массировать спину и стопы. Для массажа стоп можно использовать специальный массажный коврик или мячик. Вполне достаточно пяти минут расслабляющей процедуры. При этом ощущения должны быть комфортными.
Когда перестанет болеть в пояснице, для восстановления подвижности спины и позвоночника полезно ежедневно выполнять комплекс упражнений лечебной гимнастики для беременных, рекомендованной врачом.
В любом случае, а не только во время беременности, когда поясница болит из-за увеличения нагрузки на опорно-двигательный аппарат, необходимо щадить спину, стараться ее меньше нагружать:
- сидя на стуле, обязательно опираться о спинку;
- вместо наклона туловища, когда требуется что-то поднять с пола, стараться сохранять спину в прямом положении и сгибать ноги, перенося на них максимум нагрузки;
- выбирать обувь на невысоком каблуке, хорошо фиксирующую стопу;
- спать на ортопедическом матрасе, идеально принимающем форму спины и позвоночника.
Если поясницу тянет, болит крестец, существует определенная вероятность прерывания беременности. Может болеть внизу живота, часто хочется помочиться. Боли могут появляться после физической нагрузки, в результате нервного переутомления.
Стоит прилечь. Предварительно проконсультировавшись с врачом, принять успокоительное – Корвалол или Экстракт валерианы. Для устранения спазма полезна Но-Шпа.
Если поясница болит часто или постоянно, стоит определить тонус матки. Диагностика выполняется при помощи УЗИ.
В случае выявления повышенного тонуса врач назначит препарат, устраняющий спазм – к примеру, Но-Шпу. Также полезно продолжить принимать успокоительные.
Иногда на ранних сроках врач назначает прием гормональных препаратов — Дюфастона или Утрожестана. На поздних сроках врачом могут быть назначены другие препараты, снижающие сократительную активность матки.
При достаточно высокой вероятности наступления преждевременных родов на поздних сроках беременности часто болит возле поясницы, в области крестца. Как правило, болезненные ощущения сопровождаются уплотнением живота, матка при этом напрягается.
Если боль проявляется через определенные периоды, напоминает «настоящие» схватки, нужно обязательно показаться врачу. По результатам УЗИ и кардиотокографии – оценки состояния плода путем регистрации частоты его сердцебиений и активности в связи с сокращениями матки и внешними раздражителями – назначается лечение, подавляющее сокращения матки. Как правило, придется лечь в стационар.
Живот и крестец могут несильно болеть при наступлении так называемых ложных схваток (схваток Брэкстона-Хикса). Ложные схватки обычно случаются в последний месяц. Организм молодой мамы проводит последние проверки до наступления настоящих родов. Данные схватки нерегулярны, их интенсивность и продолжительность остаются постоянными.
Чтобы при беременности меньше болела поясница, полезно питание, богатое кальцием. Прежде всего, молочные продукты, рыба, зелень, орехи.
На кальциевую диету лучше сесть до наступления беременности. Полезно выпивать каждый день 1-2 стакана молока, есть больше сыра и творога. Полезны кисломолочные продукты. А также овощи, особенно свекла и фасоль.
Для лучшего усвоения кальция нужно чаще бывать на улице. Особенную пользу приносит не сколько нахождение на свежем воздухе, хотя регулярные прогулки необходимы в том числе для здоровья поясницы, а достаточное количество солнечного света. Под действием солнечных лучей в организме вырабатывается витамин D, без которого кальций усваивается гораздо хуже.
Поскольку биодоступность глюконата кальция всего 4%, к тому же от его употребления увеличивается риск образования камней в почках, лучше использовать более эффективные источники данного микроэлемента.
Чтобы во время беременности не болела поясница, кальций, укрепляющий кости, получают из скорлупы сваренного вкрутую куриного яйца, предварительно удалив изнутри пленку. Скорлупу прокалить на сковороде, затем измельчить в кофемолке. Полученную яичную пудру добавлять в пищу.
Разовая доза – полграмма, на кончике чайной ложки. По сравнению с глюконатом кальция в полученном порошке содержится в десять раз больше легкоусвояемого кальция.
При беременности поясница болит в случае нехватки магния, необходимого для оптимального кальциевого обмена. Если с питанием поступает недостаточно данного микроэлемента, прием кальция оказывается безрезультатным. Кроме того, дефицит магния является распространенной причиной выкидыша или преждевременных родов.
Магний укрепляет стрессоустойчивость организма, оказывает успокаивающее действие, устраняет спазмы гладкой мускулатуры желудка, желчного пузыря, кишечника, что особенно важно при беременности. Достаточное поступление магния нормализует желчеотделение, помогает предотвратить запоры.
Признаком дефицита магния являются:
Магний содержится в муке грубого помола, финиках, черносливе, бананах, орехах, кураге, тыквенных семечках, укропе, петрушке, другой зелени, в бобовых — фасоли и горохе, морской капусте, лимонах.
Микроэлемент плохо усваивается при приеме мочегонных средств или эстрогенов.
Наверно, каждому известно, что у беременных обязательно начинают болеть ноги и это вполне объяснимо. Ведь ей приходится каждый день носить животик, который становится все тяжелее, а к концу срока это становится просто мучительно. Кроме того у беременной смещается центр тяжести, а также увеличивает нагрузку на ноги. Терпеть эту боль трудно, но многие женщины стараются не обращать внимания на неприятные ощущения, считая, что через это нужно пройти и остается просто терпеть. Но это неправильная позиция, поскольку боли в ногах могут быть вызваны серьезным заболеванием.
Беременная женщина постоянно набирает вес;
Центр тяжести смещается и увеличивается нагрузка на ноги;
Отечность и боль в ногах, вызывает накопление жидкости в организме беременной;
Причиной боли, может быть, тесная обувь, которую носят будущие мамы;
Судороги могут возникать из-за повышения уровня прогестерона в крови беременной;
Кроме того, судороги вызывает нехватка кальция или железа в организме, а также чрезмерное употребление кофе. В основном ноги начинают болеть ближе к вечеру или ночью. В особенности боли мучают беременных на поздних сроках вынашивания ребенка.
Причиной постоянной боли в ногах, особенно после долгого хождения или стояния могут быть связанны с варикозным расширением вен, которое очень часто сопровождает беременную. Даже если вы ранее не сталкивались с этой проблемой, то забеременев, вы все равно находитесь в группе риска. Варикозная болезнь может привести к недостатку кислорода у ребенка, так как у вас с ним сейчас общая система кровообращения.
Все необходимые для жизни вещества ребенок получает из вашей крови, поэтому следует, как можно раньше принять необходимые меры. Определить что у вас варикозная болезнь достаточно просто. Если ваши ноги постоянно болят, ноют, вас сопровождает ощущение жжения, зуд, усталость и тяжесть в ногах, все это симптомы варикоза.
Беременной необходимо употреблять больше жидкости, когда организм обезвожен, отечность увеличивается. Чтобы вода не задерживалась в организме, ограничьте потребление соли.
Ваш рацион питания должен быть сбалансированным и включать продукты с высоким содержанием белков. Следите за своим весом, если беременная набирает больше положенного, то отеки на ногах увеличиваются.
Старайтесь не находиться долгое время на ногах. Если вам все — таки приходится стоять длительное время, чаще отдыхайте – присядьте и поднимите ноги. Если ноги отекают и опухают, подымайте их при первой возможности. Не рекомендуется скрещивать ноги во время сидения, необходимо очень аккуратно делать легкие упражнения на растяжку.
Полая нижняя вена, которая переносит большое количество крови, находится с правой стороны, поэтому беременным рекомендуется спать на левом боку. Это поможет уменьшить давление на вену и боли в ногах во время беременности можно избежать. Носки не должны пережимать ноги. Для профилактики и лечения варикозной болезни существуют специальные чулки, гольфы, колготки и бандажи, сделанные из лечебного трикотажа. Обувь должна быть удобной и качественной, на невысоком каблуке.
Беременная должна выработать осанку, при которой вес равномерно распределяется на обе ноги, позвоночник должен быть прямым и разгруженным, поэтому учитесь ходить правильно. Старайтесь не прогибать поясницу и откидывать назад верхнюю часть корпуса. Начинать тренировки следует тогда, когда живот еще совсем маленький, тогда вам удастся избежать проблем с варикозом. Научиться правильно ходить поможет ходьба с книгой на голове. Если ваша беременность выпала на летнее время, то старайтесь больше ходить босиком по морскому или речному песку.
Начнем с того, что само понятие «бок» очень расплывчато. В анатомии человека нет такого определения, медицина тоже довольно скептически относится к такому описанию локализации симптомов. Но беременные женщины, тем не менее, часто именно так описывают некоторые свои ощущения, не касающиеся ее «животика», поясницы, спины или верхней части живота.
Итак, боли в боку при беременности могут быть двух типов – дискомфорт, связанный с физиологическими процессами и симптомы различных патологий.
Локализация также может быть разнообразной – «в боку» может означать и слева, и справа, и в подреберье, и в подвздошной области. А еще «в боку» может быть на ребрах под руками или под грудью.
Любая боль – это сигнал о некоем неблагополучии в организме. И ставить самостоятельно диагноз нельзя – это чревато очень большими проблемами. Поэтому в любом случае необходима консультация специалиста. Но пугаться заранее тоже не стоит – ведь самая распространенная причина боли в боку при беременности – это физиологические процессы. Обычно эти боли не острые, появляются при определенных условиях и длятся короткое время, после чего исчезают.
На первом месте находится дискомфорт, связанный с особенностями пищеварения. Если беременная страдает запорами, то очень часто ее беспокоит тупая тянущая боль в левой подвздошной области. Чтобы избавиться от такой проблемы, необходимо наладить режим питания, избавиться от запоров. Возможно, понадобится прием мягких слабительных средств, но их прием должен быть согласован с врачом.
Второе место в хит-параде болей в боку занимает дискомфорт, вызываемый растущей маткой. В процессе развития ребенка матка увеличивается, меняется ее положение относительно других органов – она смещает органы, упирается в них, пережимает артерии и нервы. Отсюда и дискомфорт. Не стоит забывать также и о мышцах и связках – под действием увеличивающегося веса матки они напрягаются и растягиваются, что тоже приводит к болевым ощущениям.
В третьем триместре к этим причинам присоединяется активность малыша. Он уже достаточно подрос к этому времени, чтобы его движения стали для мамы довольно ощутимыми. А если ребенок упирается в какой-либо орган брюшной полости, то неизбежно появляется боль.
Лечить и обезболивать состояния, связанные с положением матки и ребенка не нужно. Достаточно правильно организовать свой образ жизни – отдых должен чередоваться с умеренной физической активностью, одежда должна быть удобной, не сковывающей движений. Не помешает и ношение специального бандажа для беременных.
Иногда беременные женщины жалуются на боль в боку под руками. Это связано с растущей грудью – молочные железы готовятся к лактации, становятся объемнее и тяжелее. Поэтому мышцы, поддерживающие грудь, испытывают дополнительную нагрузку. Решить эту проблему легко – нужно просто правильно подобрать бюстгальтер.
Гораздо реже боль в боку при беременности является сигналом об обострении хронического заболевания или острой патологии.
Острые состояния следует подозревать, если:
— острая боль локализуется в правом боку над подвздошной костью, сопровождается тошнотой и повышением температуры (острый аппендицит);
— сильная острая боль локализируется внизу справа или слева, сопровождается кровянистыми выделениями или потерей сознания (на ранних сроках это может быть внематочная беременность, на более поздних – кисты яичников);
— сильная, невыносимая боль начинается с левого подреберья, быстро становится опоясывающей, сопровождается высокой температурой и рвотой (острый панкреатит);
Очень редко боли в левом боку связаны с селезенкой. Но если женщина была в ситуации, при которой была возможна травма живота (падение, авария), то не следует игнорировать боль в левом боку.
При подозрении на острые состояния женщину следует уложить, положить холод на живот и вызвать скорую помощь.
Даже если до беременности было проведено всестороннее обследование и лечение, вполне возможно, что во время беременности ваши хронические заболевания вновь напомнят о себе. Чаще всего болью в боку проявляются заболевания, связанные с почками – пиелонефрит, почечно-каменная болезнь, гломерулонефрит.
Если боль «поселилась» справа в подреберье и сопровождается тошнотой, отрыжкой, чувством тяжести, то следует подумать о гастрите, холецистохолангите и других заболеваниях ЖКТ.
Чтобы не запустить заболевание и не нанести вред своему будущему ребенку, при любых болях в боку во время беременности нужно обязательно обратиться к врачу, чтобы вовремя определить причину боли и начать адекватное лечение.
На протяжении всех девяти месяцев женский организм подвергается массе серьезных изменений. В этот период активизируются различные очень важные для развития плода процессы, которые способствуют дальнейшему формированию и росту здорового малыша, однако почти все они сопровождаются болями, доставляющими женщине немало неприятных ощущений.
Большинство будущих мам часто беспокоят боли разного рода, которые особенно обостряются на последних сроках беременности. Из-за того, что смещается центр тяжести, начинают болеть спина, поясница и копчик, а поскольку иммунитет беременной женщины снижен, болевыми ощущениями дают о себе знать и обострившиеся заболевания.
Боли в паху при беременности (как и боли в пояснице и груди), по праву называют одними из самых неприятных. Вызваны они изменениями в женском организме, связанными с активизацией процессов, важных для дальнейшего формирования и развития плода. Большинство будущих мам испытывают эти боли на протяжении всей беременности.
Большинство докторов утверждают, что боли в паху при беременности являются естественными для каждой женщины, но всё же они могут быть и тревожным звонком, сигнализирующим о серьёзных заболеваниях (грыже, аппендиците, панкреатите и т.д.), которые могут требовать и хирургического вмешательства.
Боль в правом боку при беременности
Как только в организме женщины зарождается новая жизнь, он начинает активно перестраиваться, подвергая все органы и системы дополнительным нагрузкам.
Это часто способствует возникновению неприятных ощущений, таких, как боль в правом боку при беременности, провоцирует обострение уже имеющихся хронических или развитие новых заболеваний.
Для того чтобы определить, почему болит бок при беременности, необходиморазобраться в характере боли и установить точное место ее локализации. Область живота условно можно разделить на четыре части: верхний сегмент справа (правый бок), верхний сегмент слева (левый бок), правый и левый нижние сегменты. В зависимости от того, в какой части возникают болевые ощущения, можно судить о возможной их причине.
Ноющая боль в правом боку свидетельствует о заболеваниях печени, желчного пузыря, кишечника или поджелудочной железы. В медицинской практике встречаются случаи, когда во втором триместре у женщины выявляют гепатит, вирус которого мирно жил в организме до наступления беременности. Вирус гепатита А может попадать в организм с пищей и водой. Будущих мам, у которых в анамнезе имеются заболевания печени и желчевыводящих путей, в женской консультации наблюдают совместно с терапевтом.
В правом верхнем боку располагается головка поджелудочной железы. Поэтому боль может быть вызвана панкреатитом. Довольно сильный болевой синдром в этом случае сопровождается тошнотой, рвотой и может отдавать в спину. В положении лежа болевые ощущения, как правило, усиливаются, стихают в положении сидя с легким наклоном вперед. Подтвердить диагноз панкреатит позволяют соответствующие лабораторные исследования и определение количества некоторых ферментов.
боли в правом боку при беременности
Болевые ощущения могут быть также вызваны почечной патологией. Инфекции и воспалительные заболевания правой почки вызывают боль, часто отдающую и в спину. Болевые ощущения могут быть различными от легких тянущих болей, до острых невыносимых схваткообразных приступов. Острая режущая боль требует незамедлительного обращения к врачу, так как может быть вызвана наличием или движением камней и дальше практически всегда происходит усугубление состояния.
У беременных нередко встречается гипомоторная дискинезия желчных путей. Это состояние вызывает повышенная выработка прогестерона, гормона который препятствует возникновению выкидыша и расслабляет матку. Вместе с тем расслабляется гладкая мускулатура и других органов, в том числе и желчного пузыря. В результате недостаточного опорожнения желчного пузыря, его стенки растягиваются, и возникает боль.
Нормальный процесс отделения желчи может также нарушаться из-за сдавливания (поджимания) растущей маткой внутренних органов, печени и желчного пузыря. При дискинезии возникают боли в правом боку живота у женщин, чувство тяжести и давления в области подреберья. Эти симптомы часто дополняет отсутствие аппетита, горечь во рту, тошнота, рвота, изжога. После употребления жирной и жареной пищи, нервного перенапряжения и слишком бурных эмоций чувство распирания в подреберье и болевые ощущения усиливаются.
Дискинезия желчного пузыря иногда способствует развитию воспалительного процесса и камнеобразования. Кроме того, она может быть проявлением различных аномалий развития желчевыводящих протоков и хронического холецистита. Большую роль в развитии нарушений функций желчного пузыря и протоков у будущих мам играет состояние нервной системы, различные психогенные факторы и несбалансированное питание.
В редких случаях беременность осложняется острой жировой дистрофией печени. Это состояние является формой тяжелого гестоза, представляющего опасность для матери и плода. Боль в правом подреберье дополняется сонливостью, частой сменой настроения, возникают судороги и спутанность сознания. Эта печеночная проблема обычно обнаруживается достаточно быстро, на первых этапах развития, и требует немедленной квалифицированной помощи.
Дискинезия желчного пузыря
Здесь частично располагается кишечник, вместе с аппендиксом, правый мочеточник и правые придатки матки. Боль могут вызвать:
Боль в боку при беременности бывает связана со спазмом кишечника, часто этому предшествует длительный запор или смена диеты. Болевые ощущения обычно спадают после акта дефекации или приема спазмолитика.
Острая боль в правой нижней части живота, должна заставить вас задуматься о возможном аппендиците и обратиться к хирургу. Растущая матка сдавливает червеобразный отросток, его кровоснабжение нарушается, что и приводит к воспалению — аппендициту.
Аппендикс может располагаться под печенью, из-за чего симптомы его воспаления можно спутать с симптомами гастрита. Более низкое расположение отростка, вблизи мочеиспускательной системы, способствует частым позывам к мочеиспусканию и иррадации боли в промежность и ноги. Вероятность подобного диагноза возрастает, если болевой синдром не стихает в течение длительного времени, боль концентрируется вокруг пупка или вы можете указать место ее локализации одним пальцем.
На начальных сроках боль при аппендиците чаще наблюдается в правой подвздошной области, во второй половине беременности боль локализуется гораздо выше, может быть расплывчатой и отдавать в спину и поясницу. При аппендиците необходима срочная госпитализация и хирургическое вмешательство.
Аппендицит при беременности
Тупую ноющую боль в правом боку у женщин в нижней части живота может вызвать киста правого яичника. Ее возникновению иногда способствует беременность, но чаще киста существует задолго до этого состояния. При растяжении происходит механическое раздражение нервных рецепторов, что и вызывает несильные болевые ощущения, а иногда просто дискомфорт. Острая боль, отдающая в задний проход, при которой ощущаются ложные позывы к дефекации и больно сидеть, практически всегда является симптомом разрыва кисты или ее перекрута и нуждается в своевременном лечении.
Метод лечения в данном случае подбирается индивидуально в зависимости от клинической ситуации и противопоказаний. Он может быть консервативным с использованием антиагрегантов, спазмолитических и других препаратов или оперативным, при котором кисту удаляют хирургическим путем.
Одними из наиболее безобидных считаются боли, вызванные растяжением связок матки. Правая маточная связка у большинства женщин физиологически короче левой, поэтому ее растяжение наблюдается чаще. В этом случае угрозы здоровью нет, и необходимость в специальном лечении отпадает. Такие боли чаще наблюдаются на поздних сроках, когда матка значительно увеличивается в размерах, хотя иногда могут встречаться и в начале беременности.
На ранних сроках беременности внезапная спазмическая боль снизу в правом боку может быть признаком внематочной беременности. Обычный тест на беременность всего лишь определяет наличие хорионического гонадотропина в моче вне зависимости от того, находится ли оплодотворенная яйцеклетка в матке или в фаллопиевой трубе. Ориентируясь на его показания, женщины иногда не подозревают о развитии внематочной беременности, определить которую в некоторых случаях достаточно сложно. Чтобы исключить этот вариант необходимо пройти комплексное гинекологическое обследование в сочетании с УЗИ.
Трихомониаз, хламидиоз, уреаплазмоз и другие половые инфекции, также способствуют возникновению боли в правой подвздошной области. Лечение данных заболеваний проводят в стационаре, так как возможно внутриутробное инфицирование плода.
Боли в правом боку живота у женщин могут появляться по мере увеличения срока беременности из-за растущей матки или движений плода.
При умеренной болезненности в правом боку сильно волноваться не стоит. Непродолжительные ноющие боли (не более 15 минут) иногда возникают, когда малыш, переворачиваясь в животе, задевает головой или ножкой печень. В таких случаях рекомендуется прилечь и попытаться максимально расслабиться, делая глубокие вдохи. Однако при плановом визите в женскую консультацию сообщите о подобных эпизодах гинекологу.
Судить о наличии воспалительного процесса можно сдав анализ крови и мочи. О воспалении свидетельствует повышенный уровень лейкоцитов в крови и наличие белков в моче. Так можно судить о проблемах с почками, женских воспалительных заболеваниях и аппендиците. С помощью УЗИ матки обнаруживают отслойку плаценты, повышенный тонус, аппендицит и другие проблемы.
Обследование при болях в правом боку
При внезапно возникшей сильной острой боли немедленно вызывайте «скорую помощь». Пить самостоятельно обезболивающие препараты категорически противопоказано, во-первых: они могут нанести вред ребенку, во-вторых: смажется клиническая картина и доктору будет сложнее определить заболевание. Для снятия спазма разрешается принять таблетку Но-шпы.
В левой части брюшной полости находится селезенка, большая часть поджелудочной железы и петли кишечника. Ближе всего к поверхности тела располагается селезенка, основная функция которой заключается в полном удалении из крови эритроцитов. При некоторых заболеваниях она увеличивается в размерах, что и объясняет возникновение боли. Наиболее опасен разрыв селезенки в результате заболевания или травмы. Отличительный симптом этого состояния — сильная боль и посинение кожи вокруг пупка.
Причиной тупой ноющей боли, отдающей в левый бок, часто бывают заболевания желудка: функциональная диспепсия, гастрит, язва. Резкая боль в верхней левой части может быть результатом диафрагмальной грыжи. При заболеваниях поджелудочной железы болезненность распространяется на левую, центральную и правую область живота.
Во время беременности, особенно в первом триместре у многих женщин наблюдаются расстройства пищеварения, тошнота, изжога, рвота. Это связано с повышенной выработкой прогестерона и эстрогена. Эти гормоны расслабляют гладкие мышцы пищевода, в результате чего пища проходит медленно и раздражает стенки пищевода. Наиболее оптимальный способ избавиться от этих неприятных ощущений — перейти на дробное питание с умеренным употреблением пищи, включить в меню преимущественно легкоусвояемые продукты и вести подвижный образ жизни.
Боль в правом боку при беременности вне зависимости от ее интенсивности не должна оставаться без внимания, особенно это касается резкой внезапной боли. Ведь теперь вы отвечаете не только за свое здоровье, но и за самочувствие и благополучие еще не родившегося малыша.
источник
