Боль на внутренней стороне бедра ближе к паху может возникнуть у человека любого уровня физической подготовки и в любом возрасте. Далеко не всегда болевые ощущения в этой области связаны с усталостью мышц или травмами, иногда они свидетельствуют о заболеваниях суставов, связок или органов малого таза. Важно не игнорировать этот тревожный сигнал организма и выяснить причину боли в паху и внутренней стороне бедра, чтобы как можно раньше начать лечение.
Среди наиболее часто встречающихся причин болей, локализованных в этой области, можно выделить миалгии различной этиологии, проблемы с сосудами, травмы, заболевания соединительной ткани, невралгии, грыжи и новообразования.
- переломах шейки бедра, бедренной кости, крестца, лобковой кости;
- вывихе или ушибе тазобедренного сустава.
К нетравматическим причинам болей можно отнести заболевания опорно-двигательного аппарата:
- Артрит тазобедренного сустава – хроническое воспалительное заболевания синовиальной ткани, сопровождающееся её дегенеративными изменениями.
- Синовит – воспаление, протекающее в синовиальной сумке сустава, вызванный травмой или инфекцией, сопровождающийся скоплением экссудативной жидкости в тканях.
- Коксартроз – патология дегенеративного характера, вызывающая дистрофические изменения в тканях сустава вплоть до его полного разрушения.
- Тендинит – воспаление тканей сухожилий мышц, удерживающих и приводящих в движение тазобедренный сустав.
- Бурсит – воспалительное заболевание мягких тканей синовиальной сумки сустава, имеющее инфекционную или травматическую природу.
Кроме того, иррадиирущие в область паха боли могут возникать при радикулите, смещениях позвоночных дисков и межпозвоночных грыжах, образовавшихся в результате поднятия тяжестей.
Часто боли на внутренней поверхности бедра и в паху вызваны микротравмами мышц и связок. Повреждение мышечных волокон, отек, воспалительный процесс в мышечной ткани, вызывающие болезненные ощущения, могут быть следствием:
- ненормированных и неадекватно высоких нагрузок при занятиях спортом или любым другим видом физической активности;
- бытовых и производственных травм;
- длительного статического пребывания в неудобной, нефизиологичной позе;
- недостатка коллагена и эластина в организме, отвечающих за прочность и эластичность тканей;
- дегенеративных изменений мышечной ткани, вызванных малоподвижным образом жизни;
- генетически обусловленных заболеваний соединительной ткани.
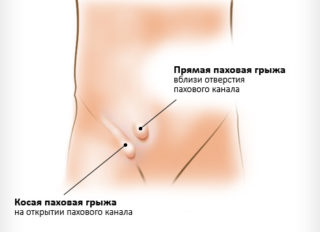
- Паховая грыжа — патологический выход петель кишечника через паховый канал за пределы брюшной полости.
- Аппендицит – острое воспаление аппендикса. В этом случае боль может локализоваться в бедре и паху справа.
- Воспалительные заболевания органов мочеполовой системы – цистит, уретрит, мочекаменная болезнь и другие.
- Геморрой – застой каловых масс, вызванный затруднением дефекации из-за патологически увеличенных и воспаленных геморроидальных узлов, может вызвать боли внизу живота, отдающие в пах и внутреннюю часть бедра.
Боль в описываемой области может быть связана и с нарушениями функций крупных сосудов кровеносной системы. В ряде случаев боль может свидетельствовать о состоянии, угрожающем жизни пациента. Особо пристального внимания заслуживают следующие возможные причины боли:
- Окклюзия брюшной аорты. Полная закупорка просвета главной артерии, снабжающей кровью нижние конечности, может вызывать резкую боль в бедре и паху.
- Стеноз бедренных артерий — сужение просвета крупных сосудов, которое вызывает обширное нарушение кровообращения в нижних конечностях и малом тазу.
- Эмболия почечной артерии — закупорка тромбом, жировым, воздушным или жидкостным эмболом просвета сосуда.
- Атеросклероз сосудов.
- Лимфаденит – воспаление крупных лимфоузлов, расположенных в паховой зоне.
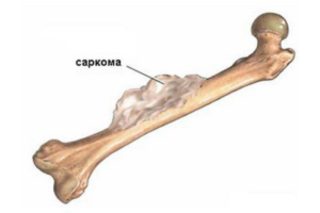
- Саркому – злокачественное заболевание, при котором здоровые клетки костной ткани замещаются раковыми. Боль в левом бедре и паху может косвенно указывать на опухоль в левой бедренной кости, соответственно, в правом – о наличии новообразования в правом бедре.
- Физиологические изменения, происходящие в организме женщины во время беременности. Подобное состояние на поздних сроках вынашивания не считается патологией и встречается у подавляющего большинства беременных женщин. Как правило, спустя некоторое время после родов болезненные ощущения полностью исчезают.
- Рост костной ткани. В некоторых случаях активный рост костей у детей и особенно подростков может сопровождаться умеренными болевыми ощущениями.
Если боль в бедре и паху возникла вследствие удара, падения, подворота ноги, ушиба, скорее всего, она имеет травматическую природу. За помощью необходимо обратиться к врачу-травматологу. Если же внутренняя часть бедра и паховая складка болит без видимых на то причин, необходимо обратиться к терапевту, который проведет осмотр и после сбора анамнеза назначит консультацию узкого специалиста: хирурга, ортопеда, невропатолога или сосудистого хирурга.
Так как успешное лечение прежде всего зависит от правильного и вовремя поставленного диагноза, важно как можно раньше выявить причину болей. Первым этапом диагностики заболевания является физикальный осмотр, во время которого врач выяснит степень и характер проявления болей, осмотрит поврежденную область, оценит подвижность конечности. Для более точной постановки диагноза могут понадобиться лабораторные и инструментальные методы диагностики:
- общий клинический и биохимический анализ крови;
- анализ крови на стерильность для выявления бактериального поражения;
- рентгенография тазобедренного сустава и бедренной кости для уточнения их положения и оценки состояния тканей;
- УЗИ органов малого таза и брюшной полости для исключения патологий в этой области;
- МРТ и КТ для более точной оценки состояния органов и тканей.

В остальных случаях лечение будет зависеть от первопричины возникновения болевых ощущений. Для купирования воспалительных процессов в тканях и органах могут назначаться нестероидные противовоспалительные препараты и глюкокортикоиды, при инфекционной природе боли – антибиотики и противовирусные препараты.
В большинстве случаев лечение будет носить консервативный характер, за исключением патологий, угрожающих жизни пациента.
К оперативному вмешательству прибегают в том случае, если боли вызваны:
- острым аппендицитом;
- паховой грыжей;
- окклюзией бедренных сосудов;
- мочекаменной болезнью;
- сложным переломом со смещением костных отломков.
На этапе реабилитации могут назначаться физиотерапевтические методы лечения:
- лечебная физкультура;
- массаж;
- электрофорез;
- бальнеотерапия;
- магнитотерапия;
- УВЧ-прогревания;
- лазерная терапия.
Боль в области внутренней поверхности бедра – сигнал организма, который нельзя игнорировать: своевременная диагностика и лечение помогут устранить болевые ощущения и не допустить развития осложнений, а профилактические меры позволят избежать рецидивов заболевания и сохранить здоровье на долгие годы.
источник
Нижние конечности часто являются причиной болезненных ощущений у людей любого возраста. Проблема усиливается с возрастом, когда проявляются основные дегенеративно-дистрофические заболевания. Один из распространенных симптомов — боль в мышце бедра. Однако причин подобного неприятного проявления много, а подход в каждом случае к лечебным мероприятиям нужен индивидуальный.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Болезненные ощущения в бедренной мышце могут возникать при многих патологических ситуациях. Причины, ведущие к этому симптому, лучше разделить на несколько групп, имеющих общий механизм формирования проблемы. Главные факторы, которые приводят к появлению болей в мышце бедра:
- болезни опорно-двигательного аппарата: остеохондроз позвоночника, коксартроз, межпозвонковые грыжи и другие заболевания, возникающие вследствие дегенеративно-дистрофических инволюционных изменений в костно-хрящевой ткани;
- системные заболевания соединительной ткани. Любая болезнь из этой группы может вызвать боли в бедренной мышце, но чаще симптом провоцируют дерматомиозит или системная склеродермия. Вторичный болевой синдром характерен для анкилозирующего спондилоартрита, как иммуно-воспалительного процесса;
- травматические повреждения. Группа болезней, которые вызываются острым или тупым механическим воздействием: разрывы и растяжения мышц и связок, переломы костей, ушибы;
- местные воспалительные процессы – миозиты. Часто под воздействием микроорганизмов наблюдается изолированное поражение бедренной мышцы;
- сосудистая патология. Различные тромбозы, варикозная болезнь или флебиты способны вызывать боли мышцах бедра, так как вокруг сосуда в тканях возникает локальное воспаление с отеком;
- паразиты. В мышечной ткани могут жить и размножаться глисты. Наиболее выраженный болевой синдром вызывают трихинеллы, но филярии и цистицерки также способны приводить к неприятным ощущениям в бедренной мышце;
- редкие болезни: врожденные и приобретенные заболевания, которые встречаются у ограниченного количества людей и связаны с генетическими аномалиями. К этой группе относятся тромбоцитопатии, аутоиммунные процессы в бедре, злокачественные опухоли, укорочение конечности.
Так как причин, способствующих появлению болей в мышцах бедра, очень много, сложно определить группы людей, подверженных риску развития заболевания. Однако с происходящими инволюционными изменениями в организме связаны дегенеративно-дистрофические процессы в опорно-двигательном аппарате.
В зависимости от причины, вызвавшей патологический процесс, симптоматика протекает по-разному. Общим является лишь сам факт боли, но особенности ее появления и протекания существенно различаются. Столь же разнообразен и прогноз для полного выздоровления, так как некоторые болезни даже угрожают жизни больного. Поэтому самостоятельно разобраться в этиологических особенностях болезненных ощущений невозможно, а промедление с обращением к специалисту грозит серьезными осложнениями.
Распространенной этиологической группой, вызывающей клинические проявления, является дегенерация опорно-двигательного аппарата. Характерные симптомы:
- боли в мышцах бедра и ягодицы;
- умеренный болевой синдром, усиливающийся при физической активности;
- ограничение движений в поясничном отделе позвоночника или тазобедренных суставах;
- четкая иррадиация боли – сверху от позвоночного столба к ягодице и вниз к бедренной мышце;
- внешних изменений нижней конечности нет, но на запущенных стадиях, когда болевой синдром стихает, наблюдается атрофия мышечных волокон.
Боль в мышце бедра не связана с непосредственным поражением ноги; она носит вторичный иррадиирующий характер. Основной патологический процесс находится в позвоночнике или тазобедренном суставе.
Одной из серьезных причин для беспокойства, вызывающих боли в бедре, является системный иммуно-воспалительный процесс. Для него характерно:
- поражение мышц и суставов;
- часто симметричный процесс;
- возможен субфебрилитет;
- умеренный болевой синдром;
- уплотнения при пальпации в мышечной ткани;
- длительное упорное течение и низкий ответ на терапевтические мероприятия.
Наиболее часто боль в задней мышце бедра или поражение сгибателей вызывает дерматомиозит. Помимо болевого синдрома, для него характерны изменения на коже и резкие отклонения в острофазовых показателях анализов.
Травмы типичны для людей всех возрастов. Во всех случаях есть четкая связь с повреждением: неудачное движение, сильное физическое напряжение или механическое воздействие. Для травматических болей характерны:
- острое начало;
- резкие боли;
- внешние изменения – отек, гематома;
- кратковременный характер боли;
- быстрый эффект от лечения.
В типичных ситуациях отличить травматическое повреждение не составляет серьезного труда. Однако каждая травма требует ответственного подхода к лечебным мероприятиям.
Крайне опасны боли в области бедренной мышцы, связанные с сосудистой патологией. Обычно острое начало и выраженный отек ноги типичен для тромбоза глубоких вен. Он возникает именно в области бедренных сосудов, поэтому мышечные боли всегда сопровождают патологический процесс. Тромб в вене нестабилен, при определенных движениях и даже без видимых причин кусочки могут отрываться и передвигаться вверх по сосудистому руслу. Это грозит тяжелейшими осложнениями, включая тотальную тромбоэмболию легочной артерии, что неизбежно приводит к смерти. Поэтому важно помнить, что боль в мышце бедра ноги сзади или спереди – это острый сигнал организма о помощи, пренебрежение которым чревато летальным исходом.
Крайне неприятная проблема — паразиты. Так, цикл размножения трихинеллы связан с необходимостью внедрения в мышечную ткань. И хотя человек является биологическим тупиком для паразита, последний приносит много страданий и боли в мышцах бедра. Основные характеристики инвазии трихинеллами:
- умеренные боли во многих группах мышц, особенно в бедре или голени;
- четкая связь с употреблением в прошлом мяса диких животных;
- наличие интоксикации – человек постепенно худеет и слабеет;
- субфебрилитет по вечерам;
- боли носят упорный характер, с течением времени усиливаются.
Паразиты не представляют прямой угрозы жизни, но ухудшают ее качество.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Самое трудное – не лечение болевого синдрома, а выяснение причин, вызвавших патологическое состояние. Чем раньше человек обращается за медицинской помощью, тем более точно и своевременно будет установлен диагноз. Для этого используются клинические, лабораторные и инструментальные способы верификации болезненного состояния. Ниже в таблице представлена дифференциальная диагностика главных причин болей в мышцах бедра.
| Заболевание/ диагностические признаки | Характер боли | Ключевые сопутствующие признаки | Методы верификации |
| ДДЗП и суставов | Ноющая, иррадиирующая от позвоночника вниз, длительная | Деформация суставов, ограничение подвижности в позвоночнике | Рентгенография, КТ или МРТ |
| Системный процесс | Слабая и умеренная боль, локальная, без иррадиации | Изменения на коже, поражение других мышц и суставов | Лабораторная ревматологическая панель |
| Травма | Острейшая и сильная, но кратковременная, четкая связь с повреждением | Внешние признаки травмы: отек, гематома, боль при пальпации, нарушение целостности кожи | Не требуются, видно невооруженным взглядом, мелкие повреждения верифицируются с помощью МРТ |
| Сосудистая катастрофа | От сильной до умеренной, возникает внезапно | Отек и асимметрия конечностей, лихорадка, общая интоксикация | УЗДГ сосудов |
| Паразиты | Ноющая, изнуряющая, усиливающаяся с течением времени | Страдают разные группы мышц, особенно бедренные и икроножные, четкая связь с употреблением мяса диких животных | Лабораторные анализы – эозинофилия в крови, ПЦР к трихинеллам, УЗИ мышц и КТ – косвенные признаки инвазии |
Каждый случай возникновения болей в мышцах бедра требует индивидуального подхода к лечебно-диагностическому процессу. В сложных ситуациях необходимо проводить все виды обследований, включая лабораторные и инструментальные методы.
Так как причин, вызывающих патологические процессы, сопровождающиеся болезненными ощущениями, слишком много, единых стандартов терапевтических мероприятий не разработано. Лечение проводится, исходя из наиболее вероятного этиологического фактора. Первой задачей является снятие болевого синдрома, для чего могут быть использованы анальгетики и нестероидные противовоспалительные средства. Остальные лечебные мероприятия зависят от причины болей в мышце бедра.
Дегенеративно-дистрофические заболевания позвоночника и суставов требуют следующих методов лечения:
Боль снимается обычно высокими дозами НПВС в сочетании с миорелаксантами и седативными средствами. Полное выздоровление возможно только при хирургическом лечении – эндопротезировании или устранении сдавленности нервного корешка в пояснично-крестцовом отделе позвоночника.
Системные заболевания требуют следующих подходов к терапии:
- дезинтоксикация;
- патогенетическое лечение – гормоны, цитостатики;
- НПВС;
- анальгетики при сильных болях;
- иммунодепрессанты в комбинациях.
Избавление от болевого синдрома сложно предсказуемо, так как зависит от активности воспалительного системного процесса, правильности схемы лечебных мероприятий. При адекватном контроле над заболеванием удается в относительно короткие сроки стабилизировать состояние мышечной ткани и снять иммунное воспаление. Однако лечебные мероприятия следует проводить постоянно, периодически контролируя состояние острофазовых показателей крови.
Травмы обычно легко поддаются диагностике и лечению. В большинстве случаев достаточно местной обезболивающей терапии с помощью мазей с НПВС или гепарином. При сильной боли применяется парентеральное введение анальгетиков коротким курсом в течение 1-2 дней. По мере заживления пострадавших тканей потребность в медикаментозной поддержке нивелируется.
Намного сложнее обстоит дело при подозрении на сосудистую патологию. Обычно процесс острый, а состояние угрожает жизни человека. Поэтому быстрое и адекватное лечение включает:
- госпитализацию;
- постельный режим;
- дезинтоксикацию;
- антиагреганты и антикоагулянты в высоких дозах;
- антибиотики;
- сосудорасширяющие препараты.
Боль обычно проходит быстро на фоне антикоагулянтной терапии. Так как основа боли – механическое препятствие нормальному току крови, то в процессе даже начальной реканализации тромба наступает значительное облегчение. Дополнительно могут использоваться ненаркотические анальгетики в максимально переносимых дозах. При условии снижения боли в мышцах бедра требуется сохранение постельного режима до нормализации кровотока в сосудистом русле. Контроль осуществляется визуально, пальпаторно и с помощью допплерографии.
При наличии паразитов лечение затруднено тем, что вокруг него в мышечной ткани формируется капсула, защищающая от воздействия лекарственных препаратов. Подбор антигельминтных средств – процедура сложная, требующая непрерывного мониторинга состояния больного и лабораторных показателей. Обычно используются Альбендазол или Празиквантель в течение длительного периода по индивидуальной схеме. Единичные паразиты в мышечной ткани могут быть удалены хирургическим путем.
Миозиты требуют обычно местной терапии разогревающими и противовоспалительными мазями, иногда приема антибиотиков. Как правило, болезнь носит легкий и быстропроходящий характер. Если причину болей в мышцах установить не удалось, а эмпирическая терапия не приносит результатов, возможно, имеются редкие генетические аномалии, которые манифестировали в зрелом возрасте. В этом случае специфические лабораторные тесты помогут определить природу болевого синдрома.
источник

Для того, чтобы ответить на последний вопрос, нужно сначала оценить масштаб происшествия. А для этого нужно разобраться, где и как болит нога в бедре.
Такие чувства могут быть вызваны:
- Переломом. Перелом шейки или тазобедренной кости считается одним из самых сложных переломов, хуже – только пятки и колени. При таком переломе пациент чувствует очень сильную и острую боль в бедре, практически не может ходить. Ему срочно нужна медицинская помощь.
- Растяжением, ушибом, другой травмой. Травмы – распространенное явление, и при ходьбе их эффект ощущается сильнее всего. Болевые ощущения после травмы обычно носят тупой характер, усиливаются и начинают пульсировать при ходьбе. Иногда наблюдается тянущая боль в бедре.
- Артрит, артроз на ранних стадиях проявляют себя только при ходьбе. Больной быстрее устает, после ходьбы в бедре возникает ноющая боль.
- Ранняя стадия бурсита иногда тоже показывает себя только при активных движениях. После небольшой пробежки или долгой ходьбы человек неожиданно обнаруживает у себя резкую жгучую боль в бедренной части.
Обычно этот симптом означает:
- Коксартроз. При этой болезни боль образуется в паху и отдает в бедро или в оба бедра. Боль – «ломающая», нарастает на протяжении нескольких недель при движении. Проходит, если обеспечить больному покой. Во время приступов движения ноги сильно ограничены.
- Асептический некроз головки кости. Это заболевание по симптомам очень похоже на коксартроз, но боль нарастает до нестерпимой за несколько дней, а не недель.
- Артрит. В запущенных случаях артрит проявляет себя болью, которая отдает в другие части тела, в том числе и в пах. Проявляется и днем, и ночью, как в покое, так и при нагрузке. Сильная боль может быть ноющей или жгучей.

При ходьбе состояние ухудшается – явно ощущается боль в ноге, от бедра и ниже.

Посмотрите видео про боль в бедре
Неприятные ощущения, располагающиеся конкретно сзади, скорее всего означают банальное растяжение или другую травму. Болевые ощущения при этом зудящие и назойливие, недавно человек выполнял упражнения, в которые были вовлечены ноги.
Если же предпосылок для травм не было, то причиной может оказаться протрузия поясничного отдела – защемление нерва в пояснице выдает себя единичным симптомом.
Боли острые и выраженные, сопровождаются слабостью в ноге.
Если страдает внутренняя или внешняя часть бедра, то основными причинами будут:
У этой боли есть несколько болезней, которые присущи только ей:
- Гипертонус мышц. Если защемлены нервы в позвоночнике, то мышцы передней части бедра могут быть в состоянии постоянного напряжения, что приводит к боевым ощущениям, сравнимым с постоянным перенапряжением. Иногда пациент не может локализовать боль, его жалоба – «болит нога в области бедра».
- Парестетическая мералгия. Проявляется тупой болью в передней части бедра. Усиливается, если подтянуть согнутую ногу к животу.
- Синдром подвздошно-поясничной мышцы. При этой болезни мышца постоянно напряжена, как и при гипертонусе. Проявления аналогичные – боль перенапряжения.
Такой симптом может быть вызван как патологиями самого бедра, так и системными заболеваниями:
- Травмы, ушибы. Ноющая боль, вызванная ударом по мягким тканям.
- Саркома, другие новообразования в мягких тканях. Опухоль давит на мышцы и другие структуры.
- Подагра. Если молочная кислота и другие продукты жизнедеятельности мышц накапливаются в организме, бедро может заболеть в любом месте – и спереди, и сзади, и сбоку. Пациент ощущает жидкий огонь, разливающийся по мягким тканям.
- Болезни вен и других сосудов, болезни нервов и мышц. Варикоз, невралгия, миопатия могут «выстрелить» в любой части организма, и бедро – не исключение. Характер боли зависит от патологии.
Поскольку болевой синдром в бедре может быть причиной серьезной болезни, обращаться к врачу нужно при его появлении. Перестраховаться – лучше, чем потом бегать по врачам. Доктора, к которым можно обратиться:
- Терапевт. Мастер на все руки, который и проконсультирует, и отправит к нужному специалисту при необходимости.
- Травматолог. Если боли предшествовала травма, можно сразу идти к нему.
- Хирург. Скорее всего, терапевт отправит пациента именно к нему. Хирург разберется в причинах боли, назначит нужные обследования и лечение.
- Ортопед. К нему есть смысл идти, если есть нарушения в развитии опорно-двигательного аппарата.
- Невролог, онколог, кардиолог. Консультация этих врачей может пригодиться в некоторых случаях.
Если не знаете, к кому обратиться – поговорите с терапевтом.
Среди обязательных методов – анамнез, осмотр, анализ крови. Часто врачи применяют пальпацию, чтобы прощупать больное место.
После этих процедур врач может решить, что делать дальше. Некоторым пациентам нужны КТ и МРТ, некоторым – УЗИ и рентген, кому-то приходится сдавать другие анализы.
Обычно на этом список методов заканчивается, если болезнь не относится к очень экзотическим или скрытным.
Что делать, если бедро болит? Если боль очень сильная, то нужно срочно вызвать скорую – она поможет устранить неприятные ощущения и доставит в больницу. Доврачебная помощь состоит из обеспечения покоя больной конечности и приема анальгетиков, хорошо подойдут нестероидные противовоспалительные препараты (Диклофенак, например). Для травм есть отдельные рекомендации – при ушибе или растяжении к больному месту можно приложить холодный компресс, в случае перелома нужно зафиксировать пострадавший сустав (наложить лубок).
Не стоит пользоваться народными средствами для снятия боли – в большинстве своем они малоэффективны.
Бедро – относительно защищенная структура тела, но даже она может попасть под удар в прямом и переносном смысле. Больное бедро доставляет человеку массу неприятностей, посему чем быстрее он начнет лечение, тем будет лучше для него. Боль может быть предвестником как «мелких» болезней, так и рака на последней стадии, так что если болит бедро – не стоит откладывать поход к врачу.
Как забыть о болях в суставах и позвоночнике?
- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются… >>
Мнение врачей по этому вопросу читайте
Иногда беспокоит резкая боль в бедре, возникающая слева и справа. Причины, формы боли разнообразны.
Боль в области бедра возникает остро и внезапно, иногда постепенно, нарастая с течением времени. Локализуется боль в верхней части бедра, отдает в паху, под коленом, в стопу. Мужчин и женщин боль в бедре поражает с одинаковой частотой, причины боли разные и обусловлены анатомическими и физиологическими особенностями.
Часто ощущение боли сопровождается нарушениями чувствительности по типу дизестезии или парестезии. В первом случае нарушается восприятие холода, тепла, других воздействий. Во втором, пациент ощущает ползание мурашек, онемение в поражённой области. Симптоматика обусловлена сдавливанием нервных стволов воспаленной мышечной тканью или связками. Возможно онемение кожных покровов. Обращайтесь к врачу с такими жалобами.
Проконсультируйтесь с профессионалом, подробно описав симптомы, ощущения. Врач определит причины возникновения боли, расскажет какие анализы, обследования необходимо делать и назначит лечение. В зависимости от результатов обследования и диагноза, лечением боли в области бедра займутся ортопед, ангиохирург, инфекционист, фтизиатр.
Локализация острой или ноющей боли в бедре:
- Передняя верхняя часть бедра болит вследствие нарушений в тазобедренном суставе. Источники боли — мышцы на бедре и правом тазобедренном суставе, нарушения в межпозвоночных дисках, суставах. Бедренная артерия и вена, лимфоузлы в паху, органы малого таза у женщин. Причина боли в паху — перелом головки бедренной кости у пожилых людей, вывих головки тазобедренного сустава со смещением головки вперед на лобковую кость.
- Мышцы бедра болят вследствие нарушений в пояснице и крестцовом отделе позвоночника.
- Задняя часть бедра болит из-за проблем с большой ягодичной мышцей, её фасциями, патологии седалищного нерва, крестцово-подвздошного сустава.
- При грыжах, переломах, вывихах тазобедренного сустава появляется боль в паху.
Боль бывает ноющая, тянущая, усиливается ночью. Это связано с неврологическими расстройствами. Возможно, при онкопатологии мягких тканей или кости. Боль бывает связана с физической нагрузкой, такая боль стихает ночью, во время отдыха. Частые причины боли – деформирующий артроз тазобедренного или коленного сустава. При неврологической патологии отмечаются нарушения чувствительности к изменениям температуры, кожные парестезии.
При грыже паховой связки с правой стороны, патологии сосудов бедренной и подвздошной области развивается тянущая боль в паху.
- Травмы бедренной кости или тазобедренного сустава после падения, удара. Подвержены травмам профессиональные спортсмены, лица, связанные с физическими нагрузками.
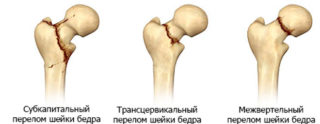
- Перелом верхней или средней части шейки бедра. Подвержены пожилые люди, встречаются у женщин, в связи с климактерическими нарушениями. Гормональные изменения у женщин зрелого и пожилого возраста приводят к развитию остеопороза. Переломы появляются после неосторожного движения, падения с высоты собственного роста. Лечение длительное, не всегда приносит желаемый эффект. В ряде случаев происходит образование ложного сустава.
- Перелом крестцовой части тазовой кости, лобковой кости. Характеризуется резкой болью в паху. Делается рентгенологический снимок, для дифференциальной диагностики вывиха в тазобедренном суставе.
- Компрессионная травма в первом поясничном позвонке после падения с большой высоты, приземления на ягодицы.
- Ушибы тазовой области.
Боль как последствие ушиба
Боль в бедре вызывается физическими нагрузками, разрушающими хрящевую и мягкую ткань. Воспаление в мягких тканях, после травмы, раздражает седалищный нерв. Это вызывает боль в области ягодичной мышцы и задней части бедра. Боль достигает пяточной области. Пациент не может долго стоять или сидеть.
Тянущая боль может быть вызвана особенностями тазобедренного сустава, изменениями в мягких тканях. Боли в бедре выше средней трети или в паху вызываются патологией в позвоночнике – остеохондрозом, артрозами дисков, сужением позвоночного канала. Искривление позвоночника вызывает спазм, боль в мышце передней поверхности бедра.
Если не лечить боль в ногах, частота и характер болей ухудшаются.
Лечение травм тазобедренного сустава и бедра часто осуществляется хирургическим путем. При переломе со смещением фиксируются отломки кости специальными спицами, титановыми пластинами. В послеоперационном периоде проводят гимнастику. Выполняют упражнения для верхней части туловища и здоровой конечности.
При переломах у пожилых людей оперативное лечение в ряде случаев не проводится, в силу противопоказаний. За больным ведется уход и профилактика пролежней.
Причина тянущей боли в бедре, особенно справа — остеохондроз поясничного или крестцового отделов позвоночника. Ухудшение состояния связано с сидячей работой, неправильной осанкой. Искривление позвоночника вызывает боль в левом тазобедренном суставе.
Тянущая боль в ноге, на внутренней стороне и спереди, вызывается варикозной болезнью. Её локализация гораздо ниже, ближе к внутренней поверхности бедра и голени.
Если нога болит по внешней и задней стороне бедра, под коленом и до стопы, причина — защемление седалищного нерва массой воспалённой и спазмированной мышцы. Боль беспокоит пациента сзади по наружной поверхности ноги и имеет характер прострелов по длине. При движении характер боли изменяется.
Лечат такие боли в комплексе с физиотерапевтическими процедурами:
- Электрофорез с лекарственными веществами.
- Магнитотерапия.
- Токи ультравысокой частоты.
- Парафиновые аппликации.
- Массаж и лечебная гимнастика.
Такое лечение улучшит кровоток в области бедра, снимет отёк и воспаление.
Если болит правая часть бедра и появляется онемение на ноге сзади и выше в наружной ягодичной области даже при незначительном движении, это связано с нарушениями в позвоночнике. При искривлении позвоночника в связи со сколиозом, возникает дегенеративное изменение в суставах бедра. Ущемление нервных корешков сопровождается онемением или парестезиями в левой стороне.
Искривление позвоночника лечится с помощью гимнастических упражнений. Лечебная гимнастика укрепляет мышечный корсет бедренной и позвоночной областей. Делают упражнения сразу после снятия острого состояния.
Часто жалуются на боль в области бедра при ходьбе, дискомфорт и затруднения при движениях. Чаще такая патология обусловлена поражением в мягких тканях. Боль локализуется на поверхности и в глубине мягких тканей.
Не всегда болит сустав, чаще поражается наружная поверхность бедра и голени выше середины.
Причины дискомфорта в бедренной области при ходьбе:
- Перелом головки или шейки бедренной кости.
- Артрит тазобедренного сустава.
- Ревматоидный артрит.
- Воспалительные процессы в сухожилиях.
- Туберкулёзный процесс в тазобедренном суставе. В этом случае образуются гнойные натеки в тазобедренном суставе и под коленом. Увеличиваются и гноятся регионарные группы лимфоузлов. Местная температура сустава снижена.
Комплексное лечение боли в бедре и ягодице осуществляет невролог или вертебролог. Для диагностики проводят рентгенологическое обследование, КТ, МРТ. Если обнаружены дегенеративные или дистрофические нарушения, травмы кости или мягких тканей, необходима консультация ортопеда, ревматолога, инфекциониста.
Комплексное лечение включает в себя:
- Нестероидные противовоспалительные препараты. К их числу относятся Диклофенак, Ортофен, Вольтарен и ряд других.
- Гормональные противовоспалительные препараты. Часто в ревматологической практике применяют препарат пролонгированного действия в инъекционной форме Дипроспан. Внутрисуставно вводится препарат Кеналог.
- Хондропротекторы. Препараты для восстановления структуры и функций хряща — это Хондроитин и Глюкозамин. Возможно введение препаратов внутримышечно или пероральный приём. Лечение длительное и регулярное.
- Компрессы на пораженную поверхность бедра. Снимает болезненные ощущения и воспалительный процесс Димексид. Компрессы с Димексидом делают на поражённые участки.
- Физиотерапевтическое лечение.
- Массаж и лечебная физкультура. Лечебная гимнастика проводится в раннем восстановительном периоде под руководством инструктора по лечебной физкультуре.
После устранения острого воспаления делают лечебный массаж, приемы мануальной терапии, гимнастику на растяжку четырёхглавой мышцы бедра, задних и внутренних мышц и связок.
При туберкулезе лечат хирургическим путем. Одновременно назначают антибактериальные препараты противотуберкулёзного спектра. Лечение туберкулезного коксита длительное и систематическое. После операции назначается ношение ортеза, физиотерапевтическое лечение, длительный курс противотуберкулезных препаратов.
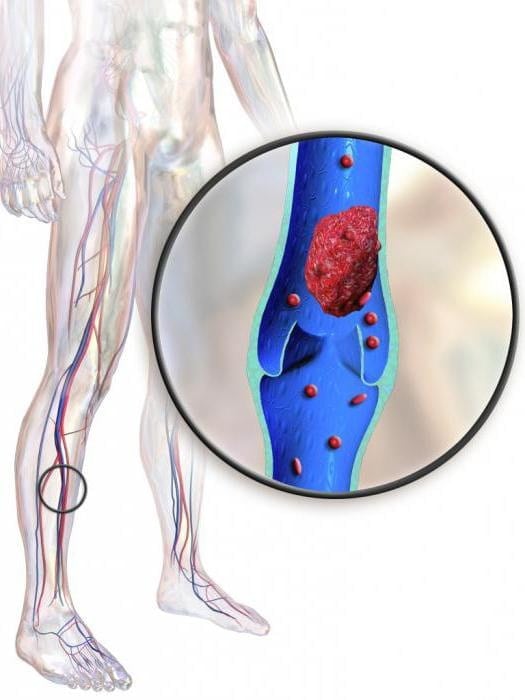
Боль в области бедра может быть вызвана тромбозом или тромбофлебитом бедренной, или подвздошной артерии. Острый тромбоз подвздошной артерии проявляется болью в нижней части живота или в паху. При тромбозе бедренной артерии боль разливается по внутренней поверхности бедра. Нога, чаще левая, при этом отекает и синеет, особенно внутренняя часть.
Пациента необходимо экстренно госпитализировать. В остром периоде ему вводится Гепарин, тромболитические препараты. С целью профилактики инфекционных осложнений и развития сепсиса назначаются антибактериальные препараты с широким спектром действия.
Острый тромбоз и тромбоэмболия лечатся оперативным путем. Выше области локализации тромба перевязывается сосуд или внутри него устанавливается устройство, препятствующее продвижению тромба дальше по сосудистому руслу. Рекомендуется ношение компрессионного белья или бинтование конечностей эластичными бинтами. Бинтуют ногу от щиколотки вверх, для предупреждения застоя крови в венозной сети и образования тромбов.
Дополнение к медикаментозному, физиотерапевтическому и хирургическому лечению — средства и методы народной медицины. Народное лечение предлагает рецепт с использованием настоя из сосновых почек для лечения воспалительных процессов в области бедра и тазобедренного сустава. В банку из тёмного стекла сложите немного молодых почек сосны и засыпьте сахарным песком. Банка заполняется наполовину. Верхняя часть банки должна быть свободна. Её плотно закрывают и размещают в тепле на 7 дней. Когда смесь настоится, в банке получится сироп, который втирают в больную область. Делают растирания поверхности бедра, и принимают смесь внутрь. Пить надо ежедневно по 3 ложечки. Длительность лечения — до трех месяцев.
Боль и воспаление в ноге снимают с помощью настойки из растения сабельник. Несколько ложек высушенной травы сабельника залить поллитром водки, плотно закрыть емкость и поместить в темное место на месяц. После отфильтровать смесь и пить её перед едой по 30 капель. Также применяют настойку для втирания в поверхность бедра.
Снимает боли в тазобедренном суставе, области позвоночника и бедра настойка на спирту из листьев фикуса. Чтобы её приготовить, понадобится три свежих листа фикуса. Их тщательно измельчить, сложить в емкость из темного стекла и залить водкой в количестве 500 мл. Настаивать в течение двух недель. Смесь процедить и втирать в те места, где беспокоит острая резкая боль.
Для лечения болевых ощущений и воспаления в суставах применяются биологические добавки. Местное лечение проводится с помощью крема «Коллаген Ультра». Этот крем снимает боль и воспаление, служит дополнительным источником коллагена для суставов.
Чтобы восстановить структуру пораженного хряща, включают в рацион питания блюда, богатые коллагеном и желатином — желе, кисели, студень. Принимают утром натощак ложку желатина, растворенного в теплой воде. Для улучшения вкуса добавляют мед и лимонный сок.
Тем, кто вынужден подолгу стоять на ногах, необходимо каждый час делать разминку и менять положение ног. При сидячей работе можно разуться и походить босиком по помещению. Покатать по поверхности бедра резиновый шарик с шипами. Такие шарики продаются в аптечной сети.
Утром делается самомассаж ног. Его делают легкими поглаживающими движениями ладоней по поверхности бедра. Массируют от колена к паховой области, избегая места скопления лимфатических узлов.
Позаботьтесь об удобной обуви, не стесняющей движений. Имеющим избыточный вес, необходимо задуматься о его коррекции с помощью диеты, гимнастических упражнений. При выраженных обменных нарушениях обратитесь к эндокринологу, пройдите обследование и лечение для коррекции веса.
Боль в бедре – распространенная жалоба, с которой пациенты приходят на прием к травматологу или другому врачу. Боль в области бедра внезапно появляется и также быстро проходит? С уверенностью в 99% можно сказать, что волноваться не о чем. При сохранении болевых ощущений длительное время – более 2-3 дней, стоит насторожиться. Такая ситуация может говорить о серьезных проблемах и патологиях.
Малоприятную симптоматику в районе бедра часто можно спутать с паховой или тазовой болью. Если же боль и в самом деле возникла в бедре, то ее могли спровоцировать самые разнообразные причины: проблемы с мышечной тканью, костями, серьезные инфекции и даже злокачественные новообразования.
Опухоли и инфекционные болезни – редкие «виновники» болезненности бедра, не более 2-3% от общего количества случаев.
Артроз. Серьезное заболевание, провоцирующее острые или тянущие боли в верхней части одной или обеих ног. На фоне сильного изнашивания тазобедренных суставов (ТБС), состояние которых ухудшается с годами, они перестают полноценно справляться с амортизирующей функцией. Что наблюдается в результате? Сильные удары костей друг о друга, и ярко выраженный болевой синдром в бедренной области.
В 95% случаев артрозом страдают люди, перешагнувшие возрастную планку в 50 лет. Однако бывают случаи, когда суставные недуги начинают «мучать» совсем молодых пациентов, в возрасте от 20 до 35 лет.
Хорошо известный пожилым людям артроз тазобедренного сустава способен вызвать различную по локализации боль, отдающую в разные части ног и всего тела: в таз, в область коленных суставов, ягодичную или поясничную зоны, в паховую область. Частое явление при артрозе – усиление болезненности в отдельных участках бедра при изменении погоды.
Системный артрит. Патология, при которой диагностируется поражение сразу нескольких крупных суставов, что и провоцирует болезненность в бедренной области.
Синдром грушевидной мышцы. Именно данного рода патология обнаруживается почти у половины пациентов, обратившихся к врачу по поводу болезненности в районе бедра. Практически в 100% случаев неприятные ощущения возникают лишь в одной конечности. При таком диагнозе пациенты указывают на определенную локализацию болей — в районе ягодиц и вниз к ступне по задней поверхности бедра (см. также – что делать, если болит ягодица).
Воспаление грушевидной мышцы (видео)Боль в ягодице и как от нее избавиться? Защемление седалищного нерва как причина боли в бедре. Рекомендации по профилактике и лечению от Елены Малышевой и ее коллег.
Ревматизм. Заболевание, которое многие считают не слишком опасной патологией, часто становится виновником хронических болей в бедре. Неприятные ощущения появляются параллельно с распространением ревматических процессов в соединительной ткани.
Воспаления ТБС. Тазобедренный сустав – сложный механизм, состоящий из большого количества различных элементов: связок, хрящей, мышц, суставных сумок и т.п. В каждом из этих элементов, ввиду различных причин, может развиться воспалительный процесс, провоцирующий болевые ощущения в бедре.
Межпозвоночная грыжа поясничного отдела позвоночного столба. Заявляет о себе характерной болью по задней, боковой или передней поверхности бедра. При таком диагнозе болезненность бедра – не единственный неприятный симптом, на который сетует человек, обратившийся за медицинской помощью. Как правило, боль имеет распространенный характер: охватывает поясничную зону, бедренную область и доходит до ступней.
Остеохондроз. Если патология возникла в крестцовом или поясничном отделах позвоночника, то боли в бедре возникают уже не время от времени, а регулярно, становясь постоянным спутником больного. При остеохондрозе боль иррадиирует: отдает в область ягодиц, распространяясь преимущественно по задней поверхности бедра.
Повреждения мышечно-связочного аппарата. Если произошло повреждение тканей в районе ТБС, то боль непременно даст о себе знать и будет отдавать именно в область бедра.
Болевой синдром может возникнуть не только на фоне естественных процессов, протекающих в организме (как при артрозе, остеохондрозе), но и из-за других причин:
- врожденных дефектов ног;
- на фоне нарушения метаболизма;
- в результате травмы (сильного ушиба ТБС, растяжения связок и т.п.).
Все вышеописанные причины возникновения болей в бедре – не угрожающие жизни больного изменения и отклонения. Однако существуют и более грозные патологии, сопровождающиеся болезненностью верхнего отдела нижних конечностей и несущие реальную угрозу не только здоровью, но и жизни человека. Речь идет про тяжелые инфекционные заболевания, недуги сердечно-сосудистой системы и онкологию.
Новообразования злокачественной природы. Довольно редкая, но возможная патология, вызывающая боль в бедре. Первичные опухоли в тазобедренном суставе и близлежащих тканях возникают крайне редко. Более частое явление – метастазы в костной ткани (например, при злокачественных новообразованиях предстательной или молочной железы).
Инфекционные заболевания. Самые частые – туберкулез костей и остеомиелит. В результате серьезных недугов пораженными оказываются отдельные части бедренной кости. Если у человека внезапно возникла хромота, резкая боль в бедре, повысилась температура тела, то в первую очередь следует исключить инфекционную природу патологии. Кроме того, болезненность данного участка нижних конечностей могут вызвать инфекционные заболевания мочеполовой системы, абсцесс седалищно-прямокишечной ямки, тазовый абсцесс.
Сужение (стеноз) сосудов. Проявляет себя ярко выраженной болью в бедре, которая усиливается при любых нагрузках. Помимо болевого синдрома, у человека может возникнуть хромота, появление которой во многих случаях усложняет диагностику, вводит в заблуждение как самого пациента, так и врача.
Существуют различные классификации болей в бедре. Так, в зависимости от интенсивности, она может быть:
- Острой. Возникает внезапно, как правило, в случае повреждения мягких тканей. При этом человек отчетливо ощущает место локализации болевых ощущений, может показать наиболее болезненное место врачу.
- Ноющей. Характеризуется более обширной локализацией, нередко возникает параллельно с острым болевым синдромом. Как правило, ноющий характер боли нарастает по мере прогрессирования основного недуга, на фоне которого она возникла. Особенность ноющей боли – сложность диагностики и определения причин, вызвавших ее появление.
- Хронической. Появляется по истечении определенного временного промежутка. Может мучать человека в течение недель и даже месяцев. Чаще всего говорят о развитии обширного воспалительного процесса различной локализации.
Кроме того, боль в области ТБС может быть :
- Соматической. Повреждение связок, сухожилий, суставов и костной ткани провоцирует данный вид боли. При этом пациент испытывает ноющую боль в области бедра, которая может быть как тупой, так и более острой. Зачастую точно указать место локализации болевого синдрома невозможно.
- Невралгической. Появляется на фоне повреждения нервных волокон. Человеку кажется, что болит именно бедро, несмотря на то что в данной части тела явные патологии не обнаруживаются.
- Кожной. Наиболее кратковременный тип боли в бедре, который возникает в результате повреждения нервных окончаний, расположенных на поверхности эпидермиса. Данный вид боли исчезает, как только раздражающий (травмирующий) фактор перестает оказывать свое воздействие на кожу.
Любые виды боли в бедре могут сопровождаться сопутствующей симптоматикой: ограниченной подвижностью сустава, чувством покалывания, онемения, мурашек в ноге, ощущением нестабильности сустава.
Как вы уже поняли, болевые ощущения в ноге могут иметь не только различное происхождение, но и локализацию. Чаще всего боль возникает в ноге:
- От бедра до колена. Человек испытывает неприятную симптоматику не только в бедренной области и ниже, а также в области паха. Нередко болевые ощущения распространяются и на область поясницы. Довольно часто подобный болевой синдром наблюдается у женщин и девушек во время менструации.
- От бедра до самой ступни. В большинстве случаев является острой, иррадиирующей в область поясницы. Человеку кажется, что произошло защемление нерва или серьезный вывих. Болевой синдром усиливается во время движений.
- В состоянии покоя. Далеко не всегда боли в бедре возникают при нагрузке. Некоторые пациенты жалуются на усиление боли в состоянии покоя (например, при лежании на левом боку или спине). Частые спутники такой формы болей – ощущение онемения в ногах, а также чувство «горения» в мышцах. При этом человек может спокойно делать элементарные движения – наклоны по сторонам, приседания, не испытывая неприятных ощущений.
- В левом или правом бедре. Может быть вызвана любой из вышеописанных причин. В 95% случаев болевые ощущения носят ноющий характер и со временем усиливаются. Человек испытывает явный дискомфорт не только во время движений, но и в состоянии покоя.
Что делать, если болит тазобедренный сустав? Советы от Елены Малышевой и других специалистов в программе «Жить здорово».
Большая часть пациентов, придя на прием к врачу, жалуется на боль в бедре при ходьбе. Вызвать неприятные ощущения данной локализации во время движения могут следующие факторы:
- проблемы с тазобедренным суставом;
- мышечно-сухожильные повреждения;
- нарушения в строении бедренных костей;
- повреждения нервных окончаний, расположенных в данной области нижней конечности.
В некоторых случаях вызывать боли такой локализации могут варикоз, тромбофлебит и прочие проблемы с сосудами.
Аутоиммунные недуги и нарушение проходимости сосудов нижних конечностей – нечастые причины возникновения болей в бедре.
Определить «сосудистую» природу болей довольно просто: болевые ощущения в бедре при варикозе возникают по ходу вены, при этом боль имеет ноющий характер. Как только человек начинает идти, характер боли в большинстве случаев изменяется на пульсирующий.
Тромбофлебит провоцирует появление умеренных болей, которые могут усиливаться, когда человек ходит. Помимо болевого синдрома в бедре, пациента беспокоят: лихорадка (местная или обширная), покраснение в месте воспаления, отечность нижней конечности.
Ввиду того что боли в бедре могут быть вызваны десятками разнообразных причин, следует проводить тщательную диагностику. Для каждого пациента должна разрабатываться индивидуальная программа комплексного обследования в зависимости от: характера боли, локализации, сопутствующей симптоматики, возраста пациента и т.д.
Наиболее информативные методы диагностики:
- МРТ. Если установлено, что боль не вызвана какой-либо травмой или повреждением данной области, и сочетается с болевым синдромом в области поясницы, то первым делом пациенту назначается магнитно-резонансная томография позвоночника, тазобедренной области.
- Исследования сосудов. Чаще всего проводится допплерографическое исследование сосудов нижних конечностей, позволяющее оценить состояние сосудистой системы и выявить имеющиеся патологии (в том числе такие распространенные заболевания, как варикоз или тромбофлебит).
- Исследования сухожильных рефлексов, электромиография. Специальные методы исследования, позволяющие оценить активность связок и мышечных волокон.
- Общие клинические и иммунологические анализы, биохимия. Позволяют сделать выводы о наличии воспалительного процесса в организме, подтвердить или опровергнуть причины болей в бедре, определенные с помощью иных методов исследования.
Чаще всего диагностикой болей в бедре занимаются такие специалисты как травматолог, хирург или терапевт.
Любые лечебные мероприятия и медикаментозная терапия назначаются после получения достоверных результатов исследования и постановки точного диагноза.
При ярко выраженном болевом синдроме в первую очередь пациенту рекомендуются симптоматические методы лечения, главная цель применения которых – быстрое снятие сильного болевого синдрома. С этой целью врач может порекомендовать прием современных анальгетиков (как правило, в инъекционной форме).
Боль в бедре появилась при межпозвоночной грыже? На помощь придет блокада на основе новокаина в область защемления седалищного нерва.
В последующем пациенту может быть рекомендовано:
- Лечение противовоспалительными препаратами. Широкое распространение в последние годы получили так называемые нестероидные препараты («Диклофенак», «Индометацин» и т.п.). В самых тяжелых случаях при длительной острой боли могут использоваться стероиды типа кортизона.
- Использование миорелаксантов. Дают возможность снять спазм в мышцах и сухожилиях, который возникает, как ответная реакция на любые болевые ощущения. В случае защемления нервов в районе поясницы, мышечный спазм усугубляет ситуацию, приводит к усилению болевых ощущений. Также миорелаксанты улучшают кровообращение и помогают избавиться от отечности (если таковая присутствует).
- Прием хондропротекторов. Используются для лечения и профилактики «суставных» заболеваний, улучшают трофику в месте возникновения патологического процесса.
- Курс витаминных препаратов. Достаточное количество необходимых микро- и макроэлементов в организме, а также витаминов всех групп, улучшает общее состояние организма, снижает выраженность воспалительного процесса, предупреждает развитие патологий, помогает быстрее восстановиться после травмы. Витаминные комплексы являются обязательной составляющей лечения заболеваний, вызывающих боль в области тазобедренного сустава.
- Прием препаратов с мочегонным действием. Помогают избавиться от отечности в месте возникновения патологического процесса.
- Курс мануальной терапии. Может быть рекомендован при защемлении седалищного нерва, при других патологиях позвоночника.
- ЛФК. Специальный комплекс лечебных упражнений дает возможность улучшить процессы кровообращения в месте поражения, повысить подвижность суставов, разработать мышечный аппарат после травмы, укрепить «нужные» группы мышц.
- Физиолечение. Позволяет добиться улучшения самочувствия, повысить результативность основного лечения. Наряду с физиопроцедурами часто используется лечение пиявками, иглорефлексотерапия.
Если боль в бедре возникла впервые, можно прибегнуть к средствам народной медицины, и попытаться избавиться от неприятных ощущений в тазобедренном суставе самостоятельно. Что можно использовать?
- Сало. Небольшую полоску натурального продукта приложить к больному суставу и примотать нетугой повязкой. Через некоторые время (5-8 часов) сало истончится. Как только это произойдет, следует заменить старый кусочек на новый. Лечебные прикладывания проводить до полного избавления от болей в бедре.
- Перцовый компресс. Используется при ноющих болях в бедре. Что потребуется? Пара стручков горького перца, луковый сок, сок подорожника, нутряной жир. Перец перекрутить через мясорубку, добавить 20 мл сока подорожника и 100 мл свежевыжатого лукового сока. Полученную смесь смешать с небольшим количеством жира. Для прикладывания использовать слегка подогретую смесь, натирая ею больное место и тщательно укутывая бедро теплой тканью.
- Горчичная мазь. Отличное средство для борьбы с болью в области бедра. Для приготовления мази потребуется: стакан соли, ? стакана горчицы и немного керосина. С помощью смешивания указанных компонентов, приготовить мазь с консистенцией, похожей на густую сметану. Использовать средство для втирания в больные суставы перед сном.
Народные способы лечения станут хорошим дополнением к основной медикаментозной терапии, назначенной лечащим врачом.
Если лечебные мероприятия в домашних условиях не приносят облегчения, то причиной болей в бедре могут быть серьезные болезни и патологии. Избавиться от таких болей можно лишь устранив причину их появления. В таком случае необходимо как можно скорее показаться врачу для постановки диагноза и назначения эффективного лечения.
Боль представляет собой естественную сигнальную систему организма, целью которой является предупреждение человека об опасности повреждения тканей и органов. Именно поэтому при возникновении болей в бедре стоит задуматься о посещении врача. В то же время выраженный болевой синдром может привести ухудшения общего состояния пациента, поэтому если причина возникновения боли не требует срочной медицинской помощи, можно использовать ряд средств и приемов для ее устранения. На сегодняшний день в арсенале медицины имеется огромный набор лечебных методик, позволяющих устранить любую, даже самую сильную боль.
Что делать при болях в бедре? Выбор лечебной тактики зависит от причины возникновения болевого синдрома, а также от общего состояния пациента. Если боли выражены слабо или умеренно, а причина их возникновения не представляет непосредственной угрозы для жизни пациента, лечение можно проводить в домашних условиях (после консультации со специалистом). В тяжелых случаях рекомендуется госпитализация пациента в отделение стационара, где ему будет оказана более квалифицированная и качественная помощь (включая назначение наркотических обезболивающих препаратов, обладающих максимально сильным эффектом), а также будет осуществляться наблюдение за функциями жизненно-важных органов.
Немедикаментозное лечение боли в бедре
Перед приемом болеутоляющих средств следует выполнить простые рекомендации, которые могут значительно уменьшить боль в бедре и снизить необходимую дозу медикаментов.
При возникновении болей в бедре рекомендуется:
- Прекратить любую физическую активность. Если боль возникла при выполнении тяжелой физической работы, следует отдохнуть несколько минут, что позволит мышцам восстановиться. Если боль в бедре или тазобедренном суставе возникает во время ходьбы, следует остановиться и присесть, чтобы снизить нагрузку на структуры сустава, на мышцы и на бедренную кость. Если после отдыха боль стихла, а после возобновления активности возникла вновь, следует обратиться к врачу.
- Прилечь. Если боль обусловлена сдавливанием спинномозговых нервов, принятие горизонтальное положения (лежа на спине) снизит нагрузку на позвоночник, в результате чего расстояние между позвонками слегка увеличиться и боль ослабнет или вовсе исчезнет.
- Помассировать бедро в зоне возникновения боли. Данный метод хорошо помогает при травме бедра, однако малоэффективен при поражении нервов и сосудов. Дело в том, что при повреждении тканей происходит раздражение болевых рецепторов, в результате чего болевые импульсы передаются в головной мозг, формируя ощущение боли. Если же человек начинает интенсивно массировать (растирать) место повреждения, это создает порок других (не болевых) нервных импульсов, которые «заглушают» боль.
- Приложить холод к месту воспаления. Этот метод может быть использован только при болях травматической природы (при ушибе, при растяжении мышцы). Рекомендуется использовать завернутый в полотенце лед или холодный компресс (который следует менять каждые 3 – 5 минут). Холод снижает чувствительность болевых нервных окончаний, что уменьшает боль. Кроме того, воздействие холода оказывает выраженное сосудосуживающее действие, что предупреждает развитие воспалительного процесса и образование гематомы.
Лечение боли в бедре медикаментами В большинстве случаев боль в бедре сопровождается воспалением тканей. Определенные лекарственные препараты способны угнетать активность воспалительного процесса, тем самым снижая выраженность болевого синдрома.
Медикаментозное лечение боли в бедре
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Нестероидные противовоспалительные средства (НПВС) | Нимесил | Угнетают активность фермента циклооксигеназы в очаге воспаления, что предотвращает образование и выделение биологически-активных веществ и провоспалительных медиаторов в ткани. | Содержимое 1 пакетика растворять в 100 мл теплой воды и принимать 2 раза в день через 15 минут после еды. |
| Диклофенак |
| ||
| Индометацин |
| ||
| Ненаркотические болеутоляющие препараты | Парацетамол | Болеутоляющий эффект данного препарата обусловлен его действием на уровне болевых центров в центральной нервной системе. |
|
| Наркотические болеутоляющие препараты | Морфин | Воздействуют на опиоидные рецепторы в центральной нервной системе, что нарушает проведение болевых нервных импульсов и устраняет болевой синдром. |
|
| Трамадол | Внутрь или внутримышечно по 50 мг 4 – 6 раз в сутки (в зависимости от выраженности болей). | ||
| Кодеин | Внутрь. Разовая доза не должна превышать 60 мг, а суточная – 120 мг. |
Лечение заболеваний тазобедренного сустава и бедренной кости
Выбор лечебных мероприятий производится в зависимости от вида заболевания, а также от характера и выраженности повреждения суставных структур и бедренной кости.
Лечение данного заболевания должно начинаться как можно раньше и включать в себя весь комплекс лечебных мероприятий, целью которых является замедление прогрессирования патологического процесса и восстановление нормальной структуры суставных компонентов.
Лечение коксартроза
| Метод лечения | Характеристика метода |
| Медикаментозная терапия | Болевой синдром при коксартрозе хорошо поддается лечению НПВС. Однако помимо болеутоляющих препаратов таким пациентам назначаются и другие лекарства, облегчающие течение заболевания и улучшающие прогноз. В лечении коксартроза применяются:
|
| Массаж | Правильно выполняемый массаж способствует улучшению микроциркуляции и нервной регуляции структур тазобедренного сустава, а также ускоряет обменные процессы в тканях, что приводит к скорейшему выздоровлению. При коксартрозе назначается массаж области тазобедренного сустава, пояснично-крестцового отдела спины и мягких тканей бедра. |
| Физиотерапия | Физиотерапевтические мероприятия с успехом применяются как для снижения активности воспаления, так и для стимуляции процессов восстановления суставных структур. При коксартрозе может назначаться:
К положительным эффектам физиотерапии относятся:
|
| Лечебная гимнастика | Выполнение разрабатывающих упражнений позволяет предотвратить развитие контрактуры в суставе. Кроме того, умеренные физические нагрузки запускают процессы роста и восстановления хрящевой ткани на начальных этапах заболевания, что благоприятно сказывается на ходе лечения. |
| Хирургическое лечение | Оперативное лечение применяется в запущенных случаях коксартроза, когда консервативные мероприятия оказываются неэффективными, а развивающиеся осложнения снижают качество жизни пациента. Хирургическое лечение коксартроза включает:
|
Лечение асептического некроза головки бедренной кости Лечение данного заболевания производится в течение длительного времени, так как восстановление поврежденной костной ткани происходит довольно медленно.
Лечение асептического некроза головки бедренной кости
| Название метода | Характеристика метода |
| Медикаментозная терапия | Медикаментозная терапия включает:
|
| Ортопедический режим | В начальном периоде лечения следует ограничить нагрузки на поврежденный сустав (использовать костыли или трость во время передвижения). В дальнейшем также следует исключать чрезмерные нагрузки (прыжки, подъем тяжестей и так далее), однако в то же время необходимо регулярно выполнять легкие разрабатывающие упражнения. Больным с коксартрозом рекомендуется:
Выполнение вышеперечисленных правил позволяет облегчить течение заболевания и улучшить прогноз. |
| Физиотерапия | Различные методы физического воздействия (магнитотерапия, лазеротерапия, высокочастотная терапия) уменьшают активность воспалительного процесса, улучшают микроциркуляцию в тканях и снижают выраженность болей. |
| Внутрисуставное введение препаратов | С лечебной целью в полость сустава может вводиться гиалуроновая кислота. Она играет роль своеобразной «смазки» для сустава, улучшая вязкостные свойства синовиальной жидкости и тем самым облегчая процесс скольжения суставных поверхностей и уменьшая болевой синдром. Курс лечения включает 5 введений, проводимых с интервалом в 7 дней. |
| Туннелизация | Суть данного метода заключается в формировании искусственных каналов в костном веществе (в ростковой зоне кости). Это позволяет снизить внутрикостное давление, что уменьшает выраженность болей, а также улучшает микроциркуляцию и трофику тканей, создавая благоприятные условия для скорейшего выздоровления. |
Лечение дисплазии тазобедренного сустава
Лечебно-профилактические мероприятия должны выполняться с момента установления диагноза и до полного выздоровления, чтобы не допустить развития осложнений.
Лечение дисплазии тазобедренного сустава
| Название метода | Характеристика метода |
| Широкое пеленание ребенка | Данный метод может использоваться не только у больных, но и у здоровых детей (для профилактики развития дисплазии). Широкое пеленание позволяет зафиксировать тазобедренные суставы в определенном положении, что предотвращает развитие осложнений (вывиха бедра). Есть несколько способов широкого пеленания, а именно:
|
| Использование коррекционных ортопедических устройств | Если широкое пеленание оказывается неэффективным и заболевание прогрессирует, назначаются более жесткие методы фиксации тазобедренных суставов. Из специальных ортопедических устройств назначаются:
|
| Физиотерапия | Позволяет существенно улучшить состояние ребенка и ускорить процесс выздоровления. Из физиотерапевтических мероприятий назначаются:
|
| Массаж | Курс массажа включает 10 – 15 сеансов, проводимых ежедневно или через день. Правильно выполняемый массаж улучшает кровоснабжение тканей в области тазобедренного сустава, бедер и поясницы, что благоприятно сказывается на течении заболевания. Детям с дисплазией тазобедренного сустава может назначаться:
|
| Лечебная гимнастика | Проводится детям на протяжении всего периода лечения. Способствует улучшению кровоснабжения нижних конечностей, нормальному развитию структур тазобедренного сустава, укреплению мышц и связок бедра. Лечебные упражнения могут выполняться как пассивно (с помощью врача), так и активно (самим ребенком). Лечебная гимнастика при дисплазии тазобедренного сустава включает:
Комплекс упражнений должен выполняться ежедневно по 2 – 3 раза в день. |
| Хирургическое лечение | Хирургическое лечение назначается в тяжелых случаях дисплазии, при неэффективности или нецелесообразности консервативных мероприятий (например, при выраженных аномалиях развития суставных структур). Также операция может быть назначена для коррекции развившихся осложнений (при вывихе бедра, сопровождающемся выраженным смещением головки бедренной кости). Целью любой операции является фиксация тазобедренного сустава в правильном положении, а также профилактика развития осложнений в дальнейшем. Операции всегда выполняются под общим наркозом. Врач разрезает капсулу тазобедренного сустава и производит коррекцию имеющихся дефектов бедренной или тазовых костей, вправляет вывих и так далее. В послеоперационном периоде ребенку также могут назначаться вышеперечисленные лечебно-профилактические мероприятия. |
Лечение перелома бедренной кости
бедра проводится в стационаре. В тяжелых случаях предпочтение отдается хирургическим методам лечения, так как во время операции возможно произвести более точное сопоставление костных отломков и выполнить надежную их фиксацию. Консервативное лечение проводится в случае небольших переломов без смещения отломков, а также при невозможности выполнения операции (
при отказе пациента, при нарушении функций жизненно-важных органов и так далее
Консервативное лечение перелома бедренной кости включает:
- Обезболивание. Боли при переломе бедра очень сильные, поэтому адекватное обезболивание должно начинаться еще на догоспитальном этапе. Назначаются как наркотические болеутоляющие препараты (морфин по 10 мг подкожно), так и НПВС (нимесил, диклофенак).
- Иммобилизация (обездвиживание). После сопоставления костных отломков на область перелома накладывается гипс, который должен обеспечить полный покой поврежденной кости. Для выполнения данного условия гипсом должен быть зафиксирован как тазобедренный, так и коленный сустав. Период ношения гипса составляет от 2 до 4 месяцев.
- Скелетное вытяжение. Принцип данного метода заключается в следующем — через надмыщелковую область бедренной кости проводится металлическая спица, к которой в дальнейшем через специальные рычаги фиксируется груз массой 10 – 15 кг. Это будет обеспечивать оттягивание и иммобилизацию нижнего костного отломка в течение достаточно длительного времени (2 – 6 недель), пока не произойдет образование костной мозоли.
- Хождение на костылях. Пациенту с переломом бедра разрешается передвигаться с помощью костылей не ранее чем через 3 недели после наложения гипса. Попытки самостоятельного передвижения в более ранние сроки могут привести к неправильному или неполноценному сращению костных отломков.
Хирургическое лечение перелома бедренной кости включает:
- Остеосинтез. Суть данной операции заключается в том, что сопоставленные костные отломки фиксируются с помощью различных внутрикостных или накостных металлических приспособлений. Этот метод обеспечивает полную неподвижность места перелома, что является определяющим фактором в процессе сращения отломков.
- Эндопротезирование тазобедренного сустава. Назначается при переломе шейки или головки бедренной кости. Во время операции может быть произведена замена головки или шейки бедра либо всего сустава целиком (включая его тазовый компонент – вертлужную впадину).
В послеоперационном периоде либо после снятия гипса пациенту назначается комплекс реабилитационных мероприятий, призванных восстановить нормальную функцию тазобедренного сустава и бедренной кости.
В период реабилитации может назначаться:
- Массаж. Массаж в зоне перелома не проводится. Массаж поясничного отдела и ягодичной области улучшает кровообращение в тканях и способствует восстановлению мышечной силы.
- Лечебная гимнастика. Позволяет предотвратить развитие атрофии мышц и способствует скорейшему восстановлению двигательной активности в послеоперационном периоде. Выполнять упражнения следует не ране чем через 3 – 4 недели после травмы. Вначале назначаются пассивные упражнения (сгибание и разгибание ноги, вращательные движения, «велосипед» и так далее). Через некоторые время пациент может начинать выполнять простые движения самостоятельно, затем постепенно начинает ходить по несколько минут в день (вначале на костылях, затем с помощью трости).
- Физиотерапия. Уменьшить боль, улучшить обмен веществ в поврежденных тканях и ускорить процесс выздоровления помогает электрофорез, ультравысокочастотная терапия (УВЧ), магнитотерапия.
После перелома бедра пациенты начинают самостоятельно передвигаться через 2 – 3 месяца, а полный период реабилитации может занимать до 12 месяцев.
Лечение вывиха бедра
При вывихе бедра необходимо как можно скорее провести его вправление, так как наличие патологической подвижности в тазобедренном суставе причиняет пациенту сильную боль и может стать причиной развития осложнений. Вправление вывиха может производиться закрытым способом либо во время операции.
Существует несколько методик вправления вывиха бедра, а именно:
- Методом Джанелидзе. Пациента укладывают на стол лицом вниз таким образом, чтобы поврежденная нога полостью свисала. Ассистент фиксирует руками таз пациента. Врач одной рукой также фиксирует таз пациента, а второй бедер его ногу в области нижней части голени и сгибает в коленном суставе. После этого он помещает свое колено в область подколенной ямки поврежденной ноги и осуществляет сильное давление и одновременный поворот ноги наружу. Звук и ощущение щелчка будет сигналом вправления вывиха.
- Методом Кохера. Пациента укладывают на спину. Ассистент фиксирует руками таз больного, после чего врач осуществляет медленное сгибание и одновременную внутреннюю ротацию (поворот кнутри) поврежденной ноги, пока не ощутит характерный щелчок.
Важно помнить, что процедура закрытого вправления вывиха бедра крайне болезненна, поэтому должна проводиться только под общим наркозом. Хирургическое лечение показано при неэффективности консервативных мероприятий, а также при развитии осложнении (при разрыве связок, наличии сопутствующих переломов бедренной кости, повреждении нервов или кровеносных сосудов).
В реабилитационном периоде пациентам может назначаться:
- массаж ног и спины;
- физиотерапия;
- лечебная гимнастика;
- санаторно-курортное лечение.
Лечение ревматических заболеваний Если причиной болей в бедре является ревматическое заболевание, излечение основной патологии приведет к полному исчезновению болевого синдрома (при условии отсутствия осложнений). Для лечения ревматических заболеваний применяются противовоспалительные и иммуносупрессивные (угнетающий иммунитет) препараты.
Медикаментозное лечение ревматических заболеваний
| Группа препаратов | Основные представители | Механизм терапевтического действия | Способ назначения и дозировка |
| Обычные НПВС | Механизм действия и режим дозирования описаны ранее. | ||
| Ультраселективные НПВС | Целекоксиб | Блокируют циклооксигеназу исключительно в очаге воспаления, не влияя при этом на другие ткани организма. | Внутрь по 100 – 200 мг 1 – 2 раза в сутки. |
| Рофекоксиб | Внутрь по 12,5 мг 1 – 2 раза в сутки. | ||
| Моноклональные антитела | Инфликсимаб (ремикейд) | Угнетает активность одного из провоспалительных медиаторов (фактора некроза опухолей), что делает невозможным дальнейшее прогрессирование воспалительного процесса в организме. | Вводится внутривенно по 3 мг/кг однократно. Через 2 и через 6 недель возможно повторное введение препарата в той же дозировке. В дальнейшем инфликсимаб вводится каждые 8 недель. |
| Гормональные препараты | Преднизолон | Стероидный противовоспалительный препарат, который угнетает активность воспалительных процессов во всем организме. При тяжелых ревматических заболеваниях может назначаться одновременно с НПВС и другими лекарственными препаратами. | Дозировка и кратность введения определяется лечащим врачом в зависимости от тяжести состояния пациента. |
| Противоопухолевые препараты | Метотрексат | Активный ревматический процесс характеризуется быстрым делением иммунокомпетентных клеток. Метотрексат блокирует процессы клеточного деления в организме, тем самым снижая выраженность клинических и лабораторных проявлений воспаления. | Принимается внутрь. Начальная доза составляет 7,5 мг 1 раз в неделю. В дальнейшем коррекция дозировки проводится на основании клинических и лабораторных данных. |
| Иммуносупрессоры | Лефлуномид | Угнетают процесс деления иммунокомпетентных клеток (лимфоцитов). | Внутрь по 100 мг в сутки в первые 3 дня лечения. При достижении ожидаемого результата доза может быть снижена до поддерживающей (20 мг в сутки). |
| Азатиоприн | Внутрь по 0,5 – 1 мг на килограмм массы тела 2 – 3 раза в сутки. | ||
Лечение повреждений мышц и связок Травматическое повреждение мягких тканей бедра может стать причиной развития грозных осложнений, поэтому их лечение ложно быть своевременным и полноценным.
Лечение ушиба бедра
Первая помощь при ушибе бедра должна быть направлена на остановку кровотечения и предупреждение образования гематомы, так как от этого напрямую зависит тяжесть заболевания и прогноз. Преимущество при данной патологии отдается консервативным методам лечения. Хирургическое вмешательство показано в тяжелых случаях при формировании массивной гематомы (
во время операции производится ее эвакуация
Лечение при ушибе бедра включает:
- Приложение холода. Используется холодная мокрая повязка или мешочек со льдом, который нужно прикладывать к области ушиба в течение 30 – 60 минут.
- Тугую повязку. Перевязать область ушиба можно с помощью эластичного бинта. Наложение тугой повязки приводит к сдавливанию кровеносных сосудов и тканей, что способствует остановке кровотечения и препятствует формированию гематомы.
- Обезболивающая терапия. Назначаются НПВС, а при их неэффективности – наркотические болеутоляющие препараты. В тяжелых случаях, когда болевой синдром сильно выражен, может проводиться футлярная новокаиновая блокада бедра. С этой целью 0,25% раствор новокаина (местного анестетика, то есть препарата, угнетающего все виды чувствительности) вводят в мягкие ткани по всей окружности бедра выше места ушиба. Анестетик проникает в нервные волокна и блокирует передачу болевых нервных импульсов, что обеспечивает надежный болеутоляющий эффект.
- Физиопроцедуры. После стихания острого воспалительного процесса (обычно на 2 – 4 день после ушиба) может назначаться электрофорез, ультравысокочастотная терапия, магнитотерапия. Положительные эффекты данных процедур заключаются в улучшении микроциркуляции и стимуляции восстановительных процессов в области воздействия, что ускоряет выздоровление пациента.
- Массаж. Может назначаться не ранее чем через 7 – 10 дней после травмы. В противном случае высока вероятность повреждения травмированных тканей и кровеносных сосудов и возобновления кровотечения.
В легких случаях возвращение к обычной физической активности (включая занятия спортом) возможно через 2 – 3 недели после травмы. В более тяжелых случаях период реабилитации может длиться 3 – 6 месяцев и дольше.
Лечение растяжения мышцы
Основным условием эффективного лечения растяжения является обеспечение полного покоя поврежденной мышце. Если во время физической активности человек ощущает резкую боль в мышце, следует немедленно прекратить выполняемую работу, присесть или прилечь. Первая помощь ничем не отличается от таковой при ушибе (
приложение холода и тугая эластическая повязка
), так как при растяжении происходит разрыв мышечных волокон, что может стать причиной кровоизлияния и образования гематомы.
Дальнейшее лечение растяжения мышцы включает:
- Щадящий режим. Мышечная ткань восстанавливается относительно быстро. Тем не менее, в первые сутки после растяжения пациенту рекомендуется соблюдать строгий постельный режим. В следующие 7 – 10 дней рекомендуется исключить тяжелую физическую работу или занятия спортом, так как выраженная нагрузка на мышцу может вновь привести к разрыву мышечных волокон.
- Ношение эластического бинта. Наложение эластической повязки не только предупреждает развитие кровоизлияния, но и защищает мышцу от чрезмерного напряжения в первые дни после травмы. Накладывать эластический бинт следует утром, лежа в кровати, и снимать вечером перед сном.
- Адекватное обезболивание. Если в первые часы после растяжения пациент испытывает сильную боль, можно принять НПВС (нимесил по 100 мг 2 раза в день). Однако использовать болеутоляющие в течение более 1 – 2 дней без консультации врача не рекомендуются, так как длительный болевой синдром может быть признаком серьезных повреждений мышцы.
- Хирургическое лечение. Назначается в тяжелых случаях, когда произошел разрыв большого числа мышечных волокон и/или образовалась гематома. Во время операции врач сшивает поврежденную мышцу и производит остановку кровотечения. Период реабилитации после оперативного лечения может длиться до 3 – 4 месяцев.
Лечение миозита Воспаление мышц бедра может быть вызвано самыми разными причинами, которые необходимо учитывать при выборе методов лечения. Первая помощь при болях, вызванных миозитом, заключается в снижении активности воспалительного процесса и устранении болевого синдрома, что достигается путем назначения НПВС (нимесила, диклофенака, индометацина). Также следует обеспечить покой пораженной ноге, так как излишние мышечные сокращения могут стать причиной усиления болей и повреждения большего объема тканей. Не рекомендуется использовать холодные компрессы или лед до установления диагноза, так как при некоторых заболеваниях это может привести к развитию осложнений и ухудшению прогноза.
Лечение миозита в зависимости от его причины
| Причина миозита | Принципы лечения |
| Инфекционный миозит, вызванный бактериями | Вначале назначаются антибактериальные препараты широкого спектра действия (цефтриаксон, доксициклин, азитромицин). В то же время производится забор биологического материала (крови или гноя из раны, если таковой имеется) для выполнения антибиотикограммы (определения чувствительности конкретного микроорганизма к различным антибактериальным препаратам). По результатам исследования производится коррекция проводимого лечения. При развитии осложнений (распространении инфекции на соседние ткани и неэффективности антибиотикотерапии) проводится хирургическое лечение – вскрытие очага инфекции и удаление гноя и омертвевших тканей. |
| Инфекционный миозит, вызванный патогенными грибами | Назначаются противогрибковые препараты:
|
| Инфекционный миозит, вызванный гельминтами (глистами) | Назначаются противоглистные препараты:
|
| Миозит после переохлаждения | Местно назначаются раздражающие вещества, а именно:
|
| Аутоиммунный миозит | При ревматических заболеваниях хороший эффект наблюдается при назначении НПВС. При их неэффективности назначают преднизолон, азатиоприн, метотрексат (дозировка подбирается индивидуально в зависимости от тяжести основного заболевания). |
Через 3 – 5 дней после стихания активного воспалительного процесса могут назначаться физиопроцедуры (
электрофорез, магнитотерапия, парафинотерапия
), массаж и лечебная гимнастика. В неосложненных случаях период реабилитации длится 10 – 15 дней.
Лечение трохантерита консервативное и зависит от причины возникновения заболевания, однако определенные лечебные мероприятия проводятся всем пациентам с данным диагнозом.
Лечение трохантерита включает:
- Борьбу с болевым синдромом. Назначаются НПВС (нимесил, кеторолак, диклофенак) или стероидные препараты (гидрокортизон, который вводится непосредственно в область воспаленных сухожилий).
- Лазеротерапию. Воздействие лазера способствует стиханию воспалительных явлений, уменьшению выраженности болей и ускорению обменных и восстановительных процессов в поврежденных тканях. Курс лечения включает 5 – 10 процедур, выполняемых ежедневно или через день.
- Электрофорез с новокаином. При данной процедуре новокаин (местный анестетик) наносится на кожные покровы и при помощи электрического тока доставляется вглубь тканей прямо к месту воспаления, что позволяет уменьшить выраженность болевого синдрома.
- Постизометрическую релаксацию. Данным термином обознается комплекс упражнений, суть которых заключается в максимальном расслаблении и растяжении мышц и сухожилий после их напряжения. Такая методика позволяет устранить мышечный спазм и уменьшить выраженность болей в области воспаленных сухожилий.
- Антибактериальное лечение. Антибиотики широкого спектра действия могут назначаться при инфекционном трохантерите. Курс лечения антибактериальными препаратами должен длиться в течение не менее 7 – 10 дней или в течение 3 – 5 дней после исчезновения клинических признаков инфекции.
- Лечебную гимнастику и массаж. Назначаются через несколько дней после стихания воспалительного процесса. Включает комплекс упражнений, направленных на разработку мышц и улучшение кровообращения в тканях верхних отделов бедра.
Лечение заболеваний позвоночника Если поражение позвоночного столба привело к сдавливанию спинномозговых нервов и возникновению болей в конечностях, это требует немедленного начала лечения с целью предотвращения дальнейшего прогрессирования заболевания и развития осложнений.
представляет собой хроническое, медленно прогрессирующее и практически неизлечимое заболевание. Весь известный комплекс лечебных мероприятий направлен на устранение симптомов болезни, приостановление прогрессирования патологического процесса и борьбу с развивающимися осложнениями (
одним из которых может быть грыжа межпозвоночного диска
Лечение заболеваний пояснично-крестцового отдела позвоночника
| Название метода | Описание метода |
| Медикаментозное лечение | Назначается с целью устранения боли, а также для улучшения микроциркуляции и обмена веществ в тканях позвоночника и спинного мозга. Медикаментозное лечение при остеохондрозе включает:
|
| Изменение образа жизни | Как правило, развитию пояснично-крестцового остеохондроза способствует малоподвижный образ жизни и сидячая работа. Длительные статические нагрузки приводят к перенапряжению мышц спины и нарушению кровоснабжения структур позвоночника. Вот почему важным этапом лечения является изменение образа жизни и умеренная физическая активность. Пациентам с остеохондрозом пояснично-крестцового отдела рекомендуется:
|
| Массаж | Массаж назначается только во время ремиссии после стихания воспалительного процесса и при отсутствии болей. В противном случае механическое воздействие на воспаленные ткани спины может лишь усилить боль и осложнить течение заболевания. При остеохондрозе показан массаж:
Положительными эффектами массажа являются:
Курс массажа может включать 10 – 14 сеансов, выполняемых 2 – 3 раза в неделю. При необходимости курс можно повторять 2 – 3 раза в год. |
| Физиотерапия | Физиотерапевтические процедуры могут назначаться как во время обострения заболевания (с целью лечения боли), так и в период ремиссии (для профилактики рецидива). При остеохондрозе пояснично-крестцового отдела назначается:
|
| Хирургическое лечение | Показано в тяжелых случаях, когда болевой синдром не удается устранить консервативными мероприятиями, а также для лечения осложнений (при нарушении функций тазовых органов, развитии грыжи спинномозгового диска и так далее). При остеохондрозе пациенту может быть выполнена:
|
Лечение невралгии латерального кожного нерва бедра Лечение данного заболевания (болезни Рота) комплексное и включает как консервативные, так и хирургические методы.
Принципами лечения болезни Рота являются:
- Устранение причины заболевания. Если сдавливание нерва произошло в результате ожирения, рекомендуется снизить массу тела (с помощью диеты, физических упражнений). При наличии давящей на нерв опухоли ее удаляют. Проводят лечения имеющихся заболеваний позвоночника и тазобедренного сустава.
- Борьба с болью. Вначале назначаются НПВС (нимесил, диклофенак). При их неэффективности может быть выполнена новокаиновая блокада.
- Сосудорасширяющие препараты (трентал, пентоксифиллин). Увеличивают приток крови к воспаленному нерву и улучшают циркуляцию крови в очаге воспаления.
- Метаболические препараты (цианокобаламин, тиамин, пиридоксин). Улучшают обменные процессы в тканях организма, что особенно важно на уровне сдавленного нерва. Повышают устойчивость нервных клеток к гипоксии (недостатку кислорода) и стимулируют регенерацию (восстановление) нервной ткани.
- Физиотерапия. Может назначаться электрофорез (простой или с новокаином), тепловое лечение (парафинотерапия, ультравысокочастотная терапия), грязелечение (использование лечебных свойств грязей из определенных источников), бальнеотерапия (лечебные ванны). Данные процедуры могут временно уменьшить интенсивность болей, а также способствуют развитию ремиссии заболевания (в комплексе с другими лечебными мероприятиями).
- Акупунктура (иглоукалывание). При иглоукалывании тонкими иглами стимулируются особые рефлексогенные зоны в теле человека. Это запускает целый ряд физиологических реакций, результатом которых является улучшение микроциркуляции в тканях, снижение активности воспаления и устранение болей.
- Хирургическое лечение. Проводится при неэффективности перечисленных выше мероприятий. Во время операции выявляется и устраняется причина сдавливания нерва, в результате чего признаки заболевания исчезают.
Лечение заболеваний сосудов бедра Лечение сосудистых заболеваний должно начинаться как можно скорее после установки диагноза, так как промедление может привести к усилению ишемии тканей и развитию новых осложнений.
Лечение облитерирующего атеросклероза
консервативной или хирургической
) определяется в зависимости от состояния кровоснабжения нижней конечности, а также от общего состояния пациента.
Консервативное лечение облитерирующего атеросклероза включает:
- Устранение факторов риска. Основными причинами развития заболевания считаются курение, неправильное питание (употребление большого количества животных жиров) и малоподвижный образ жизни. Устранение данных факторов может замедлить прогрессирование заболевания. Однако стоит помнить, что развитие атеросклеротической бляшки в сосуде происходит в течение нескольких десятков лет, поэтому одно лишь здоровое питание и отказ от курения не обеспечат полного излечения.
- Назначение сосудорасширяющих препаратов (трентала). Данный препарат не только расширяет кровеносные сосуды, но и улучшает реологические свойства (текучесть) крови, что благоприятно сказывается на кровоснабжении ишемизированных участков нижней конечности. Препарат можно вводить внутримышечно по 100 – 200 мг 2 раза в сутки.
- Назначение антиагрегантов (цилостазола). Цилостазол действует на уровне тромбоцитов (клеток крови, ответственных за образование тромбов). Препарат уменьшает их способность склеиваться друг с другом и прилипать к сосудистой стенке в области атеросклеротической бляшки. Это улучшает реологические свойства крови и предотвращает развитие тромбозов, являющихся частой причиной смерти у таких пациентов. Принимать препарат следует внутрь по 100 мг 2 раза в день (утром и вечером).
Хирургическое лечение атеросклероза назначается при выраженном сужении (более чем на 70%) просвета бедренной артерии, когда консервативные мероприятия не могут обеспечить нормальной доставки крови к тканям нижней конечности.
Видами операций при облитерирующем атеросклерозе являются:
- Эндартерэктомия. Производится удаление пораженного участка артерии с последующим сшиванием сосуда по типу «конец в конец».
- Протезирование бедренной артерии. Показано в тех случаях, когда атеросклерозом поражен большой участок сосуда и ушивание его концов невозможно. В данном случае пораженный участок удаляется, а на его место устанавливается искусственный протез или сосуд самого пациента (обычно берется часть одной из подкожных вен ног).
- Шунтирование. При данной операции пораженный участок артерии не удаляется. Вместо этого устанавливается своеобразный «обходной путь» посредством искусственного протеза (трубки) или вены пациента, один конец которой вшивается в стенку бедренной артерии перед местом сужения, а второй – после него.
- Чрескожная транслюминальная ангиопластика. Суть данного метода заключается в следующем — в артерию вводится специальный баллончик, который продвигается к месту сужения сосуда, где несколько раз раздувается и сдувается. В результате данной манипуляции происходит разрушение бляшки, после чего проходимость сосуда восстанавливается.
- Стентирование бедренной артерии. Суть метода заключается в том, что в артерию к месту стеноза вводится специальный проволочный стент (каркас), который затем расширяется и оставляется в просвете сосуда, поддерживая стенки артерии в расширенном состоянии.
Лечение варикозного расширения вен Лечение варикозного расширения вен направлено в первую очередь на замедление прогрессирования заболевания и предотвращение развития осложнений.
Лечение варикозного расширения вен
| Метод лечения | Описание метода |
| Соблюдение режима труда и отдыха | Пациентам с варикозным расширением вен рекомендуется избегать деятельности, связанной с длительными походами и передвижениями, так как при этом происходит переполнение вен кровью и чрезмерное растяжение их стенок, что еще больше ухудшает микроциркуляцию в нижних конечностях. Хотя бы 2 – 3 раза в течение дня таким людям рекомендуется принимать горизонтальное положение лежа на спине с приподнятыми ногами (ноги должны располагаться выше туловища). Под действием силы тяжести происходит опустошение расширенных вен, что уменьшает боль и другие симптомы заболевания. |
| Медикаментозное лечение | Лекарственная терапия является неотъемлемым этапом лечения заболевания. При варикозном расширении вен назначаются:
|
| Физическая активность | Лучшим видом спорта для людей с варикозным расширением вен является плавание. Во время плавания тело человека находится в горизонтальном положении, поэтому вены нижних конечностей не перегружаются кровью. В то же время создается достаточная нагрузка для активации приспособительных реакций организма. В результате увеличения частоты сердечных сокращений кровь циркулирует по сосудам с большей скоростью, что предупреждает формирование тромбов и улучшает обменные процессы в тканях всего организма. |
| Ношение эластических чулок | Эластические чулки механически сдавливают поверхностные вены ног, что препятствует их расширению и переполнению крови во время ходьбы. Надевать чулки следует утром, до того как встать с кровати, а снимать только вечером перед сном. |
| Хирургическое лечение |
|
Воспаление венозной стенки с образованием на ней тромба является угрожающим жизни состоянием, так как в любой момент тромб может оторваться и с током крови попасть в сосуды легких, закупорка которых может привести к развитию острой
и смерти пациента в течение нескольких минут. Вот почему лечение данного заболевания проводится только в стационаре.
Методы лечения тромбофлебита
| Название метода | Описание метода |
| Постельный режим | Пациенту с тромбофлебитом показан строгий постельный режим до тех пор, пока не стихнет воспалительный процесс в вене. Объясняется это тем, что резкие движения могут способствовать отрыву тромба и тромбозу легочных сосудов. |
| Медикаментозное лечение | Применяются те же препараты, что при лечении варикозного расширения вен (НПВС, ангиопротекторы, антиагреганты и антикоагулянты). Целью медикаментозной терапии является повышение тонуса сосудистой стенки, а также предупреждение дальнейшего тромбообразования и увеличения тромбов в размерах. |
| Физиопроцедуры | При тромбофлебите может назначаться:
|
| Гирудотерапия (лечение пиявками) | Положительный эффект данного метода объясняется тем, что во время прокусывания кожи пиявка выделяет в рану слюну, которая содержит множество ферментов (гиалуронидазу, гирудин, дестабилазу и другие). Делает она это, для того чтобы кровь человека стала более жидкой и ее легче было сосать. При тромбофлебите же воздействие данных ферментов улучшает реологические свойства крови и микроциркуляцию в очаге воспаления, а также способствует разрушению тромбов (фермент дестабилаза разрушает связи между нитями фибрина, из которых состоит тромб). |
| Хирургическое лечение |
Лечение инфекционных заболеваний
Основным направлением в лечении инфекционных заболеваний является антибактериальная терапия, которая должна назначаться немедленно после установления диагноза, чтобы предупредить дальнейшее распространение инфекции и развитие осложнений. Купирование болевого синдрома при этом проводится с помощью НПВС (
нимесила, индометацина, диклофенака
при прогрессирующем остеомиелите или некротическом фасциите
) могут назначаться наркотические болеутоляющие препараты (
10 мг морфина подкожно каждые 6 часов
Антибактериальная терапия при инфекционных заболеваниях бедра
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Цефалоспорины | Цефепим | Антибиотик широкого спектра действия, который блокирует синтез структурных компонентов бактерий, что нарушает процесс их деления и вызывает гибель. | Препарат вводится внутривенно, капельно. Доза и красность введения устанавливается в зависимости от тяжести состояния пациента. |
| Макролиды | Рокситромицин | Нарушает синтез бактериальных белков, что замедляет процесс размножения бактерий. | Внутрь по 150 мг 2 раза в день (утром и вечером). |
| Фторхинолоны | Офлоксацин | Повреждает генетический аппарат бактерий, угнетая процесс их деления. | Внутрь или внутривенно в дозе 100 – 300 мг 2 раза в сутки. |
При неэффективности антибактериальной терапии может быть назначено хирургическое лечение. В стерильной операционной производится вскрытие очага инфекции и удаление гноя и некротизированных (
) тканей. После этого полость раны несколько раз промывается растворами антисептиков (
например, раствором фурацилина
трубки, по которым будет отекать воспалительная жидкость
) и рана ушивается. В послеоперационном периоде больной также должен принимать антибиотики в течение минимум 10 дней.
Болевой синдром при опухолях может быть крайне выражен, поэтому пациентам с последними стадиями злокачественных новообразований (
) назначаются опиоидные болеутоляющие препараты (
) на протяжении всей жизни. Дозировка варьирует в широких пределах и подбирается таким образом, чтобы обеспечить отсутствие болей у пациента.
При выборе метода лечения самих опухолей следует учитывать их вид (
доброкачественная или злокачественная опухоль
), наличие или отсутствие осложнений (
) и общее состояние пациента.
Для лечения опухолей применяется:
- медикаментозная терапия;
- лучевая терапия;
- хирургическое лечение.
Медикаментозное лечение опухолей
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения, дозы |
| Алкилирующие агенты | Мелфалан | Способствует образованию дефекта в генетическом аппарате опухолевых клеток, что нарушает их деление. | Внутрь или внутривенно. Доза и продолжительность курса лечения подбирается индивидуально. |
| Алкалоиды | Винбластин | Противоопухолевое средство растительного происхождения. Блокирует деление опухолевых клеток. | Внутривенно, капельно. Начальная доза 0.025 – 0,1 мг/кг. В дальнейшем доза корректируется в зависимости от общего состояния пациента. |
| Антибиотики | Доксорубицин | Повреждает мембраны клеток и подавляет синтез нуклеиновых кислот, необходимых для клеточного деления. | Внутривенно по 60 – 70 мг/м2 1 раз в месяц или по 20 мг/м2 1 раз в неделю в течение месяца. |
| Митоксантрон | Нарушает процесс клеточного деления. | Режим приема и дозировка устанавливается лечащим врачом. | |
| Антиметаболиты | Метотрексат | Повреждает генетический аппарат опухолевых клеток, нарушая процесс их деления. | Доза подбирается индивидуально в зависимости от плана химиотерапии. |
| Соединения платины | Карбоплатин | Приостанавливает процесс роста опухолей. | Внутривенно капельно по 200 – 400 мг/м2 1 раз в месяц. |
Лучевая терапия Опухолевые клетки весьма чувствительны к облучению, поэтому лучевая терапия приводит к уменьшению размеров опухоли, ее отграничению от соседних тканей и снижению риска метастазирования. Данный метод обычно применяется в комбинированной терапии перед хирургическим вмешательством (когда расположение опухоли не позволяет произвести удаление) либо после него.
Хирургический метод Является главным радикальным методом лечения в случае доброкачественного процесса, так как приводит к полному выздоровлению пациента. Опухоль иссекается в пределах здоровых тканей и удаляется. После удаления обязательно проводится гистологическое исследование, для того чтобы исключить наличие злокачественных клеток в опухоли. Удаление злокачественных опухолей может быть эффективным при отсутствии метастазов в отдаленных органах. В данном случае удаляется как сама опухоль (которая иссекается в пределах здоровых тканей), так и регионарные лимфатические узлы (так как в них могут находиться опухолевые клетки).
Особенности болей в бедре
Боль в бедре может возникать при различных заболеваниях и патологических состояниях. Однако особенности болей, их характер, локализация и распространение может помочь в определении пораженной структуры, что необходимо для правильного назначения лечения.
Боль в мышцах бедра может возникнуть в результате их повреждения, а также при некоторых системных воспалительных заболеваниях. Непосредственной причиной болевого синдрома является механическое повреждение мышечных волокон либо развитие воспалительного процесса в мышце.
Основными причинами болей в мышцах бедра являются:
- растяжение мышц;
- воспаление мышц (миозит).
Растяжение мышц бедра Растяжение может возникнуть во время выполнения тяжелой физической работы, а также у спортсменов в результате травмы или падения. Причиной возникновения боли в данном случае является разрыв мышечных волокон, что сопровождается раздражением нервных рецепторов и возникновением острой режущей боли. Если в первые минуты после растяжения попытаться совершить какие-либо движения (то есть сократить пораженную мышцу), это приведет к повторному раздражению нервных волокон и усилению болей. Также стоит отметить, что во время растяжения рвутся не только мышечные волокна, но и внутримышечные кровеносные сосуды, что приводит к кровоизлиянию и может стать причиной образования гематомы (полости, заполненной определенным количеством излившейся крови).
Сразу после растяжения в поврежденных тканях начинается развитие воспалительного процесса, что сопровождается расширением кровеносных сосудов, отеком и припухлостью тканей и возникновением постоянных ноющих болей, которые усиливаются при прикосновении к пораженной мышце.
Лечение при данной патологии в основном консервативное. В первую очередь нужно обеспечить покой поврежденной мышце (
то есть исключить любые движения ногой
) и приложить мешочек со льдом или холодный компресс к месту растяжения. В результате воздействия холода снизится чувствительность нервных окончаний и произойдет спазм кровеносных сосудов, что устранит боль и предотвратит формирование гематомы. При выраженных болях можно в течение 1 – 3 дней принимать болеутоляющие препараты, которые также замедлят прогрессирование воспалительного процесса (
например, нимесил по 100 мг 2 раза в день
Воспаление мышц бедра Миозит может быть следствием растяжения или травмы мышцы. Также часто встречается инфекционное воспаление мышц, развивающееся при проникновении в них патогенных микроорганизмов (например, при ранении). Наконец причиной воспаления может быть системное аутоиммунное заболевание (ревматическая полимиалгия), при котором клетки иммунной системы человека начинают повреждать ткани собственного организма. Боли при этом постоянные, острые, ноющие, усиливаются при движении и прикосновении к воспаленным тканям.
При выраженных болях назначаются нестероидные противовоспалительные препараты (
), которые блокируют активность воспалительного процесса, предупреждая дальнейшее повреждение тканей. После купирования болевого синдрома необходимо выявить причину воспаления и назначить соответствующее лечение (
антибиотики при инфекционных заболеваниях, гормональные препараты при аутоиммунных патологиях и так далее
Причиной возникновения болей в задней части бедра может быть повреждение расположенных там мышц или нервов, которые иннервируют мышцы и кожу данной области.
Боль в бедре сзади может быть обусловлена:
- повреждением мышц;
- воспалением сухожилий;
- повреждением седалищного нерва;
- повреждением заднего кожного нерва бедра;
- абсцессом ягодичной области.
Повреждение задней группы мышц бедра При повреждении мышц (растяжении или воспалении) боль острая, колющая или режущая, усиливается при попытке сократить пораженные мышцы (при сгибании голени в коленном суставе и разгибание бедра в тазобедренном суставе). Со временем в очаге поражения развивается воспалительный процесс, что приводит к припухлости и повышенной чувствительности кожных покровов над ним (любое прикосновение к воспаленным тканям сопровождается болью).
Воспаление сухожилий Причиной воспаления сухожилия может быть чрезмерная физическая нагрузка, переохлаждение или инфекционное заболевание. Боли при этом локализуются в задней или заднебоковой части бедра, могут быть острыми, тянущими или ноющими. Боль усиливается при сокращении задней группы мышц, а также при прикосновении к тканям над очагом воспаления, которые обычно отечны и гиперемированы (покрасневшие).
Повреждение седалищного нерва бедра Седалищный нерв берет свое начало в крестцовом нервном сплетении, которое образованно спинномозговыми нервами крестцового отдела позвоночника. Повреждение данного нерва (например, сдавливание его растущей опухолью или повреждение во время травмы) может проявляться постоянными ноющими болями в задней части бедра. Также боли могут возникать при поражении других тканей, иннервируемых данным нервом (капсулы тазобедренного сустава, мышц голени). Боль в данном случае носит отраженный характер. Ее возникновение объясняется наличием общих проводящих путей (нервных волокон), по которым нервные импульсы проводятся от тканей в головной мозг.
Повреждение заднего кожного нерва бедра Как следует из названия, данные нерв иннервирует кожные покровы задней части бедра. Его повреждение (развивающееся по тем же причинам, что и повреждение седалищного нерва) вначале может проявляться парестезиями, то есть чувством покалывания или ползания мурашек по коже. Со временем парестезии могут переходить в жгучие или ноющие боли, которые продолжаются постоянно и доставляют пациенту серьезные неудобства.
Абсцесс Абсцессом называется заполненная гноем полость, образующаяся в мягких тканях в результате занесения в них патогенных микроорганизмов. Довольно часто инфекция может проникнуть в мышцы ягодичной области во время уколов, если при этом не соблюдать определенные правила асептики и антисептики (то есть комплекса мероприятий, направленных на предотвращение инфицирования тканей).
Проникновение инфекции в ткань мышцы приводит к активации иммунной системы, в результате чего развивается воспалительный процесс, являющийся причиной ноющих болей в данной области. Со временем клетки иммунной системы окружают очаг инфекции и формируют вокруг него плотную капсулу, то есть формируется абсцесс (
при этом интенсивность боли обычно стихает
разновидность клеток иммунной системы
) уничтожают возбудителей инфекции, что приводит к образованию гноя. Если стенка абсцесса будет повреждена (
например, при случайной травме
), гной может выйти в окружающие ткани и привести к развитию гнойно-некротического процесса, сопровождающегося разрушением мышц и сильнейшими острыми болями.
Чтобы предотвратить образование абсцесса, кожу перед уколом следует дважды обрабатывать 70% спиртом (
спирт убивает большинство микроорганизмов, постоянно находящихся на кожных покровах
), а также использовать только одноразовые шприцы и иглы.
Почему болит бедро спереди?
Боль в передних отделах бедра обычно возникает в результате растяжения мышц данной области. Также причиной болей может быть патология нервных волокон, иннервирующих мягкие ткани передней поверхности бедра.
Растяжение мышц Основными функциями передней группы мышц являются сгибание или разгибании ноги в колене, а также сгибание бедра в тазобедренном суставе. Растяжение происходит в том случае, если оказываемая на мышцу нагрузка превышает ее прочность. Также растяжение может наблюдаться у спортсменов, которые пренебрегают разминкой перед началом упражнений (во время разминки улучшается кровоснабжение мышцы и повышается ее прочность). При растяжении образуются микроразрыв мышечных волокон, что и является причиной возникновения острых болей.
При растяжении следует немедленно прекратить любую выполняемую работу и приложить мешочек со льдом или холодный компресс к поврежденной мышце, что уменьшит интенсивность боли и предотвратит развитие осложнений.
Повреждение нервов бедра Иннервация мышц и кожных покровов передней поверхности бедра осуществляется бедренным нервом, который берет свое начало из поясничного нервного сплетения. Сдавливание данного нерва опухолью, гематомой (скоплением крови в тканях) или костным отломком (при переломе костей таза или бедренной кости) может привести к возникновению жгучих болей в иннервируемых им мышцах и коже. Появлению болей может предшествовать онемение, покалывание или ощущение ползания мурашек по коже, что соответствует начальному периоду повреждение нервных волокон.
Почему возникли боли от бедра до стопы?
Острая, колющая, стреляющая или ноющая боль, распространяющаяся от задней поверхности бедра до голени и стопы, является признаком поражения седалищного нерва, который обеспечивает иннервацию тканей данных областей.
Седалищный нерв является самым крупным нервом в человеческом организме. Он образуется из нервных корешков крестцового нервного сплетения, выходит из полости таза в задних отделах ягодичной области и по задней части бедра достигает подколенной ямки, где разветвляется на более тонкие ветви, иннервирующие ткани голени и стопы. Причиной болей от бедра до стопы может быть повреждение седалищного нерва на промежутке от места его образования до подколенной ямки.
Поражение седалищного нерва может быть обусловлено:
- Опухолью тазовых органов. Растущая опухоль может оказывать давление на нервные волокна, приводя к возникновению болей.
- Воспалением тазовых органов. При некоторых заболеваниях (например, при аппендиците) воспалительный процесс может распространиться за пределы пораженного органа и перейти на седалищный нерв, что будет проявляться постоянными острыми болями в ноге.
- Перерезкой седалищного нерва. Повреждение такого характера может наблюдаться при ножевом ранении, а также при переломе костей таза со смещением костных отломков. В момент перерезки нерва пациент ощутит сильнейшую резкую боль в зоне его проекции (в задней части бедра, в голени и стопе), после чего может наступить утрата всех видов чувствительности и двигательной активности в указанных областях.
- Ущемлением спинномозговых нервов в крестцовом отделе позвоночника. В данном случае боли будут острыми, стреляющими, могут распространяться в паховую область, в область поясницы и крестца.
Почему болит нога от бедра до колена? Боли в ноге от бедра до колена могут быть обусловлены повреждением нервов, иннервирующих мягкие ткани данной области (сдавливанием его растущей опухолью, перерезкой в результате ранения или дорожно-транспортного происшествия и так далее). При этом в зависимости от локализации болей можно определить, какой нерв поврежден.
Боль в ноге от бедра до колена может быть обусловлена:
- Повреждением седалищного нерва. Данный нерв иннервирует капсулу тазобедренного сустава, заднюю группу мышц и кожу задней поверхности бедра, а его ветви переходят на голень и стопу, иннервируя расположенные там ткани. Исходя из этого следует, что повреждение седалищного нерва будет проявляться болью в задней части бедра, колена, голени и стопы.
- Повреждением бедренного нерва. Данный нерв также отдает ветви к капсуле тазобедренного сустава, после чего направляется к передней группе мышц и коже переднебоковой поверхности бедра, иннервируя их. Возникновение онемения, показывания или болей в указанных областях будет являться признаком поражения бедренного нерва.
- Повреждением запирательного нерва. Повреждение данного нерва приведет к появлению болей в иннервируемых им структурах – во внутренней группе мышц и кожных покровах внутренней поверхности бедра, а также в надкостнице бедренной кости.
- Боковой кожный нерв бедра. Иннервирует боковую поверхность кожи бедра. Наиболее часто боль в данной области обусловлена сдавливанием нерва в месте выхода его из полости таза (под паховой связкой).
- Задний кожный нерв бедра. Его повреждение будет проявляться болями в области кожи заднего и внутреннего отделов бедра, а также в коже ягодичной области.
Почему возникает тянущая боль в бедре? Тянущие боли только в области бедра могут появляться при заболеваниях мышц или нервных образований данной области. Обычно они непродолжительны и проходят самостоятельно через несколько минут. Если же боль постоянная и не проходит в течение длительного времени, следует обратиться к врачу, так как это может быть признаком серьезной патологии.
Тянущая боль в бедре может быть обусловлена:
- Сдавливанием спинномозговых нервов. Ткани бедра иннервируются ветвями нескольких нервов (седалищного, бедренного, запирательного), которые берут свое начало в поясничном и крестцовом нервных сплетениях. Данные сплетения, в свою очередь, образуются из спинномозговых нервов, выходящих из спинного мозга. При некоторых заболеваниях позвоночного столба (при грыже межпозвоночного диска, при остеохондрозе пояснично-крестцового отдела позвоночника) спинномозговые нервы могут ущемляться, что вначале приведет к появлению острых колющих или стреляющих болей, однако по мере развития воспалительного процесса боли станут тянущими, ноющими.
- Воспалением нервов бедра. Поражение нервов бедра может стать следствием воспаления органов брюшной полости (при воспалении аппендикса, маточных труб и так далее). Если по тем или иным причинам воспалительный процесс начинает распространяться за переделы пораженного органа и достигает нервных образований, у больного могут появиться жалобы на тянущие боли в бедре, которые могут отдавать в паховую область, распространяться на голень и стопу.
Почему болит внутренняя часть бедра? Боль во внутренней части бедра может быть признаком поражения мышц или запирательного нерва, иннервирующего ткани данной области.
Боль во внутренней части бедра возникает:
- В результате разрыва мышечных волокон (при растяжении мышцы).
- Из-за формирования гематомы (скопления крови в ограниченном участке тканей, обусловленного разрывом мелких кровеносных сосудов).
- В результате воспаления мышцы, развивающегося при бактериальной или грибковой инфекции, при переохлаждении, при ревматических и аутоиммунных заболеваниях (при которых иммунная система начинает повреждать клетки собственного организма).
- При заболеваниях пояснично-крестцового отдела позвоночника (при грыже межпозвоночного диска, остеохондрозе). В данном случае боль может отдавать в спину, в паховую область или в нижнюю часть ноги.
- При сдавливании запирательного нерва растущей опухолью.
- При травматической перерезке запирательного нерва (в результате ранения острым предметом, при переломе костей таза и смещении костных отломков и так далее).
Почему болит бедро после бега? Наиболее частыми причинами болей в бедре после бега являются растяжение мышц, судороги и хронические заболевания тазобедренного сустава. Помимо данных патологических причин не стоит забывать о том, что любая мышца может болеть после длительной интенсивной работы, даже если ее целостность не нарушена, однако такая боль никогда не бывает сильной и быстро проходит без каких-либо лечебных мероприятий.
Мышечное растяжение Растяжение мышцы возникает при необходимости интенсивной ее работы без предварительной подготовки. После отдыха мышечное волокно накапливает большое количество энергетических молекул АТФ (аденозинтрифосфата). Мышечные фасции (футляры, окружающие мышцы), напротив, во время отдыха несколько укорачиваются. В результате этого после некоторого времени бездействия сильное и резкое сокращение мышечного волокна без предварительной подготовки может привести к растяжению фасции и раздражению расположенных в ней нервных волокон, в связи с чем возникает острая боль. В более тяжелых случаях может произойти растяжение самой мышцы, что будет сопровождаться разрывом мышечных волокон и кровоизлиянием к мягкие ткани.
Судороги Во время длительного бега в мышечном волокне истощаются все запасы АТФ, ответственного за расслабление мышцы после каждого ее сокращения. Таким образом, дефицит энергии приводит к стойкому длительному мышечному сокращению, называемому судорогой. Во время судороги мышца не получает крови и в ней усиленно производится молочная кислота. Развивающаяся при этом гипоксия (недостаточное содержание кислорода в ткани) совместно с избытком молочной кислоты приводит к возникновению сильных ноющих болей в мышце.
Заболевания тазобедренного сустава В группу данных заболеваний входит деформирующий артроз тазобедренного сустава, а также различные дисплазии. У таких больных увеличение нагрузки на суставные структуры во время бега приводит к обнажению нервных окончаний хряща и появлению острых колющих болей при механическом их раздражении. После нескольких часов покоя нервные окончания покрываются тонким слоем фибриновой пленки, вследствие чего интенсивность боли снижается.
Почему болит бедро после укола?
Подавляющее число болей после инъекции связано с развитием воспалительного процесса, который может быть обусловлен занесением инфекции с поверхности кожи.
Занесение инфекции в мягкие ткани бедра может произойти:
- В результате недостаточной обработки поверхности кожи перед уколом. В нормальных условиях на любом участке кожных покровов человека постоянно находится большое количество условно патогенных микроорганизмов. Обычно они не опасны, так как не могут проникнуть через кожный барьер, однако во время укола часть из этих бактерий может быть занесена вместе с иглой в глубокие ткани бедра, что даст начало развитию инфекционного процесса.
- В результате занесения инфекции в отверстие от укола после извлечения иглы. Обычно это происходит при массировании уколотого места с целью снизить болезненность и ускорить распространение. В результате никакого ускоренного распространения лекарственного препарата не происходит, а на месте укола развивается воспаление и остается инфильтрат (шишка).
В результате вышеуказанных технических ошибок инфекция проникает в ткани бедра, что приводит к развитию воспалительной реакции. Ограниченное гнойное воспаление называется абсцессом, а разлитое – флегмоной. Оба данных осложнения внутримышечных инъекций являются тяжелыми. Абсцесс проявляется местным уплотнением, незначительной флюктуацией (баллотирование гноя), покраснением, отеком, местной гипертермией (увеличением температуры тканей) и выраженными пульсирующими болями. Помимо этого присутствует выраженный синдром общей интоксикации организма, проявляющийся повышением общей температуры тела до 38 – 39ºС, ознобом, головокружением, головными болями и так далее.
При флегмоне объем пораженных тканей несколько больше, поэтому клинические проявления более выражены. Как правило, гной распространяется на половину площади бедра, а то и более. При ощупывании бедро горячее, плотное и очень болезненное. Температура тела в среднем от 38 до 40ºС и выше. Синдром интоксикации выражен значительнее, чем при абсцессе. Боли отмечаются на всем протяжении бедра и бывают настолько интенсивными, что больной не может точно их локализовать.
Единственным эффективным способом лечения абсцесса и флегмоны бедра является хирургическое вскрытие очага инфекции, удаление гноя и обработка раны раствором антисептиков. Также назначается курс антибиотиков широкого спектра действия. После разрешения воспаления общее состояния больного быстро нормализуется.
Почему может болеть бедро у ребенка?
Наиболее частой причиной болей в бедре у ребенка является дисплазия тазобедренного сустава. Реже встречается эпифизеолиз головки бедренной кости. Также в связи с более высоким травматизмом в детском возрасте не стоит исключать ушиб мягких тканей бедра и повреждение связочно-суставного аппарата.
Дисплазия тазобедренного сустава Под дисплазией тазобедренного сустава подразумевается неправильное его развитие, часто приводящее к снижению его стабильности. Это проявляется частыми растяжениями, подвывихами и вывихами бедра в тазобедренном суставе. Постепенное стирание головки бедренной кости и хряща вертлужной впадины приводит к оголению нервных окончаний, раздражение которых проявляется острой болью, усиливающейся во время движений.
Эпифизеолиз головки тазобедренной кости При данном заболевании происходит нарушение баланса между гормонами роста и полового развития. В результате ребенок набирает избыточный вес, а незрелая хрящевая ткань бедренной кости деформируется. Проявляется это искривлением эпифиза (верхнего отдела бедренной кости), что приводит к частым вывихам и подвывихам бедра. Механизм возникновения боли аналогичен вышеописанному.
Ушиб мягких тканей При ушибе мягких тканей бедра происходит механическое повреждение мельчайших структурных элементов мышц, нервов, кровеносных сосудов и кожных покровов. Из поврежденных тканей выделяются биологически активные вещества, вызывающие развитие отека и покраснения. Одним из медиаторов воспаления является вещество под названием брадикинин, которое при контакте с нервными волокнами вызывает ощущение острой, ноющей боли.
Растяжение связочного аппарата Растяжение связок у детей явление достаточно редкое, поскольку ткани детского организма обладают более высокой гибкостью и пластичностью по сравнению с тканями взрослого человека. Тем не менее, при часто повторяющихся травмах или при врожденных заболеваниях мышечной и соединительной ткани частота растяжений может возрастать. Боли при растяжении возникают вследствие разрыва мышечных волокон, а также из-за развития воспалительного процесса и воздействия биологически-активных веществ на нервные окончания.
источник