Некоторые люди, ощутив боль в пояснице, отдающую в правую ногу и ягодицу, не предпринимают лечения и просто терпят в ожидании исцеления. Так поступать неправильно – необходимо срочно показаться специалисту для того, чтобы он установил причину и назначил лечение.
Существует ряд заболеваний, которые могут вызвать столь неприятные и болезненные ощущения в области поясницы и ягодиц – это и болезни мочеполовой системы, и гинекологические заболевания, и протрузия межпозвоночных дисков, и остеохондроз и многое другое. Потому очень важно поставить верный диагноз и начать комплекс оздоровительных процедур.
Если при диагностике был выявлен радикулит или люмбоишиалгия, то процесс выздоровления будет достаточно длительным, и насыщенным разнообразными манипуляциями и препаратами.
- Назначение приема обезболивающих средств внутрь или местная анестезия, к примеру, всего седалищного нерва.
- Использование нестероидных противовоспалительных препаратов, таких как кетопрофен, кеторолак и диклофенак. Данные средства наиболее оптимальны и действенны в сложившейся ситуации, так как они хорошо помогают избавиться от отечности и воспаления. Также они отлично борются с болевыми ощущениями и существенно увеличивают движения в больном суставе.
- При необходимости могут назначить прием хондропротекторов, которые активно содействуют в восстановлении хрящевых тканей.
- Очень часто практикуют использование кортикостероидов. Это гормональные средства, выпускаемые в форме геля, крема или мази.
- Довольно хороший эффект от физиопроцедур (электроанальгезия, электрофорез и т.д.). Они позволяют уменьшить отечность, приблизить момент выздоровления и устраняют воспаление.
- Дополнительные манипуляции – компрессы, массаж, ванны с грязями и обертывание.
При отдельных, более тяжелых формах болезни, может быть задействовано хирургическое вмешательство.
Если Вы ощутили боль в пояснице, отдающую в правую ногу и ягодицы, но еще не узнали ее природу, необходимо и в домашних условиях также соблюдать некоторые правила:
- обеспечить отдых и покой – никаких физических нагрузок, желательно соблюдение постельного режима;
- рекомендуется спать либо на ортопедическом матрасе, либо просто на полу;
- использовать специальный лечебный бандаж. Если его нет, нужно утеплять поясницу бабушкиным способом – шерстяным платком или шалью;
- мазать область поясницы обезболивающими и согревающими мазями и кремами;
- поддерживать правильное питание, помогая обеспечить организм необходимыми для выздоровления витаминами и веществами;
- если боль очень сильная, можно принять анальгетик.
Все вышеперечисленные домашние процедуры могут немного успокоить боль в пояснице и облегчить состояние больного, однако консультация врача все равно остается первым и самым важным шагом на пути к выздоровлению. Тем более, что проблемы со спиной не терпят отлагательств.
Болевой синдром в поясничном отделе может возникать после интенсивных занятий спортом, длительной ходьбе, от тяжелой нагрузки на позвоночный столб. Иногда он ощущается, когда человек сидит, лежит. Когда боль в спине отдает в ягодицу, это звоночек о заболевании позвоночника.
На позвоночный столб приходятся большие нагрузки во время работы, ходьбы .
В сидячем положении на поясницу давит весь его вес, которая при этом испытывает сильнейшую нагрузку.
Длительная сидячая работа без движений вызывает болезненные ощущения в спине, тазобедренных суставах. одной из ягодиц.
Проблемы в пояснице и в ягодице могут провоцировать другие факторы: лишний вес при слабом мышечном корсете, нехватка витаминов и минералов в организме.
Проблемы внутренних органов, желудка, различные травмы, растяжения – все это приводит к проблемам в области пояса.
От того, какой дискомфорт ощущает человек, в каком месте, куда он отдает, врачи судят о причине ее появления. Болевой синдром может быть острым. покалывающим, резким, неприятно ноющим.
Иногда он существует в каком-то определенном месте, иногда болит вся спина, ощущается болью в пояснице, отдающей в ягодицу, затрагивает суставы бедра.
Чаще такие ощущения происходят из-за воспаления седалищного нерва – ишиалгии. Этот нерв самый крупный в нашем организме, состоит из корешков крестца и двух нижних корешков поясницы.
Задача его – иннервировать всю заднюю область, поверхность бедра, ноги, стопы. Поэтому при его воспалении возникает односторонний болевой синдром, который распространяется по его ходу.
Мучительные, острые ощущения могут быть симптомом патологических изменений позвоночника – межпозвоночной, дисковой грыже. Ее воспаленные, раздутые ткани задевают седалищный нерв, его корешки, вызывая сильный дискомфорт.
Ситуация, когда болит поясница, отдает в левую ягодицу, вызывается многими причинами.
На первое место кроме уже перечисленных грыж можно поставить следующие факторы:
- Заболевания мочеполовой системы. Внезапный дискомфорт с приступами тошноты — иногда рвоты происходят из-за закупоренного мочеточника.
- Причины в сердце — стенокардия, инфаркт. Возникающая резкая боль, вызывающая смертельный страх, не утихает при попытке изменить свое положение.
- Системы пищеварения, желчного пузыря, несмотря на их расположение справа.
- Левосторонняя пневмония. раздражение диафрагмы плеврой ощущается болевым синдромом слева.
Болезненные ощущения, вызванные перечисленными выше нюансами, нельзя лечить самостоятельно мазями, гимнастикой .
Такое «лечение» только усугубляет состояние больного, а промедление при заболеваниях сердца может привести к летальному исходу.
Когда есть дискомфорт в пояснице справа, отдает в ягодицу, это симптомы многих заболеваний, которые не должны игнорироваться.
- Различные заболевания позвоночника.
- Воспаление мышц, травмы.
- Воспаление внутренних органов.
Часто ноющая боль, особенно утром, может появляться при остеохондрозе, других проблемах позвоночного столба. Большие проблемы возникают при радикулите .
Признак прострела – резкая боль, как от удара током, может вызываться физической перегрузкой, переохлаждением, инфекциями.
При любых неприятностях в поясничном отделе слева. справа. отдающих в ягодицу, следует посетить врача. Только правильное лечение приводит к положительным результатам.
Важно вовремя обращаться к врачу, даже, если кажется, что боль еще не сильная. Своевременный визит к специалисту поможет вам избежать более сильных проблем со здоровьем. Берегите себя!
Периодически происходит так, что болезненное место абсолютно не совпадает с ее источником. К примеру, сюда можно отнести болевые ощущения отдающие в конечность, которая может свидетельствовать о различных недомоганиях
В описаниях пациентов, ощущения и симптомы боли в ягодичной мышце достаточно сильно отличаются друг от друга, но описания могут быть следующими:
- Спонтанное возникновение болевых ощущений в ягодице, отдающих в ногу, которые усиливаются при смене поз, ходьбе, а также при вертикальном положении тела
- Сильная боль не дает возможности наступить на ногу, так как она немеет
- Болевые ощущения появляются в средней части ягодицы, после чего они проходят по всей ноге вниз и сопровождаются выстрелами
- Болезненные ощущения в ягодице не проходят даже в течении недели, и становятся сильнее во время подъема по ступенькам
- Болезненные ощущения в ягодице чувствуются постоянно, и не стихают даже в лежачем положении, постоянно сопровождаются спазмами.
Боль в ягодице, которая отдает в конечность, может быть как самостоятельным симптомом, так и рефлекторным, который будет говорить о патологии различных органов и систем, находящихся в близости с ягодицами. И не смотря на то, что источники возникновения этого заболевания могут быть абсолютно разными, их можно разделить на следующие группы:
- Нарушения кровообращения
- Болезни тазобедренных суставов
- Невралгия седалищного нерва
- Наличие гнойно-воспалительных процессов
- Деформация и заболевание нижнего отдела позвоночника.
В среднем, в 75 % случаев причинами боли в ягодицах, которая ощущается в левой или правой ноге на прямую касается патологий позвоночного столба в пояснично-крестцовом отделе.
К болезням, которые вызывают подобную боль можно отнести следующие:
- Вертикальный бурсит
- Паховая грыжа
- Переломы шейки бедра
- Полимиозит
- Остеоартроз тазобедренного сустава
- Поясничный стеноз
- Ложная перемежающаяся хромота
- Опухоли забрюшинной области
- Туберкулез кости
- Окклюзия подвздошной артерий или аорты
- Различные виды артритов подвздошного сочленения
- Всевозможные патологии органов малого таза у женщин
- Межпозвоночная грыжа
- Радикулопатия
- Остеохондроз пояснично-крестцовой зоны
- Синдром хронического сдавления ягодичных мышц
- Воспалительный процесс в мышечной ткани ягодиц или миозит
- Всевозможные заболевания крестцово-подвздошной зоны
- Всевозможные травмы позвоночника, крестца или копчика. Сюда относится переломы, гематомы и растяжение мышц
- Тендинит сухожилия, относящегося к средней ягодичной мышце
- Заболевания прямой кишки.
Из-за того, что болезненные ощущения появляются именно в области ягодиц, или же являются рефлекторным ответом на поражение близлежащих органов, самое первое, что необходимо сделать #8212; это как можно быстрее снять эти неприятные ощущения. В большинстве случаев, врачи назначают противовоспалительные и болеутоляющие препараты, но помимо них, также рекомендуют делать массаж, посещать физиотерапии и накладывать согревающие компрессы. Если наблюдаются местные гнойные процессы, то можно использовать повязки с применением мази Вишневского или ихтиоловой мази.
При наличии мышечных спазмов, которые вызывают болезненные ощущения в левой или правой ноге,
врачи назначают специальную лечебную гимнастику, которая направлена на то, чтобы мышцы полностью расслабились. За счет подобных упражнений можно восстановить кровообращение в болезненной зоне. Особенно полезны эти процедуры при деформации позвоночника. Хирургическое вмешательство практически не применяется. Подобные меры нужны при безрезультатном длительном лечении пожилых пациентов, которые страдают поражениями тазобедренных суставов.
Иногда прибегнуть к помощи медиков не удается, поэтому приходится обратиться за помощью к народной медицине.
В этих случаях на помощь может прийти:
- Пчелиный воск, который поможет избавится от боли. Для использования достаточно разогреть его до консистенции пластилина и нанести на болезненный участок, сверху накрыть его полиэтиленом и завязать теплым шерстяным шарфом. Этот компресс необходимо оставить на всю ночь.
- Скипидар поможет избавится от болезненных ощущений при воспалении седалищного нерва и прочих расстройствах. Для его использования нужно смешать воду и скипидар в пропорциях 3:2. После этого, нужно взять небольшую корочку черного хлеба и замочить его в данном растворе. По истечению 20 минут эту корку нужно приложить к больному месту и сверху накрыть хлопчатобумажной тканью. С такой повязкой нужно просидеть 10 минут. В том случае, если больной будет ощущать жжение, то лучше всего убрать повязку и не доводить до ожога. После этой процедуры нужно сразу же занять лежачее положение. Также, можно наложить на ягодичную мышцу капустные листья, которые были припущены кипятком.
Народной медициной нужно пользоваться только в ожидании врача, который окажет квалифицированную медицинскую помощь.
источник
Вам известно слово «ишиас »? В переводе с латыни оно означает — воспаление седалищного нерва. Когда боль в ягодице отдает в ногу, не спешите паниковать, скорее всего, это ишиас. Заболевание, конечно, неприятное, но излечимое…
На картинке вы можете увидеть, что седалищный нерв (отмечен красным) тянется вдоль каждой ноги, начиная от пояснично-крестцовых нервных корешков.
Это один из самых длинных нервов нашего организма, он собирает нервные импульсы из многих органов (матка, оболочки спинного мозга, прямая кишка, мочевой пузырь).
Поэтому причин для воспаления седалищного нерва довольно много.
Основные причины проблем с седалищным нервом — переохлаждение и инфекции. Но встречаются и нарушения обмена веществ, приводящие к болезням нервов.
Часто причиной ишиаса может быть травма, как спортивная, так и бытовая.
Ишиас может возникнуть, как вам кажется, «на пустом месте» — вроде бы и простуды не наблюдается, а ягодица и нога вдруг заболели. Но если хорошо подумать, вы наверняка вспомните, где вам могло продуть поясницу…
Боль в ягодице, которая «отдает» в ногу
Такое часто встречается при защемлении нервных корешков на уровне поясничного или крестцового отделов позвоночника. А вот почему корешок оказался зажатым, должен разбираться врач — вертебролог (от латинского «вертебра»- позвонок) или невролог — специалист, лечащий болезни нервов.
У пожилых людей это часто является признаком остеохондроза — когда хрящевая ткань позвоночника постепенно замещается костной. Тогда расстояние между позвонками сокращается, и они начинают сдавливать корешки — нервы, выходящие из главного нервного ствола.
Лечение этого заболевания проводится после определения точной причины — если обнаружена инфекционная природа — вы будете получать антибиотики и противовоспалительные средства.
Очень хорошо с болезнями седалищного нерва справляется физиотерапия — начиная с ультрафиолетового облучения и заканчивая УВЧ.
Так делают блокаду седалищного нерва
При обострении больному не разрешается много двигаться, да ему и самому не захочется! Обезболивающие препараты назначают либо таблетированные, либо делают уколы или даже новокаиновые блокады (обкалывание нерва новокаином по специальным точкам).
Когда острая боль проходит, прекрасно помогают массаж и лечебная физкультура.
Надо всегда помнить — чем быстрее и точнее Вам поставят диагноз — тем лучше будет лечение. Ведь не забывайте, что ишиас возникает не только из-за болезней нервов, но и все органы, которые с ним связаны, могут дать обратную связь.
То есть ишиас вполне может быть одним из симптомов заболеваний матки или прямой кишки.
И тогда надо лечить основное заболевание, а если боль в ягодице отдает в ногу, то используются согревающие мази (Финалгон), настойка цветков сирени.
А теперь посмотрите, какие упражнения полезны, а какие вредны при заболеваниях нервов:
Нередко можно встретить человека, заметно прихрамывающего и при этом испытывающего болевые ощущения. Чаще других, в таких случаях речь идет о том, что боль в пояснице отдает в ногу. На самом деле ситуация, когда болит нога в области ягодицы, совсем небезобидная.
Боль чаще всего появляется достаточно неожиданно, при этом болезненные ощущения могут касаться как одной, так и обеих ног сразу. Со временем ногу становится тяжело выпрямлять, любые движение вызывают неприятные ощущения. Нога начинает ныть настолько, что стать на нее не представляется возможным. Обычно она слегка согнута либо отставлена в сторону. Такой синдром именуют люмбоишиалгией .
Причина состояния, когда ягодица болит и отдает в ногу, чаще связана с переохлаждением или чрезмерной физической нагрузкой. Болевые ощущения могут быть разного свойства – жгучими, ноющими, иметь различные клинические проявления.
- При мышечно-тонической форме проявления пациент жалуется на спазмы в пояснице, искривление позвоночника и ограничение его подвижности.
- Для вегето-сосудистого проявления характерно онемение ног, чаще всего в области стопы. Пациент может испытывать озноб или, напротив, ощущение жара. Боли могут усиливаться при попытках встать.
- При нейродистрофической форме проявления боли носят выраженный жгучий характер и могут усиливаться в ночной период.
Люмбоишиалгия во многом схожа с ишиалгией, для которой больше характерно наличие болей в области бедер. Зачастую болезненные ощущения начинаются после длительной работы в неудобной позе, ушибов, резких подъемов тяжестей, неловких движений и пр. Сперва болят ягодицы или тазобедренный сустав, позже боль перемещается на одну или обе ноги. Поневоле у человека возникает желание защитить и обезопасить больную ногу. Результатом такой заботы будет усиливающаяся хромота.
Причинами появления указанных выше ощущений могут быть радикулит. остеохондроз. грыжа, любые травмы позвоночника. Неблагоприятным фактором описанных недугов является особенность возврата боли в виде рецидивов. Чаще всего провокаторами служат острые респираторные болезни и переохлаждения. Кроме того, нога под ягодицей может заболеть при вполне безобидных действиях. Например, при резком движении, кашле или чихании.
Перечисленные симптомы отражаются на психологическом состоянии человека – может развиться депрессия и подавленное состояние. Основной причиной болей в пояснично-крестовом отделе служит давление на нервные окончания, которое образуется в результате грыжи позвоночника. Это приводит к нарушению кровообращения в данной области, развитию воспалений и отеков. Боли в ягодицах порой бывают вызваны повреждением связок и мышц в области тазобедренного сустава. Иногда боли могут появляться вследствие злокачественных образований, например, первичных опухолей или метастаз костей.
С чего начинать лечение
Лечение должно начинаться с определения причины, способствующей появлению боли. Устранение болевого синдрома – это уже второстепенный критерий лечения. На сегодняшний день распространено лечение при помощи медикаментозных средств, а также разновидностей мануальной терапии.
Самым простейшим способом временно помочь самому себе, то есть избавиться от болевых ощущений, будет принятие так называемой «позы эмбриона». Для этого необходимо лечь на здоровый бок, а больную ногу подтянуть к животу. То есть, если болит правая ягодица и нога, то следует лечь на левую сторону туловища и поджать правую ногу. При болевом синдроме в обеих ногах сразу, пациент лежит на спине, подтянув к животу обе ноги. Однако такое снятие болевых ощущений может носить лишь временный характер и не избавляет от причины их возникновения. Для принятия решения о способах лечения, нужно обращаться к специалисту и делать полноценное обследование.
Для диагностирования применяют ультразвук и магнито-резонансную томографию. После постановки диагноза пациенту может быть назначено иглоукалывание, физиотерапия и лечебная гимнастика. Помочь с устранением в области дискомфорта в поясничном отделе и в области ягодиц помогут специалисты по мануальной терапии. Для снятия болевого синдрома назначают обезболивающие препараты.
Легкая походка, уверенность в движениях – это атрибуты здорового и успешного человека. Но если появляются жалобы на то, что боль в ноге отдает в ягодицу, даже заправскому трудоголику приходится думать о лечении, ведь она вызывает хромоту, не оставляет даже ночью и обостряется при любой смене положения. Что это? Как бороться с ней? В этом мы и постараемся разобраться далее.
Понять, что вызывает боль, можно, имея точное описание ее характера. Так, дизестезия (извращение чувствительности в пораженном месте) или парестезия (ложное ощущение, которое появляется без внешнего воздействия) могут наводить на мысль о неврологическом характере проблемы. А постоянная боль, которая не оставляет даже в состоянии покоя, встречается и при неврологических расстройствах, и при воспалительных заболеваниях или при развитии злокачественных новообразований.
Основные причины боли в ягодичной мышце:
- Остеохондроз пояснично-крестцовой зоны, радикулопатия, межпозвоночная грыжа.
- Остеоартроз тазобедренного сустава.
- Заболевания суставов крестцово-подвздошной зоны (остеомиелит бедренной или подвздошной кости).
- Травмы позвоночника, крестца, копчика ( растяжение мышц, гематома, перелом).
- Компрессия седалищного нерва со стороны грушевидной мышцы (синдром грушевидной мышцы).
- Люмбаго, когда возникает гипертонус мышц поясничной зоны, а также бедер и ягодиц.
- Патологии органов малого таза у женщин – аднексит.
- Заболевания прямой кишки – проктит, парапроктит, геморрой, периректальный абсцесс.
- Миалгия как первичный синдром, связанный с инфекционными заболеваниями, переохлаждением.
- Миозит – воспалительный процесс в мышечной ткани ягодиц.
- Полимиозит.
- Различные виды артритов подвздошного сочленения, включая псориатический артрит.
- Поясничный стеноз.
- Окклюзия подвздошной артерий или аорты.
- Опухоли забрюшинной области.
- Синдром хронического сдавления ягодичных мышц.
- Злокачественные процессы – лимфосаркома, миеломная патология, метастазы подвздошной кости.
- Туберкулез кости.
Причины боли в ягодичной мышце также могут быть вторичными признаками таких заболеваний:
- Переломы шейки бедра.
- Паховая грыжа.
- Бурсит (вертельный).
- Ложная перемежающаяся хромота.
- Тендинит сухожилия, относящегося к средней ягодичной мышце.
Невзирая на то, что источники возникновения боли в ягодице могут быть разными, условно их можно разделить на следующие группы:
- Деформация и заболевание нижнего отдела позвоночника – межпозвонковые грыжи поясничного отдела, остеохондроз, сколиоз;
- Невралгия седалищного нерва – ишиас;
- Местные гнойно-воспалительные процессы;
- Заболевание тазобедренных суставов;
- Нарушение кровообращения.
Смешанная форма. Включает в себя признаки всех трех предыдущих форм.
- Для всех форм люмбоишалгии характерны следующие классические признаки:
- Ограничение движения и боль в пояснице;
- Резкое усиление боли при любом изменении положения тела;
- Часто и неожиданно у человека беспричинно немеет нога;
- Характерное положение больного: он слегка наклонен вперед и согнут;
- Болезненность по ходу седалищного нерва;
- Болит поясница и отдает в ногу;
- Кожные покровы на ноге изменяют свой цвет, вследствие нарушения кровообращения;
- Ощущение зябкости и(или) жара;
- Боль при попытке больного стать на ногу.
Причинами появления указанных выше ощущений могут быть радикулит, остеохондроз, грыжа, любые травмы позвоночника. Неблагоприятным фактором описанных недугов является особенность возврата боли в виде рецидивов. Чаще всего провокаторами служат острые респираторные болезни и переохлаждения. Кроме того, нога под ягодицей может заболеть при вполне безобидных действиях. Например, при резком движении, кашле или чихании.
Такое часто встречается при защемлении нервных корешков на уровне поясничного или крестцового отделов позвоночника. А вот почему корешок оказался зажатым, должен разбираться врач — вертебролог (от латинского «вертебра»- позвонок) или невролог — специалист, лечащий болезни нервов.
Сам по себе радикулит является не клиническим диагнозом, а следствием заболевания, которое должен определить квалифицированный специалист и назначить соответствующее лечение. Болевые ощущения снимаются противовоспалительными и обезболивающими препаратами.
Части скелета человека составляют единую связанную систему. Отклонения от нормы в одном месте обязательно скажутся на других частях системы. В результате чего неправильно распределенный мышечный тонус приведет к передавливанию нервов и возникнет боль в ягодицах и других частях тела.
Больше всего страданий приносят изменения в поясничном столбе, которые чреваты болями в области ягодиц с распространением вниз по левой, правой ноге, или сразу с обеих сторон.
Одной из распространенных патологий является плоскостопие, которое несет за собой изменение всей конструкции пояса нижних конечностей.
Так, неправильно распределяется нагрузка на стопу, нарушается осанка и положение таза, что рано или поздно приводит к болевому синдрому в области поясницы, ягодиц и нижних конечностей.
Кроме лекарственной терапии с успехом используются локальные методики воздействия:
Врачи киевской «Клиники доктора Игнатьева» всеми силами стараются облегчить боль в ягодицах при любой степени ее выраженности. Подбор схемы терапии производится индивидуально и быстро приводит к выздоровлению пациента.
- Боль в пояснице, отдающая в левую ногу и ягодицу –.
- Боль внизу спины, отдающая в ногу, ягодицу или пах –.
- Боль в пояснице – это различные виды неприятных ощущений, прострелов.
источник
Боль, переходящая от поясничного отдела в ягодицы и нижние конечности, является наиболее явным признаком остеохондроза пояснично-крестцового отдела.
Такой вид боли может быть симптомом заболевания под названием «люмбоишиалгия».
Существует достаточно большое число причин, по которым возникают болезненные ощущения одновременно в поясничном отделе и бедрах.
В список наиболее распространенных факторов, провоцирующих болевые ощущения, входят:
- Подъем тяжестей, повышенная или резкая нагрузка на слабые мышцы спины;
- Межпозвоночные грыжи (как правило, образуются в результате отсутствия лечения остеохондроза);
- Проблемы в работе эндокринной системы (сахарный диабет, лишний вес);
- Патологические заболевания суставов и периартикулярных тканей;
- Излишнее употребление алкогольных и табачных изделий;
- Болезни мочеполовой системы (цистит, пиелонефрит);
- Опухолевые образования в тканях позвоночного столба;
- Недостаточное обеспечение клеток питательными веществами (нехватка витаминов и минералов), в результате чего развиваются заболевания позвоночника;
- Воспаление седалищного нерва (обыкновенно боли возникают с одной стороны тела, усиливаются в ночное время суток);
- Смещение дисков позвоночника (помимо болей в поврежденном отделе могут возникать онемение конечностей и спины, слабость в мышцах, воспаления);
- Травмы спины.
к оглавлению ↑
При развитии остеохондроза боль носит нескончаемый «ноющий» характер, нередко возникают «острые» боли, ограничивающие движения человека. Болезненность усиливается при высоких нагрузках на позвоночник при резких телодвижениях, покалывания и онемение в нижних конечностях, вероятность образования хромоты.
Остеопороз – это болезнь, которая часто развивается как следствие других заболеваний позвоночного столба (межпозвоночные грыжи, защемление седалищного нерва, травмы бедра, онкология). Характер симптомов и болей может указывать на источник проблемы.

Показательными признаками искривления позвоночника являются: плечевая асимметрия, нарушение походки, быстрое утомление спины при удержании правильного положения, деформирование грудной клетки.
Данное заболевание означает воспаление седалищного нерва. Для ишиалгии характерны боли в пояснице, которые «отдают» в левую ягодичную мышцу. К факторам, провоцирующим заболевание, относятся инфекционные поражения, частая подверженность организма к переохлаждению, травматические повреждения.
Ещё одной причиной возникновения болей в пояснице и продолжения болевых ощущений в ягодичной зоне может стать поражение нервных корешков пояснично-крестцового отдела. Во время движения боль усиливается и может доходить до фаланг пальцев ног, нередко пациент ощущает холодок или жар в нижних конечностях, «мурашки» и онемение.
Воспаление тазобедренного сустава носит прогрессирующий характер и может возникнуть практически в любом возрасте. Патология может сформировать в результате наследственной предрасположенности, при постоянных нагрузках на ноги, при травмах бедра и дисплазии.
В виде болей в поясничном отделе с правой стороны, с последующей локализацией в ногах и ягодичной мышце, могут проявляться урологические или гинекологические заболевания, патологические процессы в желудочно-кишечном тракте, болезни почек.
Для того, чтобы назначить правильное лечение, требуется тщательная диагностика пациента.
Применяются следующие методы исследования:
- Общий анализ мочи;
- Сдача крови на биохимию и клинический анализ;
- Ультразвуковое исследование брюшной полости (показывает состояние мочевого пузыря, почек, поджелудочной железы и других внутренних органов малого таза);
- Рентгенография (используется, когда большинство симптомов указывает на проблему в позвоночном столбе);
- Компьютерная томография и магниторезонансная томография (дают подробный отчет о состоянии тканей, о наличии или отсутствии воспалительных процессов, показывают нарушенные структуры и изменения);
- Электромиография (помогает исследовать состояние нервных и мышечных волокон тканей при подозрении на дегенеративные процессы).
Терапия проводится при помощи лекарственных препаратов, которые подбираются в соответствии с причиной болей. Используются средства, снимающие спазм в мышцах, нестероидные противовоспалительные средства для наружного применения, иммуностимулирующие, новокаиновые блокады при обострениях.
Помимо медикаментов, в курс лечения включают:
- постельный режим;
- ограниченные физические нагрузки;
- массаж или мануальная терапия;
- ЛФК;
- физиотерапевтические процедуры.
Советуем посмотреть тематическое видео.
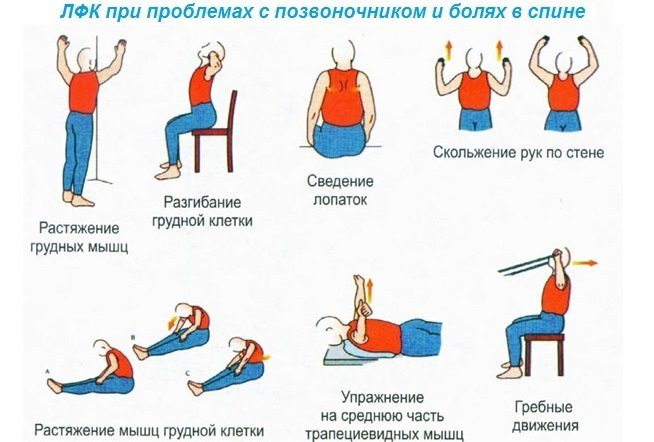
Лечебная гимнастика проводится курсом и входит в комплексную терапию. Для профилактики в домашних условиях можно выполнять следующие упражнения:
- Встать на четвереньки, опустить таз на ноги, застыть в таком положении на несколько секунд. Затем плавно перенести тело вперед с опорой на прямые руки, прогнувшись аккуратно в спине. Повторить упражнение 5 раз.
- Встать на четвереньки. Приподнять обе голени с опорой на колени и выполнять повороты тазобедренного сустава в левую и правую стороны.
- Из положения, стоя на четвереньках, медленно опускать до пола таз влево и вправо, задерживаться на полу на 2-3 секунды.
Когда возникает боль в поясничном отделе, в ягодичной мышце, есть ощущение, что «тянет» ноги, онемение конечностей, постоянное напряжение мышц и другие неприятные симптомы, ограничивающие движение, следует немедленно обратиться к терапевту, который выдаст направление к специалисту узкого профиля, и поможет не допустить развития заболевания.
источник
Человека, который испытывает мучительные боли в области поясницы, можно заметить сразу. Его выдаёт скованная походка, а движения доставляют дискомфорт. Проигнорировать симптомы невозможно, потому что они будут только усиливаться. Для того чтобы избавиться от этого, надо выявить характер боли и особенности симптомов.
Должны насторожить боли в пояснице, отдающие в ягодицу, потому что это могут быть признаки различных серьезных болезней.
В зависимости от того, какие ткани или органы поражены, боли делятся на несколько разновидностей. Выделяют мышечно-тонические, вегетососудистые и нейродистрофические, каждая из которых характеризуется различными клиническими проявлениями и причинами.
О чем могут говорить быть боли в пояснице, отдающие в ягодицу?
Причин болезненности в пояснице — огромное множество. И примерно треть из них связаны именно с этим недугом. Неприятные ощущения обычно отдают выше или ниже поясницы. Остеохондроз — это дегенеративная болезнь позвоночника, которая приводит к повреждению дисков и хрящей в разных его отделах.
Какими бывают боли в пояснице, отдающие в ягодицу и правую ногу?
Остеохондроз характеризуется острой или ноющей болью в пояснице. Она может иррадиировать в таз или ногу, а также в ягодицу. При этом возникает воспалительный процесс в области дисков и хрящей.
Для этой боли характерно усиление во время физических нагрузок или при резких движениях, зачастую нарушена чувствительность ног, человек может начать хромать, принимает и сохраняет позу, в которой дискомфортные ощущается минимальны. Мазь от боли в пояснице может помочь, но бороться следует не с симптомом, а с первопричиной. А для этого нужно обратиться к врачу.
При подозрениях на остеохондроз больному необходимо прийти на приём к вертебрологу и неврологу, обязательно пройти обследование, физиологические тесты, которые ему назначит специалист. Лечение направлено на купирование болевого синдрома. Это можно сделать с помощью НПВС, обезболивающих средств, миорелаксантов. После прохождения медикаментозного лечения пациенту назначается лечебный массаж, гимнастика и физиотерапевтические процедуры. Хирургическая операция – это крайняя мера, применяемая в запущенных случаях.
Чаще всего от остеохондроза страдает взрослое население. Если вовремя не принять мер к излечению, оно может привести к инвалидности. Также боли в пояснице, отдающие в ягодицу, могут возникать при межпозвоночной грыже.
Это прямое следствие запущенного и усугубившегося остеохондроза, также причиной могут послужить постоянные нагрузки на позвоночник или другие нарушения. В результате этого заболевания деформируется позвоночный диск, фиброзная оболочка разрывается ядром диска, в результате нервные структуры поражаются.
Как в этом случае проявляются боли в пояснице, отдающие в ягодицу?
При межпозвоночной грыже постоянно болит в поясничном отделе позвоночника, временами ощущения становятся острыми и невыносимыми. Отдают в ягодицу и ногу, характеризуются усилением при напряжениях, кашле, чихании и т. п. В пораженном участке ощущается скованность, немеет ступня, больной утрачивает способность совершать даже самые элементарные действия. Он не может самостоятельно обуться, не может производить наклоны, поднимать ноги. Боль в пояснице отдает в левую ягодицу сильнее, чем в правую.
Чтобы диагностировать межпозвоночную грыжу, необходимо провести те же исследования, что и при выявлении остеохондроза: больному показано прохождение тестов, компьютерной томографии, магнитно-резонансной томографии, не обойтись и без рентгеновских снимков. Лечение принято начинать с консервативных методов. В первую очередь необходимо устранить болевой синдром, восстановить функции позвоночника и мышц. Часто врачи назначают мазь от боли в пояснице (какую именно — рассмотрим далее).
К оперативному лечению прибегают в тех случаях, когда не помогла консервативная терапия. В ходе оперативного вмешательства производится удаление пораженного диска (частичное или полное). Мазь от боли в пояснице рассмотрим позднее.
В отличие от костной, ткань, из которой состоит межпозвонковый диск, больше всего подвержена воздействию негативных факторов, она быстрее истирается. В связи с этим в ней появляются надрывы и трещины, впоследствии наблюдается развитие протрузии — выпячивание фиброзного кольца, которое ведёт к дискомфорту и осложнениям.
При выпячивании дисков в пояснице ощущаются постоянные боли ноющего характера, иногда случаются «прострелы», которые отдают в конечности. Нарушается чувствительность ног, ощущение скованности в пояснице и мышечной слабости нарастает вплоть до полного обездвиживания. Боли в пояснице, отдающие в ягодицу и правую ногу (впрочем, как и левую), очень серьезны.
Диагноз ставят невролог и вертебролог. Для этого назначают физиологические тесты, МРТ, компьютерное сканирование. Для того чтобы устранить болевой синдром, используют противовоспалительные медикаменты, а для того, чтобы восстановить функции позвоночника, применяют массаж, лечебную физкультуру, мануальную терапию.
Только так можно избавиться от боли в пояснице, отдающей в ягодицу. Лечение должно быть комплексным.
Оперативное вмешательство показано, если имеют место к протрузии, которые, помимо болей, вызывают проблемы с мочеиспусканием или дефекацией.
Радикулопатия, или корешковый синдром, начинает развиваться потому, что сдавливаются нервные корешки, выходящие из позвоночника. Данная болезнь является следствием остеохондроза, межпозвоночной грыжи, травм, новообразований спинного мозга или инфекций позвоночника, таких как остеомиелит или туберкулез. Какими бывают боли в пояснице, отдающие в ягодицу и в ногу? Причины и симптомы взаимосвязаны.
Боли в спине, которые иррадиируют в конечность, имеют ярко выраженный характер. Бывают случаи, когда от боли и онемения больной совершенно лишён возможности шевелить ногой, кроме того, начинают проявляться нарушения со стороны мочеполовой системы: затруднено мочеиспускание или позывы становятся частыми. Если лечение болезни затягивать, происходит атрофирование мышц на пораженной конечности, вследствие этого она начинает усыхать и уменьшаться в размерах.
Постоянно присутствуют боли в пояснице, отдающие в ягодицу. Чем лечить недуг?
При появлении симптомов радикулопатии больной должен явиться на приём к врачу-вертебрологу. Специалистом будет проведён внешний осмотр для того, чтобы выявить неврологические нарушения. Скорее всего, будет назначено МРТ или рентген позвоночника. Лечение направлено на устранение боли (показан прием противовоспалительных средств), а после проведения медикаментозного лечения больному назначают физиотерапевтические процедуры: УВЧ, электрофорез. Лечебный массаж, мануальная терапия, витамины и хондропротекторы призваны укрепить ткани.
Боли в пояснице, отдающие в ягодицу и бедро, хорошо снимаются специальными мазями.
Такая ситуация возможна после хирургического вмешательства внизу живота. При этом часто выпадает коленный рефлекс, имеют место чувствительные нарушения, слабость мышц бедра. Боль не так сильно выражена, как двигательные нарушения. Не исключена атрофия мышц бедра, которая может давать сильную боль, иррадиирующую в конечность. Этому способствуют антикоагулянты и ретроперитонеальная гематома (кровь скапливается за брюшиной). Болезненные ощущения локализуются в пояснице и на передней поверхности бедра.
Если боль локализуется вверху и посередине поясницы, то это может быть из-за чрезмерной мышечной активности, перенапряжения, межреберной травматической нейропатии, болезни Бехтерева и Шейермана, спондилеза грудного отдела, опухолей позвоночника.
Есть и другие патологии позвоночника, которые могут приводить к болям в пояснице, отдающим в конечности. Итак, негативные ощущения возникают из-за:
- остеопороза;
- поясничного спондилеза;
- спондилолистеза;
- стеноза;
- анкилозирующего спондилита;
- пролапса;
- протрузии диска;
- перелома позвонка;
Чаще всего облегчить страдания помогут специальные средства от боли в поясничном отделе, выпускающиеся в форме мазей или гелей. Назначает их только врач. Выбор чаще всего останавливают на:
1. «Кетопрофене», «Фастум геле», «Кетоналне» или «Флексене». Применяются данные лекарственные средства при разных воспалительных процессах в опорно-двигательном аппарате и после травматизации. А ещё при остеохондрозе, ушибах, радикулите и воспалениях.
2. «Найзе» — самой известной мази от боли в спине. Данный препарат помогает очень хорошо.
3. «Диклофенаке», или «Диклаке», или «Вольтарене». Состав у них одинаков, мази прекрасно избавляют от боли и воспаления в поясничном отделе позвоночника.
4. Препаратах, в состав которых входит ибупрофен: «Финалгеле», «Пироксикаме» или «Ибупрофене». Они обладают одинаковым действием.
Целесообразно использование и других мазей, у которых согревающий эффект:
1. «Финалгона», содержащего химические вещества, оказывающие сосудорасширяющее действие и активирующие обмен веществ.
2. «Капсикама» — помимо химических компонентов, в состав его входит камфора и живичный скипидар. Он эффективно снимает воспаления и боли.
3. «Эфкамона». Содержит в строго определенных количествах настойку перца, ментол, эфирное масло гвоздики, эвкалипт и горчицу. Мазь оказывает согревающее действие, снимает воспаления и расслабляет мышцы. Внимание! Так боли в пояснице, отдающие в ягодицу, при беременности лечить не рекомендуется. Это может спровоцировать выкидыш.
4. «Випросала» — в состав входят только натуральные компоненты. Основное действие оказывает содержащийся в мази змеиный яд — он быстро снимает боль и воспаление.
Когда назначают хондропротекторы, говорят о:
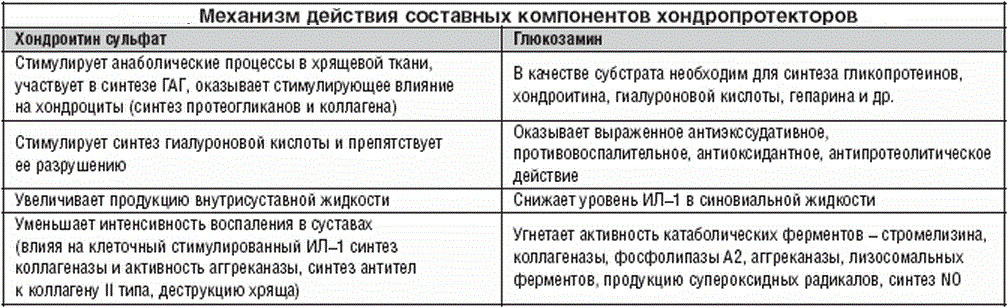
1. «Хондроитина сульфате». Действие мази направлено на эффективное восстановление разрушенных связок и хрящей. Наблюдается благотворное влияние на ткань костей. Остеохондроз и другие патологии лечит тоже неплохо.
2. «Терафлексе М». В составе хондроитин и небольшое количество глюкозамина с хондропротекторными свойствами. Оба вещества в этом препарате дополняют друг друга.
Мы рассмотрели, что собой представляют и почему возникают боли в пояснице, отдающие в ягодицу и в ногу. Причины должен выяснять врач. Он же назначает лечение.
источник
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
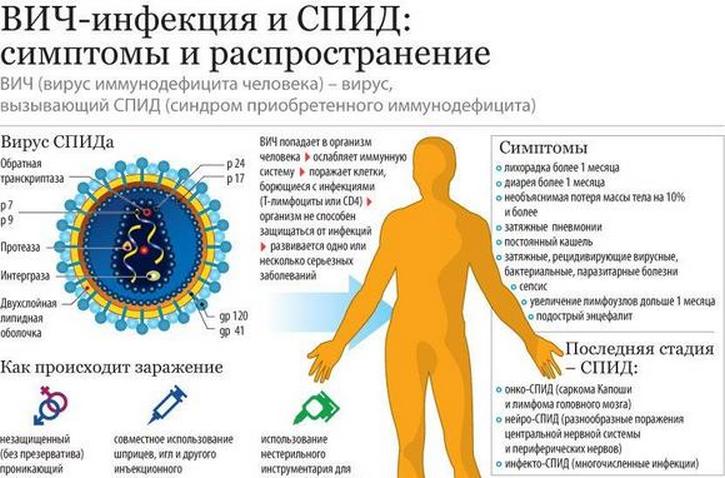
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
источник
Когда у человека возникает боль в пояснице слева, отдает в ягодицу и ногу, то причины болезненности чаще связаны с позвоночником. Еще поясничная боль, отдающая в ногу, может беспокоить пациента из-за патологических процессов, происходящих во внутренних органах. Для выяснения факторов, провоцирующих боль в спине, учитывается характер болевых ощущений с сопутствующей симптоматикой, также проводятся дополнительные диагностические процедуры, назначается лечение.
Причин, вызывающих боли в пояснице, много. Если боль в пояснице отдает в ягодицу и ногу, то пациент может страдать:
- Грыжей или протрузией диска, находящегося между поясничным позвонком.
- Травмой позвоночного столба.
- Гормональным сбоем.
- Ревматическими заболеваниями.
- Онкологией.
- Патологиями органов мочевыделения.
- Гипо-, авитаминозом.
- Остеопорозом.
- Фасеточным синдромом.
Также болевой синдром ягодичной зоны и поясницы вызывается флегмонами, абсцессами, остеомиелитом, фурункулами, патологиями копчика, прямой кишки и иными патологическими процессами. Если у пациента болит поясница, и боли будут отдавать к бедру, то они провоцируются протрузией, грыжей межпозвоночных дисков. Когда у больного гипергидроз, то высока вероятность того, что у него существует спинномозговая онкология или седалищный нерв травмирован.
Когда у человека будет болеть в поясничном сегменте, и боль беспокоит справа сзади ближе к ягодице или слева, то высока вероятность того, что ущемлен седалищный нерв. Болевые ощущения, отдающие в бедренную зону спереди, могут быть причиной патологических изменений в нерве бедра. Тупой болевой синдром в поясничной зоне и коленном суставе могут сигнализировать об онкологии органов половой системы, артрозных изменениях тазобедренного сустава.
При ишиалгии сдавливаются нервные корешки крестцового позвоночного сегмента. Боль поразит поясницу, ягодичную зону с коленным суставом. При люмбоишиалгии сдавлены все нервные волокна позвоночника. Патологический процесс характеризуется болью в пояснице, отдающей на весь позвоночник, при этом боль охватывает нижнюю бедренную область.
При остеохондрозе нарушен водно-солевой метаболизм, происходят процессы дистрофии, дегенерации позвоночного столба с деформацией дисков, находящихся между позвонками. Ягодичные мышцы будут болезненны из-за остеохондрозных изменений, поражающих поясничный, крестцовый участок позвоночного столба. Боли ноющие, обостряются во время изнурительного физического труда, воздействия низких температур, а также, когда человек резко повернулся.
- Кроме болезненности ягодиц, дискомфорт чувствуется в крестцовом, копчиковом, поясничном сегменте, бедре.
- Наблюдается гипертонус ягодиц, поясничных мышц, ног.
- Ограничена подвижность позвоночника, тазобедренного сустава, спинальные мышцы перенапряжены.
- Миоволокна бедренной, голенной зоны ослаблены, снижена чувствительность. Пациент чувствует, что в ногах покалывает, по ним «ползают мурашки».
Патология является результатом люмбоишиалгических, ишиалгических изменений. Возникает острый, простреливающий болевой синдром поясничной зоны с иррадиацией к левой или правой ноге. Вызывается воздействием низких температур, резкими движениями, изнурительным физическим трудом, включающим поднятие тяжелых предметов.
У больного снижена двигательная активность, он хромает, у него немеют пальцы на нижних конечностях, ногам холодно или жарко, чувствуется, как по ним «ползают мурашки». Спустя некоторое время боль может исчезнуть, потом она станет более интенсивной.
При этом патологическом состоянии наблюдается симптоматика:
- В ногах, спине покалывает, человек чувствует, как по ним «ползают мурашки», поясница зажата.
- Тянущие болевые ощущения боковых сторон бедер, ноги немеют.
- Конечности ослаблены.
- Непроизвольное мочеиспускание.
Если грыжа увеличивается в диаметре, то боли усиливаются, распространяются на стопу. При грыже происходит деструкция межпозвоночного диска, поэтому ущемляются нервы, сильно болит спина ниже поясницы, боли иррадиируют в правую или левую нижнюю конечности. Наблюдаются ноющий, стреляющий, сверлящий, тупой характер болевых ощущений.
Дискомфорт провоцируется поднятием тяжестей, резкими поворотами, травмами. Болевые ощущения внезапные, поражают одну сторону. Двусторонние боли наблюдаются реже. Спустя 7-10 суток боли с нижней части поясницы переходят на нижнюю конечность, человек начинает хромать.
Когда седалищный нерв воспален, сдавлен, то болит поясничный участок, болевой синдром иррадиирует к задней поверхности нижней конечности. Этот нерв воспаляется из-за:
- Чрезмерных физических нагрузок.
- Воздействия низких температур.
- Дефектов позвонков (грыжи Шморля, остеофиты).
- Остеохондрозных изменений поясничного сегмента.
- Онкологии, туберкулеза поясничной зоны.
- Стрессовых ситуаций, приводящих к нарушенному метаболизму мышц.
Нижние конечности становятся менее чувствительными, они немеют, дискомфорт усиливается. Пациент после пробуждения разминает ногу, которая трудно сгибается, разгибается. Болевые ощущения наблюдаются постоянно, тонус спинальных мышц повышен, нарушены функции выделительной системы.
Ушибы являются самой частой травмой мягкотканных структур ягодичной зоны, происходят тогда, когда человек упал, ударился. Пациенту больно сидеть, надавливание на пораженную зону вызывает дискомфорт, под кожей образуется гематома. Если пациент двигает ногой, то это вызывает боль. Через несколько суток болевой синдром исчезнет самостоятельно.
Если тазобедренный сустав вывихнут, то у человека сильно болит внутри ягодичной зоны, в паховой области, в бедренных мышцах. Нижняя конечность неподвижна, находится в вынужденной позиции. Мягкие ткани отечны, ягодичные, бедренные мышцы сильно напряжены, под кожей видны синяки.
Перелом часто случается из-за аварий, падения с высоты, вызывается сильным ударом. При травмировании пациент страдает от сильного болевого синдрома. Суставы утрачивают подвижность, мягкие ткани отечны, под кожей видны гематомы. Тяжелые травмы вызывают сильные боли, если пациенту не устранить болевой синдром, то возникнет травматический шок.
Тазобедренный сустав воспаляется из-за разных причин. Возникает болевой синдром внутри ягодичной области, когда человек ходит. Наблюдается гипертермия с отеком кожи в пораженном участке.
При гнойной форме суставного воспаления тазобедренные суставы с ягодицами болят при минимальной двигательной активности. Человек страдает от гипертермии, он сильно утомляется, пораженный сустав гиперемирован, он припухлый.
При ревматоидном суставном воспалении болевой синдром поражает тазобедренные суставы с двух сторон, они скованы по утрам. Инфекционные патологии органов дыхания и иные инфекции часто сопровождаются реактивным артритом.
Внутри ягодичной зоны проявляется острый болевой синдром, наблюдается гипертермия, иные проявления инфекционного процесса. При псориатическом артрите тазобедренные суставы поражаются псориазом. Болевой синдром проявляется внутри ягодичной зоны, кожные покровы в пораженном участке цианотичны.
При этом патологическом состоянии тазобедренные суставные ткани разрушаются из-за дегенеративных, дистрофических процессов, нарушатся функции суставов. На начальном этапе патологического процесса ноющий болевой синдром возникает тогда, когда человек ходит. Потом неприятные ощущения становятся более интенсивными, иррадиируют к паху, бедру. На заключительной стадии сильные боли мучают пациента постоянно.
Болевые ощущения у беременных в ягодичной области бывают из-за перенапряжения поясничных, ягодичных мышц, нижних конечностей, таза, потому что матка с плодом увеличена в размере. Маткой сдавливаются сосудистые, нервные ткани таза, позвоночник перегружается, смещается центр тяжести. Сильный болевой синдром в виде прострела при беременности наблюдается к 36 или 40 неделе. Когда женщина родит, симптомы должны исчезнуть, если они не проходят, то надо обратиться к специалисту.
Чтобы установить диагноз, врач собирает анамнез, направляет больного на диагностические мероприятия. Проводится компьютерная либо магнитно-резонансная томография поясничного сегмента, исследуют ультразвуком органы, находящиеся в брюшной полости, выполняют электромиографическое исследование. Дополнительно проводят лабораторную диагностику и иные методы исследования.
Если у человека нестерпимые болевые ощущения с иррадиацией к ягодице, ноге, не помогают анальгетики, наблюдается гипертермия с дисфункцией органов пищеварения, нога недвижима, то нужна срочная врачебная помощь.
Терапия проводится после установления причин патологического процесса. Показано медикаментозное лечение с физиотерапевтическими процедурами. Для устранения воспалительного процесса лечат нестероидными средствами, снимающими воспаление.
Чтобы устранить отеки, лечат Лазиксом, Фуросемидом. Против спазмирования показано применение Трентала с Дротаверином. С помощью Мидокалма, обладающего миорелаксантным воздействием, мышцы расслабятся, устранится боль. Благодаря длительному применению хондропротекторов восстановятся хрящевые ткани, нормализуется метаболизм. Если воспалительный процесс с болевым синдромом не проходит, то применяют кортикостероиды. Лечат Дипроспаном, Преднизолоном.
Устранить боли можно анальгетиками. Лечат Парацетамолом, Найзом, Седалгином. Нормализовать микроциркуляцию можно с помощью Пирацетама, Актовегина, Глицина. При остром аппендиците анальгетики не применяют, поскольку увеличится риск перитонита. В этом случае показано хирургическое вмешательство.
Показано применение физиотерапевтических процедур. Выполняют 10–15 сеансов массажа, иглорефлексотерапию, лазеротерапию, гальванотерапию. На организм воздействуют токами разной частоты для обезболивания, расслабления, также применяют магнитотерапию с электрофорезом, аппликации с озокеритом, парафином.
Лечебная физкультура (ЛФК) применяется только тогда, когда отсутствует обострение. Гимнастика подбирается врачом индивидуально для каждого пациента. Доктор учитывает индивидуальные особенности больного, степень тяжести патологии. Примерный комплекс упражнений:
- Надо присесть на пол, ноги держат вместе, руки опущены вдоль тела. Следует приподниматься на носки с поднятием рук вверх и прогибом поясничной зоны. Выполняют 15 раз.
- Надо встать на колени, ладони упираются в пол. Следует прогибаться и выгибаться 15 раз.
- Требуется лечь на спину, руки вытягивают вдоль туловища. Ноги поднимают под прямым углом, потом их опускают вниз, поясница от пола не отрывается. Выполняют 10 раз.
Дополнительно к основному лечению применяют народные методы. Перед их применением следует проконсультироваться с доктором. Берется измельченный до порошковой формы каштан с топленым салом, камфорным маслом в одинаковых пропорциях. Компоненты тщательно перемешивают, наносят на дольку черного хлеба, который прикладывают к больной ноге и держат от 45 минут до 1 часа.
Берутся белки из куриного яйца 4 штуки, смешиваются со 100 г водки. Делают согревающую повязку на пораженный участок. Через 2 часа надо смыть состав, такой компресс применяют 3 раза в течение 7 суток. Надо взять черный перец 100 г и 300 г водки, заливают в емкость, закрывают, настаивают 14 суток в темном помещении. Натирают пораженную область, которую потом укутывают. Растирать настойкой можно 2 раза в течение 7 суток.
Готовят отвар из дубовой коры, в который добавляется 2 столовые ложки порошка горчицы с 1 чайной ложкой масла миндаля. Компоненты тщательно перемешивают, потом ежедневно прикладывают примочки к пораженной области. Измельчаются и смешиваются ингредиенты в равных пропорциях: лаванда с ромашкой, одуванчиковый корень с полевым хвощом, тысячелистником. Заливаются 500 мл воды, варятся 30 минут, потом добавляется 100 г свиного жира. Пропитывают повязку этой смесью, прикладывают к пораженному участку, потом надо смыть состав.
Наливается в ванну теплая вода, добавляется морская соль не более 200 г с 50 мл лимонного сока. Также можно добавить 5 капель эфирного масла лаванды и масло косточки винограда. В ванне желательно быть 20 минут, потом надо тепло одеться и полежать. Мелко измельчаются шишки хмеля 100 г, смешиваются со свиным салом 150 г. Оставить на 7 суток. Такая мазь наносится на пораженный сегмент, применяется каждый день на протяжении 14 суток.
Берется 1 столовая ложка измельченного зверобоя, к которому добавляется 200 мл кипятка, настаивают 10 минут. Пьют по 1 столовой ложке каждый день на протяжении 30 суток. Если возникли боли в ягодицах, спине, ноге, то требуется срочно обращаться за медицинской помощью, а не заниматься самолечением, от которого возникнут тяжелые осложнения, не всегда поддающиеся излечению.
источник