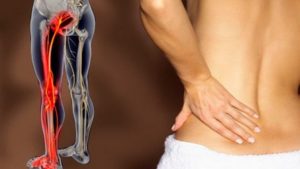
Часто бывает так, что без видимых причин начинает болеть спина, при этом боль распространяется на отдельные участки ноги.
Иногда эта боль односторонняя, сильная и ноющая, а иногда сопровождается прострелами.
В таком состоянии очень сложно ходить, носить тяжелые предметы, не говоря уже быстрой походке или беге.
Даже если пациент решает «переждать» боль, то ожидание может обернуться против него — чаще всего неприятные ощущения могут пропадать на короткое время, а потом снова появляться.
Сама по себе боль не пройдет, нужно обратиться к специалисту для установления ее истинной причины.
Причинами такой боли могут становиться заболевания поясничного и крестцового отделов позвоночника, а также сопутствующие им поражения тканей нервной системы и оболочек спинного мозга.
Для установления истинной причины боли важно обратиться к опытному специалисту для полного обследования состояния позвоночника и назначения необходимого лечения.
Среди причин болей, отдающих в ногу, выделяют несколько заболеваний. Рассмотрим их подробнее.
Корешковый синдром — патологическое состояние, связанное с дисфункцией нервных корешков и спровоцированное заболеванием позвоночного столба.
Болезнь проявляется в расстройстве двигательных, вегетативных и чувствительных функций.
В зависимости от вида синдрома выделяют несколько проявлений заболевания:
- Нерезкая боль в позвоночнике распространяется на внутреннюю и переднюю часть бедра, до коленного сустава, иногда ниже.
- Ощутимая боль распространяется от наружной поверхности бедер, захватывая переднюю часть голени, тыльную часть стопы и заканчивается на большом пальце. В этом случае нарушается двигательная функция большого пальца.
- Ощутимая боль проявляется в поясничном отделе, распространяется на мышцы ягодиц, передней и задней части бедра, наружной части голени и стопы, иногда охватывая пальцы ноги. В этом случае больному тяжело удержаться на носках, появляются ощущения покалывания в местах поражения.
Лечение заболевания должен назначить врач — в дополнение к проводимым мероприятиям не рекомендуется переохлаждение и сильные нагрузки на позвоночник. При правильном подходе к лечению и профилактике существует возможность избежать обострения заболевания и снизить проявление болевых ощущений. Аналогичные рекомендации даются и для следующих заболеваний, сопровождающихся болями в спине и отдающими в ногу:
- Ишиас или ишиалгия возникает вследствие поражения седалищного нерва, что сопровождается болями в ноге. В этом случае пациент не может выполнять физические упражнения, не в состоянии опереться на больную ногу, сесть или наклониться, на наружной части ноги наблюдается легкое онемение, которое может распространиться до пальцев ноги. Боль локализуется в ягодичном отделе, распространяясь на заднюю и боковую поверхность бедра, голени и стопы.
- Люмбаго (прострел) возникает вследствие перенапряжения мышц поясницы во время сильных физических нагрузок и последующим охлаждением. В этом случае боль возникает в пояснице, характеризуется как острая и стреляющая, может распространяться до пальцев ног. В таком положении человек полностью обездвижен, любые физические усилия сопровождаются болью, несколько дней пассивного отдыха могут снять прострел, но не устраняют причину этого состояния.
- Люмбалгия возникает по причине износа межпозвонковых дисков позвоночного столба вследствие длительных нагрузок или тяжелых травм. Сопровождается болью в поясничном отделе, частичным отеком мягких тканей, окружающих позвоночник, и потерей чувствительности в ногах.
- Люмбоишиалгия сопровождается резкой болью в поясничном и крестцовом отделе, распространяющейся на ногу до уровня стопы. В этом случае боль возникает резко, во время сильных нагрузок на мышцы поясницы, сопровождается болью при попытке опереться на ногу, ограниченностью движений в поясничном отделе позвоночника, изменением осанки (спина немного согнута в грудном отделе позвоночника и тело наклонено вперед).
- Люмбализация — это врожденный дефект позвоночника, когда число позвонков уменьшается вследствие срастания их тел в поясничном и крестцовом отделах. Другим вариантом патологии является сакрализация — увеличение количества позвонков в период становления опорно-двигательного аппарата. Обычно боли начинают проявляться в 20-25 летнем возрасте, усиливаются во время длительных физических нагрузок на аномальные зоны позвоночника.
Причиной болезненных ощущений в поясничном отделе часто является защемление седалищного нерва — самого крупного нерва организма, который формируется вследствие объединения поясничных и крестцовых нервных корешков.
При сдавливании нерва во время прогрессирования спинной грыжи, остеохондроза, а также между костными нарастаниями (остеофитами) возникает резкая боль, которая распространяется по задней поверхности бедра, голени и стопы.
Во время лечения защемления в первую очередь устраняются главные проявления патологии – боль и мышечный спазм. Лечение должно проводиться с помощью различных медпрепаратов (обезболивающих и противовоспалительных средств, миорелаксантов), которые должен выписать врач. Дальнейшее лечение заключается в физиотерапии и оздоровительных физических упражнениях нарастающей интенсивности.
В народной медицине существует множество рецептов, которые помогут избавиться от боли в спине – прежде, чем применять то или иное лекарство, важно знать причину боли и заниматься ее устранением.
В зависимости от заболевания рекомендуются рецепты на основе трав, ягод, засушенных цветков, но для лечения любого заболевания с болями в ноге назначается:
- Отдых и покой — ни в коем случае нельзя перенапрягаться, носить тяжести, тем более — заниматься в спортзале с тренажерами.
- Правильная диета даст возможность «насытить» организм необходимыми веществами для скорейшего выздоровления.
- Массажи — обязательное условие для выздоровления, можно обратиться к традиционным методикам массажа, точечному воздействию или другим его видам, способных снимать воспаление и восстанавливать функциональную активность позвоночника.
- Лечебная гимнастика, плавание и другие виды дозированных нагрузок помогут разработать проблемную зону и снять воспаление.
- В качестве обезболивающих наружных средств народная медицина рекомендует использовать самостоятельно приготовленные мази и компрессы.
- Отвары и настои трав помогут снять воспаление вокруг защемленных нервов, убрать отеки и повысить чувствительность пораженных участков кожи.
Неправильное или несвоевременное действие может привести к временной или полной потере возможности вести активный образ жизни.
Плечевой сустав считается самым подвижным в теле человека. В нем соединяются две кости: лопатка и плечевая. Сустав похож на шар, головка плечевой кости располагается в суставной впадине лопатки. Увеличение впадины происходит из-за суставной губы, которая расположена по краю.
- Функции плечевого сустава
- Что собой представляет вывих?
- Привычный вывих
- Симптомы плечевого вывиха
- Плечевой вывих у ребенка
- Как оказать первую помощь?
- Лечение при вывихе плечевого сустава
- Период реабилитации
- Лечение вывиха в домашних условиях
- Почему хромает собака?
Этот уникальный сустав выполняет движения во всех плоскостях:
- приведение и отведение,
- сгибание и разгибание,
- вращение и круговые движения.
Чем больше производится движений, тем выше риск повредить сустав. Это напрямую относится к данному сочленению, самая распространенная травма которого – вывих плеча. К подобной группе риска относятся спортсмены тех видов спорта, в которых упор делается на бросковых движениях, и первенство на эту тему у бейсболистов. Плавание тоже не всегда безопасно. Вам доводилось видеть трюки пловцов? Они сцепляют руки за спиной и, пронося их над головой, опускают перед собой.
Вот на что способен плечевой сустав. Он же позволяет человеку рукой дотянуться практически до любой точки нашего тела. Благодаря ему мы работаем кистями. Одним словом, эволюция отработала эту деталь нашего организма очень серьезно.
Есть такой тест: человеку предлагается пальцами руки коснуться противоположного уха, верхнего края лопатки с противоположной стороны, причесаться, надеть пальто. По траектории движения, по размаху определяется функциональность плечевого сустава. Вышеперечисленные движения хорошо проделывать в качестве гимнастики по максимальной амплитуде.
Как бы странно это ни звучало, но вывих плечевой кости не столько страшен, сколько неприятен. Правда, неприятно может быть до боли, так как происходит смещение окончаний кости и дисфункция всего сустава. Простыми словами, головка плечевой кости высвобождается с места крепления. Вывих может быть врожденным или приобретенным.
В свою очередь, приобретенные вывихи классифицируют на:
- нетравматические – произвольные или хронические;
- травматический – самый распространенный вывих, особенно передний подмышковый вывих.
Происходит вывих из-за своеобразной работы мышц или слабости капсульно-связочного аппарата, или несоответствия размеров суставной впадины и головки плечевой кости. При этом трехдневный вывих считается свежим, до трех недель – несвежим, а если с момента вывиха прошло более 3 недель, то это уже застарелый вывих. Все это определяет способ лечения. Часто вывих может сопровождаться переломом плечевой кости. Поэтому диагностика и лечение без сопровождающей рентгенограммы недопустимы.
Вывих плечевого сустава – самый распространенный из всех возможных вывихов. И осложнения после него могут быть различные, например:
- повреждение Банкарта – при отрыве от суставной впадины суставной губы и капсулы,
- повреждение Хилл-Сакса – деформация головки плеча снаружи.
Наглядно можно увидеть на фото вывих плечевого сустава. По локализации вывих плечевого сустава делят на:
- передний – самый частый, когда головка кости смещается вперед,
- задний – головка отрывается в заднем отделе, встречается намного реже и может произойти при падении на вытянутую руку,
- нижний – опустить вывихнутую руку невозможно. Это самый редкий вид вывиха.
Привычный вывих является следствием неправильного лечения переднего травматического вывиха. Это результат пренебрежения к обезболивающим препаратам, грубого вправления, неправильной реабилитации с ранней физической нагрузкой на поврежденную руку. Поврежденные ткани заживают вторичным натяжением с рубцами, и появляется мышечный дисбаланс. В результате этого развивается нестабильность сустава.
Для привычного вывиха плечевого сустава характерны частые повторения без усиленных нагрузок. Чем чаще вывихи повторяются, тем меньшая нагрузка для них нужна. Консервативные методы лечения привычного суставного вывиха не действуют, поэтому, как правило, предлагается оперативное вмешательство.
Больной часто сам может сделать вправление:
- натяжением здоровой рукой за вывихнутую,
- отведением и поворотом вывихнутой руки,
- натяжением вывихнутой руки за кисть, зажатую между коленей.
Привычный вывих происходит при причесывании, при поднятии незначительной тяжести, при умывании. Первый повторный вывих может случиться через полгода после вправления. Потом учащается до 10 раз в год. У некоторых «счастливцев» вывих может случаться по нескольку раз в день. С каждым повторением изменение в суставе повторяется.
Привычный вывих характерен для людей моложе 20 лет. Причиной может быть тяжелая форма самого первого вывиха, неполноценное его лечение, несвоевременное обращение к врачу, раннее снятие иммобилизации. Причиной может быть и индивидуальная особенность строения человека: растянутая капсула, небольшой размер суставной впадины и большой размер головки кости, слабая мышца вращательной манжеты. Чтобы исключить возникновение привычного вывиха, необходимо произвести правильный выбор способа вправления.
Чаще всего встречаются передние вывихи, особенно при падении на вытянутую руку. Возникают следующие симптомы вывиха плечевого сустава:
- пальпируется головка сустава под мышкой,
- сустав становится малоподвижным,
- движения рукой сопровождаются болью,
- видна ямка на месте плечевой кости,
- кисть и плечо теряют чувствительность,
- появляется отечность.
Пострадавший подсознательно старается зафиксировать руку, все время поддерживая ее в области повреждения. При застарелом вывихе сустав теряет эластичность и появляется уплотнение капсулы. Повторяющийся вывих уже не сопровождается сильной болью, а иногда она и вовсе отсутствует. Подробнее признаки вывиха плечевого сустава видны в результате проведения рентгенологического исследования.
Иногда могут проявляться нетипичные симптомы: повышенная температура, сильный отек и воспаление при инфекционном осложнении, головная боль. Может даже измениться осанка больного. На месте разрыва связок возникает гематома. Иногда боль бывает настолько сильной, что возникает шоковое состояние, вследствие которого снижаются ощущения.
Вывих суставов у детей имеет то же течение, что и у взрослых, но встречается реже. Риск получить вывих плечевого сустава у ребенка возрастает с ростом активности. То, что у детей вывихи встречаются реже, объясняется тем, что в этом возрасте суставы, кости, мышцы, связки более мягкие и растяжимые. Мягкие кости легко деформируются, что не влечет выскакивания головки кости из полости.
У детей чаще встречается подвывих – неполный вывих. Связки и сухожилия сильно растянуты, происходит нечеткая фиксация сочленения, то есть сустав плохо зафиксирован. Такой подвывих легко вправляется и не приводит к негативным последствиям. Все это относится к особенностям детского скелета и функционирования опорно-двигательного аппарата.
В случае, если все-таки у ребенка имеет плечевой сустав вывих, взрослый должен зафиксировать повязку, не изменяя положения вывихнутого сустава. На место вывиха наложить что-то холодное: лед, бутылку с холодной водой, пакет мороженого, просто смоченную тряпку. Ни в коем случае не согревающий компресс! Проделав все это, ребенка надо доставить в травмпункт, где ему окажут медицинскую помощь.
Считается, что судьба вывихнутой руки зависит от того, как была оказана первая помощь при вывихе плеча. Ни в коем случае нельзя самостоятельно вправлять плечо. Необходимо зафиксировать поврежденную руку, если под рукой есть обезболивающее, то можно применить. Фиксировать лучше шиной, если таковой под рукой нет, то применяется косынка. Главное – быстро вправить, поэтому необходимо срочно больного направить к врачу или вызвать бригаду на место.
Дальше все зависит от грамотности травматолога, который точно определит, что делать при вывихе плеча. Необходимо сделать рентген, чтобы увидеть четкую картину и определить метод вправления. Само вправление может происходить под местным обезболиванием, а лучше использовать наркоз. Методов вправления три:
- толчковый, когда плечевая кость проталкивается в суставную полость,
- рычаговый, когда осуществляется противотяга,
- физиологический, когда мышца утомляется вытяжением.
Считается врачебной ошибкой, когда вывихнутый плечевой сустав вправляется без анестезии. Дело в том, что пациент должен быть успокоен, а мускулатура максимально расслаблена. Техник исполнения вправления множество (около 50) для любых разновидностей вывиха. Врач может владеть только пятью, но делать это очень деликатно и четко. Если ткань попадает между поверхностями сочленения, то вывих классифицируется как невправимый, что является показанием к оперативному лечению.
Самый известный рычаговый метод – метод Кохера. Способ достаточно травматичный, и может применяться только у молодых людей. Одна рука врача накладывается на локтевой изгиб поврежденной руки, второй удерживается лучезапястный сустав. Конечность сгибается в локте под прямым углом. И далее плавные, очень осторожные манипуляции:
- вытяжение конечности и приведение плеча к телу,
- поворот плеча наружу путем отклонения предплечья,
- перемещение локтевого сустава вперед и внутрь,
- поворот плеча за предплечье внутрь с перемещением кисти на здоровое надплечье.
Врач садится лицом к лежащему больному со стороны вывиха. Захватывает кисть двумя руками. Пятку своей ноги помещает в подмышечную впадину вывихнутой руки и надавливает на сместившуюся головку. Одновременно осуществляется натяжение по оси руки. Головка вправляется в суставную впадину.
В течение 3 дней необходимо продолжать накладывать холодный компресс. Вправление – самый короткий этап в вопросе, как лечить вывих плечевого сустава. Очень важны иммобилизационный и восстановительный периоды. Иммобилизация при помощи шин в определенном положении осуществляется на период от 3 до 6 недель до полного восстановления пострадавшей структуры.
Если повязку снять раньше времени, то вся работа тут же обесценивается. Может произойти повторный вывих, а там и до привычного недалеко. Так что необходимо смириться с тем, что на восстановление после вывиха плеча длится долго и требует много сил.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основная цель реабилитации – восстановление функций сустава. Для укрепления всех мышц подбираются специальные упражнения. Особенно это касается мышц, поворачивающих плечо наружу и внутрь. Обязательно нужно руководствоваться указаниями врача-реабилитолога.
Самостоятельно проводимая реабилитация после вывиха плеча ни к чему хорошему не приведет. Упражнения, которые мы все знаем, направлены на укрепление дельтовидной мышцы, бицепса и трицепса. А они сами по себе силовые, и есть угроза того, что порвется именно в тонком и слабом месте. В противном случае, травматологический центр может стать вашим родным домом.
Условно реабилитацию можно поделить на три периода, которые идут на восстановление после вывиха плеча:
- Первые три недели идут на активизацию функций мышц в период иммобилизации.
- Первые три месяца восстанавливается работоспособность плечевого сустава.
- В период до полугода происходит полное восстановление функций плеча.
Комплекс упражнений при вывихе плеча
напряжение мышц предплечья,
надавливание подушечками пальцев на поверхность стола,
поднятие руки вперед с помощью здоровой,
отведение рук, согнутых в локте, в сторону,
качательные движения вперед-назад,
Все упражнения распространяются и на здоровую руку. В первый период все упражнения вывиха плечевого сустава производятся в медленном темпе и с малым числом повторений. Постепенно дозирование увеличивается. Следует выполнять перед зеркалом с легким наклоном туловища вперед. Если рука переведена на косынку, то на время занятий она снимается.
Первая часть комплекса упражнений считается вводной и подготавливает организм к более серьезным нагрузкам. Вторая часть включает специальные упражнения, общеразвивающие и дыхательные. Оптимальная физическая нагрузка определяется по пульсу, который измеряется в начале занятий, затем после вводной части, после основной и через 3 минуты после окончания.
Упражнения первого периода, пока не снята иммобилизация, направлены на улучшение обмена веществ, работу дыхательной и сердечно-сосудистой систем. В это время рассасываются кровоизлияния. От типа зависит при вывихе плеча реабилитация. Реабилитолог подбирает комплекс упражнений в зависимости от того, какие ткани и органы были повреждены, от места повреждения и способа лечения (операционный, безоперационный).
Через 4 недели после получения травмы можно приступать к упражнениям с булавами, мячами, гимнастической палкой. Для тренировки выносливости мышц на заключительном реабилитационном этапе следует переходить к занятиям с эспандером, гантелями и на блоках. Обязательно самообслуживание, работа по дому в саду. К разработке плеча подключается физиотерапия и массаж.
Когда идет речь о лечении вывиха плечевого сустава в домашних условиях, имеется в виду комплекс мероприятий после вправления, которое обязательно производит только квалифицированный врач. Из народных средств можно, пока вы ждете первой помощи, к поврежденному месту под фиксирующую повязку приложить тесто из муки и уксуса. Уменьшить боль может и примочка из кашицы растертой полыни. Чем же можно помочь после вправления плечевого сустава?
Рекомендуется компресс из отвара брионии. 1 ч.л. высушенного и измельченного корня заваривается 500 мл воды в течение 15 минут и процеживается. Для восстановления подвижности сустава используют пижму: 3 ст.л. заливают стаканом крутого кипятка и настаивают час – отвар для компрессов готов. Боль от растяжения связок, окружающих вывихнутый сустав, снимают васильком: 3 ч.л. добавляют в кипяток и настаивают час. Процеженный отвар принимают внутрь три раза в день по полстакана.
Кроме трав, целебную силу при вывихах имеют лук и молоко. Тертый репчатый лук соединяют с сахаром из пропорций 1:10. Повязку с такой примочкой меняют каждые 6 часов. Компресс из марли, смоченной теплым свежим молоком, способствует быстрому восстановлению.
Измельченный корень и кора барбариса вываривается в молоке (1 ч.л. к 1 стакану). Пить по чайной ложке три раза в день. Обладает укрепляющим эффектом. Для лечения подходят и настойки на спирту.
Если питомец хромает, чаще всего ветеринар ставит диагноз вывиха. Это может быть врожденная патология или травматический вывих. Чтобы случился у собаки вывих плечевого сустава, она должна прыгнуть с большой высоты или врезаться в препятствие на большой скорости. Собака на больную лапу практически не опирается, скулит, когда к ней прикасаются. Диагноз ставят по припухлости и повышенной температуре, при этом сравнивают обе лапки.
Не вправляйте животному вывих самостоятельно – это очень больно. Поместите животное в ограниченное пространство до визита к врачу (клетка, коробка, привязь, машина). К больному месту приложите холод. Не кормите собаку, так как может понадобиться наркоз.
Врач дает наркоз и рывком тянет лапу вперед, помогая сустав поставить на место пальцами. При этом кто-то должен крепко держать лохматого пациента. После этого используются фиксирующие повязки или лонгеты. Если повреждение было незначительным и вовремя произвели вправление, то иммобилизация может не понадобиться. Если не принять мер, то развивается контрактура мышц.
Будь то человек или собака, при вывихе почти одинаковые принимаются меры, а главное – проявлять чуткость и человечность, внимательность и не быть безразличным, особенно если без помощи не обойтись. А взрослый человек в наши дни должен быть достаточно грамотен, чтобы оказать элементарную первую медицинскую помощь.
источник
Боль в спине с правой стороны снизу может быть последствием ожирения. Боль, которая сосредотачивается в правом боку сзади, может указывать и на проблемы, относящиеся к пищеварительной системе. 2) Резкая, невыносимая, режущая, жгучая, сильная боль в пояснице. При поднятии правой ноги отдает в эту область. На разминке во время бега да и при хотьбе у меня появляется ноющая боль в пояснице справа.
Боль в пояснице справа, в нижней части спины с правой стороны возникает из-за раздражения нервных волокон, мышечного напряжения или как отдаленный симптом поражения внутреннего органа. Наиболее частой причиной такой боли выступают проблемы с позвоночником, опорно-двигательным аппаратом. Клиника доктора Игнатьева специализируется на диагностике и лечении боли в области позвоночника, проблем нервной системы. Боль в пояснице одинаково часто встречается как справа, так и слева. Больше 27% взрослого населения выделяют жалобу, как основную, которая их беспокоит (наши опросы г).
Женщинам с болью в пояснице следует обратиться к гинекологу, мужчинам – к урологу. Если боль в пояснице отдает в ногу или ягодицу – это говорит о поражении нервных корешков нижне-поясничного отдела. Боль в нижней области спины, которая сочетается с болью в паху, возникает лежа на животе говорит о поражении верхних поясничных позвонков. Отдаленная боль может перерасти в онемение ноги, что приведет к потере функции и параличу.
Боль в пояснице не характерна для детей, следует исключить наличие сколиоза, кифоза, острых заболеваний. Чем раньше появляется первая боль в спине – тем хуже дальнейший прогноз лечения. Вам необходимо обследование позвоночника, боль может быть от позвоночника.
Здравствуйте. Мне 17 лет. После тренировки у меня появляется боль в нижней части спины справа, а также начинаю хромать правой ногой.Это у меня уже давно, только сейчас уделил внимание. Вы тренировкой спровоцировали свои проблемы в позвоночнике, вот и появилась боль в спине. Для точной постановки диагноза необходимо МРТ поясничного отдела и запишитесь на консультацию. Здравствуйте. Мне 15 лет и я занимаюсь в спортивной секции. Боль в пояснице не проходит уже в течении двух с половиной недель.
Ознакомьтесь с методикой лечения болей в спине в нашей клинике. В первую очередь необходимо понимать причину болей, нужно пройти диагностику и обследование. Боль ноющая. При лежании на левом боку нормально. При резких движениях боль резкая. Боль более остро ощущается при наклонах. У каждого иногда болит спина. В большинстве случаев этот симптом не вызывает серьезного беспокойства.
Одной из самых распространенных причин, по которой появляется ноющая боль в спине с правой стороны — это нарушение осанки или длительное пребывание тела в физиологически невыгодном положении. Иногда боль справа со спины возникает из-за смещения межпозвоночных дисков. Если боль в спине тянущая справа появляется регулярно, следует задуматься о соблюдении диеты и консультации у гастроэнтеролога.
У женщин боль внизу спины справа может указывать на заболевания репродуктивных органов. Женщина может думать, что тянущая боль внизу спины справа появляется из-за поднятия тяжестей или других нагрузок и даже не задумывается об ее истинной причине. Если резкая боль в спине с правой стороны не носит травматический характер, ее причиной могут быть разнообразные нарушения в функционировании периферической нервной системы. Если же неприятные ощущения появились после травмы, или же спина была повреждена в недавнем прошлом, резкая боль в спине является прямым последствием этого повреждения.
Если же боль с правой стороны спины слишком сильная, имеет смысл свести к минимуму физические нагрузки и пройти обследование с целью обнаружения хронических заболеваний опорно-двигательной системы.
Список возможных заболеваний, при которых наблюдается боль в правом боку, локализующаяся сзади, достаточно длинен. Болевые ощущения в правом боку, проявляющиеся со спины, принадлежат к числу характерных признаков патологий дыхательной системы. Воспаление плевры (плеврит) бывает экссудативным и сухим, в обоих случаях может заявлять о себе резкой болью при дыхании.
Кишечная колика также может стать причиной боли в этом месте. Устранить её можно с помощью Но-Шпы, часто она исчезает самостоятельно. Зачастую люди, испытывающие боль, концентрирующуюся в правом боку сзади, не представляют, к какому специалисту обратиться, с каким органом связана проблема. Патологии любого из этих органов могут служить источником боли. При продолжительных болях печень проверяется в первую очередь.
Болевые приступы могут указывать на патологии и травмы позвоночника, грыжи. Также вероятны сбои в мочевыделительной системе. В последней ситуации боль не ослабевает в любом положении. Однако полностью избавиться от боли возможно только после ликвидации причины её появления. Здравствуйте! Мне 29 лет. Уже 1,5 месяца ощущаю тупые, ноющие, тянущие боли справой стороны.
Сначала чувствовала дискомфорт внизу живота справа и пояснице. Напрасно, боль никогда не приходит без причины. Поясница болит только справа сзади и нигде больше, почему? Чаще всего, односторонние боли связаны с поражением внутренних органов с правой стороны.
Напуганный появлением врача, он обычно не может точно указать, что и где болит, даже если боль острая. В таких случаях он должен знать, что все боли правой части поясницы, вызванные заболеваниями других органов, имеют свои характерные симптомы. Женские воспалительные болезни сопровождает тянущая, тупая боль ниже поясницы справа и в низу живота.
Нередко на боль справа со спины жалуются женщины в период беременности. Боль охватывает район поясницы справа и эпигастральную область с этой же стороны. Соответственно, боли появятся с правой стороны поясницы.
источник
Простое решение проблем со здоровьем
Добрый день, Елена. Регулярно занимаюсь спортом, в частности посещаю занятия здоровая спина около года, также хожу на силовые тренировки, укрепляю пресс, спину и т.д. После одного из занятий почувствовала сильную боль в пояснице, а через несколько дней при упражнении на пресс уголок с подъемом ног, при каждом подъеме-опускании ног слышится глухой щелчок в пояснице, после этого спина начинает болеть. Делала рентген — ничего не обнаружили, прописали мази и противовоспалительные таблетки, хожу на физио-процедуры и массаж, боль прошла, но все равно при каждом подъеме правой ноги раздается такой же щелчок, а после появляется боль в пояснице. Это теперь навсегда? очень хочется поскорее вернуться к занятиям спортом, но боюсь.
К сожалению, профессионалов знающих в совершенстве Биомеханику человеческого тела очень мало, а фитнес — это коммерция и индустрия, он ориентирован на здоровых…даже если занятия называются Здоровая спина или Пилатес…
Фитнес-инструкторы, ведущие эти программы иногда не имеют необходимого образования, только курсы, они дают своим подопечным общепринятые наборы упражнений, совершенно не учитывая имеющихся проблем с позвоночником у человека… отсюда усугубление состояния позвоночника и ваш случай не единичный.
Во-первых, никогда нельзя поднимать и опускать одновременно две ноги (в положении лежа), во-вторых, возможно у вас есть в наличие небольшой сколиоз, разность длины ног или перекос таза, поэтому неправильные упражнения усугубляют имеющуюся проблему.
И еще, неизвестно, что из себя представляют ваши силовые тренировки…. Коррекцией позвоночника я занимаюсь более 30 лет и имею собственную методику, внимательно почитайте материалы моего сайта, для квалифицированной помощи людям я выпускаю лечебные комплексы для занятий дома, ознакомьтесь с содержанием лечебных комплексов в каталоге интернет-магазина и при желании закажите нужные.
Медицинские процедуры лишь временно устраняют воспаление и болевой синдром, но механическое нарушение в костной конструкции пассивные способы не устраняют.
Рентген может не показать небольших изменений в конструкции позвоночника, а пассивные процедуры лишь временно облегчат самочувствие, но не устранят причины деформации позвоночного столба. Здесь вы можете прослушать мое отношение к массажу, плаванию и турнику «3 мифа о лечении позвоночника» Советую довериться профессионалу и не запускать проблему до необратимых процессов. Умная гимнастика с технически правильными упражнениями должна устранять боль в спине, должна корректировать и приобретенные человеком проблемы с позвоночником, но никак не усугублять их, делайте вывод.
Вы правы, сколиоз имеется. Вчера массажист сказал мне, что скорее всего у меня перекос таза и разная длина ног, все как и Вы говорите. Посоветовали обратиться в специализированные мед. центры, ЛФК, а так же сделать стельки на заказ. Другого пути у меня нет, буду заниматься этим. Но очень хочется понять, что именно вызывает щелчок. Повреждены кости, связки, мышцы или что-то другое? Мне поставили диагноз «люмбалгия», но как я поняла, это просто острая боль в спине любого происхождения.
О позвоночнике знаю многое за 40 лет работы с людьми в спортзале…в чем вы убедились, мои предположения существуют…
Давайте разберем происхождение щелчка в пояснице и боли в спине: раз одна нога короче, из-за этого идет подстройка всей костной конструкции, перекос таза, затем происходит искривление позвоночного столба(сколиоз), это значит, что многие суставы, в том числе и поясничные, стоят много лет в неправильном положении….поэтому страдают и связки, и диски, и кости, и суставные хрящи, и нервы ущемляются…откуда взялась ваша боль «люмбалгия», так что со временем начинаются различные страдания… Позже могут начать болеть коленный и тазобедренный сустав удлиненной ноги, т.к. на эту ногу нагрузка больше. Для суставов ног я выпустила лечебный комплекс Стройные ноги и жизнь без артроза.
В вашем случае, неправильные упражнения фитнеса стали провокаторами проявления и усугубления уже имеющейся проблемы. Неправильными силовыми усилиями мышц вы двигаете сустав туда-сюда, он щелкает, травмируется и начинает воспаляться, отечность мягких тканей ущемляет нервные корешки, результат — боль в пояснице при подъеме ног. В мед.центры отнесете кучу денег, но полного излечения не получите, им это не выгодно. А решение простое и без больших материальных затрат, поверьте профессионалу с 40 летним опытом работы в спорт зале с людьми и их проблемами. Я использую законы биомеханики, т.е. правильную и безопасную работу мышц тела, здесь «дело техники и никакого мошенничества», вам нужны мои профессионально подобранные лечебные комплексы, а также нужна обязательно обычная стелька под пятку.
Вы быстро сформируете мышечный корсет и укрепите суставы ног, занимаясь правильными и безопасными упражнениями, вам это нетрудно вы спортивная, и боль постепенно уйдет, затем будете регулярно поддерживать тонус. У меня в комплексах даже есть упражнение на уравнивание длины ног, в них все продуманно до мелочей! Почитайте материалы моего сайта, ознакомьтесь с содержанием комплексов, там есть рекомендации и закажите комплексы в каталоге магазина.
В Тренингах вы найдете полезный познавательный материал.
С уважением, Елена Плужник,
тренер по лечебной гимнастике,
тренер по оздоровительной аэробике.
источник
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
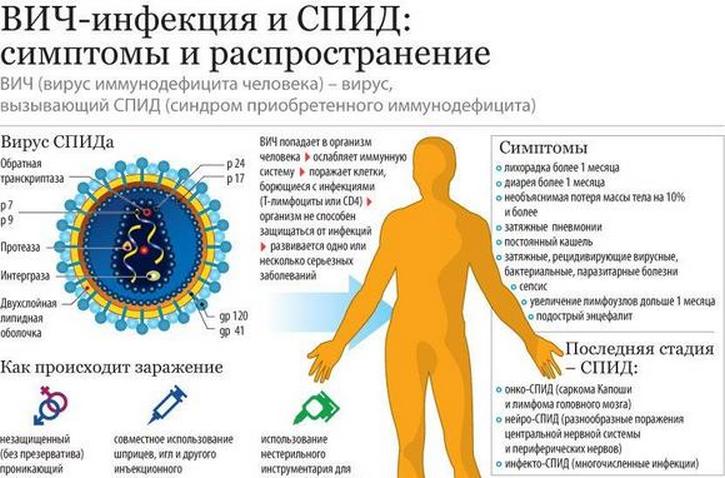
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
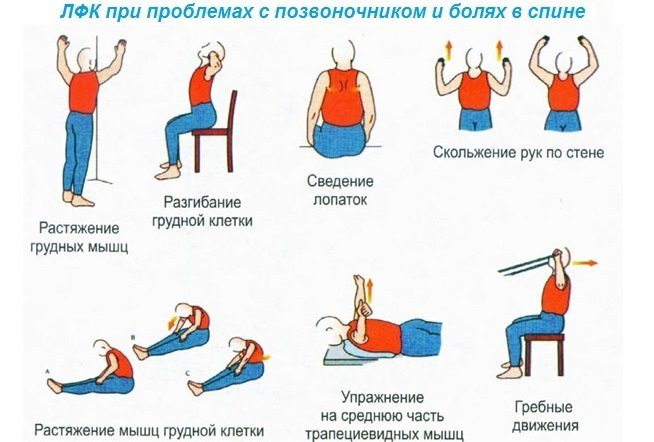
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
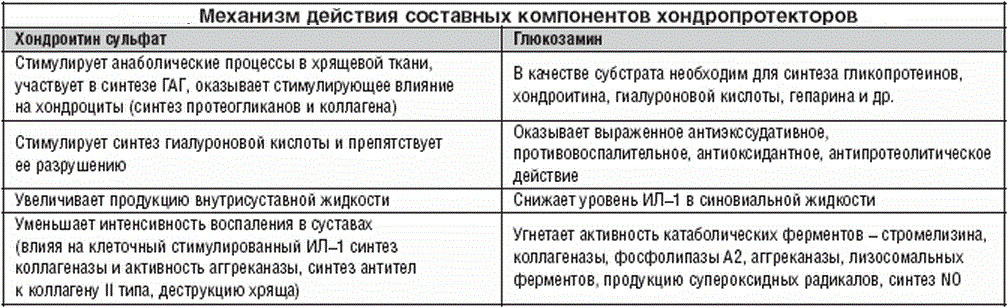
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
источник
Боль в спине может ограничиться пояснично-крестцовым отделом (люмбалгия) или иррадиировать в ноги (люмбоишиалгия). При острой интенсивной боли в пояснице используют также термин «люмбаго» (поясничный прострел).
1. Острая люмбалгия может быть спровоцирована травмой, подъемом непосильного груза, неподготовленным движением, длительным пребыванием в нефизиологической позе, переохлаждением. Чаще всего она возникает на фоне текущего дегенеративного процесса в позвоночнике (остеохондроза позвоночника). Межпозвонковый диск постепенно теряет воду, ссыхается, утрачивает амортизирующую функцию и становится более чувствительным к механической нагрузке. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем появляются трещины, по которым центральная часть диска — пульпозное ядро — смещается к периферии, формируя протрузию (выпячивание). Вследствие травмы или интенсивной нагрузки протрузия может скачкообразно увеличиваться, что приводит к выпячиванию пульпозного ядра и части фиброзного кольца в позвоночный канал, которое обычно обозначают как грыжу диска. Боль, локализующаяся только в спине, исключает поражение корешка и может быть связана как с поражением позвоночника (будучи первым проявлением формирующейся протрузии диска), так и с поражением мягких тканей (спазмом или растяжением мышц, растяжением связок). Обычно наблюдается выраженное напряжение мышц поясницы с выпрямлением лордоза и анталгическим сколиозом. В положении лежа на спине боль уменьшается, но при малейшем движении она резко усиливается. Острая люмбалгия спонтанно проходит в течение нескольких дней, реже недель. Но иногда она трансформируется в люмбоишиалгию.
Частой причиной появления острых болей в поясничной области служат также заболевания почек и околопочечной клетчатки (почечная колика, пиелит, паранефрит, инфаркт почки).
Внезапная резкая боль в области поясницы, отдающая в пах, половые органы, бедро и сопровождающаяся учащенным и болезненным мочеиспусканием, характерна для почечной колики. При остром пиелите или пиелонефрите боль в пояснице носит, как правило, более тупой характер и редко достигает такой интенсивности, как при почечной колике. Для острого пиелита характерны высокая лихорадка, озноб, явления общей интоксикации, нередко макроскопически (на глаз) отмечается примесь гноя в моче — пиурия. Появление острой боли в пояснице с ознобом и лихорадкой у женщин во второй половине беременности обычно обусловлено весьма частой патологией — пиелитом беременных.
Боль в пояснице, лихорадка и озноб характерны и для острого воспаления околопочечной клетчатки — паранефрита, который обычно возникает вследствие перехода инфекции из первично пораженной почки в паранефрий. Осмотр больного паранефритом часто выявляет сглаженность или выбухание контуров поясницы на больной стороне и боковое искривление нижнегрудного и поясничного отделов позвоночника, выпуклостью обращенное в здоровую сторону.
Острая боль в пояснице может быть обусловлена тромбозом или (гораздо чаще) тромбоэмболией почечных артерий. Последняя наблюдается у больных ревматическими пороками сердца, активно текущим ревматическим или септическим эндокардитом, инфарктом миокарда и постинфарктной аневризмой сердца. Особенно часто внутрисердечный тромбоз и последующие эмболии тромбом возникают у больных мерцательной аритмией. Вследствие выключения почки или ее участка из артериального кровообращения появляются некроз и инфаркт почки. Наряду с резкими болями в поясничной области и животе при инфаркте почки столь же остро развивается артериальная гипертензия с резким повышением диастолического давления. Примесь крови в моче всегда сопутствует инфаркту почки, однако гематурия обычно микроскопическая (микрогематурия) и выявляется лишь при исследовании мочевого осадка. Диагноз тромбоэмболии почечных сосудов как причины внезапных острых болей в поясничной области чрезвычайно труден, однако может быть поставлен при внимательном обследовании больного и выявлении основной патологии, дающей тромбоэмболические осложнения.
2. Острая люмбоишиалгия может представлять собой: 1) рефлекторную (отраженную) боль, в генезе которой важную роль играет раздражение болевых рецепторов связок, капсул межпозвонковых суставов и других тканей позвоночника, а также региональный мышечный спазм; 2) корешковую боль, вызванную вовлечением спинномозгового корешка (радикулопатией), которое характеризуется не только его механическим сдавлением, но и воспалением, отеком и демиелинизацией. Корешковая боль обычно более интенсивна, чем рефлекторная, часто имеет пароксизмальный стреляющий или пронизывающий характер, иррадиирует в дистальную часть области, иннервируемой данным корешком, сопровождается онемением и парестезиями, выпадением сухожильных рефлексов, слабостью и атрофией мышц в указанной области.
В возрасте 30—50 лет причиной люмбоишиалгии чаще является грыжа диска, в более пожилом возрасте важное значение приобретают другие дегенеративные изменения (гипертрофия связок, артропатия межпозвонковых суставов, формирование остеофитов), вызывающие сужение межпозвонкового отверстия. Чаще всего формируется грыжа дисков L5—S4 (причина радикулопатии Sj) и L4—L5 (причина радикулопатии L5), реже L3—L4 (причина радикулопатии L4). При радикулопатии L5 боль иррадиирует по наружной поверхности ноги до I пальца, отмечаются слабость разгибателя большого пальца и гипестезия по медиальному краю стопы. При радикулопатии S3 боль иррадиирует по задней поверхности ноги до V пальца и пятки, выпадает ахиллов рефлекс, отмечается гипестезия по наружному краю стопы. При радикулопатии L4 боль иррадиирует в область коленного сустава и верхнемедиальную часть голени, выявляется выпадение или снижение коленного рефлекса. Боль при грыже диска часто возникает при резком движении, наклоне, подъеме тяжести или падении. В анамнезе обычно есть указания на повторные эпизоды люмбалгии и люмбоишиалгии. Боль в ноге обычно сопровождается болью в пояснице, но у молодых грыжа диска может проявляться только болью в ноге. Вначале она бывает тупой, ноющей, но постепенно нарастает, реже сразу же достигает максимальной интенсивности. Боль усиливается при движении, натуживании, подъеме тяжести, сидении в глубоком кресле, длительном пребывании в одной позе, кашле и чиханье, надавливании на яремные вены и ослабевает в покое, особенно если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах.
При осмотре спина обычно фиксирована в слегка согнутом положении. Часто выявляется сколиоз, усиливающийся при наклоне кпереди, но пропадающий в положении лежа. Наклон кпереди резко ограничен и осуществляется лишь за счет тазобедренного сустава. Разгибание ограничено в меньшей степени. Резкое усиление боли при разгибании может быть признаком выпадения диска. Резко ограничен и наклон в больную сторону. Отмечаются выраженное напряжение паравертебральных мышц, уменьшающееся в положении лежа. Как правило, можно обнаружить положительные симптомы натяжения. Симптом Ласега проверяют, медленно поднимая прямую ногу больного вверх, ожидая усиления боли в ноге по ходу седалищного нерва. При сдавлении корешков L5 и Sj боль появляется или резко усиливается при подъеме ноги до 30—40°, а при последующем сгибании ноги в коленном и тазобедренном суставах она проходит. Если же боль появляется при подъеме ноги выше 70°, то скорее всего она не связана со сдавлением корешка. Если боль не проходит при сгибании ноги в коленном суставе, то она может быть обусловлена патологией тазобедренного сустава или имеет психогенный характер. При выполнении приема Ласега боль в пояснице и ноге может возникать и при некорешковых поражениях, например, при напряжении паравертебральных мышц или задних мышц бедра и голени. Кроме того, проверяют «передний» симптом натяжения — симптом Вассермана: у больного, лежащего на животе, поднимают прямую ногу вверх, разгибая бедро в тазобедренном суставе, или сгибают ногу в коленном суставе. Появление корешковой иррадиации может указывать на сдавление L4 или поясничного сплетения.
Слабость мышц при дискогенных радикулопатиях обычно бывает легкой. Но иногда на фоне резкого усиления корешковых болей может остро возникать выраженный парез стопы (парализующий ишиас). Развитие данного синдрома связывают с ишемией корешка, вызванной сдавлением питающих его сосудов. В подавляющем большинстве случаев парез благополучно регрессирует в течение нескольких месяцев на фоне консервативной терапии.
Острый двусторонний корешковый синдром (синдром конского хвоста) возникает вследствие массивной срединной грыжи нижнепоясничного диска. Он проявляется быстро нарастающими двусторонними болями в ногах, онемением и снижением чувствительности в области промежности, асимметричным нижним вялым парапарезом, задержкой мочеиспускания, иногда недержанием кала. Данное состояние требует экстренной госпитализации и, как правило, неотложного оперативного вмешательства. Более медленное развитие интенсивного двустороннего корешкового синдрома при менингорадикулите возможно у больных карциноматозом мозговых оболочек, нейроборрелиозом, саркоидозом.
Причиной некорешковой люмбоишиалгии чаще всего бывают спондилоартроз, миофасциальный синдром, вовлекающий ягодичные мышцы, артроз тазобедренного сустава. Отличительными особенностями артроза тазобедренного сустава являются усиление боли при движениях в суставе и ограничение их объема. Люмбоишиалгия может быть также вызвана периартритом тазобедренного сустава, в частности бурситом или трохантериитом.
Острая боль в пояснице и нижних конечностях может быть также следствием расслаивающей аневризмы аорты, заболевания поджелудочной железы и прямой кишки, гинекологических заболеваний, спондилита (туберкулезного или неспецифического), гнойного эпидурита, патологического перелома вследствие остеопороза или метастатического поражения позвоночника.
Хотя примерно в 90% случаев боль в пояснице и ноге носит доброкачественный характер и обусловлена физической нагрузкой на фоне текущего дегенеративного поражения позвоночника, важно не пропустить те немногочисленные случаи, когда она вызвана более серьезными причинами, требующими быстрого вмешательства. Список заболеваний, которые могут вызвать острые боли в пояснице и ноге, обширен, и провести дифференциальную диагностику на догоспитальном этапе практически невозможно. Задача врача скорой помощи — отличить доброкачественную боль, которую предпочтительно лечить в домашних условиях, от серьезных заболеваний, требующих экстренного обследования и лечения. Ниже перечислены признаки, которые должны вызывать особую настороженность врача.
1. Появление боли в возрасте до 15 или после 50 лет (начало болей в пожилом возрасте требует исключения онкологических заболеваний, остеопороза).
2. Немеханический характер боли (не уменьшается в покое, в положении лежа, в ночное время) — возможный признак спондилита, эпидурита, опухоли.
3. Нарастающая изо дня в день интенсивность боли — признак опухоли или спондилита.
4. Наличие в анамнезе указания на злокачественное новообразование, дающее метастазы в позвоночник (молочная железа, легкие, предстательная железа, почки, толстая кишка, мочевой пузырь).
5. Указание на снижение иммунитета и склонность к повторным инфекциям.
6. Возникновение боли на фоне лихорадки, снижения массы тела или других системных проявлений.
7. Наличие признаков поражения спинного мозга или конского хвоста (параличей, обширных зон нарушения чувствительности, тазовых нарушений).
8. Резкая локальная болезненность остистых отростков при перкуссии может указывать на опухоль, остеомиелит, эпидуральный абсцесс, перелом позвонка или грыжу диска.
В стационаре диагноз уточняют с помощью рентгенографии позвоночника, радиоизотопной сцинтиграфии, компьютерной томографии, магнитно-резонансной томографии или миелографии, лабораторного исследования. По показаниям проводят рентгенографию легких, ультразвуковое исследование органов брюшной полости и малого таза, забрюшинного пространства, экскреторную урографию, ректороманоскопию. Женщин обязательно осматривает гинеколог.
Неотложная помощь при всех описываемых болевых синдромах сводится к купированию боли. При острой боли внутривенно вводят анальгин, аспизол, трамадол. Применяют также нестероидные противовоспалительные препараты внутрь, в виде ректальных свечей или внутримышечно (ибупрофен, 600—1800 мг в сутки, кетопрофен, 100—300 мг в сутки, диклофенак, или вольтарен, 75— 150 мг в сутки, пироксикам, 40 мг в первые сутки, затем 20 мг в сутки, кеторолак, 30—60 мг в сутки, индометацин, 75—200 мг в сутки). Анальгетики рекомендуют принимать по часам, не дожидаясь усиления боли. Одновременно назначают антациды. При острейшей боли и неэффективности указанных препаратов допускается введение наркотических анальгетиков. В наиболее тяжелых случаях в отсутствие противопоказаний возможно проведение короткого курса кортикостероидов (100 мг преднизолона внутрь в течение 3—5 дней с последующей быстрой отменой).
В остром периоде проводят блокаду болезненных точек раствором местного анестетика (0,5—2% новокаина, 1—2% лидокаина, 0,25% бупивакаина) и кортикостероида (50—100 мг гидрокортизона, 20—40 мг депомедрола). Дополнительно при выраженном мышечном спазме назначают миорелаксанты (клоназепам, 1—2 мг в сутки, тизанидин, 4—8 мг в сутки, баклофен, 30—75 мг в сутки, диазепам,10—40 мг в сутки), аппликации с димексидом (препарат разводится наполовину 0,5—2% раствором новокаина). При спондилоартрозе дополнительно проводят двустороннюю блокаду межпозвонковых суставов. Если больной лечится в стационаре, то в остром периоде целесообразны эпидуральные блокады.
Назначение диуретиков с целью дегидратации нецелесообразно. При парализующем ишиасе назначают пентоксифиллин (трентал), 400 мг 2—3 раза в сутки внутрь или 100—300 мг внутривенно капельно на 200 мл изотонического раствора хлорида натрия.
В течение 1—3 дней рекомендуют постельный режим, при этом больной должен лежать на твердой поверхности в удобной для него позе. Холод или легкое сухое тепло могут облегчить боль, тогда как глубокое и сильное прогревание чаще ее усиливает. Затем режим расширяют, но рекомендуют на определенное время ограничить физическую активность (избегать наклонов и вращений туловища, поднятия тяжести, длительного сидения). Целесообразно в течение несколько дней носить корсет. Мануальная терапия в остром периоде грыжи диска, особенно при наличии признаков компрессии корешка, противопоказана.
При неосложненной острой люмбалгии и некорешковой люмбоишиалгии следует ожидать значительного уменьшения боли в течение 2—4 нед. При корешковом синдроме, чаще всего вызванном грыжей диска, сроки восстановления удлиняются до 6—8 нед.
При остром сдавлении конского хвоста, сопровождающемся нарастанием нижнего парапареза и тазовых нарушений, необходима экстренная госпитализация в нейрохирургический стационар.
3. Боль в ноге (ишиалгия), возникающая в отсутствие неврологических симптомов (выпадения рефлексов, снижения чувствительности), обычно бывает вызвана поражением суставов, мышц или других мягких тканей, но не нервных структур. Боль в ноге, сопровождающаяся нарушением чувствительности, атрофией и слабостью мышц, чаще обусловлена поражением периферических нервов или поясничного сплетения. Невропатия седалищного нерва может быть следствием травмы, неудачной инъекции, сдавления спазмированной грушевидной мышцей, опухолью и гематомой в области таза или аневризмой повздошной артерии. Она проявляется слабостью всех мышц ниже колена, снижением чувствительности на стопе и заднебоковой части голени. Эндометриоз бывает причиной болей в ягодице и бедре, иррадиирующих в стопу, выраженность которых зависит от фазы менструального цикла.
Пояснично-крестцовая плексопатия проявляется односторонней слабостью мышц тазового пояса и нижних конечностей, нарушением чувствительности и выпадением рефлексов с ног, которые обычно отмечаются на фоне боли в пояснице, ягодице, тазобедренном суставе, иррадиирующей в ногу. Тазовые нарушения возникают лишь при двустороннем поражении крестцового сплетения. Причинами плексопатии бывают кровоизлияние в подвздошно-поясничную мышцу (при гемофилии или передозировке антикоагулянтов) или объемные образования в забрюшинном пространстве (опухоль, абсцесс, аневризма аорты или подвздошной артерии). В одном случае при этом преимущественно страдает функция бедренного нерва и возникает слабость разгибателей голени, в другом — функция запирательного нерва, что проявляется слабостью приводящих мышц бедра. Массивную гематому можно иногда пальпировать в нижнем квадранте живота, а сосудистый шум выслушать в паховой области. Сплетение может страдать при переломах костей таза, бедра, оперативных вмешательствах на тазобедренном суставе, брюшной полости.
Идиопатическая пояснично-крестцовая плексопатия начинается с внезапной резкой боли в пояснице и ноге, вслед за которой спустя несколько дней возникает слабость в ноге, чаще в проксимальном ее отделе, нарастающая на протяжении нескольких дней или недель. Дифференциальный диагноз проводят с вертеброгенным синдромом конского хвоста (в отличие от него идиопатическая плексопатия обычно бывает односторонней и не вызывает нарушения тазовых функций), а также с диабетической амиотрофией.
Больных с пояснично-крестцовой плексопатией целесообразно госпитализировать для уточнения причины заболевания, которое может требовать специфической терапии, например, туберкулезный абсцесс. Обследование должно обязательно включать ультразвуковое исследование, компьютерную томографию или магнитно-резонансную томографию брюшной полости (важно просмотреть всю брюшную полость от L до симфиза). Причиной острых болей в ноге могут быть также синдром мышечных лож голени или бедра, сопровождающийся сдавлением мышц, сосудов, нервов в фасциальных футлярах, и некротизирующий стрептококковый миофасцит, требующие экстренного оперативного вмешательства. Для них характерна нарастающая интенсивная локальная боль, сопровождающаяся уплотнением, резкой болезненностью, отеком мышц при пальпации.
источник