Стопы претерпевают огромные нагрузки ежедневно, ведь на них давит вес всего тела, по этой причине воспаление сустава пальца ноги является часто встречающейся патологией. Заболевание сопровождается множеством неприятных симптомов и серьезно нарушается качество жизни пациента.
Воспаление сустава пальца стопы может возникать по различным причинам, но во всех случаях патология требует обязательного лечения. Если воспаление не устранить, сустав начнет разрушаться и со временем совсем перестанет двигаться, возникнет хромота и хронические боли в ногах, которые очень сложно устранить без хирургического вмешательства.
Причины воспаления суставов пальцев ног:
- вывих сустава;
- артрит, бурсит;
- подагра;
- остеоартроз;
- ревматические заболевания суставов.
Вывих сустава всегда сопровождается воспалительным процессом, так как сочленения очень чувствительны к любым изменениям. При смещении сустава происходит активное выделение суставной жидкости, повышается проницаемость сосудов, окружающих суставы, возникает отек и боль.
Артриты – это целый комплекс заболеваний сустава воспалительного характера. Каждая форма патологии характеризуется своеобразными симптомами, так при инфекционном артрите боль выражена сильно, повышается температура тела. При других формах заболевания боли могут быть менее выраженными, а общее состояние пациента не ухудшается. Нередко при артрите происходит воспаление сустава второго пальца ноги и других сочленений.
Бурсит – это воспаление суставной сумки, которая отвечает за нормальную выработку суставной жидкости, смазку и питание сочленения. При такой патологии суставная жидкость вырабатывается в избытке, она меняет свой состав, что сильно нарушает работу всего сустава.
Подагра – это заболевание, при котором происходит отложение кристаллов мочевой кислоты в суставах. Подагра проявляется себя очень болезненными приступами и постепенно поражает все суставы в организме человека, даже самые крупные, если пациент не проходит лечение.
Деформирующий артроз – это дегенеративное нарушение, которое возникает в основном у пожилых людей. При таком заболевании происходит разрушение хрящевой ткани и возникает воспалительный процесс в суставе. Заболевание развивается медленно, боли со временем усиливаются, а двигательная функция сочленения нарушается.
Системные ревматические заболевания также могут стать причиной воспалительного процесса в суставах пальцев ног, такие патологии называют аутоиммунными. При ревматоидном артрите происходит разрушение сустава иммунной системой человека, она провоцирует выработку антител, которые уничтожают хрящевую ткань.
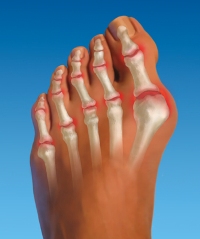
При воспалении сочленения большого пальца ноги возникают такие симптомы, как боль в пораженном суставе, отек, покраснение. Пациент не может нормально опираться на больную ногу, он хромает и бережет ее. Нередко патология сопровождается нарушением двигательной активности сустава и его деформацией.
Чаще всего сустав большого пальца воспаляется при подагре и артрите. В первом случае болезнь возникает резко, палец начинает невыносимо болеть, он становится красным, похожим на сардельку. Боль проходит через пару дней так же неожиданно, как и началась, но в скором времени возникают рецидивы.
Если причина воспаления сустава большого пальца ноги в артрите, то сначала возникает ноющая боль, которая усиливается при обострении. При артрите неприятные ощущения появляются ночью, утром человек ощущается скованность в пораженном суставе, но при движении симптомы проходят.
Воспалиться сочленение может и при вальгусной деформации стопы. В таком случае происходит смещение первого пальца в сторону второго, а косточка у основания большого пальца начинает выпирать. Из-за деформации стопы сустав сильно страдает и постепенно разрушается, возникает воспалительный процесс.
Спровоцировать воспаление сустава большого пальца ноги могут следующие негативные факторы:
- наличие лишнего веса;
- пассивный образ жизни;
- ношение неудобной обуви, особенно на высоких каблуках;
- авитаминоз;
- слабый иммунитет;
- наличие невылеченных инфекций в организме;
- переохлаждение;
- сахарный диабет;
- пожилой возраст;
- тяжелые физические нагрузки;
- эндокринные патологии;
- алкогольная зависимость.
Как лечить воспаление суставов пальцев ног – это вопрос, который беспокоит каждого пациента, столкнувшегося с подобным диагнозом. Чтобы начать эффективную терапию, необходимо в первую очередь поставить диагноз, а также выявить причину заболевания и устранить ее.
Для постановки правильного диагноза специалист проведет опрос пациента, составит анамнез и осмотрит больные суставы внешне. Для изучения состояния сочленения и подтверждения диагноза больного направят сдать анализы крови, мочи, пройти рентгенографию и другие необходимые исследования.
Лечить воспаление сустава большого пальца ноги нужно комплексно. В первую очередь врач назначит лекарства, которые помогут снять боль, воспаление и избавят от причины возникновения заболевания. Также пациенту показана иммобилизация больной стопы в период обострения, врач может наложить фиксирующую повязку.
После снятия боли и воспаления больного направляют на физиолечение, массаж и ЛФК. Такая терапия поможет вернуть сочленению нормальную функцию, укрепить мышцы, улучшить кровообращение в тканях.
Важную роль играет и диета при воспалении суставов пальцев ног. Особенно если был установлен диагноз подагра. При подагре пациента назначают строгую диету, при которой запрещается употреблять продукты, содержащие большое количество пуринов – это мясо, рыба. При любых видах воспаления питание должно быть низкокалорийным и сбалансированным, пациентам нельзя набирать лишний вес.
Перечень назначенных препаратов зависит от вида заболевания, поэтому все лекарства выписывает только врач после сдачи анализов и постановки верного диагноза. Рассмотрим, какие группы лекарств могут применять при воспалении пальцев на ноге:
- нестероидные противовоспалительные препараты показаны при любых видах воспаления, они эффективно снимают боль и облегчают состояние пациентов, к таким препаратам можно отнести Ибупрофен, Диклофенак, Нимесулид;
- против боли могут быть рекомендованы анальгетики;
- стероидные препараты назначают при очень сильных болях, например, во время приступа подагры;
- антибиотики назначаются, если болезнь была спровоцирована бактериальной инфекцией;
- при наличии грибковой, вирусной или паразитарной инфекции, назначают соответствующие средства;
- при дегенеративных нарушениях в суставе показан прием хондропротекторов, которые способствуют регенерации хрящевой ткани;
- при ревматоидном артрите выписывают базисные препараты;
- при подагре показаны средства, снижающие уровень мочевой кислоты в крови;
- если заболевание связано с аллергической реакцией, может понадобиться прием антигистаминных средств.
Для лечения воспаления суставов пальцев ног используют и наружные средства, это могут быть компрессы с димексидом, мази с нестероидным противовоспалительным средством.
Снять воспаление и боль можно при помощи мази для суставов. Такое средство можно приобрести в аптеке без рецепта врача и применять по инструкции, когда это необходимо. Против воспаления и боли хорошо помогают мази с нестероидным противовоспалительным веществом, например Найз, Диклофенак, Кетопрофен и др.
При неинфекционном воспалении суставов можно использовать согревающие мази, с желчью или змеиным ядом. Они помогают снять боль, улучшить кровообращение в суставе и ускорить его восстановление таким образом. Также неплохо облегчают состояние гомеопатические мази и крема на основе растительных компонентов.
Гормональные мази применяют при сильных болях и выраженном воспалении, к таким средствам можно отнести Метлипреднизолон, Гидрокортизон, но не стоит стероидные препараты покупать и использовать без назначения врача. Если боль становится невыносимой и ничего не помогает от нее избавиться, нужно срочно идти в больницу.
Многих пациентов интересует, как снять воспаление сустава пальца ноги в домашних условиях. Иногда нет возможности или желания обращаться в больницу, а от боли избавиться нужно срочно. В таком случае могут помочь рецепты народной медицины и некоторые аптечные средства.
Хочется отметить, что самолечение по рецептам народной медицины даст только временное облегчение, а рецидив заболевания в скором времени возникнет снова. Отсутствие боли не всегда говорит о том, что болезнь миновала. Например, при подагре неприятные ощущения могут долго не беспокоить, но кристаллы мочевой кислоты продолжат откладываться в суставы и почки.
Лечить воспаление сустава большого пальца ноги рекомендуют с использованием следующих рецептов:
- Снять боль и воспаление поможет ванночка с отваром ромашки. Для ее приготовления необходимо заварить траву в кипятке и дать ей настояться в течение 2 часов. Готовый отвар процедить и вылить в тазик с теплой водой. Поместить ступни в воду на 15-20 минут.
- Также эффективны ванночки с морской солью и эфирными маслами.
- После водных процедур рекомендуется проводить легкий массаж, втирая в больное место натуральный свежий мед.
- Чтобы снять воспаление и облегчить боль, народные целители рекомендуют прикладывать к больному пальцу капустный лист на ночь.
Воспаление сустава пальца ноги – это очень неприятная патология, которая не позволяет человеку нормально работать, заниматься любимыми делами, а иногда и ухаживать за собой. Даже после курса лечения всегда остается риск рецидива, поэтому пациентам рекомендуют соблюдать следующие советы в дальнейшем:
- нельзя поправляться, а при наличии лишнего веса рекомендуется его сбросить, это необходимо для того, чтобы снять нагрузку со ступней;
- пациент должен подбирать правильную обувь, придется отказаться от высоких каблуков, может понадобиться ношение ортопедической стельки;
- очень важно правильно и сбалансировано питаться, соблюдая все рекомендации врача;
- рекомендуется своевременно лечить все инфекционные заболевания;
- пациент должен каждый день выполнять лечебную гимнастику для стоп и всего тела.
Серьезное отношение к своему здоровью и правильный образ жизни помогут избежать рецидива заболевания, а также снизить риск других серьезных патологий, опасных для жизни.
Детский ортопед и хирург. Проводит диагностику и лечение пяточной шпоры, остеоартроза, сколиоза, кривошеи, косолапости, плоскостопия, плечелопаточного периартроза и других заболеваний опорно-двигательного аппарата, хирургической патологии у детей. Стаж 16 лет / Врач высшей категории
источник
Практически каждый человек время от времени жалуется на дискомфорт в стопах при ходьбе. При этом чаще всего болит сустав большого пальца ноги. Чтобы определить, как и чем лечить недуг, необходимо установить его причину. Болезненность может быть вызвана как простым ушибом пальца или неудобной обувью, так и серьезной суставной патологией. Если симптом постоянно игнорировать или купировать боли анальгетиками, то заболевание не только разрушит сустав, но и приведет к нарушению функций всего опорно-двигательного аппарата организма.
Незначительное, на первый взгляд, чувство дискомфорта в области большого пальца стопы в дальнейшем может обернуться серьезными проблемами. Причины, по которым болят и воспаляются суставные сочленения в больших пальцах стопы, очень многочисленны и разнообразны. Остановимся на основных причинах воспаления.
Болезненные ощущения в области стопы не всегда являются признаком недуга. В некоторых случаях так проявляется реакция организма на чрезмерную нагрузку на нижние конечности:
- продолжительная ходьба в неудобной обуви (маленький размер, высокий каблук, узкий носок, сдавливающий пальцы);
- избыточная масса тела;
- плоскостопие;
- спортивные нагрузки;
- сухая мозоль в области соприкосновения сустава и обуви;
- продолжительное нахождение в положении стоя, например, на своем рабочем месте.
В случае, если палец опух, покраснел и это сопровождается сильным болевым синдромом, то физиологические причины можно смело исключить.
Момент получения микротравмы можно и не заметить. Мелкие повреждения возникают намного чаще, чем нам кажется. Достаточно оступиться или запнуться, чтобы появился отек и воспаление из-за полученной травмы. Наиболее часто причиной боли становится:
- вывих сустава;
- растяжение связок;
- ушиб стопы;
- трещина кости или перелом.
При травме пальца обычно появляются ярко выраженные внешние симптомы, по которым нетрудно определить характер повреждения самостоятельно. Однако выявить степень повреждения, поставить точный диагноз и назначить лечение может только травматолог.
Помимо рассмотренных причин, болезненность большого пальца стопы может возникнуть при множестве заболеваний. В основном это различные суставные болезни. Чаще всего именно они являются причиной воспалений и отеков суставов и окружающих тканей.
Сочленение на большом пальце ноги наиболее часто поражается следующими недугами:
- Артрит.
- Артроз и остеоартроз.
- Ревматоидный артрит и другие аутоиммунные заболевания.
- Обменные нарушения, поражающие суставные структуры (подагра).
Все эти заболевания имеют схожие симптомы. Пациент страдает от резкой боли, особенно во время движения, у него меняется походка и появляются трудности с подбором удобной обуви. Обратив внимание на сопутствующие симптомы, проведя обследование пациента, специалист выявит причину недомогания и составит схему лечения.
Лечение суставных недугов любой этиологии назначается только после тщательного сбора анамнеза и полного медицинского обследования. При этом основной задачей проводимых мероприятий является снятие болевого синдрома.
При сильных болях и воспалении в плюсневом суставе крайне нежелательно долгое время самостоятельно принимать анальгетики, откладывая посещение доктора.
Лечение должно быть комплексным, его цель — восстановить функцию сустава и здоровье близлежащих тканей.
Если заболевание носит инфекционный характер, назначается прием антибиотиков широкого спектра действия, в том числе Азитромицина, Доксициклина. При болях и выраженном воспалительном процессе доктор обязательно назначит нестероидные противовоспалительные средства в таблетках или внутримышечных инъекциях. В запущенных случаях возможно внутримышечное введение кортикостероидных гормонов коротким курсом.
Нередко при артритах аутоиммунной этиологии пациенту проводят очистку некоторого количества плазмы крови, которая называется плазмафорез.
Считается целесообразным включать в схему лечения артритов любого происхождения лекарства, защищающие и восстанавливающие хрящевую ткань. Наиболее широко применяются следующие хондропротекторы:
- Препараты 1 поколения — Алфлутоп, Румалон. Они содержат вытяжку из хрящей и связок животных, рыб. Хорошо усваиваются, но иногда вызывают аллергию.
- Хондропротекторы 2 поколения основаны на легкоусвояемых формах глюкозамина и хондроитина: Мукосат, Структум.
- Лекарства 3 поколения содержат комплекс витаминов, микроэлементов, противовоспалительных компонентов, хондроитин и глюкозамин — Терафлекс, Мовекс.
Хондропротекторы, как и другие медикаменты, назначаются специалистом. Схему терапии и дозировку средств определяет доктор на основании данных обследования и состояния пациента. Длительность курса составляет не менее 4–6 месяцев.
Помимо хондропротекторов, для облегчения состояния больного нередко применяют внутрисуставное введение производных гиалуроновой кислоты (Остенил, Синвиск, Гиастат).
В период лечения суставных заболеваний необходима профилактика остеопороза, основанная на повышенном употреблении кальция. Для этого применяется диета, богатая молоком, рыбой и творогом.
Для заболевания характерно разрушение хрящевой ткани. Чтобы приостановить этот процесс, используют хондропротекторы и внутрисуставные инъекции гиалуроновой кислоты. Для купирования боли и воспаления назначают анальгетики и нестероидные противовоспалительные лекарства, в том числе в виде мазей, гелей (Гиалгель, Траумель, Цель-Т, Вольтарен в форме геля, индометациновая мазь).
Во время терапии необходимо уменьшить физическую нагрузку на пораженный сустав. При обострении суставной патологии на больное сочленение накладывается бандаж, который фиксирует палец и исключает его перегрузку. Пациенту назначается физиотерапия, вносятся коррективы в рацион (рекомендуется диета, обогащенная продуктами, содержащими кальций).
Главная задача восстановительного периода — предупредить формирование контрактуры и разработать поврежденный сустав.
Пациент с обострением данного заболевания должен лечиться в стационаре. Период интенсивной терапии составляет 1–2 недели. За это время с помощью грамотно подобранного лечения удается локализовать болевой синдром, снять отечность и воспаление. После выписки пациент продолжает наблюдаться у терапевта и ревматолога.
Лекарства от подагры подбирает лечащий специалист исходя из индивидуальных особенностей пациента и выраженности патологии. Часто доктору приходится комбинировать различные методики, применяя комплексные схемы лечения.
В начальной стадии заболевания больному назначают Колхицин. Средство влияет на обмен мочевой кислоты в организме и оказывает выраженное обезболивающее и противовоспалительное действие при остром приступе подагры.
Основным препаратом для лечения подагры на всех стадиях считается Аллопуринол. Средство предупреждает образование и накопление уратных отложений в суставных тканях и способствует их растворению и выведению из организма.
При любых суставных патологиях больших пальцев ног существует несколько советов, следуя которым можно снизить интенсивность болевых приступов:
- При возникновении боли и воспаления в суставах следует зафиксировать палец в неподвижном положении до выяснения причин недомогания.
- Свести к минимуму любые нагрузки на больное сочленение — не ходить пешком, отказаться от «стоячей» работы, прекратить занятия спортом.
- Носить удобную или специально подобранную ортопедическую обувь.
- Уменьшить дискомфорт, снять отек и воспаление помогут теплые ножные ванны с лекарственными травами или эфирными маслами.
- Для снижения нагрузки на больной сустав можно применять ортопедические прокладки, которые продаются в любой аптеке.
Лечение большого пальца ноги должно быть комплексным. Помимо таблеток и инъекций, на больной сустав следует ежедневно наносить противовоспалительные и обезболивающие мази, делать физиопроцедуры: магнитотерапию, аппликации озокерита и лечебных грязей, воздействие лазером.
При артрите и остеоартрозе первого пальца стопы хорошо помогают примочки с медицинской желчью и Бишофитом.
В незапущенных случаях можно попытаться вернуть (репозировать) поврежденный сустав на свое место. Если деформация сочленения выраженная, единственным способом лечения станет хирургическая операция.
Боли в суставе большого пальца ноги являются признаком многих, иногда опасных заболеваний. Каждый случай заслуживает самого пристального внимания и консультации специалиста. Только врач может установить верный диагноз и посоветовать, как лечить патологию суставов.
источник
Если болит сустав большого пальца на ноге, прежде чем начать лечение, надо выяснить этологию появлений этих болей. Терапия будет эффективной только в случае устранения причины, приведшей к проявлению патологии. Например, лечение будет существенно отличаться в случаях, когда боль вызвана травмой или воспалением сустава на большом пальце ноги. Поэтому при первых появлениях дискомфорта надо обратиться к врачу для обследования у узких специалистов и получения адекватного лечения.
Любые воспалительные процессы в суставе, вызывающие сильную боль, называют артритом. Чаще всего причиной является инфекционный агент.
Различают первичный процесс, развивающийся при проникновении возбудителя патологии в открытую рану на пальце и вторичный, или реактивный, причиной которого становится очаг в теле больного. Во втором случае возбудитель попадает в палец с током крови, лимфы, а также по нервным волокнам. При этом воспалительный процесс затрагивает хрящевые поверхности сустава.
Заболевание проявляет себя болью и ограничением движения в суставе одного или нескольких пальцев ног. А также на месте поражения отмечается увеличение сустава в объёме и покраснение кожи.
Чтобы устранить боль в суставе большого пальца ноги, требуется провести комплексное лечение. Для этого врач назначает:
- противовоспалительные препараты нестероидного ряда: Ибупрофен, Диклофенак, Нимесулид и другие;
- хондропротекторы – лекарства, стимулирующие образование коллагена на суставных поверхностях. Это такие средства как Хондроитин, Хондрофлекс, Терафлекс и другие;
- в тяжёлых случаях назначаются гормоны коры надпочечников, например, Диипроспан;
- препараты, содержащие ферменты, улучшающие обменные процессы в организме: Вобэнзим, Фибриназа и другие;
- физиотерапевтические процедуры – УВЧ, воздействие импульсными токами, фонофорез с противовоспалительными препаратами.
Важно! Для предупреждения развития тяжёлых осложнений, таких, как флегмона, контрактура, сепсис, надо как можно раньше начинать лечение у врача.
Эта патология характеризуется заменой хрящевой ткани сустава соединительной. При этом образуется стойкая контрактура, ограничивающая объём движений в суставе. К заболеванию приводит ношение неудобной обуви, лишний вес, создающий избыточную нагрузку на ноги, анатомическая деформация стопы, различные, даже небольшие, травмы.
Артроз имеет три стадии течения:
- В начале заболевания возможно незначительно проявление боли после длительной нагрузки или в конце рабочего дня. Также может болеть сустав большого пальца при ходьбе.
- Постепенно боль усиливается и уже требует применения местных или общих обезболивающих средств. На этой стадии деформация сустава большого пальца стопы уже видна невооружённым глазом.
- На последнем этапе развития патологии невыносимая боль уже не снимается даже обезболивающими препаратами, а деформация сустава не позволяет носить обычную обувь.
Как снять дегенеративное воспаление сустава большого пальца ноги?
На начальной стадии заболевания ограничиваются физические нагрузки. Также врач назначает нестероидные противовоспалительные препараты и хондропротекторы. Лечение дополняется физиотерапевтическими процедурами и коррекцией питания.
На второй стадии патологии доктор усиливает лечение кортикостероидными лекарствами.
Третья стадия болезни требует оперативного вмешательства.
Патология развивается вследствие нарушения пуринового обмена, что приводит к отложениям на поверхности суставов молей мочевой кислоты.
Болезнь проявляется резкими болями в большом пальце стопы, начинающимися внезапно, чаще в ночное время. Одновременно с появлением боли наблюдается отёчность в области сустава, покраснение кожи над очагом поражения и местное повышение температуры. В начале заболевания приступы носят кратковременный характер, но с течением времени продолжительность обострений увеличивается, а боли усиливаются. Отсутствие адекватного лечения приведёт к полному разрушению суставных поверхностей.
Лечение острого подагрического воспаления сустава большого пальца ноги проводится только в условиях стационара под наблюдением врача. В дальнейшем для сдерживания развития патологического процесса и восстановления нормального качества жизни больному назначается пожизненная щадящая диета, исключающая жирные сорта мяса и рыбы, субпродукты, грибы, бобовые, домашние и промышленные консервы, специи, алкоголь. Также следует отказаться от шпината, щавеля, капусты, хрена и редьки.
Заболевание воспалительного характера, поражающее суставную сумку большого пальца ноги и сопровождающееся скоплением большого количества жидкости (экссудата) в полости сустава.
Кроме сильной боли пациента будут беспокоить покраснение кожи сверху над воспалённым суставом большого пальца ноги, а также изменение конфигурации сустава вследствие выраженного отёка. Все эти признаки болезни также будут резко ограничивать движения.
При остром течении патологии боль начинается внезапно, обычно наутро после тяжелой физической нагрузки. Хроническое течение заболевания развивается вследствие нелеченой острой формы, а также как осложнение других болезней костей и мягких тканей большого пальца стопы. Для подтверждения диагноза проводят ультразвуковое или рентгенологическое обследование большого пальца. В некоторых случаях врач может назначить проведение диагностической пункции.
Чем лечить воспаление сумки сустава большого пальца ноги?
Острые приступы купируются следующими мерами:
- Иммобилизация сустава наложением давящей повязки или специальных фиксаторов. Использование для этих целей эластичных бинтов позволит снизить болевые ощущения.
- Прикладывание холода. Для этого пузырь со льдом надо завернуть в полотенце. Также можно массировать кусочком льда очаг боли.
- Приподнятое положение больной ноги позволит уменьшить отёчности и облегчить боль.
Для снятия воспалительного процесса врач назначает противовоспалительные средства нестероидной группы.
Даже незначительные повреждения пальцев ног могут иметь очень серьёзные последствия. В зависимости от воздействия на стопу повреждения могут травмировать не только мягкие ткани, но и кости, а также связки и хрящи, образующие сустав.
Травматическое повреждение характеризуется появлением боли в суставе большого пальца ноги, отёчностью мягких тканей, ограничением подвижности повреждённого пальца. Также изменится цвет кожных покровов вплоть до синюшного оттенка.
Если после травмы появились такие симптомы, надо срочно обратиться в ближайший травмпункт для диагностики характера повреждения и дальнейшего лечения.
В случае вывиха врач приёмного покоя вернёт сустав в физиологическое положение, а при наличии перелома кости или повреждении связочного аппарата проведёт иммобилизацию конечности для временного ограничения движений.
Воспаление первого сустава на пальце ноги может быть вызвано и ревматическим процессом в организме. Это заболевание вызывается β-гемолитическим стрептококком, поражающим сердце и соединительные ткани. При этом пациента беспокоит боль не только в крупных суставах, но и небольших. Из мелких сочленений чаще страдает сустав большого пальца ноги.
Заболевание начинается воспалительным процессом в суставах, сопровождающимся болью, усиливающейся при нажатии на очаг патологии. Постепенно в процесс будут вовлекаться другие мелкие суставы. Также пациент будет предъявлять жалобы на повышенную утомляемость особенно после физических нагрузок и ощутимые колебания температуры тела.
В терапии ревматоидного артрита используются как нестероидные противовоспалительные средства, так и глюкокортикостероиды. Для как можно более длительного сохранения подвижности суставов врач назначит препараты из группы хондропротекторов. А с учетом аутоиммунной этиологии заболевания в комплекс лечения также будут включены мононуклеарные антитела. С целью предупреждения развития остеопороза также назначаются препараты витамина D3 и кальция.
Поражение сосудов и нервов при сахарном диабете приводит к тому, что у пациентов нарушается чувствительность нижних конечностей. Больные часто могут не замечать даже серьёзные повреждения кожных покровов, связок и костей нижних конечностей. Такое состояние называют «диабетической стопой»
Из-за того, что больные не замечают различные мелкие травмы ног, кожа стоп становится «входными воротами» для различной патогенной микрофлоры, вызывающей развитие артрита.
Также поражение диабетом тканей нижних конечностей приводит к тому, что начинают болеть суставы пальцев ног при длительной ходьбе, из-за чего больному приходится замедлять темп передвижения и делать частые остановки в процессе ходьбы.
Лечить болезненные ощущения в пальцах ног при диабете можно только местными препаратами, которые подбирает лечащий эндокринолог на фоне основной терапии, удерживающей показатели глюкозы в крови на нормальном уровне.
Если беспокоит сустав большого пальца ноги, можно для купирования болевых ощущений использовать народные средства. Метод лечения надо выбирать в зависимости от причины заболевания:
- при артритах помогут примочки с настойкой лаврового листа или картофеля. При этом примочки надо регулярно менять, чтобы исключить их пересыхание. Также место боли можно смазать яблочным уксусом;
- купировать боль при артрозе помогут компрессы из простокваши или листа белокочанной капусты. На капустном листе надо предварительно обрезать все толстые прожилки и слегка отбить молоточком для мяса, чтобы капуста пустила сок. Затем приложить лист к больному суставу, накрыть компрессной бумагой и тепло укутать тёплым шарфом;
- при подагрических болях поможет укутывание с наложенным на сустав кусочком сала, сырой рыбы или мелко порезанным луком.
Также для лечения воспаления сустава большого пальца ноги в домашних условиях можно парить ноги в приятно тёплой воде с добавлением морской соли или отвара из картофельных очистков.
Важно! Не следует самостоятельно проводить лечение воспаления сустава большого пальца ноги с использованием народных средств. Все процедуры в домашних условиях можно проводить только с разрешения лечащего врача.
Чтобы не воспалился сустав на большом пальце ноги, надо стараться устранить причины, провоцирующие развитие патологии. Для этого надо:
- Обратить внимание на свою обувь. Высокий каблук приводит к перегрузкам и дальнейшей деформации, сопровождающейся сильной болью, суставов стопы. Также следует избегать сдавливания плюсны и пальцев стопы слишком узким и тесным носком. Наиболее комфортной для ноги будет обувь из натуральных материалов, а оптимальная высота каблука должна быть 3-5см.
- Если в процессе работы приходится длительно стоять на ногах, надо при первой удобной возможности давать ногам отдых, а в процессе работы чаще переносить тяжесть тела с одной ноги на другую.
- Каждый вечер делать самомассаж и гимнастику для стоп.
- Контролировать свой ежедневный рацион, ограничивая солёные, жирные, копчёные блюда. Также надо уменьшить употребление кофе и алкогольных напитков.
- Отказаться от курения.
- Ежедневно ухаживать за ногами, аккуратно подрезать ногти, счищать ороговевший слой кожи со стоп.
- Следить за своим весом.
- В случае травм или повреждения кожных покровов на стопах обращаться к врачу, не допуская развития патологического процесса.
Если большой палец ноги начал беспокоить сильной болью в суставе, это указывает на начало заболевания, которое без своевременного правильного лечения может привести к серьёзным осложнениям, ограничивающим подвижность. Поэтому правильным решением будет сразу же отправиться в больницу. Врач после несложных обследований определит, почему начал болеть сустав большого пальца на ноге и назначит соответствующее лечение.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
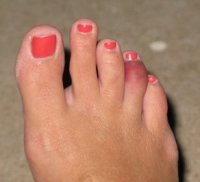
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
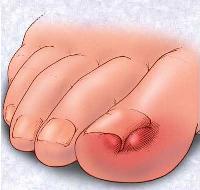
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
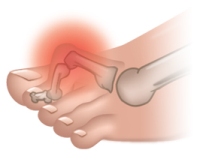
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
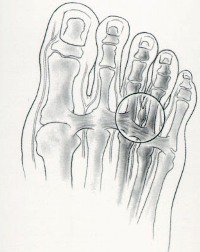
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
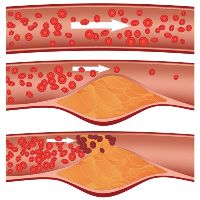
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
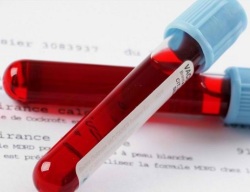
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
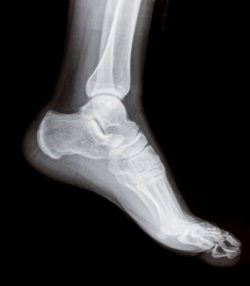
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
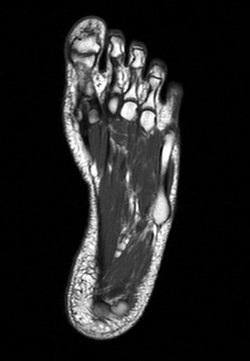
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник






