Почему могут болеть суставы ног – именно этот вопрос приводит множество людей разного пола и возраста в кабинет к врачу. Без проведения обследований установить причину болей невозможно, так как ее возникновение могут провоцировать самые разнообразные патологии и травмы.
Содержание статьи:
Причины возникновения боли
Когда необходима помощь врача?
Болезни, вызывающие боли в суставах
Причин возникновения боли в суставах существует огромное количество. Первое, что можно заподозрить – травмы. Вывихи, переломы, растяжения, трещины, ушибы обязательно вызовут болезненные ощущения. А если травмы не было, а болят суставы, то это может свидетельствовать о наличии следующих заболеваний:
- артрит (подагрический, псориатический, ревматический);
- подагра;
- артроз (гонартроз, коксартроз);
- менископатия;
- нарушения кровообращения суставов;
- остеоартроз;
- ревматизм;
- воспаление коленных сухожилий.
При некоторых болезнях могут болеть не непосредственно суставы, а другие органы, боль от которых иррадиирует в сустав. Примером таких заболеваний является тромбофлебит вен, атеросклероз сосудов, венозный застой, защемление нервов в позвоночнике и т.д.
Немедленно обратиться за помощью следует при следующих симптомах:
- нога похолодела либо стала горячей;
- пропала чувствительность в ногах;
- изменился цвет кожных покровов – они посинели, покраснели или почернели;
- на фоне болей в суставах наблюдается ухудшение общего состояния и лихорадка;
- отечность и нарушение подвижности сустава.
В иных случаях также не следует пытаться излечиться от болей в суставах самостоятельно и обращаться к врачу при первой же возможности. Ведь переход некоторых заболеваний суставов в хроническую форму может затруднить передвижение или и вовсе обездвижить ноги.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артрит – воспалительное заболевание суставов. Наиболее часто поражаются коленные суставы и стопы. Существует несколько видов артритов в зависимости от этиологии, однако для всех одинаковыми будут симптомы:
- болят суставы;
- скованность движений в суставе;
- возможна припухлость, гиперемия сустава и прилегающих тканей.
Этот вид заболевания объединяет появления артрита и псориаза. Ему одинаково часто подвергаются мужчины и женщины в возрасте 25-45 лет. Артрит может развиться как после появления псориаза, так и до него. Наиболее частыми причинами этого недуга являются сбои нервной системы, перенесенные травмы, прием некоторых лекарственных средств, инфекционные заболевания, а также наследственность. Могут поражаться как крупные, так и мелкие суставы.
- болезненность пораженных суставов;
- опухание суставов;
- скованность движений в утреннее время;
- шелушащиеся пятна красного цвета на коже;
- шрамы в виде оспин.
При тяжелом течении заболевание возможна лихорадка, миокардит, полиневриты, воспаления почек.
Лечение заболевания должно проводится одновременно у двух врачей: ревматолога и дерматолога. Полностью вылечить болезнь невозможно, однако, начав своевременную терапию можно замедлить темпы развития болезни, уменьшить проявления симптомов и избежать развитие тяжелых осложнений.
- НПВС (Диклофенак, Ибупрофен, Нимесулид, Кетопрофен и т.д.);
- глюкокортикоиды (Беклометазон, Преднизолон, Дексаметазон);
- противовоспалительные средства (Сульфасалазин, Лефлуномид, Циклоспорин-А);
- био-агенты (Хумира, Ремикейд, Инфликсимаб) назначаются при неэффективности терапии другими средствами.
Кроме лечения фармацевтическими препаратами назначаются курсы специальной лечебной физкультуры.
Этот вид артрита является наиболее тяжелым. В его развитии лежит нарушение иммунной системы, в результате чего иммунные клетки начинают атаковать клетки сустава, принимая их за чужеродные агенты. Наиболее часто поражается коленный и межфаланговые суставы. При запущенной болезни могут поражаться практически все суставы организма. Точных причин заболевания пока не установили.
Болезнь возникает чаще у женщин, чем у мужчин. Возраст большинства пациентов – от 30 лет.
- чаще всего поражаются симметричные суставы;
- припухание воспаленных суставов;
- боли, усиливающиеся к утру, и очень интенсивные до полудня;
- интенсивность болей уменьшается во второй половине дня;
- утренняя скованность суставов;
- нарушения сна;
- ухудшение аппетита;
- озноб;
- повышение температуры тела;
- общее недомогание.
Излечиться полностью от заболевания практически невозможно. Все препараты, применяемые в терапии, устраняют симптомы болезни и предупреждают ее прогрессирование.
В составе комплексной терапии применяются:
- НПВС (Диклофенак, Пироксикам, Мовалис и др.);
- глюкокортикоиды (Гидрокортизон, Метилпреднизолон, Преднизолон);
- препараты золота (Ауранофин, Кризанол);
- иммунодепрессанты (Купренил, Артамин);
- антимикробный препарат Сульфасалазин;
- антималярийные препараты (Плаквенил и Делагил);
- цитостатики (Азатиоприн, Метотрексант, Лейкеран, Хлорбутин).
Также назначаются физиотерапевтические методы лечения, лазерная и криотерапия.
Этот вид артритов возникает после перенесенного травматического повреждения сустава. Наиболее характерен такой артрит для голеностопа и коленного сустава. Заболевание одинаково часто встречается у мужчин и женщин, при этом группами риска являются спортсмены и лица с постоянными большими нагрузками на суставы.
- болезненность и припухлость сустава;
- гиперемия тканей над суставом;
- хруст в суставе;
- ограничение подвижности.
Лечение такого артрита зависит от степени поражения сустава и включает применение медикаментозных средств (НПВС, глюкокортикоиды), массажи, физиотерапевтические процедуры и лечебную физкультуру.
Этот вид артрита развивается в связи с отложением солей мочевой кислоты в полостях суставов.
Подагрический артрит более характерен для мужчин в возрасте 35-50 лет. Женщины же подвергаются этому заболеванию в 55-70 лет. Причинами могут послужить нарушения обменных процессов в организме, наследственность, неправильное питание, прием некоторых лекарств и т.д. Поражаются в первую очередь мелкие суставы, в частности суставы пальцев ног.
- повышенный уровень мочевой кислоты в крови;
- болезненность суставов;
- покраснение кожи над пораженным участком;
- общее недомогание с повышением температуры тела;
- боли усиливаются во время движений;
- возникновение периодических болей во всех мелких суставах;
- образование возле суставов тофусов.
Лечение включает в себя 2 направления: снятие приступа подагры и предупреждение рецидивов.
В комплексной терапии применяются:
- НПВС (Ибупрофен, Мовалис, Ревмоксикам, Целекоксиб, Индометацин и др.);
- специфический препарат Колхицин;
- препараты для снижения содержания мочевины: Аллопуринол, Урикозим, Пробенецид.
- компрессы с применением Димексида;
- физиотерапия (парафиновые обертывания, Лазеротерапия, массаж, магнитолечение);
- обязательное соблюдение диеты;
- лечебная физкультура.
Артроз – это заболевание дистрофического характера, при котором происходит разрушение внутрисуставного хряща. Это заболевания самое распространенное среди всех болезней суставов. От артроза одинаково часто страдают и мужчины, и женщины, примерно с 30-летнего возраста. Чем старше возраст – тем выше шанс развития болезни.
Различают несколько видов артроза:
- гонартроз – поражение коленного сустава;
- коксартроз – заболевание тазобедренного сустава.
Артроз развивается вследствие нарушения внутрисуставного обмена веществ, который вызывает потерю эластичности хряща. Этому могут поспособствовать чрезмерные нагрузки на сустав, нарушения обмена веществ, наследственность, нарушения кровообращения сустава, ревматоидный артрит, подагра и т.д.
- болят суставы, особенно во время движения;
- по мере усугубления болезни, интенсивность болей нарастает, вплоть до нестерпимых;
- хруст в суставах;
- нарушение подвижности сустава, вплоть до полного обездвиживания при тяжелой форме артроза;
- деформирование сустава.
Лечение артроза должно быть комплексным и включать помимо приема медицинских препаратов, физиотерапию, лечебную физкультуру, а также ортопедический режим.
Медикаментозное лечение включает:
- НПВС (Диклофенак, Мелоксикам, Индометацин, Целекоксиб и др.);
- кортикостероиды (Дипроспан, Гидрокортизон);
- хондропротекторы (Хондроитин, Глюкозамин, Дона, Терафлекс, Артра, Структум);
- Диацереин.
Эта болезнь развивается довольно медленно вследствие разрушения суставных структур, повреждения хряща и изменения капсулы. Более подвержены этому заболеванию коленные и тазобедренные суставы. Болезнь встречается с одинаковой частотой у людей обеих полов после 45-50 лет.
Причинами остеоартроза являются возрастные изменения, генетическая предрасположенность, лишний вес, травмы суставов.
Симптоматика остеоартрозов слабо выражена. Иногда даже при подтверждении диагноза путем рентгенологического исследования, никаких симптомов может не наблюдаться. Боли носят не постоянный характер: в период обострения боли сильные, в период стабильности – полностью отсутствуют.
В более тяжелых случаях отмечаются:
- сильные боли ноющего характера;
- скованность движений;
- припухлость сустава;
- появление костных наростов.
Для лечения применяются препараты группы НПВС, глюкокортикоидов, хондропротекторов. Также назначается комплекс лечебной гимнастики, физиопроцедуры.
Хоть это заболевание менее известно широкому кругу населения, однако оно распространено не менее чем артриты и артрозы. Это заболевание характеризируется повреждением мениска коленного сустава. Причиной его развития могут послужить травмы, растяжения, чрезмерные нагрузки на колени, подагра, артрит и т.д. В зависимости от того, какой из менисков поврежден, различают медиальную и латеральную менископатию.
- боль в коленном суставе, усиливающаяся во время движений;
- гиперемия коленного сустава;
- нарушения двигательной функции;
- выпот, гемартроз или киста.
Лечение менископатии может быть консервативным или хирургическим. Консервативное включает прием НПВС, глюкокортикоидов, хондропротекторов. Если такое лечение не дает результатов или же киста, выпот или гемартроз сильно выражены, то выполняют артроскопию. Эта операция позволяет удалить скопившийся выпот и восстановить мениск.
Очень много разнообразных заболеваний могут спровоцировать боли в суставах ног. Поэтому при появлении даже не значительной периодически возникающей болезненности необходимо обращаться к врачу. Это позволит вовремя начать лечение и не допустить развития осложнений.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тазобедренный сустав является одним из самых больших в организме человека, и в течение дня он терпит высокие нагрузки. Опорно-двигательная система здоровой женщины способна выдержать невероятные нагрузки без вреда для организма, но если есть какие-либо отклонения, даже незначительный труд и одно неловкое движение могут привести к болезненности и скованности тазобедренного сустава.
- Почему болит тазобедренный сустав
- Симптомы заболевания
- Инфекция и гнойный артрит как причина боли
- Дисплазия сустава и невралгия седалищного нерва
- Некроз тазобедренного сустава
- Беременность
- Лечение и прогноз
- Профилактика патологий
В области этого сустава довольно часто возникают отклонения, различные дефекты и травмы, потому нужно знать, что делать, когда появляются подобные проблемы.
Боль в области тазобедренного сустава у женщин может рассказать о системных болезнях в организме или о местном нарушении в области появления неприятной симптоматики. Сустав может болеть по причине вывиха, перелома, сильного удара, вследствие падения и сдавливания. Другие причины кроются непосредственно в нарушении функции тазобедренного сустава, на фоне патологических процессов, происходящих в органах опорно-двигательного аппарата.
Определить причины боли и нарушения функции поможет обследование у невролога, травматолога, гематолога и ортопеда. Тазобедренный сустав располагается в области соединения таза с бедренной костью, потому и заболевания этих структур может стать причиной боли у женщин. Он не просто один из самых крупных, но стоит на первом месте, и обеспечивает нормальную двигательную активность организма. Тазобедренный сустав испытывает огромную нагрузку, и давление всей верхней части тела женщины, отчего и становится подверженным различным внешним и внутренним патологическим процессам.
Причина боли в области тазобедренного сустава у женщин не одна. Способствовать симптому могут различные болезни и временные состояния. В основе боли лежит его повреждение и невозможность испытывать нагрузку, привычную для здорового органа. Страдать при этом могут все окружающие ткани сустава: хрящи, сухожилия, мышцы, нервные сплетения, соединительная ткань. Особенно ярко боль проявляется при поражении нервной ткани, отвечающей за чувствительность тазобедренного сустава. У женщины могут диагностироваться такие болезни, как невралгия, воспаление нерва, инфекционное поражение.
Частые причины боли в области тазобедренного сустава у женщин:
- период беременности – в это время нагрузка на сустав значительно увеличивается, от этого он испытывает большее давление, может даже деформироваться;
- инфекционное поражение тазобедренного сустава, воспалительные болезни – в таком случае у женщины будут и другие симптомы, сказывающиеся не только на состоянии больного сустава, но и на всем организме, может произойти заражение крови;
- асептический некроз – это тяжелая болезнь сустава, причиной может быть открытая рана или очаг инфекции в органах малого таза, лечение сложное, потребуется хирургическая помощь;
- аутоиммунные заболевания, включая артрит и артроз, при которых также страдает соединительная ткань;
- туберкулез костной ткани или мышц, а также атрофия мышечной ткани – от этих причин нарушается питание большого сустава, изменяется его форма, он может деформироваться и получить перелом даже от незначительной травмы;
- остеоартрит или дегенеративные изменения в тазобедренном суставе женщины – эта болезнь опасна, требуется длительное лечение с применением медикаментов и физиотерапии;
- переломы, ушибы, вывихи, растяжение мышц.
Это основные причины боли в области сустава у женщин. Симптом может также проявиться во время менструации и после полового акта. Самостоятельно заниматься лечением боли в суставе опасно, так как в нем может происходить хронический процесс, опасный для всего организма женщины.
Помимо боли, о болезни сустава могут говорить следующие симптомы:
- изменение походки женщины, что вызвано болью и скованностью движения;
- отек и местное покраснение в области болезни;
- усиление боли после пробуждения и длительного сидения;
- уменьшение объема мышечной ткани, ее атрофия;
- укорочение одной ноги, что также влияет на походку и усугубляет болезнь сустава;
- наличие хруста и скрежета в тазобедренной области.
Первым симптомом любой болезни сустава будет боль, но начнется все с небольшого дискомфорта. Затем женщина будет наблюдать нарастание болезненных ощущений, изменение походки, ограничение подвижности. Уже с этого момента нужно начинать комплексное лечение, ведь потеря функции этого сустава приведет к инвалидности, ходить без него становится невозможно.
При появлении болезненности в первую очередь внимание обращается на распространенные патологии больших суставов. Это артрит и артроз, а также гнойное воспаление на фоне инфекции. Болезнь может быть первичной или возникать вторично. В первом случае гнойное воспаление возникает по причине прямого проникновения инфекции через открытую рану к суставу. Такое возможно при ударе острым предметом, падении и расчесывании мягких тканей до мышц.
Вторичная инфекция проникает в область тазобедренного сустава вместе с зараженной кровью с другого больного органа. Такое возможно при заражении крови, злокачественных образованиях органов малого таза, при флегмоне бедра, абсцессе и фурункулезе.
Гнойное воспаление, помимо боли, имеет такие специфические симптомы:
- покраснение кожи и повышение температуры в области больного органа;
- отек, при пальпации можно ощущать увеличение больного участка;
- болезненность разной интенсивности;
- нарушение функции органа, ограничение движения.
При такой болезни повышается и общая температура тела до 38-40 градусов. Развиваются симптомы интоксикация, женщина ощущает невероятную боль во время движения, и умеренную в состоянии покоя. Кожа становится отечной, приобретает пунцовый оттенок, есть болит при надавливании. Вследствие болевого синдрома женщина вынуждена постоянно лежать или сидеть, так как стоять на ногах и ходить невыносимо больно.
Невралгия с поражением тазобедренного сустава может быть первичной и вторичной. Причиной болезни можно выделить сдавливание седалищного нерва вследствие травмы, неправильного положения тела во время длительного сидения. Причиной также может стать инфекции нерва, проникшая из соседних органов. Это нарушение сопровождается сильнейшей болью, спазмом мышц. Вторичная невралгия может возникать на фоне грыжи, осложнений остеохондроза, остеоартроза.
Дисплазия тазобедренного сустава возникает по причине нарушения развития его структур: недоразвитость хряща, слабые сухожильные связки, уплощенная вертлужная впадина, состояние которой крайне важно для нормальной функции составов. Такая болезнь у взрослой женщины может стать причиной укорочения одной конечности, одностороннего или двухстороннего ограничения подвижности.
Лечение дисплазии проводится комплексно, включаются специальные упражнения, диета, корректируется режим дня, исключаются высокие физические нагрузки. Женщине назначается массаж, физиотерапевтические процедуры, плавание, что очень полезно для всего опорно-двигательного аппарата. Подобный курс лечения также может стать профилактикой при наблюдении начальных проявлений дисплазии.
Отмирание или некротическое поражение тканей является одним из самых тяжелых процессов в организме. Асептический некроз сустава у женщин характеризуется омертвлением тканей, полным прекращением микроциркуляции в больной области.
- запущенная травма, наличие открытой раны без регулярной антисептической обработки;
- чрезмерные физические нагрузки, которые не рассчитаны на организм женщины;
- нарушение местного или общего кровообращения вследствие системных болезней;
- алкоголизм и курение, отсутствие физической нагрузки;
- декомпрессия сустава.
Некротическое поражение протекает в 4 стадии, и на последней функция сустава полностью прекращается. Женщина не может ходить и поднимать конечности, присутствует невыносимая боль, от которой помогают только наркотические анальгетики и стероидные противовоспалительные средства.
Нагрузка на опорно-двигательную систему при беременности сильно возрастает, от чего могут страдать большие и малые суставы. Если еще до момента беременности у женщины были какие-либо проблемы, состояние усугубиться во время ношения плода. Зная диагноз и планируя беременность, женщина должна пройти курс лечения, и в дальнейшем постоянно заниматься профилактикой.
Боль при беременности в области таза связана также с активным ростом матки и другими изменениями в организме, коих немало. Нехватка витамина D у беременной может стать причиной болезненности, потому лечение включает назначение витаминных комплексов.
Заболевания хрящевой и костной ткани женщины в период беременности усугубляются по мере увеличения массы тела. Полностью здоровые женщины сталкиваются с болью при беременности в 10% случаев, что связано с перестройкой организма, и такой симптом не несет опасности, хоть и вызывает затруднения во время ходьбы.
Комплексное лечение отличается зависимо от причины:
- Асептический некроз и воспаление – назначаются противовоспалительные, анальгетические, регенеративные препараты. Проводится местная обработка в области пораженных тканей, лечение включает мероприятия для профилактики атрофии мышечной ткани и восстановления нормального кровообращения;
- Ушиб, перелом или вывих – это травмы лечатся иммобилизаций больного участка, на что потребуется от двух недель до нескольких месяцев. Восстановление тазобедренного сустава происходит очень долго в силу его размеров;
- Артрит и артроз – назначаются цитостатические препараты, нестероидные противовоспалительные препараты, глюкокортикостероидные средства, противоревматические лекарства.
Боль, связанная с беременностью, устраняется безопасными анальгетическими таблетками и курсом оздоровительной физкультуры. Лечение включает прогулки, упражнение на растяжение мышц, диету с содержанием продуктом богатых на витамин D .
В случае болей у детей и девочек подросткового возраста для лечения показана специальная гимнастика, плавание. Проводится только консервативное лечение, направленное на восстановление функции и предупреждение осложнений патологии. Операция проводится только в случае инфекционного поражения тканей и некроза.
Первичная профилактика довольно простая, и включает стандартные оздоровительные мероприятия. Женщина должна следить за весом, правильно распределять физические нагрузки, следить за походкой и телом в положении сидя. Ежедневно нужно делать зарядку, выполнять повороты туловища, наклоны, приседания.
При появлении болезненности нужно сразу же проконсультироваться у врача-ортопеда или невролога. Если и есть какое-либо отклонение, то его своевременное лечение даст благоприятный прогноз. Негативные последствия могут ожидать в случае, когда женщина, не обращая внимания на тревожные симптомы, продолжает вести привычный образ жизни, который с большой вероятностью и стал причиной заболевания тазобедренного сустава.
источник
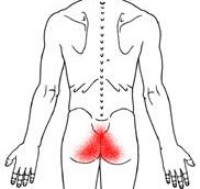
Копчик (по-латыни coccyx) является самым нижним отделом позвоночного столба человека. Это рудиментарный кусок, состоящий из сросшихся между собой 4 или 5 позвонков. Имеет клиновидную форму с уменьшением книзу и напоминает небольшой хвост. Несмотря на рудиментарность, копчик играет немаловажную роль в организме человека. На передние его отделы крепятся мышцы и связки. Они обеспечивают функционирование многих органов как половой и мочевыделительной систем, так и толстого кишечника.
Копчик помогает в распределении нагрузки на органы таза, служит опорой при сидении, на него оказывается воздействие при наклоне вперед и при прогибе туловища назад. Поэтому при боли в области копчика человек испытывает сильный дискомфорт.
В статье рассмотрим, почему боль в копчике отдает в ноги, каковы причины появления и как необходимо действовать, чтобы избавиться от такой проблемы, к какому врачу нужно обратиться, какие виды обследования помогут понять причину появления боли. Также дадим полезные советы, как облегчить состояние больного.
Боль в копчике отдает в ноги по самым разным причинам. Это может быть как заболевание самого отростка позвоночника, так называемая кокцигодиния, так и соседних органов, болезненность которых передается на копчик. Это псевдококцигодиния, которая возникает во время гинекологических, урологических или проктологических болезней. Заболевания данных органов часто сопровождаются состоянием, при котором боль отдает в копчик.
Перечислим некоторые из них:
- болезни прямой кишки, такие как парапроктит (воспаление и нагноение тканей кишки), грыжа (при слабости мышц), киста или полипы, прокталгия (сопровождается спазмами мышц);
- простатит у мужчин и воспаление яичников у женщин;
- воспаление суставов малого таза.
Резкая боль в копчике, отдающая в ногу, может возникнуть при защемлении седалищного нерва. Боль распространяется на область ягодиц, бедер и даже голени.
На позвоночнике в области поясницы, крестца или копчика может появиться межпозвоночная грыжа или киста, содержащая содержимое в капсуле.
Иногда боли возникают при патологических изменениях в хрящевой ткани позвоночника — остеохондрозе. Болезнь сопровождается дистрофическими изменениями в суставах позвоночника.
Иногда боль в копчике отдает в ноги из-за геморроя, когда возникает тромбоз или извитость вен, находящихся недалеко от него.
Ожирение приводит к тому, что излишний вес оказывает невероятное давление на позвоночник, а копчик страдает больше всего, так как толстые люди малоактивны, они больше времени проводят в сидячем положении. Мягкие ткани жировой прослойки приводят таз при сидении в неправильное положение, что оказывает сильное давление на копчик, а иногда и ведет к его вывихам.
Получить травму нижнего отдела позвоночника достаточно просто. Чаще всего страдают дети, женщины, пожилые люди и спортсмены. Это закрытое повреждение, в основном получаемое при падении с прямым ударом по копчику или ягодичной зоне, у женщин повреждение может стать результатом родовой деятельности.
Маленькие дети часто падают, а так как скелет еще недостаточно крепкий, то получаются гематомы, вывихи или переломы копчика. При этом боль в копчике отдает в ноги, возникает припухлость тканей.
Спортсмены тоже подвержены травмам копчика. Это люди, занимающиеся лыжным спортом или хоккеем, велосипедисты, у которых жесткое сиденье, баскетболисты и борцы, с силой падающие на твердую поверхность, футболисты.
Повреждение копчиковой зоны происходит при падениях в зимнюю пору, когда люди поскальзываются на промерзшей дороге. При падении между тканями и костью происходит резкое сдавливание, в результате которого происходят патологические изменения в тканях. Особенно страдают пожилые люди, у которых снижена плотность костной ткани.
При травмировании появляется кровоизлияние между тканями, связанное с разрывом сосудов, разрушается мышечная ткань и жировая клетчатка, что приводит к вероятным нагноениям. Иногда боль в копчике отдает в ноги не сразу, а по прошествии нескольких месяцев. Поэтому рекомендуется на всякий случай при падении на копчик обратиться к травматологу, сделать рентгеновский снимок, чтобы исключить перелом или вывих копчика.
Беременность часто сопровождается ноющей болью в копчике, отдающей в ногу. Этого бояться не стоит, так как процесс носит естественный характер. Растущий вес женщины и постепенно увеличивающийся живот приводит к смещению центра тяжести, а гормональная перестройка готовит кости малого таза к процессу родов.
Чтобы исключить более тяжелые патологии, при болях в копчике и ноге обязательно посетите врача для консультации. Если болевой синдром связан только с положением женщины, то помогут облегчить состояние следующие рекомендации.
Так как облегчить боль медикаментами при беременности нельзя, ведь это может отразиться на здоровье ребенка, врач может посоветовать только наружные средства, например мази.
Легкая лечебная гимнастика поможет укрепить мышцы нижней части спины. Женщина может делать легкими растирающими движениями массаж поясницы.
Не оставайтесь длительное время на ногах, не надевайте обувь на высоких каблуках. При болезненных ощущениях в области копчика при сидении пользуйтесь специальным резиновым кругом или небольшой подушкой. Это снимет напряжение в нижнем отделе позвоночника.
Поможет снизить давление ребенка на кости копчика бандаж. При сильных болях рекомендуется лежать на левом боку. Снимет напряжение с мышц спины принятие теплой ванны. Обязательно посоветуйтесь с лечащим врачом по поводу данного метода, так как могут быть противопоказания. Вода не должна быть горячей ни в коем случае!
К концу беременности копчик сгибается, уступая «дорогу» малышу во время родов. В некоторых случаях это приводит к растяжению связок нижней части позвоночника, отчего появляется постоянная боль. Кокцигодиния после родов — довольно частое явление.
Нередко к болям в копчике приводит длительное нахождение в сидячем положении. Люди, работающие в офисах и за компьютером, наиболее подвержены такой ситуации. Понятно, что бросить любимую работу не хочется, к тому же если за нее платят хорошие деньги. Но здоровье важнее, поэтому выход можно найти, посоветовавшись с врачом.
Первым делом все свободное время вне работы проводите за активной деятельностью, обязательно запишитесь в тренажерный зал или на фитнес. Занятия спортом укрепят мышцы спины и снимут нагрузку с позвоночника. На работе делайте частые перерывы, хотя бы на несколько минут. Поменяйте позу, сделайте несколько упражнений для спины, походите по коридору, разотрите область копчика, купите себе резиновый круг или специальную ортопедическую подушку на сиденье рабочего места.
Боли в копчике носят различный характер. Они могут быть тянущими и ноющими, колющими и жгучими, резкими или постоянными. Иногда появляется боль левее копчика, отдающая в ногу, иногда выше, ниже или сбоку копчиковой зоны.
Боль может возникать как в спокойном состоянии, так и при наклонах, вставании с места, при ходьбе или поворотах туловища в стороны, при долгом сидении. Обостряется боль при смене положения тела.
Кроме болевых ощущений в самом копчике, человек испытывает дискомфорт при дефекации или запорах, во время менструации и полового акта. Распространяется боль в другие органы, например промежность, ягодицы или прямую кишку. Часто боль в копчике отдает в правую ногу — бедро и голень. Изредка появляется небольшое онемение в нижнем отделе позвоночника.
При появлении частых или резких болей в копчике не затягивайте с посещением врача. Как вы уже поняли, причины болевых ощущений могут иметь патологический характер, так что лучше пройти обследование, чтобы исключить болезни в других сферах.
Врач проведет пальпацию, проанализирует жалобы пациента, опросит его про наследственность, были ли травмы в недавнем прошлом. Необходимо будет сдать лабораторные тесты: анализ крови и мочи, биохимию крови, копрограмму. Также необходимо сделать УЗИ органов малого таза. Это выявит проблемы с мочеполовой системой. Колоноскопия поможет понять, нет ли в кишечнике опухолей или воспалительных процессов, оказывающих давление на копчик. Рентгенография даст сведения про возможные вывихи, смещения или переломы копчика после удара или при излишнем весе больного человека. Компьютерная томография сможет обнаружить изменения в копчике посттравматического характера, например наличие кисты или новообразований.
Лечение болезненных явлений в копчике зависит от выявленных причин. Если обнаружено сопутствующее заболевание, то прежде всего лечение будет направлено на больной орган. Если боли возникают у беременных женщин, но требуется специальная гимнастика, массаж, ношение бандажа. Лекарства при таких болях не назначаются. Придется женщине испытывать неудобства некоторое время.
Если боли вызваны сидячим образом жизни, то рекомендованы частая смена позы, перерывы в работе. Помогут иглоукалывания, грязелечение, физиопроцедуры.
При сильных болях врач может прописать болеутоляющие препараты или мази, в крайнем случае новокаиновую блокаду, микроклизмы или обезболивающие свечи в прямую кишку. Желательно в этот острый период иммобилизовать больного полностью. В дальнейшем рекомендуется носить некоторое время ортопедические средства.
Из физиопроцедур врач может назначить лечение лазером или ультразвуком, УВЧ или озокерит, диадинамические токи или дарсонвализацию. В самом крайнем случае, когда ничего не помогает, хирург может принять решение про оперативное удаление копчика.
Будьте бдительны к состоянию своего здоровья, вовремя обращайтесь к врачу, не запускайте болезни до хронического состояния. Будьте здоровы!
источник
Боль в зоне копчика — распространённое явление. Причины дискомфорта в копчике разнообразны, и часто требуют обращения к врачу. Это симптом нагрузки, травмы, заболевания. Не исключение боли в области копчика, отдающие в ноги. Состояние сопровождается дискомфортом, ограничивает двигательную способность человека. Рассмотрим причины приводящие к боли.
По продолжительности проявлений, боль в копчиковой области бывает:
- острая (внезапная и непостоянная)
- хроническая (постоянная)
- в области копчиковой зоны
- рядом – выше, ниже, сбоку
Дискомфорт в копчике проявляется либо в спокойном состоянии, либо при движении:
- при сидении
- при наклоне
- при вставании
- при ходьбе
- при повороте
В зависимости от причин, боль бывает:
- связанная с нарушениями в копчике
- иррадиирующая боль (болезнь поражает другую часть тела, орган, ощущения передаются в копчиковую область)
- идиопатическая боль (внезапно появляется, внезапно исчезает, неясного происхождения).
Дискомфорт отдаёт в другие области:
- крестец
- промежность
- ноги (бедра)
- поясничный отдел
- нижнюю часть живота
1/3 дискомфорта в копчике – идиопатическая боль, следствие нарушений в организме. При подобных болях обратитесь к врачу. Игнорировать эти проявления не стоит. Чем раньше выявите причину болей, тем успешнее будет лечение.
Чтобы определить причину боли в копчике, обратитесь к доктору. Он проведёт осмотр, назначит ряд анализов. Помогут травматолог, проктолог, хирург, невропатолог.
Подобного рода иррадииирующие боли, симптомы:
- травмы
- при беременности
- аноректальная невралгия
- воспаление тазобедренных суставов
- остеохондроз
- болезни органов малого таза
- кишечные заболевания
- киста позвоночника или крестца
- геморрой
Травмы провоцируют резкую, сильную боль. Это может быть результат падения, удара ягодиц. В зависимости от силы и характера действий появляются трещины, переломы, ушибы, вывихи, смещения. Часто дискомфорт проявляется незамедлительно. Бывает, начинает болеть через годы. Человек ощущает быстро проходящий дискомфорт, не помнит о травме, появляются жгучие, сильные дискомфортные ощущения. Это осложняет диагностику.
Чувствительность в копчике проявляется приступами либо присутствует постоянно. Лечение зависит от степени повреждения и характера. Требуется тщательная работа врача.
Беременные женщины часто жалуются на боли в копчике. Болевые ощущения в спине относятся к естественным проявлениям, они провоцируются:
- появлением дополнительного веса на последних месяцах;
- смещением центра тяжести вследствие животика, тянущего вперёд;
- перестройка гормонального фона; связано с гормоном релаксином, расслабляющем мышцы таза.
Дискомфорт проявляется при сидении — в верхней части ноги, в ягодичной складке, в анусе. Болевой синдром также бывает следствием имеющегося остеохондроза, повреждения спины. Беременность усугубляет хроническую болезнь.
Так болит при «продувании», растяжении спинных мышц, болезнях органов малого таза. Проконсультируйтесь с лечащим врачом при подобных проявлениях.
Комплекс следующих действий поможет справиться с болевым синдромом в поясничной области. Не обойтись и без консультации врача.
- Следите за весом, лишние килограммы плохо влияют на здоровье будущей мамочки и крохи. Процесс проходит под руководством врача.
Это нормальное явление для женщины. Но все же, когда болит копчиковая зона, не откладывайте беседу с врачом.
Неврологическая проблема, симптом кокцигодинии (анакопчикового болевого синдрома). Наряду с кокцигодинией (боль непосредственно в копчиковой зоне) рассматривают аноректальные боли, проявляющиеся в анальном канале, в прямой кишке. Дискомфорт отдаёт в другие части тела. Боль появляется внезапно или мучает постоянно. Усиливается боль при давлении на поражённую зону, при движении. Нередки тянущие, жгучие чувства.
Аноректальная невралгия, как неврологический недуг, сопровождается разлитой болью. Отдаёт в крестец, ягодицы копчик. Не исключение и влагалище. Страдает и верхняя часть ноги, бедра.
Воспаление тазобедренного сустава. Когда болит в копчиковой части, отдавая в нижнюю конечность, не исключается воспаление суставов таза. Появляется и усиливается дискомфорт при вставании.
Киста в позвоночнике или крестце. Связана с дискомфортом в копчике, характерны иррадиирующие ощущения. Проявляется при вставании.
Заболевания кишечника, геморрой. Сопровождаются чувствительностью в области крестца. Не исключается проявление, усиление при вставании.
Остеохондроз. Распространённое заболевание. Поражает суставные хрящи. Дискомфорт появляется при вставании.
Воспаление органов малого таза. Болевые проявления характерны и для такого женского недуга. Присутствует иррадиирующий дискомфорт в области копчика. Передаётся другим частям тела.
Причин для болевого синдрома в копчиковой части много. Различается характер и лечение, зависящее от болезни. Способы лечения:
- Часто нарушения не требуют хирургического вмешательства, но при серьёзных причинах, этого не избежать.
- Для беременных необходим отдых, гимнастические упражнения. Если они не помогают, придётся терпеть боль, медикаменты беременным противопоказаны.
- Применяются обезболивающие средства разной степени действия, в зависимости от степени болевого синдрома.
- Лечатся сопровождающие болезни.
- Используется специальный резиновый круг, уменьшающий нагрузку.
- Эффективны массажи.
- Мануальная терапия помогает справиться с рядом нарушений, провоцирующих дискомфорт.
- Иглоукалывание.
- Методы физиотерапии.
- Лечебная физкультура.
- Народные средства.
Копчиковый отдел подвержен болевым ощущениям. Дискомфорт часто отдаёт в нижние конечности. Это сужает круг возможных недугов.
Спровоцированы боли не только болезнями. Частые причины – травмы. При беременности женщине трудно избежать таких проявлений. При подобных проявлениях обращайтесь к доктору, который поможет справиться с болями. Лечение дискомфортных проявлений зависит от их причины, единой панацеи нет.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Копчиком называется самый нижний отдел позвоночника, образованный 4-5 недоразвитыми сросшимися позвонками. Когда-то эти позвонки служили опорой хвоста у предков человека, а сейчас копчик – рудиментарный, ненужный орган. Однако этот рудимент при травмах и различных заболеваниях может причинить человеку нешуточную боль и неудобства: невозможно нормально сидеть и ходить, даже для сна трудно найти удобное положение.
Зачастую пациент даже для себя не может определить точную локализацию боли, и жалуется врачу на боль в районе копчика (такая боль называется аноректальной). Боль собственно копчика называется кокцигодинией.
Специалисты должны решить, вызвана ли боль заболеваниями и травмами собственно копчика, или же болевые ощущения исходят от других органов (кишечника, костей таза, мочеполовых органов) и просто «отдают» в копчик. От решения этого вопроса зависит и лечение.
- Последствия травмы.
- Заболевания всего позвоночника, затрагивающие и копчик (остеохондроз, смещение межпозвоночных дисков, ущемление нервных окончаний и др.).
- Заболевания мышц и нервов тазового дна.
- Патологические процессы в костях таза.
- Заболевания прямой или сигмовидной кишки (геморрой, сигмоидит, проктит, трещины прямой кишки).
- Опущение промежности (например, вследствие тяжелых родов).
- Травма промежности во время родов (кровоизлияние в подкожно-жировую клетчатку, окружающую копчик).
- Чрезмерное разгибание копчика при тяжелых родах.
- Рубцовые деформации заднего прохода, возникшие как осложнение операции.
- Нарушения деятельности кишечника, приводящие к частым запорам или поносам и, вследствие этого, к привычке долго сидеть в туалете.
- Заболевания органов мочеполовой системы (цистит, аднексит и др.).
- Киста копчика.
- Привычка постоянно сидеть на мягкой мебели.
- Эмоциональные потрясения, стрессы.
- Тесная одежда (джинсы), оказывающая давление на копчик.
- Идиопатические боли (боли неясного происхождения). Такие боли могут внезапно появляться и внезапно исчезать. Примерно 1/3 всех болей в области копчика относится к идиопатическим.
Обычно боли в районе копчика возникают немедленно после травмы. Но в ряде случаев она может быть незначительно выраженной и быстро проходящей, а через несколько лет, когда пациент уже и забыл о травмировании, вдруг появляются сильные, жгучие боли.
При остеохондрозе, кисте позвоночника в поясничном или крестцовом отделе характерно сочетание боли в копчике с болями в пояснице, в крестце. При этом основные жалобы пациента – на боль в спине, а попутно – на то, что боль «отдает» в копчик.
Такая же клиническая картина отмечается при ущемлении нервных окончаний в поясничном и крестцовом отделах позвоночника. Ущемление седалищного нерва (ишиалгия) сопровождается жгучими, резкими болями в копчике или выше него.
Поясничные и крестцовые боли сопровождаются болями в копчике также при геморрое, заболеваниях прямой кишки.
Боли при наклонах являются обычно результатом воспалительных хронических процессов в органах, расположенных неподалеку от копчика (в кишечнике или мочевом пузыре, в матке и ее придатках).
Боли в копчике при наклоне возникают при наличии у пациента следующих заболеваний:
- дисбактериоз;
- колит;
- сигмоидит;
- цистит;
- аднексит;
- эндометрит и др.
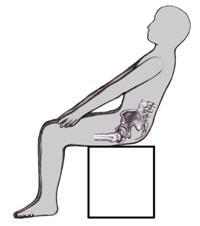
На боль в копчике при сидении жалуются спортсмены – велосипедисты и люди, занимающиеся конным спортом. У них причина болей другая: микротравмы копчика, возникающие при занятиях этими специфическими видами спорта.
Боль в копчике при сидении возможна у женщин после родов, когда произошла его деформация (чрезмерное разгибание его межпозвоночных суставов).
Наконец, боль в области копчика, усиливающаяся при сидении, характерна для дермоидной кисты копчика. Дермоидная киста – это врожденная аномалия развития, заключающаяся в образовании внутри копчика полости, заполненной кожной тканью с растущими волосами.
Ноющая боль в копчике может возникать при воспалении внутренних половых органов (при простатите или аденоме простаты у мужчин и при воспалении яичников и маточных труб у женщин).
Тянущая боль в копчике является дополнительным симптомом остеохондроза поясничного или крестцового отделов позвоночника. Иногда она возникает при геморрое, а также при долгом сидении на унитазе в связи с частыми запорами.
У мужчин боли в копчике могут быть вызваны так называемой «джиповой болезнью». Болезнь эта возникает при частой езде на безрессорном транспорте (гусеничных тракторах, в армии – на танках, бронетранспортерах). Нагрузка на копчик при езде на такой технике чрезмерна. Она может стать причиной воспаления копчикового хода, или кисты копчика. Этот ход, или киста, представляет собой полую трубку, идущую под кожей от конца копчика и заканчивающуюся слепо.
Воспаление копчикового хода и называется «джиповой болезнью». Если воспаление переходит в гнойную стадию, чаще всего образуется свищ – гной прорывается наружу. Лечение — только хирургическое.
Боли в копчике и в области около копчика могут быть обусловлены широким спектром различных заболеваний и состояний, поэтому при болевом синдроме данной локализации человеку придется обращаться к разным специалистам. Выбор специалиста зависит от сопутствующих симптомов и возможной причины болей в копчике, так как именно эти факторы определяют, в сферу компетенции какого врача входит лечение заболевания, приведшего к болевому синдрому копчика.
Так, если боль в копчике спровоцирована травмой, например, падением на попу, ударом по копчику, чрезмерным разгибанием копчика во время родов, кровоизлиянием в подкожно-жировую клетчатку вокруг копчика в период родов и т.д., то необходимо обращаться к врачу-травматологу (записаться) или хирургу (записаться). Боли в копчике травматического характера носят резкий, острый характер, могут существовать непрерывно или появляться эпизодически, усиливаются при ходьбе и в положении сидя. Само болевое ощущение может локализоваться как в самом копчике, так и около него, например, под ним, вверху, внизу, сбоку. Главной отличительной чертой травматических болей в копчике является факт его травмы, которую человек обычно помнит.
Если боль в копчике обусловлена заболеваниями позвоночника (например, остеохондроз, смещение межпозвоночных дисков, ущемление нервных окончаний и т.д.), то необходимо обращаться к врачу-вертебрологу (записаться). Если по каким-либо причинам попасть на прием к вертебрологу невозможно, то следует обращаться к неврологу (записаться), невропатологу (записаться), травматологу, мануальному терапевту (записаться) или остеопату (записаться). Боли в копчике, обусловленные заболеваниями позвоночника, носят тянуще-ноющий характер, сочетаются с болями в крестце и пояснице, причем у многих людей в копчик болевое ощущение только отдает, а не локализуется там. Помимо болей в копчике, заболевания позвоночника характеризуются головными болями, головокружениями, болями в пораженном отделе позвоночного столба, усилением или ослаблением чувствительности в ногах и руках, которые и позволяют отличить их от других причин болевого синдрома в копчике.
Если боль в копчике обусловлена заболеваниями мышц и нервов тазового дна (например, ишиасом), то следует обращаться к врачу-неврологу или мануальному терапевту. При болях, обусловленных ущемлением нервов, боль острая, резкая, сильная, жгучая, не утихающая со временем, одновременно локализованная в копчике, пояснице, крестце и ноге. Причем боль чаще всего ощущается несколько выше или в самой верхней части копчика.
Если боль в копчике обусловлена заболеваниями прямой и сигмовидной кишки (например, геморрой, проктосигмоидит, проктит, анальные трещины, колит и т.д.) или деформациями ануса вследствие операций или травм, то следует обращаться к врачу-проктологу (записаться). При заболеваниях прямой и сигмовидной кишок боль в копчике имеет тянуще-ноющий характер, сочетается с болями в крестце и пояснице, а также в области ануса, может локализоваться не только в копчике, но и под ним, часто внезапно возникает при наклоне туловища вперед. А при деформациях ануса вследствие операций и травм боль в копчике возникает при вставании, и локализуется как бы под копчиком.
Если боль в копчике связана с опущением промежности или операциями на органах брюшной полости, необходимо обращаться к врачу-гинекологу (записаться) или хирургу, так как в подобной ситуации необходимо оперативное лечение. Боль после операций на органах брюшной полости возникает в копчике во время вставания из позиции сидя или лежа, и может локализоваться не столько в самом копчике, сколько ощущаться под ним.
Если боль в копчике обусловлена кистой или патологией костей (например, остеопороз, деформация суставов и т.д.), то следует обращаться к врачу-травматологу или хирургу с консультацией у эндокринолога (записаться). Боли такого происхождения обычно только отдают в копчик.
Если боль в копчике обусловлена привычкой долго сидеть в туалете и тужиться на фоне запоров, то следует обратиться к гастроэнтерологу (записаться) и диетологу (записаться). В этом случае боль в копчике тянуще-ноющая.
Если боль в копчике обусловлена заболеваниями органов мочеполового тракта, то следует обращаться женщинам к гинекологу, а мужчинам – к урологу (записаться). Боли в копчике, обусловленные заболеваниями органов мочеполового тракта (цистит, аднексит, эндометрит, аденома простаты и т.д.), обычно возникают при наклоне тела вперед и носят тянуще-ноющий характер, сочетаются с болями внизу живота, болями при мочеиспускании, патологическими выделениями из половых органов и т.д.
Боль в копчике может провоцироваться ношением тесной одежды, стрессами, сильными эмоциями или привычкой постоянно сидеть на мягких сиденьях. В таких ситуациях нужно обращаться к мануальному терапевту или остеопату и, естественно, искоренять фактор, вызывающий болевой синдром.
Существуют боли в копчике неясного происхождения, когда не удается выявить четкого причинного фактора, и в таком случае рекомендуется обращаться к вертебрологу, мануальному терапевту или остеопату.
Таким образом, при болях в копчике может оказаться необходимым обращаться к какому-либо из следующих специалистов:
- Вертебролог;
- Мануальный терапевт;
- Остеопат;
- Травматолог;
- Хирург;
- Проктолог;
- Гинеколог;
- Уролог.
При боли в копчике врачи могут назначать различные анализы и обследования, так как данный симптом провоцируется широким спектром разнообразных заболеваний и состояний. А цель обследования при болях в копчике состоит в выяснении причины этого ощущения и оценке состояния организма, чтобы можно было назначить наиболее эффективное и адекватное лечение. Выбор анализов и обследований для назначения при боли в копчике осуществляется врачом на основании сопутствующих симптомов, а также характера и особенностей самих болей, которые позволяют заподозрить причинный фактор. Соответственно, анализы и обследования направлены на подтверждение или опровержение диагностического предположения врача.
Например, когда человек говорит, что в прошлом имел место удар, ушиб в копчик, или он стал болеть после родов, врач понимает, что вероятнее всего боли в копчике в данной ситуации носят травматический характер. В этом случае врач назначает рентген области таза (записаться), осматривает и ощупывает область копчика, возможно ощупывает пальцем околокопчиковую подкожную клетчатку через задний проход. На основании проведенных обследований врач назначает лечение.
Если боль в копчике носит тянуще-ноющий характер, сочетается с болями в крестце и пояснице или только отдает в копчик из поясницы или крестца, сочетается с головными болями, головокружениями, болями в пораженном отделе позвоночного столба, усилением или ослаблением чувствительности в ногах и руках, то врач заподазривает заболевание позвоночника, и в таком случае назначает следующие обследования:
- Обзорный рентген позвоночника (записаться). Метод прост, но весьма информативен, так как позволяет диагностировать грыжи межпозвоночных дисков, остеохондроз, искривление позвоночного столба и т.д.
- Миелография (записаться). Метод сложен и опасен, так как предполагает введение контрастного вещества в спинномозговой канал. Используется для выявления спинальных грыж.
- Компьютерная или магнитно-резонансная томография (записаться). Методы с высокой точностью позволяют диагностировать заболевания позвоночника, способные приводить к болями в копчике. К сожалению, они относительно редко используются из-за дороговизны, отсутствия необходимой аппаратуры и специалистов.
Когда боль в копчике острая, резкая, сильная, жгучая, не утихающая со временем, одновременно ощущающаяся также в пояснице, крестце и ноге, врач предполагает заболевание нервов и мышц тазового дна. В этом случае врач в первую очередь производит детальный осмотр пациента, расспрашивает его о течении заболевания, просит принять различные позы и описать возникающие ощущения. Обычно этих простых действий достаточно для постановки диагноза, но врач может дополнительно назначить анализ крови на сифилис (записаться) (на поздних стадиях данной инфекции часто возникают неврологические симптомы), сделать УЗИ (записаться) органов малого таза (записаться), чтобы оценить их размеры, наличие спаек и теоретическую возможность сдавления ими нервов и тканей. Кроме того, при неврологической причине болей в копчике врач может назначить рентген конечности, крестца и поясницы, позволяющий выяснить, связана ли боль с патологией позвоночника. Рентген при наличии технической оснащенности медицинского учреждения может быть заменен компьютерной или магнитно-резонансной томографией, которые позволяют всегда с высокой точностью установить причину неврологического заболевания, которое привело, в свою очередь, к болям в копчике. Если же боль в копчике предположительно вызвана заболеванием мышц тазового дна, врач может назначить электронейромиографию (записаться), чтобы определить степень нарушений нервной проводимости и сократимости пораженных мышц.
Когда боли в копчике связаны с опущением промежности или спайками вследствие перенесенных операций, врач может назначить УЗИ органов брюшной полости (записаться) и малого таза, а также компьютерную или магнитно-резонансную томографию, чтобы оценить количество спаек, расположение органов относительно друг друга и т.д. К сожалению, устранить боль в копчике подобного происхождения можно только хирургическим путем. Отличительными чертами болевого синдрома вследствие опущения промежности или спаек в брюшной полости является то, что боль ощущается в области под копчиком и резко усиливается при вставании из положения лежа или сидя, а также при физической нагрузке.
Когда боль в копчике сочетается с заболеванием близлежащих суставов (тазобедренных, коленных и т.д.) или имеются подозрения на наличие кисты, а само болевое ощущение скорее отдает в копчик, чем локализуется в нем, врач назначает рентген нижних участков позвоночника, артроскопию (записаться), а при наличии возможности магнитно-резонансную или компьютерную томографию.
Если боли в копчике связаны с привычкой сидеть в туалете подолгу и тужиться, то врач назначит ряд исследований для выявления причин запоров: анализ кала на дисбактериоз, гастроскопию (записаться) для выявления язвы желудка или гастрита, общий анализ крови, биохимический анализ крови (билирубин, холестерин, триглицериды, общий белок, альбумин, щелочная фосфатаза, АсАТ, АлАТ, амилаза, липаза и т.д.) для оценки работы печени и поджелудочной железы.
Когда боли в копчике связаны с заболеваниями прямой и сигмовидной кишки (например, геморрой, проктосигмоидит, проктит, анальные трещины, колит и т.д.), человек испытывает тянуще-ноющие болевые ощущения, которые сочетаются с болями в крестце, пояснице и области ануса, усиливаются при наклоне вперед. Кроме того, при данных заболеваниях человек ощущает боли, жжение или чувство тяжести в анусе, прямой кишке или в промежности, которое усиливается при дефекации, у него имеются гнойные, слизистые или кровянистые выделения из анального отверстия, возникают частые и болезненные позывы на дефекацию, а запоры чередуются с поносами. При наличии подобных симптомов врач, во-первых, производит наружный осмотр промежности и анальной области, а также пальцем выявляет наличие внутренних геморроидальных узлов. Далее назначается анализ кала на копрологию, дисбактериоз и яйца глист, бактериологический посев кала, общий анализ крови и мочи, а также проводится колоноскопия (записаться) или ректороманоскопия (записаться). В некоторых случаях, помимо колоноскопии или ректороманоскопии, может назначаться дополнительно ирригоскопия (рентгеновский снимок кишки с контрастным веществом) (записаться). Если больной по каким-либо причинам не может пройти колоноскопию, ректороманоскопию или ирригоскопию, то врач может назначить анализ крови на наличие антинейтрофильных цитоплазматических антител и антител к сахаромицетам, чтобы оценить наличие аутоиммунного воспалительного процесса.
Если боли в копчике обусловлены деформациями ануса или промежности вследствие перенесенных операций и травм, то врач назначает УЗИ органов малого таза (записаться), а также ирригоскопию (рентген кишечника с контрастным веществом), чтобы понять, какую форму имеют органы, где серьезные деформации, как они расположены и т.д. Вместо ирригоскопии может назначаться компьютерная или магнитно-резонансная томография при наличии технической возможности.
Боли в копчике, возникающие при наклоне тела вперед, носящие тянуще-ноющий характер, сочетающиеся с болями внизу живота, болями или затруднениями при мочеиспускании, патологическими выделениями из половых органов и т.д., связаны с заболеваниями органов мочеполового тракта. В такой ситуации женщинам и мужчинам врач обязательно назначает общий анализ мочи, анализ мочи по Нечипоренко (записаться), определение мочевины и креатинина в моче, бактериологический посев мочи, анализы на различные инфекции, передающиеся половым путем (записаться) (например, гонорею (записаться), сифилис, уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз, хламидиоз (записаться), гарднереллез и т.д.), а также цистоскопию (записаться), УЗИ почек (записаться) и органов малого таза. Женщинам также назначается мазок из влагалища на флору (записаться), а мужчинам – мазок из уретры.
При болях в копчике неясного происхождения врачи могут назначать любые анализы и обследования, стремясь выяснить причины дискомфортного ощущения.
Для эффективного лечения боли в области копчика важно правильно установить ее причину. Пациент с такими болями должен обратиться в первую очередь к проктологу. Этот специалист при необходимости направляет пациента (пациентку) к гинекологу, неврологу, хирургу, остеопату. Иногда необходима помощь психотерапевта.
Каждый из этих врачей не только осматривает пациента, но и очень подробно его расспрашивает. Больной должен быть готов детально рассказать о характере боли, ее локализации, вспомнить полученные ранее травмы и перенесенные им оперативные вмешательства.
У части пациентов с болью в копчике точный диагноз установить не удается. Тогда применяют симптоматическое лечение, и в большинстве случаев оно приводит к хорошим результатам. Иногда же боли в области копчика проходят сами собой, без лечения. Но надеяться на это не нужно — при возникновении таких болей обязательно обращайтесь к врачу.
В большинстве случаев боли в области копчика лечат консервативными методами (т.е. без хирургического вмешательства). Комплексное лечение включает обеспечение больному покоя, обезболивание медикаментозными средствами, восстановление нарушенного кровообращения с помощью массажа, мануальной терапии, физиотерапии, упражнений лечебной физкультуры.
Все выявленные сопутствующие заболевания подлежат обязательному лечению.
Для снятия или ослабления отрицательных эмоций применяются (после консультации психотерапевта) нейропсихотропные препараты.
Никакой помощи не могут оказать медики только при болях в копчике у беременных. Противовоспалительные и обезболивающие лекарства беременным противопоказаны. Рентгенологическая диагностика также исключена. Поэтому женщинам приходится терпеть боль в копчике, подкладывая под него мягкую подушку или надувной резиновый круг в форме бублика (продается в аптеках).
Сидеть на таком круге рекомендуется не только беременным, но и всем пациентам с болями такой локализации. Это нехитрое устройство исключает нагрузку и давление на копчик во время сидения, тем самым уменьшая болевые ощущения.
При умеренно выраженных болях в копчике обычно назначают нестероидные противовоспалительные препараты, такие, как напроксен, ибупрофен и др. Эти лекарства вводятся в виде свечей или микроклизм.
Но при сильных болях данные средства неэффективны. Применяются новокаиновые блокады, когда раствор новокаина с помощью шприца вводится в ткани вокруг болезненного места. Кроме новокаина, для проведения обезболивающих блокад могут быть использованы лидокаин, кеналог, гидрокортизон, дипроспан и другие препараты.
Боли в области копчика значительно облегчаются с помощью пальцевого массажа мышц прямой кишки и массажа мышц тазового дна (если имеется их спазм).
Приемы мануальной терапии, проводимые опытным специалистом, улучшают кровообращение в районе копчика, ликвидируют застой крови, снимают спазм мышц и помогают восстановить объем движений копчика.
Иглорефлексотерапия (иглоукалывание) часто применяется при болях в копчике, существенно уменьшая их интенсивность. Правильный выбор биологически активных точек для иглоукалывания может полностью снять боль.

Гимнастика при болях в копчике должна включать следующие упражнения:
1. Лежа на спине на полу, согнуть ноги в коленях и развести их в стороны. Положить ладони рук на внутренние стороны коленных суставов. Стараться соединить колени, одновременно противодействуя руками этому движению.
Число повторов – 8–12 раз с короткими интервалами (10-15 сек.).
2. В том же положении зажать между согнутыми коленями мяч (футбольный, волейбольный или другой такого же размера). Ладони рук положить на живот. С усилием сжимать коленями мяч на протяжении 5–7 секунд, одновременно ладонями препятствуя выпячиванию живота.
Число повторов – 6–8 раз с такими же интервалами для отдыха, как и в первом упражнении.
3. Лежа на спине, зажать мяч между стопами выпрямленных ног. С усилием сжимать мяч стопами на протяжении 5–7 секунд.
Число повторов – 6-8 раз; интервалы – 10-15 секунд.
4. Лежа на спине, развести в стороны согнутые в коленях ноги и приподнять таз на 3-5 секунд. Ягодичные мышцы при этом должны напрячься.
Число повторов – 6-8 раз; интервалы – 10-15 секунд.
Все упражнения при болях в копчике пациент должен выполнять не спеша, размеренно, ритмично, отдыхая между повторами упражнений. Можно включить спокойную музыку. Для большей эффективности рекомендуется делать комплекс упражнений два раза в день.
источник