Седалищный нерв болит – что делать? Принципы лечения ишиаса будут подробно рассмотрены ниже. Также вы узнаете о том, почему возникает это заболевание и каковы его симптомы.
Ущемление седалищного нерва, симптомы которого сложно не заметить, а также поясничный радикулит, сопровождающийся защемлением корешков крестцового отдела, представляют собой одну и ту же болезнь. Болевой синдром при ней локализуется в бедре, поясничной области, стопе и голени. Также он усиливается при ходьбе и кашле.
В самом начале развития заболевания оно протекает по типу люмбаго, люмбалгии или люмбоишиалгии.
Нельзя не сказать и о том, что синонимом этого патологического состояния является ишиас. В медицинской практике его также называют невритом, воспалением или защемлением седалищного нерва. Его главным симптомом является боль в пояснице, которая отдает в ногу.
При отсутствии должного лечения болевой синдром при таком заболевании бывает слабым и нестерпимым. В последнем случае больной человек не может ни спать, ни нормально бодрствовать.
Почему возникает ущемление седалищного нерва (симптомы этого состояния будут представлены ниже)? Современная медицина утверждает, что такое заболевание может быть связано с механическими (например, позвоночная грыжа, смещение позвонков или остеохондроз) или температурными (например, сильное переохлаждение) факторами.
Также следует отметить, что в некоторых случаях это патологическое явление возникает из-за опухоли, синдрома Рейтера, инфекции и т. д.
Помимо перечисленных заболеваний, боль в ягодице, отдающая в ногу, может быть связана с развитием следующих патологий:
- Ишиалгия, сопровождающаяся сдавлением нервных волокон гематомой или постинъекционными абсцессами.
- Ишиалгия, сопровождающаяся туннельными невропатиями (в том числе при синдроме грушевидной мышцы).
- Нейропатия, связанная с метаболическими нарушениями (в том числе при алкоголизме, сахарном диабете и прочее).
- Травма седалищного нерва, возникшая из-за неправильной инъекции, переломов костей бедра и таза.
- Ишиалгия, которая развилась на фоне нейропатии под влиянием некоторых токсических веществ.
Прежде чем рассказать вам о том, как вылечить седалищный нерв, следует поведать, что чаще всего от такого заболевания страдают взрослые люди. Значительно реже ишиас развивается в возрасте 20-26 лет. Кроме того, эта болезнь может возникнуть в последние месяцы беременности ввиду того, что на позвоночный столб будущей роженицы значительно увеличивается нагрузка.
Почему возникает ишиалгия (симптомы и лечение этого заболевания будут представлены далее)? Причин развития этой болезни очень много. Самыми распространенными факторами являются следующие:
- регулярное поднятие тяжестей;
- совершение резких движений;
- интенсивные физические нагрузки на фоне привычного неподвижного образа жизни;
- переохлаждение;
- сильные эмоциональные потрясения или стрессовые состояния.
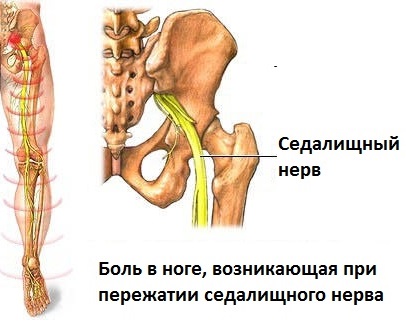
Где болит седалищный нерв? Каково его месторасположение? Специалисты утверждают, что это два самых длинных и крупных нерва в организме человека. Они проходят по обе стороны от поясницы к пальцам нижних конечностей.
Как правило, при воспалении этого нерва пациента начинает беспокоить боль лишь в одном из них, локализуясь сзади бедра, в ягодичной мышце, а также сзади колена по икре, до самой стопы.
Как проявляется ишиалгия? Симптомы и лечение этого заболевания известны немногим. При неврите боли могут быть жгучими, колющими, резкими и режущими. Они могут внезапно возникать и так же внезапно исчезать. В более тяжелых случаях воспаление носит хронический характер.
Обычно подобные приступы возникают после физического или эмоционального перенапряжения. Также они могут беспокоить после переохлаждения.
По ходу нерва при таком заболевании может нарушаться чувствительность кожных покровов и появляться покалывание, онемение, мурашки и прочее.
Боль в ягодице, отдающая в ногу, представляет собой основной признак рассматриваемого заболевания. Также болевой синдром может простираться по задней стороне бедра, постепенно опускаясь к стопе и голени.
После приступа неприятные ощущения остаются между 1-м крестцовым и 5-м поясничным позвонками, а также в центре ягодицы и под коленкой.
Из-за сильнейшего болевого синдрома человек может потерять сознание. Кроме того, у него могут наблюдаться такие вегетативные нарушения, как повышенная потливость ног, покраснение кожи и отек.
При защемлении седалищного нерва боль может усиливаться при длительной ходьбе, стоянии, а также при сидении на жесткой поверхности. Чтобы улучшить свое состояние, больной принимает вынужденное положение тела, при котором опирается на здоровую нижнюю конечность. Поэтому одним из признаков рассматриваемого заболевания является нарушение походки.
В случае тяжелого воспаления седалищного волокна признаки выражаются в полном нарушении или сильном уменьшении функции нерва. При таком заболевании может даже уменьшаться бедренная, ягодичная или икроножная мышца. При этом пациент испытывает трудности при попытке согнуть голень, пальцы ног или же повернуть стопу. Происходит это вследствие временного обездвиживания мышечных тканей на задней поверхности бедра.
Седалищный нерв болит – что делать? Для начала следует обратиться к неврологу. Прежде чем назначать лечение, специалист обязан выяснить причину развития болевого синдрома в районе седалищного нерва. Только после этого он может провести адекватную диагностику, ведь ишиас является лишь синдромом, который может сопровождать совершенно разные патологические состояния.
В первую очередь невролог проводит осмотр пациента, проверяя его рефлексы на ногах посредством постукивания молотком. Также он определяет чувствительность на коже, что позволяет оценить степень поражения НС.
Так как быть, если седалищный нерв болит? Что делать при таком патологическом состоянии, чтобы выявить причину его развития? Для постановки диагноза самым доступным и простым методом является рентгенография. Именно сделанный снимок может подтвердить или же исключить серьезные костные изменения.
В том случае, если такой диагностики будет недостаточно, специалист может порекомендовать пройти МРТ или КТ.
При подозрении на опухоль возможно применение радиоизотопного сканирования позвоночного столба. Чаще всего эту процедуру рекомендуют людям, которые на протяжении длительного времени принимали кортикостероидные средства, а также ВИЧ-инфицированным пациентам.
При развитии такого заболевания лечение следует доверять только квалифицированному неврологу. Современная медицина предусматривает несколько способов терапии ишиаса. Рассмотрим их более подробно.
Согласно утверждениям специалистов, такой способ лечения помогает значительно уменьшить болевые ощущения, однако не устраняет истинную причину заболевания. Доктор может назначить своему пациенту такие процедуры, как электрофорез с витаминами, спазмолитиками, противовоспалительными средствами и миорелаксантами, а также фонофорез, УВЧ-терапию, лазерную или магнитолазерную терапию, парафиновые аппликации, электросон, УФО пораженной зоны и прочее.
Как показывает практика, действие физиопроцедур заметно улучшает кровообращение, а также снимает боль и отек.
Как вылечить седалищный нерв? Во время затихания острого воспалительного процесса высокоэффективным оказывается общий и баночный массаж, сеансы прижигания и иглоукалывания, точечный массаж. Также следует отметить, что использование «иголок» — аппликатора Кузнецова — помогает значительно облегчить боль и убрать излишнее напряжение мышечных тканей.
Как утверждают неврологи, абсолютно любые виды рефлексотерапии и массажа способны улучшать лимфоток, снижать боль, восстанавливать работу нерва и предупреждать гипотрофию мышц.
Какие назначают уколы при седалищном нерве, патологически воспаленном? Самыми эффективными оказываются обезболивающие нестероидные средства. Они представляют собой препараты, которые способны останавливать действие фермента ЦОГ и оказывать выраженный противовоспалительный эффект.
Так какие лекарства лечат седалищный нерв? Препараты, относящиеся к упомянутой фармакологической группе, продаются во всех аптеках. В качестве них обычно применяют «Диклофенак», «Ибупрофен», «Индометацин», «Ортофен», «Сулиндак», «Цеберекс», «Кеторолак» и «Напроксен». Все перечисленные средства оказывают раздражающее воздействие на слизистые органов ЖКТ и негативным образом влияют на почки, а также снижают свертываемость крови. В связи с этим их применение должно быть ограничено.
Также при воспалении седалищного нерва невролог может назначить витамины (особенно витамины группы В), минеральные комплексы и лекарства, которые улучшают кровообращение и обменные процессы, а также расслабляют мышечные ткани.
При ишиасе даже самые простые упражнения являются очень эффективными. Однако их следует выполнять только после стихания острого процесса, то есть в периоды ремиссии.
Гимнастикой необходимо заниматься медленно и плавно, без особого напряжения.
При остром течении ишиаса пациенту следует соблюдать постельный режим. При этом желательно использовать жесткий матрац. Также необходимо ограничить двигательную активность (до тех пор, пока не пройдет острое воспаление). Кроме того, возможно поочередное применение грелок и льда, массажа в области локализации боли и прочего.
источник
Ишиас (пояснично-крестцовый радикулит) — причины сдавления и воспаления седалищного нерва, симптомы и диагностика, медикаментозное лечение и методы реабилитации
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ишиас представляет собой синдром, проявляющийся сильной болью в областях, где проходит седалищный нерв. Синдром обусловлен сдавлением корешков спинного мозга в поясничной области или участков самого нерва. Поскольку причин сдавления корешков спинного мозга и нерва может быть много, то и проявления синдрома, помимо боли по ходу седалищного нерва, также могут быть весьма разнообразными и полиморфными.
В настоящее время термин «ишиас» используется только для обозначения синдрома, а заболевание, проявляющееся его развитием, называют пояснично-крестцовым радикулитом. Также для обозначения вариантов ишиаса, вызванных причинами различного характера, могут использоваться термины радикулопатия, радикулоишемия и радикуломиелоишемия.
Поскольку сам термин «ишиас» переводится с греческого, как «воспаление седалищного нерва», то названия «седалищный ишиас» и «ишиас седалищного нерва» являются примером избыточного уточнения – то есть того, что в обыденной речи называют «масло масляное». Поэтому такие «распространенные», «развернутые» термины являются неправильными. Ведь когда говорят об ишиасе, всегда подразумевают, что проблема в седалищном нерве, поскольку само название патологии уже содержит указание именно на этот нерв.
При ишиасе происходит невоспалительное поражение (сдавление) седалищного нерва, который является самым крупным и длинным в организме человека, поскольку начинается от крестцового нервного сплетения и проходит по мягким тканям до самых стоп ног.
Ишиас представляет собой невоспалительное поражение седалищного нерва, возникающее вследствие его сдавления на любом участке. Соответственно, причинами ишиаса могут быть любые факторы, приводящие к сдавливанию участков тканей, по которым проходит седалищный нерв, такие, как, например, травмы ног, таза, поясничного или крестцового отделов позвоночника, компрессия нерва при длительном нахождении в неподвижном состоянии, ущемление фиброзными тяжами, опухолями, гематомами и т.д. Наиболее часто ишиас развивается у людей в возрасте 40 – 60 лет, что обусловлено накопившимися в организме патологическими изменениями, которые и могут вызывать сдавление седалищного нерва.
Чтобы четко понимать и представлять себе, чем обусловлены клинические проявления ишиаса, нужно знать, как и где проходит седалищный нерв. Данный нерв берет свое начало в крестцовом нервном сплетении, которое расположено в области крестца, рядом с позвонками. Нервное сплетение образовано корешками спинного мозга, которые находятся не внутри спинномозгового канала, образованного стоящими друг на друге позвонками, а снаружи. То есть данные корешки расположены по бокам от каждого позвонка и очень тесно сближены друг с другом, вследствие чего область их локализации и была названа крестцовым нервным сплетением.
Из этого крестцового нервного сплетения отходит крупный седалищный нерв, который далее из полости малого таза выходит на заднюю поверхность ягодицы, откуда спускается по задней поверхности бедра до самой голени. В верхней части голени седалищный нерв разделяется на две крупные ветви – малоберцовую и большеберцовую, которые проходят по правому и левому краю задней поверхности голени (см. рисунок 1). Седалищные нерв – это парный орган, то есть он имеется справа и слева. Соответственно, из крестцового нервного сплетения отходят два седалищных нерва – для правой и левой ноги.
Рисунок 1 – Схематичное изображение седалищного нерва справа.
При ишиасе, как правило, поражается только один нерв из двух, вследствие чего симптоматика касается только правой или левой конечности.
Основным симптомом ишиаса является сильная и резкая боль, возникающая на любом участке ноги или ягодицы по ходу нерва. Кроме того, по ходу пораженного нерва на задней поверхности соответствующей конечности и стопы появляются парестезии (онемение и ощущение «бегания мурашек») и слабость. Парестезии, онемение и слабость могут сохраняться годами, постепенно прогрессируя.
При осмотре при ишиасе выявляется болезненность задней поверхности голени со стороны пораженного нерва, а также неврологические симптомы, такие, как снижение рефлексов коленного, ахиллова сухожилия, симптомы Ласега и др. Примерно в трети случаев у человека имеется повышенная чувствительность наружного края стопы, в половине случаев – слабость мышц голени и стопы. При попытке повернуть кнутри согнутую в бедре и колене ногу фиксируется резкая боль в ягодице.
Для диагностики ишиаса производят рентгеновское исследование и магнитно-резонансную томографию поясничного отдела позвоночника с целью выяснения, на каком именно уровне защемлены корешки спинного мозга, а также что послужило причиной их сдавления (опухоль, гематома, грыжа межпозвоночного диска и т.д.).
Для лечения ишиаса применяют различные лекарственные препараты из групп антиоксидантов, метаболитов, минералов и витаминов, средств, улучшающих кровообращение и микроциркуляцию, миорелаксантов и НПВС. Кроме того, в составе комплексной терапии дополнительно к медикаментозному лечению применяют массаж, физиотерапию, постизометрическое расслабление, новокаиновые или гидрокортизоновые блокады. Все средства и способы лечения ишиаса направлены на устранение сдавления корешков спинного мозга, а также на купирование тягостных для человека проявлений синдрома, таких, как боли, онемение и слабость конечностей.
1. Грыжа межпозвоночного диска в поясничном отделе позвоночника (грыжевое выпячивание сдавливает корешки спинного мозга, в которых берет начало седалищный нерв, и тем самым вызывает ишиас).
2. Инфекционные заболевания (седалищный нерв поражается токсинами, выделяемыми болезнетворными микроорганизмами):
- Грипп;
- Малярия;
- Сепсис (заражение крови);
- Сифилис;
- Скарлатина;
- Тиф брюшной или сыпной;
- Туберкулез.
3.Интоксикация различными отравляющими веществами, такими, как:
- Алкоголь (ишиас может возникать на фоне хронического алкоголизма или после разового потребления большого количества низкокачественных напитков);
- Отравление тяжелыми металлами (ртутью, свинцом);
- Отравление мышьяком.
4. Хронические системные заболевания, при которых в тканях откладываются не выведенные токсические продукты обмена веществ:
- Сахарный диабет;
- Подагра.
5. Эпизоды сильного переохлаждения организма (как правило, охлаждение способствует активизации хронической инфекции, которая, собственно, и провоцирует ишиас).
6. Остеофиты позвонков поясничного или крестцового отделов позвоночника.
7. Остеохондроз и остеоартроз позвоночника (при данных заболеваниях развивается воспалительный процесс в суставах позвонков или в тканях вокруг позвонков).
8. Спондилез (воспалительные процессы в различных частях позвонков).
9. Сдавление корешков спинного мозга гематомами или фиброзными тяжами.
10. Опухолевые образования позвоночника:
- Доброкачественные опухоли, сформировавшиеся из тканей позвонков (остеома, остеобластома и др.);
- Злокачественные опухоли позвонков (остеосаркома, хондросаркома и др.);
- Метастазы злокачественных опухолей других локализаций в позвонки и межпозвоночные диски;
- Опухоли спинного мозга (астроцитомы, менингиомы, невриномы).
11. Деформации поясничного отдела позвоночника:
- Смещение позвонков поясничного отдела относительно друг друга;
- Перелом дужек позвонков;
- Остеохондроз;
- Врожденные дефекты строения позвонков (сколиоз, сращение последнего поясничного позвонка с крестцом);
- Сужение спинномозгового канала позвоночника;
- Травмы позвоночника;
- Неправильный подъем тяжестей;
- Искривление позвоночника.
12. Ювенильный ревматоидный артрит (причина ишиаса у детей).
13. Беременность (у женщин происходит смещение таза, что провоцирует сдавление седалищного нерва и, соответственно, ишиас).
В зависимости от того, какая именно часть седалищного нерва оказалась пораженной (защемленной, сдавленной), заболевание подразделяют на три следующих вида:
- Верхний ишиас – ущемлен канатик и нервные корешки спинного мозга на уровне поясничных позвонков;
- Средний ишиас (плексит) – ущемлен нерв на уровне крестцового нервного сплетения;
- Нижний ишиас (неврит седалищного нерва) – ущемление и повреждение седалищного нерва на участке от ягодицы до стопы включительно.
Неврит седалищного нерва также называют воспалением нерва. А поскольку наиболее часто встречается именно нижний ишиас, то, фактически, понятия «воспаление седалищного нерва» и «ишиас» воспринимаются в качестве синонимов, хотя это и не совсем правильно.
Поскольку при ишиасе происходит сдавление седалищного нерва, то симптоматика данного синдрома проявляется болями, неврологическими симптомами и нарушением движений, чувствительности и питания тканей по ходу нервного волокна. Рассмотрим каждую группу симптомов подробнее.

Боль при ишиасе очень резкая, острая, сильная, интенсивная, порой простреливающая. Характер боли напоминает удары ножом, кинжалом или электрическим током. Боль обычно локализуется по ходу нерва – то есть в ягодице, на задней поверхности бедра, в подколенной ямке или на задней поверхности голени. Боль может распространяться как на все перечисленные части ноги, захватывая ее полностью до самых пальцев, так и на отдельные, например, заднюю поверхность бедра и подколенную ямку, и т.д. Практически всегда боль при ишиасе локализуется только с одной стороны – в области пораженного нерва.
Болевые ощущения могут как присутствовать постоянно, так и появляться в виде эпизодических приступов. Однако чаще всего ишиас протекает именно с эпизодическими болевыми приступами. При этом интенсивность болей может варьироваться от слабых до очень сильных. При слабой интенсивности боли она не причиняет человеку страданий, вследствие чего он ее часто попросту игнорирует. Но при высокой интенсивности боль изматывает и не дает человеку покоя, заставляя его искать любые способы купировать это ужасное ощущение.
Постоянные боли обычно низкой интенсивности, поэтому при их наличии человек может вести обычный и привычный образ жизни. Эпизодические же боли всегда очень интенсивные, сильные, возникающие внезапно и буквально заставляющие человека замирать на месте, поскольку любое движение причиняет невыносимые болевые ощущения. Как правило, приступ болей провоцируется переохлаждением спины, подъемом тяжестей, неловкими движениями, длительным нахождением в неудобной позе.
В некоторых случаях при ишиасе, помимо болевых ощущений в ноге и ягодице, отмечается дополнительное распространение боли в поясницу. При этом боль в пояснице может носить характер жжения, покалывания или же резких и очень сильных «стреляющих» болей.
Чем интенсивнее боли при ишиасе – тем труднее человеку двигаться, поскольку буквально каждое, даже самое незначительное изменение положения тела вызывают резкое усиление боли.
Под неврологическими симптомами подразумевают различные нарушения нервной проводимости и рефлексов в пораженной ноге. Как правило, вне зависимости от длительности течения заболевания, неврологические симптомы всегда имеются пи ишиасе, но их степень выраженности может быть различной.
Итак, при ишиасе у человека выявляются следующие неврологические симптомы:
- Снижение ахиллова рефлекса. Ахиллов рефлекс заключается в следующем – человек лежит на кровати на животе (спиной вверх), а его стопы свободно свешиваются с ее края. При ударе молоточком или ребром ладони по ахиллову сухожилию (по тонкому вытянутому участку, расположенному прямо над пяткой с задней стороны ноги) происходит сгибание в голеностопном суставе. То есть в ответ на удар стопа уходит назад, принимая положение, будто человек хочет пройти на цыпочках или встать на пальцы. При ишиасе выраженность сгибания стопы при ударе по ахиллову сухожилию заметно уменьшается или вовсе отсутствует, и именно это состояние называется снижением или отсутствием ахиллова рефлекса.
- Снижение коленного рефлекса. Коленный рефлекс заключается в следующем – человек сидит на краю кровати, свободно свесив вниз согнутые в коленях ноги. При ударе молоточком или ребром ладони в области сразу под коленом по сухожилию, соединяющему надколенник и большеберцовую кость голени, нога разгибается в колене, то есть как бы несильно подпрыгивает вверх, частично выпрямляясь. При ишиасе выраженность разгибания ноги в колене при ударе по сухожилию очень слабая или вовсе отсутствует, и именно такое состояние называется снижением коленного рефлекса.
- Снижение подошвенного рефлекса. Подошвенный рефлекс заключается в следующем – человек сидит или лежит, расслабив стопы ног. При проведении кончиком молоточка или другим тупым предметом по подошве ноги в направлении от пятки к пальцам, стопа и пальцы на ней сгибаются. При ишиасе раздражение подошвы стопы вызывает лишь очень слабое сгибание пальцев и стопы, и именно такая ситуация называется ослаблением подошвенного рефлекса.
- Боль в области ягодицы, возникающая в ответ на попытку положить согнутую в колене и бедре ногу на внутреннюю поверхность голени и бедра.
- Симптом Ласега. Человек лежит на кровати на спине и поднимает вверх прямую ногу. В норме это не вызывает каких-либо дискомфортных ощущений, а при ишиасе на задней поверхности поднятой вверх ноги и, иногда, в пояснице, появляются боли. Далее человек сгибает поднятую ногу в колене и бедре, что при ишиасе приводит к уменьшению интенсивности или полному купировании боли. Соответственно, появление боли при подъеме прямой ноги вверх и уменьшение ее интенсивности при сгибании конечности в колене и бедре и называется симптомов Ласега, который выявляется при ишиасе.
- Симптом Бонне. Представляет собой практически полную копию симптома Ласега, но только ногу поднимает вверх и сгибает врач, обследующий больного, а не сам человек. Соответственно, симптом Бонне – это также боль при подъеме вверх прямой ноги и уменьшение интенсивности болевых ощущений при сгибании конечности в колене и бедре.
- Перекрестный синдром. Представляет собой появление болей во второй ноге, лежащей на кровати, возникающих во время подъема вверх пораженной конечности для выявления симптома Ласега. То есть если человек поднял вверх прямую ногу для выявления симптома Ласега и почувствовал боль не только в поднятой конечности, но и во второй, которая лежит в это время на кровати, то такое состояние и называется перекрестным синдромом.
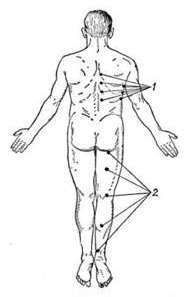
- Боль при надавливании на точки Валле (см. рисунок 2). Дело в том, что седалищный нерв в некоторых участках подходит близко к поверхности кожи, и именно эти области называют точками Валле. При ишиасе надавливание на эти точки вызывает сильную боль. Расположение точек Валле по ходу седалищного нерва отражено на рисунке 2.
Рисунок 2 – расположение точек Валле по ходу седалищного нерва (группа точек, расположенных по задней поверхности бедра, обозначенных цифрой 2).
Из-за защемления седалищного нерва в мягких тканях по его ходу развиваются различные нарушения чувствительности, движений и питания. Такие нарушения провоцируются неправильными нервными импульсами, исходящими от защемленного и раздраженного нерва.
Проявляются такие нарушения чувствительности, движений и питания следующими симптомами:
- Нарушение чувствительности кожного покрова боковых и задней поверхностей голени, а также всей стопы (например, онемение, особенно стопы, ощущение «бегания мурашек», покалывания, подергивания и др.).
- Вынужденное положение тела, при котором человек наклоняет корпус вперед и немного в сторону, поскольку в таком положении интенсивность болей несколько уменьшается. Корпус постоянно поддерживается в вынужденном положении – наклоненный вперед и в сторону, вне зависимости от совершаемых человеком движений и принимаемых поз. То есть и когда человек идет, и когда стоит, и когда сидит, он удерживает корпус наклоненным вперед и в сторону.
- Нарушение сгибания в коленном, голеностопном и суставах стопы, вследствие чего походка приобретает характерный вид, человек идет как бы на прямой негнущейся ноге. Нарушения сгибания ноги в суставах обусловлены ненормальными движениями и низкой силой сокращений мышц задней поверхности бедра. А мышцы задней поверхности бедра, в свою очередь, работают неправильно из-за того, что ущемленный нерв не передает им правильных команд на силу, длительность и частоту сокращений.
- Атрофия мышц задней поверхности бедра и голени. Из-за отсутствия полноценных движений мышцы задней поверхности бедра и голени атрофируются, что внешне проявляется уменьшением размеров и объемов данных частей пораженной ноги.
- Слабость в ноге, появляющаяся вследствие атрофии мышц и недостаточной стимуляции силы мышечного сокращения защемленным нервом.
- Полный паралич мышц стопы или задней поверхности бедра и голени. Развивается только при тяжелом течении ишиаса и представляет собой полную обездвиженность парализованного участка ноги.
- Трудности при наклонах, ходьбе и совершении любых других движений из-за плохой работы пораженной ноги и болей.
- Остеопороз с разрушением костей стопы, голени и бедра. Развивается только при тяжелом течении ишиаса с длительно существовавшим параличом конечности и выраженной атрофией мышц.
- Различные вегетативные расстройства в области пораженной части ноги (потливость, ощущение жжения на коже, похолодание конечности, чувствительность к холоду и т.д.), возникающие из-за расстройства регуляции работы сальных и потовых желез кожи и сосудов в тканях веточками седалищного нерва.
- Истончение и сухость кожного покрова пораженной конечности (кожа становится очень тонкой и легко повреждается, поскольку она вовлекается в процесс атрофии вместе с мышцами из-за недостаточного притока питательных веществ).
- Бледный или красный цвет кожи пораженной конечности. Поскольку при ишиасе нарушается нервная регуляция тонуса сосудов пораженной конечности, то их просвет может оказаться либо слишком расширенным (и тогда кожа приобретет красную окраску), либо чрезмерно суженным (в этом случае кожа станет бледной).
- Истончение и ломкость ногтей на пальцах пораженной ноги.
- Нарушение мочеиспускания и дефекации из-за неправильных нервных импульсов, подаваемых ущемленным нервом к кишечнику и мочевому пузырю.
- Нарушение рефлексов (см. неврологические симптомы).
При ишиасе могут появляться не все симптомы нарушений чувствительности, движений и питания тканей, а только некоторые. Причем комбинации симптомов могут быть самыми разнообразными, вследствие чего у разных людей общая картина проявления ишиаса, за исключением болей, оказывается различной. Однако, несмотря на различные варианты симптоматики, общим признаком ишиаса у всех людей является то, что клинические проявления локализуются в области одной конечности и ягодицы.
Поскольку при ишиасе практически всегда поражается только одна конечность, то именно ее состояние ухудшается, в то время как вторая нога остается нормальной и полноценно функционирует.
Пораженная конечность всегда приобретает характерный вид – ее кожа тонкая, сухая, ломкая, часто шелушащаяся, цвет не нормальный, а либо красный, либо, напротив, очень бледный. Наощупь нога обычно холодная. Бедро и голень имеют меньший объем по сравнению со второй, здоровой ногой. Пораженная нога плохо сгибается практически во всех суставах – коленном, голеностопе и суставах стопы, вследствие чего человек приобретает характерную походу. Одна его нога совершает нормальные движения при ходьбе, а вторая переносится вперед прямой, в результате чего шаг оказывается маленьким, неполноценным, коротким.
В пораженной ноге человек ощущает слабость, которую не может преодолеть волевым усилием. Часто слабость касается не всей ноги, а только стопы, которая буквально «повисает» на голени неким неподвижным грузом, и любые попытки совершить ей какие-либо движения оказываются бесплодными.
Кроме того, в толще тканей, а также на поверхности кожи пораженной ноги могут возникать самые разнообразные ощущения – онемение, жжение, покалывание, «бегание мурашек», повышенная чувствительность к низким температурам и другие. Их сила и интенсивность могут быть различными.
- Рентген пораженной конечности, крестца и поясницы. Результаты рентгена позволяют выяснить, связан ли ишиас с патологией позвонков и межпозвоночных дисков.
- Компьютерная томография пораженной конечности, крестца, поясницы и таза. Результаты компьютерной томографии позволяет установить точную причину ишиаса практически во всех случаях. Единственные ситуации, когда при помощи компьютерной томографии не удается установить причину заболевания – это если причины ишиаса спровоцированы патологиями спинного мозга и его оболочек, корешков спинного мозга и сосудов крестцового нервного сплетения.
- Магнитно-резонансная томография. Является наиболее информативным методом диагностики, позволяющим в любых случаях выявить причину ишиаса даже тогда, когда компьютерная томография оказывается бесполезной.
- Электронейромиография. Метод исследования, который применяется не для диагностики причин ишиаса, а для выяснения степени нарушений нервной проводимости и сократимости мышц пораженной конечности. Исследование заключается в регистрации прохождения нервных импульсов и силы мышечных сокращений в ответ на них на различных участках ноги.
Лечение данного синдрома должно быть комплексным и направленным, с одной стороны, на купирование болей и нормализацию движений, чувствительности и питания тканей ноги, а с другой – на устранение причинных факторов, спровоцировавших ущемление седалищного нерва.
Соответственно, терапия, направленная на устранение болевого синдрома и нормализацию движений, чувствительности и питания тканей пораженной конечности, является симптоматической и поддерживающей, поскольку не влияет на причину заболевания, а только уменьшает его неприятные проявления. Однако такая симптоматическая и поддерживающая терапия очень важна, она позволяет человеку вести привычный и достаточно активный образ жизни, а не мучиться от неприятных симптомов ежеминутно.
А лечение, направленное на устранение причин ишиаса, называется этиологическим. То есть такое лечение позволяет со временем полностью устранить ишиас и его причину, и избавить человека от данного заболевания.
Сочетание этиологической, симптоматической и поддерживающей терапии является наиболее правильным и полным подходом к лечению ишиаса, поскольку позволяет одновременно и купировать симптоматику, и нормализовать пострадавшие функции, и через некоторое время полностью избавить человека от синдрома.
В остром периоде ишиаса, когда боли очень сильные, проводят симптоматическую терапию. Для купирования болей применяют разнообразные обезболивающие средства, такие, как препараты группы НПВС (Аспирин, Индометацин, Диклофенак, Кетанов и др.), гормоны и миорелаксанты. Кроме того, в качестве поддерживающей терапии для ускорения окончания приступа применяют витамины группы В, антиоксиданты, миорелаксанты и сосудистые препараты, которые улучшают питание и кровоснабжение защемленного нерва и пораженных тканей, способствуя восстановлению их нормального функционирования.
В периоды ремиссии ишиаса, когда боли отсутствуют, но имеются нарушения чувствительности, движений и питания тканей, рекомендуется поддерживающая терапия. Наиболее эффективно проводить курсы физиотерапии (диадинамические токи, дарсонвализация, магнитотерапия, массаж, иглорефлексотерапия и т.д.), которые способствуют расслаблению мышц, восстановлению нормального положения костей и устранению зажима нерва с последующим полным излечением. Физиотерапия в периоды ремиссий позволяет надежно профилактировать повторение приступа ишиаса. Кроме того, поддерживающая терапия может включать в себя прием метаболических препаратов, витаминов, антиоксидантов, средств, нормализующих микроциркуляцию, и т.д.
После выяснения причины ишиаса назначается терапия, направленная на устранение этого фактора. Например, если ишиас спровоцирован инфекционными заболеваниями, то производится их лечение антибиотиками.
Оперативное лечение при ишиасе проводится крайне редко – только в тех случаях, если синдром спровоцирован опухолями позвоночника или грыжей межпозвоночного диска, которая ущемляет спинной мозг или корешки спинного мозга. В данном случае после купирования болей производится плановая операция, после которой заболевание полностью излечивается, так как ликвидируется его причина. Также оперативное лечение ишиаса производится в тех случаях, когда из-за нарушения работы седалищного нерва человек страдает от тяжелых расстройств мочеиспускания и дефекации (например, недержание мочи или кала).
- Лекарственные препараты (применяют для купирования болей, нормализации микроциркуляции, чувствительности и подвижности конечности).
- Массаж имануальная терапия (применяют для купирования болей, расслабления и нормализации тонуса мышц, а также для восстановления правильного положения позвонков, вследствие чего удается достигать длительных ремиссий или даже полностью излечивать ишиас).
- Физиотерапия (применяют для улучшения микроциркуляции, проведения нервных импульсов, восстановления чувствительности и силы мышечного сокращений и, соответственно, подвижности конечности).
- Акупунктура (иглоукалывание) – применяют для купирования болей, улучшения микроциркуляции и питания как тканей пораженной конечности, так и ущемленных корешков спинного мозга. За счет улучшения питания состояние корешков спинного мозга и тканей ноги улучшается, и в результате функции седалищного нерва восстанавливаются вплоть до нормы.
- Лечебная гимнастика – применяется в периоды ремиссии для расслабления мышц в области позвоночника и улучшения кровоснабжения спинного мозга, его корешков и крестцового нервного сплетения.
- Апитерапия (лечение укусами пчел) – применяют для купирования болей и расслабления мышц с целью устранения зажима седалищного нерва.
- Гирудотерапия (лечение пиявками) – применяют для купирования отека в области защемленного нерва, вследствие чего объем тканей уменьшается, нерв высвобождается из зажима и начинает функционировать нормально.
- Санаторное лечение (применение лечебных грязей, ванн и т.д.).
В терапии ишиаса применяют следующие группы лекарственных препаратов:
1.Нестероидныепротивовоспалительные средства(НПВС). Препараты применяют для купирования болей. Наиболее эффективными при ишиасе являются следующие препараты группы НПВС:
- Анальгин;
- Диклофенак (Биоран, Вольтарен, Диклак, Дикловит, Диклоген, Диклофенак, Наклофен, Ортофен, Раптен, СвиссДжет, Флотак и др.);
- Индометацин;
- Мелоксикам (Амелотекс, Артрозан, Матарен, Мелокс, Мелоксикам, Мовалис, Мовасин, Оксикамокс и др.);
- Лорноксикам (Ксефокам, Зорника);
- Кеторолак (Адолор, Долак, Кеталгин, Кетанов, Кетолак, Кеторолак, Кеторол и др.);
- Кетопрофен (Артрозилен, Артрум, Кетонал, Кетопрофен, Фламакс, Флексен и др.).
2.Комбинированные нестероидные и ненаркотические обезболивающие препараты, содержащие анальгин и применяющиеся для купирования болей:
- Андипал;
- Темпалгин;
- Пенталгин;
- Седальгин и Седальгин Нео;
- Баралгин.
3.Наркотические обезболивающие группы опиатов (применяются только для купирования очень сильных болей, не устраняющихся другими обезболивающими средствами):
- Трамадол (Плазадол, Трамадол, Трамал, Трамаклосидол, Трамолин и т.д.).
4.Местноанестезирующие средства. Применяются для купирования болей в виде инъекций или блокад:
- Новокаин;
- Ультракаин.
5.Кортикостероидные гормоны. Применяются для быстрого подавления воспалительного процесса и снятия отека в остром периоде приступа ишиаса. Гормональные средства используют не во всех случаях, а только при выраженном отеке в области крестцового нервного сплетения или мышц поясницы. В настоящее время при ишиасе применяют следующие препараты данной группы:
- Гидрокортизон;
- Дексаметазон;
- Преднизолон.
6.Миорелаксанты. Применяются для расслабления напряженных мышц, за счет чего устраняется защемление седалищного нерва, купируются боли и улучшается объем движений и чувствительность ноги:
- Тизанидин (Сирдалуд, Тизалуд, Тизанил, Тизанидин);
- Толперизон (Мидокалм, Толперизон, Толизор).
7.Витаминыгруппы В. Применяют препараты, содержащие витамины В1 и В6, поскольку они способствуют уменьшению выраженности неврологических симптомов и улучшают проведение нервного импульса по волокнам, тем самым способствуя нормализации чувствительности и движений. В настоящее время наиболее эффективными при ишиасе являются следующие комплексные препараты, содержащие витамины В:
- Бинавит;
- Комбилипен;
- Мильгамма;
- Нейробион;
- Нейродикловит (содержит витамины группы В и обезболивающее средство);
- Юнигамма.
8.Ангиопротекторы и корректоры микроциркуляции. Препараты улучшают микроциркуляцию крови, тем самым нормализуют питание и ускоряют восстановление поврежденных структур седалищного нерва. Кроме того, препараты данной группы уменьшают скорость атрофических изменений в мышцах и коже ноги. В настоящее время при ишиасе применяют следующие препараты группы ангиопротекторов и корректоров микроциркуляции:
- Актовегин;
- Доксилек;
- Курантил;
- Рутин;
- Солкосерил;
- Пентоксифиллин (Трентал, Плентал и др.).
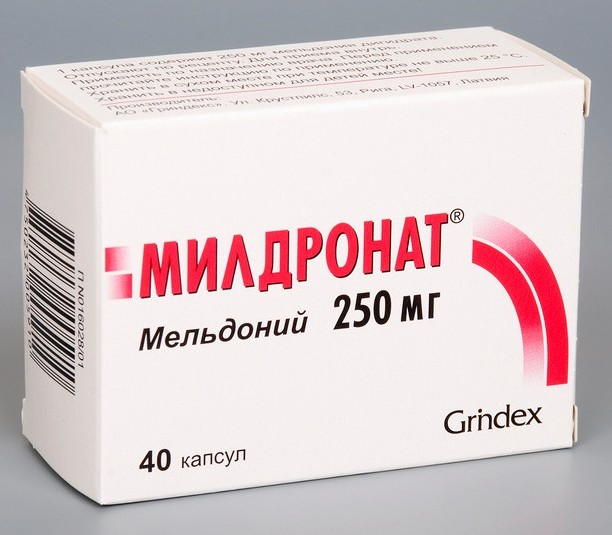
- Инозин;
- Мельдоний (Милдронат, Мельдоний, Кардионат и т.д.);
- Карницетин;
- Корилип;
- Рибофлавин;
- Элькар.
10.Антиоксиданты. Применяются для улучшения питания и уменьшения выраженности повреждений структур нерва, что способствует нормализации движений и чувствительности ноги. В настоящее время при ишиасе применяют следующие антиоксиданты:
- Витамин Е;
- Витамин С;
- Селен;
- Медь.
11.Препараты для местного лечения. Применяются для нанесения на кожу с целью купирования болей и улучшения местного кровообращения. В настоящее время при ишиасе применяются следующие препараты местного действия:
- Мази и гели, содержащие экстракт перца стручкового (Эспол);
- Мази, содержащие пчелиный яд (Апифор, Унгапивен);
- Мази, содержащие змеиный яд (Наятокс и др.);
- Мази, содержащие камфару (камфорная мазь);
- Скипидарная мазь;
- Мази, содержащие любые разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Наружные средства в виде мазей применяются в качестве средств вспомогательного лечения, поскольку их эффекты позволяют добиться только облегчения болевого синдрома. Для терапии ишиаса можно использовать любые мази с раздражающими и разогревающими эффектами, такие, как:
- Камфорная и скипидарная мазь;
- Мази с экстрактом перца стручкового (Эспол);
- Мази с пчелиным ядом (Апифор, Унгапивен);
- Мази со змеиным ядом (Наятокс и др.);
- Мази, содержащие разнообразные разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Любые мази при ишиасе следует наносить на кожу над областью поражения по 2 – 3 раза в сутки. После обработки пораженный участок можно укрывать теплой повязкой, чтобы усилить местное раздражающее действие препаратов.
В виде уколов при ишиасе могут применяться разнообразные обезболивающие препараты (например, Анальгин, Трамадол, Ксефокам и др.) и гормональные средства (Гидрокортизон, Преднизолон и др.). К инъекциям обезболивающих препаратов прибегают при сильных болях, которые не купируются приемом таблеток. В таких случаях уколы ставят только несколько дней, после чего переходят на прием обезболивающих средств в форме таблеток. Гормональные средства применяют в виде инъекций крайне редко – только когда имеется выраженное воспаление и отек в области мягких тканей поясницы, малого таза и ног.
Кроме того, местноанестезирующие препараты (Новокаин и Ультракаин) могут применяться для блокады, когда растворы вводятся в пучки седалищного нерва в области поясницы, что вызывает полную блокировку проведения нервных импульсов. Такие блокады делают только при очень сильных болях.
Хорошим эффектом при ишиасе обладают следующие физиотерапевтические методики:
- Дарсонвализация;
- Диадинамические токи;
- Лазеротерапия;
- Магнитотерапия;
- УВЧ;
- Электрофорез и т.д.
Подробнее о физиотерапии

Итак, гимнастика при ишиасе включает в себя выполнение следующих упражнений:
1. Из положения лежа на спине притягивать согнутые в коленях ноги к груди. Сделать 10 повторов.
2. Из положения лежа на спине поднимать вверх прямые ноги, на несколько секунд фиксировать их в таком положении, и затем опускать на пол. Сделать 5 повторов.
3. Из положения лежа на животе поднимать корпус на руках, установленных ладонями под плечом. Сделать 5 повторов.
4. Из положения сидя на стуле поворачивать корпус поочередно вправо и влево. Выполнить по 5 поворотов в каждую сторону.
5. Из положения сидя на коленях делать наклоны с поднятыми над головой руками. Сделать 5 повторов.
6. Из положения стоя с ногами на ширине плеч делать наклоны корпусом вправо и влево. Выполнить по 5 наклонов в каждую сторону.
Все упражнения следует выполнять медленно и аккуратно, не допуская резких движений.
В домашних условиях для лечения ишиаса можно только принимать лекарственные препараты. В принципе, этого, как правило, бывает достаточно для купирования болей и достижения ремиссии, но отсутствие комплексного лечения, включающего в себя массаж и физиотерапию, приводит к тому, что приступы ишиаса эпизодически повторяются.
Ишиас (ишиалгия): как его распознать? Строение седалищного нерва. Причины и симптомы, лечение ишиаса (препараты, мануальная терапия) — видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Спинной мозг человека отдает нервы, которые выходят из позвоночного столба и формируют нервные стволы, иннервирующие практически все части тела. Самый большой из них — седалищный нерв. Он образован корешками крестцового и поясничного отдела, которые переплетаются между собой и выходят на поверхность ягодицы через отверстие в грушевидной мышце. Седалищный нерв проходит по задней поверхности бедра и в подколенной ямке расщепляется на большеберцовый и малоберцовый.
Нервные корешки выходят из спинного мозга через специальные отверстия рядом с межпозвоночными дисками. Именно дегенеративные изменения последних чаще всего вызывают их защемление. Поражение структур седалищного нерва проявляется сильными болями в пояснице, крестцовой области, бедре, голени или даже стопе. Ущемляться может один или несколько корешков, формирующих нерв. Клиническая картина заболевания зависит от места ущемления и количества пораженных нервных волокон.
Причины защемления нерва — патологии позвоночного столба или межпозвоночных дисков, мышечный спазм. Примером последнего может быть так называемый синдром грушевидной мышцы.
В медицине ущемление седалищного нерва называют пояснично-крестцовым радикулитом. Радикулит – это воспалительное поражение корешка спинного мозга (radix nervi spinalis). Пояснично-крестцовый – поскольку седалищный нерв состоит из корешков, выходящих именно в этой зоне позвоночника. Радикулит практически всегда сопровождается ишиасом – невралгией седалищного нерва.
Наиболее частой причиной защемления является остеохондроз поясничного и/или крестцового отдела позвоночника. По статистике, дискогенный радикулит встречается у каждого пятого человека старше 30 лет. Заболевание поражает преимущественно молодых людей трудоспособного возраста. В 60% случаев им болеют лица 30-60 лет. Остальные 40% приходятся на лиц 20-29 лет.
Признаки поражения седалищного нерва чаще всего возникают у офисных работников и людей, вынужденных подвергаться интенсивным физическим нагрузкам. Причиной ишиаса также может быть резкое поднятие тяжестей или сдавление нерва в период беременности. Некоторые объясняют развитие радикулита психосоматикой: они уверены, что все болезни возникают из-за неправильного образа мышления и личностных комплексов.
Чтобы выяснить достоверную причину ишиаса, больному с острым приступом следует оказать первую помощь и отправить в больницу. Для постановки диагноза ему потребуется пройти осмотр врача, сдать анализы, сделать рентгенографию или МРТ позвоночного столба.
Пояснично-крестцовые радикулиты бывают первичными и вторичными. Отличать первые крайне важно, поскольку они обычно указывают на острые инфекционные заболевания или интоксикации. Отдельно выделяют менингорадикулит – одновременное воспаление корешков и оболочек спинного мозга. Патология может возникать у людей с сифилисом, бруцеллезом, ревматизмом.
Особенность первичных радикулитов — они не связаны с органическим поражением позвоночника или дисков, развиваются после травм, переохлаждений или на фоне инфекционных заболеваний (клещевой энцефалит, грипп, сифилис, туберкулез). Проникновение бактерий или вирусов вызывает воспаление корешков, что ведет к появлению симптомов ишиаса. Первичные пояснично-крестцовые радикулиты не связаны с защемлением седалищного нерва. Они имеют совершенно иной механизм развития.
Заболевания, которые провоцируют развитие вторичного радикулита:
- остеохондроз. Для патологии характерно разрушение хрящевой ткани, из которой состоят межпозвоночные диски. В результате их деформации образуются грыжи, в позвонки смещаются относительно друг друга. Все это и приводит к защемлению нервных корешков, расположенных рядом с позвоночником;
- поясничный или крестцовый спондилез. Развивается на фоне остеохондроза. Характеризуется образованием костных наростов (остеофитов) на передних и боковых поверхностях тел позвонков. Патологические образования сдавливают нервные корешки и приводят к развитию радикулита;
- спондилоартроз. К дегенеративным изменениям в межпозвоночных дисках и остеофитам присоединяется воспаление в области суставов позвоночника. Нервные корешки ущемляются костными наростами, в них развивается воспалительный процесс. Все это приводит к появлению симптомов радикулита;
- протрузии и грыжи межпозвоночных дисков. Обычно образуются у людей с длительнотекущим остеохондрозом. Протрузией называют смещение пульпозного ядра с последующим выпячиванием диска. Для грыжи характерен разрыв фиброзного кольца, окружающего ядро. Защемление нервов в обоих случаях возникает из-за деформации межпозвоночного диска, его смещения за пределы позвоночного столба, давления на нервы;
- стеноз позвоночного канала. Стенозом называют патологическое сужение канала позвоночного столба, в котором расположен спинной мозг. Причины — межпозвоночные грыжи, отложения солей кальция, различные новообразования. Стеноз может приводить к защемлению, как самого спинного мозга, так и выходящих из него корешков;
- невриномы – доброкачественные новообразования, поражающие миелиновые оболочки нервов. Чаще всего такие опухоли поражают слуховой нерв, однако могут располагаться на корешках, выходящих из спинного мозга. Корешковые невриномы могут с легкостью вызывать защемление седалищного нерва;
- туберкулезный спондилит. Туберкулез позвоночника приводит к постепенному разрушению позвонков с их последующей деформацией. Те смещаются, что ведет к защемлению нервов;
- остеомиелит. Редкая причина ишиаса. Для остеомиелита характерно инфекционное воспаление с разрушением костной ткани. Болезнь может иметь острое или хроническое течение;
- мышечное перенапряжение. Длительное сидение или работа в неудобном положении вызывает рефлекторное напряжение мышц поясницы. Седалищный нерв защемляется спастически сокращенными мышечными структурами;
- синдром грушевидной мышцы. Относится к так называемым компрессионно-ишемическим невропатиям, или туннельным синдромам. Защемление седалищного нерва происходит в месте его выхода из полости малого таза. Причиной этого является спазм или перенапряжение грушевидной мышцы. В 80% случаев синдром развивается на фоне других заболеваний опорно-двигательной системы.
Радикулит возникает вследствие различных заболеваний позвоночника. Выявить их можно с помощью рентгенографии, КТ или МРТ. При отсутствии органических изменений позвонков и межпозвоночных дисков следует заподозрить мышечную патологию.
Остеохондрозом в среднем страдает 40-80% жителей нашей планеты. Заболевание имеет мультифакториальную природу, то есть развивается под действием внутренних и внешних факторов. Генетическую склонность к остеохондрозу имеет 48% мужчин и женщин. Толчком к развитию патологии обычно служат неправильный образ жизни, тяжелые физические нагрузки или сопутствующие болезни опорно-двигательной системы.
Остеохондроз относится к дегенеративно-дистрофическим заболеваниям. Он развивается вследствие ухудшения кровообращения, нарушения доставки кислорода к тканям межпозвоночных дисков, что приводит к постепенно разрушению последних. Остеохондроз не всегда приводит к ишиасу.
У беременных седалищный нерв чаще всего ущемляется в полости таза вследствие сильного увеличения размеров матки. Причиной также может быть избыточная нагрузка на позвоночник. Многие женщины жалуются на появление симптомов ишиаса вскоре после родов. К этому приводит травмирование мягких тканей или позвоночника во время родовой деятельности.
Лечение патологии в период беременности и лактации вызывает немало трудностей. Из-за риска навредить малышу женщине противопоказаны многие лекарственные препараты и манипуляции. Унять боль при ишиасе помогают упражнения, мази, прогревания, процедуры. Применять любые методики можно исключительно с разрешения лечащего врача.
У мужчин и женщин заболевание имеет одинаковую клиническую картину. В своем развитии оно проходит две стадии: люмбалгическую и корешковую. Для первой характерны ноющие боли в пояснице, которые возникают после переохлаждения, поднятия тяжестей или длительной физической работы. Люмбалгическая стадия длится месяцами или годами. При ее переходе в корешковую у больного появляются типичные признаки ишиаса.
Некоторые люди путают термины «люмбаго» и «ишиас». Какая между ними разница?
| Люмбаго – это резкая «стреляющая» боль в пояснице, которая может иметь любую причину. Чаще всего она вызвана острым воспалительным процессом. Термин «люмбаго» не несет конкретики и не указывает на какое-либо заболевание. Обычно им пользуются до момента постановки точного диагноза. | Ишиас – это набор конкретных симптомов, указывающих на защемление или воспаление седалищного нерва. Для ишиаса характерны сильные боли в спине и задне-наружной поверхности бедра. У больного нередко появляется жжение, покалывание, чувство онемения в нижней конечности. |
Признаки поражения седалищного нерва:
- невыносимые боли в пояснице, ягодице, задне-наружной поверхности бедра;
- иррадиация болей в голень, пятку или большой палец ноги;
- рефлекторное напряжение мышц в области поясницы;
- чувство жжения, покалывания, ползания мурашек, ударов тока в больной конечности;
- потеря тонуса, частичная атрофия мышц бедра и голени;
- нарушение чувствительности по ходу пораженных корешков;
- трофические и вегето-сосудистые расстройства в виде повышенной потливости, похолодания, побледнения кожи ноги.
При осмотре больных врачи нередко выявляют боковое искривление позвоночника, вызванное тоническим сокращением мышц поясницы. В глаза бросается вынужденное положение пациента. Чтобы уменьшить болезненные ощущения, он ложится на больной бок или на спину, согнув ногу в коленном и тазобедренном суставе.
При более тщательном обследовании врач обнаруживает симптомы натяжения (Ласега, Сикара, Мацкевича, Турина, Васермана, Говерса-Сикара и др.). Их проверяют путем поднятия прямой ноги, сгибания нижней конечности в коленном и голеностопном суставах и т. д. Боли возникают из-за перерастяжения раздраженного нерва. У здорового человека болезненных ощущений при этом нет. Положительные симптомы натяжения говорят о повреждении седалищного нерва.
Что делать при появлении симптомов защемления? Сразу же обращайтесь в больницу. Там вас обследует вертебролог или невропатолог, который подтвердит или опровергнет диагноз. Он подскажет, как снять боль, а затем направит вас на дообследование и консультации к другим специалистам, чтобы выявить причину защемления нерва. После этого врач подскажет, как вылечить патологию.
Лечение следует начинать с организации постельного режима и полного покоя. Хорошее действие оказывает сухое тепло; поможет и грелка, приложенная к пояснице или бедру.
В больницах и клиниках для лечения симптомов ишиаса используют препараты с обезболивающим, противовоспалительным действием. Их могут назначать в виде таблеток, мазей, гелей или уколов в ягодицу. Медикаментозное лечение позволяет сравнительно быстро убрать признаки ишиаса, существенно облегчить самочувствие человека. Купировав болевой синдром, врачи выясняют причину защемления и помогают пациенту устранить ее.
Некоторые больные пытаются бороться с радикулитом в домашних условиях. Для этого они бездумно используют аптечные мази, таблетки или народные средства. В некоторых случаях людям удается справиться с болью, однако вскоре она возвращается, ведь причина защемления никуда не делась.
Таблица. Средства и методы для лечения ишиаса
| Цель применения | Результат | |
| Постельный режим | Предупреждение излишнего раздражения нерва. Обеспечение покоя для поясницы и больной конечности | Обездвиживание помогает избежать появления резких болей, облегчить их. Однако для эффективного купирования болевого синдрома одной иммобилизации недостаточно |
| Сухое тепло | Снятие мышечных спазмов, облегчение болезненных ощущений | Прогревание помогает улучшить самочувствие больного, но не лечит само защемление и не в силах побороть воспалительный процесс |
| Противовоспалительные таблетки и мази | Симптоматическое лечение воспаления седалищного нерва | Борются с воспалительным процессом, вызвавшим боль, но не устраняют ее причину. Не всегда оказывают достаточный обезболивающий эффект |
| Новокаиновые блокады | Быстрое купирование невыносимых болей для облегчения самочувствия больного | Помогают избавиться от болей практически за несколько минут. Не лечат воспаление, не снимают мышечный спазм |
| Миорелаксанты | Снятие мышечного спазма и контрактур, вызванных раздражением седалищного нерва | Расслабляют мышцы, устраняя искривление позвоночника и позволяя нижней конечности свободно двигаться. Не оказывают обезболивающего и противовоспалительного действия |
| Методы физиотерапии | Расслабление, облегчение болей, улучшение кровообращения в пораженных тканях, стимуляция регенеративных процессов | Иглорефлексотерапия, электрофорез с новокаином, УВЧ-терапия и другие физиотерапевтические процедуры используют для борьбы с симптомами ишиаса, чтобы ускорить выздоровление |
| Массаж и лечебная гимнастика | Направлены на укрепление мышц нижней конечности и всей опорно-двигательной системы | Показаны в период ремиссии. Помогают убрать остаточные явления ишиаса – спазмы, контрактуры, атрофию мышц, плохую подвижность конечности |
| Хирургическое вмешательство | Удаление остеофитов, грыж или новообразований, которые сдавливают нерв | Оперативное лечение устранит саму причину ишиаса. Оно убирает источник защемления, предупреждая появление неприятных симптомов в будущем |
В корешковой (острой) стадии ишиаса человеку требуется полный покой. Лучше всего уложить его на твердую, не прогибающуюся постель. Для этого под матрац следует подложить деревянный щит или несколько досок. Постельный режим больному потребуется соблюдать до того времени, пока у него не исчезнут острые боли.
Поясничный отдел позвоночника можно обездвижить специальным корсетом. Для дополнительной фиксации нижней конечности можно использовать кинезио тейп — это пластырь, который нужно приклеить вдоль ноги. Тейпирование уменьшает боль, помогает снять мышечные спазмы, предупредить потерю функциональной активности мышц.
Для облегчения самочувствия к наиболее болезненной зоне следует приложить теплую грелку, мешочек с прогретым песком или любой крупой. Сухое тепло оказывает расслабляющее, миорелаксирующее и успокаивающее действие.
Помимо постельного режима, сухого тепла и тейпирования, больному назначают обезболивающие препараты из группы НПВС. Лекарства могут использовать в виде мазей или таблеток. Последние оказывают более сильное действие, но чаще вызывают побочные явления. При недостаточном обезболивающем эффекте к таблеткам добавляют внутримышечное введение анальгетиков или новокаиновые блокады.
Для снятия мышечного спазма больным назначают миорелаксанты (Мидокалм, Баклофен, Сирдалурд). Эти препараты помогают расслабиться, улучшают общее состояние пациента. Для стимуляции регенеративных процессов и более быстрого восстановления тканей в схему терапии включают Актовегин или Солкосерил. Назначенное врачом лечение вы можете дополнить народными средствами.
НПВС для купирования болей:
- Ибупрофен;
- Ацетилсалициловая кислота;
- Напроксен;
- Индометацин;
- Кетопрофен;
- Толметин;
- Мовалис;
- Диклофенак;
- Флурбипрофен.
Суть новокаиновой блокады — инъекционное введение Новокаина в точку, максимально близкую к седалищному нерву. Препарат блокирует чувствительные нервные окончания, убирая боль. Вместо Новокаина для блокад могут использовать Лидокаин, Меркаин или другой ненаркотический анальгетик.
Иногда вместе с Новокаином больному вводят кортикостероидный гормон (Гидрокортизон, Дексаметазон, Бетаметазон). Дозировки подбираются врачом индивидуально. Одновременное введение анальгетиков и стероидов позволяет быстро купировать болевой синдром, быстро побороть воспаление.
Для преодоления болей можно использовать методы физиотерапии, массаж или упражнения Бубновского. Автор последней методики, доктор Сергей Бубновский, считает, что бороться с ишиасом нужно, преодолевая болевой порог. Для выздоровления необходимо восстановить нормальную функциональную активность мышц, связок и суставов. Неплохой набор упражнений также предлагает Александра Бонина – практикующий спортивный врач и фитнес-тренер.
Лечебная физкультура (ЛФК) эффективна, как во время обострения, так и в период ремиссии пояснично-крестцового радикулита. Некоторые упражнения помогают при боли, другие – снимают мышечные спазмы, третьи – тренируют и укрепляют мышцы. Лечебная гимнастика — настоящее спасение для беременных женщин, молодых мам, которым противопоказано большинство лекарственных препаратов. Выполнение зарядки или занятия йогой помогают им справляться с неприятными симптомами ущемления нерва.
Комплекс упражнений при ишиасе должен подбирать специалист. Никогда не занимайтесь лечебной физкультурой самостоятельно, без предварительной консультации с врачом. Вы рискуете навредить себе, усугубить течение болезни.
Методы физиотерапии при ишиасе:
Лечение суставов Подробнее >>
- лекарственный электрофорез;
- иглоукалывание или рефлексотерапия;
- УФ-облучение;
- УВЧ-терапия;
- парафиновые аппликации;
- магнитотерапия;
- мануальная терапия, точечный и вакуумный массаж.
В острый период ишиаса пациенту разрешен только расслабляющий массаж. Его должен выполнять массажист с опытом. Процедура помогает снять напряжение, облегчить боли. В период ремиссии больному назначают курс лечебного массажа, который обычно состоит из 15-20 процедур по 30-45 минут. Он помогает улучшить кровообращение в мышцах, вернуть им тонус.
Некоторые зарубежные компании разрабатывают и внедряют в практику так называемую «производственную гимнастику». Ее суть — коллективное выполнение физических упражнений под руководством тренера. Занятия проводятся с музыкальным сопровождением. Гимнастика предназначена для профилактики остеохондроза, радикулита, близорукости.
Оперативное лечение показано при неэффективности консервативной терапии у людей с тяжелым остеохондрозом, спондилоартрозом, грыжами межпозвоночных дисков. Хирургическое вмешательство необходимо при стенозе позвоночного канала, который сопровождается компрессией нервно-сосудистых пучков и спинного мозга.
Цель операции при дискогенном и вертеброгенном радикулите – удалить образования, сдавливающие нервные корешки. Это позволяет избавиться от защемления седалищного нерва и избежать явлений ишиаса в будущем.
Некоторые люди жалуются на то, что у них онемела нога или не проходит хромота после приступа ишиаса. Эти осложнения вызваны омертвением нервных волокон, из которых состоит седалищный нерв. Иногда исправить ситуацию помогает лечебная физкультура и массаж, однако зачастую неприятные явления остаются у человека на всю жизнь. У рожениц часто возникают боли и неприятные ощущения в пояснице при движениях. Эти последствия у женщин не только доставляют им массу дискомфорта, но и затрудняют уход за ребенком.
Повреждения вегетативных нервных волокон могут приводить к нарушению дефекации, недержанию мочи. При хроническом защемлении ишиаса нередко наступает искривление осанки, парезы и параличи мышц нижней конечности. Последние могут привести к неподвижности ноги и, как следствие, к инвалидности.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Седалищный нерв является самым протяженным в организме человека. В своем составе он имеет чувствительные и двигательные волокна. Воспаление этого нерва – ишиас, симптомы которого многообразны, но главным является болевой синдром. Почему возникает это заболевание и как его лечить?
Согласно МКБ-10, заболевание относится к классу XIII (болезни костно-мышечной системы). В этом классе заболевание соответствует разделу «Дорсопатии – Другие дорсопатии (М50-М54)». М54 – Дорcалгия, код заболевания по МКБ-10 – 54,3. Патология, связанная с поражением межпозвоночного диска – код МКБ – 51.1. Поражение седалищного нерва за исключением этих причин кодируется G 57.0.
Поражение седалищного нерва может быть связано со следующими патологиями:
- межпозвоночная грыжа;
- остеохондроз, в том числе и спондилогенный остеоартроз;
- спондилолистез, спондилез как проявления межпозвонкового остеохондроза;
- туннельный синдром;
- инфекционные болезни;
- опухоли;
- постинъекционные осложнения (при введении лекарственных препаратов в ягодичную область);
- травмы;
- интоксикация.
В классическом понимании ишиасом называют поражение седалищного нерва вследствие дегенеративных заболеваний позвоночника (остеохондроз и его неврологические проявления, вертеброгенная ишиалгия), в народе данную патологию часто называют защемлением седалищного нерва. Это наиболее частая причина воспаления седалищного нерва (неврита, ишиаса).
- переохлаждение;
- беременность;
- избыточные физические нагрузки, травмы, перенапряжение мышц ягодичной, поясничной области, бедра;
- продолжительные запоры.
Болевой синдром является основным признаком ишиаса, тогда как другие проявления могут вовсе отсутствовать. Боль может быть режущей, жгучей или стреляющей. Она затрагивает главным образом ягодицу и бедро, реже может распространяться на голень и поясницу. Продолжительность болевых ощущений различная – постоянно или в виде приступов. Интенсивность также зависит от этиологии и индивидуальных особенностей пациента.
На рисунках ниже представлена локализация болевого синдрома, а также дополнительные симптомы в зависимости от того, какой корешок вовлечен в патологический процесс.
Помимо боли, пациентов могут беспокоить и другие симптомы, обычно имеется один или несколько из перечисленных ниже, нередко они вообще отсутствуют.
- Нарушения рефлексов (снижение, выпадение), которые выявляются на дополнительном обследовании.
- Изменение чувствительности. Седалищный нерв имеет чувствительные волокна, следовательно, при его поражении выявляется нарушение чувствительности. Явление затрагивает латеральную (боковую) поверхность нижней конечности, почти всю кожную поверхность стопы.
- Нарушение подвижности. За счет наличия двигательных волокон при повреждении нерва развиваются двигательные расстройства.
- Вынужденное положение, принимаемое пациентом, связано с болевым синдромом. Больной старается находиться в положении, при котором боли ослабевают.
- Изменение цвета кожных покровов иннервируемого участка. За счет нарушения иннервации и кровообращения кожа приобретает бледный оттенок.
- Мышечная атрофия из-за нарушения иннервации и двигательной активности.
На дополнительном обследовании врачом-невропатологом выявляются следующие клинические проявления:
- Ослабление коленного рефлекса, которое чаще выявляется при ишиасе по причине межпозвоночной грыжи, располагающейся между позвонками L1-L4.
- Ослабление ахиллова рефлекса. При ударе по ахиллову сухожилию сокращается икроножная мышца. В случае ишиаса рефлекс снижается или отсутствует (в более тяжелых случаях).
- Ослабление подошвенного рефлекса. Он заключается в сгибании стопы и пальцев при проведении молоточком по подошве. При заболевании реакция снижается.
Основные симптомы определяют, как лечить ишиас.
Дифференциальная диагностика позволяет отличить диагноз «ишиас» от других заболеваний. Выявление патологии основано на определении специфических симптомов ишиаса при осмотре, сборе жалоб и анамнеза.
Рентгенографическое исследование позволяет установить диагноз «ишиас», который вызван изменением формы и положения позвонков, а также патологиями межпозвоночных дисков. Этот метод является наиболее простым и доступным, однако следует помнить про противопоказания. Относительным противопоказанием является беременность и период грудного вскармливания. Помешать процедуре может выраженное беспокойное состояние больного, снимок получится смазанным.
Компьютерная томография является более информативной. Этот метод позволяет определить и другие причины диагноза «ишиас». Процедура также не проводится беременным.
Магнитно-резонансная томография позволяет получить более четкие и информативные изображения тканей. Этот метод можно назвать самым эффективным, но список противопоказаний у него достаточно обширный. Процедура противопоказана пациентам с искусственным водителем ритма, металлическими имплантатами в теле, аппаратом Илизарова.
После постановки диагноза «ишиас», лечение должно быть незамедлительным.
Хороший результат дает комбинированная терапия, которая сочетает медикаментозные, физиотерапевтические методы, остеопатию, мануальную терапию, массаж и лечебную гимнастику. Длительность заболевания составляет от четырех до восьми недель.
Если нерв воспалился, для ослабления болевого синдрома можно назначить анальгетики (НПВС и препараты других групп), вид и способ введения которых зависит от интенсивности болей.
В неосложненных случаях применяют «Анальгин», который является самым распространенным препаратом. Дополнительно он дает противовоспалительный эффект. Таблетки малоэффективны, препарат обычно назначают в виде инъекций. Сколько назначать, определяет врач в конкретном случае, это зависит от интенсивности болей. Максимальная суточная доза – два грамма.
Более эффективны препараты, которые содержат дополнительное действующее вещество (комбинированные). Примерами являются «Темпалгин», «Седальгин», «Пенталгин», «Андипал».
- аллергическая реакция;
- патологии кроветворения;
- бронхоспазм.
- угнетение кроветворения;
- аллергия.
Пациентам с очень сильными болями можно применять «Мовалис», который обладает противовоспалительным и анальгетическим действием. Назначается в виде инъекций, таблеток – максимальная суточная доза 0,015-0,03 г.
- аллергическая реакция;
- язвенная болезнь;
- болезнь Крона;
- печеночная и почечная недостаточность в тяжелой степени;
- беременность;
- грудное вскармливание.
- изменение лейкоцитарной формулы;
- аллергия;
- диарея;
- тошнота;
- рвота;
- головная боль;
- сонливость;
- раздражительность;
- повышение АД;
- тахикардия;
- отек в месте инъекции.
Также при сильных болях можно выбрать «Диклофенак», снимающий боль, воспаление и отек. Вводится внутримышечно, выпускается также в виде таблеток, гелей, мазей.
- аллергическая реакция;
- патологии кроветворения;
- болезни кишечника;
- язвенная болезнь желудка;
- беременность (последний триместр).
- тошнота;
- метеоризм;
- запор или диарея;
- рвота;
- гастропатия;
- лекарственный гепатит;
- панкреатит;
- нарушения кроветворения;
- аллергия,
- повышение АД;
- судороги.
Эти и другие НПВС, применяемые в лечении ишиаса, представлены на рисунке ниже.
В тяжелых случаях рекомендуется проведение новокаиновой или лидокаиновой блокады, которые проводятся в определенную точку (Войно-Ясенецкого). Она способствует купированию выраженного болевого синдрома, не поддающегося традиционным НПВС. Для усиления эффекта возможна комбинация новокаина с гидрокортизоном.
- аллергическая реакция;
- беременность.
Пациенту назначаются витамины группы B, которые поддерживают функцию нервной системы. По данным исследований, витамины группы В (В1, В6) потенцируют действие НПВС, при этом период болей значительно укорачивается. Основные препараты этой группы:
- «Мильгамма»;
- Витамин В 1 в ампулах;
- Витамин В 6 в ампулах;
- «Нейромультивит» – назначается после курса инъекций (обычно 10-14) на 1-1,5 мес.
Помимо перечисленных групп лекарственных средств, большое значение имеют миорелаксанты центрального действия («Мидокалм», «Баклофен», «Сирдалуд»), а также «Катадолон», «Трамадол» (при очень сильном болевом синдроме, рецептурные препараты).
Эта процедура оказывает отвлекающее действие, а также способствует улучшению кровообращения. Боли вызывают мышечный спазм, который снимается массажем. Кроме того, происходит улучшение оттока лимфы и ослабление отека. Массажные действия способствуют выделению биологически активных веществ, они оказывают противовоспалительный эффект и ослабляют боль, помогая вылечить заболевание.
В данном случае назначают УВЧ, электрофорез, магнитотерапию.
Процедура заключается в воздействии на необходимую область токами. Метод способствует нагреванию тканей, что уменьшает боль и степень воспаления. УВЧ-терапия также улучшает кровообращение.
- аллергические высыпания в области прохождения седалищного нерва;
- инфекционные заболевания;
- онкология;
- гнойничковые образования.
Метод используется для введения лекарственных препаратов через кожные покровы. Улучшение обеспечивается за счет воздействия постоянного тока. Процедура длится 10-15 минут, обычно достаточно 10 посещений.
Противопоказания те же, что у УВЧ-терапии.
Вылечить ишиас помогает магнитотерапия. Лечение обеспечивается воздействием магнитного поля, которое имеет высокую проникающую способность, обладает обезболивающим и противовоспалительным эффектом. Кроме того, оказывается противоотечное действие и нормализует кровообращение. Как правило, назначают 10 сеансов.
- эпилепсия;
- патологии свертывания крови;
- артериальная гипертония (третья стадия);
- истощение организма.
Сколько длится заболевание, зависит от эффективности и своевременности лечения.
Упражнения назначаются только после того, как стихнет болевой синдром. Однако даже в этот период не стоит перегружать организм, можно выбирать только легкие упражнения. В стадию обострения нужно соблюдать постельный режим.
Для профилактики можно рекомендовать регулярные физические нагрузки, которые позволяют укрепить мышцы и устранить скованность. Умеренные нагрузки не только улучшают мышечный тонус, но и способствуют нормальному функционированию нервной системы. Однако перегрузка, наоборот, может провоцировать болевой синдром. Больным не рекомендуется поднимать тяжести. Эффективны плавание, ходьба и гимнастика. Также обострению препятствуют курсы физиотерапии. Хороший результат дают ортопедические подушки и корсеты.
- Наглядная неврология. Р.Баркер и другие. ГЭОТАР-Медиа, 2006;
- Боль в спине. Васенина Е.Е., Левин О.С., кафедра неврологии РМАПО;
- Неврология, цикл лекций. Матвеев С.В., кафедра неврологии СЗГМУ им. И.И. Мечникова
Упражнения при защемлении седалищного нерва при боли в ноге помогут устранить неприятные ощущения, нормализовать кровообращение и разблокировать сам нерв. Наиболее протяженный нерв — это седалищный. Ишиас (собственно ущемление) чаще всего происходит в результате воспалительного процесса. Надо помнить, что заниматься спортом или посещать тренажерный зал во время обострения заболевания нельзя.
Седалищный нерв берет свое начало в области поясницы, далее он идет через таз, копчик и доходит до пальцев ног. Так как протяженность его довольно велика, то и болевые ощущения при воспалении седалищного нерва могут проявляться по всей его длине — от поясничного отдела до кончиков пальцев. Хотя нерв проходит через обе ноги человека, боль, как правило, ощущается только в одной. Что касается ее интенсивности, то она может быть как незначительной, так и сильной. Боль бывает нарастающей, ноющей, колющей, резкой и так далее.
Ущемление седалищного нерва — это очень сильная резкая боль, которая чаще всего появляется внезапно. Пациент принимает вынужденное, часто неудобное, положение тела, которое ему приносит меньше страданий.
Больной жалуется на покалывание или онемение в нижних конечностях. Защемление нерва спутать с чем-то другим нельзя. При движении возникает сильная боль, которая пронизывает поясничную область, проходит в ягодичной и отдает во всю нижнюю конечность. Во время смеха, кашля и других резких движений боль простреливает поясницу и ногу. Терапия защемления нерва должна оказываться без промедления, в противном случае потеря чувствительности ног будет прогрессировать.
Чтобы разблокировать седалищный нерв, необходимо выяснить причину ситуации. В зависимости от этого будет назначена терапия. К примеру, если защемление вызвало новообразование, то лечение будет заключаться в хирургическом вмешательстве.
Что касается медикаментозной, то первым делом надо снять боль и воспаление, в этом случае помогут НПВС и миорелаксанты. Чтобы нормализовать метаболические процессы в нервных клетках, необходимы витамины группы В, в стадии обострения их назначают внутримышечно, затем можно принимать перорально.
Электрофорез, электромагнитные поля, ультрафиолет, различные виды массажа, парафин, водолечение — все это физиотерапевтическая терапия, которая будет направлена на снятие болевого симптома, воспаления и высвобождение ущемленного нерва.
К нетрадиционному лечению относятся:
- стоун-терапия;
- фитотерапия;
- прижигание;
- иглоукалывание;
- прочие методы, которых в настоящее время очень много.
Если говорить о народных рецептах, то при защемлении седалищного нерва используют настойку листа лавра, конский каштан, еловые почки, продукты пчеловодства и прочее.
Хирургическое лечение показано при неэффективности консервативной терапии.
Одним из методов лечения ущемления нерва является ЛФК. Это действенный и крайне полезный метод, который можно проводить как в специализированных учреждениях, так и в домашних условиях. Он позволяет не только снять боль, но и предотвратить последующие защемления, так как, выполняя специальные упражнения, человек укрепляет мышечный слой. Кроме того, усиливается поступление крови к пораженному месту, улучшается клеточное и тканевое питание.
Надо сразу сказать, что только гимнастика при защемлении нерва не поможет, лечение должно быть комплексным, особенно в острый период.
Если часто защемляется седалищный нерв, то обязательно надо пройти полную диагностику и тщательно пролечиться. Гимнастика при защемлении седалищного нерва должна быть регулярной и систематической в стадии ремиссии. Но если воспалительный процесс отсутствует, то она очень неплохо снимает болевые ощущения и в период обострения. Прежде чем начинать любое лечение, необходимо проконсультироваться с врачом.
Гимнастикой хорошо заниматься в бассейне, так как при этом уменьшаются компрессия и мышечное напряжение. Во время упражнений в бассейне уровень воды должен быть до плеч. Комплекс упражнений в бассейне включает махи нижними конечностями, ходьбу, описывание полукругов ногой и так далее.
Также рекомендуются восточные методики — цигун, йога. Их лучше практиковать на постоянной основе в стадии ремиссии. Начинать занятия надо обязательно под наблюдением специалиста, который научит выполнять упражнения правильно. Кроме того, в йоге очень важен процесс дыхания, чему тоже может научить инструктор. Если ЛФК сочетать с массажем, то эффект будет сильнее.
Можно заниматься гимнастикой дома. Необходимо учитывать, что во время занятий боль может усиливаться, именно поэтому лечебную физкультуру назначают после того, как воспалительный процесс будет купирован.
Упражнения при воспалении обязательно надо делать не торопясь и очень плавно, рывки и резкие движения корпусом и ногами недопустимы. Любое упражнение начинают с 5–6 подходов, но со временем их можно постепенно увеличивать.
- шагайте на месте, стараясь как можно выше поднимать колени;
- обопритесь руками о стену и совершайте плавные движения прямой ногой в сторону, а затем назад;
- плавно и очень медленно делайте наклоны корпусом в сторону;
- попытайтесь наклонить корпус вперед, но если при этом болевые ощущения усиливаются, то это упражнение лучше пока не делать.
- выпрямите ногу и тяните пальцы ноги к себе, затем вытягивайте их вперед;
- совершайте стопой вытянутой ноги движения по часовой стрелке;
- согните ногу, затем вытяните вперед и старайтесь приподнять ее как можно выше, при этом таз от стула отрывать нельзя.
- нижнюю ногу согните под углом 90º, а верхнюю выпрямите и старайтесь как можно дальше отвести ее сначала вперед, а затем назад;
- согните обе ноги в коленях и прижмите к животу, затем вытяните и расслабьтесь.
- совершайте медленные и плавные взмахи ногой вверх и вниз;
- прижмите ногу к животу и наклоните голову, прижимая подбородок к груди, затем ногу выпрямите и отведите назад, а голову поднимите и тянитесь затылком к спине;
- вытяните ногу и описывайте ею круговые движения;
- плавно и не торопясь садитесь на пятки, оставляя руки лежать на полу, затем снова вставайте на четвереньки.
Если есть гимнастический мяч, то можно ложиться на него животом и расслаблять позвоночник и конечности.
Иногда в конце беременности от длительной нагрузки у женщины обостряется ишиас, в период ожидания малыша принимать сильнодействующие препараты не рекомендуется, поэтому лечебная гимнастика — это единственный способ облегчить боль. Вот несколько упражнений, которые помогут будущей маме:
- Встаньте на колени и упритесь руками в пол. Колени должны располагаться под бедрами, а руки на ширине плеч. Выгибайте поясничный отдел, останьтесь в этом положении на минуту, затем прогибайтесь и тоже зафиксируйтесь на минуту. Голову держите прямо, не наклоняйте.
- Такое упражнение можно выполнять и стоя. Ноги поставьте на уровне бедер, руки вытяните вперед, чтобы держать равновесие. Выгибайте и прогибайте поясничную область, фиксируя положение тела на минуту.
- Поставьте ногу на невысокую табуретку или ступеньку и очень осторожно тянитесь корпусом к ноге. Если вы все делаете правильно, то почувствуете как задние мышцы бедра напряглись. Их надо не торопясь растянуть, поэтому замрите в таком положении. Спина должна быть прямой, дыхание ровным.
Если ишиас возник впервые, то после родов надо обязательно обратиться к врачу и пройти лечебную терапию.
источник