Трудно объяснить родным или коллегам, что болит весь левый бок, и не прослыть симулянтом. Даже врачам иногда приходится проводить не одно обследование, чтобы выявить причины. Но подобные симптомы нельзя оставлять без внимания. Ведь одновременная боль в левом подреберье, руке и даже ноге может быть предвестником инсульта, инфаркта и ряда других критических для жизни патологий.
Левая сторона тела может быть повреждена при травме. Такой источник неприятных ощущений очевиден. В остальных случаях первые обследования проводят в двух направлениях: анализируют состояние сердца и позвоночника. Именно из-за патологий опорно-двигательной системы чаще прочих проявляется боль слева с размытой локализацией.
При нарушении кровообращения в тканях позвоночника межпозвоночные диски становятся менее упругими, их фиброзное кольцо постепенно разрушается, ущемляя нервные корешки. К этому приводит множество факторов:
- малоподвижный образ жизни;
- тяжелая физическая работа;
- возрастные изменения организма;
- эндокринные заболевания.
В результате правая или левая сторона спины, шеи, поясницы начинают болеть. Изменяется чувствительность других участков тела. Локализация неприятных ощущений связывается с местоположением деструктивно-дистрофического процесса. Так, при шейном остеохондрозе часто встречается боль в левом плече, руке, онемение пальцев и наружного ребра ладони. При поясничном возникают прострелы, тянущие боли, парестезии в соответствующей части спины, бедре, ноге.
Из-за сужения расстояния между позвонками зажимаются и воспаляются нервные волокна, отходящие от спинного мозга. Такое осложнение остеохондроза называют радикулитом. Как самостоятельная патология он возникает в ответ на неудачное резкое движение, переохлаждение спины, травму спинных мышц.

Нельзя запускать эти заболевания. Ведь разрушенные диски восстановить невозможно. После снятия болевого синдрома и острого воспаления единственным надежным способом задержать болезнь остается профилактика. Она включает обязательную лечебную физкультуру, контроль осанки, здоровый образ жизни. Помогают периодические курсы физиотерапии, массаж тела, направленные на улучшение кровообращения в области пострадавших позвонков.
Ноющая, жгучая или резкая боль в левом боку – необязательно проблемы с сердцем. Это может быть межреберная невралгия. Но симптомы довольно схожи:
- приступ боли накатывает внезапно после незначительного движения корпусом;
- вся левая сторона груди может побледнеть или покраснеть;
- ощущения иррадиируют под лопатку и в поясницу;
- повышается потоотделение;
- наблюдается жжение, потеря чувствительности на отдельных участках тела;
- глубокий вдох, чихание, кашель усиливают остроту симптома.
Все это происходит из-за повреждения нервных волокон в межреберной области. Причины их раздражения связывают с переохлаждением, застоем крови, травмами, интоксикацией, осложнениями инфекционных болезней или остеохондроза. Обычно влияет целый комплекс факторов, включая усталость и снижение иммунитета.
Основные признаки, помогающие отличить невралгию от сердечных болей.
- При раздражении межреберных рецепторов ощущения не стихают от приема нитроглицерина, но слабеют под действием успокоительных (валидола, корвалола).
-
Приступ стенокардии обычно короткий, а боль в левом боку и под лопаткой – сжимающая, усиливающаяся при физической нагрузке. При невралгии вся верхняя часть тела может болеть не один день, отзываясь на любое движение.
- При прощупывании грудной клетки или спины выделяются болезненные точки между ребрами, около позвоночника.
Основной способ лечения невралгии – устранение причины, которая спровоцировала раздражение нервов. Выявить ее может только врач-невролог после ряда обследований. Ведь болезнь предстоит дифференцировать от почечной колики, стенокардии, радикулита.
Жалобы на сердечную боль в левом подреберье, которая отдает в плечо, руку, шею, челюсть не всегда связаны с ишемической болезнью сердца и приступами стенокардии. Сходные симптомы наблюдаются при кардиалгии из-за воспаления мышцы сердца (миокардита) или поражения сердечной оболочки (перикардита). Эти патологии возникают как осложнения простуды, гриппа, пневмонии, других инфекционных болезней.
Если болезни не проявляют себя на начальной стадии, то могут долго развиваться практически бессимптомно. При миокардите наблюдают:
- быструю утомляемость;
- учащенное сердцебиение;
- одышку и слабые боли после небольшой нагрузки;
- позже присоединяется головокружение;
- отеки нижних конечностей.
Перикардит редко возникает как самостоятельное заболевание. О нем предупреждают:
- боли при наклоне тела вперед, в положении лежа на левом боку;
- разной силы ощущения в груди, передающиеся в спину, руку, к пояснице;
- учащенный, аритмичный слабый пульс;
- кашель без мокроты;
- побледнение кожных покровов;
- некоторая синюшность тела (особенно ладоней и ступней).
Раннее выявление и своевременное лечение сердечных патологий снижает риск инфарктов. Повторяющаяся боль в левом подреберье и области сердца должна приводить в кабинет врача. Для постановки диагноза проводят ЭКГ и ЭхоКГ. С их помощью диагностируют нарушения сердечного ритма, выявляют размеры сердечных полостей, наличие жидкости в сумке. Рентгенография покажет возможные опухоли, заболевания ребер, легких.
Перед инсультом болевые ощущения в корпусе и конечностях возникают нечасто. Напротив, одна сторона тела может терять чувствительность. Но при поражении участков мозга в области зрительного бугра развивается постинсультная боль слева или справа вдоль всего туловища – таламический синдром. Его дополнительные признаки:
- боли усиливаются от яркого света, движений, эмоций;
- нарушается восприятие температуры;
- единичные тактильные раздражители кажутся множественными;
- часто сопровождается мурашками и снижением чувствительности кожи.
Таламус – высший центр болевой чувствительности. Причины появления симптомов объясняются недостатком кислорода в его тканях из-за нарушения кровотока. Боль в левом боку и конечностях возникает при очаге в противоположной части мозга. Но после инсульта может болеть одна сторона тела, даже если затронуты внеталамические структуры. Кроме центральной невропатической боли, может обнаружиться болезненность и спазм мышц.
Для борьбы с болевыми последствиями инсульта назначают одновременный прием антидепрессантов и антиконвульсантов. Мышечную боль снимают миорелаксантами, массажем, специальной гимнастикой, физиотерапией.
Чем бы ни была вызвана односторонняя боль в левом подреберье, бедре, руке и других, самодиагностика не сможет выявить ее точную причину. За 3 часа до визита в поликлинику рекомендовано воздержаться от приема обезболивающих препаратов, успокоительных. А в случае острого ухудшения состояния потребуется скорая медицинская помощь.
источник
ЖКТ. Лечение, болезни, симптомы
Приступы боли без точной локализации всегда пугают. Особенно, если она разливается по левой стороне тела, охватывает руку и даже ногу. В большинстве случаев не обойтись без помощи врача.
Трудно объяснить родным или коллегам, что болит весь левый бок, и не прослыть симулянтом. Даже врачам иногда приходится проводить не одно обследование, чтобы выявить причины. Но подобные симптомы нельзя оставлять без внимания. Ведь одновременная боль в левом подреберье, руке и даже ноге может быть предвестником инсульта, инфаркта и ряда других критических для жизни патологий.
Левая сторона тела может быть повреждена при травме. Такой источник неприятных ощущений очевиден. В остальных случаях первые обследования проводят в двух направлениях: анализируют состояние сердца и позвоночника. Именно из-за патологий опорно-двигательной системы чаще прочих проявляется боль слева с размытой локализацией.
При нарушении кровообращения в тканях позвоночника межпозвоночные диски становятся менее упругими, их фиброзное кольцо постепенно разрушается, ущемляя нервные корешки. К этому приводит множество факторов:
- малоподвижный образ жизни;
- тяжелая физическая работа;
- возрастные изменения организма;
- эндокринные заболевания.
В результате правая или левая сторона спины, шеи, поясницы начинают болеть. Изменяется чувствительность других участков тела. Локализация неприятных ощущений связывается с местоположением деструктивно-дистрофического процесса. Так, при шейном остеохондрозе часто встречается боль в левом плече, руке, онемение пальцев и наружного ребра ладони. При поясничном возникают прострелы, тянущие боли, парестезии в соответствующей части спины, бедре, ноге.
Из-за сужения расстояния между позвонками зажимаются и воспаляются нервные волокна, отходящие от спинного мозга. Такое осложнение остеохондроза называют радикулитом. Как самостоятельная патология он возникает в ответ на неудачное резкое движение, переохлаждение спины, травму спинных мышц.
Тянущая боль в ноге от бедра до стопы может быть спровоцирована несколькими факторами. У некоторых она возникает в случае чрезмерной физической нагрузки, для остальных это ощущение является привычным спутником жизни. Дискомфорт налицо: трудно ходить, нарушена чувствительность и так далее.
Иногда подобный симптом приписывают к проблемам с пояснично-спинным отделом, выделительной и репродуктивной системой.
На ноги ежедневно оказывается самая сильная нагрузка. Любой человек хоть раз в жизни ощущал боль в ногах. Это может возникнуть в случаях тяжелой работы, продолжительного стояния на ногах, чрезмерного ношения обуви на высоких каблуках и длинных пеших прогулок.
Иногда причиной появления боли в ногах становятся патологии нижних конечностей и позвоночника.
Болевые ощущения могут быть самыми различными, исходя из причины их появления:
Очаг появления боли тоже различный. Это части ноги от внутренней и внешней стороны до заднего участка. Учитывая локализацию, можно установить причины недуга.
К примеру, если болит бедро в задней его части, диагнозом в данном случае будет ишиалгия. Это заболевание седалищного нерва. В данном случае, как правило, тянет правую ногу или левую от бедра до стопы.
Болит внутренняя часть ноги. Диагноз — поражение приводящих в движение мышц бедра. Причина может крыться в наличии остеохондроза поясницы. То есть концентрация боли будет нарастать по мере ущемления нерва.
Строение нижней конечности — это бедро, голень и стопа. Их соединение суставное. Если поражается хотя бы один из них, то локализация боли происходит в этой же области. В случае обширного поражения суставов или сумок, болевые ощущения увеличиваются, могут распространяться на ягодицы.
Самые частые причины боли в ногах:
- Заболевания позвоночника: от остеохондроза до межпозвонковой грыжи.
- Нарушение в работе сосудов в ногах — варикоз.
- Болезни мышц и сухожилий: от миозитов до разрывов.
- Ишиалгия.
- Болезни суставов: от артрозов и артритов до подагры.
- Патологические изменения костей — остеомиелит.
- Инфекционные заболевания.
- Полученные травмы.
- Нарушение обменных процессов.
- Онкология и другие новообразования.
Если боли имеют отраженный характер, то бывает, что сам поврежденный участок может не болеть.
Остеохондроз. Согласно статистике, этот недуг встречается у каждого второго жителя в мире. На пояснично-крестцовый отдел позвоночника оказывается самая сильная нагрузка. Уязвимость этой области и приводит к образованию патологии.
Остеохондроз является деструктивным нарушением в позвонках. То есть хрящевая ткань преобразуется в костную. Далее нервы и сосуды защемляются. Это приводит к тому, что немеют нижние ткани и органы, развивается парез и даже парализация нижних конечностей (в случае отсутствия лечения). Факторы влияния в данном случае: повышенная нагрузка на позвоночный отдел, избыточный вес, воспаление, водно-солевой дисбаланс и т. п.
Остеохондроз приводит к ущемлению седалищного нерва и образованию грыжи между позвонками. Страшные последствия — это сколиоз и перекос области таза.
Лечение недуга проводится комплексно, использование одних только спазмолитиков не поможет.
Нарушения в сосудах ног. Среди сосудистых патологий выделяют: недостаточность артерий, варикозное расширение вен, тромбоз и лимфостаз. Если поражены артерии, возникает болевая хромота. Причина — скопление в мышцах молочной кислоты из-за нарушения работы клапанов. Венозная боль выдает себя, если ограничить движение в голеностопном отделе.
Следствием варикоза является тромбоз или тромбофлебит. Симптоматика такой боли — острота, повышение температуры, посинение кожи в пораженной области. Опасность — в и закупоривании им сосуда. В данном случае высок риск летального исхода.
Лимфостаз — патология лимфатических сосудов. Симптом: отек с одной или с обеих сторон ноги. У детей это чаще всего врожденный дефект, у остальных — последствия инфекции или травмы.
Воспаления. Воспалительные процессы могут возникать как следствие травм мышц и связок. Их локализация может быть следующей:
- место перехода мышцы в сухожилие;
- суставная сумка или около нее;
- место соединения связки с костью.
Выявление пораженного участка возможно по наличию опухоли, покраснению кожных покровов и боли.
Нередки миозиты — типы воспалений в мышцах. Их причиной служат перенесенные инфекционные заболевания, их осложнения, сильные и частые переохлаждения, нарушение процессов обмена веществ и чрезмерные физические нагрузки.
Существует еще много причин появления тянущей боли от бедра до голеностопа. Любая боль является звоночком организма на то, что есть патология.
Если болевые ощущения имеют периодический характер, то стоит немедленно определить их причину.
Специалист проведет всестороннее обследование и назначит схему эффективного лечения.
Помимо всего перечисленного, болевые ощущения в ногах могут быть вызваны:
- системными патологиями в организме;
- онкологическими заболеваниями;
- беременностью;
- сахарным диабетом.
Причин появления болей множество, а потому определить истинную, будучи дома, очень сложно. Обращение в клинику — самое целесообразное решение проблемы. Там проведут рентгенографию, чтобы выявить вертеброгенную природу боли.
При обращении в больницу человек попадает на прием к терапевту, который уже выдает направление к нужному специалисту: хирургу, сосудистому хирургу, ортопеду-травматологу.
Для любого недуга свойственны свои признаки. Поэтому лучше обращаться к специалисту после первичного симптома боли в ноге. Это позволит не усугубить ситуацию и скорее установить причину, а также назначить верное лечение.
Многие не придают значения вялотекущей боли, что неверно. Случаи, когда стоит прислушаться к болям в ногах:
- Болезненные ощущения в нижних конечностях рано утром, когда трудно встать на них.
- Усиление постоянной боли в ступнях.
- Ощущение боли или дискомфорта даже при ношении удобной обуви.
Если хотя бы один пункт имеет место, то стоит обратить на это внимание, насторожиться и немедленно отправиться к врачу.
- Если были тяжелые физические или пешие нагрузки на ноги, то можно приподнять их повыше на кровати, например на спинку или на подушки.
- Стоит регулярно проводить массаж ступней, ног.
- Отличный эффект снятия усталости дают ванночки для ног с крепким отваром черного чая.
- При сильных болях можно принять аспирин (если нет противопоказаний) или нестероидные обезболивающие препараты.
Существует некий свод правил по предупреждению появления болезненных ощущений в ногах:
- Если имеют место сосудистые заболевания, то стоит минимизировать или полностью исключить из рациона блюда и продукты с высоким содержанием жиров и холестерина.
- При избыточном весе стоит заняться похудением.
- Следует ввести привычку систематических занятий спортом, чтобы повысить тонус ножных мышц. Это поможет предупредить развитие варикозного расширения вен.
- Если есть патологии в позвоночнике, то стоит обратиться за консультацией к специалисту, чтобы он предложил оптимальную схему лечения для устранения боли в ногах.
Тянущая и другой вид боли в ногах могут иметь различную этиологию. Крайне опасно пытаться найти причину самостоятельно или при помощи знакомых и родных. Только специалист сможет определить точную причину боли и назначить эффективное лечение.
Если у вас периодически тянет ногу, от ягодицы до стопы, и вы при этом не подвергали свой организм накануне длительным физическим нагрузкам, и не было травмирующих вас ситуаций, значит, это начальный признак серьёзного или не очень заболевания.
В нижеизложенной статье мы подробно изложим, почему это происходит, какая диагностика и лечение потребуется и как этого можно, вообще, избежать.
Иногда причиной может быть даже банальная длительная ходьба на высоких каблуках, ношение тяжестей, долгого стояния на одном месте, длительных изматывающих пеших походах и т. д.
Такое наблюдается также в период бурного роста у подростков, пожилых. Есть много метеозависимых людей, и поэтому при непогоде или, например, давней операции или травме также может тянуть ногу
Но это также наблюдается и при серьёзных заболеваниях, травмах, нарушениях работы нервной системы, инфекциях, воспалениях, нарушениях обмена веществ:
- Болезни и травмы позвоночника — приведут к различным патологическим процессам в спинном мозге, спровоцируют различные плохо поддающиеся лечению заболевания: защемление и воспаление нерва, остеохондроз, межпозвонковую грыжу и т. д.
- Травмы — различные растяжения и разрывы мышц и сухожилий.
- Аномальные костные изменения — при остеомиелите.
- Переломы костей — тазовых, шейки бедра, ноги и при сильных ушибах также наблюдается этот синдром.
- Воспаление — многие инфекционные заболевания могут привести к воспалительному процессу в тканях и костях, и вызвать в поражённом месте непрерывные тянущие боли.
- Онкологические заболевания — различной локализации приводят также к подобному симптому.
- Болезни суставов — суставные патологии и износ тазобедренного сустава: артрозы, подагра, артриты, коксартроз.
И многие другие хвори: воспаление седалищного нерва, туберкулёз, остеомиелит, варикоз, миозит, ишиалгия и т. д.
Остановимся поподробней на некоторых заболеваниях:
Если у вас имеются боли тянущего характера, значит, обязательно проявятся и сопутствующие этому симптомы:
- озноб и повышение температуры;
- отёчность и затекание конечностей;
- частичное онемение кожного покрова;
- на коже явственно проступают красные пятна, полосы они могут занимать обширную область, или наоборот, маленькие участки;
- небольшие плотные шишки или вмятины.
Болевые ощущения могут быть:
- Острыми, сильными — часто свидетельствуют о новой недавней боли, о начавшемся недавно заболевании или регулярных перегрузках организма. Если устранить заболевание или перенапряжения, боль исчезнет.
Хроническая, постоянно ноющая — имеет статус самостоятельной болезни. Если боли продолжаются более 2–3 месяцев, значит, болезнь приобрела хронический характер. - Тянущие боли в ногах по ночам. Беспокоят в равной степени и мужчин, и женщин, источником может послужить одно или даже несколько заболеваний.
Когда это повторяется каждую ночь 3–4 дня подряд, значит, необходима срочная диагностика и лечение для предотвращения различных осложнений в будущем.
Провоцируют ночные тянущие боли следующие заболевания и состояния:
- сосудистые патологии: облитерирующий эндартериит, атеросклероз, варикоз, тромбофлебит и т. д.
- заболевания позвоночного столба: грыжа, люмбаго, декубитус, остеохондроз, сколиоз, ишиас и т. д.;
- суставные поражения: синдром Рейтера, подагра, реактивный артрит, ревматизм, артроз и т. д.;
- нейропатия;
- беременность;
- сахарный диабет;
- растяжение сухожилий икроножной мышцы;
- дефицит в организме микроэлементов, витаминов и т. д.;
- системные и почечные патологии;
- облитерирующий эндартериит;
- хроническая интоксикация организма;
- геморрой;
- психическое состоянием — синдром беспокойных ног и т. д.
Чтобы диагностика была более точная и быстрая, необходимо при первой же встрече с врачом рассказать:
Опишите только правильно, возникающие периодически или постоянные болевые ощущения. Какой они носят характер, острый или постоянный. Так, врачу будет легче принять решение о нужности тех или иных назначений и обследований
Доктор, кроме опроса проведёт и пальпированный осмотр: рефлексы некоторых частей тела, подвижность суставов, локализацию болевых ощущений при движении. А также попросят сдать клинический анализ крови и мочи.
При необходимости проведут:
В первую очередь должны исключить опасные для жизни состояния: онкологию, инфекционные процессы, тромбофлебит, тромбоз и т. д.
Если боли невыносимые, а диагноз пока не установлен можно принимать обезболивающие, которые отпускают без рецепта. Желательно снизить и физическую активность, а лучше соблюдать полный покой до выяснения
Вначале необходимо записаться на приём к терапевту, а он уже после обследования и сдачи анализов отправит вас: ортопеду, хирургу, невропатологу, вертебрологу и т. д. Многие часто не обращают внимание, особенно на вялотекущую боль, но иногда промедление стоит здоровья.
Особенно нужно насторожиться при следующей симптоматике:
- если даже по утрам вы не можете без тянущей боли встать на ноги;
- боль не уменьшается, а наоборот, день ото дня только увеличивается.
Наиболее частой причиной таких тянущих болей является — ишиалгия.
- снятии воспаления;
- купирование болевого синдрома;
- восстановить мышечный тонус и двигательную активность.
Для лечения используют не только лекарственные препараты, но и физиопроцедуры вместе с народными средствами, механотерапией и лечебной физкультурой. Целесообразно проводить массаж в стадии ремиссии: точечный, сегментарный
Для обезболивания желательно использовать мазь, но, если она не действует, применяйте анальгетики. Многие из них не только устраняют боль, но и с причиной её возникновения успешно борются. Эти препараты называются НПВС (нестероидные противовоспалительные средства).
Чаще всего их используют при артрозах, артритах, это салицилы: Реумафен, Бофен, Индометацин, Кетопрофен, Диклоберл и т. д. И оксикамы: Лорноксикам,Теноксикам, Пироксикам и т. д.
При невралгических проявлениях остеохондроза и различных суставных болях применяют: растирки, компрессы, травяные отвары. Боль и воспаление снимают Демиксидом.
Чтобы предупредить развитие таких патологий, необходимо проводить ежедневную профилактику:
- Физическая активность должна быть не от случая к случаю, а каждый день. Бег или хотя бы быстрая ходьба. Сообразуйте это с возрастом и состоянием здоровья.
- Если есть избыточный вес , займитесь собой, похудейте.
- Избегайте стрессовых ситуаций.
- Если у вашей родни были сосудистые заболевания, тогда и вам стоит минимизировать или даже исключить из рациона блюда с большим содержанием твёрдых жиров.
- Если есть проблемы позвоночника, не тяните, а обратитесь за консультацией и лечением к специалистам.
Тянущая боль имеет различную, порой и очень опасную этиологию. Поэтому нельзя даже пытаться лечиться самостоятельно по совету «всезнающих» подруг, знакомых, интернета.
Только классный специалист сможет и причину боли выяснить и лечение оптимальное назначить. Не рискуйте здоровьем и всё будет хорошо!
источник
Нередко беспокойство человеку доставляет боль в мышцах рук. Она может появиться после травмы, физического перенапряжения или возникнет как осложнение каких-нибудь внутренних заболеваний. Рука приводится в движение большим количеством мышц, особенно много их на запястье. Все они снабжены кровеносными и лимфатическими сосудами, а также нервами. Прикрепляются мышцы костям и суставным поверхностям. Поэтому болезненные ощущения могут быть связаны с неполадками в работе любой системы организма.
Боль в мышцах рук называется миалгией. Она может быть самостоятельным симптомом или одним из признаков различных заболеваний. Обнаруживается такая боль обычно при пальпации или при движении. Но она может быть также постоянной. Например, при воспалительных заболеваниях мышц рук появляется ноющая боль. Она может выражаться в общем неприятном ощущении, разлитом по всей руке. Такое состояние также часто указывает на остеохондроз или периартрит.
При травме, инфекционном поражении или ущемлении нерва появляется острая боль. Такие ощущения многие описывают, как режущие, стреляющие или кинжальные. Они могут появиться также при инфаркте.
При миалгии могут возникать болезненные ощущения в отдельных группах мышц, например, плечевом поясе или пальцах. Или же боль разливается по всей руке, иногда не имея четкой локализации.
Болевые ощущения возникают из-за развития воспалительного процесса, отека или нарушения проницаемости клеточных мембран. К их появлению приводит также микротравмирование мышечных волокон, накопление молочной кислоты в тканях, нарушение питания мышц и обменных процессов в клетках. Причины такого состояния самые разные:
- чаще всего болезненные ощущения появляются из-за травмы: растяжения, ушиба, вывиха сустава, перелома костей;
- в последнее время частой причиной болей в мышцах правой руки является работа на компьютере: длительное вынужденное положение руки приводит к нарушению кровообращения и ущемлению нервов;
- сильное физическое напряжение, повышенная нагрузка на руки при спортивной тренировке или другой деятельности приводит к микроразрывам волокон или к накоплению молочной кислоты;
- недостаток ферментов, нужных для нормальной работы мышцы, может быть вызван нарушением кровообращения;
- у женщин часто из-за стресса, переутомления или недосыпания возникают тянущие боли в плечевом поясе, это явление получило название фибромиалгия;
- интоксикация организма, например, отравление алкоголем или угарным газов, часто вызывает болезненные ощущения в мышцах из-за накопления в тканях токсинов.
Такие ощущения могут указывать на развитие воспалительных или инфекционных заболеваний, болезней опорно-двигательного аппарата, сердечно-сосудистой системы или на нарушение обмена веществ. Чаще всего они связаны с патологическими процессами в самой мышце, но не всегда. Боли в руках – это симптомы таких болезней:
- миозит – воспаление мышц вследствие переохлаждения;
- некоторые паразиты, например, токсоплазмы, обитают в мышечных волокнах, вызывая очень сильные боли, это так называемый паразитарный миозит;
- ревматическая полимиалгия начинается с болей и напряжения в шее, плечевом поясе;
- общие инфекционно-воспалительные заболевания – грипп, ОРВИ, бруццеллез;
- диффузная миалгия развивается вследствие поражения мышц вирусом;
- остеомиелит вызывает разрушение костной ткани, что приводит к воспалению мышц;
- грыжа межпозвоночных дисков, остеохондроз или ишиас могут вызывать боли в плечевом поясе;
- невралгия возникает из-за поражения нерва;
- запястный туннельный синдром вызывает сильные боли в предплечье и кисти руки, возникает при длительной нагрузке;
- ухудшение проходимости сосудов – атеросклероз, тромбоз;
- заболевания костной и хрящевой тканей: тендинит, фасцит, синовит;
- судороги – непроизвольное сокращение мышц;
- часто сильная сердечная боль, например, при инфаркте, отдает в руку;
- сахарный диабет тоже может вызывать мышечные боли.
Если ясны причины болезненных ощущений, а после их устранения боль удалось снять, то беспокоиться не о чем. Это обычно бывает после перенапряжения или повышенной нагрузки на тренировке. Такие боли в мышцах рук проходят после отдыха. Но иногда необходимо обратиться к врачу:
- если домашнее лечение не помогает, боль продолжается дольше 3-5 дней;
- когда поднимается температура и ухудшается общее состояние организма;
- если резкая боль не дает возможности двигать рукой;
- когда мышца опухает, а кожа над ней краснеет.
Медицинская помощь нужна потому, что при неправильном лечении возможно развитие осложнений. Это может быть неправильное срастание мышечных волокон, если боль появилась из-за травмы, нарушение кровообращения и атрофия мышц, а также ограничение подвижности руки и снижение работоспособности.
В большинстве случаев возможно домашнее лечение болей в мышцах рук. Если они возникли из-за повышенной физической нагрузки помочь себе можно такими способами:
- ограничить движение поврежденной руки с помощью эластичного бинта или специального ортеза;
- выпить таблетку нестероидного противовоспалительного или обезболивающего средства;
- во время восстановления мышцы после нагрузки нужно пить больше воды;
- при судороге необходимо расслабить конечность, сделать легкий успокаивающий массаж.
Боли из-за воспалительных или инфекционных заболеваний можно снять, только устранив их причину. Лечение должно проводиться врачом после обследования и постановки диагноза.
Если болезненные ощущения не проходят, лучше пройти обследование у врача, чтобы определить причину такого состояния. В соответствии с этим будет назначено лечение миалгии. Чаще всего применяются такие методы:
- принять обезболивающее и нестероидное противовоспалительное средство – «Аспирин», «Ибупрофен», «Метиндол», «Кетопрофен» и другие;
- после травмы нужно использовать охлаждающую мазь, содержащую НПВП, для снятия болевых ощущений и предотвращения воспаления: «Диклофенак», «Индометацин», «Вольтарен», «Фатум гель» и другие;
- при невралгиях, миозитах и болях из-за суставных заболеваний лучше применять мази с согревающим эффектом: «Найз», «Финалгон», «Випросал», «Апизартрон»;
- при судорогах для расслабления мышц применяют миорелаксанты, например, «Мидокалм» или «Мильгамма»;
- если боли вызваны нарушением кровообращения, можно использовать сосудорасширяющие средства внутрь («Стугерон», «Дротаверин») или мази «Троксевазин», «Траумель»;
- очень эффективен массаж, иглоукалывание, лечебная физкультура;
- хорошо помогает справиться с болезненными ощущениями физиотерапия: элекрофорез, лазер, парафинолечение;
- в качестве вспомогательного лечения при любых болях в мышцах применяют народные средства: компрессы с уксусом или водкой, прикладывание капустных листьев или отварного картофеля, растирание мышцы настойкой острого перца, зверобоя или цветов сирени, мазь на основе ромашки и сливочного масла.
Самым простым и распространенным способом избавиться от таких ощущений является применение наружных средств в виде мази или геля. Ими удобно пользоваться, эффект проявляется быстро. Но необходимо помнить, что мазь только снимает симптомы, кроме того, есть препараты, оказывающие разное действие на мышцы. Чтобы знать, какую мазь выбрать, необходимо определить причину болей. Самые эффективные препараты такие:
- «Випросал» содержит змеиный яд, камфару и пихтовое масло, облагает согревающим и отвлекающим действием;
- «Капсикам» – мазь от мышечных болей на основе димексида, камфары и скипидара;
- «Финалгон» улучшает кровообращение и обладает согревающим действием;
- «Долобене» снимает воспаление, улучшает циркуляцию крови и способствует регенерации тканей;
- «Апизартрон» благодаря наличию пчелиного яда и метилсалицилата разогревает и расслабляет мышцы, снимает воспаление;
- «Нкофлекс» обладает сосудорасширяющим, болеутоляющим и согревающим действием;
- «Траумель» – это гомеопатическое средство, которое быстро снимает боль и отек, останавливает кровь, повышает защитные силы организма и участвует в регенерации тканей.
Очень неприятно, когда болят руки. Это мешает человеку вести нормальный образ жизни, часто сильная боль не дает ему даже обслужить себя. Поэтому нужно стараться не допустить такого состояния: не переохлаждаться, на тренировках дозировать нагрузки, вовремя лечить инфекционные и хронические заболевания. Нежелательно снимать сильные боли самостоятельно, лучше обратиться к врачу для назначения правильного лечения. Тогда можно быстро вернуть себе работоспособность и предотвратить развитие осложнений.
источник
Как называется боль в мышцах? Обобщенное наименование спазма в мышцах — миалгия. Она может иметь разное происхождение и быть причиной различных заболеваний. Миалгия не представляет опасности для жизни, но может доставлять существенные неудобства.
В данной статье мы рассмотрим, от чего болят мышцы всего тела, что это такое, и что делать, когда болят все мышцы тела?
Наверное, в течение жизни каждый человек сталкивался с такой проблемой и задавался вопросом, почему очень сильно болят мышцы во всем теле? Боли в мышцах могут происходить как от физической нагрузки, так и беспокоить в состоянии покоя. Причины некоторых болей до конца не изучены. Рассмотрим основные из них.

- травмы и перегрузка, при травме напряжение мышц является ответной реакцией;
- плохая осанка, неудобный стул или стол, неудобное и анатомически неправильное положение тела, находящегося длительное время в фиксирующей позе, неправильное ношение сумки;
- стресс, психоэмоциональное напряжение, сильное потрясение;
- инфекционные заболевания.
Боли в мышцах могут быть разных видов. Причинами мышечной боли во всем теле без физической нагрузки могут быть различные патологии.
Наиболее часто встречающимся заболеванием является фибромиалгия. Это спазмы, возникающие в волокнистых мышцах, связках и сухожилиях. Болезнь сопровождается нарушением сна, астеническим состоянием и скованностью во всем теле по утрам.
Причинами фибромиалгии могут быть переутомления, хроническая бессонница, заболевания, переохлаждения, эмоциональные или физические перегрузки. Чаще всего страдают женщины или девочки-подростки с неустойчивым эмоциональным состоянием, склонные к тревожности, подавленности или нервозности. Боль распространяется на области шеи, плеч, грудной клетки или под коленями.
Другой вид — это первичная миалгия. Она сопровождается болями по всему объему мышц и усилением спазма при надавливании на какой-либо участок.
При воспалении мышцы возникает миозит. Он встречается после травм, физического перенапряжения или может быть последствием воспалительного заболевания. Боль при миозите тупая, усиливающаяся при движении.
Болевые ощущения в мышцах также могут быть симптомами развития полимиозита или ревматической полимиалгии.
Болевые ощущения после спортивных тренировок могут быть двух видов. Хорошая боль связана с получением нагрузки, после которой в мышцах скапливается продукт обмена веществ — молочная кислота. После тренировки она постепенно выводится, ее наличие в крови улучшает регенерацию и связывает свободные радикалы.
Спазмирование мышц после тренировки, которое наступило спустя сутки, связано с нехарактерной или новой нагрузкой. Например, при введении нового упражнения, увеличении нагрузки или продолжительности тренировки, также оно часто встречается у новичков.
Если у вас болят мышцы на ногах после тренировки продолжительное время — это повод обратиться к врачу.
Боль после получения травмы отличается по своему характеру. Она ноющая, острая, простреливающая в поврежденном месте. В области поражения образуются гематома и отек мягких тканей.
Далее рассмотрим причины боли во всех мышцах тела без физической нагрузки в зависимости от их локализации: в руках, ногах, спине.
Боль в руках может быть связана со следующими причинами:
- травмы;
- интоксикация после отравления, в том числе алкогольного;
- инфекционные патологии (когда ломит мышцы рук и ног без причины): грипп, бруцеллез, ЗППП;
- сахарный диабет, первичный амилоидоз;
- ревматизм;
- заболевания нервной системы;
- остеомиелит;
- фибромиалгия;
- полимиозит.
Причинами боли в мышцах ног могут быть следующие факторы:
- длительное пребывание в статической позе сидя или стоя приводит к скоплению продуктов метаболизма, что вызывает тупые ноющие боли, иногда переходящие в судороги и ощущения мурашек по коже;
- сосудистые нарушения;
- тромбофлебиты сопровождаются сильной жгучей болью в области икр;
- атеросклероз вызывает сильные сдавливающие боли;
- заболевания или травмы позвоночника могут сопровождаться болями, отдающими в конечности;
- заболевания нервной системы или невралгии (например, при межреберной невралгии болят межреберные мышцы);
- избыточная масса тела;
- миоэнтезит и паратенонит связаны с заболеваниями сухожилий и соединительной ткани суставов.

- остеохондроз — наиболее частая причина болевых спазмов в спине;
- плохая осанка, сколиоз, кифоз;
- межпозвоночные грыжи;
- гинекологические болезни сопровождаются отдающими болями в область поясницы;
- заболевания желудка;
- различные патологии развития скелета (синдром короткой ноги, который приводит к нарушению в работе опорно-двигательного аппарата, короткие плечи).
Отдельно рассмотрим некоторые виды боли, связанной с различными состояниями организма.
Боли в состоянии беременности вызваны повышением нагрузки на мышцы живота и скелетную мускулатуру, мышцы спины, ног и тазовой области. Вес тела женщины постоянно увеличивается, и, чтобы поддерживать мышцы в состоянии тонуса, необходимо делать упражнения для укрепления и растяжки.
Боли, сопровождающиеся повышением температуры тела, могут быть причиной токсического шока. Его признаками являются непроходящая мучительная боль в мышцах, головные боли, рост температуры тела до 39 градусов, болевые ощущения в горле, опухание слизистых оболочек рта и носа, рвота и понос, увеличенный пульс, спутанное сознание и нарушение координации движений, высыпания на ладонях или стопах, синюшность конечностей. В таком случае необходимо обращаться за скорой помощью.
Боли у детей могут быть связаны со следующими причинами:
- боли после физических упражнений без предварительной разминки, подвижные игры с высокой интенсивностью. Такие боли проходят самостоятельно с течением времени;
- припухлость и постоянные болевые спазмы в одной из конечностей могут быть сигналом заболевания или воспаления. В такой ситуации необходимо обратиться за медицинской помощью;
- тепловые спазмы в жаркое время года и при отсутствии доступа к питьевой воде. Появляются в основном по ночам и беспокоят в области нижней части ног;
- недостаток витаминов группы В, кальция или магния вызывают ночные боли;
- перевозбужденное состояние и недосыпание ребенка.
Диагностика миалгии начинается с осмотра пациента и опроса о том, какие жалобы испытывает человек и что предшествовало их появлению. Для составления полной клинической картины проводятся анализы крови, рентген, ультразвуковое обследование, проверка рефлексов, при необходимости делают магнитно-резонансную или компьютерную томографию.
Множество болезней может быть связано с болевыми ощущениями в мышцах, поэтому для постановки диагноза иногда требуется дифференцированный подход, чтобы исключить все возможные варианты и выбрать правильный.
Если боли после тренировок не проходят длительное время, нужно обратиться за консультацией к врачу-неврологу, ревматологу или хирургу.
Если спазм в мышцах сочетается с быстрым повышением температуры тела, изменением цвета кожи вплоть до синюшного, появляются раны, фурункулы или нарывы, есть слабость, головокружение, онемение и жжение в конечностях, необходимо срочно обратиться за врачебной помощью.
При возникновении болей в мышцах в первую очередь необходимо обеспечить покой, снять нагрузку. Затем для обезболивания или облегчения состояния можно использовать наружные средства в виде мазей или гелей. На приеме врач назначит обезболивающие и расслабляющие мышцы средства.
При длительных непроходящих болях могут потребоваться инъекции. При травмах или тяжелых поражениях – хирургическое вмешательство. В реабилитационный период проводятся курсы лечебной гимнастики, укрепляющей мышцы, сеансы массажа и мануальной терапии (рефлексотерапии, иглотерапии).
Для лечения боли в мышцах применяют комбинированные средства, которые снимают болевой синдром, уменьшают отек и воспалительные процессы, снижают температуру и устраняют лихорадку. Для этого применяют нестероидные противовоспалительные средства в виде таблеток или мазей для местного использования. О том, чем лечить постоянные боли, может рассказать только врач, поскольку длительный бесконтрольный прием обезболивающих средств может привести к появлению побочных эффектов или ухудшить состояние внутренних органов.
При сильных мышечных спазмах применяют миорелаксанты. Для лечения болезней, связанных с сосудистыми нарушениями, назначают венотоники, которые улучшают трофику и кровоснабжение. Для восстановления работы нервной системы и устранения невралгии назначают препараты с витаминами группы В.
Для отвлечения от боли часто используют мази с разогревающим или раздражающим эффектом.
Операции при миалгиях проводят в случае тяжелых инфекционных поражений и наличия нагноений, когда необходимо предотвратить развитие гангрены, при наличии тяжелых травм и деформации костей или суставов.
Применение народных средств в лечении миалгии возможно только после консультации лечащего врача. Нельзя использовать такие методы лечения в период обострений, при наличии сильного воспаления, болей или высокой температуры.
Банановая настойка от болей. Возьмите шкурки от 5-7 бананов, промойте и измельчите, залейте 0,5 л водки и оставьте настояться на 2 недели. По прошествии времени настойку можно использовать для растирок больных участков, аппликаций и компрессов.
Болевые ощущения в мышцах и суставах после тренировки хорошо проходят при посещении бани. Благодаря эффекту распаривания и интенсивному теплу мышцы расслабляются, тепло способствует быстрому выводу продуктов распада из мышечной ткани и восстановлению мышечных волокон.
Мази и отвары с содержанием мяты, ее эфирного масла или ментола обладают охлаждающим эффектом и быстро снимают боль.
Также благоприятно воздействуют ванны с использованием отваров из зверобоя, мелиссы или с добавлением морской соли.
Для профилактики миалгий различного происхождения необходимо избегать тяжелых физических нагрузок и стрессов, не переохлаждаться, долечивать до конца инфекционные заболевания и вести здоровый образ жизни.
Боль в мышцах может быть связана с безобидной усталостью после спортивной тренировки, а может являться признаком серьезного заболевания. Если вы испытываете длительные неприятные болевые ощущения в мышцах, обязательно пройдите медицинский осмотр и выясните их причину. Это поможет избежать в будущем осложнений и перехода заболевания в хроническую форму.
источник
Боль – это всегда неприятно, но когда она затрагивает сразу несколько отделов опорно-двигательного аппарата, это причиняет серьезный дискомфорт. Даже если она не очень сильная, ноющая или тянущая. Часто такие боли встречаются в конечностях, причем иногда поражаются сразу руки и ноги. Такие тянущие боли могут беспокоить человека после физической нагрузки или при хронических патологиях. Причем это не обязательно заболевания костей и суставов. Тянущие боли, не имеющие конкретной локализации, могут возникать при патологиях кровообращения, нарушении обменных процессов или недостатке необходимых питательных веществ.
Многие люди могут замечать, что у них тянет руки и ноги. Возникает такое состояние в основном по вечерам после физической нагрузки или даже по ночам. Многие не обращают внимания на эти ощущения, считая, что просто переутомились.
Встречаться такая патология может у любого человека. Часто на тянущие боли жалуются дети и подростки во время быстрого роста. Это связано с недостатком питательных веществ и слабостью мышечно-связочного аппарата, который не успевает расти вместе с костями. Знакомы с такими болями также многие беременные женщины. Возникают такие ощущения у пожилых людей, больных с сахарным диабетом и хроническими патологиями кровообращения.
Тянущие боли характеризуются неясной локализацией и невысокой интенсивностью. Больные могут отмечать дискомфортные ощущения, тяжесть, пульсацию, судороги или мышечную слабость. Иногда, наоборот, возникает желание потянуть мышцы, подвигать руками или ногами. С этим связано развитие такой патологии, как синдром беспокойных ног. Больной ощущает непонятный дискомфорт в ногах, тянущие боли, иногда даже зуд в костях. Развивается такая патология из-за недостатка железа, при неврологических патологиях или нарушениях кровообращения.
Боли и тяжесть в руках появляются реже, но при серьезных хронических заболеваниях или после высоких нагрузок верхние конечности тоже поражаются. При этом у больного снижается работоспособность, так как руки участвуют в выполнении множества действий.
Тянущая боль может возникать из-за патологий суставов, заболеваний мышц, поражения нервов. Часто она возникает после физического переутомления, но в этом случае облегчение наступает после отдыха. Источник боли может находиться в костях, если наблюдается недостаток питательных веществ, в сосудах при патологиях кровообращения. Но причины таких ощущений могут и не быть связаны с самими конечностями. Иногда возникают так называемые отраженные боли, чаще всего развивающиеся при патологиях позвоночника. Они могут вызвать тянущие боли в руках и ногах.
Источником таких ощущений могут стать также болезни внутренних органов. Например, при инфаркте или болях в сердце появляется тянущее ощущение в левой руке, а при холецистите, язвенной болезни или панкреатите – в правой. Тянущие боли в области бедер возникают при гинекологических патологиях, например, при альгодисменорее или эндометриозе.
Для устранения этого дискомфорта необходимо воздействовать на источник боли. Поэтому так важно определить, почему она появилась. Одной из самых распространенных причин подобных ощущений являются нарушения кровообращения. Это может быть атеросклероз сосудов, при котором ток крови замедляется из-за образования на их стенках отложений солей и холестерина. При этом особенно страдают периферические отделы конечностей – кисти рук и ступни ног.
При нарушении венозного оттока из-за варикозного расширения вен или других патологий тоже могут возникать тянущие боли в ногах, тяжесть и судороги. Такое часто случается при беременности. Из-за гормональной перестройки и повышенных нагрузок на ноги у беременных женщин нарушается работа вен. Это приводит к появлению тянущих болей в ногах, тяжести и судорог.
Другой распространенной причиной тянущих болей в конечностях является нарушение обменных процессов. Прежде всего это недостаток необходимых питательных веществ. Болезненные ощущения могут возникнуть из-за дефицита железа, кальция, калия и магния. Кроме того, возможно накопление избыточного количества солей в крови и суставах. Такое возможно при недостаточном питьевом режиме. Из-за этого хрящевая прослойка суставов обезвоживается и не может выполнять свои амортизационные функции.
Когда тянущие ощущения возникают в области предплечья, это может указывать на наличие туннельного синдрома или воспаления мышц. Длительное выполнение однообразных движений руками тоже может привести к такому дискомфорту.
Для диагностики причин тянущих болей в ногах и руках необходимо провести обследование.
Чаще всего они появляются при таких патологиях:
- варикозное расширение вен;
- атеросклероз;
- тромбофлебит;
- болезнь Рейно;
- ревматизм;
- болезнь Бехтерева;
- остеоартроз;
- подагра;
- миозит;
- плоскостопие;
- остеохондроз позвоночника;
- миофасциальный болевой синдром;
- травмы;
- опухоли костей или мягких тканей.
Если при появлении таких ощущений больной не пытается разобраться, отчего они возникли, а снимает боли таблетками, это может привести к серьезным осложнениям.
При нарушении работы сосудов возможно развитие тромбофлебита, последствием которого может стать инсульт. Патологии суставов, постепенно прогрессируя, приводят к их деформации и ограничению подвижности.
Поэтому при частом появлении подобного дискомфорта необходимо обратиться к врачу, который назначит обследование, а после постановки диагноза подскажет, что делать, чтобы предотвратить появление таких болей. Обычно лечение включает снятие симптомов, меры, направленные на улучшение обменных процессов и кровообращения, укрепление мышечно-связочного аппарата и улучшение подвижности суставов. Но все методы выбираются индивидуально в зависимости от особенностей патологии.
Тянущие боли в конечностях могут возникнуть у любого человека. Это довольно неприятные ощущения, приводящие к снижению работоспособности. Очень важно определить причину подобного дискомфорта. Только при ее устранении возможно избавиться от таких болей.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Симптом ломоты в различных частях тела, например, руках, ногах, суставах и мышцах развивается довольно часто, сопровождая многочисленную группу весьма разнородных заболеваний. Ломота в различных частях или во всем теле является неспецифическим симптомом, то есть, присутствует при широком спектре разных по характеру и причинам заболеваний. Широкое присутствие ломоты в теле при различных заболеваниях обусловлено особенностями развития данного симптома.
Дело в том, что ломота – это субъективное ощущение, возникающее при каком-либо некритичном для функционирования повреждении тканей скелета (мышц, суставов или костей). То есть, если небольшая часть тканей повреждается, но в целом они могут нормально выполнять свои физиологические функции, то у человека возникает ощущение ломоты в соответствующем органе или всем теле. По сути, повреждение тканей и ощущение ломоты – это выражение интоксикации на микро- и макроуровне.
Понятие ломота может быть применено только к тканям скелета, таким, как мышцы тела, суставы и кости, поскольку она никогда не ощущается во внутренних органах, например, в животе, в печени, в легких, в бронхах и т.д. Поэтому можно говорить о том, что ломота является неким специфическим ощущением, способным возникать только в тканях скелета.
С точки зрения физиологии сигнал о ломоте передается в головной мозг по нервным волокнам ноцицептивной системы, которая отвечает за болевую чувствительность. То есть, ломоту можно отнести к феномену болевого ощущения. И именно поэтому физиологи определяют ломоту, как ощущение тупой боли в костях, суставах или мышцах. Однако люди, испытывавшие ломоту, скорее всего, категорически не согласятся с тем, что это ощущение является болью. Ведь, в принципе, боли они не чувствовали, а только выраженный дискомфорт, который можно описать именно термином ломота.
Однако же ломота – это действительно болевое ощущение, но вот его невосприятие в качестве феномена и варианта боли связано с особенностями функционирования головного мозга. Поскольку боль тупая, разлитая и нелокализованная в одной точке, она анализируется и определяется головным мозгом, как ощущение разламывания, разрывания, медленного растаскивания тканей на кусочки, которое и выражается понятием «ломота». То есть, в мозгу имеется несоответствие испытываемого ощущения и записанных ранее признаков и характеристик того, что является болью.
Диссонанс между ощущением и его определением связан с тем, что мозг считает болью только такие сигналы, которые соответствуют классическому болевому ощущению, возникающему, например, в животе, при порезе кожи, при переломе и т.д. А другие дискомфортные ощущения, при которых не возникает такого выраженного болевого синдрома, мозг просто не относит в категорию «боль», заменяя их другими терминами и понятиями. Именно таков феномен ломоты, которая по своей сути является болью, но не воспринимается в качестве таковой головным мозгом.
Наиболее точно ломоту описывает глагол ReiBen, используемый немецкоговорящими учеными-физиологами и врачами. Значение и перевод данного глагола могут быть различным в зависимости от того, в отношении какой части тела он применяется. Так, если глаголом ReiBen описываются ощущения в животе, то он будет переводиться и обозначать острую, свирепую, рвущую на кусочки и дергающую боль. Но если глаголом ReiBen описывается ощущение в мышцах, костях или суставах, то он будет означать некоторое колотье и тыкание тупым предметом, то есть, именно ломоту. Учитывая такую лингвистическую особенность, а также широкое использование немецкого языка в основных трудах и исследованиях по физиологии человека, которые переводились на русский язык, можно считать термин «ломота» именно отражением варианта болевого ощущения, присущего мышцам, костям и суставам.
Ломота во всем теле представляет собой неприятное, невротизирующее и крайне дискомфортное ощущение. У человека при ломоте создается ощущение, что мышцы и кости тела буквально ломают, выкручивают, сплющивают и растягивают одновременно. Причем это ощущение локализовано в мышцах и костях всех частей тела. Оно может передвигаться с одного участка на другой, например, с бедра на икры ног, но неизменно присутствует в нескольких частях тела одновременно.
Кроме того, под термином «ломота в теле» обычно понимается дискомфортное ощущение в мышцах, суставах и костях в разных частях тела. Поэтому описывая причины ломоты в теле, мы будем подразумевать ее наличие не только в мышцах, но и в костях и суставах.
Ломота и слабость в теле или мышцах часто являются симптомами физического и психического переутомления, которое проявляется целым комплексом разнородных жалоб, так или иначе связанных с ощущением усталости, разбитости, слабости, ломоты, онемения мышц, ухудшения памяти и внимания и т.д. Обычно подобные состояния называют астено-невротический синдром.
Кроме того, ломота в теле и слабость могут развиваться при иммунодефиците – снижении активности иммунной системы. Причем причина развития иммунодефицита не имеет значения. Помимо ломоты и слабости в теле иммунодефицит может проявляться сонливостью, утомляемостью, нарушениями сна и болями в суставах.
Несильное отравление или вялотекущее подострое хроническое инфекционно-воспалительное заболевание (например, токсоплазмоз, хронический тонзиллит или фарингит и т.д.) также могут провоцировать постоянные или периодические ощущения ломоты и слабости в теле.
Иногда ломота и слабость в теле вызывается резким повышением артериального давления, ростом злокачественных опухолей или манифестацией заболеваний крови (лейкозов и лимфом). Также ломота и слабость в теле может развиваться у людей, страдающих вегето-сосудистой дистонией или нарушениями сна.
Температура, ломота в теле, слабость – эти симптомы всегда сопровождают ОРЗ, ОРВИ и другие вирусные или бактериальные инфекции различных органов и систем . В принципе, наличие температуры, ломоты в теле и слабости является признаком какого-либо инфекционного заболевания.
Комплексные средства помогают устранить неприятные симптомы гриппа и ОРВИ, сохранить работоспособность, но нередко содержат в своем составе фенилэфрин – вещество, повышающее артериальное давление, что дает ощущение бодрости, но может стать причиной побочных эффектов со стороны сердечно-сосудистой системы. Поэтому в ряде случаев лучше выбирать препарат без компонентов такого рода, например, АнтиГриппин от Натур Продукт, который помогает облегчить неприятные симптомы гриппа и ОРВИ, не провоцируя повышение давления.
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
Понос, температура и ломота в теле являются признаками инфекционного заболевания, при котором возбудитель размножается в кишечнике человека. Причем наличие в симптомокомплексе температуры свидетельствует именно о тяжелой инфекции (например, сальмонеллезе, холере, тифе и т.д.), а не о пищевом отравлении, при котором озноб практически никогда не развивается. У детей понос, температура и ломота в теле могут сопровождать инфекции не только кишечника, но и других органов, например, грипп, бронхит и т.д.
Тошнота, температура и ломота в теле могут развиваться при следующих состояниях:
- Грипп;
- Менингит или энцефалит;
- Генитальный герпес;
- Кандидоз верхних дыхательных путей;
- Начальный этап инфекционно-токсического шока;
- Эпидемическая миалгия.
Сочетанное появление тошноты, температуры и ломоты в теле является признаком тяжелого состояния, требующего обращения к врачу.
Температура, кашель, ломота в теле развиваются при тяжелых инфекциях органов дыхания, вызванных любыми патогенными или условно-патогенными микроорганизмами. Также температура, кашель и ломота в теле могут быть признаками простуды, ОРЗ или ОРВИ, протекающих с воспалительным поражением глотки, трахеи или бронхов.
Озноб и ломота в теле являются признаками интоксикации, которая может возникать при инфекционных, воспалительных и простудных заболеваниях (например, грипп, ОРЗ, бронхит, тонзиллит, ветрянка и т.д.), а также при гораздо более тяжелых воспалительных процессах во внутренних органах (например, цистит, пиелонефрит, гепатит, панкреатит, аппендицит и др.). Кроме того, озноб и ломота в теле могут появляться при различных отравлениях – ядами, продуктами питания, медикаментами, тяжелыми металлами и другими токсическими веществами.
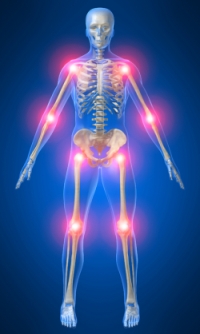
- Артрит или остеоартрит;
- Подагра;
- Ревматоидный артрит;
- Ревматическая полимиалгия;
- Фибромиалгия;
- Тендиниты (воспаление связок, окружающих сустав);
- Подвывихи суставов;
- Ушиб или иная травма сустава;
- Опухоли костей или мягких тканей, локализованные в непосредственной близости от сустава;
- Системная красная волчанка;
- Депрессия;
- Укус клеща, инфицированного инфекционным заболеванием;
- Чрезмерная физическая нагрузка на сустав;
- Бурсит (воспаление суставной сумки);
- Патологии нервных волокон, проходящих в непосредственной близости от сустава (например, защемление, невралгия, неврит и т.д.).
Приведенные выше заболевания могут стать причиной ломоты в любом суставе. Однако помимо них имеется ряд причин ломоты, специфичных для некоторых конкретных суставов.
Ломота в тазобедренных суставах может быть дополнительно спровоцирована наследственным заболеванием Легга-Кальве-Пертеса, асептическим некрозом головки бедренной кости или костным туберкулезом.
Ломота в коленном суставе дополнительно может быть спровоцирована следующими причинами:
- Растяжение связок, ушиб или другая травма мениска;
- Подвывихи или растяжения связок, укрепляющих коленную чашечку;
- Подвывих, трещина или смещение надколенника;
- Избыточный вес;
- Синдром фибринозной пленки (утолщение и образование складок из связок внутри сустава);
- Целлюлит кожи в области колена.
Ломота в плечевом суставе может быть вызвана следующими дополнительными причинами:
- Капсулит – скованность мышц плечевого пояса;
- Длительное выполнение какой-либо работы с поднятыми вверх руками;
- Отложение солей кальция в суставе;
- Нестабильность плечевого сустава;
- Грыжа межпозвоночных дисков шейного или грудного отделов позвоночника.
Ломота в локтевом суставе дополнительно может быть обусловлена следующими причинами:
- Латеральный эпикондилит или «локоть теннисиста» (ломота и боль возникают при разгибании руки);
- Медиальный эпикондилит или «локоть игрока в гольф» (ломота и боль возникают при сгибании руки);
- Гемофилия;
- Артропатия Шарко;
- Фасциит (воспаление фасции, соединяющей локтевой сустав и мышцы). При этом кожа на внутренней поверхности предплечья сморщивается и собирается наподобие апельсиновой корки;
- Ущемление нервных корешков спинного мозга при остеохондрозе поясничного и грудного отделов позвоночника.

Ломота в суставах у женщин, вынашивающих ребенка, может быть вызвана общими причинами, характерными для людей любого возраста и пола, или же специфическими для беременности факторами. Так, при беременности в организме женщины начинает синтезироваться большое количество релаксина – гормона, который разрыхляет связки суставов, давая им возможность растягиваться. Главное направление действия релаксина – это связки и суставы таза, которые должны растянуться для увеличения его объема, необходимого для последующих нормальных родов. Однако релаксин действует не избирательно – только на связки таза, он растягивает связочные элементы всех суставов. И именно из-за растяжения связок у беременных женщин часто возникает ощущение ломоты в суставах.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
 Приступ стенокардии обычно короткий, а боль в левом боку и под лопаткой – сжимающая, усиливающаяся при физической нагрузке. При невралгии вся верхняя часть тела может болеть не один день, отзываясь на любое движение.
Приступ стенокардии обычно короткий, а боль в левом боку и под лопаткой – сжимающая, усиливающаяся при физической нагрузке. При невралгии вся верхняя часть тела может болеть не один день, отзываясь на любое движение.

